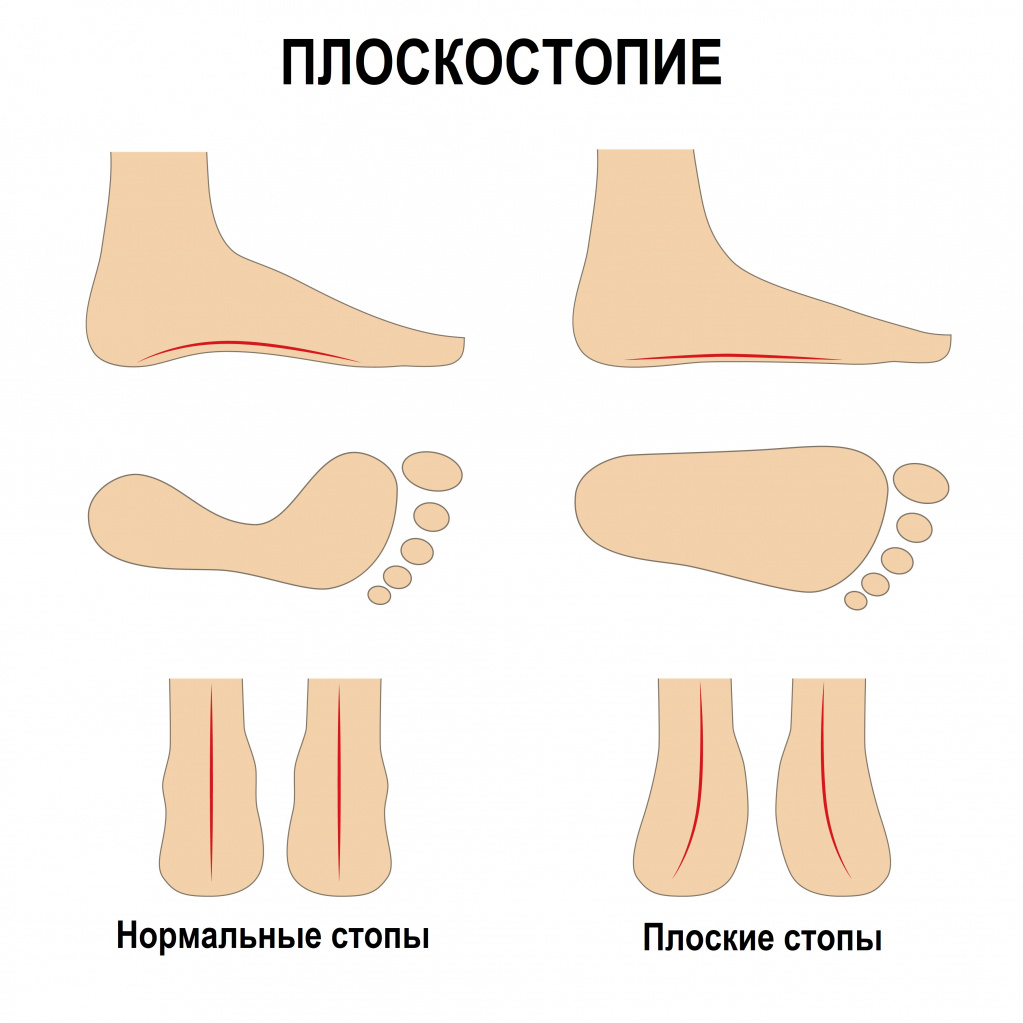
Плоскостопие
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Плоскостопие: причины появления, симптомы, диагностика и способы лечения.
Определение
Стопа человека состоит из 26 костей, которые соединены мышцами и сухожилиями. Она представляет собой прекрасный амортизатор, предохраняющий от чрезмерных ударных нагрузок во время ходьбы, бега и прыжков.
Плоскостопие – это ортопедическое заболевание, для которого характерно изменение формы сводов стопы, сопровождающееся потерей ее амортизирующей функции. Такая стопа не в состоянии полноценно пружинить, сглаживая ударную нагрузку, она соприкасается с поверхностью всей плоскостью, что вызывает болевые ощущения и микросотрясения голеностопа.
Причины появления плоскостопия
Все дети рождаются с плоскими стопами. В процессе роста за счет работы мышц и связок формируются своды (вогнутости). Однако для их полноценного развития важно, чтобы ребенок имел возможность ходить босиком по различным поверхностям – только гладкий пол не дает необходимой нагрузки на стопы. Врачи-ортопеды отмечают увеличение количества детей с приобретенным плоскостопием, особенно в больших городах.
Следующая причина – наследственная слабость мышц и связочного аппарата ступни и голени, при которой риск развития плоскостопия растет при увеличении массы тела, ношении обуви на высоком каблуке, сидячем образе жизни (недостаточной физической нагрузке). К группе риска относятся люди, чья профессия требует долго пребывания в стоячем положении – парикмахеры, продавцы и т.д.
Плоскостопие может стать следствием травмы лодыжки, костей предплюсны или пяточной кости, а также мышц и связок, укрепляющих свод стопы.
Плоскостопие возникает как осложнение полиомиелита, когда происходит паралич мышц подошвы и голени.
Классификация заболевания
У детей различают:
- Физиологические формы плоскостопия – пяточно-вальгусные деформации у новорожденных и мобильная плоская стопа у детей. Лечение не требуется.
- Патологические формы плоскостопия – врожденное вертикальное положение таранной кости, тарзальные коалиции, вальгусно-приведенная стопа, нейрогенные деформации стопы и гипермобильные плоские стопы с укорочением ахиллова сухожилия. При данных патологиях рекомендуется оперативное лечение.
- Поперечное плоскостопие, характеризующееся снижением или полной утратой поперечного свода стопы.
- Продольное плоскостопие, для которого характерно снижение или полная утрата продольного свода стопы.
- Комбинированное плоскостопие, когда выявляется сочетанное уплощение обоих сводов стопы.
Врачи подразделяют плоскостопие на фиксированное и нефиксированное:
- при фиксированном плоскостопии уплощенность сводов стопы сохраняется даже без нагрузки;
- при нефиксированном плоскостопии своды стопы восстанавливаются, как только прекращается нагрузка на стопу.
Отличить можно только случаи врожденного плоскостопия – у таких детей подошва, как правило, выпуклая, а верхняя (тыльная) часть стопы неестественно вогнутая. Оказавшись в вертикальном положении, такой малыш опирается на пятку.
В возрасте 7-8 лет ребенок с плоскостопием может начать жаловаться на боль в ногах, усиливающуюся к вечеру, после продолжительной ходьбы ноги иногда отекают. У детей с плоскостопием обувь снашивается с внутренней стороны, что также может навести родителей на мысль о заболевании.
У взрослых плоскостопие длительное время может протекать бессимптомно, поэтому человек долго не обращается за медицинской помощью. При детальном опросе пациент жалуется на дискомфорт в области стоп, быструю утомляемость при ходьбе. Со временем при длительной ходьбе или долгом стоянии боль распространяется на голени, но проходит после отдыха. В последующем болезненность появляется при меньших нагрузках и может частично сохраняться даже после отдыха. В некоторых случаях отмечается нарушение походки, прихрамывание.
Кроме того, возникают трудности при подборе обуви – приходится брать обувь на полразмера или размер больше, чем ранее.
При длительно существующем нескорректированном плоскостопии развивается деформация пальцев стопы – они наползают друг на друга, в результате формируются натоптыши, мозоли, вросшие ногти.
Диагностика плоскостопия
Основной принцип диагностики и оценки плоскостопия у детей – дифференциация патологических форм плоскостопия и физиологических. Большинство детей попадают на прием детского травматолога-ортопеда с так называемой мобильной плоской стопой – состоянием, которое не требует лечения. Мобильное плоскостопие считается вариантом нормы, не приводит к патологическим изменениям и имеет тенденцию к спонтанному улучшению по мере роста ребенка. Патологические варианты плоской стопы у детей характеризуются той или иной степенью ограничения подвижности в суставах стопы, вторичными изменениями и, как правило, требуют хирургического лечения.
У взрослых диагноз «плоскостопие» устанавливается на основании жалоб и по результатам врачебного осмотра, который выполняется под нагрузкой, без нагрузки, при ходьбе. Для объективизации картины врач оценивает степень снижения сводов стопы в сантиметрах, уточняет характер установки стоп угломером, обращает внимание на болезненные кератозы (натоптыши, мозоли) и метатарзалгию (болезненность) в передних отделах стопы.
Для скринингового обследования пациентов, не имеющих жалоб, применяют плантоскопию – изучение отпечатка стопы в положении стоя. В норме стопа с хорошо выраженными сводами не полностью соприкасается с опорной поверхностью – отпечатывается передний отдел стопы, ее наружный край и пяточная область. Чем сильнее выражено плоскостопие, тем полнее закрашен контур стопы. Плантоскопия дает возможность быстро, точно и без вреда для здоровья выявить отклонение и направить пациента на углубленное обследование.
Инструментальная диагностика подразумевает рентгенографию стоп в трех проекциях. На основании анализа рентгенограммы врач определяет степень плоскостопия, оценивает возможные осложнений в виде остеоартрита (изнашивания суставного хряща) и различных деформаций.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Лабораторная диагностика не применяется для установления диагноза; проводится лишь в рамках предоперационного обследования.
К каким врачам обращаться
Обследованием и лечением пациентов с плоскостопием занимаются травматологи-ортопеды.
Лечение плоскостопия
Мобильное безболезненное плоскостопие у детей – это доброкачественное состояние, являющееся нормальным типом развития детской стопы, не требующее лечения и ношения ортопедической обуви.
Второй вариант физиологической формы плоскостопия – пяточно-вальгусная стопа. Такое плоскостопие обычно проходит самостоятельно без какого-либо лечения и только в редких случаях требует гипсовой коррекции.
Патологические формы плоскостопия у детей, как правило, лечатся с помощью хирургических операций.
У взрослых в большинстве случаев применяют консервативную терапию плоскостопия, включающую ношение индивидуальных ортопедических стелек и/или ортопедической обуви, лечебную физкультуру, массаж и физиотерапию.
Используется кинезиотейпирование – наложение на кожу эластичных лент с целью снятия болезненности и отеков, а также укрепления мышц и связок стопы.
При обострении заболевания назначают нестероидные противовоспалительные средства в форме таблеток и мазей. Кроме того, рекомендуется ограничить длительную ходьбу, стояние, подъем тяжестей. При недостаточной эффективности консервативного лечения может потребоваться операция.
Реабилитация в послеоперационном периоде заключается в ношении ортопедической обуви с разгрузкой переднего отдела стопы, использовании специального бинтования, выполнении упражнений для увеличения объема движений в прооперированном суставе. Через 2 месяца после операции пациенту разрешается ходить в мягкой обуви при условии ношения разгружающих ортопедических стелек.
Самое частое осложнение плоскостопия, с которым пациенты обращаются к врачу, — миофасциальный болевой синдром. Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на уплощенном костном каркасе стопы. Неестественная установка плоской стопы и ее недостаточная амортизирующая способность приводят к повышенной ударной нагрузке во время ходьбы и хронической травматизации.
В результате многолетних перегрузок суставов уплощенной стопы может развиться остеоартрит, который характеризуется преждевременным истончением суставного хряща и нарушением его подвижности.
К осложнениям плоскостопия можно отнести упорную боль в коленях, бедрах, спине; косолапость, деформацию пальцев ног и коленных суставов, непропорциональное развитие мышц ног и голени.
Профилактика плоскостопия
Профилактика детского плоскостопия заключается в регулярных посещениях врача-ортопеда и выполнении данных им указаний.
Взрослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
- Клинические рекомендации: Плоско-вальгусная деформация стопы. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). 2016.
- Клинические рекомендации. Лечение детей с плано-вальгусными деформациями стоп. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Плоскостопие

Согласно статистическим исследованиям Министерства здравоохранения и социального развития Российской Федерации отмечается рост плоскостопия у детей. Уже в школьном возрасте 65% детей имеют это заболевание.
Пожалуй, нет такого человека, который не встречался бы с этим термином. Но, к сожалению не все понимают, что плоскостопие – это серьезное ортопедическое заболевание, которое отрицательно влияет на состояние всего опорно-двигательного аппарата человека.
Человеческая стопа сложный инструмент, образовавшийся в процессе эволюции. Она состоит из 26 костей, соединённых между собой связками, укреплённых мышцами, что образует единую функциональную систему – фундамент человеческого тела. В стопе принято выделять 2 продольных и поперечный своды, которые позволяют выполнять опорную, рессорную и балансировочную функции.

Причины возникновения плоскостопия
Описанию причин развития плоскостопия посвящены целые книги. Основными считаются: наследственная предрасположенность, особенность строения соединительной ткани (синдром гипермобильности), слабость мышц, эндокринные перестройки и заболевания, избыточная масса тела, издержки цивилизации (ношение ортопедически неправильной обуви, хождение по жесткой ровной поверхности, малоподвижный образ жизни). У всех детей при рождении стопы плоские, с развитием ребёнка своды стоп формируются и укрепляются. Длительность их формирования индивидуальна, в среднем процесс завершается к 5 годам. Нужно отметить, что своды стоп зависят не только от правильности роста и положения костей, но и от развития и состояния связок, мышц нижней конечности.
Виды плоскостопия
Часто встречаемые виды деформаций:
Изолированные деформации встречается редко и как правило, сочетаются с другими заболеваниями опорно двигательного аппарата.
Степени плоскостопия
При подозрении на плоскостопие необходим осмотр травматологом-ортопедом. Он проводится с применением плантоскопа и аппаратно – программного комплекса “Диа-Скан”. Окончательный диагноз плоскостопия ставится на основании рентгенографии стоп под нагрузкой, в 2 проекциях.
Степени поперечного плоскостопия
- I ст. плоскостопия: угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- IIст. плоскостопия: углы увеличиваются до 15 и 30 градусов;
- IIIст. плоскостопия: углы до 20 и 40 градусов,
- IV ст. плоскостопия: углы превышают 20 и 40 градусов.
Степени продольного плоскостопия
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм.
- 1 ст. плоскостопия: угол равен 131—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 ст. плоскостопия: угол равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
- 3 ст. плоскостопия: угол >155°, высота
Плоскостопие и другие заболевания опорно двигательного аппарата

Очень часто люди страдают от таких заболеваний, как артроз коленного и голеностопного сустава, остеохондроз позвоночника, сколиоз, варикозная болезнь, даже не подозревая, что источник заболевания кроется в стопах. Можно постоянно применять обезболивающие, нестероидные-противовоспалительные препараты,проводить внутрисуставные инъекции, пользоваться различными мазями и гелями, но боли будут возвращаться вновь и вновь до тех пор, пока не будет устранена истинная причина.
ОСЛОЖНЕНИЯ ПЛОСКОСТОПИЯ
Осложнения поперечного плоскостопия
- метатарзалгия Мортона (жгучие, колющие боли в переднем отделе стопы) (вальгусная деформация 1-го пальца стопы – “косточка” на большом пальце)
- натоптыши – болезненное уплотнение ороговевшей кожи подошвы.
Осложнения продольного плоскостопия:
- плантарный фасциит – пяточная шпора (асептическое воспаление мягких тканей в месте прикрепления подошвенного апоневроза к пяточной кости)
- артроз суставов стопы (боли в среднем отделе стопы)
- нагрузочные периоститы плюсневых костей, костей голени.
Осложнения вальгусной либо варусной деформации стопы:
ЛЕЧЕНИЕ ПЛОСКОСТОПИЯ
Плоскостопие является прогрессирующим заболеванием, поэтому, чем раньше поставлен верный диагноз, и начато адекватное лечение плоскостопия, тем лучшие будет результат. Лечение плоскостопия должно быть комплексным и направленным на укрепление всего организма. Лечебная физкультура, массаж, миостимуляция, ортопедические стельки, ношение правильной обуви все эти меры помогут бороться с плоскостопием. Важно, чтобы лечебный процесс был комплексный и непрерывный. Для контроля динамики показан осмотр травматологом – ортопедом не менее двух раз в год.
Борьба с плоскостопием во взрослом возрасте
Плоскостопие – это довольно распространённое заболевание, при котором происходит деформация стопы. Различают два вида плоскостопия: продольное и поперечное. Его диагностируют не только в детском возрасте, но и у взрослых пациентов.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Частыми причинами плоскостопия являются боли в спине, нарушение осанки и походки. Поэтому не стоит пренебрегать лечением плоскостопия как детям, так и взрослым.
Причины развития плоскостопия у взрослых
Каждый четвертый человек имеет плоскостопие разной степени тяжести. Часто это врожденная причина чрезмерной эластичности связок, которая передается по наследству. Взрослый человек, имея в детском возрасте плоскостопие и не уделяя лечению должного внимания, будет страдать и в последующем от этого заболевания.
Помимо врожденной или наследственной причины, плоскостопие может развиться на фоне длительной стоячей работы или от лишнего веса. Стопа при этом изменяется, происходит деформация, она уплощается.
Женское плоскостопие встречается чаще, чем мужское. Причиной этому могут быть гормональные изменения организма, беременность, роды. При каждой беременности женщины в ее организме происходит перестройка. Вследствие этого соединительная ткань растягивается, происходят изменения в работе мышц, деформация стоп.
Неправильная обувь, высокие каблуки, малоподвижный образ жизни, травмы – все это также может быть причиной развития заболевания.
Признаки и последствия плоскостопия
Точно диагностировать плоскостопие может только врач-ортопед. Иногда человек даже не догадывается, что у него заболевание стоп. Такие признаки, как отеки, варикоз, боли в стопах, свидетельствуют о заболевании.
Различают три степени болезни:
- 1-я – проявляется болезненными ощущениями после длительных пеших прогулках или долгом стоячем положении. В этом случае деформация стопы будет не ярко выражена.
- 2-я – проявляется сколиозом, остеохондрозом позвоночника. Деформация уже заметна, походка меняется, появляются боли в коленях и голеностопах.
- 3-я – свод стопы отсутствует, происходит деформация пальцев и голеностопов. Начинаются боли не только в ногах, но и в позвоночнике.
Плоскостопие может привести к таким последствиям, как нарушение осанки, искривление позвоночника, остеохондроз, межпозвоночные грыжи и даже радикулит. Происходит большая нагрузка на суставы, начинается артроз, коксартроз (болезнь таза). Нарушается координация движения, так как происходят изменения в передаче нервных импульсов от стопы. Изменяется походка, со временем человек может начать хромать. Образовываются пяточные шпоры, вызывая сильные боли. Из-за неправильного кровотока ног страдает и сердечно-сосудистая система, возникает варикозное расширение вен нижних конечностей, а у людей, страдающих сахарным диабетом, могут возникнуть трофические язвы на ногах.
Методы лечения плоскостопия у взрослых
Избавиться от плоскостопия, которые выявлено уже во взрослом возрасте, полностью не получиться. Со временем происходит деформация костей – и это сложно исправить. Лечение, прежде всего, направлено на сдерживание развития болезни, на исправление осанки и походки. Восстановление возможно только при комплексном подходе к лечению.
С целью укрепления связок и мышц ног назначается ЛФК. Комплекс упражнений подбирает реабилитолог на основании плантографии и снимков. При его регулярном выполнении возможно добиться значительных результатов.
Физиопроцедуры тоже выполняются по назначению врача. Это может быть парафинотерапия, электрофорез, синусоидальные модулированные токи и прочие процедуры, в зависимости от стадии заболевания.
Остеопат или мануальный терапевт, а также массажные процедуры, помогут улучшить кровоток к нижним конечностям и расслабить мышцы.
Обязательным будет ношение индивидуальной ортопедической стельки, которую на основе подометрии стопы подбирает ортопед. В сложных случаях рекомендуется приобрести ортопедическую обувь, которую можно купить в специализированных магазинах или изготовить на заказ по своей стопе. Стельки стоит носить только в лечебных целях. Для профилактики это не рекомендуется, так как может ослабить мышц ног.
Профилактические и лечебные упражнения
Для профилактики, чтобы стопа работала, рекомендуется ходить босыми ногами по камням. Следите за нагрузкой на ноги при ходьбе, держите в норме свой вес, носите комфортную обувь, не на слишком высоком каблуке и не на сплошной подошве. Рекомендуемая высота каблука – 4 см, обувь должна фиксировать ногу, задник не должен быть мягким, сама обувь – не тесной и не узкой.
Есть множество упражнений для профилактики плоскостопия, они не сложные и не требуют много времени. Некоторые из них возможно выполнять в любом удобном месте:
- Ходьба поочередно на носках, на пятках, на внутренней и на внешней стороне стопы.
- Ходьба поочередно с поджатыми и поднятыми пальцами ног.
- Перекаты на месте с пятки на носок и обратно.
- Перекаты стопами какого-либо предмета. Это может быть пластиковая бутылка с водой или песком, твердый валик.
- Захваты пальцами ног мелких предметов с целью поднять их с пола.
- В сидячем положение выполнение вращательных движений стоп по часовой и против часовой стрелки.
Рекомендуется выполнять и более основательные упражнения, которые займут 5-10 минут:
Плоскостопие
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. В зависимости от того, какой именно свод стопы уплощен выделяют поперечное и продольное плоскостопие. Также различают врожденное и приобретенное плоскостопие. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин. Плоскостопие является причиной болей в стопе, появляющихся во время ходьбы. Часто при плоскостопии на подошве образуются мозоли и натоптыши, деформация Hallux valgus. Кроме рентгенологического исследования, диагностика плоскостопия включает плантографию и подометрию. Лечение состоит в постоянном ношении супинаторов или ортопедической обуви, периодическом прохождении курсов массажа, ЛФК и физиопроцедур.
МКБ-10


Общие сведения
Плоскостопие – изменение формы сводов стопы, сопровождающееся потерей ее амортизирующих (рессорных) функций. Является причиной повышенной утомляемости стоп при нагрузках, провоцирует развитие артрозов мелких суставов ступни, оказывает негативное влияние на позвоночник. Различными формами плоскостопия страдает около 45% всех взрослых людей. Патология чаще выявляется у женщин.
Причины плоскостопия
Уплощение свода стопы может быть врожденным или приобретенным. Врожденное плоскостопие составляет 3% от всех случаев заболевания. Причиной наиболее распространенной приобретенной формы – статического плоскостопия (80% от общего числа случаев болезни) становится слабость костей, мышц и связочного аппарата ступни и голени. Существует наследственная предрасположенность к возникновению патологии, обуслосовленная передающейся по наследству слабостью связок.
Риск статического плоскостопия возрастает при увеличении массы тела, недостаточной физической нагрузке у людей сидячих профессий, «стоячей работе» (продавцы, парикмахеры, сборщики на конвейерах, ткачихи и т. д.), использования неудобной обуви, старении. Статическое плоскостопие может развиваться и вследствие постоянного ношения обуви на высоком каблуке (вследствие избыточной нагрузки на передние отделы стопы). Другими причинами приобретенной патологии являются:
- Травматические повреждения. Слабость связок и изменение анатомических соотношений между различными отделами стопы возникают после переломов пяточной кости, лодыжек и костей предплюсны.
- Полиомиелит. Следствием полиомиелита становится паралич мышц стопы и голени, который влечет за собой перераспределение нагрузки во время ходьбы, ослабление связок и нарушение соотношений между структурами ступни.
- Рахит. Из-за уменьшения количества кальция кости стопы ослабляются и не могут выдерживать нормальные физиологические нагрузки. В настоящее время рахитическое плоскостопие встречается редко.
Патанатомия
Стопа удерживает вес тела, не дает человеку упасть во время ходьбы, играет роль амортизатора и подъемного механизма. В выполнении всех этих функций большое значение имеют своды стопы – жесткие и одновременно упругие образования, в которые входят кости стопы, ее связки и мышцы. Выделяют два свода стопы: поперечный (дуга от I к V пястной кости, которая становится видна, если взять стопу рукой с боков и сжать ее в поперечном направлении) и продольный (дуга в области внутреннего края стопы). Предназначение сводов стопы – удержание равновесия и предохранение тела от сотрясений во время ходьбы.
При ослаблении мышечно-связочных структур мышцы и связки стопы перестают справляться с высокой нагрузкой, стопа уплощается, «оседает». При этом ее амортизирующая функция снижается. Сотрясения во время ходьбы передаются на вышележащие отделы (позвоночник и суставы нижних конечностей), в которых из-за постоянной перегрузки развиваются дегенеративные изменения (остеоартрозы, нарушения осанки, остеохондроз).
Классификация
С учетом времени возникновения различают врожденное и приобретенное плоскостопие. Врожденное плоскостопие – редкая патология, обусловленная нарушением развития стопы во внутриутробном периоде. У маленьких пациентов врожденная форма заболевания обычно диагностируется в возрасте 5-6 лет, поскольку в раннем возрасте своды ступни еще недостаточно развиты, и признаки плоской стопы выявляются в норме у всех детей. В зависимости от изменений того или иного свода стопы выделяют следующие формы плоскостопия:
- Поперечное. Диагностируется в 55-80% случаев. Обычно развивается у людей среднего возраста (35-50 лет). Женщины страдают в 20 раз чаще мужчин. Этот вид плоскостопия характеризуется уменьшением длины стопы, веерообразным расхождением костей плюсны, деформацией I пальца (Hallux valgus), которую в быту обычно называют «косточкой», и молоткообразными пальцами стопы.
- Продольное. Выявляется у 20-29% больных. Чаще формируется в молодом возрасте (16-25 лет). Сопровождается уплощением продольного свода стопы. Стопа удлиняется, распластывается и соприкасается с опорой практически всей подошвой.
- Комбинированное. Признаки продольного и поперечного плоскостопия сочетаются между собой. Патология обычно обнаруживается в среднем возрасте.
Симптомы плоскостопия
Поперечное плоскостопие

В норме поперечный свод стопы, образованный головками плюсневых костей, имеет форму арки. Основная опора при стоянии и ходьбе ложится на головки V и I плюсневых костей. При развитии плоскостопия ослабевают поддерживающие структуры свода стопы: подошвенный апоневроз, несущий основную нагрузку по удержанию свода, межкостная фасция и мышцы стопы.
Опора перераспределяется на головки всех плюсневых костей, при этом нагрузка на головку I плюсневой кости уменьшается, а нагрузка на головки II-IV плюсневых костей резко увеличивается. I палец отклоняется кнаружи, головка I плюсневой кости и I палец образуют угол. В I плюснефаланговом суставе возникает остеоартроз. Появляются боли, уменьшается объем движений в суставе.
Повышенное давление головок плюсневых костей вызывает истончение слоя подкожной жировой клетчатки на подошвенной поверхности стопы, вызывая дальнейшее снижение амортизационной функции стопы. На подошве в области головок плюсневых костей образуются натоптыши.
В зависимости от выраженности угла между I пальцем и I плюсневой костью выделяют следующие степени поперечного плоскостопия:
- I степень (слабо выраженное). Угол менее 20 градусов.
- II степень (умеренно выраженное). Угол от 20 до 35 градусов.
- III степень (резко выраженное). Угол более 35 градусов.
Как правило, больные обращаются к врачу по поводу косметического дефекта стопы, реже – по поводу болей во время ходьбы, натоптышей на подошве, грубых кожных разрастаний или воспаления в области I плюснефалангового сустава (Hallux valgus).
В ходе опроса обычно выясняется, что пациента в течение продолжительного времени беспокоят более или менее выраженные жгучие или ноющие боли в стопе во время ходьбы. При осмотре выявляется деформация стопы: уплощение ее поперечного свода, характерная деформация I плюснефалангового сустава, при выраженном плоскостопии – молоткообразные пальцы стопы.
Продольное плоскостопие
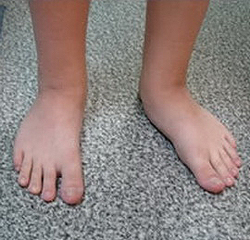
При уплощении продольного свода в процесс вовлекаются кости, мышцы и связки стопы и голени. Кости перемещаются таким образом, что пятка разворачивается кнутри, а передние отделы стопы отклоняются кнаружи. Натяжение сухожилий малоберцовых мышц увеличивается, а сухожилия передней большеберцовой мышцы – уменьшается. Средняя часть ступни расширяется. Походка больного становится неуклюжей, при ходьбе он сильно разводит носки в стороны.
Выделяют четыре стадии продольного плоскостопия:
- стадия предболезни (продромальная стадия);
- перемежающееся плоскостопие;
- плоская стопа;
- плосковальгусная стопа.
На стадии предболезни пациента беспокоит быстрая утомляемость при ходьбе, боли в верхней части свода стопы и мышцах голени после продолжительных статических нагрузок. В стадии перемежающегося плоскостопия боли появляются не только к концу рабочего дня, но и после длительного стояния или продолжительной ходьбы. Выявляется напряжение мышц голени, иногда развиваются их временные контрактуры. Продольный свод стопы имеет нормальную форму по утрам, однако к вечеру становится уплощенным.
В период развития плоской стопы боли появляются даже после небольших статических нагрузок. Стопа расширяется и уплощается, высота ее свода снижается. Постепенно начинает меняться походка.
Различают три степени плоской стопы:
- I степень. Стадия начала формирования. Высота свода стопы менее 35 мм;
- II степень. Высота свода 25-17 мм. В суставах стопы начинает развиваться остеоартроз;
- III степень. Высота свода менее 17 мм. Передние отделы стопы разворачиваются и распластываются. Выявляется отклонение I пальца кнаружи. При этом боли в стопе на временно уменьшаются.
При отсутствии лечения в дальнейшем формируется плосковальгусная стопа, при которой боли появляются при малейшей статической нагрузке. Выявляется вальгусная деформация (резкий разворот стопы подошвенной стороной кнутри) и выраженное уплощение свода стопы.
Диагностика
Диагностику осуществляют врачи-ортопеды. Для уточнения типа и выраженности плоскостопия применяются следующие методы:
- Опрос. Специалист выясняет наличие таких жалоб, как боли и тяжесть в ногах, отеки к концу дня, повышенная утомляемость при стоянии и ходьбе. Ортопед уточняет связь работы пациента со статическими перегрузками, увеличение веса и размера обуви за последние годы.
- Объективное обследование. Врач осматривает стопу в свободном состоянии и при нагрузке, оценивает внешний вид ступни, выраженность сводов, наличие деформаций и объем движений.
- Рентгенография стопы. Выполняется с нагрузкой (с функциональными пробами). Является основным методом диагностики. Позволяет точно определить выраженность продольного и поперечного свода, физиологические и патологические углы между костями стопы и пр.
- Другие методики. Для выявления и оценки тяжести плоскостопия назначают плантографию (неэффективна у младенцев и лиц с ожирением) и подометрию.
Лечение плоскостопия
Лечение поперечного плоскостопия
Консервативная терапия эффективна только на I стадии плоскостопия. Пациенту рекомендуют снизить вес тела, подбирать удобную обувь без каблуков, уменьшить статические нагрузки на стопу. Показано ношение специальных стелек и валиков.
При плоскостопии II и III степени проводится хирургическое лечение. Существует множество методик для коррекции деформации I пальца, однако, ни одна операция не устраняет причину поперечного плоскостопия – слабость связок и мышц стопы. Возможно изолированное хирургическое вмешательство (резекция Hallux valgus – выступающего участка кости) и оперативное лечение, включающее в себя резекцию участка кости в сочетании с пластикой капсулы суставов и пересадкой сухожилий. В послеоперационном периоде больному плоскостопием рекомендуют постоянное ношение супинаторов или обуви со специальными стельками.
Лечение продольного плоскостопия
В стадии предболезни пациенту рекомендуют выработать правильную походку (без разведения носков), ходить босиком по песку или неровной поверхности и регулярно разгружать мышцы свода стопы, во время стояния периодически перенося нагрузку на наружные поверхности стоп. Больному плоскостопием назначают ЛФК, массаж и физиолечение: магнитотерапия, СМТ, гидромассаж и др.
В стадии перемежающегося плоскостопия к перечисленным мероприятиям добавляется рекомендация изменить условия труда для уменьшения статической нагрузки на стопы. При плоской стопе к комплексу терапевтических мероприятий ортопеды рекомендуют ношение ортопедической обуви и специальных стелек. При дальнейшем прогрессировании плоскостопия показано оперативное лечение. В стадии плосковальгусной стопы консервативные методики малоэффективны. Проводятся различные пластические операции: резекция участков костей, пересадка сухожилий и т. д.
Прогноз
На ранних стадиях прогноз благоприятный. В младшем детском возрасте плоскостопие поддается коррекции. У взрослых людей полное устранение патологии невозможно, однако правильный подбор обуви, регулярные занятия специальной гимнастикой, оптимизация нагрузки на ноги и использование ортопедических изделий позволяют предотвратить прогессирование патологии, минимизировать или устранить неприятные симптомы. На поздних этапах даже после оперативных вмешательств могут сохраняться боли, ограничения движений и другие проявления, обусловленные вторичными изменениями стоп.
Профилактика
Профилактические мероприятия включают осмотры детей для выявления и раннего начала лечения врожденного плоскостопия. Врослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
4. Проблемы диагностики и лечения плоскостопия у детей в современных условиях/ Соломин В.Ю., Федотов В.К., Юшко А.В., Скрипченко М.А. // Сборник тезисов IX съезда травматологов-ортопедов – Саратов, 2010
Плоскостопие 3 степени: поперечное, продольное, плоскостопие
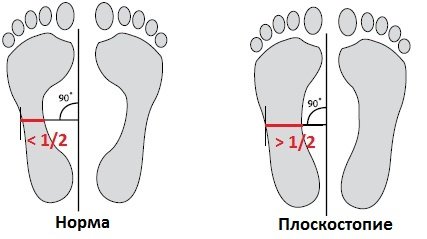
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.

Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопия.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей, избыточного веса и других неблагоприятных влияний.
Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития
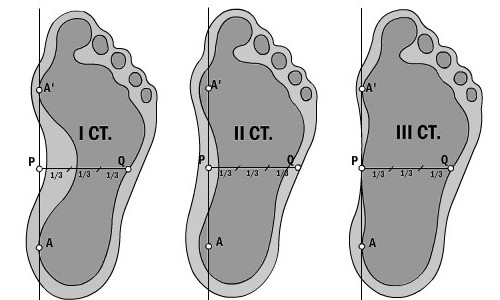
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три.
Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока еще слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается ее распространение к области лодыжек, а также к голени. Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Третья степень плоскостопия проявляется в еще более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. 3 степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации.
Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в:
- Неравномерно стертой обуви, внутренняя часть подошвы и каблук стерты сильнее;
- Увеличением стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше;
- Изменением походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка.
Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени.
Лечение врожденного плоскостопия консервативное. С первых дней жизни накладывают этапные гипсовые повязки, назначают ортопедическую обувь, лечебную гимнастику, физиотерапевтическими процедурами и массаж.
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребенка только начинают формироваться полностью.
Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и ее форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъем сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе.
При установленном врачом плоскостопии, необходимо делать лечебную гимнастику. Приблизительный комплекс упражнений представлен ниже:
1) Ноги установить на ширине плеч. Далее стопы разворачиваются, сначала соединяются пятки, потом носки. Сделать не меньше 12 повторений.
2) Вращение. Сидя на кресле либо стоя, установите пятки на ширину плеч. Вращайте стопы необходимо в две стороны. Сделайте 12 повторений.
3) Установка стоп. Выполняется в сидячем или стоячем положении. Ставьте стопы на внешнюю, а потом на внутреннюю поверхность поочередно. Сделайте 15 раз.
4) Низкие выпады. Встаньте ровно. Выполните передний выпад ногой. Далее переворачиваетесь в другую сторону и делаете то же самое. В обязательном порядке удерживайте спину прямой. Следует повторить 15 раз.
5) Ходим на месте. Делайте быстрые шаги. Стопы смотрят во внутрь, ноги сгибаемы в коленях. Не двигайте плечами, держитесь ровно, ноги при этом активно задействованы. Дыхание спокойное, упражнение выполняется полминуты.
Для детей весь комплекс ЛФ выполняется в игровой форме.
Показания к хирургическому лечению:
- Неэффективность консервативных методов лечения
- Тяжелое течение плоскостопия с грубыми осложнениями
Чем опасно плоскостопие?
Стопа при плоскостопии теряет амортизирующее свойство, и ударная волна распространяется вверх по скелету. В результате повышается нагрузка на позвоночник и суставы, возникает защемление межпозвоночных дисков. У человека меняется походка, он начинает косолапить. В запущенных случаях стопа деформируется, возникает «косточка» на большом пальце ноги, нарушается кровообращение ног.
Профилактика плоскостопия:
- Формирование правильной походки, не разводить носки при ходьбе – это перегружает внутренний край стопы и его связки.
- С предрасположенность к плоскостопию правильно выбирать место работы (работу, не связанную с длительными нагрузками на ноги).
- Отдых при длительном стоянии или хождении.
- Правильно подобранная обувь, на толстой и мягкой подошве, каблук не более 4 см.
- Ношение стелек-супинаторов при длительных нагрузках.
- В свободное время давать отдых ногам, не менее 30 секунд, 3-4 раза в день вставать на внешние стороны стоп.
- После работы рекомендуется принять теплые ванны для ног, с их последующим массажем.
- Хождение босиком по неровной поверхности, по камешкам, по песку, ходьба на пятках, внутренней поверхности стоп, цыпочках, подвижные игры.
- Максимально ограничит ношение обуви на высоком каблуке
- Правильно дозировать физическую нагрузку, избегать чрезмерных нагрузок
Несколько советов для профилактики плоскостопия у детей:
- Как можно больше давайте ребенку ходить босиком по песку, гравию, траве и другим неровным поверхностям.
- Детям, рожденным в осенне-зимний период, а также при недостаточном пребывании на солнце применять меры, направленные на профилактику рахита (достаточное употребление витамина D3, употребление кормящей матерью или ребенком продуктов, содержащее достаточное количество кальция).
- Не покупать ребенку обувь пока он не научится ходить.
- Обувь должна быть:
– гибкой, просторной, каблук не более 1-1,5 см;
– плотно фиксировать стопу, но не сдавливать ножку;
– минимальное количество внутренних швов;
– изготовлена из натуральных материалов;
– задник высокий жесткий, хорошо фиксирует ножку;
– подошва устойчива, не скользить;
– до 2 лет не должно быть в обуви супинатора, до этого времени его роль выполняет жировая подушечка стопы;
– обувь должна быть с запасом 1-1,5 см;
– менять чаще обувь, следить за ростом ножки.
- Не перегружать ребенка спортом, все нагрузки должны соответствовать возрасту ребенка и степени развития его опорно–двигательного аппарата.
- Делать ребенку гимнастику и массаж ног
Детям старше 2 лет, будут благоприятны упражнения для развития мышц и сухожилий стопы (брать предметы пальчиками ног, ходить на носочках, пяточках, внешней стороне стоп; можно делать прыжки на месте, карабкаться по гимнастической лестнице).
Нельзя забывать так же, что в профилактике плоскостопии немалую роль играет здоровый образ жизни, рациональное питание, пища богатая витаминами и микроэлементами в особенности кальцием.
Плоскостопие III степени причины, симптомы, методы лечения и профилактики
Плоскостопие — это заболевание суставов, хрящей, костей и мышц нижней части ног, при котором возникает деформация стопы, нарушения походки, повреждения опорно-двигательного аппарата и внутренних органов. Третья стадия болезни — самая сложная, при ней больному дают инвалидность. Полностью вылечить невозможно, но можно облегчить состояние и уменьшить боль. Лечение требуется немедленное, осложнения могут привести к полной потере двигательных способностей человека.

Симптомы плоскостопия III степени
У здорового человека на подошве ног имеются впадины и бугры, которые отчётливо видны на снимке или отпечатке ступни в краске — отпечатывается пятка, область пальцев и небольшая полоска вдоль ступни на наружной стороне. При третьей степени плоскостопия отпечаток сплошной, полностью закрашен и не имеет просветов в рисунке. Тяжёлую стадию легко определить самостоятельно по таким признакам:
- сильные ноющие боли в ногах и спине даже в состоянии покоя;
- заметное изменение походки, затруднения с ходьбой или бегом;
- высокая отёчность и чувствительность ног, покраснение кожи;
- появление артритов, остеохондроза, межпозвоночной грыжи;
- невозможность свободно двигаться в обуви, кроме ортопедической;
- развитие патологий внутренних органов и позвоночника;
- защемление и боль в пояснице, тазу, бёдрах, коленях, икрах.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Третья стадия не возникает сама по себе — ей способствуют незалеченные предыдущие. Такое бывает, если пациент не обратился вовремя в больницу, не помогло стандартное лечение или была подобрана неэффективная терапия. По каким причинам возникает плоскостопие:
- наследственность, тяжёлые роды, травмы, аномальное врождённое нарушение свода стопы или опорно-двигательного аппарата;
- работа или досуг с постоянным пребыванием на ногах, профессиональный спорт, рабочие и спортивные травмы;
- неравномерная или чрезмерная нагрузка на позвоночник, ноги, а также недостаток физической нагрузки;
- ношение неправильной обуви, тесной, из некачественных материалов, на высоком каблуке, без супинатора;
- последствия таких заболеваний, как полиомиелит, сахарный диабет, рахит, инфекции;
- заболевания мышц, соединительной ткани, связок;
- лишний вес, нарушения обмена веществ.
Разновидности плоскостопия
Различают два типа патологии:
- Поперечный. Утолщение стопы в ширину. Больше всего деыормируется большой палец ноги.
- Продольный. Удлинение стопы, асимметричная длина подошв ног. Практически полностью отсутствуют физиологические углубления.
Диагностика
Диагностику может проводить врач-ортопед или подолог. Назначают такие обследования:
- Рентген. Показывает строение и расположение твёрдых тканей, наличие деформаций и угол уклона свода стопы от нормы.
- Плантография. Исследование на сенсорном плантографе, который делает снимок подошвы и показывает объёмы повреждений.
- Подометрия. Изучение динамики болезни с помощью снимков ступней во время покоя, ходьбы и бега.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
При появлении или обострении симптомов необходимо обратиться к ортопеду или подологу. Врачи проведут диагностику и назначат эффективный лечебный курс.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение
Наиболее эффективными методами считаются лекарственная терапия, физиотерапия, ЛФК и массаж, операция. На 3 стадии выписывают такие препараты:
- обезболивающие;
- нестероидные противовоспалительные;
- противоотёчные;
- миорелаксанты;
- хондропротекторы;
- глюкокортикостероиды;
- витаминные комплексы.
Массаж помогает снять болезненность, уменьшить чувствительность, восстановить кровоснабжение суставов. Зарядка и плавание показаны для укрепления костно-мышечного аппарата. Индивидуальные ортопедические стельки улучшают амортизацию тела, снимают боль и напряжение, равномерно распределяют нагрузку. Из физиотерапевтических процедур чаще назначают электрофорез, миостимуляцию, иглоукалывание, рефлексотерапию. Хирургическое вмешательство часто применяют при третьей степени плоскостопия — операция позволяет скорректировать свод стопы.


