КОНФЛИКТ ПО ГРУППЕ КРОВИ И ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ
Девушки знакомьтесь с информацией. Многие знают что бывает конфликт по резус-фактору. Но почему то мало кто знает, что существует еще и конфликт по группе крови. К сожалению в женской консультации об этом молчат.
Встав на учет в женской консультации, каждая беременная женщина получает массу направлений на анализы, среди которых в обязательном порядке есть анализ для определения групповой и резусной принадлежности крови обоих супругов. В большинстве случаев всех волнует именно наличие или отсутствие этого самого резус-фактора, так как все знают о вероятности развития резус-конфликта у матери и ребенка. При этом мало кто осведомлен о существующей возможности возникновения иммунологического конфликта по группам крови.
Почему происходит иммунологический конфликт?
Первая группа крови не содержит в эритроцитах антигенов А и В, зато имеются антитела α и β. Во всех остальных группах такие антигены есть и поэтому первая группа крови, встретившись с чужеродными для нее антигенами А или В начинает с ними «вражду», разрушая эритроциты содержащие в себе эти антигены. Именно этот процесс и является иммунологическим конфликтом по системе АВ0.
Кому стоит опасаться возникновения конфликта по группе крови?
Теоретически такая проблема может возникнуть в том случае, если у матери с будущим малышом оказываются разные группы крови:
женщина с I или III группой крови — плод со II;
женщина с I или II группой крови — плод с III;
женщина с I, II или III группой — плод с IV.
Самым опасным сочетанием считается, если женщина с I группой крови вынашивает ребенка со II или III. Именно такой расклад чаще всех остальных приводит к развитию всех признаков конфликта у матери с плодом и возникновению гемолитической болезни у новорожденного. В группу риска также входят женщины:
получавшие в прошлом переливание крови;
пережившие несколько выкидышей или абортов;
родившие ранее ребенка, у которого развилась гемолитическая болезнь или отставание психического развития.
Возможность развития группового иммунологического конфликта по системе АВ0 существует у семейных пар имеющих следующие сочетания групп крови:
женщина с I группой + мужчина со II, III или IV;
женщина со II группой + мужчина с III или IV;
женщина с III + мужчина со II или IV.
Что способствует развитию конфликта?
От развития конфликта по группам крови защищает правильно функционирующая и здоровая плацента. Её особенное строение не позволяет крови матери и плода смешиваться, в частности, благодаря плацентарному барьеру. Однако это все-таки может произойти при нарушении целостности сосудов плаценты, её отслойке и других повреждениях или, что чаще всего, во время родов. Попавшие в материнское кровяное русло клетки плода, в случае их чужеродности, вызывают выработку антител, которые обладают возможностью проникновения в организм плода и атаки клеток его крови, вследствие чего происходит гемолитическая болезнь. Токсическое вещество билирубин, образующееся в результате такого воздействия в больших количествах, способно повреждать органы ребенка, в основном мозг, печень и почки, что может грозить серьезными последствиями для физического и умственного здоровья малыша.
Проявления группового конфликта, его лечение и профилактика
Беременная женщина не будет ощущать никаких признаков развития конфликта по группам крови. Узнать о его возникновении поможет анализ крови, который покажет высокий титр антител в крови женщины. При развитии гемолитической болезни плода и новорожденного могут наблюдаться:
отеки,
желтушность,
анемия,
увеличение селезенки и печени.
Профилактикой серьезных осложнений является регулярная сдача крови на анализ и выявление в ней специфических антител — гемолизинов. В случае их нахождения беременная женщина попадает под наблюдение. Если в результате повторных анализов титр антител продолжит неуклонно расти, а состояние плода ухудшаться, то может потребоваться преждевременное родоразрешение или внутриутробное переливание крови плоду.
Некоторые врачи-гинекологи регулярно назначают беременным женщинам с первой группой крови анализ на групповые антитела в том случае, если для этого имеются предпосылки. На деле это происходит очень редко, по причине того, что конфликт по системе АВ0 обычно не влечет за собой серьезных последствий и вызывает желтуху только уже у рожденного ребенка, практически не влияя на плод в утробе. Поэтому здесь не существует таких массовых исследований как при беременности резус-отрицательной женщины.
Гемолитическая болезнь новорожденного требует обязательного лечения во избежание развития тяжелых осложнений. Чем ярче выражены симптомы, тем интенсивнее конфликт, для подтверждения которого проводят анализ крови на повышенное содержание билирубина. Смысл лечения заключается в удалении из крови ребенка антител, поврежденных эритроцитов и излишнего билирубина, для чего проводится фототерапия и другое симптоматическое лечение. В том случае, если это не помогает, или уровень билирубина в крови растет очень быстро, то прибегают к процедуре переливания крови новорожденному.
Будущим родителям, попадающим под риск развития такого конфликта, необходимо знать, что, во-первых, вероятность возникновения реального конфликта по группам крови на практике очень мала, а во-вторых, он чаще всего протекает гораздо легче резус-конфликта, и случаи тяжелого течения сравнительно редки, поэтому конфликт по системе АВ0 считается менее опасным для здоровья малыша.
Гемолитическая болезнь новорожденных по группе крови

Забота о здоровье новорожденного – первоочередная задача для каждой будущей мамы.
Беременность – это не только 9 месяцев ожидания желанной встречи, но и анализы, обследования, а иногда, к сожалению, и диагнозы.
Одним из возможных осложнений беременности, способным вызвать гемолитическую болезнь новорожденных по группе крови, является резус-конфликт между матерью и ребенком. Что же это такое, и как избежать негативных последствий подобного конфликта?
Причины резус-конфликта и конфликта по группе крови
Он может быть положительным (Rh+) или отрицательным (Rh-).
Само название никак не характеризует качества крови и ее обладателя – это лишь показатель наличия определенной группы белков на поверхности эритроцитов.
Конфликт во время беременности может возникнуть в нескольких случаях:
- Резус-отрицательная мать вынашивает резус-положительного ребенка. Неизвестные материнскому организму белки могут проникать через плацентарный кровоток, вызывая ответ иммунной системы в виде выработки антител. Вероятность проникновения клеток крови плода в материнский кровоток существенно возрастает при проведении инвазивной диагностики (амниоцентез, кордоцентез, биопсия хориона). Кроме того, эта вероятность растет с каждой последующей беременностью – при этом учитываются как выкидыши, так и аборты. Резус-конфликт при первой беременности встречается крайне редко – это происходит в том случае, если материнский организм уже имел контакт с резус-положительной кровью. Например, при переливаниях без учета резус-совместимости.
- Конфликт по группам крови или по системе АВ0. Он может возникнуть, когда у матери первая группа крови, а у ребенка – любая другая. Проникновение А и В элементов крови плода в материнский кровоток расценивается организмом как появление антигенов, вследствие чего начинается выработка α- и β-антител. В случае конфликта по система АВ0 гемолитическая болезнь не так опасна и отличается более легким течением, однако ее возникновение вполне вероятно уже при первой беременности.
Кто входит в группу риска
Резус-конфликт может появиться только у женщин с отрицательным резус-фактором, если будущий отец является резус-положительным. Все остальные возможные сочетания резус-факторов будущих родителей не несут в себе никакой опасности.
Как оценить вероятность возникновения гемолитической болезни
Спрогнозировать вероятность АВ0-конфликта можно еще до наступления беременности, зная группы крови будущих родителей:

- Женщины с I группой крови попадают в наибольшую зону риска, т.к. конфликт возможен в случаях, если у мужчины любая другая группа крови.
- Если у женщины II группа крови, то вероятность конфликта высока при III или IV группе у мужчины.
- Обладательницам III группы крови нужно быть особенно внимательными, если у мужчины II или IV группа.
Антигены и антитела
В случае возникновения резус-конфликта организм матери сперва проходит период сенсибилизации – распознавания чужеродных белков и выработки иммунного ответа. В этот период анализ крови показывает повышенный уровень иммуноглобулинов М – они не представляют опасности для ребенка, т.к. из-за своих крупных размеров не могут преодолеть плацентарный барьер.
Период развития антител к чужеродному белку, или так называемых иммуноглобулинов G, способных попасть в кровоток плода, у разных женщин отличается.
Что происходит в организме плода или новорожденного?
 Попадая в организм плода, иммуноглобулин G склеивает эритроциты между собой, вследствие чего они больше не могу переносить кислород к органам и тканям.
Попадая в организм плода, иммуноглобулин G склеивает эритроциты между собой, вследствие чего они больше не могу переносить кислород к органам и тканям.
Возникает гипоксия плода, что оказывает влияние на его развитие в целом.
В организме новорожденного происходят аналогичные процессы, чаще всего проявляющиеся в виде физиологической желтухи.
Проявления гемолитической болезни
В случае возникновения гемолитической болезни плода, во время беременности женщина редко ощущает ее симптомы. В тяжелых случаях симптоматика может быть схожа с картиной гестоза беременных.
 Гемолитическая болезнь может развиваться по трем направлениям:
Гемолитическая болезнь может развиваться по трем направлениям:
Наиболее опасной формой является отечная. В этом случае на УЗИ заметны увеличения селезенки, печени, желез и сердца плода.
Наблюдается также ярко выраженная анемия и изменение размеров плаценты.
Подобные нарушения могут привести к преждевременной гибели плода или смерти новорожденного незадолго после родов. Тяжелое течение отечной формы гемолитической болезни крайне трудно поддается лечению.
Желтушная форма чаще всего проявляется через несколько часов после родов – недостаток эритроцитов приводит к тому, что в организме ребенка стремительно накапливается билирубин, придающий коже и белкам глаз желтушную окраску. Билирубин в больших количествах негативно влияет на состояние центральной нервной системы, угнетая ее действие, однако в большинстве случае желтуха новорожденных успешно лечится в короткие сроки.
Наиболее тяжелое течение гемолитической болезни наблюдается у недоношенных детей.
Возможные последствия гемолитической болезни
Патология в легких формах и при должном лечении зачастую не несет никаких негативных последствий, однако недооценивать ее опасность все же не стоит.
 При тяжелых формах болезни возможны следующие осложнения:
При тяжелых формах болезни возможны следующие осложнения:
- Потеря слуха или тугоухость;
- Повышенная тревожность;
- Потеря зрения;
- Задержки развития;
- Проблемы с отводом желчи, вследствие которых может развиться воспаление печени;
- Церебральный паралич.
Необходимые обследования
 В первую очередь будущим родителям нужно сдать анализ на определение группы крови и резус-фактора.
В первую очередь будущим родителям нужно сдать анализ на определение группы крови и резус-фактора.
Заранее зная о вероятном конфликте, можно заблаговременно принять все меры предосторожности для того, чтобы свести его вероятность и последствия к минимуму.
Если женщина имеет отрицательный резус-фактор, во время беременности ей необходимо регулярно сдавать анализ на титр (количество) антител.
При этом частота анализа определяется сроком беременности и данными о возможной сенсибилизации (контактом с резус-положительной кровью в прошлом):
- Во время первой беременности несенсибилизированные женщины должны сдавать этот анализ раз в 2 месяца, сенсибилизированные – ежемесячно.
- Начиная с 32-й недели анализ сдается раз в 14 дней.
- После 35-й – еженедельно.
Состояние плода контролируется УЗ-исследованием: 4 раза в период с 20-й по 36-ю неделю, и еще одно – непосредственно перед родами. Это необходимо для отслеживания динамики развития плода, состояния плаценты и других факторов, указывающих на возможное возникновение гемолитической болезни.
Особенности кормления ребенка с физиологической желтухой
 Мнения специалистов о грудном вскармливании при физиологической желтухе новорожденных расходятся.
Мнения специалистов о грудном вскармливании при физиологической желтухе новорожденных расходятся.
Одни утверждают, что кормление грудью никак не связано с протеканием желтухи, скорее даже наоборот – способствует более активному выведению билирубина.
Другие склоняются к тому, что женщина должна воздержаться от грудного вскармливания в течение 3-5 дней, пока большая часть антител не будет выведена из ее организма.
В каждом конкретном случае стоит руководствоваться прежде всего состоянием матери и ребенка.
Лечение физиологической желтухи новорожденных
В зависимости от тяжести протекания заболевания и уровня билирубина, различают разные виды лечения желтухи новорожденных:

- В случае лишь физиологических проявлений желтухи зачастую достаточно нормализации режима питания и принятия солнечных ванн – под воздействием ультрафиолета билирубин разрушается и выводится из организма.
- Иногда для лечения желтухи прибегают к сорбентам, очищающим организм от лишнего билирубина. Не все сорбенты подходят для новорожденных. Среди разрешенных препаратов – Энтеросгель и Полисорб.
- В случаях, когда уровень билирубина приближается к критическому, назначают капельницы с глюкозой – она помогает восстановить работу мозга и ЦНС после разрушающего воздействия токсина.
- В крайне тяжелых случаях, когда уровень билирубина превышает 340ммоль/л или наблюдаются признаки билирубиновой энцефалопатии, назначается переливание крови.
Профилактика
- Имеющие в анамнезе переливание крови без контроля резус-совместимости;
- После аборта, осложнения беременности (внематочное течение), инвазивных вмешательств;
- После родоразрешения в случае положительного резуса у ребенка.
Для профилактики гемолитической болезни таким женщинам производится введение иммуноглобулина антирезус Rh0 человека в течение 72 часов после подобных процедур.
Кроме того, резус-отрицательным женщинам делается инъекция иммуноглобулина на 28-й неделе беременности.
Несмотря на то, что патология может привести к тяжелым последствиям, современная медицина дает возможность свести вероятные риски к минимуму. Грамотное планирование, своевременная диагностика и выполнение всех рекомендаций врача – залог того, что беременность пройдет без осложнений.
Что надо знать о гемолитической болезни новорожденных по группе крови?

Желтуха у новорожденных – явление нередкое. В зависимости от обстоятельств она может быть нормальным состоянием или патологией. В первом случае желтуху называют физиологической, она проходит через некоторое время сама.
Патологическая желтуха требует незамедлительного лечения, поскольку может быть следствием серьезного заболевания: гемолитической болезни плода и новорожденных (ГБН), которая в системе международной классификации болезней 10 пересмотра (МКБ-10) проходит под кодом Р55.
Кроме желтухи, ГБН может проходить в других формах.
Что она собой представляет?
ГБН – патология, которая сопровождается усиленной гибелью эритроцитов и образованием высокой концентрации непрямого (неконъюгированного) билирубина.
 Оборот билирубина в теле человека
Оборот билирубина в теле человека
Каковы причины ГНБ
Гемолитическая болезнь возникает по АВО-системе и резус-системе.
 Система АВО
Система АВО
Система АБО
Согласно системе АБО, у людей 4 группы крови, которые определяются наличием или отсутствием антигенов А и Б на эритроцитах и антител α и β в плазме крови. Иммунная система синтезирует антитела в плазме против тех антигенов, которых нет на эритроцитах. Если на эритроцитах находятся антигены А, то в плазме будут антитела β.
Одноименные антигены и антитела не могут присутствовать в крови одного и того же человека, поскольку они вступают в реакцию друг с другом, и эритроциты погибают.
Возможны всего четыре сочетания антигенов и антител.
- Когда на эритроцитах нет вообще антигенов, в плазме будут антитела α и β. Это кровь 1 группы или 0 (I).
- Комбинация А и β дает 2 группу – А (II).
- При сочетании В и α получается 3 группа – В (III).
- Если на эритроцитах присутствуют оба антигена, в плазме антитела отсутствуют. Данная комбинация говорит о 4 группе – AB (IV).
 Резус-фактор
Резус-фактор
Резус-система
Резус-фактор определяется по присутствию или отсутствию на эритроцитах антигена Д. Люди, у которых этот антиген имеется, являются резус-положительными (Rh+). Люди без него – резус-отрицательные (Rh-).
Патогенез по АВО
Долгое время считалось, что гемолитическая болезнь новорожденного возникает по резус-фактору.
Однако потом вывили, что гемолитическая болезнь новорожденных по группе крови встречается не так уж редко. Причем ГБН по АВО системе может наступить при первой беременности. Выяснилось, что гемолитическая болезнь новорожденных по группе крови иметь последствия может куда более тяжелые, чем предполагалось ранее.
Как развивается конфликт крови, а вслед за ним ГБН? С момента зачатия создается сложная система «мать – плацента – ребенок». Через плаценту идет все физиологическое общение матери и ребенка при беременности.
Благодаря плаценте кровь матери и ребенка никогда не смешивается. Если же плацентарный барьер по тем или иным причинам не соответствует норме, в кровь матери могут проникнуть клетки из кровотока плода и возникнуть конфликт по причине несовместимости с развитием гемолитической болезни.
При родах плацента в силу естественных причин разрушается, и происходит смешение двух кровей с возможностью конфликта. Он никогда не возникает при 4 группе крови у матери, поскольку в ее плазме нет антител α иβ.
Конфликт весьма вероятен, когда мать имеет 1 группу, а ребенок – одну из других групп. Чаще всего можно наблюдать конфликты со второй и третьей группой, потому что людей с четвертой группой крови мало.
Дело в том, что женщина с 1 группой обладает обоими видами антител. Конфликт не происходит, только когда ребенок тоже обладает 1 группой крови без антигенов. При попадании в кровь младенца материнские антитела атакуют его эритроциты. В итоге они разрушаются, выделяя непрямой билирубин.
По такому же механизму конфликт проходит при других сочетаниях (см. таблицу).
| мать | ребенок |
| A(II) | B(III) |
| A(II) | AB(IV) |
| B(III) | A(II) |
| B(III) | AB(IV) |
Из-за высокого риска развития гемолитической болезни беременные женщины с нулевой группой берутся на особый контроль. Ранее им даже запрещалось несколько дней после родов кормить грудью новорожденного. Сегодня запрет снят, поскольку считается, что антитела перерабатываются в желудке малыша.
Дополнительные факторы риска развития ГНБ.
- Роды имеют затяжной характер.
- Женщина проходила через процедуру переливания крови.
- Были аборты или выкидыши.
- Женщина рожает не в первый раз.
- Рожденные ею дети имели те или иные проблемы со здоровьем.
В каких формах развивается ГНБ
ГБН у новорожденных имеет 3 формы.
 Желтуха у новорожденного
Желтуха у новорожденного
Самая распространенная форма ГБН
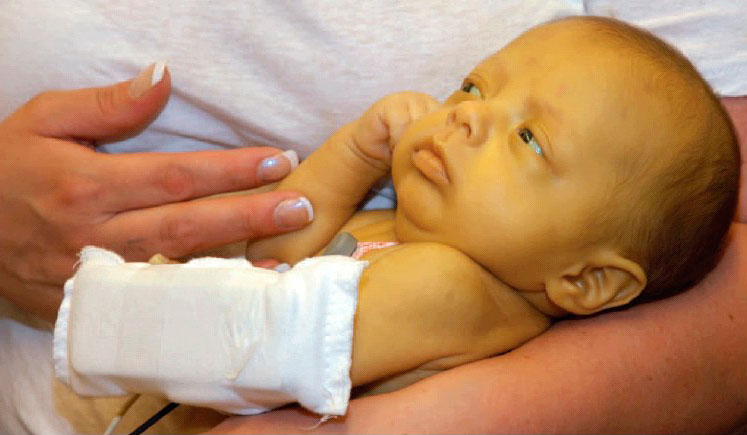
К ней относится гемолитическая желтуха у новорожденных по группе крови и резус-фактору. Она регистрируется в 88% появления ГНБ. Гемолитическая болезнь при резус-конфликте в желтушной форме проявляется непосредственно после рождения, при конфликте по системе АВО – на второй-третий день.
Симптомы
- Наиболее характерный признак – кожа и склеры младенца желтеют.
- Размеры печени и селезенки увеличиваются.
- Анализы показывают уменьшение концентрации гемоглобина и повышение билирубина, который и дает желтизну.
- Интоксикация билирубином приводит к изменениям в поведении малыша. Он становится вялым, у него падает мышечный тонус, наблюдается длительная зевота, судорожный синдром.
К концу первой недели появляются первые симптомы застоя желчи:
- бесцветный кал;
- темная моча;
- зеленоватый оттенок кожных покровов;
- повышение в крови конъюгированного или прямого билирубина (непрямой билирубин, переработанный печенью).
Чем опасна желтуха новорожденных
Нарастание концентрации непрямого билирубина представляет реальную угрозу для здоровья и жизни новорожденного, поскольку этот вид билирубина токсичен. При достижении определенного критичного уровня билирубин преодолевает гематоэнцефалический барьер между кровью и нервной тканью. Этот барьер защищает мозг от проникновения в него всего того, что там не должно быть, в том числе клеток иммунной системы. Для доношенного ребенка критичным является содержание непрямого билирубина – 340 мкмоль/л. Для недоношенного ребенка достаточно 200 мкмоль/л.
Попадая в мозг, непрямой билирубин повреждает подкорковые ядра. Развивается ядерная желтуха – самое опасное осложнение при желтушном течении ГБН. Младенец может не выжить или приобрести тяжелые последствия для здоровья (церебральный паралич, глухота).
Чтобы несколько успокоить родителей, стоит сказать, ядерная желтуха развивается не всегда при превышении уровня в 340 мкмоль/л.
- При данной концентрации она начинается только у каждого десятого больного ребенка.
- При концентрации 430 мкмоль/л заболевает каждый третий.
- Содержание сверх 520 мкмоль/ приводит к ядерной желтухе в 70% случаев.
Однако зарегистрированы эпизоды, когда она не развивалась и при 650 мкмоль/л. Научного объяснения этот факт пока не имеет.
 Отечная форма ГБН
Отечная форма ГБН
Самая редкая форма ГБН
Реже всего встречается отечная ее форма (около 2%). Она имеет самые тяжелые последствия. Другое название – внутриутробная водянка. Гемолитическая болезнь этой формы начинается во время беременности. Плод может погибнуть в утробе, родиться мертвым. При рождении живым ребенок редко проживает более двух дней.
Симптомы
- Наблюдается значительная отечность подкожной клетчатки.
- Излишнее количество жидкости содержится в плевральной, брюшной и других полостях.
- Цвет кожи очень бледный, иногда с желтоватым оттенком.
- Размеры селезенки и печени сильно увеличены.
- У ребенка характерное лунообразное лицо.
- При анализе крови обнаруживается малое количество эритроцитов и гемоглобина, излишек лейкоцитов и незрелых эритроцитов.
Самая легкая форма ГБН
Таковой является анемичная форма (10%). Впрочем, эта легкость имеет относительный характер. Она легкая по отношению к двум другим формам ГБН. Иногда может развиться в тяжелую анемию.
Симптомы
- Кожа новорожденного имеет бледный цвет, но не всегда.
- Селезенка и печень увеличены, но меньше, чем при двух предыдущих формах.
- Общее состояние ребенка неплохое, только опытный врач может заподозрить неладное.
- В анализе крови фиксируется небольшое превышение нормы непрямого билирубина.
Тяжелая анемия может развиться через две-три недели при отсутствии лечения.
Диагностика ГБН
Диагностика комплексная. Включает в себя внешние признаки и данные, полученные в результате анализов крови. ГБН можно уверенно определить, когда:
- концентрация гемоглобина ниже 150 г/л;
- билирубин выше 300 мкмоль/л;
- идет прирост билирубина со скоростью больше 10 мкмоль/л в час;
- уменьшается численность зрелых эритроцитов, но растет количество их незрелых форм;
- проба Кумбса (исследование неполных антител) положительна.
Лечение ГБН
Методика лечения определяется тяжестью заболевания.
 Иногда без переливания крови не обойтись
Иногда без переливания крови не обойтись
Тяжелая форма
Данные анализов важны для обоснования заменного переливания крови, которое применяется при тяжелом течении ГБН. Переливание действенно, потому что позволяет быстро снизить концентрацию токсичного билирубина и численность материнских антител. С другой стороны, оно таит в себе некоторые риски. Количество смертельных исходов при заменном переливании колеблется в диапазоне 1-5%.
При ГБН, вызванной несовместимостью по АВО системе, используют состав, в который входят эритроцитарная масса первой группы (не содержит антигенов), плазма четвертой группы (не имеет антител) либо кровь той же самой группы.
Объем переливаемой крови определяется в зависимости от массы младенца. Исходная величина 180-200 мл/ кг. За одно переливание заменяется 90-95% крови.
Для очищения крови от токсинов используется гемосорбция, когда кровь пропускается через устройство с сорбентами.
Еще один метод очистки крови – плазмаферез. Кровь берется из вены, клеточная масса отделяется от плазмы, разбавляется специальными растворами и возвращается обратно в вену.
Помимо переливания и очистки крови, в тяжелых ситуациях назначаются глюкокортикоиды.
Легкая форма
При легкой форме ГНБ или после успешного результата проведенной терапии тяжелого состояния ребенка используется медикаментозное лечение.
- Обязательно применяется внутривенное вливание глюкозы и белков.
- В курс лечения входят активаторы печеночных ферментов.
- Повышается работоспособность печени за счет витаминов группы В, С и Е, кокарбоксилазы.
- При застое желчи, вызванной ее сгущением, назначают желчегонные препараты.
 Синий цвет окисляет непрямой билирубин
Синий цвет окисляет непрямой билирубин
Прогноз
При вовремя начатой и адекватной терапии лечение желтушной и анемичной форм проходит успешно. После перенесенной ГБН может наблюдаться неадекватная реакция на профилактические прививки.
Дополнительную информацию о ГБН можно получить из видео:
Больше о желтухе новорожденных можно узнать из видео:
Гемолитическая желтуха у новорожденных детей

Желтуха новорожденных – это довольно частое явление в современной педиатрии. Как правило, желтушность кожных покровов малыша проявляется через несколько суток после рождения в результате физиологических причин. Однако в некоторых случаях главными причинами пожелтения кожных покровов младенца являются не физиологические факторы, а резус-конфликт матери и малыша. В таком случае говорят о гемолитической желтухе, которая, в отличие от физиологической, требует обязательного лечения.
Согласно статистике, болезнь диагностируется у 98% рожениц с отрицательным резус-фактором крови.
Причины заболевания
В большинстве случаев гемолитическая желтуха у новорожденных развивается по причине несовместимости крови матери и ребенка по группе крови или резус-фактору.
К гемолитической желтухе по резус-фактору склонны женщины с отрицательным Rh, которые вынашивают ребенка с положительным Rh. АВО-несовместимость как причина заболевания чаще всего определяется у будущих мам с І группой крови, однако только в том случае, если отцом ребенка является мужчина со ІІ или ІІІ группой крови.
В очень редких случаях причиной заболевания могут быть болезни крови матери и прием некоторых медикаментозных препаратов.
Механизм развития заболевания очень простой: во время беременности резус-антигены ребенка проникают в кровь матери через плаценту. Женский организм начинает воспринимать такие антигены как чужеродное тело и отторгать плод, уничтожая печень, селезенку и костный мозг малыша.
Вероятность развития гемолитической желтухи повышается у женщин, которые ранее подвергались абортам или пережили несколько выкидышей.
Антигены могут начать синтезироваться еще на ранних сроках беременности, угрожая женщине невынашиванием плода и самопроизвольным выкидышем. Однако в большинстве случаев они проявляются непосредственно на последних неделях беременности или во время родов.
Формы и симптомы заболевания
Гемолитическая болезнь новорожденных (ГБН) может проявляться в трех основных формах:
- отечной – самой опасной и тяжелой форме заболевания, при которой дети рождаются мертвыми (в редких случаях – недоношенными) или умирают уже в первые минуты жизни;
- анемической, при которой в крови новорожденного малыша наблюдается пониженный уровень гемоглобина, а его печень и селезенка увеличены в размерах;
- желтушной.
Желтушная форма болезни может быть легкой, средней или тяжелой. При легкой и средней форме желтухи наблюдается незначительное увеличение печени и селезенки малыша, воспаление лимфатических узлов, легкое пожелтение кожных покровов, которое быстро проходит.
Тяжелая форма гемолитической желтухи характеризуется стремительным пожелтением кожных покровов малыша, которое наблюдается уже в первые минуты жизни ребенка или проявляется спустя несколько часов. Редким, но характерным симптомом заболевания является желтый оттенок околоплодных вод и первородной маски.
Младенцы, больные гемолитической желтухой, вялые и апатичные. У них плохо развиты физиологические рефлексы (особенно сосательный рефлекс), отсутствует аппетит и наблюдается склонность к кровотечениям. С каждым днем дыхание ребенка становится нерегулярным, частота срыгиваний стремительно увеличивается, а у некоторых малышей появляется рвота.
Показатель билирубина в крови быстро растет, а желтушность кожных покровов не сходит в течение трех недель. Чрезмерное повышение билирубина приводит к повреждению печеночных клеток, сердца и грозит поражением тканей мозга.
При отсутствии своевременного и грамотного лечения может развиваться ядерная форма гемолитической желтухи, при которой кожные покровы приобретают желто-коричневый цвет или зеленоватый оттенок. Основными симптомами патологического состояния становятся:
- монотонный сдавленный плач новорожденного;
- тонические судороги;
- застывший взгляд;
- тремор рук и ног;
- ригидность затылочных мышц.
Диагностика гемолитической желтухи новорожденного
Существует два вида диагностики болезни:
- перинатальная – проводится в период внутриутробного развития плода;
- постнатальная – осуществляется после рождения малыша.
При постнатальной диагностике учитываются клинические симптомы, выявленные у новорожденного малыша. Дополнительными методами диагностики в данном случае являются:
- анализ на группу крови и резус-фактор матери и ребенка;
- анализ на определение уровня билирубина в крови у младенца и в околоплодных водах роженицы;
- анализ на концентрацию резус-антител.
Последствия заболевания и возможные осложнения
При несвоевременном лечении гемолитическая желтуха может спровоцировать опасные осложнения. Наиболее опасным осложнением, которое диагностируется в 15% случаев заболевания, является поражение нервной системы. Оно может проявляться:
- нарушением слуха;
- задержкой моторного развития (косоглазие, слабость лицевого нерва);
- задержкой психического развития.
Последствиями перенесенной гемолитической желтухи могут быть:
- олигофрения;
- вторичная умственная задержка;
- патологии желудочно-кишечного тракта;
- задержка речевого развития;
- дистрофия.
Основные методы лечения
Лечение гемолитической желтухи проводится с первых минут жизни новорожденного.
Главная цель лечения – выведение из организма ребенка антигенов, билирубина и токсических продуктов распада эритроцитов.
Медикаментозное лечение
Медикаментозное лечение заболевания проводится путем осуществления внутривенных инъекций глюкозы и дезинтоксикационных растворов. Для выведения билирубина из организма новорожденного назначается фенобарбитал.
Светотерапия
В современной медицине светотерапия признана одним из самых эффективных методов лечения гемолитической желтухи новорожденных. Светотерапия осуществляется с помощью флуоресцентного света, лучи которого, оказывая активное действие на билирубин, превращают его в жидкость. Полученная жидкость выводится из организма вместе с калом и мочой.
Светотерапия представляет собой достаточно простую медицинскую процедуру. Новорожденного помещают под специальную лампу на сутки. В процессе светолечения делаются кратковременные перерывы для кормления и гигиенических процедур.
Несмотря на некоторые побочные эффекты (возможная аллергическая сыпь, сонливость, зеленый стул), светотерапия позволяет достичь желаемого эффекта в максимально короткие сроки.
Переливание крови
Если медикаментозное лечение и светотерапия оказались малоэффективными, а уровень билирубина в крови новорожденного по-прежнему остается повышенным, малышу может быть назначено переливание крови.
Показаниями к неотложному переливанию крови при гемолитической желтухе являются:
- очень высокий показатель билирубина, угрожающий жизни малыша;
- анемия;
- очевидные симптомы поражения нервной системы и головного мозга.
Переливание крови производят через вену пупка. В сложных и тяжелых случаях одной процедуры бывает недостаточно, поэтому ее проводят повторно.
Переливание крови – это крайняя мера лечения гемолитической желтухи новорожденных.
Профилактика гемолитической желтухи
Неотъемлемой частью лечения и профилактики данного заболевания является введение в организм новорожденного витаминов. В частности, речь идет о нехватке витамина В9, восполнить дефицит которого поможет фолиевая кислота. Также новорожденным показано обильное питье.
Лучшей мерой профилактики гемолитической желтухи у новорожденных является молозиво и грудное молоко, которое удивительным образом действует на билирубин, способствуя его быстрому выведению из организма малыша.
Однако в первые недели после рождения ребенка грудное молоко матери в большом количестве содержит антитела, поэтому мать кормить грудью малыша самостоятельно не может. Лучшим вариантом для грудничка в данном случае станет сцеженное молоко другой кормящей мамы.
Чтобы избежать возникновения гемолитической желтухи, в качестве профилактики во время беременности женщине внутривенно вводится антирезус-иммуноглобулин, который предотвращает образование антител в организме будущей роженицы.
Дополнительными методами профилактики гемолитической желтухи со стороны будущей мамы являются:
- регулярное посещение женской консультации и соблюдение всех предписанных рекомендаций;
- регулярный контроль уровня антител в крови;
- исследование околоплодных вод.
Несмотря на то что гемолитическая желтуха является опасным заболеванием новорожденных, при своевременной диагностике и квалифицированной медицинской помощи она достаточно хорошо поддается лечению. А дети, которым был поставлен подобный диагноз, вырастают крепкими и здоровыми.
Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорожденных (ГБН) – патологическое состояние ребенка (плода), которое сопровождается распадом (гемолизом) эритроцитов, обусловленным несовместимостью его крови с материнской по эритроцитарным антигенам.
| МКБ-10 | P55 |
|---|---|
| МКБ-9 | 773 |
| DiseasesDB | 5545 |
| MeSH | D004899 |
| eMedicine | ped/959 |
| MedlinePlus | 001298 |
Содержание
Общая информация
Эритроциты – клетки красного цвета, которые являются форменными элементами крови человека. Они выполняют очень важную функцию: доставляют кислород из легких к тканям и осуществляют обратный транспорт углекислого газа.
На поверхности эритроцитов находятся агглютиногены (белки-антигены) двух типов А и В, а плазме крови присутствуют антитела к ним – агглютинины α и ß – анти-А и анти-В соответственно. Различные комбинации этих элементов служат основой для выделения четырех групп по системе АВ0:
- 0(I) – нет обоих белков, есть антитела к ним;
- A (II) – есть белок А и антитела к В;
- B (III) – есть белок В и антитела к А;
- AB (IV) – есть оба белка и нет антител.
На оболочке эритроцитов находятся и другие антигены. Наиболее значимый из них – антиген D. При его наличии считается, что кровь обладает положительным резус-фактором (Rh+), а при отсутствии – отрицательным (Rh-).
Группа крови по системе АВ0 и резус-фактору имеет огромное значение во время беременности: конфликт крови матери и ребенка приводит к агглютинации (склеиванию) и последующему разрушению красных клеток, то есть к гемолитической болезни новорожденных. Она обнаруживается у 0,6% детей и без адекватной терапии приводит к тяжелым последствиям.
Причины
Причина гемолитической болезни новорожденных – конфликт крови ребенка и матери. Он возникает при следующих условиях:
- у женщины с резус-отрицательной (Rh-) кровью развивается резус-положительный (Rh+) плод;
- у будущей матери кровь относится к 0(I) группе, а у ребенка – к А(II) либо В(III);
- имеет место конфликт по другим антигенам.
В большинстве случаев ГБН развивается из-за резус-конфликта. Существует мнение, что несовместимость по системе АВ0 встречается еще чаще, но из-за легкого течения патологии ее не всегда диагностируют.
Резус-конфликт провоцирует гемолитическую болезнь плода (новорожденного) только при условии предшествующей сенсибилизации (повышения чувствительности) организма материи. Сенсибилизирующие факторы:
- переливание Rh+ крови женщине с Rh- независимо от возраста, в котором оно было осуществлено;
- предыдущие беременности, в том числе и прерванные после 5-6 недели, – риск развития ГБН увеличивается с каждыми последующими родами, особенно если они были осложнены отслойкой плаценты и хирургическими вмешательствами.
При гемолитической болезни новорожденных с несовместимостью по группе крови, сенсибилизация организма происходит в повседневной жизни – при употреблении некоторых продуктах, во время вакцинации, в результате инфекций.
Еще один фактор, повышающий риск патологии, – нарушение барьерных функций плаценты, происходящее в результате наличия хронических заболеваний у беременной женщины, неправильного питания, вредных привычек и так далее.
Патогенез
Патогенез гемолитической болезни новорожденных связан с тем, что иммунная система женщины воспринимает элементы крови (эритроциты) плода в качестве чужеродных агентов и вырабатывает антитела для их уничтожения.
При резус-конфликте Rh-положительные эритроциты плода проникают в кровь матери с Rh-. В ответ ее организм вырабатывает антирезус-антитела. Они проходят сквозь плаценту, попадают в кровь ребенка, связываются с рецепторами на поверхности его эритроцитов и уничтожают их. При этом в крови плода существенно снижается количество гемоглобина и повышается уровень неконъюгированного (непрямого) билирубина. Так развиваются анемия и гипербилирубинемия (гемолитическая желтуха новорожденных).
Непрямой билирубин – желчный пигмент, обладающий токсичным действием на все органы, – почки, печень, легкие, сердце и так далее. При высокой концентрации он способен проникать через барьер между кровеносной и нервной системами и повреждать клетки мозга, вызывая билирубиновую энцефалопатию (ядерную желтуху). Риск поражения мозга при гемолитической болезни новорожденных увеличивается в случае:
- снижения уровня альбумина – белка, который обладает способностью связывать и обезвреживать билирубин в крови;
- гипогликемии – дефицита глюкозы;
- гипоксии – нехватки кислорода;
- ацидоза – увеличения кислотности крови.
Непрямой билирубин повреждает клетки печени. В результате в крови возрастает концентрация конъюгированного (прямого, обезвреженного) билирубина. Недостаточное развитие у ребенка желчных протоков приводит к его плохому выведению, холестазу (застою желчи) и гепатиту.
Из-за выраженной анемии при гемолитической болезни новорожденных могут возникнуть очаги экстрамедуллярного (внекостномозгового) кроветворения в селезенке и печени. В итоге эти органы увеличиваются, а в крови появляются эритробласты – незрелые эритроциты.
Продукты гемолиза красных кровяных телец накапливаются в тканях органов, обменные процессы нарушаются, и возникает дефицит многих минеральных веществ – меди, кобальта, цинка, железа и других.
Патогенез ГБН при несовместимости по группе крови характеризуется сходным механизмом. Отличие состоит в том, что белки А и В созревают позже, чем D. Поэтому конфликт представляет опасность для ребенка ближе к концу беременности. У недоношенных детей распад эритроцитов не возникает.
Симптомы
Гемолитическая болезнь новорожденных протекает в одной из трех форм:
- желтушной – 88% случаев;
- анемической – 10%;
- отечной – 2%.
Признаки желтушной формы:
- желтуха – изменение цвета кожи и слизистых оболочек в результате накопления пигмента билирубина;
- снижение гемоглобина (анемия);
- увеличение селезенки и печени (гепатоспленомегалия);
- вялость, снижение рефлексов и тонуса мышц.
При конфликте по резусу желтуха возникает сразу после рождения, по AB0-системе – на 2-3 сутки. Оттенок кожи постепенно меняется от апельсинового до бледно-лимонного.
Если показатель непрямого билирубина в крови превышает 300 мкмоль/л, на 3-4 сутки может развиться ядерная гемолитическая желтуха у новорожденных, которая сопровождается поражением подкорковых ядер мозга. Ядерная желтуха характеризуется четырьмя этапами:
- Интоксикация. Для нее характерны потеря аппетита, монотонный крик, двигательная слабость, рвота.
- Поражение ядер. Симптомы – напряженность затылочных мышц, резкий крик, набухание родничка, тремор, опистотонус (поза с выгибанием спины), исчезновение некоторых рефлексов, брадикардия.
- Мнимое благополучие (улучшение клинической картины).
- Осложнения гемолитической болезни новорожденных. Появляются в конце 1 – начале 5 месяца жизни. Среди них – параличи, парезы, глухота, ДЦП, задержка развития и так далее.
На 7-8 день гемолитической желтухи у новорожденных могут возникнуть признаки холестаза:
- обесцвечивание кала;
- зеленовато-грязный оттенок кожи;
- потемнение мочи;
- повышение в крови уровня прямого билирубина.
При анемической форме клинические проявления гемолитической болезни новорожденных включают:
- анемию;
- бледность;
- гепатоспленомегалию;
- незначительное повышение или нормальный уровень билирубина.
Анемическая форма характеризуется наиболее легким течением – общее самочувствие ребенка почти не страдает.
Отечный вариант (внутриутробная водянка) – самая тяжелая форма ГБН. Признаки:
- бледность и сильный отек кожи;
- большой живот;
- выраженное увеличение печени и селезенки;
- вялость мышц;
- приглушение тонов сердца;
- расстройства дыхания;
- тяжелая анемия.
Отечная гемолитическая болезнь новорожденных приводит к выкидышам, мертворождению и гибели детей.
Диагностика
Диагностика ГБН возможна в пренатальный период. Она включает:
- Сбор анамнеза – уточнение количества предыдущих родов, выкидышей и переливаний, выяснение информации о состоянии здоровья старших детей,
- Определение резус-фактора и группы крови беременной, а также отца ребенка.
- Обязательное выявление противорезусных антител в крови женщины с Rh- не менее 3 раз за период вынашивания ребенка. Резкие колебания цифр считаются признаком конфликта. При несовместимости АВ0-системе контролируется титр аллогемагглютининов.
- УЗИ-сканирование – показывает утолщение плаценты, многоводие, увеличение печени и селезенки плода.
При высоком риске гемолитической болезни новорожденных на 34 неделе проводится амниоцентез – забор околоплодных вод через прокол в пузыре. При этом определяется плотность билирубина, уровень антител, глюкозы, железа и других веществ.
После рождения диагноз ГБН ставится на основании клинических симптомов и лабораторных исследований. Анализ крови показывает:
- уровень билирубина выше 310-340 мкмоль/л сразу после рождение и его рост на 18 мкмоль/л каждый час;
- концентрацию гемоглобина ниже 150 г/л;
- снижение числа эритроцитов с одновременным повышением эритробластов и ретикулоцитов (незрелых форм кровяных телец).
Также проводится проба Кумбса (показывает количество неполных антител) и отслеживается уровень противорезусных антител и аллогемагглютининов в крови матери и грудном молоке. Все показатели проверяются несколько раз в сутки.
Гемолитическая болезнь новорожденных дифференцируется от анемии, тяжелой асфиксии, внутриутробной инфекции, физиологической желтухи и других патологий.
Лечение
Лечение тяжелой гемолитической болезни новорожденных в пренатальный период осуществляется путем переливания эритроцитарной массы плоду (через вену пуповины) либо с помощью заменного переливания крови (ЗПК).
ЗПК – процедура поочередного выведения крови ребенка небольшими порциями и введения донорской крови. Она позволяет удалить билирубин и материнские антитела, одновременно восполнив потери эритроцитов. Сегодня для ЗПК используется не цельная кровь, а эритроцитарная масса, смешанная с замороженной плазмой.
Показания к ЗПК для доношенных детей с диагнозом «гемолитическая желтуха новорожденных»:
- билирубин в пуповинной крови выше 60 мкмоль/л и увеличение этого показателя на 6-10 мкмоль/л каждый час, уровень пигмента в периферической крови – 340 мкмоль/л;
- гемоглобин ниже 100 г/л.
В некоторых случаях процедуру повторяют через 12 часов.
Другие методы, применяемые для лечения ГБН новорожденных:
- гемосорбция – фильтрация крови через сорбенты, очищающие ее от токсинов;
- плазмаферез – удаление из крови части плазмы вместе с антителами;
- введение глюкокортикоидов.
Лечение ГБН при легком и среднетяжелом течении, а также после ЗПК или очищения крови включает медикаментозные средства и фототерапию.
Лекарства, используемые при гемолитической болезни новорожденных:
- белковые препараты и глюкоза внутривенно;
- индукторы печеночных ферментов;
- витамины, улучшающие работу печени и активизирующие обменные процессы, – Е, С, группы В;
- желчегонные средства в случае сгущения желчи;
- переливание эритроцитарной массы;
- сорбенты и очистительные клизмы.
Фототерапия – процедура облучения тела ребенка флуоресцентной лампой с белым или синим светом, в ходе которой непрямой билирубин находящейся в коже окисляется, а затем выводится из организма.
Отношение к грудному вскармливанию при ГБН у новорожденных неоднозначное. Ранее считалось, что ребенка можно прикладывать к груди только через 1-2 недели после рождения, поскольку к этому моменту в молоке уже нет антител. Сегодня врачи склоняются к тому, чтобы кормление грудью начиналось с первых дней, поскольку антирезусные антитела разрушаются в желудке ребенка.
Прогноз
Последствия гемолитической болезни новорожденных зависят от характера течения. Тяжелая форма может привести к гибели ребенка в последние месяцы беременности или в течение недели после рождения.
Если развивается билирубиновая энцефалопатия возможны такие осложнения, как:
- церебральный паралич;
- глухота, слепота;
- задержка развития.
Перенесенная гемолитическая болезнь новорожденных в старшем возрасте провоцирует склонность к частым заболеваниям, неадекватные реакции на вакцинацию, аллергию. У подростков наблюдаются снижение работоспособности, апатия, тревожность.
Профилактика
Профилактика гемолитической болезни новорожденных направлена на предупреждение сенсибилизации женщины. Основные меры – переливание крови только с учетом резус-фактора, недопущение абортов и так далее.
Поскольку главным сенсибилизирующим фактором при резус-конфликте являются предыдущие роды, в течение суток после появления первого ребенка с Rh+ (либо после аборта) женщине необходимо ввести препарат с иммуноглобулином анти-D. Благодаря этому эритроциты плода быстро выводятся из кровотока матери и не провоцируют образование антител при последующих беременностях. Недостаточная доза средства или его позднее введение существенно снижают эффективность процедуры.
Профилактика ГБН во время беременности при выявлении Rh-сенсибилизации включает:
- неспецифическую гипосенсибилизацию – введение детоксикационных, гормональных, витаминных, антигистаминных и других препаратов;
- гемосорбцию, плазмаферез;
- специфическую гипосенсибилизацию – пересадку лоскута кожи от мужа;
- ЗПК на сроке 25-27 недель с последующим экстренным родоразрешением.


