Пробиотики при молочнице: как выбрать?
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Что такое пробиотики? Почему их назначают при молочнице? Какие пробиотики принимать? Читайте об этом в статье.
Прием пробиотиков при молочнице – новое веяние в мире медицины. Эти препараты эффективно справляются с грибковыми инфекциями, не провоцируя при этом побочных эффектов.
Что такое пробиотики?
Пробиотики – это класс микроорганизмов, нормализующих кишечную микрофлору и укрепляющих иммунную систему. Они обитают в кишечнике каждого человека и являются симбионтами для организма. Это означает, что они не только отбирают у него ресурсы, но и многое дают взамен:
- Улучшают пищеварение.
- Продуцируют витамины.
- Поддерживают иммунитет.
Пробиотики представлены, в основном, бактериями. Но встречаются и дрожжевые грибки. В теле здорового человека их более триллиона в лице полезных (85%) и около ста пятидесяти миллиардов в лице болезнетворных (15%). Всю человеческую жизнь они воюют между собой.

Эльбифид
«Эльбифид» поддерживает баланс естественной микрофлоры кишечника, ответственной за качество иммунного ответа и гармонизацию работы пищеварительной системы.

Фиточай из диких трав № 5 (Комфортное пищеварение)
Ощутите комфорт и легкость благодаря уникальным свойствам ромашки, курильского чая, подорожника и володушки!

Бифидогенный бальзам
Как работают пробиотики при молочнице?
Прием пробиотиков может осуществляться перорально, вагинально, наружно на кожные покровы, в виде носовых и ушных капель. При кандидозе кишечника пробиотики принимаются внутрь.
Как работают пробиотики? Штаммы молочнокислых бактерий продуцируют во внешнюю среду молочную кислоту, которая создает приемлемый фон для жизнедеятельности других бактерий. Ее норма – не менее 7% от общей массы микрофлоры.
Эффективные пробиотические препараты:
- Ацилакт – ацидофильные лактобактерии в виде суппозиториев.
- Аципол – симбиотик в виде капсул.
- Трилакт – препарат из трех видов бактерий.
- Биовестин – биодобавки в виде эмульсии.
- Бифидумбактерин – биодобавка в виде порошка.
Молочницу лечат комплексно. Терапевтический курс включает:
- Прием лекарственных препаратов.
- Прием поддерживающих добавок.
- Добавление в рацион продуктов-пробиотиков и пребиотиков.
Коррекции подвергаются и другие аспекты рациона. Кандидозные грибки нуждаются в сахарах и клейковине. Поэтому в питании больного молочницей нет места этим продуктам. Не рекомендовано также пить спиртное и есть острое, пряное, соленое.
Не любят грибки соперничество. Поэтому стоит включать в рацион побольше продуктов, содержащих полезные микроорганизмы и влияющих на их количество. Ешьте кисломолочные изделия, квашенную белокочанную капусту, любые овощи и цельнозерновые крупы, нежирное мясо, рыбу, специи, бобовые, фрукты, ягоды. В качестве поддерживающей терапии принимайте отвары ромашки, эхинацеи, зверобоя, мяты.

Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Эксперт: Марина Розова специалист по подбору БАД, ведёт Инстаграм блог “Про витамины”, где простым языком рассказывает как поддерживать свой ресурс, иммунитет и красоту изнутри при помощи БАД и ЗОЖ
Бифидобактерии против грибковых заболеваний
ПРОБИОТИКИ ПРОТИВ ГРИБКОВ…. ИЛИ КАК ВЫЛЕЧИТЬ МОЛОЧНИЦУ (КАНДИОЗ) РАЗ И НАВСЕГДА?
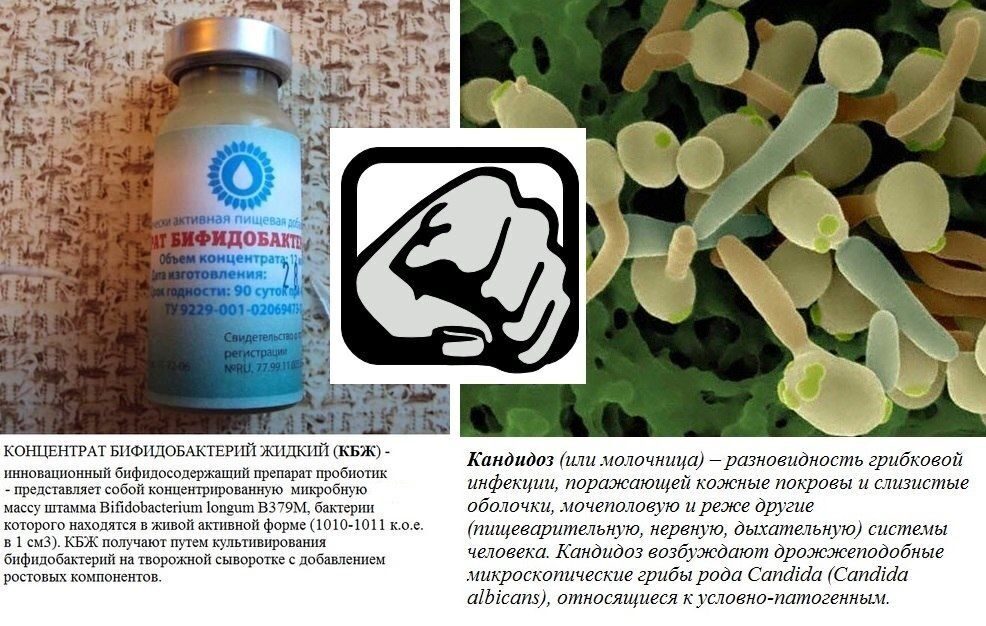
ПРИМЕНЕНИЕ КОНЦЕНТРАТА БИФИДОБАКТЕРИЙ ЖИДКОГО (КБЖ) ПРИ ЛЕЧЕНИИ МОЛОЧНИЦЫ
О кандиозе написано много…. По статистике, более 70% женщин болели кандидозным вагинитом или, так называемой молочницей как минимум один раз. Но до сих пор не многие знают, что эффективным и безопасным методом лечения молочницы (особенно при беременности) является применение бактериальных концентратов (жидких пробиотиков)…
Причины молочницы
Причиной молочницы принято считать неконтролируемый рост дрожжевых грибков, чаще всего вида Candida albicans. Реже при молочнице можно обнаружить другие виды грибов рода Candida.
Однако носительство этого грибка, который является представителем условно-патогенной микрофлоры, есть у большинства здоровых людей. Он может находиться на коже, в кишечнике, во влагалище и не вызывать заболевания. В окружающей нас среде так же очень распространены дрожжевые грибы. Почему же у здорового человека присутствие грибов рода Candida не является причиной молочницы и кандидозных поражений различной локализации?
Причина в том, что в этом случае неконтролируемому росту грибов Candida препятствуют естественные защитные механизмы организма человека. Важнейшие из них – это иммунная система и «полезные» бактерии нашей микрофлоры.
Следовательно, причиной молочницы является так же ослабление этих механизмов.
В составе микрофлоры влагалища преобладают молочнокислые бактерии, называемые так же палочками Дедерлейна, а также присутствуют бифидобактерии и кокки. Всего может насчитываться до 40 видов микроорганизмов, количество каждого из которых строго контролируется друг другом. Микроорганизмы нормальной микрофлоры препятствуют росту болезнетворных микроорганизмов. Защита, обеспечиваемая микрофлорой, превосходит даже арсенал антибиотиков.
Однако, если микрофлора влагалища угнетена и ослаблена, например, после применения антибиотиков и гормональных препаратов, в результате стрессов и переутомления или в результате хронических заболеваний, нарушений гормонального фона, она становится неспособна выполнять свою защитную роль. Женщина в этом случае подвержена различным воспалительным заболеваниям, в том числе и кандидозному вагиниту (молочнице). Поэтому при воздействии на микрофлору влагалища этих негативных факторов желательно принять меры, направленные на восстановление микрофлоры даже с профилактической целью.
Ослабление иммунной системы так же может послужить причиной молочницы.
Лечение молочницы (кандидоза) при беременности
Лечение молочницы при беременности представляет сложность. Во время беременности изменяется гормональный фон, работа иммунной системы физиологически ослаблена, чтобы избежать отторжения плода при беременности. Во время беременности изменяется соотношение микроорганизмов микрофлоры влагалища.
В результате изменений, происходящих при беременности, заболевания молочницей (кандидозом) встречаются чаще и хуже поддаются лечению.
Многие лекарственные препараты, применяемые для лечения молочницы, во время беременности противопоказаны. Перечень лекарств, разрешенных для применения беременными, небольшой. Поэтому нередко молочница во время беременности поддается лечению очень плохо.
Восстановление микрофлоры при помощи жидких концентратов бактерий – хорошая альтернатива противогрибковым препаратам при лечении молочницы во время беременности.
Жидкие пробиотики могут применяться и в комплексе с традиционным медикаментозным лечением молочницы, значительно (по данным исследований в 12 раз!) снижая рецидивы молочницы. Местное применение концентрата бифидобактерий жидкого (КБЖ) при лечении молочницы во время беременности позволит в быстрые сроки избавиться от зуда и жжения, уменьшить воспаление слизистых.
Как избежать рецидивов молочницы?
Дело в том, что лечение заболевания должно быть комплексным и включать не только элиминацию возбудителя, но и восстановление естественного защитного барьера – микрофлоры, а также восстановление слаженной работы иммунной системы. Поэтому гинекологи все чаще включают в схемы лечения при кандидозном вагините препараты, восстанавливающие как вагинальную флору, так и флору желудочно-кишечного тракта.
Как правильно восстановить микрофлору влагалища при лечении молочницы?
Начинать восстановление микрофлоры влагалища нужно с пробиотиков, содержащих бифидобактерии.
По данным клинических исследований, применение жидкого концентрата бифидобактерий (КБЖ) внутрь и вагинально при лечении молочницы позволяет снизить рецидивы этого заболевания в 12 раз.
Жидкие пробиотики кроме самих бактерий содержат продукты их жизнедеятельности. Комплекс метаболитов бифидобактерий (веществ, которые бактерии выделяют в процессе роста) обладает одновременно выраженным противовоспалительным, противоотечным, регенерирующим, иммуномодулирующим, противомикробным действием, как при приеме препарата внутрь, так и при местном применении. Высокий титр КБЖ обеспечивает достаточную концентрацию метаболитов. Поэтому при местном применении препарата (тампоны и микроспринцевания) такие неприятные проявления молочницы как жжение и зуд, боли и выделения прекращаются уже после первых процедур. Необходимо провести полный курс процедур, так как при этом достигается восстановление микрофлоры влагалища, предупреждаются рецидивы заболевания.
Применять пробиотики нужно одновременно вагинально и внутрь (местно), т.к. этим достигается максимальный оздоровительный эффект от применения дружественных микроорганизмов, которые непосредственно (!) воздействуют на становление и укрепление иммунитета…
Применение Концентрата Бифидобактерий

При воспалительных заболеваниях женских гениталий и предродовой подготовки беременных группы “риска” разводят 1-2 мл КБЖ в столовой ложке (20 мл) кипяченой воды (около 37 о С) и пропитывают стерильный тампон. Вводят интравагинально на 2 часа 1 раз в день в течение недели под контролем.
Длительность курса использования КБЖ зависит от возраста и состояния человека.
При аллергии, диатезе и других иммунных нарушениях применение КБЖ желательно периодически повторять.
- Пробиотики и иммунитет грудных детей
- Заключение о клиническом эффекте использования заквасок и концентратов бифидобактерий, разработанных в Восточно – Сибирском государственном университете технологий и управления
- Заключение о клиническом эффекте использования концентрата бифидобактерий жидкого на базе городской инфекционной больницы (г. Улан-Удэ, Республика Бурятия)
- Заключение о клинической апробации концентрата бифидобактерий жидкого на базе городской детской больницы №1 (Неонатального центра) (г. Улан-Удэ, Республика Бурятия)
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Как восстановить микрофлору влагалища?

Как восстановить микрофлору влагалища?
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В нормальных условиях вагинальная флора находится в идеальном балансе, однако иногда это равновесие может нарушаться.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.

Как восстановить микрофлору влагалища после приема антибиотиков
Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Микрофлора половых путей в разные периоды жизни женщины не одинакова и отражает влияние комплекса факторов как внешней , так и внутренней среды.
Даже на протяжении одного менструального цикла выявляются колебания по фазам. Так, в первые дни цикла рН среды влагалища повышается до 5-6, что связано с распадом клеток эндометрия (Endometrium) и крови, при этом число лактобактерий падает, но баланс поддерживается увеличением факультативных и облигатных анаэробов. При завершении менструаций все быстро восстанавливается и к середине цикла и фазы секреции составляет 3,8- 4,5, и сопровождается максимальным числом лактофлоры, содержанием гликогена и молочной кислоты.
Дисбактериоз микрофлоры влагалища
Когда же микрофлора влагалища нарушена, количество лактобацилл уменьшается. Вместо нормального уровня кислотности, равного 3,8-4,5, наблюдается защелачивание, при котором pH составляет 4,5 и выше. Это приводит к снижению местного вагинального иммунитета и наступлению благотворных условий для развития инфекционных воспалительных и невоспалительных заболеваний. Нарушение вагинального баланса принято называть бактериальным вагинозом, дисбиозом и влагалищным дисбактериозом (Dysbacteriosis).

Как улучшить микрофлору влагалища
Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
- Гормональные всплески, наблюдающиеся во время беременности, кормления ребенка грудью, абортов, пременопаузы, климакса, переходного периода, нерегулярной половой жизни. Например, многие женщины интересуются у своих гинекологов о том, как восстановить микрофлору влагалища после родов, так как из-за гормональных сдвигов слизистая становится чрезмерно сухой и раздраженной.
Как только уровень эстрогенов в силу различных причин падает, наблюдается изменение влагалищного биоценоза: количество палочек Додерлейна сокращается, что создает благоприятные условия для развития условно-патогенной микрофлоры, а также для внедрения патогенных агентов. Это обусловлено влиянием эстрогенов на механизм образования гликогена и поддержания оптимальных условий для жизнедеятельности лактобацилл.
- Антибактериальная терапия. Одна из особенностей антибиотиков состоит в том, что они уничтожают не только вредные, но и полезные микроорганизмы. Поэтому после приема этих медикаментов важно восстановить нарушенную микрофлору влагалища. И помните: ни в коем случае нельзя принимать антибиотики бесконтрольно в течение длительного времени, не посоветовавшись с врачом, так как это может привести к печальным последствиям.
- Регулярные переохлаждения. Они влияют на уровень общего и местного иммунитетов, подрывая защитные силы организма.
- Недостаточная гигиена интимной зоны. Если регулярно не подмываться, вовремя не менять нательное белье, использованные прокладки или тампоны, велика вероятность развития вагинального дисбиоза. Особенное внимание нужно уделять своевременной смене тампонов во время месячных: делать это необходимо каждые 2-3 часа, потому что в противном случае создаются идеальные условия для нарушения микрофлоры влагалища. Также нужно правильно подмываться, направляя струю воды спереди, а не сзади, так как во втором случае возможно попадание кишечных бактерий в вагину.
- Использование неподходящих средств интимной гигиены. Для подмываний необходимо использовать специализированные гели и пенки для интимной гигиены. Они имеют нейтральный уровень pH и не вызывают симптомов нарушения микрофлоры влагалища. Также стоит отказаться от использования тампонов и прокладок, имеющих в составе красители и ароматизаторы.
- Использование внутриматочной спирали в течение долгого времени, прием некоторых оральных контрацептивов.
- Пребывание в непривычном климате. Часто смена климатических зон с прохладной на более теплую становится одной из причин нарушения баланса микрофлоры.
- Стрессовые ситуации и несбалансированное питание. Стресс подрывает защитные силы организма, делая его более восприимчивым к инфекционным процессам. Неправильное питание, богатое дрожжевыми продуктами, алкоголем и простыми углеводами также ведет к ослаблению местного вагинального иммунитета.
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
- Нетипичные вагинальные выделения. Чаще всего они имеют серый или белый цвет и характерный рыбный запах. Также выделения могут быть пенистыми.
- Зуд и жжение.
- Болезненное мочеиспускание.
- Сухость слизистой и отек
- Боль во время полового акта.
Анализы для определения состояния микрофлоры влагалища

Проведение анализов микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
Исследование мазка подразумевает анализ плоского эпителия, грамположительных палочек (в том числе – палочек Дедерлейна), лейкоцитов и пр.

Профилактика дисбактериоза
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
- Необходимо воздерживаться от половых контактов в течение суток.
- За три дня до забора мазка нужно исключить вагинальные спринцевания, использование тампонов, свечей и других местных средств, не проводить гигиену в день забора анализа.
- После согласования с лечащим врачом желательно воздержаться от приема антибактериальных препаратов хотя бы на несколько дней.
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища

Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Для восстановления микрофлоры влагалища используются свечи на основе таких действующих веществ, как ацидофильные лактобактерии, бифидобактерии бифидум, аскорбиновой кислоты, молочной кислоты и пр.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища

Восстановление микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Одно из эффективных средств, благотворно влияющих на вагинальную микрофлору – это восстанавливающий гель «Гинокомфорт ® ». Он не только помогает восстановить нормальную микрофлору, но и защищает от рецидивов заболевания в будущем. В состав средства входят такие натуральные компоненты, как масло чайного дерева, имеющее противомикробное и противовоспалительное действие, и экстракт ромашки, оказывающий регенерирующий эффект. Бисаболол и пантенол помогают справиться с раздражением и воспалительными процессами, а молочная кислота способствует восстановлению нормальной микрофлоры влагалища и поддержанию физиологического уровня кислотности.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
- Ромашкой. Чтобы приготовить настой из цветков ромашки, насыпьте в термос 1 ст. л. сухого сырья, залейте 1,5 стакана кипятка и оставьте настаиваться. Затем процедите полученный настой, процедите его и делайте спринцевания и вводите в вагину ватные тампоны, смоченные в ромашковом настое.

Настой из цветков ромашки для восстановления микрофлоры влагалища
- Облепиховым маслом. Смочить ватный тампон в облепиховом масле и ввести его в вагину на ночь.
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Восстанавливающий гель «Гинокомфорт» имеет сбалансированный состав, разработанный специалистами фармацевтической компании ВЕРТЕКС. Средство прошло клинические исследования, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В результате исследований была доказана высокая эффективность восстанавливающего геля в составе комплексной терапии различных дисбиотических нарушений. Регулярное применение геля поможет вам справиться с зудом, сухостью и другими неприятными симптомами дисбиоза и восстановить нормальную микрофлору.
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.
Правила лечения нарушения микрофлоры влагалища, видео
Видео о нарушении микрофлоры влагалища. Источник – Макарова Мама
- ВИДОВОЕ РАЗНООБРАЗИЕ ВАГИНАЛЬНЫХ ЛАКТОБАЦИЛЛ В НОРМЕ И ПРИ ДИСБИОТИЧЕСКИХ СОСТОЯНИЯХ. Будиловская О.В., Шипицына Е.В., Герасимова Е.Н., Сафронова М.М., Савичева А.М. // Журнал акушерства и женских болезней. – 2017. – №2. – С. 24-31.
- ЭНДОГЕННАЯ МИКРОБИОТА ВЛАГАЛИЩА И ЕЁ РЕГУЛЯЦИЯ. Рищук С.В., Пунченко О.Е., Малышева А.А. // Бюллетень Оренбургского научного центра УрО РАН. – 2013. – №4. – С. 1-30.
Применение метода полимеразной цепной реакции в реальном времени для оценки микробиоценоза урогенитального тракта у женщин. Сухих Г.Т., Прилепская В.Н., Трофимов Д.Ю., Донников А.Е., Айламазян Э.К., Савичева А.М., Шипицына Е.В. // (Тест Фемофлор, инструкция медицинской технологии. Москва. – 2011. – С. 25.
Иммунология: атлас. Хаитов Р.М., Ярилин А.А., Пинегин Б.В. // М.: ГЭОТАР-Медиа. – 2011. – С. 624.
Бактериальный вагиноз – современные представления, комплексное лечение: методические рекомендации для врачей акушеров-гинекологов. Тихомиров А.Л., Олейник Ч.Г., Сарсания С.И. // Москва. – 2005. – С. 26.
Популярные вопросы
Если нарушена микрофлора у женщины, в таком случае надо партнеру пить таблетки и какие? При выявленном дисбактериозе у женщины лечение и обследование партнёра обязательно. Терапия определяется результатами обследования и назначается урологом.
Сдавала анализы на микрофлору и цитологию. После чего как обычно было немного больно ходить в туалет, около 1 дня. Потом прошло,на след. день был защищенный половой контакт, а через день началась менструация, появилось жжение и зуд. Больно ходить в туалет, выделений и крови нет. И так продолжается уже неделю. Результат анализов хороший. До сдачи этих анализов жалоб не было. Не отмечали ли Вы сухость при половом контакте или некоторое травмирование слизистых половых путей, что могло обостриться в период менструаций? Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит провести мягкую противовоспалительную терапию, заживить микротравмы слизистых и сбалансировать лактофлору в половых путях. Гель применяют по 1 дозе 1 раз в день на протяжении 7-10 дней.
Врач-гинеколог назначила свечи тамистол от дисбактериоза и обилии кокковой флоры. Появились сильные боли внизу живота, общее недомогание. Может ли это быть причиной такого состояния? Здравствуйте! В составе свечей антисептический препарат мирамистин, обладающий широким спектром противомикробного действия. Появление болей с их использованием не связано. Это, вероятнее всего, прогрессирование воспалительного процесса. Вам необходимо повторно обратиться на прием к специалисту.
Здравствуйте, у меня такой вопрос. У меня дисбактериоз влагалища постоянно рецидивирует. Беспокоит зуд. ИППП- отрицательные. Сдала анализы на гормоны, в итоге-гиперпролактинемия и низкий прогестерон. Может ли из-за изменения баланса этих гормонов происходить изменение в микрофлоре? Здравствуйте! Повышение уровня пролактина приводит к снижению эстрогенов, что может неблагоприятно отразиться на структуре слизистых половых путей – приводит к истончению, ранимости, сухости, уменьшению численности лактобактерий и снижению защитных свойств. При выявленных нарушениях гормонального фона следует провести коррекцию, что поможет справиться с проявлениями дисбиоза. При этом дополнительно можно воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит избежать присоединение воспалительного процесса и стабилизирует баланс рН среды за счет входящей в состав молочной кислоты. Гель применяется по 1 дозе 1 раз в день на протяжении 7-10 дней.
Пробиотики для кишечника: список препаратов
Ребенок появляется на свет со стерильным кишечником, но уже к году состав микрофлоры совпадает со взрослым человеком. На протяжении жизни под влиянием питания, болезней и других факторов баланс микроорганизмов в пищеварительном тракте изменяется, но постепенно восстанавливается до нормальных концентраций. Иногда этот процесс затягивается. Тогда врач может рекомендовать пребиотики и пробиотики для кишечника.

Виды пробиотиков
Для восстановления кишечника применяют два типа лечебных средств. Пробиотики – это препараты, которые содержат полезные бактерии в высушенном или растворенном виде. Чаще всего это микроорганизмы из рода Lactobacillus и Bifidobacterium, которые в норме доминируют в пищеварительном тракте человека.
Пребиотиками называются вещества, необходимые для роста хорошей микрофлоры. В некоторых случаях без них можно обойтись, но после тяжелых болезней, лечения антибиотиками или отравления они ускорят восстановление за счет создания благоприятной среды для бактерий.
В пищеварительном тракте здорового взрослого человека обитает несколько десятков видов бактерий, но преобладают два типа микробов: бифидобактерии и лактобактерии. Другие находятся в меньшинстве. Поэтому выделяют следующие виды пробиотиков в зависимости от состава:
- состоят только из лактобактерий – рекомендуют принимать при кишечных вирусных инфекциях;
- в составе только бифидобактерии – врачи назначают их при кандидозном поражении кишечника и как восстановление женщинам после вагинального кандидоза;
- комбинированные препараты – содержат бифидо- и лактобактерии, полезны при бактериальной инфекции кишечника.
Восстанавливать нормальную микрофлору можно разными формами препаратов. Пробиотики выпускают в сухой форме, из которой перед применением самостоятельно готовят суспензию. Существуют готовые жидкие формы лекарства, которые удобно давать маленькому ребенку. Некоторые средства производят в капсулах в желатиновой оболочке. Она не повреждается в желудке и растворяется только в кишечнике. Это защищает бактерии от действия соляной кислоты.
Создание препаратов для решения проблем с пищеварением проходило в несколько этапов. Поэтому фармацевты выделяют несколько поколений пробиотиков:
- 1 поколение – это монопрепараты, которые состоят из одного типа бактерий, обитающих в кишечнике, к ним относятся Бифидумбактерин, Лактобактерин.
- 2 поколение – содержат хорошие бактерии, которые являются антагонистами вредной флоры. Они выделяют вещества, которые уничтожают опасные микроорганизмы и подготавливают среду для заселения полезной микрофлорой. К препаратам этого типа относится Энтерол и Бактисубтил.
- 3 поколение – пробиотики, которые содержат от 2 до 30 штаммов одного живого микроорганизма или комбинацию из нескольких видов бактерий. К этой группе препаратов относятся Линекс, Бификол, Бифилонг.
- 4 поколение – содержат не только хорошие бактерии, но и вещества из группы пребиотиков. Они служат питательной средой, помогают расти, размножаться микрофлоре и ускоряют ее восстановление. К этой группе препаратов относят Бифилиз, Кипацид.
- 5 поколение – синбиотики, это несколько типов полезных бактерий и вещества, необходимые для колонизации кишечника. Они способны регулировать рост и метаболическую активность микробиоты. К этой группе относятся Флористин, Бифиформ и другие средства.
Какой препарат подойдет в конкретном случае, должен решать врач с учетом состояния пациента, его возраста. Для взрослых требуется большая дозировка и кратность приема пробиотиков.

ТОП-10 лучших пробиотиков
В аптеках продается большое количество пробиотиков, из которых тяжело выбрать нужный препарат. Правильное решение – обратиться к врачу-гастроэнтерологу или терапевту, чтобы назначили лекарственное средство с хорошим эффектом.
Чтобы решить, какой из них лучше, можно ориентироваться на список ТОП-10:
- Линекс – один из самых популярных препаратов, который помогает восстановить микрофлору кишечника. В его составе живые лиофилизированные бифидо- и лактобактерии, а также энтерококки. Линекс выпускается в капсулах и порошке, его можно применять у грудных детей, смешивая содержимое оболочки с молоком.
- Хилак Форте – капли для лечения дисбактериоза, в состав входят лактобациллы, их эффект дополняет непатогенная кишечная палочка и стрептококки. Может использоваться при синдроме раздраженного кишечника, гастроэнтерите, колите, болезнях желчного пузыря и печени, вызванных патологией пищеварительного тракта.
- Флорин Форте – восстанавливает микрофлору за счет присутствия бифидо- и лактобактерий. В состав входит лактоза, необходимая для процесса брожения, смещения рН в кишечнике в кислую сторону. Выпускается в виде саше с порошком, который необходимо растворять перед использованием.
- Нормобакт L – помогает восстанавливать кишечную флору при помощи молочнокислых бактерий и пребиотиков, необходимых для их размножения. В состав входят фруктоолигосахариды, которые являются питательной средой, увеличивают выживаемость микробиоты и увеличивают эффективность лечения.
- Аципол – средство для лечения дисбактериоза у взрослых и детей. Он помогает после длительного лечения антибиотиками терапевтических заболеваний, используется для лечения острых кишечных инфекций, хронического колита, у склонных к аллергии и атопическому дерматиту.
- Бифиформ – пробиотик, в состав которого входят энтеробактерии и бифидобактерии. В кишечнике они образуют естественный симбиоз и поддерживают существование друг друга. Энтерококк заселяет петли тонкой кишки, а используемый тип бифидобактерий обладает высокой скоростью роста, поэтому быстро восстанавливает микробиоту толстого кишечника.
- Нормофлорин Л – жидкий пробиотик, состоящий их лактобактерий. Он положительно влияет на организм благодаря добавлению в раствор пребиотика лактита, который улучшает рост бактерий. Перед использованием необходимую дозу препарата смешивают с любой жидкостью.
- Флорок – пробиотик, который состоит из лактобацилл, бифидобактерий и лактозы, необходимой для нормальной колонизации пищеварительного тракта. Может использоваться как для восстановления микрофлоры, так и для предотвращения диареи во время путешествий.
- Бак-сет Форте – это капсулы, в состав которых входит 14 видов живых полезных бактерий. Препарат рекомендован для детей старше 3 лет и взрослых для лечения нарушений стула и профилактики дисбактериоза.
- Риофлора – комплексный пробиотик, включает несколько штаммов бифидобатерий и лактобацилл, а также непатогенные стрептококки. Но в капсулах могут быть следы лактозы, молока и сои, поэтому производитель не рекомендует их использовать при повышенной чувствительности к этим веществам.
Советы по выбору
Какой из перечисленных пробиотиков поможет справиться с проблемами пищеварения, зависит от заболевания. Если организму необходима помощь после курса лечения антибиотиками, лучше использовать комплексные препараты, где добавлен пребиотик. Он ускорит заселение бактериями слизистой кишечника.
Вне зависимости от названия, для взрослых походят препараты в виде порошка, капсул или раствора. Капли разработаны специально для маленьких детей, которым необходима небольшая доза препарата. Их хорошо смешивать с напитками или молоком матери.
При использовании средств с пробиотическими эффектами, симптомы вздутия живота, урчания, метеоризм могут усилиться из-за процесса брожения. Но это проходит самостоятельно и не требует отмены терапии. Если на фоне приема пробиотиков появилась аллергическая сыпь, лечение прекращают.
Комплексный подход: патогенетическая и рациональная терапия вульвовагинального кандидоза
Высказанная нобелевским лауреатом И.И. Мечниковым столетие назад идея о ведущей роли микробных сообществ в сохранении здоровья и формировании долголетия человека, современниками воспринималась, мягко говоря, как несерьезная. Но спустя десятилетия ученые с завидной регулярностью вновь и вновь обращаются к первоначальной трактовке тезиса великого отечественного биолога 1-2 и его исследованиям возможности восстановления микробиоты кишечника при помощи молочнокислой палочки.
Спорный орган
В системе человек/микроорганизм, общее количество человеческих клеток составляет 10 13 , а микробных – 10 14 -10 15 (около 2 кг веса). 3 И каждый из этих миллиардов (сто биллионов-биллиард!) микроорганизмов функционирует, метабилизирует внутри макроорганизма, то есть человека. Без сомнения, эта армада микробов не может не оказывать определенного воздействия на организм хозяина. 4
В последние годы появилось много работ, рассматривающих организации сложных сообществ микроорганизмов – биопленки, сбалансированные по видовому и функциональному составу.
Без сомнения, эта микроэкологическая система чрезвычайно сложная (по количественному и качественному составу микроорганизмов), филогенетически сложившаяся, представляет огромный интерес для фундаментальной науки.
От фундаментальной науки к клинической практике
В начале нынешнего века представления об эндоэкологии человека, его микробиоте стали достоянием не только фундаментальной микробиологии, но и клинической медицины, серьезно озабоченной глобальным ростом заболеваний, называемых «цивилизационными» (сердечно-сосудистых, онкологических и т.д.).
Нарушения состава нормальной микроэкологической системы сегодня принято называть дисбактериозом (дисбиозом), то есть состоянием, при котором нарушается состав и численность микрофлоры. Исчезают базовые анаэробы (или резко снижается их число) – бифидобактерии, бактероиды, лактобациллы. Растет число аэробов (в первую очередь условно-патогенных и патогенных). Как правило, дисбиотические изменения исчезают (самовосстановление) вскоре после устранения причины, вызвавшей их (стресс, сопутствующие заболевания, хирургическое вмешательство, приобретенные или наследуемые нарушения иммунной регуляции, медикаментозное воздействие, влияние радиации, тяжелых металлов и др.). Но при длительном воздействии провоцирующего фактора может формироваться состояние дисбиоза, появляются клинические симптомы.
Наиболее полное представление на сегодняшний день сформировалось о самом большом пуле эндосимбионтов – микробиоте желудочно-кишечного тракта. Большое внимание уделяется и микрофлоре половых путей. Ее норма напрямую связана с гомеостатичностью качественного и количественного состава при «своих» штаммах, не вызывающих реакции иммунной системы (воспаления). Как и нормофлора кишечника, микробиота половых путей выполняет важные физиологически функции и участвует в поддержании гомеостаза женского организма. Она включает в себя как неспецифические факторы: физико-химические – рН, редокс-потенциал, вязкость; химические – низкомолекулярные метаболиты микробиоты, так и специфические, в которых участвуют нейтрофилы и другие фагоцитирующие клетки. Лишь после прорыва специфического звена инициируется включение всех последующих неспецифических и специфических факторов защиты макроорганизма. 5 А микроорганизмы, входящие в это сообщество, производят многочисленные биологически активные продукты: ферменты, антибиотики (актиномицеты, стрептомицеты, грибы), регуляторные факторы, витамины. Они участвуют в поддержании рН среды и баланса микроэлементов.
Количественный бактериологический анализ вагинального сообщества здоровых женщин показал, что в 1 г. вагинальной жидкости содержится 10 8 клеток аэробных и 10 9 клеток анаэробных бактерий. 6 Ведущие микроорганизмы – Lactobacillus, Peptococcus, Bacteroides, Staphilococcus epidermidis, Corinebacterium spp., Peptostreptococcus spp., Eubacterium. Это доминирующие микроорганизмы, чья концентрация – более 10 5 КОЕг.
Это – в норме, когда отношения человек / микробиота несомненно носят характер симбиоза. Но в неблагоприятных условиях, вызванных различными воздействиями на организм (стресс и пр.) или на микробиоту (антибиотикотерапия), симбиоз может превращаться в отношения взаимной агрессии, когда и тот, и другой его участник может нанести «оппоненту» значительный ущерб: эпителий может вырабатывать бактериостатические и бактерицидные ферменты (лизоцим, лактоферрин), в него начинают проникать активированные фагоцитирующие клетки (нейтрофилы). А бактерии, в свою очередь, активируют собственный ферментативный аппарат (нейраминидазы, гиалуронидазы), высвобождаются эндотоксины и синтезируются другие факторы вирулентности.
При таком представлении о характере взаимоотношений в системе человек / микробиота становятся понятными трудности, возникающие при лечении, к примеру, пациентов с кандидозом.
«Против» кандиды, «за» нормофлору
Увеличение частоты и тяжести ряда инфекционных заболеваний, латентное течение и хронизация воспалительных процессов, связываемые многими специалистами с нарушениями микробиоты или дисбактериозами, заставляют клиницистов искать новые и эффективные способы их коррекции. А фармакологам предлагать им для этого эффективные средства. И примером такого современного средства может быть противогрибковый препарат, предназначенный для терапии вульвовагинального кандидоза (ВВК) с пребиотиком – Экофуцин ® (АВВА РУС АО, Россия).
ВВК обусловлен избыточным ростом дрожжеподобных грибов рода Candida. Но за последнее десятилетие его частота практически удвоилась – достигнув 30–45% в структуре инфекционных поражений вульвы и влагалища. До 70–75% женщин в течение жизни имеют хотя бы один эпизод ВВК, при этом в 5–10% случаев заболевание становится рецидивирующим (около 3 млн. случаев в год). 7-10
ВВК негативно влияет на качество жизни, психологическое состояние и сексуальную активность женщин, требуя немедленного лечения и учета высокого риска рецидива.
Как уже следует из названия, этиологический фактор заболевания – грибы рода Candida (Candida albicans – доминирующий возбудитель заболевания, выявляемый у 90% больных ВВК; также представители Candida non-albicans, выявляемые, как правило, при рецидивирующем ВВК, протекающем на фоне других заболеваний), причем в последние годы наблюдается явная тенденция к увеличению распространения ВВК, обусловленного именно видами Candida non-albicans. 7-8 Эти микроорганизмы – представители нормального микробиома человека, то есть присутствующие в здоровом организме в качестве либо симбионтов, либо комменсалов вместе с лактобациллами.
Но при воздействии экзогенных и эндогенных факторов, о которых уже говорилось ранее, при беременности (увеличении гликогена в эпителии влагалища), при снижении резистентности организма формируется ощутимый дефицит лактобактерий и увеличивается количество С. albicans, начинают проявляться ее патогенные свойства, провоцирующие начало и развитие заболевания. 11-19 При этом эксперты отмечают сложности в понимании патогенеза заболевания: штаммы C. albicans, выделенные у больных ВВК и у здоровых носителей, по ряду биохимических характеристик существенно не различаются. Таким образом, основная роль принадлежит не столько свойствам возбудителя, сколько состоянию макроорганизма и его микробиома. 13-14
Традиционно целью медикаментозного лечения ВВК является эрадикация возбудителя. Большинство случаев поддается терапии местными противогрибковыми средствами и антисептиками. Интравагинальные формы ЛС безопасны (системная абсорбция практически отсутствует), быстро обеспечивают купирование симптомов, а высокие концентрации антимикотиков на поверхности слизистой уменьшают вероятность развития устойчивости.
Экофуцин ® – антибиотик полиенового ряда с действующим веществом натамицин, оказывающий фунгицидное действие на грибы и дрожжи, связываясь со стеролами клеточной мембраны гриба, активен в отношении большинства дрожжеподобных грибов, особенно Candida albicans и Candida glabrata, часто обнаруживаемых у пациенток с ВВК.
Тем не менее, даже адекватная этиотропная терапия не всегда позволяет предупредить рецидивы заболевания. 15-16 Это, в частности, может быть связано с тем, что самостоятельное восстановление микробиоты влагалища не всегда возможно. Предупредить обострения можно, восстановив вагинальный биотоп. Поэтому важным аспектом терапии ВВК становится восстановление нормальной микрофлоры влагалища, чтобы физиологические механизмы колонизации слизистой сапрофитами способствовали подавлению роста патогенных грибов. 17 Как известно, важным (и доминирующим) компонентом резидентной микрофлоры влагалища выступают молочнокислые бактерии (L. acidophilus, L. plantarium, L. casei и др.). Именно они препятствуют росту болезнетворных микроорганизмов, выступая в роли антагонистов грибов рода Candida, но не в случае угнетенного и ослабленного микробиома.
Ученые давно обратили на это внимание. И в Европе врачи рекомендуют применение свечей с лактобактериями (пробиотик) для местного применения. Особенно эта форма актуальна для беременных женщин с ВВК.
Про- и пре-
Препараты, содержащие живые бактерии и предназначенные для коррекции разнообразных дисбиотических сдвигов (пробиотики), нашли широкое распространение и в нашей стране. Безопасность их использования – достаточно хорошо установленный факт. Но клинические исследования пробиотиков пока показывают лишь кратковременный эффект. По данным Кохрейновского обзора (2017 г.), пробиотики в краткосрочной перспективе несколько улучшают эффективность антимикотического средства и значимо снижают частоту рецидивов, но только в течение 1 месяца. 20 Длительного протективного влияния авторы не обнаружили.
А с расширением спектра показаний для их назначения стала появляться информация о том, что их положительный эффект даже при длительном применении нередко носит транзиторный характер. Одной из главных причин этих неудач многие авторы считают чужеродность для человека входящих в их состав микроорганизмов, высокую видовую, индивидуальную и анатомическую специфичность автохтонной микрофлоры пациентов (из более 10 видов лактобацилл, обнаруживаемых во влагалищах, не удается определить ни одного вида, который бы присутствовал у всех женщин). 18
Некоторые специалисты считают, что коллективный иммунитет биопленки практически сводит на нет результат коррекции дисбактериозов пробиотиками. Несомненно, они создают эффект, но не всегда и не такой, как предполагалось. Возможно, правы те авторы, кто считает, что каждый пациент имеет свой уникальный (индивидуальный) штаммовый пейзаж индигенной микробиоты, постоянство которого обеспечивает иммунная система индивидуума. Он генетически детерминирован. 19
Кроме того, широкое лечебно-профилактическое применение пробиотиков имеет еще один ограничивающий фактор – экономический, связанный с достаточно высокой стоимостью препаратов.
Механизмы положительного влияния молочнокислых бактерий и бифидобактерий на организм: 6
- ингибирование роста потенциально вредных микроорганизмов в результате продукции антимикробных субстанций; конкуренции с ними за рецепторы адгезии и питательные вещества; активации иммунно-компетентных клеток и стимуляции иммунитета;
- стимуляция роста представителей облигатной микрофлоры в результате продукции витаминов и других ростостимулирующих факторов; нормализации рН, окислительно-восстановительного потенциала ; нейтрализация токсинов;
- восстановление и оптимизация функционирования биопленки;
- изменение микробного метаболизма, ведущего к повышению или снижению синтеза и активности бактериальных ферментов и, как следствие, продукции соответствующих метаболитов (например, ЛЖК, глютамина, аргинина, витаминов, пептидогликанов и т. д.), обладающих способностью местно или после проникновения в кровь и другие биологические жидкости макроорганизма непосредственно вмешиваться в метаболическую активность клеток соответствующих органов и тканей. Модулировать его морфокинетические характеристики, физиологические функции, биохимические и поведенческие реакции.
Альтернативным и более перспективным подходом, направленным на восстановление микробиоты, можно считать использование пребиотиков, которые, являясь питательной средой для размножения собственной нормофлоры, способны длительно стимулировать и поддерживать ее рост. 22 Это препараты немикробного происхождения, относящиеся к различным фармакотерапевтическим группам, но обладающие общим свойством – способностью оказывать позитивный эффект на организм хозяина путем селективной стимуляции роста или активизации метаболической функции нормальной микробиоты.
Один из них – лактулоза – синтетический дисахарид. Она активно ферментируется нормальной микрофлорой влагалища, стимулируя рост «своих» бифидо- и лактобактерий. Лактулоза уже более 40 лет применяется в педиатрии для стимуляции роста лактобактерий у детей грудного возраста. 12
Механизм действия лактулозы
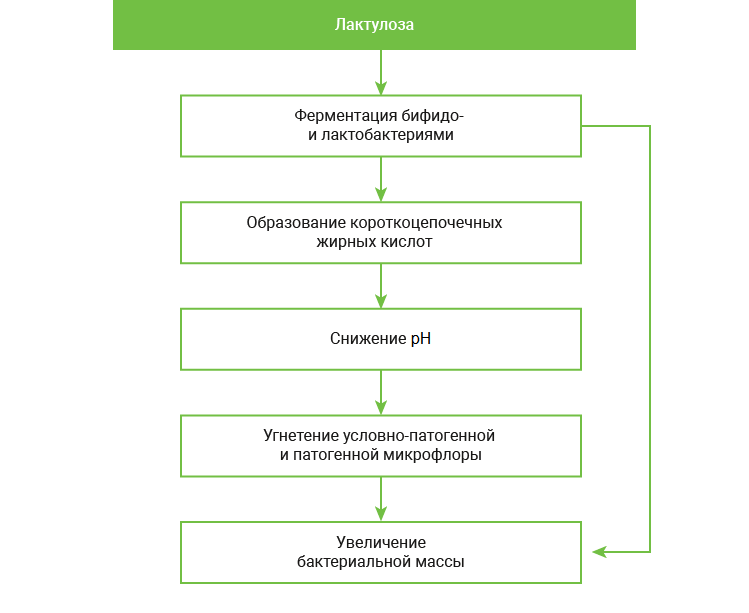
В недавно опубликованной работе авторы изучили in vitro реакцию лактобацилл, кандид и др. на различные пребиотики. По полученным данным, лактулоза наиболее активно и избирательно стимулирует лактобациллы влагалища, включая L. crispatus. Было также доказано, что C. albicans не усваивают лактулозу, оставаясь без питания. На этом основании ученые рекомендовали включать этот дисахарид в комбинированную терапию ВВК и при остром процессе, и при долечивании. 23
Именно лактулоза стала вторым компонентом препарата Экофуцин ® (100 мг натамицина и стимулятор роста нормальной микрофлоры влагалища – пребиотик лактулоза в дозировке 300 мг).
Комплексное действие этого отечественного препарата Экофуцин ® (суппозитории вагинальные), его эффективность и безопасность были продемонстрированы в многоцентровом открытом сравнительном рандомизированном исследовании, проведенном в клинических центрах Санкт-Петербурга и Омской государственной медицинской академии. 24
В исследование вошли пациентки в возрасте от 18 до 45 лет с острым кандидозным вагинитом/вульвовагинитом. В 1-й группе (n = 36), основной, наблюдаемые принимали Экофуцин ® , во – 2-й (n = 36), контрольной, препарат зарубежного производства с действующим веществом натамицин (100 мг), но без пребиотика. Длительность терапии – 6 дней.
Таблица. Число пациенток с клиническими проявлениями после начала терапии исследуемыми препаратами 28
Эффективность и безопасность исследуемых препаратов оценивали по результатам осмотра, лабораторного исследования, по данным дневников пациенток. Контрольные визиты проводили на 4, 7 и 37-й (± 2) день от начала лечения.
Результаты исследования: 24 комбинация противогрибкового препарата натамицина и пребиотика в составе интравагинальных свечей способствует более быстрому достижению клинической и микробиологической ремиссии, т.е. полной элиминации возбудителя, а также приводит к интенсивному росту лактобактерий (содержание вагинальных Lactobacillus spp. до начала терапии значимо не различалось – 0,3 и 0,6 lg КОЕ/мл; а на 37-е сутки достоверно большее количество молочнокислых палочек было зарегистрировано в группе комбинированного лечения: 4 lg КОЕ/мл по сравнению с 2,1 lg во 2-й, контрольной, группе, разница почти в 100 раз), являющихся основными конкурентами дрожжеподобных грибов во влагалищной микробиоте.
Рисунок. Содержание Lactobacillus spp. в мазках пациенток, применявших натамицин + лактулоза и натамицин до начала терапии и через 37 суток после начала терапии 28

Исследование продемонстрировало хорошую переносимость Экофуцина ® пациентками, побочных эффектов в ходе проведенного исследования не было зарегистрировано. 24
- активно устраняет грибы рода Candida (Candida albicans и Candida non-albicans);
- восстанавливает микробиоту влагалища, повышая уровень лактобактерий, и предотвращает развитие рецидивов заболевания;
- может применяться с первых дней беременности и при различной сопутствующей патологии, т. к. отсутствует системное действие;
- удобство применения – 1 раз в день;
- входит в стандарты лечения кандидоза.
Подводя итоги, следует еще раз подчеркнуть, насколько важным физиологическим партнером организма-хозяина является микробиота половых органов женщин. Она гомеостатична, участвует в обменных процессах на слизистой и защите от внешних патогенов. В то же время она может проявлять враждебность, если ее состав нарушен.
Терапия кандидоза, заболевания, вызванного грибами рода Candida и чья патогенная активность спровоцирована подобными нарушениями, с учетом новых научных знаний о взаимосвязях системы человек / микробиота, должна быть комплексной и включать не только элиминацию возбудителя, но и восстановление естественного защитного барьера. Оба этих направления лечения были успешно учтены создателями противогрибкового препарата с пребиотиком Экофуцин ® , предназначенного для адекватной терапии кандидоза. Эффективный и безопасный, он сокращает срок лечения заболевания, предотвращает развитие его рецидивов, делая вагинальное использование лактулозы вместе со стандартным местным лечением противогрибковыми препаратами перспективным направлением в терапии ВВК.
Правильное лечение молочницы у женщин и мужчин

Врач акушер-гинеколог. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 12+ лет. Принимает в Университетской клинике. Стоимость приема 1400 руб.
- Запись опубликована: 14.02.2019
- Время чтения: 1 mins read
Молочница — бытовое название грибкового заболевания — кандидоза. Грибок Candida поражает любые органы человека, имеющие слизистую оболочку. Если речь идет мочеполовом тракте, то ставится диагноз «урогенитальный кандидоз» или «вульвовагинальный кандидоз».
7 женщин из 10 хотя бы раз в жизни сталкиваются с вульвовагинальным кандидозом. Мужчины болеют гораздо реже благодаря особенности строения половых органов.
Как возникает молочница?
Причина возникновения – изменения микрофлоры, связанные со снижением иммунитета или прямым заражением от больного партнера.
Толчок размножению кандиды дают:
Несоблюдение гигиены и использование агрессивных гигиенических средств, влияющих на кислотность слизистой.
- Бесконтрольный прием оральных контрацептивов и антибиотиков широкого спектра, без последующего восстановления микрофлоры.
- Беременность.
- Заболевания ЖКТ, диабет, хронические заболевания, ослабляющие иммунитет.
Формы кандидоза
В зависимости от клинической картины и стадии заболевания выделяют 3 формы кандидоза:
- 1 форма – носительство . В организме человека присутствует возбудитель, при этом нет никаких существенных изменений и симптомов. Лабораторные анализы выявляют наличие дрожжеподобных грибов в допустимых количествах.
- 2 форма – острая. Наблюдается воспаление и отечность половых органов, творожистые выделения, зуд.
- 3 форма – рецидивирующая. Диагноз ставится, если кандидоз повторяется 4 и более раз в течение года.
Особенности протекания молочницы у мужчин
Возбудителю понадобится примерно 1-3 недели, чтобы появились признаки заражения.
В острой форме наблюдаются следующие симптомы:
- Папулы, небольшие округлые высыпания на пенисе;
- Комковатые белые выделения, похожие на творог;
- Зуд и болезненность полового органа;
- Отечность и краснота головки пениса.
Вылечить молочницу у мужчины за один день нельзя. Продолжать назначенное урологом лечение нужно даже, если прошли симптомы. Обрабатывать половые органы растворами и мазями рекомендовано 1-2 недели, а таблетки назначаются курсом до 7 дней.
Особенности протекания молочницы у женщин
Симптомы молочницы начинают беспокоить женщин резко — кандидоз дает яркую симптоматику:
- Отделяемое из влагалища белого цвета, по консистенции – густое, в виде комков;
- Частые позывы к мочеиспусканию, рези при отхождении мочи;
- Жжение и зуд в области входа во влагалище и внутри;
- Обильные выделения с кислым запахом.
На осмотре гинеколог видит отек и покраснение вульвы и влагалища, налет серого и белого цвета.
Диагностика
Шаг 1. Перед тем, как назначить лечение молочницы женщина и мужчина проходят осмотр у гинеколога, уролога. Врач обследует наружные половые органы и слизистую, опрашивает пациента.
Шаг 2. Назначаются лабораторные исследования с применением микробиологических методов – их точность 95%. Отделяемое из влагалища и уретры, собранное при осмотре, исследуется в лаборатории с использованием окрашивающих препаратов, посева биоматериала на питательную среду.
Шаг 3. Чтобы определить возбудителя и его количество требуется интерпретация результатов. Врач проанализирует полученные данные – количество колоний, повышенное содержание лейкоцитов, наличие эпителиальных клеток.
Антитела к инфекции в сыворотке крови не являются доказательством заражения – анализ имеет большую вероятность ложноположительных результатов.
Иногда молочница выявляется во время инструментальных обследований. Например, при кольпоскопии видны зоны с воспалением (при расширенном исследовании с пробами видны участки, которые не окрашиваются йодом).
Лечение молочницы у мужчин и женщин
Вопрос как вылечить молочницу подразумевает комплексный подход в терапии мужчины и женщины. Это применение противогрибковых свечей, мазей, препаратов.
Особенности возбудителя кандидоза, которые нужно знать, чтобы избавиться от молочницы:
- Кандидоз обнаруживается у мужчин и женщин и способен передаваться половым путем. Поэтому лечение одного из партнеров не даст результатов. Иммунитет на грибковую инфекцию не вырабатывается.
- Возбудитель Candida – часть нормальной микрофлоры влагалища, кишечника и ротовой полости. Но существуют факторы, запускающие его бесконтрольное размножение. Поэтому нужно строго соблюдать все предписания гинеколога или уролога.
- Грибок размножается очень быстро, образуя огромные колонии. Поэтому только местное лечение не дает результатов.
- Кандида очень быстро адаптируется к лекарствам, поэтому недолеченное заболевание легко переходит в хроническое. С каждым разом снимать неприятные симптомы будет все труднее.
- Лечение одной молочницы не даст хорошего результата. Грибок, размножаясь, вытесняет полезную флору, защищающую слизистую от инфекций, освободившееся место занимают другие возбудители. Поэтому нужно обязательно сдать анализы на инфекции и пролечить одновременно все заболевания.
- Противогрибковые препараты не эффективны против других половых инфекций, а антибиотики не уничтожают грибок. Поэтому вылечиться одним лекарством не получится — требуется комплексное лечение.
- Антибиотики уничтожают и полезную флору. Если не укрепить иммунитет и не пролечить дисбактериоз, то слизистая опять будет заселена патогенными бактериями.
- Выбор методов лечения зависит типа заболевания. Хроническую молочницу вылечить невозможно, но можно значительно снизить количество рецидивов.
Какие свечи можно использовать при молочнице? Для местного воздействия на грибок мужчинам назначают мази, женщинам – вагинальные суппозитории (Ливарол, Ирунин, Клион Д). Но аккуратнее с самолечением. Не все суппозитории безопасны. Например, некоторые свечи противопоказаны во время беременности и лактации.
После терапии врачи рекомендуют повторно сдать анализы на инфекции, чтобы оценить эффективность лечебного курса.


