Синдром слабости синусового узла — проявление нарушений ритма сердца
Синдром слабости синусового узла (СССУ) обусловлен нарушением функции синусового узла или синоатриальной проводимости и может стать причиной синусовой брадикардии, синоатриальной блокады или остановки синусового узла. Длительная пауза в активности синусового узла в отсутствие адекватного выскальзывающего ритма из АВ-соединения или желудочков приводит к развитию предсинкопального или синкопального состояния и служит показанием для имплантации ЭКС. Причины СССУ включают в себя идиопатический фиброз синусового узла, кардиомиопатию и кардиохирургические вмешательства.
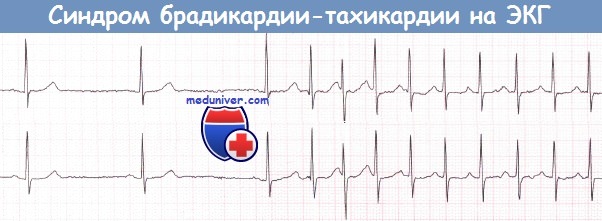
Синдром брадикардии-тахикардии представляет собой сочетание синдрома слабости синусового узла (СССУ) с эпизодами ФП или ТП, а также с предсердной тахикардией (но не с АВРТ). Риск системных тромбоэмболии весьма высок.
Синдром слабости синусового узла (СССУ) (также именуемый синоатриальной болезнью или дисфункцией синусового узла) обусловлен ухудшением автоматизма синусового узла (автоматизмом называют способность клеток генерировать электрический импульс) или нарушением проведения импульсов синусового узла на окружающий миокард предсердий. Все это может приводить к синусовой брадикардии, синоатриальной блокаде или остановке синусового узла.
У некоторых пациентов также могут наблюдаться ФП или ТП, предсердная тахикардия. В таких случаях используется термин «синдром брадикардии-тахикардии» (часто сокращаемый до «синдром бради-тахи»). Однако АВРТ нельзя считать частью этого синдрома.
Синдром слабости синусового узла (СССУ) является частой причиной синкопальных состояний, приступов головокружения и сердцебиения. Чаще всего данное состояние встречается у пожилых, однако может развиться в любом возрасте.
Чаще всего причиной синдрома слабости синусового узла (СССУ) является идиопатический фиброз синусового узла. Кроме того, дисфункция синусового узла может развиться вследствие кардиомиопатии, миокардита, кардиохирургических вмешательств, приема антиаритмических препаратов или интоксикации литием. Заболевание редко носит семейный характер.
ЭКГ при синдроме слабости синусового узла (СССУ)
Может наблюдаться один и более из перечисленных ниже признаков. Нередко они носят кратковременный преходящий характер, а в течение большей части времени регистрируется нормальный синусовый ритм.
а) Синусовая брадикардия. Часто выявляется синусовая брадикардия.
б) Остановка синусового узла. Остановка синусового узла обусловлена неспособностью синусового узла активировать предсердия. Результатом является отсутствие нормальных зубцов Р.
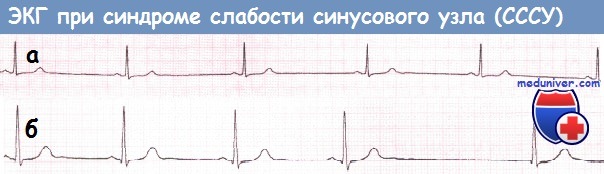 а – Синусовая брадикардия. ЧСС 33 уд./мин.
а – Синусовая брадикардия. ЧСС 33 уд./мин.
б – Остановка синусового узла, приводящая к появлению выскальзывающего комплекса из АВ-соединения. 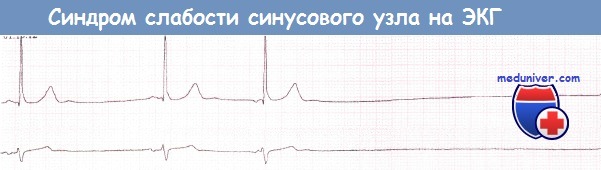 Остановка синусового узла после комплекса из АВ-соединения, приводящая к продолжительной асистолии.
Остановка синусового узла после комплекса из АВ-соединения, приводящая к продолжительной асистолии.
в) Синоатриальная блокада. Синоатриальная блокада наблюдается, если импульс синусового узла не может преодолеть соединение между узлом и окружающим миокардом предсердия. Как и АВ-блокада, синоатриальная блокада может быть подразделена на I, II и III степени. Однако при помощи поверхностной ЭКГ можно диагностировать лишь синоатриальную блокаду II степени. Синоатриальная блокада III степени (или полная синоатриальная блокада) неотличима от остановки синусового узла.
При синоатриальной блокаде II степени транзиторная утрата способности проведения импульса от синусового узла на предсердия приводит к появлению пауз, которые в определенное число раз (чаще вдвое) превышают продолжительность сердечного цикла при синусовом ритме.
 Две паузы вследствие синоатриальной блокады II степени, во время которых происходит «выпадение» как зубцов Р, так и комплексов QRS.
Две паузы вследствие синоатриальной блокады II степени, во время которых происходит «выпадение» как зубцов Р, так и комплексов QRS.
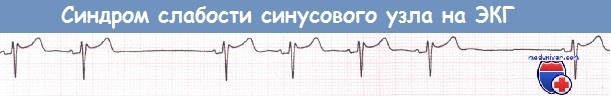
г) Выскальзывающие комплексы и ритмы. Во время синусовой брадикардии или остановки синусового узла второстепенные водители ритма могут начать генерировать выскальзывающие комплексы или ритмы. Медленный ритм из АВ-соединения позволяет предположить наличие дисфункции синусового узла.
 Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
д) Предсердные эктопические комплексы. Они встречаются довольно часто. После них нередко следуют продолжительные паузы, поскольку автоматизм синусового узла подавляется экстрасистолой.
 Выскальзывающие комплексы из АВ-соединения после остановки синусового узла.
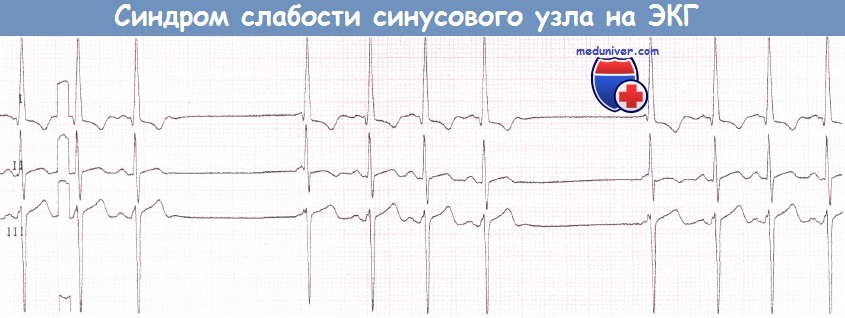
Выскальзывающие комплексы из АВ-соединения после остановки синусового узла. 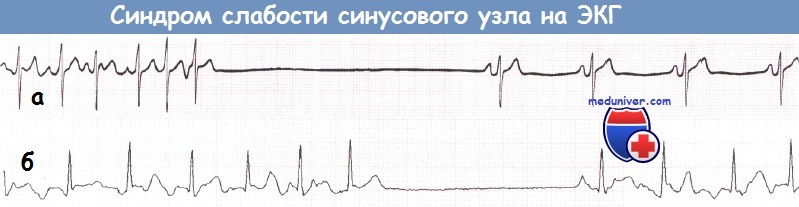 а – Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
а – Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б – Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
е) Синдром брадикардии-тахикардии. У пациентов с синдромом слабости синусового узла (СССУ) могут наблюдаться эпизоды ФП или ТП, предсердная тахикардия, однако АВРТ не является частью этого синдрома.
Тахикардии подавляют автоматизм синусового узла, поэтому после прекращения тахикардии нередко наблюдается синусовая брадикардия или остановка синусового узла. И наоборот, тахикардия часто развивается как выскальзывающий ритм во время брадикардии. Таким образом, тахикардия нередко чередуется с бра-дикардией.
 а – Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
а – Прекращение фибрилляции предсердий (ФП) сопровождается остановкой синусового узла.
б – Остановка синусового узла после прекращения фибрилляции предсердий (ФП). После единственного синусового комплекса вновь начинается фибрилляция предсердий (ФП).
ж) Атриовентрикулярная блокада. АВ-блокада нередко сосуществует с синдромом слабости синусового узла (СССУ). У больного с СССУ при развитии ФП частота сокращений желудочков нередко оказывается невысокой и без применения лекарственных средств, блокирующих АВ-проведение. Косвенно это указывает на сопутствующие нарушения АВ-проводимости.
Клиника синдрома слабости синусового узла (СССУ)
Остановка синусового узла без адекватного выскальзывающего ритма может стать причиной синкопального или предсинкопального состояния в зависимости от продолжительности паузы. Тахикардии часто ощущаются как сердцебиение, а подавление автоматизма синусового узла под действием тахикардии может привести к развитию синкопального или предсинкопального состояния после прекращения сердцебиения.
У некоторых больных симптомы могут повторяться несколько раз в сутки, тогда как в других случаях наблюдаются довольно редко.
При синдроме брадикардии-тахикардии часто развиваются системные эмболии.
Хронотропная недостаточность. Нарушение функции синусового узла может привести к невозможности обеспечить адекватный прирост ЧСС в ответ на физическую нагрузку. В итоге толерантность к нагрузке снижается. Хронотропная недостаточность определяется как неспособность к повышению ЧСС до 100 уд./мин в ответ на максимальную нагрузку.
Заподозрить наличие синдрома слабости синусового узла (СССУ) следует у пациента с обмороками, предсинкопальными состояниями или сердцебиением при наличии синусовой брадикардии или медленного ритма из АВ-соединения. Длительные эпизоды остановки синусового узла или синоатриальной блокады подтверждают диагноз.
Иногда диагностически значимая информация может быть получена при помощи стандартной ЭКГ, однако чаще требуется амбулаторное мониторирование ЭКГ. При редком появлении симптомов возникает необходимость в имплантации регистратора с петлевой памятью.
Необходимо заметить, что синусовая брадикардия и короткие паузы во время сна являются нормой и не свидетельствуют о СССУ. Кроме того, у тренированных молодых людей паузы в активности синусового узла длительностью до 2,0 с, обусловленные повышенным тонусом блуждающего нерва, могут обнаруживаться и в дневное время. При амбулаторном мониторировании ЭКГ у здоровых людей во время сна неминуемо будет выявлена синусовая брадикардия, а при физической нагрузке – синусовая тахикардия.
Иногда это ошибочно расценивается как свидетельство синдрома брадикардии-тахикардии.
Лечение синдрома слабости синусового узла (СССУ)
Для устранения симптомов необходима предсердная или двухкамерная ЭКС. Антиаритмические препараты часто усугубляют дисфункцию синусового узла.
Имплантация ЭКС требуется, когда возникает необходимость применения препаратов для лечения тахикардии. Тахиаритмии нередко развиваются во время синусовой брадикардии или паузы. Стимуляция предсердий может предотвратить возникновение этих нарушений ритма сердца.
Риск системных эмболии при синдроме брадикардии-тахикардии весьма высок, в связи с чем требуется назначение антикоагулянтов.
– Вернуться в оглавление раздела “Кардиология.”
Признаки на ЭКГ синдрома слабости синусового узла
Синдром слабости синусового узла является патологией, которая проявляется нарушением процесса выработки электрического импульса. Из-за чего сердце сокращается с меньшей частотой. Такое состояние значительно нарушает качество жизни больного. Пациенты страдают от ряда неприятных ощущений. Если не прибегнуть к медицинской помощи, то постепенно развиваются серьезные нарушения.
Описание
Синусовый узел представляет собой скопление клеток в верхней части сердца, которые регулярно вырабатывают электрические сигналы и проводят их ко всем участкам сердечной мышцы.
Слабостью синусового узла называют патологию, при которой частота и сила возбуждающих импульсов снижаются. Они возникают очень редко или не могут распространиться на все отделы миокарда. По причине этого нарушения:
- сердце сокращается редко и нерегулярно;
- развиваются различные нарушения ритма;
- нарушается ток крови по всему организму, особенно от этого страдает головной мозг.
При данном синдроме наблюдаются вялые и ленивые сокращения сердца и каждый удар может стать последним.
Провоцирующие факторы
Патология развивается под влиянием процессов, происходящих внутри организма или внешних факторов.
Внутренние причины могут быть разными:
- Очень часто болезнь появляется без видимых на то причин. Нормальные клетки синусового узла при этом меняются на рубцы, появляются отложения кальция. Обычно проблему диагностируют у людей в пожилом и старческом возрасте.
- Болезни способствуют ишемические нарушения в сердце, при котором в миокард не поступает достаточно крови в связи с поражением сосудов. Это происходит при инфаркте миокарда, атеросклерозе.
- Синусовый узел часто страдает при хирургических вмешательствах или после травм грудной клетки.
- Воспаление сердечной мышцы.
- Аутоиммунные процессы, характеризующиеся поражением иммунной системой собственных клеток. Опасными вариантами этой патологии считается красная волчанка и склеродермия.
- Повреждение тканей сердца опухолевыми процессами, отложением белково-углеводных комплексов.
- При стойком повышении давления крови в артериях часто наблюдается ослабление синусового узла.
- Если щитовидная железа вырабатывает слишком много или мало гормонов. Также проблема связана с сахарным диабетом, для которого характерно нарушение выработки инсулина и повышение уровня сахара в крови.
- Если человек длительное время сидит на белковой диете. При этом рацион состоит из мясных, рыбных, молочных продуктов, а овощи и фрукты полностью отсутствуют.
Также патология развивается под влиянием и других факторов:
- Если на синусовый узел чрезмерно влияет парасимпатическая нервная система. Из-за этого работа водителя ритма замедляется и ослабляется. Это возможно в случае чрезмерной чувствительности нервных образований к механическим и химическим факторам. Также проблема возникает при опухолях головного мозга, которые повышают внутричерепное давление. Отклонение часто наблюдается, если травмы или нарушения кровообращения стали причиной выхода крови между оболочками головного мозга.
- При повышенном или пониженном содержании электролитов в организме.
- Под влиянием некоторых медикаментов, употребляемых в больших дозах. Такое нарушение провоцируется бета-адреноблокаторами, сердечными гликозидами, антиаритмическими средствами.
Патология более распространена у пожилых, но может развиваться у мужчин и женщин в молодом возрасте.
Классификация
С учетом того, насколько нарушено сокращение сердца и как ярко проявляется проблема, существуют разные виды синдрома.
В зависимости от особенностей течения болезнь может протекать:
- В скрытой форме. Она не имеет никаких проявлений, и поставить диагноз можно только в ходе обследования.
- В острой и манифестной формах. Проблема внезапно себя проявляет.
- В хронической. Она наблюдается постоянно. Периоды улучшения состояния сменяются рецидивами.
По характеру нарушений ритма сокращений выделяют:
- Брадисистолическую аритмию. При этом ритм монотонно замедляется. Частота сокращений составляет около сорока ударов в минуту.
- Брадитахисистолическую. Рим замедляется периодически ускоряясь.
 При патологии могут возникать нарушения тока крови разной степени выраженности:
При патологии могут возникать нарушения тока крови разной степени выраженности:
- Компенсированная форма болезни характеризуется легкими нарушениями и слабо выраженными симптомами.
- Декомпенсированное течение. При этом значительно ухудшается состояние здоровья и беспокоит большое количество неприятных симптомов.
С учетом причины, вызвавшей нарушения, синдром может быть:
- Вторичным, который связан с нарушением в работе механизмов, регулирующих работу сердца.
- Первичным, обусловленным патологией внутри синусового узла.
Симптоматика
Признаки болезни связаны с нарушением в работе сердца, головного мозга, а также общими сбоями в работе организма.
Сначала при синдроме ухудшается функционирование сердца, больной при этом замечает ухудшение самочувствия:
- Появляется чувство, что сердце замирает или работает с перебоями. Частота сокращений сердца снижается до пятидесяти ударов.
- Беспокоит болезненность в грудной клетке слева.
- Больной начинает часто и глубоко дышать, так как возникает одышка.
- Снижается давление крови в артериях.
Из-за нарушений кровообращения сильно страдает головной мозг из-за чего:
 болит и кружится голова;
болит и кружится голова;- шумит в ушах;
- немеют руки и ноги;
- периодически больной теряет сознание;
- развиваются депрессивные состояния, которые резко сменяются агрессией;
- происходит снижение когнитивных способностей человека.
Низкая частота сердцебиения негативно отражается на всем организме:
- больной ощущает слабость в мышцах;
- снижается переносимость физических нагрузок;
- руки и ноги холодные на ощупь и немеют;
- снижается количество мочеиспусканий.
Проявляться слабость синусового узла может в каждом случае по-разному:
- При хронической форме болезни ритм постоянно замедляется до 60 ударов. Физические нагрузки часто сопровождаются ухудшением состояния больного, но это может происходить и во сне. Человек резко слабеет, у него кружится голова, появляется одышка, пульс еще больше снижается. Постепенно развиваются опасные нарушения ритма вроде мерцательной аритмии.
- Хоть ритм и нормальный, но периодически больной теряет сознание, пульс и давление резко снижается.
- Внезапно возникают сердечные приступы. Это происходит и в спокойном состоянии, и в периоды физической активности. Но ритм сокращений перед приступом не замедляется. Неожиданно появляется сильная боль в грудной клетке, одышка, снижается пульс, нарушается ритм, в легких ощущаются хрипы.
- Болезнь протекает в скрытой форме и без выраженных проявлений. Симптомов в этом случае нет, но периодически во время сна можно заметить снижение частоты сокращений сердца.
Если при слабости водителя ритма пульс достигает 35 ударов, то может резко остановиться сердце, возникнуть инсульт, инфаркт и другие опасные осложнения.
Методы диагностики
Подтвердить проблему можно, если обнаружить выраженную форму брадикардии. Синдром слабости синусового узла на ЭКГ можно выявить, только если записать электрическую активность сердца во время острого приступа. Хронические формы нельзя подтвердить только с помощью Электрокардиограммы. Поэтому нужно:
 Провести суточный мониторинг по Холтеру. Пациент должен на протяжении одного или нескольких дней носить портативное устройство, которое будет фиксировать показатели сокращений сердца. Больной при этом должен соблюдать привычный режим. В ходе процедуры могут записать непродолжительные эпизоды замедления сокращений, если они есть.
Провести суточный мониторинг по Холтеру. Пациент должен на протяжении одного или нескольких дней носить портативное устройство, которое будет фиксировать показатели сокращений сердца. Больной при этом должен соблюдать привычный режим. В ходе процедуры могут записать непродолжительные эпизоды замедления сокращений, если они есть.- Выполнить пробу с нагрузкой. Больной при этом должен заниматься на велотренажере или приседать. После этого записывают работу его сердца. Для ускорения сердцебиения могут ввести Атропин. Эти процедуры необходимы, если суточный мониторинг не дает результатов. Диагноз подтверждают, если после нагрузки сердечные сокращения увеличиваются не более, чем на 90.
- Прибегнуть к чреспищеводной электростимуляции. Миокард при этом раздражают с применением электрических токов через пищевод. При этом сердцебиение должно ускориться до 110 ударов. Если этого добиться не удается, то подтверждают болезнь.
Также могут прибегнуть к УЗИ, магнитно-резонансной и компьютерной томографии. Эти методики предоставят более подробную информацию о состоянии здоровья.
Лечение
Лечение синдрома слабости синусового узла применяют для устранения патологии, которая осложнила течение синдрома и восстановления нормального сердцебиения.
Если достичь этих целей, то можно полностью нормализовать работу сердца, предотвратить ухудшение состояния здоровья.
Медикаментозные средства
Полностью устранить проблему с помощью лекарственных препаратов можно не всегда. Существующие медикаменты помогают добиться слабого результата и только в случае, когда терапия была назначена при легких формах течения болезни.
Лечение могут проводить:
 Эуфиллином. Его назначают в виде растворов для инъекций.
Эуфиллином. Его назначают в виде растворов для инъекций.- Теофиллином в виде таблеток, обладающих коротким эффектом.
- Теотардом. Эти таблетки обладают более продолжительным действием.
- Атропином. Этот препарат вводят в вену при остром приступе, чтобы быстро ускорить сокращений сердца.
Если наблюдаются опасные нарушения ритма, прибегают к противоаритмическим препаратам. Но подбирать подходящее средство и дозировку должен врач, так как неправильное использование может стать причиной замедления сокращений. При синдроме, спровоцированном этими препаратами, их не используют.
Электрокардиостимуляция
Чтобы нормализовать работу сердца, следует использовать электрокардиостимуляцию. Это лечение заключается во внедрении специального прибора под кожу. Такие автономные аппараты позволяют издавать электрические импульсы, обеспечивая нормальное сердцебиение. Если ритм нормальный, то кардиостимулятор не находится в режиме ожидания. При снижении пульса он начинает вырабатывать сигналы, замещая работу синусового узла, пока он сам не начнет функционировать.
При синдроме слабости синусового узла рекомендации для установления кардиостимулятора будут следующими:
- Если больной часто теряет сознание из-за снижения сокращений.
- При частых и тяжелых расстройствах тока крови по сосудам головного мозга и сердца. Если это состояние приводит к головокружениям, головным болям, одышке.
- Если синдром сочетается с высоким или низким давлением, разными видами аритмий.
- Если сердце бьется меньше сорока ударов в минуту.
Прогноз
У больных, которые отказываются проводить лечение, болезнь быстро прогрессирует и сопровождается тяжелыми осложнениями. Особенно, прогноз ухудшается, если есть патологии сердца.
При правильном терапевтическом подходе, благодаря установке кардиостимулятора можно добиться значительного улучшения состояния. Но без электростимуляции не обойтись.
После имплантации аппарата удается вести привычный образ жизни. Предсказать сколько проживет больной нельзя, так как все зависит от общего состояния организма и имеющихся заболеваний. При данном заболевании погибают около пяти процентов больных.
Синдром слабости синусового узла (СССУ): причины, признаки, диагноз, как лечить

Синдром слабости синусового узла (СССУ) – особый вид аритмии, обусловленный нарушением автоматической функции синоатриального узла (СУ). При этом сердце перестает ритмически возбуждаться и сокращаться. Возможно полное прекращение выработки электрических импульсов. Этот клинический симптомокомплекс характеризуется недостаточным кровоснабжением внутренних органов, брадикардией и соответствующими ей признаками. Исходом патологии нередко становится внезапная остановка сердца. Заболевание по МКБ-10 имеет код I49.5.
Сердце — это единственный орган, в котором самозарождается электричество. Синусовый узел возглавляет этот процесс. Именно он вырабатывает электрические импульсы. Клетки миокарда возбуждаются и синхронно сокращаются, что позволяет мышечным волокнам выталкивать кровь. Синусовый узел располагается в стенке правого предсердия. В нем зарождаются импульсы, передающиеся на типичные сократительные кардиомиоциты и распространяющиеся до предсердно-желудочкового (АВ) узла. Регуляция функций синусового узла осуществляется вегетативным отделом ЦНС. Изменения сердечного ритма обусловлены потребностями гемодинамики: при физической активности он учащается, в покое и во сне замедляется.

работа синусового узла и проводящей системы сердца, обеспечивающие сокращения
При патологии синусовый узел перестает генерировать нервные импульсы. Он слабеет. Частота и сила сокращений миокарда уменьшаются. Нарушается процесс проведения возбуждения по всей сердечной мышце. Слабые импульсы не проводятся на все отделы миокарда, а редкие сокращения становятся причиной брадикардии. В результате нарушается кровоснабжение всех органов и систем.
Причины синдрома весьма разнообразны. Истинная или первичная форма патологии обусловлена органическим поражением сердца. Нарушение автоматизма может быть связано с изменением активности блуждающего нерва или приемом некоторых медикаментов. СССУ возникает у лиц пожилого возраста, имеющих в анамнезе кардиологические болезни. Недуг крайне редко встречается у детей. Симптоматика синдрома зависит от ритма сердцебиения: чем сильнее выражена брадикардия, тем хуже общее состояние больных. Клинические проявления патологии варьируются от банального недомогания до потери сознания.
Диагностику и лечение синдрома проводят кардиологи и кардиохирурги. Для постановки диагноза необходимы результаты электрокардиографии, холтеровского мониторирования, нагрузочных проб, инвазивных исследований. С помощью современных терапевтических методик можно не только нормализовать сердечный ритм, но и полностью излечить болезнь, устранив ее причину. Пациентам при необходимости имплантируют кардиостимулятор.
СССУ по течению бывает:
- Острым — развивающимся при инфаркте миокарда и характеризующимся внезапным возникновением сердечных приступов.
- Хроническим — отличающимся медленно прогрессирующим течением с частыми рецидивами. У больных постоянно замедляется ритм, ухудшается общее состояние, быстро наступает утомление и непрекращающаяся слабость.
В зависимости от этиопатогенетического фактора синдром подразделяют на:
- Истинный или первичный, вызванный непосредственно болезнью сердца — ИБС, гипертонией, пороками, кардиомиопатей;
- Вторичный, развивающийся в результате нарушения вегетативной регуляции.
Стадии развития синдрома и его основные проявления:
- Латентная стадия – без явных клинических проявлений и ЭКГ-признаков. Поставить диагноз в таком случае позволяют результаты электрофизиологического исследования. Больные с латентной формой патологии не нуждаются в лечении.
- Компенсированная стадия – пациенты жалуются на головокружение, слабость и общее ухудшение самочувствия. Больным показано симптоматическое лечение с ограничением трудоспособности.
- Декомпенсированная стадия проявляется стойкой брадикардией, признаками дисциркуляторных изменений в головном мозге и миокарде. У больных возникают предобморочные и обморочные состояния, парезы, боли в сердце, одышка. В случае декомпенсации показано вживление кардиостимулятора. Пациенты признаются полностью нетрудоспособными.
Этиология

Первичные причины связаны с поражением сердца и его основных структур:
- ишемия сердечной мышцы — инфаркт миокарда, его отмирание и рубцевание, стенокардитический синдром;
- гипертония;
- различные формы кардиомиопатий;
- воспаление миокарда;
- сердечные пороки;
- травматические повреждение миокарда;
- оперативные вмешательства или инвазивные манипуляции на сердце;
- коллагенозы, васкулит, ревмокардит и прочие системные болезни;
- гормонально-обменные кардиотоксические нарушения;
- новообразования.
Ишемические, воспалительные, инфильтративные, дистрофические, некротические процессы, а также кровоизлияние, фиброзно-склеротические изменения приводят к замещению функциональных клеток синусового узла соединительнотканными волокнами.
Вторичный СССУ вызывают различные экзогенные и эндогенные факторы, нарушающие нормальную работу сердца. Наиболее распространенные среди них:
- изменение водно-электролитного баланса – гиперкалиемия и гиперкальциемия;
- прием некоторых лекарственных препаратов – адреноблокаторов, клофелина, резерпина, верапамила, сердечных гликозидов;
- эндокринопатии — гипотиреоз, гипокортицизм;
- кахексия;
- естественные процессы старения организма;
- сифилитическое поражение сердца;
- тяжелые интоксикации.
При чрезмерной активности блуждающего нерва развивается вегетативная форма патологии. Гипертонус нерва в норме возникает при мочеиспускании, во время кашля и чихания, тошноты и рвоты, во сне. Его патологическая активация обусловлена поражением носоглотки, урогенитального тракта, органов пищеварения, переохлаждением, гиперкалиемией, септическими состояниями, внутричерепной гипертензией. Вегетативная форма патологии обычно встречается у подростков и юношей с неустойчивой психикой, у женщин с «расшатанными» нервами, а также у натренированных спортсменов. Невроз является частым этиологическим фактором развития недуга у детей.
В отдельную группу выделяют врожденное нарушение функции синусного узла. Существует также идиопатическая форма патологии с неустановленной причиной.
Симптоматика
Клинические проявления СССУ весьма разнообразны. Они не оставят болезнь незамеченной. У некоторых пациентов патология долгое время протекает бессимптомно или имеет слабовыраженные признаки общей астенизации — слабость, вялость, упадок сил, апатия, снижение работоспособности, похолодание рук и ног. У других больных появляются симптомы нарушения ритма – цефалгия, головокружение, обмороки. Расстройство гемодинамики, всегда сопровождающее синдром, проявляется признаками сердечной астмы, отека легких, стойкой коронарной дисфункции.

Клинические признаки СССУ делят на две основные группы – мозговые и сердечные:
- К симптомам первой группы относятся: быстрая утомляемость, раздражительность, рассеянность, неустойчивое настроение, снижение интеллекта. Когда синдром прогрессирует, церебральная симптоматика нарастает. В глазах темнеет, лицо резко краснеет, возникает шум в ушах, сердцебиение, судороги, обмороки, онемение конечностей. Больные бледнеют, чрезмерно потеют, у них резко снижается давление. Факторы, провоцирующие обмороки – кашель, резкие движения, тесный ворот одежды. Когда брадикардия становится выраженной, ЧСС составляет менее 40 ударов в минуту, больные внезапно теряют сознание. Подобные процессы обусловлены гипоксией мозга, связанной со слабым кровенаполнением его сосудов. Электрическая активность сердца может отсутствовать 3-4 секунды. Если импульсы не генерируются дольше, возникает полная асистолия — прекращение деятельности сердца. С развитием дисциркуляторной энцефалопатии усиливаются проявления недуга. У больных возникают парезы и параличи, мгновенные провалы в памяти, дефекты речи, раздражительность, бессонница, нарушение мышления, депрессия, сменяющаяся агрессией.
- Кардиальные признаки патологии: замедление сердцебиения, слабый пульс, кардиалгия, одышка, чувство нехватки воздуха, частое и глубокое дыхание, слабость. У больных выявляется синусовая брадикардия и прочие формы аритмий. Для патологии характерен симптом «тахи-бради» — приступообразное чередование быстрого и медленного сердцебиения. По мере прогрессирования синдрома появляется фибрилляция желудочков, возрастает риск развития внезапной останки сердца.
- К прочим проявлениям синдрома относятся: олигурия, перемежающаяся хромота, слабость мышц, желудочно-кишечные расстройства.
Диагностика
Характерная клиническая симптоматика позволяет кардиологам заподозрить у больного данный недуг. Особого внимания заслуживает брадикардия — выраженное урежение сердечного ритма. В диагностике СССУ большое значение имеют инструментальные методы исследования: ЭКГ, УЗИ и МРТ сердца.
- Данные электрокардиографии — брадикардия, слабость синусного узла, периодическая смена водителя ритма.

ЭКГ-признаки: пропуски сокращений, брадикардия
- Суточный мониторинг ЭКГ по Холтеру позволяет выявить изменение ЭКГ-признаков в течение суток, после нагрузки и приема лекарств, определить бессимптомную форму синдрома, зафиксировать результаты атропиновой пробы и велоэргометрии.
- ЭФИ – изучение биологических сигналов сердца, помогающее диагностировать патологию и правильно подобрать лечение. Суть метода заключается в электростимуляции определенного отдела сердца, который заинтересовал кардиологов. Во время исследования регистрируется электрограммы. Существуют инвазивные и неинвазивные методики. Чреспищеводное исследование заключается во введении электрода через пищевод и стимуляции сердечного ритма. Основная цель метода — оценить скорость восстановления синусового ритма с помощью ЭКГ. Когда пауза превышает 1,5 см, предполагают СССУ. Если данная методика не выявляет признаков патологии, а больной продолжает жаловаться на симптомы синдрома, проводят ЭФИ с катетеризацией сердца.
- Ультразвуковое и томографическое исследования сердца позволяют выявить имеющуюся органическую патологию и оценить структурно-функциональное состояние органа.
Лечебный процесс
Общетерапевтические мероприятия при СССУ имеют две цели – устранение причинного заболевания или фактора, восстановление нормального ритма сердца. Чтобы полностью вылечиться и нормализовать работу сердца, необходимо обратиться за помощью к специалистам в области кардиологии и кардиохирургии. После определения причины синдрома проводят комплексную терапию, включающую медикаментозное воздействие, соблюдение диеты и специального режима, оперативное вмешательство.

Лекарственная терапия СССУ назначается больным, состояние которых признается удовлетворительным, и отсутствует выраженная симптоматика. Такое лечение дает очень слабый эффект. Пациентам с латентной и компенсаторной стадией синдрома показана терапия основного заболевания и динамическое наблюдение кардиолога.
Чтобы избавиться от неприятных симптомов синдрома, необходимо постоянно проводить электростимуляцию. Для этого пациентам под кожу имплантируют кардиостимулятор, который генерирует импульсы при значительном урежении сокращений сердца и контролируют частоту сердцебиения. Его вживление показано при брадикардии менее 40 ударов в минуту, появлении признаков сердечной недостаточности, подъеме кровяного давления до высоких значений, наличии других аритмий. Если ритм сердца нормальный, кардиостимулятор находится в режиме ожидания. Если ритм существенно замедляется, он вырабатывает импульсы до полного восстановления функций синусного узла.

Согласно клиническим рекомендациям по кардиологии, при отказе больного от кардиостимуляции ему назначают поддерживающую терапию: «Эуфилин» «Апрессин» и сердечные гликозиды. Для стимуляции окислительно-восстановительных процессов, повышения резистентности мозга к гипоксии и стабилизации клеточных мембран применяют адаптогены и ноотропы – «Актовегин», «Кортексин», «Пирацетам», «Винпоцетин».
В экстренных случаях и критических ситуациях при развитии головокружений и синкопальных состояний, обусловленных брадикардией или асистолией, внутривенно вводят «Атропин» или «Эпинефрин», внутримышечно «Изопреналин».
Прогноз и профилактика
Прогноз патологии благоприятный при своевременно начатом лечении. В противном случае синдром быстро прогрессирует, а его симптоматика усугубляется. Если дисфункция синусового узла сочетается с иными нарушениями ритма, прогноз еще больше ухудшается. Причиной летальности при СССУ является тромбоэмболия и ее последствия. Внезапная сердечная смерть может наступить в любой период болезни.
Чтобы предупредить развитие СССУ, необходимо своевременно выявлять и лечить опасные в этиологическом отношении состояния. Следует с осторожностью принимать антиаритмические средства, оказывающие влияние на автоматизм и проводимость синусового узла.
Несмотря на то, что современная медицина излечивает многие болезни сердца, ежегодно регистрируется большое число случаев преждевременной смерти как среди пожилых, так и среди молодых людей. Специалисты-кардиологи уверены, что проблема связана с поздним обращением за медицинской помощью. Когда заболевание достигает необратимой стадии, возникают серьезные осложнения, с трудом поддающиеся лечению. Врачи рекомендуют при первых, даже незначительных, симптомах со стороны сердца, как можно быстрее нанести визит к узкопрофильному специалисту.
Видео: лекция по СССУ
Синдром слабости синусового узла
Общая информация о болезни
Синдром слабости синусового узла (СССУ, дисфункция синусового узла) — это патология, при котором синусовым узлом слишком медленно генерируются и проводятся электрические импульсы, что приводит к синусовой брадикардии и возможной остановке сердца.
В норме синусовый узел провоцирует 60—80 электрических импульсов в минуту, вегетативная нервная система регулирует этот процесс, изменяя число сердечных сокращений соответственно потребностям организма: учащением сердечных сокращений при физической нагрузке и замедлением в покое и период сна.
При синдроме слабости синусового узла не производится достаточного числа электрических импульсов, что приводит к тому, что кровь не поступает к органам в полной мере.
Первым на недостаток крови реагирует головной мозг. Вследствие неадекватного снабжения его кислородом возникает резкая слабость, головокружение, потемнение в глазах и потеря сознания на несколько секунд.
Синдром слабости синусового узла может быть вызвана органическим поражением, вегетативными и медикаментозными нарушениями его функции. При отсутствии серьезных жалоб, лечение синдрома слабости синусового узла начинают с устранения основного триггера (т.е патологии).
При наличии жалоб, основным методом лечения является установка электрокардиостимулятора.
Эпидемиология
Дисфункция синусового узла — болезнь пожилых людей, хотя она может возникнуть в любом возрасте. Средний возраст пациента с дисфункцией синусового узла — 68 лет. Синдром слабости синусового узла развивается у одного из каждых 600 пациентов с сердечной недостаточностью в возрасте 65 лет и старше. Мужчины и женщины страдают о СССУ одинаково.
Причины синдрома слабости синусового узла
Наиболее частой причиной дисфункция синусового узла является возрастной фиброз, поражающий синусовый узел (крошечная структура в правом предсердии, которая генерирует электрический импульс сердца). «Фиброз» означает, что нормальная ткань заменяется формой рубцовой ткани. Когда фиброз влияет на синусовый узел, может возникнуть брадикардия. А когда брадикардия вызвана проблемой с синусовым узлом, она называется «синусовая брадикардия».
Тот же возрастной фиброз, поражающий синусовый узел, также может влиять на саму предсердную мышцу. Этот генерализованный фиброз предсердий приводит к фибрилляции предсердий, которая часто сопровождает синдром слабости синусового узла.
Кроме того, этот фиброз также может повлиять на AV узел. Если это произойдет, синусовая брадикардия может сопровождаться эпизодами блокады сердца (нарушением проведения электрического импульса по проводящей системе сердца). Таким образом, при СССУ могут быть две причины брадикардии — синусовая брадикардия и блокада сердца.
В некоторых случаях другие заболевания могут повлиять на синусовый узел, вызывая синусовую брадикардию. Эти болезни включают в себя:
- амилоидоз(состояние, при котором белок, называемый амилоидом, откладывается в тканях или органах);
- саркоидоз;
- болезнь Шагаса;
- гемохроматоз (избыток железа в крови);
- мышечная дистрофия (наследственное состояние, при котором мышцы тела повреждены и слабы);
- гипотиреоз;
- дифтерия (инфекция, которая может повредить сердечную мышцу);
- тупые травмы сердца.
Тем не менее, фиброз, связанный со старением, является наиболее распространенной причиной синдрома слабости синусового узла.
Симптомы синдрома слабости синусового узла

Наиболее заметными симптомами обычно являются симптомы, связанные с замедлением сердечного ритма, и они включают в себя:
- легкую утомляемость;
- головокружение;
- учащенное сердцебиение (нарушение сердечного ритма);
- медленный пульс (брадикардия);
- синкопе;
- боль в груди;
- нарушения сна;
- проблемы с памятью;
- одышку;
- спутанность сознания, изменения в логическом мышлении, личности и поведении.
У некоторых людей с синдромом слабости синусового узла эти симптомы возникают только тогда, когда они пытаются напрячь себя (повысить деятельность), и чувствуют себя прекрасно в состоянии покоя. В этих случаях главной проблемой является неспособность соответствующим образом увеличить частоту сердечных сокращений во время активности, состояние, называемое «хронотропная некомпетентность».
Синдром слабости синусового узла и фибрилляция предсердий
Люди с заболеванием синусового узла, которые также имеют эпизоды фибрилляции предсердий (мерцательной аритмии), часто испытывают симптомы, вызванные синусовой брадикардией, и, кроме того, у них могут быть симптомы тахикардии (увеличение частоты сердечных сокращений), особенно учащенное сердцебиение. Говорят, что у людей с эпизодами как медленного, так и быстрого сердечного ритма имеется синдром брадикардии-тахикардии или «синдром бради-тахи» (т.е. чередование периодов тахикардии и брадикардии).
Наиболее неприятным симптомом, связанным с бради-тахи синдромом, является обморок. Потеря сознания обычно происходит сразу после внезапного прекращения фибрилляции предсердий, что приводит к длительной паузе в частоте сердечных сокращений.
Эта длительная пауза возникает потому, что, когда синусовый узел уже «болен», эпизод мерцательной аритмии имеет тенденцию еще больше подавлять его функцию. Таким образом, когда мерцательная аритмия внезапно прекращается, синусному узлу может потребоваться несколько секунд, чтобы «проснуться» и снова начать генерировать электрические импульсы.
В течение этого интервала может не наблюдаться сердцебиения в течение 10 или более секунд, что приводит к спутанности сознания или обмороку.
Когда обращаться к врачу?
Важно немедленно обратиться к врачу, если испытываете следующие признаки, особенно если есть личная или семейная история болезней сердца. Это могут быть симптомы сердечного приступа или ранней остановки сердца. Признаки которые должны насторожить включают:
- постоянная утомляемость;
- грудная боль;
- затрудненное дыхание;
- обильное потоотделение;
- постоянное головокружение;
- боль или дискомфорт в верхней части тела;
- часто наблюдается спутанность сознания или паника;
- боль в животе;
- тошнота и рвота;
- частые обмороки.
Обратитесь к врачу как можно скорее, если испытываете какие-либо из вышеописанных признаков СССУ.
Диагностика
Диагностировать синдром слабости синусового узла обычно не сложно. Правильный диагноз чаще всего довольно очевиден, когда у человека, который жалуется на типичные симптомы, обнаруживается значительная синусовая брадикардия на электрокардиограмме (ЭКГ). Синдром слабого синусового узла диагностируется и при «бради-тахи» синдроме, когда у пациента с заболеванием синусового узла также обнаруживаются эпизоды фибрилляции предсердий (мерцательная аритмия).
Поскольку фиброз, который вызывает заболевание синусового узла, иногда поражает AV-узел, у людей с бради-тахи синдромом также может наблюдаться частичная блокада сердца и, следовательно, относительно низкая частота сердечных сокращений, когда находятся в состоянии мерцательной аритмии.
Таким образом, всякий раз, когда у человека с мерцательной аритмией обнаруживается относительно медленный сердечный ритм (при отсутствии приема лекарств, направленных на замедление сердечного ритма), это должно дать доктору четкую подсказку о том, что синдром слабости синусового узла, вероятно, также присутствует.
Врачи также могут поставить диагноз хронотропной некомпетентности, просто наблюдая частоту сердечных сокращений пациента во время упражнений, например, во время стресс-теста. Поскольку хронотропная некомпетентность является довольно распространенным состоянием у пожилых людей и легко поддается лечению (с помощью кардиостимулятора, реагирующего на частоту).
Пожилым людям, испытывающим усталость при легкой или умеренной нагрузке, важно убедиться, что их врачи проводят правильную оценку.
Лечение синдрома слабости синусового узла
Практически всех людей с синдромом слабости синусового узла следует лечить с помощью установки постоянного кардиостимулятора.
Кардиостимулятор (электрокардиостимулятор) — очень маленький аппарат, который хирургическим путем имплантируется в грудь или живот, чтобы регулировать сердцебиение. Это происходит посредством посылки электрических импульсов в сердце.
Почти половина имплантаций кардиостимулятора выполняется из-за проблем, связанных с дисфункцией синусового узла. Операция по имплантации кардиостимулятора, как правило, переносятся людьми хорошо, и большинство людей не испытывают осложнений.
Кардиостимулятор особенно важен для людей с синдромом слабости синусового узла по двум причинам. Во-первых, у этих людей относительно высокий риск возникновения обморока (от тех длительных пауз, когда заканчивается мерцательная аритмия). И, во-вторых, многие лекарства, которые часто используются для лечения мерцательной аритмии — бета-блокаторы, блокаторы кальциевых каналов и антиаритмические препараты — могут значительно усугубить заболевание синусового узла.
Усовершенствования в технологии кардиостимуляторов в значительной степени способствовали улучшению перспективы больных с дисфункцией синусового узла. Электрокардиостимуляторы выдают недостающие электрические импульсы от неисправного синусоидального узла. Кардиостимуляторы не являются лекарством, но они являются очень эффективным средством лечения СССУ.
Внедрение кардиостимулятора предотвратит обморок и позволит врачу гораздо безопаснее лечить мерцательную аритмию.
Профилактика
Во многих случаях невозможно предотвратить синдром слабости синусового узла. Однако предотвращение заболеваний, которые приводят к синдрому слабости синусового узла (см. выше), может привести к улучшению общего состояния сердечно-сосудистой системы и, вероятно, предотвратить синдром.
Хорошее питание, физические упражнения, поддержание здорового веса и отказ от табака могут предотвратить многие проблемы с сердцем. Лекарства для профилактики сердечно-сосудистых заболеваний также могут помочь.
Заключение и прогноз
При синдроме слабости синусового узла заболевание синусового узла вызывает достаточную брадикардию, что приводит к появлению симптомов — чаще всего легкой утомляемости или рассеянности. Это состояние может также сопровождаться мерцательной аритмией, которая в сочетании с заболеванием синусового узла делает вероятными эпизоды обморока. Синдром лечится с помощью имплантированного постоянного кардиостимулятора.
Прогнозы для человека с данным синдромом сильно различаются, в зависимости от типа аритмии, возраста человека и любых других проблем с сердцем, которые присутствуют. В целом, синдром со временем ухудшается. Тем не менее, люди, которым имплантированы кардиостимуляторы, чтобы контролировать работу сердца, как правило, чувствуют себя хорошо.
Синдром слабости синусового узла — проявление нарушений ритма сердца
Выделяют две основные группы факторов, которые способны стать причиной дисфункции синусового узла.
К первой группе факторов относятся заболевания и состояния, вызывающие структурные изменения клеток синусового узла и (или) изменения окружающего узел сократительного миокарда предсердий. Данные органические поражения определяются как внутренние этиологические факторы, вызывающие синдром слабости синусового узла.
Ко второй группе факторов относят внешние факторы, приводящие к нарушению функции синусового узла при отсутствии каких-либо морфологических изменений.
В ряде случаев наблюдается комбинация внутренних и внешних факторов.
- Идиопатические дегенеративные и инфильтративные заболевания.
Изолированный склеродегенеративный фиброз синусового узла и синоатриальной зоны является наиболее распространенной органической причиной СССУ.
С возрастом миокард, окружающий СА-узел постепенно замещается фиброзной тканью. При прогрессировании фиброза автоматизм и синоатриальная проводимость снижаются. Предполагается, что по крайней мере у части пациентов состояние генетически детерминировано.
Фиброз синусового узла может быть также проявлением старческого амилоидоза, саркоидоза, склеродермического сердца, третичного сифилиса, злокачественных опухолей сердца.
Ишемическая болезнь сердца.
К развитию синдрома слабости синусового узла может приводить как хроническая ИБС, так и острый инфаркт миокарда.
Дисфункция синусового узла при ИБС связана с атеросклерозом артерии синусового узла (ветвь правой коронарной или огибающей артерии), собственно правой коронарной артерии.
Синдром слабости синусового узла может развиваться остро при тромбозе питающих его артерий, поэтому острый инфаркт миокарда нижней или боковой локализации иногда осложняется выраженной брадикардией или прекращением активности синусного узла. Эти аритмии, как правило, носят временный характер. СССУ транзиторного характера развивается в 5-10% случаев острых инфарктов миокарда.
СССУ может развиваться при дифтеритическом, тиреотоксическом или аутоиммунном (ревматизм, инфекционный эндокардит) поражении сердца. Особенно характерно развитие синдрома слабости синусового узлав при сочетании кардиомиопатии с сопутствующим перикардитом.
Во многих случаях нарушения проводимости обратимы и исчезают по мере стихания активности процесса.
При постмиокардитическом кардиосклерозе иногда развивается стойкое, обычно многоуровневое поражение проводящей системы сердца.
Развиваются при амилоидозе, гемохроматозе, опухолевых заболеваниях.
Развиваются при системной красной волчанке, системной склеродермии и других системных заболеваниях.
Могут наблюдаться при мышечных дистрофиях, атаксии Фридрейха и ряде других заболеваний.
- Лекарственные препараты снижающие функцию синусного узла.
К лекарственным препаратам относят:
- Бета-блокаторы, не относящиеся к дигидропиридинам блокаторы кальциевых каналов (верапамил и дилтиазем).
- Сердечные гликозиды (дигоксин).
- Симпатолитические антигипертензивные препараты (клонидин, метилдопа, резерпин).
- Мембраноактивные антиаритмические препараты III , 1С и IA классов (в по¬рядке убывающей значимости – хинидин, амиодарон, соталол, аллапинин, дизопирамид, бретилиум и др.).
- Менее часто снижают функцию синусного узла: циметидин, фенитоин, амитриптилин, литий и фенотиазин.
Развитие блокад на фоне использования средних доз лекарственных препаратов должно настораживать в отношении исходных нарушений проводимости.
Нередко угнетающее действие антиаритмиков, назначенных при тахиаритмии, на проводимость проявляется лишь после восстановления синусового ритма и также требует исключения СССУ.
Вегетативная дисфункция синусного узла (ВДСУ).
Вегетативная дисфункция синусного узла может быть связана со чрезмерной активацией блуждающего нерва (как внезапной рефлекторной, так и длительно существующей), что приводит к урежению синусового ритма и удлинению рефрактерного периода синусного узла.
Повышение тонуса блуждающего нерва может быть физиологическим — во время сна, при мочеиспускании, дефекации, кашле, глотании, тошноте и рвоте, пробе Вальсальвы.
Патологическое повышение тонуса блуждающего нерва наблюдается при заболеваниях глотки, органов пищеварительного тракта, мочеполовой системы, обильно иннервированных блуждающим нервом, или при повышении чувствительности к его стимуляции, как, например, при синдроме каротидного синуса и ваговагальных обмороках.
Вегетативная дисфункция синусного узла чаще встречается у лиц молодого возраста и подростков, нередко с синдромом мезенхиальной дисплазии, при наличии значительной невротизации.
Стойкая синусовая брадикардия может наблюдаться у хорошо тренированных атлетов в результате выраженного преобладания вагусного тонуса; при этом она не является проявлением СССУ (сохраняется адекватный прирост ЧСС на нагрузку). В то же время, у спортсменов могут развиваться истинные нарушения проводимости в сочетании с различными нарушениями ритма.
Тонус блуждающего нерва повышается также при гиперкалиемии, повышении внутричерепного давления, гипотермии, сепсисе.
Синусовый узел представляет собой комплекс пейсмекерных клеток; основная его функция – это функция автоматизма.
Для реализации функции автоматизма требуется, чтобы импульсы вырабатываемые в синусовом узле проводились на предсердия, т.е. необходимо нормальное синоаурикулярное (СА) проведение.
Поскольку синусовому узлу приходится функционировать в условиях различных потребностей организма, то для обеспечения адекватной ЧСС используются различные механизмы: от изменения соотношения симпатических и парасимпатических влияний до смены источника автоматизма внутри самого синусового узла.
По современным представлениям в синусовом узле имеются центры автоматизма, ответственные за ритмовождение с разными частотами формирования импульсов, поэтому (при несколько упрощенном рассмотрении) одни центры отвечают за формирование минимальной, а другие – максимальной ЧСС.
В определенных физиологических и патологических условиях, например при возбуждении блуждающего нерва и волокон симпатической части вегетативной нервной системы, нарушениях электролитного обмена, становиться водителями ритма сердца способны группы клеток, выполняющие функцию водителя ритма-дублера с менее выраженной способностью к автоматизму, что может сопровождаться незначительными изменениями формы зубцов Р.
Благоприятные условия для возникновения дисфункции синусового узла создает также крайне низкая скорость распространения импульсов по составляющим его клеткам (2—5 см/с). При этом любое относительно небольшое ухудшение проводимости, обусловленное дисфункцией вегетативной нервной системы или органическим поражением миокарда, может вызвать внутриузловую блокаду импульсов.
Ишемия вследствие стеноза артерии синусового узла или более проксимальных сегментов правой венечной артерии, воспаление, инфильтрация, а также некроз и кровоизлияние, развитие интерстициального фиброза и склероза (например при хирургической травме) приводят к замещению клеток синусового узла соединительной тканью.
В большом количестве случаев дистрофия специализированных и рабочих кардиомиоцитов в области синусового узла с образованием интерстициального фиброза и склероза носит характер идиопатической дистрофии.
При поражении центров автоматизма, ответственных за ритмовождение с минимальной ЧСС, развивается брадикардитическая форма синдрома слабости синусового узла. Если страдают центры автоматизма, осуществляющие ритмовождение с максимальной ЧСС, развивается хронотропная недостаточность, при которой отсутствует адекватный прирост ЧСС при нагрузках. На начальных стадиях развития СССУ эти формы могут протекать изолированно.Третья форма синдрома слабости синусового узла, связанная с функцией автоматизма, развивается тогда, когда страдает функция восстановления синусового узла. Эта функция синусового узла регламентирует время, через которое восстановится его автоматизм после устранения подавляющих влияний какой-либо тахиаритмии или иных факторов (например, при частой электрокардиостимуляции), запускающих механизм сверхчастого подавления (overdrive supression). При протекающей изолированно посттахикардитической форме синдрома слабости синусового узла могут отмечаться только продолжительные (более 2,5-3 секунд) паузы по окончании пароксизмов тахикардий или фибрилляции предсердий. У части пациентов органическое поражение синусового узла может начинаться с перинодальной зоны. Тогда первыми проявлениями СССУ у них будут нарушения синоатриального проведения. Для этой формы СССУ характерны паузы с двукратным (и более) увеличением интервала РР, обусловленные СА блокадой.
Таким образом, прогрессирование синдрома слабости синусового узла может начинаться с одной из четырех перечисленных форм, но, как правило, пациенты начинают обследование тогда, когда у них уже имеется какое-либо сочетание указанных электрофизиологических механизмов. Поэтому целесообразно выделять пятую, сочетанную форму СССУ, когда в его формировании участвуют два «первичных» электрофизиологических механизма. Это важно и с практической точки зрения, поскольку нередко при сочетании двух механизмов формирования СССУ один из них препятствует выявлению другого.
Наконец, выделение шестой, развернутой формы СССУ, в формировании которой участвуют три и более «первичных» электрофизиологических механизма, определяется необходимостью подчеркнуть тяжесть состояния этих пациентов. Она определяется не столько сочетанием отдельных ЭФ механизмов, сколько максимальной выраженностью каждого из них; кроме того, у них истощены компенсаторные механизмы.
Синдром слабости синусового узла: что такое, причины, диагностика, лечение
Синоатриальный (СА) узел иннервируется парасимпатической и симпатической нервной системами; баланс между этими системами контролирует частоту стимуляции сердечных импульсов. Парасимпатическая нервная система через блуждающие нервы понижает стимуляцию СА и является доминирующей в состоянии покоя, а симпатическая нервная система с высвобождением катехоламинов надпочечников увеличивает частоту сокращений во время физических нагрузок и стресса.

Дисфункция синусового узла часто является вторичной по отношению к старению СА узла и окружающего миокарда предсердий. Лекарственные средства могут также способствовать возникновению дисфункции синусового узла.
Что такое синдром слабости синусового узла
Дисфункция синусового узла характеризуется дисфункцией синоатриального узла, который часто связывается со старением узла и окружающего миокарда предсердий. Хотя термин «синдром слабого синусового узла» (СССУ) впервые был использован для описания медленного возвращения узловой активности СА-узла после электрической кардиоверсии, в настоящее время он обычно используется для описания неспособности СА-узла генерировать частоту сердечных сокращений соизмеримую с физиологическими потребностями человека.
Признаки проявления расстройства на электрокардиограмме (ЭКГ):
- Синусовая брадикардия
- Синусовая пауза
- Остановка синусового узла
- Блокада выхода СА-узла
- Неадекватная реакция сердечного ритма на физиологические потребности во время активности (хронотропная некомпетентность)
- Суправентрикулярная тахикардия (например, фибрилляция предсердий, трепетание предсердий и предсердная тахикардия как часть синдрома тахикардии и брадикардии).
Патофизиология
Синусовый узел представляет собой субэпикардиальную структуру, обычно расположенную в правой предсердной стенке вблизи верхнего венозного входа вены на верхнем конце пограничной борозде правого предсердия. Он образован кластером клеток, способным к спонтанной деполяризации. Обычно эти пейсмекерные клетки деполяризуются более быстрыми темпами, чем любые другие скрытые клетки в сердце. Поэтому здоровый узел регулирует частоту, с которой сердце бьется. Электрические импульсы, генерируемые в узле, должны затем проводиться вне узла для деполяризации остальной части сердца.
Активность синусового узла регулируется вегетативной нервной системой. Например, парасимпатическая стимуляция вызывает синусовую брадикардию, синусовые паузы или синоатриальную выходную блокаду. Эти действия уменьшают автоматичность СА-узла, тем самым уменьшая частоту сердечных сокращений.
Однако симпатическая стимуляция увеличивает склонность к спонтанной деполяризации фазы 4. Это увеличивает автоматичность СА-узла, тем самым увеличивая частоту сердечных сокращений. В большинстве случаев подача крови к узлу обеспечивается правой коронарной артерией.
Синдром слабости синусового узла связан с нарушениями формирования и распространения импульсов СА-узла, которые часто сопровождаются аналогичными нарушениями в предсердии и в системе проводимости сердца. Вместе эти аномалии могут приводить к пониженной частоте сокращения желудочков и длительным паузам в состоянии покоя или при различных стрессах. Когда синдром имеет умеренный характер, у пациентов обычно не наблюдаются симптомы. По мере того как заболевание становится более тяжелым, у пациентов могут развиться симптомы из-за гипоперфузии органов и нерегулярности пульса. К таким симптомам относятся следующие:
- Усталость
- Головокружение
- Спутанность сознания
- Падения
- Синкопе (обморок)
- стенокардия
- Симптомы сердечной недостаточности и сердцебиение
Естественная история СССУ обычно связана с прерывистыми и / или прогрессирующими нарушениями сердечного ритма, которые связаны с более высокими показателями других сердечно-сосудистых событий и более высокой смертности. Существует тенденция к тому, что нарушения ритма, связанные с расстройством, развиваются со временем, а также возникают более высокая вероятность тромбоэмболических событий и других сердечно-сосудистых событий.
Для многих больных с дисфункцией синусового узла существуют переменные и часто длительные периоды нормальной функции СА-узла. Однако, когда-то, со временем, нарушение прогрессирует у большинства пациентов, что сопровождается большей вероятностью развития предсердных тахиаритмий. Тем не менее, время прогрессирования заболевания трудно предсказать.
Как отмечалось, синдром слабости синусового узла обычно прогрессирует с течением времени. В исследовании 52 пациентов с СССУ и синусовой брадикардией, связанных с синоатриальной (СА) блокадой или остановкой синуса, для достижения полной остановки синуса и замещающего ритма потребовалось в среднем 13 лет (диапазон 7-29 лет).
Частота аритмий предсердий и нарушения проводимости происходят чаще с течением времени, что частично объясняется прогрессирующим патологическим процессом, который поражает все предсердие и другие части сердца. В исследовании, в котором принимали участие 213 пациентов с историей симптоматической дисфункции синусового узла, которым проводили предсердную стимуляцию, у 7% развилась фибрилляция предсердий и у 8,5% развился высококачественная атриовентрикулярная блокада.
Больные с синдромом слабости синусового узла, особенно имеющие тахикардию-брадикардию, подвергаются более высокому риску тромбоэмболических событий – даже после имплантации кардиостимулятора. Бессимптомные эпизоды фибрилляции предсердий, приводящие к тромбоэмболическим событиям, могут способствовать сердечно-сосудистым событиям после имплантации кардиостимулятора.
Причины
Дисфункция синусового узла возникает в результате нарушений в автоматическом режиме, проводимости или обоих синоатриальных узлах. Местная сердечная патология, системные заболевания, которые включают сердце, и лекарственные препараты или токсины, могут являться причинами ненормального функционирования СА-узла и могут привести к заболеванию.
Аномальная автоматичность (остановка синуса)
Аномальная автоматичность или остановка синуса относится к нарушению генерации синусового импульса. Аномальная проводимость или задержка или блокировка СА-узла – это отказ от импульсной передачи. В таких случаях генерация синусового импульса происходит нормально, но нарушается проводимость его в соседнюю ткань предсердия. Как аномальная автоматичность, так и аномальная проводимость могут быть результатом одного из нескольких различных механизмов, включая фиброз, атеросклероз и воспалительные или инфильтративные миокардиальные процессы.
Дегенерация узла синуса в результате фиброза, кальцификации или амилоидоза
Наиболее распространенной причиной синдрома больного синуса является замена ткани синусового узла фиброзной тканью, которая может сопровождаться дегенерацией и фиброзом других частей системы проводимости, в том числе атриовентрикулярной. Также может быть задействован переход между синусовой и предсердной тканью, и может возникнуть дегенерация нервных ганглиев.
Лекарственные препараты и токсины
Ряд препаратов и токсинов может ухудшить функцию узла синуса, что приводит к возникновению симптомов СССУ. Наиболее часто используемые лекарственные средства, отпускаемые по рецепту, которые изменяют проводимость миокарда, включают в себя:
- Бета-блокаторы
- Недигидропиридиновые блокаторы кальциевых каналов (например, дилтиазем, верапамил)
- Дигоксин
- Антиаритмические препараты
- Ивабрадин
- Ингибиторы ацетилхолинэстеразы (например, донепезил, ривастигмин), используемые при лечении болезни Альцгеймера
- Парасимпатомиметические средства
- Симпатолитические препараты (например, метилдопа, клонидин)
- Препараты лития
Отравление граанотоксином, которое вырабатывается некоторыми растениями (например, видами Рододендрон) и обнаружено у некоторых сортов меда, связано с нарушением функции синусового узла.
Детская заболеваемость и генетическая предрасположенность
Хотя у детей это редко встречается, когда дисфункция синусового узла, она чаще всего встречается у людей с врожденными и приобретенными сердечными заболеваниями, особенно после коррекционной кардиохирургии. Редко встречается наследственная форма СССУ, для которой характерны мутации в гене сердечного натриевого канала SCN5A и гена HCN4, ответственного за некоторые семейные случаи болезни.
Инфильтративные заболевания
На синусовый узел может влиять инфильтративные заболевания, такое как амилоидоз, саркоидоз, склеродермия, гемохроматоз и в редких случаях редко опухоль.
Воспалительные заболевания
Ревматическая лихорадка, перикардит, дифтерия, болезнь Шагаса и другие расстройства могут ухудшать узловую функцию СА-узла.
Стеноз узловой артерии
Синусовый узел переносится ветвями правой коронарной артерии в 55-60% случаев, а левая округло-артериальная артерия – в оставшихся 40-45%. Стеноз узловой артерии может возникать из-за атеросклероза или воспалительных процессов, что приводит к ишемии; последнее может также происходить с эмболическими событиями.
Генетические мутации
Мутации в HCN4 могут приводить как к симптоматическому, так и бессимптомному синдрому слабости синусового узла, о чем свидетельствуют многочисленные сообщения о синусовой брадикардии у членов семьи с такими мутациями.
Травмы
Ушиб сердца может влиять либо на СА-узел напрямую, либо на его кровоснабжение.
Другие расстройства
Другие расстройства, которые могут являться причиной дисфункции, включают гипотиреоз, гипотермию, гипоксию и мышечные дистрофии. Некоторые инфекции (например, лептоспироз, трихиноз, инфекция сальмонеллы) связаны с относительной синусовой брадикардией; однако, как правило, это не приводит к постоянному СССУ.
Кроме того, расстройство наблюдается у детей с врожденными и приобретенными сердечными заболеваниями, особенно после коррекционной хирургии. Причина СССУ у этих детей, вероятно, связана с основной структурной сердечной болезнью и хирургической травмой артерии.
Хирургические причины, особенно после операций с правым предсердием
Постепенная потеря синусового ритма может возникать после хирургических операций. Расстройство считается вторичным по отношению к прямой травме синусового узла во время операции, а также из-за более поздних хронических гемодинамических нарушений. Пароксизмальная предсердная тахикардия часто ассоциируется с дисфункцией синусового узла, и нарушение синусового ритма, по-видимому, увеличивает риск внезапной смерти. Пациенты с транспозицией больших артерий теперь подвергаются операции артериального переключения, что позволяет избежать обширных линий швов предсердий, которые приводят к повреждению узла.
Иные причины
Ревматическая лихорадка – еще одна причина СССУ. Такая дисфункция также может быть вызвана заболеванием центральной нервной системы (ЦНС), которое обычно является вторичным по отношению к увеличению внутричерепного давления с последующим увеличением парасимпатического тонуса.
Эндокрино-метаболические заболевания (гипотиреоз и гипотермия) и дисбаланс электролитов (гипокалиемия и гипокальциемия) являются другими условиями, которые могут способствовать SND.
Диагностика
Для лиц, у которых имеется подозрение на дисфункцию синусового узла клинически подозревается, но не подтверждена результатами электрокардиографии (ЭКГ) и / или физической нагрузки, может оказаться полезным ряд различных способов. У большинства пациентов амбулаторный ЭКГ-мониторинг в течение длительного периода времени (обычно 2-4 недели, но потенциально дольше) имеет наибольший результат и позволяет коррелировать с симптомами. У отдельных больных, у которых диагноз остается неопределенным, другие варианты диагностических исследований включают введение аденозина, массаж сонных артерий и инвазивные электрофизиологические исследования.
Внедрение имплантируемого петлевого монитора также улучшило диагностику клинической оценки, если симптомы прерывистые, продолжающиеся от нескольких недель до нескольких месяцев.
Лечение
Единственной эффективной медицинской помощью у людей с синдромом слабости синусового узла является коррекция внешних причин. Требуется оценка для тестирования и размещения кардиостимулятора, если это необходимо.
Лечение бессимптомных пациентов не требуется, даже если у них имеется ненормальное время восстановления синусового узла или времени синоатриальной проводимости. Если больной принимает лекарственные препараты, которые могут спровоцировать синусовую брадиаритмию (например, бета-блокаторы), прием лекарств следует прекратить, если это возможно.
Острая терапия состоит из приема атропина (0,04 мг / кг внутривенно каждые 2-4 часа) и / или изопротеренола (0,05-0,5 мкг / кг / мин внутривенно). Иногда требуется применение трансвенозного кардиостимулятора, вместе с медикаментозной терапией.
У больных, имеющих брадиаритмию – тахиаритмию симптомы можно контролировать с помощью приема пропранолола или хинидина. Тем не менее, следует внимательно следить за этими больными с частым мониторингом Холтера, для того, чтобы убедиться, что брадиаритмия не усугубляется или не вызывает симптомы (например, головокружение, обморок, застойная сердечная недостаточность); если происходит обострение аритмий или симптомов, необходима постоянная кардиостимуляция.
Прогноз
Прогноз пациентов с синдромом слабости (дисфункцией) синусового узла зависит от основного расстройства. Частота внезапной сердечной смерти у пациентов с СССУ является низкой. Применение кардиостимулятора не влияет на выживаемость у пациентов с дисфункцией.
У пациентов с синдромом, имеющих тахиаритмию, прогноз хуже, чем у пациентов с изолированным СССУ. Общий прогноз у больных и дополнительной системной дисфункцией желудочков зависит от их основной дисфункции желудочков или степени застойной сердечной недостаточности.
В чем опасность синдрома слабости синусового узла и как его лечить?

Синдром слабости синусового узла (СССУ) – сбои в проводящей системе сердца. Синусовый узел не справляется со своими обязанностями и не может вырабатывать в нужном объеме электрические импульсы, поэтому сердце начинает работать неправильно. В результате появляются сбои сердечного ритма. Патология иногда проявляется у детей и подростков, но чаще у людей старше шестидесяти лет, пол значения не имеет.
Код по МКБ-10 149.5 Синдром слабости синусового узла (СССУ) в 2017.
Проводящая система сердца и синусовый узел
В мышце сердца находятся специальные нервные волокна, из которых формируется проводящая система сердца, она контролируется вегетативной нервной системой. Под воздействием физических нагрузок, когда сердце сокращается чаще, действует симпатическая часть вегетативной нервной системы, во время сна, когда сердце сокращается реже, на проводящую систему сердца влияет парасимпатический отдел нервной системы.
 Автоматизм сердца
Автоматизм сердца
Синусно предсердный узел находится в правом предсердии в районе устья нижней и верхней полой вены. Сформирован из объединения специфических пейсмекерных ритмогенных клеток (1,5х0,4см), порождающих нервный импульс, который и задает сердечный ритм. При нормальной работе синусового узла импульсы образуются с частотой от 60 до 80 в минуту. Синусовый узел посылает импульс на атриовентрикулярный узел и далее на левый и правый пучки Гиса и волокна Пуркинье, при этом сокращаются все камеры сердца, обеспечивая достаточное питание всех артерий организма.
Кровоснабжение сердца
Кровоснабжение миокарда происходит с помощью правой и левой коронарных артерий, которые отходят от аорты. Правая коронарная артерия снабжает кровью большую часть правого желудочка сердца, часть сердечной перегородки и заднюю стенку левого желудочка. Левая коронарная артерия снабжает оставшиеся отделы сердца. Синусовый узел снабжается правой коронарной артерией. При поражении этой артерии нарушается питание синусового узла. Это характеризуется различными нарушениями.
Важно! Синусовый узел – главный водитель ритма сердца. При его нарушении активируются другие очаги, пытающиеся заставить сердце биться в другом ритме, но это только разрушает сердечную деятельность.
Формирование слабости узла
В настоящее время патологии, при которых нарушена функция синусового узла, делятся на две группы:
- Слабость синусового узла, при котором повреждается область расположения узла или он сам.
- Дисфункция синусового узла вызывается факторами, не относящимися к патологии синусового узла.
Причины слабости синусового узла
К причинам возникновения слабости синусового узла имеют отношение все аномалии, поражающие зону расположения узла:
- Отложение солей кальция или замещение нормальных клеток на клетки соединительной ткани в районе синусового узла. Чаще встречается у людей старше 60 лет.
- Болезни сердца. Врожденные и приобретенные пороки сердца, воспалительные заболевания сердца (перикардиты, миокардиты), травматические повреждения, ишемии, гипертрофии при миокардиопатиях и гипертензии.
- Системные заболевания (красная волчанка, склеродермия).
- Эндокринные заболевания (сахарный диабет, гипертиреоз, гипотиреоз).
- Стадия третичного сифилиса.
- Дистрофия мышц.
- Злокачественные новообразования в сердце.
- Слабость синусового узла без определения причины (идиопатическая).
- Травмы сердца и операции на нем.
- Нарушение белкового обмена, когда в тканях сердца откладывается амилоид.
- Стойкое повышение артериального давления.
Важно! Брадикардия бывает у тренированных спортсменов из-за более сильного влияния блуждающего нерва.
Причины дисфункции синусового узла
Действие внешних факторов, влияющих на дисфункцию синусового узла:
- Применение лекарственных средств, которые снижают автоматизм синусового узла (Кордарон, Клофелин, сердечные гликозиды).
- Нарушение состава крови (гиперкальцимия, гиперкалиемия).
- Проявление гиперактивности блуждающего нерва (при повышенном внутричерепном давлении, заболеваниях органов пищеварения, мочеполовых органов, субарахноидального кровоизлияния), переохлаждении, сепсисе.
- Индивидуальная повышенная чувствительность нервных рецепторов к внешним раздражителям.
- Дистрофия и общее истощение организма.
- Синдром слабости синусового узла у детей встречается из-за возрастных особенностей (снижение интенсивности пейсмекерных клеток).
Классификация
СССУ классифицируются по течению:
- Латентное. Клинических симптомов и ЭКГ–проявлений нет, нарушения ритма бывают редко. Определить дисфункцию синусового узла можно только при электрофизиологическом исследовании. Трудоспособность не нарушена, лечения не требуется.
- Манифестное и острое. Симптомы характеризуются внезапным появлением, более выражены. Обычно возникает при травмах или инфаркте миокарда. На суточной кардиограмме регистрируется СССУ.
- Интермиттирующее. На работу водителя ритма влияет вегетативная система, поэтому характеризуется СССУ проявлением в ночное время.
- Хроническое и рецидивирующее. Постоянное течение болезни с ухудшением и улучшением симптомов. Состояние стабильное или болезнь прогрессирует медленными темпами.
Течение заболевания классифицируется по характеру нарушения ритма:
- Брадисистолическое. Пульс постоянно замедлен (45-50 ударов в минуту). Возможны ограничения в профессиональной деятельности.
 Периоды замирания сердца на ЭКГ
Периоды замирания сердца на ЭКГ
- Брадитахисистолическое. Замедленный пульс чередуется с учащенным пульсом или приступообразной мерцательной аритмией, трепетанием предсердий. При неэффективности терапии возможна имплантация кардиостимулятора.
 Чередование учащенного и редкого ритма сердца
Чередование учащенного и редкого ритма сердца
- Синоатриальная блокада. При этой патологии синусовый узел работает без нарушений, но часть импульсов не проводится. Ритм сердечных сокращений зависит от равномерности блокады импульса.
- Перебои в работе синусового узла. Синусовый узел периодически не производит импульс.
Делится течение болезни и по степени нарушения кровообращения:
- Компенсированное. Симптомы выражены несильно, состояние не вызывает опасения.
- Декомпенсированное. Симптоматика выражена сильно, общее состояние тяжелое, больной – инвалид. Пациент нуждается в искусственном ритмоводителе.
Важно! Больные с пульсом меньше 50-60 ударов в минуту и проявлениями мерцательной аритмии должны обязательно обследоваться на синдром слабости синусового узла.
Симптомы
На ранних периодах заболевание часто протекает бессимптомно, даже если наблюдается пауза более 4 секунд. И лишь у некоторых больных признаки брадикардии характеризуются ухудшением самочувствия, которое вызвано нарушением мозгового или периферического кровообращения. При прогрессировании заболевания усиливаются и симптомы:
Церебральные
При мало выраженной симптоматике могут иметь место:
- раздражительность;
- чувство усталости;
- головокружение;
- эмоциональная нестабильность;
- нарушение памяти и интеллекта;
- предобморочные состояния;
- обмороки.
При прогрессировании заболевания церебральные симптомы становятся более выраженными:
- бледность и холодность кожных покровов, холодный пот;
- резкое падение артериального давления;
- обмороки могут вызваться ношением тесного воротничка, резким изменением положения тела, кашлем;
- проявление дисциркуляторной энцефалопатии.
 Обморок при СССУ
Обморок при СССУ
Состояние перед обмороком сопровождается шумом в ушах, ощущается резкая слабость. Обмороки не сопровождаются судорогами, заканчиваются самостоятельно, но при затяжном течении требуют реанимационных мероприятий.
Кардиальные
В начале заболевания пациенты испытывают следующие признаки:
- одышка;
- чувство нехватки воздуха;
- боль за грудиной;
- больные замечают замедленное или нерегулярное биение сердца;
- ощущение замирания сердца (менее 50 в минуту), сердцебиения или перебоев в работе сердца.
При прогрессировании болезни добавляются следующие признаки:
- появление хронической сердечной недостаточности;
- астма кардиального типа;
- отек легких;
- повышается риск возникновения вентрикулярной тахикардии, переходящей в фибрилляцию желудочков, такое состояние может привести к внезапной смерти.
Другие симптомы
- жалобы со стороны желудочно-кишечного тракта;
- бессонница;
- редкое мочеиспускание;
- мышечная слабость.
Важно! Замедление пульса менее 35 ударов в минуту опасно развитием инфаркта, отека легких и внезапной остановкой сердца.
Диагностика
Диагностика заболевания сложна. Диагноз ставится на основании жалоб пациента, анамнеза его жизни, наследственных факторов, наличие вредных привычек.
Проводится внешний осмотр пациента, состояние кожных покровов, частота пульса, дыхания, показатели артериального давления.
Помимо этого проводится ряд инструментальных исследований:
- Общий и биохимический анализ крови, общий анализ мочи. Помогает выявить ряд сопутствующих заболеваний.
- Анализ крови на гормоны для выявления гормональных нарушений, влияющих на течение заболевания.
- ЭКГ (электрокардиограмма). Может быть совершенно нормальной, но может проявляться синдромом слабости синусового узла на ЭКГ в виде нарушений ритма.
- Эхо-кардиография. Позволяет увидеть отклонения от нормы в строении сердца (утолщение стенок, увеличение камер сердца).
- Суточная ЭКГ (по Холтеру). Кардиограмма записывается от 24 до 72 часов. Позволяет увидеть продолжительность периодов урежения ритма, условия их начала и прекращения, особенности работы сердца в дневное и ночное время.
 Мониторинг по Холтеру
Мониторинг по Холтеру
- Нагрузочные тесты (тредмил-тест, велоэргометрия). При постепенно нарастающей нагрузке на специальной беговой дорожке или велоэргометре проводится контроль ЭКГ. Проверяется ответ сердечных сокращений на нагрузку, выявляется ишемия.
- Тилт-тест (ортостатическая проба). Больной на специальной кровати находится под углом 60 градусов 30 минут. Во время теста снимаются показатели ЭКГ и измеряется АД. Метод проводится, чтобы исключить случаи потери сознания, не связанные с СССУ.
- Электрофизиологическое исследование, проводящееся через пищевод. В пищевод вводится тонкий зонд до уровня сердца. При этом параметры активности сердца видны более четко, чем на обыкновенной ЭКГ.
- Пробы с использованием лекарственных препаратов (фармакологические пробы). Вводятся специальные вещества, убирающие действие на синусовый узел вегетативной нервной системы. Частота сердечных сокращений на этом фоне является собственной частотой синусового узла.
- Массаж каротидного синуса. При этой методике синдром слабости синусового узла можно отличить от синдрома каротидного синуса.
Лечение
Лечение будет эффективнее, если на ранней стадии происходит обнаружение синдрома слабости синусового узла. Лечение проходит по двум направлениям:
- Лечить заболевания, вызвавшие слабость синусового узла (лекарственные препараты, режим дня, диета).
- Восстановление синусового узла, поддержание нормальной работы сердца. Применяемые препараты обладают слабым терапевтическим эффектом и помогают только при начальных стадиях заболевания. Для устранения патологии устанавливается кардиостимулятор, который обеспечит правильный ритм сердца.
Электрокардиостимуляция
Показания для электрокардиостимуляции:
- Брадикардия с частотой сердечных сокращений меньше 40 ударов в минуту или паузы более трех секунд.
- Сочетание слабости синусового узла с любыми аритмиями или со стабильно повышенным или пониженным давлением.
- Тяжелые и частые расстройства коронарного или мозгового кровообращения.
- Хотя бы один приступ на фоне брадикардии (синдром Морганьи-Адамса-Стокса).
- Если при электрофизиологическом исследовании время на восстановление функции синусового узла более 3500 мс.
 Электрокардиостимуляция
Электрокардиостимуляция
В кардиологии применяются современные кардиостимуляторы, которые начинают производить регулярные импульсы только после того, как пульс становится реже нужного, и производят их до тех пор, пока функция синусового узла не восстановится.
Народные средства
Лечение народными средствами СССУ нужно согласовывать с врачом. Для борьбы со стрессами, улучшения сна рекомендуют настои из валерианы, пустырника, мяты, тысячелистника.
Осложнения и прогноз
Если больной не получает лечения, то прогноз крайне неблагоприятный. Заболевание быстро прогрессирует, и может закончиться летальным исходом. Осложнения, возможные при СССУ:
- Развитие сердечной недостаточности.
- Тромбоэмболия. Закупорка сосудов сгустками крови.
- Инсульт. Острое нарушение мозгового кровообращения.
- Летальный исход.
Выздоровление или значительное улучшение состояния возможно при лечении только в том случае, если в симптоматике наблюдается только брадикардия, нет расстройства кровообращения или аритмии. В других случаях показана установка электрокардиостимулятора.
Профилактика
Профилактика синдрома слабости синусового узла направлена на ведение здорового образа жизни:
- Сбалансированное питание. Исключить из рациона крепкий кофе и чай.
- Исключить употребление алкоголя, отказаться от курения.
- Выполнять посильные физические нагрузки.
- Избегать стрессовых ситуаций.
- Следить за весом.
- Контролировать уровень сахара в крови.
- Не принимать без назначения врача никаких лекарственных препаратов.

 болит и кружится голова;
болит и кружится голова; Провести суточный мониторинг по Холтеру. Пациент должен на протяжении одного или нескольких дней носить портативное устройство, которое будет фиксировать показатели сокращений сердца. Больной при этом должен соблюдать привычный режим. В ходе процедуры могут записать непродолжительные эпизоды замедления сокращений, если они есть.
Провести суточный мониторинг по Холтеру. Пациент должен на протяжении одного или нескольких дней носить портативное устройство, которое будет фиксировать показатели сокращений сердца. Больной при этом должен соблюдать привычный режим. В ходе процедуры могут записать непродолжительные эпизоды замедления сокращений, если они есть. Эуфиллином. Его назначают в виде растворов для инъекций.
Эуфиллином. Его назначают в виде растворов для инъекций.
