Причины черного кала (стула) у взрослого и ребенка
Физические и химические характеристики кала могут многое рассказать о состоянии здоровья человека, в частности, о работе его пищеварительного тракта. При однообразном образе жизни и питания стул стабилен, имеет почти одинаковый цвет, оттенок которого меняется незначительно. Резкая смена окраса требует внимания, поскольку может сигнализировать о серьезных нарушениях в организме. Особенно насторожиться стоит, если кал поменял цвет на черный. В ряде случаев такой окрас связан с серьезными патологиями пищеварительного тракта. Промедление с их лечением может стоить человеку жизни.
Каким должен быть кал здорового человека?
Каловые массы формируются из химуса (пищевого комка) в результате его ферментативной обработки. Качество преобразования и усвоения еды зависит от активности пищеварения, которое включает множество факторов (активность секреции органов ЖКТ, моторика, состав рациона). Образование стула завершается в кишечнике. После полной обработки каловые массы покидают организм в виде оформленных элементов различных оттенков коричневого (от желтоватого до темно-коричневого). В норме стул должен быть регулярным и ежедневным (от 2 раз в день до 1 раза в 2 дня).
При изменении рациона и режима питания, избытке отдельных категорий продуктов, употреблении экзотической еды параметры кала меняются. Возможно изменение цвета, консистенции, запаха, появление небольшого количества непереваренных частиц, что считается нормой. Эти явления обусловлены особенностями пищеварения отдельных продуктов.
Серьезные изменения цвета и консистенции могут свидетельствовать о сбоях в работе желудочно-кишечного тракта, недостаточной выработке пищеварительных соков (соляной кислоты, панкреатического сока, желчи), дисбалансе микрофлоры кишечника. Установить причины помогает обследование, назначенное гастроэнтерологом, в первую очередь много информации предоставляет копрограмма (развернутый анализ кала).
Слишком темные каловые массы — это отклонение от физиологической нормы. Симптом требует пристального внимания и детального изучения вопроса, почему кал имеет черный цвет. Важно в кратчайшие сроки исключить опасные для жизни причины.
Возможные причины появления черного стула?
Основные причины изменения цвета кала, следующие:
- употребление специфических продуктов;
- прием лекарственных препаратов;
- побочные эффекты некоторых медикаментов;
- развитие заболеваний желудочно-кишечного тракта.
Ниже рассмотрим особенности проявления симптома при каждой из перечисленных причин.
Как меняет цвет кала еда

Первым делом стоит рассмотреть, в каких случаях черный цвет кала не является опасным симптомом. Потемнение экскрементов чаще всего связано с употреблением особых видов пищи, которые либо прямо окрашивают стул, либо меняют свои свойства в процессе переваривания. Каловые массы могут стать непривычно темными после употребления следующих продуктов:
- столовая свекла;
- темные ягоды (ежевика, смородина, черника);
- чернослив;
- виноград;
- крепкий кофе и чай;
- гранат;
- томаты;
- мясо слабой и средней прожарки;
- печень.
На фоне употребления перечисленных продуктов потемнение стула наблюдается спустя 1-2 дня. Симптом сохраняется 1-3 суток. После исключения продукта кал приобретает обычный цвет.
Как правило, почернение фекалий не сопровождается резким изменением консистенции стула, экскременты остаются оформленными. При обильном употреблении продуктов-провокаторов может развиваться послабляющий эффект или запор. Если темный окрас стула связан с присутствием в меню специфических продуктов или блюд, общее состояние пациента не меняется и других жалоб не возникает.
Какие медикаменты могут изменить цвет стула
Спровоцировать изменение цвета стула, вплоть до полностью черного, способны некоторые медикаменты. Дело в том, что в процессе продвижения по пищеварительному тракту, лекарственные препараты подвергаются воздействию пищеварительных соков. Это может сказаться на свойствах фармакологически активных веществ. Почернение стула наблюдается при приеме препаратов следующих групп:
- противоанемические (средства на основе железа);
- обволакивающих (препараты висмута, например Де-Нол);
- витаминно-минеральные комплексы (с железом в составе).
Если симптом спровоцирован лекарственным препаратом, беспокоиться не о чем. Вскоре после отмены медикамента кал приобретает привычную окраску. Желательно прочитать инструкцию и убедиться в способности средства изменять цвет экскрементов. Нужно учитывать, что никаких проявлений (кроме симптомов основного заболевания) быть не должно.
Придать фекалиям черную окраску способен активированный уголь и препараты на его основе. Окрашивание обусловлено выведением из организма вещества в неизмененном виде. Как правило, через день после отмены препарата цвет кала становится нормальным.
Побочные эффекты лекарств
Причиной выделения черного кала может быть прием медикаментов, способных спровоцировать внутреннее кровотечение. К таковым относят:
- нестероидные противовоспалительные средства;
- антиагреганты на основе ацетилсалициловой кислоты;
- некоторые антибиотики.
В данном случае могут меняться другие физические характеристики стула (консистенция, частота), а также общее самочувствие пациента. Признаками внутренних кровопотерь являются слабость, сонливость, бледность кожных покровов, тошнота, рвота, снижение аппетита и пр.
Если в недавнем времени человек принимал препараты из перечисленных групп, и стул внезапно потемнел, необходимо в ближайшее время обратиться к врачу. С целью диагностики внутреннего кровотечения будет назначено дополнительное обследование, т.к. такая ситуация требует оказания экстренной помощи.
При каких заболеваниях чернеет кал
Наиболее опасным вариантом является черный кал, как симптом развивающегося заболевания. Он указывает на внутреннее кровотечение на уровне пищевода, желудка или начальных отделов толстого кишечника. Гораздо реже кровь попадает в пищеварительный тракт при заболеваниях ЛОР-органов и респираторной системы. Клиника обусловлена преобразованием гемоглобина крови в гемин под действием соляной кислоты желудка. Черный кал у человека говорит о довольно массивной кровопотере (более 60 мл), поэтому обращение к врачу обязательно.
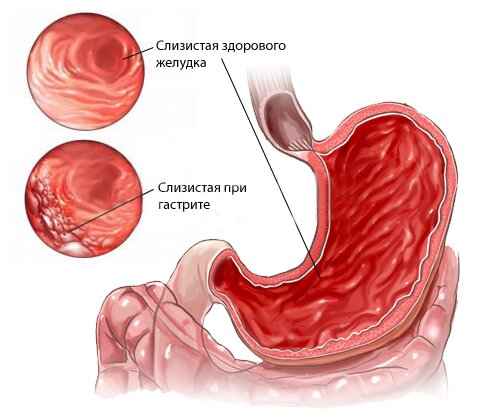
Стул при кровотечении меняет не только цвет, но и консистенцию. Экскременты становятся неоформленными, вязкими и липкими, напоминая деготь. Симптом может сопровождать следующие патологии:
- острый эрозивный эзофагит;
- узелковый периартериит;
- разрыв аневризмы аорты в просвет тонкого кишечника;
- гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- синдром Меллори-Вейса;
- опухоли желудка;
- геморрагическая лихорадка;
- брюшной тиф;
- лихорадка Денге;
- гемофилия;
- тромбоцитопения;
- анкилостомидоз;
- гистоплазмоз;
- цирроз печени;
- острый лимфобластный лейкоз и пр.
Опасные формы внутренних кровотечений сопровождаются тошнотой и рвотой (с алым или кофейным цветом масс), общей слабостью, снижением артериального давления, частоты пульса. Внутренним кровотечениям при инфекционных заболеваниях сопутствует повышение температуры тела, потливость, озноб.
При наличии одного из перечисленных заболеваний или сочетании черного стула с общим ухудшениям состояния, необходимо незамедлительно обратиться за помощью в медицинское учреждение.
Черный кал у ребенка – норма или патология?
Заболевания, которые провоцируют внутренние кровотечения, крайне редко диагностируют у детей. На серьезные проблемы со здоровьем указывает присутствие и других симптомов (лихорадка, боль в животе, слабость, рвота и пр.) В таких ситуациях следует без промедления обращаться за медицинской помощью.
В большинстве случаев потемнение детского стула обусловлено особенностями питания или применением лекарственных препаратов. Из-за сниженной активности ферментов возможно неполное переваривание отдельных продуктов и изменение их цвета в результате взаимодействия с пищеварительными соками. Примером может быть тревога родителей по поводу небольших черных волокон в кале, которые часто принимают за паразитов. На самом деле это частицы банана, которые не полностью переварились.
Черный, с зеленоватым оттенком стул у новорожденных является нормой. Это меконий или содержимое кишечника, которое образовалось в процессе внутриутробного развития. С началом употребления материнского молока или детской смеси, фекалии приобретают характерный для грудничкового возраста окрас (горчичный, светло-коричневый или желтоватый).
Не стоит беспокоиться по поводу цвета стула в случаях, если ребенок принимает поливитаминный комплекс или препараты железа. Изменение окраса кала в данной ситуации также является нормой.
Черный стул при беременности

Темный стул у беременной женщины может возникать на фоне лечения анемии препаратами железа или изменений в меню. Это абсолютно нормально и не несет угрозы здоровью матери или малыша.
При появлении черных фекалий следует насторожиться, если в анамнезе девушки есть заболевания пищеварительного тракта, печени или крови. Беременность в разы повышает нагрузку на женский организм, что может приводить к обострению хронических патологий. При внезапном почернении кала в сочетании с неудовлетворительным самочувствием необходимо обратиться к акушеру-гинекологу, который наблюдает за течением гестационного процесса.
Что делать, если почернел кал?
Оформленный черный кал у взрослого или ребенка не должен быть поводом для паники. С этим явлением можно разобраться самостоятельно в несколько этапов:
- Нужно проанализировать состояние человека на данный момент. Если есть тревожные симптомы — вызвать скорую помощь или доставить в больницу собственными силами.
- Если пациент остается дома, необходимо спросить его или вспомнить самостоятельно особенности самочувствия в последние несколько недель (были ли какие-то симптомы, обнаружены ли заболевания, проводилось ли лечение медикаментами). Если ответ утвердительный, необходимо обратиться в клинику. Если человек чувствовал и чувствует себя нормально, можно перейти к следующему шагу.
- Уточнить, какие медикаменты пациент принимает на регулярной основе или принимал в последнее время. В случае употребления препаратов, способных спровоцировать внутреннее кровотечение, следует обратиться к врачу. Если человек не употреблял никаких лекарств, можно перейти к следующему этапу.
- Проанализировать рацион пациента за последние 2-3 дня (были ли изменения в рационе, вводились ли необычные блюда, специи, напитки, употреблялись ли продукты из списка специфических). Если связь с питанием подтвердилась, необходимо исключить провоцирующий продукт и ожидать нормализации стула в течение 1-3 дней.
Когда нужно срочно обратиться к врачу?
На фоне черного стула нельзя игнорировать следующие симптомы:
- интенсивный кашель;
- носовые кровотечения;
- боли в области грудной клетки;
- боли в животе;
- снижение давления;
- замедление сердечного ритма;
- тошнота, рвота;
- потеря сознания;
- слабость;
- быстрая утомляемость при выполнении привычных действий;
- повышение температуры тела;
- потливость;
- бледность кожных покровов.
При наличии одного или нескольких из перечисленных признаков, откладывать визит к врачу недопустимо.
Какое обследование нужно пройти при черном стуле?
С проблемой необычного цвета фекалий следует обращаться к гастроэнтерологу. В тяжелых ситуациях нужна помощь хирурга. При подозрении на внутреннее кровотечение, обследование включает следующие процедуры:
- анализ крови (обычно назначают общий клинический, а также анализ на свертываемость);
- анализ каловых масс (проводят тест на скрытую кровь, копрограмму, а также бактериологический анализ);
- эндоскопия (эзофагогастродуоденоскопия и колоноскопия позволяют не только определить расположение кровотечения, но также купировать его, взять фрагменты тканей для гистологического анализа);
- рентгенография / МРТ с контрастным усилением (позволяет выявить локализацию кровоточащего дефекта).
В персональном порядке перечень диагностических процедур может быть дополнен.
Куда обращаться по поводу черного стула?
При плохом самочувствии необходимо вызывать скорую помощь 112. Если черных кал не сопровождается плохим самочувствием, то в плановом порядке можно получить помощь в многопрофильном медицинском центре «МедПросвет». Врач-гастроэнтеролог соберет анамнез, проведет осмотр и пальпацию, составит план диагностики для исключения патологических процессов.
Кровь в стуле у ребенка
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!

Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Педиатры и узкие специалисты Фэнтези – доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Почему может быть кровь в кале у детей?
Кровь в стуле – никогда не норма. Хотя во многих случаях наличие крови не является опасным симптомом, ребенка нужно обязательно показать врачу, чтобы выяснить причину. Некоторые ситуации корректируются довольно просто, а иногда кровянистые выделения могут быть признаком опасного заболевания. Детский проктолог проведет осмотр ребенка, соберет анамнез, подробно поговорит с родителями и назначит дополнительные обследования, если они необходимы.

Доктор медицинских наук, профессор.
Очень внимательный, тактичный и опытный доктор – стаж больше 28 лет. Диагностирует и лечит по принципам доказательной медицины. Специалист в эндоскопической хирургии.
Опыт работы: Второй Московский государственный медицинский институт им. Н.И. Пирогова, Детская городская клиническая больница № 13 им. Н.Ф. Филатова.
Почему может быть кровь в стуле у ребенка?
Есть два возможных источника крови в стуле:
- Верхние отделы пищеварительного тракта (желудок и тонкая кишка). Тогда кал будет окрашен в черный цвет. Параллельно может быть рвота – тоже черного цвета.
- Нижние отделы пищеварительного тракта (толстый кишечник, прямая кишка и анус). Тогда кровь можно обнаружить на поверхности кала, а иногда и внутри, стул с прожилками крови. При этом кровь алая или темно-красная.
Однако диагноз невозможно поставить только по цвету кала. Доктор принимает решение на основании всех симптомов, визуального осмотра слизистой и детального обследования.
Что еще может окрасить кал у ребенка: активированный уголь, свекла, препараты железа, другие лекарства и продукты с красителями. Важно не перепутать безопасные красители в стуле у ребенка с кровянистыми выделениями.
Внимание! Если вы видите не прожилки крови, не окрашенный кал, а кровотечение из заднего прохода ребенка, сразу вызывайте «скорую»!
Кровь в стуле. Причины
- Анальная трещина. Чаще всего бывает, когда плотный кал большого диаметра травмирует слизистую. Признаки: боль во время дефекации, плач, ярко-красная кровь на поверхности кала, кровь на туалетной бумаге после стула. Большинство детей, у которых есть трещины заднего прохода, страдают постоянными запорами.
- Аллергия на белок коровьего молока, на соевый белок. Частая проблема у детей первого года жизни (после 1 года проходит самостоятельно). Бывает при искусственном вскармливании смесями, но встречается и при грудном вскармливании, если мама употребляет много молочных продуктов и сои. В кале обнаруживаются прожилки крови, параллельно может быть рвота и диарея. Лечение – диета, питание гипоаллергенными смесями, отказ от молочных и соевых продуктов у мамы.
- болезнь Крона
- неспецифический язвенный колит
- инфекционные диареи (жидкий стул с кровью и слизью), вызванные вирусом, бактерией, паразитами
- полипы на слизистой толстого кишечника
- инвагинация (форма непроходимости кишечника)
- болезнь Гиршпрунга
Кровь в стуле у ребенка: диагностика и лечение
Чтобы точно поставить диагноз, нужен подробный сбор анамнеза, а также внешний осмотр и ректальное пальцевое исследование. Оно проводится максимально аккуратно и нетравматично! Часто этого достаточно. Если причина не ясна доктору, он может назначить гастроскопию, эндоскопичекий осмотр сигмовидной и прямой кишки, копрограмму и т.д.
Лечение в каждом случае будет свое – от коррекции режима питания до оперативного вмешательства.
Детский проктолог Фэнтези диагностирует и лечит только по принципам доказательной медицины. То есть использует только методы с доказанной эффективностью и максимально безопасные для ребенка.
Почему появляется кровь в кале у ребенка?
Кровь в кале у детей пугает родителей. Несмотря на то, что ее появление не всегда связано с серьезными проблемами со здоровьем, бездействовать нельзя. Ребенка нужно сразу показать врачу и пройти обследование.
Откуда берется кровь в кале
Кровь может появиться из верхних или нижних отделов желудочно-кишечного тракта. В первом случае это желудок и тонкий кишечник, в последнем – толстая, прямая кишка, анальное отверстие.

При кровотечении из верхних отделов ЖКТ кровь успевает измениться, она приобретает черный окрас. Если у малыша появился такой симптом, необходимо срочно ехать в больницу. Причиной появления черного кала может стать желудочное кровотечение, которое несет угрозу жизни.
Но к счастью, чаще встречается кровь в кале из нижних отделов ЖКТ. Это могут быть вкрапления или прожилки ярко-красного, алого цвета. При повреждении ануса кровь остается на туалетной бумаге или сверху каловых масс.
Иногда кровь присутствует в кале, но ее невозможно заметить.
Скрытую кровь можно обнаружить только с помощью специального исследования кала. Если будет обнаружена скрытая кровь, то далее назначается дообследование.
Почему в кале у ребенка иногда бывает кровь
Причиной может стать анальная трещина, особенно, если малыш страдает запорами. В таком случае во время акта дефекации ребенок становится беспокойным, плачет. Стул при этом обычно твердый. Иногда для испражнения нужно слабительное. Кровь яркая, появляется в начале и в конце акта дефекации. Особенно подвержены анальным трещинам дети до 2 лет, поскольку их рацион постоянно меняется.
Опасно, если кровь в кале у детей является признаком кровотечения
Другие распространенные причины:
- Аллергия на белок коровьего молока. Чаще появляется у детей, находящихся на искусственном вскармливании. Вследствие аллергической реакции воспаляются стенки кишечника, лопаются сосуды и появляется кровь.
- Диатез или пищевая аллергия. Данные аллергические реакции также проявляются кровотечением.
- Пороки развития ЖКТ, приводящие к равитию кишечной непроходимости (кал “малиновое желе”)
- Инвагинация
- Инфекционные кишечные заболевания. Провокатором может стать кишечная палочка или другие патогенные микроорганизмы. Появляется кровь в кале, но одновременно присутствуют и другие симптомы – тошнота, рвота, диарея, повышение температуры тела. Кровяные выделения вызваны раздражением слизистой кишечника.
Реже причиной становится болезнь Гиршпрунга или дивертикул Меккеля. Это врожденные заболевания.
Причины появления крови в кале у детей старшего возраста
Первое место по распространенности занимают анальные трещины и инфекционные заболевания.
- Паразитарные заболевания. Паразиты поражают стенки кишечника, из-за чего в кале появляются сгустки крови. Стул жидкий, повышается температура тела, ухудшается самочувствие ребенка. Наиболее подвержены гельминтам дети 1-3 лет, которые часто играются в песке, не моют руки перед едой.
- Воспаление кишечника. Это может быть колит или болезнь Крона.
- Язвенная болезнь желудка или 12-ти перстной кишки. Преимущественно встречается у детей старше 5-6 лет.
- Ювенильные полипы. Это наросты на слизистой кишечника. Их появление не сопровождается какими-либо признаками, кроме как кровью в кале у детей. Они бывают доброкачественными или злокачественными, важна своевременная диагностика и лечение. Полипы могут появиться у детей от 2 до 8 лет. В более старшем возрасте они обнаруживаются редко.
У ребенка в 1-2 года кровь можно обнаружить в момент приучения к горшку. Чем дольше малыш будет тужиться, тем вероятнее появление прожилок крови в кале. Заставлять кроху подолгу сидеть на горшке нельзя, иначе может появиться геморрой.
Какие обследования необходимы
Необходимо выяснить, почему появилась кровь в кале у детей. Ребенка нужно показать педиатру. Далее может потребоваться консультация гастроэнтеролога, хирурга или паразитолога.

Скрытую кровь можно выявить только с помощью лабораторных методик
Во время осмотра врач проведет пальпацию живота, пальцевое исследование прямой кишки. Дополнительно назначается инструментальное обследование, включающее в себя:
- УЗИ органов брюшной полости;
- эндоскопическое обследование кишки;
- фиброэзофагогастродуоденоскопия.
Необходимо сдать кал на дисбактериоз, яйца глистов, скрытую кровь. Для обнаружения воспалительного процесса и оценки общего состояния ребенка назначается клинический анализ крови. При желудочных и кишечных кровотечениях определяется уровень гемоглобина ниже нормы.
Что делать?
Лечение зависит от того, почему появилась кровь в кале. Если в анализе каловых масс были обнаружены гельминты, то врач назначит противопаразитарные препараты. Инфекционные кишечные заболевания лечатся с помощью антибиотиков и дезинтоксикационной терапии.
Если обнаружены анальные трещины, то для их заживления назначаются свечи на основе облепихи или других веществ, обладающих ранозаживляющим действием. Обязательно правильное питание. Для профилактики трещин нужно нормализовать стул, запоров быть не должно. Из рациона исключается рис, макаронные изделия. Полезны каши, кисломолочные продукты, овощи, фрукты. Рацион должен быть богат клетчаткой. Нельзя забывать про обильное питье, которое также является профилактикой запоров. Нужно пить чистую кипяченую воду. В случае дисбактериоза назначаются лактобактерии. Они нормализуют микрофлору кишечника и восстанавливают стул.
Если обнаружена скрытая кровь, то необходимо устранить фактор, который привел к ее появлению.
При язвенной болезни показаны антацидные препараты, антибактериальные средства, спазмолитики и другие. Ребенок подлежит госпитализации. При непроходимости кишечника, полипах и других хирургических патологиях нужна срочная операция. После этого показано соблюдение диеты.
Если кровь в кале не вызвана тяжелыми хирургическими патологиями, то ее легко предупредить при помощи правильного питания.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Аллергический проктоколит у младенцев.
Аллергический проктоколит — самая частая причина периодического появления крови в стуле у младенцев.

Это состояние относится к группе гастроэнтерологических проявлений пищевой аллергии.
Группа довольно большая и разнородная, главной особенностью этих состояний является скопление особых клеток — эозинофилов в тканях желудочно-кишечного тракта.
Эозинофилы — клетки, которые есть у каждого из нас как в крови, так и в многих тканях. У них множество важных для организма функций.
Но иногда из-за сбоя в иммунной системе — реакции гиперчувствительности эозинофилы скапливаются в большом количестве в определенных тканях организма, выделяя множество крайне активных веществ.
Избыток этих активных веществ нарушает нормальную работу тканей и органов — так появляются симптомы.
Важно: Пищевая аллергия может провоцировать симптомы в любом отделе желудочно-кишечного — от полости рта до прямой кишки.
Для примера приведу список диагнозов из классификации:
- эозинофильный эзофагит
- эозинофильный гастрит
- эозинофильный гастроэнтерит
- эозинофильный энтерит
- эозинофильный колит
Еще один важный факт.
Аллергия на пищу может быть реализована через иммуноглобулин Е (IgE) или через другие (клеточные) механизмы (non-IgE).
В первом случае для диагностики могут быть использованы классические аллергологические обследования — прик-тесты, определение специфических IgE антител в крови.
Во втором случае — смысла в этих тестах нет, да и вообще нет пока никаких доказанных лабораторных методов диагностики.
При некоторых заболеваниях может быть смешанный механизм — non-IgE и IgE.
Аллергический проктоколит у младенцев — это классическая non-IgE гиперчувствительность.
Именно поэтому таких детей обычно нет смысла направлять к аллергологу всех подряд.
Возвращаемся к младенцам.
Аллергический проктоколит (FPIAP) — один из типичных вариантов проявлений гастроинтестинальной аллергии у детей в возрасте до года.
Другими типичными синдромами у малышей также являются:
- энтероколитический синдром на пищевой белок (food protein-induced enterocolitis syndrome, FPIES)
- энтеропатия на пищевой белок (food protein-induced enteropathy, FPE)
У этих синдромов есть свои клинические особенности, но иногда разница между ними (и другими аллергическими заболеваниями желудочно-кишечного тракта) не яркая, а четкую границу между ними провести тяжело.
Попытаюсь описать типичного младенца с аллергическим проктоколитом.
Обычно это хорошо развитый, упитанный младенец с отличным самочувствием, у которого с возраста 2-3 месяца родители стали замечать небольшое учащение стула (может и не быть) и прожилки алой крови в стуле.
Часто при этом в стуле еще и много слизи.
Обычно при типичном проктоколите нет явных колик, но может быть беспокойство при отхождении стула
Аллергический проктоколит может развиться как у ребенка на грудном вскармливании, так и на искусственном.
В общем анализе кала можно найти большое количество лейкоцитов в кале (хотя этот признак неспецифический), а может быть и совершенно нормальный анализ.
В общем анализе крови может быть немного снижен гемоглобин и повышено число эозинофилов, но может быть и все отлично.
Именно при такой картине стоит подумать об аллергическом проктоколите.
Что увеличивает вероятность аллергического проктоколита?
- очень ранний контакт с аллергеном — именно поэтому надо максимально избегать докорм новорожденных молочной смесью в роддоме
- перенесенная острая кишечная инфекция — она увеличивает проницаемость слизистой для аллергена
Как родителям и врачу подтвердить свои подозрения?
Самый разумный вариант — исключить контакт ребенка с подозреваемым пищевым аллергеном.
Исчезновение жалоб на кровь и слизь в стуле или быстрое уменьшение выраженности жалоб в первые несколько суток диеты подтверждает диагноз. Иногда может потребоваться подождать для полной уверенности 2-4 недели.
Какой аллерген исключить?
Самый частый аллерген — белок коровьего молока.
Коровье молоко — основа для приготовления стандартных молочных смесей для младенцев, но молочные продукты могут быть и в питании кормящей мамы, проникая потом в грудное молоко.
Кстати: Еще в 1921 году (почти сто лет назад!) была доказана возможность проникновения аллергенов из диеты матери в грудное молоко.
В коровьем молоке около 25 разных белков-аллергенов, часть из которых есть в молоке других животных — коз, овец и так далее.
Самые значимые аллергены — бета-лактоглобулин и казеин.
Поэтому для проверки у детей на груди мама переходит на безмолочную диету, а детей на искусственном вскармливании переводят на специальную смесь, где молочный белок расщеплен до мельчайших обломков (глубокие гидролизаты) или отсутствует (вместо него раствор аминокислот).
Аминокислотные смеси — самые неаллергенные и безопасные даже для тяжелых аллергиков, но значительно дороже, чем гидролизаты.
Во время пробной диеты матери часто исключают на время и говядину/телятину — у 10% детей есть вероятность перекрестной аллергии.
Что делать, если пробная диета с исключением белка коровьего молока не приносит результата?
- если ребенок на грудном вскармливании — пересмотреть еще раз диету мамы (а вдруг все-таки попадает скрытый молочный белок) или попробовать исключить другие, более редкие аллергены — сою, куриное яйцо, пшеницу
- если ребенок на гидролизате — перевести на аминокислотную смесь
Обратите внимание — соя тоже частый аллерген сам по себе (до 0.5% населения), а у людей с имеющейся аллергией на молочный белок частота перекрестной аллергии на сою от 15% до 50%.
Другие причины периодического появления крови в стуле тоже учитываем:
- Дерматит вокруг ануса
- Трещина ануса — обычно при наличии плотного стула у младенца, обычно на искусственном вскармливании. Видимая трещина ануса при наличии мягкого стула — не исключает аллергического проктоколита.
- Инфекции. Обычно при наличии у ребенка таких классических кишечных инфекции как сальмонеллез или дизентерия у ребенка есть явные признаки интоксикации, а при кампилобактериозе самочувствие младенца может быть относительно неплохим.
- Нарушения свертывания крови (очень редко, обычно есть и другие проявления кровоточивости)
Если на фоне диеты жалобы исчезли, но сомнения остались?
Возможно повторное введение белка-аллергена: снова появились прежние жалобы — сомнения разрешены.
Важно: так нельзя делать при острых и ярких аллергических состояниях, возможен анафилактический шок!
Но проктоколит — это не острое, не тяжелое состояние, поэтому эксперимент возможен.
Прогноз у non-IgE состояний обычно хороший.
Жалобы исчезнут, даже если вообще ничего не делать… но лучше так не поступать!
Часто при обсуждении жалоб у младенца родители вспоминают, что кровь в стуле в первые месяцы жизни была и у старших детей, но потом исчезла самостоятельно. Задним умом понимаем — скорее всего у них тоже был аллергический проктоколит.
У большей части детей с проктоколитом жалобы исчезают до года, при FPE в возрасте с 1 до 3 лет, при FPIES в возрасте от 1 до 5 лет.
Очень редко аллергический проктоколит сохраняется в более старшем возрасте или возникает впервые у старших детей или взрослых.
В этих случаях очень тяжело исключить определенный пищевой продукт-триггер, часто требуется медикаментозное лечение — кортикостероиды, аминосалицилаты. Спектр состояний для дифференциального диагноза у врача тоже другой.
У ребенка черный кал: диагностика и лечение мелены и псевдомелены
Изменение цвета каловых масс может указывать на многие физиологические и патологические процессы в организме. На цвет стула влияет рацион питания, хронические заболевания и различные патологии кишечника.
Контролировать качество стула бывает важно для самодиагностики. Многие мамы жалуются на то, что у ребенка черный кал. Такие изменения могут наблюдаться по нескольким причинам.
Основные сведения

Черный цвет кала может быть серьезным симптомом
Люди часто обращают внимание на характер своих выделений. Изменение цвета мочи или кала часто вызывает тревогу и становится поводом для обращения к врачу. Для нормального стула характерен коричневый цвет, поскольку в каловых массах содержатся остатки желчи.
Если пища переваривается быстрее положенного, то стул может приобретать зеленоватый оттенок из-за недостаточного разложения желчи. Белый цвет кала может свидетельствовать о закупорке желчных протоков.
В медицинской практике черный смолистый стул в первую очередь ассоциируется с кровоизлиянием в пищеводе или желудке. Дело в том, что кровь, выделившаяся в верхних отделах пищеварительного тракта, подвергается химическому разложению в процессе переваривания пищи.
Проходит много времени перед тем, как такая кровь достигнет прямой кишки. В итоге кровь приобретает черный цвет. Напротив, кровь, выделившаяся в нижних отделах кишечника, будет иметь характерный ярко-красный цвет.
К счастью, кровотечение не является самой частой причиной образования темного стула. Такой цвет может быть результатом съеденной пищи, особенностей метаболизма, заболеваний. Тем не менее, любое изменение стула у ребенка должно быть поводом для диагностики, поскольку здоровье пищеварительной системы имеет приоритетную важность для растущего организма.
Общие причины изменения цвета стула

Светло-желтый цвет кала часто наблюдается у деток и считается нормой
Съеденная пища проделывает длинный путь в пищеварительном тракте человека. После проглатывания пищевые субстраты практически сразу оказываются в желудке.
Пищеварение в желудке продолжается от двух до трех часов, после чего пища попадает в кишечник. Кишечное пищеварение отличается своей длительностью – пища может подвергаться обработке в течение 6 часов и в дальнейшем депонироваться в толстой кишке в течение суток.
Таким образом, употребленная пища превращается в каловые массы через 18-36 часов после употребления. За это время самые разнообразные факторы могут повлиять на цвет стула.
Причины изменения цвета:
- Изменение рациона питания. Употребление свеклы, помидоров, клювы, зеленых листовых овощей и продуктов с пищевыми красителями может повлиять на цвет стула.
- Лекарства. На цвет выделений могут оказать влияние кишечные антибиотики, антикоагулянты и другие препараты.
- Диарея, для которой характерны водянистые выделения.
- Запор. Застой пищевых масс в толстой кишке может привести к изменению цвета выделений из-за разложения отдельных компонентов.
- Геморрой и анальные трещины.
- Рак прямой кишки.
- Ишемия кишечника.
- Полипы толстой кишки.
- Гастрит и гастродуоденит.
- Воспалительные заболевания кишечника: болезнь Крона, язвенный колит.
- Цирроз печени.
- Целиакия. При этом заболевании кишечник не усваивает клейковину. Стул может быть желтым и жирным.
- Травма кишечника при проглатывании инородного тела.
Основные причины появления черного стула:
- Прием аспирина, варфарина, клопидогрела, нестероидных противовоспалительных препаратов и препаратов висмута. Обезболивающие препараты также могут вызвать кровоизлияние при наличии язвенной болезни.
- Употребление лакрицы, черники и других красящих продуктов.
- Употребление добавок с железом.
- Проглатывание свинца.
- Кровоточащий варикоз пищевода.
- Воспалительные заболевания пищевода и желудка.
Перечисленные причины могут вызвать не только изменение цвета каловых масс, но и спровоцировать появление определенных симптомов.
Симптомы различных состояний

На цвет кала влияет и пища
Окрашивание стула в черный цвет может быть не единственным признаком возникшей патологии пищеварительного тракта. Возможно также появление следующих симптомов:
- Боль в животе и судороги.
- Вздутие живота из-за повышенного газообразования.
- Усиленная моторика кишечника.
- Обильная диарея с кровавыми включениями.
- Тошнота и рвота.
- Изменение запаха стула.
- Плохой аппетит.
- Боль и жжение в области анального отверстия.
- Неожиданная потеря веса.
Некоторые из перечисленных симптомов свидетельствуют об опасных процессах в организме. Немедленное обращение к врачу требуется при выявлении следующих симптомов:
- Продолжительная необъяснимая потеря веса, усталость, ухудшение аппетита, резкие боли в нижней части живота. Эти признаки могут указывать на онкологический процесс в толстом кишечнике. Тем не менее, колоректальный рак достаточно редко выявляется у детей.
- Продолжительная рвота с кровавыми включениями. На кровотечение также могут указывать рвотные массы цвета кофейной гущи. Такие признаки указывают на кровоизлияние в верхних отделах пищеварительного тракта.
- Купирование внутреннего кровотечения возможно только в больничных условиях.
Мелена

Каловые массы могут быть разных оттенков у каждого человека
Как уже было сказано, появление черного стула может указывать на кровотечение в верхних отделах пищеварительного тракта.
Красный цвет крови обусловлен железосодержащим гемоглобином. Любые изменения цвет крови также обусловлены химическими изменениями молекул гемоглобина.
В желудке на кровь действует пищеварительный сок, из-за чего возможно появление черного стула или рвоты цвета кофейной гущи. Врачи называют такой стул меленой.
Также важно уметь отличать признаки кровотечения в разных отделах пищеварительного тракта. Кровь, выделившаяся ниже желудка, может иметь ярко-красный, бардовый или малиновый цвет. Такое состояние называют гематохезией.
Появление стула другого цвета объясняется тем, то в кишечнике пища подвергается влиянию других ферментативных сред. Ярко-красная или алая кровь почти всегда указывает на кровотечение в толстой или прямой кишке.
Появление черного смолистого стула при отсутствии кровотечения называют псевдомеленой. Причины такого состояния менее опасны и чаще всего связаны с особенностями рациона питания. Для врачей отличие мелены от псевдомелены является важным диагностическим критерием.
Причины появления мелены:
- Патологии печени.
- Злокачественные опухоли.
- Болезнь Дьелафуа (редкое поражение желудка).
- Эрозийный эзофагит или гастрит.
- Варикозное расширение вен пищевода.
- Травма пищевода и желудка инородным предметом.
- Недостаточное кровоснабжение кишечника.
- Пептические язвы.
- Синдром Маллори-Вейсса.
- Сосудистые аномалии пищевода и желудка.
Только врач может отличить мелену от менее опасной аномалии.
Диагностика

Есть сомнения — навестите врача!
Одно только изменение цвета каловых масс не является достаточным диагностическим критерием внутреннего кровотечения. Врачу необходимо подтвердить наличие крови в стуле с помощью различных методов.
Иногда бывает достаточно осмотра области анального отверстия, но чаще используются лабораторные и инструментальные методы диагностики.
Лабораторные методы позволяют выявить даже незначительное количество крови в стуле. Метод называется исследованием кала на скрытую кровь. Для обнаружения компонентов крови используются специальные вещества. Для ускорения диагностики можно собрать материал для анализа в домашних условиях.
После того, как наличие крови в стуле будет подтверждено, врачу будет необходимо определить причину и источник кровотечения. Чаще всего используется эзофагогастродуоденоскопия.
С помощью этого исследования возможно оценить состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки. Любые повреждения сразу обратят на себя внимание. Другие методы диагностики:
- Рентгенография с использованием сульфата бария.
- Компьютерная и магнитно-резонансная томография.
- Анализ крови.
- Колоноскопия (эндоскопический осмотр кишечника).
Точное определение причины появления мелены или псевдомелены важно для назначения лечения.
Лечение

У ребенка черный кал
Опции лечения зависят от тяжести состояния ребенка и причины появления черного стула.
Для купирования кровотечения может потребоваться срочное хирургическое вмешательство, однако, чаще всего, появление мелены у детей не связано с обширным кровоизлиянием.
Другие методы терапии могут быть направлены на лечение хронических заболеваний органов пищеварения. Для этого могут быть использованы следующие лекарства:
- Кишечные антибиотики.
- Препараты, снижающие кислотность желудочного сока.
- Противовоспалительные препараты.
Если у ребенка черный кал возник из-за особенностей рациона, может быть достаточно назначения диеты.
Черный кал у ребенка в 1, 1,5, 2 года: причины, кровь в кале у ребенка





Кровь в стуле

Кровь в кале (медиц.: гематохезия, мелена) видится большинством пациентов чем-то ужасным. Заметив кровь в стуле, не надо опасаться самого страшного, но необходимо сразу обратиться к врачу. Возможными причинами крови в стуле могу быть желудочно-кишечные инфекции, полипы толстого кишечника или геморрой, также язва желудка или хроническое воспалительное заболевание толстого кишечника. Чтобы исключить диагноз злокачественных заболеваний – такого как рак кишечника,- необходимо сразу провести соответствующие исследования в клинике. Ниже Вы узнаете всю важную информацию про симптом «кровь в стуле».
Кровь в стуле: Описание
Кровь в стуле указывает на то, что организм где-то внутри желудочно-кишечного тракта теряет кровь, которая потом обнаруживается смешанной со стулом. Цвет и консистенция примешанной крови могут при этом служить почти достоверным указанием, где находится источник кровотечения.
Кровь в стуле не обязательно встречается в виде ярко-красного или темно-красного налета или примеси, фактически она может окрашивать стул в черный цвет. Соответствующие проявления при этом зависят от высоты кровотечения в пищеварительном тракте, так как состояние крови изменяется при контакте с желудочным соком и в результате переработки микроорганизмами.
Красная кровь в стуле (гематохезия)
Если кровь в стуле в виде ярко-красного или темно-красного, в форме примеси или полосок, значит кровь относительно свежая. Такой тип крови в стуле называется гематохезией. Источник кровотечения находится скорее всего в среднем или нижнем отделах желудочно-кишечного тракта (ЖКТ), потому что кровь не могла быть в большом количестве разрушена ни соляной кислотой желудка, ни бактериями.
Если стул равномерно окрашен в темно-красный цвет, это может указывать, например, на большое кровотечение в толстом кишечнике. При небольших кровотечениях в стуле наблюдаются желеподобные следы крови.
В свою очередь, светло-красные полосы могут указывать на свежее кровотечение в области прямой кишки, например, при геморрое.
Черная кровь в стуле (мелена, дегтеобразный стул)
Если кал черный и блестящий, тогда речь идет о так называемом дегтеобразном стуле (мелена). При кровотечениях в верхних отделах ЖКТ, то есть от пищевода до двенадцатиперстной кишки, гемоглобин в крови при контакте с желудочным соком распадается до гематина. Этот гематин является причиной черного окраса стула, а в случае рвоты, рвотная масса может напоминать кофейную гущу.
Черный цвет кала чаще всего указывает на то, что источник кровотечения находится выше тонкой кишки и вызван или язвой желудка, или кровотечением в пищеводе.
Так как бактерии кишечника при длительном контакте с кровью также вызывают распад гемоглобина на пигмент гематин, то черный цвет кала не обязательно может быть следствием кровотечения в верхних отделах ЖКТ. При замедленном прохождении химуса (содержимого кишечника) мелену могут вызывать кровотечения, расположенные глубже.
При определенных обстоятельствах высоко расположенное кровотечение в ЖКТ наоборот, может приводить к гематохезии, как при снижении выделения желудочного сока вследствие приема медикаментов, так и при сильных кровотечениях, когда химус быстро проходит по кишечнику.
Скрытая кровь в стуле
Также может оказаться, что, несмотря на то, что кровь в стуле присутствует, она не видима. Тогда речь идет о скрытой крови. В большинстве случаев она обнаруживается случайно при обычном обследовании или при целенаправленном исследовании при известном повреждении пищеварительного тракта.
Так как кровь не может быть обнаружена невооруженным глазом, используется гваяколовый тест на обнаружение крови в стуле (гемоккульт-тест), с помощью которого может обнаруживаться даже в небольших количествах.
Случаи, которые путают с наличием крови в кале
После употребления определенных продуктов кал может выглядеть, будто в нем присутствует кровь. К этому приводит употребление красной свеклы, окрашивающей стул в темно-красный цвет, встречающийся при гематохезии. Черника окрашивает стул в черный цвет, похожий на лакрицу, так что при осмотре воспринимается как мелена.
Также некоторые медикаменты могут придавать черную окраску стулу (например, активированный уголь или препараты железа).
Кровь в стуле: Причины и возможные заболевания:
Рассматриваются разные возможные причины появления крови в стуле, обуславливающие кровотечение в ЖКТ. К ним относятся кровотечения из ротоглотки, пищевода, желудка, тонкого и толстого кишечника и заднего прохода. Принципиально в каждом отделе может возникать кровотечение, при этом варьируются частота и значение различных причин.
Кровь в стуле при кровотечениях в верхних отделах пищеварительного тракта
- Чаще всего причиной кровотечений в верхних отделах пищеварительного тракта являются язвы в желудке и двенадцатиперстной кишке, часто вызванные бактериями Helicobacter pylori или длительным приемом определенных медикаментов, таких, например, как аспирин.
- Хроническая изжога может при попадании желудочного сока приводить к воспалению пищевода (рефлюкс-эзофагит) и, как следствие, к кровотечениям.
- При определенных заболеваниях печени происходит перераспределение венозного кровотока, что вызывает варикозное расширение вен пищевода. Такие расширенные вены легко разрываются и приводят к сильным, часто опасным для жизни кровотечениям.
- После обильной рвоты могут возникать протяженные надрывы слизистой оболочки в месте перехода пищевода в желудок. Тогда речь идет о синдроме Мэллори-Вайса, часто встречающегося у алкоголиков, у которых ранее была повреждена слизистая оболочка.
- В заключении, кровь в стуле также может быть вероятным симптомом при раке желудка.
- В средних отделах пищеварительного тракта наиболее частой причиной кровотечения является опухоли тонкого кишечника. Также в толстом кишечнике атипичные разрастания могут повлечь за собой появление крови в стуле. Они не обязательно должны быть злокачественными.
- В особенности у молодых пациентов хронические воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит, могут обуславливать кровотечения. Если в последнем случае затрагивается только толстая и прямая кишка, то при болезни Крона [может] поражаться весь желудочно-кишечный тракт. Точные причины обеих заболеваний неизвестны.
- Полипы – чаще всего доброкачественные выросты толстого кишечника, которые как правило не вызывают никаких проблем, но при увеличении размеров также растет риск возникновения кровотечений. Также они могут перерастать в предраковые состояния, так что, начиная с определенного размера, они в основном подлежат удалению. Следствием таких вмешательств в свою очередь могут быть вторичные кровотечения.
- При дивертикулах речь идет о выпячивании стенок стенки кишки, являющихся, если рассматривать изнутри, маленькими «ямами». Дивертикулы чаще всего образовываются и обнаруживаются в толстом кишечнике. В зависимости от обстоятельств они могут воспаляться (тогда речь идет о дивертикулитах) и вызывать кровотечения.
- Различные инфекционные заболевания кишечника, начиная от обычного гастроэнтерита до тяжелых заболеваний, как тиф или дизентерия, могут быть причиной крови в стуле, чаще всего в комбинации с проносом. Также чрезмерное размножение бактерий, составляющих естественную микрофлору кишечника, например, после [курса] антибиотикотерапии, может быть причиной гематохезии. Примером является псевдомембранозный колит.
- Ярко-красная кровь в стуле часто возникает при геморроидальных узлах. При этом обычно подразумевают патологическое увеличение артериовенозных анастомозов под слизистой оболочкой прямой кишки. При дефекации они часто повреждаются, что приводит к налету свежей, часто ярко-красной крови.
- У пожилых людей часто возникают так называемые мезентериальные инфаркты, то есть закупорка сосудов кишечника. При повреждениях тканей пораженных участков возможно последующее образование кровотечений.
Кровь в стуле при кровотечениях в средних и нижних отделах пищеварительного тракта
Кровь в стуле: В каких случаях Вам нужно обратиться к врачу?
Если Вы обнаружили у себя кровь в стуле, Вам в любом случае необходимо обратиться к врачу. Несмотря на то, что большинство кровотечений останавливаются без медицинской помощи самостоятельно и что часто не несут угрозу. Все же необходимо выяснить, где находится источник кровотечения и не кроется ли за ним более серьезное заболевание. Особенно при наличии других симптомов – например, при:
- Болях в желудке и животе.
- Болях во время дефекации.
- Тошноте и рвоте (в том числе при наличии крови в рвотных массах).
- Длительных вялости и усталости.
- Выраженной потере веса за короткое время.
- Ночной потливости.
Нельзя откладывать визит к врачу.
При сильных кровотечениях в пищеварительном тракте после некоторого периода времени из-за потери крови может возникнуть малокровие (анемия), которое в любом случае требует лечения.
Кровь в стуле: Что делает врач?
Если кровь в стуле вызвана острым кровотечением в желудочно-кишечном тракте, повлекшим сильную кровопотерю, необходимо прежде всего возместить недостающий объем крови. При отсутствии лечения это в худшем случае может привести к шиповолемическому шоку – состоянию, угрожающему жизни.
Пациент помещается в лежачее положение, получает кислород через носовой зонд и как можно скорее – кровезаместительное средство, для восполнения потерянных объемов крови. При больших кровопотерях также проводят переливание крови.
Также при хронических кровотечениях в желудочно-кишечном тракте в течении длительного времени может развиваться анемия, лечение которой является похожим [на лечение острой кровопотери].
Анамнез и исследования
Если пациент обращается к врачу с жалобами на кровь в стуле, то в большинстве случаев место кровотечения неизвестно и должно быть установлено.
Данные истории болезни могут дать ценные указания. Так, например, может быть важным то, была ли ранее кровь в стуле. Также должно быть выяснено, имелись ли ранее геморроидальные узлы, язвенная болезнь, хронически-воспалительные заболевания кишечника, злоупотребление алкоголем или дивертикулы, то есть имеются ли факторы риска желудочно-кишечного кровотечения. Далее проводятся исследования с целью обнаружить источник кровотечения.
- Большое значение при этом имеет гастроэндоскопия, при которой желудочный зонд (гастроэнтероскоп) вводится через рот и позволяет врачу с помощью эндоскопа оценить состояние пищевода, желудка и двенадцатипалой кишки. При обследовании толстого кишечника (колоскопии) эндоскоп вводится в прямую кишку и может быть введен вплоть до конечного отдела тонкого кишечника. С помощью этих методов обследования могут быть обнаружены многие возможные причины такие, например, как дивертикул, хроническое воспаление, язвы, варикозные узлы пищевода, полипы толстого кишечника и другие разрастания. Для исследования геморроидальных узлов используется чаще всего ректоскопия. Хотя характер крови в стуле, а также возможные ранее установленные болезни и могут указать на положение источника кровотечения, все же лучше использовать гастродуоденоскопию, особенно в тех случаях, когда конкретное поражение не может быть установлено.
Так как при гастродуоденоскопии не всегда может быть установлен источник кровотечения и кроме этого, не всегда возможно получить достаточные данные, то в таких случаях применяются дополнительные методы исследования.
- Двухбалонная энтероскопия позволяет исследовать состояние тонкого кишечника. При этом два прикрепленных к эндоскопу баллона попеременно надуваются, так что они могут быть продвинуты на длину эндоскопа. Это исследование проводится обычно в два этапа, – исследование верхней части тонкого кишечника с введением зонда через рот, нижней – через анус.
- Между тем, также есть возможность проведения видеокапсульной эндоскопии. При этом пациент проглатывает миникамеру, которая делает снимки через определенные промежутки времени. Таким образом исследуется тонкий кишечник. Тем не менее этот метод требует времени и не позволяет установить точную локализацию источника кровотечения.
- С помощью ультразвукового исследования можно определить закупорку сосудов как возможную причину крови в стуле.
- Далее, могут применяться ядерно-медицинские методики и селективная артериография, которые могут выявлять только активные кровотечения.
- При подозрении, что причиной крови в стуле является инфекция – проводится попытка определить соответствующего возбудителя с помощью посевов стула и крови.
Лечебные мероприятия
Лечение зависит от причины кровотечения. В первую очередь следует, конечно же, остановить активное кровотечение, далее необходимо предотвратить повторные кровотечения, борясь с причиной.
Для того, чтобы остановить активное кровотечение в пищевом тракте, в первую очередь применяются различные эндоскопические методики. Целесообразным является то, что при обнаружении источника кровотечения во время гастро- или колоноскопии также причина кровотечения может быть устранена одним из следующих методов:
- кровотечение можно остановить, например, гемоклипсой – тип зажима, который обжимает пораженный участок.
- Также существуют инъекционные методики, при котором в очаг кровотечения иглой вводится раствор адреналина, сжимающего сосуды или может быть введен так называемый фибриновый клей.
- Существует возможность применить лазер, прижигающий место кровотечения.
- Источник кровотечения может быть вырезан микрохирургическим способом.
- В случае варикозных узлов в пищеводе и геморроидальных узлов часто прибегают к латексному лигированию.
Когда кровотечение остановлено, начинается лечение, направленное на устранения причины заболевания:
- При язвенной болезни проводится попытка снизить выработку желудочной кислоты при помощи определенных медикаментов (ингибиторы протонной помпы, ИПП), также можно проводить диетотерапию. В случае заселением Helicobacter pylori применяется комбинация различных антибиотиков.
- Причиной варикозных узлов в пищеводе является высокое давление в системе воротной вены, в связи с чем пробуют снизить его с помощью лекарств (бетаблокаторы, спиронолактон).
- Хронически-воспалительные заболевания кишечника требуют специального лечения, с применением противовоспалительных средств – глюкокортикоидов.
- Дивертикулиты лечатся антибиотиками. Если это более не представляется возможным, то пораженный участок кишки удаляют.
- Полипы кишечника также, как правило, удаляют.
- При злокачественных заболеваниях рассматриваются хирургическое вмешательство, химиотерапия и лучевая терапия.
Как с нами связаться
Email: kontakt@international-office-solingen.de
Tel.: +49 212 5476913
Viber | WhatsApp: +49 173-2034066 | +49 177-5404270
Для вашего удобства, пожалуйста, сохраните телефонный номер в записную книгу телефона и позвоните или напишите нам бесплатно в WhatsApp, Viber или Telegram. Заявки, сделанные в выходные или праздничные дни, будут обработаны в первый рабочий день.


