Опрелость
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Опрелость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Опрелостью называется нарушение целости кожных покровов, образующих крупные складки. Опрелость развивается в результате раздражающего и длительного увлажняющего влияния продуктов кожной секреции (кожного сала, пота), а также трения соприкасающихся поверхностей кожи.
Проявляется опрелость в виде покраснения кожных складок (бедренно-мошоночной, межъягодичной, подмышечных, под молочными железами у женщин, у тучных людей в складках живота, иногда в заушных складках, между пальцами стоп и кистей).
В дальнейшем, если лечение не начато, в глубине складки формируются поверхностные трещины, происходит отслойка верхнего слоя эпидермиса (шелушение). В запущенных случаях наблюдаются болезненные кровоточащие изъязвления (эрозии) пораженной поверхности кожи, покрытые серым или бурым налетом. Пациент отмечает выраженное жжение, боль и зуд.
Продолжительная опрелость может превратиться в экзему, которая сопровождается обильными высыпаниями на теле с присоединением стрептококковой инфекции или дрожжеподобного грибка. При присоединении инфекции на месте опрелости образуется открытая гнойная рана. В межпальцевых промежутках и в межъягодичной складке на поврежденной поверхности часто развивается грибковая флора.
Опрелости могут появиться на коже взрослого человека, у лежачего больного, однако больше всего подвержена воспалению кожа новорожденных.
Разновидности опрелости
Опрелость бывает детской и взрослой. По характеру возникновения – инфекционной и неинфекционной.
Различают несколько стадий опрелости:
- легкая – небольшое покраснение без нарушения целостности кожи;
- средняя – на фоне покрасневшей кожи видны незначительные эрозии, микротрещины, иногда мелкие гнойники;
- тяжелая – кроме покрасневшей кожи и трещин видны участки эрозий, язвочки, эпидермис местами отслаивается. Практически всегда присоединяется инфекция, бактериальная или грибковая. Крайнее проявление тяжелой степени – микробная экзема, при которой поражения утяжеляются аутоиммунным процессом.
- мокнущие;
- диабетические, возникающие, главным образом, в паховых и бедренных складках, под молочными железами и в подмышечных впадинах;
- себорейные, возникающие за ушными раковинами, на шее, в подмышечных впадинах, паховых складках и в области пупка;
- стрептококковые;
- грибковые;
- под гипсом;
- между ягодицами;
- на стопах и ногах;
- пупочные.
Основная причина возникновения опрелости – повышенная влажность кожи в области естественных складок и воздействие раздражающих химических компонентов. Иными словами, для появления опрелости должны быть созданы благоприятные условия, повышающие уязвимость кожи даже при незначительном механическом воздействии (трении).
В кале присутствуют ферменты (протеаза и липаза), которые буквально разъедают кожу, поэтому при диарее опрелости нередко развиваются в течение нескольких часов.
Опрелость у новорожденных может появиться по разным причинам, например, из-за трения или постоянной влажности под подгузником. Но основной фактор – контакт кожного покрова с мочой и калом.
Аммиак, который образуется при расщеплении мочевины, оказывает раздражающее воздействие на нежную кожу ребенка.
Каловые массы отличаются кислой реакцией. Если же малыш страдает диареей, то это также приводит к появлению опрелостей.
Причины возникновения опрелостей у детей:
- некачественные подгузники;
- редкая смена подгузников;
- небрежное вытирание тела ребенка после водных процедур;
- слишком сильное укутывание младенца;
- высокая температура воздуха в помещении.
Еще один важный фактор – индивидуальные особенности детской кожи: если у младенца гиперчувствительная кожа, то риск опрелостей существенно возрастает.
- плохая вентиляция воздуха в области кожных складок;
- усиленное потоотделение;
- сахарный диабет и другие эндокринные нарушения;е
- избыточная масса тела, ожирение;
- непроизвольное мочеиспускание;
- аллергические реакции;
- инфекции кожи;
- геморрой;
- выделения из свищей и естественных анатомических отверстий у тяжелобольных пациентов;
- нарушение основных правил гигиены, недостаточное обсушивание складок кожи после купания.
К каким врачам обращаться при опрелости
Лечение осуществляет врач-дерматолог или врач общей практики амбулаторно. При появлении опрелости у ребенка следует обратиться к врачу-педиатру, в сложных случаях к лечению привлекается детский дерматолог.
Диагностика и обследования при опрелости
Диагноз ставят на основании клинической картины – по месту поражения и внешнему виду пораженных участков кожи. Учитываются жалобы пациента и данные объективного осмотра.
При необходимости с пораженной поверхности кожи берутся мазки для последующего бактериологического исследования.
Микроскопическое исследование окрашенного нативного мазка проводят при диагностике инфекционно-воспалительных заболеваний мочеполовых путей; легких; ЛОР-органов; глаз; кожи, мягких тканей и др. Возможно применение данного теста в качестве дополнительного исследования к посевам на анаэробную инфекцию.
Дифференциальный диагноз проводят с экземой, эритразмой, кандидамикозом, стрептодермией, эпидермофитией стоп, псориазом.
Что делать при опрелости
Основой лечения опрелостей у детей является поддержание кожи ребенка чистой и сухой. Требуется частая смена подгузников, обработка кожи только натуральными тканями (лучше хлопковыми) без лишнего трения. Следует давать ребенку полежать без подгузника при его смене. Необходимо исключить использование в зоне соприкосновения подгузника с кожей спиртосодержащих средств, присыпок.
Основные действия родителей при появлении раздражения или опрелостей на коже младенцев:
- оптимизация микроклимата в комнате – нельзя допускать перегрева ребенка;
- обработка поврежденных участков кожи;
- активное купание.
- ежедневно промывать естественные складки кожи с последующим их высушиванием с помощью прохладной струи воздуха (фена);
- проводить туалет кожи и складок после непроизвольных испражнений и мочеиспусканий;
- принимать воздушные ванны для складок кожи: лежать с руками, отведенными в стороны или верх, отводить ноги в сторону или выпрямлять их, выкладывать пациента на живот, прокладывать между пальцами ног или рук небольшие валики, чтобы пальцы были раздвинуты;
- исключить обработку складок вазелиновым, оливковым и другими маслами, поскольку они способствуют истончению кожи в ее складках;
- использовать для лежачих больных чистое и сухое постельное и нательное белье;
- как можно чаще менять памперсы при недержании мочи;
- отказаться от напитков и еды, способствующих возникновению аллергии;
- постараться устранить причины повышенного потоотделения;
- частые гигиенические ванны.
Важное условие успешного лечения опрелостей – устранение факторов, обусловливающих уязвимость кожных покровов, выполнение всех необходимых гигиенических требований.
Несколько раз в день после обработки моющими средствами, растворами антисептиков или отварами трав кожу в складках следует хорошо просушивать и обрабатывать присыпками, мазями или кремами, содержащими противовоспалительные, дубильные компоненты. Эффективны средства, содержащие цинк, борную и таниновую кислоты. На месте повреждения образуется плотная корка, после отпадения которой кожные покровы восстанавливаются.
С целью профилактики повторного появления опрелостей следует поддерживать чистоту кожи, следить за тем, чтобы она всегда оставалась сухой. Возможно применение косметических масел, детского крема, уменьшающих трение кожи в области складок, или присыпок, обеспечивающих поглощение скопившейся влаги.
Лечение первой стадии опрелости сводится к следующему:
- регулярное очищение кожи больного;
- проведение воздушных ванн;
- сбалансированное питание для снижения потоотделения, причем вся еда и напитки не должны быть горячими;
- проведение лечения сопутствующих и хронических заболеваний для улучшения общего состояния больного.
На этапе лечения опрелостей второй стадии необходимо подключить медикаментозные препараты:
- для уменьшения воспаления применяют препараты антисептического действия, например, салициловую кислоту или фурацилин;
- для улучшения регенерационных процессов следует применять мази с витаминами группы B;
- антигистаминные препараты помогают снять зуд.
В ряде случаев могут потребоваться рентгенотерапия и ультрафиолетовое облучение.
Необходимо помнить, что места опрелостей очень болезненны, поэтому при обработке их ни в коем случае нельзя тереть, а только промакивать или обмывать струей воды или антисептического раствора.
- Беляева И.А. Современные рекомендации по уходу за кожей новорожденного: традиции и инновации (обзор литературы) // «РМЖ». – 2018. – №2. – С. 125-128.
- Устинов М.В. Эмпирическая терапия воспалительных поражений кожи крупных складок // «РМЖ». – 2016. – №14. – С. 945-948.
- Родионов А.Н. Грибковые заболевания кожи: руководство для врачей (2-е изд.) // – СПб, 2000. – 288 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Натёрла кожу между ног
Сегодня долго ходила, натерла во время ходьбы кожу между ног, да ещё и жара, пот, прямо разъело всё. Сейчас приняла душ, всё равно щиплет между ног. Чем можно помазать, чтобы прошло?
детским кремом от опрелостей , мне помогает
Как можно натереть кожу между ног?
Попробуй не др**ить и мозоли пройдут.
Я мажу тем, что под мышками.. мужской как его. Много бегаю и если вес выше 90кг то бывает такое. Помазал и норм.
Я одной на работе подул а все подумали другое, вот как так!
Крахмалом присыпайте периодически,чтобы не натиралось.
Тёмная кожа
Темная кожа между ног
потемневшая кожа в области подмышек и .
дряблая кожа между ног
Кожа между ног
Когда много ходишь в жару можно надеть обрезанные,как шорты, колготы капроновые и ничего не натрет.
Есть специальные бандалетки, они как подвязки для чулков выглядят
Как можно натереть половые губы? Как?
Они анатомически между собой не трутся при ходьбе. Это невозможно.
Но разводка хорошая. Многие повелись.
Совершенно верно, только спреем
После душа мирамистином промыть,потом на сухую кожу детской присыпкой(в ней цинк).ну и хотя бы дома шорты одевать,чтоб поджило
Эх да ты прям жирная какая. Худеть надо и натирать ляхи не будешь
Тонким слоем любой гормональный крем, чтобы снять воспаление. А потом то, что уже писали выше – присыпки, дезодорант, обрезанные колготки, бандальетки и др.
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
Мазью Радевит помажьте, она хорошо снимает воспаление и заживляет, от нее кожа быстро восстановится. На будущее советую в брюках ходить, тогда ничего не будет натираться
Вибрации в промежности
Можно ли отказаться от прививки?
После ковида воняют все духи
Как нормализовать стул?
Девушка с шизофренией
Гудит голова
Мне постоянно плохо..
Грыжа межпозвоночная
Как помочь девушке бросить вредную привычку?
Вакцины от Covid-19 вызывают бесплодие. У меня есть доказательства
Почему женщин бесят женщины, якобы безосновательно уверенные в своей красоте?
Кто как перенёс омикрон?
Пивной женский алкоголизм
Вакцинация от Ковид и бесплодие
Как избавиться от запора?
Чему больше всего вы уделяете внимания, заботясь о своем здоровье?
Грыжа межпозвоночная
Что есть с таким же эффектом от варикоза
Чтобы похудеть надо постоянно сидеть голодной
Девушка с шизофренией
Выбор редакции
Чему больше всего вы уделяете внимания, заботясь о своем здоровье?
Вылезла вена на ноге. Это почему так?
Вакцина от ковида
- Малыши
- Дети от 3 до 6 лет
- Дети от 7 до 12 лет
- Подростки
- Детское питание
- Здоровье и развитие
- Детские сады и школы
- Имена
- Детские пособия
- Развлекательный портал
- Форумчане о форумчанах
- Блог форума
- Общение с модераторами
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы, частично или полностью опубликованные с помощью сервиса Woman.ru. Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование владельцами сайта Woman.ru. Все материалы сайта Woman.ru, независимо от формы и даты размещения на сайте, могут быть использованы только с согласия владельцев сайта.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс. Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.) на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2022 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
Главный редактор: Воронцева О. А.
Контактные данные редакции для государственных органов (в том числе, для Роскомнадзора):
Как убрать раздражение в интимной зоне
Ни одна женщина не застрахована от появления чувства дискомфорта в интимной зоне. Это ощущение может присутствовать совсем недолго и быть сравнительно легким, но иногда оно способно серьезно ухудшить качество жизни и негативно отразиться на общем самочувствии.
В таких случаях важно определить причину дискомфорта, чтобы точно знать, как убрать раздражение в интимной зоне.
Когда может появиться раздражение в интимной зоне
Причиной раздражения в интимной зоне могут стать самые разные обстоятельства. Даже привычные действия, которые на первый взгляд не несут в себе никакого риска, способны привести к появлению чувства дискомфорта. Наиболее распространенные случаи, когда женщина может испытывать раздражение в самой деликатной зоне:
- после бритья. Удаление нежелательных волос с помощью бритвы часто приводит к микротравмам. Такие ранки становятся входными воротами для болезнетворных возбудителей, и в результате инфицирования развивается раздражение. Особенную опасность в этом плане представляет станок с затупленными лезвиями. В этом случае вероятность возникновения порезов и инфицирования существенно возрастает.
Еще один фактор риска, относящийся к бритью, – использование неподходящего средства, облегчающего удаление нежелательных волос (например, мыла или геля для душа); - после интимной близости. Интимная близость в некоторых случаях сама по себе становится причиной раздражения вследствие травмирования слизистой оболочки этой деликатной зоны. Но наиболее часто раздражение развивается при недостаточном выделении смазки и сухости слизистой, при использовании лубрикантов с ароматизаторами или если применяются средства контрацепции (свечи, вагинальные таблетки, презервативы с ароматизированным лубрикантом и пр.), к которым у женщины повышенная индивидуальная чувствительность или есть аллергия;
- после приема антибиотиков. Во многих случаях невозможно обойтись без антибактериальной терапии. Но эти препараты не умеют различать вредные и полезные бактерии и с одинаковой силой наносят удар и по первым, и по вторым. Однако для женского здоровья очень важную роль играет микрофлора интимной зоны, которая состоит из множества видов полезных бактерий. При снижении их количества в составе микрофлоры начинают преобладать другие микроорганизмы, в частности грибы кандида, которые способны спровоцировать воспаление и сильный дискомфорт в интимной зоне.
Как убрать раздражение
При появлении признаков раздражения в интимной зоне (жжение, зуд, боль) следует обратиться к врачу. Только специалист и только на основании результатов обследования сможет выявить причину этих симптомов и назначить лечение, если в нем есть необходимость. До визита к врачу можно предпринять самостоятельные действия по облегчению дискомфорта, например наложить умеренный холод на интимную область. Охлажденная влажная ткань, приложенная к деликатной зоне, может помочь облегчить раздражение. Перед использованием компресса следует провести интимную гигиену. Вода должна быть приятно прохладной, а банное мыло или другие средства, не предназначенные для интимной зоны, следует исключить.
Тантум® Роза при раздражении в интимной зоне
Одновременно с лечением, которое назначил врач, по его рекомендации можно использовать Тантум® Роза. Этот препарат может помочь облегчить проявления раздражения и улучшить общее самочувствие женщины. Уже через 20 минут 1 после применения Тантум® Роза наблюдается снижение боли, зуда и жжения, а после трехкратного использования препарата 1 состояние интимной зоны значительно улучшается. Особенностью Тантум® Роза является то, что препарат оказывает воздействие только на болезнетворные микроорганизмы и никак не влияет на здоровых представителей микрофлоры интимной зоны 2 . Это положительно сказывается на ее составе и позволяет снизить активность патогенных микробов. Тантум® Роза может применяться женщинами любого возраста и во время беременности и кормления грудью 3 , когда здоровье нуждается в особо бережном отношении.
Обзор средств для защиты кожи от натирания

Наступило долгожданное лето! В столице и по области, а также во множестве других регионов отменили режим самоизоляции и пропусков. Можно наконец-то насладиться погодой и выйти на прогулку. В парках заработали фонтаны, открылись магазины и кое-где даже летние кафе! Солнце греет так, что легко можно вообразить себя на каком-нибудь курорте.
Однако, пока мы мечтали о летнем тепле, мы не думали о связанных с ним проблемах. Не только “зной, да пыль, да комары, да мухи..”, как писал А.С.Пушкин, нам докучают. Большинство женщин, да и многие мужчины в жару сталкиваются с неприятной проблемой – натирание кожи между бёдер.
Сколько советов и лайфхаков можно найти в сети Интернет и услышать от подруг! Кому-то помогает одно, кому-то другое… Посмотрим на все варианты.
Как избежать натёртостей между бёдер?
Плюсы: нижнее бельё с удлинёнными штанинами очень эффективно защищает кожу внутренней поверхности бедра.
Минусы: как только кожа вспотеет, присыпка скатывается, забивается в складки и перестаёт выполнять свою функцию.
Минусы: дерматологи не советуют использовать сильные антиперсперанты слишком часто, а слабые дезодоранты не эффективны для защиты кожи от натирания.
Плюсы: защищают кожу также, как панталоны и велосипедки, но более комфортны в жару и выглядят пикантно.
Плюсы: подходят всем, безопасны для кожи, могут использоваться ежедневно, многоразовые, отлично защищают кожу от натирания между бёдер и не только там.
Минусы: не подходят людям с аллергией на силикон; могут служить долго при правильном использовании и уходе.
Что делать, если появились натёртости на внутренней стороне бёдер?
Если вы беспечно забыли защитить кожу внутренней поверхности бедра, а день выдался жарким, и уже через пару часов появилась краснота и раздражение. Ходить стало невозможно – каждый шаг причиняет мучения. Не паникуйте! Действуйте оперативно при первом же дискомфорте, и с проблемой удастся справиться.
- Вымойте кожу прохладной водой и насухо вытрите полотенцем.
- Нанесите на раздраженные участки заживляющий крем с цинком, например Детский Таму-Таму.
- По возможности переоденьтесь во что-то удобное, что не даст бёдрам соприкасаться, пока кожа полностью не заживёт.
- Впредь держите под рукой упаковку защитных патчей НюПлайн.

Мозоли на ногах
Ещё одна неприятность, которая докучает в любое время года, но летом особенно – мозоли от обуви.
Почему именно летом подобные проблемы так обостряются? Всё просто – виновата жара. Кожа потеет и начинает воспаляться в местах трения куда быстрее. Ну а новые летние туфли и даже босоножки редко когда не требуют разнашивания. Почти всем видам обуви нужно время, чтобы сесть по ноге. А пока этого не случилось неприятностей не избежать. Хотя почему “не избежать”? Можно ведь заранее подстраховаться и не надевать новую обувь на голую ногу, а использовать капроновые следки. А патчи НюПлайн держать под рукой, чтобы защитить пятку или пальцы ног, если потребуется.
Натёртости от белья
Так же как с мозолями от обуви, летом мы страдаем от натирания кожи нижним бельём чаще, чем в любой другой сезон. Причина всё та же – жара, повышенное потоотделение.
Увы, не все могут себе позволить удобное бесшовное бельё без косточек и жесткой поддержки.
Тут тоже помогут патчи НюПлайн. Благодаря пластичной трикотажной основе они принимают форму тела и могут использоваться везде, где нужна защита кожи от трения.
В наборе с патчами вы найдёте трафарет. Используйте его, чтобы вырезать патч нужной формы и размера для каждой части тела.
Паховая эпидермофития – симптомы и лечение
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин “микоз крупных складок тела” (Tinea cruris) [1] .
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность (поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате);
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга; (повышенная потливость); ;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность [2] .
Паховая эпидермофития является распространённым заболеванием. Например, США пациенты с этой патологией составляют до 10-20 % всех посещений дерматологов [3] . Мужчины болеют в три раза чаще, чем женщины. Наиболее часто заболевание отмечается у военнослужащих, заключённых и спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом в вялотекущий хронический процесс в случае отсутствия лечения.
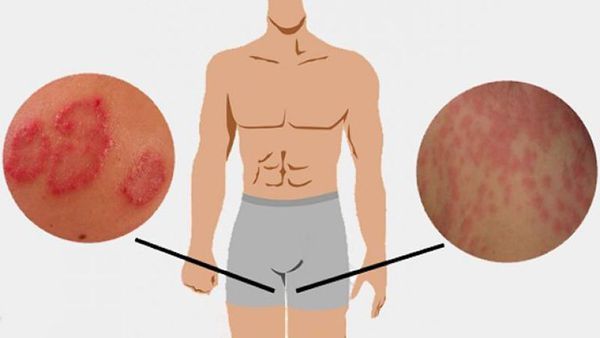
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью. Вследствие быстрого периферического роста формируются обширные очаги до 10-15 см в диаметре.
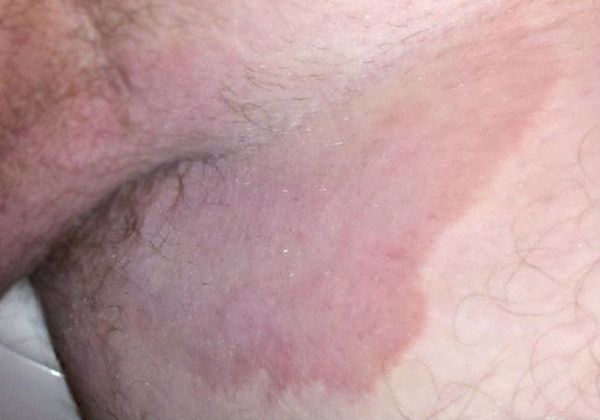
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи [7] .
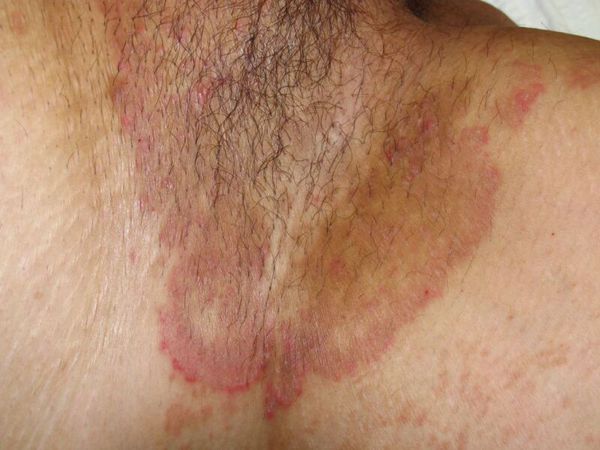
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдается. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке и в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Примерно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
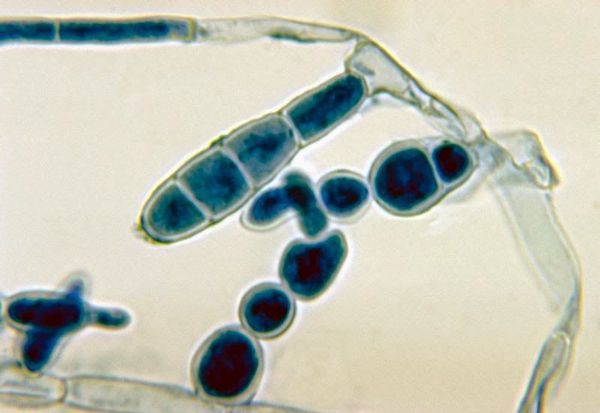
После внедрения гриб прорастает в виде ветвистого мицелия. Если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции и ммуноглобулина A ) [5] .
Дерматофиты (грибки) содержат молекулы углеводной стенки (β-глюкан). Эти молекулы распознаются рецепторами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты [6] .
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как “эпидермофития паховая”, код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов. Длится в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности. Продолжается от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- Переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант.
- Самопроизвольное излечение — наступает в редких случаях.
- Бессимптомное носительство — может наблюдаться изначально и без стадии клинических проявлений. Представляет опасность в эпидемиологическом плане [8] .
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация ( утолщение кожи, усиление её рисунка и нарушение пигментации) , возникающая от расчёсов при сильном зуде. Процесс напоминает ограниченный атопический дерматит [8] .
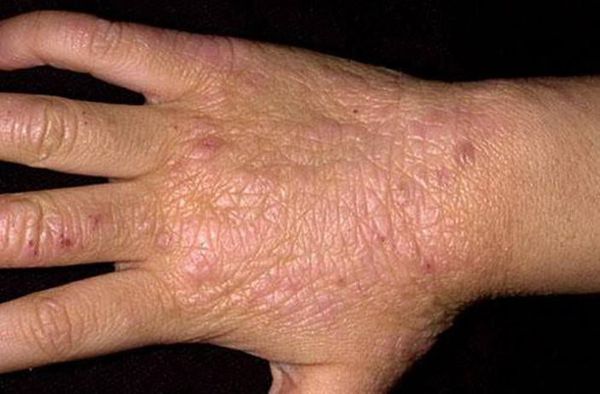
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становиться атипичной [9] . Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований [10] .
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15 % раствором едкой щёлочи (КОН). С помощью этого исследования можно выявить мицелий и споры гриба [11] . Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15 % случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро. Позволяет определить вид возбудителя и его чувствительность к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
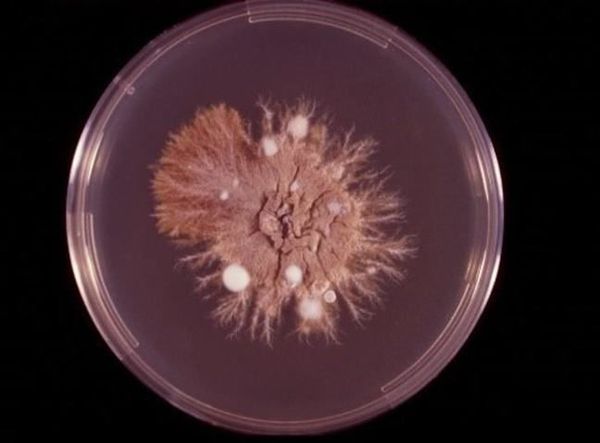
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР) [12] . Это самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
-
— хронически протекающее заболевание кожи, вызванное бактерией Corynebacterium minutissimum.
- Опрелости (интертриго, интертригинозный дерматит) — дерматит от механического раздражения кожи за счёт трения соприкасающихся складок тела.
- Стрептококковое интертриго — серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в складках кожи. Ч асто возникает у детей и взрослых с ожирением.
- Ограниченный нейродермит — поражение кожи нейроаллергического типа с развитием очагов высыпаний и выраженным зудом , который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки.
- Кандидоз складок — поверхностное поражение кожи, вызванное грибками рода Candida. Чаще возникает у больных с сахарным диабетом.
- Чёрный акантоз — гиперпигментация кожных покровов. С вязан с ожирением.
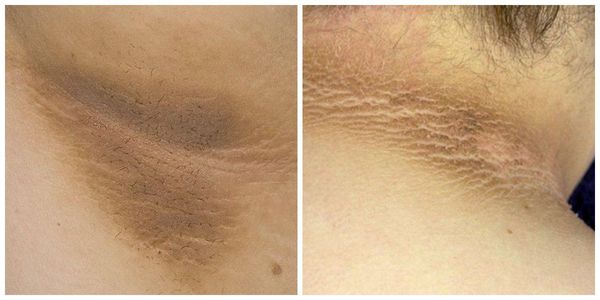
- Гистиоцитоз Х у детей — генетически обусловленное заболевание, которое характеризуется образованием специфических клеточных гранулём в различных органах и тканях. Часто проявляется кожными высыпаниями.
- Аллергический дерматит крупных складок. Возникает вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах.
- Инверсионный псориаз складок. при его локализации в складках кожи.
- Доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли. Это наследственный буллёзный дерматоз [8] .
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- Этиотропное лечение — п рименение средств, направленных на устранение причины болезни : фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы).
- Патогенетическое лечение — м ероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни.
- Симптоматическое лечение — применение препаратов, влияющих на объективные и субъективные симптомы заболевания [8] .
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 1-2 дней; , водный раствор 1 % — 1-2 раза в сутки наружно в течение 1-2 дней; , раствор — 1-2 раза в сутки наружно в течение 2-3 дней;
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон — 2 раза в сутки наружно в течение 7-10 дней;
- изоконазол нитрат + дифлукортолон валерат — 2 раза в сутки наружно в течение 7-10 дней;
- клотримазол + бетаметазон, крем — 2 раза в сутки наружно в течение 7-10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве “примочки” и комбинированные антибактериальные препараты [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 2-3 дней;
- натамицин + неомицин + гидрокортизон, крем — 2 раза в сутки наружно в течение 3-5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем — 2 раза в сутки наружно в течение 3-5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
-
100 мг — 1 раз в сутки в течение 14 дней; 250 мг — 1 раз в сутки в течение 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновению рецидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтиранием влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекомендуется обтирать кожу 2 % салициловым или 1 % таниновым спиртом с последующей присыпкой 10 % борной пудрой, амиказолом, певарилом, батрафеном, толмиценом [8] .
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Опрелость в паху у мужчин
Опрелость является одним из самых распространенных поражений кожи.
Это воспаление ее тканей, имеющее неинфекционный характер.
У мужчин опрелость чаще всего возникает в области паха.
Каковы возможные причины опрелости в паху у мужчин?
Появление опрелости может быть связано с ношением синтетического белья в жаркую погоду.

Неблагоприятное воздействие на кожу при этом может усугубляться повышенной потливостью на фоне избыточной массы тела.
В таком случае происходит мацерация кожных покровов с их последующим раздражением и развитием воспаления.
Опрелость и зуд в паху могут появляться в связи с аллергической реакцией на те или иные компоненты синтетических моющих средств (стиральный порошок для белья, мыло, гель для душа и т.д.).
Возникновению воспалительной реакции способствует ношение тесного нижнего белья.
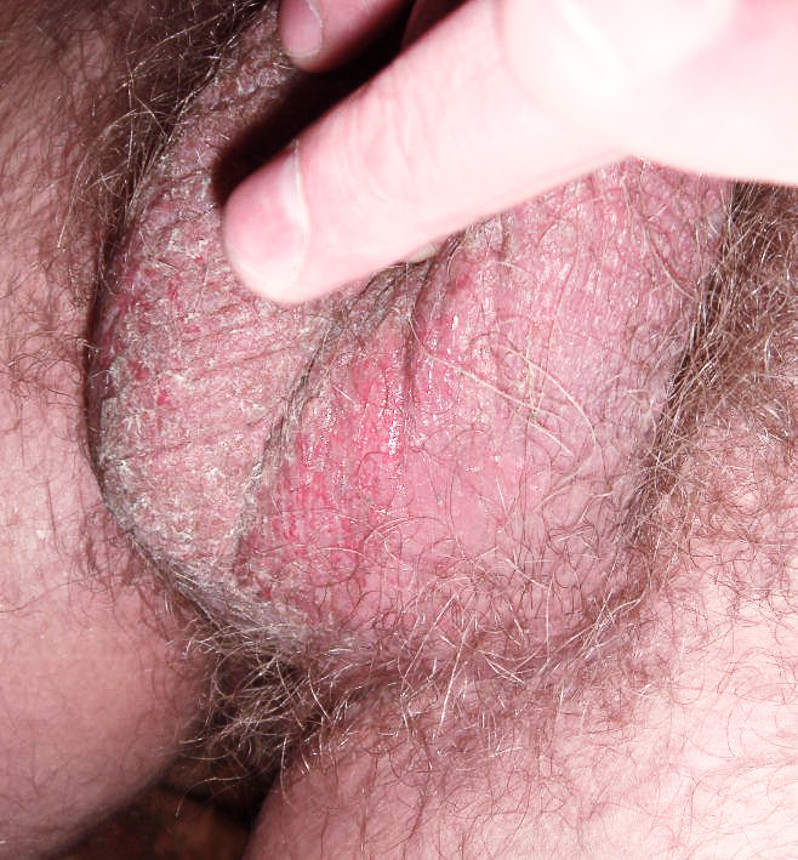
Появление опрелости в паху может быть вызвано:
-
и ее раздражающим воздействием на кожу,
- недостаточным высушиванием кожи после купания,
- низким уровнем интимной гигиены,
- ношением плохо проветриваемой одежды из воздухонепроницаемых материалов.
Каковы симптомы опрелости в паху у мужчин?
При поражении легкой степени на коже в области гениталий и внизу живота обнаруживаются очаги покраснения и раздражения, отмечается их зуд, иногда жжение.
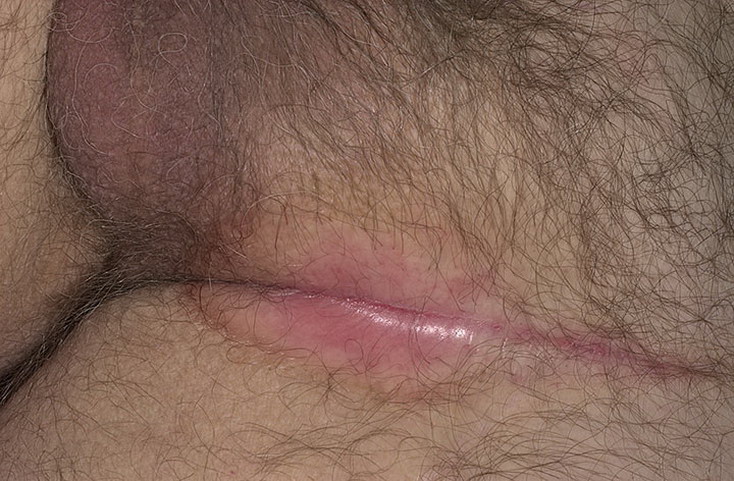
При прогрессировании воспаления и отсутствии принятия лечебных мер на коже могут образовываться язвы, трещины.
При присоединении неспецифической микрофлоры к клинической картине добавляются явления пиодермии.
При дальнейшем прогрессировании и усугублении патологии глубина поражения тканей увеличивается.
Язвы и трещины становятся более глубокими и длительно не заживают.
Язвенные элементы и трещины могут кровоточить и покрываться гнойными выделениями.

Сыпь и зуд в паху в большинстве случаев являются симптомами, которые указывают на развитие инфекционного патологического процесса.

О причинах появления
опрелостей в паху у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматовенеролога | 900.00 руб. |
Лечение опрелости в паху
проводится у врача-дерматолога, его схема зависит, в первую очередь, от интенсивности клинического проявления болезни.
Прежде всего, должен быть устранен фактор, спровоцировавший развитие воспаления тканей.
Важное значение имеет соблюдение достаточной интимной гигиены.
Оно предполагает регулярное подмывание с использованием неаллергенных косметических средств.
Достаточное высушивание кожи после водных процедур.
А также ношение нижнего белья из натуральных («дышащих») тканей.
С целью купирования местных воспалительных реакций назначается обработка кожи препаратами наружного действия.

Для этого используют растворы антисептиков, действующие на ткани антимикробно, противовоспалительно и вяжуще.
В программу лечения опрелостей включают использование мазей, оказывающих подсушивающий и регенерирующий эффект (цинковая мазь, паста Лассара и др.).
Применение присыпок улучшает состояние тканей благодаря их подсушивающему и бактерицидному действию.
Хороший лечебный эффект оказывает обработка кожи кремами «Бепантен», «Декспантенол».
Так как они эффективно стимулируют репарацию и заживление тканей, ускоряя разрешение воспалительного процесса, снимая зуд, боль и раздражение, смягчая и успокаивая кожу.
Опрелость в паху с грибковым поражением лечится местными противомикробными средствами в комбинации с наружными противомикотическими препаратами (кремами и мазями) – клотримазол и др.
Ускоряют заживление кожи и разрешение воспаления, повышают местный тканевой иммунитет физиотерапевтические процедуры (УФ-облучение и др.).
При тяжелых поражениях кожи местное лечение сочетают с системной антибактериальной или противогрибковой фармакотерапией.
Проводят иммунокоррекцию с помощью иммуномодулирующих средств, повышают неспецифическую резистентность организма витаминно-минеральными комплексами и т.д.
При возникновении опрелостей в паху у мужчин, обращайтесь к грамотным дерматовенерологам.


