Перелом ладьевидной кости

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
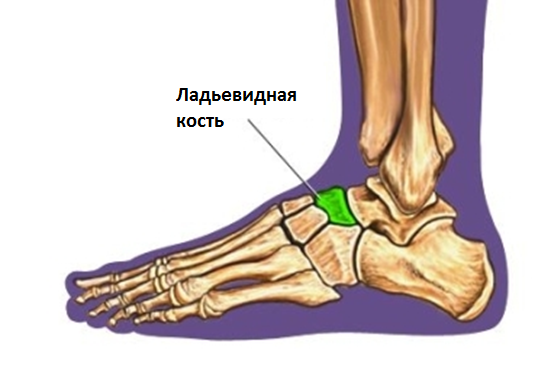
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
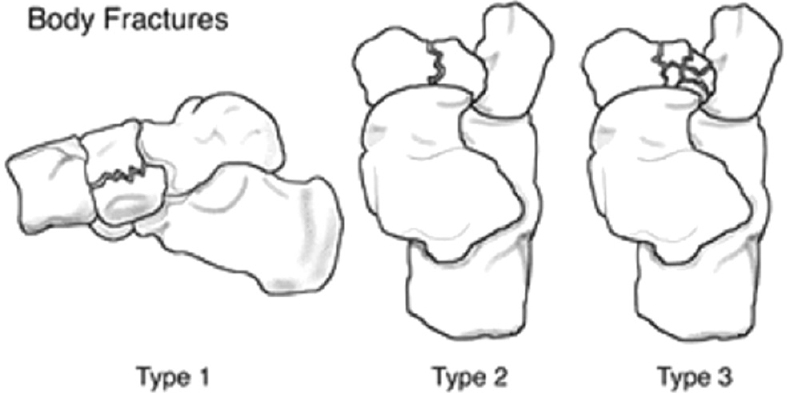
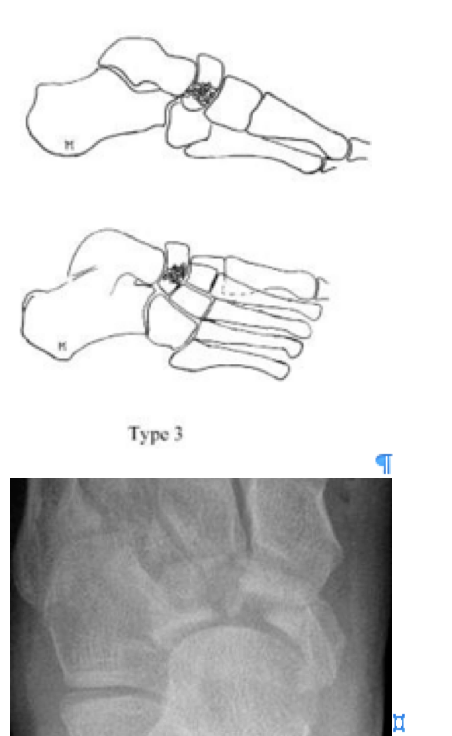
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
Классификация переломов ладьевидной кости Sangeorzan.
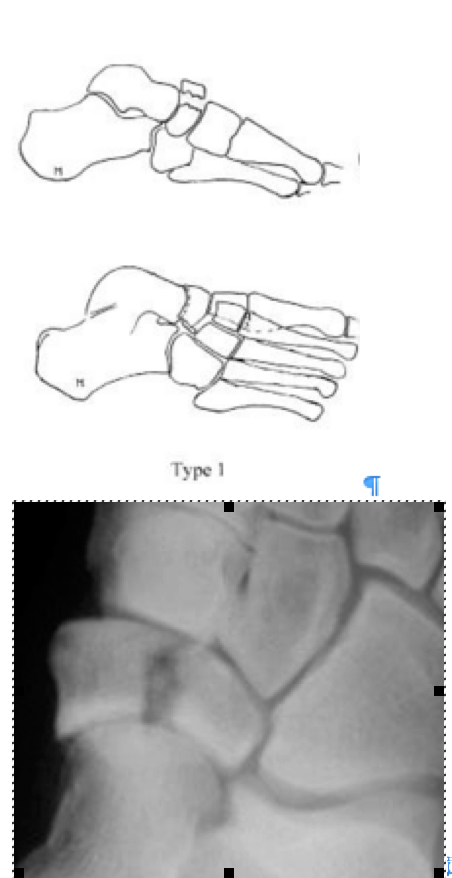
Поперечный перелом тыльной части
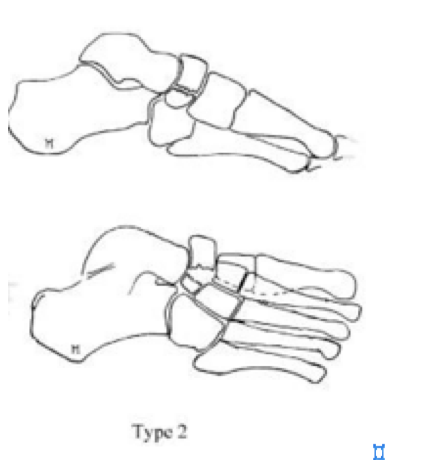
Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы
Центральный и латеральный оскольчатый, импрессионный перелом.
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
Симптомы перелома ладьевидной кости.
-Тупая, ноющая боль в среднем отделе стопы
-Боль при пальпации
-Часто, полная амплитуда движений
Диагностика перелома ладьевидной кости.
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
Лечение перелома ладьевидной кости.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс – переломы ладьевидной кости.
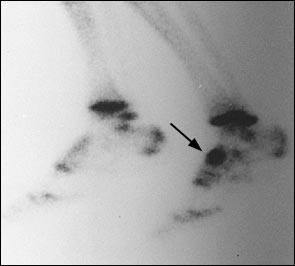
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
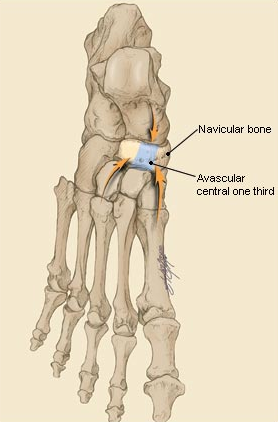
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
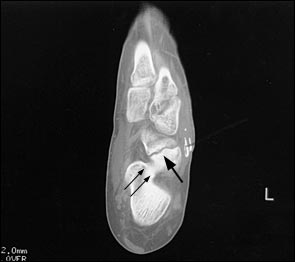
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип – изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Переломы ладьевидной кости

Любая травма области лучезапястного сустава должна быть оценена врачом травматологом, так как переломы мелких костей могут быть ошибочно расценены пациентом как ушиб. Но последствия перелома ладьевидной кости руки могут быть очень серьезными (см. пояснение в тексте).
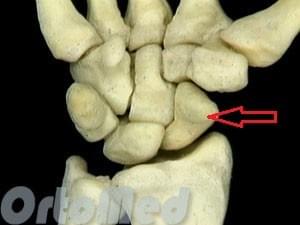
Ладьевидная кость является одной из мелких костей запястья. Из всех костей в запястья, переломы ладьевидной кости являются наиболее распространенными. Ладьевидная кость – небольшая кость запястья на стороне большого пальца (с лучевой стороны).
Запястье состоит из восьми мелких костей, известных как кости запястья. Кости запястья образуют два ряда по четыре кости в каждом, которые располагаются между пястными костями и костями предплечья (лучевой и локтевой). Ладьевидную кость можно пропальпировать в области “анатомической табакерки». Эта точка расположена между сухожилиями длинного разгибателя большого пальца и длинной отводящей мышцы.

Анатомия лучезапястного сустава и костей запястья является чрезвычайно сложной, вероятно, самой сложной из всех суставов организма человека. Суставы и кости запястья позволяют нам совершать разнообразные движения во всех плоскостях. В то же время, связки запястья должны обеспечивать прочность суставов.
Одна из причин, что запястье настолько сложно то, что каждая небольшая кость образует соединение с соседними костями.
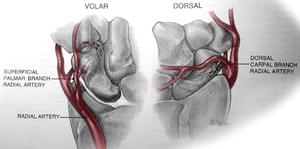
Ладьевидная кость имеет плохое кровоснабжение. Проксимальный полюс (ближе к предплечью) при переломах остается без кровоснабжения. Ввиду этого очень важна ранняя диагностика подобных переломов кисти.
Причины переломов ладьевидной кости руки
Переломы ладьевидной кости, как правило, вызваны падением на вытянутую руку. Так же при аналогичном падении часто происходит перелом дистального отдела лучевой кости. Переломы ладьевидной кости происходят у людей всех возрастов, включая детей. Травма часто происходит во время занятий спортом или дорожно-транспортного происшествия. У мужчин в возрасте от 20 до 30 лет чаще всего происходит перелом ладьевидной кости руки по той или иной причине.
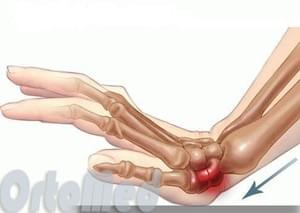
Некоторые исследования показали, что использование «защиты» во время катания на роликах, сноуборде, горных лыжах, коньках уменьшает вероятность перелома костей запястья и лучевой кости.
Симптомы переломов ладьевидной кости
Переломы ладьевидной кости вызывают:
- Боль и отек в области «анатомической табакерки» у основания большого пальца. Боль может быть очень интенсивной при движениях, пальпации или при попытке захвата чего-либо;
- Ограничение движений в кисти, но они могут быть замаскированы болью и при осмотре очень тяжело определить объем движений;
- Крепитация отломков (хруст сломанных фрагментов кости);
- Кровоизлияние вокруг запястья.
Если запястье не деформировано (как при переломах лучевой кости со смещением), это еще не значит, что нет перелома мелких костей запястья. В некоторых случаях, боль не сильная и может быть ошибочно принято за ушиб, повреждение связок.
Любая боль в запястье, которая не проходит в течение дня после травмы может быть признаком перелома.
Диагностика переломов ладьевидной кости
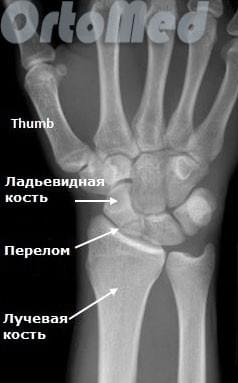
Очень важно диагностировать перелом ладьевидной кости как можно раньше, поскольку значительная часть ладьевидной кости имеет плохое кровоснабжение и перелом может не срастись, или наступить некроз фрагмента кости (некровоснабжаемый фрагмент погибает), а это ведет к серьезным отрицательным последствиям (ограничение движений в лучезапястном суставе).
Первым и обязательным диагностическим моментом является рентгенография поврежденного участка конечности. Чаще всего рентгенография ясно показывает характер перелома ладьевидной кости.
В некоторых случаях, когда по рентгенограмме тяжело определить соотношение отломков назначается компьютерная томография лучезапястного сустава. При таком исследовании можно трехмерно увидеть поврежденную кость, что поможет в определении тактики оперативного лечения перелома.
Если перелом ладьевидной кости происходит без смещения отломков, то линию перелома на рентгенограмме можно и не увидеть. Поэтому очень важно при любой травме кисти выполнить шинирование на 10 дней. На 10 день повторить рентгенограммы кисти и, если перелом все же был, он станет четко просматриваться. Ну а далее выполняют соответствующие лечебные мероприятия (см. раздел лечение переломов ладьевидной кости).
Осложнения переломов ладьевидной кости
Артроз: Если перелом ладьевидной кости не лечить, то часто происходит несращение. Иногда, даже при правильном лечении, может наступить несращение перелома из-за плохого кровоснабжения. Со временем, нефизиологичное движение костных фрагментов может привести к нарушению соотношения суставных поверхностей в запястье и последующему артрозу.
Асептический некроз: Часть ладьевидной кости может некротизироваться (отмирает) из-за отсутствия кровоснабжения, что приводит к выраженному нарушению движений кисти, боли. Переломы в проксимальных одной трети кости, со стороны ближайшего к предплечью, более подвержены этим осложнениям. Асептический некроз становится, виден на рентгенограмме только через несколько месяцев после травмы, но это уже слишком поздно. Вот почему травмы кисти должны быть оценены врачом.
Консервативное лечение переломов ладьевидной кости
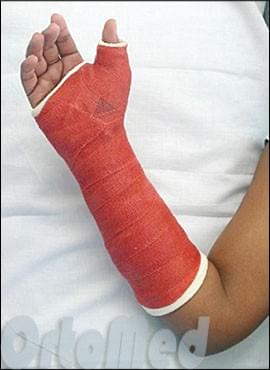
План лечения перелома ладьевидной кости будет зависеть от тяжести перелома, состояния здоровья пациента, уровня активности и желания скорейшего восстановления.
Если перелом без смещения, то лечение выполняется без хирургического вмешательства. Как правило, это требует приведения иммобилизации (гипсования) лучезапястного сустава и первого пальца с небольшим отведением в течение 2 месяцев, пока перелом срастается. В некоторых случаях, пациенты с переломами без смещения просят выполнить операцию, чтобы уменьшить время иммобилизации и скорейшему восстановлению функции кисти. Такой подход по-прежнему несколько спорный среди хирургов-ортопедов.
Перелом нижней трети ладьевидной кости (ближе к пальцам)
Переломы нижней трети ладьевидной кости обычно срастаются в течение 4-6 недель при условии правильной иммобилизации (гипсовании). Эта часть ладьевидной кости имеет хорошее кровоснабжение, поэтому проблем с несращением, как правило, нет.
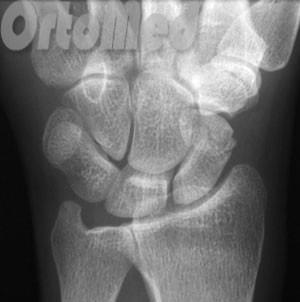
Перелом верхней трети ладьевидной кости (ближе к предплечью)
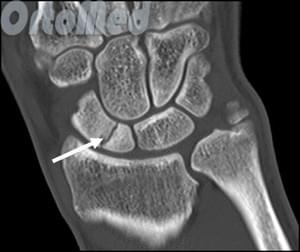
Если перелом ладьевидной кости происходит в средней трети (талии) или ближе к предплечью (проксимальный полюс), сращение происходит сложнее. Эти области ладьевидной кости плохо кровоснабжаются.
Время сращения зависит от возраста, кровоснабжения кисти, обмена веществ, поэтому необходимо периодическое наблюдение врача, выполнение этапных рентгенограмм или компьютерной томографии для определения сращения перелома.
Если имеется смещение отломков, присутствует риск асептического некроза, то рекомендуется хирургическое лечение перелома.
Хирургическое лечение переломов ладьевидной кости
Целью оперативного лечения является стабилизация перелома ладьевидной кости, что способствует скорейшему восстановлению кровоснабжения отломка и сращению перелома.

Операция обычно выполняется в амбулаторных условиях с использованием либо региональной анестезии (блок нерва плечевого сплетения) или местную. Во время операции устраняется смещение костных фрагментов и выполняется их фиксация имплантатом (винтом) для стабилизации. Во время операции выполняются рентгенограммы для подтверждения восстановления анатомии кости и правильной фиксации отломков. В большинстве случаев, используют один винт для стабилизации костных отломков.
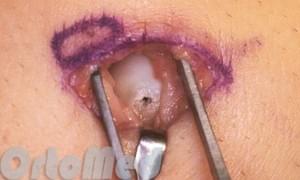
Разрез может быть выполнен на ладонной или тыльной стороне запястья. Где врач будет выполнять хирургический разрез и насколько он будет велик зависит от того, в какой части ладьевидной кости имеется перелом. Чаще всего свежие переломы фиксируются винтом через разрез в 3-5 мм,т.к. смещение устраняется достаточно легко и не нужно выполнять большой разрез для открытого доступа к кости.

Если перелом застарелый и сросся в неправильном положении, необходим достаточный разрез для выполнения остеотомии (искусственного перелома) сросшегося фрагмента, чтобы воссоздать правильную анатомию и фиксировать кость винтом.
В основном хирурги-ортопеды фиксируют отломки винтами:
- Этот способ фиксации намного надежнее спиц, т.к. винт погружается полностью в кость;
- Возможна ранняя разработка движений в лучезапястном суставе.
В случаях, когда кость ломается на более чем две части, используется костный трансплантат. Костный трансплантат – это синтетический аналог костной ткани, который помещается вокруг сломанной кости и используется для стимуляции заживления костной ткани. Он увеличивает производство костной ткани. Либо же трансплантат может быть взят из лучевой кости предплечья, гребня подвздошной кости.
Осложнения после операций
Несращение и асептический некроз
Даже после своевременной и правильной фиксации отломков во время операции после перелома ладьевидной кисти руки бывают несращения, это напрямую зависит от особенностей организма и кровоснабжения кости. Так же на это может повлиять несоблюдение рекомендаций пациентом.
Если перелом не срастается, то рассматривается вариант, с перемещением костного трансплантата, как упоминалось выше. Например, использование особого вида костного трансплантата с собственным кровоснабжением (васкуляризации трансплантата).
Артроз
Со временем, несращение, сращение в неправильном положении и аваскулярный некроз ладьевидной кости могут привести к артрозу запястья. Симптомы артроза включают в себя:
- Боли в запястье
- Снижение диапазон движения запястья
- Боль при подъеме какого либо предмета или захвате.
Реабилитация после лечения
Не важно какой вид лечения выполняется, существуют определенные временные рамки для сращения перелома ладьевидной кости. И это время пациент должен избегать:
- Любые физические нагрузки на поврежденную кисть
- Не участвуйте в контактных видах спорта
- Избегайте мероприятий с риском падения на руку (например, катание на роликовых коньках, прыжки на батуте)
У некоторых пациентов отмечается тугоподвижность в лучезапястном суставе после переломов ладьевидной кости. Это типично, когда иммобилизация была необходима в течение длительного времени или когда перелом требовал более обширного хирургического вмешательства.
Очень важно правильно и упорно заниматься разработкой всех движений в суставе после завершения иммобилизации. Иначе полный объем движений никогда не восстановится. Заниматься лучше с врачом ЛФК.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Переломы костей кисти
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть. Переломы костей кисти включают переломы запястья, пястных костей и фаланг пальцев. Сопровождаются отечностью кисти и болью в месте перелома. Диагноз устанавливает травматолог на основании результатов рентгенографии. Лечение заключается в иммобилизации кисти до срастания места перелома. По показаниям возможно проведение остеосинтеза. При несрастающихся переломах и образовании ложного сустава может потребоваться артродез.
МКБ-10

Общие сведения
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть.
Анатомия
Кисть состоит из 27 костей, которые подразделяются на группу костей запястья, группу пястных костей и группу костей фаланг пальцев. Восемь коротких губчатых костей запястья располагаются в два ряда (по четыре кости в каждом ряду). Верхний ряд, если идти от V пальца к I, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей, нижний – из крючковидной, головчатой, трапециевидной и многоугольной. Три кости верхнего ряда запястья (кроме гороховидной) соединяются с лучевой костью, образуя лучезапястный сустав. Кости нижнего ряда запястья сочленяются с длинными трубчатыми пястными костями, а те, в свою очередь, соединяются с костями проксимальных (расположенных ближе к телу) фаланг пальцев.
Классификация
Выделяют три группы переломов костей кисти:
- переломы костей запястья (возникают достаточно редко);
- переломы пястных костей (встречаются чаще);
- переломы костей фаланг пальцев (возникают очень часто).
Переломы костей запястья
Этот вид переломов костей кисти встречается в травматологии нечасто. В силу некоторых анатомических особенностей строения кисти самыми распространенными в этой группе являются переломы ладьевидной кости. Реже встречаются переломы полулунной и гороховидной кости. Другие виды переломов костей кисти в этой области возникают очень редко. В ряде случаев наблюдается сочетание вывихов и переломов костей запястья.
Перелом ладьевидной кости
Причиной травмы становится падение на согнутую кисть, удар сжатой в кулак кистью по твердому предмету или прямой удар по ладони. Как правило, ладьевидная кость ломается на два фрагмента. Возможно внутри- и внесуставное повреждение. К внесуставным переломам относится отрыв бугорка ладьевидной кости. Перелом ладьевидной кости может сочетаться с вывихом полулунной кости (переломовывих де Кервена).
Симптомы перелома ладьевидной кости
Лучезапястный сустав со стороны I пальца отечен, болезненен. Боль усиливается при нагрузке на I и II пальцы. Сжатие кисти в кулак невозможно из-за боли. Для подтверждения перелома ладьевидной кости выполняют рентгенографию в трех проекциях. Иногда линию перелома на снимках разглядеть не удается. В таких случаях, если имеются клинические признаки перелома ладьевидной кости, больному накладывают гипсовую повязку, а через 10 дней делают еще одну серию рентгенограмм. За это время участок кости около линии перелома рассасывается, и повреждение становится более заметным.
Лечение перелома ладьевидной кости
Самое легкое повреждение ладьевидной кости – отрыв бугорка. Для сращения такого перелома обычно достаточно иммобилизации сроком на 1 месяц. В случаях, когда линия перелома проходит по телу ладьевидной кости, для полного сращения отломков может понадобиться около полугода. Если один из фрагментов не получает достаточно питания, возможно его рассасывание. На месте перелома нередко образуются ложные суставы. Возможно образование кист в теле кости.
При переломе ладьевидной кости без смещения травматолог накладывает гипсовую лонгету сроком на 10-12 недель. Затем гипс снимают и выполняют контрольные рентгенограммы. Если на снимках нет признаков сращения, накладывают еще одну лонгету сроком до 2 месяцев. При переломе ладьевидной кости со смещением проводят остеосинтез костных фрагментов спицами или винтами. Иногда устанавливают аппараты внешнего остеосинтеза. Срок иммобилизации после операции составляет 2 месяца. При всех переломах ладьевидной кости пациенту назначают ЛФК. При ложных суставах и несросшихся переломах осуществляют остеосинтез в сочетании с костной пластикой, артродез кистевого сустава или удаление не получающего питания фрагмента кости.
Перелом полулунной кости
Редко встречающийся вид перелома костей кисти. Возникает при прямом ударе или падении на кисть. Отмечается незначительный или умеренный отек области повреждения, боли, усиливающиеся при осевой нагрузке на III-IV пальцы и попытке разогнуть кисть в тыльную сторону. Для подтверждения перелома полулунной кости выполняют рентгенограммы.
Лечение перелома полулунной кости
На поврежденную кисть накладывают гипсовую лонгету на 1,5-2 месяца. Переломы полулунной кости обычно срастаются без осложнений.
Перелом гороховидной кости
Этот вид переломов костей кисти наблюдается достаточно редко. Причиной травмы становится прямой удар в область повреждения или удар ребром кисти по твердому предмету. Отмечается боль в области лучезапястного сустава со стороны мизинца, усиливающаяся при попытке сжать кисть или согнуть мизинец. Для подтверждения перелома гороховидной кости выполняются рентгенограммы в специальных проекциях. Показана иммобилизация сроком 1 месяц.
Переломы пястных костей
Часто встречающиеся переломы костей кисти. Выделяют две группы переломов пястных костей, отличающихся по клиническому течению: перелом I пястной кости и переломы II, III, IV, V пястных костей.
Перелом первой пястной кости
Возникает при прямом ударе о твердый предмет согнутым I пальцем. Возможны переломы основания и средней части (диафиза) I пястной кости.
Переломы основания I пястной кости
Такие переломы первой пястной кости могут быть внутри- и внесуставными. При переломе Беннета треугольный фрагмент удерживается связками и остается на месте, а сама кость смещается в сторону лучевой кости. При переломе Роланда также наблюдается вывих основного фрагмента в сторону лучевой кости, но, в отличие от предыдущего случая, основание I пястной кости ломается на несколько осколков.
Симптомы
Область повреждения отечна, резко болезненна. При пальпации иногда удается прощупать костный фрагмент в области «анатомической табакерки». Диагноз перелома первой пястной кости подтверждается рентгенограммами.
Лечение
Очень важно своевременно (не позже 2 дня с момента травмы) максимально точно сопоставить фрагменты I пястной кости. Репозицию выполняют под местным обезболиванием. На область повреждения накладывают гипсовую повязку. При повторном смещении показано оперативное лечение (фиксация спицами) или наложение скелетного вытяжения сроком на 3 недели. По истечении этого срока спицы (или вытяжение) удаляют и накладывают гипсовую лонгету еще на 2 недели. После снятия гипса назначают ЛФК и физиолечение.

Перелом средней части I пястной кости
Наблюдается редко. Возникает вследствие прямого удара по кости. Отмечается отек, деформация и резкая болезненность.
Лечение
При переломах первой пястной кости без смещения фрагментов накладывают гипсовую лонгету сроком на 1 месяц. При смещении перед наложением лонгеты выполняют репозицию. Как правило, переломы первой пястной кости хорошо срастаются и в последующем не отражаются на функции кисти.
Переломы II-III-IV-V пястных костей
Возникают при падении на кулак или ударе кулаком. Возможно одновременное повреждение нескольких пястных костей (чаще – IV и V). Выявляется умеренный отек и боль, возможна синюшность и деформация области повреждения. Боль усиливается при попытке сжать руку в кулак и осевой нагрузке на сломанную кость. Для подтверждения перелома пястных костей выполняют рентгенографию кисти.
Лечение переломов пястных костей
При переломах пястных костей без смещения фрагментов проводится фиксация гипсовой лонгетой в течение 1 месяца. При переломах пястных костей со смещением перед наложением лонгеты выполняют репозицию. При невозможности сопоставления и/или удержания фрагментов показано хирургическое лечение с фиксацией фрагментов спицами.
Переломы фаланг пальцев
Широко распространенные переломы костей кисти. Переломы пальцев возникают вследствие прямой или непрямой травмы. Могут быть винтообразными, оскольчатыми и поперечными, внутри- или внесуставными.
Симптомы перелома пальца
Палец отечен, синюшен, резко болезненен при пальпации и осевой нагрузке. Движения ограничены из-за боли. Возможна деформация поврежденной фаланги. Для подтверждения перелома пальца выполняют рентгенограммы в двух проекциях.
Лечение перелома пальца
Для сохранения функции пальца очень важно хорошо сопоставить осколки поврежденной фаланги. При переломах пальцев без смещения костных фрагментов накладывают гипсовую лонгету на 3-4 недели. При переломах пальцев со смещением предварительно проводят репозицию. Если отломки не удается сопоставить и/или удержать, выполняют фиксацию спицами, реже – костными штифтами. В отдельных случаях накладывают скелетное вытяжение.
3. Переломы костей кисти, запястья и предплечья, а также неправильно сросшиеся или замедленно срастающиеся; ложные суставы, деформации, дефекты костей кисти: клинические рекомендации/ Министерство здравоохранения РФ – 2013
Перелом ладьевидной кости: причины, симптомы, диагностика, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S62.0. Перелом ладьевидной кости кисти.
Что вызывает перелом ладьевидной кости кисти?
Переломы ладьевидной кости происходят, как правило, при падении на вытянутую руку, с упором на кисть. Обычно кость ломается на две части примерно одинаковой величины, лишь при переломе бугорка откалывается значительно меньший фрагмент.
Симптомы перелома ладьевидной кости кисти
Клинические проявления переломов ладьевидной кости довольно скудны, что, по-видимому, и становится частой причиной ошибок в диагнозе. У начинающих и у врачей, не настороженных на повреждение костей запястья, переломы ладьевидной кости остаются большей частью нераспознанными: их расцениваются, как ушиб лучезапястного сустава.
Жалобы на боли в лучезапястном суставе, ограничение его функций должны наводить на мысль о возможном повреждении костей запястья.
Диагностика перелома ладьевидной кости кисти
В анамнезе – указание на соответствующую травму.
Осмотр и физикальное обследование
При осмотре выявляют припухлость с лучевой стороны сустава в зоне «анатомической табакерки». Здесь же отмечают боль при пальпации и тыльном разгибании кисти. Осевая нагрузка на I палец вызывает боль в точке ладьевидной кости. Движения в лучезапястном суставе ограниченные и болезненные, особенно при отклонении кисти в лучевую и тыльную стороны.
Лабораторные и инструментальные исследования
При подозрении на перелом ладьевидной кости необходимо произвести рентгенографию в двух, а лучше и в трёх проекциях: прямой, боковой и полупрофильной. В некоторых случаях при явной клинической картине на рентгенограммах перелом не находят даже с помощью лупы. В таких случаях следует придерживаться тактики, как при переломе ладьевидной кости. Необходимо наложить гипсовую повязку на 10-14 дней, а затем снять гипс и повторить рентгенологическое обследование. За это время происходит рарефикация кости, щель между отломками увеличивается и становится видимой на рентгенограммах.

[1], [2], [3]
Лечение перелома ладьевидной кости кисти
Консервативное лечение перелома ладьевидной кости кисти
Лечение преимущественно консервативное. После введения в место перелома 10-15 мл 1% раствора прокаина производят сопоставление отломков путём тракции за кисть, сгибания её в ладонную сторону и ульнарного отведения. Давлением на костные фрагменты в области «анатомической табакерки» завершают репозицию. Накладывают циркулярную гипсовую повязку от локтевого сустава до пястно-фаланговых сочленений в функционально выгодном положении кисти (положение кисти, охватывающей теннисный мяч).
Через 3-5 дней назначают УВЧ, статическое сокращение мышц под гипсом, ЛФК, стимулирующую физиотерапию на симметричные участки здоровой конечности. Через 2,5-3 мес повязку снимают, выполняют контрольную рентгенографию. Если консолидация не наступила, иммобилизацию продолжают до 4-6 мес. После прекращения фиксации назначают курс реабилитационного лечения.
Хирургическое лечение перелома ладьевидной кости кисти
Если закрытая репозиция в условиях стационара не удаётся, а также при несращённых переломах и ложных суставах показано хирургическое лечение. Операция заключается в открытой репозиции и скреплении отломков. Оптимальным фиксатором считают штифт из аутокости, а ещё лучше, если он взят на питающей сосудистой ножке. Другая микрохирургическая операция заключается в подведении питающих сосудов к повреждённой кости, она тоже даёт хорошие результаты. В ряде случаев при ложных суставах и даже асептических некрозах ладьевидной кости на фоне деформирующего артроза сохраняются функции лучезапястного сустава, а болевой синдром отсутствует или незначителен. Оперативного лечения у таких пациентов следует избегать. Если же выявлены ограничение функций сустава и выраженный болевой синдром, выполняют эндопротезирование ладьевидной кости. В редких случаях производят артродез лучезапястного сустава.
Приблизительный срок нетрудоспособности
Восстановление трудоспособности происходит через 4-8 мес.

[4], [5], [6]
Прогноз перелома ладьевидной кости кисти
Благоприятный исход бывает чаще при переломах без смещения, отломков. Но и в этих случаях возможна замедленная консолидация, может сформироваться ложный сустав или из-за нарушения кровообращения развиться асептический некроз ладьевидной кости. В случае развития двух последних осложнений больных направляют на стационарное лечение в травматологическое отделение, а если есть такая возможность – в отделение микрохирургии или хирургии кисти.
Переломы ладьевидной кости: причины, симптомы, диагностика, лечение

Перелом ладьевидной кости происходит главным образом при падении на вытянутую руку.
Ладьевидная кость, как правило, ломается на две части. Значительно реже наблюдается раздробленный перелом.
Иногда переломы ладьевидной кости сочетаются с переломами предплечья в типичном месте, с вывихами костей запястья.
Перелом ладьевидной кости может произойти на трех уровнях: чаще он бывает в средней суженной части (талия), ближе к проксимальному или к дистальному концу ее.
Эти переломы являются внутрисуставными. Кроме того, наблюдается внесуставной отрыв бугорка ладьевидной кости.
Оглавление:
Некоторые врачи забывают о возможности перелома ладьевидной кости и часто просматривают его. Эта диагностическая ошибка приводит к тяжелым последствиям, выражающимся в болях, ограничении функции в лучезапястном суставе и понижении трудоспособности.
Причины перелома ладьевидной кости
Переломы ладьевидной кости, как правило, вызваны падением на вытянутую руку. Так же при аналогичном падении часто происходит перелом дистального отдела лучевой кости.
Переломы ладьевидной кости происходят у людей всех возрастов, включая детей. Травма часто происходит во время занятий спортом или дорожно-транспортного происшествия. У мужчин в возрасте от 20 до 30 лет чаще всего происходит перелом ладьевидной кости руки по той или иной причине.
Некоторые исследования показали, что использование «защиты» во время катания на роликах, сноуборде, горных лыжах, коньках уменьшает вероятность перелома костей запястья и лучевой кости.
Симптомы и распознавание.
Некоторые больные вначале не обращают внимания на припухлость, боль и затруднения при движении в лучезапястном суставе.
Припухлость и боль при давлении локализуются в области анатомической табакерки. Особенно выражена чувствительность при давлении непосредственно под шиловидным отростком лучевой кости.
Толчок вдоль оси I-II пальцев вызывает боль в области ладьевидной кости. Тыльное сгибание кисти усиливает боль; при ладонном сгибании боль сравнительно меньше.
В каждом случае растяжения в области запястья следует заподозрить перелом ладьевидной кости или другое какое-либо повреждение.
Переломы ладьевидной кости наблюдаются и у детей, хотя реже, чем у взрослых. При переломе ладьевидной кости в отличие от растяжения связок лучеза-пястного сустава припухлость и боль локализуются и упорно держатся в области анатомической табакерки.
Диагностика
Перелом ладьевидной кости необходимо дифференцировать также от типичного перелома лучевой кости, от вывиха и перелома полулунной кости.
Точный диагноз ставится только на основании рентгеновских снимков. Чтобы выявить перелом ладьевидной кости, часто недостаточно сделать снимок в переднезадней и боковой проекциях; необходим третий снимок (в три-четверти), который лучше выявляет профиль ладьевидной кости.
Только на этом снимке в некоторых случаях удается обнаружить перелом ладьевидной кости. Легкое тыльное сгибание (или, точнее, разгибание кисти)-лучшее положение для снимка в передне-задней проекции. Если на снимках лучезапястного сустава, сделанных в трех проекциях, трещина ладьевидной кости не обнаруживается, а боли держатся, нельзя быть уверенным в отсутствии перелома.
Вначале трещина ладьевидной кости может быть не видна даже при просмотре снимков под лупой. В таких случаях, если боли в области лучёзапя-стного сустава не проходят, через 3 нед необходимо повторное рентгенологическое исследование.
К этому времени при наличии трещины щель между отломками в результате декальцинации расширяется и легко выявляется на снимке. При свежих переломах ладьевидной кости клинические данные, основанные на расспросе больного, наличии припухлости и местной чувствительности, бывают более достоверными, чем рентгенологические.
Иногда очень трудно отличить линию перелома от нормальной костной трабекулы. При этом имеет значение клиническое наблюдение.
Часто приходится дифференцировать между свежим и застарелым переломом ладьевидной кости. Анамнез может противоречить клиническим и особенно рентгенологическим данным. Вначале больной мог не обратить внимания на незначительную травму лучезапястного сустава.
Через несколько месяцев, когда вместо трещины ладьевидной кости образовалась щель и боли усилились, больной склонен приписывать эти симптомы свежей травме. Если на снимке между отломками определяются значительная щель, кистозные или склеротические изменения, а не трещина, следует считать, что перелом имеет давность 2 мес и – больше.
Перелом ладьевидной кости надо дифференцировать от врожденной аномалии ее, когда кость состоит из двух половин. При аномалии болей почти не бывает или они носят временный, случайный характер. Поверхности контуров фрагментов ладьевидной кости,ровные, гладкие, а сама структура ее имеет нормальный вид. Кроме того, на рентгенограмме запястья другой кисти обычно в этих случаях. Ладьевидная кость тоже состоит из двух частей.
Прогноз при отрывах бугорка хороший. Замедленное сращение и несращение чаще бывают при переломах в области концов ладьевидной кости, чем в среднем отделе ее – в области талии.
Лечение
Условия для сращения отломков ладьевидной кости неблагоприятны, так как питающие ее внутрикостные сосуды при переломе повреждаются.
Кроме того, кости запястья не покрыты надкостницей. Особенно отрицательно действуют на процесс сращения механические силы (режущая, растягивающая и в некоторой степени ротационная), возникающие в области перелома ладьевидной кости при движениях в лучезапястном суставе.
Процесс заживления протекает так же, как и при медиальном переломе шейки бедра.
Если не создать длительной иммобилизации, образуется ложный сустав и наступает асептический некроз кости. Сращение отломков возможно только при полной и продолжительной иммобилизации лучезапястного сустава.

Перелом бугорка ладьевидной кости всегда бывает внесуставным. Кровоснабжение бугорка не нарушается, отломки срастаются. После того как перелом распознан, на предплечье и кисть накладывают гипсовую повязку на 3-6 нед.
При переломе ладьевидной кости лучезапястный сустав фиксируют бесподстилочной гипсовой повязкой от локтевого сустава до пястнофаланговых суставов.
Кисти придают положение легкого отведения в лучевую сторону при переломах в средней части и в проксимальном отделе и легкое отведение в локтевую сторону при переломах в дисталь-ном отделе ладьевидной кости.
Первый палец фиксируют гипсовой повязкой в положении абдукции и легкого сгибания в пястно-фаланговом и межфаланговом суставах. Если почему-либо повязка станет свободной или сломается, следует немедленно сменить ее и придать кисти прежнее положение.
С первого дня больной должен производить активные движения в пальцах и свободных суставах руки. Через 10-12 нед повязку снимают и делают контрольную рентгенограмму.
Редко в течение этого периода наступает костное сращение; обычно гипсовую повязку нужно наложить на срок до 4-6 мес. Несмотря на такую длительную иммобилизацию, как правило, функция под влиянием лечебной гимнастики и теплых ванночек вскоре восстанавливается. Трудоспособность возвращается через 3-6 мес.
После снятия гипсовой повязки через 1-2 мес необходимо вновь делать контрольные рентгенограммы, чтобы своевременно распознать развивающуюся декальцинацию в области сращенного перелома, при которой требуется иммобилизация на дополнительный срок.
Сращение отломков ладьевидной кости нельзя считать законченным до тех пор, пока рентгенограммы не покажут полного костного заращения линии перелома.
Если гипсовая повязка снята слишком рано, ранние движения в лучезапястном суставе могут вызвать декальцинацию вновь образованной кости и привести к возникновению кистозных полостей в ладьевидной кости, асептическому некрозу, несращению перелома, артрозу.
Больные при несращении перелома ладьевидной кости испытывают боль при движениях в лучезапястном суставе; отмечается тугоподвижность и слабость в кисти. Трудоспособность больного понижается.
Замедленное сращение ладьевидной кости обычно наблюдается, если иммобилизация не производилась совсем или была слишком кратковременной. Если отсутствуют склерозирование на поверхности излома и асептический некроз, даже при наличии кистовидных, нерезко очерченных небольших круглых полостей на поверхности излома, костное сращение в преобладающем большинстве случаев может быть достигнуто длительной гипсовой иммобилизацией.
Гипсовую повязку накладывают в таком же положении, как и при свежих переломах, на 4-6 мес, а иногда и больше.
Одновременно во избежание ограничения функции пальцев обязательно проводится лечебная гимнастика – движения в пальцах и в неиммобилизованных повязкой суставах руки.
Стойко несращенные переломы ладьевидной кости при болях в лучезапястном суставе и нарушениях функции кисти, мешающих заниматься профессиональным трудом, лечат оперативно.
Если боли незначительны и не носят постоянного характера, а также если больной может выполнять свою работу или без ущерба переменить ее, от операции следует воздержаться, так как оперативным путем не всегда достигается успех.
Операция просверливания отломков ладьевидной кости: делают небольшой разрез в области бугорка. Обе половины ладьевидной кости просверливают тонким сверлом в нескольких направлениях через линию перелома.
Операцию необходимо делать очень осторожно, чтобы не повредить суставные хрящи. Затем вновь накладывают гипсовую повязку на несколько месяцев до костного срастания отломков. Операция эта ввиду ее относительно небольшой эффективности в настоящее время применяется редко.
Костная трансплантация предпринимается при условии, если ульнарный (проксимальный) отломок больше одной трети всей кости и полностью отсутствуют или имеются лишь небольшие нарушения кровоснабжения. В этих .случаях на рентгенограмме видны ограниченные кистозные полости и склерозирование отломков по поверхности излома.
При наличии как асептического некроза, выражающегося рентгенологически в значительно более уплотненной структуре кости по сравнению с окружающими костями, так и остеоартроза восстановительная операция не показана. Продольный разрез длиной 8 см делают в области анатомической табакерки. Фасцию рассекают между сухожилием длинного и короткого разгибателей I пальца.
Выделяют веточки лучевого нерва и лучевой артерии, обнажают суставную сумку и связку лучезапястного сустава, которые рассекают в продольном направлении. Края капсулы раздвигают, чтобы полнее обнажилась ладьевидная кость, кисть отклоняют в локтевую сторону.
На дистальном отломке прощупывают бугорок ладьевидной кости и через это место, избегая повредить и перфорировать артикулирующие поверхности, просверливают сквозь оба отломка канал диаметром 4-6 мм. Удалять рубцовую ткань между отломками не следует.
Затем берут соответствующий диаметру просверленного канала кортикальный трансплантат с передней поверхности большеберцовой кости и вводят его в канал, сближая отломки, чтобы уменьшить щель между ними.
Конец костного трансплантата отсекают, чтобы он не выходил за пределы поверхности кости. Рану зашивают наглухо и руку фиксируют в гипсовой повязке в таком же положении, как при свежих переломах, до костного сращения отломков.
Операция удаления ульнарного отломка ладьевидной кости при стойком несращении показана, если этот отломок меньше /з ее. Операция необходима даже если отломок жизнеспособен и тем более, когда наступил асептический некроз его. Результаты после удаления такого небольшого отломка хорошие.
В тех случаях, когда ульнарный отломок больше /з кости и наступил асептический некроз его, но отсутствует артритические изменения в суставе, удаление нежизнеспособного проксимального отломка дает удовлетворительные результаты.
Однако они хуже, чем при удалении отломка длиной меньше /з ладьевидной кости, но лучше, чем при удалении всей кости. Разрез при удалении ульнарной части ладьевидной кости такой же, как при предыдущей операции. Следует еще раз подчеркнуть, что операцию нужно предпринимать лишь в тех случаях, когда имеются боли и нарушения функции кисти. Если боли незначительны, следует избегать оперативного вмешательства.
Резекция шиловидного отростка лучевой кости была предложена в 1948 г. L. Barnard и S. Stubbins при несращенных переломах ладьевидной кости. По нашим наблюдениям, в большинстве случаев после операции боли исчезали, а иногда наступало сращение отломков. Наиболее подходит эта операция при несращенных переломах, располагающихся ближе к дистальному концу ладьевидной кости, при отсутствии асептического некроза отломков и артроза.
Операция полного удаления ладьевидной кости имеет плохую репутацию. Однако иногда показания к ней могут возникнуть при некрозе обоих отломков. Плохие результаты наблюдаются главным образом в тех случаях, когда успел развиться артроз. При некрозе удаление ладьевидной кости должно производиться до развития артроза лучезапястного сустава.
Артродез лучезапястного сустава должен применяться редко, лишь при старых нёсращенных переломах ладьевидной кости, когда один или оба отломка нежизнеспособны и развился тяжелый артроз лучезапястного сустава, сопровождающийся сильными болями и нарушением функции кисти.
Многие больные способны выполнять свою работу, хотя рентгенологически выявляется асептический некроз отломков и артроз лучезапястного сустава. Такие больные не нуждаются в удалении ладьевидной кости и артродезе лучезапястного сустава. Иногда наступает сильное обострение болей в связи с перенапряжением запястья. После ограничения работы, а иногда и временной иммобилизации боли прекращаются и больные вновь в состоянии выполнять облегченную работу.
Реабилитация при переломе ладьевидной кости
- Любые физические нагрузки на поврежденную кисть
- Не участвуйте в контактных видах спорта
- Избегайте мероприятий с риском падения на руку (например, катание на роликовых коньках, прыжки на батуте)
У некоторых пациентов отмечается тугоподвижность в лучезапястном суставе после переломов ладьевидной кости. Это типично, когда иммобилизация была необходима в течение длительного времени или когда перелом требовал более обширного хирургического вмешательства.
Очень важно правильно и упорно заниматься разработкой всех движений в суставе после завершения иммобилизации. Иначе полный объем движений никогда не восстановится. Заниматься лучше с врачом ЛФК.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Перелом ладьевидной кости – симптоматика и лечение
Ладьевидная кость у человека имеется в кисти и стопе и входит в состав костей запястья и предплюсны. Но наиболее часто перелом ладьевидной кости встречается на кисти в результате травмы. Кость имеет сравнительно небольшие размеры, благодаря чему диагностика становится проблематичной. На кисти подобная травма может быть расценена как ушиб, однако, при различной локализации перелома последствия могут иметь разный характер.

Причины и разновидности повреждения
Наиболее часто причиной повреждения является прямое падение на руку. Подобного вида травма приводит к переразгибанию в суставах кисти, в результате чего повреждается ладьевидная кость. В некоторых случаях перелом ладьевидной кости является следствием прямого удара, но подобного рода ситуация встречается крайне редко.

К врачу человек обращается с закрытым переломом, когда есть повреждение кожи, травма считается открытой. Варианты перелома могут быть следующими:
- Поперечное повреждение, в результате чего образуются два поперечных отломка.
- Краевое повреждение кости, отломки по размерам незначительны.
- Перелом с множеством отломков, подобная травма сопровождается смещением.

При краевых переломах кость срастается, если линия повреждения проходит через центр, то большой риск образования ложного сустава. Подобная особенность связана с кровоснабжением кости, благодаря чему поперечные и многооскольчатые переломы требуют оперативного лечения.
Решение об операции принимается врачом в зависимости от ситуации и обследования. Но для того чтобы определиться с диагнозом требуется специальное обследование. Помогают определиться с истиной характерные симптомы.
Симптомы повреждения
Заподозрить повреждение позволяет характерная болезненность в проекции так называемой «анатомической табакерки». Также есть и остальные симптомы, которые могут указать на верный диагноз.

Расположение анатомической табакерки.
Основные симптомы повреждения ладьевидной кости:
- боль и отек в области запястья по тылу;
- подкожные гематомы в месте повреждения;
- усиление болезненности в области тыла при попытке разогнуть сустав;
- резкое усиление болезненности при надавливании на пораженный участок;
- нарушение функции руки;
- дискомфорт при движении в области запястья.
Стоит обратить внимание! Несросшиеся переломы ладьевидной кости приводят к образованию ложного сустава, нарушающего нормальный процесс жизнедеятельности. Ложный сустав приводит к неподвижности области запястья, благодаря чему человек не способен выполнять свои трудовые или бытовые обязанности. Окончательно решить вопрос с постановкой диагноза позволяет дополнительная диагностика.
Окончательная точка в постановке диагноза

Не всегда перелом или трещина могут быть установлены по клинической симптоматике. Для этого проводится обязательное рентгенологическое обследование обязательно в трех проекциях. Если на снимке перелома не видно, но клиническая картина показывает обратное, целесообразно проведение КТ или МРТ.
В том случае, если перелом ладьевидной кости кисти не виден на первоначальном снимке, а симптомы указывают на обратное, то показано наложение гипса. Через пять дней проводится повторная рентгенография без гипса и если перелом имеет место, он четко проявляется на снимке. После установления диагноза можно переходить к процессу лечения.
Оказание первой помощи
Начинается лечение сразу после получения человеком травмы на этапе оказания первой помощи. Оказать ее может любой человек, а правильно выполненные действия позволят уменьшить интенсивность болевого синдрома и снизить вероятность многих осложнений.
Должно быть выполнено обезболивание и профилактика отека. Сделать это можно, дав человеку таблетку обезболивающего. На место повреждения должен быть наложен холод. Завернуть его можно в ткань или полотенце и приложить на 20 минут к месту повреждения с перерывом на 10. Повторить лучше несколько раз. Когда есть рана, на нее накладывается повязка, по возможности стерильная.

В обязательном порядке пострадавшего необходимо доставить в лечебное учреждение или вызвать медиков. В обязательном порядке запястье должно быть иммобилизировано. Сделать это можно при помощи специальной проволочной шины или любого подручного материала.
Лечение повреждения ладьевидной кости
Вылечить перелом ладьевидной кости можно двумя способами: консервативным и оперативным. Краевые переломы могут лечиться консервативно при помощи гипса, в подобном случае сроки лечения удлиняются. Если повреждение проходит посредине или имеет оскольчатый характер показано оперативное вмешательство.
Тонкости консервативного лечения
Задачей консервативного подхода к лечению является полная иммобилизация кисти. Когда диагностирован закрытый перелом ладьевидной кости, кисть устанавливается в положение небольшого отведения в лучевую сторону и разгибания, после чего накладывается гипсовая лонгета.

Пальцы должны быть в таком положении, как будто человек удерживает ими теннисный мяч. В таком положении отломки оказываются в положении максимального сближения. Гипс берет свое начало от плюсне-фаланговых суставов и заканчивается в области верхней трети костей предплечья.
Носить гипс придется в среднем от 2,5 до 3 месяцев, однако, срок может быть увеличен ввиду замедленного сращения. Чтобы перелом полностью консолидировался, может потребоваться до 6 месяцев. Все сроки гипсовой иммобилизации необходимо полностью выдержать, в противном случае может развиться неправильное сращение, ложный сустав или асептический некроз. После снятия гипсовой повязки проводится еще один рентгеновский снимок, на основании его принимается решение о дальнейшей функциональной нагрузке.
Что делать во время иммобилизации
Независимо от того будет проведена операция или нет в процессе ношения гипса придется придерживаться некоторых правил. Прежде всего, нужно двигать пальцами, но избегать подвижности в области запястья. Травмированной конечностью запрещено понимать тяжести, избегать толчков и рывков.

На определенное время придется отказаться от занятий спортом ввиду риска получения повторной травмы. Питание должно быть сбалансированным, богатым минералами и витаминами. Сон также должен быть полноценным. Дополнительно показаны физиопроцедуры:
- магнитотерапия;
- лазеротерапия;
- УВЧ;
- электрофорез.
Осложнения консервативного лечения
Наиболее часто результатом падения и травмы ладьевидной кости при условии лечения гипсовой лонгетой может стать ложный сустав. Причиной подобного может стать травма сосудов или нервов в области запястья. Также перелом может носить внутрисуставной характер, если гипс наложен неправильно.
Оперативное лечение

Подобный подход является результатом неудавшегося консервативного лечения. Состоит вмешательство из нескольких основных этапов:
- удаляются небольшие отломки, наличие их делает сращение невозможным;
- введение штифта, которым скрепляются два больших отломка;
- вводятся фрагменты костей в перелом для ускорения ращения;
- отросток лучевой кости может быть резецирован.
Последнее оперативное вмешательство направлено на то, чтобы снизить боль во время движения. Достигается подобное за счет увеличения свободного пространства возле поврежденной кости. Когда операция закончена накладывается гипсовая лонгета. При помощи микрохирургии может быть восстановлена целостность сосудов, сухожилий.
В том случае, если диагностирован неправильно консолидирующий перелом ладьевидной кости, во время операции выполняется остеотомия или искусственный перелом. Впоследствии отломки сопоставляются в правильном положении.
Медикаменты, способствующие восстановлению

Для того чтобы перелом сросся быстрее потребуется прием определенных препаратов. Все они назначаются врачом и имеют строго установленные дозы, поэтому самолечение может принести отрицательные последствия.
Для борьбы с болевым синдромом применяются нестероидные противовоспалительные средства, широко известные как НПВС. Длительный и бесконтрольный прием подобных препаратов может стать причиной развития язвы желудка. Однако короткими курсами средства творят настоящие чудеса без вреда для здоровья. Врачи назначают такие препараты, как:
- Нимесил;
- Ревмоксикам;
- Ксефокам;
- Аэртал;
- Кеторол и др.
Ускорить сращение косной ткани позволяют препараты кальция, особенно в комбинации с витамином Д. Наиболее распространенным препаратом этой группы является препарат «Кальций Д3 никомед», также может использоваться «Остеогенон», «Структум».
Длительная иммобилизация приводит к повреждению суставного хряща. Для профилактики подобного состояния применяются хондропротекторы. Среди подобных препаратов можно отметить «Протекон», «Хондротин комплекс», средства на основе глюкозамина.
Последствия повреждения
Тяжелые повреждения ладьевидной кости и отсутствие грамотного подхода к лечению могут иметь не самые благоприятные последствия. Человек может столкнуться с такими проблемами, как:
- Контрактура, при которой ткани в суставе или вне его (сухожилия и мышцы) становятся короче и приводят к ограничению подвижности в области лучезапястного сустава.
- Лучезапястный сустав может иметь деформацию, за счет этого подвижность в нем также ограничивается.
- Неправильное сращение кости может стать причиной развития анкилоза или полного отсутствия движений в лучезапястном суставе.
Восстановление
Процесс реабилитации начинается сразу после наложения гипса или проведенной операции. Не останавливается восстановление и после снятия гипсовой повязки, основным этапом которого является ЛФК. При помощи специального комплекса упражнений специалист добивается устранения тугоподвижности и контрактур в суставе. Самостоятельно или без ведома лечащего врача выполнять упражнения категорически противопоказано. Самолечение никогда не приносило положительного результата.

Всего процесс реабилитации делится на три основных этапа, каждый из которых решает свою поставленную задачу. На первом в поврежденной области должны быть расслаблены мышцы. Также устраняется кровоизлияние в ткани, уменьшается боль. Должен быть улучшен кровоток и циркуляция лимфы в тканях, восстанавливаются процессы жизнедеятельности.
Для этих целей выполняется специальный комплекс упражнений:
- маятникообразные движения кисти вперед и назад;
- движения в лучезапястном суставе кругового характера по направлению движения часовой стрелки и обратно;
- движения пальцами;
- движения в локтевом суставе.
Длительность этого этапа восстановления составляет 2 недели. Начиная с третьей недели задачи и выполняемые пациентом упражнения ЛФК несколько изменяются. Далее стоит задача, связанная с восстановлением функции поврежденной конечности, разработка суставов после использования гипса и повышение амплитуды движений. Выполнять показано гимнастические упражнения с использованием мяча или гимнастического станка.
Третий период преследует свои цели, которые, прежде всего, направлены на восстановления полной амплитуды в суставах. Также следует повысить тонус организма, улучшить настроение пациента. В этом периоде можно выполнять вис на шведской стенке, отжимания подтягивания и др. гимнастика в этом периоде имеет нагрузку и отличается сложностью выполнения.
Методы физиотерапии
После того как гипс был снят, показано использование физиотерапии. Проводятся следующие методики:
- лазеротерапия;
- магнитотерапия;
- ударно-волновая терапия;
- УВЧ;
- аппликации парафином;
- электрофорез;
- массаж.
При правильном подходе к реабилитации функция поврежденного участка полностью восстанавливается.
Немного о травмах ладьевидной кости на стопе

Сравнительно реже повреждается ладьевидная кость стопы, причиной подобного может стать прямая травма в виде удара. Непрямой механизм повреждения преследует чрезмерное насильственное сгибание ступни в подошве. Ладьевидная кость оказывается зажатой таранной и клиновидными костями. Компрессионные переломы являются результатом ДТП, а вот у профессионально занимающихся спортом или танцоров возникают усталостные переломы.
Симптомы

Жалобы пациента сводятся к болезненности в проекции ладьевидной кости на стопе. Отечность захватывает не только область стопы, но и распространяется на голеностопный сустав. За счет травмы возможен вывих кости к тылу, что будет явно заметно при пальпации тыла стопы. Полная опора на стопу невозможна, упор в основном приходится на пятку. Любая нагрузка на область первой, второй или третьей плюсневых костей становится причиной сильной боли, передающейся на область ладьи.
Если наблюдается краевой перелом кости, боль имеет локальный характер. В этом же месте наблюдается и максимальный отек.
Диагностика повреждения
Диагноз несложно установить на основании данных рентгена, дополненных анамнезом и жалобами. В некоторых ситуациях может потребоваться проведение компьютерной томографии.

Лечение
Лечение в большинстве случаев носит консервативный характер и сводится к наложению гипсовой повязки. Она циркулярная и во время ее наложения обязательно должен быть отмоделирован свод стопы, дополнительно устанавливается супинатор для профилактики плоскостопия.
Если перелом носит оскольчатый характер или со смещением, показано оперативное вмешательство и скрепление отломков винтами. Сочетание перелома и вывиха является показанием к наложению аппарата по Черкес-Заде.

Гипс накладывается сроком от 6 до 8 недель, иногда больше в зависимости от скорости консолидации. Ежемесячно проводится рентгенологический контроль. Удаление кости применяется редко, подобное приводит к деформации и уплощению свода стопы.
Последствия травмы
Повреждение ладьевидной кости на стопе может иметь свои определенные последствия. Проявляются они в виде:
- хромоты;
- плоскостопия;
- вальгусной деформации стопы;
- укорочения стопы;
- снижения трудоспособности вплоть до полной ее потери;
- хронического болевого синдрома (боль может иметь постоянный характер).
Для пострадавшего и находящихся рядом с ним людей очень важно понять, что, несмотря на слабую выраженность симптоматики и незначительную боль, повреждение ладьевидной кости относится к серьезным повреждениям. Если своевременно не провести комплексное и полноценное лечение, последствия могут быть неприятными, что скажется на качестве дальнейшей жизни и работоспособности.
Ни в коем случае нельзя пренебрегать симптомами, возникающими после падения или получения травмы. Своевременная диагностика и лечение способны полностью восстановить утраченные функции сустава. Впоследствии суставу будет обеспечена нормальная работоспособность и отсутствие осложнений.


