Гангрена ноги в пожилом возрасте
Наступление старости часто сопровождается ухудшением состояния здоровья, пожилые люди страдают от хронических заболеваний, их обострений. Одним из наиболее тяжелых состояний, которые диагностируются у стариков – гангрена нижних конечностей. Болезнь отличается своей коварностью и быстрым нарастанием симптомов, приводит к инвалидности больного человека и может спровоцировать летальный исход.
Мало кто знает, что в соответствии с действующим законодательством Российской Федерации пожилые родители имеют официальное право на получение материальной помощи от детей. Алименты могут получать пенсионеры, лица с инвалидностью, утратившие способность самостоятельно обеспечивать свое существование. Если будущий наследник отказывается добровольно выполнять возложенные на него обязательства, престарелые родители могут обратиться в суд.
Что такое гангрена
Гангрена представляет собой некротическое изменение тканей (омертвение), состояние развивается в результате нарушенного кровотока, его полного прекращения в поврежденном участке, развившейся бактериальной инфекции. Чаще всего заболевание локализируется в нижних конечностях, поражаются пальцы ног, стопы, либо вся область ноги целиком. В некоторых, особенно тяжелых случаях, затрагиваются внутренние органы, мышечная ткань.
Заподозрить начало заболевание можно по характерному изменению окраса кожи – начинает чернеть, появляются коричневые, синие пятна. Кожа приобретает измененный окрас в результате высвобождения сульфида железа, как результат разрушения гемоглобина. В зависимости от симптоматики и картины протекания опасного состояния различают сухую и влажную гангрену.
Причины появления некроза нижних конечностей у стариков
- Механическое нарушение оттока крови (провоцирует высушивающий тип). Среди причинных факторов можно назвать слишком тугой гипс, который сдавливает мягкие ткани, тем самым нарушая нормальный кровоток. Гангренозное поражение может быть следствием сдавливающей травмы при дорожно-транспортных происшествиях, завалах, превышении допустимого времени накладывания кровоостанавливающего жгута.
- Заболевания сосудистой системы, сердца – тромбоз, атеросклероз и прочие патологии.
- Бактериальная природа заболевания. Спровоцировать болезненное состояние может нестерильная повязка на ране, попадание в поврежденные ткани стрептококка, энтеробактерий и т.д.
- Термические, химические ожоги, обморожение могут дать начало воспалительному процессу инфекционной природы, который приведет к нарушению транспортировки крови.
- Травмы механического характера, тяжесть которых усугубляется инфекциями.
Спровоцировать развитие некроза у лиц старческого возраста могут соматические болезни, снижение иммунитета, недостаток витаминов, пристрастие к алкоголю, курению, малоподвижный образ жизни (обездвиженное состояние в результате паралича или ампутации), переохлаждение организма, слабое здоровье, нарушение метаболизма, обусловленное старостью и сопутствующими проблемами. Главную опасность представляет утрата способности к самостоятельному ранозаживлению в результате дефицита полезных веществ в тканях организма, их недостаточного питания кислородом. Даже незначительный порез, ранка или царапина могут спровоцировать незаживающую язву, которая может почернеть и перерасти в гангренозную.
Как проявляется гангрена у пожилого человека
Клиническая симптоматика заболевания зависит от характера, степени поражения, природы возникновения, локализации очага и скорости развития гангренозной болезни у пожилого больного. Проявления влажной и высушивающей гангрены также разнятся.
Симптоматика сухого типа, характерного для пожилых пациентов со слабым здоровьем, малой массой тела, склонных к обезвоживанию:
- боль острого характера, локализированная в ноге, в начальной стадии изменение окраса кожи не отмечается;
- пульс на пораженной зоне плохо прощупывается, нога становится бледной и холодной, позже начинает чернеть;
- ограниченная площадь очага с ярко выраженной демаркацией – гангренозное поражение часто начинается с пальцев, распространяется выше и оканчивается здоровой областью с нормальным кровообращением;
- по мере развития болезни и нарастания признаков, ткани уменьшаются в объеме, наблюдается постепенное усыхание, сморщивание и мумифицирование пораженной ноги;
- снижается чувствительность, движения становятся затрудненными;
- ткани постепенно чернеют – окрас от коричневого до черного цвета;
- сухой тип обычно не сопровождается инфекционным поражением;
- общее состояние больного удовлетворительное, симптоматика интоксикации мало выражена или отсутствует;
- при отсутствии возможности провести хирургическую ампутацию пораженный участок самостоятельно отторгается.
Проявления влажного типа, характерного для пожилых людей склонных к полноте:
- в начале заболевания кожа приобретает бледный окрас, пораженная зона становится холодной в результате плохого кровообращения;
- пульс на артериях едва прощупывается, проступает венозная сетка, визуально нога становится отечной;
- на коже проступают характерные гангренозные пятна красного цвета;
- по мере нарастания воспаления в процесс вовлекаются здоровые ткани, четкая граница между здоровыми и участками, которые уже успели почернеть, отсутствует;
- присутствует резкий зловонный запах разлагающейся плоти, пятна приобретают черный окрас;
- в отличие от второго типа, ткани не усыхают, остаются влажными;
- в результате нарастания болезненных признаков, состояние больного человека ухудшается, наблюдается интоксикация организма;
- боль острая, интенсивная, обычные обезболивающие средства не помогают;
- температура тела высокая, АД падает, пульс учащается;
- пропадает аппетит, больной отказывается от воды;
- без должной терапии наступает сепсис и неминуемая смерть пожилого пациента.
Существует ряд симптомов, развитие которых свидетельствует о предрасположенности и начальной стадии заболевания – холодные нижние или верхние конечности независимо от времени года, частые судороги, утомляемость при ходьбе, изменение чувствительности ног, плохо заживающие раны, которые со временем могут почернеть и т.д. Игнорировать такие признаки нельзя, требуется немедленная консультация специалиста для консультации и диагностики заболевания. Важно помнить, что гангрена развивается стремительно и в короткий срок может привести к инвалидности и смерти пожилого больного.
Лечение гангрены у пожилых пациентов
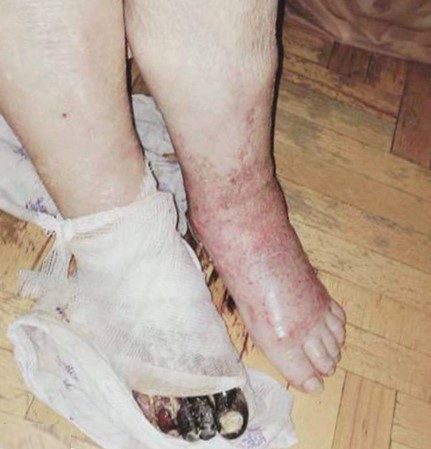
Терапевтические мероприятия начинаются с постановки диагноза на основании осмотра, биохимии и клиники крови, анализа биоматериала из раны, УЗИ, рентгенологического исследования. Терапия гангрены подразумевает оперативное вмешательство, в ходе которого иссекаются пораженные ткани, терапия с использованием антибиотиков и другие эффективные методы. Прогноз благоприятный при условии незамедлительного обращения за медицинской помощью и правильной выбранной терапии для пожилого больного.
Рассмотрим этапы подробно:
- Хирургия. Важно понимать, что некротизированные ткани не подлежат сохранению, поэтому их удаление неизбежно. Иссечение мертвых участков помогает предотвратить дальнейшее разрастание гангренозного очага, дает возможность запустить процесс регенерации здоровых тканей. Для восстановления нормального кровотока сосудистый хирург искусственно увеличивает кровяной приток, в тяжелых случаях применяется ампутация пальцев, стопы или целой ноги. В ходе восстановительной терапии нередко используется трансплантация кожи, необходимый лоскут берется со здорового участка пожилого пациента, после чего переносится на пораженную область. Для фиксации используется повязка или шовное крепление, вероятность приживления зависит от кровоснабжения.
- Антибиотикотерапия. Если некроз осложнился присоединившейся инфекцией, терапия обязательно дополняется антибиотиками, которые доставляются внутривенно или внутримышечно.
- Терапия кислородом (гипербарическая кислородная терапия). Терапевтический метод применяется для избавления от газовой гангрены, в ходе процедуры больной помещается в специальную камеру. Под воздействием высокого давления (в 2 раза выше обычного) кровь обогащается кислородом, приостанавливается рост болезнетворных бактерий, раны быстрее заживляются. Длительность сеанса – около 90 минут, курс состоит из 3-5 дней.
К другим терапевтическим методам относят поддерживающие мероприятия, направленные на стабилизацию состояния пациента, устранение симптоматики. Для борьбы с обезвоживанием назначаются капельницы, для купирования болевого синдрома назначаются сильные обезболивающие средства. Важно начать лечебный процесс как можно быстрее, чтобы не допустить дальнейшее распространение инфекциии не прибегать к масштабным оперативным вмешательствам.
- степень нуждаемости пожилого поколения (проводится проверка на наличие посторонних финансовых начислений);
- уровень прожиточного минимума, размер пенсии и прочих плат;
- жилищные условия престарелого поколения;
- семейный статус двух сторон;
- текущие расходы на лечение, проживание, покрытие коммунальных услуг, обязательства по кредитам, ипотеке и т.д.;
- содержание малолетних членов семьи, опекунство над недееспособными лицами;
- степень участия в воспитательном вопросе и другие ключевые факторы.
На размер суммы влияет возраст потенциального алиментоплательщика, факт трудоустройства, стаж работы, уровень его оклада. К примеру, облегчить обязательства может наличие беременной супруги, неудовлетворительное состояние здоровья. Кроме фиксированных алиментных обязательств, детей могут обязать компенсировать дополнительные расходы, связанные с вынужденным ремонтом дома пенсионера, лечением, оплатой услуг сиделки для престарелого больного, оперативным вмешательством и т.д.
Профилактические меры
К сожалению, современная медицина не разработала конкретных методов профилактики гангренозного поражения тканей. Большинство пациентов обращается к врачу в последней стадии заболевания, когда почернела нога, боль стала невыносимой, появился невыносимый запах, запустился необратимый некротический процесс. Чтобы предотвратить развитие опасной болезни, нужно внимательно относиться к своему здоровью, не пренебрегать посещениями врача, особенно, если вы относитесь к группе риска. Кроме того важно проводить терапию заболеваний, которые напрямую связаны с возникновением некроза у стариков:
- контролируйте сахарный диабет – если вы страдаете сахарным диабетом, не поленитесь ежедневно проводить осмотр на предмет наличия незаживающих ран, признаков инфекционного поражения, проходите профилактические осмотры у лечащего врача не реже одного раза в год;
- нормализуйте вес тела – ожирение способствует развитию сахарного диабета, лишний вес оказывает дополнительную нагрузку на артерии, ухудшает кровоток, что приводит к худшему заживлению ран, способствуют их инфицированию;
- откажитесь от курения – активное или пассивное вдыхание дыма негативно сказывается на состоянии кровеносных сосудов;
- своевременно проводите терапию инфекций – санируйте раны, открытые раны необходимо держать сухими до полного заживления;
- обращайте внимание на снижение чувствительности ног, рук, холодные стопы, ладони могут свидетельствовать о предрасположенности к гангрене.
Старческий возраст – не повод безответственно относиться к своему здоровью, своевременные медосмотры, должное внимание к симптоматике помогут избежать болезни и прожить долгую счастливую жизнь.
Синие ноги (синюшность)
Синюшность нижних конечностей встречается у многих пациентов. Данный симптом может быть связан с целым рядом патологических состояний, но на некоторых из них нужно остановиться подробнее.
Синие ноги, в чём же причина?
Очень часто синие ноги можно наблюдать у пациентов с декомпенсированной патологией сердца. Это очень тревожный симптом, сигнализирующий о недостаточных функциональных возможностях правых отделов сердца. Также синие ноги можно наблюдать при патологии венозной системы, варикозной болезни.
Синие ноги, куда обращаться?
Во-первых, нужно срочно обследоваться на предмет сердечной патологии. Затягивание визита к кардиологу может стоить жизни. Во-вторых, необходимо посетить специалиста по заболеваниям вен, врача-флеболога. Доктор проведёт исследование венозной системы и назначит соответствующее лечение.
Почему мы видим синие ноги при варикозной болезни?
При варикозной болезни нарушается нормальный кровоток в венах нижних конечностей. Это связано с рефлюксом венозной крови, её обратным током. Крошечные клапаны внутри вен, контролирующие поток крови, повреждаются, и кровь двигается вниз, к дистальным отделам нижних конечностей. В нормально функционирующих венах такое движение невозможно. Вследствие венозного сброса, повышается венозное давление, и мы наблюдаем синие ноги.
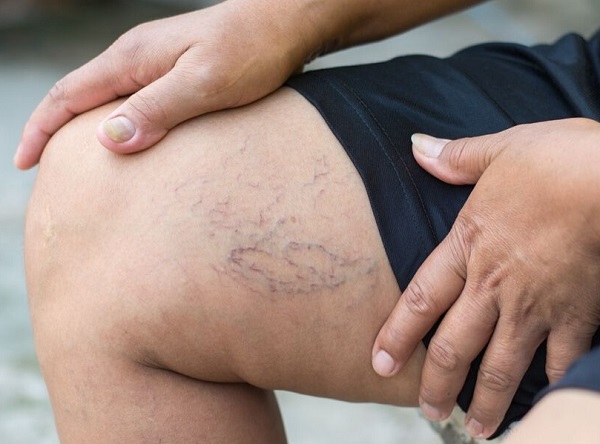
Синие ноги при расширении сосудистых “звездочек”
Как лечить синие ноги при варикозной болезни?
Возможные методы лечения основного заболевания вен, вызывающего синюшность кожи, включают различные методики удаления варикозных вен. Это и классические операции по оперативному удалению венозных сосудов (флебэктомия и стриппинг), а также современные вмешательства. Последние требуют дорогостоящего оборудования и определённых навыков от специалиста. Это является причиной того, что современные методики по большей части применяются в частной медицинской практике. Государственный сектор здравоохранения продолжает оперировать пациентов «по-старинке», с госпитализацией и наркозом. Современные эндоваскулярные вмешательства не нуждаются в серьёзных анестезиологических пособиях, чувствительных ограничениях для пациентов. Это возможно благодаря минимализации травмы и, как следствие, сокращению реабилитации. Сегодня, ведущей эндоваскулярной технологией является лазерная эндовенозная облитерация. Данная процедура позволяет нормализовать кровоток в венах нижних конечностей и добиться выздоровления. Синие ноги для пациентов уходят в прошлое, как уходят в небытие тяжесть, отёчность и боли.
Часто задаваемые вопросы пациентов про синие ноги
Бывают ли при варикозе синие ноги?
Да, варикозная болезнь нередко проявляется таким симптомом, как синие ноги. Это связано с расширением поверхностной венозной сети на нижних конечностях, что и приводит к изменению цвета кожных покровов.
Как понять, что синие ноги результат варикозной болезни?
Для того, чтобы понять истинную причину ног синего цвета, необходимо проконсультироваться у хорошего врача-флеболога и сделать дуплексное ультразвуковое сканирование венозных сосудов нижних конечностей.
Можно ли избежать такого осложнения варикозной болезни, как синие ноги?
Такого симптома варикозной болезни, как синие ноги, можно легко избежать если своевременно обратиться в хороший центр флебологии. Здесь квалифицированный доктор, флеболог, проведёт необходимые исследования и назначит адекватное лечение. После этого вы навсегда забудете, что такое синие ноги.
Реально ли вылечить синие ноги?
Синие ноги вылечить несложно, если данный симптом связан с проявлениями варикозной болезни. Достаточно обратиться к грамотному врачу-флебологу и выполнить его рекомендации.
Синие ноги, это симптом варикозной болезни?
Посинение кожных покровов нижних конечностей является симптомом различных заболеваний. В большинстве случаев это болезни сердца или венозной системы. Достаточно часто симптом синих ног – проявление варикозной болезни нижних конечностей.
Боль в пальцах ног
Боль в пальцах ног появляется при травматических повреждениях, деформациях стоп, воспалительных, дегенеративных заболеваниях. Часто становится следствием дерматологических болезней. Наблюдается при некоторых сосудистых и нервных патологиях. Может быть слабой, интенсивной, тупой, острой, тянущей, жгучей, ноющей, дергающей, распирающей, кратковременной, периодической или постоянной. Для выяснения причины болей в пальцах ног проводят опрос, внешний осмотр, дополнительные исследования: рентгенографию, УЗИ, лабораторные анализы. До уточнения диагноза рекомендован покой, иногда возможен прием анальгетиков.
Почему болят пальцы ног
Травматические повреждения
Самая частая травматическая причина боли в пальцах ног – ушибы при ударе, спотыкании либо падении тяжелого предмета. Болевые ощущения умеренные, стихающие в течение нескольких суток. Опора сохранена, иногда ограничена из-за боли. Палец отечен, возможны кровоподтеки. При ударе по дистальной фаланге может образовываться подногтевая гематома, которая сопровождается распирающими, пульсирующими болями в области ногтя, отеком, локальной гипертермией. Интенсивность болей постепенно уменьшается со 2-3 дня.
Перелом пальца возникает по тем же причинам, что ушиб, но боль при такой травме резкая, взрывная, незначительно уменьшающаяся с течением времени. Опора на дистальную часть стопы невозможна. При пальпации определяется резкая болезненность, положительный симптом осевой нагрузки, крепитация. Иногда выявляются деформации. Вывихи пальцев стоп наблюдаются редко, проявляются острой болью, характерной деформацией, пружинящим сопротивлением, нарушением опоры.
При озноблении пальцев ног, возникающем на фоне переохлаждения и высокой влажности, обнаруживаются распирающие жгучие боли, зуд, нарушения чувствительности, выраженный отек, багрово-синюшная окраска кожи. В первые минуты после отморожения боль слабая, покалывающая. Потом болезненность быстро нарастает, становится острой, жгучей, нестерпимой. Пальцы отекают, синеют. Образуются пузыри. В тяжелых случаях формируются участки некроза.

Болезни суставов
Причиной симптома нередко являются артриты различной этиологии. Боли при артритах усиливаются по утрам, при физической нагрузке, сочетаются со скованностью движений, отечностью и покраснением кожи, варьируются от незначительных, кратковременных до интенсивных, постоянных. Для ревматоидного артрита типично симметричное поражение межфаланговых и плюснефаланговых суставов.
При псориатическом артрите в процесс вовлекаются дистальные суставы стопы. Посттравматический артрит проявляется поражением одного сустава. Неспецифический инфекционный полиартрит возникает на фоне острых инфекционных заболеваний. Боли резкие, сильные, беспокоят как при движениях, так и в покое, дополняются покраснением, локальным отеком мягких тканей. Болят не только пальцы, но и другие суставы нижних конечностей.
Для артритов пальцев ног, развивающихся вследствие перегрузки при плоскостопии и излишнем весе, характерно хроническое волнообразное течение с умеренно выраженным болевым синдромом. Еще одной разновидностью артрита из-за перегрузки является «болезнь балерин», при которой симптоматика зачастую проявляется ярче из-за повторной травматизации суставов.
Деформирующий артроз пальцев ног диагностируется в пожилом возрасте, у молодых наблюдается после травм, при деформациях стопы, в частности – при молоткообразном пальце. Сопровождается «стартовой болью», ноющими, тянущими болезненными ощущениями, выраженность которых зависит от физической нагрузки. Вначале боли кратковременные, в последующем – длительные, стихающие только после отдыха. На заключительных стадиях болезненность становится постоянной, сочетается с ограничением движений, внешними деформациями.
Другие инфекционные и воспалительные процессы
Асептический периостит развивается на фоне травм, хронических болезней пальцев стоп. Характеризуется незначительной или умеренной болью, болезненностью при пальпации кости. Гнойный периостит формируется при распространении инфекции из ран либо близлежащих очагов. Выявляются сильные дергающие боли, повышение температуры тела. При распространении инфекционного процесса на кость возникает остеомиелит фаланг пальцев. Боль усиливается, общее состояние ухудшается.
Панариций на ногах обнаруживается гораздо реже, чем на руках. Проявляется нарастающими болями, которые из тупых быстро трансформируются в острые, дергающие, пульсирующие, сопровождаются значительным отеком, гиперемией. После бессонной ночи образуется гнойник. Возможно вовлечение поверхностных мягких тканей, костей, суставов, сухожилий. Выраженность общих симптомов зависит от объема поражения.
Кожные болезни
При натирании обувью на пальцах стоп появляются водяные мозоли. На начальной стадии боль неясная, умеренной интенсивности. В последующем болевые ощущения усиливаются, на коже образуется пузырь. Давление, прикосновения становятся резко болезненными. При нарушении целостности пузыря обнажается красная мокнущая поверхность, боль приобретает саднящий характер. Мозольные абсцессы на стопах формируются редко. Проявляются дергающей болью, уменьшающейся при поднимании ноги, отеком, гиперемией.
Стержневые мозоли чаще обнаруживаются на подошвенной стороне пальцев. В покое боли отсутствуют. При ходьбе, надавливании отмечаются болезненные ощущения, напоминающие боль при занозе. Глубокое прорастание корня может провоцировать кровоточивость, существенные затруднения ходьбы. В процессе осмотра выявляется углубление с возвышением по центру.
Пациенты с вросшим ногтем жалуются на боль в углу ногтя при давлении, обувании, ходьбе. При остром течении болезненность усиливается, палец отекает, краснеет, формируется панариций. Хроническая форма характеризуется периодическим появлением болей после ношения тесной обуви, продолжительного стояния, ходьбы. При онихогрифозе больных вначале беспокоят неприятные ощущения в зоне ногтевой пластинки, усиливающиеся при давлении. Затем ноготь утолщается, деформируется, начинает причинять сильную боль при ходьбе в любой обуви.
Сосудистые заболевания
Боль в пальцах ног отмечается у пациентов с поражениями артерий, сочетается с болями в стопах и голенях. Сначала болезненность развивается при ходьбе на длительные расстояния, в последующем дистанция уменьшается, на поздних стадиях боли сохраняются даже в покое. Симптом обнаруживается при следующих облитерирующих заболеваниях нижних конечностей:
Боли в пальцах и ступнях также могут наблюдаться при ангионеврозах. Для эритромелалгии характерна внезапно появляющаяся острая пекущая, жгучая боль на фоне перегрева или сдавления, распространяющаяся на обе стопы. При синдроме Рейно болезненность, напротив, возникает после охлаждения. Период похолодания и онемения пальцев сменяется распирающей, жгучей, ломящей болью.
Неврологические патологии
Жгучие простреливающие боли в двух пальцах (чаще в 3 и 4) наблюдаются при невроме Мортона. Провоцируются ходьбой, тесной обувью. Со временем усиливаются, не исчезают в состоянии покоя. Иррадиация в пальцы отмечается при невропатии медиального подошвенного нерва, общих пальцевых нервов.
Другие заболевания
Болевые ощущения в пальцах ног могут выявляться при следующих заболеваниях:
- Нервно-артритический диатез. Боль возникает в дистальных отделах пальцев верхних и нижних конечностей, дополняется неврастеническим синдромом, нарушениям метаболизма, аллергическими реакциями.
- Болезнь Фабри. Типично сочетание хронических колющих, жгучих болей средней интенсивности и тяжелых острых приступов, продолжающихся от нескольких часов до нескольких суток. Наблюдаются сердечно-сосудистые и неврологические нарушения.
- Психические расстройства. Болезненность, не укладывающаяся в картину соматического заболевания, выявляется при депрессивных расстройствах, истерии, ипохондрии. При нарушениях психотического уровня пациенты описывают боль вычурно, необычно.
Диагностика
Диагностикой заболеваний, сопровождающихся болью в пальцах ног, занимаются травматологи-ортопеды. При необходимости к обследованию привлекают ревматологов, хирургов, дерматологов, других специалистов. План обследования включает:
- Опрос. Врач выясняет время и обстоятельства появления болевых ощущений и других признаков, устанавливает связь болей с внешними обстоятельствами, изучает историю жизни, семейный анамнез.
- Физикальное обследование. В ходе осмотра специалист оценивает внешний вид ступни и пальцев, определяет наличие деформаций, отека, местной гипертермии, нарушений цвета кожных покровов. Исследует объем движений, чувствительность, пульсацию артерий.
- Рентгенография пальцев стопы. Визуализирует вывихи, переломы, участки перестройки или разрушения костей и суставов, дегенеративные и воспалительные изменения.
- Дерматоскопия. Осуществляется для дифференцировки стержневой мозоли и онихогрифоза от других заболеваний, исключения микотической или вирусной природы поражения. По показаниям дополняется другими дерматологическими методиками.
- УЗИ. Проводится при заболеваниях сосудов. Дуплексное сканирование и УЗДГ позволяют изучить состояние и проходимость артерий, скорость тока крови.
- Лабораторные исследования. Рекомендованы для подтверждения воспалительных процессов, обнаружения маркеров ревматических болезней, исследования флоры.

Лечение
Помощь до постановки диагноза
При травмах придают стопе возвышенное положение, прикладывают пакет со льдом или грелку с холодной водой. Переломы фиксируют шиной либо специальной повязкой. Пациентам с отморожением накладывают изолирующие повязки. При нетравматических поражениях обеспечивают ноге покой, иногда используют обезболивающие и противовоспалительные средства местного действия.
Консервативная терапия
Вывихи вправляют, при переломах со смещением выполняют репозицию, осуществляют иммобилизацию. При болях в пальцах могут применяться следующие консервативные мероприятия:
- Охранительный режим. Пациенту рекомендуют ограничить нагрузку на конечность, использовать ортопедические изделия или специальные приспособления (трость, костыли).
- Лекарственная терапия. При воспалительных и дегенеративных процессах назначают НПВС. Инфекционные заболевания являются показанием для проведения антибиотикотерапии. При болезнях сосудов эффективны препараты для улучшения кровообращения.
- Немедикаментозные методы. Могут быть показаны УВЧ, лекарственный электрофорез, магнитотерапия, другие физиотерапевтические методики. Некоторым больным рекомендованы ЛФК, массаж.
Хирургическое лечение
С учетом характера патологии выполняют следующие оперативные вмешательства:
- Травматические повреждения: фиксация костных фрагментов спицами.
- Деформации: резекция молоткообразных пальцев стопы.
- Инфекционные процессы: вскрытие панариция, секвестрэктомия.
- Дерматологические заболевания: удаление или коррекция вросшего ногтя, удаление мозоли с использованием различных энергий.
- Неврологические болезни: иссечение невромы Мортона.
После операций производят перевязки, назначают обезболивающие и антибактериальные средства. Пациентов направляют на физиолечение, лечебную физкультуру.
Синдром Рейно
Замечали ли вы когда-нибудь, что у вас синеют или краснеют пальцы на холоде или при стрессе? А может быть, кожа пальцев меняет цвет даже без видимой причины? Иногда эти симптомы могут сигнализировать о серьезных проблемах со здоровьем.
Как проявляется синдром Рейно
Синдром Рейно протекает в виде приступов с онемением и изменением цвета кожи пальцев длительностью 15–20 минут. Спровоцировать приступ может стрессовая ситуация или холод а иногда провоцирующий фактор не очевиден.
Конечно, неприятные ощущения в пальцах и покраснение на холоде бывают и у здоровых людей, это нормальная реакция сосудов кожи. Но у людей с синдромом Рейно можно заметить важное отличие — последовательное изменение окраски кожи пальцев: они сначала заметно бледнеют, потом синеют и в конце приступа краснеют. При этом вовлекаются все пальцы, кроме первых (больших).
Читайте также:
Туннельный синдром
Кроме пальцев могут вовлекаться уши, кончик носа, язык. Часто присоединяется покалывание, онемение и даже боль в пальцах, которые проходят по завершении приступа.
Причины появления
Предположительно, в основе лежит генетическая предрасположенность. А сам синдром обусловлен кратковременным спазмом мелких сосудов.
Выделяют первичный синдром (болезнь) Рейно и вторичный синдром Рейно. В подавляющем большинстве случаев (примерно в 90 %) встречается первичный синдром Рейно. Само по себе это заболевание хоть и неприятно, но для жизни и здоровья не опасно. Обычно первые симптомы проявляются в молодом возрасте (в 20–30 лет).
Вторичный синдром Рейно всегда возникает на фоне другой болезни и может быть сигналом серьезного заболевания (например, склеродермии, гипотиреоза, сахарного диабета, сирингомиелии и др.). Поэтому если у вас есть симптомы, характерные для синдрома Рейно, и тем более если они появились в зрелом возрасте, необходимо пройти тщательное обследование.
Кто в группе риска

Среди факторов риска наиболее значимые:
- женский пол (женщины страдают в 5 раз чаще, чем мужчины, однако с увеличением возраста частота встречаемости становится примерно одинаковой);
- проживание в местности с холодным климатом;
- наследственность (в 30 % случаев встречается у близких родственников);
- воздействие вибрации (например, работа бурильщиком, полировщиком) или низких температур (работа в холодном цеху).
И первичный, и вторичный синдром Рейно могут усиливаться при употреблении веществ, вызывающих спазм сосудов (например, при курении, употреблении крепкого кофе), применении сосудосуживающих препаратов (например, триптанов от мигрени).
Необходимые обследования

Если вы подозреваете у себя синдром Рейно, то в первую очередь необходимо обратиться к терапевту. Будьте готовы подробно ответить на вопросы о времени возникновения симптомов, возможных провоцирующих факторах, характере вашей работы, а также о других проблемах со здоровьем.
Все эти детали необходимы для планирования дальнейшего обследования и исключения вторичного синдрома, ведь крайне важно установить, не вызваны ли симптомы другим заболеванием. Для вторичного синдрома, в отличие от первичного, характерны следующие признаки:
- симптомы проявляются несимметрично (например, одна рука может страдать больше другой);
- более поздний возраст начала проявлений (обычно после 30 лет);
- появление симптомов не связано со стрессовой ситуацией или холодом;
- наличие в крови антинуклеарных антител (это иммуноглобулины, которые появляются в крови при аутоиммунных заболеваниях).
После беседы с терапевтом, возможно, потребуются консультации других специалистов — ревматолога, флеболога, сосудистого хирурга, эндокринолога, невролога — с последующими обследованиями.
Лечение: с таблетками и без
Если при обследовании выявлен вторичный синдром Рейно, то в первую очередь проводится лечение основного заболевания.
Применяют как медикаментозные, так и немедикаментозные методы лечения. Наиболее часто используют следующие лекарства:
- блокаторы кальциевых каналов (например, нифедипин, амлодипин);
- альфа-адреноблокаторы (например, доксазин);
- вазодилататоры (например, дипиридамол);
- спазмолитики (но-шпа) и другие средства.
Активно применяются физиотерапия, иглоукалывание, массаж. И крайне редко, лишь при неэффективности других методов лечения, приходится прибегать к хирургическому лечению.
Товары по теме: [product strict=”Нифедипин, ФЕНИГИДИН, НИФЕКАРД, КОРДИПИН, КОРДАФЛЕКС, КОРИНФАР, КАЛЬЦИГАРД”](Нифедипин), [product strict=”Амлодипин, НОРВАСК, ЭГИПРЕС, КАРДИЛОПИН, НОРМОДИПИН, ТЕНОКС, КАЛЧЕК, АМЛОВАС, ЭКВАМЕР”](Амлодипин), [product strict=”Дипиридамол, КУРАНТИЛ, АГРЕНОКС”](Дипиридамол), [product strict=”Но-Шпа”](Но-Шпа)
Синдром Рейно: определение патологии, симптомы, прогноз на выздоровление
Синдром Рейно относится к серьезным патологическим состояниям, при котором происходит спазм периферических сосудов и уменьшение их внутреннего диаметра. В результате нарушается кровоснабжение в мелких сосудах кистей и стоп. Обычно синдром является одним из симптомов других заболеваний, таких как психопатии, ревматизм, эндокринные патологии, гематологические заболевания, артериовенозные аневризмы. От синдрома чаще всего страдают люди, проживающие в северных регионах с холодным климатом. Больше среди заболевших женщин молодого и зрелого возраста. Если не удается выяснить главную причину возникновения синдрома, в таком случае врачи ставят диагноз «болезнь Рейно».

Почему появляется нарушение кровоснабжения в мелких сосудах стоп и кистей?
До конца причины возникновения данного синдрома не выяснены. Однако врачи выделяют ряд провоцирующих факторов, способствующих его развитию.
- эндокринные нарушения;
- генетическая предрасположенность;
- длительные, частые переохлаждения кистей и стоп;
- регулярные контакты с холодной водой;
- интоксикация (алкогольная, химическая, наркотическая);
- аутоиммунные заболевания;
- постоянное воздействие вибраций на тело;
- регулярные травмы пальцев верхних и нижних конечностей;
- сильные психоэмоциональные стрессы;
- болезни, связанные с органами кроветворения (костный мозг, селезенка);
- психопатии.
Иногда наблюдаются спонтанные приступы синдрома Рейно, без провоцирующих факторов. Часто это случается в запущенных случаях.
Клинические проявления
Заподозрить у себя синдром Рейно можно по клиническим признакам. Сначала кожные покровы на пальцах рук или ног белеют, появляется ощущение небольшого холодка, чувствуется онемение. Через некоторое время симптоматика исчезает.
Со временем ситуация ухудшается. К симптоматике добавляются жжение, ощущение распирания, болезненность. Пальцы отекают, синеют, ногти истончаются. Еще через некоторое время возможно искривление фаланг пальцев, появление очагов некроза и образование язв. Приступы становятся более длительными, а повреждения явными.
В зависимости от повреждений врачи выделяют несколько стадий в развитии синдрома Рейно, характеризующиеся своими клиническими проявлениями:
- Ангиоспастическая. На этой стадии человек чувствует в верхних и нижних конечностях зябкость, небольшое покалывание, ощущение «мурашек». Кожа белеет, пальцы теряют чувствительность, появляется чувство, как будто пальцы ломит. Сразу после этого резко наступает покраснение кожных покровов, появляется отечность, так как сосуды резко переполняются кровью. В пальцах чувствуется жар. Приступы обычно кратковременные и затрагивают мизинец, средний, безымянный пальцы руки или 1–3 пальца стопы. Между приступами кожа пальцев имеет здоровый вид.
- Ангиопаралитическая. На этой стадии приступы случаются чаще и длятся дольше (до часа). Болезненность становится более выраженной, пальцы часто синеют, сильно отекают. Между приступами кисти и стопы остаются бледными, синюшными, влажными и холодными. Человека без причин бросает в жар или, наоборот, у него проступает холодный пот, без причины появляется чувство страха и тревожности.
- Трофопаралитическая. Это заключительная и самая опасная стадия синдрома Рейно. Болезненность уменьшается, но это не означает, что заболевание отступило. Наоборот, чувствительность пальцев снизилась, что чревато их повреждениями, которые человек не ощущает. В результате появляются язвы, участки некроза. Такое состояние влияет на психоэмоциональное и физическое состояние человека, приводит к нарушению работоспособности и инвалидности.
Лечение необходимо начинать как можно раньше, желательно сразу после появления первых тревожных признаков. На первых стадиях синдром Рейно можно остановить и он не будет прогрессировать. На последней стадии придется пройти длительное лечение.
Диагностика и лечение синдрома Рейно
Диагностика проводится в комплексе. Обязательно проводится холодовая проба. Сначала человек 20 минут находится в теплом помещении с температурой 20–25 градусов. Перед исследованием у него замеряют температуру кончиков пальцев на ногах и руках. Затем конечности погружают в холодную воду с температурой +5 градусов на несколько минут. И после снова проводят замеры температур сразу после вынимания их из воды и через 10–15 минут. Спустя это время температура в кончиках пальцев должна быть такой же, как до погружения в воду. Если она меньше, значит, возможно развитие синдрома Рейно.
После осмотра конечностей и проведения холодовых проб врач назначает биохимический анализ крови, общий анализ мочи, гемограмму, ультразвуковое обследование внутренних органов, допплерографию сосудов, томографию позвоночника. Иногда назначают и дополнительные обследования с целью дифференцирования болезни, которая привела к возникновению синдрома:
- Рентгенодиагностика выявляет степень проходимости артерий, трофические изменения в костях и мягких тканях. Паталогические изменения наблюдаются в большей степени в фалангах пальцев.
- Ангиография помогает выявить нарушение кровотока или стенозирование артерий пальцев.
- Плетизмография или измерение давления крови в пальцевой артерии показывает на степень ее поражения. Если после охлаждения давление снижается на 70%, это указывает на синдром Рейно.
Терапия
Лечение проводят как физическое, так и психологическое, так как синдром Рейно часто вызывают стрессы, психопатии.
Для восстановления нормальной работы мелких сосудов врачи часто прописывают следующие группы медикаментозных средств:
- цитостатические;
- сосудорасширяющие;
- спазмолитические;
- глюкокортикостероидные.
В качестве дополнительных процедур при любой природе происхождения синдрома Рейно назначают лечебную гимнастику, диету, физиотерапию, которая включает грязелечение, массаж, парафиновые аппликации, лечение магнитными токами, электрофорез.

Если же после курса лечения не наблюдается улучшения состояния или его компенсации, симптоматика продолжает нарастать, решается вопрос о проведении оперативного вмешательства. Если сосуды еще можно спасти, проводят эндоскопию, позволяющую скорректировать их работу. В самом худшем варианте речь идет об ампутации конечности или ее части, если наблюдается обширный некроз тканей или гангрена.
В случаях, когда синдром Рейно вызван длительными стрессами или психопатиями, необходима консультация психолога, психиатра. В большинстве случаев после этого наступает стойкая ремиссия или полное выздоровление.
Терапия требуется продолжительная, пациенту важно неукоснительно соблюдать все рекомендации доктора и проходить регулярные медицинские осмотры для отслеживания динамики процесса терапии.
Предотвращение рецидивов
После лечения пациентам рекомендуется соблюдать ряд правил, чтобы неприятные приступы синдрома Рейно больше не беспокоили.
- Правильный уход за кожей. Не следует использовать для мытья рук и ног средствами, высушивающими кожу. После гигиенических процедур нужно тщательно протирать насухо кожу мягкой хлопковой или льняной тканью, пользоваться смягчающими и увлажняющими кремами.
- Обеспечивать конечностям защиту. В холодное время года на ноги надевать теплые носки (можно несколько пар), обувь выбирать свободную, чтобы она не натирала и не жала. Не пользоваться холодной водой. Руки всегда защищать перчатками или варежками, и при выходе в прохладную погоду на улицу и при работе с бытовыми химикатами, даже с простой водой.
- Отказаться от курения или хотя бы сократить количество потребляемых сигарет. Никотин сильно влияет на состояние сосудов, сильно сужая их.
Соблюдать диету, стараться избегать стрессовых ситуаций насколько это возможно.
Соблюдая эти правила вполне можно сохранить свои руки и ноги здоровыми, а проведенная терапия не будет напрасной.
Болит и опух палец на ноге

Проблема с опухшими пальцами на ногах известна многим. Это состояние считается естественным явлением, когда при длительной ходьбе и нагрузках оказывается сильное давление на нижние конечности. В этом случае, чтобы вернуть ногам здоровый вид, достаточно дать им немного отдохнуть.
А между тем, часто это может говорить о наличии более серьезных заболеваний и являться показателем зарождения серьезных патологических процессов в организме. Поэтому обязательно следует обратиться к врачу, если палец опух и болит без причины .
Причины боли и отека в пальцах
Для понимания, что вызывает опухание пальцев ног, необходимо установить причину, которая могла быть спровоцирована различными факторами. Боль и отек могут появиться при ушибах, ставших результатом удара о твердые предметы. Причиной такого состояния могут стать и высокие каблуки, на которых женщины ходят достаточно длительное время. Нижние конечности находятся в положении, при котором вся нагрузка ложится на пальцы, и зачастую женщины, проведя весь день в туфлях на высоких каблуках, замечают, что большой палец у них на ноге опух. Такая же проблема может быть вызвана и тесной обувью.
Беговая
Отрадное
Пролетарская
Чертановская
Щёлковская
Юго-Западная
Беговая
Отрадное
Пролетарская
Щёлковская
Юго-Западная
Щёлковская
Помимо этого, появление отека может свидетельствовать и о наличии грибковых или инфекционных заболеваний. При нарушении кровотока в нижних конечностях, кровь начинает скапливаться, что приводят к распуханию пальца на ноге и его боли . Иногда такие проблемы могут возникнуть по причине вросшего ногтя, но тогда вместе с пальцами опухать начинает и вся стопа. Искоренить очаг заболевания может только лечащий врач. Удалив часть вросшего ногтя, симптомы сразу пропадут.
Наличие в пальце занозы или шипа также может стать причиной, почему опухают и болят пальцы на ногах . Ведь инфекционный процесс может начаться вместе с попаданием в палец инородного тела. Прежде всего необходимо разобраться, что послужило причиной отека пальцев, и начать немедленно принимать меры по их устранению.
Какие заболевания вызывают отеки на пальцах ног
Разного рода заболевания также могут послужить причиной появления болей и отеков. В их числе такие патологии, как:
1. Артрит. Увеличение в размерах и ограничение подвижности одного или нескольких пальцев может говорить о появлении данного заболевания, которое вызывает дегенеративно-дистрофические нарушения в хрящевой ткани. Развитие артрита провоцируется наличием у людей лишнего веса, плоскостопия, а также тяжелой физической работы. Неудивительным является и тот факт, что у спортсменов часто отекшие нижние конечности, так как они регулярно получают травмы, ушибы и растяжения связок. На второй стадии развития патологии происходит поражение суставов пальцев, поэтому любое промедление влечет за собой большие последствия. Без надлежащего лечения состояние пациента ухудшится, что в конечном счете приведет к инвалидности. Немедленно стоит обратиться к врачу и пройти полный медицинский осмотр, если наблюдается отек и боль большого пальца на ноге.
2. Артроз. К одному из самых распространенных симптомов данного заболевания относится опухание пальца на ноге возле ногтя. Эта патология суставов характеризуется разрушительным воздействием на хрящ. В начале болезни боль имеет периодический характер, но в итоге становится хронической. Артроз часто начинается с боли в большом пальце, которая исчезает после отдыха. Утром пациенты испытывают определенную степень скованности, затрудненное функционирование суставов, а также хруст. Такие признаки артроза, как ограниченная подвижность и хроническая боль пересекаются с симптомами субхондрального склероза и эпикондилита. Если в суставах появляется инфекция, то тогда артроз приобретает инфекционный характер.

3. Остеопороз. При развитии этого заболевания кости теряют прочность и массу, чему виной патологические процессы, которые делают хрупкой костную ткань и вызывают отеки. Пациенты с остеопорозом должны внимательно и с осторожностью относиться к своим пальцам, ведь любое неаккуратное движение может привести к перелому. В начале развития патологии палец на ноге распухает и начинает болеть, а через некоторое время деформация происходит со стопой.
4. Свидетельствовать о развитии такого заболевания, как бурсит, могут симптомы, когда опух и болит сустав большого пальца ноги, а также покраснел. Сильные ушибы и запущенная стадия артроза могут стать причиной его появления. При пораженном суставе пространство между костями и мышцами воспаляется и наполняется жидкостью. Если патологию не лечить, то заболевание становится хроническим и боль приобретает постоянный характер. Чтобы подтвердить диагноз, пациенту берут пункцию жидкости, МРТ и рентгенографию в дополнение к визуальному осмотру.
5. Развитие подагры может быть вызвано сбоем в работе обменных процессов в организме. Эта патология более распространена среди мужчин, нежели женщин. На начальной стадии патологии отекают пальцы ног, а в дальнейшем фаланги пальцев могут полностью разрушиться. Припухлости и боль имеют приступообразный характер
6. Травма голеностопа. При большой нагрузке на ноги самым уязвимым местом является мизинец. Например, его можно повредить, если удариться о ножку мебели или дверной косяк, а также при ношении тесной обуви. После удара мизинец начинает опухать и болеть. В целом ушибы не несут никакой опасности для человека. Однако негативное влияние может проявляться в виде хронической боли или развития не самых приятных заболеваний. Если после удара палец распух и болит, то необходимо пройти медицинское обследование.
7. Отек пальцев может быть вызван также и аллергической реакцией. Если ноги постоянно зудят, чешутся и появляется дискомфорт, то иммунная система человека начинает реагировать на раздражающие факторы и вырабатывать химические вещества, которые и вызывают отек. Все симптомы пройдут, только если нейтрализовать внешний раздражитель.
8. Сахарный диабет. Отечность ног при данном заболевании провоцируется нарушением обменных процессов. Обычно у больных появляются болевые ощущения и посинение пальцев ног. Кроме того, падает чувствительность нижних конечностей, наблюдается онемение пальцев и ощущение жжения в ступнях. Если наблюдаются такие симптомы, то следует немедленно обратиться к эндокринологу, чтобы врач смогпровести осмотр и назначить наиболее подходящее лечение.
9. Панариций. Эта патология появляется при инфекционном заражении. Наглядно видно симптомы, которые начинаются с нагноения ногтя, характеризуются болезненными ощущениями и припухлостью пальца, формируются кисты с гнойным содержимым. На фаланге можно заметить волдырь и отек. Кроме того, происходить нарушение чувствительности и закупорка капилляров. В этом случае могут помочь травяные ванночки, но полностью вылечить заболевание можно только после вскрытия кист и полного удаления гнойного содержимого.
К какому врачу обратиться
Для установления причины почему болит палец на ноге и опух , а также для лечения этой проблемы, необходимо обратиться к врачу. Первым делом следует посетить терапевта, который может назначить лечение или направить к более узко квалифицированному специалисту. Отек конечностей может быть вызван и болезнями с сердцем, поэтому, чтобы исключить данную причину, пациент должен пройти обследование у хирурга или ревматолога. Ортопед поможет решить проблему с деформацией стоп, а эндокринолог назначит лечение при гормональных сбоях. Если состояние стало результатом травмы, то тогда следует посетить врача травматолога, который выявит суть проблемы. Точная постановка диагноза и назначение лечения возможны только после изучения симптоматики болезни и анализа состояния пациента.
До того, как будет назначена консультация с доктором, боль можно облегчить самостоятельно. Чтобы пальцы на ногах не болели, к ним можно приложить тепло или холод (когда они горят и приобретают красный оттенок). В домашних условиях можно применять как лекарственные препараты, так и средства народной медицины.
 Медикаментозные препараты в приоритете
Медикаментозные препараты в приоритете
Процедура лечения заключается в нанесении специальных мазей или кремов на поврежденную область и растирании ушибов на пальцах ног гелями. Нестероидные препараты, снимающие воспаление, помогают при сильных болях и повышенной температуре. Действующие вещества в препаратах напрямую влияют на причину воспаления, не нанося вреда почкам и желудку. Для обновления хрящевой ткани, ее укрепления и замедления процесса разрушения может использоваться такая группа препаратов, как хондопротекторы.
Терапию лекарственными препаратами следует проводить под наблюдением врача.
Как предотвратить недуг
Элементарные профилактические меры способствуют тому, чтобы предотвратить отеки на пальцах ног. Просто необходимо заботиться о своем теле и стараться обходить стороной возможность получения повреждений. Ключом к хорошему здоровью ног станет личная гигиена, которая должна присутствовать в жизни каждого человека на постоянной основе.
Особое место следует уделить выбору удобной, качественной обуви, которая должна быть изготовлена из натуральных материалов, а также иметь не очень высокий каблук и комфортную подошву. Кроме того, можно использовать специальную ортопедическую обувь или стельки. При выявлении грибковых или иных заболеваний следует немедленно приступать к их лечению.
Следует также следить за питанием, чтобы оно было полноценным и включало все необходимые микроэлементы, получаемые из продуктов. Необходимо уменьшить количество потребляемой соли, поскольку она не дает лишней воде выйти из организма, что становится причиной появлению отеков. От употребления алкоголя тоже лучше воздержаться или свести до минимума.
Отек пальцев легко поддается лечению и часто окончательно устраняется, но только если лечение было оказано своевременно. Следуя элементарным правилам, можно не допустить образования отеков, а также сохранить здоровье.

 Медикаментозные препараты в приоритете
Медикаментозные препараты в приоритете
