Зачем нужен и когда проводится первый, второй и третий скрининг при беременности
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране, согласно приказу Министерства здравоохранения РФ № 572н от 1 ноября 2012 года, обязательным в период беременности является лишь плановое трехразовое УЗИ [1] . Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Однако в некоторых случаях врач настойчиво рекомендует его пройти. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и прочего.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-й и 13-й неделями. Нет смысла проходить это обследование ранее: до 11-й недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
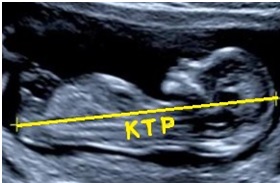
- КТР(копчико-теменной размер, то есть длина плода от темени до копчика) — 43–84 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто являются гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
- БПР(бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
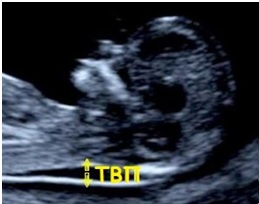
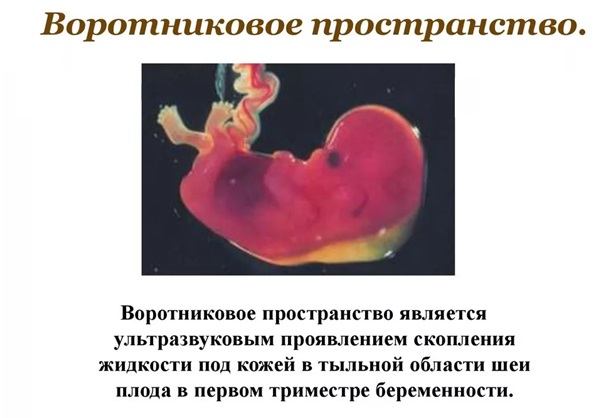
- ТВП(толщина воротникового пространства) — 1,6–1,7 мм (зависит от срока беременности). Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и так далее. Однако не следует паниковать раньше времени: никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
- Длина кости носа— 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым.
- ЧСС(частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
- Размер хориона, амниона и желточного мешка.
- Хорион— это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
- Амнион— внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
- Желточный мешок— это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
УЗИ проводят двумя способами: трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо подготовиться соответствующим образом. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота, и картинка будет четче.
При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения. Околоплодные воды являются хорошим акустическим окном для визуализации, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или «освежиться» при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать соответствующие средства и не есть ничего газообразующего.
На заметку
Бытует мнение, что УЗИ «оглушает» нерожденного ребенка. Это, конечно, миф, возникший из-за незнания базовых законов физики. Ультразвук — это колебания высокой частоты, которые не слышны ни взрослым, ни детям. УЗИ — одно из самых точных, недорогих и безопасных исследований.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-й недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Для определения риска развития беременности используется МоМ — коэффициент, показывающий степень отклонения конкретных параметров от нормы для данного срока. На этом этапе норма — от 0,5 до 2,5 МоМ. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода, или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л (от 0,5 до 2,5 МоМ). Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия. Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через восемь часов после последнего приема пищи. За два–три дня до анализа следует воздержаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 18–20 недель. В него включены те же два этапа — УЗИ и анализ крови, однако последний сдается только в том случае, если женщина не делала первый скрининг.
На этот раз врач определяет не только размеры, но и положение плода, его костную структуру, состояние внутренних органов, место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР— 26–56 мм.
- ДБК(длина бедренной кости) — 13–38 мм.
- ДПК(длина плечевой кости) — 13–36 мм.
- ОГ(окружность головы) — 112–186 мм.
- ИАЖ(индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
- Локализация плаценты.Некоторый риск есть лишь при расположении плаценты на нижней части полости матки — при такой локализации возможно отслоение плаценты.
- Пуповина.Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через две артерии и одну вену, но иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
- Шейка матки.Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
- Визуализация.Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как уже говорилось, если первый скрининг не проводился, то во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-й неделях беременности:
- b-ХГЧ— 4720–80 100 мМЕ/мл.
- Свободный эстриол— гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — может быть при угрозе выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
- АФП— белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в угрозе выкидыша или гибели плода, а также в развитии патологий, например синдромов Эдвардса или Дауна. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30–34 – й неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы УЗИ для данного срока беременности:
Слишком тонкая плацента не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ею инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты, — на сроке 30–35 недель нормальными считаются 0–2-я степени зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
УЗИ – скрининг
Беременность – это одновременно и радостный, и волнительный период в жизни женщины. В настоящее время в акушерстве уделяется большое значение проведению ультразвуковых скринингов в определенные сроки беременности. Но насколько это важно? Почему именно в эти сроки? Обо всем этом и пойдет речь в данной статье.
Чем обычное ультразвуковое исследование отличается от скринингового?
Важно знать, что скрининг проводится АБСОЛЮТНО всем беременным женщинам на одних и тех же сроках. Цель данного исследования – выявление серьезных аномалий развития плода. Иначе говоря, диагностика проводится на самых лучших аппаратах и самыми квалифицированными специалистами, ведь на них возлагается большая ответственность – выявить те или иные нарушения в развитии во время внутриутробного развития.
В какие сроки беременности следует проводить УЗ-скрининги?
Согласно приказу министерства здравоохранения (№572 н от 01.11.2012г.) в данном вопросе есть строго определенные сроки, отклоняться от которых следует лишь в крайних ситуациях. Первый скрининг проводится с 11 по 14 неделю беременности, второй – с 18 по 21 неделю беременности, и третий – в сроке 30-34 недели беременности.
Первый УЗ-скрининг: какие показатели являются нормальными?
В сроке 11-14 недель все беременные женщины должны пройти одно из самых важных исследований – УЗИ диагностику экспертного класса. Врач определяет такие показатели, как:
- Сердцебиение эмбриона (в сроке проведения скрининга важно определить не просто наличие или отсутствие сердцебиения, но и частоту сердечных сокращений. Так например, нормальным является сердцебие6ние 140-160 ударов в минуту). Признаки брадикардии (когда ЧСС 100 ударов в минуту и меньше) и выраженной тахикардии (ЧСС выше 160) являются неблагоприятным признаком.
- Измерение копчико-теменного размера (сокращенно – КТР).
- Измерение толщины воротникового пространства (сокращенно – ТВП)
- Длина носовой кости (нижняя граница нормы – 2 мм).
- Расположение хориона, место будущей плаценты. В норме хорион располагается на любой стенке матки, но неблагоприятной считается ситуация, при которой хорион расположен в области внутреннего зева, или крайне близко к нему. Такой вариант прикрепления хориона может стать причиной предлежания плаценты или низкой плацентации.
- Наличие или отсутствие отслойки хориона. Хорион – это по сути место, из которого формируется позже плацента. Именно по этой причине важно определить, нет ли участков, которые отслоились от стенки матки.
- Соответствие размера эмбриона сроку беременности. При проведении УЗИ врач всегда спрашивает у женщины первый день последней менструации. И вопрос этот задается не ради праздного любопытства. Именно благодаря этой информации можно понять, соответствует ли размер эмбриона сроку беременности. Вот почему женщине очень важно знать эту информацию и сказать ее врачу.
Каковы нормальные значения толщины воротникового пространства (ТВП)?
Нижняя граница нормы Верхняя граница нормы Среднее значение 10 недель 0,8 2,2 1,5 11 недель 0,8 2,2 1,6 12 недель 0,7 2,5 1,7 13 недель 0,7 2,8 1,7 14 недель 0,8 2,8 1,8 

О чем свидетельствует увеличение ТВП?
Увеличение толщины воротникового пространства – один из признаков хромосомных аномалий, чаще всего данный маркер характерен для синдрома Дауна, за счет скопления жидкости в этой области. Однако, следует знать, что измерение ТВП должна проводиться при определенном положении эмбриона (он не должен излишне сгибать или разгибать голову).

О чем может свидетельствовать уменьшение длины носовой кости?
Уменьшение длины носовой кости может быть маркером хромосомных аномалий. Однако, изолированно по одному признаку диагноз не может быть поставлен. В случае выявления тех или иных отклонений по результатам УЗИ, проводят расширенное обследование.
Какие аномалии развития можно выявить при первом УЗ-скрининге?
На первом скрининге обычно можно выявить самые тяжелые пороки развития. К ним относятся как серьезные хромосомные аномалии, определенные генетические заболевания, тяжелые пороки развития.
К ним относятся:
- Синдром Дауна
- Синдром Патау
- Анэнцефалия (отсутствие головного мозга)
- Гидроцефалия (избыточное скопление спинномозговой жидкости в головном мозге, расширение ликворных пространств)
- Сложные пороки сердца (тетрада, пентада Фалло, дефекты перегородок)
- Пороки развития опорно-двигательного аппарата (отсутствие конечностей, пальцев)
Можно ли только на основании первого УЗ-скрининга поставить диагноз о тяжелой патологии эмбриона?
При выявлении серьезных отклонений в развитии эмбриона приятно расширить диагностический поиск, это необходимо с целью исключения ложноположительных результатов. К таким диагностическим процедурам относится: сдача анализов на генетическую двойку и тройку. При необходимости можно провести амниоцентез и хорион-биопсию. Данные анализы позволяют провести расширенный генетический анализ околоплодных вод и тканей хориона с целью выявления грубых и серьезных патологий). Однако, следует помнить, что эти диагностические процедуры могут привести к серьезным осложнениям, вплоть до самопроизвольного прерывания беременности).
Некоторые пороки развития, выявленные при исследовании, не требуют проведения дополнительных исследований, в силу своей очевидности. Так например, отсутствие конечности или выраженные нарушения нервной трубки (анэнцефалия, гидроцефалия).
Что делать, если на первом УЗ-скрининге были выявлены тяжелые пороки развития?
Если во время обследования врач определил наличие признаков, которые свидетельствуют о наличии у эмбриона серьезных пороков развития, в таком случае с женщиной проводится разъяснительная беседа, собирается консилиум в составе врачей: акушер-гинеколог, генетик, неонатолог, иногда приглашается детский хирург. При выявлении пороков развития, несовместимых с жизнью, женщине предлагается прервать беременность по медицинским показаниям. Если же выявленные нарушения касаются только внешних пороков развития без риска для жизни, то женщина сама принимает решение: продолжать ли ей дальнейшее вынашивание беременности или нет.
Второй УЗ-скрининг: сроки и цели проведения?
В сроке 18-21 недели проводится второй скрининг, который позволяет уже гораздо более детально исследовать плод. На втором скрининге можно определить:
- Пороки сердца (отсутствие перегородок сердца, пороки клапанов)
- Отсутствие или патология внутренних органов плода или аномальное их расположение (единственная почка, ее неправильная форма, опущение почки, отсутствие желчного пузыря, селезенки, зеркальное расположение органов, сосудистые аномалии – расширение сосудов (аневризмы)
- Опухоли у плода
- Количество околоплодных вод.
- Расположение плаценты (нет ли предлежания, отслойки плаценты, нет ли гематомы в полости матки, в пространстве между плацентой и маткой)
- Аномалии строения лицевого черепа (незаращение верхней губы – заячья губа, незаращение твердого неба – волчья пасть)
- Скорость кровотока в системе «мать-плацента-плод». Кровоток оценивается как по маточным артериям, так и по сосудам пуповины, и даже в средней мозговой артерии плода для выявления нарушений кровотока и признаков кислородного голодания (гипоксии) плода.
- Обязательным является исследование шейки матки (ее длину, ширину цервикального канала).
Третий УЗ-скрининг: когда проводится и что позволяет выявить?
Проводится данное исследование в третьем триместре, а именно на сроке 30-32 недели беременности. Позволяет выявить наиболее сложные, трудно диагностируемые пороки развития и патологии развития беременности. К ним относятся:
- Опухоли плода небольших размеров
- Сложные пороки развития сосудистой системы мозга
- Труднодоступные визуализации пороки внутренних органов плода.
- Вращение плаценты в мышечную стенку матки
- Пороки головного и спинного мозга плода
- Сложно диагностируемые пороки сердца и сосудов
К необходимым исследованиям в третьем триместре относятся исследование кровотока, подсчет количества околоплодных вод, исследование сердцебиения плода, определение всех размеров плода (так называемая фетометрия, при которой измеряют размер всех костей скелета), а также проводить цервикометрию (определение длины шейки матки).
Что делать, если пропущен срок проведения скрининга?
Подобная ситуация, как правило, чаще встречается у женщин, которые в силу определенных причин поздно узнали о своей беременности, а также у юных первобеременных, и у женщин, которые ошибочно считали, что у них уже наступил климакс (но на самом деле менструации прекратились в силу наступления беременности). В подобных ситуациях необходимо проведение УЗИ экспертного класса как можно раньше, потому как велика вероятность выявления пороков развития на поздних сроках, что может создавать определенные риски для плода и матери.
Обязательно ли должны определить пол плода при проведении УЗИ исследования?
Врач, выполняющий УЗ-скрининг, в обязательном порядке должен исследовать мочеполовую систему плода. Но перед врачом в данном случае стоит не просто цель – определить пол, он должен не пропустить любые пороки развития половых органов (водянку яичка, крипторхизм, синдром Кюстнера-Рокитанского и другие аномалии развития)
Нужно ли готовиться к проведению данного исследования?
Никакой особой подготовки не требуется перед проведением исследования. Однако, первый скрининг, как правило, проводят при наполненном мочевом пузыре (в данном случае визуализация лучше). Поэтому в этом сроке прийти на УЗИ нужно с наполненным мочевым пузырем). Перед исследованием должно быть легкое ощущение позыва к мочеиспусканию (но не нужно переусердствовать).
Нужно ли делать УЗИ между скринингами?
При нормально протекающей беременности нет необходимости проведения УЗ-исследований вне скрининга. Однако, есть определенные патологии, которые требуют проведения постоянного мониторинга и динамики состояния. К примеру, при нарушениях кровотока в маточных артериях, или в сосудах пуповины, необходимо проведения частых УЗ-исследований с обязательным измерением скорости кровотока (допплерометрия).
Какой аппарат УЗИ используется при проведении скрининга?
Обычно данное исследование проводится на очень хороших аппаратах экспертного класса, позволяющих построить и смоделировать 3-Д изображение. Но стоит отметить не только высокую разрешающую способность этих аппаратов, но и людей, выполняющих это исследование. Скрининг проводят самые лучшие специалисты, имеющие большой опыт и знания.
Насколько важен скрининг?
УЗ-скрининг в акушерстве имеет огромное значение. Именно благодаря подобной расширенной диагностике удалось существенно увеличить выявление пороков развития, сложных аномалий, хромосомных заболеваний. По выше изложенным причинам вклад ультразвуковой диагностики в акушерство очень трудно переоценить. Большинство пороков выявляются уже при проведении первого скрининга, что существенно снизило рождение детей со сложными пороками развития и хромосомными аномалиями.
Чем отличается скрининг от узи

Во время беременности женщине сообщают, что она должна проходить скрининг. И отправляют на знакомую процедуру УЗИ. Разумеется, возникает вопрос: а чем отличается скрининг от УЗИ? Почему при вынашивании ребенка употребляется незнакомый медицинский термин и что он означает?
Что такое скрининг
На самом деле, все довольно просто. Этим термином называется контрольное комплексное обследование беременной женщины на определенном сроке. В понятие входит ультразвуковая диагностика, на которой врач делает выводы о состоянии будущей мамы, ее органов деторождения, а кроме того оценивает, насколько правильно растет и развивается малыш.
Также в упомянутый комплекс включен биохимический анализ крови на очень специфические гормоны, уровень которых имеет огромное значение в диагностике вероятных генетических расстройств у плода.
Скрининг назначается врачом при нормальной, физиологической беременности три раза за весь период – каждые три месяца.

Что такое УЗИ
УЗИ при беременности – незаменимый метод визуального наблюдения за тем, что происходит внутри матки. Осуществляется при помощи датчиков, один из которых – вытянутый, небольшого диаметра — в первом триместре врач вводит во влагалище женщины. Благодаря ультразвуковым волнам, испускаемым аппаратом, врач видит на мониторе изображение матки, зародыша в ней. Близость датчика к изучаемым органам позволяет максимально точно проанализировать, как протекает самое начало беременности.
В последующем, на любом сроке после 12 недель, другой – широкий – датчик устанавливается на живот женщины. Однако метод тот же самый: врач оценивает картинку, измеряет и сопоставляет параметры, отслеживая ход беременности.
Что общего между процедурой скрининга и УЗИ
Что делать – УЗИ или скрининг – такого вопроса не существует. В течение беременности УЗИ, назначенное для общего осмотра плода и будущей мамы, будет тоже называться скринингом.
В первом триместре биохимический анализ крови в составе скрининга будет являться обязательным. Пропускать его нельзя, чтобы не упустить развитие возможных врожденных заболеваний. В оставшиеся два триместра, при повторных комплексных обследованиях, исследование крови на гормоны будет назначено, если в первый раз какие-либо показатели насторожили врача.
Ультразвуковое исследование начального периода беременности не менее обязательное исследование. Врач определит, правильно ли расположился зародыш в матке, начал ли он расти. К тому же в этой фазе вынашивания у плода начинает биться сердце. Это важный момент как для врача, так и, несомненно, для будущей мамы.
Отличие УЗИ от скрининга
Раз УЗИ входит в понятие скрининг при беременности, сказать, что лучше, невозможно. Как и определить различия между этими процедурами.
Единственное, что необходимо отметить, это различное наполнение комплексного обследования в разных триместрах. Как уже упоминалось, кровь на анализ во втором и третьем триместрах сдавать не обязательно, если в самый первый разнее выявилось абсолютно никаких отклонений.
Однако ультразвуковое исследование делать непременно нужно в каждом триместре – три раза. Если показатели крови определяют наличие нарушений в генетике, то на УЗИ выявляют анатомические отклонения, расстройства формирования различных органов и систем плода. Смотрят, хватает ли малышу кислорода, поступающего от мамы по артериям пуповины. А при заключительном осмотре врач еще и проверяет готовность ребенка покинуть материнскую утробу: расположение (ножками к родовым путям или головой), отсутствие обвития пуповиной, пропорции сердца и легких.
В итоге, можно на вопрос в чем разница, можно ответить так: ультразвуковая диагностика может быть проведена беременной женщине вне скрининга, при необходимости. Например, для уточнения пола будущего младенца. Но скрининг всегда включает в себя обязательное УЗИ для общего контроля над протеканием беременности.
Также скрининг отличается от простого УЗИ тем, что любое УЗ-исследование внутренних органов будущей мамы не является частью скрининга. В него входит лишь УЗИ матки и плода, сосудов, их кровоснабжающих, в конкретные недели наблюдаемой беременности.
И, наконец, если при комплексе были обнаружены какие-либо нарушения, или врач заподозрил, что что-то идет не так, как должно, женщину могу направить на повторное УЗИ, а также снова взять кровь на анализ. В данной ситуации дополнительное обследование считаться скринингом не будет.

Кто проводит скрининг
Комплекс исследований при беременности, его состав и сроки определяет врач акушер-гинеколог. Он направляет на УЗИ и необходимые биохимические анализы. Расшифровкой результатов занимается также он. После сбора полной информации, всех итогов, врач делает окончательные выводы о том, что показал скрининг.
Рекомендации специалистов
Самое важное для врача – это сохранить здоровье будущей мамы, помочь ей выносить беременность до конца без осложнений, избегать любых рисков для малыша. Поэтому, назначая комплекс обследований, врач, прежде всего, заботится о своих пациентах. Ни одним исследованием во время беременности пренебрегать нельзя, ведь можно пропустить нарушение, которое легко устранить в самом начале его появления, но с которым очень сложно бороться потом.
Чем отличается УЗИ от скрининга при беременности

Скажем сразу: скрининг включает в себя УЗ-исследование строго на определенном сроке, но не ограничивается только им. То есть, УЗИ — это часть скрининга.
Что такое УЗИ
УЗИ — это неинвазивный (не связанный с проникновением в организм) метод оценки состояния внутренних органов, основанный на использовании высокочастотных звуковых волн. Он позволяет получать изображение органов в реальном времени.
УЗИ, безусловно, является наиболее удобным и безопасным способом контроля за состоянием и плода, и матери на протяжении всей беременности.
При УЗИ не используется опасных излучений, которые могут нанести вред ребенку (в отличие от рентгенографии), поэтому оно может проводиться будущей маме столько раз, сколько это потребуется.
УЗИ не требует никакой предварительной подготовки и может быть произведено в любой момент на любом сроке гестации.
Когда назначают УЗИ
Обычно УЗИ назначают в следующих случаях:
- для подтверждение факта наличия живого плода в матке (определяют наличие сердцебиений плода): выполняется на сроке 6–8 недель;
Если тест показал неяркую вторую полоску или ХГЧ нарастает не так быстро, как хотелось бы, важно не пропустить внематочную беременность. С этим легко справляется УЗИ.
- во время скринингов, ведь УЗИ — их основная часть;
- при приближении родов, чтобы определить предлежащую часть плода и его предполагаемые размеры, если встает вопрос о способе родоразрешения и тактике ведения родов;
- при любых отклонениях в состоянии здоровья женщины или плода, требующих дополнительной диагностики.
Что такое скрининг
Скрининг (от английских слов «сортировка, просеивание») — это массовое обследование всего населения с целью выявления каких-либо бессимптомно протекающих патологий.
Нас интересует пренатальный (до рождения) скрининг.
Пренатальный скрининг — это обследование всех беременных женщин с целью выявления риска пороков развития плода. Он включает УЗ-исследование с целью измерения определенных показателей у плода и биохимическое исследование крови.
Сроки скрининга
Пренатальный скрининг проводится трижды за весь период гестации. Сроки его четко определены.

I скрининг (проводится в период от 11 недель 6 дней до 13 недель 6 дней)
Он включает в себя:
- УЗИ (специалист ищет аномалии развития плода, обязательно измеряет толщину воротникового пространства и констатирует факт наличия носовых костей);
- биохимическое исследование двух показателей в сыворотке крови: свободной субъединицы β-ХГЧ и РАРР-А (плазменный протеин А, ассоциированный с беременностью).
II скрининг
- анализ крови на сроке от 15 недель 6 дней до 18 недель 6 дней (определяется α-фетопротеин, неконъюгированный эстриол, β-ХГЧ, ингибин А);
- УЗИ на сроке 18–21 недель.
Главная цель первых двух первых скринингов — оценить вероятность рождения ребенка с синдромом Дауна, синдромом Эдвардса, синдромом Патау и другими хромосомными аномалиями. Крайне важно понимать, что «плохой» результат скрининга — это не диагноз, а лишь повод к скорейшему проведению углубленного обследования
III скрининг (проводится на сроке 32–34 недели)
Включает в себя:
Цель исследования — оценить степень зрелости плода, правильность развития его систем органов, состояние самой плаценты, околоплодных вод и маточно-плацентарного кровотока. Если в предыдущих обследованиях были выявлены какие-либо отклонения, то при третьем плановом обследовании оценивают динамику изменений.
Таким образом, становится понятно, что УЗИ — это лишь одна часть скринингового обследования, выполняемого в строго определенные сроки, так как только для этих сроков существуют разработанные табличные нормативы. Будущая мама должна четко понимать, что УЗИ в 8–9 недель никоим образом не может заменить скрининговое УЗИ в 13 недель, так как определенные показатели плода можно оценить только в предписанные сроки.
Видео

- Кибардина Н.В. Современные возможности прогнозирования перинатальной заболеваемости. Дисс. к.м.н. – М, 2009. – 103 с.
- Некрасова Е.С. Комбинированный ультразуковой и биохимический скрининг хромосомной патологии в первом триместре беременности у беременных женщин северо-западного региона России. Автореф. Дисс. к.м.н. – СПб, 2005. – 20 с.
- Николаидес К. Пер. с англ. Михайлова А., Некрасовой Е. Ультразвуковое исследование в 11–13+6 недель беременности // ИД «Петрополис». – СПб, 2008. – 142 с.

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Скрининг и УЗИ: в чем разница, чем отличается обследование при беременности?
Чем отличается скрининг при беременности от обычного УЗИ, в чем разница между обследованиями?
Чем отличается скрининг при беременности от обычного УЗИ, в чем разница между обследованиями?
Каждой беременной женщине, состоящей на учете в женской консультации, за 9 месяцев предстоит пройти много обследований. Ответственной и важной для будущей мамы процедурой является пренатальный скрининг беременных, который проводится трижды в определенные акушерские сроки. Некоторые путают скрининг с обычным УЗИ, но между этими терминами существуют принципиальные различия. В чем же разница между ультразвуковым исследованием и пренатальным скринингом?

Что такое УЗИ?
УЗИ – ультразвуковое исследование тканей и органов. Врач сонолог с помощью специального датчика может посмотреть, как выглядит и функционирует тот или иной орган. Процедура относится к неинвазивным методикам и не причиняет пациенту боли или дискомфорта.
В акушерстве и гинекологии с помощью УЗИ врач контролирует рост и развитие плода, определяет его частоту сердечных сокращений, количество околоплодных вод, состояние матки и яичников. Во время УЗИ на большом экране будущая мама может увидеть своего малыша – как он двигается, зевает, шевелит пальцами.

Во многих клиниках имеются современные аппараты УЗИ с функцией 3D/4D-изображения, которая позволяет увидеть объемное изображение плода в реальном времени. Есть даже возможность записать его в цифровом формате. Таким образом, еще до рождения ребенка можно визуально с ним «познакомиться», посмотреть на черты лица крохи. В конце третьего триместра врач оценивает положение плода в матке, чтобы выбрать способ родоразрешения.
Что включает в себя скрининговое обследование при беременности?
Скрининг включает в себя комплекс мероприятий, направленных на оценку развития плода, исключение хромосомных аномалий и внутриутробных пороков. В пренатальный скрининг беременных входит:
- трехкратное УЗИ на разных сроках беременности;
- биохимический анализ крови на определение специфичных маркеров;
- допплерометрия – оценка кровотока сосудов плода и плаценты;
- кардиотокография – оценка частоты и ритма сердечных сокращений плода.

Таким образом, скрининг – более широкое, детальное и точное обследование. Оно направлено на исключение всех отклонений в течении беременности. Прохождение обследования рекомендовано всем беременным вне зависимости от возраста. По своему желанию женщина может отказаться от процедуры, подписав письменный отказ.
Ультразвуковое исследование плода
Ультразвуковое исследование включает в себя трехкратное обследование на разных сроках беременности:
- в 11–14 недель;
- в 18–21 неделю;
- в 30–34 недели.
Первое УЗ-обследование беременной направлено на выявление хромосомных аномалий плода. С помощью аппарата врач осуществляет необходимые замеры, которые подробно описывает в заключении. В ходе УЗИ в 1 триместре оценивают следующие параметры:
- копчиково-теменной размер (КТР);
- бипариентальный размер головы плода (БПР);
- толщина воротникового пространства (ТВП);
- длина носовой кости;
- частота сердечных сокращений (ЧСС).

Данные параметры позволяют на ранних сроках беременности выявить аномалии плода по трисомии 21, 18 и 13 – Синдром Дауна, Синдром Эдвардса и Синдром Патау. Примерно на 20 акушерской неделе проводится второе УЗИ, которое опровергает, либо подтверждает данные первого. Расшифровка данных второго обследования содержит следующую информацию:
- размеры плода и соответствие их нормам;
- подробное описание внутренних органов;
- уровень зрелости легких;
- развитие конечностей;
- толщина и структура плаценты;
- объем околоплодных вод.
УЗИ в рамках третьего скрининга имеет другие. В отличие от первых двух его задача – оценить положение плода в полости матки, изучить состояние плаценты, оценить количество и состояние околоплодных вод. После третьего обследования врач выдает пациентке рекомендации относительно способа родоразрешения – естественным путем либо с помощью кесарева сечения.

После третьего УЗИ пациентка направляется на допплерографию и КТГ – процедуры, во время которых оценивается кровоток и частота сердцебиения плода. Эта информация позволит выявить возможные нарушения в работе сердечно-сосудистой системы ребенка.
Биохимический анализ венозной крови матери
Биохимический анализ крови – составная часть первого и второго скрининга беременных. После первого планового УЗИ пациентка сдает кровь на следующие свободный бета-ХГЧ и белок А, ассоциированный с беременностью (PAPP-А).
На основании размеров плода по УЗИ, результатов лабораторных анализов и анамнеза пациентки (возраст, вес и рост, наличие вредных привычек, эндокринные и хронические соматические заболевания, аборты, выкидыши, ЭКО и т. д.) с помощью компьютерной программы производится расчет риска генетических отклонений. Кровь сдается с утра натощак либо через 4 часа после последнего перекуса.
На 18–19 неделе беременности пациентка при необходимости сдает кровь второй раз – такой анализ носит название «тройной тест». При расчете риска используются следующие данные:
- результаты 1-го УЗИ на 11–14 неделе беременности;
- анализ крови на ХГЧ;
- анализ крови на АФП;
- анализ крови на свободный эстриол.

Второй биохимический скрининг назначается пациентке в следующих случаях:
- при плохих результатах первого скрининга;
- при отсутствии результатов первого скрининга;
- по личному желанию беременной.
Если результаты 1-го скрининга в норме, пациентке достаточно сдать кровь на АФП для исключения дефектов нервной трубки плода. После прохождения второго скрининга гинеколог может направить пациентку к генетику для получения подробной консультации.
В чем отличие обычного УЗИ от скринингового?

УЗИ от скрининга отличается целями исследования. В первом случае врач сможет оценить внешние параметры плода, выявить особенности внутриутробного развития и обнаружить задержки роста. Скрининг – гораздо более развернутое обследование, включающее в себя целый комплекс мероприятий.
УЗИ – одна из составляющих скрининга. Для полной оценки здоровья матери и ребенка одного ультразвукового обследования недостаточно. Важно оценить все факторы в совокупности, используя различные методики. Биохимическим анализом крови не следует пренебрегать, опираясь только на хорошие результаты УЗИ. При выявлении высокого риска наличия у плода хромосомных патологий рекомендуется пройти экспертное УЗИ, ДОТ-тест, амниоцентез или кордоцентез.
Скрининг и УЗИ при беременности: 5 главных отличий

Скрининг при беременности – комплекс исследований, включающий УЗИ матери и плода, допплерографию, анализ крови на гормоны. Цель проведения скринингового обследования – выявление рисков рождения детей с врожденными аномалиями. Скрининг выполняется в плановом порядке трижды за всю беременность.
Что такое скрининг
На самом деле, все довольно просто. Этим термином называется контрольное комплексное обследование беременной женщины на определенном сроке. В понятие входит ультразвуковая диагностика, на которой врач делает выводы о состоянии будущей мамы, ее органов деторождения, а кроме того оценивает, насколько правильно растет и развивается малыш.
Также в упомянутый комплекс включен биохимический анализ крови на очень специфические гормоны, уровень которых имеет огромное значение в диагностике вероятных генетических расстройств у плода.
Скрининг назначается врачом при нормальной, физиологической беременности три раза за весь период – каждые три месяца.
Что включают в скрининговое обследование
При подозрении на нарушения или патологии внутриутробного развития, врач руководится результатами других исследований, которые помогут с точностью определить патологии. Скрининговое обследование включает:
- Допплерометрия
– позволяет оценить кровоток в маточных сосудах и артериях пуповины, также измеряет количество кислорода, который поступает к плоду. Допплерометрию проводят в третьем триместре беременности вместе с УЗИ диагностикой. Основными показаниями для проведения данной процедуры считается внутренние заболевания беременной женщины, задержка развития плода, также при гестозе, преждевременном старении плаценты, изменению количества околоплодных вод и других патологиях. - Трехмерная эхография
– позволяет получить объемное изображение малыша и околоплодных тканей органов женщины. Применяется в качестве дополнительного метода при проведении УЗИ в скрининговые сроки. Позволят визуализацовать пороки в развитии лица, конечностей, внутренних органах, также с точностью увидеть, как расположен ребенок, какие эмоции испытывает при УЗИ. Родители могут увидеть первую улыбку ребенка, получить качественный снимок и другие точные движения и эмоции ребенка. Для врача данный скрининг позволяет с точностью рассмотреть дефекты ребенка, патологии и другие важные аспекты.
Важным считается наличие данной ультразвуковой аппаратуры, которые используют клиники, поэтому беременным женщинам следует обращаться в учреждения, где находится вся необходимая и современная аппаратура для диагностики плода и беременной. Чем выше степень УЗИ скрининг аппаратов, тем больше шансов получить точные результаты.
Что такое УЗИ
УЗИ при беременности – незаменимый метод визуального наблюдения за тем, что происходит внутри матки. Осуществляется при помощи датчиков, один из которых – вытянутый, небольшого диаметра — в первом триместре врач вводит во влагалище женщины. Благодаря ультразвуковым волнам, испускаемым аппаратом, врач видит на мониторе изображение матки, зародыша в ней. Близость датчика к изучаемым органам позволяет максимально точно проанализировать, как протекает самое начало беременности.
В последующем, на любом сроке после 12 недель, другой – широкий – датчик устанавливается на живот женщины. Однако метод тот же самый: врач оценивает картинку, измеряет и сопоставляет параметры, отслеживая ход беременности.
В чем разница
Целью УЗИ при беременности является оценка параметров плода и выявление особенностей его развития.
Пренатальный скрининг – комплекс процедур, направленных на выявление факторов риска развития хромосомных заболеваний и комплексную оценку состояния здоровья мамы и будущего ребенка, а также на прогнозирование возможных осложнений во время и непосредственно после родов. Такой комплексный подход к обследованию позволяет врачам получить всю необходимую информацию для сохранения здоровья беременной и ее ребенка.
Что общего между процедурой скрининга и УЗИ
Что делать – УЗИ или скрининг – такого вопроса не существует. В течение беременности УЗИ, назначенное для общего осмотра плода и будущей мамы, будет тоже называться скринингом.
В первом триместре биохимический анализ крови в составе скрининга будет являться обязательным. Пропускать его нельзя, чтобы не упустить развитие возможных врожденных заболеваний. В оставшиеся два триместра, при повторных комплексных обследованиях, исследование крови на гормоны будет назначено, если в первый раз какие-либо показатели насторожили врача.
Ультразвуковое исследование начального периода беременности не менее обязательное исследование. Врач определит, правильно ли расположился зародыш в матке, начал ли он расти. К тому же в этой фазе вынашивания у плода начинает биться сердце. Это важный момент как для врача, так и, несомненно, для будущей мамы.
Показания к прохождению и сроки проведения
Период вынашивания ребенка – это непрерывный процесс изменения состояния организма не только ребенка, но и матери. Поэтому прохождение скрининга во время беременности целесообразно на соответствующих ее этапах. В нашей стране дородовой скрининг врачи рекомендуют проходить три раза.
В конце первого триместра (11-14 недель) женщины получают направление на первый скрининг. Им необходимо сделать УЗИ плода и сдать венозную кровь на определение биохимических маркеров беременности: гормонов и некоторых других белков. Уровень этих маркеров указывает на вероятность наличия у плода генетических (хромосомных) заболеваний.
Результаты анализа крови могут указать на наличие высокого риска выкидыша или преждевременных родов. Кроме того, возможно выявление риска проявления хромосомных заболеваний, например синдрома Дауна.
По показаниям врачей необходимо пройти и эхокардиографию (УЗИ сердца). Данная процедура позволит выяснить состояние мышц и многие другие параметры сердца. Результаты эхокардиографии оценит врач-кардиолог, который даст все необходимые рекомендации.
Во втором триместре (16-22 недель) также нужно пройти УЗИ. Все ультразвуковые исследования направлены на оценку параметров развития плода. При высоком риске развития генетических заболеваний у плода такие исследования могут подтвердить или опровергнуть вероятность появления патологий.

В третьем триместре (32-36 недели), помимо УЗИ, проводятся допплерометрия и кардиотокография. Все исследования третьего этапа направлены на оценку параметров плода и его готовности к рождению.
Так, допплерометрия позволяет оценить функционирование плаценты и достаточность снабжения плода кислородом, выявить возможность обвития пуповиной. КГТ регистрирует частоту сердечных сокращений плода в покое и в движении, что позволяет оценить наличие гипоксии (недостаточное снабжение кислородом), которая может привести к появлению различных нарушений при родах и в послеродовом периоде.
Кроме того, женщине могут быть назначены дополнительные анализы и обследования, если:
- ее возраст более 35 лет;
- у нее рождался ребенок с хромосомными болезнями;
- есть наличие угрозы выкидыша или ранее имелось два и более выкидыша подряд;
- она осуществляет прием лекарственных средств;
- имелись случаи облучения на ранних сроках беременности.
Отличие УЗИ от скрининга
Раз УЗИ входит в понятие скрининг при беременности, сказать, что лучше, невозможно. Как и определить различия между этими процедурами.
Единственное, что необходимо отметить, это различное наполнение комплексного обследования в разных триместрах. Как уже упоминалось, кровь на анализ во втором и третьем триместрах сдавать не обязательно, если в самый первый разнее выявилось абсолютно никаких отклонений.
Однако ультразвуковое исследование делать непременно нужно в каждом триместре – три раза. Если показатели крови определяют наличие нарушений в генетике, то на УЗИ выявляют анатомические отклонения, расстройства формирования различных органов и систем плода. Смотрят, хватает ли малышу кислорода, поступающего от мамы по артериям пуповины. А при заключительном осмотре врач еще и проверяет готовность ребенка покинуть материнскую утробу: расположение (ножками к родовым путям или головой), отсутствие обвития пуповиной, пропорции сердца и легких.
В итоге, можно на вопрос в чем разница, можно ответить так: ультразвуковая диагностика может быть проведена беременной женщине вне скрининга, при необходимости. Например, для уточнения пола будущего младенца. Но скрининг всегда включает в себя обязательное УЗИ для общего контроля над протеканием беременности.
Также скрининг отличается от простого УЗИ тем, что любое УЗ-исследование внутренних органов будущей мамы не является частью скрининга. В него входит лишь УЗИ матки и плода, сосудов, их кровоснабжающих, в конкретные недели наблюдаемой беременности.
И, наконец, если при комплексе были обнаружены какие-либо нарушения, или врач заподозрил, что что-то идет не так, как должно, женщину могу направить на повторное УЗИ, а также снова взять кровь на анализ. В данной ситуации дополнительное обследование считаться скринингом не будет.


Виды скрининга
- АФП-тест — метод исследования, направленный на измерение уровня альфа-фето-протеина, который меняется при наличии ряда заболеваний.
- Цитологический мазок — метод с помощью которого определяется наличие раковых клеток в шейке матки и влагалище.
- Маммография — способ определения и выявления злокачественной опухоли молочной железы.
- Эндоскопия (колоноскопия) — метод диагностики заболеваний прямой кишки.
- Дерматоскопия — осмотр кожных покровов, с целью выявления меланомы.
Общие черты ультразвукового исследования и скрининга:
- Направлены на диагностику внутренних органов организма человека.
- Предупреждают и выявляют возможные заболевания.
Расшифровка результатов
Для расшифровки результаты, полученные при скрининге, сопоставляют с нормами. Делается вывод:
- о состоянии ребенка и родовых путей;
- соответствии развития сроку беременности;
- функционировании плаценты, пуповины.
Все дети разные – крупный или небольшой ребенок не сможет вложиться в нормы, но при этом будет прекрасно расти и развиваться. Выявление изменений в анализе крови еще не говорит о больном малыше.
Первый
На 1-м скрининге на УЗИ смотрят:
- Копчико-теменной размер (КТР) – расстояние от копчика до верхней точки головы плода, показатель роста. Увеличение – крупный плод, уменьшение – задержка развития, генетические отклонения, внутриутробное инфицирование, неверное определение срока беременности.
- Бипариетальный размер (БПР) – расстояние от одного виска до другого. Показатель снижается при микроцефалии, аномалиях развития головного мозга, повышается при гидроцефалии, опухоли, крупном плоде.
- Толщину воротникового пространства (ТВП) – размер шейной складки. Она находится сзади шеи, там скапливается жидкость. Превышение показателя бывает при синдромах Дауна, Эдвардса, Патау.
- Частоту сердечных сокращений (ЧСС). Редкий, как и частый ритм – возможный показатель гипоксии плода.
- Длину носовой кости – ее уменьшение возможно при синдроме Дауна.
Анализ крови на гормоны:
- ХГЧ – превышение нормы говорит о синдроме Дауна, уменьшение – о синдроме Патау, замершей беременности. Увеличение гормона бывает в норме при двойне.
- Свободная бета-субъединица ХГЧ – еще один маркер синдромов Дауна, Патау, Эдвардса. Отличается от обычного ХГЧ.
- РАРР-А – маркер развития беременности, уменьшение может указывать на замерший плод, синдром Дауна, повышение – на синдром Эдвардса.
Показатели риска в норме менее 1:380, т. е. чем больше вторая цифра, тем меньше риск.
Второй
При УЗИ доктор смотрит:
- состояние плода, плаценты, матки, пуповины;
- развитие ребенка;
- предлежание плода;
- плаценту.
Плацента без включений, с нулевой степенью зрелости. Околоплодные воды светлые, амниотический индекс от 73 до 230.
- ХГЧ – 10000–35000 мМЕ/мл;
- АФП – 34,4–57.0 МЕ/мл;
- эстриол – 4,9–45,5 нмоль/л.
Третий
Цели проведения 3-го скрининга:
- определить правильность развития малыша;
- выявить адекватность функционирования плаценты и кровоснабжения малыша;
- выбрать способ родоразрешения.
Положение плода в матке в норме головное. Если тазовое – ставится вопрос о кесаревом сечении, поперечное – абсолютное показание к оперативному родоразрешению.
Оцениваемые параметры Норма ЧСС 140–160 в мин. Индекс резистентности артерий матки 0,34–0,59 Индекс резистентности артерий пуповины 0,54–0,74 Плацента на УЗИ осматривается для определения:
- степени зрелости;
- толщины;
- однородности;
- расположения.
К 3-му скринингу зрелость плаценты достигает 1–2-й степени. 3-я степень – преждевременное старение, питательная и защитная функции снижены.
Толщина плаценты в норме от 25,3 до 43,8 мм. Превышение рассматривается как признак внутриутробной гипоксии плода.
Плацента должна располагаться на высоте 7 см от шейки матки и выше. Более низкое прикрепление дает риск родового кровотечения. Околоплодные воды прозрачные, без примесей. Амниотический индекс в норме от 81 до 278 мм.
Шейка матки – 3 см и более, внутренний зев закрыт. Укороченная шейка, раскрытый внутренний зев – признак начала родов или угрозы выкидыша.
Нормы ХГЧ и АФП при беременности составляют 0,5–2,5 МоМ или от 2700 до 78000 мМЕ/мл для ХГЧ и 100 до 250 для АФП.
Итог КТГ выражается в баллах:
- 8–10 баллов – стабильное состояние ребенка, гипоксии нет;
- 5–7 баллов – легкая гипоксия;
- менее 5 баллов – угрожающая жизни гипоксия, показана госпитализация.
Интересные факты для будущей мамы
В заключение данной статьи хочется обратить ваше внимание, что на 12-недельном сроке беременности, когда делают первое УЗИ, у плода уже развились основные органы. Рост эмбриона составляет в среднем 80 мм, а вес достигает 20 грамм. Особенности строения маленького человечка в этот период:
- сформировались мочки ушей, а также веки;
- в области бровей и ресниц появился пушок;
- мышцы развились так, что ребеночек может сжимать кулачки, гримасничать и совершать хаотичные движения;
- малыш в состоянии глотать околоплодные воды;
- внутренние органы почти сформировались, почки работают, поэтому ребёнок уже мочится;
- в крови образуются белые кровяные тельца, формирующие иммунитет;
- видны оба полушария головного мозга, который пока не функционирует в полном объеме;
- на пальцах различаются коготки;
- определяется предварительный пол малыша. В этот период половые признаки плохо видны из-за меняющегося положения плода. Окончательное заключение по этому поводу можно сделать на 16-неделе вынашивания малыша.
Что представляет собой УЗИ
Действие аппарата УЗИ основано на подаче и приеме сигналов и вывода данных на экран монитора. Исследование производится за счет проникновения высокочастотных звуковых волн в необходимую зону. Часть возвратившихся ультразвуков преобразуется в фактическое изображение с целью дальнейшего рассмотрения интересующего объекта изучения.
Главная составляющая аппарата – это встроенный датчик, похожий на микрофон. С его помощью происходит бесконтактный запуск внутрь организма потока волн, которые отражаются от тканей. Проведение сеанса УЗИ совершенно безболезненно и безвредно для здоровья матери будущего малыша.
Данный метод диагностики позволяет детально изучить полость матки, плодный пузырь, а также состояние эмбриона.
Второе скрининговое УЗИ
Второе скрининг-УЗИ во время беременности проводится по той же схеме, что и первое обследование: ультразвуковое сканирование и исследование крови. Ультразвук делают только трансабдоминальным способом – через стенку живота.
Ультразвук на 18-21 неделе позволяет подтвердить или опровергнуть данные первого скрининга, а также обнаружить другие анатомические аномалии развития малыша. Это аномалии конечностей и дефекты лица, пороки мозга, сердца и почек и др.