Солнечная экзема – признаки фотодерматоза
Одни считают аллергию на солнце выдумкой. Дескать, на ультрафиолетовые лучи реакции быть не может. Другие уверены: еще как может! Давайте разбираться, ведь солнце с каждым днем припекает все сильнее.
Неразбериха происходит из-за путаницы понятий. Дело в том, что есть два основных типа аллергических реакций. Первый возникает при контакте с конкретным аллергеном: пылью, пыльцой, плесенью, шерстью животных и пр. Разумеется, не у всех людей, а лишь у тех, кто имеет к ним повышенную чувствительность. Тут все понятно: встретился человек с «недружественным» аллергеном — самочувствие ухудшилось. Это называется истинной аллергией.
Но существует и другой тип аллергии – гистамин-зависимый. Его еще называют псевдоаллергией, потому что реакция развивается… без участия аллергена. В этом-то и парадокс — истинного аллергена нет, а симптомы аллергии есть! Притом как две капли воды напоминающие настоящую аллергическую реакцию. Так вот, повышенная чувствительность к солнцу тоже относится к гистамин-зависимым реакциям.
Механизм аллергии на солнце
Как солнце может вызвать аллергическую реакцию? Это же не истинный аллерген, как пыль, плесень или пыльца…
При гистамин-зависимых реакциях симптомы аллергии появляются не из-за контакта с аллергеном, а из-за увеличения концентрации гистамина в тканях. Это может происходить по разным причинам. Например, существуют определенные продукты питания (клубника, орехи, шоколад, сыр и т. д. ), которые содержат вещества-либераторы. Эти вещества действуют на тучные клетки (базофилы) и эозинофилы, заставляя их интенсивно выделять гистамин. Кроме того, физические факторы – холод, жара, ультрафиолетовое излучение — тоже способствуют выбросу гистамина. А как действует гистамин?
Если вам когда-то делали скарификационные кожные пробы (один из методов диагностики аллергии), то вы помните, что на кожу капали гистамин. Это место начинало зудеть, краснеть и отекать. Так вот, аналогичная реакция может возникнуть и после пребывания на солнце. Опять же, из-за увеличения концентрации гистамина и его воздействия на рецепторы клеток кожи.
Признаки аллергии на солнце
Какие признаки аллергии на солнце? Чем они отличаются от симптомов фотодерматоза?
По сути, ничем. Фотодерматоз — это повышенная чувствительность к солнечным лучам. То, что в народе и называют аллергией на солнце. Как уже говорилось, из-за выброса гистамина прежде всего страдает кожа.
Поэтому первый признак аллергии на солнце — кожный зуд.
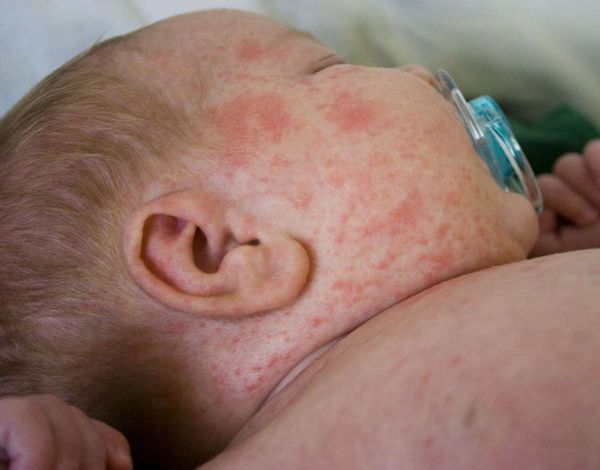
Второй симптом фотодерматоза – высыпания на коже. Они, правда, появляются не всегда, не у всех и в очень разной степени. Но если появляются, то форма, цвет и размер могут быть самыми разными. Начиная от мелкоточечных пятен по типу фолликулита – в виде небольших «пупырышков», заканчивая крапивницей – пятнистой сыпью, цвет которой варьируется от бледно-розового до ярко-красного.
Третий признак аллергии на солнце – поражение преимущественно открытых участков тела: лица, шеи, рук, голеней. То есть тех мест, куда «достали» ультрафиолетовые лучи. Это важный момент для диагностики, потому что, если проблемы с кожей возникают на закрытых участках, скорее всего, имеет место какая-то пищевая провокация.
Четвертый возможный признак аллергии на солнце — респираторные проявления. Ведь гистамин циркулирует в крови, что может вызвать реакции общего типа: подъем температуры (до 38 градусов), заложенность носа, чихание, слезотечение, различные отеки. А также сухое подкашливание типа астматического. Впрочем, подобные системные реакции обычно появляются у людей, которые изначально имеют такую предрасположенность. Все-таки первые признаки аллергии на солнце – именно кожные проблемы. И именно на открытых участках тела.
Что такое солнечная экзема? Как она проявляется и чем опасна?
Солнечная экзема – это еще одна возможная реакция кожи на ультрафиолетовое излучение. Она проявляется возникновением на открытых участках тела волдырей и пузырьков, которые лопаются, образуя мокнущие эррозии (экзема – это мокнутие), что приводит к сильному зуду. Люди расчесывают кожу и нередко травмируют ее еще больше. Это может закончиться присоединением вторичной инфекции, усугубляющей остроту процесса.
Симптомы фотодерматоза
У меня аллергия на луговые травы. В солнечные дни, спустя несколько часов после прогулки, на руках иногда появляется зудящая сыпь. Это симптом фотодерматоза или поллиноза?
Вообще, пыльца – больший раздражитель, нежели солнце. Реакция на пыльцу может возникнуть практически мгновенно. А фотодерматоз – реакция замедленного типа: симптомы появляются спустя какое-то время. К тому же пыльцевые аллергии редко вызывают проблемы с кожей. Чаще — это респираторные проявления: заложенность носа, чихание, слезотечение, подкашливание. В то время как фотодерматоз, как правило, проявляет себя именно кожными проблемами. Однако точный диагноз можно поставить лишь после обследования у аллерголога и проведения аллергологического тестирования.
Почему чешется кожа от солнца

Зуд кожи – это проявление аллергической реакции на УФ-лучи, которые сами по себе не являются аллергеном, однако, провоцируют ряд реакций, приводящих к аллергии.
Причины зуда после солнца
Главная причина – воздействие ультрафиолетовых лучей. При прогревании кожи происходит выработка большого количества гистамина.
Гистамин провоцирует зуд и высыпания. А при выбросе ацетилхолина -> расширение кровеносных сосудов – > покраснение, клеточный отек и формирование пузырьковых высыпаний.
Необходимо быть предельно внимательным к данному состоянию и быстро его купировать, т.к. может развиться полная непереносимость солнца.
Основные причины , почему возникает зуд кожи на солнце:
- Нехватка выработки меланина;
- Очень светлая кожа (альбиносы и I фототип кожи);
- Резкая смена климата;
- Индивидуальная реакция в виде непереносимости.
Выявлены также провоцирующие факторы, которые необходимо исключить в первую очередь при первичном возникновении реакции зуда на солнце.

Провоцирующие факторы:
- Дополнительные аллергены: пыльца растений, эфирные масла, духи и косметические средства
- Внутренние болезни: печени, ЖКТ, обменные и эндокринные нарушения
- Гиповитаминоз
- Прием лекарственных препаратов и проч.
Если возникновение зуда на солнце не связано ни с одной из вышеперечисленных причин, то необходимо проводить дифференциальную диагностику с другими состояниями. Необходимо для корректного назначения терапии.
Почему еще может возникнуть зуд на солнце
- При обычном и смуглом цвете кожи причиной зуда может быть солнечный ожог 1 степени. Характерное отличие – выраженное покраснение и отек кожи.
- Аллергическая реакция на солнцезащитные средства. Возникает при применении кремов на основе химических фотофильтров.
- Нарушенный барьер кожи – например пребывание на пляже после процедуры пилинга.
- Инфекции кожи: чесотка или грибок. После солнечных ванн резкое обострение заболевания, проявляющегося зудом.
Что делать, если появился зуд после солнечных ванн
- Быстро одеться и уйти в помещение, т.е. максимально укрыться от главного провоцирующего фактора.
- Принять прохладный душ без каких-либо средств и аккуратно промокнуть кожу полотенцем. Не тереть!
- Принять антигистаминный препарат.
- На кожу без рекомендации врача стараться ничего не наносить. Для облегчения зуда и до визита к врачу можно нанести Пантенол.
- Обратиться за медицинской помощью.
При появлении волдырей и ухудшении общего состояния – срочно обратиться к врачу!
Профилактика появления зуда после солнца
1. Избегать прямого воздействия УФ-лучей и пребывать на улице в период до 11-00 и после 16-00 (часы наименьшей солнечной активности).
2. Постепенно увеличивать продолжительность пребывания на улице. Начинать с 20-ти минут, постепенно доводя до 1,5 часов.
3. После купания в море быстро смыть соленую воду и оставаться в тени. Врачи доказали, что соленая вода вызывает усиление зуда кожи.
4. Придерживаться антигистаминной (гипоаллергенной) диеты.
5. Обязательно использовать солнцезащитный крем на основе физических фотофильтров.
Физические фотофильтры – оксид цинка и диоксид титана.

Преимущества:
- Гипоаллергенны (в отличие от прочих);
- Не проникают в кожу;
- Создают полноценную защиту от всех видов УФ-лучей.
Пример:
Крем минеральный SPF 30 с Цинком DermaQuest – универсальный солнцезащитный крем на основе микронизированного оксида цинка. Защита от УФО, Синего света («Блю Лайт») и Инфракрасного излучения. Разрешено к использованию маленьким детям, беременным, для чувствительной кожи, после пилингов и агрессивных профессиональных процедур.
Аллергия на солнце: как защитить кожу и что делать, если она пострадала

Реакция кожи на лучи солнца может быть самой непредсказуемой. Неприятные проявления могут беспокоить даже при использовании санскрина. Разбираемся, что нужно знать, чтобы распознать и убрать фотодерматит.

Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Аллергия на солнце — это реакция иммунной системы на ультрафиолет. Под его воздействием кожа меняется, а иммунитет распознает измененные клетки как чужеродные [1].
Все о солнечной аллергии:
Что происходит в организме при солнечной аллергии?
Если говорить научным языком, при воздействии солнечного света высвобождается вещество гистамин. Он вырабатывается клетками кожи и внутренних органов в ответ на контакт с аллергеном, инородным объектом, который раздражает кожу. Этот механизм называется «антиген — антитело».
Если объяснять метафорично, то антитело — это клетка кожи, которую можно сравнить с металлом, в свою очередь антиген — это аллерген, он как магнит. Металл притягивает магнит, и, как следствие, образуется комплекс «антиген — антитело», а из-за этого взаимодействия выделяется гистамин. А результат этого процесса мы видим на коже сыпь, зуд и другие проявления аллергии.
Какие части тела больше всего страдают от солнечной аллергии?
Аллергическая реакция на солнце может возникнуть на любом участке тела, но чаще всего наблюдается на частях, которые активно подвергаются воздействию солнца: руки, ноги, кисти рук, задняя и передняя части шеи, грудь.
У кого может проявиться аллергия на солнце?
Симптомы аллергии характерны для тех, кто особо чувствителен к солнцу. У некоторых это наследственная реакция. У других аллергические симптомы развиваются под воздействием дополнительных факторов, например лекарств или контактирующих с кожей определенных растений.
Что делать, если появилась аллергия на солнце?
Легкие случаи аллергии на солнце обычно проходят без лечения. В тяжелых случаях пораженные участки обрабатывают стероидными кремами или принимают таблетки, назначенные врачом. Людям, страдающим тяжелой аллергией на солнце, придется принимать профилактические меры и носить солнцезащитную одежду.
Какие виды аллергии на солнце бывают?
Существует несколько видов аллергии на солнце.
- Актиническое пруриго — это наследственная версия солнечной аллергии, которая затрагивает все расы. Симптомы сильнее, чем у других типов, и могут начаться еще в детстве.
- Фотоаллергическая реакция, или фотодерматит — этот тип аллергической реакции возникает, когда химическое вещество (крем, чистящее средство, духи), нанесенное на кожу, реагирует с солнечным светом. Симптомы иногда не проявляются в течение двух-трех дней.
- Полиморфные световые высыпания (PMLE-polymorphic light eruption), или полиморфный фотодерматоз, солнечная почесуха, полиморфный фотодерматит. Это самая распространенная форма аллергии на солнце. От 10 до 15% населения страдают от этого заболевания. У женщин встречается чаще, чем у мужчин, и обычно начинается в подростковом и 20-летнем возрасте. Полиморфные высыпания — это сыпь с разными элементами: волдырями, покрасневшими участками, пятнами, везикулами, папулами. Кожа в пораженном месте сильно зудит. Большинство случаев происходит весной и летом. Такие высыпания чаще всего появляются в тех местах, которые в холодное время года скрыты под одеждой, а летом открыты. В первую очередь, это область груди и передняя поверхность шеи. Симптомы обычно появляются через несколько часов после пребывания на солнце. У людей с полиморфной световой сыпью большой риск обнаружить дефицит витамина D, так как для его выработки организмом необходимо определенное количество солнечного облучения.
- Истинная солнечная крапивница — это аллергическая реакция на солнце, которая встречается относительно редко и вызывает классические проявления крапивницы [2]. Патологическая реакция может начаться уже после нескольких минут на солнце. В основном от этого страдают молодые женщины. Симптомы могут быть легкими или тяжелыми вплоть до анафилактического шока — опасной для жизни аллергической реакции, при которой необходима срочная медицинская помощь.
Как выглядит аллергия на солнце?
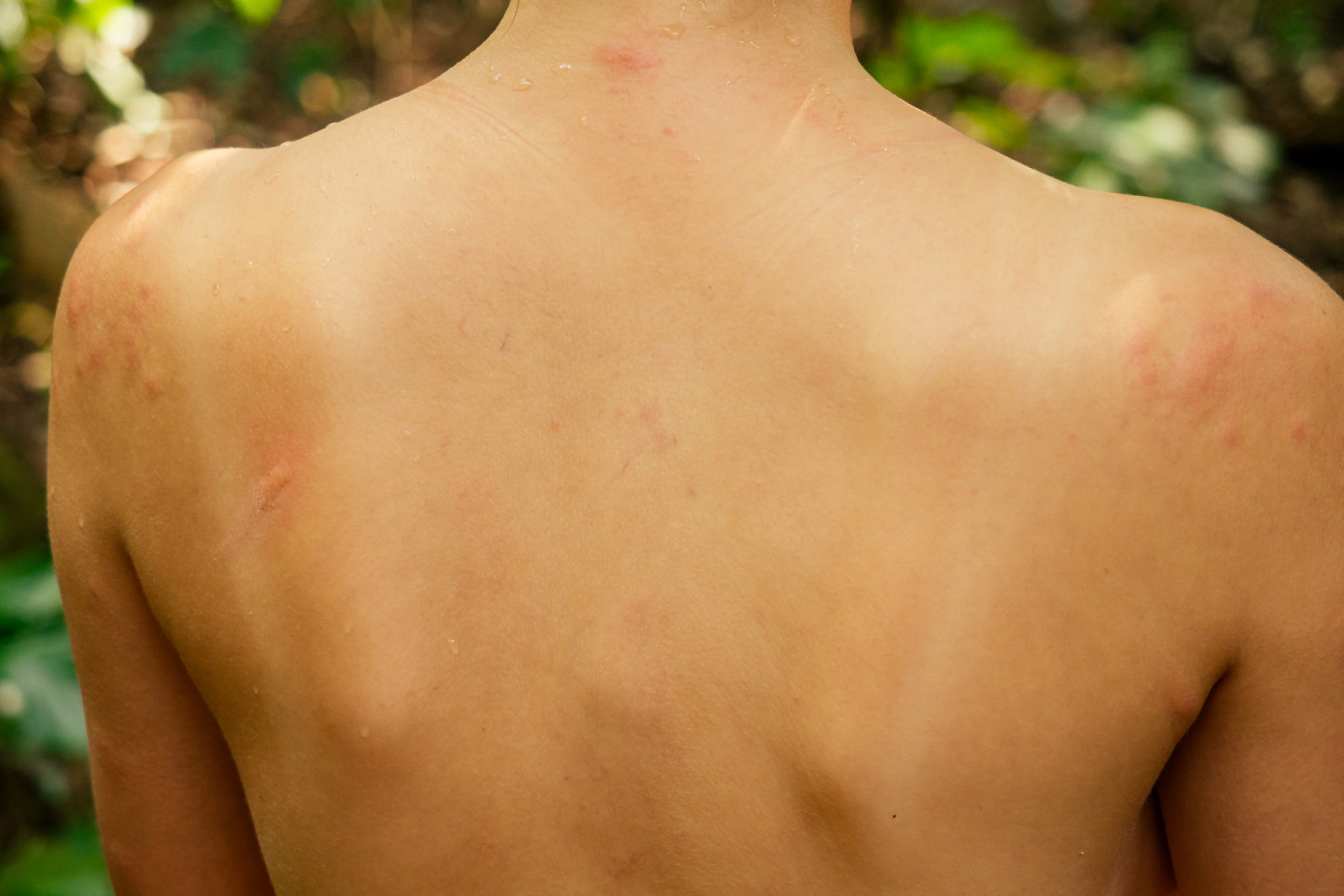
Пораженная кожа выглядит по-разному в зависимости от того, что стало причиной аллергии. Но у всех видов реакций есть схожие признаки:
- краснота;
- зуд или боль;
- элементы небольшого диаметра, возвышающиеся над уровнем кожи, которые могут сливаться между собой;
- шелушение и корки;
- отдельные волдыри или разлитая крапивница.
Симптомы возникают только на участке кожи, испытавшем на себе воздействие солнца, и обычно развиваются в течение нескольких минут или часов.
Актиническое пруриго обычно проявляется в виде сильно зудящих, покрытых коркой папул — элементов, возвышающихся над поверхностью кожи.
При PMLE и фотоаллергических реакциях часто встречаются жгучая или зудящая сыпь, волдыри или заполненные жидкостью пузыри. Сыпь проходит в течение двух часов после пребывания на солнце. Озноб, головная боль, тошнота и недомогание могут длиться от одного до двух часов.
Солнечная крапивница возникает в считанные минуты. Сначала появляется жжение и только потом характерная сыпь, которая держится от нескольких дней до нескольких недель. В некоторых случаях кожа может потемнеть, но такой симптом исчезает в течение 30 минут или двух часов. Но, как только кожа снова оказывается на солнце, признаки аллергии возвращаются.
Когда нужно обратиться к врачу?
Если у вас есть необычные, беспокоящие реакции на коже после воздействия солнечного света — это веский повод для визита к доктору. При тяжелых или стойких симптомах лучше всего идти к дерматологу — врачу, специализирующемуся на диагностике и лечение кожных заболеваний [3].
Какие бывают факторы риска?
- Наличие кровных родственников с аллергией на солнце. У вас больше шансов получить аллергию на солнце, если брат или мать имеют ту же патологию.
- Определенный фототип — цвет кожи и ее способность реагировать на УФ- излучение солнца. Фототип предопределен генетически и не меняется в течение жизни. Хоть аллергия на солнце может развиться у любого человека, более подвержены ей люди со светлой кожей, 1-3 фототипа [4].
Причины аллергии на солнце
Факт, почему у одних людей аллергия на солнце есть, а у других нет, изучается врачами до сих пор.
Некоторые симптомы аллергии возникают, когда человек употребляет определенные вещества внутрь или наносит их на кожу, а затем проводит много времени на солнце. К таким «катализаторам» аллергии относятся:
- ароматизаторы;
- дезинфицирующие средства;
- некоторые химические вещества, используемые в солнцезащитных кремах;
- косметические препараты;
- лекарственные средства (антибиотики тетрациклинового ряда, сульфаниламидные препараты, фторхинолоны, НПВП-обезболивающие на основе производной пропионовой кислоты, ибупрофена и напроксен натрия, а также мочегонные средства при высоком кровяном давлении и сердечной недостаточности);
- средства бытовой химии.
Если вы когда-либо прикасались к извести или определенным растениям, а затем выставляли руку на солнце, вы, возможно, испытали фитофотодерматит [5]. Кожа начинает гореть, и появляется сыпь (то же самое может произойти после приготовления сельдерея или петрушки, если потом сразу выйти на солнце). Искусственные подсластители, включая цикламат кальция или циклогексилсульфамат натрия, также могут способствовать светочувствительности наряду с популярными растительными средствами — зверобоем и гингко билоба.
Как диагностируется солнечная аллергия?
Лечащий врач осматривает кожу и собирает медицинский и семейный анамнез, чтобы поставить диагноз. В некоторых случаях доктор может рекомендовать сдать анализ крови или сделать фототестирование — это метод диагностики, при котором небольшой участок кожи подвергается воздействию измеренного количества ультрафиолета. Если на обработанном участке кожи проявились симптомы, тест считается положительным и подтверждает, что кожная сыпь связана с солнцем. Иногда для постановки диагноза требуется биопсия кожи.
Все эти методы не только подтверждают или опровергают солнечную аллергию, но и позволяют исключить другие кожные проблемы, например экзему и волчанку.
Профилактика солнечной аллергии
В часы максимальной солнечной активности, между 10 утра и 16 часами, старайтесь пребывать в тени.
- Используйте солнцезащитный крем с фильтром SPF 30 или выше широкого спектра действия (с защитой от UVA и UVB) и водоустойчивый.
- Ежедневно наносите на уже пораженные участки кожи крем на основе сока алоэ, центеллы азиатской, азулена, декспантенола — эти средства увлажняют, восстанавливают эпидермальный барьер и уменьшают жжение. Местно — то есть на пораженные участки — можно использовать блокаторы Н-1 гистаминовых рецепторов: дифенгидрамин, хлорпирамин, цетиризин, левовращающий изомер цетиризина, дезлоратадин.
- Носите солнцезащитные очки и одежду, максимально закрывающую ваше тело: рубашки с длинными рукавами и широкополые шляпы защитят кожу от воздействия солнца.
- Избегайте тонких тканей с рыхлым переплетением нитей — ультрафиолетовые лучи могут проходить через них.
- Не забывайте об особых зонах — области вокруг глаз, губах и ушах. Защитный крем нужно наносить и на них. Выберите продукт, разработанный специально для особенных зон с SPF 30 или выше.
- Носите солнцезащитные очки с защитой от ультрафиолетового излучения.
- Каротиноиды, такие как β-каротин, содержащийся в моркови, обеспечивают защиту от ультрафиолетового излучения. Эти соединения проникают в кожу после переваривания. Люди с высоким содержанием каротиноидов в коже менее восприимчивы к солнечным ожогам. Однако потребление большого количества каротиноидов может изменить цвет вашей кожи.
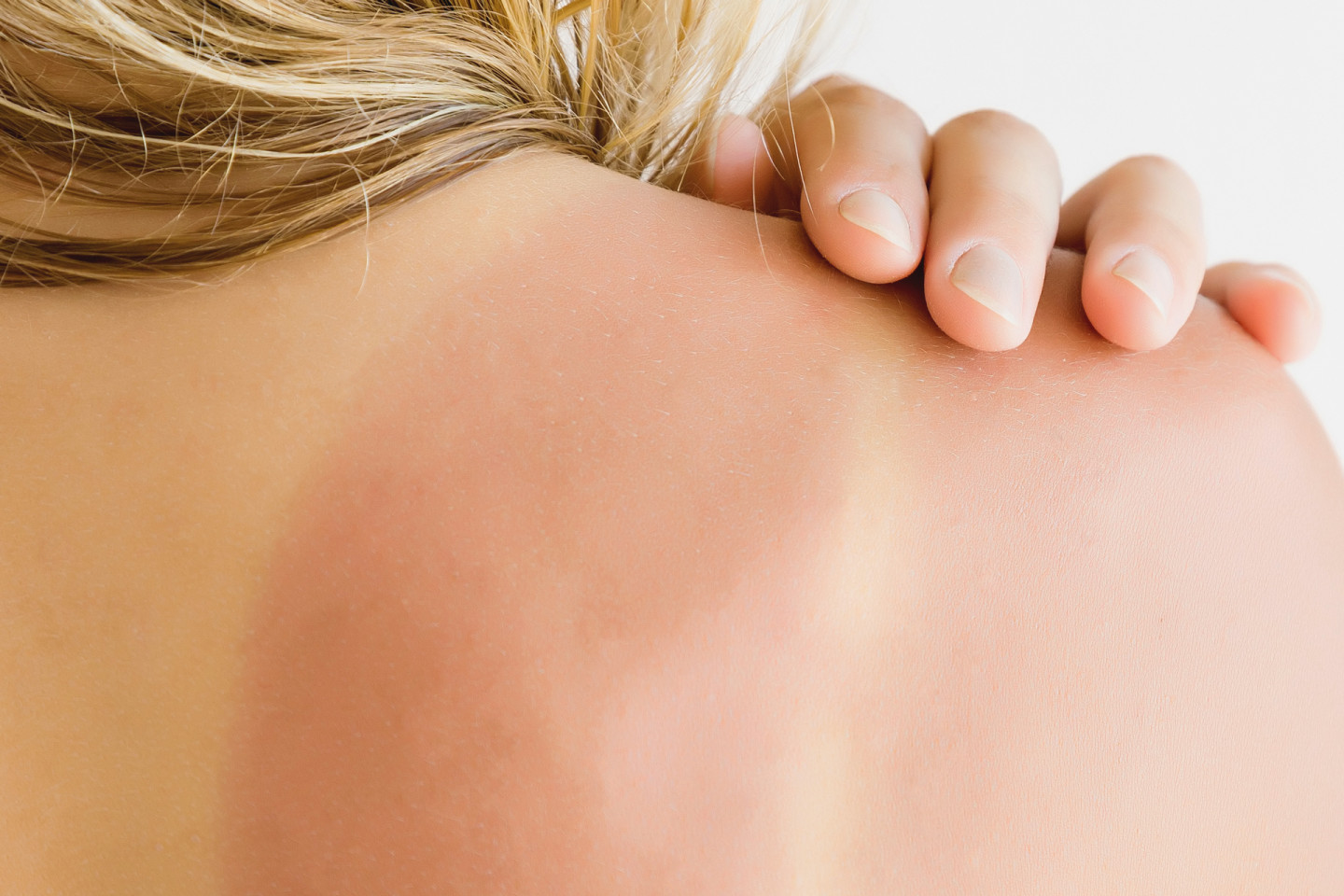
Как лечить аллергию на солнце?
В качестве терапии можете попробовать безрецептурный антигистаминный препарат, например, с действующим веществом «дифенгидрамин» или «хлорфенирамин». Они оба продаются под несколькими торговыми названиями и нужны для облегчения зуда. Подойдет также крем, содержащий гидрокортизон.
При тяжелых симптомах следует обратиться к врачу, который предложит пероральное антигистаминное лекарство [6] или сильный кортикостероидный крем, отпускаемый по рецепту.
Чем солнечная аллергия отличается от потницы?
Потница возникает, когда поры закупориваются, и пот скапливается под одеждой или под одеялом. Главное отличие — потница может появиться и без воздействия солнечных лучей. В жаркую и влажную погоду тепловая сыпь может появиться на любой части тела, особенно в складках кожи. Чаще всего потница появляется под грудью, в паху, в подмышечных складках и на внутренней стороне бедер.
Потницу можно обнаружить в любое время года. У младенцев она случается, если они завернуты в одеяла или одеты слишком тепло. Потница проходит сама по себе через несколько дней, в то время как солнечная крапивница обычно длится всего несколько часов.
Потница – симптомы и лечение
Что такое потница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дудник К. Д., педиатра со стажем в 3 года.
Над статьей доктора Дудник К. Д. работали литературный редактор Юлия Липовская , научный редактор Елена Коросан и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Потница — заболевание кожи, при котором из-за закупорки эккринных потовых желёз пот задерживается под кожей, вызывая сыпь [1] .
Краткое содержание статьи — в видео:
Эккриные (мерокринные, выделительные, или малые) железы участвуют в процессе терморегуляции за счёт выделения секрета — пота. Пот представляет собой водный раствор, который нужен для охлаждения тела при повышенной температуре окружающей среды, во время физических нагрузок или стресса [3] .
Кроме эккринных, есть апокринные (большие) потовые железы, но они не связаны с терморегуляцией. Эти железы определяют запах тела и реагируют в большинстве случаев на раздражители, которые вызывают стресс [15] .
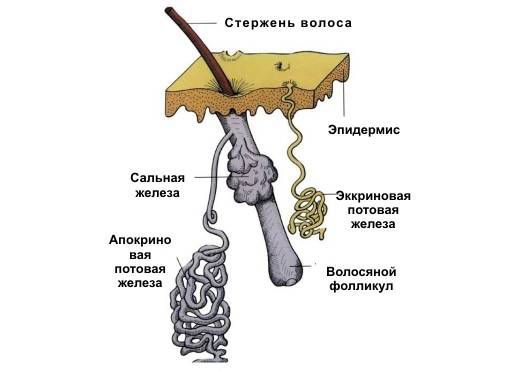
Причины и факторы риска развития потницы
Причиной потницы является закупорка протоков эккринных желёз. Не всегда понятно, почему это происходит, но есть некоторые предрасполагающие внутренние и внешние факторы :
1. Потоотделение, которое может быть вызвано:
- Жаркими и влажными условиями: тропическим климатом, инкубаторами для новорождённых и лихорадочными состояниями.
- Нарушением проходимости кожи, например из-за пластырей, бинтов или тесной одежды [5][6] .
- Напряжённой физической активностью.
- Синдромом Морвана. Это редкое, опасное для жизни наследственное заболевание, которое вызывает много отклонений, в том числе гипергидроз (повышенное потоотделение) [10][11] .
- Лекарствами, такими как бетанехол, клонидин и неостигмин. Кроме того, сообщалось о нескольких случаях потницы, вызванной изотретиноином [16] .
- Избыточной массой тела, образованием складок на коже.
2. Незрелость эккринных протоков. Формирование эккринных желёз завершается только к 5-ти годам. С этим связано несовершенство потоотделения у детей до этого возраста. Незрелые эккринные протоки легко разрываются при потоотделении, и этот разрыв приводит к потнице.
3. Бактерии. Стафилококки могут вызвать потни цу. Эта бактерия безвредно живёт на коже, однако она выделяет липкое вещество, которое в сочетании с избыточным потом и омертвевшими клетками кожи может перекрыть потовые железы.
4. Псевдогипоальдостеронизм I типа (почечный солевой диабет) — редкое наследственное заболевание, при котором с мочой и потом выходит много солей. Чрезмерное выделение натрия вызывает воспаление, которое закупоривает эккринные протоки. Состояние сопровождается появлением гнойничков и называется пустулёзной потницей [7] [8] [9] .
Распространённость
Потница встречается у людей всех возрастов, мужчины и женщины болеют одинаково часто. Однако у младенцев и детей риск заболеть выше. Это связано с незрелостью эккриновых протоков и с анатомо-физиологическими особенностями потовых желёз у детей [2] [4] . Дело в том, что количество потовых желёз к моменту рождения ребёнка такое же, как у взрослого человека. Однако из-за меньшей поверхности кожи плотность потовых желёз у детей в несколько раз выше, чем у взрослых.
Диагноз “потница” внесён в МКБ-10:
- L74.0 — Потница красная. Самый распространённый тип потницы, который сопровождается красными папулами и папуловезикулами размером 2-4 мм.
- L74.1 — Потница кристаллическая. Проявляется прозрачными поверхностными пузырьками размером 1-2 мм, которые легко разрушаются.
- L74.2 — Потница глубокая. Сопровождается бессимптомными глубокими папулами.
- L74.3 — Потница неуточнённая.
Кристаллическая потница поражает до 9 % всех новорождённых, чаще встречается в возрасте 1 недели. Иногда развивается у лихорадящих взрослых [12] .
Красная потница обычно встречается у детей. Также болеют до 30 % взрослых, которые переезжают в тропическую среду или спонтанно подвергаются воздействию тепла и влажности [12] .
Глубокая потница встречается редко и в большинстве случаев у взрослых. Это осложнение повторяющихся эпизодов красной потницы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы потницы
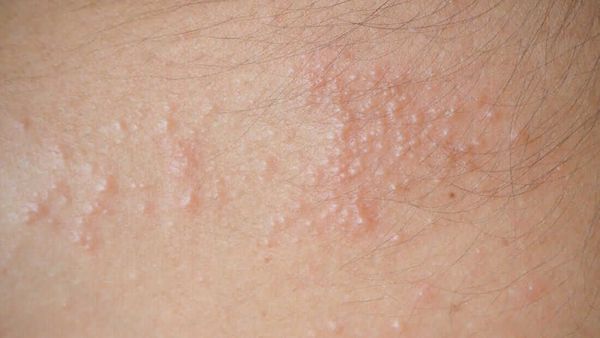
Кристаллическая потница характеризуется появлением прозрачных пузырей размером 1-2 мм, которые легко разрываются. Волдыри могут выглядеть как капли пота. Воспалений при этом типе не бывает, так как пузырьки возникают в поверхностном слое кожи. Волдыри обычно находятся на голове, шее и верхней части туловища. Сыпь проходит бесследно, когда прекращается действие провоцирующего фактора.
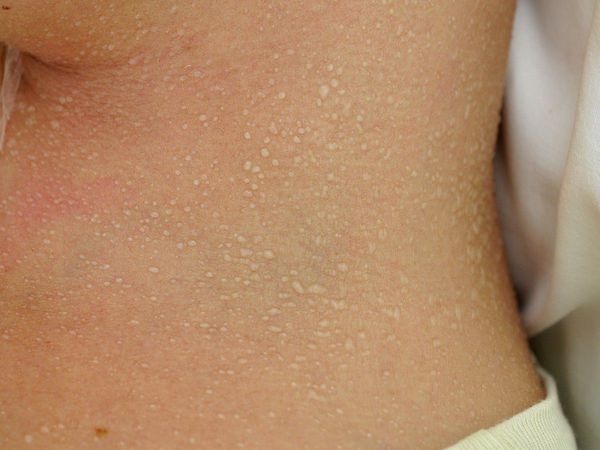
Красная потница затрагивает более глубокие слои кожи, поэтому сопровождается воспалением, что проявляется красной сыпью, болью и зудом. Часто присутствует фоновая эритема — ограниченное покраснение кожи. У детей потница поражает кожные складки шеи, подмышек или паха. У взрослых потница часто затрагивает верхнюю часть туловища, волосистую часть головы, шею и изгибы, особенно области трения кожи с одеждой.
Глубокая потница поражает более глубокие слои кожи, протекает с образованием бессимптомных плотных папул телесного цвета диаметром 1-3 мм. Обычно они возникают на туловище и конечностях [12] .
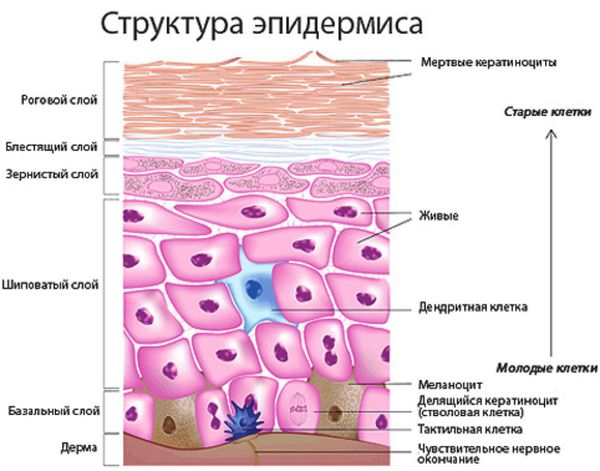
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
Из-за воздействия причинных факторов (тесной одежды, избыточной массы тела и др.) перекрывается проток эккринных желёз. Закупорка может произойти на разной глубине. Когда проток закрывается, пот не выходит на поверхность тела, а попадает под кожу — в эпидермис или дерму. Из-за этого в клетках накапливается вода, возникает отёк и происходит закупорка протоков. Более глубокое поражение эккринной железы или протока может привести к их разрыву [13] .
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Классификация и стадии развития потницы
В зависимости от того, на каком уровне происходит закупорка протоков эккринных желёз, выделяют три типа потницы: кристаллическая, красная и глубокая.
- Кристаллическая потница — протоки закрываются близко к поверхности кожи, т. е. на уровне рогового слоя [3] .
- Красная потница — закрытие протоков на уровне средних слоёв эпидермиса [3] .
- Глубокая потница — протоки закрываются на уровне базальной мембраны, в области впадения протока в сосочек дермы. При этом пот задерживается в дерме.
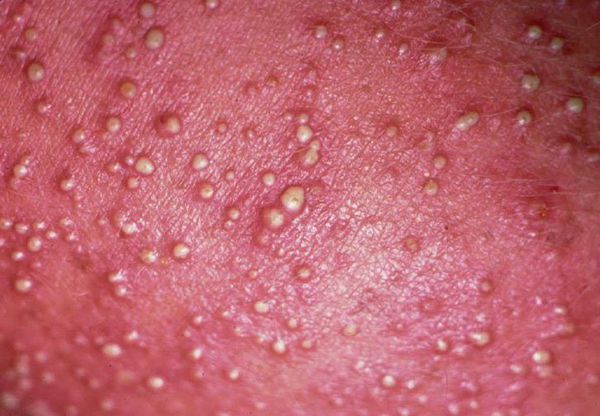
Осложнения потницы
1. Везикулопустулёз (перипорит, остеопорит) — гнойное воспаление устьев эккринных потовых желёз. Возбудителем является золотистый стафилококк. Везикулопустулёз развивается как вторичная бактериальная инфекция на фоне потницы. Часто встречается у новорождённых.
Заболевание развивается с 3-5 суток жизни либо позднее, чаще к концу периода новорождённости (к концу 4-й недели). Вначале появляется красная потница в виде красных точечных пятен. Затем образуется множество гнойничков величиной до просяного зерна, хотя бывают и единичные высыпания. В следующие несколько дней на неизменённой коже могут возникать свежие высыпания. Затем они постепенно подсыхают в корочки, под которыми образуется новый слой кожи. Сыпь располагается преимущественно на туловище, в складках кожи и на волосистой части головы.
Если вовремя начать лечение и соблюдать все рекомендации по уходу, болезнь длится от 2-3 до 7-10 суток. Везикулопустулёз может быть опасен, потому что инфекция легко переходит как на соседние участки, так и в глубину кожи. В редких случаях наблюдается гематогенное (с кровью) или лимфогенное (с лимфой) распространение процесса с развитием заражения крови — сепсиса. У некоторых детей везикулопустулёз возникает как проявление пупочного сепсиса или других форм общей стафилококковой инфекции [14] .
2. Нарушение терморегуляции, непереносимость тепла. Чаще всего развивается у пациентов с глубокой потницей. Из-за закупорки протоков эккринных желёз, пот не выделяется на поверхность тела и не охлаждает его, что приводит к перегреванию. Такое состояние называют ангидрозом, оно сопровождается слабостью, утомляемостью и головокружением. Может возникнуть тепловой удар. Самую тяжёлую форму непереносимости жары называют тропической ангидротической астенией.
3. Гипергидроз (повышенное потоотделение) на участках, где нет закупорки протоков. Чтобы избежать перегревания, организм выделяет больше пота. Однако из-за непроходимости протоков, пот выходит на поверхность не по всему телу, а только на непоражённых участках кожи.
Диагностика потницы
Если на коже ребёнка появились любые высыпания, необходимо обратиться к педиатру или дерматологу.
Чтобы поставить правильный диагноз, нужно расспросить пациента. Если болен ребёнок, то задать вопросы родителям. Затем внимательно осмотреть поражённую кожу и оценить характер и расположение сыпи.
Сбор анамнеза
При сборе анамнеза нужно узнать:
- Когда появилась сыпь и что этому предшествовало. Высыпания при потнице появляются через нескольких дней после воздействия провоцирующих факторов.
- Болел ли пациент раньше. Глубокая потница обычно встречается у пациентов с многочисленными эпизодами красной потницы в анамнезе.
Осмотр
При кристаллической потнице появляются прозрачные пузырьки размером 1-2 мм, которые заполнены жидкостью и похожи на каплю воды. Так как поражается самый поверхностный слой эпидермиса (роговой слой), у пузырьков очень тонкая стенка, поэтому они легко разрываются. Обычно сыпь расположена на верхней части туловища, шее и голове.
Красная потница характеризуется более крупными эритематозными папулами и пузырьками красного цвета. У новорождённых часто поражаются пах, подмышечная впадина и шея. У взрослых сыпь появляется в местах трения одежды о кожу [12] .
При глубокой потнице врач видит твёрдые высыпания телесного цвета. У взрослых сыпь чаще появляется на туловище, но также могут поражаться руки и ноги.
Если элементы возвышаются над кожей, то потницу называют пустулёзной , что может говорить о присоединении бактериальной инфекции.
Потница диагностируется на основании типичных клинических проявлений. Лабораторные и инструментальные методы применяются редко.
Лабораторная диагностика
Лабораторные тесты, как правило, не проводятся, так как часто они неэффективны. При везикулопустулёзе может выполняться цитологическое исследование пустулёзного содержимого — лабораторная оценка морфологии клеток. При этом выявляются воспалительные клетки.
Окрашивание по Граму поможет выявить болезнетворных бактерий, например стафилококков [1] .
Инструментальная диагностика
Людям с тёмной кожей могут назначить дерматоскопию — исследование кожи с помощью специального прибора. В этом случае сыпь выглядит как большие белые шарики с окружающими их более тёмными ореолами.
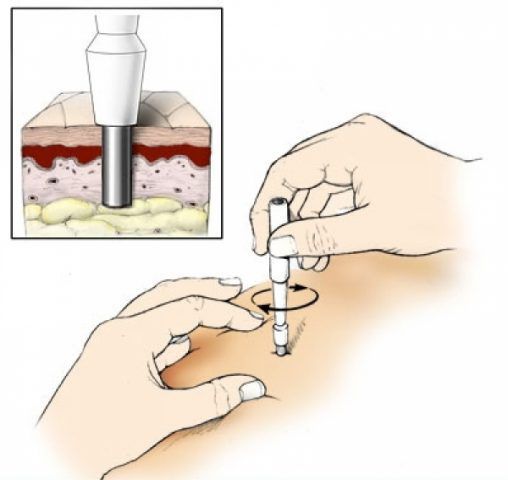
Есть данные о применении оптической когерентной томографии для диагностики глубокой потницы. Оптическая когерентная томография — это бесконтактное диагностическое исследование, позволяющее получать информацию о морфологическом состоянии здоровой и патологически изменённой кожи. Чтобы получить изображения ткани методом ОКТ, используют ближний инфракрасный свет, которым освещают исследуемый участок кожи. При потнице ОКТ высокого разрешения помогает обнаружить глубину поражения протоков и вероятное место закупорки [17] .
Если есть сомнения в диагнозе, может применяться кожная пункционная биопсия. При кристаллической потнице под роговым слоем полученного участка кожи обнаруживаются пузырьки. Гистология красной потницы показывает скопление жидкости (пота) между клетками шиповатого слоя. Также видно пузырьки, заполненные потом, и воспаление вокруг протоков потовых желёз. Глубокая потница отличается от красной дальнейшим разрывом эккринных протоков и более значительным воспалением.
Дифференциальная диагностика
Потницу следует отличать от других заболеваний, протекающих с кожной сыпью: ветряной оспы, скарлатины, кори, сыпи при герпесе 6 типа (внезапная экзантема), опоясывающего лишая, крапивницы, грибковых инфекций кожи, акне или токсической эритемы новорождённых, атопического дерматита, укусов насекомых и т. д.
Лечение потницы
Обычно у потницы доброкачественное течение — она проходит самостоятельно за несколько дней.
Лечение нужно начинать с устранения главного фактора потницы — усиленного потоотделения. Для снижения потоотделения необходимо:
- охладить помещение;
- снять тесную одежду;
- смыть плотный крем;
- по возможности убрать с кожи пластыри и бинты;
- принять ванну с прохладной водой.
Медикаментозные методы лечения потницы подбирают в зависимости от её типа:
- Кристаллическую потницу обычно не лечат, так как она проходит самостоятельно за 24 часа.
- Лечение красной потницы направлено на уменьшение воспаления, поэтому врач может назначить глюкокортикостероиды слабой и средней степени активности, такие как 0,1% крем триамцинолона.
- О лечении глубокой потницы очень мало информации. Как правило, применяют методы лечения, перечисленные выше. Однако по результатам одного исследования, применение перорального изотретиноина в сочетании с местным безводным ланолином улучшило состояние пациента [13] .
- При развитии бактериального осложнения показаны местные антибактериальные препараты, например клиндамицин.
Для лечения некоторых случаев потницы могут применяться лосьоны с каламином, который успокаивает кожу, и оксидом цинка в качестве антисептика [18] .
Прогноз. Профилактика
Прогноз благоприятный: при соблюдении всех рекомендаций врача большинство пациентов выздоравливают без осложнений [13] .
Аллергия на загар. Какие заболевания могут провоцировать солнечные лучи

Почему у одних на солнце появляется красивый загар, а у других — зудящие волдыри и красная сыпь? Ультрафиолетовое излучение может вызывать различные аллергические реакции, их нужно различать, чтобы правильно лечить заболевание.
Как возникают солнечная крапивница и фотодерматозы и чем их лечить? Об этом рассказала доктор медицинских наук, профессор кафедры кожных и венерических болезней им. В. А. Рахманова Сеченовского университета, PhD (Великобритания) Елена Борзова.
От волдырей до шока
Юлия Борта, АиФ.ru: Елена Юрьевна, каким образом появляется солнечная крапивница?
Елена Борзова: Солнечная крапивница возникает достаточно быстро, зачастую меньше чем через 5 минут после воздействия на кожу солнечного излучения. Намного реже — в течение 20 минут. К примеру, у лиц с повышенной чувствительностью к солнечному излучению (фоточувствительностью) буквально через несколько минут под открытым солнцем может начаться солнечная крапивница. На коже появляются зудящие волдыри. Однако и разрешается солнечная крапивница быстро, через 15-30 минут, максимум до 1 часа. Но, раз появившись, солнечная крапивница может возникать вновь. Пациентам с солнечной крапивницей стоит выйти на открытое солнце, например, поехать на пикник, и сразу возникает реакция. Преимущественно солнечная крапивница возникает на открытых участках тела. А поскольку солнечная крапивница возможна как реакция на различные диапазоны ультрафиолетового излучения, в летний период иногда тонкая одежда тоже не спасает от возникновения зудящих волдырей. Возможно проникновение ультрафиолетовых лучей через оконное стекло в помещении или через автомобильные стекла.
Иногда бывают более тяжелые симптомы: головная боль, учащённое сердцебиение, общее ухудшение самочувствия вплоть до обморочного, а в самых тяжёлых случаях возможен анафилактический шок. Поэтому такие пациенты должны своевременно обследоваться и диагностироваться у специалистов.
Солнечная крапивница может протекать длительно, хронически. У одних высыпания преобладают в весенне-летний период, у других могут наблюдаться в течение года. Но всегда они обусловлены ультрафиолетовым излучением. У некоторых пациентов заболевание может самостоятельно проходить, т. е. наблюдается спонтанная ремиссия.

— Как отличить солнечную крапивницу от солнечного ожога или других вариантов аллергии на солнечный свет?
— Существуют различные фотодерматозы — заболевания с поражением кожи, возникающие под действием ультрафиолетового излучения. Например, фотоаллергическй контактный дерматит — это воспалительный процесс кожи, возникающий в местах сочетанного воздействия лекарственного препарата или косметического средства и ультрафиолетового излучения у лиц с повышенной чувствительностью к данным препаратам. В отличие от солнечной крапивницы фотоаллергический контактный дерматит обычно проявляется в течение более отсроченного периода, через несколько часов после интенсивного воздействия ультрафиолетового излучения. И проходит он намного дольше. Для детальной дифференциальной диагностики требуются консультация специалиста и дообследование, включая фототестирование.
— У кого чаще бывают реакции на солнечное излучение?
— Чаще всего болеют в возрасте от 20 до 40 лет. Выше риск, если у родственников были похожие реакции на солнечное излучение, в случае приема некоторых лекарственных препаратов. В целом это недостаточно изученная область.
— Что происходит с организмом при солнечной крапивнице? Почему возникает такая реакция на солнце?
— Предполагается, что под действием солнечного излучения изменяется структура некоторых белков в кожных покровах и они становятся фотоаллергенами. Измененные белки могут вызывать выработку иммуноглобулинов класса Е, которые находятся на поверхности тучных клеток кожи. В результате такой активации тучных клеток в них начинается высвобождение гистамина и других медиаторов, которые вызывают образование зудящего волдыря на кожных покровах.

Когда опасны апельсины?
— Я слышала, что некоторые косметические и парфюмерные средства, лекарства тоже могут спровоцировать реакции на солнечное излучение.
— Косметические средства и лекарства могут спровоцировать фотоаллергический контактный дерматит. Наиболее часто аллергическая реакция возникает на солнцезащитные кремы и нестероидные противовоспалительные препараты. Её могут спровоцировать ряд препаратов в кардиологии, для лечения сахарного диабета, некоторые диуретики, антибиотики, особенно доксициклин, тетрациклин, фторхинолоны, сульфаниламиды, некоторые пероральные контрацептивы и даже некоторые антигистаминные препараты. Помимо этого, парфюмерные средства на основе мускуса, эфирных масел, например, бергамотового, апельсинового. Поэтому рекомендуется не использовать парфюмерные средства, если планируете принимать солнечные ванны, посещать пляж.
— Как же так? Солнцезащитные средства призваны защищать от солнца, но могут вызывать проблемы во время загорания.
— Некоторые из них действительно могут. Ведь такие средства — это композиция из очень многих ингредиентов, на отдельные из которых и возникает реакция у лиц с повышенной чувствительностью к этим компонентам. Поэтому важно в случае возникновения реакции на фотозащитные средства проконсультироваться у специалиста, исключить контактный дерматит и выбрать безопасный препарат.
Кстати, некоторые овощи и фрукты, растения тоже могут вызывать фотоаллергические реакции. Это дудник, борщевик, из продуктов — сельдерей, петрушка, фенхель, инжир, некоторые цитрусовые. Причем у лиц с высокой чувствительностью даже прикосновение к лицу может вызвать реакцию, если остались следовые количества на кончиках пальцев после контакта, скажем, с сельдереем или петрушкой.
Фоточувствительностью могут сопровождаться некоторые заболевания, например, красная волчанка, порфирия и пеллагра.
— Возможна ли солнечная крапивница в наших средних широтах или она проявляется только на южных курортах?
— Солнечная крапивница относится к редким вариантам крапивницы, провоцируется ультрафиолетовым излучением различного диапазона: ультрафиолетовыми лучами спектра А и В, а также видимым спектром. Безусловно, она возможна и в средних широтах. В Шотландии провели исследование, которое показало, что даже в северных широтах заболевание хоть и редко, но встречается.

Селфи для врача
— Как лечат солнечную крапивницу и фотодерматозы?
— При возникновении симптомов надо как можно раньше обратиться к специалисту для дифференциальной диагностики. Для подтверждения солнечной крапивницы и других фотодерматозов фототестирование является обязательным. C помощью фототестирования определяют диапазон солнечного излучения, который вызывает данное заболевание. При фотоаллергическом контактном дерматите применяются фотоаппликационные тесты с препаратами, которые подозреваются в развитии данной реакции.
Очень многие пациенты приходят к аллергологу-иммунологу или дерматологу, когда возвращаются из отпуска, через несколько недель после возникновения аллергической реакции. В такой ситуации достаточно сложно интерпретировать симптомы. Поэтому желательно сфотографировать изменения на коже в случае их возникновения во время отдыха на пляже и своевременно обратиться к специалисту.
Лечение тоже имеет принципиальные отличия. При крапивнице — неседативные антигистаминные препараты, при хроническом течении возможны более специализированные подходы. Фототерапия успешно проводится у нас в клинике, является эффективным методом и представляет собой воздействие нарастающими дозами ультрафиолетового облучения для выработки толерантности. При солнечной крапивнице возможны и тяжелые варианты вплоть до системных реакций организма, которые могут потребовать неотложной помощи. В случае фотоаллергического контактного дерматита необходимо исключить виновный фотоаллерген, при нем используются топические глюкокортикостероиды и другие препараты.
Солнечная крапивница и другие фотодерматозы
Информация только для специалистов в сфере медицины, фармации и здравоохранения!

Авторы: Д.Ш. Мачарадзе, д.м.н., профессор, РУДН, Москва, Н.Н. Цинцадзе, Государственный университет им. Шота Руставели, г. Батуми
Аллергологи-иммунологи считают солнечную крапивницу одним из видов физической крапивницы. Точные патогенетические механизмы развития солнечной крапивницы не ясны, хотя физическими триггерами могут выступать аутоиммунные изменения. В статье рассмотрены подходы к диагностике, лечению и профилактике данного заболевания.
В международных руководствах по крапивницам термин «солнечная крапивница» упоминается меньше всего в отличие от Российского национального согласительного документа «Крапивница и ангиоотек», в котором отдельно сказано о ее разновидностях и причинах [1–3]. Солнечная крапивница относится к одной из групп фотодерматитов (фотодерматозов) – так называемому иммунологически опосредованному фотодерматозу (прежнее название «идиопатический фотодерматоз»), а аллергологи-иммунологи считают ее одним из видов физической крапивницы (табл. 1, 2) [2, 4].
Заболевание главным образом связано с воздействием ультрафиолетовых лучей А (УФA) (диапазон 320–400 нм) и видимыми световыми лучами (диапазон 400–800 нм).
Точные патогенетические механизмы развития солнечной крапивницы не ясны, хотя физическими триггерами могут выступать аутоиммунные изменения. Заболевание главным образом связано с воздействием ультрафиолетовых лучей А (УФA) (диапазон 320–400 нм) и видимыми световыми лучами (диапазон 400–800 нм).
В последнее время различают 2 типа солнечной крапивницы в зависимости от спектра ультрафиолетовых лучей:
– I тип определяют у пациентов, у которых в сыворотке крови, плазме или тканевой жидкости находят соединения, которые становятся фотоаллергенами. Считается, что после взаимодействия этих предшественников с УФ-лучами и привязки к рецепторам IgE происходит дегрануляция тучных клеток с последующим высвобождением воспалительных медиаторов;
– II тип также является IgE-опосредованным процессом, однако такие соединения (предшественники) находят как у здоровых лиц, так и пациентов с солнечной крапивницей. Можно предположить, что только больные с солнечной крапивницей имеют циркулирующие IgE-аутоантитела, распознающие облученных предшественников.
Солнечная крапивница представляет собой редкую форму хронической крапивницы и фотодерматозов. Так, в Шотландии распространенность солнечной крапивницы составила 3,1 человека на 100 000 населения; в Сингапуре за 10 лет в крупном дерматологическом центре такой диагноз был поставлен лишь 19 больным, в основном мужчинам китайской расы; в США афроамериканцы страдают солнечной крапивницей в 4 раза реже, чем белые американцы (2,2 и 8% соответственно) [5–7].
Иммуногистохимические изменения кожи при солнечной крапивнице в основном совпадают с морфологией классической уртикарии.
Физическим триггером при солнечной крапивнице является воздействие солнца. Кожа аномально реагирует на солнечный свет или ультрафиолетовые лучи. Как правило, сразу после воздействия солнечного или искусственного освещения на коже появляются высыпания уртикарного типа, отмечаются зуд и болезненность. Иммуногистохимические изменения кожи при солнечной крапивнице в основном совпадают с морфологией классической уртикарии.
Прием внутрь или наружное применение фототоксичных веществ, понижающих устойчивость клеток к неблагоприятному воздействию света, способствуют развитию солнечной крапивницы. Самой распространенной причиной фотодерматозов является непрямое воздействие солнца в совокупности с различными экзогенными агентами (системными и топическими лекарственными препаратами), что может вызвать фототоксические и фотоаллергические реакции. Известно, что топические препараты (галогенированные салициламиды, бензокаин, входящий в состав мыла и других бытовых продуктов, лосьоны и т.п.) являются наиболее частой причиной фотоаллергических реакций.
Причиной возникновения фотодерматоза также может стать попадание на кожу сока некоторых растений, содержащих фуранокумарины (фурокумарины) — фотосенсибилизирующие соединения (вещества, повышающие чувствительность кожи к свету). Так, в европейской части России встречаются дудник лекарственный, дудник лесной и несколько видов борщевика.
При ежедневном использовании в течение длительного времени фототоксичными могут стать духи, дезодоранты, лаки и кремы для укладок волос, искусственные подсластители, продукты переработки нефти, татуировки и др.
Причиной развития светочувствительных дерматитов могут быть некоторые фрукты и овощи (сельдерей, петрушка, инжир, лайм и др.), а также растения, содержащие фурокумарины (смоковница, сельдерей, луговые травы, фенхель, шиповник, клевер, кожура лимона и др. цитрусовых). Реакцию светочувствительности также могут спровоцировать некоторые эфирные масла, полученные методом холодного прессования (бергамотовое, апельсиновое), и сок некоторых растений (борщевик, петрушка).
Использование продуктов, содержащих фотореактивные агенты, может усугубить существующие заболевания кожи (экзема, герпес и т.д.) или спровоцировать/усугубить аутоиммунные (волчанка, ревматоидный артрит).
Таким образом, реакция светочувствительности зависит от:
– количества и места нанесенного на кожу лекарства или химического вещества;
– спектра и пенетрации активного излучения;
– толщины рогового слоя;
– степени пигментации меланина;
– иммунологического статуса пострадавшего лица.
Идиопатическая солнечная крапивница, как правило, имеет хроническое течение. Среднее время экспозиции солнечного света для формирования волдыря составляет в основном 20 мин. Чаще всего причиной возникновения волдырей являются видимый свет и/или УФА-лучи, а также естественный солнечный свет. Как правило, пациенты подвергаются инсоляции через тонкую одежду, стекло. Однако больные не всегда могут четко связать высыпание с влиянием солнечного света в связи с запаздыванием развития симптомов. Если поражение кожи локализуется на фотоосвещаемых участках (даже без указаний больного на четкую связь с воздействием солнца), дерматологам и аллергологам-иммунологам следует заподозрить фотодерматоз.
Как правило, острое начало кожных симптомов (в течение нескольких минут/часов) характерно для солнечной крапивницы, фототоксических медикаментозных реакций, эритропоэтической протопорфирии, острой кожной красной волчанки. Такие фотодерматозы, как полиморфные солнечные высыпания, поздняя кожная порфирия, подострая кожная красная волчанка, дискоидная красная волчанка, оспа световая, пеллагра, фиксированная световая реакция, актинический ретикулоид, развиваются менее остро, но могут протекать упорно.
При солнечной крапивнице волдыри появляются через минуту после воздействия солнечных лучей. Больных также может беспокоить зуд и эритема кожи. Следует отметить, что эти симптомы могут отмечаться не только в местах воздействия солнца (лицо, шея, руки), но и затрагивать неэкспонированные области (особенно если пациент носил тонкую одежду). Иногда в процесс вовлекается слизистая оболочка полости рта и языка, появляется припухлость губ.
Ключом для постановки диагноза служит исчезновение сыпи после прекращения воздействия солнца.
Недавно были описаны случаи интенсивного ангиоотека в области экспозиции солнечных лучей – лица и конечностей. При помощи лабораторных и фототестов у больных были исключены наследственные и приобретенные ангиоотеки, также характеризующиеся повышенной светочувствительностью [8].
Еще одна разновидность солнечной крапивницы – фиксированная световая крапивница – встречается крайне редко. Данное заболевание характеризуются уртикарными высыпаниями, появляющимися в ограниченной области кожи исключительно в одном и том же месте через несколько минут после экспозиции солнечного света или других источников излучения. Болезнь связывают с местным или системным применением лекарств; изменения кожи сохраняются длительное время после их отмены. У больных отмечается повышенная чувствительность к широкому спектру светового излучения вплоть до видимого диапазона, что делает их нетрудоспособными. Недавно были описаны случаи появления фиксированной световой крапивницы через 6 часов после воздействия ультрафиолетового света. Точные патогенетические механизмы развития болезни неизвестны, но отек в области поврежденного участка кожи указывает на роль, которую играют в этом процессе тучные клетки [9].
Реакции повышенной чувствительности на свет также могут наблюдаться у людей, принимающих тетрациклины, фенотиазины, фуросемид и нестероидные противовоспалительные лекарственные вещества (НПВП) (табл. 3). Некоторые лекарства могут индуцировать развитие фотодерматоза по типу дисхромии, псевдопорфирии, фотоонихолизиса. Так как коже под ногтем не хватает меланина, фототоксическая реакция на тетрациклин может проявиться в виде феномена фотоонихолизиса, который иногда является единственной манифестацией реакции светочувствительности.
Солнечную крапивницу следует дифференцировать с другими фотодерматозами: эритропоэтической протопорфирией (особенно у детей) и полиморфными световыми высыпаниями (табл. 1).
Фотоаллергические реакции могут быть профессионального характера и отмечаться у фермеров, садоводов и др. Обычно они возникают после контакта с пестицидами тиокарбамидной группы, ветеринарными препаратами.
Светочувствительные реакции иногда наблюдаются у больных с синдромом Чардж – Стросса. При впервые беспричинно возникшем фотодерматозе следует исключить у пациента инфицирование ВИЧ.
Под воздействием солнечных лучей могут начинаться или обостряться некоторые кожные заболевания, Herpes simplex labialis, многоформная эритема, кольцевидная гранулема, диссеминированный поверхностный актинический порокератоз, эритематозный пемфигус. В дифференциальную диагностику светочувствительных высыпаний необходимо включать и системную красную волчанку.
Из-за риска развития тяжелых форм заболевания и с целью уточнения диагноза во всех случаях солнечной крапивницы больному следует назначить правильные и чувствительные лабораторные исследования. Важное значение имеет положительный анамнез болезни пациента.
Анамнез. При подозрении на фоточувствительность необходимо выяснить у пациента:
1. Как быстро появляются высыпания на коже после солнечного воздействия? Одни поражения (например, солнечная крапивница) развиваются через несколько минут после воздействия солнечных лучей, другие (например, хроническая кожная красная волчанка) — спустя несколько недель.
2. Были ли подобные высыпания на воздействие солнечных лучей раньше? Некоторые реакции кожи (например, полиморфные солнечные реакции) рецидивируют или протекают сезонно, в то время как другие (например, фоточувствительные медикаментозные реакции) появляются однократно.
3. Наблюдались ли подобные реакции у родственников? Некоторые фоточувствительные реакции являются наследственными (эритропоэтическая протопорфирия) или встречаются более часто в определенных расовых группах (например, полиморфная солнечная реакция у североамериканских индейцев).
4. Обрабатывали ли чем-нибудь кожу? Многочисленные средства (мыла, парфюмерия) могут вызвать фотоаллергический контактный дерматит.
5. Какие медикаменты принимали внутрь? Многие препараты становятся причиной фоточувствительных реакций.
6. Имеются ли другие симптомы поражения кожи? Зуд — типичная жалоба при определенных дерматозах (фотоаллергический контактный дерматит). Ряд других заболеваний (эритропоэтическая протопорфирия) характеризуется болезненностью или чувством жжения.
7. Есть симптомы поражения других органов, кроме кожи? При некоторых фоточувствительных дерматозах поражается только кожа, при других (например, системная красная волчанка) — внутренние органы.
Фототестирование – важный инструмент диагностики солнечной крапивницы и других фотодерматитов. Метод основан на облучении участка кожи УФА-лучами и определении так называемой минимальной дозы эритемы через 24 ч. При этом пациент продолжает получать подозреваемый лекарственный препарат: у светочувствительных лиц эта доза намного ниже, чем у здоровых с тем же типом кожи. После того как препарат экскретируется и выводится из кожи, повторный фототест показывает увеличение этого показателя.
Для точного определения спектра и степени светочувствительности необходима фотодиагностическая процедура. За рубежом с этой целью используют фотопэтч-тесты, в т.ч. с применением подозреваемого продукта. Для этого на клинически здоровую кожу наносят подозреваемое фотоаллерген-содержащее соединение, проводят облучение кожи УФА-лучами в дозе 5–10 J/см2 и через 48 ч отмечают реакцию. Пэтч-тесты проводят на здоровых участках кожи в параллелях.
У пациентов с фиксированной световой реакцией фототестирование проводят на первоначально пострадавших участках кожи, как правило, в период улучшения кожных проявлений (через 2 недели), чтобы избежать ложноотрицательных результатов.
Несомненно, самым предпочтительным подходом к терапии солнечной крапивницы и других фотодерматозов является прекращение (по возможности), сведение к минимуму или устранение ситуаций, при которых экспозиция солнечных/ультрафиолетовых лучей приводит к развитию аномальной реакции на свет.
Лечение фототоксических реакций аналогично лечению нетяжелых ожогов кожи. Полезный эффект дают наружные препараты, улучшающие регенерацию тканей, в частности Д-Пантенол, нормализующий клеточный метаболизм, увеличивающий прочность коллагеновых волокон, оказывающий слабое противовоспалительное действие, питающий и смягчающий кожу. Декспантенол – производное пантотеновой кислоты, водорастворимого витамина группы В, необходимого в качестве составной части кофермента А для углеводного, белкового и жирового обмена. Он играет важную роль в процессах ацетилирования при глюконеогенезе, высвобождении энергии из углеводов, синтезе и расщеплении жирных кислот, синтезе стеринов и стероидных гормонов, ацетилхолина. Низкая молекулярная масса и гидрофильность декспантенола позволяют активным веществам проникать во все слои кожи, где препарат быстро абсорбируется и превращается в пантотеновую кислоту, связывается с белками плазмы (главным образом с β -глобулином и альбумином). Пантотеновая кислота необходима для поддержания нормальной функции эпителия. При повреждении кожных покровов или ткани отмечается повышение потребности в ней. В этом случае локальный дефицит пантотеновой кислоты можно восполнить местным применением мази Д-Пантенол.
Смягчающие кожу лечебные средства — эмоллиенты могут помочь восстановить нарушенную целостность кожных покровов, вызванную механическими, химическими, температурными факторами (ожоги различного происхождения, в т.ч. солнечные, раны, выраженная сухость кожи и др.), и уменьшить дискомфорт (Мустела стелатопия – детям от 0 до 15 лет; Урьяж, Топикрем, А-Дерма и др. – в возрасте от 0 и старше).
В более тяжелых случаях (везикулы, трещины кожи) больным назначают мази с антибиотиком. Для лечения фотоаллергических реакций показано назначение пациентам антигистаминных препаратов и топических кортикостероидов (Кутивейт, Адвантан, Бетновейт и т.п.), которые могут значительно уменьшить воспаление кожи и симптомы зуда. Одним из безопасных топических кортикостероидов на сегодняшний день признан Кутивейт, содержащий флутиказона пропионат и выпускаемый в форме мази и крема. Детям со светочувствительными реакциями кожи предпочтительно назначить крем Кутивейт, который наносят тонким слоем на пораженное место 2 раза в день. Препарат разрешен к применению у детей в возрасте старше 1 года.
В связи с тем, что в ряде случаев лечение идиопатической солнечной крапивницы является трудной задачей, врач должен рассматривать другие варианты лечения (плазмаферез, циклоспорин).
1. Diagnosis and Management of Urticaria: A Practice Parameter. (part 1: Acute Urticaria) (part 2: Chronic Urticaria). Ann Allergy 2000; 85:S. 521–544.
2. Magerl М., E. Borzova A. Gimnez-Arnau et al. The definition and diagnostic testing of physical and cholinergic urticarias – EAACI/GA2LEN/EDF/UNEV consensus panel recommendations. Allergy 2009: 64: 1715–1721.
3. Российский национальный согласительный документ «Крапивница и ангиоотек». М., 2007.
4. Gambichler T., Al-Muhammadi R., Boms S. Immunologically mediated photodermatoses: diagnosis and treatment. Am J Clin Dermatol. 2009;10:169–80.
5. Beattie P., Dawe R., Ibbotson S., Ferguson J. Characteristics and prognosis of idiopathic solar urticaria: a cohort of 87 cases. Arch Dermatol. 2003;139:1149–54.
6. Chong W., Khoo S. Solar urticaria in Singapore: an uncommon photodermatosis seen in a tertiary dermatology center over a 10-year period. Photodermatol Photoimmunol Photomed. 2004;20:101–4.
7. Kerr H., Lim H. Photodermatoses in African Americans: a retrospective analysis of 135 patients over a 7-year period. Am Acad Dermatol. 2007;57:638–43.
8. Rose R., Bhushan M., King C., Rhodes L. Solar angioedema: an uncommonly recognized condition? Photodermatol Photoimmunol Photomed. 2005;21:226–8.
9. Wessendorf U., Hanneken S., Haust M., Neumann N. Fixed solar urticaria with delayed onset. J Am Acad Dermatol. 2009;60:695–7.


