Острый тубулоинтерстициальный нефрит
Пиелонефрит – неспецифическое инфекционно-воспалительное заболевание почки. Термин обычно используют для описания инфекционного процесса, в который вовлекаются почки и смежные структуры. Инфекция может быть восходящей и вовлекать как почечную лоханку, так и почку или метастатической и ограничиваться почечной паренхимой. При распространении инфекции в подлежащие ткани формируется перинефральный абсцесс или паранефрит.
Пиелонефрит – распространённое заболевание. Однако нет надежных популяционных эпидемиологических исследований, описывающих частоту пиелонефрита. Даже для таких групп, как больные сахарным диабетом, имеющих высокий риск развития заболевания c наиболее тяжелым его течением, нет статистически достоверных данных.
У детей пиелонефрит занимает второе место после заболеваний органов дыхания. У женщин молодого, среднего возраста и у девочек острый неосложнённый пиелонефрит встречается в 5 раз чаще, чем у мужчин и мальчиков. Несмотря на высокую частоту заболевания у женщин, течение неосложненного необструктивного пиелонефрита благоприятное. Пиелонефрит выявляют в 8-20% вскрытий, причем в равной степени у мужчин и женщин. Однако нет данных, что он имел инфекционное начало. Более высокая заболеваемость восходящими инфекциями мочевых путей и пиелонефритом у девочек и женщин обусловлена анатомо-физиологическими особенностями.
Этиология и патогенез [ править ]
Возбудителями инфекционного пиелонефрита в первую очередь служат грамотрицательные или грамположительные бактерии, обычно вызывающие инфекцию мочевых путей (бактериальный пиелонефрит). Другими возможными возбудителями пиелонефрита могут быть Mycobacterium tuberculosis (почечный туберкулёз), дрожжевые грибки (кандидозный пиелонефрит), другие грибы и вирусы. У пациентов с острым неосложнённым пиелонефритом редко возникает АГ или рецидивирующее повреждение почек. У пациентов с осложнённой инфекцией более вероятно развитие сепсиса и тяжелого повреждения почек. Высокий риск возникновения тяжелой инфекции почек также существует у пациентов с обструкцией и нейрогенными аномалиями мочевых путей, сахарным диабетом, поликистозом почек, камнями и мочевыми катетерами. Инфекция, вызываемая уреазопродуцирующими микроорганизмами, приводит к образованию инфекционных (струвитных) камней.
Клинические проявления [ править ]
Симптомы: внезапное начало, потрясающий озноб, высокая лихорадка, боль в боку, симптомы цистита (учащенное, болезненное мочеиспускание, императивные позывы, никтурия), тошнота, рвота, понос, неприятные ощущения в животе. Отмечаются общая слабость, тахикардия, болезненность в реберно-позвоночном углу, симптом Щеткина—Блюмберга, вздутие живота.
Острый тубулоинтерстициальный нефрит: Диагностика [ править ]
Лабораторные данные: лейкоцитоз, лейкоцитурия, бактериурия, протеинурия, гематурия, лейкоцитарные цилиндры в мочевом осадке. При посеве мочи — более 100 000 колоний/мл. Лечение назначают по результатам тестов на чувствительность возбудителя к антибиотикам. Острый пиелонефрит обычно сопровождается бактериемией (инфекции мочевых путей являются причиной более 1/3 всех случаев бактериемии). Факторы риска уросепсиса: возраст старше 50 лет, длительное пребывание в больнице, цирроз печени, дисфункция мочевого пузыря, нейтропения, сниженный иммунитет. Возбудители — обычно аэробные грамотрицательные бактерии, иногда — грамположительные бактерии.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз проводят с панкреатитом, нижнедолевой пневмонией, острым холециститом, аппендицитом, острым дивертикулитом, воспалительными заболеваниями матки и придатков, острым простатитом, паранефритом и абсцессом почки. Самые тяжелые осложнения острого пиелонефрита — сепсис и септический шок. У детей младшего возраста, особенно с пороками развития мочевых путей, острый пиелонефрит может привести к нефросклерозу и необратимой почечной недостаточности. У больных сахарным диабетом встречается редкий вариант заболевания — эмфизематозный пиелонефрит, характеризующийся очень высокой летальностью (см. Прочее). Возбудитель — образующие газ штаммы Escherichia coli. При эмфизематозном пиелонефрите необходима экстренная нефрэктомия.
Острый тубулоинтерстициальный нефрит: Лечение [ править ]
Цель лечения
Заключается в ликвидации инфекционно-воспалительного процесса, возможной лишь при восстановлении оттока мочи и санации мочевыводящих путей.
Показания к госпитализации
При остром вторичном пиелонефрите нужна экстренная госпитализация в урологическое отделение в связи с возможной необходимостью срочной открытой операции с целью предотвращения тяжёлых, опасных для жизни осложнений (токсический шок). При остром первичном пиелонефрите также желательна госпитализация, так как возможно скрытое нарушение оттока мочи. Кроме того, при этой форме заболевания серозная фаза может быстро прогрессировать в гнойную, требующую экстренного оперативного лечения. В крайнем случае при уверенности в диагнозе острого первичного пиелонефрита антибактериальную терапию можно начать и амбулаторно.
Немедикаментозное лечение
При остром пиелонефрите и восстановленном пассаже мочи необходимо поддерживать достаточный диурез. Объём выпиваемой жидкости должен составлять 2000-2500 мл/сут. Рекомендовано применение мочегонных сборов, витаминизированных отваров (морсов) с антисептическими свойствами (клюква, брусника, шиповник).
Назначать обильное питьё или значительные по объёму инфузии нельзя при сопутствующей застойной сердечной недостаточности, высокой артериальной гипертензии. При нарушении углеводного обмена выпиваемая жидкость не должна содержать сахар.
Медикаментозное лечение
В лечении острого пиелонефрита ведущее значение имеет антибактериальная терапия. Это заболевание способны вызывать многие виды микроорганизмов, против которых может быть применён любой из имеющихся в настоящее время антибактериальных препаратов. По возможности следует избегать широкого и частого назначения:
– дорогостоящих лекарственных средств;
Адекватно подобрать антибактериальную терапию возможно только после выполнения бактериологического анализа мочи с идентификацией возбудителя и определением его чувствительности к антибиотикам. Однако при остром пиелонефрите успех напрямую зависит от эмпирического подбора антибактериального лечения. В этих случаях выполнение бактериоскопии мочи в первые 1,0-1,5 ч может помочь в выборе препарата. По получении результатов бактериологического анализа необходимо скорректировать антибактериальную терапию.
Препаратами выбора для лечения острого пиелонефрита являются неантисинегнойные цефалоспорины III поколения в режиме монотерапии: цефотаксим 1 г внутримышечно 3 раза в сутки, цефтриаксон 1,0 внутримышечно 2 раза в сутки, цефиксим 200 мг внутрь 2 раза в сутки, цефтибутен 400 мг внутрь 1 раз в сутки. Резервные препараты – фосфомицин внутривенно или фторхинолоны II поколения.
У больных декомпенсированным сахарным диабетом в связи с высокой вероятностью наличия стафилококка препаратами выбора являются ингибиторзащищенные аминопенициллины и ципрофлоксацин.
Острый пиелонефрит развивается у больных, имеющих выраженную почечную недостаточность (скорость клубочковой фильтрации менее 40мл/мин). Необходимо учитывать фармакокинетику лекарственных средств. Предпочтение отдаётся препаратам, имеющим печёночный или двойной (печень + почки) путь выведения, – пефлоксацину, цефтриаксону, цефоперазону. Это существенно упрощает подбор дозы и значительно увеличивает безопасность лечения. При любой выраженности ХПН (хронической почечной недостаточности) крайне нежелательно применение нефротоксичных антибиотиков – аминогликозидов и гликопептидов.
Острый пиелонефрит у ВИЧ-инфицированных больных, а также у «внутривенных» наркоманов нередко обусловлен редкими и нехарактерными возбудителями, особенно грамположительными, что диктует необходимость применения схем антибактериальной терапии с максимально широким спектром действия. Кроме того, препараты антиретровирусной терапии, назначаемые для подавления репликации HIV, достаточно токсичны и обладают большим количеством лекарственных взаимодействий, поэтому предпочтение отдаётся антибактериальным средствам, не метаболизирующимся в организме и имеющим почечный путь выведения, – фторхинолонам (особенно офлоксацину и левофлоксацину), аминогликозидам, цефалоспоринам (кроме цефотаксима, цефтриаксона и цефоперазона).
Острый пиелонефрит, вызванный госпитальными полирезистентными штаммами. В реальной клинической практике встречается нечасто. В большинстве случаев он является следствием ошибочной антибактериальной профилактики или неадекватной функции дренажей после вмешательства на органах мочеполовой системы. При высокой вероятности полирезистентной грамотрицательной инфекции препаратом выбора является цефтазидим в режиме монотерапии или в сочетании с амикацином. Препараты резерва – карбапенемы, кроме эртапенема.
Острый пиелонефрит у больных с нейтропенией является жизнеугрожающей ситуацией. Принципиально важна возможность наличия госпитальных полирезистентных штаммов. Обычно сразу назначается цефтазидим или карбапенем с ванкомицином. Поскольку в условиях нейтропении существует реальная опасность глубоких микозов или даже грибкового сепсиса, есть смысл схему терапии превентивно дополнить флуконазолом.
Симптоматическое лечение
Направлено на коррекцию дефицита жидкости в организме и уменьшение симптомов интоксикации. С этой целью назначают внутривенные инфузии солевых и коллоидных растворов и препараты, улучшающие микроциркуляцию. Схему в каждом конкретном случае определяют в зависимости от объёма поражения и состояния больного. При показаниях в комплекс лечения включают эфферентные методы.
Оперативное лечение
Острый вторичный пиелонефрит рассматривают как показание к экстренному оперативному лечению.
Прогноз для жизни при остром пиелонефрите, как правило, благоприятный. Адекватная антибактериальная терапия и своевременные оперативные вмешательства практически всегда позволяют улучшить состояние больного. Однако у пациентов с особенно тяжёлыми сопутствующими заболеваниями, а также при развитии токсического шока летальность остаётся высокой – около 20%.
Если острый пиелонефрит удалось полностью купировать, то прогноз для функции поражённой почки также оценивают как благоприятный. Однако не исключено развитие прогрессирующего нефросклероза, вероятность которого напрямую зависит от тяжести перенёсенных инфекционно-воспалительных заболеваний
Профилактика [ править ]
Прочее [ править ]
Эмфизематозный пиелонефрит
Эмфизематозный пиелонефрит – тяжёлое, угрожающее жизни заболевание, характеризующееся наличием почечной паренхиматозной и периренальной инфекции, вызываемой газообразующими микроорганизмами.
Эпидемиология
К счастью, заболевание редкое: в литературе описано около 80 случаев, хотя много случаев может быть не описано.
Все документированные случаи эмфизематозного пиелонефрита были у взрослых пациентов. Наличие сахарного диабета у пациентов юношеского возраста не относят к факторам риска. Женщины поражаются чаще, чем мужчины.
Этиология и патогенез
Патогенез изучен плохо. Так как заболевание обычно встречается у больных сахарным диабетом, очевидно, что высокая концентрация глюкозы в тканях служит субстратом для микроорганизмов, таких как кишечная палочка, которые способны вырабатывать двуокись углерода путём ферментации сахара. Хотя ферментация глюкозы может быть фактором, но она не объясняет редкость эмфизематозного пиелонефрита, несмотря на высокую частоту инфекций мочевых путей грамотрицательными микроорганизмами у пациентов с сахарным диабетом, и не объясняет появление этого состояния, хоть и редко, у больных, не имеющих сахарного диабета. В дополнение к сахарному диабету у многих пациентов с эмфизематозным пиелонефритом встречается обструкция мочевыводящих путей, связанная с камнями, или папиллярный некроз, а также выраженная почечная недостаточность.
Очевидно, ослабленный иммунный ответ организма, обусловленный местными факторами (обструкция) или системными заболеваниями (сахарный диабет), позволяет микроорганизмам, способным продуцировать двуокись углерода, использовать некротизированную ткань как субстрат для образования газов in vivo. Таким образом, эмфизематозный пиелонефрит можно считать осложнением тяжёлого пиелонефрита, а не отдельным заболеванием; уровень летальности при нём равен 43%.
Ключевые факторы возникновения эмфизематозного пиелонефрита:
– высокое содержание глюкозы в тканях;
– сниженная перфузия тканей.
Данное положение подтверждают обнаруженные в большом количестве в поражённых тканях гидроген и двуокись углерода при незначительном содержании нитрогена и оксигена.
Клиническая картина
Пациент с эмфизематозным пиелонефритом – обычно женщина среднего или пожилого возраста с длительной историей возвратной инфекции мочевых путей в анамнезе, повторными урологическим процедурами или хроническим пиелонефритом. Данное заболевание начинается подобно острому пиелонефриту: лихорадка, озноб, тошнота и боли в боку, поясничной области, которые не купируются в течение 3 дней лечения. Пациент может выглядеть как септический больной, возможны сопутствующие заболевания: диабетический кетоацидоз, гипергликемия и диссеминированная внутрисосудистая коагулопатия.
Диагностика
При пальпации можно определить опухолевидное образование в области почки.
а) Лабораторная диагностика
В бактериологическом анализе мочи помимо кишечной палочки (E. coli), которая встречается наиболее часто, могут присутствовать Klebsiella, Enterobacter и Proteus spp. Анаэробные бактерии находят редко, а представители рода Clostridium при этом заболевании не описаны. По данным разных авторов, у 30-100% больных выявляют бактериемию. Пневматурия отсутствует, пока инфекция не проникает в лоханку почки.
При бактериологическом исследовании крови выделяют те же микроорганизмы, что и в моче. Описаны несколько случаев колибациллярного менингита, газ может быть найден в венах печени. Смертность очень высокая, несмотря на то, что почка удалена быстро, или абсцесс дренирован. При патоморфологических исследованиях ткань почки некротическая и жидкообразная. Виден папиллярный некроз и внутрипочечные сосудистые тромбы. При микроскопическом исследовании можно увидеть скопления бактерий в некротической ткани.
б) Инструментальные методы
На обзорной рентгенограмме брюшной полости и мочевых путей характерно наличие интрапаренхиматозного газа. Газ в паренхиме почки выглядит как просветление неправильной формы в проекции поражённой почки. Эти находки часто путают с газами в кишечнике! Наиболее характерный признак – скопление газа в виде полумесяца в области верхнего сегмента почки. Так как инфекция прогрессирует, газ распространяется в перинефральное и ретроперитонеальное пространства. Это состояние нельзя путать со случаями пиелонефрита, когда воздух наблюдают в собирательной системе почки, что возникает вторично, часто встречается у больных без сахарного диабета, имеет менее тяжёлое течение и обычно отвечает на антибактериальную терапию.
Экскреторная урография редко бывает информативной, так как поражённая почка обычно не функционирует или плохо функционирует. Экскреторную и ретроградную урографию у дегидратированных пациентов с сахарным диабетом со сниженной функцией почек проводить не рекомендуют. Обструкция мочевыводящих путей встречается примерно в 25% случаев.
При УЗИ возможны сильные фокальные эхо-сигналы, предполагающие наличие интрапаренхиматозного газа. КТ – наиболее точный метод выявления газа; при этом также можно определить обширность поражения почки и выявить обструкцию мочевыводящих путей. О прогнозе можно судить и по результатам КТ. Если при КТ не определяют жидкость, и видны множественные мелкие пузырьки газа, прогноз неблагоприятен. Скопление жидкости в почке или околопочечной клетчатке, крупные пузырьки газа, а также газ в чашечно-лоханочной системе свидетельствует о более благоприятном прогнозе. Для определения функции поражённой и контралатеральной почки применяют сцинтиграфию почек.
а) Медикаментозное лечение
Тяжёлое течение заболевания требует принятия неотложных мер. Необходимо начать внутривенную инфузионную, антибактериальную терапию, адекватно лечить сахарный диабет. Следует ликвидировать обструкцию мочевыводящих путей, определить функцию контралатеральной почки, так как в 10% случаев отмечали билатеральное поражение почек.
б) Оперативное лечение
В виду того, что двуокись углерода быстро диффундирует через ткани организма, наличие постоянного интрапаренхиматозного газа в почках говорит о неэффективности лечения. Необходимы оперативное дренирование или нефрэктомия. Однако только в единичных случаях перкутанного дренирования почек с медикаментозной терапией возможно сохранить функцию почки и добиться выздоровления.
Источники (ссылки) [ править ]
Урология. Клинические рекомендации [Электронный ресурс] / под ред. Н. А. Лопаткина. – 2-е изд., перераб.- М. : ГЭОТАР-Медиа, 2013. – http://www.rosmedlib.ru/book/ISBN9785970428597.html
Дополнительная литература (рекомендуемая) [ править ]
1. Stamey, T. A. Pathogenesis and Treatment of Urinary Tract Infections. Baltimore: Williams & Wilkins, 1980.
Острый пиелонефрит: этиотропная терапия
Острый пиелонефрит (ОП) — опасное и распространенное заболевание, которое ежегодно развивается у 250 тысяч человек и является причиной сотни тысяч госпитализаций. По МКБ 10 пиелонефрит в острой форме имеет код N10.
На прогноз острого пиелонефрита значительное влияние оказывает своевременное обнаружение симптомов, диагностика и лечение.
Этиология ОП
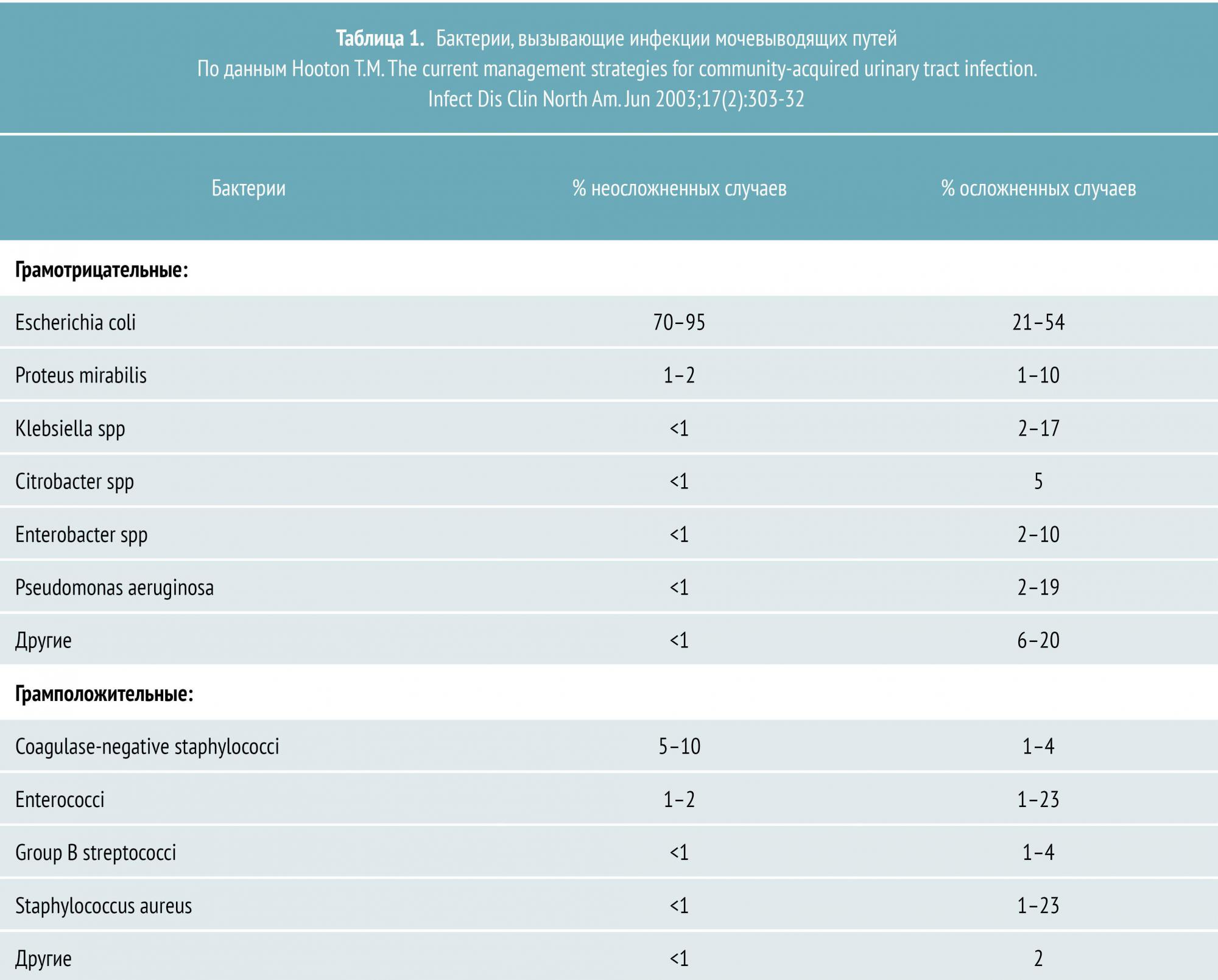
Уропатогены, ответственные за большинство случаев ОП, и частота осложнений представлены в таблице 1.
Большинство случаев неосложненного пиелонефрита у пожилых пациентов также вызвано Escherichia coli (60%), хотя кишечная палочка в этой группе больных является менее распространенным возбудителем, чем у среднестатистических пациентов. Широкое применение мочевых катетеров и инструментов у больных этой возрастной категории предрасполагает к инфицированию другими грамотрицательными микроорганизмами, среди которых: Proteus, Klebsiella, Serratia и Pseudomonas.
У пациентов с сахарным диабетом ОП чаще ассоциирован с Klebsiella, Enterobacter, Clostridium или грибами рода Candida. Эти больные в то же время находятся в группе повышенного риска развития эмфизематозного пиелонефрита и папиллярного некроза, которые могут привести к шоку и почечной недостаточности.
Бактериурия, чаще всего полимикробная, развивается более чем у половины пациентов, которым ставят катетер больше чем на пять дней, и практически у всех больных с установленными мочевыми катетерами на период более месяца.
Снижение иммунитета способствует развитию субклинического пиелонефрита и инфекций, вызванных аэробными, грамотрицательными палочками и грибами рода Candida. Например, ОП возникает в течение двух месяцев после почечной трансплантации у 30—50% пациентов из‑за сопутствующей иммуносупрессии и послеоперационного пузырно-мочеточникового рефлюкса.
Причины развития острого пиелонефрита
ОП развивается в результате бактериального инфицирования паренхимы почек. Обычно бактерии попадают в почки восходящим путем из нижних отделов мочевого тракта.
Хотя периодические эпизоды бактериурии могут отмечаться во всех возрастных группах, большинство из них протекает бессимптомно и не приводит к инфицированию паренхимы почек. Развитие инфекции уже зависит от бактериальных факторов и особенностей организма.
Бактерии могут проникать в почки и с током крови, особенно при обструкции мочевых путей. Факторы риска грамположительной гематогенной инфекции почек (например, Staphylococcus) — это инъекционная наркомания и бакэндокардит.
Экспериментальные данные показывают, что вероятность гематогенного распространения грамотрицательных бактерий невысока. Гематогенный ОП встречается, как правило, у ослабленных, хронических больных, а также пациентов, получающих иммуносупрессивную терапию.
Эпителиальное прикрепление и воспалительная реакция
В патогенезе пиелонефрита выделяют два этапа.
- Уропатогенная E.coli прикрепляется к эпителию и вызывает воспалительную реакцию, задействуя, по крайней мере, два рецептора — гликосфинголипид (GSL) и Toll-подобный рецептор 4 почечного эпителия (TLR4).
- В результате воспалительной реакции высвобождаются хемокины (например, интерлейкин-8), которые присоединяются к рецепторам хемокина-1, участвующим в активации нейтрофилов. Это позволяет полиморфноядерным нейтрофилам пересечь эпителиальный барьер и попасть в мочу.
Симптомы острого пиелонефрита
Клинические проявления ОП обычно развиваются в течение нескольких часов — одного дня. Классические симптомы включают:
- постоянную или послабляющую лихорадку. Симптом присутствует в большинстве случаев, и температура нередко превышает 39,4 градуса;
- боль в области реберно-позвоночного угла. Интенсивность боли разная: от легкой до тяжелой. Чаще всего боль ощущается на стороне пораженной почки, однако возможен и двухсторонний болевой синдром;
- тошноту и/или рвоту. Симптом различается по частоте и интенсивности. Как правило, при ОП ярко выражена анорексия;
- макрогематурию (кровь в моче, которую можно определить визуально. Регистрируется у 30—40% молодых женщин. Для мужчин мало характерна.
Мужчинам, детям и пожилым пациентам, у которых присутствуют симптомы острого пиелонефрита почек на протяжении более шести дней, ставят диагноз осложненного ОП, пока не доказано обратное.
У гериатрических больных наряду с характерными признаками ОП могут иметь место ухудшение общего состояния, декомпенсация сопутствующих заболеваний и изменение психического статуса.
Лечение острого пиелонефрита
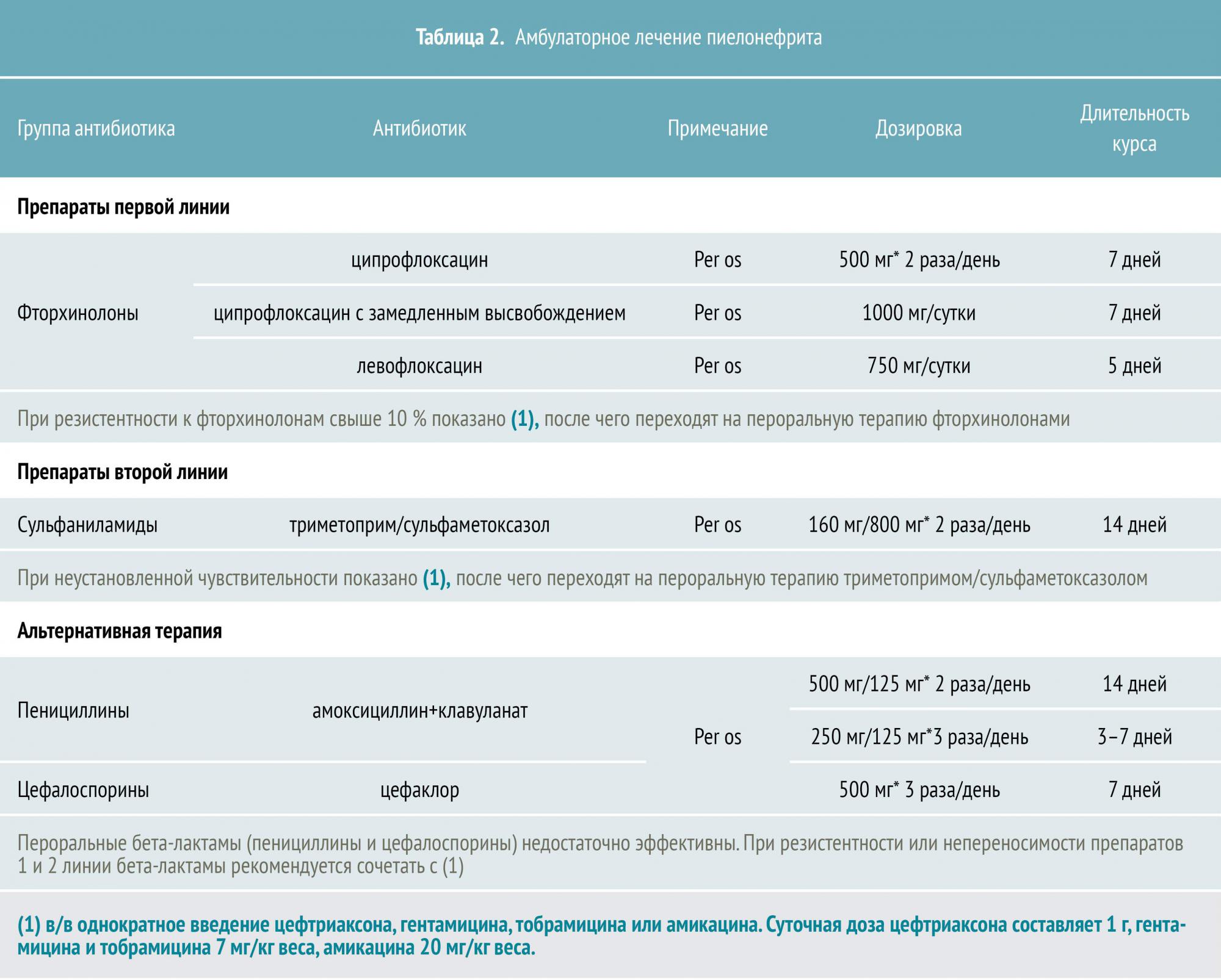
Амбулаторное
Традиционно пациентов с ОП госпитализируют и подвергают внутривенной терапии антибиотиками, однако амбулаторное пероральное лечение успешно у 90% больных неосложненным пиелонефритом.
Основные кандидаты на амбулаторное лечение — это молодые здоровые женщины с признаками неосложненного заболевания. Перед принятием решения необходимо убедиться в отсутствии беременности, при которой необходима срочная госпитализация.
При подозрении на ОП до назначения антибиотика рекомендуется провести посев мочи с определением чувствительности к антибиотикам. Однако однократный посев в 20% случаев дает ложноположительный результат. В связи с этим обычной практикой является последовательный троекратный посев, результатов которого придется ждать не меньше недели. Поэтому обычно назначают эмпирическую антибиотикотерапию, не дожидаясь результатов посева. При необходимости лечение корректируют после получения результатов анализа.
Длительность антибактериальной терапии ОП обычно составляет не менее двух недель. Эти рекомендации поддерживает и Американское общество инфекционных болезней — Infectious Diseases Society of America.
Тем не менее при лечении молодых здоровых женщин фторхинолонами (включая ципрофлоксацин и левофлоксацин) курс антибиотикотерапии может быть сокращен до одной недели, а при назначении левофлоксацина — до пяти дней. (Nicolle L et al., 2008 год).
При резистентности к фторхинолонам свыше 10%, а также при неустановленной чувствительности, Американское общество нефрологов (The American Society of Nephrology, ASN) и Европейская ассоциация микробиологии и инфекционных болезней (European Society of Clinical Microbiology and Infectious Diseases, ESCMID) рекомендуют начать лечение с однократного внутривенного введения аминогликозидов или цефалоспоринов III поколения с последующим переходом на пероральную терапию. В таких случаях необходим контроль состояния пациента в течение первых 48 часов антибиотикотерапии.
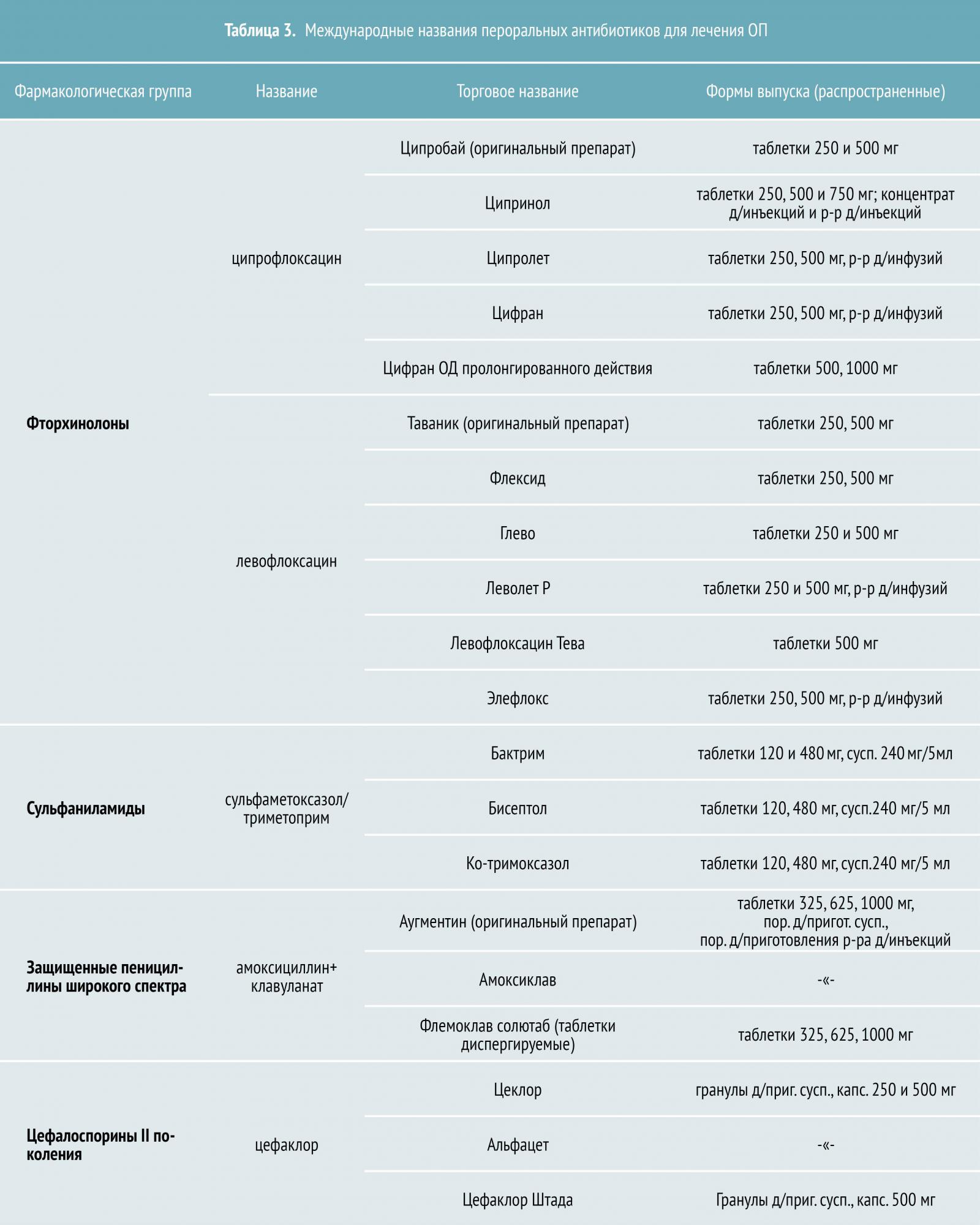
Стационарное лечение
Решение о госпитализации пациента с острым пиелонефритом принимается на основании факторов, отягчающих течение заболевания, в том числе:
- возраста;
- хронических заболеваний;
- аномалий мочевыводящих путей;
- почечнокаменной болезни;
- сахарного диабета;
- снижения иммунного ответа;
- беременности.
Стационарное лечение включает антибактериальную терапию, контроль анализов мочи и крови, предотвращение осложнений, парентеральное поддержание вод-но-солевого баланса в случае невозможности перорального введения достаточного количества жидкости.
Стационарным больным ОП показано внутривенное введение антибиотиков в течение первых 24–48 часов или до появления клинических признаков улучшения. После этого переходят на пероральную антибиотикотерапию в течение 10–14 дней, включая период внутривенного курса лечения.
Систематический обзор восьми рандомизированных контролируемых исследований у стационарных больных с ОП подтвердил одинаковую эффективность исключительно внутривенного курса антибиотикотерапии и схемы, предполагающей раннее переключение на пероральный прием (Vouloumanou EK, Rafailidis PI, Kazantzi MS, Athanasiou S, Falagas ME, 2008).
Осложнения
Осложненный ОП развивается у пациентов со структурными или функциональными аномалиями мочеполового тракта.
Почечный папиллярный некроз характеризуется коагуляционным некрозом мозговых пирамид и почечных сосочков. Клиника заболевания неспецифична и характерна для ОП: лихорадка, почечная колика, гематурия, лейкоцитурия.
Лечение острого пиелонефрита подразумевает применение внутривенных антибиотиков. Спектр активности препаратов должен охватывать E.coli, Enterobacter, Proteus, Klebsiella species, а при осложненной инфекции также Pseudomonas и Enterococcus species.
- Парентеральные препараты при остром пиелонефрите, которые можно применять эмпирически в ожидании результата посева мочи:
- гентамицин;
- цефотаксим;
- цефтриаксон;
- цефтазидим;
- цефепим;
- пиперациллин- тазобактам;
- имипенем- циластатин ;
- меропенем;
- ципрофлоксацин.
Парентеральное лечение следует продолжать до тех пор, пока остаются клинические проявления. Обычно продолжительность терапии составляет 14 дней. Если результат лечения неудовлетворительный, показано дренирование почки под контролем КТ или хирургическое дренирование с санацией.
Эмфизематозный пиелонефрит характеризуется некротизирующим процессом в паренхиме почек в результате ферментации глюкозы бактериями. Клинические проявления включают лихорадку, боли в поясничной области, которые трудно поддаются коррекции, и другие симптомы ОП.
Для лечения применяют парентеральную антибактериальную терапию. Также необходим контроль уровня сахара в крови, поскольку чаще всего эмфизематозный пиелонефрит развивается у пациентов с сахарным диабетом.
Ксантогранулематозный пиелонефрит — тяжелое заболевание почек, регистрируемое в 1% случае всех почечных инфекций. Заболевание характеризуется развитием деструктивного процесса в почечной паренхиме с формированием гранулематозной ткани. Клинические проявления: лихорадка, выраженные, трудно купируемые боли в пояснице, потеря аппетита, снижение массы тела.
При ксантогранулематозном пиелонефрите показана нефрэктомия, в редких случаях — частичная нефрэктомия.
Абсцесс коры почки (карбункул почки) до появления современных противомикробных препаратов лечился только хирургическим дренированием. Сейчас альтернативой стали мощные антибиотики, среди которых полусинтетические пенициллины, цефалоспорины, фторхинолоны и ванкомицин.
- затруднение оттока мочи вследствие врожденных аномалий развития;
- неполное опорожнение мочевого пузыря из‑за анатомических или нейрогенных нарушений;
- везикоуретральный рефлюкс;
- инородные тела в мочевыводящих путях (катетеры, дренажные трубки и др.);
- системные заболевания (сахарный диабет);
- беременность.
Схема лечения включает парентеральные антибиотики в течение 10–14 дней, после чего продолжают пероральную антибактериальную терапию на протяжении еще двух-четырех недель. Критерием эффективности является купирование боли в течение суток и прекращение лихорадки через пять-шесть дней после начала терапии антибиотиками. Если пациент не реагирует на лечение в течение первых двух суток, необходим дренаж почки или энуклеация карбункула. В тяжелых случаях показана нефрэктомия.
Таблица 4. Стационарное лечение ОП
гентамицин
тобрамицин
амикацин
Лечение острого пиелонефрита у беременных
У женщин во время беременности частота бактериурии составляет 2—25%. При этом во избежание развития ОП необходима пероральная антибактериальная терапия:
- амоксициллин 250 мг 3 р/день в течение 3–7 дней;
- цефалексин 2 или 3 г однократно;
- нитрофурантоин 200 мг однократно или 100 мг 4 р/день в течение 3–7 дней.
ОП регистрируется у 1—3% беременных и в 20—50% приводит к преждевременным родам. Любая беременная пациентка с ОП подлежит госпитализации. Лечение начинают с внутривенного введения антибиотиков. Через 48 часов после стабилизации температуры тела можно переключаться на пероральный прием. Пероральные препараты выбора для беременных — это бета-лактамы. Длительность лечения 10–14 дней.
Во время беременности не следует назначать фторхинолоны и аминогликозиды (из‑за потенциального риска ототоксичности).

Через одну-две недели после завершения терапии делают посев мочи для исключения остаточной инфекции. После этого рекомендуется ежемесячно проводить посев вплоть до родоразрешения.
Для профилактики повторной инфекции возможно посткоитальное применение цефалексина или нитрофурантоина. Если первоначальная инфекция требует подключения второго антибиотика или происходит реинфицирование, в качестве супрессивной терапии показан нитрофурантоин по 500–100 мг перед сном вплоть до родов.
Периодические инфекции мочевых путей или постоянная бактериурия у беременных требуют тщательного урологического обследования через три-шесть месяцев после родов.
Образ жизни и профилактика
В процессе лечения и во время восстановительного периода показана диета № 7. Важна достаточная гидратация. Активная деятельность должна быть сведена к минимуму. Пациенты на амбулаторном лечении могут приступить к работе через две недели после нормализации состояния, то есть в среднем через 21 день после начала заболевания.
Профилактика ОП заключается в снижении интенсивности сексуальной жизни, проведении профилактического курса антибиотикотерапии (например, при бактериурии у беременных), а также раннем выявлении и лечении цистита.
Если профилактические меры не привели к элиминации возбудителя или произошла реинфекция или рецидив (повторное заражение менее чем через две недели после завершения курса антибиотиков), пациент должен быть тщательно обследован на предмет анатомических, функциональных или структурных аномалий почек.
Острый пиелонефрит

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хотя острый пиелонефрит определяют как воспаление почки и почечной лоханки, этот диагноз – клинический. Термин «инфекция мочевых путей» употребляют в тех случаях, когда инфекция, безусловно, присутствует, но нет явных признаков прямого поражения почек. Термин «бактериурия» применяют с целью указать, что бактерии не только постоянно присутствуют в мочевых путях, но и активно размножаются.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины острого пиелонефрита
Острый пиелонефрит – острая бактериальная инфекция, проявляющаяся воспалением лоханки и паренхимы почки. Чаще всего инфекции мочевых путей вызывают бактерии, обитающие в толстой кишке. От 80 до 90% первичных инфекций мочевых путей вызывает Escherichia coli, в большом количестве присутствующая в кале.
Штаммы кишечной палочки, выделенные при бактериологическом исследовании мочи, обнаруживают и на коже вокруг наружного отверстия мочеиспускательного канала, во влагалище, в прямой кишке. Не все штаммы кишечной палочки обладают факторами вирулентности. Из многочисленного числа штаммов кишечной палочки (свыше 150), только некоторые уропатогенны, в частности серотипы 01.02.04.06,07,075.0150.
К частым возбудителям мочевой инфекции также относят других грамотрицательных (Klebsiella pneumoniae, Enterobacter aerogenes/agglomerans; Proteus spp.) и грамположительных (Enterococcus faecalis, Staphylococcus saprophyticus) бактерий семейства Enterobacteriaceae. Анаэробные бактерии, присутствующие в кишечнике в гораздо большем количестве, крайне редко поражают почки. Необходимо также отметить, что хламидии и уреаплазмы не выступают в роли возбудителей острого пиелонефрита. Такие заболевания, как атрофический вагинит, заболевания, передающиеся половым путём (вызванные хламидиями, гонококками, герпесвирусной инфекцией), а также кандидозный и трихомонадный вагинит, при которых также возникает учащённое мочеиспускание, не относят к инфекциям мочевых путей.
Среди патогенных возбудителей большую роль играет Proteus mirabilis. Он вырабатывает уреазу, расщепляющую мочевину на углекислый газ и аммиак. В результате происходит ощелачивание мочи, и образуются трипельфосфатные камни. Оседающие в них бактерии, защищены от действия антибиотиков. Размножение Proteus mirabilis способствует дальнейшему ощелачиванию мочи, осаждению кристаллов трипельфосфатов и формированию больших коралловидных камней.
К уреазопродуцируюшим микроорганизмам также относят:
- Ureaplasma urealyticum:
- Proteus spp.
- Staphylococcus aureus;
- Klebsiella spp.
- Pseudomonas spp.
- E. coli.
Смешанные инфекции мочевых путей, когда из мочи выделяют несколько возбудителей, при первичном остром пиелонефрите редки. Однако при осложнённом остром пиелонефрите, вызванном госпитальными (внутрибольничными) штаммами микроорганизмов, особенно у больных на фоне различных катетеров и дренажей, камней в мочевых путях, после кишечных пластик мочевого пузыря нередко выделяют смешанную инфекцию.

[9], [10], [11]
Патогенез
Развитие острого пиелонефрита бактериального, безусловно, начинается с внедрения бактерий в мочевые пути. Далее процесс протекает в зависимости от факторов, присущих микро- и макроорганизму, и их взаимодействия. Состояние общих и местных защитных механизмов определяет восприимчивость к инфекциям мочевых путей. Соответствующее анатомическое поражение в почке состоит из значительного числа полиморфноядерных лейкоцитов в интерстициальном пространстве почки и просвете канальцев, иногда с достаточной плотностью, чтобы сформировался абсцесс. Абсцессы могут быть мультифокальными, предполагающими метастатическое распространение из кровотока (бактериемия), или, что более часто, появляются как фокальная инфекция, расходящаяся в почечном сосочке в пределах сегмента почки, формирующая клиновидное поражение, которое простирается к корковому веществу почек (восходящий путь инфицирования).
При значительно выраженном остром пиелонефрите (острая лобарная нефрония) на внутривенных урограммах, компьютерных томограммах или ультразвуковых сканограммах можно видеть локализованное, безжидкостное выпячивание, вовлекающее в процесс одну почечную дольку или более. Поражение бывает трудно отличить от опухоли или абсцесса.
Известно 3 пути проникновения патогенных микроорганизмов в мочевые пути:
- восходящий (заселение бактериями кишечной группы наружного отверстия мочеиспускательного канала, откуда они проникают в мочеиспускательный канал и мочевой пузырь);
- гематогенный (например, отсев возбудителя в почки с образованием абсцесса при стафилококковой бактериемии;
- контактный (распространение микроорганизмов из соседних органов, например, при пузырно-кишечном свище, формировании мочевого пузыря из сегмента кишки).
Путём клубочковой фильтрации бактерии в мочевые пути обычно не проникают.
Наиболее распространённый путь восходящий. По короткому женскому мочеиспускательному каналу уропатогенные микроорганизмы, заселившие его наружное отверстие, легко проникают в мочевой пузырь, особенно во время полового акта, поэтому у женщин, ведущих активную половую жизнь, инфекции мочевых путей встречаются чаще. У мужчин риск восходящих инфекций меньше, благодаря большей длине мочеиспускательного канала, удалённости его наружного отверстия от ануса и антимикробным свойствам секрета простаты. У мальчиков грудного возраста с необрезанной крайней плотью, у молодых мужчин, живущих активной половой жизнью, а также у пожилых мужчин скопление бактерии в складках крайней плоти, несоблюдение гигиены и недержание кала способствуют колонизации мочевых путей уропатогенными бактериями. Катетеризация мочевого пузыря и другие эндоскопические вмешательства на мочевых путях повышают риск их инфицирования у лиц обоего пола. После однократной катетеризации риск составляет 1-4%; при постоянной катетеризации и использовании открытых дренажных систем инфицирование мочи и мочевых путей неизбежно возникает через несколько суток.
Микроорганизмы, в том числе микобактерии и грибы, могут проникать в почки, мочевой пузырь и простату гематогенным путём из первичного очага инфекции в других органах (например, абсцесс почки и паранефрит, вызванные стафилококками или пиогенным стрептококком). Непосредственное распространение инфекции из кишечника в мочевой пузырь встречается при пузырно-кишечных свищах (как осложнение дивертикулита, рака ободочной кишки, болезни Крона), при этом в моче нередко обнаруживают большое количество разных видов энтеробактерий (смешанные инфекции), газ (пневматурия) и кал.
До сих пор в отечественной литературе принято считать главным и чуть ли не единственным путём инфицирования почки – гематогенный. Такое представление искусственно создано со времён Москалёва и других экспериментаторов, вводивших животным возбудитель внутривенно, при этом создавая суправезикальную обструкцию мочеточника, путём его перевязки. Однако ещё классики урологии в начале прошлого века топические формы острого инфекционно-воспалительного процесса в почке чётко разделяли на «пиелит, острый пиелонефрит и гнойный нефрит». Большинство авторов современной зарубежной литературы, а также эксперты ВОЗ в своей последней классификации (МКБ-10) считают уриногенный путь инфицирования почек основным.
Восходящий (уриногенный) путь инфицирования подтверждён в экспериментальных работах большого числа отечественных и зарубежных исследователей. При этом было показано, что бактерии (протей, кишечная палочка и другие микроорганизмы семейства Enterobacteriaceae), внесённые в мочевой пузырь, быстро размножаются и распространяются вверх по мочеточнику, достигая лоханки. Факт восходящего процесса в просвете мочеточника был доказан флюоресцирующей микроскопией на бактериях Teplitz и Zangwill Из лоханки микроорганизмы, размножаясь, достигают мозгового вещества с распространением по направлению к коре почки.
Введение в кровеносное русло культур микроорганизмов убедительно показало, что микроорганизмы не проникают из кровеносного русла в мочу через неповреждённые почки, т.е. общепринятое до сих пор среди врачей понятие, что кариозный зуб может быть причиной острого пиелонефрита, не выдерживает никакой критики и по этой причине, и по разным возбудителям острого пиелонефрита и кариеса.
Преимущественно восходящий путь инфицирования мочевых путей и почки соответствует и клиническим данным: большая частота одностороннего неосложнённого острого пиелонефрита у женщин, связь с циститом, наличие Р-фимбрий у кишечной палочки, с помощью которых она адгезируется к уротелиальной клетке, и генетическая идентичность бактерий, выделенных у женщин с первичным острым пиелонефритом из мочи, кала и влагалища.
Различные топические формы острого воспаления почки характеризуются и Разными путями её инфицирования: для пиелита обычен восходящий (уриногенный) путь инфицирования, для пиелонефрита – уриногенный и уриногенно-гематогенный, для гнойного нефрита – гематогенный.
Гематогенный путь инфицирования или реинфицирования почки может осложнить течение неосложнённого уриногенного острого пиелонефрита при развитии бактериемии, когда очагом инфекции в организме служит сама поражённая почка. Данным международного мультицентрового исследования PEP-study, при остром пиелонефрите диагноз уросепсис в разных странах устанавливают в 24%, а по данным исследователей, – всего в 4%. Очевидно, в Украине недооценивают состояние тяжести течения гнойного острого пиелонефрита, осложнившегося бактериемией, что зарубежные авторы интерпретируют как уросепсис.
К факторам риска развития абсцесса почки относят наличие инфекции мочевых путей в анамнезе, мочекаменная болезнь, пузырно-мочеточниковый рефлюкс, нейрогенные дисфункции мочевого пузыря, сахарный диабет и беременность, а также свойства самих микроорганизмов, которые вырабатывают и приобретают гены патогенности, гены высокой вирулентности и резистентность к антибактериальным препаратам. Локализация абсцесса зависит от пути распространения инфекции. При гематогенном распространении поражается корковое вещество почки, а при восходящем, как правило, – мозговое и корковое вещество.
Течение острого пиелонефрита и риск осложнений определяются первичным или вторичным характером инфекции. Первичный (неосложнённый) острый пиелонефрит хорошо поддается антибактериальной терапии и не приводит к повреждению почки. Тяжёлое течение первичного острого пиелонефрита может привести к сморщиванию коркового вещества, однако отдалённое влияние этого осложнения на функцию почек неизвестно. При вторичных инфекциях почек возможны тяжёлые поражения паренхимы почек, абсцесс и паранефрит.

[12], [13], [14], [15], [16], [17]
Симптомы острого пиелонефрита
Симптомы острого пиелонефрита могут меняться от сепсиса, вызванного грамотрицательными бактериями, до признаков цистита с невыраженными болями в поясничной области.
Симптомы острого пиелонефрита проявляются чаще всего в слабовыраженных локальных признаков воспаления. Состояние больного средней тяжести или тяжёлое. Основные симптомы острого пиелонефртиа следующие: недомогание, общая слабость, повышение температуры тела до 39-40 °С, озноб, потливость, боли в боку или в поясничной области, тошноту, рвоту, головную боль.
Нередко наблюдают симптомы цистита. Характерна болезненность при пальпации и поколачивании в рёберно-позвоночном углу на стороне поражения, покраснение лица, тахикардия. У больных с неосложнённым острым пиелонефритом, как правило, отмечается нормальное артериальное давление. У пациентов с острым пиелонефритом на фоне сахарного диабета, структурных или неврологических аномалий может быть артериальная гипертензия. У 10-15% больных возможна микро- или макрогематурия. В тяжёлых случаях развивается уросепсис, вызванный грамотрицательными бактериями, некроз почечных сосочков, острая почечная недостаточность с олигурией или анурией, абсцесс почки, паранефрит. У 20% больных выявляют бактериемию.
При вторичном осложнённом остром пиелонефрите, в том числе у госпитализированных пациентов и больных с постоянными мочевыми катетерами, клинические симптомы острого пиелонефрита колеблются от бессимптомной бактериурии до тяжёлого уросепсиса и инфекционно-токсического шока. Ухудшение состояния может начаться с резкого усиления болей в поясничной области или приступа почечной колики вследствие нарушения оттока мочи из лоханки почки.
Характерна гектическая лихорадка, когда гипертермия до 39-40 °С сменяется критическим падением температуры тела до субфебрильных цифр с проливным потом и постепенным снижением интенсивности болей, вплоть до полного исчезновения. Однако, если препятствие оттоку мочи не устранено, состояние больного вновь ухудшается, усиливаются боли в области почек и повторно возникает лихорадка с ознобом. Выраженность клинической картины этого урологического заболевания варьирует в зависимости от возраста, пола, предшествующего состояния почек и мочевыводящих путей, наличия госпитализаций до настоящего поступления и т.д. У больных пожилого и старческого возраста, у ослабленных больных, а также при наличии тяжёлых сопутствующих заболеваний на фоне иммуносупрессивного состояния клинические проявления заболевания стёрты или извращены.
У детей симптомы острого пиелонефрита проявляются в виде повышения температуры тела, возникновения рвоты, боли в животе, иногда жидкого стула. У младенцев и маленьких детей симптомы острого пиелонефрита может быть стёртой и представлена только возбудимостью и лихорадкой Мать может отметить неприятный запах мочи и признаки напряжения при мочеиспускании. Диагноз устанавливают, если в анализе свежевыпущенной мочи обнаруживают гной, лейкоциты и бактерии.
Возбудители осложнённых инфекций мочевых путей чаще бывают смешанными труднее поддаются лечению, более вирулентны и устойчивы к антибактериальным препаратам. Если у госпитализированного больного внезапно возникли признаки септического шока (особенно после катетеризации мочевого пузыря или эндоскопических вмешательств на мочевых путях), даже в отсутствие симптомов инфекции мочевых путей следует заподозрить уросепсис. При осложнённых (вторичных) инфекциях мочевых путей риск уросепсиса, некроза почечных сосочков, абсцесса почки и паранефрита особенно высок.

[18], [19], [20], [21], [22]
Пиелонефрит (Pyelonephritis)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пиелонефрит: причины появления, симптомы, диагностика и способы лечения.
Определение
Пиелонефрит — неспецифический инфекционно-воспалительный процесс, характеризующийся одновременным или последовательным поражением чашечно-лоханочной системы и паренхимы (основной ткани) почки. Пиелонефрит бывает как односторонним (поражена одна почка) и двусторонним (поражены обе почки).
Причины появления пиелонефрита
Почки имеют два типа тканей: гломерулярную и тубуло-интерстициальную. Первая осуществляет фильтрацию крови и образование мочи, вторая – ее сбор и отток из почек в мочеточники и мочевой пузырь. Пиелонефритом называют воспаление тубуло-интерстициальной ткани, отвечающей за сбор и вывод мочи в мочеточники. Основной причиной возникновения неосложненного заболевания являются бактерии, такие как кишечные палочки, стрептококки, стафилококки, протей и другие. Осложненный пиелонефрит вызывается теми же микроорганизмами, а также синегнойной палочкой и грибами.
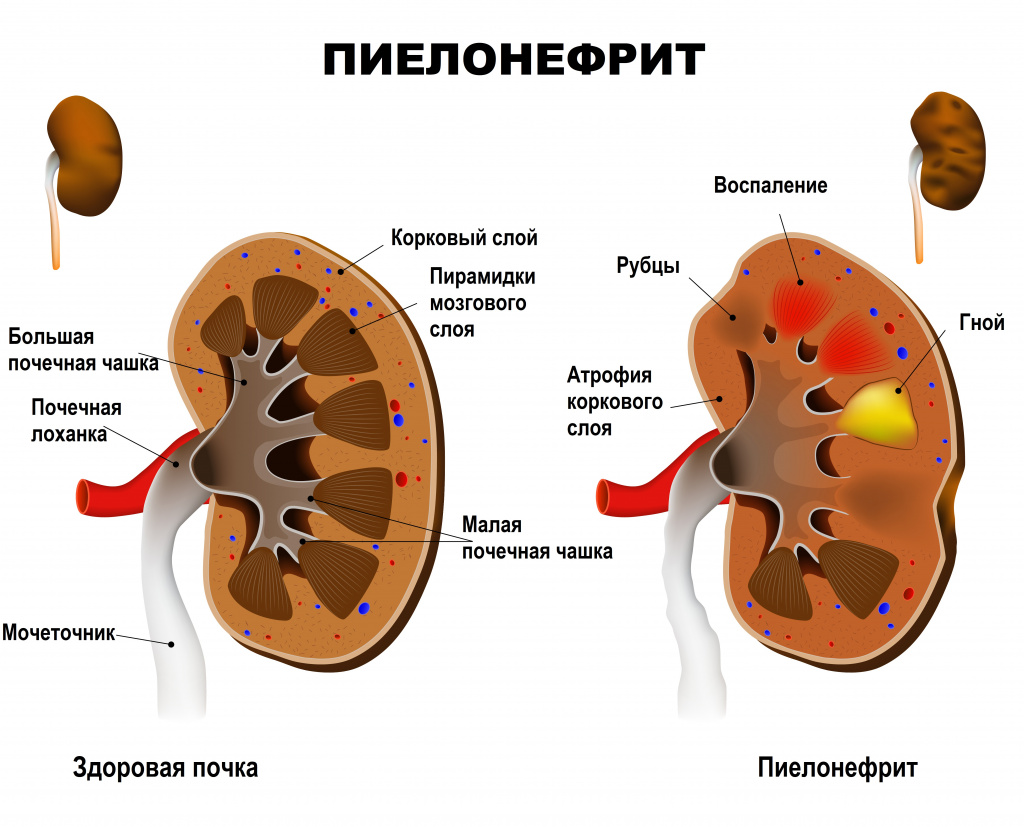
Заболевание может протекать в острой или хронической форме с периодическими обострениями.
Выделяют первичный пиелонефрит, связанный с проникновением и размножением микроорганизмов, и вторичный, вызванный нарушением оттока мочи.
Первичный острый пиелонефрит может манифестировать у практически здоровых людей после переохлаждения или стрессовых ситуаций. Острый обструктивный пиелонефрит обычно обусловлен нарушением оттока мочи, а острый необструктивный – восходящей инфекцией мочевых путей. Хронический пиелонефрит может быть исходом острого пиелонефрита, однако чаще возникает как относительно спокойно протекающий процесс.
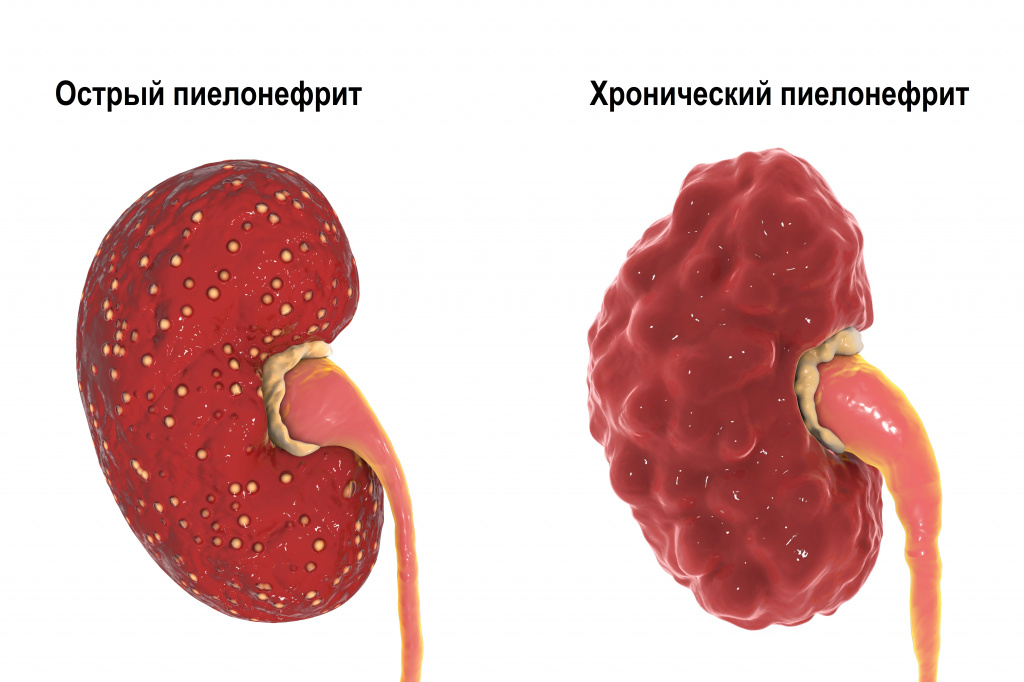
Каждое очередное обострение пиелонефрита сопровождается вовлечением в воспалительный очаговый процесс все новых участков функционирующей почечной паренхимы. В результате вторичного воспаления поверхность почки становится неровной, формируются крупные глубокие сегментарные рубцы, расширяется мочеточник. Чаще процесс локализуется в верхнем сегменте почки.
Болезнь распространена среди всех возрастных групп, встречается как у взрослых, так и у детей. Хронический пиелонефрит является самой распространенной патологией почек, заболеваемость составляет 18 случаев на 1000 человек, острый пиелонефрит — 1 случай на 1000 человек. Чаще заболевание диагностируется у женщин, что обусловлено анатомическим строением уретры – она шире и короче, чем у мужчин.
Женщины, в основном, заболевают до 40 лет, а у мужчин пиелонефрит развивается, как правило, в пожилом возрасте при нарушении уродинамики.
К развитию пиелонефрита предрасполагают следующие факторы:
- некоторые хронические соматические патологии (сахарный диабет, подагра, гиперкортицизм, атеросклероз, воспалительные заболевания органов малого таза и др.);
- бессимптомная бактериурия;
- снижение иммунного статуса организма;
- нарушения работы кишечника;
- аномалии почек и мочевыводящих путей;
- опущение почки (нефроптоз);
- мочекаменная болезнь;
- опухоли предстательной железы, сжимающие уретру;
- гормональный дисбаланс, прием глюкокортикоидов и гормональных контрацептивов;
- беременность, когда увеличенная матка давит на мочеточники, а повышение прогестерона снижает их сократительную способность.
- серозное воспаление;
- гнойное воспаление;
- апостематозный пиелонефрит;
- карбункул почки;
- абсцесс почки.
- активное воспаление;
- латентное воспаление;
- ремиссия или клиническое выздоровление.
В общем анализе мочи возрастает уровень лейкоцитов, что является первым признаком начала острого воспалительного процесса. В анализе крови регистрируются факторы воспаления.
Развернутая клиническая картина острого пиелонефрита:
- повышение температуры тела >38°C (иногда с ознобом);
- болезненность при пальпации в области почки с пораженной стороны (положительный симптом острого пиелонефрита);
- положительный симптом Пастернацкого с пораженной стороны (появление болевых ощущений при легком постукивании в поясничной области).
При хроническом пиелонефрите наблюдается сочетание следующих симптомов, выраженность которых зависит от степени тяжести заболевания:
- Болевой синдром в поясничной области выражен слабо и характерен для фазы активного воспаления. Боль может отдавать в паховую область и на переднюю поверхность бедра. Обычно при первичном пиелонефрите болевой синдром наблюдается с обеих сторон, при вторичном – с одной. Боль не зависит от положения тела. Часто аналогом боли может быть чувство зябкости в поясничной области.
- Интоксикация проявляется анемией, утомляемостью, общей слабостью, снижением работоспособности и познабливанием при сохранении нормальной температуры тела. В вечернее время может быть лихорадка.
- Возникает отечность лица в утренние часы.
- Артериальная гипертензия развивается в среднем у 50-75% больных, чаще отмечается в период обострений.
- Характерны учащенное мочеиспускание и никтурия (выделения большей части суточного объема мочи в ночное время).
- Изменения в общем анализе мочи носят непостоянный характер, выражаются в низком удельном весе мочи при отсутствии обострения, бактериурии и лейкоцитурии в период обострения заболевания.
При обследовании больного хроническим пиелонефритом обращают внимание на болезненность при пальпации в области почки, положительный симптом Пастернацкого с пораженной стороны, наличие полиурии.
Диагностика пиелонефрита
В качестве скринингового теста используют общий анализ мочи и УЗИ органов мочевыделительной системы.
Общий анализ мочи – комплексная оценка ряда физических и химических параметров мочи, а также элементов мочевого осадка, нацеленное на выявление патологии почек и мочевыводящих путей.
ОСТРЫЙ ПИЕЛОНЕФРИТ
По частоте встречаемости пиелонефрит занимает второе место после острых респираторно-вирусных инфекций. По расчетным данным, распространенность острого пиелонефрита в России составляет 0,9—1,3 млн. случаев ежегодно или, в относительной пропорции, 100 больных на 100 тыс. человек.
Пиелонефрит — это неспецифический инфекционно-воспалительный процесс, поражающий одновременно или последовательно канальцы, лоханку, интерстициальную ткань и паренхиму почки.
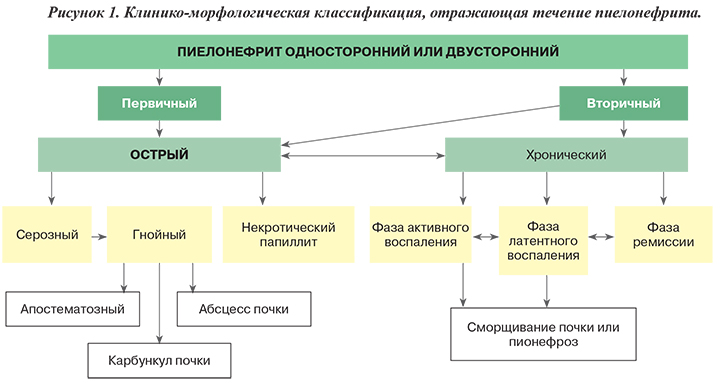
КЛАССИФИКАЦИЯ
В зависимости от тяжести клинических проявлений и морфологических изменений в органе выделяют острый серозный, гнойный пиелонефрит и некротический папиллит (рис.1).
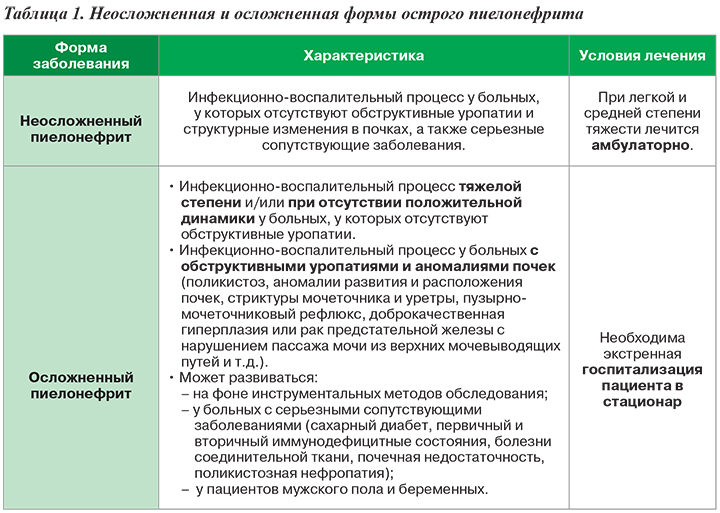
С практической точки зрения целесообразна дифференциация острого неосложненного и острого осложненного пиелонефрита, т.к. от этого зависят в том числе и условия лечения пациента (табл. 1).
Код пиелонефрита по МКБ 10:
- N10 — острый тубулоинтерстициальный нефрит.
ЭПИДЕМИОЛОГИЯ
Доля пиелонефрита среди всех болезней почек составляет 14%, причем у трети пациентов (33%) с этим диагнозом развиваются гнойно-деструктивные формы заболевания.
Среди больных преобладают женщины: так, на 10 тыс. представительниц слабого пола приходится 11,7 госпитализаций в стационар с острым пиелонефритом, в то время как на такое же количество мужчин — 2,4.
У лиц пожилого и старческого возраста при вскрытии пиелонефрит выявляется почти в каждом 5-м случае, причем в каждом 4-м случае констатируется его острая или гнойная форма, что свидетельствует о тяжести этой патологии на финальном этапе жизни.
Важно отметить, что инфекции мочевых путей (ИМП) составляют ≥ 40% всех нозокомиальных инфекций, основной причиной которых служит катетеризация мочевого пузыря. Биологические свойства возбудителей нозокомиальных инфекций изменяются под воздействием антибиотиков и антисептиков, что является важнейшим фактором развития резистентности.
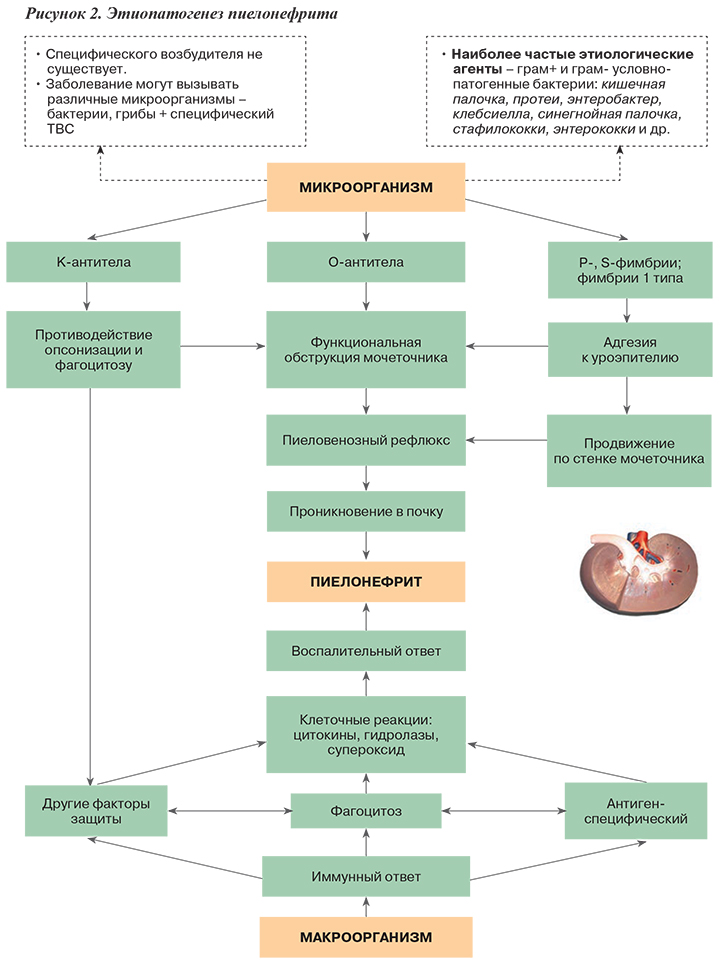
ЭТИОЛОГИЯ
Как и в случае с другими инфекционными заболеваниями, в возникновении и развитии острого пиелонефрита ведущую роль играют возбудитель и его вирулентность, факторы, способствующие инфицированию органа или тканей, а также характер иммунного ответа макроорганизма (рис. 2).
В настоящее время у пациентов редко определяется один вид микроорганизмов, вызывающих пиелонефрит: повсеместно распространены ассоциации патогенов. Необходимо помнить о роли протопластов и L-форм практически у всех видов микроорганизмов, участвующих в развитии заболевания.
В последние годы резко возросла роль госпитальных (нозокомиальных) штаммов микроорганизмов в качестве возбудителей пиелонефрита. Эндоскопические вмешательства (как лечебного, так и диагностического плана) открывают т.н. «входные ворота» инфекции. Важность выделения неосложненных и осложненных (включая нозокомиальные) пиелонефритов оправдана большими различиями в их этиологии (табл. 2).

Патогенность микроорганизма определяется его способностью к адгезии, инвазии и повреждению тканей, а также к пролиферации в среде обитания.
Большую роль в развитии заболевания играет вирулентность условно-патогенных микроорганизмов, в частности кишечной палочки, наличие у них специализированных органелл, закодированных в гены (т.н. «острова» и «островки» патогенности).
Так, способность микроорганизмов к адгезии обусловлена наличием у них фимбрий. В настоящее время изучены фимбрии 1 типа, чаще ассоциируемые с циститом, Р-фимбрии, чаще ассоциируемые с пиелонефритом, а также S-фимбрии.
За продукцию патогенными микроорганизмами токсинов ответственны гены, контролирующие синтез гемолизинов hly A и hlyB, цитотоксического некротизирующего фактора (cnf1); эти вещества участвуют не только в формировании местной воспалительной реакции, но и поражают отдаленные «органы-мишени». У наиболее вирулентных штаммов кишечной палочки, вызывающих гнойно-деструктивные процессы в почке, выявлен Irp-2 ген, который контролирует синтез сидерофора — низкомолекулярного соединения, участвующего в транспорте железа внутрь клетки.
Процесс инфицирования
В норме возможно инфицирование лишь дистального отдела уретры микроорганизмами, колонизирующими периуретральную область и промежность. Одним из условий инфицирования мочевых путей часто является изменение микробного пейзажа этих областе.
Причины возникновения острого пиелонефрита: симптомы, лечение и профилактика
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Почки ввиду своего расположения подвержены легкому формированию воспалительных процессов. Самой частой патологией такого рода становится острый пиелонефрит.
При этом заболевании воспалительный процесс охватывает чашечно-лоханочную систему. Возникает заболевание у детей и взрослых, чаще у женщин.
Общие сведения

Пиелонефритом называют остро протекающее заболевание почек, вызываемое неспецифической микробной флорой.
Патологический процесс захватывает паренхиму почки и систему чашечек и лоханок. Обычно поражается обе почки одновременно.
Заболеваемость острым пиелонефритом достигает 16 случаев на 100000 населения в год. Выделяют три возрастные группы, наиболее подверженные риску заболевания:
- дети до трёх лет, девочки болеют в восемь раз чаще мальчиков;
- взрослые в возрасте 18-35 лет, женщины болеют в семь раз чаще мужчин;
- люди старше 60 лет, мужчины и женщины болеют одинаково часто.
Преобладание заболеваемости у женщин обусловлено анатомическими особенностями и гормональным фоном.
По МКБ 10 заболевание имеет код N10.
Обструктивная форма болезни сопровождается нарушением оттока мочи из-за появления препятствия в мочеточниках или мочевыводящих путях.
При необструктивной форме наблюдается только воспалительный процесс.
Этиология и причины возникновения

Причинами развития воспалительного процесса в почке являются различные бактерии:
- кишечная палочка;
- клебсиелла;
- протей;
- энтеробактерии;
- золотистый стафилококк.
Реже возбудителями становятся микоплазмы, уреаплазмы и грибы рода Candida. В 22% случаев обнаруживается несколько возбудителей пиелонефрита одновременно.
Микроорганизмы попадают в ткань почки несколькими путями:
- восходящий — наиболее частый;
- гематогенный — при наличии хронического очага инфекции в организме;
- лимфогенный — очень редко, при наличии кишечной инфекции.
Внедряясь в ткань почки и размножаясь там, микробы способствуют развитию процесса воспаления. Существует несколько предрасполагающих факторов, которые повышают риск развития патологии:
-
, или закупорка мочевыводящих путей. Это может быть при опухоли, кистах, катетеризации уретры и мочеточников.
- Пониженная сократимость мочевого пузыря, вызванная неврологическими нарушениями.
- Высокая сексуальная активность — вследствие массирования уретры и сокращений мочеполовой диафрагмы. . Пиелонефрит диагностируется у 7% беременных женщин. Развивается из-за снижения перистальтики мочеточников, сдавления их увеличивающейся маткой.
- Пузырно-мочеточниковый рефлюкс. Наблюдается в детском возрасте.
- Частые переохлаждения. Холод один из главных проблем заболеваний с почками, переохлаждения тела в частности поясницы и ног, могут негативно сказаться на проблемах с почками.
- Ослабленная иммунная система. Всегда нужно поддерживать организм природными витаминами или медикаментозными.
- Наличие хронических очагов инфекции. В случаях если болезнь не вылечена до конца или не проявляла раньше симптомов.
- Недостаточное соблюдение гигиенических мероприятий. Чистота тела, регулярные приемы душа или ванны обязательны для полноценного функционирования всего организма.
На фоне пиелонефрита нередко развивается симптоматическая артериальная гипертензия.
Симптоматика и клиническая картина

Выделяют несколько стадий заболевания, характеризующихся отличными симптомами и длительностью течения.
Острый пиелонефрит может протекать с явными симптомами или латентно. Заболеванию свойственны общие и местные симптомы.
Проявления различаются в зависимости от формы болезни. При серозном пиелонефрите симптоматика менее выражена, чем при гнойном.
Обструктивный пиелонефрит протекает с преобладанием местной симптоматики, необструктивный — общей.
Стадии пиелонефрита
Острая стадия имеет наиболее выраженную симптоматику. К общим симптомам относят длительную лихорадку до 37,5-38*С, сопровождающуюся ознобом.
Пациенты жалуются на слабость, боли в мышцах и суставах. Местными проявлениями становятся боли в пояснице и нарушения мочеиспускания.
Сама моча мутнеет, появляется неприятный запах. Длится острая стадия 7-10 дней. Ее разделяют на две фазы в зависимости от характера воспалительного процесса:
- Серозная — протекает относительно легко, при соответствующем лечении полностью ликвидируется.
- Гнойная — характеризуется образованием гнойников в ткани почки, лечить такую форму значительно тяжелее.
При развитии гнойной фазы в моче появляется кровь и хлопья гноя.
У пожилых пациентов острая стадия протекает малосимптомно, характеризуясь только признаками интоксикации. У беременных заболевание протекает в смягченном варианте.
Латентная стадия характеризуется полным отсутствием симптомов заболевания. Обнаруживаются лишь соответствующие изменения в анализе мочи. Такое состояние может продолжаться в течение многих месяцев.
В стадии обострения появляется умеренно выраженная симптоматика:
- боль в области поясницы;
- учащенное мочеиспускание;
- болезненность при опорожнении мочевого пузыря;
- ложные позывы к мочеотделению.
Общая симптоматика отсутствует или выражена незначительно. Провоцируются обострения пиелонефрита чаще всего переохлаждениями.
Диагностические меры
Для диагностики острого пиелонефрита применяют методы лабораторного и инструментального обследования.
Таблица. Способы диагностики пиелонефрита.
| Способ | Результат |
| Общий анализ крови | Увеличение числа лейкоцитов |
| Общий анализ мочи | Сдвиг реакции в щелочную сторону |
| Анализ по Нечипоренко | Большое количество лейкоцитов |
| Бактериологический анализ мочи | Увеличение количества бактерий в средней порции мочи |
| Ультразвуковое исследование | Неравномерное снижение плотности почки, уменьшение её подвижности, расширение лоханок и чашечек |
| Экскреторная урография | Позволяет определить снижение подвижности почки |
Женщинам обязательно проводят гинекологическое обследование.
Методы терапии

Цель лечения — добиться устранения причины заболевания, подавить воспалительный процесс, снизить риск развития осложнений.
Проводится лечение острого пиелонефрита различными методами, включая рецепты народной медицины. При острой форме болезни показана госпитализация в отделение нефрологии.
Традиционные способы
Основное лечение острого пиелонефрита — прием медикаментов. С первого дня должна быть назначена антибиотикотерапия. Препараты выбирают в зависимости от возбудителя болезни. Стандартный курс лечения — 10 дней.
Таблица. Антибактериальные препараты.
| Группа препаратов | Представители и доза | Эффект |
| Пенициллины | Натриевая соль пенициллина — 2 млн ЕД в суткиОксациллин — 3 грамма в суткиАмоксиклав — 2 грамма в сутки | Активны в отношении кокков и палочек |
| Цефалоспорины | Цефуроксим — 2 грамма в суткиЦефепим — 1 грамм в сутки | Палочки, кокки |
| Аминогликозиды | Гентамицин — 2 мгкг в сутки | Грамотрицательные бактерии |
| Левомицетин | 2 грамма в сутки | Палочки, кокки |
| Фторхинолоны | Офлоксацин — 1 грамм в сутки | Широкий спектр действия |
В качестве симптоматического лечения используют следующие препараты:
- не стероидные противовоспалительные;
- противомикробные; ;
- витамины;
- иммуннокорректоры;
- дезинтоксикационная терапия.
Человеку назначается постельный режим до тех пор, пока не нормализуется температура. Показано обильное питье — до 2 литров подкисленной жидкости в сутки.
Диета назначается молочно-растительная, с достаточным содержанием белка. Исключаются жирные и жареные блюда, консерванты, специи. Нельзя употреблять крепкий чай, кофе, алкоголь. Ограничивается содержание соли.
При наличии обструкции мочевыводящих путей требуется их декомпрессия — это вид хирургического лечения. Заключается метод в проведении через мочевыводящие пути тонкого катетера. Если этот способ невыполним, накладывают чрескожную нефростому.
Хирургическое лечение проводится и при образовании гнойников в почке. Хирург проводит их вскрытие, удаляет гной и ставит дренаж. Если же почка поражена полностью, и нет возможности её восстановления, её удаляют.
Народная медицина

Народное лечение может быть только вспомогательным и не должно использоваться, как альтернатива антибиотикотерапии.
Применяют лечебные растения, действующие на процесс воспаления и улучшающие образование мочи:
- толокнянка; ;
- зверобой;
- почки березы; ; .
Из этих растений готовят отвары и настои. Принимают средства в теплом виде по стакану в течение суток. Лечение длительное, продолжается не менее месяца.
Обострения болезни
К обострениям острого пиелонефрита относят:
- переход воспаления на околопочечную клетчатку;
- развитие забрюшинного перитонита;
- формирование карбункула и абсцесса почки;
- сепсис;
- инфекционно-токсический шок;
- почечная недостаточность.
Развиваются осложнения вследствие позднего обращения за медицинской помощью.
Предупреждение заболевания
Профилактические мероприятия заключаются в:
- тщательном соблюдении личной гигиены;
- устранении очагов хронической инфекции;
- избегании переохлаждения;
- поддержании крепкого иммунитета;
- соблюдении принципов асептики при проведении медицинских действий.
Люди, переболевшие острым воспалением почек, нуждаются в диспансерном наблюдении терапевта и уролога.
Прогноз
При недостаточном лечении острый пиелонефрит переходит в хроническую форму и периодически обостряется.
Своевременно начатое лечение позволяет полностью устранить инфекционный и воспалительный процесс в почках. Срок лечения составляет 2-3 недели.
Острый пиелонефрит — заболевание с высоким риском развития осложнений. При отсутствии полноценного лечения происходит постепенное разрушение ткани почки. Особенно опасен пиелонефрит для детей и беременных женщин.


