Фолликулит Гофмана — опасное заболевание, требующее своевременного лечения
ГБУЗ Москвы «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071
Первый МГМУ им. И.М. Сеченова
Инверсные акне: абсцедирующий и подрывающий фолликулит и перифолликулит Гоффмана
Журнал: Клиническая дерматология и венерология. 2018;17(4): 110-113
Мильдзихова Д. Р., Сакания Л. Р., Корсунская И. М. Инверсные акне: абсцедирующий и подрывающий фолликулит и перифолликулит Гоффмана. Клиническая дерматология и венерология. 2018;17(4):110-113.
Mil’dzikhova D R, Sakaniia L R, Korsunskaia I M. Inverse acne: folliculitis et perifolliculitis capitis abscedens et suffodiens of Hoffman. Klinicheskaya Dermatologiya i Venerologiya. 2018;17(4):110-113. (In Russ.).
https://doi.org/10.17116/klinderma201817041110
ГБУЗ Москвы «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071





Абсцедирующий и подрывающий фолликулит и перифолликулит Гоффмана (АППГ) является одной из патологий, относящихся к инверсным акне. Отсутствие верного диагноза и неадекватная терапия АППГ приводит к эстетическим и психологическим нарушениям у пациентов. В статье представлены современные данные о патогенезе и клинике АППГ. Описана типичная трихологическая и гистологическая картины данной патологии. Зачастую диагноз основывается на результатах этих исследований. Также в работе освещены принятые за рубежом методы лечения от медикаментозной терапии до хирургических процедур. Наиболее эффективным методом лечения в настоящее время можно считать применение системных ретиноидов, в частности изотретиноина. Приведены данные собственных наблюдений, подтверждающих клиническую эффективность применения изотретиноина, созданного по технологии LIDOSE, в терапии АППГ. Значимые результаты достигаются уже через 3—4 мес. Описанная в статье схема терапии подразумевает обязательное достижение курсовой кумулятивной дозы изотретиноина (100 мг/кг для изотретиноина LIDOSE), что возможно только при длительном лечении. Ввиду этого для эффективной терапии АППГ важна не только правильная диагностика заболевания, но также и психологическая подготовка пациента к тому, что выздоровление в данном случае — относительно долгий процесс. Важен также подбор адекватной терапии, увеличивающей приверженность пациентов назначенному лечению.
ГБУЗ Москвы «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071
Первый МГМУ им. И.М. Сеченова
Инверсные акне представляют собой хроническое рецидивирующее воспалительное заболевание апокриновых потовых и сальных желез, сопровождающееся синдромом окклюзии волосяных фолликулов. Данная патология характеризуется длительными и частыми рецидивами и плохо поддается терапии. Инверсные акне включают суппуративный (рецидивирующий) гидраденит, абсцедирующий и подрывающий фолликулит и перифолликулит волосистой части головы Гоффмана (АППГ), декальвирующий фолликулит [1].
АППГ — воспалительное рецидивирующее заболевание кожи волосистой части головы, реже паховой, перианальной и подмышечной областей, характеризующееся образованием абсцессов с последующей рубцовой атрофией. E. Hoffman (1868—1959) дал клиническое описание этого заболевания в 1907 г., но только в 50-х гг. XX века было доказано, что АППГ представляют собой лишь одну из форм акне [2]. АППГ может развиваться самостоятельно или в триаде с гидраденитом и конглобатными акне. Заболевание чаще встречается у молодых мужчин в возрасте 20—40 лет [3].
Отсутствие верного диагноза и неадекватная терапия АППГ приводит к необратимой рубцовой алопеции с масштабными эстетическими поражениями, что негативно сказывается на психологическом состоянии пациента и его окружении.
В настоящее время в патогенезе инверсных акне и в частности абсцедирующего подрывающего фолликулита, большое значение придают микробиоте кожи и иммунным нарушениям. Причина АППГ до конца не известна. Патофизиологические изменения в коже при этом заболевании связывают с фолликулярной окклюзией, расширением и разрывом фолликулярного канала, что инициирует воспалительную реакцию. В дальнейшем происходит выход содержимого фолликула (погибшие корнеоциты, бактерии, жирные кислоты, волосы) в дерму, образование воспалительного перифолликулярного инфильтрата, присоединение вторичной инфекции, формирование абсцесса и фистульных ходов, образование гранулемы, инкапсулирование очага, рубцевание [3, 4].
Клиническая картина представлена болезненными, воспалительными, абсцедирующими, желтовато-белого цвета флюктуирующими и длительно персистирующими узлами, образующими извилистые тяжи-валики, которые спонтанно или при сдавливании «подрываются». Из многочисленных фистулезных отверстий и сообщающихся ходов выделяется гнойно-геморрагическая жидкость. В конечном итоге разрастается грубоволокнистая соединительная ткань, формируются атрофические или келоидоподобные рубцы, что приводит к необратимой рубцовой алопеции. Кроме воспалительных узлов, также образуются упругоэластической консистенции невоспалительные шаровидные узлы (кисты). Течение заболевания длительное, но иногда процесс спонтанно разрешается с образованием рубцов, в том числе келоидных.
Диагностика АППГ основана на клинической картине, трихологическом, а при необходимости — гистологическом исследовании.
Методом трихоскопии можно обнаружить характерные признаки: 3D («трехмерные») желтые точки в области дистрофичных волос, желтые аморфные области, белые точки с ореолами, молочно-красные области, не имеющие фолликулярных отверстий [5].
Гистологически дермоэпидермальный переход представляет собой умеренный воспалительный инфильтрат, преимущественно лимфомоноцитарный, перифолликулярно располагаются многоядерные клетки, гранулемы, макрофаги. Часть волос имеет перифолликулярный фиброз с зонами разрушения волосистого фолликула и заменой его грануляционной тканью [6].
В настоящее время, по данным зарубежных авторов [7, 8], к более эффективным методам лечения относят пероральный прием цинка в низкой дозе, изотретиноина, миноциклина, сульфамидных препаратов, тетрациклина, преднизолона, дапсона; местно — применение клиндамицина, изотретиноина, CО2-лазеров; хирургическое вмешательство. К новым методам относят применение блокаторов фактора некроза опухолей, хинолонов, макролидных антибиотиков, рифампина, алитретиноина, метронидазола и сульфата цинка в высокой дозе (135—220 мг). Изотретиноин, по-видимому, дает наибольшие шансы на ремиссию, но количество отчетов по этому вопросу незначительно, графики дозирования варьируются, а длительность периода наблюдения невелика.
В своей практике мы отдаем предпочтение изотретиноину, произведенному по технологии LIDOSE (Акнекутан * ), в связи с тем, что в данном случае за счет дополнительных компонентов в препарате (гелюцир, спан) увеличивается биодоступность изотретиноина на 20%. Это позволяет сократить суточные и курсовые дозировки изотретиноина при сохранении терапевтической эффективности препарата. Уменьшение дозировки положительно сказывается на переносимости препарата. Для данной формы изотретиноина рекомендуемыми суточными дозами являются 0,4—0,8 мг/кг, тогда как для изотретиноина в обычной форме выпуска — 0,5—1 мг/кг. Использование технологии LIDOSE позволяет также уменьшить зависимость усвоения изотретиноина от пищи. Дополнительные жирорастворимые компоненты обеспечивают усвоение изотретиноина в составе Акнекутана на 70% даже при приеме препарата без пищи, что позволяет быть более уверенным в эффективности терапии даже при условии низкой приверженности пациентов рекомендациям по применению препарата [9].
За период 2014—2017 гг. к нам обратились 8 пациентов в возрасте от 28 лет до 61 года с диагнозом АППГ, подтвержденным гистологически. Изначально пациенты обращались к трихологам в течение нескольких лет. В качестве терапии получали антибиотики длительными курсами, иммуномодулирующую терапию с незначительным улучшением. Для лечения этих пациентов мы применяли системные ретиноиды (Акнекутан) по следующей схеме: 0,4 мг/кг/сут (в зависимости от массы тела пациентов начальная доза составляла в среднем 32 мг/сут) в течение 3—4 мес с последующим снижением суточной дозы до достижения кумулятивной дозы в 100 мг/кг. При наблюдении за пациентами в течение года после окончания терапии рецидива заболевания не отмечено.
Учитывая увеличение частоты данной патологии приводим историю болезни.
Пациент Б., 28 лет, обратился с жалобами на высыпания на коже волосистой части головы в теменной и затылочной области, сопровождающиеся субъективным дискомфортом.
Считает себя больным на протяжении 3 лет, с момента появления высыпаний. Неоднократно получал системную антибиотикотерапию, аутогемотерапию, проводилась хирургическая санация очагов поражения — эффект от лечения был непродолжительным. Процесс приобрел непрерывно рецидивирующий характер с усугубляющейся степенью тяжести клинических проявлений.

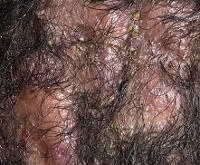
Status localis: поражение локализовано на коже волосистой части головы, преимущественно в теменной и затылочной области. Процесс представлен связанными с волосяными фолликулами папулами красного цвета диаметром до 0,6 см, полушаровидной и конической формы, местами пустулами, полушаровидными узлами с округлыми очертаниями диаметром до 1—1,5 см, кожа над ними розовая, гладкая, натянутая. Консистенция узлов мягкая, тестообразная. При сдавливании из некоторых отверстий, расположенных на поверхности узлов и прикрытых желтыми корочками, выделяется гной. Субъективно отмечается незначительное жжение в местах высыпаний, при пальпации узлов — легкая болезненность (рис. 1). Рис. 1. Пациент Б. до лечения.
При гистологическом исследовании в эпидермисе над фолликулом обнаружены признаки акантоза, гиперкератоза и паракератоза, в дерме — участки некроза, периваскулярные лимфогистиоцитарные инфильтраты. Фолликулы многочисленные, некоторые атрофичны, остальные имеют обычное строение. Гистологическая картина соответствует АППГ.
Пациенту был назначен Акнекутан (изотретиноин LIDOSE) в дозе 0,4 мг/кг/сут (первоначальная суточная доза составила 40 мг) с постепенным снижением до достижения кумулятивной дозы в 100 мг/кг, которая была достигнута за 9 мес. За время курса терапии из нежелательных явлений отмечалась сухость кожных покровов только в первые 2 мес приема препарата, которая нивелировалась назначением местных увлажняющих средств.
Через 3 мес терапии отдельные крупные узлы разрешились, уменьшилась интенсивность окраски, было отмечено уплощение остальных элементов, а также снижение (вплоть до исчезновения) субъективных ощущений (жжение, покалывание, зуд) в местах высыпаний (рис. 2). Рис. 2. Пациент Б. через 2 мес терапии. Через 6 мес высыпания полностью регрессировали, оставив рубцовые изменения кожи на месте крупных патологических элементов. В пределах очагов поражения частично возобновился рост волос (рис. 3). Рис. 3. Пациент Б. через 6 мес терапии.
Рост обращаемости с данным заболеванием заставляет обратить внимание на необходимость гистологического подтверждения в случаях папулопустулезных высыпаний на коже волосистой части головы, поскольку назначение несоответствующей терапии приводит к усугублению процесса, рубцовой атрофии и тяжелому психологическому дискомфорту у пациентов.
Применение в терапии АППГ системных ретиноидов, и в частности изотретиноина, соответствует принятым во всем мире методам и демонстрирует высокую эффективность за счет быстрого регресса высыпаний и отсутствия рецидива в длительной перспективе.
Сбор материала — Л.Р. Сакания
Описание клинического случая — Д.Р. Мильдзихова.
Написание и редактирование текста — И.М. Корсунская
Авторы заявляют об отсутствии конфликта интересов.
Collecting and interpreting the data — L.R. Sakaniya
Description of the clinical case — D.R. Mildzihova
Drafting and revising the manuscript — I.M. Korsunskaya
The authors declare no conflict of interest.
Сведения об авторах
* В Бельгии препарат зарегистрирован под торговым названием Isosupra Lidose и производится компанией «Laboratories SMB S. A».
Перифолликулит Гофмана
Перифолликулит Гофмана – хроническое дерматологическое заболевание гнойно-воспалительной природы. Встречается достаточно редко. Симптомами данной патологии являются поверхностные и глубокие абсцессы на волосистых участках тела – в основном на голове, изредка могут поражаться подмышечные впадины и лобковая область. Диагностика перифолликулита Гофмана основывается на результатах дерматологического осмотра, гистологического изучения пораженных тканей, общих анализов и бактериологических исследований. Для лечения заболевания применяют антибактериальные средства (антибиотики, сульфаниламиды), иммуностимулирующие препараты (в том числе анатоксины), поддерживающую терапию (витамины, биогенные стимуляторы).
Общие сведения
Перифолликулит Гофмана (абсцедирующий подрывающий фолликулит) – редкое хроническое кожное заболевание, которое характеризуется образованием гнойно-воспалительных очагов на участках тела, имеющих развитый волосяной покров. Подобное состояние было известно давно, но составителем его подробного описания впервые стал немецкий дерматолог Гофман в 1907-м году. Гофман определил патологию как результат заражения перифолликулярных тканей бактериями из группы стафилококка. Перифолликулит Гофмана является редким дерматологическим состоянием, его частота среди населения на сегодняшний день неизвестна. Это заболевание намного чаще поражает мужчин, соотношение больных мужского и женского пола составляет 5:1. Помимо собственно воспалительной симптоматики, перифолликулит Гофмана приводит к стойкой очаговой алопеции, поэтому при локализации патологических очагов на волосистой части головы может становиться причиной выраженного эстетического дискомфорта. В некоторых случаях участки облысения беспокоят пациентов больше, чем остальные симптомы патологии.

Причины перифолликулита Гофмана
Со времен тщательного изучения этого состояния Е. Гофманом и до недавнего времени единственной причиной развития абсцедирующего подрывающего фолликулита считалась патогенная стафилококковая флора. В эту точку зрения не вписывался тот факт, что перифолликулит Гофмана является достаточно редким состоянием, тогда как другие формы воспалительного поражения кожи стафилококками встречаются часто. В настоящее время удалось выяснить, что в развитии заболевания играет роль не только инфицирование микроорганизмами, но и физиологические особенности кожи человека. Именно они позволяют бактериям колонизировать ткани дермы вокруг корней волос, тем самым провоцируя развитие перифолликулита Гофмана.
Главной особенностью кожных покровов, обнаруживаемой практически у всех больных перифолликулитом Гофмана, является изменение характера секрета сальных желез, которое со временем приводит к их закупорке (окклюзии). Подобный механизм реализуется при многих дерматологических состояниях, например, комедонах и акне. Однако для развития перифолликулита Гофмана необходима еще патологическая реакция кожи на компоненты распада закупоренных сальных желез, главным образом – кератин. Современные исследования подтвердили, что у больных данной патологией формируется гранулематозная воспалительная реакция на продукты распада кератина, которая усугубляется инфицированием стафилококковой флорой. Эти процессы, а также нарушения микроциркуляции в дерме и другие дистрофические проявления приводят к возникновению перифолликулита Гофмана.
Симптомы перифолликулита Гофмана
Заболевание чаще поражает мужчин и возникает на участках тела с развитым волосяным покровом, в первую очередь – на голове. Обычно перифолликулит Гофмана развивается в возрасте 20-35 лет, начало заболевания может сопровождаться выраженным зудом и жжением, при осмотре кожных покровов выявляются очаги покраснения. При поражении волосистой части головы подобные изменения чаще всего обнаруживаются в теменной и затылочной областях, очаги нередко имеют множественный характер. В редких случаях участки перифолликулита покрывают большую часть головы, а неизмененные ткани между ними имеют вид узких полосок. Затем на месте пятен образуются узлы продолговатой или полушаровидной формой, окруженные участками выпадения волос.
При дальнейшем течении перифолликулита Гофмана узлы трансформируются в фистулы размером 1-2 сантиметра, при надавливании из них выделяется гной, иногда с примесью крови. Узлы и фистулы могут изъязвляться, кожа вокруг них истончается, алопеция распространяется на 1-2 сантиметра вокруг кожных образований. При отсутствии лечения перифолликулита Гофмана узлы сохраняются на протяжении нескольких недель, после чего наступает заживление с образованием выраженных рубцов. Очаговая алопеция, как правило, не исчезает, кроме того, происходит формирование новых узлов и абсцессов. Заболевание принимает длительное рецидивирующее течение, его продолжительность в отдельных случаях составляет несколько лет.
Диагностика перифолликулита Гофмана
Для определения перифолликулита Гофмана производят дерматологический осмотр, микробиологическое исследование отделяемого абсцессов и гистологическое изучение тканей в очагах поражения. При осмотре выявляются очаги алопеции (чаще на голове, реже в подмышечных впадинах и паховой области), пятна или узлы красного цвета, нередко с изъязвлениями. При надавливании на абсцессы выделяется гной, зачастую с примесью крови. Также наблюдается увеличение регионарных лимфатических узлов (шейных, затылочных, паховых, подмышечных) и повышение температуры тела, больные могут жаловаться на общее недомогание.
При бактериологическом изучении гнойного отделяемого (посев на питательные среды) обычно определяется гноеродная стафилококковая флора. В рамках этого исследования можно также провести определение чувствительности возбудителя к различным антибиотикам для подбора оптимального лечения перифолликулита Гофмана. Общий анализ крови, как правило, свидетельствует о наличии неспецифических признаков гнойного воспаления. Обнаруживается лейкоцитоз с нейтрофильным сдвигом влево и резкое увеличение скорости оседания эритроцитов (СОЭ). Гистологическая картина при перифолликулите Гофмана – резкий отек дермы и эпидермиса с выраженной инфильтрацией тканей (в основном нейтрофильного характера), наличие признаков гранулематозного воспаления, частичная деструкция базальной мембраны.
Лечение перифолликулита Гофмана
Основными принципами терапии перифолликулита Гофмана являются борьба со стафилококковой инфекцией, нормализация обменных процессов в коже и коррекция секреторной функции сальных желез. Для устранения бактериальной инфекции используют антибиотики – либо широкого спектра действия, либо те, к которым данный микроорганизм наиболее чувствителен (это выявляется путем бактериологических исследований). Помимо антибиотиков в ряде случаев применяют химиотерапевтические антибактериальные средства, например, сульфаниламиды. При выявлении токсигенных штаммов стафилококка (такая форма перифолликулита проявляется выраженными общими нарушениями) назначают иммунные препараты – сыворотки и стафилококковый анатоксин. Местно при перифолликулите Гофмана используют разнообразные антисептические мази и растворы – анилиновые красители и хлоргексидин, ускоряющие заживление и препятствующие образованию новых очагов заболевания.
В некоторых случаях перифолликулита Гофмана абсцессы располагаются в достаточно глубоких слоях кожи, что требует их хирургического вскрытия, дренирования и дальнейшего промывания антисептиками. Для нормализации работы сальных желез применяют ретиноиды, витамин Е и другие средства. Минерально-витаминные комплексы и препараты железа также необходимы для увеличения защитных сил организма и нивелирования побочных эффектов антибиотикотерапии. Некоторые физиотерапевтические процедуры – ультрафиолетовое облучение, УВЧ и другие – также обладают положительным эффектом при перифолликулите Гофмана.
Прогноз и профилактика перифолликулита Гофмана
При правильно проведенном лечении и выполнении всех рекомендаций специалиста прогноз перифолликулита Гофмана относительно благоприятный. Возможны рецидивы заболевания, поскольку оно обусловлено не столько инфекцией, сколько собственными физиологическими особенностями кожи больного. После заживления патологических очагов перифолликулита Гофмана на волосяном покрове остаются участки рубцовой очаговой алопеции, которые являются заметным эстетическим дефектом. Исправить это можно только методами пластической хирургии, никакие консервативные или косметологические мероприятия рост волос на рубцовой ткани не восстанавливают. Для профилактики перифолликулита Гофмана необходимо обеспечивать организм необходимыми витаминами (особенно А и Е), избегать значительного засаливания волос, придерживаться правил личной гигиены.
Фолликулит Гофмана — опасное заболевание, требующее своевременного лечения
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Опыт лечения абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана
Абсцедирующий и подрывающий перифолликулит Гоффмана (АПФПГ) – редко встречаю-щееся хроническое гнойное заболевание неясной этиологии, проявляющееся поражением волосяных фолликулов кожи головы, реже – паховой, перианальной и подмышечной обла-стей. Чаще встречается у мужчин 18-40 лет. Вопреки общепринятому мнению об инфекци-онном генезе, детерминическая цепь АПФПГ начинается с развития окклюзии и разрушения сально-волосяных фолликулов, образованием кератина в дерме, на который организм отве-чает перифокальной гранулематозной реакцией. Инфекционная теория в настоящее время продолжает оспариваться. Несмотря на это, из пиогенных элементов часто выделяются грамположительные микроорганизмы, в частности, гемолитические стрептококки, стафи-лококки и различные их штаммы, демонстрирующие резистентность к целому ряду антибио-тиков. Клиническая картина проявляется весьма драматично, что особенно бывает, выражено на фоне иммунных и эндокринных нарушений, конкомитантных и интеркуррентных хрони-ческих заболеваний. Кожа волосистой части головы бывает покрыта болезненными, воспа-лительными, абсцедирующими, желтовато-белого цвета флюктуирующими и длительно пер-систирующими узлами, образующими извилистые тяжи-валики, которые спонтанно или при сдавливании “подрываются”. Из многочисленных фистулезных отверстий и сообщающихся ходов выделяется гнойно-геморрагическая жидкость. В конечном итоге разрастается грубо-волокнистая соединительная ткань, формируются атрофические или келоидоподобные руб-цы, что приводит к необратимой рубцовой алопеции. Кроме воспалительных узлов, также образуются упруго-эластической консистенции невоспалительные шаровидные узлы (ки-сты). Течение заболевания длительное, но иногда процесс спонтанно разрешается с образо-ванием рубцов, в том числе, и келоидных. Инфекционные агенты, участвующие в развитии АПФПГ, вырабатывают пирогенные экзотоксины, которые иногда приводят к развитию синдрома стафилококкового и стрептококкового токсического шока, протекающего с выраженной лихорадкой, понижением давления, диффузным эритематозным фаринголарингитом, конъюнктивитом, признаками функциональных нарушений ЖКТ и др. История применения ретиноидов в дерматологии насчитывает около 40 лет. За это время синтезировано и апробировано на наличие биологических свойств около 1600 ретиноидов, среди которых есть и прочно вошедшие в настоящее время в дерматологическую практику: естественный метаболит витамина А – третиноин, ароматические ретиноиды – ацитретин, этретинат, синтетический ретиноид изотретиноин и некоторые другие. Для системного при-менения изотретиноин выпускается под коммерческим названием «Роаккутан» швейцарской фирмой «Ф.Хоффманн – Ля Рош». Научно доказано, что изотретиноин взаимодействуя с ядерными рецепторами, влияет на процессы дифференцировки клеток сальных желез, что приводит к выраженному уменьшению их размеров, подавлению активности и резкому снижению показателей экскреции кожного сала. В зависимости от длительности и дозы приема препарата себостатическое действие достигает 90% исходного уровня. Изотретиноин имеет также умеренное иммуномодулирующее действие и оказывает мягкий противовоспалительный эффект. В последние годы отмечается тенденция к расширению показаний к системному применению изотретиноина. В первую очередь обращает внимание лечение этим препаратом АПФПГ. Под наблюдением находилось 7 пациентов (мужчин) с АПФПГ в возрасте от 20 до 25 лет. Длительность заболевания составила от 1 года до 3 лет. Предшествующее неоднократное ле-чение без динамики. Среди сопутствующих заболеваний были зарегистрированы: хрониче-ский гастрит, язвенная болезнь двенадцатиперстной кишки вне обострения, хронический холецистит вне обострения. Изотретиноин (роаккутан) применяли в дозе 0,5 мг/кг, это обеспечивает более быстрый терапевтический эффект при минимальных побочных действиях. Суммарная курсовая доза колебалась от 100 до 120 мг/кг (в среднем – 110 мг/кг). Длительность приема препарата от 16 до 24 недель. По показаниям пациенты получали симптоматическую терапию, направленную на лечение сопутствующих заболеваний. Всем пациентам проводили общие анализы крови и мочи, биохимические анализы крови (билирубин (общий, прямой, непрямой), глюкоза, общий белок, альбумин, глобулины, холе-стерин, мочевая кислота, мочевина, креатинин, аспартатаминотрансфераза, аланинамино-трансфераза, щелочная фосфатаза); УЗИ брюшной полости. Среди побочных явлений у больных отмечено: сухость кожи и слизистых оболочек – 5 (68%), хейлит – 3 (32%). Все по-бочные эффекты были дозозависимыми и обратимыми, ни одному пациенту препарат не был отменен. На протяжении 18 месяцев после лечения наблюдается стойкая клиническая ремиссия. Лечение АПФПГ изотретиноином per os превосходит по эффективности другие методы; препарат прочно занимает позиции в «первой терапевтической линии». На основании данных других исследователей изотретиноин (роаккутан) может примененяться при лечении не только абсцедирующего и подрывающего фолликулита и перифолликулита головы Гоффманна, но и других дерматозов, акне, розацеа, декальвирующнго фолликулита, гнойного гидроденита, тяжелых форм себореи, ихтиоза, красного плоского лишая и других дерматозов.
Выходные данные: Головач Н.А, Маслевская Л.А., Шилин Р.Р., Косорукова С.А. Опыт лечения абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана.
Тезисы XXXII научно-практической конференции Рахмановские чтения.
Фолликулит: классификация, симптомы и лечение
Термин фолликулит означает воспаление волосяного фолликула.
Может происходить в любой области кожного, покрытого волосками покрова (за исключением подошв и стоп).
Фолликулит можно классифицировать как менее серьезную гнойную инфекцию кожи.
Этиология развития воспаления разнообразна, причинами могут служить грибковая инфекция, вирусная, паразитарная.
Но обычно инфекция спровоцирована микроорганизмами, принадлежащими к группе стафилококков.

Проявляется заболевание образованием элементов сыпи (pustula), из центра которых прорастает волос.
По мере прогрессирования пустулы вскрываются, образуя небольшие язвенные поражения с последующим рубцеванием.
Больше воспалению волосяных фолликул подвержены жители жарких стран.
Там, где климат способствует благополучному развитию инфекционных заболеваний.
Высокая заболеваемость наблюдается у лиц, проживающих в условиях антисанитарии.
Патология берет начало со стафилококкового импетиго.
Характеризуется поверхностным воспалением устья волосяной луковицы.
Проявляется как эритематозная сыпь, пузыри с волдырями.
В пузырьках содержится экссудат желтоватого оттенка, после их разрыва на месте волдырей образовывается корка.
Если стафилококки инфицируют первичное неинфекционное воспаление кожи, говорят про вторичную импетигинизацию.
По мере распространения процесса и поражения более глубоких слоев дермы, развивается фолликулит.
Согласно международной классификации болезней (МКБ 10), фолликулит находится под кодом L73.8
Фолликулит: причины воспаления
Возбудителями патологии преимущественно являются Staphylococcus.
Относятся к отряду грамположительных бактерий.
Реже встречается фолликулит, для возникновения которого требуются другие инфекционные агенты: синегнойная палочка, трепонема, гонококк.
Причинами бывает:
- грибковое поражение кожного покрова: кандидоз, Malassezia, Microsporum
- вирусные инфекции: герпес, ветряная оспа
- паразитарные возбудители: акариазы, клещи
Риск заражения увеличивается при различных травмах, ожогах, хронических венозных язвах и других нарушениях кожного покрова.
Люди с ослабленным иммунитетом более подвержены заболеванию.
От чего появляется воспаление?
Инфекционный агент проникает в полость волосяной луковицы через микроскопические повреждения, провоцируя воспалительную реакцию.
Вероятность патологического процесса в несколько раз больше у пациентов, имеющих заболевание кожного покрова.
Таких, как экзема, дерматоз, различные типы дерматитов.
Способствуют развитию инфекционного процесса ослабление барьерной функции кожного покрова.
В качестве провоцирующих факторов выделяют наличие у пациента сахарного диабета.
Диабет сопровождается нарушением защитной функции иммунной системы.
Повышенный уровень сахара в крови и присутствие его в моче вызывают частые бактериальные инфекции.
Это связано со способностью некоторых типов патогенных микроорганизмов черпать энергию из глюкозы (попросту, питаться ей).
Вторым провоцирующим фактором, становятся острые иммунодефицитные состояния: ВИЧ, СПИД.
Длительный прием кортикостероидов ослабляет иммунный ответ и вызывает общую иммуносупрессию.
Основной результат нарушения иммунной системы — неспособность организма бороться с инфекциями.
Симптомы болезни
Начало клинической картины сопровождается образованием небольшого красного пятна, локализующегося вокруг волосяной луковицы.

Через время наблюдается образование гнойника, наполненного патологическим секретом.
Позже он самостоятельно вскрывается и при подсыхании образует корочку.
Довольно часто гнойничок трансформируется в фурункул, который является осложнением фолликулита.
Фурункул категорически запрещается вскрывать самостоятельно.
Существует опасность локального распространения бактерий и образования абсцесса, местной флегмоны и даже сепсис.
Например, фурункул на голове или лице может вызвать гнойный менингит.
Иногда несколько фурункулов сливаются в обширный очаг, вызывая образование карбункула.
Воспаление носит многоочаговый характер, сыпь может распространяться на все волосистые части кожного покрова.
У женщин основная локализация приходится на область паха и бедра, у мужчин — на лицо и голову.
При пальпации высыпания болезненны, имеют выраженное покраснение и сопровождаются зудом различной интенсивности.
Общая клиническая картина дополняется:
- жжением в области сыпи
- повышенной сухостью эпидермиса
- образованием рубцов, шрамов
Диагноз ставится при физическом обследовании, поскольку поражения легко узнаваемы даже невооруженным глазом.
Если у врача имеются сомнения, специалист назначает дерматологические анализы.
Глубокий и поверхностный фолликулит
Остиофолликулит или фолликулит поверхностный, представляет собой экссудативный элемент сыпи (пустулы) размером 1-2 мм.
Характеризуется быстрым течением и отсутствием серьезных осложнений.
Спустя несколько дней пустула подсыхает, на ее месте образовывается корочка, которая отпадает самостоятельно, не оставляя рубцов.
Глубокий (гнойный) сопровождается образованием узелка размером 2-3 мм, темно-красного оттенка, в середине которой находится гнойное скопление.
Спустя 3-4 дня образование рассасывается, на его месте появляется язвенное поражение, оставляя рубцы после заживления.
Если речь идет об инфекционном поражении области лица, то диагностируется острый сикоз.
Кроме двух основных выделяют хронический бактериальный процесс.
Заболевание сопровождается заживлением и постоянным появлением новых элементов.
При детальном осмотре можно видеть высыпания и гнойные образования на различных стадиях развития.
Чаще хроническому течению болезни подвержена область лица у мужчин, предпочитающих носить бороду.
Спровоцировать сикоз могут даже незначительные повреждения эпидермиса, например, в ходе бритья.
Риски инфицирования повышаются при наличии предрасполагающих факторов: иммунодефицит, хронические очаги инфекции (ангина, кариес, синусит).
Фолликулит на голове
Фолликулит на волосистой части головы не имеет особых отличий от воспаления на других зонах кожного покрова.
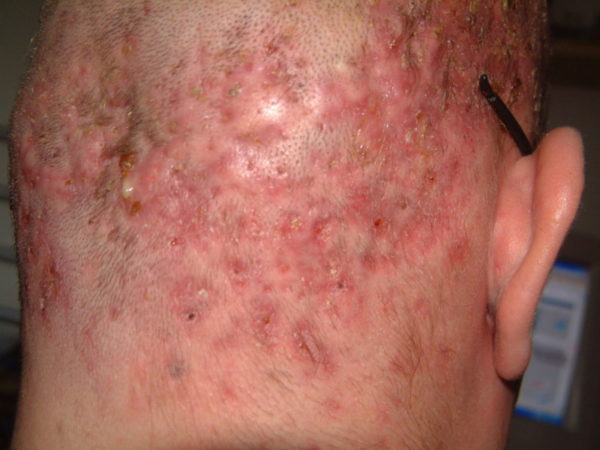
Воспалительная реакция на голове протекает совместно с зудом, покраснением и ощущением болезненности в волосах при пальпации.
В ходе дерматологического осмотра можно выявить небольшие гнойнички.
Со временем они увеличиваются в размерах и желтеют.
Если отсутствует адекватное лечение, на поверхности кожи головы образовывается корка.
Постепенно инфицированию подвергается весь корень волоса.
Как следствие, на коже у пациента наблюдаются эрозивные образования, после которых возникают рубцы.
Классические формы — глубокая и поверхностная.
По этиологии развития: грибковая, бактериальная, вирусная.
Основные возбудители не отличаются от инфекционных агентов, вызывающих заболевание на других участках тела.

О симптомах и лечении
фолликулита полового члена
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
Фолликулит Гофмана
Подрывающий фолликулит Гофмана можно встретить под медицинским термином перифолликулит или сокращенно АПФПГ.
Патология указывается как хроническая, и в клинической практике встречается достаточно редко.
Природа возникновения болезни до сих пор неизвестна, преимущественно страдают мужчины от 20 до 45 лет.

Как и все другие виды воспаления, абсцедирующий перифолликулит является инфекционным заболеванием.
Однако начинается с разрушительного процесса волосяных луковиц.
По мере прогрессирования наблюдается скопление кератина в эпидермисе.
В качестве ответной реакции организма происходит образование гранулем (узелков).
Стоит отметить, что многие специалисты в последнее время оспаривают теорию инфекционного происхождения заболевания.
Даже вопреки выявлению элементов микроорганизмов.
Симптоматика заболевания крайне неприятна, особенно при наличии сопутствующего иммунодефицита.
Поверхность кожи красноватая, наблюдаются болезненные узлы с гнойным содержимым.
Иногда гранулемы сопровождаются образованием обширного абсцесса.
Более серьезные случаи включают такие симптомы, как лихорадка, усталость, общее недомогание.
Всегда существует риск распространения бактерий в окружающие ткани или в кровоток, вызывающий септическое состояние.
Болезнь протекает длительно с образованием шрамов.
Виды фолликулита
В клинической дерматологии выделяют множество видов болезни.
Некоторые из них чаще встречаются у мужчин или у женщин, другие возникают при определенных заболеваниях.
Классификация согласно видовой принадлежности выглядит следующим образом:
- Стафилококковый – развивается преимущественно на тех участках тела, где произрастает щетина. Чаще встречаются у мужской половины населения, пустулы формируются в фолликулах в области шеи и подбородка, щек, носогубного треугольника. Может развиваться у женщин, бреющих ноги (после эпиляции), локализация, соответствующая. При осложненном течении патологии, пораженные фолликулы отмирают, а на их месте формируются рубцы из соединительной ткани. Схожесть со стафилококковым имеет и герпетический фолликулит, который также часто возникает у мужчин (после бритья) в области лица.
- Эозинофильный пустулезный – редкая разновидность патологии, развивается преимущественно у ВИЧ-инфицированных пациентов.
- Псевдомонадный – возникновение болезни обусловлено поражением организма особыми бактериями – Pseudomonas aeruginosa. Развитию данного вида фолликулита способствуют гигиенические процедуры в горячей воде, которая прошла недостаточную степень хлорирования. По этой причине псевдомонадный вид фолликулита часто называют «болезнью горячей ванны».
- Грибковый – провоцирующим фактором развития заболевания выступает поражение грибами, представителями рода Pityrosporum. Характеризуется образованием пустул и папул на конечном участке фолликулов. Патологические образования локализуются на лице, шейном участке, спине или плечах. Воспаленные фрагменты зудят, из-за чего врач может обнаружить следы расчесывания.
- Кандидозный – фолликулы образуются преимущественно под окклюзионными повязками, которые накладывают на места нарушения целостности кожных покровов. Если кожу под повязкой обрабатывают кортикостероидными препаратами, вероятность развития фолликулита увеличивается. Но возглавляют группу риска лежачие пациенты, у них фолликулы появляются на спине и тыльной стороне ног из-за опрелостей и нарушения кровообращения.
- Профессиональный – ему подвержены люди определенных профессий, чья деятельность связана с работой на химических предприятиях. В этом случае фолликулит возникает при воздействии на кожу агрессивных веществ. Поражения локализуются в местах, на которые попадали химикаты.
- Сифилитический или угревидный сифилид – развивается при поражении организма сифилисом, опасным венерических заболеванием. Для этого вида патологии характерно воспаление фолликулов, которые приобретают бледно-красный цвет. Патологические образования могут располагаться обособленно или группками по 2-4 штуки. Данная разновидность фолликулита требует особых терапевтических мероприятий, излечение невозможно без устранения главной причины – сифилиса.
- Клещевой – особый вид фолликулита, который развивается вследствие укуса клеща. Характеризуется длительным течением (дольше большинства других форм болезни), требует детальной диагностики и специфического лечения. Основная опасность состоит в том, что укусившее насекомое может относится к группе эпидемиологически опасных, этим и обусловлен особый подход к лечению.

- Депилирующий – этому виду заболевания подвержены преимущественно жители жарких стран, но фолликулит может развиваться в средних широтах при сильной жаре. Заболеванию подвержены представители сильного пола. Клиническая картина обусловлена симметричными проявлениями на коже. Например, если поражаются фолликулы на одной ноге, симметрия проявляется на второй конечности. После излечения на поверхности дермы остаются фрагменты рубцевания.
- Грамнегативный или грамотрицательный – патологический процесс с вовлечением волосяных фолликулов развивается на фоне пониженного иммунитета или иммунодефицита. Может развиваться на фоне длительного приема антибактериальных средств. Этому виду болезни свойственно внезапное и стремительное развитие, участки тела покрываются угревой сыпью, есть риск формирования абсцессов.
- Фолликулит на фоне поражения дерматофитами – на начальном этапе развития поражается верхний слой эпидермиса. По мере прогрессирования в патологический процесс вовлекается верхняя часть волосяных фолликулов, а затем и основа волосяного корня. Развивается дерматофития, микозное поражение кожи (преимущественно на голове под волосяным слоем), последствием которой становится разрушение кератина.
Фолликулит на ногах
Фолликулит на ногах, как и другие виды этого заболевания, сопровождается инфекционным поражением частей волосяных фолликулов.
Но если в других случаях поражения локализуются на лице, руках, спине, груди или подмышечной области.
В данном случае затрагиваются преимущественного разные участки нижних конечностей.
По частоте проявлений первое место занимает поражение голеней.
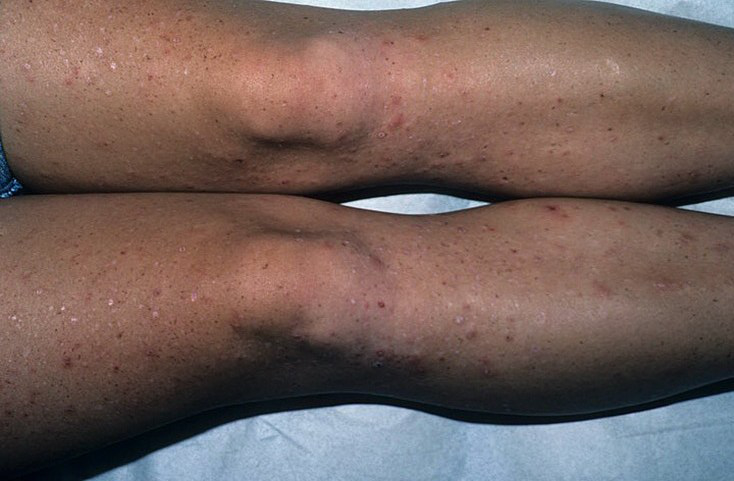
Но к распространенным вариантам также относится инфицирование фолликулов на бедрах (с внутренней и внешней стороны) и лобковой части.
Такая статистика обусловлена обильным ростом волос на этих участках кожи.
Основными причинами фолликулита в области нижних конечностей и лобковой зоны является:
- раздражение верхнего слоя эпидермиса после бритья станком
- травмирование кожных покровов
- инфекционные дерматиты
К числу причин можно отнести и гормональные сбои (в том числе вызванные длительной терапией гормональными препаратами), нарушения микроциркуляции в сосудах.
Воспалительные процессы инфекционного генеза в паху встречаются редко.
Исключительно на участках, где имеется волосяной покров.
Если говорить о проявлениях фолликулита в интимной зоне, подобное течение патологического процесса практически исключается.
То есть случаи, когда клинические признаки заболевания диагностируются у мужчин на члене и на половых губах у женщин единичны.
Лечение
Вне зависимости от характера течения болезни, формы или вида, основным направлением лечения фолликулита выступает этиотропная терапия.
Основная цель лечения —подавление жизнедеятельности возбудителя и устранение первопричины развития заболевания.
Важнейшим требованием является усиленное соблюдение гигиены.
На весь период лечения пациенту показано мыться только с антисептическими средствами.
Нужно регулярно обрабатывать пораженные участки левомицетином, спиртом.

Исключить внешние факторы, провоцирующие болезнь.
Например, в случае псевдомонадного фолликулита часто достаточно не мыться в горячей воде и не перегреваться в течение 7-10 дней.
При условии нормального состояния иммунной системы болезнь отступит без специальной терапии.
Касательно того, как лечить другие формы болезни, обязательно обращайтесь к врачу.
Так как в каждом случае тактика лечения может быть разной.
При стафилококковом виде применяются антибиотики широкого спектра и антисептические средства.
При грибковых поражениях необходимы противогрибковые препараты.
В рамках комплексного подхода к медикаментозной терапии добавляют лечение народными средствами.
При отсутствии осложнений возможно лечение в домашних условиях, при условии регулярных консультаций врача.
Госпитализации требуют осложненные формы болезни, сопровождающиеся сильных ухудшением общего состояния, образованием абсцессов.
Длительность лечения определяется индивидуально, но в большинстве случаев терапия длится не менее 7 дней.
Мазь от фолликулита
Лекарства для наружного применения (мазь, крем) часто выступают основой медикаментозной терапии.
Эти препараты назначаются в соответствии с характером заболевания.
Антибиотики при стафилококковом фолликулите – Бактробан, Кетозорал в форме мази применяется в случаях грибкового вида патологии.
Если диагностирован псевдофолликулит, применяется средство в форме геля под названием Бензамицин.

Подобных примеров масса, все зависит от причин развития болезни и возбудителя, может применятся даже ихтиоловая мазь.
Именно поэтому важно обращаться к врачу и не заниматься самолечением.
Заразен ли фолликулит
Фолликулит заразен и передается контактно-бытовым путем.
Инфицирование возможно при тесном бытовом контакте с больным, использовании общего белья, предметов гигиены.
Любой контакт кожи с возбудителем, в том числе, попавшим на предметы домашнего обихода, может стать причиной заражения.
Чтобы не заболеть, важно всегда соблюдать правила личной гигиены, осторожно проводить любые косметические процедуры, даже бритье.
При обнаружении фолликулита, обращайтесь к грамотным дерматовенерологам.
Фолликулит Гофмана — опасное заболевание, требующее своевременного лечения

Случай из практики
На консультацию обратился мужчина 40 лет с жалобами на высыпания на коже затылка, которые были представлены припухлыми папулами округлой и продолговатой формы жёлто-белого и синевато-красного цвета мягкой консистенции. Кожа над образованиями была истончена, при надавливании из фистулёзных отверстий сочился гной. Присутствовали язвы. На коже затылка были также видны рубцы. Кроме того, на лице пациента наблюдался жирный блеск.

Анамнез
Со слов мужчины, высыпания начали появляться постепенно полтора года назад. Он пытался самостоятельно их лечить, обрабатывая антисептическим раствором и анилиновыми красителями. Лечение не принесло желаемого результата, и он обратился к врачу-дерматологу. Ему был поставлен диагноз – пиодермия – и назначен курс антибактериальной терапии. Однако терапия принесла только временно улучшение. Через 2 месяца высыпания появились снова. За 1 год и 3 месяца мужчина прошёл 4 курса антибактериальной терапии, и три элемента высыпаний были удалены хирургическим путём.
Из анамнеза стало известно, что пациент в юношеском возрасте страдал акне тяжёлой степени. В 26 лет он проходил терапию системным изотретиноином, в результате чего наступило клиническое выздоровление. Признаки избыточного саловыделения появились вновь в возрасте 37 лет, кожа стала более жирной, на лице появился сальный блеск.
В результате осмотра и изучения анамнеза был поставлен диагноз – абсцедирующий подрывающий фолликулит Гоффмана.
Терапия
Фолликулит Гоффмана, по современным данным, отнесён к болезням сальных желёз, поэтому мы предложили пациенту терапию системным изотретиноином, от которой он отказался. Пациент рассказал, что через 6 месяцев от начала терапии системным изотретиноином в прошлом он столкнулся с осложнениями в виде отклонений от нормы биохимических показателей крови и депрессией.
Мы объяснили пациенту, что системная терапия ретиноидами – это самый эффективный способ лечения, поскольку направлен на основное патогенетическое звено заболевания – сальную железу. Мы порекомендовали пациенту препарат «Ретинола пальмитат», который является более физиологичной формой витамина А. Он легче переносится организмом и имеет меньше побочных эффектов. Тем не менее, мы предупредили пациента о возможности развития ретиноевого дерматита и рекомендовали в этом случае снова прийти на приём. Пациент дал согласие на лечение.
В итоге мы рекомендовали пациенту следующую терапию.
- Принимать «Ретинола пальмитат» на ночь в дозировке 1 капля на 1 кг массы тела, но не более 300 000 МЕ в сутки (70 капель).
- Через 1 месяц сдать биохимический анализ крови для контроля переносимости «Ретинола пальмитата».
- В случае появления признаков ретиноевого дерматита – обратиться к нам для консультации.
- Прийти на осмотр через 1 месяц.
Через 3 недели
Через 3 недели пациент пришёл на осмотр с жалобами на признаки ретиноевого дерматита, которые проявились в виде покраснения, шелушения, гиперестезии и зуда на внутренней поверхности запястий и голенях.
В результате осмотра мы дали пациенту следующие рекомендации.
- Снизить суточную дозу «Ретинола пальмитата» до 50 капель.
- Обрабатывать участки кожи, поражённые ретиноевым дерматитом, эмолентами 2–3 раза в день.
- Если через неделю клиническая картина нормализуется, вернуться к прежней суточной дозе – 70 капель.
- Прийти на приём через 1 месяц с результатом биохимического анализа крови.
Через 1 месяц (7 недель от начала терапии)
Пациент пришёл на осмотр через 1 месяц. При осмотре кожи головы наблюдалось заметное улучшение клинической картины: высыпания регрессировали, папулы упластились, при надавливании выделялось гнойное содержимое лишь из единичных элементов, новые элементы не появлялись. В биохимическом анализе крови отклонений от нормы не наблюдалось.
Мы рекомендовали пациенту продолжать терапию и через 1 месяц повторить биохимический анализом крови. Прийти на осмотр с результатами анализа.
С учётом веса пациента и суточной дозировки препарата, по нашим расчётам, клиническое выздоровление должно наступить через 6–7 месяцев от начала терапии.
Абсцедирующий подрывающий фолликулит Гоффмана – заболевание сальных желёз с локализацией на коже волосистой части головы. Распространена ситуация, когда ставится неверный диагноз, и пациент не получает необходимую патогенетическую терапию, а вместо этого многократно проходит курс антибактериальной терапии. Только системное угнетающее воздействие на сальную железу приведёт к клиническому выздоровлению или длительной ремиссии.
Пациенты будут Вам благодарны!
Анна Вячеславовна Карпова, канд. мед. наук, врач-дерматовенеролог, косметолог, доцент кафедры эстетической медицины ФНМО МИ РУДН
Задать вопрос или оставить комментарий
Александр | 24.12.2019 20:58
Добрый день! Написал Вам на почту по поводу консультации, как то ещё можно связаться?
Виолетта | 02.12.2019 20:15
Добрый день! А как можно попасть к вам на консультацию?Здравствуйте, Виолетта! Вы можете связаться со мной по электронному адресу – anna@radevit.ru.
Мадина, Грозный | 06.06.2019 09:07
Спасибо!Пожалуйста! 🙂
Малина, Грозный | 06.06.2019 09:06
Здравствуйте Анна В.! Проводилось ли наружная терапия по мимо системной?Здравствуйте, Мадина! Кроме Ретинола пальмитата, в период ретиноевого дерматита применялись эмоленты.
Ксения Евгеньевна | 22.01.2019 12:31
Здравствуйте, всегда читаю ваши клинические случаи, спасибо вам большое! Однако возникает такой вопрос – почему вы размещаете фото только до лечения, а улучшение только лишь описываете? Нам как дерматологам интереснее будет взглянуть на результат, Спасибо.Здравствуйте, Ксения Евгеньевна! К сожалению, далеко не всегда получается сделать фото после. Пациенты нечасто приходят на прием после полного выздоровления. К тому же, не все пациенты соглашаются фотографироваться. Кроме того, в описанном случае клиническое выздоровление наступит приблизительно через 6–7 месяцев.
Фолликулит

Фолликулит — разновидность гнойничкового заболевания кожи, при которой поражаются волосяные фолликулы 1 на голове, лице, руках, ногах и теле. Причиной заболевания может являться золотистый или белый стафилококк 3 .
*Приведенное изображение представлено для ознакомления, носит исключительно художественный характер и может отличаться от реального
Как протекает заболевание?
Клинически фолликулит может развиваться двумя путями 3 :
В первом случае инфекция распространяется из небольших гнойничков, называемых пустулами, в глубину волосяного фолликула. За несколько дней пустула превращается в корочку и отпадает, а воспалительный процесс замедляется.
Во втором случае вокруг волосяного мешочка сначала появляется ярко-розовые болезненные узелки (папулы), в центре которых через 2-3 дня образуются пустулы. Последующее течение процесса аналогично описанному выше 3 .
Виды фолликулита:
Остиофолликулит или стафилококковое импетиго Бокхарта
Выглядит как небольшой гнойничок в виде конуса диаметром 1–2 мм. Центр гнойничка пронизан волоском, а по краям виден розовый ободок. Как правило, остиофолликулит имеет множественный характер, может возникать на голове, лице, руках, ногах и теле. Примерно через 3 дня после образования волдыри высыхают, покрываются корочкой и отпадают, не оставляя на коже следов 1 .
Поверхностный фолликулит
Отличается от остиофолликулита несколько большими размерами и глубиной поражения. Размер гнойничков доходит до 0,5-0,7 мм в диаметре. Пустула также имеет конусовидную форму и пронизана волосом — после вскрытия и выделения гноя болезненные ощущения пропадают 1 .
Глубокий фолликулит
При глубоком фолликулите кожа покрывается болезненными узелками красного цвета величиной от горошины до вишни, которые заканчиваются пустулой, пронизанной волосом 3 . Иногда гнойнички достигают 1-1,5 см в диаметре — большое количество высыпаний может стать причиной повышения температуры и изменения показателей крови 1 .
**Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Причины появления бактериального фолликулита
Как правило, причиной возникновения заболевания являются внешние факторы, среди которых:
Глубокий фолликулит может возникать у людей, больных сахарным диабетом, анемией, иммунодефицитными состояниями 3 .
Лечение фолликулита
Главный метод борьбы с фолликулитом заключается в устранении причин, провоцирующих развитие заболевания. При поверхностном фолликулите могут применяться 2% спиртовые растворы анилиновых красителей, а кожа вокруг высыпаний может обрабатываться 2% салициловым спиртом. Также для лечения поверхностного фолликулита могут быть рекомендованы УФО 1 и антибактериальные мази 3 . К антибактериальным мазям относится, например, Банеоцин®. Это комбинированный антибактериальный препарат для наружного применения. Он содержит два бактерицидных антибиотика: неомицин и бацитрацин, благодаря сочетанию которых достигается широкий спектр действия 5 .
Для лечения глубокого фолликулита могут использоваться антибиотики: эритромицин, диклоксациллин, цефалексин, иммунотерапия, витамины А, В, С и поляризованный свет. Иногда врач может назначить 20% ихтиоловую мазь, а при вскрытии пустул – дезинфицирующие и эпителизирующие противовоспалительные средства. Кроме того, необходимо соблюдать диету с ограничением углеводов и жиров, а также может потребоваться обработка окружающей здоровой кожи 2% салициловым спиртом 1 . Для определения подходящего лечения фолликулита необходимо проконсультироваться со специалистом.
1. Под ред. Иванова О. Л. Кожные и венерические заболевания. Учебная литература для студентов медицинских вузов, Шико, Москва, 2006 год, с. 42.
2. Козорез Е.С. Кожно-венерические заболевания, учебное пособие для студентов высших медицинских учебных заведений, Москва, издательство Владос-Пресс, 2005 год, с. 18.
3. Агеев А.Г, Драгунов В.В, Гимадеев Ю.Ф, Давхале Р.А. Фолликулит. Вестник современной клинической медицины. 2011;4(Приложение 1).
4. Петровский Б. В. Краткая медицинская энциклопедия: в 3 т. АМН СССР, 2 изд., М. Советская энциклопедия, Т 1. А, Кривошея, 1998, с. 175–624 с.
© 2021 Sandoz. Рег. номера: П N011271/02, P N011271/01
Данный сайт принадлежит АО «Сандоз» и является официальным источником информации о бренде Банеоцин ®


