Гиперальдостеронизм
Гиперальдостеронизм — это патологическое состояние организма, которое обусловлено высокой продукцией минералокортикоидного гормона коры надпочечников — альдостерона. При гиперальдостеронизме первичной формы можно наблюдать артериальную гипертензию, кардиалгию, головные боли, всевозможные нарушения сердечного ритма, мышечную слабость, ухудшение зрения, судороги, парестезии. В случаях гиперальдостеронизма вторичной формы развивается почечная недостаточность, изменения глазного дна и периферические отеки.
Диагностирование разнообразных форм гиперальдостеронизма заключается в биохимическом анализе мочи и крови, УЗИ, МРТ, функциональных нагрузочных тестах, селективной венографии, сцинтиграфии, исследованиях состояния печени, сердца, почек и почечных артерий. Оперативное лечение применяется в случаях гиперальдостеронизма при альдостероме, рениноме почек, раке надпочечников. Во всех других случаях используется исключительно медикаментозная терапия.
Гиперальдостеронизм — это целый комплекс синдромов, сопряженных с избыточным продуцированием гормона альдостерона, которые разнообразны по механизмам зарождения и развития, но довольно близки по клиническим проявлениям. Гиперальдостеронизм бывает как первичным (который обусловлен патологическим состоянием самих надпочечников), так и вторичным (который при других заболеваниях обусловлен гиперсекрецией ренина). Статистически, гиперальдостеронизм первичного типа диагностируется у пары процентов пациентов, которые имеют симптоматическую артериальную гипертензию. Больше половины пациентов с гиперальдостеронизмом первичной формы составляют женщины в возрасте 30 — 50 лет. Среди детей гиперальдостеронизм встречается крайне редко.
Причины гиперальдостеронизма
Формы и причины первичного гиперальдостеронизма
Согласно нозологической класификации выделяют следующие типы первичного гиперальдостеронизма в зависимости от их этиологии:
- Альдостеронпродуцирующая аденома: больше половины случаев гиперальдостеронизма приходится на синдром Конна;
- Идиопатический гиперальдостеронизм развивается при наличии гиперплазии коры надпочечников двустороннего диффузно-узелкового типа;
- Первичная односторонняя гиперплазия надпочечников;
- Альдостеронпродуцирующая карцинома;
- Семейный гиперальдостеронизм первого и второго типа;
- Альдостеронэктопированный синдром, который развивается при альдостеронпродуцирующих опухолях яичника, щитовидной железы, кишечника.
Семейная форма гиперальдостеронизма
Также существует довольно редкая семейная форма гиперальдостеронизма (при аутосомно-доминантном типе наследования). Эта патология обусловлена дефектом такого фермента, как 18-гидроксилаза, который выходит из-под контроля ренин-ангиотензиновой системы. В данном случае гиперальдостеронизм коррегируется глюкокортикоидами. Эта форма патологии характерна в основном для молодых людей, у которых в семейном анамнезе зафиксированы частые эпизоды артериальной гипертензии. Также причиной гиперальдостеронизма первичной формы может являться рак надпочечников, который способен продуцировать дезоксикортикостерон и альдостерон.
Причины и особенности вторичной формы гиперальдостеронизма
Гиперальдостеронизм вторичной формы проявляется как осложнение на почве определенных патологий в печени и почках, а также заболеваний сердечно-сосудистой системы. Вторичный гиперальдостеронизм можно наблюдать при артериальной гипертонии, синдроме Бартера, циррозе печени, стенозе и дисплазии почечных артерий, почечной недостаточности, рениноме почек и нефротическом синдроме.
Потеря натрия (например, при диарее или диете), длительное употребление определенных лекарственных препаратов (например, слабительных и диуретиков), чрезмерное потребление калия, уменьшение объема крови при существенных кровопотерях и дегидратации — все это факторы приводят к вторичному гиперальдостеронизму и усилению секреции ренина.
При нарушении реакции на альдостерон дистальных почечных канальцев, (когда, несмотря на высокий уровень гормона в сыворотке крови, диагностируется гиперкалиемия) может развиваться псевдогиперальдостеронизм.
Вненадпочечниковый гиперальдостеронизм
В очень редких случаях (патологические процессы в яичниках, кишечнике и щитовидной железе) может встречаться вненадпочечниковый гиперальдостеронизм.
Патогенез гиперальдостеронизма
Для низкоренинового первичного гиперальдостеронизма, как правило, характерно сочетание высокой секреции альдостерона наряду с гипокалиемией и артериальной гипертензией. Это связано с гиперпластическими или даже опухолевыми процессами в коре надпочечников.
Развитие гиперальдостеронизма первичной формы
Основой патогенеза гиперальдостеронизма первичной формы является воздействие на водно-электролитный баланс избытка альдостерона. В таком случае повышается реабсорбция ионов воды и натрия в канальцах почек наряду с повышенной экскрецией (выделением) ионов калия вместе с мочой. Все эти факторы провоцируют развитие гиперволемии и задержку жидкости, а также снижение выработки и активности ренина в плазме крови, метаболический алкалоз. Вследствие этого нарушается гемодинамика организма и повышается чувствительность стенок сосудов к воздействию прессорных эндогенных факторов, сопротивление току крови периферическими сосудами. Длительный и выраженный гипокалиемический синдром при первичном гиперальдостеронизме служит причиной дистрофических изменений в мышцах и почечных канальцах.
Развитие гиперальдостеронизма вторичной формы
При наличии ряда заболеваний сердечной системы, печени и почек, вследствие понижения объема кровотока в почках, компенсаторно проявляется высоокрениновый вторичный гиперальдостеронизм. Эта форма гиперальдостеронизма развивается благодаря активации ренин-ангиотензиновой системы, а также за счет усиления продуцирования клетками юкстагломерулярного аппарата почек фермента ренина, который избыточно стимулирует кору надпочечников. При вторичной форме гиперальдостеронизма, ярко выраженные электролитные нарушения, которые были характерны для гиперальдостеронизма первичной формы, не проявляются.
Симптомы гиперальдостеронизма
Симптоматика первичного гиперальдостеронизма
Клиническая картина патологии первичного гиперальдостеронизма носит характер нарушений водно-электролитного баланса, которые были вызваны гиперсекрецией гормона альдостерона. Как следствие, задержка воды и натрия у пациентов с гиперальдостеронизмом первичной формы вызывает такие симптомы как:
- головные боли;
- выраженную или умеренную артериальную гипертензию;
- кардиалгию;
- нарушения ритма сердца;
- патологические изменения глазного дна, что ведет к ухудшению зрительной функции (ангиосклероз, ретинопатия, гипертоническая ангиопатия).
Также диагностируется быстрая утомляемость организма, слабость мышц, приступы судорог, парестезии, периодические псевдопараличи вследствие дефицита калия. В тяжелых случаях это может послужить причиной развития дистрофии миокарда, нефрогенного несахарного диабета, калиепенической нефропатии. Так как сердечная недостаточность при первичном гиперальдостеронизме отсутствует, то периферические отеки не обнаруживаются.
Симптоматика гиперальдостеронизма вторичной формы
При гиперальдостеронизме вторичной формы обычно можно обнаружить довольно высокий уровень АД, который постепенно приводит к ишемии тканей и поражениям сосудистых стенок, а также к изменениям глазного дна (нейроретинопатии, кровоизлияниям), ухудшению функционирования почек. Самым характерным симптомом гиперальдостеронизма вторичной формы являются отеки. Иногда, (например, псевдогиперальдостеронизм при синдроме Бартера) гиперальдостеронизм вторичной формы протекает без наличия артериальной гипертензии.
Течение гиперальдостеронизма может нести малосимптомный характер, но в довольно редких случаях.
Диагностика гиперальдостеронизма
Диагностика гиперальдостеронизма состоит из дифференцирования возможных форм гиперальдостеронизма, а также определения их этиологии.
Первым этапом начальной диагностики гиперальдостеронизма является проведение анализа состояния ренин-ангиотензин-альдостероновой системы. Для этого, в состоянии покоя и при активных физических нагрузках, в моче и крови пациента определяется уровень ренина и гормона альдостерона, а также калиево-натриевый баланс и АКТГ, которые регулируют секрецию гормона альдостерона.
Для гиперальдостеронизма первичной формы свойственны следующие признаки:
- повышение уровня гомона альдостерона в крови;
- снижение активности ренина плазмы (АРП);
- высокое соотношение альдостерона с ренином, гипернатриемия и гипокалиемия;
- относительно низкая плотность мочи;
- существенное увеличение суточной экскреции альдостерона и калия вместе с мочой.
Главным критерием при диагностике гиперальдостеронизма вторичной формы служит высокий показатель АРП.
Также для более тщательной дифференциации форм гиперальдостеронизма используется проба с нагрузкой гипотиазидом, «маршевая» проба, проба с альдактоном (спиронолактоном).
Для выявления гиперальдостеронизма семейной формы, методом ПЦР проводится геномное типирование. При гиперальдостеронизме, который корригируется глюкокортикоидами, проводится пробное диагностическое лечение преднизолоном (дексаметазоном). Тогда во время этого пробного лечения артериальное давление приходит в норму и устраняются типичные проявления заболевания.
Для определения природы поражения (например, альдостерома, рак, диффузно-узелковая гиперплазия) используются различные методы топической диагностики, такие как:
- УЗИ надпочечников;
- МРТ и КТ надпочечников;
- выборочная венография (вместе с определением уровня кортизола, альдостерона в крови);
- сцинтиграфия;
Также важную роль играет диагностирование заболевания, которое вызвало развитие гиперальдостеронизма вторичной формы. С этой целью проводятся исследования состояния почек, почечных артерий, печени и сердца.
Лечение гиперальдостеронизма
Тактика и метод лечения гиперальдостеронизма полностью зависит от того, что стало причиной повышенной секреции альдостерона. Для этого пациенту требуется провести полное обследование у таких врачей как: нефролог, кардиолог, эндокринолог, офтальмолог.
При различных формах гипоренинемического гиперальдостеронизма проводится медикаментозная терапия калийсберегающими диуретическими препаратами (спиролактон и амилорид). Наиболее часто эта терапия используется как подготовительный этап перед операцией. Она устраняет гипокалиемию и нормализирует АД. Также показано введение препаратов калия и диетическое питание с низким содержанием соли, наряду с повышением употребления богатых калием продуктов.
Лечение рака надпочечников и альдостеромы проводится хирургическим путем. Лечение заключает в себе предварительную нормализацию водно-электролитного баланса и последующую адреналэктомию (удаление пораженного надпочечника).
Консервативная медикаментозная терапия обычно проводится для пациентов, которые страдают двусторонней гиперплазией коры надпочечников. С этой целью используются препараты спиронолактон или амилорид, комбинированные с антагонистами кальциевых каналов и ингибиторами АПФ. Если гиперальдостеронизм носит гиперпластическую форму, то правосторонняя адреналэктомия вместе с субтотальной резекцией левого надпочечника, а также полная двусторонняя адреналэктомия — малоэффективны. Если провести одно из этих оперативных вмешательств гипокалиемия исчезнет, но при этом отсутствует необходимый гипотензивный эффект (артериальное давление приходит в норму лишь в восемнадцати процентов случаев). Это может стать основной причиной острой недостаточности надпочечников.
При гиперальдостеронизме, который хорошо корректируется глюкокортикоидной терапией, назначается дексаметазон или гидрокортизон с целью нормализирования АД и избавления от гормонально-метаболических нарушений.
При вторичном гиперальдостеронизме, на фоне патогенетической терапии основного заболевания, проводится комбинированное антигипертензивное лечение с обязательным контролем уровня калия в плазме крови и проведением ЭКГ-диагностики.
Если вторичный гиперальдостеронизм возник как следствие стеноза почечных артерий, то для приведения уровня общего кровообращения и функционирования почки в норму, проводится чрескожная рентгеноэндоваскулярная баллонная дилатация, а также стентирование почечной артерии, которая была поражена. При обнаружении рениномы почки необходимо хирургическое вмешательство.
Прогноз и профилактика гиперальдостеронизма
Прогноз такой патологии как гиперальдостеронизм всецело зависит от тяжести первопричинного заболевания, от степени поражения мочевыделительной, сердечно-сосудистой системы. Грамотная медикаментозная терапия и радикальное оперативное вмешательство обеспечивают довольно высокую вероятность полного выздоровления. Если был диагностирован рак надпочечника, то прогноз не является благоприятным.
Для качественной профилактики гиперальдостеронизма необходимо постоянное наблюдение пациентов имеющих артериальную гипертензию и заболевания печени и почек. Также немаловажным фактором является соблюдение медицинских рекомендаций, которые касаются приема медикаментов или питания.
Гиперальдостеронизм вторичный
Вторичный гиперальдостеронизм представляет собой повышение уровня альдостерона, развивающееся в результате активации ренин-ангиотензин-альдостероновой системы при различных нарушениях водно-электролитного обмена, обусловленное повышением продукции ренина.
Что провоцирует / Причины Гиперальдостеронизма вторичного:
Вторичный гиперальдостеронизм наблюдается при:
- сердечной недостаточности,
- циррозе печени,
- хроническом нефрите (способствует развитию отеков).
Скорость продукции альдостерона у больных с вторичным альдостеронизмом часто выше, чем при первичном альдостеронизме.
Вторичный альдостеронизм сочетается обычно с быстрым развитием гипертензии или возникает вследствие отечных состояний. При беременности вторичный альдостеронизм представляет собой нормальную физиологическую реакцию на вызываемое эстрогенами увеличение уровня субстрата ренина в крови и активности ренина плазмы.
При гипертензивных состояниях вторичный альдостеронизм развивается вследствие первичной гиперпродукции ренина (первичный ренинизм) или на почве такой его гиперпродукции, которая обусловлена уменьшением почечного кровотока или почечного перфузионного давления. Вторичная гиперсекреция ренина следствие сужения одной или обеих главных почечных артерий, вызванного атеросклеротической бляшкой или фиброзно-мышечной гиперплазией.
Гиперпродукция ренина обеими почками возникает при тяжелом артериолярном нефросклерозе (злокачественная гипертензия) или вследствие сужения глубоких почечных сосудов (фаза ускорения гипертензии).
Патогенез (что происходит?) во время Гиперальдостеронизма вторичного:
Вторичный альдостеронизм характеризуется гипокалиемическим алкалозом, повышением активности ренина плазмы и повышением уровня альдостерона.
Вторичный альдостеронизм с гипертензией возникает также при редких ренинпродуцирующих опухолях. У таких больных имеются вазоренальной гипертензии, первичное нарушение заключается в секреции ренина опухолью, исходящей из юкстагломерулярных клеток. Диагноз устанавливают на основании отсутствия изменений в почечных сосудах или при рентгенологическом выявлении объемного процесса в почке и одностороннего повышения активности ренина в крови из почечной вены.
Вторичный альдостеронизм сопровождает многие виды отеков. Увеличение секреции альдостерона в условиях перемещения внутрисосудистого натрия и воды в межклеточные пространства в еще большей степени способствует задержке жидкости и натрия в организме, в связи, с чем развиваются отеки. Понижение онкотического давления приводит к перемещению внутрисосудистого натрия и воды в межклеточные пространства. Вследствие гиповолемии и уменьшения концентрации натрия в сосудистом русле раздражаются барорецепторы (в левом желудочке, аорте, правом предсердии, полых венах). Они рефлекторным путем через гипоталамическую область вызывают компенсаторное усиление секреции альдостерона. Развитию отеков способствуют и другие факторы, вызывающие вторичный гиперальдостеронизм: повышение активности ренин-ангиотензиновой системы и снижение инактивации альдостерона в печени. К увеличению отеков приводит повышение содержания антидиуретического гормона в крови. Это, с одной стороны, обусловлено повышением секреции гормона под влиянием альдостерона, а с другой – снижением его инактивации в печени. Увеличению отеков способствует также повышение проницаемости капилляров в результате усиления активности фермента гиалуронидазы. У больных с отеками на почве цирроза печени или нефротического синдрома наблюдается повышение скорости секреции альдостерона.
При заболеваниях, сопровождающихся отеками (сердечная недостаточность, нефротический синдром, цирроз печени и др.), патогенез вторичного гиперальдостеронизма в основном обусловлен гиповолемией, понижением онкотического давления и гипонатриемией.
При застойной сердечной недостаточности степень повышения секреции альдостерона зависит от тяжести декомпенсации кровообращения, причиной служит артериальная гиповолемия или снижение артериального давления.
Прием диуретиков усиливает вторичный альдестеронизм, на первый план выступают гипокалиемия и алкалоз.
Вторичный гиперальдостеронизм иногда встречается в отсутствии отеков или гипертензии (синдром Бартера). Этот синдром характеризуется признаками тяжелого гиперальдостеронизма (гипокалиемический алкалоз) с умеренным или повышением активности ренина, но нормальным артериальным давлением и отсутствием отеков. При биопсии почек обнаруживают гиперплазии юкстагломерулярного комплекса. Патогенетическую роль играет нарушение способности почек задерживать натрий или хлорид. Потеря натрия через почки стимулирует секрецию ренина и затем продукцию альдостерона.
Роль факторов, участвующих в патогенезе вторичного гиперальдостеронизма, во многом зависит от патогенеза основного заболевания. При гипертонической болезни и почечной гипертензии на первый план выступает почечно-ишемичеекпй фактор. Возникшая ишемия почки ведет к повышению активности ее юкстагломерулярного аппарата с усиленной продукцией ренина и повышенным образованием ангиотензина II. Последний стимулирует клубочковую зону коры надпочечников с усиленной секрецией альдостерона.
Симптомы Гиперальдостеронизма вторичного:
Вторичный гиперальдостеронизм не имеет специфических клинических проявлений, поскольку является компенсаторным феноменом при многих заболеваниях и состояниях, при этом характерные для первичного гиперальдостеронизма электролитные изменения при нем никогда не развиваются.
Диагностика Гиперальдостеронизма вторичного:
Диагноз гиперальдостеронизма ставят на основании результатов биохимических анализов (повышенное выведение альдостерона с мочой при нормальном выведении 17-оксикортикостероидов, низкое содержание в плазме крови ионов калия, повышенное выведение калия с мочой, алкалоз).
Лечение Гиперальдостеронизма вторичного:
При вторичном гиперальдостеронизме проводят симптоматическую терапию, направленную на повышение выведения натрия с мочой (верошпирон и т. п.), а также лечение основного заболевания, явившегося причиной гиперальдостеронизма.
При вторичном гиперальдостеронизме прогноз зависит от тяжести основного заболевания и успешности его лечения.
Профилактика Гиперальдостеронизма вторичного:
Профилактика гиперальдостеронизма заключается в регулярном диспансерном наблюдении больных с артериальной гипертензией, болезнями печени и почек, соблюдении рекомендаций врача относительно характера питания и приема мочегонных и слабительных средств.
К каким докторам следует обращаться если у Вас Гиперальдостеронизм вторичный:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперальдостеронизма вторичного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гиперальдостеронизм
Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона – основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
МКБ-10
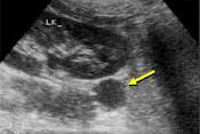
Общие сведения
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона. Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией. В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.

Причины гиперальдостеронизма
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома – альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных). Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия. Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Патогенез
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови. Отмечается нарушение гемодинамики – повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца. Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников. Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Симптомы гиперальдостеронизма
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона. Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии). Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме). У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме – более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу. С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР. При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Лечение гиперальдостеронизма
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом. Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии. Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином). При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Гиперальдостеронизм и методы борьбы с ним
Гиперальдостеронизм – клинический синдром, обусловленный нарушением в работе надпочечников. Они в избытке вырабатывают альдостерон, из-за чего в организме нарушается калиево-натриевый баланс. При отсутствии надлежащего лечения у больного могут развиться гипернатриемия и ряд других, не менее неприятных заболеваний. Гиперальдостеронизм подразделяют на первичный и вторичный, но поскольку второй встречается крайне редко, речь пойдет преимущественно о первом.
Классификация гиперальдостеронизма
Для успешной борьбы с любой болезнью нужно знать характерные ей особенности. В случае с гиперальдостеронизмом первым делом следует оценить, с какой разновидностью заболевания вы столкнулись. Классификаций у недуга много, однако наибольшее распространение получила та, что во главу угла ставит нозологический принцип. Согласно ей выделяют:
- Синдром Конна.
- Идиопатический гиперальдостеронизм.
- Первичную одностороннюю гиперплазию надпочечников.
- Семейный гиперальдостеронизм (первого или второго типа).
- Альдостеронпродуцирующую карциному.
- Альдостеронэктопированный синдром
Вторичный гиперальдостеронизм развивается, когда в организме наблюдается острая нехватка натрия или, напротив, переизбыток калия. Возникает он преимущественно у тех, кто страдает заболеваниями печени, почек, сердечно-сосудистой системы. Выражается это в:
- Аденомах, продуцирующих альдостерон, – результате моноклональной гиперплазии.
- Односторонней или двусторонней гиперплазии коры надпочечников.
- Семейном гиперальдостеронизме первого типа (поражающем ген CYP11β1), второго (CYP11β2) или третьего (связанного с мутацией KCNJ5).
- Поражении коры надпочечников, отвечающих за выработку альдостерона.
- Опухолях и различных злокачественных новообразованиях.
Симптоматика заболевания
Самостоятельно диагностировать гиперальдостеронизм обычному человеку практически невозможно. Крайне важно не затягивать с визитом к эндокринологу при любых недомоганиях, перечисленных ниже. Симптомы, формирующие клиническую картину первичного гиперальдостеронизма (ПГА), традиционно подразделяют на три категории.
1. Сердечно-сосудистые:
- Учащенные головные боли.
- Развитие (или обострение) артериальной гипертензии.
- Головокружение.
- Беспричинное повышение/снижение артериального давления (особенно в вечерние и ночные часы).
- Кардиалгии.
- Нарушение сердечных ритмов, аритмия.
- Повышенная утомляемость.
- Мышечная слабость.
- Судороги.
- Онемение пальцев рук и ног, шеи.
- Внезапный транзиторный паралич отдельных частей тела, длительность которого варьирует от пары часов до нескольких суток.
- Полидипсия.
- Внутриклеточный ацидоз почечных канальцев и их дистрофия.
- Полиурия.
- Нарушение концентрационной функции почек.
- Никтурия.
- Увеличение размера надпочечников.
- Прирост альдостерона в плазме (оценивается при экскреции с мочой).
Диагностика гиперальдостеронизма
Чем раньше эндокринологу удастся диагностировать заболевание, тем больше шансов у пациента на успешное выздоровление. Чтобы оценить клиническую картину, необходимо выяснить этиологические причины недуга или основное заболевание, приведшее к его появлению.
Наиболее эффективными для диагностики гиперальдостеронизма сегодня называют следующие методы:
- Анализы крови.
- Селективная венография.
- Анализы мочи.
- МРТ и КТ при первичной форме заболевания / ЭКГ, УЗИ, дуплексное сканирование, УЗДГ – при вторичной.
- Сцинтиграфия.
- Ультразвуковая сонография.
Не всегда диагноз удается поставить с первого раза. Поэтому для уточнения диагноза врачи нередко назначают дополнительный забор проб. При этом используются диуретики (обычно верошпирон или фуросемид) или хлористый натрий.
Современные методы лечения
Лечение должно быть комплексным. Конкретные меры назначаются в зависимости от причин, вызвавших заболевание. При вторичном гиперальдостеронизме используется преимущественно медикаментозное лечение следующими лекарственными средствами:
- Ингибиторами синтеза глюкокортикоидов.
- Препаратами калия.
- Гормональными средствами.
- Спиронолактоном.
- Препаратами, показанными при лечении первичного недуга.
Первичный гиперальдостеронизм рекомендовано лечить хирургическим путем (резекцией пораженного надпочечника). После чего восстанавливать организм при помощи правильно подобранной медикаментозной терапии.
Также в обоих случаях пациенту показана диета. В нее входят блюда с пониженным содержанием солей и богатые калием продукты (например, рис, картофель, изюм).
Если вы обнаружили у себя первые симптомы заболевания, не стоит откладывать визит к врачу. Специалисты медицинского центра «Гармония» используют современное диагностирующее оборудование, а потому могут выявлять гиперальдостеронизм даже на ранней стадии. Запишитесь на прием, и получите результативное лечение.
Гиперальдостеронизм

Альдостерон выступает регулировщиком соотношения солей калия и натрия в крови человека. Когда содержание натриевых солей превалирует, а количество солей калия снижается, кровяное давление человека тоже снижается, почки вырабатывают ренин (протеолитический фермент), в итоге формируется нарушение натриево-калиевого баланса, дефицит количества магния и развитие алкалоза (повышение pH крови) в организме. Такой разлад функций бывает первичным, вторичным и ложным —псевдогиперальдостеронизм.
Первичный гиперальдостеронизм (синдром Конна, Conn`sSyndrome) — клиническое состояние, когда чрезмерное содержание альдостерона вызывает снижение количества ренина и, как следствие, артериальную гипертензию с уменьшением уровня калия в крови, что, в свою очередь, приводит к выработке альдостерона альдостеронпродуцирующим новообразованием в коре надпочечников.
Существует классификация первичного гиперальдостеронизма по принципу нозологии, выделяющая формы:
- альдостеронпродуцирующая аденома (альдостерома, АПА, синдром Конна) — встречается в 65-70%;
- идиопатический гиперальдостеронизм(ИГА) — двусторонняя диффузная гиперплазия клубочковой зоны почек — встречается в 30-40% случаев;
- первичная односторонняя и врождённая гиперплазия надпочечников (дефицит 11b-гидроксилазы, 17a-гидроксилазы и 18-оl-дегидрогеназы);
- кортикостеронсекретирующая аденома или карцинома; персистирование фетальной зоны коры надпочечников;
- семейный гиперальдостеронизм I-го (глюкокортикоид-подавляемый гиперальдостеронизм) и II-го типа (глюкокортикоид-неподавляемый гиперальдостеронизм), вызываемые дефектом гена 18-гидроксилазы — в 1-3% случаев;
- альдостеронпродуцирующая карцинома — в 0,7-1,2% случаев;
- болезнь и синдром Иценко-Кушинга, эктопический АКТГ-синдром;
- резистентность к глюкокортикоидным средствам (ГКС): дефект глюкокортикоидных рецепторов с избыточной секрецией адренокортикотропного гормона (АКТГ) и дезоксикортикостерона;
- синдром Гительмана (гипокалиемический обменный алкалоз, гипермагниурия и гипомагниемия, сниженное выведение кальция);
- синдром Лиддла (редкое наследственное заболевание с клинической картиной гиперальдостеронизма, но при чрезвычайно низком уровне альдостерона в крови; основан на повышенной реабсорбции натрия в дистальных канальцах вследствие мутации гена b-субъединицы амилоридчувствительного натриевого канала;
- альдостеронэктопированный синдром при локализации альдостеронпродуцирующих опухолей за пределами надпочечников — в щитовидной железе, яичниках, кишечнике.
Среди эндокринологических больных первичным гиперальдостеронизмом около 70% приходится на женщин от 30 до 50 лет, редкие случаи заболевания встречались у детей.
Вторичный гиперальдостеронизм(высокорениновый) — повышение продукции альдостерона корой надпочечников при гиперактивацииренин-ангиотензин-альдостероновой системы, явившейся источником нарушений водно-электролитного равновесия из-за излишнего выделения ренина. Вторичный гиперальдостеронизм имитирует первичный тип заболевания, может быть вызван сердечной недостаточностью, циррозом печени с асцитом, нефротическим синдромом и т.п.
Псевдогиперальдостеронизм 3-х типов — редкий блок заболеваний, отличающихся гипертензивным синдромом, гипокалиемическим алкалозом, сниженной, нестимулируемой активностью ренина плазмы, а также низким содержанием альдостерона в плазме крови.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести патологии, первопричин, степени разрушения сердечно-сосудистой и мочевыделительной систем, своевременности диагностики и терапии. Кардинальное лечение или адекватная лекарственная терапия гарантируют высокие шансы на выздоровление. При раке надпочечника прогноз неблагоприятный.
Для профилактики гиперальдостеронизма необходимы следующие меры:
- постановка на диспансерный учёт с наблюдением за лицами с артериальной гипертензией, заболеваниями печени и почек;
- соблюдение медицинских рекомендаций относительно приема лекарственных препаратов/процедур, рациона питания.
Операция по удалению гормональной опухоли надпочечника нормализует артериальное давление в 80% случаев, если почки не претерпели необратимых трансформаций.
Хирургические методы лечения помогают выздоровлению пациентов в 50–60 % случаях при верифицированной альдостеронпродуцирующей аденоме надпочечников, однако гиперальдостеронизм, вызванный одиночной аденомой, совмещенной с диффузной/диффузно-узловой гиперплазией коры надпочечников, полностью излечить не удается. Чтобы добиться и удержать ремиссию при таком раскладе, требуется постоянная медикаментозная терапия.
Причины гиперальдостеронизма
Наиболее частой причиной развития первичного гиперальдостеронизма является единичная альдостеронпродуцирующая аденома. Опухоли злокачественного происхождения, продуцирующие альдостерон, встречаются гораздо реже. Неопухолевый гиперальдостеронизм на фоне двухсторонней гиперплазии клубочков коры надпочечников с микро- и макронодулярными изменениями или без таковых также может развиться, но этиология подобных трансформаций неизвестна.
Среди больных артериальной гипертензией на развитие первичного гиперальдостеронизма приходится 1-2% случаев. Вторичный гиперальдостеронизм распространён гораздо больше, однако частота случаев заболеваемости им не изучена.
В основном, причины возникновения гиперальдостеронизма зависят от этиологического фактора:
- синдром Конна появляется по причине образования альдостеромы—альдостеронпродуцирующей аденомы коры надпочечников;
- идиопатический гиперальдостеронизм провоцирует присутствие двусторонней диффузно-узелковой гиперплазии коры надпочечников;
- семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования развивается в результате дефекта фермента 18-гидроксилазы, редко встречается у молодых пациентов, имеющих в анамнезе «переходящую» из поколения в поколение гипертонию;
- первичный гиперальдостеронизм довольно редко может вызываться раком надпочечника, продуцирующим альдостерон и дезоксикортикостерон.
Причинами вторичного гиперальдостеронизма могут быть:
- осложнения при заболеваниях сердечно-сосудистой системы;
- патологии почек и печени;
- злокачественная гипертония;
- застоялая сердечная недостаточность;
- синдром Бартера (редко);
- дисплазия и стеноз почечных артерий;
- почечная опухоль (ренинома);
- нефротический синдром;
- почечная недостаточность;
- снижение содержания натрия (диеты, диареи);
- уменьшение общего объема крови (при кровопотерях и обезвоживании организма);
- излишний приём калийсодержащих препаратов;
- продолжительное употребление таких препаратов, как диуретики, КОК, слабительные.
Причинами псевдогиперальдостеронизма являются врожденные дефекты, вызванные дефицитом фермента 11b-гидроксистероиддегидрогеназы, дефицитом Р450с11 и некоторыми наследственными заболеваниями, когда нарушаются реакции дистальных почечных канальцев на альдостерон, и при его высоком уровне в сыворотке крови наблюдается гиперкалиемия.
Вненадпочечниковый гиперальдостеронизм встречается весьма редко, к примеру, при патологиях яичников, щитовидной железы и кишечника.
Симптомы гиперальдостеронизма
Симптомы гиперальдостеронизма имеют следующие проявления с умеренной сложностью течения заболевания:
- высокий уровень гипертензии (c диастолическим АД > 120 мм.рт.ст.), гипертонические кризы, что постепенно приводит к поражению сосудистых стенок, ишемии тканей, гипертрофии левого желудочка сердца, снижению функциональных способностей почек с развитием ХПН (почти в 100% случаев), трансформациям глазного дна — кровоизлияниям, нейроретинопатии (в 50% случаев);
- нарушение водно-электролитного равновесия в результате гиперсекреции альдостерона;
- повышение артериального давления разной выраженности как следствие задержки натрия и воды в организме;
- сильные боли в голове при повышенном АД и от гипергидратации в головном мозге;
- кардиалгия, сбои сердечного ритма;
- ухудшение зрения в виде гиперангиопатии, ангиосклероза, ретинопатии;
- слабость в мышцах, высокая утомляемость, парестезии, миоплегии, судороги в разных мышцах (чаще всего в нижних конечностях), периодические псевдопараличи, рабдомиолиз (как наиболее тяжелый признак) в результате дефицита калия;
- нередко психоэмоциональные разлады, в том числе астенический, тревожно-депрессивный и ипохондрически-сенестопатический синдромы, основанные на водно-электролитном дисбалансе;
- встречаются брадикардия (замедление ритма сердца) и ортостатическая гипотония (неспособность сосудов поддерживать артериальное давление);
- дистрофия сердечной мышцы, почек (с частым мочеиспусканием), калиепеническая нефропатия, нефрогенный диабет — при тяжелых состояниях.
При первичном гиперальдостеронизме отёков периферических частей тела нет, если отсутствует сердечная недостаточность.
Вторичный гиперальдостеронизм как компенсаторный механизм при различных патологических проблемах характеризуется клиникой основного патологического процесса. В некоторых случаях возможны:
- артериальная гипертензия (АГ):
- отёки, гипокалиемия (редко встречается);
- алкалоз (нарушение кислотно-щелочного равновесия организма);
- отсутствие артериальной гипертензии при синдроме Бартера и псевдогиперальдостеронизме.
Малосимптомность или полное отсутствие симптомов случаются лишь в некоторых случаях заболевания гиперальдостеронизмом.
Псевдогиперальдостеронизм, как правило, отличается повышенным артериальным давлением, гипокалиемией, нарушением кислотно-щелочного баланса.
Синдром Лиддлаобычно проявляет себя ранним началом проблемы (в возрасте от 6 месяцев до 4-5 лет) с тяжелым обезвоживанием организма, снижением уровня калия, прогрессирующим повышением артериального давления, полидипсией, а также ощутимым отставанием физического и психического развития ребенка.
Диагностика гиперальдостеронизма
Гиперальдостеронизм, диагностика которого доверяется только специалистам, должна проводится в три этапа:
- Первый этап — скрининговое обследование, включающее диспансеризацию, лабораторные и инструментальные исследования, УЗИ, функциональную диагностику, осмотр различных специалистов; определение уровня калия в крови при наличии гипертонии.
- Второй этап — диагностирование первичного гиперальдостеронизма с исследованием уровня гормонов в суточной моче.При сомнениях в итогах исследований не лишним будет проведение стимуляционной пробы с нагрузкой натрием.
- Третий этап — определение нозологической формы синдрома гиперальдостеронизма:
- фармакологические тесты на содержание альдостерона, ренина и калия в крови при различных состояниях;
- оценка количества 18-гидроксикортикостерона плазмы;
- обнаружение повышения вывода с мочевой жидкостью метаболитов кортизола;
- УЗИ надпочечников с целью обнаружения опухоли в них, её место расположения и характеристики, а также определения гиперплазии надпочечников (результативность до 96%);
- КТ (результативность в отношении альдостеронпродуцирующей аденомы — 62%) и МРТ надпочечников (до 100%);
- сцинтиграфия надпочечников с применением радиоизотопов для установки наличия опухолей и их характеристик при разных формах гиперальдостеронизма с предварительной блокадой щитовидной железы;
- флебография надпочечников с осуществлением селективного забора крови из устьев надпочечниковых вен, являющимся значимым выбором для назначения тактики лечения.
Установка точного диагноза при семейных формах гиперальдостеронизма возможна только с помощью генетических исследований.
Самый точный диагноз отдельных форм псевдогиперальдостеронизма утверждается применением молекулярно-генетического исследования нахождением типовых мутаций или установлением характерной аминокислотной последовательности трансформированных белков.
При дифференциальной диагностике следует различать формы первичного, вторичного гиперальдостеронизма от псевдогиперальдостеронизма и других патологий.
Лечение гиперальдостеронизма
При диагнозе «гиперальдостеронизм» лечение и его тактика подбираются в зависимости от причин возникновения патологии после полного обследования узкими специалистами эндокринологии, кардиологии, нефрологии и офтальмологии.
Идиопатический первичный гиперальдостеронизм: по мнению большинства медиков, здесь применима консервативная терапия с применением верошпирона с ингибиторами ангиотензинпревращающего фермента, блокираторами кальциевых каналов.
Разные формы гипоренинемического гиперальдостеронизма, такие как гиперплазия коры надпочечников, альдостерома, лечатся медикаментозно калийсберегающими диуретиками для нормализации АД и уровня калия в крови как подготовка к хирургическому лечению. Также добавляется низкосолевая диета с калийсодержащими продуктами плюс препараты калия.
Двусторонняя гиперплазия коры надпочечников обычно лечится консервативными методами совместно с ингибиторами АПФ, блокаторами кальциевых каналов.
Альдостерома, ренинома, альдостеронпродуцирующая карцинома, гормонально активные опухоли надпочечников и первичная односторонняя гиперплазия надпочечников требуют хирургического вмешательства с удалением пораженного надпочечника с предварительным восстановлением водно-электролитного баланса.
Вторичный гиперальдостеронизм лечат, комбинируя антигипертензивную терапию с патогенетическим лечением основного заболевания под строгим контролем ЭКГ и уровня калия в плазме крови.
Вторичный гиперальдостеронизм из-за стеноза почечных артерий лечат, нормализуя кровообращение и функционирование почки. Можно провести чрезкожную рентгеноэндоваскулярную баллонную дилатацию, стентирование пораженной почечной артерии, открытую реконструктивную операцию.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Гиперальдостеронизм
Гиперальдостеронизм — синдром, который возникает при повышении уровня альдостерона в крови. В норме гормон в ограниченных количествах вырабатывается клетками коркового вещества надпочечников. Альдостерон отвечает за регуляцию водно-электролитного баланса в организме. Если его уровень в крови увеличивается, в организме задерживается натрий и вода, и одновременно с этим усиливаются потери калия. У человека возникают различные негативные проявления.
Причины и виды гиперальдостеронизма
По механизму развития выделяют две формы заболевания: первичную и вторичную. Первичный гиперальдостеронизм вызван патологиями надпочечников. В эту группу относят альдостерон-продуцирующие опухоли (синдром Конна), гиперплазию коры надпочечников, генетически обусловленные нарушения синтеза гормона. Вторичный гиперальдостеронизм возникает как осложнения ряда болезней печени, почек, сердечно-сосудистой системы.


Псевдогиперальдостеронизм
При этом заболевании у человека присутствуют все классические признаки гиперальдостеронизма и характерные изменения уровня натрия в крови, однако выработка альдостерона остается на прежнем уровне. Патология может возникать при некоторых врожденных патологиях, синдроме Кушинга, опухолях надпочечников. Провоцировать развитие гиперальдостеронизма могут нарушения обмена веществ, а также чрезмерное потребление лакрицы.
Первичный гиперальдостеронизм
Заболевание проявляется типичной клиникой артериальной гипертензии: головными болями, мельканием мушек перед глазами, болями в сердце, одышкой. Многие пациенты жалуются на мышечную слабость, быструю утомляемость, чувство ползания мурашек по телу и другие неприятные ощущения. Вследствие дефицита калия возникают тяжелые поражения миокарда, калиепеническая нефропатия, нефрогенный несахарный диабет.

Вторичный гиперальдостеронизм
Такая форма заболевания чаще всего протекает в виде устойчивой к лечению артериальной гипертензии. Постепенно гипертония приводит к поражению сосудов почек, глазного яблока. В отличие от первичного гиперальдостеронизма, у пациентов зачастую возникают отеки нижних конечностей. Поскольку уровень калия в большинстве случаев остается в норме, мышечные симптомы при вторичной форме болезни отсутствуют.


Консультация врача
Поскольку гиперальдостеронизм проявляется артериальной гипертензией, зачастую первичное обследование проводит кардиолог. Для выяснения первопричины проблем с давлением и определения гормонального фона пациента направляют на консультацию к эндокринологу. Сбор анамнеза и физикальный осмотр позволяют поставить предварительный диагноз, после чего обязательно проводится расширенное обследование.

Диагностика гиперальдостеронизма
● определение уровня альдостерона и ренина в крови и моче
● биохимический анализ крови с определением количества электролитов
● фармакологические тесты со спиронолактоном и гипотиазидом для дифференциальной диагностики первичной и вторичной формы болезни
● инструментальные методы визуализации надпочечников: УЗИ, КТ, МРТ, сцинтиграфия
● исследование сердечно-сосудистой системы: УЗИ сердца, ЭКГ
Лечение гиперальдостеронизма
Медикаментозная терапия болезни включает калийсберегающие мочегонные средства, глюкокортикоиды, гипотензивные препараты. Пациенту рекомендуют ограничить потребление соли, добавить в меню продукты с высоким содержанием калия. При опухолях надпочечников единственным радикальным методом лечения является операция. После удаления новообразования у большинства пациентов удается нормализовать артериальное давление.

Записаться к врачу
Врачи ID-Clinic проводят консультации в онлайн-формате и ведут прием в клинике. Для записи на удобную дату и время оставьте заявку в форме обратной связи на странице.
Стоимость услуг клиники
Прием (осмотр, консультация) врача-кардиолога, первичный
Суточное мониторирование артериального давления (СМАД)
Прием (осмотр, консультация) врача-эндокринолога к.м.н. первичный
Ультразвуковое исследование надпочечников
Online консультация врача-кардиолога
Online консультация врача-эндокринолога
Альдостерон (Aldosterone)
Ренин (прямой тест)**




Главный врач клиники,
Терапевт,
Кардиолог,
Врач функциональной диагностики,
Врач высшей категории,
Кандидат медицинских наук















































Скидка по картам других клиник

Комплексная вакцинация перед путешествием или командировкой за один день
Флю-М Тетра со скидкой 50%
Вианвак от брюшного тифа со скидкой 40%

УЗИ всего организма для мужчин
Комплекс УЗИ “Женское здоровье”
Гликированный гемоглобин бесплатно
ФЛЮ-М со скидкой 50%

УЗИ всего организма для женщин
Липидограмма бесплатно

Истории и отзывы наших пациентов

Приём прошёл вовремя и быстро. Доктор выявила все проблемы, назначила мне лечение и сдачу анализов. Она приветливый, доброжелательный и профессиональный врач.

Спасибо за понимание) записалась в тот же день,когда и позвонила) нужно было срочно. Угостили кофе. (благодарю)! Очень вежливый персонал. Помогли даже зарядить телефон))) в других клиниках на сегодня было все забито. Жду врача)

Корнеевой Татьяне Сергеевне очень благодарна за профессиональный и тёплый приём при осмотре перед вакцинацией. Врач была внимательна и дружелюбна. Отвела все страхи и вселила уверенность и безопасность моей прививки. Большое спасибо и девушкам на ресепшн! Милые внимательные заботливые. Спасибо большое всем! Очень советую данную клинику. Татьяна

Это, пожалуй, самое лучшее платное лечебное учреждение, где я когда-либо была) Была в очень дорогих и известных, и Эйч-Клиник реально топ. Понравилось абсолютно все. Подход, в том числе и к проблемным конфликтным клиентам типа меня, персонал подобран идеально, здесь все только ради вас, причем нет никаких натянутых лживых улыбок и прочего. Люди реально и от души помогают. Врач – инфекционист Базюк, врач по призванию. Даже медбрат (темненький с тату) сделал с большой отдачей прививку (чувствую такие вещи) . Я очень благодарна вам всем. Клиника чистая, сервис на 5+, есть зарядка, можно попросить второй кофе с двойными сливками, есть даже презервативы в вазе (взяла в подарок школьникам)

До обращения к Наталье Олеговне за спиной уже был год безрезультатного лечения в районной поликлинике и в нефрологическом/урологическом отделении одной из областных больниц. Воспаление – лечение антибиотиками – восстановление. А потом всё по новому кругу. Охватывало отчаяние, но, к счастью, попала к ней на приём. Доктор очень внимательный. Изучает все выписки и старые результаты анализов, задаёт много вопросов, которые, касаются всего здоровья и всех принимаемых лекарств (хотя они от диабета и щитовидки). Объясняет назначаемые процедуры, исследования и лекарства. Умеет выслушать, объяснить и настроить на правильное лечение и на выздоровление. Да, готова оперативно, по электронке получать и отслеживать все мои новые результаты анализов (а их у меня не мало – и с каждым анализом не поедешь). Мою проблему она смогла решить: уже год без обострений. Большое спасибо Вам, дорогой доктор!

Сдала тест на наличие антител к COVID-19 , после лечения в стационаре. Быстро, удобно, результат через три дня пришлют на электронную почту. Спасибо огромное за медиков! спасибо огромное, это было очень здорово.

Оказались в клинике впервые, необходимо было сдать срочно пцр-тест. Быстро, качественно, персонал очень внимательный и вежливый. Рекомендую к посещению.

Огромное спасибо за профессионализм и оперативность оказания услуг. Очень отзывчивые и внимательные администраторы.

Обратились к Николаю Ивановичу полгода назад. Он очень тщательно и с пониманием отнёсся к нам. После разговора мы осознали нашу проблему и решили наблюдаться у доктора. Объяснил все нюансы нашего диагноза и начал лечение. Дочь стала меняться буквально с первого приема. Перестала употреблять, и уже пол года не замечена. Стала исправлять учебу в школе и поменяла круг друзей. После каждого приема приходит с новыми, правильными мыслями и реализует их. Лечение назначено грамотно. Были страхи побочных явлений от препаратов, но их не оказалось, за это особое спасибо, что учли наше пожелание и страхи. Спасибо Николаю Ивановичу!

Внимательный и вежливый, опытный доктор. Заключение могут отдать в руки, а могут прислать на электронную почту, что удобно.
Так внимательно еще никто не делал мне УЗИ. Объяснил все, что смотрит и что видит, какие размеры органов у меня и какие в норме, не сидел с отстраненным видом, а все комментировал по ходу обследования и сразу объяснял, норма или нет. Теперь УЗИ буду делать только у него. Он, оказывается, много лет работал хирургом, что дает о себе знать по его подробным объяснениям и рекомендациям.


