Стрессовые переломы
Мы проводим восстановление после стрессовых переломов в Москве по адресу Люсиновская улица, 36, стр. 2 (метро Добрынинская / Серпуховская ). Стоимость одного 60-минутного сеанса с реабилитологом составляет 2 490 руб. * и включает в себя проведение физиотерапевтических процедур, мануальной терапии, массажа и выполнение комплекса упражнений под присмотром специалиста.
Как проходит реабилитация после стрессовых переломов?
- После проведения консультации и обследования реабилитолог составит программу восстановления с учетом всех индивидуальных особенностей пациента.
- Сеансы проводятся 2-3 раза в неделю, п родолжительность сеанса составляет 60 минут.
- В перерывах между сеансами пациенту назначаются упражнения, которые необходимо выполнять самостоятельно в домашних условиях для повышения эффективности процесса восстановления.
- После окончания курса реабилитации специалист определит индивидуальные меры профилактики, чтобы избежать возможного рецидива в будущем.
При отсутствии возможности пройти курс реабилитации под присмотром специалиста возможно составление программы восстановления для самостоятельного выполнения или проведение онлайн-занятий с реабилитогом по видеосвязи .
* цена действительна при условии покупки абонемента на 12 сеансов.
КОНТАКТНАЯ ИНФОРМАЦИЯ
Телефон: +7 (495) 128-21-29
E-mail: info@physiotherapist.ru
Instagram Telegram WhatsApp
г. Москва, Люсиновская улица, 36, стр. 2
метро Добрынинская / Серпуховская
ежедневно 10:00-22:00
Стрессовые переломы представляют собой целый спектр травм — от периостита, вызванного воспалением надкостницы, до полного стрессового перелома, включающего полный кортикальный разрыв.
Это относительно распространенная травма у спортсменов, возникающая в результате перенапряжения, вызванного повторяющейся субмаксимальной нагрузкой на кость в течение долгого времени. Стрессовые переломы часто встречаются у спортсменов, занимающихся бегом и прыжками, и связаны с увеличением объема или интенсивности тренировочной нагрузки. Чаще всего травмируются нижние конечности, характер травмы зависит от вида спорта. Стрессовые травмы верхних конечностей (обычно локтевой кости) встречаются гораздо реже и также являются результатом чрезмерной нагрузки и усталости [1].
Эти травмы определяются следующим образом [2]:
- Стрессовые переломы: атравматический частичный или неполный перелом. Он может включать как усталостные, так и патологические переломы (стрессовые переломы, развившиеся при нормальной или физиологической нагрузке).
- Усталостные переломы: перелом, вызванный повторяющимися усилиями, приводящими к чрезмерной нагрузке на нормальную в остальном кость (пример: большой объем физической нагрузки).
- Переломы, развившиеся при нормальной или физиологической нагрузке: перелом кости с патологией в результате применения нормальной силы (примеры: остеомаляция, остеопороз ). Утрата костных трабекул снижает эластическое сопротивление кости [3].
Эта статья посвящена усталостным переломам, которые часто называют стрессовыми переломами.
Патофизиология
Здоровая кость находится в постоянном гомеостазе, сохраняя баланс между образованием и восстановлением микротрещин. Существуют три стадии усталостного разрушения кости: образование трещины, распространение трещины и полный перелом. Трещины обычно образуются в местах концентрации напряжения во время нагрузки на кость. Распространение трещины происходит, если нагрузки продолжаются с частотой или интенсивностью выше того уровня, при котором может быть сформирована новая кость и устранены микротрещины. Продолжающаяся нагрузка создает возможность для соединения множественных трещин таким образом, что они становятся клинически симптоматическими стрессовыми переломами. Если эпизоды нагрузки не изменяются или восстановительный ответ не увеличивается, стрессовое разрушение может продолжаться до тех пор, пока не произойдет разрушение структуры или полный перелом [5].
Причины возникновения
Стрессовый перелом — это частичный или полный перелом кости в результате субмаксимальной нагрузки. Обычно субмаксимальные усилия не приводят к перелому, но при повторяющейся нагрузке и недостаточном времени для заживления и восстановления стрессовые переломы возможны. До сих пор неизвестно, является ли причиной перелома сократительное мышечное усилие, действующее на кость, или повышенная усталость опорных структур; вполне вероятно, что и то, и другое.
- До 20% всех клинических спортивных травм могут быть отнесены к стрессовым травмам [1].
- Стрессовым переломам больше подвержены опорные конечности, чем неопорные. Наиболее часто встречаются стрессовые переломы большеберцовой кости, плюсневой кости и малоберцовой кости. Медиальный большеберцовый стресс-синдром, также известный как расколотая голень, является наиболее распространенной формой ранней стадии стрессовой травмы. Этот диагноз отражает спектр боли в медиальной части большеберцовой кости при ранних проявлениях, до формирования стрессового перелома.
- Местонахождение стрессовых травм зависит от вида спорта. В верхней конечности чаще всего поражается локтевая кость [1]. У женщин стрессовые переломы случаются чаще, чем у мужчин, в большинстве случаев в предсезонном периоде, преимущественно в стопе и голени [6]:
- Среди легкоатлетов наиболее распространены переломы ладьевидной кости, большеберцовой кости и плюсневых костей.
- Среди бегунов на длинные дистанции наиболее распространены переломы большеберцовой и малоберцовой костей.
- Среди танцоров чаще других поражаются плюсневые кости.
- Среди солдат местом стрессового перелома чаще всего является пяточная кость и плюсневые кости.
К внутренним факторам риска возникновения стрессовых переломов могут относиться [2]:
- Низкая плотность костей
- Пол: женский > мужской
- История стрессового перелома в прошлом
- Гормональный статус: поздняя менархе (>15 лет), олиго- или аменорея
- Индекс массы тела
- Энергетический дисбаланс и / или расстройство пищевого поведения
- Системные заболевания, влияющие на метаболический и / или пищевой статус, например, дисфункция щитовидной железы.
Клиническая картина
Симптомы стрессовых переломов могут быть самыми разными, но наиболее распространенная жалоба — боль при физической активности, которая стихает при отдыхе. Кроме того, отмечается боль, которая постепенно усиливается, если действия, повлекшие травму, продолжаются. Также возможен отек и повышенная чувствительность в пораженной области.
Дифференциальная диагностика
Стрессовые переломы следует подозревать у пациентов, которые испытывают болезненные ощущения или у которых наблюдается отек после недавнего увеличения физической активности или повторной физической активности с ограниченным периодом отдыхом. Дифференциальный диагноз варьируется в зависимости от местонахождения перелома и обычно включает [7]:
- тендинопатию;
- компартмент-синдром;
- синдром ущемления нерва или артерии;
- синдром расколотой голени.
Диагностические процедуры
Рентгенограмма костей в течение многих лет считалась золотым стандартом для оценки стрессовых травм. Несмотря на то, что её в последнее время вытесняет магнитно-резонансная томография (МРТ), она по-прежнему широко используется во многих случаях [5].
Рентгенография — две трети первоначальных рентгенограмм показывают норму на ранней стадии стрессового перелома. В половине случаев перелом, в конечном итоге, подтверждается, когда начинается заживление (специфично, но не точно). Даже после того, как началось заживление, рентгенологические результаты могут быть скрытыми и их легко упустить из виду [5].
МРТ — эффективный диагностический метод для пациентов с сильными клиническими проявлениями стрессового перелома при нормальных исходных рентгенограммах.
Компьютерная томография (КТ) дает четкое изображение кости, что полезно при затруднениях с диагностированием стрессовой травмы, например, в случае стрессовых переломов ладьевидной кости предплюсны, а также линейных стрессовых переломов большеберцовой кости [5].
Физикальное обследование
Пациенты сообщат [1]:
- Анамнез постепенно нарастающей боли без какой-либо конкретной травмы.
- Часто в анамнезе оказывается значительный объем конкретного упражнения, например, бега, увеличение интенсивности или объема тренировки или изменение поверхности, на которой проходят тренировки.
- Первоначально симптомы нарастают только во время тренировок, но могут прогрессировать, приводя к болям в повседневной жизни. Симптомы часто ослабевают после прекращения физической активности.
- Очаговая болезненность в области подозрения на стрессовую травму.
- Возможен отек мягких тканей. Болезненность мягких тканей может указывать на травму мышц, раннюю реакцию на стресс или другую причину боли, тогда как болезненность костей с большей вероятностью указывает на стрессовый перелом.
- Некоторые области стрессовых травм могут быть более малозаметными или трудными для исследования, например, таз и крестец, что требует от клинициста более обоснованного подозрения при опоре только на анамнез.
- «Прыжковый тест на одной ноге» можно использовать, чтобы провести различие между медиальным большеберцовым стресс-синдромом и стрессовыми переломами большеберцовой кости. Пациенты со стресс-синдромом могут переносить многократные прыжки, тогда как при стрессовых переломах прыгать без боли невозможно. Следует отметить, что обычно пациент замечает боль при приземлении.
Физическая терапия / Реабилитация
Корректное лечение предполагает индивидуальный подход к каждому пациенту. В большинстве случаев начальный этап лечения включает период покоя для заживления стрессового перелома, возможно, с использованием костылей или в умеренных и тяжелых случаях — разгрузочных ботинок, чтобы уменьшить нагрузку на кость. На ранних стадиях лечение включает обезболивание, изменение опорной нагрузки на ногу и изменение вида физической активности, включая прекращение провоцирующих нарушения действий. Если пациент не может передвигаться без боли, ему показана временная иммобилизация. Заменить активность можно, например, занявшись плаванием, ездой на велосипеде и эллиптическими упражнениями для поддержания силы и физической формы. После безболезненного периода покоя в течение нескольких последующих недель идет постепенное возвращение к физической активности, включая продолжение физиотерапевтического лечения.
Реабилитация, укрепление мышц и постепенное возвращение к физической активности чрезвычайно важны для предотвращения рецидивов или снижения их вероятности. Исключительно важно разработать программу тренировок, которая позволит пациенту безопасно и полноценно вернуться к своей деятельности или спорту.
Необходимо контролировать симптомы пациента и отслеживать его возвращение к физической активности, которое должно проходить безболезненно. Боль не должна усиливаться во время или после прекращения упражнений.
Если симптомы возвращаются, может потребоваться изменение физической активности (уменьшение нагрузки, объема и / или интенсивности, или применение безударного режима) и дальнейшее обследование для поиска другой причины боли [2].
Повышение осведомленности и изменение / оптимизация факторов риска являются ключевыми в профилактике стрессовых переломов, например:
- Правильно подобранная обувь для определённого вида упражнений.
- Постепенное повышение нагрузки при переходе к новой программе упражнений.
- Ходьба / разминка перед бегом
- Растяжка + укрепление мышц
- Правильная заминка после тренировки
Тактика лечения в зависимости от вида стрессового перелома
Что касается конкретных видов стрессовых переломов, лечение может быть разным [1]:
Ребро: стрессовые травмы ребер лечат безоперационно — полным покоем, обезболиванием и прекращением деятельности, приведшей к травме. Также может быть полезно устранить ошибки в тренировочном процессе и биомеханические нарушения.
Таз: стрессовые травмы таза лечат консервативно — покоем, использованием костылей (при необходимости) и постепенным возвращением в спорт.
Диафиз бедренной кости: большинство стрессовых травм диафиза бедренной кости можно лечить консервативно, используя покой, изменение физической активности и снижение опоры на ногу. Если у пациента низкая минеральная плотность кости, ему больше 60 лет или у него несращение перелома или вывих, показано открытое вправление и внутрикостная фиксация с интрамедуллярным стержнем.
Надколенник: стрессовые травмы надколенника можно лечить консервативно путём иммобилизации и постепенного возвращения к физической активности.
Большеберцовая кость: большинство стрессовым травм диафиза большеберцовой кости поддаются консервативному лечению. К нему относится ограничение физической активности и снижение опоры на ногу. Если присутствует «пугающая черная линия» и нарушение переднего кортикального слоя, тогда может быть показано открытое вправление и внутрикостная фиксация с интрамедуллярным стержнем или фиксация концов отломков большеберцовой кости пластиной. Это зависит от продолжительности консервативного лечения, рода деятельности пациента и вида спорта, которым он занимается. Стрессовые переломы медиальной части плато большеберцовой кости можно лечить консервативно. Стрессовые переломы медиальной лодыжки обычно поддаются консервативному лечению, но это следует обсудить с хирургом-ортопедом.
Малоберцовая кость: стрессовые травмы малоберцовой кости можно лечить консервативно, применяя покой, иммобилизацию, изменение физической активности и постепенное возвращение в спорт.
Предплюсна: стрессовые травмы пяточной кости успешно поддаются консервативному лечению с быстрым заживлением и возвращением к физической активности. При стрессовых травмах ладьевидной кости существует высокий риск несращения. Их можно лечить консервативно, в том числе ограничением опоры на ногу на срок до 12 недель с тщательным контролем динамики перед возвращением в спорт, или, в случае полного перелома, обычно выполняется открытое вправление с внутрикостной фиксацией винтовыми зажимами. Стрессовые травмы медиальной клиновидной кости и некоторые стрессовые травмы таранной кости также можно лечить консервативно.
Плюсна: большинство переломов плюсневых костей можно лечить консервативно, включая использование плюсневых подушечек по мере необходимости. Лечение переломов у основания второй плюсневой кости у танцоров требуют ограничения опоры на ногу. Стрессовые переломы пятой плюсневой кости имеют высокий риск несращения и требуют ограничения опоры на ногу с иммобилизацией и тщательным наблюдением за динамикой, поскольку может потребоваться хирургическое вмешательство. Стрессовые переломы сесамовидных костей требуют ограничения физической активности, вызвавшей перелом, иммобилизации и разгрузки сесамовидных костей.
Подводим итог
Стрессовые травмы — это распространенные травмы, связанные с перетренировкой и недостаточным временем для восстановления. Большинство стрессовых травм показывают положительную динамику после отдыха, обезболивания, изменения вида физической активности, перекрестных тренировок и постепенного возвращения к спорту.
Многие стрессовые травмы с низким уровнем риска можно лечить без оперативного вмешательства с постепенным возвращением в спорт.
Определённые стрессовые травмы с высоким уровнем риска требуют хирургической операции. Некоторые стрессовые травмы могут потребовать хирургического вмешательства, если консервативные меры не помогают [1].
Стресс-переломы (усталостные переломы) тазовых и бедренных костей

Усталостные переломы или стресс-переломы тазовых и бедренных костей возникают как результат перегрузки кости, а не удара или травмы. Перегрузка кости по сути означает многократную длительную повторяющуюся микротравматизацию. Как правило, стресс-переломы возникают у женщин-спортсменов, но могут возникать и просто у активных молодых людей.
К усталостным переломам или стресс переломам предрасполагают несколько факторов, которые можно разделить на внешние и внутренние: к внешним относятся обувь, покрытие игрового поля или легкоатлетических дорожек и интенсивность нагрузки, а к внутренним — остеопения (снижение прочности костной ткани) и различные нарушения нормальной анатомии скелета, например врожденная варусная (отклонение внутрь) деформация шейки бедренной кости. Все эти факторы нужно учитывать для профилактики усталостных переломов. Так, бегунам на длинные дистанции лучше носить обувь на мягкой, упругой подошве и бегать по не слишком жесткой поверхности. Кроме того, постепенное, а не внезапное повышение нагрузки во время тренировки снижает вероятность любых усталостных переломов.
На внутренние предрасполагающие факторы повлиять сложнее. Анатомические дефекты можно исправить с помощью ортопедических приспособлений. Остеопения чаще встречается у женщин-спортсменок и входит в так называемую триаду спортсменок (включающую помимо остеопении расстройство пищевого поведения и аменорею). Она требует более активного вмешательства врача и назначения лекарственных препаратов и специальной диеты.
В области тазобедренного сустава бывают усталостные переломы шейки бедренной кости, крестца, ветви лобковой кости, седалищной кости, вертлужной впадины и головки бедренной кости.
Усталостные переломы сильно отличаются от традиционных травматических переломов. Например, перелом шейки бедра диагностируется и лечится совершенно по-другому, поэтому сейчас мы не будем останавливаться на этом вопросе.
Диагноз
В зависимости от расположения усталостного перелома больные жалуются на боль в пояснице, ягодицах, паху, бедре и даже в колене. Сначала она появляется после физической нагрузки, тренировок, а затем начинает возникать во время физической нагрузки и даже во время простого стояния и ходьбы. Пациенты никаких явных травм, непосредственно предшествовавших появлению боли, не припоминают.
Осмотр не слишком информативен. Больные часто щадят больную ногу при ходьбе. При переломах крестца и лобковой кости пальпация в области перелома болезненна; при переломах шейки бедренной кости точку наибольшей болезненности найти не удается. При переломах шейки бедренной кости объем движений в тазобедренном суставе (особенно объем внутреннего вращения) бывает снижен из-за боли. При переломах крестца бывает положительной проба Патрика (больной, лежа на спине, кладет стопу одной ноги на колено другой, а врач прижимает колено согнутой ноги к кушетке, что сопровождается болью в пояснице или ягодицах). При переломах лобковой кости может возникать боль во время сжатия таза.
Для подтверждения или исключения остеопении спортсменкам проводят биохимическое исследование крови и мочи.
Стресс-переломы бывают неполными (краевыми) и полными, проходящими через всю толщу кости. Изменения на рентгенограммах (склероз, просветления, кортикальная гипертрофия) могут не появляться долго, иногда до месяца. К сожалению, рентгенограмма часто позволяет увидеть только полные переломы, но при хорошем качестве снимков этот метод исследования позволяет заподозрить краевой стресс-перелом.

Рентгенограмма полного стресс-перелома шейки бедренной кости
Для исследования седалищной кости необходимы рентгенограммы таза, как минимум, в прямой задней проекции и косой каудальной проекции («вход в таз»), а также рентгенограмма пояснично-крестцового отдела позвоночника в боковой проекции. Для исследования лобковой кости необходимы рентгенограммы таза в прямой задней проекции, косых каудальной («вход в таз») и краниальной («выход из таза») проекциях и задней косой проекции (по Judet). Для исследования шейки бедренной кости необходимы рентгенограмма таза в прямой задней проекции, рентгенограмма тазобедренного сустава в прямой задней проекции и рентгенограмма таза в задней двусторонней проекции при положении больного с согнутыми и разведенными на 45° ногами (в положении лягушки).
Большую ценность в диагностике усталостных переломов имеет компьютерная томография. На томограммах видны те же признаки усталостных переломов, что и на рентгенограммах: склероз, кортикальная гипертрофия и светлая линия перелома. При сцинтиграфии костей видны очаги накопления изотопа на месте усталостных переломов. Сцинтиграфия обладает высокой чувствительностью, но низкой специфичностью в отношении усталостных переломов — частота ложноположительных результатов достигает 30%.
Магнитно-резонансная томография в отличие от сцинтиграфии не только высокочувствительный, но и высокоспецифичный метод, позволяющий отличать усталостные переломы от физиологической реакции кости на высокую нагрузку.

Магнитно-резонансная томография, показывающая краевой стресс-перелом шейки бедренной кости
Диагностика усталостных переломов (стресс-переломов) очень важна, и этот диагноз должен стоять первым среди подозреваемых при боли в области тазобедренного сустава у молодых активных людей. Особенно опасны усталостные переломы шейки бедренной кости. Дело в том, что если пропустить усталостный перелом (стресс-перелом) шейки бедренной кости, то последствия могут быть самыми тяжелыми. Без надлежащего лечения краевой перелом способен перейти в полный перелом шейки бедренной кости, который гораздо труднее лечить и который может потребовать операции.
Кроме того, полный перелом шейки бедренной кости может срастаться замедленно или даже вообще не срастаться. Еще одно осложнение усталостного перелома шейки бедренной кости – остеонекроз (асептический или аваскулярный некроз головки бедренной кости), для лечения которых могут понадобиться серьезные операции: остеотомия бедренной кости или эндопротезирование тазобедренного сустава.
Лечение
Лечение усталостных переломов тазовых и бедренных костей, как правило, консервативное, т.е. безоперационное. Для разгрузки больной ноги можно на первых порах использовать костыли. Затем, по мере того как боль спадает, разрешают наступать на больную ногу, постепенно увеличивая нагрузку до появления боли. Ту же тактику применяют, если боль в костях вызвана не переломом, а простой перетруженностью; в этом случае выздоровление наступает быстрее.
Во время восстановительного периода полезны упражнения, укрепляющие мышцы ног, но в то же время избавляющие кости от необходимости выдерживать вес тела. К таким упражнениям относятся, например, плавание, аквааэробика, занятия на велотренажере.
Лечение усталостных переломов шейки бедренной кости зависит от их расположения. Нижние усталостные переломы по механизму своего возникновения — компрессионные; они редко прогрессируют до полного перелома и поэтому лечатся консервативно. Больную ногу разгружают, ориентируясь на жалобы. Если опора на ногу болезненна, пациента ставят на костыли на срок до полутора месяцев; затем, если опора на ногу больше не вызывает боли, запрет снимают и назначают физические упражнения. Повышать нагрузку надо крайне осторожно, ориентируясь на выраженность боли. При неэффективности длительного консервативного лечения показана операция.
Хирургическое лечение. Верхние усталостные переломы шейки бедренной кости чаще переходят в полный перелом со смещением костных отломков, поэтому считаются показанием к профилактической чрескожной фиксации (остеосинтезу) головки и шейки бедренной кости. Под контролем рентгеноскопии сквозь наружную поверхность бедренной кости в головку ввинчивают, параллельно друг другу, три полых винта, для максимальной стабильности располагая их по углам воображаемого равнобедренного треугольника.

Остеосинтез шейки бедренной кости тремя винтами при стресс-переломе
Прогноз после усталостных переломов хороший, за исключением только верхних усталостных переломов шейки бедренной кости, которые требуют серьезного хирургического лечения. Если лечение усталостного перелома шейки бедренной кости будет неадекватным, то возможны серьезные осложнения и восстановление далеко не всегда будет полным. На возвращение к спорту может уйти до 6 месяцев (при усталостных переломах шейки бедренной кости, при других переломах – меньше). Повторные рентгенография и сцинтиграфия костей помогают определить, достаточно ли зажил перелом для возобновления тренировок. По мере увеличения нагрузки на больную ногу рентгенографию повторяют, чтобы убедиться, что перелом не прогрессирует.
При написании статьи использовались материалы:
Bencardino JT et al: Magnetic resonance imaging of the hip: sports-related injuries. Top Magn Reson Imaging 2003; 14(2): 145.
Shin AY, Gillingham BL. “Fatigue Fractures of the Femoral Neck in Athletes” J. Am. Acad. Ortho. Surg., Nov 1997; 5: 293 – 302.
Маршевая стопа ( Болезнь Дойчлендера , Болезнь новобразцев , Маршевый перелом , Стрессовый перелом , Усталостный перелом )
Маршевая стопа – это патологическое изменение структуры плюсневых костей, возникающее вследствие чрезмерных нагрузок. Развивается у солдат, особенно – в начале службы, а также после усиленной строевой подготовки, маршей и кроссов. Может возникать у людей, чья профессия требует постоянного стояния на ногах, переноски тяжестей или продолжительной ходьбы. Предрасполагающими факторами являются плоскостопие и ношение неудобной тесной обуви. Проявляется болями в области стопы, иногда – резкими, нестерпимыми. Боли усиливаются при нагрузке и сопровождаются локальным отеком стопы. Диагноз подтверждается рентгенографически. Лечение консервативное, прогноз благоприятный.
МКБ-10
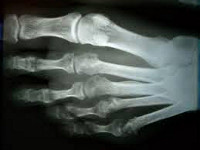
Общие сведения
Маршевая стопа (болезнь новобранцев, маршевый перелом, болезнь Дойчлендера) – заболевание, обусловленное патологической перестройкой плюсневых костей вследствие чрезмерной нагрузки. Может протекать остро или хронически, но чаще имеет первично-хроническое течение. Лечится консервативно, осуществляется специалистами в сфере травматологии и ортопедии, заканчивается полным выздоровлением.

Причины
Маршевая стопа наблюдается у солдат, спортсменов и людей, профессия которых связана с длительной ходьбой, стоянием или ношением тяжестей. Вероятность развития увеличивается при использовании неудобной обуви и плоскостопии. Согласно исследованиям, проводившимся в разных странах, к развитию маршевой стопы после интенсивной нагрузки более склонны люди с низким уровнем привычной физической активности. Полагают, что это обусловлено меньшей прочностью костей. Не случайно еще одной категорией таких больных сегодня все чаще становятся туристки – офисные работницы, которые в период отпуска активно «бегают» по туристическим достопримечательностям в неудобной обуви.
Патогенез
При болезни Дейчлендера изменения возникают в средней (диафизарной) части плюсневых костей. Патологическая перестройка костной ткани в данном случае обусловлена изменившимися механическими и статико-динамическими факторами. В процесс чаще всего вовлекается II плюсневая кость, реже – III, еще реже – IV и V. Подобное распределение обусловлено особенностями нагрузки на стопу при стоянии и ходьбе, поскольку в таких случаях больше «нагружаются» внутренние и средние отделы стопы. I плюсневая кость не поражается никогда. Вероятно, это связано с ее более высокой плотностью и прочностью.
Обычно страдает одна кость, хотя возможно как одновременное, так и последовательное поражение нескольких костей на одной или на обеих стопах. Установлено, что маршевая стопа является особым видом трансформации костной ткани, не связанной с опухолью или воспалением.
При этом взгляды специалистов на характер повреждений до сих пор разделяются. Одни полагают, что перестройка кости сопровождается неполным переломом или так называемым «микропереломом». Другие считают, что термин «маршевый перелом» следует считать устаревшим и не соответствующим действительности, поскольку имеет место лишь локальное рассасывание костной ткани, которая в последующем замещается нормальной костью без формирования костной мозоли.
Симптомы маршевой стопы
Выделяют две клинические формы заболевания: острую и первично-хроническую. Первая наблюдается реже, развивается на 2-4 сутки после значительного перенапряжения (например, длительного марш-броска). Вторая возникает исподволь, постепенно. Симптомы при ней выражены менее ярко. Острая травма при маршевой стопе в анамнезе отсутствует. Пациенты с данным диагнозом предъявляют жалобы на интенсивные, порой нестерпимые боли в средней части стопы.
Появляется хромота, походка становится неуверенной, больные стараются щадить поврежденную конечность. При осмотре определяется локальный отек над средним отделом плюсневой кости и более плотная припухлость в области поражения. Кожная чувствительность в этой области повышается. Гиперемия (покраснение кожи) отмечается достаточно редко и никогда не бывает выраженной. У пациентов также никогда не наблюдаются общие симптомы: нет ни повышения температуры тела, ни изменения биохимической или морфологической картины крови. Боли могут сохраняться в течение нескольких недель и даже месяцев. Средний срок заболевания – 3-4 месяца. Болезнь заканчивается полным выздоровлением.
Диагностика
Диагноз выставляется на основании опроса, осмотра и данных рентгенографии. Решающее значение при этом имеет картина, полученная в ходе рентгенологического исследования. При болезни Дейчлендера в области диафиза пораженной плюсневой кости (иногда – ближе к головке, иногда – к основанию, в зависимости от локализации наиболее функционально перегруженного участка) выявляется изменение структурного рисунка. Определяется косая или поперечная полоса просветления (зона просветления Лоозера) – область перестройки кости. Выглядит так, как будто плюсневая кость разделена да два фрагмента. Однако, в отличие от рентгенологической картины при переломе, смещения в данном случае не наблюдается.
В последующем вокруг пораженного отдела кости возникают периостальные разрастания. Вначале они тонкие и нежные, затем – плотные, похожие на веретенообразную костную мозоль. Позже зона просветления исчезает, наступает склерозирование. С течением времени периостальные наслоения рассасываются. При этом кость навсегда остается утолщенной и уплотненной. Определяющими признаками являются отсутствие острой травмы, типичная локализация повреждения, а также наличие зоны перестройки при отсутствии смещения фрагментов и сохранении правильной формы кости. Следует учитывать, что в течение первых нескольких дней или недель рентгенологические признаки заболевания могут отсутствовать. Поэтому при характерных симптомах иногда требуется выполнить несколько рентгенограмм с определенным временным интервалом.
Лечение маршевой стопы
Терапией занимаются травматологи. Лечение строго консервативное, оперативные вмешательства противопоказаны. При острой форме пациенту накладывают гипсовую лонгету и назначают постельный режим сроком на 7-10 дней. После стихания острых проявлений болезни, а также при первично-хронической форме заболевания назначают массаж и тепловые (парафиновые аппликации, ванны) и другие физиотерапевтические процедуры. В последующем больным рекомендуют использовать вкладные стельки и избегать длительной ходьбы.
Прогноз и профилактика
Прогноз благоприятный, при устранении нагрузок и адекватной консервативной терапии все симптомы исчезают в течение 3-4 месяцев. Профилактика заключается в подборе удобной обуви, выборе разумных физических нагрузок и тщательном медицинском наблюдении за солдатами-новобранцами.
2. Антология стрессовых переломов/ Янкин А.В., Краснояров Г.А., Маркевич П.С.//Бюллетень ВСНЦ СО РАМН – 2012 – №2
3. Клинико-рентгенологические проявления стрессовых пареломов(переломов напряжения)/ Жолдыбай Ж.Ж., Тулеутаева З.К., Ахметбаева А.Б., Нурумбетов К.М., Далиева Г.А., Касымбекова Г.Д.// Вестник КазНМУ – 2014 – №2
Стрессовые переломы стопы и голеностопного сустава

Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.
Стрессовый перелом представляет собой минимальное нарушение целостности кости или выраженное кровоизлияние в костной ткани. Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.

Стрессовые переломы обычно возникают при изменениях характера физических нагрузок – введении новых типов нагрузок, увеличение интенсивности тренировок или изменении бегового покрытия (беговая дорожка и естественный грунт). Кроме того, в условиях остеопороза или других состояний, сопровождающихся снижением качества костной ткани, стрессовые переломы могут возникать и при обычной физической активности.
Подвергающиеся постоянным нагрузкам кости стопы и нижней конечности наиболее подвержены стрессовым переломам, поскольку при любом виде физической активности – ходьбе, беге, прыжках – они поглощают значительную часть приходящейся на нижние конечности нагрузки.
Отказ на некоторый период времени от высокоинтенсивных тренировок является ключевым методом лечения стрессового перелома в области стопы и голеностопного сустава. Слишком раннее возвращение к тренировкам может не только замедлить процесс заживления, но и чревато развитием полноценного перелома кости, и если такое произойдет, то период заживления и последующей реабилитации существенно удлинится.
Наиболее часто подвержены стрессовому перелому 2-я и 3-я плюсневые кости стопы, которые тоньше (и нередко длинней) соседней 1-й плюсневой кости. Именно эта область стопы подвергается наибольшим нагрузкам при ходьбе и беге.
Также нередки стрессовые переломы пяточной кости, малоберцовой кости, таранной кости и ладьевидной кости.
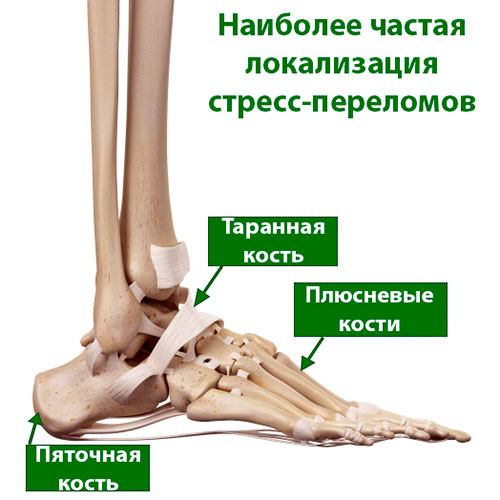
Наиболее частой локализацией стрессовых переломов являются плюсневые кости
Многие стрессовые переломы – это повреждения вследствие перегрузки. Они возникают постепенно на фоне повторяющихся физических нагрузок, приводящих к повреждению костной ткани на микроскопическом уровне. Действующие в таких случаях нагрузки недостаточны, чтобы вызвать «настоящий» (травматический) перелом. Стрессовые переломы вследствие перегрузки возникают тогда, когда эти самые перегрузки происходят так часто, что кости и поддерживающие их мышцы между тренировками не успевают восстановиться.
В костной ткани постоянно происходят процессы разрушения старой кости и замещение ее новой – это называется ремоделирование. При слишком интенсивных тренировках разрушение старой кости происходит достаточно быстро, а образование новой при этом запаздывает. В результате кость несколько теряет в прочности и становится уязвимой в отношении стрессового перелома.
Наиболее распространенной причиной стрессовых переломов является внезапное увеличение физических нагрузок. Оно может выражаться в том числе в учащении тренировок, увеличении их продолжительности или интенсивности.
Даже у далеких от спорта людей при внезапном увеличении физической активности может развиться стрессовый перелом. К примеру, если вы не привыкли к ежедневной ходьбе на большие расстояния, но вдруг, например, в отпуске начинаете много и часто ходить пешком (или ходить по неровной поверхности), у вас тоже может развиться стрессовый перелом.

Ношение нового типа обуви может уменьшить возможности ваших стоп поглощать приходящуюся на них нагрузку и также привести к стрессовому перелому.
На риск возникновения стрессовых переломов оказывают влияние и ряд других факторов – начиная от режима тренировок и заканчивая диетой.
Недостаточность костной ткани
Некоторые заболевания, характеризующиеся снижение плотности и прочности костной ткани, например, остеопороз, или длительный прием некоторых лекарственных препаратов могут сделать ваши кости уязвимыми к стрессовым переломам, которые могут возникать при самой обычной повседневной физической активности. Стрессовые переломы, например, чаще возникают в зимнее время года, когда количество витамина D в организме снижается.
Научные исследования свидетельствуют о том, что женщины-спортсменки чаще подвержены стрессовым переломам по сравнению с мужчинами. Это может быть отчасти связано со снижением плотности костной ткани на фоне состояния, которое специалисты называют «триадой женщины-спортсмена». Если девушка или молодая женщина начинает интенсивно тренироваться и соблюдать строгие ограничения в питании, у нее могут сформироваться три взаимосвязанных состояния: расстройство пищевого поведения, менструальная дисфункция и преждевременный остеопороз. По мере снижения у такой спортсменки объема костной массы шансы ее получить стрессовый перелом возрастают.
Плохая физическая подготовка
Одной из наиболее распространенных причин стрессовых переломов является слишком раннее и быстрое наращивание интенсивности тренировок. Чаще всего такое случается с начинающими спортсменами, однако может быть и у опытных атлетов. Например, бегуны в зимнее время года тренируются меньше и в начале нового сезона сразу возвращается к той же интенсивности тренировок, которой завершили предыдущий сезон, вместо того, чтобы наращивать интенсивность постепенно. В подобной ситуации, когда спортсмены не только быстро наращивают интенсивность тренировок, но и не обращают внимание на какие-либо связанные с этим дискомфортные ощущения, не давая возможности своем организму восстановиться, могут возникать стрессовые переломы.
Неправильная техника выполнения упражнений
Любые факторы, влияющие на механизмы поглощения стопой нагрузок, могут увеличивать риск развития стрессовых переломов. К примеру, если у вас имеется мозоль, деформация пальцев или тендинит, вы не можете нормально пользоваться стопой при ходьбе или беге, видоизменяя характер нагрузки из-за испытываемых болевых ощущений, что в свою очередь может приводить к перегрузке той или иной кости и ее стрессовому перелому.
Изменение покрытия тренировочной площадки
Изменение покрытия тренировочной или игровой площадки, например, переход с травяного теннисного корта на корт с жестким покрытием или переход с беговой дорожки на естественный грунт, также могут увеличить риск стрессового перелома.
Неправильная экипировка
Использование изношенной или стертой обуви, подошва которой утратила свои амортизационные свойства, может способствовать развитию стрессового перелома.
Наиболее распространенным симптомом стрессового перелома в области стопы и голеностопного сустава является боль. Боль обычно развивается постепенно и усиливается при физических нагрузках. Другими симптомами могут быть:
- Боль, уменьшающаяся в состоянии покоя
- Боль, возникающая и усиливающаяся при обычной повседневной активности
- Отек на тыле стопы или по наружной поверхности голеностопного сустава
- Болезненность при пальпации в области перелома
- Возможно кровоизлияние
Если вы подозреваете у себя стрессовый перелом, советуем вам как можно скорее обратиться к специалисту. Если вы оставите этот вопрос без внимания, могут быть определенные последствия, в частности стрессовый перелом может превратиться в полноценный перелом.
До визита к врачу можно соблюдать следующие простые рекомендации:
- Покой. Исключите нагрузки на стопу. Если по тем или иным причинам это невозможно, используйте обувь с хорошо поддерживающей стопу подошвой. Скажем, сандалии с толстой пробковой подошвой лучше, чем тонкие сланцы.
- Лед — для предотвращения развития отека лед следует приложить как можно раньше. Аппликации льда следует повторять в течение 20-30 минут 3-4 раза в день. Не следует прикладывать лед непосредственно к коже
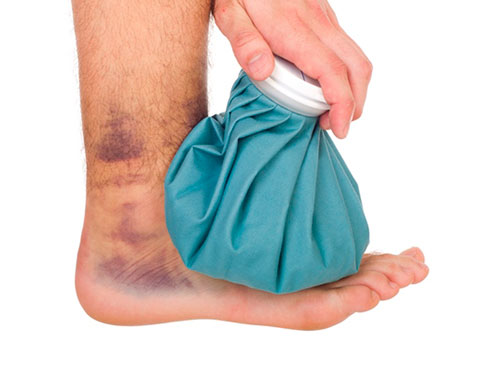
- Компрессионная повязка – с тем, чтобы предотвратить усиление отека, забинтуйте поврежденную часть тела мягкой слегка давящей повязкой
- Возвышенное положение — старайтесь как можно чаще держать стопу в возвышенном (выше уровня сердца) положении
Прием нестероидных противовоспалительных препаратов (НПВП), например, ибупрофена или напроксена, позволит уменьшить выраженность болевых ощущений и отека.
Физикальное обследование
Доктор обсудит с вами детали, касающиеся состояния вашего здоровья, вашей работы, уровня физической активности, пищевых предпочтений, принимаемых вам лекарственных препаратов. Необходимо, чтобы доктор знал о возможном наличии у вас факторов риска стрессовых переломов. Если раньше у вас уже случался стрессовый перелом, доктор может назначить полное медицинское обследование, направленное на исключение возможного недостатка в пище кальция или витамина D.
После обсуждения всех описанных моментов доктор осмотрит ваши стопу и голеностопный сустава. В ходе осмотра доктор выявить зоны локальной болезненности. Ключом к диагнозу стрессового перелома нередко становится боль при надавливании непосредственно на поврежденную кость. Эта боль обычно ограничена только поврежденной костью и не распространяется на стопу целиком.
Дополнительные методы исследования
Эти методы могут назначаться для подтверждения или исключения диагноза.
Рентгенография. Рентгенография обеспечивает визуализацию наиболее плотных анатомических образований, например, костей. Поскольку стрессовый перелом характеризуется минимальным нарушением целостности кости, на первичных рентгенограммах он зачастую не виден. Увидеть его можно будет только через несколько недель, когда он уже будет заживать. По истечении нескольких недель на рентгенограммах в области перелома будет видно «облачко», называемое костной мозолью. Во многих случаях здесь же становится видна и линия перелома.
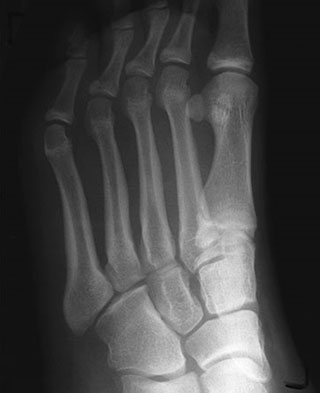
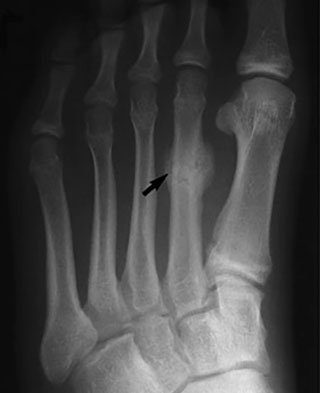
(Слева) На представленной рентгенограмме пациента, предъявляющего жалобы на боль в области 2 плюсневой кости, признаков стрессового перелома не видно. (Слева) Через 3 недели на рентгенограмме у этого же пациента отмечено формирование костной мозоли в области стрессового перелома.
Другие методы исследования. Если доктор подозревает у вас наличие стрессового перелома, однако на рентгенограмме его не видно, вам может быть назначена сцинтиграфия или магнитно-резонансная томография (МРТ).
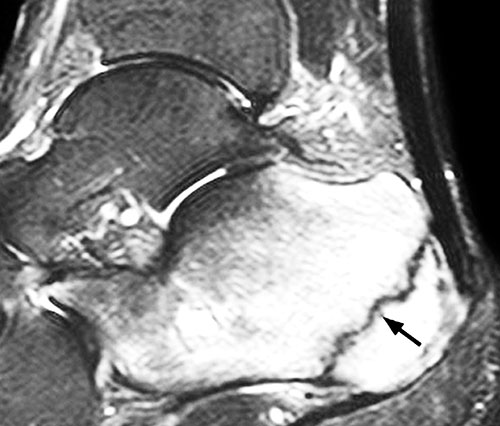
Сцинтиграфия отличается меньшей специфичностью по сравнению с МРТ в отношении локализации стрессового перелома, однако оба эти метода исследования обладают более высокой по сравнению с рентгенографией чувствительностью и позволяют обнаружить стрессовые переломы раньше.
В задачи лечения входят купирования болевого синдрома, обеспечение условий для заживления перелома и возвращение к полноценной физической активности. Соблюдение выданных вам рекомендацией позволит вам вернуться к повседневной жизни в максимально ранние сроки и предотвратит дальнейшее повреждение кости.
Характер назначаемого лечения варьирует в зависимости от локализации стрессового перелома и его тяжести. Большинство стрессовых переломов подлежат консервативному лечению.
Консервативное лечение
В дополнение к описанным выше мероприятиям и противовоспалительным препаратам доктор может рекомендовать вам использовать костыли с тем, чтобы исключить нагрузку на стопу до тех пор, пока не купируется болевой синдром. Другие рекомендации при консервативном лечении включают:
- Модификацию активности. Сроки заживления стрессового перелома обычно составляют от 6 до 8 недель. В течение этого периода вам необходимо переключиться на такие виды физической активности, которые не связаны с избыточными нагрузками на стопу. Примерами таких видов физической активности могут быть велосипед и плавание. Не следует начинать заниматься никакими видами физических упражнений, связанных с нагрузкой на поврежденную стопу, предварительно не посоветовавшись с лечащим врачом.
- Защитная обувь. С тем, чтобы уменьшить нагрузки, приходящиеся на поврежденную голень и стопу, доктор может порекомендовать вам использовать специализированную защитную обувь. Это может быть обувь с жесткой подошвой, сандалии на деревянной подошве или ортопедический ботинок-брейс.
- Иммобилизация. Стрессовые переломы 5-й плюсневой кости, ладьевидной и таранной костей заживают дольше обычного. На время их заживления с тем, чтобы разгрузить поврежденную конечность и создать необходимые для заживления условия, доктор может зафиксировать стопу и голеностопный сустав жесткой шиной.

Оперативное лечение
При некоторых стрессовых переломах для создания необходимых для их заживления условий может быть показано оперативное лечение. В большинство случаев это будет тот или иной способ внутренней фиксации костей. Это могут быть спицы, винты и/или пластины, с помощью которых костные фрагменты удерживают в необходимом положении до наступления их сращения.
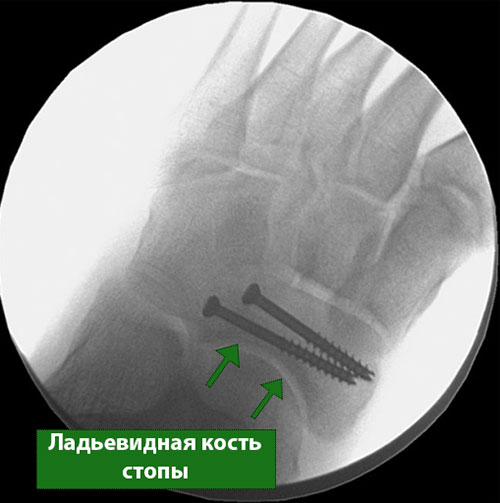
На представленной рентгенограмме среднего отдела стопы видны винты, введенные в ладьевидную кость для фиксации перелома на период его сращения.

В большинство случаев сроки заживления стрессовых переломов составляют 6-8 недель. В некоторых случаях они могут удлиняться. Вам, как действующему спортсмену, может быть нелегко заставить себя отправиться на скамейку запасных из-за, казалось бы, такой мелочи, однако слишком ранее возвращение к физическим нагрузкам может усугубить ваше состояние, привести к более тяжелому стрессовому перелому и еще более удлинить сроки заживления. Повторные повреждения могут стать источником хронических проблем и привести к тому, что перелом у вас уже никогда должным образом не заживет.
После того, как болевые ощущения полностью исчезнут, доктор назначит контрольную рентгенографию, которая должна подтвердить, что перелом полностью сросся. Также для оценки сращения костей, особенно если изначально перелом на рентгенограммах виден не был, может назначаться компьютерная томография.
По завершении консолидации перелома и при условии полного исчезновения болевых ощущений доктор разрешит вам постепенно вернуться к занятиям спортом. В ранней фазе реабилитационного процесса доктор может рекомендовать вам чередовать тренировочные дни с днями отдыха. Это позволит вашим костям приспособиться в новым для них условиям работы. По мере прогрессирования вашей физической формы вы сможете увеличивать частоту, продолжительность и интенсивность тренировок.
Соблюдение следующих рекомендаций позволит вам предотвратить развитие стрессовых переломов в будущем:
Стрессовые переломы голени и стопы
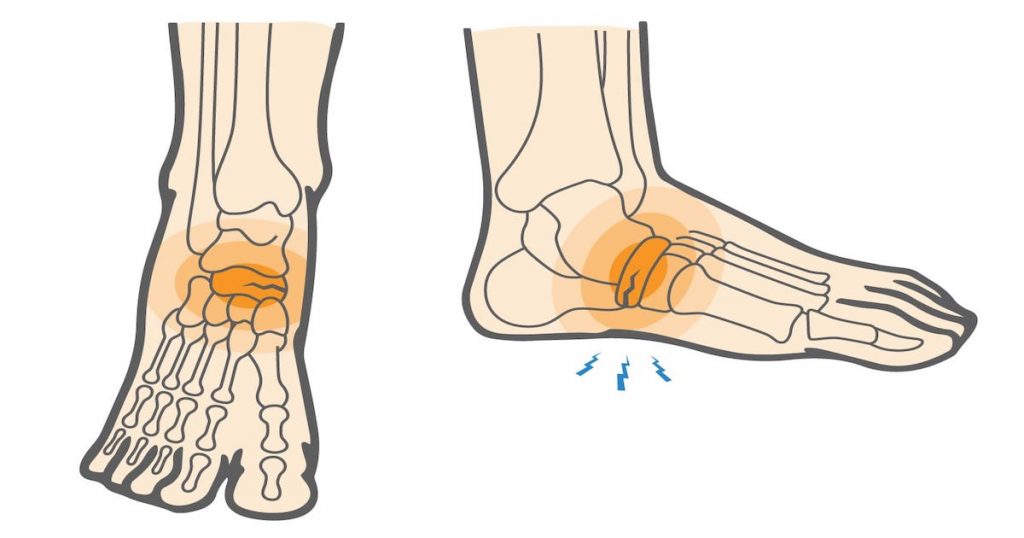
Стрессовые переломы происходят в костях, претерпевающих механическую усталость. Они являются следствием чрезмерных повторяющихся субмаксимальных нагрузок, которые создают дисбаланс между костной ресорбцией и формированием. Переломы обычно возникают в месте наибольшей нагрузки; это называют «образованием трещин». Если эту микроскопическую трещину невозможно вылечить и подвергать ее дальнейшим нагрузкам, микроповреждение увеличится, и трещина увеличивается в размерах. Такое увеличение может быть причиной перелома кости на макроскопическом уровне.
Эпидемиология / этиология
По оценкам, 15-20 % травматического перенапряжения – стрессовые переломы. Эти типы переломов связаны с физической активностью, предполагающей непрерывные нагрузки (например, бег или марширование). Около 50 % стрессовых переломов приходятся на большеберцовую кость; однако, стрессовый перелом может случиться в любом месте. Стопа (особенно вторая плюсневая кость) – другое распространенное место стрессовых переломов. Сообщается, что для женщин риск получения стрессового перелома выше в 1,5 – 12 раз, по сравнению с мужчинами.
Совсем скоро состоится семинар Георгия Темичева «Диагностика и терапия проблем нижних конечностей. Анализ ходьбы и бега». Узнать подробнее…
Стрессовые переломы могут возникать из-за множества факторов, включая уровень активности, прочность костей, прием противовоспалительных препаратов, радиацию, пищевой статус, остеопороз, гормональный дисбаланс, депривацию сна и коллагеновые аномалии. Повторное возникновение стрессовых переломов зависит от химического состава кости, прилежащих мест прикрепления мышц, сосудистой сети, системных факторов и режима спортивной активности. Другие возможные факторы риска включают в себя возраст, пол, обувь и режим тренировок. Среди спортсменок высокий уровень склонности к спортивной «триаде» (аменорея, пищевые расстройства и остеопороз), но выносливые спортсмены мужчины с нехарактерно низким уровнем сексуальных гормонов также имеют риск получения стрессового перелома.
С биомеханической точки зрения, стрессовые переломы могут быть следствием утомления мышц, из-за которого кость получает избыточную нагрузку. К тому же положение элементов нижних конечностей предположительно влияет на риск получения стрессовых переломов. Более того, ранние исследования показывали, что малая толщина большеберцовой кости, высокая степень внешнего вращения бедра, варусное положение голеностопа и плюсны, гиперпронация голеностопа, полая стопа и разница в длине ног могут увеличить риск стрессовых переломов среди спортсменов (данные для некоторых факторов неоднозначны).
Клиническое проявление
Клиническое проявление может варьироваться среди пациентов, вследствие этого необходимо получить полную историю болезни для определения вероятности стрессового перелома. Человек может описывать ухудшение симптомов со временем при наличии активности и не сообщать об особом характере развития травмы. Первоначально боль может появляться во время активности, но затем становится постоянной. Важно учитывать, что пациент может не упомянуть основную для физиотерапевта информацию об увеличении или изменении активности. У пациента в области локализации боли может быть незначительный отек и покраснение, очаговая или точечная болезненная чувствительность (предусматривается прикосновение одним пальцем), разница в длине ног и усиление боли при опоре на ногу, провоцирующее анталгическую походку. Тест камертоном вдоль болевой области должен вызвать сильные болезненные ощущения в случае перелома. Легкоатлеты, спортсмены и военнослужащие как правило страдают от стрессовых переломов. Риск для пациентов увеличивается, если между тренировками или соревнованиями отсутствует достаточный отдых. Молодые спортсменки (в пределах этой выборки), более предрасположены к стрессовым переломам из-за триады вредных для костной массы факторов.
Дифференциальный диагноз
Различные диагнозы варьируются в зависимости от местонахождения боли. Другие возможные диагнозы включают инфекцию, опухоль, синдром сдавливания, артрит, компрессионное поражение нерва, медиальный тибиальный стресс-синдром, и другие травмы мягких тканей.
Компартмент-синдром развивается из-за давления внутри мышечных футляров (отсеков) голени, разделённых фасциальными слоями. Давление в футлярах может быть результатом возникновения повышенной потребности в кислороде и, как следствие, усиленного притока крови к напряженной мышце. У пациентов могут возникать судороги в икрах, мышечное напряжение, сильная боль, свисающая стопа и парестезия стопы. Острый приступ синдрома сдавливания является неотложным состоянием, и операционная фасциотомия является основным вариантом лечения.
Медиальный тибиальный стресс-синдром (МТСС) или синдром расколотой голени предполагает периостит на стыке середины и дистальной трети медиальной поверхности большеберцовой кости. Этот синдром может быть результатом тягового напряжения камбаловидной мышцы, длинного сгибателя пальцев или глубокой фасции голени. Остеосцинтиграфия используется для диагностики этого синдрома и в случае его наличия показывает повышенное накопление радиофармпрепарата в длинных сегментах кости по сравнению с очагами, проявляющимися при стрессовых переломах. Во время обследования пациенты с МТСС могут испытывать слабую болезненность вдоль внутренней поверхности большеберцовой кости.
Если после первичной оценки есть подозрения на стрессовый перелом, терапевту следует направлять пациента на диагностику для подтверждения или опровержения диагноза. Рентгеновские снимки обычно используются для диагностики стрессовых переломов, несмотря на плохую чувствительность. Стрессовые переломы обычно не проявляются на рентгенограмме в течение 2 – 6 недель после травмы; когда они становятся видимыми, появляются в виде полос просветления и могут иметь кортикальное уплотнение. Остеосцинтиграфия является наилучшей диагностической визуализацией стрессовых переломов (переломы заметны во 2-3 день после травмы).
Обследование
При оценке состояния совершеннолетнего пациента со стрессовым переломом нижней конечности, важна полная история болезни.
Основные данные по истории болезни человека со стрессовым переломом:
- Боль при нагрузке на ногу.
- Недавнее увеличение активности (высокая интенсивность и/или высокая периодичность).
- Постепенная манифестация заболевания.
- Начинается с боли при напряжении, однако прогрессирует до боли в покое и по ночам.
Во время физического обследования специалист может выбрать соответствующий повреждению подход. Важный аспект обследования включает наблюдение за осанкой и биомеханикой, анализ походки, несоответствия длины ног, болезненности при пальпации и объем движений. У пациентов со стрессовыми переломами обычно наблюдаются болезненность при пальпации и отек в прилегающих мягких тканях. Согласно некоторым данным (Hatch и др., 2007), во время физического осмотра важно провести неврологическую проверку на чувствительность, состояние сосудов (наполнение капилляров и ЧСС нижних конечностей), осмотр кожи на предмет деформаций, отеков или синяков, и оценку объема движений для определения наличия разницы в интенсивности боли при движении.
Необходимо с особым вниманием отнестись к стрессовым переломам ладьевидной кости, одному из самых распространенных типов стрессовых переломов стопы. Фактором риска является особая конфигурация стопы (однако данный признак не всегда показателен). Повреждения появляются как у пациентов с плоскостопием и полой стопой, так и с нормально развитой стопой.
Лечение
Для стрессовых переломов голени и стопы существуют оперативные и неоперативные методы лечения. Оперативному вмешательству, используемому для лечения стрессовых переломов, способствуют несколько факторов. Один из факторов – местонахождение травмы (число кровеносных сосудов в определённой части тела влияет на заживление стрессовых переломов). По некоторым данным (Brockwell и др.), таранную кость, ладьевидную кость, медиальную лодыжку, сесамовидные кости большого пальца стопы и основание пятой плюсневой кости идентифицируют как зоны высокого риска, поэтому хирургическая операция рекомендуется к проведению в первую очередь. Для плюсны возможны консервативные методы лечения, поскольку она имеет хорошее кровоснабжение. Рекомендуется полное прекращение на 4-8 недель активности, вызвавшей стрессовый перелом. Возможность переноса веса на повреждённую конечность может быть установлена по степени боли пациента при концентрировании на ней нагрузки. С другой стороны, перелом медиальной лодыжки имеет высокую степень риска из-за вероятного прогрессирования до травматического перелома. Такие переломы могут быть вылечены открытой репозицией и операцией с внутрикостной фиксацией, быстрее приводящей к реабилитации, по сравнению с методом консервативной терапии (6 — 8 месяцев).
Профиль деятельности пациента является еще одним фактором, учитываемым в лечении стрессовых переломов. Иногда для высококвалифицированных спортсменов (входят в группу особого риска) операция считается оптимальным вариантом из-за уменьшенного временного промежутка до возвращения к нормальной активности. В систематическом обзоре (Torg и др., 2010) не нашли значительной разницы в результатах между оперативным и консервативным (отсутствие нагрузки на ногу, гипсование) методами лечения. Однако, другое исследование показывает разницу в среднем времени возвращения атлетов в спорт; при консервативной терапии реабилитация занимает 5,6 месяцев, а после оперативного вмешательства – 3,8 месяца. То же исследование свидетельствует о 86% успеха при лечении несмещенных стрессовых переломов гипсованием (отсутствие нагрузки на ногу в течение 6 — 8 недель). Также было отмечено (Torg и др., 2010), что консервативное лечение, исключающее некоторую степень нагрузки на ногу (нагрузка на ногу с отдыхом или ограничение активности) приводит к заживлению повреждений (первая линия лечения). Для хирургии также важно рассматривать тип стрессового перелома, если он смещенный, раздробленный или уже была предпринята неэффективная попытка консервативного лечения. Операция обычно заключается в открытом вправлении с внутрикостной фиксацией винтовыми зажимами и иногда включает костный имплантат.
Физическая терапия
Физиотерапевтический подход включает в себя информирование пациента и контроль изменения активности.
На начальной стадии терапии для заживления следует снизить патологическое напряжение на кость до нормального физиологического уровня. Это обычно представляет собой ослабление или отсутствие нагрузки на ногу в течение 1 — 2 месяцев, в зависимости от тяжести перелома. Водные упражнения, катание на велосипеде и тренировки верхней части тела позволят пораженной нижней конечности находится в покое, пока пациент поддерживает физическое здоровье. После исчезновения боли в пострадавшей области и с разрешения врача, следует возобновить нагрузку на кость, подвергающейся коррекции. При завершении периода отдыха следует предохранять кость для ее корректного заживления, но избегать мышечной атрофии и ухудшения физического состояния. Боль или дискомфорт являются направляющими факторами в определении подходящей активности и механической нагрузки; пациент может чередовать тренировки или выполнять иной тип физической активности для поддержания здоровья, сохраняя интенсивность ниже провоцирующей симптомы заболевания. Костыли или другие технические средства реабилитации могут быть предписаны для снижения нагрузки на ногу или для исправления хромоты. Следует оценить нижние конечности на правильность расположения их элементов, а также применить ортезы для минимизации биомеханических факторов риска. Период относительного отдыха и изменения активности чрезвычайно важен для заживления. Прогрессирующее укрепление мышц также может помочь пациенту благополучно вернуться к нормальной активности после заживления перелома и может быть ключевым фактором предупреждения рецидива.
Информирование пациента
Информирование поможет пациенту определить причину стрессового перелома и избежать его повторения. Бег – частая причина стрессового перелома; они обычно происходят при резкой смене тренировочного режима, например, увеличение беговой дистанции (уровень доказательности 2а). Продолжительность тренировок (круглогодичная) также связана с причинами переломов. Следовательно, для спортсменов важно оценить тренировочную программу и другие факторы (тип стопы и беговой поверхности). При исследовании повторных стрессовых переломов 60% пострадавших спортсменов были легкоатлетами; 40% из них имели полую стопу, по сравнению с 13% легкоатлетов без повреждений в контрольной группе. Поскольку на данный момент нет данных, которые связывали бы лечение синдрома полой стопы со снижением риска травмы, пациенту будет полезно просто знать тип его стопы и взаимосвязи повреждений с персональным контролем тренировок. Доказательства высокой степени достоверности, относящиеся к предупреждению травм в беге, имеются только для контролируемых в особых условиях тренировок с ограниченным общим километражом. Доказательства средней степени достоверности идентифицируют полую стопу как фактор риска, наименее достоверные доказательства идентифицируют как фактор риска разную длину ног. Биопротезирование способно уменьшить риск стрессового перелома, но исследования не показывают связь с конкретными анатомическими изменениями. Легкоатлеты могут также изменить длину шага и беговой темп для снижения риска стрессового перелома большеберцовой кости, уменьшая величину напряжения. Чем больше длина шага человека и выше скорость бега, тем больше величина напряжения на большеберцовую кость. Сокращение длины шага на 10% и сокращение скорости бега на 1 м/с, что приводит к увеличению числа шагов за милю, может помочь легкоатлетам уменьшить вероятность стрессового перелома большеберцовой кости. При информировании пациента следует сфокусироваться на ограничении излишней беговой дистанции и резких изменений в расписании тренировок. Установленная индивидуально программа тренировок рекомендована для помощи пациенту адаптироваться к нагрузкам при беге.
Заключение
Для предупреждения стрессовых переломов пациенту (не только легкоатлету) следует постепенно увеличивать частоту и интенсивность упражнений и избегать резкого увеличения тренировочных нагрузок, подавляющих костную способность восстанавливаться в ответ на нагрузку. Физиотерапевту следует оценить движения пациента внутри кинематической цепи для определения особых потребностей в изменении активности.
Клиническое заключение
Стрессовые переломы – результат избыточной нагрузки на кость при физической активности. Их появление возможно предупредить путем постепенного изменения упражнений и выполнения умеренных действий. Стрессовые переломы в общем случае лечатся отсутствием нагрузки на ногу и при относительном покое. Перспективные исследования смогут предоставить большую доказательность факторов, способных спровоцировать или предотвратить стрессовые переломы. Такие области исследования включают в себя минималистичную обувь, учет анатомии стопы и параметры тренировок.
Примечание о новых исследованиях
Последнее исследование было опубликовано относительно двух квалифицированных легкоатлетов, выбравших минималистичную обувь, что привело к развитию стрессового перелома плюсневой кости. Во время роста популярности минималистичной (или с имитацией босой стопы) обуви, это та тема, в которой необходимы дальнейшие исследования для определения потенциальных рисков и преимущества использования этого типа легкоатлетической обуви.
Усталостный (стрессовый) перелом: причины и лечение

Бег
Казалось бы, при неправильной технике бега или резком повышении нагрузки можно заработать целый букет травм: воспаление надкостницы, тендиниты, бурситы, растяжения. Почему тогда стресс-переломы так выделяются на фоне этих патологий?
Все дело в длительности восстановительного периода, трудностях диагностики и мнимом благополучии.
Если вовремя не обнаружить проблему, то травма усугубится, потребуется до полугода на полное восстановление. Однако, период мнимого благополучия (когда симптомов уже нет и хочется вернуться к тренировкам, но травма осталась) может сыграть злую шутку со спортсменом. Возобновление пробежек с прежнего уровня раньше положенного запустит весь процесс заново. Тогда на восстановление потребуется еще больше времени.
Механизм образования травмы
Процесс бега связан с 2-я видами нагрузки: ударной + толчковой (активной).
Ударная нагрузка = приземление на стопу. Она передается по кинетической цепи: стопа — голеностоп — голень — колено — бедро — тазобедренный сустав — таз — позвоночник. Частично удар “гасится” на уровне стопы за счет амортизации + частично нагрузка поглощается мышцами, задействованными в процессе бега. Однако, некоторые ситуации мешают “гасить” эту ударную нагрузку. Кости начинают травмироваться.
Стрессовый перелом — это усталостное разрушение кости из-за повторяющейся повышенной нагрузки. Травма относится к типу “overuse” — избыточного использования ткани.
Как такового перелома (нарушения внешней целостности кости) нет. Возникает внутренний “синяк, отек” кости, формируется нарушение структуры ткани.
Со временем, если не убрать нагрузку, кость продолжит разрушаться. Результат действительно может быть печальным — фактический перелом с длительным восстановительным периодом.
Какие факторы могут стать причиной усталостных переломов?
Причины возникновения стресс-переломов
Стресс-перелом — травма, характерная для спортсменов многих направлений: теннисистов, танцоров, футболистов.
Однако, согласно данным исследований Массачусетской Центральной Клиники — около 70% усталостных переломов получают бегуны.
Все факторы можно разделить на внешние + внутренне:
Скачайте тренировочные планы для подготовки к марафону и полумарафону.
Начните подготовку прямо сейчас !
Внешние факторы:
- Смена трассы. Например, переход на более твердую поверхность с сохранением прежней интенсивности (бетон, плитка, асфальт).
Или изменение типа трассы: например, начало занятий на стадионе с частыми резкими поворотами в прежнем темпе.
- Повышение объема тренировок: мышцы не успевают восстанавливаться в период между пробежками. Поэтому во время бега они уже не могут поглощать ударную нагрузку. Весь удар принимают на себя кости. Объем тренировок можно увеличивать не более, чем на 10%/неделю;
- То же самое происходит при резком повышении интенсивности тренировок: мышцы не успевают адаптироваться и “сбрасывают” нагрузку на кости;
- Смена обуви/ длительные занятия в неудобной обуви. Это могут быть кроссовки с низком амортизацией, без коррекции анатомических особенностей стопы, неподходящего размера, неправильно зашнурованные. Чтобы амортизирующая прослойка не стиралась, обувь желательно менять каждые 800 км;
- Смена плана занятий: включение большого количества скоростных тренировок вместо медленного бега. Длительный бег несколько раз/нед без соответствующей физической подготовки;
- Диспропорциональное развитие разных групп мышц. Такое состояние может возникать у спортсменов, которые выполняют силовые тренировки на одни группы мышц, забывая о других. Такой дисбаланс будет вызывать перегруз костей. В результате образуется трещина.
Внутренние факторы:
- Усталостный перелом может быть следствием анатомических особенностей строения скелета. Наличие варусной/вальгусной деформации ног, искривлений позвоночника, плоскостопия/полой стопы — все это способствует неправильному распределению нагрузки. Каждый элемент кинетической цепи влияет на остальные;
- Неправильное питание (недостаток кальция) + недостаток витамина Д. Это особенно актуально для зимнего периода. Важно помнить, что кальций вымывается кофеином, поэтому кофеманы более склонны к стресс-переломам;
- Ученые выяснили, что способность костей выдерживать определенную нагрузку связана с 2-я параметрами: размером + плотностью. Недостаточная плотность костей (остеопороз) может быть врожденным/приобретенным состоянием. Как его обнаружить и что делать — поговорим позже;
- Эндокринные проблемы. По большей части это касается женщин, страдающих аменореей. Недостаток эстрогена сказывается на плотности костей, поэтому большинство женщин в постклимактерическом периоде сталкиваются с остеопорозом, переломами. Шутить с такими вещами нельзя: нужно обязательно обратиться к врачу при нарушениях цикла!
Классификация стресс-переломов
Существует несколько принципов разделения усталостных переломов. Первая классификация — по локализации. Здесь перелом носит название поврежденной кости.
Первое место среди локализаций занимает стопа: особенно перелом 2, 3 плюсневой кости, таранной кости. Не удивительно: ведь именно эта область отвечает за толчок при беге.

Встречается стрессовый перелом пяточной кости, большеберцовой кости (средней, нижней трети), бедра, крестца, лодыжки, лобковой кости, вертлужной впадины. Но несущими костями для бега являются все же плюсневые + большеберцовые.
Кроме того, травмы разделяются на переломы “низкого риска” + “высокого риска”:
- Высокий риск имеют травмы, которые долго восстанавливаются или приводят к необратимым последствиям: перелом шейки бедренной кости, головки бедра, ладьевидной кости, тазовых костей;
- Низкий риск как раз у самых частых травм: плюсневых, большеберцовой.
Врачи-диагносты классифицируют переломы по глубине поражения:
- Краевые — это поверхностные переломы;
- Полные — крайняя степень перелома, проходящего через всю глубину кости.
На рентгене начальные стадии обнаружить невозможно. Позже отслеживаются такие стадии процесса: склероз, просветление, кортикальная гипертрофия.
Cимптоми усталостного перелома
Усталостный перелом проявляет себя следующими симптомами:
- Острая боль, которая локализуется в месте перелома. Изначально боль возникает только во время нагрузки (бега, ходьбы, прыжков). Потом она может сохраняться какое-то время после тренировок. Через определенный период времени боль уже присутствует в состоянии покоя;
- Факторы, которые усиливают боль: поколачивание/пальпация места перелома, прыжки, нагрузка на мышцы, которые крепятся к поврежденной кости;
- Возникает отек пораженного места. Если речь идет о плюсневых костях, то отек чаще локализуется в верхней части стопы, вызывает четкое контурирование сосудистого рисунка;
- Мышцы в области поражения становятся плотными, немного болезненными (связано с рефлекторным напряжением + переутомлением волокон);
- Может наблюдаться синюшность на поздних этапах поражения.
Варианты диагностики травмы
Диагностика может быть затруднительной на ранних этапах, так как четких проявлений перелома на рентгене нет. Однако, вы можете прибегнуть к более точным методам диагностики или провести несколько тестов дома перед походом к врачу.
Самодиагностика
Прыжковый тест
Усталостный перелом четко идентифицируется прыжковым тестом. Просто прыгайте поочередно на каждой ноге. Обычно место стресс-перелома пронзает острая боль. Она может иррадиировать вдоль кости.
Тест с камертоном
Еще один отличительный симптом — если приложить к месту перелома камертон, вибрация вызовет острую локальную боль.

Другие признаки
Кроме того, боль усиливается поколачиванием несколькими пальцами по кости, надавливанием на пораженную область.
Врачебная диагностика
Важно, чтобы вы помнили: самодиагностика не отменяет похода к врачу.
Рентгенодиагностику мы с вами уже обсудили.
Сцинтиграфия лучше определяет стресс-перелом, однако является низкоспецифичным методом. Это значит, что поражение обнаружить можно, но сказать точно, что это перелом — сложно.
Идеальный метод исследования — магнитно-резонансная томография (МРТ). Она позволяет определить локализацию, глубину перелома, оценить состояние кости + окружающих тканей.
Признаки перелома те же, что и для рентгена: склероз, кортикальная гипертрофия. В заключении МРТ-обследования вы можете встретить слова: отек кости/фокус отека костного мозга/фокус отека периостального.
Такой высокочувствительный метод позволяет выявить перелом на ранней стадии, которая называется стресс-реакцией.
Что делать при наличии стресс-перелома?
Разберем по порядку, какая медицинская помощь вам необходима, что делать с тренировками + как еще можно себе помочь?
Медицинские действия
При обращении к врачу и постановке диагноза: стрессовый перелом — действия врача будут зависеть от степени поражения.
На ранних этапах лечение следующее:
- Ограничение физической нагрузки;
- Использование холодных компрессов + противовоспалительных мазей;
- Ношение компрессионных носков, фиксация области эластичным бинтом;
- Лечебная гимнастика, массаж, иглорефлексотерапия, физиотерапевтические процедуры.
При более серьезном поражении:
- Накладывание гипса;
- Полный отказ от физических нагрузок;
- Использование костылей.
Некоторые осложнения (например, остеонекроз головки бедренной кости) требуют оперативного вмешательства, протезирования. Поэтому не запускайте процесс!

Изменения спортивного режима
Острая стадия повреждения требует перехода на альтернативные виды спорта: бассейн, велосипед, аквааэробика, лыжи. Зависит от локализации повреждения.
При возвращении в тренировочный процесс начинать нужно с максимально низкой интенсивности!
Например, делайте 6 циклов по 6 минут: 2 минуты бег трусцой + 4 минуты ходьба. Затем сдвигайте по одной минуте в сторону бега (не быстрее, чем 10% в неделю).
На несколько недель полностью откажитесь от интенсивных, скоростных тренировок.
Если почувствовали минимальный дискомфорт в месте повреждения — прекратите нагрузку. Значит, восстановительный период не завершен.
Предшествующее хорошее самочувствие — это и есть тот самый период мнимого благополучия, который обсуждался в самом начале. Человек, который имеет трещину кости, но считает себя здоровым, может еще больше навредить организму.
Тренируйтесь на мягкой трассе (грунт), в правильно подобранной обуви (амортизация, супинация, ортопедические стельки), используйте компрессионные гетры, фиксаторы, бандаж.
Коррекция питания
Стресс-перелом часто является следствием неправильного питания. Недостаток кальция + витамина Д — причина остеопороза костей.
Поэтому обязательно употребляйте молочные продукты, мясо.
Витамин Д принимайте по схеме:
- 2—3 недели: 10 000 МЕ
- 1,5—2 месяца: 5 000 МЕ
Желательно предварительно сдать анализ.
Также важно проверить гормональный фон. Аменорея может быть следствием высокой нагрузки + недостатка жирной пищи (половые гормоны жирорастворимые). Обратитесь к эндокринологу для коррекции состояния.
Заключение
Возникновение стрессового перелома точно на какой-то период выбьет вас из тренировочного плана. Поэтому старайтесь не допустить такого состояния.
Следите, чтобы нагрузка, обувь, питание, трасса соответствовали возможностям организма.
Если боль уже возникла, не ждите, пока она пройдет. Обязательно обратитесь к врачу! От этого зависит — как быстро вы вернетесь в прежний ритм.


