Дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП) представляет собой состояние, при котором способность сердца качать кровь снижается из-за увеличения и ослабления левого желудочка, главной насосной камеры сердца. Зачастую это не позволяет сердцу наполниться кровью, как следует. Со временем это может повлиять также на другие камеры сердца.
Симптомы дилатационной кардиомиопатии
Многие люди с ДКМП не имеют либо никаких признаков болезни, либо только незначительные симптомы, и живут абсолютно нормальной жизнью. У других же пациентов симптомы могут прогрессировать и обостряться, ухудшая тем самым работу сердца.
Симптомы дилатационной кардиомиопатии могут возникнуть в любом возрасте и включают в себя:
- симптомы сердечной недостаточности (одышка и усталость)
- отек нижних конечностей
- усталость (чувство чрезмерной усталости)
- прибавка в весе
- обморок, возникающий в связи с нерегулярными сердечными ритмами, неправильной работой кровеносных сосудов, или вовсе без какой либо причины
- учащенное сердцебиение (из-за нарушения сердечного ритма)
- головокружение – при дилатационной кардиомиопатии образуются сгустки крови из-за которых кровь течет медленнее. Если этот кровяной сгусток отрывается, он может достичь легкие (легочная эмболия), почки (почечная эмболия), головной мозг (мозговая эмболия или инсульт) или конечности (периферическая эмболия)
- боль или давление в груди(происходит обычно при физической нагрузке на организм, но также может произойти во время отдыха или после еды).
Причины дилатационной кардиомиопатии
Дилатационная кардиомиопатия может быть унаследована (семейная ДКМП), но в первую очередь эта болезнь сердца может быть вызвана рядом других факторов, в их числе:
- тяжелое заболевание коронарной артерии
- алкоголизм
- заболевания щитовидной железы
- диабет
- вирусные инфекции сердца
- аномалии клапанов сердца
- прием наркотиков
- ДКМП также может возникнуть у женщин после родов (послеродовая кардиомиопатии).
Диагностика дилатационной кардиомиопатии
ДКМП диагностируется как при исследовании вашей истории болезни (симптомы и семейная история), так и на основе медицинского осмотра и клинических анализов, таких, например, как анализы крови, ЭКГ, рентген грудной клетки, эхокардиография (УЗИ сердца), стресс-тест, катетеризация сердца, КТ и МРТ.
Другие анализы, чтобы выявить причину возникновения ДКМП, делают редко, т.к. при проведении биопсии миокарда, необходимо исследовать под микроскопом, образец ткани, взятый из сердца, чтобы определить причину этих симптомов.
Родственники больных дилатационной кардиомиопатией должны регулярно проходить обследование на ДКМП. Также не лишним будет генетическое тестирование, для выявления ненормальных генов.
Лечение дилатационной кардиомиопатии
Лечение ДКМП – это лечение хронической сердечной недостаточности (ХСН) в чистом виде, поскольку этиотропное лечение возможно лишь при известной этиологии ДКМП. Еще одной важной целью является уменьшение размеров сердца, для этого должен быть снижен уровень гормонов в крови, которые приводят к его увеличению и, в конечном счете, к ухудшению симптомов. Пациенты обычно принимают различные лекарства для лечения сердечной недостаточности. Врачи кардиологи также рекомендуют изменения в образе жизни.
Какие препараты используются для лечения ДКМП?
Для улучшения работы сердца, большинство людей, принимают такие лекарства, как бета-блокаторы, ингибиторы АПФ и/или различные мочегонные средства. Если у вас аритмия, врач может дать вам лекарство для контроля сердечного ритма. Растворители крови могут быть использованы, чтобы предотвратить образование кровяных сгустков. Обсудите с вашим врачом, какое лечение вам больше подходит.
Что используют в хирургии для лечения ДКМП?
Людям с тяжелой формой дилатационной кардиомиопатии, возможно, потребуется одна из следующих операций:
- Сердечная ресинхронизирующая терапия – трёхкамерная стимуляция сердца (один электрод в правом предсердии, два — в желудочках).
- Операция окутывания сердца эластичным сетчатым каркасом — предотвращает прогрессирование ХСН, на начальных стадиях ДКМП может привести к обратному развитию заболевания.
- Механические желудочки сердца (микронасос, установленный в полости левого желудочка) — могут использоваться для временной поддержки гемодинамики, но показано, что через несколько месяцев работы аппарата улучшаются функции самого сердца.
- Трансплантация сердца — в настоящее время уже не считается средством выбора в лечении ДКМП, ввиду возможности альтернативных процедур, перечисленных выше.
Прогноз при ДКМП остается крайне серьезным – в случае идиопатической формы заболевания ежегодная летальность от 5 до 45%, для форм с известной этиологией смертность может быть меньше. Успехи в лечении привели к существенному увеличению выживаемости при этой форме кардиомиопатии.
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия – это миокардиальное поражение, характеризующееся расширением полости левого или обоих желудочков и нарушением сократительной функции сердца. Дилатационная кардиомиопатия проявляется признаками застойной сердечной недостаточности, тромбоэмболическим синдромом, нарушениями ритма. Диагностика дилатационной кардиомиопатии основывается на данных клинической картины, объективного обследования, ЭКГ, фонокардиографии, ЭхоКГ, рентгенографии, сцинтиграфии, МРТ, биопсии миокарда. Лечение дилатационной кардиомиопатии проводится ингибиторами АПФ, β-адреноблокаторами, диуретиками, нитратами, антикоагулянтами и антиагрегантами.
МКБ-10
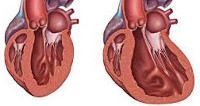
Общие сведения
Дилатационная кардиомиопатия (застойная, конгестивная кардиомиопатия) – клиническая форма кардиомиопатии, в основе которой лежит растяжение полостей сердца и систолическая дисфункцией желудочков (преимущественно левого). В современной кардиологии на долю дилатационной кардиомиопатии приходится около 60% всех кардиомиопатий. Дилатационная кардиомиопатия чаще манифестирует в возрасте 20-50 лет, однако встречается у детей и пожилых людей. Среди заболевших преобладают лица мужского пола (62-88%).

Причины
В настоящее время существует несколько теорий, объясняющих развитие дилатационной кардиомиопатии: наследственная, токсическая, метаболическая, аутоиммунная, вирусная. В 20–30 % случаев дилатационная кардиомиопатия является семейным заболеванием, чаще с аутосомно-доминантным, реже – с аутосомно-рецессивным или Х-сцепленным (синдром Барта) типом наследования. Синдром Барта, кроме дилатационной кардиомиопатии, характеризуется множественными миопатиями, сердечной недостаточностью, фиброэластозом эндокарда, нейтропенией, задержкой роста, пиодермиями. Семейные формы дилатационной кардиомиопатии и имеют наиболее неблагоприятное течение.
В анамнезе у 30% пациентов с дилатационной кардиомиопатией отмечается злоупотребление алкоголем. Токсическое воздействие этанола и его метаболитов на миокард выражается в повреждении митохондрий, уменьшении синтеза сократительных белков, образовании свободных радикалов и нарушении метаболизма в кардиомиоцитах. Среди других токсических факторов выделяют профессиональный контакт со смазочными материалами, аэрозолями, промышленной пылью, металлами и пр.
В этиологии дилатационной кардиомиопатии прослеживается влияние алиментарных факторов: недостаточного питания, дефицита белка, гиповитаминоза В1, нехватки селена, дефицита карнитина. На базе этих наблюдений основывается метаболическая теория развития дилатационной кардиомиопатии. Аутоиммунные нарушения при дилатационной кардиомиопатии проявляются наличием органоспецифических кардиальных аутоантител: антиактина, антиламинина, антимиозина тяжелых цепей, антител к митохондриальной мембране кардиомиоцитов и др. Однако аутоиммунные механизмы являются лишь следствием фактора, который пока не установлен.
С помощью молекулярно-биологических технологий (в т. ч. ПЦР) в этиопатогенезе дилатационной кардиомиопатии доказана роль вирусов (энтеровируса, аденовируса, вируса герпеса, цитомегаловируса). Часто дилатационная кардиомиопатия служит исходом вирусного миокардита.
Факторами риска послеродовой дилатационной кардиомиопатии, развивающейся у ранее здоровых женщин в последнем триместре беременности или вскоре после родов, считаются возраст старше 30 лет, негроидная раса, многоплодная беременность, наличие в анамнезе более 3-х родов, поздний токсикоз беременности.
В некоторых случаях этиология дилатационной кардиомиопатии остается неизвестной (идиопатическая дилатационная кардиомиопатия). Вероятно, дилатация миокарда возникает при воздействии ряда эндогенных и экзогенных факторов, преимущественно у лиц с генетической предрасположенностью.
Патогенез
Под действием причинных факторов уменьшается количество функционально полноценно кардиомиоцитов, что сопровождается расширением камер сердца и снижением насосной функции миокарда. Дилатация сердца приводит к диастолической и систолической дисфункции желудочков и обусловливает развитие застойной сердечной недостаточности в малом, а затем и в большом круге кровообращения.
На начальных стадиях дилатационной кардиомиопатии компенсация достигается благодаря действию закона Франка–Старлинга, увеличению ЧСС и уменьшению периферического сопротивления. По мере истощения резервов сердца прогрессирует ригидность миокарда, нарастает систолическая дисфункция, уменьшается минутный и ударный объем, нарастает конечное диастолическое давление в левом желудочке, что приводит к еще большему его расширению.
В результате растяжения полостей желудочков и клапанных колец развивается относительная митральная и трикуспидальная недостаточность. Гипертрофия миоцитов и формирование заместительного фиброза приводят к компенсаторной гипертрофии миокарда. При уменьшении коронарной перфузии развивается субэндокардиальная ишемия.
Вследствие снижения сердечного выброса и уменьшения почечной перфузии активизируются симпатическая нервная и ренин-ангиотензиновая системы. Выброс катехоламинов сопровождается тахикардией, возникновением аритмий. Развивающиеся периферическая вазоконстрикция и вторичный гиперальдостеронизм приводят к задержке ионов натрия, увеличению ОЦК и развитию отеков.
У 60 % пациентов с дилатационной кардиомиопатией в полостях сердца формируются пристеночные тромбы, вызывающие в дальнейшем развитие тромбоэмболического синдрома.
Симптомы дилатационной кардиомиопатии
Дилатационная кардиомиопатия развивается постепенно; длительное время жалобы могут отсутствовать. Реже она манифестирует подостро, после ОРВИ или пневмонии. Патогномоничными синдромами дилатационной кардиомиопатии являются сердечная недостаточность, нарушения ритма и проводимости, тромбоэмболии.
Клинические проявления дилатационной кардиомиопатии включают быструю утомляемость, одышку, ортопноэ, сухой кашель, приступы удушья (сердечная астма). Около 10 % пациентов предъявляют жалобы на ангинозные боли – приступы стенокардии. Присоединение застойных явлений в большом круге кровообращения характеризуется появлением тяжести в правом подреберье, отеков ног, асцита.
При нарушениях ритма и проводимости возникают пароксизмы сердцебиения и перебоев в работе сердца, головокружение, синкопальные состояния. В некоторых случаях дилатационная кардиомиопатия впервые заявляет о себе тромбоэмболией артерий большого и малого кругов кровообращения (ишемический инсульт, ТЭЛА), что может послужить причиной внезапной смерти больных. Риск эмболии увеличивается при мерцательной аритмии, которая сопутствует дилатационной кардиомиопатии в 10—30% случаев.
Течение дилатационной кардиомиопатии может быть быстро прогрессирующим, медленно прогрессирующим и рецидивирующим (с чередованием обострений и ремиссий заболевания). При быстро прогрессирующем варианте дилатационной кардиомиопатии терминальная стадия сердечной недостаточности наступает в течение 1,5 лет от появления первых признаков заболевания. Чаще всего встречается медленно прогрессирующее течение дилатационной кардиомиопатии.
Диагностика
Диагностика дилатационной кардиомиопатии представляет существенные трудности ввиду отсутствия специфических критериев. Диагноз устанавливается путем исключения других заболеваний, сопровождающихся дилатацией полостей сердца и развитием недостаточности кровообращения, а также с помощью генетического анализа.
Объективными клиническими признаками дилатационной кардиомиопатии служат кардиомегалия, тахикардия, ритм галопа, шумы относительной недостаточности митрального и трикуспидального клапанов, увеличение ЧД, застойные хрипы в нижних отделах легких, набухание вен шеи, увеличение печени и др. Аускультативные данные подтверждаются с помощью фонокардиографии. Инструментальная диагностика:
- Электрокардиография. На ЭКГ выявляются признаки перегрузки и гипертрофии левого желудочка и левого предсердия, нарушения ритма и проводимости по типу фибрилляции предсердий, мерцательной аритмии, блокады левой ножки пучка Гиса, АВ – блокады. С помощью ЭКГ-мониторирования по Холтеру определяются угрожающие для жизни аритмии и оценивается суточная динамику процессов реполяризации.
- УЗИ сердца.Эхокардиография позволяет обнаружить основные дифференциальные признаки дилатационной кардиомиопатии – расширение полостей сердца, уменьшение фракции выброса левого желудочка. При ЭхоКГ исключаются другие вероятные причины сердечной недостаточности – постинфарктный кардиосклероз, пороки сердца и т. д.; обнаруживаются пристеночные тромбы и оценивается риск развития тромбоэмболии.
- Радиологическая диагностика. Рентгенологически может выявляться увеличение размеров сердца, гидроперикард, признаки легочной гипертензии. Для оценки структурных изменений и сократительной способности миокарда выполняются сцинтиграфия, МРТ, ПЭТ сердца.
- Биопсия миокарда. Используется для дифференциальной диагностики дилатационной кардиомиопатии с другими формами заболевании.
Лечение дилатационной кардиомиопатии
Лечебная тактика при дилатационной кардиомиопатии заключается в коррекции проявлений сердечной недостаточности, нарушений ритма, гиперкоагуляции. Больным рекомендуется постельный режим, ограничение потребления жидкости и соли.
Медикаментозная терапия сердечной недостаточности включает назначение ингибиторов АПФ (эналаприла, каптоприла, периндоприла и др.), диуретиков (фуросемида, спиронолактона). При нарушениях ритма сердца используются b-адреноблокаторы (карведилол, бисопролол, метопролола), с осторожностью – сердечные гликозиды (дигоксин). Целесообразен прием пролонгированных нитратов (венозных вазодилататоров – изосорбида динитрата, нитросорбида), снижающих приток крови к правым отделам сердца.
Профилактика тромбоэмболических осложнений при дилатационной кардиомиопатии проводится антикоагулянтами (гепарин подкожно) и антиагрегантами (ацетилсалициловая кислота, пентоксифиллин, дипиридамол). Радикальное лечение дилатационой кардиомиопатии подразумевает проведение трансплантации сердца. Выживаемость свыше 1 года после пересадки сердца достигает 75–85 %.
Прогноз и профилактика
В целом течение дилатационной кардиомиопатии неблагоприятное: 10-летняя выживаемость составляет от 15 до 30%. Средняя продолжительность жизни после появления симптомов сердечной недостаточности составляет 4–7 лет. Гибель пациентов в большинстве случаев наступает от фибрилляции желудочков, хронической недостаточности кровообращения, массивной легочной тромбоэмболии.
Рекомендации кардиологов по профилактике дилатационной кардиомиопатии включают медико-генетическое консультирование при семейных формах заболевания, активное лечение респираторных инфекций, исключение употребления алкоголя, сбалансированное питание, обеспечивающее достаточное поступление витаминов и минералов.
Дилатационная кардиомиопатия
Что такое дилатационная кардиомиопатия (ДКМП), как она проявляется и поддается ли лечению? Данной патологии характерна дилатация полостей желудочков (растяжение, истончение) и систолическая дисфункция (снижение сократительной способности миокарда). При расширении камер объем миокарда остается неизменным. Длительное время патология может протекать незаметно для пациента или проявляться неспецифичными симптомами, которые часто списывают на общее недомогание. Тем временем болезнь прогрессирует и угнетает кардиальную деятельность. В итоге пациент рискует столкнуться с серьезными осложнениями: сердечная недостаточность, отеки, аритмия, эмболия тромбами, внезапная смерть.
Не полагайтесь на самоисцеление, если вас беспокоит недомогание, ангинозные боли, головокружения, нарушения дыхательной функции. Врачи «Клиники АВС» вас осмотрят, соберут анамнез и назначат диагностику для уточнения диагноза ДКМП. Исходя из результатов обследования, разработают индивидуальную схему лечения. Чем раньше вы обратитесь к специалистам, тем выше шансы восстановить кардиальную деятельность и предотвратить развитие необратимых последствий.
Механизм развития патологии
Под воздействием определенных факторов снижается количество функционирующих кардиомиоцитов. Это приводит к растягиванию камер сердца, ухудшению насосной функции сердечной мышцы.
В процессе развития патологии в кардиальных структурах наблюдается скопление крови, — она полностью не выбрасывается из-за растяжения стенок и снижения сократительной способности сердца. Возникают застойные процессы, что в дальнейшем провоцируют тромбоэмболический синдром. Сердце увеличивается в размерах, слой функционирующих клеток становится тоньше и мышечная ткань растягивается, снижается сердечный выброс. Это отражается на функционировании всех систем организма. Развивается сердечная недостаточность, ишемия, дистрофия тканей и другие осложнения. Без лечения патология заканчивается внезапным летальным исходом.
Заметьте, что с момента развития первых клинических проявлений до необратимых последствий проходит 5-15 лет.
Причины расширения камер
Дилатационная кардиомиопатия это многофакторное заболевание. Считается, что повлиять на развитие данной патологии может отягощенная наследственность. Примерно в 25 % случаев болезнь является следствием генетических отклонений или врожденных пороков сердца (первичная кардиомиопатия дилатационная).
Вторичная дилатационная кардиомиопатия развивается на фоне других патологий: приобретенные пороки сердца (спровоцированные вредными привычками, перенесенными заболеваниями) сосудистые болезни, токсическое воздействие (медикаменты, наркотики, алкоголь), расстройства метаболизма (вследствие голодания, анорексии, плохого питания), аутоиммунные патологии, инфекционные поражения организма.
Симптомы
Кардиомиопатия дилатационная развивается медленно, симптоматика может не беспокоить годами. Реже патология манифестирует подостро, например, после перенесенных инфекций. Патогномоничными симптомами заболевания являются сердечная недостаточность, аритмия, нарушение проводимости, закупорка сосудов тромбами.
Нарушение работы левого желудочка провоцирует одышку при небольшой нагрузке, усталость из-за повышенного диастолического давления в нем и пониженного сердечного выброса. Дисфункция правого желудочка становится причиной отечности тканей и набухания шейных вен.
Также клиника включает:
- приступы стенокардии;
- цианоз носогубного треугольника, общую бледность лица;
- усиленную потливость;
- синкопальные состояния;
- головную боль;
- эмоциональную лабильность.
Диагностика
Из-за отсутствия специфических клинических проявлений, которые бы четко охарактеризовали данное заболевание, диагностика затруднена. В связи с этим специалисты «Клиники АВС» проводят комплексное и тщательное обследование, чтобы дифференцировать заболевание от других патологий.
Чтобы поставить ДКМП диагноз (дилатационная кардиомиопатия), врачам могут понадобиться результаты следующих исследований:
- Аускультативные данные (выявляется учащенное сердцебиение, ритм галопа, шумы трикуспидальной, митральной недостаточности, учащенное дыхание, хрипы в легких).
- ЭКГ (диагноз ДКМП сопровождается симптомами перегрузки и увеличения объема левого желудочка и предсердия, нарушениями проводимости, мерцательной аритмией, БЛНГ, атриовентрикулярной блокадой).
- Холтер-мониторинг (выявляются аритмии, проводится оценка динамику процессов реполяризации).
- ЭхоКГ (помогает исключить некоторые потенциальные причины сердечной недостаточности).
- Рентген (есть симптомы легочной гипертензии, увеличение размеров сердца, перикардит.
Лечение
Если патология является вторичной, то требуется этиотропное лечение, т. е. устранение первопричины заболевания. Также терапия должна быть направлена на остановку прогрессирования патологического процесса. Необходима коррекция проявлений сердечной недостаточности, аритмии, повышенной свертываемости крови.
Лечение дилатационной кардиомиопатии зачастую консервативное и включает:
- Антиаритмические средства.
- Препараты, снижающие АД (мочегонные, ингибиторы АПФ, бета-блокаторы).
- Венозные вазодилататоры (для уменьшения притока крови к правым отделам сердца).
- Противотромбические средства для нормализации показателей текучести крови и профилактики тромообразования.
- Статины (для понижения холестерина и профилактики атеросклероза).
- Поливитамины.
- Кардиопротекторы.
Шансы и осложнения
Прогноз дилатационной кардиомиопатии зависит от своевременности диагностики и адекватности терапии. При выявлении патологии на ранней стадии шансы на продолжительную полноценную жизнь высокие. Если же игнорировать выраженные проявления болезни, то прогноз неблагоприятный. Без медицинской помощи риск летального исхода в ближайшие пару лет возрастает до 70 %.
Чтобы не допустить развития осложнений (кардиогенный шок, инфаркт, полиорганная недостаточность, инсульт, эмболия тромбами), обращайтесь в «Клинику АВС» при малейших подозрениях на заболевания сердца. Вы попадете в руки настоящих профессионалов, которые в кратчайшие сроки проведут необходимое обследование, поставят верный диагноз дилатационная кардиомиопатия и разработают индивидуальную схему лечения.
Кардиомиопатия
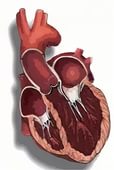
Кардиомиопатией называют первичное поражение миокарда, не обусловленное воспалительным, опухолевым или ишемическим процессом. Зачастую патология имеет невыясненную этиологию. Для постановки пациенту диагноза «кардиомиопатия» необходимо исключить другие заболевания: врожденные аномалии развития, клапанные пороки сердца, поражение, обусловленное системными сосудистыми заболеваниями, артериальную гипертонию, перикардит и др. В зависимости от характера анатомических и функциональных изменений сердечной мышцы различают следующие типы кардиомиопатии:
- дилатационная (застойная);
- гипертрофическая (может быть асимметричной и симметричной, обструктивной и необструктивной);
- рестриктивная (различают облитерирующую и диффузную);
- аритмогенная правожелудочковая.
Причины
Этиология данной патологии на сегодняшний день изучена не до конца. Существует ряд вероятных причин, способных вызвать развитие кардиомиопатии:
- наследственная предрасположенность (генетический дефект, который обуславливает неправильное формирование и функционирование мышечных волокон миокарда);
- различные вирусные инфекции (Коксаки, герпес, грипп и др.);
- ранее перенесенный миокардит;
- поражение клеток сердца токсинами и аллергенами;
- нарушения эндокринной регуляции (негативное действие соматотропного гормона и катехоламинов);
- нарушения иммунной системы.
Виды и симптомы кардиомиопатии
Дилатационная
Явные симптомы кардиомиопатии данного вида отсутствуют до момента развития сердечной недостаточности. Проявления заболевания зависят от вовлеченности одной или обеих камер сердца в начинающийся патологический процесс. В связи с возникающим при кардиомиопатии дефицитом кислорода возникает одышка, повышается утомляемость, увеличивается ЧСС. На начальной стадии заболевания перечисленные симптомы связаны только с воздействием физической нагрузки, а со временем они проявляются и в состоянии покоя. Возникают бессонница, головокружение, боль в груди и под левой лопаткой, отеки.
Гипертрофическая
При данной патологии нарушается расслабление (уменьшение растяжимости) камер сердца ухудшается кровообращение, меняется форма левого желудочка, утолщается перегородка, в результате повышается давление, а стенки выносящего тракта становятся все тоньше. Симптомами кардиомиопатии гипертрофического типа, наряду с одышкой и болью в груди, являются склонность больного к обморокам, усиленное сердцебиение. При такой патологии нарушение ритма может привести даже к внезапной смерти.
Рестриктивная
На начальной стадии жалобы пациентов практически не отличаются от перечисленных для других видов кардиомиопатии. Но с течением времени отечность ног, одышка и утомляемость сменяются более тяжелыми симптомами. Печень перестает нормально функционировать, увеличивается в размерах, далее развивается водянка. Нестабильность сердечного ритма достигает такой степени, что становится причиной частых обмороков.
Аритмогенная
Наиболее распространенный симптом – желудочковая аритмия. В числе жалоб больные называют приступообразное учащенное сердцебиение, чаще всего – при значительных физических нагрузках. Пациенты с перечисленными симптомами, в чьей семье уже были зафиксированы случаи ранней смерти при таких проявлениях, относятся к группе повышенного риска.
Последствия и осложнения
Для всех видов кардиомиопатии характерным осложнением является прогрессирующая сердечная недостаточность. Кроме того, могут развиваться артериальная и легочная тромбоэмболии, нарушения проводимости сердца, тяжелые формы аритмии. Велик риск внезапной сердечной смерти. При наличии у больного вредных привычек, таких как табакокурение и употребление алкоголя, прогноз существенно ухудшается. На продолжительность жизни также может оказать влияние наличие тромбоэмболии и тахикардии, особенно на фоне отсутствия лечения кардиомиопатии. На сегодняшний день облегчение течения заболевания для таких больных становится возможным благодаря современным технологиям ранней диагностике.
Диагностика
Диагностика кардиомиопатии в обязательном порядке включает описание клинической картины и данные дополнительных исследований. Самый распространенный способ – электрокардиография (ЭКГ) – позволяет зафиксировать признаки гипертрофии сердечной мышцы, выявить различные формы нарушений ритма и проводимости. Особенно информативна эхокардиография (ЭхоКГ), которая помогает определить дисфункцию миокарда. Благодаря данным рентгенографии обнаруживаются дилатация (стойкое увеличение просвета), гипертрофия (увеличение объема и массы) сердечной мышцы, а также застойные явления в легких. В некоторых случаях в рамках диагностики кардиомиопатии показано проведение вентрикулографии (рентгенологического исследования желудочковой системы), магнитно-резонансной томографии (МРТ) сердца и мультиспиральной компьютерной томографии (МСКТ), а также зондирование полостей сердца с целью забора биоматериалов для дальнейшего морфологического исследования.
Лечение
В связи с отсутствием специфической терапии лечение кардиомиопатии направлено на предотвращение несовместимых с жизнью осложнений. Если заболевание находится в стабильной фазе, все мероприятия назначаются и проводятся амбулаторно. Обязательно под наблюдением кардиолога. Показанием для периодической плановой госпитализации является наличие тяжелой сердечной недостаточности, для экстренной – развитие некупируемых пароксизмов аритмий, а также тромбоэмболия и отек легких.
Медикаментозное лечение. При различных проявлениях кардиомиопатии целесообразно назначение:
- диуретиков, которые уменьшают легочные и системные венозные застои;
- сердечных гликозидов, помогающих бороться с нарушениями сократимости и насосной функции миокарда;
- антиаритмических препаратов, помогающих скорректировать сердечный ритм;
- антикоагулянтов и антиагрегантов, позволяющих предотвратить возникновение тромбоэмболических осложнений кардиомиопатии.
Хирургическое лечение. Показано в исключительно тяжелых случаях. Среди практикуемых на сегодняшний день методов можно выделить септальную миотомию (резекцию увеличенного участка межжелудочковой перегородки) и протезирование митрального клапана, а также трансплантацию сердца целиком.
Кроме того, специалисты подчеркивают необходимость снижения физической активности, соблюдения диеты, важным условием которой является ограничение потребления животных жиров и соли. Настоятельно рекомендуется исключить вредные привычки и воздействие негативных внешних факторов. Соблюдение этих рекомендаций позволит существенно снизить нагрузку на миокард и замедлить прогрессирование сердечной недостаточности.
Прогноз при кардиомиопатиях
В отношении кардиомиопатии прогноз является неблагоприятным: неуклонное прогрессирование сердечной недостаточности становится причиной высокой вероятности аритмических, тромбоэмболических осложнений, а также внезапной смерти пациента. Согласно статистике, при дилатационной кардиомиопатии 5-летняя выживаемость составляет 30 %. Планомерное лечение способно стабилизировать состояние больного на неопределенный срок. Известны также случаи превышения 10-летней выживаемости после проведения операции по трансплантации сердца. Хирургическое лечение, например, при гипертрофической кардиомиопатии, дает положительный результат, однако связано с высоким риском гибели пациента во время либо после операции. Женщинам, у которых проведенная диагностика выявила наличие кардиомиопатии, не рекомендуется беременеть, поскольку вынашивание и роды связаны с высокой вероятностью материнской смерти.
Профилактика

На сегодняшний день предупредительных мер для наследственной (врожденной) кардиомиопатии не существует. Однако разработаны некоторые рекомендации по снижению риска развития сопутствующих заболеваний, ухудшающих ее течение – инфаркта миокарда, артериальной гипертензии. В целом профилактика сводится к ведению здорового образа жизни, включая занятия физкультурой и отказ от табака, алкоголя. Чтобы выявить фоновое заболевание (артериальную гипертензию, гиперхолестеринемию или сахарный диабет) на его ранней стадии, важно следовать следующим рекомендациям:
- регулярно посещать врача и проходить назначаемые им обследования;
- выполнять все рекомендации специалиста по смене образа жизни, режиме дня, рационе и т. д.;
- принимать лекарственные и иные средства в строгом соответствии с назначением врача.
Для пациентов с высокой степенью риска внезапной сердечной смерти имеет большое значение своевременная имплантация кардиовертера-дефибриллятора – устройства для купирования угрожающих аритмий.
Если Вы хотите пройти диагностику или лечение разных видов кардиомиопатии под наблюдением высококвалифицированных специалистов, обращайтесь в клинику «ABC-медицина». Записаться на консультацию или задать уточняющие вопросы можно по номеру +7 (495) 223-38-83.
Прогноз при дилатационной кардиомиопатии

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В целом прогноз дилатационной кардиомиопатии пессимистичный: до 70 % больных умирают в период до 5 лет; приблизительно 50 % случаев смерти внезапны и бывают следствием злокачественной аритмии или эмболии. Прогноз лучше, если вследствие компенсаторной гипертрофии толщина стенки желудочков сохранена, и хуже, если стенки истончены, что приводит к расширению желудочков.
В настоящее время установлены прогностические факторы для всей группы дилатационной кардиомиопатии.
- У пожилых пациентов с плохими функциональными возможностями сердца прогноз хуже, в особенности если в основе развития дилатационной кардиомиопатии – ишемическое поражение сердца,
- Эхокардиографические параметры, ухудшающие прогноз: фракция выброса левого желудочка 2 поверхности тела и конечно-диастолическое давление левого желудочка >20 мм рт.ст. относятся к числу угрожающих факторов.
- Отсутствие вариабельности сердечного ритма по данным холтеровского мониторирований может указывать на неблагоприятный исход болезни.
- Признаки кардиомегалии на рентгенограммах грудной клетки с повышенным кардиоторакальным индексом (>0,55) оказываются не только прогностическим фактором выживаемости больных, но также используются для оценки течения заболевания при ведении больных.
- Электрокардиографическое исследование позволяет определить наличие задержек внутрижелудочкового проведения, желудочковые аритмии (например, желудочковые экстрасистолы) и пароксизмальные желудочковые тахикардии. Влияние нарушений ритма и проводимости на прогноз заболевания остается предметом обсуждения.
- Наличие синусовой тахикардии и низкого систолического артериального давления ухудшает прогноз.
- Изменения биохимических параметров крови (гипонатриемия и повышение уровня катехоламинов, ФНО, предсердного натрий-уретического фактора, АДГ и креатинина в сыворотке) также ухудшают прогноз заболевания.
Однако выделяют отдельные предикторы плохого прогноза среди больных идиопатической дилатационной кардиомиопатии.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Предикторы плохого прогноза при идиопатической дилатационной кардиомиопатии
- Повышение уровня ангиотензина II.
- Повышение уровня предсердного натрий уретического пептида.
- Повышенный уровень эпинефрина (адреналина).
- Повышенный уровень норэпинефрина (норадреналина).
- Обмороки в анамнезе.
- Мужской пол.
- Пожилой возраст.
- ХСН IV функционального класса.
- Сохраняющийся III тон, ритм галопа.
- Симптомы правожелудочковой сердечной недостаточности.
- ЭКГ-особенности.
- Фибрилляция предсердий.
- АВ-блокада I-II степени.
- Блокада левой ветви пучка Гиса.
- Желудочковая тахикардия.
Особенности нагрузочных тестов.
- Пиковое потребление кислорода 20 мм рт.ст.
Особенности контрастирования желудочков.
- Сниженный объем наполнения желудочков.
- Ненормальное глобальное сокращение стенок желудочков.
- Сниженная фракция выброса левого желудочка.
- Дилатация правого желудочка.
- Сферическая геометрия левого желудочка.
Пятилетняя выживаемость после подтвержденного диагноза дилатационной кардиомиопатии составляет менее 50%.
Дилатационная кардиомиопатия: причины, симптомы, диагностика и терапия
Дилатационная кардиомиопатия: причины, симптомы, диагностика и терапия
Нарушения в работе сердца имеют свои причины развития, характерную симптоматику. Главной задачей кардиолога является полная диагностика пациента, определение точного комплексного лечения на базе клинической картины.
Дилатационная кардиомиопатия – это нарушение сердечной деятельности, которое поражает миокард, расширяет полость желудочков, затрудняет привычную работу органа. Патология характеризирует отрицательную динамику в работе сердца, приводит к кислородному голоданию органа, сердечной недостаточности, сбоям в ритме.
Особенности заболевания, факторы риска
Дилатационная кардиомиопатия занимает 60% среди всех случаев развития кардимиопатии. В зоне риска находятся люди в возрасте от 20 до 55 лет, но случается, что болезнь поражает детей или людей преклонного возраста. Мужчины чаще женщин страдают патологией.
Когда снижается насосная функция сердца, это приводит к затруднению его работы. У 90% больных до обнаружения дилатационной кардиомиопатии развивается инфекционный миокард. Предрасположенность к заболеванию обуславливает и наследственный фактор. Если в роду были больные с сердечно-сосудистыми патологиями, то риск развития болезни возрастает до 82%.
Факторы, которые способствуют развитию патологии:
- принадлежность к мужскому полу;
- возраст от 20 до 55 лет;
- наследственный фактор;
- хронические заболевания кровеносной системы.
Дилатация затрудняет перекачку крови через сердце, что приводит к ряду осложнений, развитию характерной симптоматики. Если не диагностировать заболевание на начальной стадии, то болезнь вызовет серьезные осложнения, которые приведут к госпитализации и длительному лечению.
Дилатационная кардиомиопатия занимает место в десятке распространенных патологических состояний сердечно-сосудистой системы. Генетическая предрасположенность стоит на первом месте в перечне влияющих факторов, также спровоцировать болезнь может экологическая обстановка в регионе проживания.
Причины развития
Патология не всегда имеет одну причину развития. Часто появление болезни происходит после накопления в организме опасных веществ, процесс которого может занять 5-10 лет. Статистика показывает, что в 30% случаев основной причиной считается семейная расположенность. Среди второстепенных причин выступают состояния и вторичные факторы:
- влияние генетики;
- инфекционные заболевания, попадание вирусных и грибковых агентов в кровь;
- патологии неврологического профиля, мышечная дистрофия;
- долгое воздействие токсических веществ, отравление спиртными напитками;
- перенесенные заболевания сердца, инфаркт, инсульт.
Опасней всего является кардиомиопатия, которая передается по наследственности. Она развивается в скрытой форме.
Более 30% пациентов с патологией страдают от алкоголизма. Регулярное употребление спиртных напитков приводит к серьезным изменениям в работе сердца и кровеносной системы. Это с годами перерастает в патологическое состояние, в итоге приводящее к летальному исходу.
При дилатационной кардиомиопатии рекомендации по лечения зависят от конечной причины ее развития. Иногда для выздоровления достаточно урегулировать рацион. Несбалансированное питание, частое голодание, нехватка витаминов приводит к плохому самочувствию и болезням сердца.
Люди, которые часто страдают от инфекционных заболеваний, вируса герпеса, склонны к патологиям сердечной системы, развитию онкологии, других болезней.
Причинами могут выступать как внешние факторы, так и внутренние раздражители, которые с разной степенью влияют на организм человека и провоцируют развитие болезней. Неправильный образ жизни, опасные условия работы приводят к накоплению токсинов в крови, развитию хронических заболеваний, высокой смертности от инфаркта, инсульта.
Симптоматика
Дилатационная кардиомиопатия может развиваться на протяжении долгого периода. Иногда она имеет скрытую симптоматику, иногда – ярко выраженные признаки. Жалобы могут отсутствовать первые 2-3 года от поражения миокарда. Иногда появляются симптомы общего характера, которые часто путают с осложнениями после перенесенного гриппа, воспаления легких. Характерные признаки:
- выраженная сердечная недостаточность;
- нарушенный ритм сердцебиения;
- плохая проводимость крови, тромбоэмболия;
- сухой, навязчивый кашель, сильная одышка, удушье;
- приступы, схожие со стенокардией.
Каждый организм по-разному реагирует при остром протекании заболевания, большое влияние имеет общее состояние пациента, сопутствующие хронические заболевания. Сильная одышка характерна для многих сердечных болезней, 10 – 15% больных страдают от приступов стенокардии во время дилатационной кардиомиопатии.
Патология влияет на сердечный ритм, приводит к головокружению, порокам сердца. Заболевание постепенно прогрессирует, в тяжелых формах приводит к сердечному приступу, который требует срочной медицинской помощи.
Заболевание развивается в разных формах. Быстротечный вид патологии достигает пика тяжести за 1 год, признаки проявляются остро. Медленно развивающаяся форма прогрессирует на протяжении нескольких лет, симптомы проявляются постепенно. Сбой в работе малого и большого кругов кровообращения приводит к летальному исходу, только ранняя диагностика и своевременное лечение позволяют остановить опасную динамику.
Дилатационная кардиомиопатия — заболевание в большей степени со слабой динамикой развития. Симптомы не всегда ярко выражены, могут долго сохранять скрытый характер, что представляет опасность для жизни пациента.
Диагностирование

Диагноз дилатационная кардиомиопатия ставится только на основе проведенного обследования, которое состоит из нескольких этапов. Все назначения делает кардиолог индивидуально. Проводятся лабораторные и инструментальные исследования. Чтобы установить точный диагноз необходимо провести дифференциальную диагностику, позволяющую отличить кардиомиопатию от других сердечных патологий.
Основные методы обследования:
- электрокардиография — метод позволяет определить точный сердечный ритм;
- рентгенография – метод позволяет визуализировать сердце, его желудочки, чтобы определить стадию развития патологии;
- лабораторные анализы сдаются пациентом в обязательном порядке для диагностики общего состояния, выявления сопутствующих заболеваний;
- биопсия миокарда — назначается анализ редко и применяется только при подозрении на онкологическую форму болезни.
Каждый случай рассматривается в индивидуальном порядке, поэтому и назначения проводятся в зависимости от остроты признаков, дополнительной симптоматики. Каждый метод позволяет увидеть протекание заболевания с разной стороны, что поможет доктору составить общую картину болезни, поставить точный диагноз.
Лечение
При дилатационной кардиомиопатии лечение полностью зависит от точности проведенного обследования. Терапия заключается в комплексном подходе: нормализация общего состояния, стабилизация сердечной недостаточности. Терапевтический эффект может быть достигнут одним из способов:
- Медикаментозное лечение. Назначение зависит от результатов диагностики. Лечение состоит из основных и вспомогательных препаратов. Назначаются диуретики (Леспефрил, Урофлукс, трава хвоща полевого), ингибиторы АПФ (Зофеноприл, Рамиприл). В зависимости от состояния больного кардиолог делает дополнительные назначения препаратов симптоматического действия.
- Соблюдение постельного режима, коррекция ежедневного рациона (больному нужно снизить до минимума потребление соленой пищи, ограничить количество жидкости).
- Радикальное лечение. Хирургическое вмешательство назначается при острых формах болезни, когда другие методы бессильны.
Лечение в первую очередь направлено на устранение симптомов и признаков болезни. Хирургическое вмешательство эффективно на поздних стадиях, при дополнительных патологиях, пороках сердца.
Своевременное обращение к специалисту сокращает риск развития осложнений до минимума, благоприятно сказывается на общем состоянии пациента. Только грамотный подход поможет правильно решить проблемы со здоровьем.
Профилактика, возможный прогноз заболевания
При дилатационной кардиомиопатии прогноз зависит от своевременности обращения к врачу и внимательного отношения к здоровью. Статистика сердечных заболеваний неблагоприятная для пациентов с поздними стадиями болезни, сердечной недостаточностью. После проявления первичных признаков болезни средняя продолжительность жизни составляет около 7–10 лет. Смерть вызывают нарушения в кровоснабжении желудочков, тромбоэмболия.
Профилактические меры, которые способствуют предотвращению болезни:
- Ежегодные осмотры у кардиолога помогут предотвратить развитие патологии на ранних стадиях, что позволит сократить возможность развития дилатации.
- Смена привычного образа жизни, отказ от вредных привычек, курения, спиртных напитков.
- Сбалансированное питание с витаминами и микроэлементами для укрепления мышцы сердца, кровеносной системы.
- Прием витаминных комплексов каждый год, согласно врачебным назначениям.
- Своевременное лечение инфекционных и респираторных болезней.
Правильный образ жизни поможет укрепить организм предотвратить развитие сердечных болезней. Отказ от алкоголя, курения, умеренные физические нагрузки помогут укрепить миокард. Главным фактором в профилактике заболеваний сердца является своевременное посещение врача и диагностика, которая является основой любого лечения.


