Клинико-функциональный и гемодинамический профиль пациентов с синдромом Эйзенменгера в сравнении с группой идиопатической легочной гипертензии, особенности выбора стартовой специфической терапии
Цель. Провести комплексный анализ клинического, функционального, гемодинамического профиля пациентов с легочной артериальной гипертензией, ассоциированной с врожденными пороками сердца (ЛАГ-ВПС) и синдромом Эйзенменгера, в сравнении с группой идиопатической легочной гипертензии (ИЛГ) по данным Российского регистра, а также изучить особенности лекарственной терапии. Материалы и методы. В исследовании приняли участие 20 больных с ЛАГ-ВПС и синдромом Эйзенменгера и 20 – с ИЛГ в возрасте старше 18 лет. Все больные внесены в Российский регистр (NCT03707561). Проведен сравнительный анализ клинических, функциональных, гемодинамических параметров. Диагноз устанавливался в соответствии с алгоритмом, предложенным в Российских рекомендациях по диагностике и лечению легочной гипертензии (2016 г.) Результаты. В рамках данного исследования проанализированы 20 пациентов с ЛАГ-ВПС (16 женщин и 4 мужчин) и синдромом Эйзенменгера и 20 пациентов с ИЛГ (18 женщин и 2 мужчины). Пациенты были сравнимы по возрасту и полу. Период времени от дебюта симптомов до верификации диагноза в группе ЛАГ-ВПС был достоверным дольше: в среднем для установления диагноза требовалось 3 года, тогда как у пациентов с ИЛГ в среднем через 10,5 мес выставляли правильный диагноз (р=0,0006). В группе пациентов с синдромом Эйзенменгера отмечалось достоверное снижение SpO2 как в покое, так и при нагрузке и составило в среднем 86,5±9,7% в покое и 70±12,3% – после нагрузки (р=0,0002). Выводы. Пациенты с синдромом Эйзенменгера по сравнению с пациентами группы ИЛГ характеризуются более длительным течением симптомов до момента верификации диагноза, более низкой сатурацией крови кислородом. При оценке параметров давления в легочной артерии – ДЛА (систолическое ДЛА, диастолическое ДЛА, среднее ДЛА) по данным катетеризации правых отделов сердца и эхокардиографии выявлены достоверно более высокие значения ДЛА и более низкие значения SрО2.
Ключевые слова
Полный текст
Введение Легочная артериальная гипертензия (ЛАГ) определяется как повышение среднего давления в легочной артерии (срДЛА) 25 мм рт. ст. и более в покое по данным катетеризации правых отделов сердца (КПОС) и является одним из наиболее серьезных осложнений врожденных пороков сердца (ВПС). ЛАГ-ВПС занимает 3-е место по распространенности после идиопатической ЛАГ и ЛАГ, ассоциированной с заболеваниями соединительной ткани [1-3]. Согласно рекомендациям Европейского общества кардиологов по диагностике и лечению легочной гипертензии 2015 г. и российским рекомендациям 2016 г., в клинической классификации выделяют 4 основные группы ЛАГ-ВПС: 1) синдром Эйзенменгера; 2) ЛАГ, ассоциированная с преимущественно системно-легочными шунтами; 3) ЛАГ при малых, случайных дефектах; 4) ЛАГ после хирургической коррекции пороков [1, 3]. В 1897 г. австрийский кардиолог Виктор Эйзенменгер впервые описал больного с дефектом межжелудочковой перегородки (ДМЖП) и клиникой легочной гипертензии (ЛГ). Он наблюдал пациента, которого с младенчества беспокоили цианоз и одышка и который умер в 32 года от массивного кровохарканья [3]. Термин «синдром Эйзенменгера» был предложен в 1965 г. Полом Вудом и в настоящее время широко используется для всех больших шунтов с право-левым сбросом крови, приводящих к ЛАГ [4]. Синдром Эйзенменгера у взрослых встречается все реже благодаря более раннему выявлению и лечению ВПС [5]. Это состояние обусловлено физиологическими последствиями неконтролируемого системно-легочного шунтирования крови, которое приводит к перегрузке правых отделов сердца и повышению легочного сосудистого сопротивления (ЛСС). Реверсия шунта помимо других проявлений характеризуется ЛГ, цианозом, гипоксией, сердечной недостаточностью и эритроцитозом. В отсутствие трансплантации (комплекса сердце-легкие или легких с коррекцией основного дефекта) большинство пациентов выживают в среднем 20-30 лет, прежде чем возникнут фатальные сердечно-сосудистые и гемодинамические последствия. Учитывая сходство патологии с идиопатической ЛАГ, препараты, доказавшие эффективность при идиопатической ЛГ (ИЛГ), также могут применяться для лечения ЛАГ-ВПС и синдрома Эйзенменгера [6]. Цель настоящего исследования – проведение комплексного анализа показателей клинического, функционального, гемодинамического профиля пациентов с ЛАГ-ВПС и синдромом Эйзенменгера в сравнении с группой ИЛГ, а также изучение особенностей лекарственной терапии. Материалы и методы Всего в исследование включены 40 больных в соответствии с критериями включения/исключения. В исследование были включены 20 пациентов (16 женщин и 4 мужчины) с ЛАГ-ВПС и синдромом Эйзенменгера и 20 пациентов (18 женщин и 2 мужчины) с ИЛГ, которые были госпитализированы для обследования и лечения в отдел легочной гипертензии и заболеваний сердца ФГБУ «НМИЦ кардиологии» Минздрава России в период с 01.01.2016 по 01.01.2019. Все больные внесены в Российский регистр (NCT03707561) [7]. Критериями включения были возраст старше 18 лет; впервые верифицированный диагноз ИЛГ или ЛАГ-ВПС и синдром Эйзенменгера; подписанное информированное согласие на участие в исследовании. Критерии исключения: возраст моложе 18 лет; уровень давления заклинивания в ЛА (ДЗЛА) по данным КПОС менее 12 мм рт. ст.; ЛАГ другой установленной этиологии; ЛГ другой этиологии (заболевания левых отделов сердца, заболевания легких, смешанная патология); ишемическая болезнь сердца, подтвержденная по данным мультиспиральной компьютерной томографии коронарных артерий или коронароангиографии; цереброваскулярные события за последние 6 мес; беременность, лактация; заболевания опорно-двигательного аппарата, препятствующие проведению теста 6-минутной ходьбы (Т6МХ); тяжелые нарушения функции печени (более 9 баллов по шкале Чайлд-Пью, класс С); тяжелые нарушения функции почек (скорость клубочковой фильтрации менее 15 мл/мин), потребность в гемодиализе. Диагноз ЛАГ-ВПС и ИЛГ устанавливался в соответствии с алгоритмом, предложенным в Российских рекомендациях по диагностике и лечению легочной гипертензии (2016 г.) и Европейских рекомендациях ESC/ERS 2015 г. [1, 3]. Синдром Эйзенменгера определяли как повышенное давление в ЛА вместе с цианозом и системно-легочным или двунаправленным шунтом крови, связанным с простыми пороками сердца (дефект межпредсердной перегородки – ДМПП, ДМЖП, открытый аортальный проток – ОАП), которые вызывают гипоксическое состояние. Диагноз был подтвержден при КПОС с указанием клинических и эхокардиографических данных. Уровень сатурации крови кислородом (SpO2) в покое ниже 92% и при нагрузке ниже 87% был признан значимым. Пациенты со сложными пороками сердца были исключены из исследования. Трансторакальная эхокардиография (ЭхоКГ) проводилась на ультразвуковом приборе экспертного класса Vivid E9 (GE Healthcare, США). Для регистрации изображений в 2D-режиме использовался датчик M5S-D, для регистрации изображений в 3D-режиме использовался датчик 4V-D. Функциональный статус оценивался с помощью Т6МХ. Кроме того, для стратификации риска пациентов в нашем исследовании проводилась спировелоэргометрия (СВЭМ) на электромагнитном велоэргометре SCHILLER CARDIOVIT CS-200 Ergo-Spiro с газоанализатором Ganshorn Power Cube с использованием системы дыхания с помощью вдоха (breath-by-breath) для записи данных обмена газов более 10 интервалов. Чрескожное насыщение артериальной крови кислородом контролировали с помощью пульсоксиметра. Статистический анализ полученных данных проводился при помощи программы Statistica 10.0 (StatSoft, США). Данные представлены в виде среднего значения и стандартного отклонения, а также медианы, 25% и 75% перцентилей. Использовались следующие статистические методы для оценки полученных результатов: U-тест Манна-Уитни, анализ статистической значимости различий признака в независимых и зависимых выборках с использованием t-критерия Стьюдента, тест по критерию c2. Результаты При анализе демографических характеристик группы пациентов с синдромом Эйзенменгера и ИЛГ были сопоставимы по возрасту – 40 лет (доверительный интервал – ДИ 31,5-56) и 42 года (ДИ 34,5-50) соответственно – и полу. Женщины преобладали в обеих группах (90 и 80% соответственно). Индекс массы тела у пациентов с ЛАГ-ВПС был достоверно ниже, чем у пациентов с ИЛГ (22,6±3,8 кг/м2, 25,8±5,3 кг/м2 соответственно); р=0,03 (табл. 1). Период времени от дебюта симптомов до верификации диагноза синдрома Эйзенменгера был достоверно дольше: в среднем для установления диагноза требовалось 3 года, тогда как у пациентов с ИЛГ в среднем через 10,5 мес ставили правильный диагноз (р=0,0006). При анализе симптомов в обеих группах наиболее частой жалобой являлась одышка (в 95% – при ЛАГ-ВПС и 95% – при ИЛГ). В группе ИЛГ такие симптомы, как боли в грудной клетке, головокружения, обмороки и сердцебиения, статистически значимо встречались чаще по сравнению с ЛАГ-ВПС и синдромом Эйзенменгера. В группе ЛАГ-ВПС кровохарканье встречалось статистически значимо чаще – у 30% больных (р=0,007); табл. 2. Кроме того, проводилось сравнение длительности симптомов в исследуемых группах. Было обнаружено, что такие симптомы, как кашель, головокружение, слабость и сердцебиение, были достоверно дольше в группе синдрома Эйзенменгера (табл. 3). При анализе факторов риска и клинически ассоциированных состояний обнаружено, что дебют заболевания у ряда пациентов с ИЛГ был связан с острой респираторной вирусной инфекцией – 20% пациентов (р=0,03). Все пациенты с синдромом Эйзенменгера имели простой порок сердца (70% – ДМЖП, 25% – ОАП, 5% – ДМПП). Было установлено, что средний возраст выявления ДМЖП составил 8,5±5,3 года, ОАП – 20±3 года, а у пациента с ДМПП ВПС был выявлен в 40 лет. При исходной оценке функционального класса (ФК) было установлено, что пациенты были сопоставимы по этому параметру и большинство принадлежало III ФК (75% в группе ЛАГ-ВПС и 65% в группе ИЛГ). В дистанции Т6МХ обе группы были сопоставимы (357±84,6 м у пациентов с ЛАГ-ВПС и 400±90,6 м – у пациентов с ИЛГ). В группе синдрома Эйзенменгера отмечалось достоверное снижение SpO2 как в покое, так и при нагрузке, в среднем оно составило 86,5±9,7% в покое и 70±12,3% после нагрузки (р=0,0002). При оценке структурно-функционального состояния сердца у всех пациентов с синдромом Эйзенменгера и ИЛГ отмечалась характерная эхокардиографическая картина: гипертрофия и дилатация правого желудочка (ПЖ) с признаками его перегрузки объемом и давлением, уменьшение объема левого желудочка (ЛЖ), дилатация ствола ЛА и ее ветвей. Выявлены достоверно более высокие значения ДЛА: систолического – СДЛА (125±31,8 мм рт. ст.), срДЛА (80±17 мм рт .ст.) и диастолического – ДДЛА (57,5±12,7 мм рт. ст.), диаметра ствола ЛА у пациентов с синдромом Эйзенменгера по сравнению с пациентами с ИЛГ. В остальном достоверных различий между группами ЛАГ-ВПС и ИЛГ выявлено не было (табл. 4). По данным КПОС у всех пациентов, включенных в исследование, отмечались критерии прекапиллярной ЛГ (срДЛА≥25 мм рт. ст., ДЗЛА
Синдром Эйзенменгера

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром Эйзенменгера является осложнением некорригированных пороков сердца, при которых происходит сброс крови слева направо. Часто с течением времени развивается увеличение сосудистого сопротивления в легких, вызывая смену направления сброса на праволевый. Неоксигенированная кровь поступает в большой круг кровообращения, приводя к появлению симптомов гипоксии. Аускультативные данные зависят от характера первичного порока.
Диагноз ставят на основании эхокардиографии или катетеризации сердца. Лечение синдрома Эйзенменгера в целом поддерживающее, однако трансплантация сердца и легких может быть методом выбора, если проявления тяжелые. Рекомендуется проводить профилактику эндокардита.

[1], [2], [3], [4], [5]
Что вызывает синдром Эйзенменгера?
Врожденные пороки сердца, которые при отсутствии лечения приводят к синдрому Эйзенменгера, включают дефект межжелудочковой перегородки, атриовентрикулярную коммуникацию, дефект межпредсердной перегородки, общий артериальный ствол и транспозицию магистральных сосудов. В США распространенность его значительно снизилась благодаря ранней диагностике и радикальному лечению первичного порока.
Праволевый сброс крови при синдроме Эйзенменгера приводит к цианозу и его осложнениям. Снижение сатурации артериальной крови в большом круге кровообращения ведет к формированию пальцев рук и ног в виде барабанных палочек, вторичной полицитемии, повышенной вязкости и последствиям повышенного распада эритроцитов (например, гиперурикемия, вызывающая подагру, гипербилирубинемия, вызывающая холелитиаз, железодефицит с или без анемии).
Симптомы синдрома Эйзенменгера
Симптомы синдрома Эйзенменгера обычно не развиваются до возраста 20-40 лет; они включают цианоз, синкопальные состояния, одышку при физической нагрузке, слабость, набухание яремных вен). Кровохарканье является поздним симптомом. Могут развиться признаки феномена эмболии сосудов головного мозга или эндокардита.
Вторичная полицитемия часто проявляется клинически (например, ускоренная речь, проблемы со зрением, головная боль, повышенная утомляемость или признаки тромбоэмболических расстройств). В результате холелитиаза может беспокоить боль в животе.
При физикальном обследовании выявляют центральный цианоз, пальцы в виде барабанных палочек. Редко могут присутствовать признаки недостаточности правого желудочка. Голосистолический шум регургитации на трехстворчатом клапане может выслушиваться в III-IV межреберье слева от грудины. Ранний диастолический убывающий шум недостаточности клапана легочной артерии может выслушиваться вдоль левого края грудины. Громкий одиночный II тон является постоянным изменением; часто выслушивается щелчок изгнания. Сколиоз присутствует примерно у 1/3 пациентов.
Диагностика синдрома Эйзенменгера
Синдром Эйзенменгера подозревают по имеющемуся в анамнезе неоперированного порока сердца, с учетом рентгенографии органов грудной клетки и ЭКГ, точный диагноз устанавливают на основании двухмерной эхокардиографии с цветной допплеркардиографией.
Лабораторное обследование выявляет полицитемию с гематокритом выше 55 %. Увеличенный распад эритроцитов может проявляться как железодефицитное состояние (например, микроцитемия), гиперурикемия и гипербилирубинемия.
На рентгенограмме обычно отмечают выступающие центральные легочные артерии, укорочение периферических легочных артерий, увеличение правых отделов сердца. На ЭКГ отмечается гипертрофия правого желудочка и иногда гипертрофия правого предсердия.

[6], [7], [8]
Лечение синдрома Эйзенменгера
В идеале корректирующие операции должны были быть проведены ранее, для того чтобы предотвратить развитие синдрома Эйзенменгера. Специфического лечения не существует, когда синдром уже развился, однако изучаются препараты, которые могут снижать давление в легочной артерии. Они включают антагонисты простациклинов (трепростинил, эпопростенол), антагонисты эндотелинов (бозентан) и усилители оксида азота (силденафил).
Поддерживающее лечение синдрома Эйзенменгера включает избегание условий, которые могут спровоцировать ухудшение состояния (например, беременность, ограничение жидкости, изометрическая нагрузка, нахождение на большой высоте), и использование оксигенотерапии. Полицитемию можно лечить осторожной флеботомией для снижения гематокрита до 50-60 %, плюс одновременное возмещение объема физиологическим раствором. Гиперурикемию можно лечить аллопуринолом 300 мг внутрь один раз в день. Аспирин по 81 мг внутрь один раз в день показан для профилактики тромбозов.
Ожидаемая продолжительность жизни зависит от типа и тяжести первичного порока сердца и варьирует от 20 до 50 лет; средний возраст, в котором пациент погибает, составляет 37 лет. Однако низкая переносимость физических нагрузок и вторичные осложнения могут значительно ограничить качество жизни.
Трансплантация сердца и легких может быть методом выбора, однако резервируется для пациентов с тяжелыми проявлениями. Долговременная выживаемость после трансплантации не многообещающа.
Все пациенты, у которые присутствует синдром Эйзенменгера, должны получать профилактику эндокардита перед стоматологическими или хирургическими процедурами, при которых возможно развитие бактериемии.
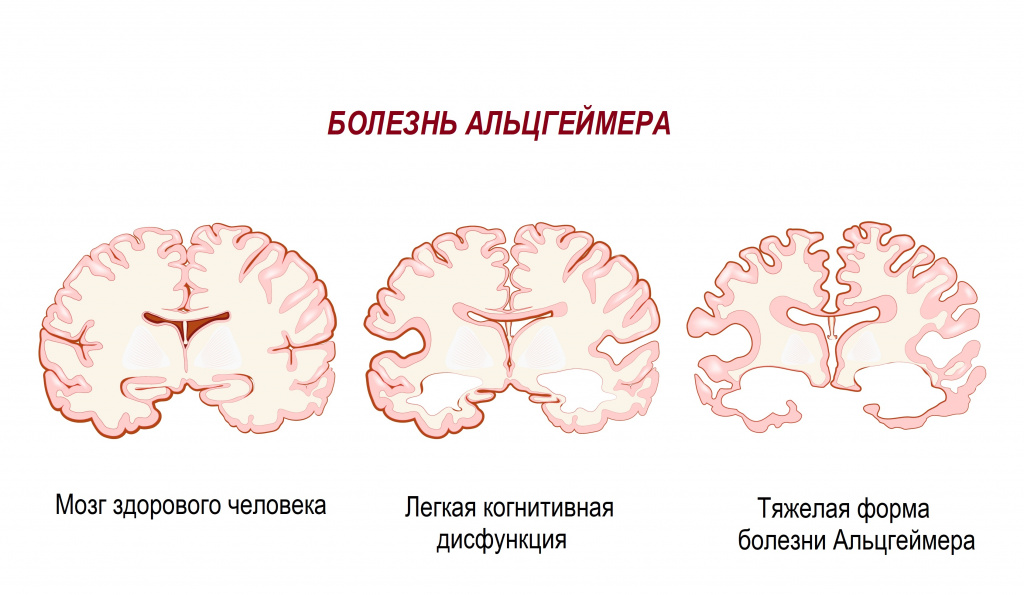
Болезнь Альцгеймера
Болезнь Альцгеймера — это прогрессирующая форма нейродегенеративного расстройства, приводящего к нарушению нейронных связей и отмиранию клеток головного мозга. Указанные изменения вызывают слабоумие и потерю дееспособности. Заболевание чаще всего встречается у лиц преклонного возраста, но зафиксированы случаи и среди молодых людей.
Признаки болезни Альцгеймера: рассеянность, постоянные провалы в памяти (пациент забывает, куда положил свои вещи, что покупал, где живет), повторение одних и тех же рассказов, нарушение концентрации внимания, раздражительность, сонливость или бессонница, проблемы с устной и письменной речью.
Диагностировать патологию помогает сбор анамнеза. Специалист назначает проведение аппаратных исследований: ПЭТ, ЭЭГ, КТ или МРТ. Дополнительно проводят лабораторные исследования: анализ крови, генно-молекулярный анализ.
Альцгеймер относится к неизлечимым видам болезней. Терапия состоит из приема медикаментов в сочетании с психосоциальной методикой поддержания и стабилизации пациента.
Причины возникновения
Факторы, вызывающие деменции, остаются загадкой, и до сегодняшнего дня ученые не определили точную причину, дающую толчок развитию заболевания. Доподлинно известно только то, что у человека нарушаются обменные процессы в коре головного мозга. Из-за этого происходит накопление вредных веществ — бета-амилоидов (сенильных бляшек) и тау-белка.
Вышеперечисленные предположения стали основой трех теорий, которые объясняют этиологию развития патологии.
- Холинергическая гипотеза утверждает, что деменции начинают образовываться из-за снижения синтеза ацетилхолина, именно он несет ответственность за передачу соответствующих импульсов из коры головного мозга в мышечные структуры. Гипотеза подвергается критике из-за того, что восстановление уровня содержания основного вещества в организме человека не препятствует развитию патологии.
- Амилоидная гипотеза настаивает на том, что причина возникновения дегенерации тканей начинается с отложения бета-амилоидных пептидов. Они выполняют защитную функцию. При нарушении процесса обмена полезные вещества превращаются в компоненты, которые наносят вред.
- Теория Тау рассматривает последовательность в цепочке нарушений, связанных с отклонениями в структуре тау-белка, который начинает проявлять несвойственную ему функциональность и уничтожает нейроны.
Не стоит исключать и генетическую предрасположенность: если у кого-то из близких родственников имелся в анамнезе такой диагноз, то велика вероятность его появления и у наследника.
Мнение эксперта

Автор: Георгий Романович Попов
Врач-невролог, кандидат медицинских наук
Болезнью Альцгеймера страдают по большей части люди пожилого возраста от 65 лет. Чем старше человек, тем выше шанс развития данного заболевания. В возрастной группе от 80 до 85 лет насчитывается до 40% пострадавших. Такой вид деменции носит дегенеративный характер и не поддается лечению. Процесс разрушения клеток мозга в скором времени проявится в виде слабоумия, а самолечение без профессионального осмотра может усугубить положение.
Диагностировать болезнь самостоятельно на раннем этапе не предоставляется возможным. А откладывание похода к врачу может отрицательно сказаться на состоянии больного из-за высокой скорости развития этого вида деменции. Для точного определения диагноза необходимо применение специальной аппаратуры и консультации врачей-неврологов. Специально подготовленные тесты помогут установить причины заболевания и сформировать оптимальный курс лечения. Такие условия предлагает Юсуповская больница. Качественная помощь от ведущих врачей позволит сдерживать патологические процессы, что даст больному возможность вести нормальный образ жизни.
Симптомы и признаки болезни Альцгеймера
Признаки Альцгеймера прогрессируют медленно. Первые симптоматические проявления деменции появляются задолго до подтверждения диагноза. Выделяют четыре стадии недуга.
- Предеменция. Обнаруживается сложно, так как ее можно ошибочно принять за стресс. Человек испытывает чувство усталости, снижается память (больной не может запомнить список из нескольких наименований, плохо усваивает информацию), исчезает интерес к жизни, появляется замкнутость и апатия.
- Ранняя деменция. Симптоматика осложняется дефектами речи: забываются названия предметов быта, снижается скорость речи, сокращается словарный запас, происходит путаница похожих слов, ухудшается почерк. Именно в это время больной обращается в клинику.
- Умеренная деменция. Характеризуется затруднениями в построении логических связей. Человек одевается не по погоде, теряется в пространстве, не помнит, как дойти домой, не знает свой адрес, забывает родных и себя самого. Появляется плаксивость, агрессия, нарушается долговременная память.
- Тяжелая деменция. Человек полностью деградирует, он не способен управлять физиологическими процессами в организме, не в состоянии самостоятельно принимать пищу.
С таким диагнозом при правильном уходе человек может дожить до глубокой старости. В России и в зарубежных странах для таких пациентов существуют специальные клиники и пансионаты, где больным помогают адаптироваться, вспомнить элементарные навыки самообслуживания.
Признаки болезни Альцгеймера на ранней стадии
Ранние симптомы болезни Альцгеймера не всегда заметны, чаще на них не обращают внимания. К ним относят:
- речевые изменения — фразы плохо связываются между собой, язык становится бедным, а разговор пустым;
- длительный сон — значительно усугубляет проблемы с памятью, очень важно при таком заболевании, чтобы ночной сон длился не более 6-7 часов;
- поведенческие изменения — у человека меняется характер, привычки, возникают трудности с принятием решения и планированием дня;
- нечувствительность к боли — сильную болезненность пациент описывает как легкий дискомфорт;
Признаки болезни Альцгеймера в пожилом возрасте
Люди преклонного возраста часто скрывают наличие проблем со здоровьем, поэтому стоит обратить внимание на:
- кратковременную память: как часто пожилые люди забывают информацию, теряют вещи или не помнят, где они лежат;
- бессонницу ночью и сонливость днем;
- нетвердую походку;
- утрату интереса к привычным и любимым занятиям: рыбной ловле, вязанию, вышиванию;
- проблемы с разговорной и письменной речью: значимые слова замещаются местоимениями, мозг теряет способность четко мыслить — отмечаются пространные размышления;
- изменения в характере: излишняя подозрительность, нервозность, навязчивые поучения;
- гипертрофированное чувство доверчивости и наивность толкают больных Альцгеймером на необдуманные поступки (могут отдавать деньги мошенникам);
- неаккуратный внешний вид.
На первых этапах развития недуга пожилые люди не требуют постоянного контроля и внимания. Когда симптоматика прогрессирует, а признаки деменции усугубляются, пациентам необходим специальный уход.
Симптомы болезни Альцгеймера у молодых
Склонность к развитию заболевания можно определить после прохождения молекулярно-генетического анализа. Научно доказано существование пяти основных участков в геноме человека, провоцирующих проблемы с обменом веществ и несущих смерть нейронам. Они располагаются на 1, 12, 14, 19 и 21 хромосомах. Мутационные изменения на этих участках способствуют накоплению отрицательного амилоида и тау-белка.
У ребенка с генными аномалиями такого плана часть мозга, отвечающая за память, меньше на 6%, чем у здорового малыша. Со временем эта часть уменьшается до критической отметки.
Наличие синдрома Дауна у ребенка значительно увеличивает риск развития Альцгеймера, симптоматика обнаруживается не сразу в связи со спецификой первичного заболевания. Такие дети изначально отстают в развитии, у них плохая память, внимание, низкая адаптация.
У детей с синдромом Дауна быстрей происходит старение организма, соответственно, изменения в области головного мозга выступают подстегивающим фактором. Практически у всех таких детей по достижению 40 лет диагностируется Альцгеймер.
Признаки Альцгеймера у женщин
По статистическим данным женская часть населения больше подвержена сенильному слабоумию, чем мужчины, большинство из которых просто не доживают до 70-80 лет. У женщин после менопаузы снижается выработка эстрогена, который способствует регулировке метаболизма в мозге. Поэтому их организм больше склонен к накапливанию отрицательных веществ, несущих смерть нейронам.
Признаки Альцгеймера у мужчин
Ранние признаки болезни Альцгеймера у представителей полов отличаются:
- женщины испытывают проблемы с памятью, вниманием, реакцией, логическими связями между предметами;
- мужчины первоначально сталкиваются с речевыми отклонениями и затруднениями в движениях и моторике.
Эти данные предоставила исследовательская группа на Международной конференции в Торонто. Было обследовано более 1000 человек, посмертная экспертиза которых указала на некоторые расхождения в симптоматике.
Прогноз болезни Альцгеймера
Значительная часть пациентов живет от 5 до 14 лет. Поэтому очень важно выявить патологию на раннем этапе развития, что поможет увеличить срок жизни до максимально возможной отметки.
С помощью специальных методик и лекарственных препаратов можно сдерживать аномальные изменения в тканях головного мозга и улучшить качество жизни.
Диагностика
Стоит выделить основные методы обследования пациентов с подозрением на сенильное слабоумие.
- Нейропсихологические тесты. Они заключаются в выполнении определенных действий, направленных на способность запоминания, пересказ прочитанного, несложные вычисления. Проверяется степень ориентирования во времени и пространстве.
- Магнитно-резонансная томография (МРТ) предоставляет более точные данные, определяет зоны и площадь поражения участков в головном мозге, а именно присутствие бляшек, структурные нарушения. Для установления динамики дегенеративных нарушений МРТ проводят до трех раз с перерывами в месяц.
- Компьютерная томография (КТ) — назначается редко и только тогда, когда площадь поражения отчетливо заметна.
- Позитронно-эмиссионная томография (ПЭТ) — современный способ диагностики, с его помощью можно выявить заболевание на стадии предеменции.
- Электроэнцефалография (ЭЭГ) — назначается по необходимости.
- Лабораторные процедуры — сдается анализ крови (общий, биохимический), а также выявляется наличие генных мутаций.
Специалисты отмечают, что при наличии сопутствующих недугов — сахарного диабета, высокого уровня холестерина в крови, артериальной гипертензии — течение Альцгеймера прогрессирует более стремительно.
Лечение
Доступные методы терапии не могут излечить Альцгеймер, они способны лишь улучшить качество жизни больного, снизить симптоматические проявления.
Чаще всего назначают мемантин и антихолинэстеразные средства. С их помощью можно поддержать защиту нейронов от гибели. Есть несколько побочных эффектов: сильные приступы головной боли, головокружение, галлюцинации.
Ингибиторы холинэстеразы никак не показали себя, кроме того, что на фоне их приема происходит снижение веса, появление гастрита и мышечных спазмов. Они не замедляют течение недуга и не укрепляют здоровье.
Если поведение пациента агрессивное и антисоциальное, то ему назначают антипсихотики, но их стоит принимать только в крайних случаях. По данным медицинских исследований, их прием может привести к двигательным расстройствам, снижению когнитивной функции, также они в разы повышают смертность.
К психосоциальным методам лечения стоит отнести арт-лечение, которое направлено на полное расслабление. Такая терапия помогает пациенту успокоиться, снижает агрессию, улучшает концентрацию и настрой.
Профилактика и прогноз
Болезнь Альцгеймера в преклонном возрасте прогрессирует медленно — от 5 до 14 лет, если обнаруживается раньше (в 40 лет), развивается стремительно. В этом случае третий-четвертый этап наступает на второй год после подтверждения диагноза. Однако правильно подобранное лечение может продлить жизнь такого больного до 10 лет.
Замедлить развитие симптоматических проявлений помогу следующие мероприятия:
- здоровый образ жизни;
- качественное и сбалансированное питание;
- занятия спортом (лечебная гимнастика, йога, бег, пешие прогулки, плавание);
- интеллектуальный труд.
Ученые доказали: чем выше показатели IQ, тем больше количество устойчивых нейронов. Человеку с генетической предрасположенностью следует тренировать память, мышление, логику. В этом хорошо помогают ребусы, головоломки, кроссворды, живое общение, наличие интересов. Стоит начать играть в шахматы.
Следует полностью пересмотреть свою жизнь, отказаться от вредных привычек, отдавать предпочтение здоровой пище (с высоким содержанием Омега-3), следить за весом и уровнем холестерина в крови.
Синдром Эйзенменгера

Синдром Eisenmenger представляет собой набор симптомов , отражающее наличие легочной гипертензии «фиксированной» осложняющей спонтанное развитие врожденных пороков сердца , имеющее шунт слева направо причины значительного и продолжительное увеличение кровотока в легочную циркуляции.
Эта легочная артериальная гипертензия является следствием сосудистого заболевания, поражающего все дерево легочной артерии и иногда называемого легочным артериолитом («каменными артериями»).
У детей это основная причина так называемой «вторичной» легочной артериальной гипертензии , в отличие от «первичной» легочной артериальной гипертензии , которая в этом возрасте встречается гораздо реже.
В развитых странах синдром Эйзенменгера имеет тенденцию становиться исключительным благодаря раннему хирургическому лечению (паллиативному или лечебному) сердечных заболеваний, сопровождающемуся шунтом слева направо. Этот синдром по-прежнему широко распространен в развивающихся странах из-за задержки с диагностикой или лечением.
Установленный синдром Эйзенменгера является необратимым, и современные методы лечения направлены только на замедление его развития или борьбу с его последствиями, наиболее заметным из которых является появление цианоза, связанного с изменением направления причинного шунта, который затем становится право-левым.
Резюме
- 1 Механизм
- 1.2 Легочные последствия лево-правого шунта
- 6.1 Медицинское лечение
Механизм
Концепция лево-правого шунта

Мы говорим о шунте (то есть «коротком замыкании»), когда часть крови проходит «путь» короче, чем тот, по которому она должна была пройти обычно. Выражение «влево-вправо» характеризует направление шунта, который идет из левой полости ( предсердие или желудочек ) или от аорты к одной из структур правого желудочка (предсердие – желудочек – малое кровообращение).
Из-за разницы давлений, обычно преобладающей в камерах сердца, и в крупных сосудах, исходящих из сердца, любое изолированное сообщение между левым и правым сердцем отвечает за более или менее важный лево-правый шунт. Наиболее частыми являются:
- то между желудочковые связи между обоими желудочками;
- в том уха связи между двумя предсердия;
- сохранение артериального протока между аортой и легочной артерией.
Другие, более редкие пороки сердца также являются причиной лево-правого шунта:
- атриовентрикулярный проток (в частичном или полном виде);
- аорто-легочный свищ или окно;
- связь левого желудочка и правого предсердия;
- коронарно-сердечные или коронарно-легочные свищи;
- определенные формы общего артериального ствола .
Легочные последствия шунта слева направо
Перегрузка легочной сосудистой системы и левого сердца
При наличии сообщения кровь, присутствующая в левом сердце, может идти обычным путем по направлению к аорте и всему телу ( «большой» круг кровообращения или «системное» кровообращение ) или проходить через сообщение в правом сердце к вернуться непосредственно в легкие, из которых он возник ( «малое» кровообращение или «легочное» кровообращение ).
Количество крови, которая проходит через коммуникацию и заимствует короткое замыкание, тем более важно, поскольку коммуникация широкая и важна разница давлений между левым и правым сердцем. Когда сообщение является широким, оно практически не накладывает ограничений на прохождение крови ( «неограничительный шунт» ), и количество, которое будет проходить, будет исключительно функцией разницы давлений по обе стороны от канала.
Последствия шунта слева направо связаны с увеличением количества крови, возвращающейся в легкие, а затем в левые полости. Вы должны знать, что при наличии широких коммуникаций он может пропустить через короткое замыкание в 2, 3 или даже 4 раза больше крови, чем через нормальный путь к аорте. Это означает, что в легкие поступает крови в 3,4 или 5 раз больше, чем обычно (нормальное количество + количество, проходящее через шунт). Точно так же на выходе из легких в предсердии, а затем в левом желудочке должно циркулировать до 5 раз больше крови, чем обычно: поэтому младенец с большим шунтом постоянно находится в состоянии, близком к единице максимального усилия. Этот избыток крови в легких может вызвать отек легких и левожелудочковую недостаточность .
Тканевые изменения кровоснабжения легочной артерии
Обычно легочные артерии имеют структуру ткани, подходящую для работы в режиме низкого давления. При наличии лево-правого шунта они должны адаптироваться к увеличению потока. Они делают это сначала за счет расширения сосудов, а затем, если этого недостаточно, за счет повышения давления. В первые месяцы жизни эта адаптация обратима. Прекращение ненормального сообщения сопровождается восстановлением нормального состояния легочных артерий (диаметра и давления). Если эта ситуация сохраняется, в структуре этих сосудов происходят изменения, которые необратимо превращают их в артерии, которые функционируют под высоким давлением. Легочная артериальная гипертензия (ЛАГ) «динамический» и обратимые рано превратилась в легочную гипертензию «фиксированной» и окончательную. Затем мы говорим о синдроме Эйзенменгера.
Нет существенной разницы между тканевыми аномалиями, обнаруженными при синдроме Эйзенменгера или легочной артериальной гипертензии по другой причине.
Время установления синдрома Эйзенменгера
Эта задержка переменная. Функция места связи между левым и правым сердцем, на нее также влияет местность:
- Установление фиксированной легочной артериальной гипертензии тем более преждевременно, поскольку очаг аномальной коммуникации находится близко к легким. Таким образом, риск высок и рано (несколько месяцев) при наличии артериального протока, позже (обычно не раньше года) в случае межжелудочковой коммуникации и непостоянно и очень поздно (в зрелом возрасте) при наличии межпредсердная коммуникация. Это предполагает дополнительную токсическую роль кислорода, содержащегося в крови, поступающей в малый круг кровообращения (где кровь обычно бедна O 2. ).
- В зависимости от местности это развитие может произойти раньше, особенно у детей с трисомией 21 (синдром Дауна). В исключительных случаях она может возникать с рождения из-за «стойкости легочного сопротивления фетального типа».
Симптомы
Следует понимать, что по крайней мере на начальном этапе конституция фиксированной легочной артериальной гипертензии может рассматриваться как защитный механизм, который организм противопоставляет легочному гиперпотоку, ответственному за отек легких и сердечную недостаточность. Исторически до операции именно благодаря этому механизму выживали дети с большим шунтом слева направо. Повышение легочного давления ведет к уменьшению разницы давлений между правыми и левыми отделами сердца и, следовательно, важности лево-правого шунта.
Таким образом, в начальной фазе синдром Эйзенменгера сопровождается уменьшением, а затем исчезновением проявлений сердечной недостаточности, предъявляемых ребенком ( одышка , трудности с питанием и т. Д.), И аномалий аускультации (важность сердечного шума, наличие сердечных шумов). галопирующий шум…), который отражал наличие важного лево-правого шунта. Однако развитие определенных признаков, таких как вспышка второго тона сердца в легочном очаге (указывающая на наличие легочной гипертензии) или гипертрофия правого желудочка на электрокардиограмме, показывает, что это «ложное» исцеление.
Когда уровень легочного давления достигает, а затем превышает уровень системного давления, появляются типичные признаки синдрома. Они связаны с реверсированием шунта, который становится правым и левым, и с соответствующими нарушениями дыхательной функции:
- цианоз ( синюшность конечностей), сначала периодический, связанный с усилием, а затем постоянный, но более или менее выраженный в зависимости от степени полицитемии (увеличение количества эритроцитов ;
- одышка (затрудненное дыхание) и астения (утомляемость), связанные с гипоксией (недостатком кислорода) в тканях тела, в частности в мышцах, и, следовательно, ограничивающие возможности нагрузки;
- головные боли (головные боли), которые также связаны с гипоксией тканей, а также с повышением вязкости крови вследствие полицитемии.
Клинические и параклинические признаки
Первоначально клиническое обследование показывает постепенное исчезновение признаков сердечной недостаточности, вторичных по отношению к шунту слева направо. В течение длительного периода, часто несколько десятилетий, у пациента нет проявлений сердечной недостаточности. Только на поздней стадии появляются признаки правожелудочковой недостаточности, связанные с прогрессирующей недостаточностью правого желудочка.
Электрокардиограмма может быть использована для следить за развитием признаков гипертрофии правого желудочка и правого предсердие параллельно ухудшение легочной преграды. Поздно у него также могут появиться признаки ишемии миокарда.
На груди Х- лучей показывает, по косвенным признакам, изменение легочной васкуляризации: дилатацией (иногда эктазированный) проксимальных легочных артерий, разрежение артерий и дистальных легочных артериол ( «очистить» периферии).
Эхокардиографии позволяет оценить важность и следить за развитием легочной гипертензии путем косвенных оценок систолического давления в легочной артерии (по доплеровского измерения скорости потока через недостаточности трикуспидального клапана) и диастолического (по той же мере , через недостаточность легочные клапаны). Это также позволяет оценить адаптацию правого желудочка к перегрузке давлением (толщина и кинетика стенок, диаметр полости) и выявить его несостоятельность (появление аномальной недостаточности трикуспидального клапана , признаки венозного застоя).
Катетеризации сердца позволяет непосредственно измерить уровень легочного давления и сопротивления и показать их нечувствительность к различным сосудорасширяющих веществ ( в частности , оксид азота), что подтверждает характер «фиксированный» легочная гипертензия. Помутнение легочных артерий контрастным веществом ( легочная артериография ), чтобы судить об их изменениях, чаще всего не рекомендуется как потенциальный источник несчастного случая. Катетеризация легочной вены (которая требует наличия проницаемого овального отверстия, чтобы зонд мог пройти в левое предсердие, а затем в одну из заканчивающихся там легочных вен) позволяет гарантировать прекапиллярный характер легочной артерии. гипертония: давление в капиллярах и легочных венах нормальное или низкое. Инъекция контрастного вещества под контролируемым давлением в эту легочную вену ретроградно затемняет дистальные отделы легочных артерий и имеет типичный вид «мертвого дерева» .
В сложных случаях, то есть когда этих исследований было недостаточно, чтобы продемонстрировать фиксированный и, следовательно, необратимый характер легочной артериальной гипертензии, можно прибегнуть к микроскопическому анализу фрагмента легкого, взятого при биопсии легкого, обычно проводимой хирургическим путем.
Осложнения
Прогноз значительно лучше, чем при первичной легочной артериальной гипертензии, при этом выживаемость достигает нескольких десятилетий. Однако смертность за 10 лет достигает 70%.
Легочные осложнения
Ослабленные легочные артерии могут быть местом разрыва или тромбоза .
- Разрыв проявляется кровохарканьем (кашель с отхаркиванием красной крови) более или менее обильным в зависимости от места его расположения. Классически начало кровохарканья было относительно краткосрочным негативным признаком. Фактически, это могут быть разовые и преходящие несчастные случаи, но без последующих действий.
- Тромбоз или , скорее , тромбоз (закупорка сгустком) происходит преимущественно на дистальных артерий и часто неправильно. Ампутируя легочное поле, они усиливают нарушения кроветворения (газообмена между кровью и воздушными пространствами легких) и, следовательно, гипоксию тканей. Они также способствуют дополнительному увеличению легочной артериальной гипертензии. Они возникают примерно в одном из пяти случаев, и в большей степени у пожилых пациентов или при отказе обоих желудочков.
Сердечные осложнения
Это в основном недостаточность правого желудочка и начало сердечной недостаточности. Обычно это происходит намного позже, чем при первичной легочной артериальной гипертензии, и не возникает в течение нескольких десятилетий.
Также необходимо упомянуть возможность возникновения стенокардии или нарушений сердечного ритма , в основном при физической нагрузке, что отражает ишемию миокарда (недостаток кислорода), вторичную по отношению к функциональной коронарной недостаточности, то есть без повреждения коронарных артерий .
Общие осложнения
Полицитемия (увеличение числа красных кровяных клеток) является реакцией организма на гипоксию в попытке улучшить его за счет увеличения носителей кислорода (гемоглобин , содержащийся в красных кровяных клеток). Он может вызывать или усугублять следующие проявления: цианоз, головную боль, астению, головокружение или даже обмороки, связанные с повышенной вязкостью крови. Это может быть осложнено тромбозом, легочной или венозной артерией (и затем сопряжено с риском тромбоэмболии легочной артерии ) или кровотечением, что может показаться парадоксальным, но полицитемия, вторичная по отношению к цианогенному врожденному пороку сердца, часто сопровождается нарушением функции или количества крови. тромбоциты.
Из парадоксальной эмболии может произойти: как правило, миграция после отрыва тромба , образованного в вене не может сделать это в венозной крови, правом сердце и легочном пути. При наличии шунта справа налево этот же тромб может достичь большого кровотока через коммуникацию и заблокироваться в таком органе, как мозг, селезенка, почка и т. Д. Парадоксальный термин – венозная отправная точка и артериальная точка прибытия. Рассматриваемый тромб может быть тромбом (тромб) и быть причиной нарушения мозгового кровообращения, инфаркта селезенки и т. Д. Он также может состоять из инфекционного материала, а затем и из источника инфекционных абсцессов, особенно церебральных.
Беременность
Наличие синдрома Эйзенменгера – одно из очень редких врожденных пороков сердца, формально противопоказывающих беременность.
Действительно, беременность ускоряет естественное развитие болезни; то есть в лучшем случае это ухудшило бы состояние матери, в худшем – она могла бы быть ответственна за свою смерть (не исключение). В зависимости от тяжести гипоксии и цианоза, также существует значительный риск того, что беременность не наступит в срок (смерть плода в утробе матери ) или родить сам недоношенный ребенок .
Естественное развитие фиксированной легочной артериальной гипертензии, вторичной по отношению к болезни сердца, обычно растягивается на несколько десятилетий, однако чаще всего допускает процедуру усыновления.
Медицинское лечение
Неспецифические методы лечения
Профилактика бактериального эндокардита , рекомендованная при всех врожденных пороках сердца, здесь тем более необходима, поскольку существует риск парадоксальной эмболии, а все органы могут быть объектом бактериальной колонизации.
Профилактика тромбоза включает либо пероральное антикоагулянтное лечение ( анти-витамин К ), или антитромбоцитарной терапии с аспирином . Выбор и практические методы лечения затруднены из-за повышенного риска внутрилегочных кровотечений и часто связанных нарушений функции тромбоцитов.
Во время полицитемии, это исключительное , что мы прибегаем к обработкам , используемым в полицитемии вере (или существенной полицитемии) из – за риском нападения на другие линии крови (лейкоциты и тромбоциты) , которые они вызывают. Обсуждается только кровотечение. Это спорно, потому что это причина хронического дефицита железа и имеет только временный эффект, потому что он стимулирует эритропоэз в реакции (производство красных кровяных телец организмом). В настоящее время практика кровопускания определяется не столько биологическими критериями (количество эритроцитов, уровень гемоглобина, гематокрит), сколько важностью клинических проявлений повышенной вязкости крови: головная боль, астения, головокружение и т. Д. При его сохранении переходят к медленному удалению от 300 до 400 см 3 крови с компенсацией таким же количеством заполняющего раствора.
Прием железа рекомендуется в случае микроцитоза (эритроциты меньше нормы), потому что микроцитарная полицитемия более подвержена тромбозу, чем эквивалентная полицитемия, состоящая из нормоцитарных эритроцитов.
Чрезмерный распад эритроцитов может вызвать гиперурикемию (аномально высокий уровень мочевой кислоты в крови) и, возможно, приступ подагры или почечнокаменной болезни . С этой гиперурикемией можно бороться различными методами лечения, в частности с помощью аллопуринола, который снижает синтез нуклеиновых кислот.
Необходимо обеспечить правильную гидратацию: в частности, в жаркую погоду пациенты с синдромом Эйзенменгера должны обильно пить с двойной целью: избежать повышения гипервязкости крови за счет гемоконцентрации и способствовать выведению крови почками, избытку мочевой кислоты.
Лечение сердечной недостаточности основано на применении диуретиков и, возможно, дигиталиса .
Не рекомендуются тяжелые физические нагрузки.
Лечение легочной гипертензии
Он основан на применении сосудорасширяющих препаратов, влияющих на малое кровообращение. Их вводят перорально или в виде непрерывной внутривенной инфузии. Было показано, что эти методы лечения эффективны при первичной легочной артериальной гипертензии или вторичной по отношению к системному заболеванию, но не были изучены так конкретно при синдроме Эйзенменгера.
- эпопростенол или Flolan, синтетический аналог простациклина, простагландин I2, вводит путем непрерывной инфузии с помощью внутривенной мини-насосы портативного,
- илопрост , другой простаноид, вводит в виде вдыхаемом 6 до 9 раз в день,
- бозентана или Tracleer антагонист рецептора А и В эндотелина I, вводят в двух дозах ежедневно оральных.
- силденафил или Revatio, ингибитор фосфодиэстеразы типа 5 (Виагра эквивалент) вводят в 3-4 ежедневных пероральных доз.
Эти методы лечения особенно дороги, ограничительны для пациентов, не лишены побочных эффектов и требуют строгих мер предосторожности при использовании. Их назначение – это ответственность врачей, специализирующихся на лечении легочной артериальной гипертензии. Однако они позволяют отсрочить продвижение к трансплантации и имеют определенную эффективность в отношении симптомов запущенных форм.
Хирургическое лечение
Это трансплантация сердце-легкие, которая будет рассматриваться только как последнее средство после исчерпания различных медицинских возможностей, особенно с учетом того, что различные вмешательства, которые пациент перенесет в детстве в связи с его болезнью сердца, могут затруднить это достижение. сложнее и результат более случайный. Альтернативным решением является пересадка легкого с хирургическим закрытием ответственного шунта.
Болезнь Альцгеймера
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Болезнь Альцгеймера: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Альцгеймера — хроническое дегенеративное заболевание головного мозга, характеризующееся резким снижением интеллектуальных способностей вплоть до тотального распада интеллекта и психической деятельности. Болезнь получила свое название по имени доктора Алоиса Альцгеймера, который в 1906 году впервые описал это заболевание.
Память — сложный процесс, который можно условно разделить на две составляющие — процесс запоминания и процесс воспроизведения. При болезни Альцгеймера нарушается именно процесс запоминания. Есть такой термин «консолидация следа памяти», который обозначает процесс перехода поступившей в мозг информации из кратковременной памяти в долговременную. Он до конца не изучен, но у пациентов с болезнью Альцгеймера этот процесс утрачивается. Им не помогают ни обучение, ни заучивание стихотворений — каждый день для них начинается с чистого листа.
Заболевание вызывает повреждение нейронов и отмирание клеток коры головного мозга, ответственных за память и формирование эмоций.
Это приводит к снижению умственных способностей, скорости мышления, реакции, способности справляться с ежедневными делами, ориентироваться в пространстве и критически оценивать свои действия. Происходит значимое нарушение бытовой, профессиональной, социальной самостоятельности и повседневной адаптации.
Причины появления болезни Альцгеймера
Точные причины развития болезни Альцгеймера не до конца понятны. Известно лишь, что в ее основе лежит патологическая активность специфических белков бета-амилоидов и тау-белков:
- бета-амилоиды оказывают токсическое воздействие на нейроны и нарушают межклеточную связь;
- тау-белки нарушают транспортную систему нейронов и токсичны для клеток головного мозга.
Кроме того, при болезни Альцгеймера организм испытывает недостаток фермента, необходимого для образования нейромедиатора ацетилхолина, который является важным участником межклеточной коммуникации.
Патологические формы бета-амилоида образуются у всех людей, но они элиминируются (выводятся) из мозга и проблем не вызывают. Современная гипотеза о развитии заболевания заключается в том, что болезнь возникает именно из-за нарушения элиминации. Белок накапливается в мозге и, превысив определенный порог, запускает болезнь. К нарушению элиминации этого белка причастны разные факторы риска — возраст, вредные привычки (курение, чрезмерное употребление алкоголя), сосудистые патологии, генетическая предрасположенность.
Считается, что при нормальном ночном сне «очищение» мозга от бета-амилоидов происходит в 10 раз активнее, чем днем.
Заболевание вдвое чаще встречается у женщин, чем у мужчин, что отчасти связано с большей продолжительностью жизни женщин. Преобладание количества больных в развитых странах связано с увеличением доли пожилых людей.
Наследственные формы, которые на сегодня четко обозначены, по самым максимальным оценкам составляют до 10% от всех случаев заболевания. Они связаны с мутацией трех генов, которые участвуют в формировании патологических форм белка бета-амилоида.
Другие факторы риска:
- неконтролируемая артериальная гипертензия в среднем и пожилом возрасте;
- атеросклероз крупных артерий головы;
- гиперлипидемия;
- гипергомоцистеинемия;
- сахарный диабет;
- избыточная масса тела;
- гиподинамия;
- хроническая гипоксия;
- черепно-мозговые травмы в анамнезе.
Болезнь Альцгеймера с ранним началом (до 65 лет – так называемый пресенильный вариант) характеризуется быстрым прогрессированием ухудшения памяти, интеллектуальной деятельности и высших корковых функций. Это приводит к раннему развитию тотальной деменции с выраженным распадом речи, жизненных навыков и нарушению различных видов восприятия (зрительного, слухового, тактильного). Для этой формы характерен семейный анамнез заболевания.
Болезнь Альцгеймера с поздним началом (после 65 – сенильный вариант) прогрессирует медленнее, нарушения памяти длительное время остаются главным симптомом. В дальнейшем при неуклонном развитии заболевания наблюдается тотальная деменция по типу амнезии. Относительно редко возникают тяжелые корковые очаговые расстройства, приводящие к параличу.
Кроме того, предусмотрено выделение атипичной формы, или деменции смешанного типа, когда сочетаются симптомы, характерные как для болезни Альцгеймера, так и для сосудистой деменции.
Симптомы болезни Альцгеймера
Для болезни Альцгеймера доминирующим симптомом является нарушение памяти на текущие события, при этом долговременная память сохраняется неплохо. Наиболее частым ранним признаком болезни Альцгеймера является проблема с запоминанием новой информации, поскольку болезнь обычно поражает в первую очередь ту часть мозга, которая связана с обучением.
Гипосмия (снижение обонятельной функции) считается докогнитивным симптомом. То есть прежде чем начнутся первые проблемы с памятью или мышлением, человек перестает четко различать запахи.
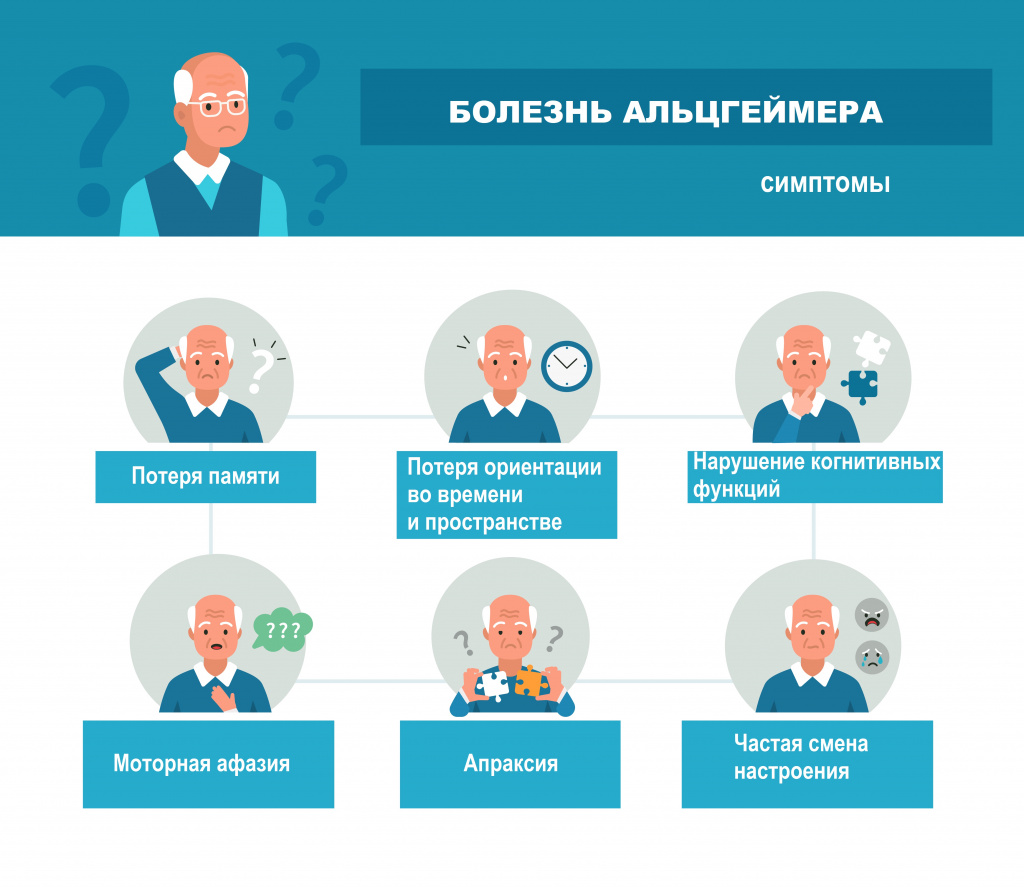
Основные симптомы болезни Альцгеймера:
- амнезия – потеря памяти, забывчивость;
- утрата способности концентрировать внимание;
- апраксия (утрата практических навыков, например, одевания, завязывания шнурков, приготовления кофе и пр.);
- потеря ориентации во времени и пространстве;
- нарушение когнитивных (познавательных) функций;
- агнозия (отсутствие интерпретации воспринимаемой информации);
- моторная афазия (нарушение речи, невнятная речь);
- апатия (отсутствие интереса к жизни, потеря интереса к прежним увлечениям и любимым занятиям);
- проблемы в самообслуживании и общении с другими людьми.
Даже у относительно молодых людей с отчетливыми депрессивными проявлениями возникают органические изменения в мозге, например, атрофия гиппокампа (части мозга, которая участвует в формировании эмоций, регистрации новой информации и пространственной памяти).
Все указанные симптомы проявляются постепенно, на начальных этапах больной может не ощущать серьезных проблем. По мере прогрессирования заболевания способность к критической оценке и внимание снижаются, а ухудшение памяти начинает выражаться сильнее. Люди с болезнью Альцгеймера забывает дату, день недели и год, свой домашний адрес и не узнают место, где находятся в данный момент времени. Потом присоединяются все новые и новые симптомы — речь становится более простой, слова выпадают из памяти и часто заменяются похожими по смыслу, теряется узнавание предметов и их функционального назначения, начинают страдать жизненные навыки – пользование даже обычными бытовыми приборами становится проблемой. В большинстве случаев пациенты не замечают изменения вокруг и в себе, хотя иногда могут быть моменты прояснения, и понимание становится более ясным.
Постепенно уменьшается способность узнавать близких. На поздних стадиях болезни полностью утрачивается способность говорить и понимать речь других. Все прежние навыки человека исчезают, он больше не может встать с постели, одеться, пойти в туалет и самостоятельно поесть.
У пациентов с болезнью Альцгеймера часто наблюдаются расстройства психики и поведения, появляются раздражительность, агрессивность, перепады настроения, необоснованное чувство страха, тревожность, подозрительность, нарушения сна (трудности с засыпанием, нарушение суточного режима, ночные блуждания).
Диагностика болезни Альцгеймера
Как правило, диагностика болезни Альцгеймера схожа с диагностикой других видов деменции. Но несмотря на клинические и специфические лабораторные и визуализационные характеристики, окончательный диагноз может быть подтвержден только гистологическим исследованием ткани мозга.
При наличии у пациента или его близких жалоб на снижение памяти, профессиональную и социальную дезадаптацию проводят:
- объективное обследование для выявления характерных клинических признаков деменции;
- сбор анамнеза и выяснение семейной истории болезни Альцгеймера;
- исследование психического статуса.
Клинические критерии позволяют с 85% точностью установить диагноз и дифференцировать болезнь Альцгеймера от иных вариантов деменции, таких как сосудистая деменция или деменция с тельцами Леви.
Для выявления других поддающихся лечению причин деменции и нарушений, которые могут усугубить симптомы, проводятся лабораторные исследования:
-
генетическая предрасположенность к атеросклерозу и болезни Альцгеймера;
Тест используется для диагностики гиперлипидемии III типа, а также для прогноза развития болезни Альцгеймера
Синдром Эйзенменгера

Синдром Эйзенменгера — причины, симптомы, продолжительность жизни
Синдром Эйзенменгера — это сосудистое заболевание легких, которое в конечном итоге может привести к необратимой легочной гипертензии. Заболевание имеет полиорганный характер, что сокращает продолжительность жизни больного человека. Узнайте о причинах, симптомах и методах лечения синдрома Эйзенменгера.

Синдром Эйзенменгера — что это такое?
Синдром Эйзенменгера — это сосудистое заболевание легких, которое развивается вторично по сравнению с врожденными пороками сердца, связанными с лево-правым истечением крови на уровне сердца или крупных сосудов. Заболевание прогрессирует, постепенно приводит к увеличению сопротивления легочных сосудов и возникновению необратимой легочной гипертензии . В зависимости от типа дефекта, на основе которого развился синдром Эйзенменгера, первые симптомы могут появиться уже в детстве (например, большой межжелудочковый дефект — ДМЖП) или во взрослом возрасте (изолированный межпредсердный дефект — ДМПП).
Хотя расстройство влияет на систему кровообращения, заболевание полиорганное, и нарушение функций отдельных органов постепенно снижает качество жизни. Ожидаемая продолжительность жизни также меньше, чем у населения в целом; большинство смертей происходит на 3-м и 4-м десятилетии жизни.
Синдром Эйзенменгера — причины
Синдром Эйзенменгера — это осложнение так называемого Дефекты утечки в сердце, которые представляют собой дефекты, при которых существует связь между системной и легочной кровеносной системой, которая позволяет крови течь между ними.
Такая связь может происходить на уровне:
- предсердия (дефект межпредсердной перегородки — ДМПП),
- желудочки (дефект межжелудочковой перегородки — ДМЖП),
- крупные сосуды (например, открытый артериальный проток).
Поскольку давление в большом круге кровообращения (левая сторона сердца) выше, чем в малом круге кровообращения (правая сторона), кровоток идет слева направо. Следствием лево-правого шунта является усиление кровотока через легкие. Устойчивое усиление кровотока приводит к изменениям стенки мелких артериол легочного ложа — гипертрофии мышц, утолщению стенки, образованию воспалительных очагов и некротических изменений.
В результате повышается сопротивление кровотоку и развивается легочная гипертензия. . Когда давление в малом круге кровообращения превышает значение давления в системе, направление утечки меняется на противоположное, и насыщенная кислородом кровь с левой стороны смешивается с насыщенной кислородом кровью с левой стороны. Эта обедненная кислородом кровь распространяется по периферическим органам. Организм пытается защитить себя от гипоксии, активируя адаптивные механизмы (увеличение сердечного выброса, увеличение производства эритроцитов).
Синдром Эйзенменгера — симптомы
Последствиями описанных нарушений являются следующие клинические симптомы:
- центральный цианоз — посинение кожи и слизистых оболочек из-за пониженного содержания кислорода в крови (деоксигенированный гемоглобин> 5 г%)
- значительное ограничение толерантности к физической нагрузке — гипоксия сердца и мышц
- одышка
- учащенное сердцебиение — в результате нарушения сердечного ритма (наджелудочкового или желудочкового)
- боль в груди
- симптомы правожелудочковой недостаточности (отек, увеличение печени, расширение яремных вен) — при тяжелой легочной гипертензии правый желудочек не может перекачивать кровь к легочным сосудам
- обморок — гипоксия головного мозга при запущенном заболевании
- нарушения свертываемости крови — повышается как риск кровотечения, так и образования тромба и эмболии
- кровохарканье или легочное кровотечение — результат хронической гипоксии. Кровоизлияние может быть вызвано разрывом крошечных кровеносных сосудов в легких.
- камни желчного пузыря — в результате увеличения выработки красных кровяных телец повышается уровень билирубина, возникающего в результате распада эритроцитов. Билирубин и соединения кальция способствуют образованию желчных камней.
- склонность к развитию подагры — из-за нарушения функции почек и распада большого количества эритроцитов повышается уровень мочевой кислоты
- колющие пальцы и торчащие ногти — вызваны хронической гипоксией.
Симптомы заболевания с возрастом усиливаются. Цианоз и ограниченная толерантность к физической нагрузке обычно наблюдаются на 2-3-м десятилетии жизни, хотя время появления симптомов и степень их выраженности зависят от типа дефекта, на основании которого развился синдром Эйзенменгера (чем больше утечка, тем быстрее появляются симптомы).
Синдром Эйзенменгера — исследования
Пациент с синдромом Эйзенменгера должен находиться под постоянным кардиологическим наблюдением. Заболевание можно диагностировать, когда у пациента с негерметичным врожденным пороком сердца наблюдается повышенное сопротивление в ложе легочных сосудов, которое не снижается после применения сосудорасширяющего раздражителя (кислород, оксид азота).
В диагностике используются следующие дополнительные тесты:
- Лабораторные исследования — увеличение количества эритроцитов и повышение гематокрита в анализах крови говорят о хронической гипоксии. Также снижается содержание кислорода в крови (сатурация <90%).
- Электрокардиографическое исследование (ЭКГ) — позволяет выявить признаки перегрузки и гипертрофии правой части сердца (правого предсердия и правого желудочка); бывают также аритмии с признаками блокады правой ножки пучка Гиса.
- Рентген грудной клетки — характерно уменьшение легочного сосудистого кровотока. Форма сердца может иметь различную форму в зависимости от типа дефекта, на основе которого развился синдром Эйзенменгера.
- Эхокардиография (эхо сердца) — лучший неинвазивный визуализирующий тест. Он предоставляет информацию о самом пороке сердца, позволяет измерить давление в легочных сосудах и позволяет определить наличие возможного тромба в легочной артерии.
В большинстве случаев этих тестов достаточно для выявления высокого необратимого сопротивления легочных сосудов. Инвазивная диагностика (катетеризация сердца, реже — биопсия легких) проводится у нескольких пациентов . Он предназначен для тех пациентов, у которых необратимость легочного сопротивления не была подтверждена неинвазивными тестами и, следовательно, есть шанс на операцию.
течение синдрома Эйзенменгера во многом зависит от сотрудничества пациента и соблюдения врачебных рекомендаций, во время визита к врачу необходимо детально определить, какие изменения образа жизни будут наиболее эффективными. Стоит спросить об уровне безопасных физических упражнений, способах борьбы с сопутствующими заболеваниями, рекомендуемых вакцинациях и даже обсудить планируемые способы путешествий и риски забеременеть. Все эти вопросы важны для пациентов с синдромом Эйзенменгера.
Синдром Эйзенменгера — факторы риска и профилактика
Главный фактор риска и необходимое условие развития синдрома Эйзенменгера — наличие негерметичного врожденного порока сердца. Заболевание развивается с неисправленными дефектами, часто после многих лет стойкой утечки крови. Таким образом, способ избежать этого осложнения — это ранняя диагностика и лечение пороков сердца, связанных с коммуникацией между легочным и системным кровообращением.
Профилактические меры, снижающие риск развития осложнений, включают, прежде всего:
1. борьбу с инфекциями.
- профилактические прививки, особенно ежегодная вакцинация от гриппа
- эффективное лечение воспаления
- забота о гигиене
2. здоровый образ жизни
- бросить курить
- избегать чрезмерных физических нагрузок
- пить достаточно жидкости, чтобы предотвратить обезвоживание
3. контроль фертильности — беременность противопоказана пациентам с синдромом Эйзенменгера как состояние, особенно угрожающее жизни матери (смертность около 50%).
4. надлежащее планирование путешествий и отдыха — избегание пребывания на больших высотах над уровнем моря; во время полета пациенту должна быть доступна кислородная терапия.
Синдром Эйзенменгера — лечение
Лечение синдрома Эйзенменгера в первую очередь консервативное . Он заключается в избегании факторов, которые могут ухудшить симптомы болезни, а также в лечении осложнений хронической гипоксии в организме.
Лечение последствий хронической гипоксии включает терапию следующих нарушений:
- синдром чрезмерной вязкости — вызванный перепроизводством эритроцитов (эритроцитов), отвечающих за транспорт кислорода к тканям; связан с повышенным риском эмболии. Если гематокрит > 65% и у пациента есть симптомы (например, головная боль или головокружение, нарушения зрения или слуха), используется дренаж крови. За один прием капают 300-500 мл крови и одновременно вводят 750-1000 мл изотонических жидкостей (обычно физиологического раствора).
- кровохарканье — чаще всего достаточно отмены препаратов, повышающих риск кровотечения (аспирин, нестероидные противовоспалительные препараты, пероральные антикоагулянты). Если кровотечение массивное, может потребоваться окклюзия кровоточащего сосуда чрескожным (эмболизация) или оперативным методом.
- подагра — лечение судорог подразумевает прием колхицина или нестероидных противовоспалительных средств; аллопуринол используется для предотвращения последующих судорог.
- анемия — в случае железодефицитной анемии применяют его пероральные добавки.
Синдром Эйзенменгера — лекарства
В последнее время для лечения синдрома Эйзенменгера были внедрены препараты, изменяющие функции эндотелия сосудов , улучшающие гемодинамические параметры и повышающие эффективность пациента.
К ним относятся:
- простаноиды (эпопростенол)
- блокаторы рецепторов эндотелина (бозентан),
- ингибиторы фосфодиэстеразы 5 (силденафил, тадалафил).
Однако использование этих препаратов требует дальнейших исследований для подтверждения их эффективности.
Синдром Эйзенменгера — хирургия
Хирургическое лечение предназначено для пациентов с тяжелыми сердечно-сосудистыми заболеваниями, годовой риск смерти которых превышает 50%. Это трансплантация легких с коррекцией порока сердца или одновременная трансплантация сердца и легких. Однако через четыре года после операции выживает менее половины пациентов. В России такие процедуры не проводят.
Синдром Эйзенменгера — часто задаваемые вопросы
FAQ
1. Можно ли предотвратить синдром Эйзенменгера?
Основным видом деятельности, предохраняющим от развития синдрома Эйзенменгера, является адекватное раннее хирургическое лечение порока сердечной недостаточности (закрытие дефекта межжелудочковой или межпредсердной перегородки или закрытие открытого артериального протока Боталлы). Синдром Эйзенменгера встречается у 3,5-12% пациентов с дырявым пороком сердца.
2. Могут ли пациенты с синдромом Эйзенменгера заниматься спортом?
Противопоказаны чрезмерные физические нагрузки из-за дополнительной нагрузки на кровеносную систему и возможности обострения заболевания. Степень безопасности следует обсудить индивидуально с врачом.
3. Излечит ли операция по поводу порока сердца синдром Эйзенменгера?
К сожалению, если сосудистое заболевание легких уже развилось, операция по исправлению первичного порока сердца может привести к нарушению компенсаторных механизмов организма и ухудшению состояния пациента, поэтому она противопоказана при диагностированном синдроме Эйзенменгера. Исправить дефект можно только при одновременной трансплантации легких.
Синдром Эйзенменгера — жизнь с болезнью
Поддерживающие решения / Как жить с болезнью?
Синдром Эйзенменгера — хроническое заболевание, требующее постоянной кардиологической помощи и регулярных осмотров (каждые 6-12 месяцев).
Течение болезни во многом зависит от действий, предпринимаемых пациентом:
- ежегодные прививки от гриппа снижают риск заражения, которое может быть особенно серьезным у пациентов с синдромом Эйзенменгера
- устранение воспалительных очагов — регулярные осмотры стоматолога, профилактика инфекций мочевыводящих путей (гигиена), быстрая консультация врача при подозрении на воспаление (или любые другие проблемы со здоровьем)
- адекватное увлажнение тела
- не курить
- избегать чрезмерных физических нагрузок
- контрацепция; если, несмотря на противопоказания, женщина забеременела, ей следует немедленно оказать многопрофильную помощь
- избегание длительного пребывания на большой высоте; если необходимо лететь самолетом, у пациента должен быть доступ к кислородной маске (об этом следует заранее сообщить персоналу авиакомпании,
- профилактика инфекционного эндокардита — перед инвазивными процедурами, такими как стоматологические процедуры, процедуры на мочеполовой системе или желудочно-кишечном тракте, врач должен быть проинформирован о наличии синдрома Эйзенменгера. В этом случае перед операцией необходимо накрыть поверхность антибиотиками, чтобы предотвратить инфекционный эндокардит.
Соблюдение вышеперечисленных рекомендаций снижает риск обострений заболевания. Клинические симптомы со временем постепенно ухудшаются; Цианоз обычно появляется на втором-третьем десятилетии жизни, и толерантность к физическим нагрузкам снижается пропорционально его степени. Бессознательное состояние, низкая артериальная оксигенация (сатурация <85%) и высокое давление наполнения правого желудочка связаны с плохим прогнозом. Большинство пациентов умирают на третьем или четвертом десятилетии жизни, хотя были даже единичные случаи, когда люди доживали до седьмого десятилетия.
Хирургическая коррекция врожденного порока сердца не проводится пациентам с диагнозом синдром Эйзенменгера.потому что это может усугубить течение болезни и действительно поставить под угрозу жизнь пациента. Единственная возможность — провести коррекцию одновременно с трансплантацией легкого; однако в России эта процедура не проводится. Внесердечные операции также требуют осторожности, особенно хорошей анестезии.

Ловцева Ирина Николаевна — врач венеролог, стаж 27 лет. Скидка на прием врача! Все отзывы о враче. Запись онлайн или по телефону.
Проводит диагностику, лечение, профилактику дерматологических заболеваний, занимается малой хирургией в дерматологии и косметологии, лазерной дерматологией, лазерной косметологией, медицинским педикюром и маникюром, эстетической косметологией, инъекционной косметологией, терапевтической косметологией с применением широкого спектра пилингов, масок, сывороток, кремов, косметологией в трихологии, косметологией тела.


