Клинико-рентгенологическая динамика у пациента с системной формой ювенильного ревматоидного артрита на терапии этанерцептом
Последняя четверть XX века убедительно показала, что болезни костей и суставов занимают все больший удельный вес в патологии детей. Во всех странах мира происходит неуклонный рост распространенности ревматических болезней в детской популяции. Ревматически
Последняя четверть XX века убедительно показала, что болезни костей и суставов занимают все больший удельный вес в патологии детей. Во всех странах мира происходит неуклонный рост распространенности ревматических болезней в детской популяции. Ревматические болезни поражают около 10% населения, ведут к инвалидизации. Дети составляют около 30% всех заболевших ревматическими заболеваниями и болезнями костно-мышечной системы.
Генеральный директор ВОЗ госпожа Гро Харлем Брундтланд, открывая рабочее совещание ВОЗ по глобальной оценке бремени болезней костно-мышечной системы (Женева, январь 2000 г.), подчеркнула, что «ревматические заболевания ложатся серьезным бременем на общество, ревматоидный артрит нередко через 10 лет после начала заболевания приводит к полной нетрудоспособности. Болезни костей и суставов развиваются в любом возрасте; особенно высок их удельный вес среди хронических заболеваний… Инвалидизирующие болезни в детском возрасте продолжают лишать многих детей нормального развития».
Ювенильный ревматоидный (идиопатический) артрит (ЮРА/ЮИА) — это хроническое тяжелое прогрессирующее заболевание, которое приводит к инвалидизации, нарушает рост и развитие ребенка, негативно влияет на качество всей его жизни, при системных формах и развитии осложнений под угрозой находится и сама жизнь ребенка. Хотя для лечения ЮРА используют почти весь арсенал существующих в медицине противовоспалительных препаратов и методов лечения, у многих пациентов терапия оказывается недостаточно эффективной и не позволяет предотвратить прогрессирование болезни. Поэтому надежды детских ревматологов связаны с перспективой использования в педиатрической практике биологических агентов.
Несмотря на высокую стоимость лечения генно-инженерными биологическими препаратами, в т. ч. блокаторами фактора некроза опухоли (ФНО), своевременное применение этих высокоэффективных терапевтических агентов фармакоэкономически обосновано [1–3], т. к. позволяет предупредить многие проблемы, связанные с неконтролируемым течением болезни. Фармакоэкономическое обоснование применения блокаторов ФНО наиболее доказательно продемонстрировано на примере этанерцепта с учетом более чем 10 летнего опыта его широкого применения в ряде европейских стран, США и Канады, а также с учетом подкожного способа введения, позволяющего избежать дорогостоящих госпитализаций и привлечения для введения препарата медицинского персонала [1–3].
Больным системным вариантом ЮРА/ЮИА свойственен наиболее неблагоприятный прогноз из-за: 1) риска развития жизнеугрожающих состояний в результате манифестации системных проявлений (полисерозит, синдром активации макрофагов и др.); 2) деструктивного полиартрита с множественными аваскулярными некрозами крупных суставов, особенно тазобедренных; 3) значительной задержки физического и полового развития; 4) максимально высокого среди всех клинических вариантов ЮРА риска развития амилоидоза внутренних органов; 5) резистентности к большинству лекарственных средств, включая комбинацию базисных иммуносупрессивных препаратов. Для системного варианта ЮРА/ЮИА характерны наиболее высокие значения острофазовых белков, а также изменения лабораторных показателей, отражающие патологические эффекты провоспалительных цитокинов (тяжелая анемия, гиперлейкоцитоз, тромбоцитоз). Несмотря на то, что больные системным вариантом ЮРА/ЮИА в силу вышеуказанных причин представляются наиболее нуждающимися в биологической терапии кандидатами, целесообразность лечения этой категории пациентов блокаторами ФНО дискутируется в литературе и вызывает обоснованные сомнения, т. к. патогенетически более обоснованным считается блокирование активности других цитокинов ИЛ-1, ИЛ-6. Вместе с тем мировой педиатрической ревматологией накоплен определенный опыт применения блокаторов ФНО и при системном варианте ЮРА, особенно этанерцепта [2].
Освещая опыт применения этанерцепта при ЮРА, следует подробнее остановиться на выполненном (и продолжающемся до настоящего времени) в США исследовании D. Lovell с соавт. [4–7], потому что: 1) это было первое серьезное клиническое исследование этанерцепта у детей; 2) это рандомизированное исследование, подразумевавшее 3 месячную начальную открытую фазу с последующим 4 месячным плацебо-контролируемым исследованием; 3) это исследование было продолжено в открытом режиме приема этанерцепта вплоть до настоящего времени, и опубликованные в 2008 г. результаты охватывают 8 летний период непрерывного применения этанерцепта у детей с полиартикулярным вариантом течения ЮРА. Среди пациентов, закончивших 8 летний период непрерывного применения этанерцепта (таковых осталось 11), было отмечено достижение всеми 100% больных критериев 30%, 50% и 70% улучшения, а у 18–100% улучшения ACRpedi [2, 7].
Несомненным доказательством способности этанерцепта к стойкому подавлению воспалительной активности являются полученные Vojvodich F. P. с соавт. [2, 8] данные о восстановлении темпов линейного роста у больных ЮИА препубертатного возраста в результате 1 годичной терапии этанерцептом. Эта работа имеет важное прогностическое значение, поскольку задержка физического развития является одним из серьезных, социально-значимых осложнений ЮРА [2].
Примечательно, что среди пациентов, вошедших в Американское рандомизированное контролируемое и последующее открытое исследование, доля пациентов с системным по дебюту вариантом, составлявшая 33% в начале открытой фазы, уменьшилась до 19% к четвертому году наблюдения [5–7]. По данным Нидерландского регистра [9], среди больных ЮИА, получавших этанерцепт, до 27% составляют пациенты с системным по дебюту вариантом, тогда как в аналогичном Немецком регистре доля больных системным ЮИА ниже (11,3% от 504 пациентов, получавших этанерцепт в сочетании с метотрексатом, и 8% от 100, получавших монотерапию этанерцептом). Высокой долей больных системным ЮРА (36%) можно отчасти объяснить некоторую разницу в эффективности терапии в исследовании Quartier Р. с соавт. [11] по сравнению с данными других авторов. Тем более что закономерность более низкой эффективности этанерцепта при системном варианте ЮРА, равно как и большинства базисных иммуносупресивных препаратов, хорошо известна и отмечается практически во всех публикациях [2, 5, 9, 10–16].
Сказанное позволяет заключить, что этанерцепт может применяться не только при «классическом» полиартикулярном, но и при других клинических вариантах ЮРА, однако не следует рассчитывать на его эффективность в отношении контроля за системными проявлениями болезни у всех пациентов с ЮРА.
Мы представляем успешный опыт использоваия этанерцепта у девочки 12 лет с системной формой ЮРА, торпидного к стандартной противоревматической терапии.
Клинический диагноз: ЮРА, системная форма, серонегативный по ревматоидному фактору (РФ), активность 3–1 степени, рентгенологическая стадия 2–4, НФ-2Б-1.
Из анамнеза жизни девочки следует отметить, что беременность у матери протекала на фоне хронического пиелонефрита, роды срочные, раннее развитие без особенностей.
Анамнез заболевания: в 02.2003 г., во время отдыха на Украине, у девочки отмечался подъем температуры, жидкий стул, рвота. Был выставлен диагноз: ротавирусная инфекция.
Через 2 недели появились боль и припухлость правой стопы. Получала диклофенак, компрессы с диметилсульфоксидом. Но, несмотря на проводимую терапию, через 2 недели появились экссудативные изменения в правом коленном суставе, на фоне подъема температуры. Диагноз: реактивный артрит. Получала нестероидные противовоспалительные препараты (НПВП), в/м антибиотики, накладывали гипсовую лангету на 2 недели. После окончания курса лечения отмечалось уменьшение экссудативных изменений в суставе, но сохранялась его дефигурация, отмечалось нарушение походки, в связи с чем в мае 2003 г. девочка впервые поступает в нашу больницу. Состояние при поступлении средней степени тяжести, девочка бледна, пониженного питания. Отмечалась дефигурация правого коленного сустава за счет пролиферативно-экссудативных изменений. Движения ограничены, болезненны. При иммуногенетическом обследовании выявлены маркеры взрослого ревматоидного артрита: НLА — А3, А23(9), В35, В54(22) DR B1–04, 04.
При обследовании на артритогенные инфекции выявлены антитела к шигеллам Флекснера в диагностическом титре и микоплазменная инфекция (пролечена амикацином, кларитромицином).
Консультирована фтизиатром: ранний период первичной туберкулезной инфицированности, рекомендован изониазид в течение 3 мес.
После проведения курса лечения состояние девочки постепенно стабилизируется, и в период с 01.2004 г. по 06.2006 г. девочка выходит в клинико-лабораторную ремиссию.
В 04.2006 г. пациентке проведена вакцинация против гепатита В.
В 06.2006 г. появились жалобы на боли в суставах кистей, коленных суставах, суставах стоп, повышение температуры.
31.08.2006 г. девочка вновь поступает к нам в больницу в тяжелом состоянии. Она бледна, дистрофична, лихорадила до 38 °C. Выражены симптомы хронической интоксикации. Пальпируются увеличенные тонзиллярные лимфоузлы, выражена лимфоаденопатия. Походка нарушена, дефигурация проксимальных межфаланговых 2–4 суставов кистей, лучезапястных суставах, пястно-фаланговом 1 го пальца стоп. Не могла собрать пальцы в кулак, приседание затруднено, болезненность при ходьбе на носочках. Выражена мышечная атрофия бедер. Увеличение размеров печени +2–2,5 см, пальпируется нижний полюс селезенки.
При обследовании: СОЭ 55 мм/час, IgА — 400–440.
При обследовании на артритогенные инфекции выявлены антитела к шигеллам Флекснера в диагностическом титре, пролечена норфлоксацином.
С 25.09.2006 г. назначена базисная терапия сульфасалазином 500 мг/сутки. Самочувствие ребенка улучшилось, однако сохранялась лабораторная активность СОЭ — 55–38 мм/час, IgA 530.
Учитывая высокую гуморальную и иммунологическую активность, отсутствие эффекта от проводимой терапии, решено с 10.2006 г. заменить сульфасалазин метотрексатом 10 мг/неделю, а с 03.2007 г. перейти на сочетанную терапию сульфасалазином и метотрексатом.
Но состояние девочки не стабилизировалось: сохранялись выраженные экссудативно-пролиферативные изменения в правом лучезапястном, пястно-фаланговом суставе 1 го пальца правой стопы. Походка нарушена, вынужденное положение правой стопы при ходьбе (наступает на наружную поверхность). Печень +1,5 см. СОЭ — 21–43 мм/ч, IgА — 370.
Учитывая недостаточную эффективность проводимой терапии, сохраняющуюся клинико-иммунологическую активность, отрицательную рентгенологическую динамику, решено сульфасалазин с 04.06.2009 г. заменить на лефлуномид 10 мг/сут. Состояние улучшилось, однако вскоре после выписки вновь наросли экссудативные изменения в суставах, девочка похудела. СОЭ 45 мм/ч, IgA — 710.
Учитывая отсутствие эффекта на проводимую терапию, значительное похудание, рекомендовано лефлунамид отменить, увеличить дозу метотрексата до 12,5 мг/неделю (13,3 мг/м 2 ).
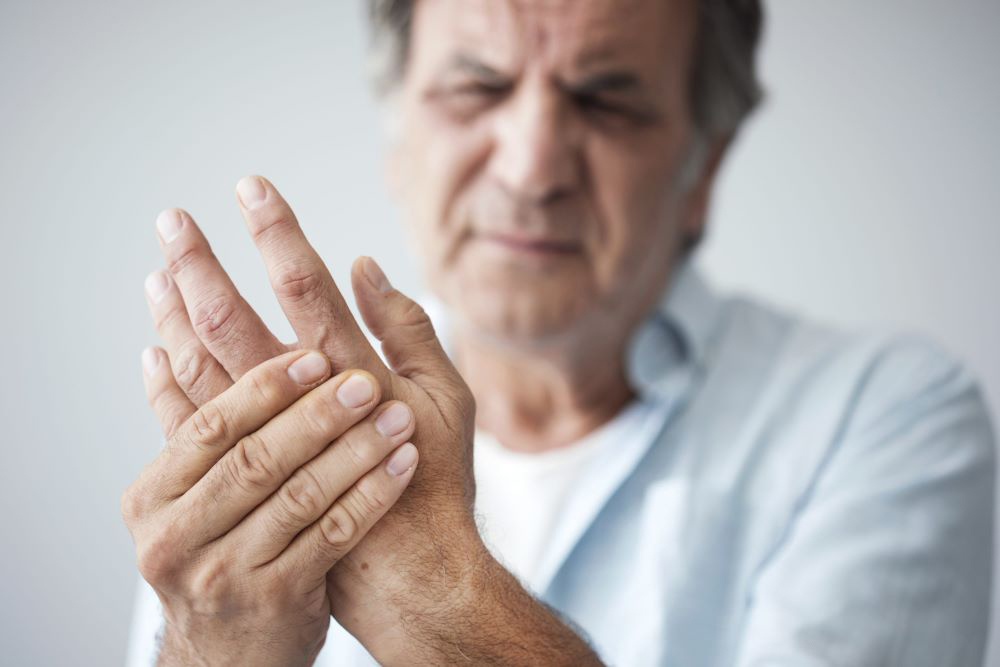
19.04.2010 г. девочка вновь поступает в отделение. Состояние средней тяжести (вес 26,3 кг, рост — 138,5 см), бледна, дистрофична, выражены симптомы хронической интоксикации. Суставной синдром представлен ограничением подвижности, болезненностью и припухлостью в коленных суставах, в правом лучезапястном, в пястно-фаланговых 2–4 пальцев кистей, 1 го пальца правой стопы, левом голеностопном. Отмечается утренняя скованность в этих суставах до 40 мин, а также ограничение разведения тазобедренных суставов. Приседание ограничено. На пятки сесть не может. В правом лучезапястном суставе движения — «качательные», болезненные. Мышечные атрофии голеней, бедер. На рентгенограмме кистовидный остеопороз эпифизов. Появились узуры в правом лучезапястном суставе (рис. 1).
.jpg)
Сохранялась высокая иммунологическая активность IgА — 370, IgG — 1600, С-реактивный белок (СРБ) 6,4 (норма до 0,8).
Учитывая отсутствие эффекта от стандартной противоревматической терапии, сохраняющуюся клиническую и лабораторную активность, прогрессирующую инвалидизацию девочки, с 27.04.2010 г. начато лечение этанерцептом в дозе 12,5 мг 2 раза в неделю. Терапию этанерцептом пациентка перенесла хорошо.
Состояние впервые за 4 года стабилизировалось. За последние 4,5 месяца прибавила в массе 3 кг, подросла на 4 см (вес 29,3 кг, рост — 142,5 см). Походка не нарушена, легко приседает, садится на пятки. Наросли движения в правом лучезапястном суставе. Мышечные атрофии голеней, бедер заметно уменьшились, нет островоспалительных изменений в суставах. Сохраняется дефигурация правого лучезапястного сустава, пястно-фалангового 1 го пальца правой стопы. Нормализовались лабораторные показатели: Ig A — 230, СОЭ 9 мм/час, а также отмечается положительная динамика на рентгенограммах (рис. 2).
.jpg)
Таким образом, данный случай демонстрирует эффективность этанерцепта (Энбрела) у девочки с системной формой ювенильного ревматоидного артрита. Особенностью случая является то, что в дебюте отмечался моноартрит правого коленного сустава, который расценивался как реактивный артрит, связанный с перенесенной кишечной инфекцией. Антибактериальная и противовоспалительная терапия на тот период привела к длительной (более двух лет) клинико-лабораторной ремиссии.
Повторное обострение спровоцировано вакцинацией гепатита В. Второй эпизод артрита значительно отличался от дебюта. Отмечалась лихорадка, нарастающая дистрофия, полиартрит, гепатоспленомегалия, лимфоденопатия, что позволило расценить диагноз как ЮРА, системную форму. Отмечалась высокая лабораторная активность: СОЭ 55 мм/час Ig A — 530, СРБ 6,4.
Лечение стандартными противоспалительными препаратами метотрексатаом, сульфасалазином, лефлунамидом не оказало значительного улучшения, отмечалось быстрое прогрессирование рентгенологических изменений, появление эрозий.
Назначение этанерцепта позволило не только достичь клинико-лабораторного улучшения (ACRpedi 90%), но и исчезновения эрозий в области эпифиза лучевой кости.
Литература
- Насонов Е. Л. Применение ингибиторов фактора некроза опухоли при ревматоидном артрите: место этанерцепта // Научно-практическая ревматология. 2008; № 5, приложение: с. 1–20.
- Никишина И. П. Растворимые рецепторы к фактору некроза опухоли (Этанерцепт) в терапии ювенильных артритов // Русский медицинский журнал. 2009, т. 17, № 3.
- Ara R. M., Reynolds A. V., Conway P. The cost-effectiveness of etanercept in patients with severe ankylosing spondylitis in the UK // Rheumatology. 2007; 46: 1338–1344.
- Loveii D. J., Giannini E. H., Reiff A. et al. Etanercept in children with polyarticular juvenile rheumatoid arthritis // N. Engl. J. Med. 2000, 16, 342 (11),763–769.
- Lovell D. J., Giannini E. H., Reiff A., Jones O. Y., Schneider R., Olson J. C. et al. Long-term efficacy and safety of etanercept in children with polyarticular-course juvenile rheumatoid arthritis: interim results from an ongoing multicenter, open-label, extended-treatment trial // Arthritis Rheum. 2003; 48: 218–226.
- Lovell D. J., Reiff A., Jones O. Y., Schneider R. et al. Long-term safety and efficacy of etanercept in children with polyarticular-course juvenile rheumatoid arthritis // Arthritis Rheum. 2006; 54: 1987–1994.
- Lovell D. J., Reiff A., Ilowite N. Т., Wallace C. A. et al. Safety and efficacy of up to eight years of continuous Etanercept therapy in patients with Juvenile rheumatoid arthritis // Arthritis Rheum. 2008; 58; 5: 1496–1504.
- Vojvodich F. P., Hansen J. В., Andersson U., Savendahl L, Hagalberg S. Etanercept treatment improves longitudinal growth in prepubertal children with juvenile idiopathic arthritis // J Rheumatol. 2007; 34: 2481–2485.
- Prince F. H. M., Twilt M., ten Cate R., Van Rossum M. A. J. et al. Long-term follow-up on effectiveness and safety of etanercept in JIA: the Dutch national register // Ann Rheum Dis. Published online 15 Apr 2008 doi: 10.1136/ard.2007,087411.
- Horneff G., DeBock F., Foeldvari I., Girschick H. J. et al. Safety and efficacy of combination of Etanercept and Methotrexate compared to treatment with Etanercept only in patients with juvenile idiopathic arthritis (JIA). Preliminary data from the German JIA Registry // Ann Rheum Dis. Published online 15 Apr 2008; doi: 10.1136/ard.2007.087593
- Quartier P., Taupin P., Bordeaut F., Lemelle I., Pillet P., Bost M. et al. Efficacy of etanercept for the treatment of juvenile idiopathic arthritis according to the onset type // Arthritis Rheum. 2003; 48: 1093–1101.
- Russo R. A., Katsicas M. M., Zelazko M. Etanercept in systemic juvenile idiopathic arthritis // Clin Exp Reumatoi. 2002; 20: 723–726.
- Lahdenne P., Vahasalo P., Honkanen V. Infliximab or etanercept in the treatment of children with refractory juvenile idiopathic arthritis: an open label study // Ann Rheum Dis. 2003, 62: 245–247.
- Twilt M., ten Cate R., van Rossum M. A. J., Wulfraat M. M. et al. Long-term follow-up of etanercept in the treatment of juvenile idiopathic arthritis; The Dutch national study // Ann Rheum Dis. 2006; 65 (Suppl II): 572.
- Giannini E. H., Ilowite N. T., Lovell D. J., Wallace C. A., Rabinovich E. C., Reiff A. O. et al. A phase 4 registry of etanercept in children with juvenile rheumatoid arthritis // Ann Rheum Dis. 2006; 65 (Suppl 2): 253.
- Ten Cate R., van Suijlekom-Smit L. W., Brinkman D. M. et al. Etanecept in four children with therapy-resistant systemic juvenile idiopathic arthritis //Rheumatology (Oxford). 2002; 41: 228–229.
Е. С. Жолобова, доктор медицинских наук, профессор
С. Н. Чебышева, кандидат медицинских наук, доцент
Н. А. Геппе, доктор медицинских наук, профессор
В. Я. Ельяшевич
О. С. Розвадовская
Г. В. Михалева
А. В. Мелешкина, кандидат медицинских наук
Проведение рентгена при ревматоидном артрите, особенности стадий
а) Терминология:
1. Аббревиатура:
• Ревматоидный артрит (РА)
2. Определение:
• Хроническое прогрессирующее системное воспалительное заболевание с преимущественным поражением суставов
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Исключительно эрозивные патологические изменения
о Остеопороз, нарушение соосности
• Локализация:
о Классическим является симметричное поражение:
– На ранней стадии поражение может быть односторонним
о Поражение на ранней стадии
– Пястно-фаланговые суставы (ПФС) или проксимальные межфаланговые суставы (ПМФС)
– Дистальный луче-локтевой сустав (ДЛЛС)
– Лучезапястный сустав (ЛЗ)
о Поражение на поздней стадии:
– Межзапястные суставы
о Дистальные межфаланговые (ДМФС) суставы и 1-й запястно-пястный сустав в патологический процесс не вовлекаются до самой поздней стадии
(Слева) Продольное цветовое допплеровское картирование: типичные признаки теносиновита с отчетливо повышенной васкуляризацией, указывающей на полнокровие. Также визуализируются синовиальное утолщение и гиперемия ладонного отдела капсулы сустава, указывающие на наличие синовита. Это подтверждает раннюю стадию РА при отсутствии рентгенографических изменений.
(Справа) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: признаки теносиновита с сигналом высокой интенсивности, вокруг нормальных сухожилий сгибателей и разгибателей и в дистальном луче-локтевом суставе. Эрозии не визуализируются. Рентгенография не выявила патологических изменений. (Слева) МРТ, корональная проекция, режим Т1: головки пястных костей с краевыми эрозиями пациента с впервые возникшей односторонней болью и отеком. Рентгенография не выявила признаков этих эрозий.
(Справа) МРТ, корональная проекция, режим Т2 с подавлением сигнала от жира: признаки поражения за пределами пястно-фаланговых суставов у того же пациента. Визуализируются похожие признаки образования выпота, а также краевых и субхондральных эрозий костей запястья, лучезапястного и дистального луче-локтевого суставов. Распространение и характер эрозивного процесса типичны для РА. (Слева) Рентгенография в ЗП проекции: признаки отека в области ПФС и ПМФС у пациента с впервые возникшей болью и отеком кисти: признаки локального остеопороза или эрозий не визуализируются, однако отмечается расширение 2-го и 3-го ПФС. Причиной тому служат синовит и суставной выпот. Это самые ранние рентгенографические признаки РА.
(Справа) Рентгенография в ЗП проекции: юкстаартикулярная остеопения и сужение хряща в ПФС. Размытость кортикального слоя в области головок пястных костей имеет штрих-пунктирный характер, указывающий на ранние эрозивные изменения.
2. Рентгенография при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Суставы кистей и стоп поражаются на ранней стадии; обращайте внимание на скрытые изменения
• Ключевым признаком вовлечения подлежащей кости может являться местный отек мягких тканей:
о Особенно в области ПФС, ПМФС суставов и шиловидного отростка локтевой кости
• Остеопороз:
о Ранняя стадия: юкстаартикулярный
о Поздняя стадия: диффузный
• Эрозии:
о Наиболее ранним признаком является размытость кортикального слоя, с последующим формированием штрих-пунктирного дефекта
о Как правило, раннее появление краевых эрозий в зоне кости, которая располагается внутри капсулы, но не покрыта хрящом:
– Эрозивное поражение оснований фаланг по типу «мышиного уха»
– Шиловидные отростки лучевой и локтевой костей
о Непосредственно субхондральные эрозии
о Тяжелая деструкция костных структур на поздней стадии заболевания:
– Возможно деформация фаланг в виде «карандаша в стакане»
– Могут поражаться кости дистального локтевого ряда или проксимального ряда запястья
• Деструкция хряща:
о При первичной рентгенографии может выявляться расширение суставного пространства, обусловленное выпотом
о Наблюдается общее истончение хряща
• Субхондральные кисты, часто встречающиеся при РА, не являются специфичными
• Может визуализироваться разрастание шиловидного отростка локтевой кости по типу «шапочки»-это единственная область продуктивного изменения при РА
• Нарушение соосности вследствие разрушения связок/сухожилий:
о Запястье:
– Локтевое смещение (локтевой подвывих запястья, при этом полулунная кость в основном сочленяется с локтевой)
– Ладонный подвывих запястья относительно лучевой кости
– Ладьевидно-полулунная диссоциация
– Сгибательная или разгибательная нестабильность промежуточного сегмента запястья
о Пальцы:
– Локтевая девиация в ПФС, ладонный подвывих в ПФС
– Палец «автостопщика»
– Деформация в виде бутоньерки (избыточное сгибание в ПМФС, переразгибание в ДМФС) и по типу лебединой шеи (переразгибание в ПМФС и избыточное сгибание в ДМФС)
3. КТ при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Повторяет рентгенологические признаки; применяется редко, за исключением послеоперационного контроля
4. МРТ при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Т1: выпот, эрозии имеют сигнал низкой интенсивности
• Последовательности, чувствительные к жидкости:
о Выпот, эрозии, субхондральные кисты – сигнал высокой интенсивности
о Теносиновиты – сигнал высокой интенсивности
о Паннус: утолщенная, узелково-измененная синовиальная оболочка с сигналом низкой интенсивности, отграниченная выпотом
о Отек костного мозга: субхондральный высокоинтенсивный сигнал
• Режим Т1 с контрастированием и подавлением сигнала от жира:
о Утолщенная, интенсивно контрастируемая синовиальная оболочка отграничивает выпот и эрозии, характеризующиеся сигналом низкой интенсивности
о Теносиновиты: контрастирование вовлеченных сухожилий
о Срединный нерв может контрастироваться при импиджменте в карпальном канале на фоне теносиновита
5. УЗИ при ревматоидном артрите лучезапястного сустава и суставов кисти:
• Лучший метод для раннего выявления выпота в малых суставах
• Теносиновиты: гиперэхогенность
• Разрыв сухожилий: непосредственная визуализация
• Цветовое допплеровское картирование: позволяет оценить гиперваскуляризацию
• Ревматоидные узелки: гомогенные гипоэхогенные образования
6. Рекомендации по визуализации:
• Лучшие методы визуализации:
о Первичная визуализация – рентгенография
о При отсутствии изменений, для выявления ранних признаков патологических изменений – УЗИ или МРТ:
– Отлично подходит для выявления патологических изменений, но не имеет прогностического значения для отдельного индивидуума
о После лечения (обычно оценка медикаментозной терапии):
– УЗИ и допплеровское картирование эффективны для оценки выпота и воспаления
– МРТ оптимально для оценки раннего эрозивного процесса
• Рекомендации по протоколу:
о Рентгенография: в передне-задней проекции и в проекции «раскрытой книги» (Norgard):
– Проекция «раскрытой книги» позволяет визуализировать ранние эрозии ПФС, трехгранной и гороховидной костей
– Для оценки соосности запястья необходимо дополнительно выполнить рентгенографию в строго боковой проекции
о Использование контрастного вещества в половинной дозе и томографа мощностью ЗТ эффективно для оценки признаков синовита/теносиновита на ранней стадии РА
(Слева) Рентгенография в ЗП проекции: типичные признаки краевых эрозий при РА. Они визуализируются на раннем этапе эрозивного процесса в тех отделах кости, которые расположены внутри капсулы, но не имеют хрящевого покрытия. Эти отделы кости наиболее подвержены воспалительному процессу.
(Справа) Рентгенография в ЗП проекции: нормальная плотность костной ткани у пациента с ранней стадией РА. Единственным пораженным суставом является проксимальный межфаланговый сустав В, где визуализируются эрозии и значительное повреждение хряща. Примите во внимание, что на ранней стадии РА эрозивный процесс может поражать ПМФС с той же вероятностью, что и ПФС. (Слева) Рентгенография в ЗП проекции: узелок, который является причиной вдавленного дефекта подлежащей кости. Обратите внимание на уменьшение ширины хряща во 2-м ПФС по ходу краевой эрозии головки пястной кости. Характер и положение типичны для РА с ревматоидными узелками.
(Справа) Рентгенография в ЗП проекции: признаки выраженной, быстроразвивающейся лентовидной остеопении в дистальном отделе лучевой кости у мужчины 48 лет, а также отека мягких тканей и вероятной эрозия шиловидного отростка локтевой кости. (Слева) МРТ артрограмма, корональная плоскость, режим Т1: отек и эрозии шиловидного отростка локтевой кости и трехгранной кости В у того же пациента. Кроме того визуализируется разрыв ладьевидно-полулунной связки.
(Справа) МРТ, корональная плоскость, режим Т2 с подавлением сигнала от жира: подтверждается наличие эрозий шиловидного отростка локтевой кости и трехгранной кости у этого же пациента. Кроме того визуализирует еще одна эрозия ладьевидной кости В. Обратите внимание на умеренное истончение хряща в луче-ладьевидном суставе, в то время как остальной хрящ выглядит нормальным. Эрозии у данного пациента более выражены, чем можно было предположить по результатам рентгенографии.
в) Дифференциальная диагностика ревматоидного артрита лучезапястного сустава и суставов кисти:
1. Системная красная волчанка:
• Деформации аналогичного характера, но редуцируемые
• Отсутствие эрозий до поздней стадии заболевания; рельефный теносиновит
2. Эрозивный остеоартроз:
• Эрозивный, однако распространение аналогично остеоартрозу:
о ДМФС>ПМФС; 1-й запястно-пястный сустав, ладьевидно-трапециевидно-трапециевый сустав
3. Псориатический артрит:
• В начале может быть исключительно эрозивным
• Преимущественно поражает ДМФС, но может затрагивать и другие суставы
• Поражение суставов запястья непредсказуемо
• Могут иметь место признаки периостита (рыхлая периостальная реакция по ходу диафизов или в основаниях пальцев)
• Динамическое контрастирование способствует дифференцировке псориатического артрита от РА в интервале 15 минут
4. Гиперпаратиреоидизм:
• Субхондральная резорбция концевых фаланг или костей запястья может коллабировать и симулировать эрозии
• Другие признаки гиперпаратиреоидизма: субхондральная резорбция, резорбция кончиков дистальных фаланг, кальциноз сосудов
(Слева) Рентгенография в ЗП проекции: нормальная плотность костной ткани, единичный участок отека мягких тканей и сопутствующая эрозия. Это единственный рентгенографический признак РА у этого молодого пациента.
(Справа) Рентгенография в ЗП проекции: сужение лучезапястного сустава, а также локтевое смещение запястья у пациента с ранней стадией РА. Обратите внимание на то, что большая часть полулунной кости перекрывает локтевую кость, что подтверждает смещение. (Слева) Рентгенография в ЗП проекции: визуализируется только отек мягких тканей в области шиловидного отростка локтевой кости у мужчины средних лет с суставной болью. Это позволяет предположить раннюю стадию РА.
(Справа) Непрямая МР-артрография, режим Т2, с контрастным усилением, с подавлением сигнала от жира: признаки синовита с локтевой стороны и небольшой эрозии шиловидного отростка локтевой кости с выраженным отеком у того же пациента. Также определяется разрыв ладьевидно-полулунной связки. (Слева) МРТ, аксиальная проекция, режим протонной плотности, с контрастным усилением, с подавлением сигнала от жира: более выраженная эрозия дистального отдела локтевой кости у этого же пациента, наличие которой предполагалось в корональной проекции.
(Справа) Рентгенография в ЗП проекции: признаки выраженной остеопении и мутилирующего артрита. Эрозивный процесс выражен настолько, что отмечаются множественные деформации по типу «карандаша в стакане». Несмотря на то, что мутилирующий артрит является характерным признаком псориатического артрита, он также встречается при любых тяжелых воспалительных артропатиях, включая РА.
г) Патология:
1. Общая характеристика:
• Этиология:
о Этиология неизвестна
о Предполагается патофизиологическая связь со стойким иммунным ответом генетически восприимчивого хозяина к некоторому неизвестному антигену
• Генетика:
о Генетическая предрасположенность:
– Конкордантность в парах монозиготных близнецов (25%)
– Частота возникновения РА у родственников первой степени родства в 4-е раза выше, чем у людей в общей популяции
о Маловероятно, что у членов семьи пациента будут выявлены аналогичные патологические изменения
2. Макроскопические и хирургические особенности:
• Синовиальная оболочка гипертрофирована, отечна
• Отечность суставов, эрозии костей, деструкция хряща
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Симметричный полиартрит, с преимущественным поражением мелких суставов кистей и стоп:
– Поражение на ранней стадии может быть асимметричным или моноартикулярным
о Общие симптомы: утомляемость, субфебрилитет
о Обычно развиваются в течение недель или месяцев; иногда скоротечное течение болезни
• Другие признаки/симптомы:
о Деформации лучезапястных суставов и кистей рук:
– Локтевое смещение запястья
– Ладьевидно-полулунная диссоциация; карпальная нестабильность
– Ладонный подвывих и локтевая девиация ПФС
– Деформации по типу «бутоньерки», «лебединой шеи», «пальца автостопщика»
2. Демография:
• Возраст:
о Пик начала заболевания приходится на 4-5 десятилетия
• Пол:
о Ж>М (3:1)
• Эпидемиология:
о РА: 1% в мире:
– 5% в некоторых популяциях коренных американцев
о У 80% пациентов с РА поражаются суставы запястья
о У 85% пациентов с РА поражаются ПФС
о У 75% пациентов с РА поражаются ПМФС
3. Течение и прогноз:
• При интенсивной комбинированной терапии рецептурными препаратами может наступать ремиссия
• При устойчивости к терапии отмечается прогрессирование эрозивного процесса и разрушения связок и сухожилий:
о Прогрессирующие болевой синдром и нарушение функции
4. Лечение:
• Как правило, комбинированное, направленное на облегчение болевого синдрома и незамедлительная нарастающая терапия для подавления заболевания до разрушения суставов:
о Биологические препараты: ингибиторы фактора некроза опухоли альфа, антиинтерлейкин-1:
– Установлена роль цитокинов (особенно фактора некроза опухоли альфа и интерлейкина-1) в патофизиологии РА
• Хирургическое лечение:
о Синовэктомия, теносиновэктомия
о Запястье:
– Резекция дистального конца локтевой кости
– Проксиамльная карпэктомия
– Артродез (обычно с использованием тыльной лучевой пластины через ладьевидную, полулунную и головчатую кости к 3-й пястной)
– Карпальная артропластика; может оказаться несостоятельной и осложниться массивным остеолизисом
о ПФС, ПМФС:
– Артродез, часто межфаланговых суставов первого и других пальцев
– Артропластика: часто развиваются осложнения:
Перелом конструкции или пальца
Массивный остеолизис и синовит
е) Диагностическая памятка:
1. Следует учесть:
• Наиболее ранние проявления РА могут быть монооссальными или асимметричными:
о Необходимо дифференцировать с септическим артритом
2. Советы по интерпретации изображений:
• Учитывайте зоны местного отека мягких тканей для выявления слабо различимых костных признаков на рентгенограмме
• Обращайте внимание на размытость кортикального слоя и штрих-пунктирный характер его изменения как на ранние рентгенологические признаки эрозивного процесса
ж) Список использованной литературы:
1. Navalho М et al: Bilateral MR imaging of the hand and wrist in early and very early inflammatory arthritis: tenosynovitis is associated with progression to rheumatoid arthritis. Radiology. 264(3):823-33, 2012
2. Boyesen P et al: Prediction of MRI erosive progression: a comparison of modern imaging modalities in early rheumatoid arthritis patients. Ann Rheum Dis. 70(1):176-9, 2011
3. Rowbotham EL et al: Rheumatoid arthritis: ultrasound versus MRI. AJR Am J Roentgenol. 197(3):541-6, 2011
Стадии рентгенологических изменений в суставах при ревматоидном артрите
Для цитирования: Смирнов А.В., Каратеев Д.Е. Стадии рентгенологических изменений в суставах при ревматоидном артрите. РМЖ. 2014;7:551.
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА – симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2–3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА – отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии – умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2–5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1–11.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Ревматоидный артрит
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Специалисты клиники «Парамита» в Москве имеют большой опыт в лечении ревматоидного артрита.
Что такое ревматоидный артрит
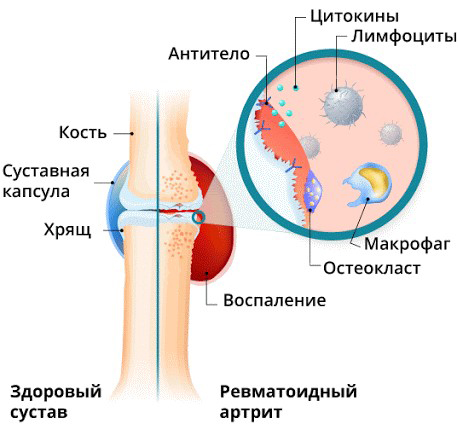
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Симптомы ревматоидного артрита
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Как начинается ревматоидный артрит
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Один из первых симптомов – появление скованности движений по утрам, которая проходит в течение дня. Иногда это сопровождается небольшой лихорадкой, слабостью, недомоганием.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов артрита, на который стоит обратить внимание, – легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Симптомы разгара заболевания
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов – сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
Когда нужно срочно обращаться за медицинской помощью
Ревматоидный артрит – тяжелое прогрессирующее заболевание, поэтому важно своевременно провести диагностику и как можно раньше начинать его лечение.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Поражение сустава ревматоидным артритом
Локализации процесса
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
- пальцы кисти деформируются, часто имеют веретенообразную форму, форму «шеи лебедя» или «пуговичной петли»;
- развивается подвывих пястно-фаланговых суставов кисти, отчего она приобретает форму «плавника моржа»;
- при поражении локтевых суставов появляется их сгибательная контрактура (неподвижность);
- в области локтей можно прощупать небольшие безболезненные ревматоидные узелки;
- плечевой сустав обычно поражается вторично, при прогрессировании болезни появляется его припухлость, болезненность, усиливающиеся при движении.
Подробнее про артрит суставов пальцев читайте здесь.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз – неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы; – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
-
– РФ обнаружен; – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Стадии ревматоидного артрита
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких – развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж; ;
- хирургические методы лечения.
Диета
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Медикаментозное лечение
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС – преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Лечение ревматоидного артрита средствами народной медицины
Народные средства можно включать в состав комплексного лечения ревматоидного артрита, но назначать их должны только врачи, так как эти средства чаще всего имеют растительное происхождение, могут вызывать аллергические реакции и усугублять течение аутоиммунных процессов.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры, лечебная гимнастика, массаж
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
Мнение ревматолога о рентгенодиагностике суставных болезней

Наиболее часто встречаемые ошибки, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях. Часто встречаемые рентгенологические признаки поражения суставов и их интерпретации. Анализ опыта работы на консультативном ревматологическом приеме в областной клинической больнице.

Триполка Светлана Анатольевна, к.м.н., доцент кафедры терапии, ревматологии и клинической фармакологии ХМАПО, КУОЗ «ОКБ ЦЭМП и МК»
Общие сведения
В подавляющем большинстве случаев после анализа жалоб, анамнеза и данных осмотра больному поставлен тот или иной предварительный диагноз заболевания суставов и позвоночника. Однако, в последующем, он нуждается в подтверждении диагноза с помощью дополнительных методов исследования: инструментальных, лабораторных, реже морфологических. Золотым стандартом диагностики суставной патологии остается рентгенологическое исследование. Рентгенография представляет собой важный инструмент не только для диагностики того или иного артрита или артроза, но и для оценки прогрессирования заболевания и эффективности терапии.
Значительной части из обратившихся в областную больницу больных рентгенографическое исследование уже было проведено в лечебных учреждениях районов области и требовало интерпретации в условиях областной больницы. Необходимо отметить, что врачи терапевтической практики нередко руководствуются описательными составляющими рентгеновских снимков (протоколами), предоставляемыми им рентгенологами, и самостоятельно не оценивают те или иные рентгенологические изменения.
И хорошо, если эти протоколы готовит рентгенолог, подготовленный по вопросам артрологии и вертебрологии, но, исходя из собственного клинического опыта, зачастую в описании рентгенограмм рентгенологи не детализируют тех специфических изменений, которые позволяют ревматологу или терапевту провести дифференциальную диагностику изменений в суставах. В заключении рентгенолога достаточно частой является формулировка «признаки артрозаартрита», однако, для каждого вида артритов согласно данным литературы можно выделить свои специфичные признаки, позволяющие определить его нозологическую принадлежность.
Поэтому в данной статье хотелось бы остановиться на наиболее часто встречаемых ошибках, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях и некоторых наиболее важных и часто встречаемых рентгенологических признаках поражения суставов и их интерпретации.
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
- Неправильно выбранный объем обследования
- Неправильная укладка пациента при выполнении рентгенологического обследования
- Неправильная трактовка полученных результатов
Первым этапом рентгенологического обследования для врача общей практики должен бытьправильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов. Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
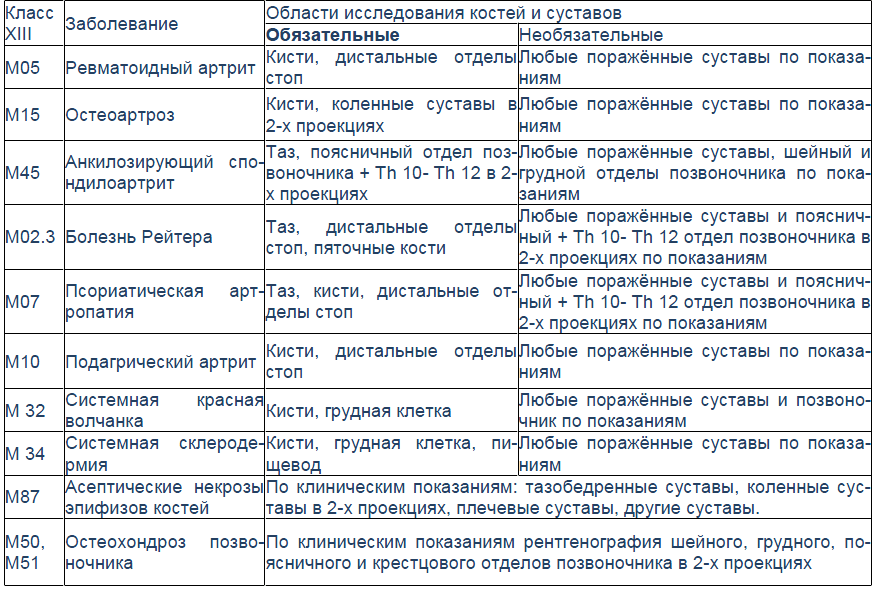
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях
Зона обследования
Также хотелось обратить внимание на неправильно выбираемую зону обследования. Например, зачастую при наличии односторонних клинических изменений в одном пястно-фаланговом или плюсне-фаланговом суставе врачи ограничиваются рентгенографией исключительно этой области. Однако, именно характер патологических изменений в обеих кистях, их локализация и распространённость, анализ того какие группы суставов изменяются в самом начале заболевания должны обязательно учитываться при оценке рентгенограмм для того, чтобы правильно интерпретировать полученные данные и провести дифференциальный диагноз между различными ревматическими заболеваниями. Поэтому в ревматологической практике для уточнения диагноза необходимо проводить по показаниям либо прямую сравнительную рентгенограмму кистей с захватом лучезапястных суставов либо прямую сравнительную рентгенограмму стоп.
Исходя из нашего опыта, результаты рентгенографии нередко могут зависеть от техники и правильного позиционирования объекта съемки. В настоящее время требованием всех протоколов исследований является соблюдение максимально унифицированных условий проведения рентгенограмм кистей и стоп. Так для общей оценки поражения суставов необходимо снимать обе кисти или стопы на одной пленке, обязателен захват лучезапястного сустава. Требования к расположению пациента при рентгенографии кистей и стоп изложены в соответствующих руководствах по рентгенологии. Врачу общей практики при направлении к рентгенологу обязательно необходимо указывать, что больной направляется на сравнительную рентгенограмму кистей в прямой проекции с захватом лучезапястных суставов или на прямую сравнительную рентгенограмму стоп.
Наконец важным моментом является трактовка полученных результатов. О наиболее часто встречающихся в практике терапевта суставных синдромах и наиболее характерных рентгенологических изменениях, присущих им, в продолжении данной статьи.
Рентген мелких суставных кистей
Наиболее информативным и обязательным практически при всех проявлениях суставного синдрома является проведение рентгенологического обследования мелких суставов кистей и стоп, поэтому хотелось бы остановиться на патогномоничных изменениях, характерных для того иного проявления артрита, происходящих именно в кистях или стопах.
Для подагрического артрита характерно преимущественное поражение дистальных отделов стоп с преобладанием изменений в области I плюсне-фаланговых сочленений, реже изменения выявляются в мелких суставах кистей. При остром подагрическом артрите рентгенологические изменения, как правило, отсутствуют. Поэтому речь идет об изменениях, характеризующих хроническую стадию болезни. Типичным для хронического подагрического артрита является обнаружение узловых образований (тофусов) в костях в виде кистовидных просветлений и участков повышения плотности мягких тканей в области фаланг пальцев кистей и стоп. Деструкция костной ткани в виде эрозий, часто выявляемая при хроническом течении подагры, локализуется в основном на краях эпифизов костей и в дальнейшем распространяется на центральные отделы суставов.
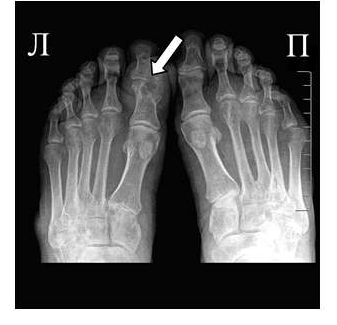
Рис. 1
Эрозии при подагрическом артрите имеют округлую или овальную форму, часто со склеротическим ободком. Склеротический ободок вокруг внутрисуставного тофуса создает типичный для подагрического артрита симптом «пробойника» (см. рис. 1).
В отличие от ревматоидного артрита и полиостеоартроза ширина суставной щели при подагре обычно сохраняется в норме даже в поздних стадиях заболевания. Также для хронической стадии, в отличие от ревматоидного артрита, не характерен остеопороз. Таким образом, I плюснефаланговый сустав наиболее характерная локализация при подагрическом артрите.
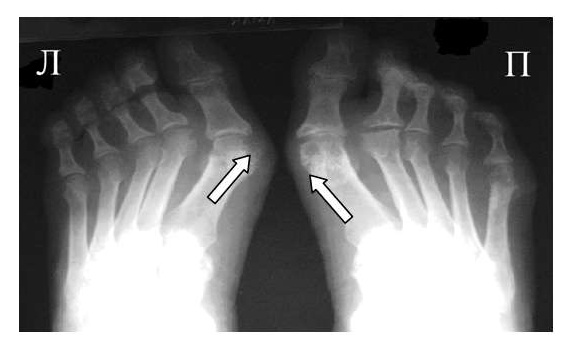
Рис. 2 Симптом «пробойника» в головках плюсневых костей обеих стоп в сочетании с вальгусной девиацией I плюсне-фаланговых суставов
Эрозии часто обнаруживаются в верхней и медиальной части плюсневой головки и часто в сочетании с вальгусной девиацией суставов. Типичным является асимметричность изменений (рис. 2).
Одним из главных отличительных признаков ревматоидного артрита (РА) от других заболеваний является симметричность изменений мелких суставах кистей и стоп, которые становятся суставами-«мишенями» в первую очередь и поэтому именно эти области изучаются для определения стадии заболевания. Наиболее часто используемой в повседневной практике рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Основные симптомы
Основными рентгенологическими симптомами РА являются следующие: остеопороз, кистовидные просветления костной ткани (кисты), сужение суставной щели, эрозии суставов, костные анкилозы, деформации костей, остеолиз, вывихи, подвывихи и сгибательные контрактуры суставов. Рентгенологическая диагностика развернутых стадий РА, исходя из нашей практики, как правило, затруднений не вызывают.
Рис. 3 Сочетание ревматоидного артрита и остеоартроза
Большинство ошибок встречаются при начальных стадиях, особенно при начале РА в пожилом возрасте и сочетании его с остеоартрозом (см. рис. 3). В этом случае для подтверждения диагноза РА и предупреждению случаев его гипердиагностики служит выявление симметричных эрозий в типичных для ревматоидного артрита суставах (запястья, плюснефаланговые, пястно-фаланговые).
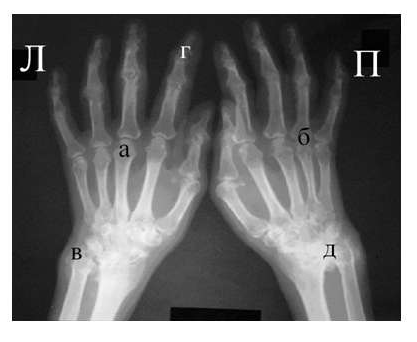
Рис. 4. Изменения кистей при ревматоидном артрите (а остеопороз, бсужение суставных щелей, в кистовидные просветвления, г костные эрозии, д анкилозирование)
Необходимо также помнить, что, как правило, при РА эрозии не предшествуют околосуставному остеопорозу, кистам и сужению суставных щелей. Имеет место последовательность развития стадий РА (см. рис. 4), в отличие от эрозивных артритов другого генеза (псориатического, серонегативного)
Костные анкилозы выявляются только в суставах запястий и во 2-5-м запястно-пястном суставах, редко в лучезапястных и суставах предплюсны. Никогда анкилозы не формируются в межфаланговых суставах кистей и стоп, в первых запястно-пястных и плюснефаланговых суставах. Анализируя сроки появления основных рентгенологических проявлений наиболее типичным по нашим данным и по данным других авторов [LandeweR.] является появление первых симптомов РА (околосуставного остеопороза и кистовидных просветлений) через несколько месяцев (до года) от начала заболевания, эрозии выявляют на 2-3 год от начала заболевания.
Какое значение для врача клинициста имеет скорость рентгенологической прогрессии у конкретного пациента? Выраженность деструкции в мелких суставах кистей и стоп является наиболее объективным маркером прогрессирования РА и/или недостаточной эффективности терапии, а появление эрозий в мелких суставах конечностей в первый год заболевания является предиктором неблагоприятного варианта развития болезни. Связь между скоростью нарастания деструкции и выраженностью и стойкостью воспалительной активности РА показана во многих исследованиях. Необходимо отметить, что у конкретного больного динамика рентгенологических изменений представляет собой не линейный процесс, а включает в себя эпизоды замедления и ускорения, связанные в том числе, и с активностью заболевания.
Для псориатического артрита, также поражающего мелкие суставы кистей, отличительным признаком от РА является отсутствие стадийности, поражение суставов, как правило, несимметрично, частые проявления артрита без околосуставного остеопороза, являющегося патогномоничным для РА. Изолированное поражение дистальных межфаланговых суставов кистей при отсутствии изменений в других мелких суставах кистей, осевое поражение 3-х суставов одного пальца.

Рис. 5 Множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов при псориатическом артрите.
При развернутой картине болезни деструкция концевых фаланг (акроостеолиз) и чашеобразная деформация проксимальной части фаланг пальцев кистей вместе с концевым сужением дистальных эпифизов симптом «карандаш в колпачке» (рис. 5), множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов (мутилирующий артрит).
Часто при псориазе рентгенологические проявления в мелких суставах кистей и стоп сочетаются с воспалительными изменениями крестцово-подвздошных сочленений сакроилиитами, обычно двусторонними асимметричными или односторонними.
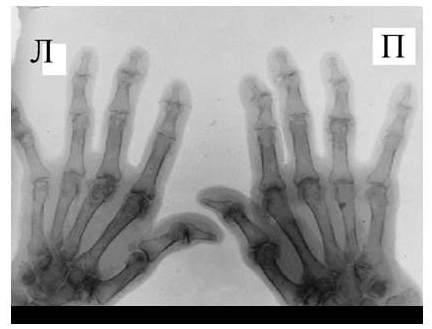
Рис. 6 Сужение суставной щели, остеофиты и субхондральный остеосклероз, кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей при остеоартрозе.
Среди обязательных диагностических критериев для верификации остеоартроза необходимо выделить сужение суставной щели, наличие остеофитов и субхондрального остеосклероза, вспомогательными являются кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей (рис. 6), подвывихи и вывихи суставов, синовиты и обызвествленные хондромы.
Оценка рентгенологических стадий остеоартроза проводится по критериям, предложенным J.Kellgren, J. Lawrence в 1957 году.
Для серонегативных спондилоартритов более типичным является наличие эрозий суставных поверхностей в дистальных отделах стоп.
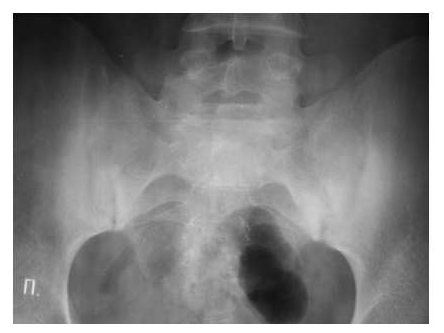
Рис. 7. Двусторонний сакроилиит у больного серонегативным спондилоартритом.
Околосуставной остеопороз в отличие от РА выявляется только в острую стадию артрита. Одна из основных локализаций, где развиваются костные пролиферации – это краевые отделы крестца и подвздошных костей (рис. 7).
Наиболее частыми проявлениями болезни Рейтера являются асимметричные артриты проксимальных межфаланговых суставов кистей (чаще 1 пальца), плюснефаланговых и проксимальных межфаланговых суставов, в отличие от псориатического артрита, поражающего дистальные межфаланговые суставы. Изолированные выраженные изменения в межфаланговом суставе 1-го пальца стопы предполагают в первую очередь диагноз реактивного спондилоартрита (болезни Рейтера) или псориатического артрита. Поражения пяточных костей обнаруживаются у 25-50%. Ахиллобурсит с наличием жидкости в слизистой сумке проявляется на боковой рентгенограмме пяточной кости затемнением, расположенным между верхней частью пяточной кости и ахилловым сухожилием. Таким образом, для диагностики и дифференциальной диагностики артритов принципиальное значение имеет раннее выявление патологических изменений в костях (кисты, эрозии). Выбор зоны для первичного обследования должен быть индивидуален, но рентгенография кистей или стоп является наиболее обоснованной, потому что позволяет наиболее рано и достоверно отличить изменения, характерные для того или иного заболевания суставов.
Ювенильный ревматоидный артрит ( Юношеский ревматоидный артрит )
Ювенильный ревматоидный артрит – это прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
МКБ-10
Общие сведения
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.

Причины
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать:
- перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами);
- травма суставов;
- инсоляция или переохлаждение;
- инъекции белковых препаратов.
Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Патогенез
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов. В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выработка аутоантител – ревматоидных факторов. Входя в состав циркулирующих иммунных комплексов, РФ запускает ряд цепных патологических реакций, приводящих к повреждению синовиальной оболочки и эндотелия сосудов, развитию в них негнойного хронического воспаления экссудативно-альтеративного, а затем пролиферативного характера.
Отмечается образование микроворсинок, лимфоидных инфильтратов, разрастаний грануляционной ткани (паннуса) и эрозий на поверхности суставного хряща, деструкция хряща и эпифизов костей, сужение суставной щели, атрофия мышечных волокон. Прогрессирующее фиброзно-склеротическое поражение суставов возникает у детей с серопозитивным и системным вариантом ювенильного ревматоидного артрита; приводит к необратимым изменениям в суставах, развитию подвывихов и вывихов, контрактур, фиброзного и костного анкилоза, ограничению функции суставов. Деструкция соединительной ткани и изменения в сосудах также проявляются в других органах и системах. Ювенильный ревматоидный артрит может протекать и при отсутствии ревматоидного фактора.
Классификация
Ювенильный ревматоидный артрит – самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых, но отличающаяся от него по суставным и внесуставным проявлениям. Классификация американской коллегии ревматологов (AKP) выделяет 3 варианта ювенильного ревматоидного артрита:
- системный
- полиартикулярный
- олиго- (пауци-) артикулярный (типы I и II). На олигоартрит типа I приходится до 35-40% случаев заболевания, болеют в основном девочки, дебют – в возрасте до 4 лет. Олигоартрит типа II отмечается у 10-15% больных, в основном у мальчиков, начало – в возрасте старше 8 лет.
По иммунологическим характеристикам (наличию ревматоидного фактора) ювенильный ревматоидный артрит подразделяют на серопозитивный (РФ+) и серонегативный (РФ-). По клинико-анатомическим особенностям различают:
- суставную форму (с увеитом или без него) в виде полиартрита с поражением более 5 суставов или олигоартрита с поражением от 1 до 4-х суставов;
- суставно-висцеральную форму, включающую синдром Стилла, синдром Висслера-Фанкони (аллергосептический);
- форму с ограниченными висцеритами (поражением сердца, легких, васкулитом и полисерозитом).
Течение ювенильного ревматоидного артрита может быть медленно, умеренно или быстро прогрессирующим. Существует 4 степени активности ювенильного ревматоидного артрита (высокая – III, средняя – II, низкая – I, ремиссия – 0) и 4 класса заболевания (I–IV) в зависимости от степени нарушения функции суставов.
Симптомы ювенильного ревматоидного артрита
Суставная форма
В большинстве случаев ЮРА начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения.
Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом.
Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнения
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II – спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Диагностика
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза). Критериями ювенильного ревматоидного артрита являются:
- Дебют до 16 лет.
- Длительность заболевания свыше 6 недель.
- Наличие минимум 2-3-х признаков:
- симметричный полиартрит,
- деформации мелких суставов кистей,
- деструкция суставов,
- ревматоидные узелки,
- позитивность по РФ,
- положительные данные биопсии синовиальной оболочки,
- увеит.
Рентгенологическая стадия ювенильного ревматоидного артрита определяется по следующим признакам:
- I – эпифизарный остеопороз;
- II – эпифизарный остеопороз с сужением суставной щели, единичными краевыми дефектами (узурами);
- III – деструкция хряща и кости, многочисленные узуры, подвывихи суставов;
- IV – деструкция хряща и кости с фиброзным или костным анкилозом.
Дифференциальная диагностика проводится с ювенильным анкилозирующим спондилитом, ювенильным псориатическим артритом, реактивным и инфекционным артритом, болезнью Бехтерева, болезнью Рейтера, СКВ, воспалительными заболеваниями кишечника (болезнью Крона, болезнью Уиппла), опухолями костей, острым лейкозом.
Лечение ювенильного ревматоидного артрита
Лечение ЮРА длительное и комплексное, начинается сразу после установления диагноза. В период обострения ограничивается двигательная активность (исключаются бег, прыжки, активные игры), запрещается пребывание на солнце. В питании ограничения касаются соли, белков, углеводов и жиров животного происхождения, сладостей. Рекомендуется пища с высоким содержанием растительных жиров, кисломолочная продукция с низкой жирностью, фрукты, овощи, прием витаминов группы В, РР, С.
Медикаментозная терапия ювенильного ревматоидного артрита включает симптоматические (противовоспалительные) препараты быстрого действия и патогенетические (базисные) средства, физиотерапию:
- в острый период суставного синдрома назначаются НПВС (диклофенак, напроксен, нимесулид)
- при необходимости используют глюкокортикостероиды (преднизолон, бетаметазон) внутрь, местно и внутрисуставно или в виде пульс-терапии.
- назначают базисные препараты-иммунодепрессанты (метотрексат, сульфасалазин).
- важным компонентом терапии ювенильного ревматоидного артрита является ЛФК, массаж, физиопроцедуры (лекарственный фонофорез, грязевые, парафиновые, озокеритовые аппликации, УФО, лазеротерапия) и лечение природными факторами.
Комплексная терапия позволяет снизить потребность в симптоматических препаратах, предупредить прогрессирование, продлить ремиссию и улучшить прогноз ювенильного ревматоидного артрита. При выраженных деформациях суставов и развитии тяжелых анкилозов показано протезирование суставов.
Прогноз и профилактика
Ювенильный ревматоидный артрит является пожизненным диагнозом. При адекватном лечении и регулярном наблюдении ревматолога возможна длительная ремиссия без выраженных деформаций и утраты функции суставов с удовлетворительным качеством жизни (учёба, работа по профессии). Риск обострения может сохраняться многие годы. Более неблагоприятный прогноз при раннем дебюте, непрерывно рецидивирующем течении, РФ+ полиартритной и системной формах ювенильного ревматоидного артрита, приводящих к развитию осложнений, выраженным ограничениям движений в суставах и инвалидизации.
Для профилактики обострений ювенильного ревматоидного артрита нужно избегать инсоляции, переохлаждения, смены климатического пояса, ограничить контакты с инфекционными больными, исключить профилактические прививки и прием иммуностимуляторов.


