Паротит у детей : симптомы, лечение и профилактика, фото на начальной стадии
Государственное бюджетное учреждение здравоохранения города Москвы
Эпидемический паротит – сложный патологический процесс, сопровождающееся воспалением слюнных желез. Оно вызвано парамиксовирусом. Патология имеет название «свинка». Наиболее чувствительны к вирусу дети 5 до 15 лет.
Впервые паротит появился в V веке до нашей эры, о чем свидетельствуют записи Гиппократа. Определить природу заболевания и получить обобщенную информацию о нем удалось уже XX веке. Примерно в 50-х годах прошлого столетия исследователями была создана первая вакцина, которая неоднократно синтезировалась с целью повышения эффективности.
Особенность вируса, вызывающего паротит, заключается в следующих аспектах:
- неустойчивость к изменениям окружающей среды – обезвредить его можно при помощи воздействия ультразвуком, кипячения, дезинфекции;
- отсутствие чувствительности к достаточно низким температурам – он сохраняется при показателях до -70 градусов;
- максимальная активность с конца зимы по первую половину весны;
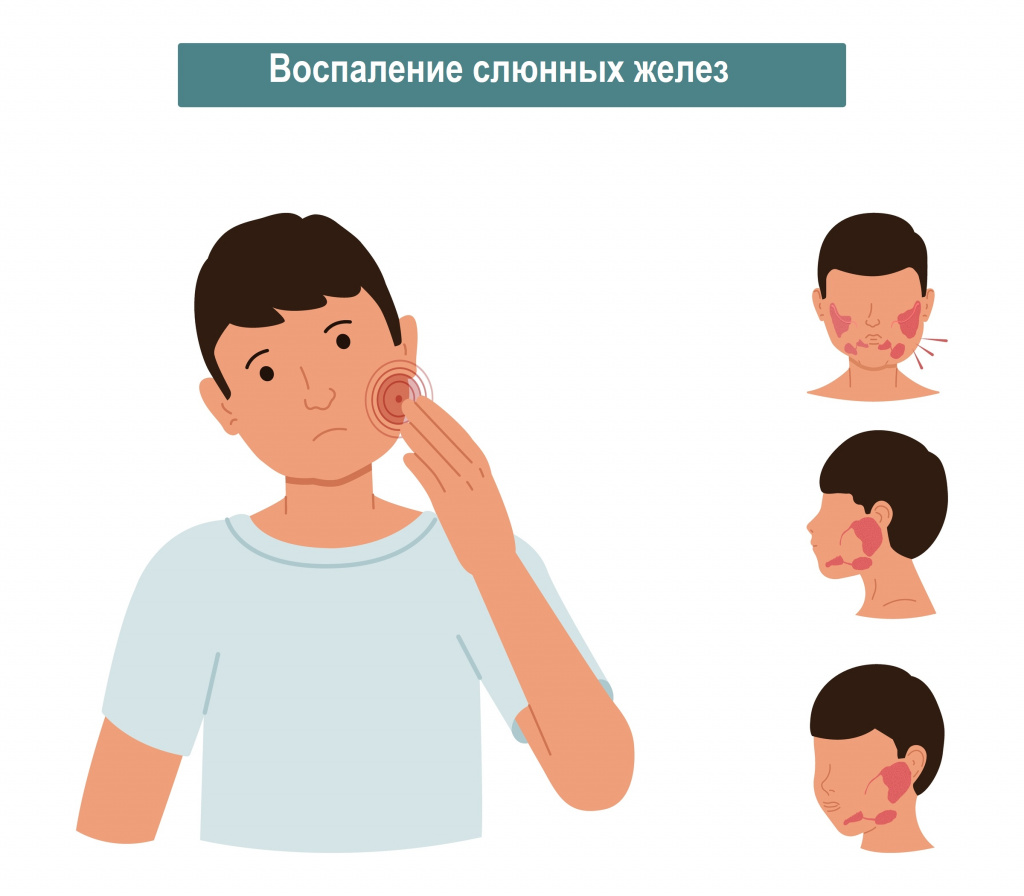
в редких случаях возможно повторное заражение, невзирая на выработку иммунитета; - основной симптом «свинки» – существенное увеличение, краснота и отечность слюнных желез с одной или обоих сторон в области ушей;
- фиксируется паротит у детей от 3 до 15 лет, чаще у мальчиков, взрослые болеют редко, испытывая более тяжелые последствия.
Подвергаются негативному воздействию данного вируса только люди. Заразится ним можно воздушно-капельным путем – через слюну, предметы, которых касался больной, мочу. Течение паротита может быть легким, средним и тяжелым.
После проникновения в область верхних дыхательных путей патологические микроорганизмы растут и размножаются, а затем распространяются в кровяное русло. Кровоток разносит его по железистым органам. Основное место локализации болезнетворных элементов – околоушные слюнные железы. Некоторая доля микроорганизмов перемещается в иные железистые органы и нервные ткани. Воспаление развивается постепенно и не во всех случаях. После слюнных желез патология проявляется в области поджелудочной, яичек.
Инкубационный период длится 11-23 дней. Для заболевания характерны симптомы следующего вида – слабость, беспричинная сонливость, снижение аппетита, неприятные и болезненные ощущения в суставах и болевые импульсы в голове, повышение температуры до 38-40 градусов, возникновение припухлости околоушных желез, боль при касании к мочке уха и жевании, покраснение миндалин, отечность на шее.
При более сложных формах наблюдаются такие признаки, как повышение ритма сердцебиения, опускание ниже нормы кровяного давления, истощение организма, панкреатит, менингит, воспаления железистых тканей половых органов. У представителей сильной половины возникают осложнения в виде орхита и эпидидимита, у девочек – оофорита.

Эпидемический паротит, в простонародий свинка, является острым вирусным заболеванием, которое поражает железистые органы (слюнные и околоушные железы, половые и молочные, в редких случаях, поражается поджелудочная железа). Чаще всего свинкой болеют дети в возрасте от 3 до 8 лет. По статистике мальчики болеют чаще чем девочки. Пик заболеваемости приходится на зимний период.
Источником паротита является заразный больной впервые 9 день с момента заражения. Болезнь передается воздушно-капельным путем. Инкубационный период длится от 10 до 21 суток.
Основные симптомы паротита у детей
Вирусное заболевание характеризуется повышенной температурой от 38 до 40 C. Вместе с жаром, ухудшается общее состояние ребенка, которое сопровождается головной болью, ознобом, болезненные ощущения при глотании и открывании рта. Специфический признак, по которому распознают свинку – боль в области ушей и воспаление желез, которое может быть как односторонним, так и двусторонним. Возле ушной раковины наблюдается припухлость, которая затрагивает поверхность шеи. Припухлость держится 3-4 дня, и в течении 8-10 дней уменьшается.
Паротит может протекать с осложнениями, поражая центральную нервную систему. Одним из распространенных осложнений у детей является менингит – воспаление оболочки мозга. Очень важно своевременно вылечить свинку, так как осложнение может привести к орхиту – воспаления яичек у мальчиков, что негативно отразится на репродуктивной функции в будущем.
Как лечить паротит у детей?
При выявлении паротита у детей, лечения специфического нет. Главная задача – не допустить осложнений. Нужно строго соблюдать постельный режим, который необходимо соблюдать вплоть до полного выздоровления. При его игнорировании, могут наступить осложнения и лечение паротита у детей затянется. Детям нужно соблюдать диету: исключить жиры, сладости – употреблять молочно-растительные продукты. Противовирусные препараты не помогают скорейшему выздоровлению. Используются лекарства, которые помогают улучшить общее состояние – болеутоляющие и жаропонижающие препараты.
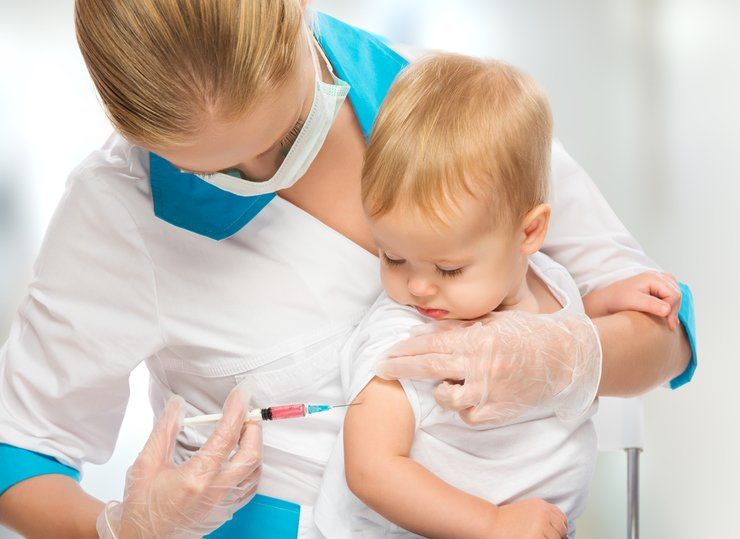
Сегодня самым действием профилактическим методом при борьбе с паротитом, является вакцинация. Первая прививка приходится на первый год жизни, которая проводится совместно с прививкой от краснухи и кори, а вторая проводится в возрасте 6 лет.
В нашей клинике можно получить подробную информацию о болезни, а также провести вакцинацию против паротита. Записаться на прием к врачу, можно на нашем сайте.
Эпидемический паротит (свинка) ( Свинка )
Эпидемический паротит – это острая инфекция, вызываемая РНК-содержащим вирусом рода Paramyxovirus, преимущественно поражающая слюнные железы и нервные клетки. Возбудитель эпидемического паротита передается воздушно-капельным путем, иногда-контактным путем через предметы, зараженные слюной больного. Клиника свинки начинается с лихорадки и интоксикационных симптомов, на этом фоне нарастает припухлость и болезненность в околоушной области. Достаточно типичная клиника позволяет диагностировать эпидемический паротит без дополнительного обследования. Лечение в основном симптоматическое.
МКБ-10
Общие сведения
Эпидемический паротит (свинка) представляет собой острое инфекционное заболевание, протекающее с поражением околоушных слюнных желез и нервной ткани. Естественная восприимчивость людей к инфекции довольно высока, постинфекционный иммунитет стойкий, длительный. Дети раннего возраста страдают редко, ввиду малой вероятности контакта с больными и присутствия материнских антител. В настоящее время преимущественная заболеваемость отмечается в возрастной группе от 5 до 15 лет, болеют чаще лица мужского пола. Заболеваемость повсеместная и всесезонная, с незначительным повышением количества случаев заражения в осенне-зимний период.
Причины
Вирус, вызывающий эпидемический паротит, – РНК-содержащий парамиксовирус – поражает обычно людей, но отмечались случаи заражения собак от своих хозяев. Во внешней среде не стоек, легко погибает при высушивании, повышении температуры, под действием ультрафиолетового облучения. При пониженной температуре окружающей среды может сохранять свою жизнеспособность до года. Резервуаром и источником возбудителя эпидемического паротита является больной человек. Вирус выделяется со слюной и мочой, обнаруживается в крови и ликворе, грудном молоке.
Выделение вируса начинается за 1-2 дня до первых клинических проявлений и продолжается около недели. 25-50% случаев заболевания протекают в стертой или бессимптомной форме, но при этом больные активно выделяют вирус. Возбудитель свинки передается по аэрозольному механизму воздушно-капельным путем. В редких случаях (ввиду нестойкости вируса) возможна передача через предметы быта личного пользования, загрязненные слюной больного человека. Отмечаются случаи вертикального пути передачи вируса от матери к ребенку в дородовом периоде, родах, при лактации.
Симптомы эпидемического паротита
Инкубационный период эпидемического паротита колеблется от нескольких дней до месяца, в среднем он составляет 18-20 дней. У детей в редких случаях могут отмечаться продромальные признаки: головная боль, легкий озноб, миалгии и артралгии, дискомфорт в области околоушных желез, сухость во рту. Чаще всего заболевание начинается остро с быстро развивающейся лихорадки, озноба. Лихорадка обычно сохраняется до недели. Отмечается симптоматика интоксикации: головная боль, общая слабость, бессонница.
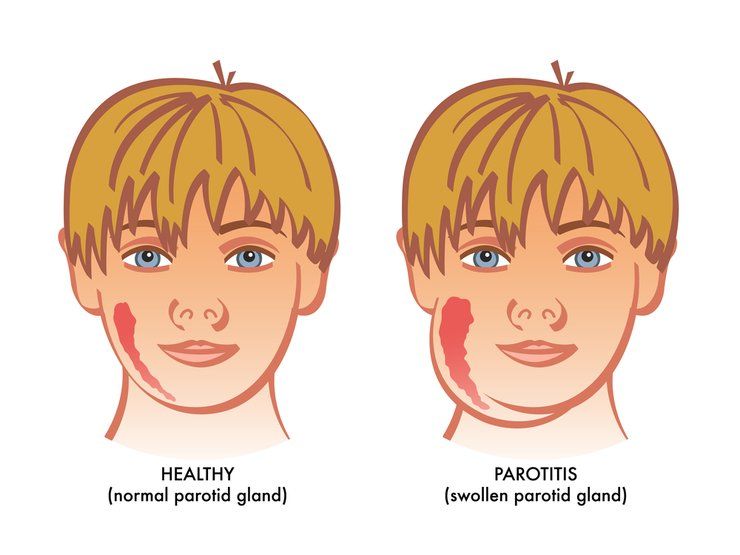
Специфическим симптомом свинки является воспаление околоушных слюнных желез, нередко захватываются и подчелюстные и подъязычные железы. Воспаление слюнных желез проявляется припухлостью в зоне их проекции, на ощупь железы тестообразные, болезненные (преимущественно в центральной части). Выраженный отек железы может значительно деформировать овал лица, придавая ему грушевидную форму и приподнимая мочку уха. Кожа над воспаленной железой остается нормального цвета, натянута, с трудом образует складки, лоснится. Как правило, заболевание поражает обе околоушные железы с промежутком в 1-2 дня, в некоторых случаях воспаление остается односторонним.
В околоушной области отмечают ощущение распирания, боль (в особенности в ночное время), могут быть шум и боли в ушах (в результате пережатия евстахиевой трубы), может снижаться слух. Положительный симптом Филатова (выраженная болезненность при надавливании позади мочки уха), являющийся специфичным при диагностике паротита. Иногда выраженная болезненность желез мешает жеванию, в тяжелых случаях может развиться тризм жевательной мускулатуры. Отмечается пониженное слюноотделение. Боль в области желез сохраняется до 3-4 дней, иногда иррадиирует в ухо или в шею, позднее постепенно проходит, отечность регрессирует. Увеличение лимфатических узлов для эпидемического паротита не характерно.
Взрослые переносят свинку более тяжело, у них чаще проявляются продромальные признаки, выше интоксикация, могут отмечаться катаральные явления. Заметно чаще процесс затрагивает подчелюстные и подъязычные слюнные железы, иногда локализуется только в них. Подчелюстная железа, отекая, приобретает вид вытянутой по ходу нижней челюсти припухлости, тестоватой на ощупь и болезненной. Иногда отечность распространяется на шею. Воспаление подъязычной железы характеризуется возникновением припухлости под подбородком, болью и гиперемией слизистой во рту под языком, болезненности при его высовывании. Отек слюнных желез сохраняется у взрослых нередко на 2 недели и более.
Осложнения
Обычно острый период эпидемического паротита протекает легко, но позднее могут обнаружиться такие осложнения, как серозный менингит (иногда – менингоэнцефалит), орхит, эпидидимит, оофорит и острый панкреатит. Имеет место мнение, что эти заболевания являются признаком более тяжелого течения эпидемического паротита, поскольку вирус имеет склонность поражать нервные и железистые ткани.
Диагностика
Диагностика эпидемического паротита (свинки) производится на основании достаточно специфичной клинической картины, лабораторные тесты практически не дают диагностически существенной информации. В сомнительных клинических случаях можно применить серологические анализы: ИФА, РСК, РТГА.
В первые дни заболевания могут применять методику раздельного определения антител к V и S-антигенам вируса. Дополнительным диагностическим критерием служит степень активности ферментов амилазы и диастазы в крови и моче.
Лечение эпидемического паротита (свинки)
Неосложненный эпидемический паротит лечат на дому, госпитализация показана только в случаях тяжелых осложнений, либо в карантинных целях. При развитии осложнений эпидемического паротита показана консультация андролога, гинеколога, отоларинголога и сурдолога. В период лихорадки рекомендован постельный режим вне зависимости от самочувствия, желательно первые дни употреблять жидкую и полужидкую пищу, чаще пить воду или чай. Необходимо тщательно следить за гигиеной рта, полоскать кипяченой водой или слабым раствором соды, тщательно чистить зубы. На область воспаленных желез накладывают сухие согревающие компрессы, можно применять физиотерапевтические методики (УВЧ, УФО, диатермия).
Дезинтоксикационная терапия проводится по показаниям, при тяжелой интоксикации возможно назначение малых доз глюкокортикоидов (стероидная терапия назначается только при стационарном лечении). На ранних сроках заболевания лечебный эффект может дать введение интерферона человека или его синтетических аналогов. Если эпидемический паротит осложняется орхитом, в терапию включается применение суспензориев, первые 3-4 дня на яички помещают холод, в последующем – согревают. Показано раннее назначение глюкокортикостероидов.
Прогноз и профилактика
Прогноз при неосложненном эпидемическом паротите благоприятный, выздоровление наступает в сроки от одной до двух недель (иногда несколько дольше). При развитии двустороннего орхита есть вероятность утери фертильной функции. После перенесения осложнений, связанных с поражением нервной системы, могут остаться парезы и параличи групп мышц, снижение слуха вплоть до глухоты.
Специфическая профилактика осуществляется прививанием живой вакциной ЖПВ планово в возрасте 1 года, в дальнейшем производится ревакцинация в 6 лет. Для специфической профилактики применяют живую вакцину (ЖПВ). Профилактические прививки проводят в плановом порядке детям в возрасте 12 месяцев, не болевшим паротитом, с последующей ревакцинацией в 6 лет тривакциной (корь, краснуха, эпидемический паротит). Вакцинация способствует значительному снижению заболеваемости эпидемическим паротитом и уменьшению риска развития осложнений. По эпидемиологическим показаниям производят вакцинацию лиц более старшего возраста.
Общая профилактика заключается в изоляции больных до полного клинического выздоровления (но не менее 9 дней), в очаге производят дезинфекцию. Карантинные меры по разобщению детских коллективов в случае выявления эпидемического паротита назначаются на 21 день, ранее непривитые дети, имевшие контакт с больным, подлежат вакцинированию.
Паротит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эпидемический паротит: причины появления, симптомы, диагностика и способы лечения
Определение
Эпидемический паротит, или «свинка», – острое вирусное заболевание, сопровождающееся интоксикацией (то есть «отравлением» организма токсинами), лихорадкой, увеличением одной или нескольких слюнных желез, нередко поражением других железистых органов и центральной нервной системы.
Причины появления заболевания
Возбудитель болезни – РНК-содержащий вирус рода Paramyxovirus, семействa Paramyxoviridae. Вирус нестоек во внешней среде – быстро погибает под воздействием высокой температуры, ультрафиолетовых лучей, дезинфицирующих растворов, хотя при низких температурах может сохранять жизнеспособность до 1 года.
Источником инфекции является больной человек. Заболевший становится заразным за 1-2 дня до появления клинических симптомов и выделяет вирус первые 5-7 дней болезни.
Вирус передается воздушно-капельным (при разговоре, кашле, поцелуях) и контактно-бытовым (при использовании общей посуды, игрушек и других инфицированных предметов) путем.
Классификация заболевания
По типу:
1. Типичная форма:
- неосложненная (поражаются только слюнные железы),
- осложненная (поражаются другие органы и системы),
- изолированная:
- железистая форма (имеется только паротит),
- нервная форма (с поражением центральной нервной системы);
- стертая (слабо выраженная клиническая картина болезни),
- иннапарантная (бессимптомная).
- легкая,
- средняя,
- тяжелая.
- гладкое,
- негладкое:
- с осложнениями,
- с добавлением вторичной инфекции,
- с обострением хронических заболеваний.
Инкубационный период варьирует от нескольких дней до месяца, но чаще продолжается 15-19 дней. У детей продромальные явления наблюдаются редко, появляются за 1-2 дня до развития типичной картины заболевания в виде недомогания, миалгии (боли в мышцах), головной боли, озноба, нарушения сна и аппетита.
Паротит начинается остро с повышения температуры, интоксикации, болезненности в области околоушной слюнной железы.
Эпидемический паротит легкой степени тяжести протекает с субфебрильной температурой тела (в пределах 37-38°С), отсутствием или слабо выраженными признаками интоксикации, без осложнений.

При среднетяжелом паротите преобладает выраженная и длительная лихорадка (38-39,9°С), выраженный интоксикационный синдром (проявляется ознобом, головной болью, слабостью, болями в суставах и мышцах), увеличение слюнных желез, наличие осложнений.
Тяжелый эпидемический паротит характеризуются высокой и длительной температурой (40°С и выше на протяжении недели и более), резко выраженными симптомами интоксикации (астенизация, резкая слабость, тахикардия, снижение артериального давления, нарушение сна). Заболевание почти всегда двустороннее, а осложнения, как правило, множественные. Интоксикация и лихорадка имеют волнообразный характер, каждая новая волна связана с появлением очередного осложнения.
Первые симптомы паротита – болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора. К концу 1-2-х суток околоушная слюнная железа увеличивается и приобретает тестоватую консистенцию. При значительном увеличении слюнной железы появляется отечность окружающей клетчатки, распространяющаяся на щеку, височную область и область сосцевидного отростка. В течение последующих 2-3 дней последовательно или одновременно в процесс могут вовлекаться другие слюнные железы (околоушные с другой стороны, сублингвальные (подъязычные), субмандибулярные (подчелюстные)) с добавлением болезненности под языком и в подбородочной области. Для заболевания характерны положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки), симптом Мурсона (отечность и гиперемия вокруг наружного отверстия выводного протока околоушной слюнной железы).
В патологический процесс нередко вовлекаются и другие органы.
- Воспаление поджелудочной железы (панкреатит) развивается на 4-6-й день болезни в 20-40% случаев или еще до увеличения околоушных слюнных желез. Клинически панкреатит проявляется болью в верхней части живота, тошнотой, рвотой, запорами.
- Поражение половых желез у мужчин (орхит) развивается остро на 6-8-й день болезни, реже в более поздние сроки. Поражение преимущественно одностороннее, чаще с правой стороны. Орхит может предшествовать увеличению околоушных слюнных желез (первичный орхит), развиваться одновременно с паротитом (сопутствующий орхит) и быть единственным проявлением болезни (автономный орхит). Орхит сопровождается повторным подъемом температуры, болью в пораженном яичке, иррадиирующей в паховую и бедренную области. Яичко уплотняется, увеличивается в размерах в течение 3-5 дней. Симптомы полностью исчезают через 7-12 дней.
- Воспаление предстательной железы (простатит) проявляется неприятными ощущениями или болью в области промежности и заднего прохода.
- Поражение яичников (оофорит) возникает у девочек в период полового созревания. Больные отмечают болезненность в подвздошной области, присутствуют высокая температура и интоксикация.
Паротит необходимо отличать от гнойных воспалительных заболеваний околоушных желез, инфекционного мононуклеоза, дифтерии, паратонзиллярного абсцесса.
Лабораторная диагностика эпидемического паротита включает:
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Паротит у детей
Паротитная инфекция известна также как эпидемический паротит, свинка или шутница. Это острое вирусное заболевание, которое поражает преимущественно слюнные железы, реже — другие железистые органы (поджелудочную железу, яички, яичники, молочные железы и т. д.), а также нервную систему. Существует несложненный эпидемический паротит, паротитный панкреатит, паротитный энцефалит, паротитный менингит, парогитный орхит, эпидемический паротит с другими осложнениями. К другим осложнениям относят прежде всего миокардит, артрит, полиневропатия, нефрит.
Паротитная инфекция относится к антропонозам. Инфекция передается от заболевшего человека к человеку. Причем у носителя может быть даже стертая или субклиническая (без симптомов) форма болезни. Вирус «мигрирует» воздушно-капельным путем, для заражения достаточно даже недлительного разговора с больным человеком. Если у заболевшего нет катаральных явлений (насморка, кашля и пр.), вирус не может передаваться на большие дистанции, лишь на 1-2 метра. Тем не менее, в таких случаях могут заразиться дети, которые сидят за одной партой, или общаются, играя во дворе и пр.
Менее значимый путь передачи инфекции (тем не менее, такие случаи есть) – через игрушки, зараженные предметы быта и т. п. За несколько часов до начала проявления симптомов больной уже опасен для окружающих. С 3 по 5 день самый большой риск заразиться от заболевшего ребенка. Больной считается незаразным после 9 дня болезни – выделить вирус из организма невозможно.
Восприимчивость к паротитной инфекции составляет около 85%. Более других подвержены риску дети 3-6 лет. Последние годы применяют активную иммунизацию, потому снизилась заболеваемость детей 1-10 лет. Тем не менее, удельный вес заразившихся подростков и взрослых увеличился. Редкие случаи заболевания среди детей до года, т. к. они получают от матери антитела, которые активны до 9 или 10 месяцев. Допускается связь паротитной инфекции с врожденным фиброэластозом эндокарда. Заболевание в этих случаях проявляется у ребенка в течение первых 2 лет жизни, проявляясь симптомами гипертрофии левого желудочка нарастающей сердечной недостаточностью.
Больные, перенесшие инфекцию, обладают стойким иммунитетом. В конце первой недели болезни появляются антитела класса TgM, которые пребывают в организме от 60 до 120 дней. Позже обнаруживают антитела класса IgG, активность которых возрастает к третьей или четвертой неделе и сохраняется всю жизнь. Повторных случаев болезни не бывает.
Что провоцирует / Причины Паротита у детей:
Вирус принадлежит к семейству парамиксовирусов. Частички содержат РНК, окруженную оболочкой. Оболочка состоит из матриксного белка (М), двойного слоя липидов и наружного гликопротеидного слоя. Вирус эпидемического паротита не имеет антигенных вариантов.
Размножение вируса происходит в культурах обезьяньих клеток, куриных эмбрионах, хомяков, морских свинок и пр. Наибольшая чувствительность среди лабораторных животных наблюдается у обезьян.
Во внешней среде вирус устойчив. Его можно деактивировать 1% раствором лизола или 2% раствором формалина. В среде с температурой 18—20 ˚С вирус живет несколько дней. Если температура более низкая, срок жизни вируса удлиняется до 6-8 месяцев.
Патогенез (что происходит?) во время Паротита у детей:
Инфекция попадает в организм ребенка через слизистую облочку рта и носоглотки. Потом вирус «мигрирует» в кровоток, распространяется в слюнных и других железах. Вирус активно размножается именно в слюнных железах, где и происходит его накопление. Вторичная вирусемия происходит из-за массивного выброса вируса из желез, в которых он накапливался. Это приводит к поражению поджелудочной железы, центральной нервной системы, половых органов и многих других.
Симптомы паротита у детей могут проявляться в первые дни болезни – все сразу или по-очереди. Из-за вторичной вирусемии некоторые симптомы могут проявиться в середине болезни, а не в начале.
Иммунитет
Паротит относится к острым заболеваниям с короткой церсистенцией вируса (около 5—7 дней). Вирус не могут выделить из организма на более поздних сроках. К этому времени в крови больного имеется достаточно высокий титр антител класса IgM. Защищают организм также клеточные факторы иммунитета и секреторные иммуноглобулины.
Патоморфология
Интерстициальная ткань слюнных желез, яички, поджелудочная железа, ЦНС подвержена изменениям структуры тканей в первую очередь. Также морфологические изменения могут иметь место в других органах (в редких случаях). Очаги воспаления находятся по большей части возле слюнных выводных протоков, кровеносных сосудов. Железистая ткань органа практически не подвержена патологическому процессу. Но может быть воспаление в яичках. В железах может начаться некроз, сопровождающийся закупоркой канальцев, что может привести к атрофии (нарушению или прекращению функции) яичка.
Симптомы Паротита у детей:
От 12 до 26 дней длится инкубационный период при заболевании паротитной инфекцией. В редких случаях он может длиться минимально 9 дней, максимально 26 дней.
От формы болезни зависят клинические проявления. Наиболее частым проявлением паротита является поражение околоушных желез. Заболевание обычно имеет острое начало, сопровождающееся подъемом температуры до отметки 38—39 ˚С. Если случаи заболевания легкие, то температура нормальная или слегка повышенная. От того, насколько распространен инфекционный процесс, зависит уровень температуры в следующие дни. Температурная кривая имеет волнообразный характер (то повышается то понижается). Температура поднимается, когда инфекция атакует другие слюнные железы или органы. Вместе с температурой начинают проявляться симптомы интоксикации. У ребенка появляются головные и мышечные боли, недомогание, пропадает аппетит. Дети младшего возраста становятся капризны. Родители наблюдают нарушение сна.

Среди первых симптомов паротита у детей фиксируют боль в районе околоушной слюнной железы, которая усиливается при жевании и разговоре. К концу первого дня или в начале второго дня (реже) наблюдается увеличение околоушных слюнных желез. Сначала процесс касается только одной стороны. Вторая сторона поражается через 1-2 суток. Впереди уха видна припухлость, которая спускается вдоль восходящей ветви нижней челюсти и за ушную раковину, поднимая ее вверх и снаружи.
Но увеличение можно не всегда определить визуально, иногда для этого необходима пальпация. Врачи отмечают при пальпации мягкость или тестоватую структуру слюнной железы. При пальпации возникают болевые ощущения. По Н. Ф. Филатову выделяют такие болезненные точки: впереди мочки уха, в области верхушки сосцевидного отростка и в месте вырезки нижней челюсти.
В течение 2-4 суток околоушные железы увеличиваются. После этого размеры постепенно приходят в норму. Вместе с околоушными или после них процессу подвержены подчелюстные (субмаксиллит) и подъязычные (сублингвит) слюнные железы.
У каждого 4-го больного паротитом наблюдают воспаление подчелюстной железы (т. н. субмаксиллит). Чаще всего он сопровождается поражением околоушных слюнных желез. Он почти никогда не проявляется в начале болезни.
Тяжелые формы болезни могут привести к тому, что отек клетчатки может появиться в области железы и распространиться на шею. В редких случаях встречается так называемый сублингвит – изолированное поражение подъязычной слюнной железы. В этом случае под языком больного появляется припухлость. Пораженные железы обычно увеличены на протяжении от 5 до 7 дней. Потом пропадают болезненные ощущения, спадает отек. Воспаление завершается на 8-10 день болезни. Но бывают случаи, когда железы воспалены 2-3 недели. Температура периодически поднимается и снова спадает.
Поражение половых органов при паротитной инфекции
Вирус может атаковать яички, яичники, предстательную железу, а также молочные железы. Подростки подвержены орхиту (25 случаев из 100). Орхит приводит к стойким нарушениям функции яичек, а значит – к мужскому бесплодию в дальнейшем. У тех, кто перенест орхит, нарушен сперматогенез (около 50% переболевших), а у 1/3 переболевших фиксируют признаки атрофии яичек. Через 1—2 недели после начала воспалительных процессов в слюнных железах может начать проявляться орхит. Но бывает, что паротитная инфекция имеет первичную локализацию в яичках.
Воспаление яичек появляется вследствии попадения инфекции на эпителий семенных канальцев. Болевые рецепторы раздражаются, что приводит к возникновению болевого синдрома. Давление внутри канальцев повышается, а это грозит нарушением микроциркуляции и функциональности органа.
Один из начальных симптомов орхита при паротите – повышение температуры до 38—39 °С. Часто больной ребенок ощущает озноб. Симптомы интоксикации проявляются сразу – разбитость, интенсивные боли в паху (попытки ходить вызывают более сильные боли), головная боль. Локализация боли происходит по большей части в мошонке и яичках. Яичко увеличивается и становится более плотным. Пальпация приводит к усиливающимся болевым ощущениям. На коже мошонки видны красноватые сосуды, переполненные кровью, также кожа может приобретать синюшный оттенок.
Не всегда процесс распространяется на 2 яичка. Припухлость выражена на протяжении от 5 до 7 дней, затем начинает спадать. Спустя 1-2 месяца выявляют признаки атрофии, яичко уменьшается в размерах и становится более мягким.
Редкой формой паротита является тиреодит. Он проявляется обычно как увеличение щитовидки, лихорадка, боли в области шеи и тахикардия.
Случается также поражение слезной железы – дакриоаденит, он проявляется как боли в глазах и отек век.
Поражение нервной системы
Очень редко поражение ЦНС является единственным проявлением паротита. Часто нервная система поражается инфекцией после желез. Если поражение ЦНС все же – единственное проявление, то слюнные железы почти не тронуты вирусом, не болят. Клинически заболевание манифестирует менингоэнцефалитом, серозным менингитом, в редких случаях невритом или полирадикулоневритом.
Серозный менингит чаще всего фиксируется на 7-10 сутки болезни после того, как симптомы паротитной инфекции начинают проявляться меньше или исчезают.
Паротитный менингит имеет острое начало, повышение температуры тела. У больного появляются головные боли, многократная рвота. Дети младшего возраста сонные и вялые. В редких случаях может наблюдаться, наоборот, возбуждение, а также судороги и бредовые состояния. С первых дней болезни появляется менингеальный синдром, который проявляется как положительные симптомы Кернига, Брудзинского (появляются как следствие раздражения мозговых оболочек, кровоизлияния под оболочки). Если формы болезни легкие, то менингеальные знаки выражены слабо (могут и отсутствовать). Заболевание имеет такие проявления: однократная рвота, головная боль, чуть повышенная температура. Окончательно диагноз паротитного менингита устанавливают, исходя из результатов спинномозговой пункции.
В некоторых случаях менингит при паротите может сочетаться с энцефалитом (т. н. менингоэнцефалит). Церебральные симптомы в таких случаях возникают одновременно с менингеальными или через двое-трое суток. Среди клинических проявлений менингита такие: повторная рвота, сильные головные боли, бредовые состояния, нарушение сознания, судороги. Также вероятны патологические рефлексы и гиперкинезы. Обычно течение болезни благоприятное. Клинические симптомы идут на спад спустя 3-5 суток. Явления менингита исчезают через неделю (максимум – через 10 суток). Спинномозговая жидкость нормализуется медленно, изменения в ней могут сохраняться до 3—5 недель.
Процесс выздоровления может затянуться в некоторых случаях (редко). В таких случаях долгое время сохраняются психосенсорные расстройства, которые проявляются в снижении памяти, повышенной утомляемости, головных болях и арефлексии (отсутствие одного или нескольких рефлексов).
Редко встречаются при паротитной инфекции невриты и полирадикулоневриты. Когда околоушная железа резко увеличивается, это может привести к сдавлению лицевого нерва, к параличу. На стороне пораженного лицевого нерва в таком случае нарушается функция мимических мышц: бровь несколько опущена, складки лба сглажены (как и носогубная складка), глазная щель не смыкается.
При паротитной инфекции описаны поражения улиткового нерва с потерей слуха.
При паротите может развиваться паротитный панкреатит, сочетающийся с поражением других органов. Частота панкреатитов, насколько можно судить по медицинской специализированной литературе, колеблется от 3 % до 72 %. Диагноз при панкреатитах устанавливают только по повышению уровня амилазы в крови.
При паротите панкреатит, как правильно, возникает на 5-9 сутки после начала болезни. Панкреатит бывает единственным проявлением болезни в очень редких случаях.
Паротитный панкреатит в типичных случаях имеет острое начало, проявляющееся болевым синдромом. В животе боли варьируются от слабых до очень сильных. Боль ощущается в эпигастральной области, левом подреберье, иногда бывает опоясывающей и иррадиирует в спину, правое подреберье. Кроме боли также часто проявляется тошнота и рвота, студ учащается, температура тела повышается. При пальпации живота отмечаются болезненность и вздутие.
Анализ крови в разгар болезни показывает увеличенное количество амилазы, липазы, трипсина. В моче повышена активность диастазы. Анализ кала показывает значительный рост количества неизмененных мышечных волокон, жирных кислот и внеклеточного крахмала. В периферической крови изменения не характерны.
Течение паротитного панкреатита благоприятное. Симптомы начинают стихать на 10-12 день после начала проявлений. Сначала исчезает боль, затем постепенно улучшается самочувствие больного. Но функция поджелудочной железы восстанавливается только на третьей или четвертой неделе с начала заболевания.
Диагностика Паротита у детей:
Если случаи болезни типичные, диагностика довольно проста. При атипичных вариантах болезни паротитную инфекцию диагностировать сложнее. Также диагностика усложняется, если в процесс не вовлечены околоушные слюнные железы, или если поражения какого-либо органа изолированы. При этих формах болезни большое влияние при диагностике уделяется анамнезу – были бы случаи заболевания в детсаду, школе, в семье.
Для диагностики паротитной инфекции иногда не используют клинический анализ крови. В ней обычно отмечается лейкопения.
Для подтверждения диагноза методом ИФА в крови выявляют специфические антитела класса TgM, которые говорят о том, что действие инфекции активно. При паротитной инфекции антитела класса IgM обнаруживают при всех формах, даже при атипичных или изолированной локализации инфекции (проявлениях орхита, менингита или панкреатита). Это имеет исключительно важное значение в диагностически трудных случаях.
Позже появляются специфические антитела класса IgG, которые сохраняются годами.
Дифференциальная диагностика. Поражение слюнных желез при паротите отличают от острых паротитов при сепсисе, брюшном грифе.
Лечение Паротита у детей:
Лечение паротита у детей проходит в домашних условиях в большинстве случаев заболевания. Если форма болезни ребенка тяжелая, он подлежит госпитализации. В больницу обычно кладут детей, если у них появляется серозный менингит, орхит или панкреатит, которые описаны выше. Специфическое лечение не разработано. Постельный режим нужен в остром периоде заболевания (на 5-7 суток). Считается, что частота орхита увеличивается из-за физических нагрузок, потому мальчикам старше 10 лет настойчиво советуют соблюдать постельный режим.
Когда проявляются клинические симптомы панкреатита, больному назначают более строгую диету, которая начинается с голодных дней (1-2 суток). Потом рацион расширяется, но с минимумом углеводов и жиров. Диета преимущественно белковая. Через 10-12 дней больного ребенка можно перевести на диету № 5. В тяжелых случаях могут назначать внутривенное капельное введение жидкости с ингибиторами протеолиза (контрикал, гордокс, трасилол). Для снятия боли используют анальгетики и спазмолитические препараты (например, анальгин, папаверин, но-шпу). Ферментные препараты прописывают при нарушениях пищеварения: панкреатин, панзинорм, фестал и др.
Больным орхитом рекомендуется госпитализация. Для снятия воспаления используют глюкокортикостероидные гормоны. Чтобы снять боль, прописывают анальгетики и десенсибилизирующие лекарства. Если отек значительный и нужно устранить давление на паренхиму органа, порой прибегают к хирургическому методу – рассечению белочной оболочки.
Если у врачей возникает подозрение на паротитный менингит, для диагностики используют спинномозговую пункцию. Крайне редко к ней прибегают, чтобы снизить внутричерепное давление. Лазикс вводят с целью дегидратации. В тяжелых случаях болезни используют инфузионную терапию (20 % раствор глюкозы, 1,5% раствор реамберина, витамины группы В, полиоксидоний).
Профилактика Паротита у детей:
Изоляция
Детей, заболевших паротитом, изолируют из детсада/школы, пока не исчезнут клинические проявления (максимум – на 9 дней). Среди контактных разобщению сроком на 21 день (3 недели) подлежат дети в возрасте до 10 лет, которые не болели ранее паротитом и не получали активную иммунизацию. Если дата контакта с заболевшим человеком точно известна, детей изолируют 11-го по 21-й день инкубационного периода. Заключительная дезинфекция в очаге инфекции не проводится, но следует проветрить помещение, где пребывал больной, и провести влажную уборку с использованием дезинфицирующих средств. Это поможет уничтожить инфекцию.
Проводится наблюдение за детьми, которые имели контакт с больным паротитом человеком (показан осмотр и измерение температуры).
Вакцинопрофилактика
Надежным методом профилактики считают активную иммунизацию. Применяют живую аттенуированную паротитную вакцину.
В нашей стране применяются комбинированные вакцины против паротита, кори и краснухи (приорикс и MMR). Прививка обязательна для детей в возрасте 1 год, если ребенок не болел паротитом. Ревакцинация проводится по достижению 6-летнего возраста. Если есть эпидемиологические показания, проводят вакцинацию подростков и взрослых. 0,5 мл вакцины вводится единоразово под кожу в области под лопаткой или в наружную поверхность плеча.
После вакцинации и ревакцинации формируется прочный (в некоторых случаях, пожизненный) иммунитет. Вакцина мало реактогенна. Прямых противопоказаний к введению вакцины от паротита нет.
К каким докторам следует обращаться если у Вас Паротит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Паротита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Как проявляется свинка у детей, последствия эпидемического паротита
Свинка у детей, или эпидемический паротит – остро протекающее инфекционное заболевание. Опасность представляют не только проявления болезни, но и осложнения, поэтому ребенок нуждается в медицинской помощи. Чтобы вовремя распознать свинку, необходимо знать, как она проявляется.
Суть заболевания
Еще несколько десятилетий назад свинка была очень распространена. Но с введением обязательной вакцинации случаев паротита стало намного меньше.

Болезнью поражаются заушные слюнные железы, из-за чего лицо ребенка становится более овальным, напоминает поросячье. Именно из-за этого в народе заболевание получило название «свинка».
В группу риска паротита входят мальчики в возрасте 3–15 лет. Однако девочки, хотя и с меньшей вероятностью, тоже могут заболеть.
Опасность болезни в том, что в воспалительный процесс могут вовлекаться не только заушные, но и другие железы организма, в том числе и половые. В последнем случае повышается вероятность бесплодия, особенно если мальчик переболел в старшем возрасте, ближе к периоду полового созревания.
Но, единожды переболев эпидемическим паротитом, ребенок вырабатывает к нему стойкий иммунитет. Шансы заболеть повторно практически отсутствуют, такое может случиться, если по каким-то причинам в первый раз титр антител был мал.
Почему возникает?
Свинка, как и корь, вызывается РНК-содержащим вирусом семейства парамиксовирусов. Он передается воздушно-капельным путем, источником инфекции становится больной человек.
Заболеть можно даже после разговора с зараженным, поэтому невакцинированных детей стоит полностью оградить от контакта с больным. Редко, но встречаются случаи передачи паротита контактным путем.
- малыши со сниженным иммунитетом;
- дети, у которых выражен авитаминоз;
- часто болеющие или имеющие хронические инфекционные болезни;
- невакцинированные дети.
Вероятность заболеть увеличивается в зимне-весенний период, когда происходит сезонное снижение иммунитета, а в воздухе присутствует большое количество вирусов.
Вспышки эпидемического паротита встречаются зимой еще потому, что парамиксовирус обладает плохой устойчивостью к факторам окружающей среды в летнее время. Он быстро разрушается при воздействии ультрафиолета и высоких температур. Зато при холоде вирус может существовать даже при –70˚С.
Как проявляется?
Симптоматика появляется не сразу. Вирусу нужно время, чтобы прижиться в организме ребенка. Он сначала оседает на слизистой ротовой полости, затем проникает в кровь, а оттуда – в железистые ткани. Первые симптомы появляются по окончании инкубационного периода. Это 9–21 день, но в среднем проходит две недели. Именно из-за скрытого течения на начальной стадии признаки отсутствуют. Ребенок продолжает посещать сад или школу, не подозревая о своем заболевании, но уже является разносчиком инфекции, может заражать других.

Иногда начальная стадия может сопровождаться появлением таких признаков:
- слабость;
- потеря аппетита;
- мышечная и головная боль.
Но распознать свинку по этим признакам невозможно. После их возникновения в течение 1–2 суток появляются истинные симптомы паротита. Свинка возникает всегда остро и внезапно, симптоматика ярко выраженная, самочувствие ребенка значительно ухудшается.
Болезнь сопровождается такими клиническими проявлениями:
- головная боль;
- лихорадка;
- высокая температура тела, показатели могут достигать отметки 40–41˚С;
- ломота в мышцах;
- увеличение подчелюстных и ушных слюнных желез, одновременно с этим может ощущаться болезненность;
- припухлость лимфатических узлов;
- сухость во рту.
Из-за появившихся симптомов малышу становится тяжело открывать рот, появляется ушная боль, причем она бывает интенсивной. Лицо опухает, увеличенные железы выглядят как поросячий второй подбородок. При выраженной интоксикации может появляться тошнота и боль в животе.
Признаки заболевания уменьшаются спустя 7–10 дней, постепенно слюнные железы возвращаются к прежним размерам. Если свинкой были поражены и другие железистые ткани в организме, то осложнения проявляются через две недели.
Именно поэтому, как только возникли первые признаки, нужно обратиться ко врачу, не стоит дожидаться опасных последствий.
К какому врачу обратиться?
Для первичного осмотра стоит посетить педиатра. Он оценит состояние ребенка, проведет дифференциальную диагностику с другими детскими инфекционными заболеваниями. Затем врач выдаст направление к инфекционисту, который и занимается дальнейшим обследованием и терапией малышей с паротитом.
Диагностика
Свинку легко отличить от других заболеваний по увеличенным воспаленным слюнным железам. Хотя на начальной стадии, пока признаки воспалительного процесса еще отсутствуют, можно поставить неверный диагноз.
На раннем этапе проводится дифференциальная диагностика паротита с другими заболеваниями:
- дифтерия;
- инфекционный мононуклеоз;
- лимфаденит;
- слюнокаменная болезнь;
- сужение слюнного протока, киста или опухоль;
- менингит; или менингококковая инфекция.
Проводится лабораторное обследование. Делается анализ крови, мочи и слюны. Основу диагностики составляют серологические тесты – выявление антител IgM и IgG. Обнаружение титров IgM в плазме крови свидетельствует об острой стадии свинки у детей. В этом случае в срочном порядке эта информация передается эпидемиологам. В школе или садике, где учится больной ребенок, вводится карантин.
Антитела IgG в крови указывают на ранее перенесенный паротит или проведенную вакцинацию.
Лечение
Для предотвращения осложнений свинку лучше всего лечить в стационаре. Домашняя терапия возможна, но минус ее – в отсутствии постоянного врачебного контроля. Если же у ребенка жар с выраженными симптомами интоксикации, то стоит лечь в больницу.
Во время терапии показан постельный режим, обильное питье. Ребенок изолируется от здоровых. Помещение, где находится больной малыш, нужно регулярно убирать и проветривать.

Другие клинические рекомендации:
- придерживаться диетического питания – исключается жирная, жареная, острая и соленая пища, копчености и маринады, предпочтение отдается первым блюдам, жидким кашам или пюре;
- после приема пищи полоскать горло солевым раствором или антисептиком, например фурацилином;
- прикладывать к воспаленным железам сухое тепло, подогретую соль или электрогрелку.
Соблюдение клинических рекомендаций позволит избежать осложнений, а также ускорит наступление выздоровления. Прогулки на свежем воздухе разрешены только через две недели после начала лечения. Но если еще повышена температура тела или есть признаки интоксикации, лучше остаться дома.
Поскольку эпидемический паротит вызван вирусной инфекцией, он лечится противовирусными препаратами, а не антибиотиками. Антибактериальные препараты нужны при присоединении бактериальной инфекции – например, если у ребенка развился панкреатит, энцефалит, орхит.
Для снижения температуры и уменьшения болевых ощущений лучше использовать жаропонижающие на основе ибупрофена. Поскольку в остром периоде жар может нарастать довольно быстро, для лечения поочередно применяются несколько видов препаратов. Можно чередовать ибупрофен с парацетамолом.
У ребенка-аллергика вирус может привести к аллергической реакции, поэтому не обойтись без антигистаминных препаратов. Для уменьшения отечности в осложненных случаях используются глюкокортикостероиды. Растворы вводятся внутривенно.
Лечение паротита спиртовыми настойками, ингаляциями, мазями и примочками не производится.
Для улучшения кровоснабжения головного мозга назначаются ноотропные препараты. Чтобы побороть болезнь, организму нужна поддержка. Необходимо укреплять иммунитет ребенка, назначаются витаминно-минеральные комплексы.
Осложнения
Несмотря на то что свинка, как коклюш и ветрянка – детские заболевания, болеть могут даже взрослые. Во взрослом возрасте увеличивается риск осложнений. И если ветряная оспа менее опасна для мужского организма, то паротит может повлиять на репродуктивную функцию. Высока опасность орхита и бесплодия.
Другие последствия паротита:
- серозный менингит;
- панкреатит;
- полиневропатия;
- лимфаденит;
- отит;
- артрит;
- глухота.
У девочек одним из осложнений является воспаление яичников.
Профилактика
Уровень смертности при паротите низкий, но из-за высокой вероятности осложнений, особенно у мальчиков, стоит предпринять профилактические мероприятия.

Основу профилактики составляет вакцинация. Вакцина применяется два раза: в 1 год и 6 лет. После двух прививок шансы заболеть минимальны – только если не выработается иммунитет.
В случае контакта с больным ребенком, если прошло не более трех дней, вторая прививка может делаться внепланово.
Помимо вакцинации, предупредить эпидемический паротит можно таким образом:
- укреплять иммунитет, закаляться;
- избегать контакта с больными свинкой;
- полноценно питаться, принимать витамины;
- ежедневно гулять на свежем воздухе.
Если же ребенок заболел паротитом, то его стоит сразу изолировать от сверстников, чтобы избежать эпидемии. Затем необходимо предупредить руководство учебного учреждения, где учится малыш, чтобы там провели профилактические мероприятия.
Свинки стоит опасаться. Если у ребенка появились похожие признаки, то самолечением заниматься нельзя. Это заразное инфекционное заболевание, которое требует квалифицированной помощи.
Читайте в следующей статье: лечение краснухи у детей
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Паротитная инфекция (свинка) у детей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Паротитная инфекция (эпидемический паротит, свинка, заушница) – острое вирусное заболевание с преимущественным поражением слюнных желёз, реже – других железистых органов (поджелудочная железа – яички, яичники, молочные железы и др.), а также нервной системы.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Резервуаром возбудителя служит только человек с манифестными, стёртыми и субклиническими формами болезни. Вирус содержится в слюне больного и передаётся воздушно-капельным путём при разговоре. Заражаются преимущественно дети, находящиеся вблизи источника инфекции (из одной семьи или сидящие за одной партой, спящие в одной спальне и т.д.).
Больной становится заразным за несколько часов до начала клинических проявлений. Наибольшую заразность наблюдают в первые дни болезни (3-5-й день). После 9-го дня вирус выделить из организма не удаётся и больного считают незаразным.
Восприимчивость около 85%. В связи с широким применением активной иммунизации в последние годы заболеваемость среди детей от 1 до 10 лет снизилась, но увеличился удельный вес больных подростков и взрослых. Дети 1-го года жизни болеют редко, так как имеют специфические антитела, полученные от матери трансплацентарно, которые сохраняются до 9-10 мес.

[7], [8], [9], [10], [11]
Причины свинки у ребенка
РНК содержащий вирус из семейства парамиксовирусов. Из-за стабильной антигенной структуры вирус не имеет антигенных вариантов.

[12], [13], [14], [15]
Патогенез
Входными воротами возбудителя служат слизистые оболочки полости рта, носоглотки и верхних дыхательных путей. В дальнейшем вирус проникает в кровь (первичная вирусемия) и разносится по всему организму, попадая гематогенным путём в слюнные железы и другие железистые органы.
Излюбленная локализация вируса паротита – слюнные железы, где происходят его наибольшая репродукция и накопление. Выделение вируса со слюной обусловливает воздушно-капельный путь передачи инфекции. Первичная вирусемия не всегда имеет клинические проявления. В дальнейшем она поддерживается повторным, более массивным выбросом возбудителя из поражённых желёз (вторичная вирусемия), что обусловливает поражение многочисленных органов и систем: ЦНС, поджелудочной железы, половых органов и др. Клинические симптомы поражения того или иного органа могут появиться в первые дни болезни, одновременно или последовательно. Вирусемия, сохраняющаяся в результате повторного поступления возбудителя в кровь, объясняет появление этих симптомов в более поздние сроки болезни.

[16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Симптомы свинки у ребенка
Инкубационный период эпидемического паротита (паротитной инфекции, свинки) 9-26 дней. Клинические проявления зависят от формы болезни.
Поражение околоушных желёз (паротит) – наиболее частое проявление паротитной инфекции.
Эпидемический паротит (паротитная инфекция, свинка) начинается остро, с подъёма температуры тела до 38-39 °С. Ребёнок жалуется на головную боль, недомогание, боли в мышцах, снижение аппетита. Нередко первыми симптомами болезни становятся болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора. К концу первых, реже на вторые сутки от начала болезни увеличиваются околоушные слюнные железы. Обычно процесс начинается с одной стороны, а через 1-2 дня вовлекается железа с противоположной стороны. Припухлость появляется впереди уха, спускается вдоль восходящей ветви нижней челюсти и за ушную раковину, поднимая её вверх и кнаружи. Увеличение околоушной слюнной железы может быть небольшим и определяться лишь при пальпации. В других случаях околоушная железа достигает больших размеров, отёк подкожной клетчатки распространяется на шею и височную область. Кожа над припухлостью напряжена, но без воспалительных изменений. При пальпации слюнная железа мягкой или тестоватой консистенции, болезненная. Выделяют болезненные точки Н.Ф. Филатова: впереди мочки уха, в области верхушки сосцевидного отростка и в месте вырезки нижней челюсти.
Увеличение околоушных желёз обычно нарастает в течение 2-4 дней, а затем их размеры медленно нормализуются. Одновременно или последовательно в процесс вовлекаются и другие слюнные железы – поднижнечелюстные (субмаксиллит), подъязычные (сублингвит).
Субмаксиллит наблюдают у каждого четвёртого больного с паротитной инфекцией. Чаще он сочетается с поражением околоушных слюнных желез, редко бывает первичным и единственным проявлением. В этих случаях припухлость располагается в подчелюстной области в виде округлого образования тестоватой консистенции. При тяжёлых формах в области железы может появиться отёк клетчатки, распространяющийся на шею.
Изолированное поражение подъязычной слюнной железы (сублингвит) наблюдают исключительно редко. При этом припухлость появляется под языком.
Поражение половых органов. При паротитной инфекции в патологический процесс могут вовлекаться яички, яичники, предстательная железа, молочные железы.
У подростков и мужчин до 30 лет чаще бывает орхит. Эту локализацию паротитной инфекции отмечают приблизительно у 25% заболевших.
После перенесённого орхита остаются стойкие нарушения функции яичек, это одна из главных причин мужского бесплодия. Почти у половины перенёсших орхит нарушается сперматогенез, а у трети выявляют признаки атрофии яичек.
Орхит обычно появляется через 1-2 нед после начала поражения слюнных желёз, иногда яички становятся первичной локализацией паротитной инфекции. Возможно, в этих случаях поражение слюнных желёз бывает слабо выраженным и своевременно не диагностируемым.
Воспаление яичек возникает в результате воздействия вируса на эпителий семенных канальцев. Возникновение болевого синдрома обусловлено раздражением рецепторов в ходе воспалительного процесса, а также отёком малоподатливой белочной оболочки. Повышение внутриканальцевого давления приводит к нарушению микроциркуляции и функции органа.
Заболевание начинается с повышения температуры тела до 38-39 °С и часто сопровождается ознобом. Характерны головная боль, разбитость, интенсивные боли в паху, усиливающиеся при попытке ходить, с иррадиацией в яичко. Боли локализуются преимущественно в области мошонки и яичка. Яичко увеличивается, уплотняется, при пальпации резко болезненно. Кожа мошонки гиперемирована, иногда с синюшным оттенком.
Чаще наблюдают односторонний процесс. Признаки атрофии органа выявляются позже, спустя 1-2 мес, при этом яичко уменьшено и становится мягким. Орхиты могут сочетаться с эпидидимитом.
Редкое проявление паротитной инфекции – тиреоидит. Клинически эта форма болезни проявляется увеличением щитовидной железы, лихорадкой, тахикардией, болями в области шеи.
Возможно поражение слёзной железы – дакриоаденит, клинически проявляющийся болями в глазах и отёком век.
Поражение нервной системы. Обычно нервная система вовлекается в патологический процесс вслед за поражением железистых органов, и лишь в редких случаях поражение нервной системы бывает единственным проявлением болезни. В этих случаях поражение слюнных желёз бывает минимальным и поэтому его просматривают. Клинически заболевание манифестирует серозным менингитом, менингоэнцефалитом, редко невритом или полирадикулоневритом.
Невриты и полирадикулоневриты бывают редко, возможны полирадикулиты типа Гийена-Барре.
Паротитный панкреатит развивается обычно в сочетании с поражением других органов и систем.
Диагностика свинки у ребенка
В типичных случаях с поражением слюнных желёз диагностика эпидемического паротита (свинки) не вызывает затруднений. Труднее диагностировать паротитную инфекцию при атипичных вариантах болезни или изолированных поражениях того или иного органа без вовлечения в процесс околоушных слюнных желёз. При этих формах большое значение приобретает эпидемиологический анамнез: случаи заболевания в семье, детском учреждении.
Клинический анализ крови не имеет существенного диагностического значения. Обычно в крови бывает лейкопения.
Для подтверждения диагноза эпидемического паротита (свинки) методом ИФА в крови выявляют специфические IgM, свидетельствующие об активно текущей инфекции. При паротитной инфекции специфические IgM обнаруживают при всех формах, в том числе и при атипичных, а также при изолированных локализациях: орхите, менингите и панкреатите. Это имеет исключительное значение в диагностически трудных случаях.
Специфические антитела класса IgG появляются несколько позже и сохраняются многие годы.

[32], [33], [34], [35], [36], [37]