Киста пазухи носа
Киста носовых пазух – это заполненное жидкостью образование с эластичными стенками, локализация кисты влияет на симптоматику заболевания. Наиболее часто кисты образуются в верхнечелюстных пазухах. Причины развития кисты в пазухах носа разнообразные, существует ряд причин появления новообразования:
- Закупоривание протоков секретирующих слизь желез.
- Заболевания зубов, выступающие в околоносовые пазухи корни зубов.
- Аллергические заболевания носа.
- Частые воспалительные процессы.
- Анатомические особенности строения носа.
- Механические травмы носа.
В онкологическом отделении Юсуповской больницы можно пройти исследование с помощью МРТ, КТ, УЗИ, диагностику заболеваний околоносовых пазух при подозрении на опухоль носа. Больной сможет пройти полное обследование в диагностическом центре, сдать анализы в лаборатории больницы, получить консультацию врача-отоларинголога, врача-онколога и других специалистов.

Киста в пазухе носа: симптомы и последствия
Киста пазухи носа, симптомы заболевания зависят от локализации кисты, бывает ложная и ретенционная. Киста может увеличиваться в размере и в итоге блокировать полость пазухи носа. Ложная киста в пазухах носа может развиться из-за воспалительного, аллергического процесса, истинная киста развивается из-за блокировки протоков железы, секретирующей слизь. Киста придаточных пазух носа может не проявляться выраженными симптомами длительное время, затем начинает беспокоить заложенность носа, головная боль, болезненность в области лица, со стороны пораженной кистой пазухи. Боль может усилиться при нырянии, очень часто развиваются воспалительные процессы в носу.
Киста гайморовых пазух по мере развития проявляется следующими нарушениями:
- Постоянная заложенность носа.
- Нарушение дыхательной функции.
- Боли в области поражения пазухи кистой.
- Неприятные ощущения и ложные симптомы повышения внутриглазного давления.
- Сильные головные боли.
- Гнойные выделения (сопутствующее развитие гайморита).
- Частичная или полная потеря обоняния.
Последствия развития кисты негативные:
- Растущая киста провоцирует воспалительный процесс, может привести к развитию гайморита.
- Снижает качество жизни больного, вызывает постоянные сильные головные боли.
- Большая киста пазух носа может приводить к разрушению тканей носа, доходить до носоглотки, нарушать дыхательную функцию, деформировать лицо.
- Некоторые кисты пазух носа могут перерождаться в злокачественную опухоль.
Основная киста пазухи носа: симптомы, лечение
Киста основной (клиновидной) пазухи носа развивается чаще у молодых и редко у людей старшего возраста. Полость основной пазухи носа покрыта слизистой оболочкой. Железы оболочки секретируют слизь, нарушения в работе приводит к закупорке протоков железы и образованию кисты клиновидной пазухи носа. Негативное влияние на слизистую оболочку оказывают воспалительные процессы, травмы, аллергические реакции. Растущая киста клиновидной пазухи сопровождается чувством распирания в носу, может возникать тошнота и головокружение, головная боль, которая отдает в затылок, редко развиваются нарушения со стороны зрения.
Если обнаружена киста пазухи носа, лечение проводится после полного обследования. Врач назначает пациенту диагностические исследования с помощью:
- Рентгенографии, позволяющей определить локализацию кисты, изменение состояния лицевых костей, носовой перегородки.
- Магнитно-резонансной томографии, определяющей состояние костей черепа, тканей, сосудов. Более информативное исследование, чем рентгенография. Такими же возможностями обладает компьютерная томография. Исследования проводятся по назначению врача.
- Исследования с помощью эндоскопа позволяют осмотреть полость носа, провести биопсию тканей носа.
После проведенных исследований может быть назначено консервативное или хирургическое лечение. Консервативное лечение направлено на обезболивание, снятие аллергической реакции, лечение воспалительного процесса. Если консервативное лечение неэффективно или киста имеет большие размеры, пациент направляется на удаление образования.
Удаление кисты пазухи носа без операции
Если обнаружена киста пазухи носа, лечение без операции проводится с помощью спреев- деконгестантов, антибиотиков, обезболивающих средств, муколитических средств, стероидных и антигистаминных препаратов. Проводят лечение сопутствующих заболеваний – аллергии, гайморита, воспалительных процессов десен, зубов, слизистой оболочки носа. В комплексе с этими препаратами применяют различные средства для промывания полости носа, регенерирующие и восстанавливающие спреи. Лечение назначает врач исходя из результатов обследования пациента.
Как удаляют кисту из пазухи носа: методы лечения
Если обнаружена большая киста пазухи носа, операция – это эффективный метод удаления образования. Удаление кисты пазухи носа, цена которого зависит от методики лечения, проводится во многих клиниках специализирующихся на лечении заболеваний ухо, горла, носа, в онкологических отделениях больниц, если киста имеет большие размеры и ей сопутствуют осложнения. Удаление кисты проводится с помощью эндоскопического, классического метода и лазерной вапоризации.
Киста в пазухе носа: операция, отзывы
Отзывы пациентов отдают предпочтение эндоскопическому методу удаления кисты. При проведении классического метода и лазерной вапоризации требуется проведение разреза под верхней губой для получения доступа к кисте. Классическое удаление кисты пазухи носа проходит с рассечением мягких тканей под верхней губой от уздечки до первого коренного зуба (метод Калдвелл-Люка) или с помощью метода Денкера, который также проводится через лицевую часть. Классические операции более травматичные, с длительным послеоперационным восстановлением, но данные методики позволяют получить доступ к кисте, расположенной в труднодоступном месте. Эндоскопическое удаление проходит с помощью прибора эндоскопа, киста удаляется через небольшое трепанационное отверстие, операция проходит под местным наркозом.
В Юсуповской больнице пациенты смогут пройти полное обследование с использованием современного диагностического оборудования. В больнице принимают врачи разных профильных направлений, работает клиническая лаборатория, реабилитационный центр. В больнице можно пройти восстановление после операции, болезни, к услугам пациентов круглосуточный стационар.
Мукоцеле лобной пазухи
Мукоцеле лобной пазухи — кистообразное расширение лобной пазухи, которое возникает как результат растяжения накопившейся серозной жидкости или гноя. Обычно данное заболевание сопровождается болями, которые постоянно усиливаются в области лба или глаз.
Проявлением мукоцеле лобной пазухи может быть и характерное выпячивание во внутреннем углу глаза, может наблюдаться также экзофтальм или смещение книзу самого глазного яблока. Нарушение зрения, а именно снижение его остроты, нарушение цветовосприятия и появление слезотечения — все это характерные проявления данного заболевания. В качестве диагностического метода для обнаружения мукоцеле лобной пазухи используют рентген, риноскопию, КТ, УЗИ, МРТ, а также диафаноскопию. В отдельных случаях применяется диагностическая пункция, а также зондирование лобной пазухи. Что касается лечения мукоцеле лобной пазухи, то это всегда хирургический вид лечения.
Как известно, лобная пазуха расположена в медиальной части самой лобной кости и сзади надбровных дуг. Ее нижняя стенка является еще и верхней частью глазницы, тогда как задняя стенка отделяет лобную пазуху и головной мозг. Анатомически правая и левая лобные пазухи расположены так, что находятся рядом, но в то же время отделены друг от друга особой тонкой перегородкой. Лобная пазуха соединяется со средним носовым ходом носовой полости при помощи лобно-носового канала. Внутренняя часть лобной пазухи представляет собой слизистую оболочку, чьи клетки способны выделять специальную жидкость. Обычно отток жидкости осуществляется посредством лобно-носового канала. Если данный отток нарушается, то в полости пазухи накапливается жидкость, что и приводит к образованию мукоцеле лобной пазухи. Если же накапливается не жидкость, а гной, тогда речь идет о пиоцеле.
Обычно данный диагноз присущ детям школьного возраста. Мукоцеле лобной пазухи не присущ детям до 7 лет, поскольку в это время только происходит формирование лобных пазух, которое продолжается вплоть до семилетнего возраста ребенка. В случае медленного развития мукоцеле лобной пазухи, самые первые симптомы могут проявиться через несколько лет после начала патологическиго изменения в самой лобной пазухе. В практике известен случай, когда мукоцеле было диагностировано у пациента через 15 лет с момента его возникновения. Последнее было связано с его травмой носа.
Причины появления мукоцеле лобной пазухи
Одной из главных причин мукоцеле лобной пазухи является полная обтурация или частичное нарушение проходимости лобно-носового канала. На развитие мукоцеле могут повлиять появившиеся искривления носовой перегородки, а также экзостозы, инородные тела, находящиеся в носу, травмы носа и другое. В результате всего вышеперечисленного может развиться периостит. Перекрытие лобно-носового канала может произойти из-за спаек, которые образовались как следствие синусита лобной пазухи.
Процесс инфицирования жидкости мукоцеле лобной пазухи с дальнейшим возникновением пиоцеле происходит из-за распространения инфекции, которая началась в полости носа. Распространение инфекции происходит лимфогенным или гематогенным путем. Как правило, источником инфекции выступают такие инфекционно-воспалительные заболевания носоглотки как гайморит, ринит, ангина, фарингит, ларингит и хронический тонзиллит.
Симптомы мукоцеле лобной пазухи
Как известно, мукоцеле лобной пазухи продолжительное время не имеет никаких симптомов. До того как появятся первые клинические признаки, мукоцеле уже существует, как правило, на протяжении года или двух. Проявление мукоцеле лобной пазухи связано с усиливающимися головными болями в лобной области. Позже такая боль распространяется в область над глазницами и вокруг глазных яблок. Еще одним симптомом мукоцеле лобной пазухи является выпячивание округлой формы во внутреннем углу глаза. Если надавить на такое выпячивание, пациент ничего не почувствует, однако услышит звук, который напоминает хруст. Сильное надавливание может привести к дальнейшему образованию свища, из которого со временем будет выходить слизистая жидкость (при мукоцеле) или гнойная жидкость (при пиоцеле).
Со временем в случае мукоцеле лобной пазухи может произойти опускание нижней части стенки лобной пазухи. В связи с этим наблюдается смещение глазного яблока книзу и наружу одновременно. Часто пациент испытывает раздвоенность в глазах. Характерными симптомами мукоцеле лобной пазухи являются также нарушение цветовосприятия, снижение остроты зрения и ухудшение качества воспринимаемого изображения. Если надавить на слезовыводящие пути, у пациента с данным недугом будет наблюдаться слезотечение. Если в мукоцеле накопится значительное количество жидкости, то оно может прорваться, после чего последует образование фистулы, присущее одной стенке лобной пазухи. Если же в фистулу произойдет излияние гноя, то это приведет к возникновению гнойных осложнений.
Диагностика мукоцеле лобной пазухи
Диагностикой мукоцеле лобной пазухи занимается отоларинголог. В случае осложнений, проявляющихся на стороне глаза, обязательной является консультация у офтальмолога. В случае подозрения на менингит, необходима консультация у невролога. Диагностика мукоцеле лобной пазухи начинается с обнаруженных жалоб пациента, а также при осмотре, риноскопии и всевозможных исследованиях околоносовых пазух.
Интересно, что риноскопия может и не выявить у пациента с мукоцеле лобной пазухи никаких патологических изменений. Случается, что в процессе проведения риноскопии, происходит обнаружение гладкого выпячивания в области среднего носового хода.
Если говорить о рентгенологических исследованиях, то они призваны определить увеличение размеров пазухи, уменьшение ее прозрачности и степень растяжения ее дна. Самым точным типом диагностики является КТ лобной пазухи. Часто применяется МРТ околоносовых пазух и УЗИ. В отдельных случаях, с целью определения воздушной лобной пазухи, врачи проводят диафаноскопию. Если диагностика при мукоцеле затруднена, тогда применяется диагностическая пункция. Не так часто, но проводят также и зондирование пазухи зондом Лансберга.
Осложнения мукоцеле лобной пазухи
Все осложнения, возникающие при мукоцеле лобной пазухи, связаны с образованием гноя в его содержимом и дальнейшим распространением гнойного процесса на другие образования, соседствующие с пазухами. Осложнением считается также и прорыв гноя. Происходит это через нижнюю стенку лобной пазухи. В случае если гнойная инфекция попадет в полость глазницы, начнется развитие панофтальмита, флегмоны глазницы и эндофтальмита. Очень редко, но встречаются случаи образования фистулы с локацией в задней пазухе, что может привести к образованию менингита.
Лечение мукоцеле лобной пазухи
Мукоцеле и пиоцеле лобной пазухи требуют обязательного хирургического лечения. Врачи проводят радикальную операцию по удалению нижней стенки лобной пазухи, расширяя лобно-носовой канал. Фронотомию (или вскрытие лобной пазухи) производят после разреза кожи вдоль бровей. Операция заключается в очищении полости пазухи от слизи и гноя, после чего в рану устанавливают дренаж. Обычно операцию проводят под местной анестезией. Что касается срока дренирования пазухи после операции, то он составляет не менее двух недель, пока на коже не сформируются рубцы. Последнее необходимо для создания пространства между полостью носа и лобной пазухой.
Медикаментозное лечение проводится одновременно с хирургическим. Врач назначает пациенту противовоспалительные, противоотечные препараты и антибиотики.
Прогноз и профилактика мукоцеле лобной пазухи
Если мукоцеле лобной пазухи было устранено вовремя хирургическим путем, то осложнений, как правило, не возникает. Безусловно, при наличии осложнений прогноз на выздоровление ухудшается.
Профилактика данного заболевания заключается, в первую очередь, в эффективном лечении каких-либо инфекционных и воспалительных заболеваний, присущих носоглотке, а также в предупреждении травмирования носа. Профилактикой мукоцеле лобной пазухи является также предупреждение переохлаждений, удаление опухолей, удаление инородных тел, коррекция носовой перегородки, если она искривлена.
Мукоцеле лобной пазухи
Мукоцеле (пиоцеле) лобной пазухи — кистообразное расширение лобной пазухи, возникшее в результате ее растяжения скопившейся серозной жидкостью (мукоцеле) или гноем (пиоцеле). Мукоцеле лобной пазухи сопровождается постепенно усиливающимися болями в области лба, над глазницей и вокруг глаза; появлением выпячивания во внутреннем углу глаза; экзофтальмом и смещением глазного яблока книзу; нарушением остроты зрения и цветовосприятия; слезотечением и диплопией. В целях диагностики мукоцеле лобной пазухи применяют риноскопию, рентгенографию, УЗИ, КТ, МРТ и диафаноскопию, диагностическую пункцию и зондирование лобной пазухи. Все пациенты с мукоцеле лобной пазухи подлежат хирургическому лечению.
Общие сведения
Лобная пазуха располагается в медиальной части лобной кости позади надбровных дуг. Ее нижняя стенка одновременно является верхней стенкой глазницы, задняя стенка отделяет лобную пазуху от головного мозга. Правая и левая лобные пазухи расположены рядом и отделены друг от друга тонкой перегородкой. Посредством лобно-носового канала лобная пазуха соединена со средним носовым ходом полости носа. Внутри лобная пазуха выстлана слизистой оболочкой, клетки которой продуцируют специальную жидкость. Отток этой жидкости осуществляется через лобно-носовой канал. Нарушение оттока приводит к скоплению жидкости в полости пазухи и образованию мукоцеле лобной пазухи. При нагноении скопившегося секрета говорят о пиоцеле.
Мукоцеле лобной пазухи чаще всего наблюдается в школьном возрасте. В связи с тем, что формирование лобных пазух начинается после рождения ребенка и заканчивается в возрасте 6-7 лет, у детей дошкольного возраста мукоцеле лобной пазухи не возникает. Медленный рост мукоцеле лобной пазухи приводит к тому, что первые клинические симптомы заболевания могут появляться спустя несколько лет от начала патологических изменений в лобной пазухе. В отоларингологии известен случай, когда мукоцеле лобной пазухи было диагностировано у взрослого пациента спустя 15 лет после спровоцировавшей его развитие травмы носа.

Причины
Развитие мукоцеле лобной пазухи связано с полной обтурацией или частичным нарушением проходимости лобно-носового канала. Привести к появлению мукоцеле лобной пазухи могут искривления носовой перегородки, инородные тела носа, экзостозы и опухоли, травмы носа, в результате которых развивается периостит. Перекрывать лобно-носовой канал могут спайки и рубцы, образующиеся в вследствие синусита лобной пазухи.
Инфицирование жидкости мукоцеле лобной пазухи с возникновением пиоцеле может произойти при распространении инфекции из полости носа, а также гематогенным или лимфогенным путем. При этом источником инфекции в первую очередь являются инфекционно-воспалительные заболевания носоглотки: ринит, гайморит, фарингит, ангина, хронический тонзиллит, ларингит.
Симптомы мукоцеле лобной пазухи
Мукоцеле лобной пазухи характеризуется длительным бессимптомным течением. До появления первых клинических признаков мукоцеле может существовать в течение 1-2 лет и дольше. Мукоцеле лобной пазухи начинает проявлять себя с постепенно усиливающейся боли в лобной области. Затем присоединяется боль над глазницей и вокруг глазного яблока, во внутреннем углу глаза появляется выпячивание округлой формы. Надавливание на это выпячивание обычно является безболезненным и приводит к возникновению характерного звука, напоминающего треск или хруст. Сильное надавливание может стать причиной образования свища, через который начинает выходить тягучая слизистая (при мукоцеле) или гнойная (при пиоцеле) жидкость.
С течением времени при мукоцеле лобной пазухи происходит опускание нижней стенки лобной пазухи, в связи с чем отмечается смещение глазного яблока вниз и наружу. Зачастую возникает двоение в глазах (диплопия), нарушение восприятия цветов, снижение остроты зрения. При сдавлении слезовыводящих путей у пациентов с мукоцеле лобной пазухи наблюдается слезотечение.
Скопление в мукоцеле лобной пазухи большого количества жидкости может вызвать ее прорыв с образованием фистулы в одной из стенок лобной пазухи. Излитие гноя через фистулу в соседствующие с лобной пазухой структуры приводит к развитию гнойных осложнений.
Осложнения мукоцеле лобной пазухи
Возникающие при мукоцеле лобной пазухи осложнения связаны с нагноением ее содержимого и распространением гнойного процесса на соседние с пазухой анатомические образования. Наиболее часто прорыв гноя происходит через нижнюю стенку лобной пазухи. Занос гнойной инфекции в полость глазницы может привести к развитию панофтальмита, эндофтальмита и флегмоны глазницы. В редких случаях мукоцеле лобной пазухи наблюдается образование фистулы в задней стенке пазухи с возникновением менингита.
Диагностика мукоцеле лобной пазухи
Мукоцеле лобной пазухи диагностируется отоларингологом. При наличие осложнений со стороны глаза необходима консультация офтальмолога, при подозрении на менингит — невролога. Диагностика мукоцеле лобной пазухи основывается на жалобах пациента, его осмотре, риноскопии и исследовании околоносовых пазух. Риноскопия у пациентов с мукоцеле лобной пазухи может не выявлять никаких патологических изменений. Иногда в ходе риноскопии в области среднего носового хода визуализируется небольшое гладкое выпячивание.
Рентгенологическое исследование при мукоцеле лобной пазухи определяет увеличение размеров пазухи, растяжение ее дна, уменьшение прозрачности. Возможно выпячивание перегородки между лобными пазухами в здоровую сторону. Прерывистость контуров лобной пазухи может указывать на наличие фистулы. Более точным и информативным исследованием является КТ лобной пазухи. Может применяться УЗИ и МРТ околоносовых пазух. В некоторых случаях для определения воздушности лобной пазухи проводится диафаноскопию. При затруднениях в диагностике мукоцеле лобной пазухи показана диагностическая пункция. Для определения проходимости лобно-носового канала производят зондирование лобной пазухи зондом Лансберга.
По показаниям проводят исследование органа зрения: проверку остроты зрения, цветовое тестирование, офтальмоскопию и биомикроскопию глаза. Дифференциальный диагноз мукоцеле лобной пазухи проводят с фронтитом, опухолью и дермоидной кистой.
Лечение мукоцеле лобной пазухи
Пиоцеле и мукоцеле лобной пазухи подлежат обязательному хирургическому лечению. Проводится радикальна операция с удалением нижней стенки лобной пазухи и расширением лобно-носового канала. Вскрытие лобной пазухи (фронтотомия) производится после разреза кожи по длине брови. Затем полость пазухи очищают от слизи и гноя, устанавливают дренаж. У взрослых и детей старшего возраста операция может проводиться под местной анестезией. Послеоперационное дренирование пазухи осуществляют длительно (в течение 2-3 недель) до формирования рубцов. Это необходимо для создания стойкого сообщения между лобной пазухой и полостью носа.
Одновременно с хирургическим проводят медикаментозное лечение мукоцеле лобной пазухи. Пациенту назначают антибиотики, противовоспалительные и противоотечные средства.
Прогноз и профилактика мукоцеле лобной пазухи
При своевременно проведенном хирургическом лечении мукоцеле лобной пазухи имеет благоприятный прогноз. Развитие осложнений ухудшает прогноз. Профилактика мукоцеле лобной пазухи состоит в эффективном лечении инфекционно-воспалительных заболеваний носоглотки, предупреждении травмирования носа и переохлаждений, коррекции носовой перегородки при ее искривлении, удалении опухолей и инородных тел носа.
Мукоцеле или пиоцеле лобной пазухи
В оториноларингологии выделяется отдельная группа патологических состояний, в основе которых лежит расширение придаточных пазух носа (параназальных синусов). Такие кистообразные полости формируются, как правило, медленно, бессимптомно или малосимптомно, и постепенно заполняются тем или иным содержимым. Так, герметичное кистозное расширение параназального синуса, заполненное серозной жидкостью, носит название гидроцеле, слизистым содержимым – мукоцеле и гнойными массами – пиоцеле.
Абсолютное большинство таких аномалий наблюдается в лобных пазухах: на долю мукоцеле и пиоцеле фронтальных синусов в совокупности приходится не менее 80% в общем объеме диагностируемых патологических изменений подобного рода. На втором месте (около 15%) находятся расширения этмоидальной (решетчатой) пазухи, и оставшаяся незначительная доля приходится на расширения сфеноидальных (клиновидных) и гайморовых (максиллярных, верхнечелюстных) пазух. Последние три варианта здесь не рассматриваются, хотя механизмы образования и клиническая картина во многом схожи; кроме того, при длительном течении и истончении костных перегородок встречается распространение кистообразующего процесса из одного синуса в другой.
Чаще всего образование мукоцеле (пиоцеле) лобной пазухи начинается в школьном возрасте и продолжается несколько лет, прежде чем субъективный дискомфорт станет достаточно значимым для обращения к ЛОР-врачу и назначения соответствующего обследования.
2. Причины
Непосредственной причиной муко/пиоцеле является механическое распирающее давление на стенки лобной пазухи изнутри, со стороны скопившихся слизистых или гнойных масс. Если такая ситуация продолжается достаточно долго, костные стенки начинают истончаться и деформироваться в сторону растяжения.
В свою очередь, к скоплению содержимого приводит полная или частичная блокировка (обструкция, облитерация, обтурация) канала, соединяющего синус с полостью носоглотки. Тому способствуют фиброзирующие процессы, – дегенерация ткани, стеноз и образование спаек с течением хронических воспалений, рубцевание после травм, и т.п. Реже причиной становится полипоз, опухолевое новообразование или выраженное искривление носовой перегородки.
Инфицирование, если оно происходит, обусловлено теми же механизмами, которые приводят к развитию фронтита: распространение инфекции из пораженной носоглотки, соседних синусов, других смежных структур, или же проникновение патогена с током крови или лимфы.
3. Симптомы и диагностика
Между реальным началом костной деформации и появлением ощутимых манифестных симптомов может проходить от года до 5-6 лет и более.
Как правило, пациент обращает внимание на частые головные боли тянущего, тупого, ноющего характера, локализованные в лобных долях, реже с иррадиацией в область переносицы или висков. Затем присоединяются периорбитальные боли, становится заметной деформация лицевых пропорций, появляется постепенно растущее выбухание в углу глаза. Пальпаторное исследование этого выпячивания обычно сопровождается крепитацией (сухим шорохом, пергаментным хрустом). При дальнейшем прогрессировании формируется экзофтальм, глазное яблоко смещается также книзу, появляются и нарастают зрительные нарушения, которые в отсутствие адекватной помощи на данном этапе могут вылиться в тяжелые осложнения вплоть до атрофии диска зрительного нерва, отслойки сетчатки и утраты зрения на пораженном глазу.
Дальнейшее накопление содержимого в муко(пио)целе может привести к формированию свища и распространению инфекционно-воспалительного процесса на смежные полости и структуры. Последствия этого могут быть самыми тяжелыми, – менингоэнцефалит, панофтальмит, периорбитальный целлюлит (флегмона глазницы) и т.д.
При обращении на ранних стадиях может оказаться недостаточно таких обязательных диагностических процедур, как анализ жалоб, тщательный сбор анамнеза и стандартный осмотр ЛОР-органов (риноскопия, отоскопия и т.д.). Из инструментальных исследований наибольшей информативностью обладают рентгенография, УЗИ, томография (КТ или МРТ); иногда показано зондирование или пунктирование лобной пазухи.
Практически всегда необходима консультация и обследование у смежных профильных специалистов, – прежде всего, у офтальмолога, а также, по показаниям, у невролога, онколога и т.д.
4. Лечение
Нетрудно видеть, что консервативных способов устранения муко/пиоцеле лобной пазухи не существует. Даже принудительное полное дренирование пазухи не реконструирует нормальную анатомию костных черепных структур. Поэтому во всех случаях ставится вопрос о фронтотомии (вскрытие фронтального синуса) с эвакуацией содержимого, санацией операционного поля, восстановлением нормальной вентиляции пазухи и, по показаниям, пластико-хирургическим вмешательством. Операция выполняется под мощным антибиотическим, противовоспалительным и противоотечным прикрытием, дренаж оставляют до полного заживления и рубцевания операционной раны.
Прогноз благоприятный в случае отсутствия серьезных осложнений (см. выше), которые требуют применения отдельных, порой экстренных протоколов оказания помощи.
Мукоцеле лобной пазухи. Как вовремя выявить болезнь?

К придаточным пазухам носа человека относятся гайморовы и лобные пазухи, клиновидная пазуха и решетчатый лабиринт. Придаточные пазухи носа уменьшают массу передних отделов черепа, изолируют чувствительные структуры от резких колебаний температур в полости носа, увеличивают резонанс голоса и увлажняют и согревают вдыхаемый воздух.
Так, в лобной пазухе продуцируется специальная жидкость, которая через лобно – носовой канал выходит из пазухи. При нарушениях оттока этой жидкости из канала жидкость скапливается, и образовывается мукоцеле лобной пазухи.
Какие причины приводят к развитию мукоцеле лобной пазухи?
Мукоцеле часто встречается среди подростков. У детей дошкольного возраста мукоцеле не встречается, так как развитие лобной пазухи заканчивается в 7 лет. Спровоцировать нарушение оттока или полное перекрытые лобно- носового канала может искривление носовой перегородки, опухоли, экзостазы, инородные тела в носу и травмы носа, после которых развивается периостит. Синусит лобной пазухи также может нарушать отток жидкости из пазухи формированием спаек или рубцов. При наличии инфекционных очагов (гайморит, ангина, ринит, ларингит, хронический тонзиллит) мукоцеле может инфицироваться и дать начало развитию пиоцеле.
Основные симптомы, которые укажут на развитие мукоцеле
Развитие мукоцеле часто длительное и бессимптомное на первых этапах. От действия причины до развития признаков мукоцеле может пройти несколько лет. Мукоцеле лобной пазухи проявляется с головной боли, которая постепенно усиливается и локализируется в области лобной пазухи. Затем боль чувствуется вокруг глазного яблока, над глазницей, во внутреннем углу глаза образовывается выпячивание, которое имеет округлую форму. При надавливании на это выпячивание появляется боль в нем, и это сопровождается хрустом. Сильное надавливание может образовать свищ, через который начинает выходить тягучая слизистая жидкость.
Спустя некоторое время мукоцеле приводит к опущению нижней стенки лобной пазухи. При этом глазное яблоко смещается наружу и вниз. Такое прогрессирование мукоцеле сопровождается нарушением остроты зрения, диплопией и нарушением восприятия цветов. Если мукоцеле сдавливает слезовыводящие пути – у пациентов присутствует слезотечение. При скоплении в лобной пазухе большого количества жидкости пазуха может прорваться и образовать фистулу, через которую будет выходить слизистая жидкость. Осложнением мукоцеле является нагноение содержимого и распространение в соседние структуры – головной мозг и глазницу.
Какие методы диагностики используют для выявления мукоцеле?
Выявить мукоцеле не всегда можно при риноскопии. Лишь иногда в области среднего носового хода можно обнаружить небольших размеров гладкое выпячивание. Рентгенологическое исследование дает возможность увидеть увеличение размера пазухи, уменьшение прозрачности и растяжение ее дна. Возможно обнаружение выпячивания перегородки в здоровую сторону. КТ лобной пазухи является самым точным методом исследования. С целью определения воздушности проводят диафаноскопию. В сложных случаях выполняют диагностическую пункцию. Для определения проходимости лобно- носового канала зондируют лобную пазуху зондом Лансберга. Дифференцируют диагноз мукоцеле с опухолью, дермоидной кистой и фронтитом.

Схема лечения мукоцеле лобной пазухи
Мукоцеле и пиоцеле в обязательном порядке должны подлежать оперативному лечению. Выполняется радикальная операция с удалением нижней стенки лобной пазухи и расширением лобно – носового канала. После вскрытия пазухи очищают ее полость с последующим установлением дренажа. Операция может выполняться под общим или местным обезболиванием. Послеоперационный дренаж раны осуществляется на протяжении 2-3 недель после операции до формирования рубцов. Это нужно для стойкого формирования связи между носовой и лобной пазухой. Операционное лечение сопровождает антибиотикотерапия и, при необходимости, антигистаминные и противоотечные препараты.
Прогноз при мукоцеле лобной пазухи благоприятный при проведении своевременного лечения. Предупреждение развития мукоцеле заключается в терапии хронических инфекционных процессов полости носа, горла и пазух, коррекция носовой перегородки при ее искривлении, избегание травм и переохлаждения носа.
Лечение мукоцеле гайморовой пазухи
Удаление новообразования с гарантированным результатом!
- Причины образования
- Симптомы
- В чем опасность
- Почему ЛОР-стоматология
- Диагностика мукоцеле
- Варианты операций
- Этапы лечения
- Восстановление
- Частые вопросы
- Врачи
- Цены
Мукоцеле в гайморовых пазухах — доброкачественное новообразование. На начальных стадиях никак не проявляется или сопровождается симптомами гайморита, что затрудняет своевременное выявление. Со временем разрастается, оказывает давление на окружающие анатомические структуры. Лечение только хирургическое после тщательной компьютерной диагностики.
ЛОР-отделение ЦПС «Доктор Левин» специализируется на оказании помощи пациентам с проблемами верхнечелюстных пазух. За 20 лет работы разработаны программы хирургического лечения для различных клинических ситуаций. Операции проводят только челюстно-лицевые хирурги с глубоким пониманием анатомии верхней челюсти и отточенными мануальными навыками. Современное оснащение отделения помогает поставить точный диагноз, выбрать оптимальную схему лечения и выполнить оперативное вмешательство с высокой точностью.
Причины образования мукоцеле в верхнечелюстных пазухах
Мукоцеле гайморовых пазух — кистоподобная опухоль, выстланная эпителием и заполненная слизью. Встречается редко. Образуется в результате перекрытия отверстия, соединяющего пазуху с полостью носа, приводит к нарушению оттока и накоплению жидкости. Растет медленно, но постепенно вырабатывая слизь, увеличивается в размерах и деформирует окружающую кость.
Основные причины возникновения:
- хроническое воспаление пазухи инфекционного характера;
- травма верхнечелюстного синуса;
- аллергические заболевания;
- грибковые синуситы;
- предыдущие оперативные вмешательства.
Симптомы
Симптоматика отличается в зависимости от стадии развития мукоцеле
Латентный период
Чаще всего начальная стадия протекает совершенно бессимптомно. Редко возможны выделения из носа в результате временного открытия протока или прорыва содержимого мукоцеле. На этой стадии возможно воспаление новообразования. Пациенты отмечают симптомы, схожие с проявлениями обычного ОРВИ или гайморита. Нос закладывает, выделяется слизь и/или гной. Жалобы на неприятный запах в носу, ухудшается обоняние. Иногда мукоцеле приводит к кровотечениям.
Бессимптомное течение или схожесть с гайморитом не вызывает подозрений у пациентов, и в этом коварство заболевания. На начальной стадии мукоцеле определяется чаще всего случайно на компьютерной томограмме при обследовании пазух при подготовке к другим операциям. Заболевание без выявления и своевременного лечения продолжает развиваться и со временем выходит за пределы пазухи.
Выход за пределы синуса
При разрастании мукоцеле проявляется болями и отечностью в области лица, глаз, челюсти. Патология может проявляться парестезией и асимметрией лица в результате давления на первую ветвь тройничного нерва. Боли могут иррадиировать в верхнюю челюсть, сложно открывать рот. Мукоцеле может обманчиво отдавать в зубы, развивается некариозное поражение зубных тканей. Иногда боль отдает в десны, возможен цианоз.
При близком расположении к глазнице происходит давление на органы зрения и глазной нерв. Опухает область около внутреннего угла глаза, возможно выпирание глазных яблок. Пациенты жалуются на давление изнутри на глаза, которое сопровождается слезотечением. Может мутнеть зрение, двоиться картинка, в тяжелых случаях потеря зрения.
В запущенной ситуации пациента одолевает головная боль. От нее избавляет только сильное обезболивающее. Параллельно наблюдается хроническая усталость.
Чем опасно заболевание
Если не удалить мукоцеле, возникают воспалительные и механические осложнения
Воспалительные осложнения
В результате инфицирования мукоцеле развивается пиоцеле с серьезными последствиями:
- Воспаление распространяется на соседние ткани и пазухи, приводя к скоплению гноя
- В некоторых ситуациях при нагноении мукоцеле возникает наружный свищ
- Высок риск гнойного менингита, менингоэнцефалита
- В тяжелой ситуации развивается абсцесс головного мозга
Механические осложнения
Связаны давлением мукоцеле на анатомически-важные структуры, в результате происходит:
- Разрушение окружающей костной ткани
- Дистрофические изменения в пазухах
- Нарушение кровоснабжения в сосудах
- Смещение глазного яблока или слезных желез
- Нарушение функций органов зрения
- Невралгия
Почему стоит доверить лечение ЛОР-отделению стоматологии
В нашем Центре применяется комплексный подход в лечении новообразований верхнечелюстных синусов
ЛОР-стоматология — это сочетание двух направлений медицины — отоларингологии и стоматологии. Позволяет объединить варианты стоматологического и ЛОР-лечения.
Условно пациентов, обратившихся к нам за помощью, можно разделить на 2 категории:
- После лечения в государственных медучреждениях. Чаще всего жалуются на зубную боль и симптомы воспаления гайморовых пазух. Зачастую такие пациенты были недообследованы, не выявлены причины проблемы, соответственно унифицированное лечение у ЛОР-врача не принесло результатов.
- Проблема выявляется при подготовке к имплантации или другим процедурам. Во время компьютерного обследования на 3D-снимке диагностируется образование в пазухе, которое является препятствием для проведения стоматологического вмешательства и требует операции по его удалению.
ЦПС «Доктор Левин» специализируется на оказании помощи при комбинированных отоларингологических и стоматологических патологиях. ЛОР отделение оснащено современным диагностическим и операционным оборудованием для проведения сложнейших вмешательств. Программы хирургического лечения проводят высококвалифицированные челюстно-лицевые хирурги с ЛОР-подготовкой.
Диагностика мукоцеле
Поскольку заболевание носит схожие симптомы с другими заболеваниями гайморовых пазух, проводится дифференцированная диагностика от острого или хронического синусита, остеотомы, кисты, полипов и других новообразований.
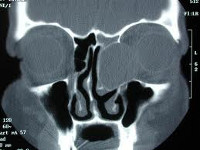
Врач ставит диагноз на основе жалоб пациента, визуального осмотра, пальпации при видимом проявлении опухоли. Могут потребоваться общие анализы крови и мочи. Но максимально точно получить представление об образовании, типе, стадии и местоположении позволяет только компьютерная томография. В нашем Центре используется 3D-томограф Sirona Galileos с настройками ЛОР-режима.
Только компьютерная томография в ЛОР-режиме позволяет оценить размеры новообразования, его точную локализацию и степень воздействия на окружающие структуры
Опытные челюстно-лицевые хирурги определяют заболевание по характерным признакам на рентгенограмме. По результатам диагностических исследований подбирается оптимальный метод устранения новообразования.
Варианты лечения
Лечение мукоцеле только хирургическое
Операция несложная, предполагает удаление мешотчатого образования, ультразвуковое удаление воспаленных костных тканей, ревизию и промывание пазухи. В зависимости от размеров и локализации новообразования определяется протокол доступа к пазухе.


