Грудной остеохондроз

Остеохондроз грудного отдела является самой редкой локализацией для этого дистрофического процесса, однако, именно грудной остеохондроз может очень долго протекать незаметно, имитируя течение других соматических заболеваний. Очень часто данное заболевание в выраженных стадиях случайно обнаруживается на рентгеновских снимках как находка.
Причины развития
На грудной отдел позвоночника приходится средняя нагрузка, при этом подвижность этого отдела достаточно ограничена и, казалось бы, развитие остеохондроза этого отдела должно происходить редко. Так отчасти и есть, однако следует выделить другие ведущие причины развития заболевания, которые при локализации в других отделах играют лишь вспомогательную роль.
Итак, грудной остеохондроз развивается вследствие воздействия следующих факторов:
- Неправильная физическая нагрузка на грудной отдел, особенно откладываются перегрузки в детском возрасте, хотя именно они длительное время протекают бессимптомно.
- Травмы грудного отдела позвоночника.
- Возрастное снижение питания ткани межпозвонковых дисков.
- Выраженный атеросклероз сосудов, развивающийся, в том числе и в сосудах, питающих грудной отдел.
- Эндокринологические сбои, в особенности постклимактерическое снижение усвояемости кальция
- Частые переохлаждения.
- Лишний вес.
- Слабость мышечного корсета позвоночника.
Обычно, недостаточно одного фактора для развития грудного остеохондроза, однако все из них следует учитывать при диагностике.
Симптомы

Симптомы складываются из нескольких ведущих синдромов. Также как и при других локализациях остеохондроза, при грудном остеохондрозе имеет место болевой и мышечно-тонический синдромы, объединяемые в понятие вертеброгенная торакалгия. Однако очень часто грудной остеохондроз может имитировать проявления других заболеваниях. В этом случае развиваются следующие симптомы:
- Боли в области сердца. Очень часто грудной остеохондроз имитирует ишемическую болезнь сердца (стенокардию). Боли, как и при сердечных проблемах, усиливаются во время движения (смещение позвонков и раздражение сдавленных корешков спинного мозга). Также, при наличии остеохондроза шейного отдела боль может отдавать в левую руку, что классически имитирует стенокардию.
- Боли при дыхании, затруднение дыхательных движений, одышка и прочие респираторные симптомы. Идеально вписываются в пневмонию, туберкулез легких, ХОБЛ и т.д., особенно если имеет место рефлекторное развитие кашля.
- Боли в эпигастрии, дискомфорт в подреберной зоне и другие симптомы, имитирующие заболевания желудочно-кишечного тракта. может дать подозрения на ганглионит, миозит и другие заболевания, однако классическое течение межреберной невралгии дает самый большой вклад в быстрой диагностике грудного остеохондроза.
Видеолекция автора
Диагностика и рентген признаки
Изменения, развивающиеся при остеохондрозе грудного отдела позвоночника выявляются лишь при рентгенографическом исследовании. Именно поэтому при малейшем подозрении следует проводить инструментальную рентгенологическую диагностику.

Золотым стандартом на настоящее время служит проведение МСКТ или МРТ исследований, позволяющих очень четко визуализировать тонкую структуру межпозвонковых дисков, выявить степень изменения, исключить новообразования позвоночника на ранних стадиях, контрастирование позволяет также оценить состояние сосудистой системы, питающей позвоночник.
Диагностика грудного остеохондроза, таким образом, включает оценку следующих рентгенологических признаков:
- Изменение высоты и уровня межпозвонковых дисков.
- Развитие краевых костных разрастаний.
- Костные деформации структуры позвонков и др.
Следует помнить: рентгенологические признаки служат направляющим методом, при этом некоторые проявления (особенно сердечные) заболевания следует строго дифференцировать от другой патологии.
Лечение
Лечить данное заболевание должен врач-невролог. При лечении остеохондроза используются медикаментозные, физиотерапевтические методы лечения, а также лечебная физкультура и массаж.
В качестве медикаментозных мероприятий следует использовать препараты, направленные на снятие воспалительного процесса в позвоночнике, препараты, понижающие мышечный тонус и риск компрессии корешков спинного мозга, нейропротективные препараты, помогающие нервным волокнам быстрее восстановиться. В качестве первой группы используются селективные и неселективные противовоспалительные препараты (мелоксикам, целебрекс, диклофенак и другие). Из миорелаксантов широко изученными, эффективными и безопасными считаются мидокалм, сирдалуд и баклосан. Дозировки указанных препаратов, а также конкретный препарат должен подбирать врач с учетом индивидуальных особенностей организма человека, лекарственной непереносимости, веса и других параметров. Медикаментозное лечение грудного остеохондроза должно быть адекватным по дозировке и продолжительности, иначе проявления заболевания могут вернуться.
Физиолечение также подбирается индивидуально. Чаще всего используется ДДТ (расслабление мышц, отвлечение боли), электрофорез с анальгетиками (снятие болевого синдрома), магнитотерапия (уменьшение отека и боли). Особое значение физиолечение играет при непереносимости лекарственных препаратов, грубой патологии печени и почек.

Массаж при грудном остеохондрозе должен проводиться в мягком темпе и включать в себя, в основном, растирающие техники. Следует тщательно обрабатывать подлопаточные пространства, а также межреберные промежутки. Важно знать и учитывать тот факт, что иногда массажное воздействие в первые сеансы вызывает некоторое усиление всех проявлений. Этот факт не должен служить отменой массажа, следует лишь уменьшить интенсивность приемов. Оптимальный курс массажа включает в себя 10-15 процедур.
ЛФК включает в себя в основном упражнения на укрепление мышечного корсета и задействует также шейный и поясничный отдел. Упражнения ЛФК должны выполняться ежедневно!
В дополнение к вышеописанным методикам можно применять местные средства:
- Противовоспалительные и разогревающие мази
(вольтарен, найз, кетонал, бенгей и другие). - Иппликаторы Ляпко, Кузнецова.
- Пластыри (нанопласт, перцовый пластырь и т.д.).


Автор сайта: Алексей Борисов — практикующий невролог, отоневролог (специалист по вопросам головокружения).
— Окончил Иркутский государственный медицинский университет.
— Заведую кабинетом головокружения.
— Регулярно прохожу курсы повышения квалификации, участвую и выступаю с докладами на образовательных конференциях, в том числе с международным участием.
— Имею большое количество печатных научных публикаций.
Остеохондроз на МРТ
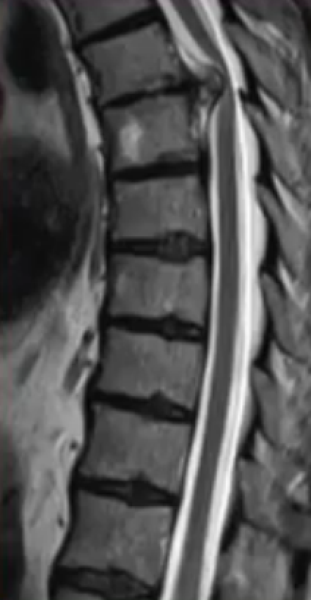
На МРТ (Т2 ВИ в сагиттальной плоскости) грудной отдел позвоночника: грыжа Th5/6 с формированием секвестра
Магнитно-резонансная томография — информативная диагностическая процедура, применяемая во всех отраслях медицины для визуализации мягкотканных структур. При помощи МРТ получают детальные послойные изображения внутренних органов, суставов, позвоночного столба и пр. Врач видит на снимках нервную ткань, хрящи, мышцы, сосуды и т.д. Вертебрологи назначают МРТ при остеохондрозе для уточнения стадии патологического процесса, своевременного выявления осложнений. По результатам сканирования врач подбирает оптимальную тактику лечения и контролирует динамику заболевания.
Покажет ли МРТ остеохондроз?
Дегенеративно-дистрофические патологии позвоночного столба выявляют с помощью комплексной диагностики. Первичное обследование подразумевает сбор анамнеза, жалоб пациента, физикальный осмотр. Из инструментальных методов используют рентгенографию проблемного отдела позвоночника. По снимку оценивают положение костных структур, что позволяет заподозрить остеохондроз.
Окончательный диагноз устанавливают с помощью уточняющих методов (МРТ или КТ). Магнитно-резонансная томография показывает остеохондроз, позволяет оценить особенности развития болезни, вовлеченность важных анатомических структур в патологический процесс, выявить осложнения.
Нужно ли МРТ при остеохондрозе?
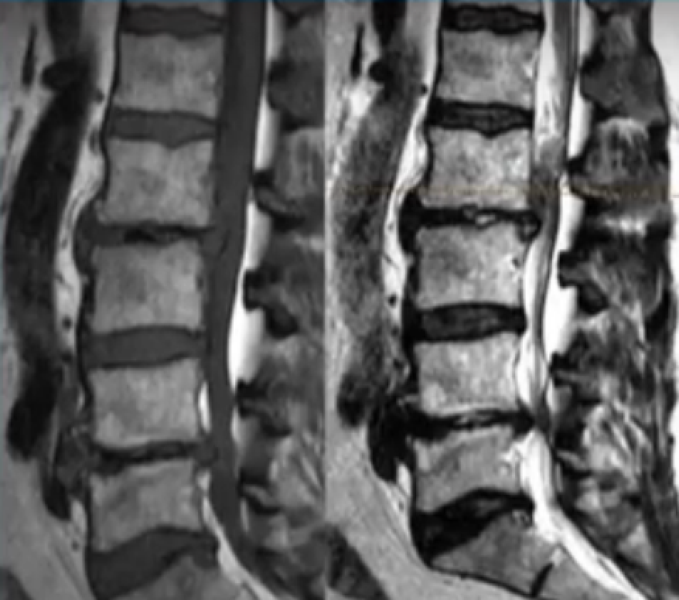
МРТ поясничного отдела Т1 (слева) и Т2 (справа) ВИ в сагиттальной плоскости: на снимках видны множественные грыжи
Магнитно-резонансное сканирование не является рутинным методом диагностики патологий позвоночного столба. Врачи назначают МР-томографию при необходимости получения дополнительных сведений.
Процедура дорогостоящая. Подробное исследование структур позвоночника требует применения средне- и высокопольных томографов с большой разрешающей способностью. Оборудование имеется не во всех клиниках и диагностических центрах.
Нужно ли делать МРТ при остеохондрозе, зависит от состояния пациента. Исследование отражает полную картину развития заболевания и позволяет определить причины ярких клинических проявлений. Процедура особенно информативна при наличии:
- острого болевого синдрома;
- хронического спазма мышечного корсета спины;
- частичной иммобилизации;
- головокружений;
- зрительных и слуховых нарушений;
- неврологической симптоматики — парезов, парестезий и пр.;
- нарушений в работе внутренних структур при отсутствии органических изменений.
МРТ отражает малейшие патологические процессы в межпозвонковых дисках и окружающих тканях, что позволяет объяснить природу клинических проявлений и подобрать оптимальный способ коррекции состояния больного. Врач не может обязать пациента пройти магнитно-резонансное сканирование. Объективная оценка позвоночных структур в интересах человека, от точности диагностики зависит эффективность лечения и качество жизни.
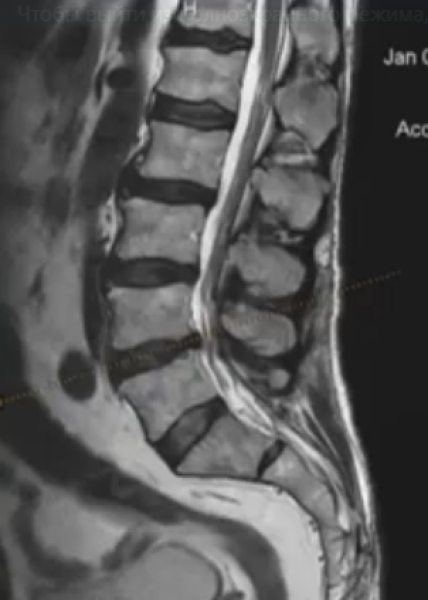
МРТ поясничного отдела позвоночника в режиме Т2 ВИ: экструзия диска L4-5
Расшифровка фото-снимков МРТ при остеохондрозе
Результатом магнитно-резонансной томографии является множество послойных сканов исследуемого отдела позвоночника, снимки выполнены в трех взаимно перпендикулярных плоскостях. На монохромных изображениях видны контуры анатомических структур.
Расшифровкой сканов занимается врач-рентгенолог. Диагност рассматривает снимки, устанавливает отклонения от нормы, фиксирует обнаруженные изменения в заключении. По результатам МРТ позвоночника могут быть выявлены:
- пороки развития;
- компрессия или повреждение сосудов;
- дегенеративно-дистрофические изменения на любой стадии;
- искривление позвоночного столба;
- мышечные аномалии и патологии;
- нестабильность, деформация, повреждения позвонков;
- признаки защемления нервных корешков;
- повреждения межпозвонковых дисков.
МРТ или КТ, что лучше при остеохондрозе?
Метод диагностики выбирает лечащий врач. При начальных стадиях развития заболевания и отсутствии неврологических симптомов дополнительные сведения получают с помощью компьютерной томографии. КТ отражает состояние костных структур, но не визуализирует хрящевые диски, сосуды, мышцы, нервные волокна. Врач определяет патологии вышеперечисленных элементов по косвенным признакам. Преимуществами КТ признаны цена (дешевле, чем МРТ), скорость проведения исследования. Недостатками — низкая информативность относительно мягких тканей, лучевая нагрузка. КТ противопоказана беременным женщинам, диагностику маленьким детям выполняют в условиях стационара.
МРТ актуальна при выраженных симптомах остеохондроза, когда нужно установить причины изменений. Преимущество МР-сканирования заключается в информативности и точности, недостатками признаны высокая цена и затраты времени на проведение исследования (15 минут на один отдел). Магнитно-резонансная томография не разрешена пациентам с металлическими и электронными имплантатами, беременным в первом триместре. Относительными противопоказаниями являются большой вес (от 120 кг), клаустрофобия, болевой синдром.
В диагностическом центре «Магнит» есть все условия для проведения КТ и МРТ позвоночника в кратчайшие сроки. Мы располагаем современным высокоточным оборудованием. В клинике постоянно есть скидки на процедуры. Для получения подробных сведений и оформления записи звоните по телефону +7 (812) 407-32-31 .

МРТ «Комплекс позвоночник»

МРТ позвоночника

МРТ недорого

МРТ грудного отдела позвоночника

МРТ грудного отдела позвоночника – цены в СПб

Расшифровка МРТ грудного отдела позвоночника

МРТ поясничного отдела позвоночника, цены в СПб

МРТ поясничного отдела позвоночника что показывает

Сколько длится МРТ пояснично-крестцового отдела?
Можно ли увидеть остеохондроз на рентгене

Кости и суставы
Автор Максим Александрович На чтение 5 мин Просмотров 5.9к. Опубликовано 17.05.2018 Обновлено 06.05.2020
Частой причиной болей в области позвоночника являются дегенеративные заболевания, к которым относится остеохондроз. Патология характеризуется изменениями в межпозвоночных дисках, которые теряют свою эластичность, деформируются и истончаются.
Это приводит к сужению межпозвоночной щели и сдавлению нервных пучков. Начальной диагностикой при клинических проявлениях является рентгенография. Что покажет рентген при остеохондрозе, и на каком этапе развития патологии изменения могут быть визуализированы?
Остеохондроз
Видно ли остеохондрозные изменения на рентгене
Исследование помогает выявлять изменения костной структуры. Мягкотканные элементы не визуализируются или видны только грубые дефекты.
Остеохондроз поражает межпозвоночные диски, которые сами по себе не видны при обычном рентгенологическом исследовании.
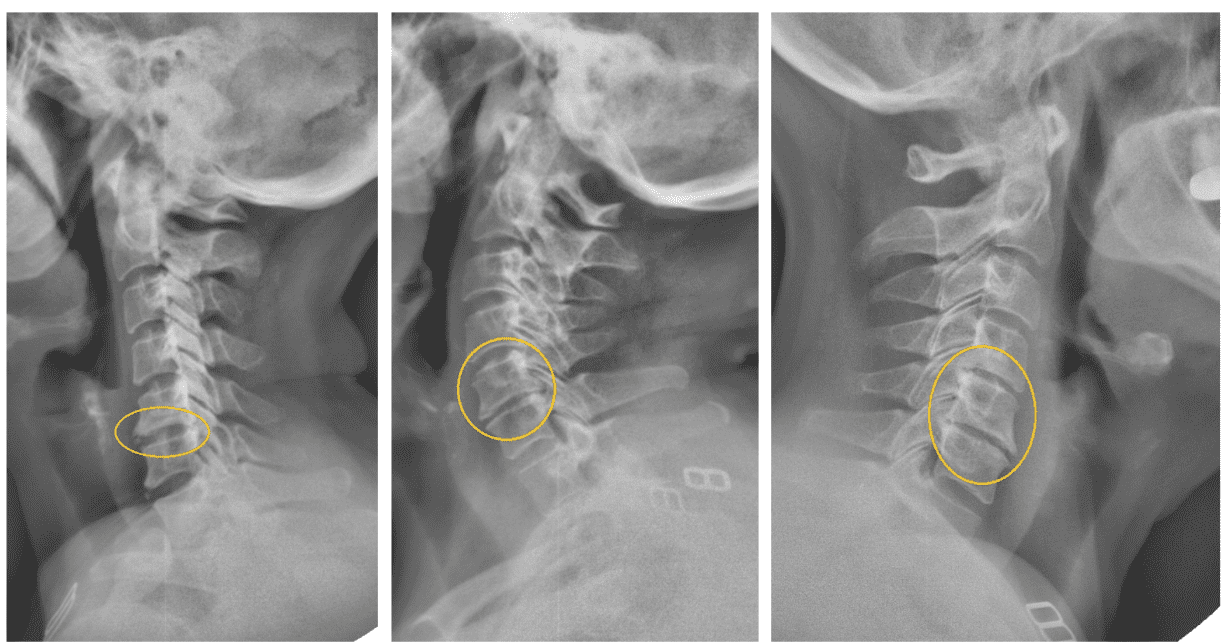
Остеохондроз на рентгене
При дегенерации диска происходит его компрессия (эластичная и упругая ткань истончается, теряет свои амортизационные свойства), что на снимке выглядит как сужение межпозвоночной щели. Первый признак появляется только на второй стадии. Первую стадию дегенерации межпозвоночных дисков покажет рентген отдельного отдела позвоночника в функциональных пробах или рентгеноскопия.
Для диагностики проводят несколько снимков в разных положениях, в заключении рентгенолог выявляет нестабильность позвонков:
- позвонки смещаются по отношению друг к другу вперёд или в стороны;
- отклонение оси между двумя позвонками более 2 мм;
- выявляется угловая деформация в области поражённого сегмента позвоночного столба — патологическое искривление оси.
Симптомы на рентгенограмме
На поздних стадиях на обычном снимке выявляются следующие симптомы и признаки:
- сужение щели между позвонками;
- узелки Поммера — множественные выемки с волнистой чёткой границей, свидетельствующие о пролабировании диска в тело позвонка;
- краевые разрастания по углам тел позвонков (остеофиты) в поражённой зоне — присоединение спондилёза из-за трения между позвонками, лишёнными прослойки из диска;
- смещение позвонков или листез;
- ишемические изменения (истончение) мягких тканей;
- нестабильность позвоночного столба.
Сравнение с другими диагностическими методами
Первую стадию остеохондроза можно выявить современными диагностическими методами: магнитно-резонансной томографией или компьютерной томографией с контрастированием.
В сравнении с обычной рентгенографией такие методы помогают визуализировать мягкотканные образования, к которым относится и межпозвоночный диск, благодаря чему показывают патологию даже на первой стадии развития. Они позволяют подтвердить осложнения и спрогнозировать тактику лечения.
Благодаря аксиальным срезам при КТ и МРТ выявляются сужения позвоночного канала, повреждения сосудисто-нервного пучка. Выявляются грыжи межпозвоночных дисков, их точная локализация и величина. Точность исследований позволяют нейрохирургу определить метод коррекции патологии.


Показания и противопоказания к рентгенограмме
Показаниями к проведению исследования, с целью выявить остеохондроз на рентгене, являются:
- боли в области поясницы, спины, шейного отдела позвоночника;
- ограничение подвижности в различных отделах позвоночного столба;
- нарушение осанки: сколиозы, кифозы, патологические лордозы;
- проявления радикулопатии (поражение пояснично-крестцового отдела), межрёберной невралгии (повреждение грудного сегмента), плексопатии (повреждение шейного отдела);
- при шейном остеохондрозе выраженные головные боли, головокружения, потемнения в глазах, шум в ушах;
- трофические нарушения при атрофии нервных корешков (нарушения кожной чувствительности, формирование мышечных атрофий, образование кожных язв).
Проявления остеохондроза могут быть уже в подростковом возрасте. Пик заболеваемости приходится на женский пол 35-40 лет, когда дегенеративные изменения провоцируются гормональными перестройками. С возрастом развитие патологии учащается в связи с меньшим поступлением полезных веществ, вымыванием кальция. Регенераторные механизмы истощаются, разрушение дисков происходит быстрее.
Противопоказания к рентгенографии общие для всех видов исследования. Обследование категорически запрещено беременным, ограничено исследование у детей, лактирующих женщин. Это связано с ионизирующим воздействием рентгеновских лучей.
Что надо обследовать
Для выявления остеохондроза требуется проводить рентгенодиагностику отдела, где, вероятнее всего, локализовано повреждение. Остеохондроз показывает рентген:
- шейного отдела с функциональными пробами;
- грудных позвонков;
- поясничного отдела в функциональных пробах.
Рентгенографию крестца не проводят, так как в этом отделе анатомически нет межпозвоночных дисков, снимок малоинформативен для диагностики дегенеративной патологии межпозвоночных дисков.
Комплексное лечение остеохондроза
Для эффективной терапии остеохондроза необходим комплексный подход, включающий:

- Диетотерапию. Правильное питание с адекватным водным режимом замедляет дегенеративные процессы. Для дисков полезны продукты, содержащие желатин: заливная рыба, холодец, желе.
- Медикаментозное лечение. Основные группы препаратов необходимые для купирования приступов радикулонейропатии на фоне остеохондрозных изменений — противовоспалительные средства стероидного и нестероидного ряда. Для снижения мышечного спазма используют миорелаксанты. Они помогают снизить воспаление и отёчность вокруг нервных корешков, снизить боль. Затем проводят курс восстановительного лечения при помощи препаратов — хондропротекторов, содержащих гиалуроновую кислоту, хондроитинсульфат и глюкозамин. Для укрепления костных структур и профилактики дегенерации и костных структур применяют препараты кальция.
- Лечебную физкультуру. Необходима для нормализации двигательной активности, а также массы тела, так как ожирение способствует усилению нагрузки на межпозвоночные диски и ускорению их разрушения. Физкультура помогает нормализовать кровообращение в поражённом участке и укрепить мышечный корсет.
- Физиотерапевтическое лечение. С помощью электролечения, ультразвука, магнитотерапии, иглорефлексотерапии и других методов можно снизить дозы лекарственных препаратов, ввести лекарственные средства местно.
- Массаж. Проводится в восстановительный период для усиления кровообращения и активации регенераторных процессов.
Остеохондроз — распространённое заболевание, которое поражает межпозвоночные диски. Первичной диагностикой патологии является рентгенография участка.
К сожалению, метод малоинформативен и способен визуализировать патологию при функциональной диагностике только на второй стадии. Затем требуется уточнение при помощи современных томографических исследований.
Видео
МРТ при остеохондрозе шейного отдела

Шейный остеохондроз на МРТ – это очень частая находка. Как правило, его диагностируют случайно, когда пациент делает исследование на поиск других болезней, часто даже не задумываясь, что причиной онемения в руке, боли в шеи, шуме в ушах может быть остеохондроз. Следует сказать, что с медицинской точки зрения остеохондроз – это не болезнь, это состояние, причем естественное. Это реакция позвоночника на возрастные изменения в виде дегенерации межпозвоночных дисков дистрофического характера, когда фиброзные кольца межпозвоночных дисков обезвоживаются и утрачивают свою эластичность. Почти у любого человека после 35 лет развивается остеохондроз. Он включает такие изменения, как протрузии и грыжи. В шейном отделе позвоночника остеохондроз чаще всего дает о себе знать мышечными спазмами и болевыми ощущениями в шейно-воротниковой зоны – цервикалгией.
Что покажет МРТ при шейном остеохондрозе
МРТ шейного отдела позвоночника – это современный высокотехнологичный метод прицельного обследования области шеи, позволяющий оценивать состояние семи шейных позвонков, межпозвоночных дисков, мягких тканей, спинного мозга, сосудов и нервов и выявлять любые патологические процессы, происходящие в них даже на самых ранних стадиях развития. В основе данного метода сканирования лежит физическое явление ядерного магнитного резонанса. Под воздействием электромагнитных полей на ткани организма атомы водорода на клеточном уровне начинают колебаться. Этот резонанс улавливается томографом и преобразуется в высокоточные трехмерные изображения нужного участка спины. Исследование проводится послойно, благодаря чему специалисты могут визуализировать каждый миллиметр обследуемой области.
МРТ позвоночника является приоритетным методом диагностики остеохондроза. В ходе обследования врач будет обращать внимание на следующие признаки:
- протрузии межпозвонковых дисков;
- сужения межпозвонковых отверстий;
- снижение высоты позвонков.
Шейный остеохондроз на снимках МРТ
| МРТ здорового шейного отдела | Признаки остеохондроза на МРТ в виде протрузии |
Пример МРТ шейного отдела позвоночника с признаками остеохондроза
На сериях МРТ, выполненных в аксиальной, корональной и сагиттальной плоскостях, взвешенных по Т2-ВИ, Т1-ВИ и STIR-ИП, получены изображения шейного отдела позвоночника.
Определяется патологический кифоз с вершиной на уровне тел позвонков С5-С6.
Выявляются дегенеративно-дистрофические изменения в виде умеренно выраженного понижения интенсивности сигнала от межпозвонковых дисков в сегментах С2-Th1, со снижением высоты в сегментах С5-С7, а также формирования передних и заднебоковых краевых костных разрастаний. Унковертебральный артроз на уровне сегментов С5-С7.
В смежных отделах позвонков С6-С7 определяются зоны гиперинтенсивного МР-сигнала на Т2-ВИ, STIR-ИП и гипоинтенсивного в Т1-ВИ (вероятно, обусловленные отёком вещества костного мозга).
Определяются неровности смежных замыкательных пластин тел позвонков С5-С7 за счет хрящевых узлов Шморля.
В сегменте С3-С4 под краевыми остеофитами определяется дорзальная медианная протрузия межпозвонкового диска, размером до 2,5мм. Переднее субарахноидальное пространство деформировано. Межпозвонковые отверстия умеренно сужены, достоверных данных за компрессию корешков нервов не выявлено. Передне-задний размер позвоночного канала до 14мм.
В сегменте С5-С6 под краевыми остеофитами определяется задняя диффузная протрузия межпозвонкового диска, размером до 2,5мм. Переднее субарахноидальное пространство деформировано. Межпозвонковые отверстия умеренно сужены, достоверных данных за компрессию корешков нервов не выявлено. Передне-задний размер позвоночного канала до 13мм.
В сегменте С6-С7 под краевыми остеофитами определяется задняя диффузная протрузия межпозвонкового диска, размером до 2мм. Переднее субарахноидальное пространство деформировано. Межпозвонковые отверстия умеренно сужены, достоверных данных за компрессию корешков нервов не выявлено. Передне-задний размер позвоночного канала до 14мм.
Сигнальные характеристики от шейных позвонков не изменены.
Видимые отделы спинного мозга в размерах не увеличены, имеют четкие контуры и однородную структуру, интенсивность МР сигнала не изменена.
Паравертебральные мягкие ткани не изменены.
МР-признаки дегенеративно-дистрофических изменений шейного отдела позвоночника с нарушением статики. Протрузии дисков на уровне сегментов С3-С4, С5-С6, С6-С7. Унковертебральный артроз. Хрящевые узлы Шморля смежных замыкательных пластин тел позвонков С5-С7.
Что лучше обнаружит шейный остеохондроз – МРТ или КТ
Краткий ответ на вопрос, какое исследование лучше сделать при шейном остеохондрозе: МРТ или КТ, звучит так – магнитно-резонансную томографию. А почему? КТ шейного отдела хорошо оценивает костные структуры, то есть, позвонки. При остеохондрозе дегенеративным изменениям подвергаются межпозвоночные диски, которые плохо визуализируются на компьютерной томографии и очень хорошо видны на МРТ. Найти остеохондроз на КТ снимках врач сможет только по вторичным признакам – например, когда он видит уменьшение расстояния между позвонками, а также “сглаживание” нормального изгиба.
Магнитно-резонансная томография, в отличие от КТ, позволяет оценить состояние самих межпозвоночных дисков и увидеть все первичные признаки остеохондроза. В диагностическом плане она обладает большей диагностической ценностью и информативностью.
Для пациента основные преимущества МРТ шейного отдела позвоночника заключаются в её безопасности, безболезненности и комфортности. При магнитно-резонансном исследовании человек не получает никакой дозы облучения, что происходит в случае с КТ позвоночника.
| МРТ шейного отдела | КТ шейного отдела |
Какую МРТ делать при шейном остеохондрозе
Диагностикой и лечением остеохондроза шейного отдела занимается врач невролог. Для постановки точного диагноза ему требуется провести полный неврологический осмотр и оценить результаты МРТ позвоночника.
Для того, чтобы на МРТ снимках был виден шейный остеохондроз, пациенту необходимо сделать магнитно-резонансную томографию шеи по базовому протоколу. Применение контраста здесь не требуется. Для этого пациент должен записаться на МР- исследование, которое можно сделать в любом диагностическом центре СПб, оборудованном томографом любой модели (открытого или закрытого типа, низкопольным или высокопольным).
Если вы решили сделать МРТ шейного отдела позвоночника платно в клинике, то направления от вашего лечащего врача не потребуется. Однако бесплатная услуга томографии в государственных медицинских учреждениях СПб более формализована. Больному необходимо сначала получить направление от своего лечащего невропатолога и затем встать на очередь на обследование.
Запись на МРТ позвоночника в день обращения
Как делают томографию
Процесс сканирования проходит в течение 10-20 минут в комфортных условиях и совершенно без боли. Единственное, что требуется от человека в ходе скрининга, нужно лежать, не двигаясь.
МРТ при остеохондрозе шейного отдела позвоночника не требует никакой особой подготовки и имеет минимальное количество ограничений. Данную диагностику противопоказано делать только тем людям, у кого есть кооптированные электронные устройства жизнеподдержания (например, кардиостимулятор, инсулиновая помпа) или металл в теле (намагничивающиеся пластины, шильды, штифты, скобы).
Томография – это очень быстрый способ диагностики. Человеку не нужно ждать несколько дней, пока идет подготовка результатов. В большинстве медицинских центов СПб уже через 40-60 минут после диагностики итоги МР-обследования будут готовы, и с письменным заключением врача-рентгенолога и записью снимков пациент может отправиться на прием к неврологу для постановки окончательного диагноза и выработки индивидуальной карты лечения шейного остеохондроза.
Остеохондроз на рентгене: покажет ли признаки, как выглядит на снимке







Современные методы лечения



Рентгенография при остеохондрозе позвоночника
- 26 окт. 2017 г.
Фомичёва Ольга Николаевна,
врач-рентгенолог рентгенологического отделения
ГБУ РО «КБ им.Н.А.Семашко»
Остеохондроз является одним из самых распространенных заболеваний, так как, по разным данным, от 40% до 90% населения всей планеты имеет те или иные признаки данной патологии. Причины возникновения остеохондроза различны и связаны в первую очередь с недостаточной или чрезмерной физической активностью, избыточным весом, неправильным подъемом тяжестей, нарушением обмена веществ. Диагностика заболевания бывает затруднена, так как клиническая картина обширна и может быть нетипична, без проведения инструментальных исследований очень часто симптомы остеохондроза могут быть приняты за другие патологии. Такие исследования, как рентгеновская компьютерная томография или магнитно-резонансная томография очень достоверны при постановке диагноза, но, к сожалению, не всегда доступны. А вот рентгенография при остеохондрозе может быть выполнена в условиях практически любой поликлиники.
Учитывая уровень поражения позвоночника, рентгеновское исследование назначается шейного, грудного или поясничного отдела.
Рентгенография шейного отдела позвоночника – диагностическое исследование выполняется при частых головных болях, головокружениях, шуме в ушах, болях и онемениях в руках, болях в шее. Как правило, при таких симптомах, для получения полной картины патологического процесса, снимки выполняются в различных проекциях.
Исследование поясничного отдела позвоночника необходимо при «прострелах», длительной ноющей боли в спине, тазобедренных суставах, функциональных нарушениях в органах малого таза, а так же болях и онемениях в ногах. Эта процедура требует предварительной подготовки пациента, т. к. содержимое кишечника может исказить картину изменений в позвоночнике. Поэтому за 3 дня до процедуры из рациона исключают продукты, повышающие газообразование: молочные продукты, сырые овощи, газированные напитки. Могут назначить лекарственные средства, уменьшающие метеоризм: эспумизан, метеоспазмил. Для полноты исследования, характеризующего степень функционального поражения поясничного отдела, рентгеновские снимки могут быть выполнены как в разных проекциях, так и при различном положении позвоночника.
Заболевание остеохондрозом грудного отдела позвоночника встречается реже чем, например, шейного или поясничного отдела. Связано это со спецификой устройства грудного отдела: формируется он из 12 позвонков, имеет крепкое соединение с позвоночником и ребрами.
Рентгенография назначается при болях между лопатками, в грудной клетке, в области сердца в виде сердечного приступа. Возможны ложные проявления признаков воспаления желчного пузыря (боль возникает с правой стороны), а может напоминать боли при гастрите либо язве.
Рентгенография позвоночника позволяет определить локализацию патологического процесса, установить его характер и степень выраженности, а так же выявить последствия остеохондроза.
Рентген позвоночника

Необходимость в обследовании позвоночника рано или поздно возникает почти у каждого человека. Причин для назначения может быть великое множество, так же как и диагностических методов. Зачастую для этих целей применяется рентгенологическое исследование, благодаря сочетанию простоты, не инвазивности, высокой информативности, и что немаловажно, достаточно низкой цены по сравнению с другими методиками.Рентген позвоночника всего лишь за несколько минут дает возможность получить всю необходимую информацию об интересующем органе, что иногда является очень важным условием проведения правильной и своевременной терапии. Рентгенографию позвоночника (создание снимков) можно делать как полностью, так и отдельных участков (отделов), позволяющую сконцентрироваться на конкретном и внимательно его изучить.
Принцип действия рентгеновских лучей
Функциональная диагностика с использованием лучей, открытых Вильгельмом Конрадом Рентгеном – всемирно известнейшим немецким физиком, основывается на возможности специального аппарата генерировать данное излучение. Составляющие лучи частицы, проходя сквозь ткани человеческого тела, имеют свойство накапливаться в образованиях, содержащих большое количество кальция, таких как костные структуры.При этом мягкие ткани остаются абсолютно незамеченными, и, следовательно, изучить их не представляется возможным. После преломления лучи выводятся на экран монитора или на специальные приспособления для создания рентгеновских фото исследуемых частей позвоночного столба. Из-за своей особенности рентгенография позвоночника стала одним из самых востребованных способов диагностирования множественных заболеваний позвонков и образующих ими отделов.
Насколько вредно проходить рентген позвоночника?
Всем давно известно, что, кроме многих плюсов рентгенографии, существует один весомый и обычно пугающий многих пациентов минус – это получение радиационного облучения при прохождении процедуры. В страхе облучиться больные пытаются уговорить врача назначить МРТ (магнитно-резонансную томографию), которая не выделяет радиационное поле и не является сильно дорогим методом.Но как правило, лечащий врач старается переубедить пациента, объясняя, чем отличается МРТ от рентгена и что показывает рентген позвоночника. А отличия, кроме присутствия радиоактивного облучения, еще и заключаются в невозможности при использовании МРТ визуализировать костную ткань, что данный метод направлен на детальное изучение мягких органов. Поэтому для исследования костных структур всегда в приоритете рентгеноскопия – осмотр с применением рентгеновского излучения.Тогда напрашивается следующий вопрос, если описываемое исследование может принести определенный вред, как часто можно делать рентген позвоночника? Проходя рентгенографию позвоночника, человек получает дозу в 1,5 мЗв (милизиверт), соответствующую природному облучению, которому он подвергается на протяжении полугода. А если сравнивать с пользой диагностирования и излечения от заболевания, то ее ценность не оставляет сомнений.Создание современной аппаратуры, применяемой для проведения процедуры, позволяет сделать рентген позвоночника с гораздо меньшими дозами облучения. Поэтому при ее назначении стоит поискать клинику с приборами, выполненными по новым разработкам, где сделать диагностику будет гораздо безопаснее. В случае когда приходится регулярно подвергаться рентгенологическому обследованию, врачи должны фиксировать количество пройденных процедур, контролируя полученные дозы облучения пациента.Также больному следует самому позаботиться о минимизировании радиации в своем организме. Это можно сделать, включив в свой пищевой рацион натуральный виноградный сок, молоко, зеленый чай, и непосредственно после исследования можно выпить стакан красного вина, что поможет быстрее избавить организм от радиоактивного облучения.
Какие заболевания позвоночника можно обнаружить при помощи рентгена?
Правильно выполненный рентгеновский снимок обеспечит врача всей необходимой информацией относительно состояния позвоночника, его структуры и соответственно функциональности. Причем диагностика позволяет оценить позвоночный столб как весь в комплексе, так и образующие его участки по отдельности. Самым первым этапом изучения полученного снимка является оценка формы позвоночника, физиологических искривлений (в грудном отделе – лордоза, в пояснично-крестцовом – кифоза).Также у диагноста есть возможность уточнить целостность тел позвонков, их дуг, отростков и оценить симметричность. Изображение на снимке покажет структурные особенности костной ткани позвонков, плотность и толщину коркового слоя, проявления остеопороза, онкологические процессы и патологии суставных поверхностей.Таким образом, проведение рентгенографии позвоночника способно обнаружить практически все метаболические и деструктивно-дистрофические нарушения, включающие в себя:
- переломы, деформации и компрессии позвоночника;
- искривления (физиологические и патологические);
- поражения суставов и хрящевых поверхностей;
- скопление жидкости в суставных полостях;
- спондилолистез (смещение) позвонков;
- остеохондроз, остеопороз, остеоартроз;
- онкологические процессы;
- врожденные патологии;
- межпозвоночные грыжи;
- инфекционные заболевания.
Для получения наиболее информативного изображения позвоночника, рентгенографию делают в двух проекциях – прямой, при которой пациент располагается лежа на спине и боковой или косой. Для повышения качества снимков пояснично-крестцового отдела требуется особая подготовка, а все остальные участки позвоночника не нуждаются в дополнительных мероприятиях.В случае если результаты обследования требуются срочно, например, при сложных травмах, требующих немедленного медицинского вмешательства, от подготовительных мер приходится отказаться, чтобы не рисковать драгоценным временем. Кроме подготовки, практически каждый отдел имеет свои особенности проведения диагностики, которые обязательно учитываются при назначении.
Шейный отдел
Шейный отдел – один из наиболее подвижных участков позвоночника и при этом часто подвергающийся различным патологиям. Поэтому, если пациент обращается в медицинское учреждение с жалобами на головную боль без определенных причин, головокружение, рябь перед глазами, болезненность при поворотах головы, перенесенную травму в области шеи, симптомы инфекционных заболеваний, то лечащий врач в большинстве случаев рекомендует пройти рентгенологическое обследование шейно-грудного отдела позвоночника.Затем рентгенолог скажет, какое необходимо принять положение, чтобы на снимке было как можно лучше видно диагностируемый участок позвоночника. Такая процедура обычно занимает не более 10–15 минут. Еще несколько минут затрачивается на печать снимков, если рентген проводится на цифровом аппарате.
Грудной отдел
Если же пациент предъявляет жалобы на дискомфорт и болевые ощущения в области груди, то ему, по всей вероятности, показан рентген грудного отдела. Также как и для обследования шейного отдела, пациенту нет необходимости подготавливаться к процедуре, за исключением избавления верхней части тела от одежды и украшений. Лечащий врач, опираясь на локализацию болевых ощущений пациента, может порекомендовать пройти рентген грудно-поясничного отдела, если боль беспокоит ближе к пояснице, и шейно-грудного, если недалеко от области шеи. Обследование также проходит достаточно быстро, не занимая больше 15 минут.
Поясничный отдел
Рентгенографию поясничного отдела назначают при искривлениях позвоночника, сопровождающихся онемением рук, ног и болевых ощущениях в области спины и поясницы. Также не обходится без данного обследования при подозрениях на онкологические заболевания или грыжу.От диагностики вышеперечисленных отделов, рентген поясничного отдела отличается необходимостью для больного подготовиться к процедуре. Подготовка заключается в принятии мер по снижению процесса газообразования в желудке и кишечнике, так как при создании снимков газ имеет свойство визуализироваться, и, таким образом, искажать полученные результаты.Поэтому за 3–4 дня до обследования, если процедура назначается в плановом порядке, пациенту следует придерживаться диеты, подразумевающей исключение бобовых, хлебобулочных изделий, жирных видов мяса, рыбы, сыров и молочных продуктов. А также убрать из рациона сырые овощи и фрукты, крепкий чай и кофе, алкоголь, газированную воду и напитки.Последний прием пищи должен быть не позднее 8–9 часов, и обязательно на этот период следует отказаться от курения. Второй частью подготовительного процесса станет очищение кишечника, которое можно произвести посредством клизм, слабительных лекарств или специальных препаратов, препятствующих удержанию жидкости в толстой кишке. К последним относятся Фортранс, Флит, Дюфалак и др.Провести чистку кишечника нужно за несколько часов до планируемого исследования, поэтому стоит внимательно ознакомиться с существующими способами очищения, и при выборе одного из них выяснить все аспекты подготовки. При достаточном приготовлении больного процедура обычно не превышает 20 минут, но в основном время исследования зависит от количества сделанных снимков.
Крестцовый отдел и копчик
Обследование крестца и копчика, ввиду их относительно небольшой площади и тесной связке и поясничным отделом, зачастую так и проводят вместе, не разделяя их. Это помогает шире увидеть патологическую картину и облегчает процесс выбора терапии. Итак, диагностика пояснично-крестцового отдела рекомендуется при болях в пояснице и копчиковом отделе, после травм различного характера, патологиях межпозвоночных дисков, а также онкологических воспалительных процессах.Процедура ничем не отличается от любого рентгенографического осмотра позвоночника – снимки выполняются в двух проекциях, но иногда дополнительно фиксируются при других положениях, например, в разогнутом или согнутом. Это обеспечивает получение полной картины состояния этих участков позвоночника. Такие методы называются функциональными пробами, и бывают случаи, когда только благодаря им получалось зафиксировать различные патологические изменения позвоночника. Поэтому в спорных ситуациях их применение целесообразно и необходимо для назначения адекватного лечения.
Что на снимке доступно увидеть обычному человеку?
Безусловно, правильно прочитать рентгеновский снимок сможет только лишь специалист, но некоторые отклонения от нормы может распознать любой. На снимке видно черно-белое изображение исследуемого органа с участками, отличающимися цветовой интенсивностью. Самыми светлыми и ярко выраженными являются костные структуры, а вот мягкие ткани практически не видны – в них лучи не задерживаются и не фиксируются, проходя их насквозь.На снимке легко заметить перелом – он выглядит как трещина или смещение участков кости. Сколиоз определяется при отклонении позвоночника в сторону. Округлой формы затемнения с четкой визуализацией границ зачастую указывают на наличие новообразований. Хрящи, как правило, не определяются при рентгене, но уменьшение их толщины можно определить по расстоянию между позвонками, что характерно для остеохондроза.


