ТРОМБОЛИЗИС ПРИ ИНФАРКТЕ МИОКАРДА
Своевременное применение тромболитической терапии при лечении инфаркта миокарда улучшает прогноз заболевания. Сохраняется объем жизнеспособного миокарда и уменьшается степень постинфарктного склерозирования мышечной ткани. Актилизе обладает большей фибринолитической активностью при остром и повторном инфаркте миокарда.
Ключевые слова: кардиология, острый коронарный синдром, инфаркт миокарда, ишемический инсульт, тромбоз, гемоделюция.
В лечении инфаркта миокарда можно выделить несколько основных направлений:
— купирование болевого приступа;
— восстановление коронарного кровотока;
— предупреждение опасных для жизни аритмий;
Оптимальное решение этих задач достигается при наличии организационных звеньев: специализированной кардиологической бригады скорой помощи, отделения реанимации и интенсивной терапии и кардиологического отделения
Максимально быстро поставленный диагноз инфаркта миокарда или хотя бы острого коронарного синдрома диктует два варианта лечебной тактики: у больных со стойким подъемом сегмента STнеобходимо всеми доступными методами (тромболизис, коронаро-ангиопластика, стентирование) восстановить коронарный кровоток, для остальных тромболизис неэффективен и лишь чреват осложнениями.
Восстановление артериальной проходимости, предотвращение дальнейшего тромбообразования, в том числе и микротромбов, нарушающих тканевой кровоток, — одна из основных задач в лечении острого инфаркта миокарда.
При этом, хотя процессы гиперкоагуляции могут носить распространенный характер, основное внимание уделяется, естественно, коронарному кровообращению.
Можно считать доказанной возможность спонтанного тромболизиса.
Однако для многих больных восстановление коронарного кровотока возможно лишь с помощью специальных мероприятий.
К тому же и спонтанный лизис обтурирующего коронарную артерию тромба может произойти в относительно поздние сроки.
В растворении фибринового тромба главную роль играет плазмин.
В плазме крови в значительном количестве содержится его неактивный предшественник плазминоген.
Эндотелий сосудов постоянно выделяет в сосудистое русло мощный фактор — тканевой активатор плазминогена, который в свою очередь нейтрализуется специфическим ингибитором активатора плазминогена.
Образующийся же в крови плазмин инактивируется другим специфическим ингибитором — а2-антиплазмином. Вся эта система находится в постоянном равновесии.
Если активность ингибиторов снижается и тем самым увеличивается образование плазмина в крови и замедляется его нейтрализация, плазмин может оказать фибринолитическое действие.
Спонтанный тромболизис с реканализацией коронарной артерии может произойти слишком поздно, когда гибель кардиомиоцитов уже неизбежна.
В то же время даже ранняя — спонтанная или индуцированная — реканализация необязательно сопровождается восстановлением кровотока и питания кардиомиоцитов.
Причиной этого могут стать отек кардиомиоцитов с застоем в капиллярах и нарушением микроциркуляции, а также «реперфузионное кровоизлияние» вследствие некроза элементов сосудистой стенки и просачивания крови.
В экспериментальных и клинических исследованиях показано, что в первые часы после возникновения инфаркта миокарда эффективная тромболитическая терапия существенно ограничивает размеры некроза миокарда, причем эффект тем больше, чем раньше начато лечение.
Тромболитическая терапия может осуществляться с помощью системного (внутривенное введение) и внутрикоронарного введения препаратов.
Создание высокой концентрации тромболитика непосредственно в коронарном русле должно повысить вероятность восстановления проходимости артерии и уменьшить число осложнений.
Однако применение обоих методов у сопоставимых групп больных показало, что частота успешного тромболизиса различается не столь разительно и зависит преимущественно от времени, прошедшего от появления болей до начала тромболитической терапии, и соблюдения методических требований относительно доз препаратов и контроля их эффективности.
Если же имеются условия для проведения внутри-коронарных вмешательств, то стремятся осуществить экстренную чрескожную коронароангиопластику.
Следует отметить, что снижение летальности происходит в группах больных с подъемом сегмента STили со свежей блокадой ножки пучка Гиса, там же, где инфаркт миокарда протекает с депрессией сегмента ST, эффективность тромболитиков не доказана (сюда не входят больные, у которых в первые часы от начала приступа депрессия сегмента STсменилась его подъемом).
Вместе с тем вопрос о сроке от начала инфаркта миокарда, в течение которого можно получить эффект от тромболитической терапии, не до конца понятен.
В ряде случаев пациент не может точно указать время начала ангинозного приступа, тем более когда имеется серия приступов различной продолжительности.
Частота восстановления коронарного кровотока даже при проведении тромболизиса в течение 12—24 ч от начала инфаркта миокарда может достигать 50%.
Кроме того, даже позднее восстановление кровотока улучшает репарацию миокарда и предотвращает его постинфарктное ремоделирование.
По-видимому, необходимо изучение более отдаленных результатов «позднего» тромболизиса, однако уже сейчас представляется целесообразным введение тромболитика при рецидивирующих ангинозных приступах и сохраняющейся элевации ST>O,1— 0,2 mVне менее чем в двух отведениях, даже если болевой приступ начался за 12—24 ч до предполагаемого введения тромболитика.
При наличии некупирующейся симптоматики острой левожелудочковой недостаточности (кардиогенный шок и/или отек легких), сохраняющейся элевации STи невозможности провести экстренную баллонную ангиопластику также показано введение тромболитика через 12—24 ч от начала ангинозного приступа, поскольку тромболизис в данном случае является единственной реальной попыткой улучшить прогноз и предотвратить летальный исход.
Цель исследования: Оценить эффективность тромболитической терапии при инфаркте миокарда
Материал и методы: В настоящее время в нашей больнице используются активаторы плазминогена — препараты нативной стрептокиназы и тканевой активатор плазминогена алтеплаза ( актилизе),
Показаниями к применению тромболитиков у больных ишемической болезнью сердца являются развивающийся инфаркт миокарда с подъемом сегмента STсвыше 0,1 mV не менее чем в двух отведениях, а также со свежей блокадой левой ножки пучка Гиса и с давностью от начала приступа не более 12 ч, затяжное и рецидивирующее течение инфаркта миокарда, тромбоэмболические осложнения в большом и малом круге кровообращения.
Обсуждалась целесообразность введения тромболитиков и в более поздние сроки для улучшения состояния или даже спасения относительно долго сохраняющейся перинекротической зоны ишемизированного миокарда.
Выделяют абсолютные и относительные противопоказания к тромболитической терапии.
В рекомендациях Американской коллегии кардиологов и Американской ассоциации сердца приводятся следующие абсолютные противопоказания к тромболизису: геморрагический инсульт любой давности; другие нарушения мозгового кровообращения (включая транзиторные ишемические атаки) в течение последнего года; внутричерепные опухоли; внутреннее кровотечение (за исключением месячных); подозрение на диссекцию аорты.
Относительные противопоказания (необходима особая осторожность):
АД свыше 180/110 мм рт. ст. к моменту предполагаемого начала тромболизиса;
цереброваскулярные расстройства или внутричерепная патология, не отнесенные к абсолютным противопоказаниям;
проводимое лечение антикоагулянтами при международном нормализованном отношении > 2—3;
геморрагические диатезы, травмы в последние 2—4 нед., включая травматичную или длительную (более 10 мин) сердечно-легочную реанимацию;
большие хирургические вмешательства в последние 3 нед.; пункции сосудов, не поддающихся компрессии;
недавнее (2—4 нед.) внутренне кровотечение; беременность; открытая пептическая язва;
длительная тяжелая артериальная гипертензия в анамнезе.
Не рекомендуется вводить стрептокиназу при проводившемся с ее помощью тромболизисе в прошлом — особенно в сроки до двух лет, но, возможно, и в гораздо большие сроки; поскольку при первом введении произошла выработка антител и повторная инъекция может вызвать тяжелые аллергические реакции.
Существует несколько схем введения стрептокиназы в остром периоде инфаркта миокарда.
Схемы введения различаются по «агрессивности», при этом выбор той или иной схемы определяется в основном наличием или отсутствием симптоматики сердечной недостаточности, обусловленной систолической дисфункцией миокарда.
При отсутствии симптомов или их незначительной выраженности обычно применяется «стандартная» схема введения стрептокиназы: первая болюсная доза в 500 тыс. ME, вводимая в течение 3—5 минут, с последующей капельной инфузией 1 млн ME в течение 60 мин.
При наличии симптомов кардиогенного шока и/или отека легких возможно применение более агрессивных схем:
— болюсная доза 500 тыс. ME с последующей капельной инфузией 1 млн ME в течение 30 мин;
— болюсное введение 1 млн 500 тыс. ME в течение 10 мин;
— болюсное введение 1 млн 500 тыс. ME с последующей капельной инфузией 1 млн 500 тыс. ME в течение 30—60 мин;
— болюсное введение 3 млн ME в течение 10 мин.
Последние три схемы потенциально могут быть опасны повышенным риском кровотечений, в связи с чем должны применяться только у больных с кардиогенным шоком или резистентным к стандартной терапии отеком легких при невозможности выполнить экстренную коронарную баллонную ангиопластику.
Наш относительно небольшой опыт свидетельствует о том, что подобные схемы позволяют в ряде случаев предотвратить летальный исход у больных с кардиогенным шоком, при этом частота геморрагических осложнений не больше, чем при «стандартной» схеме введения.
Высокой тромболитической активностью обладает тканевой активатор плазминогена (т-АП), выпускаемый под названиями алтеплаза
Первоначально стандартная схема введения включала внутривенное введение 6—10 мг т-АП (болюс) с последующим капельным введением 50—54 мг (всего 60 мг за 1 ч) и дальнейшим введением 40 мг в течение 2 ч
Европейское общество кардиологов рекомендовало ускоренное введение т-АП: 15 мг болюсом, далее в дозе 0,75 мг/кг в течение 30 мин и затем 0,5 мг/кг в течение не менее 60 мин (при общей дозе также не более 100 мг).
При назначении т-АП рекомендуется внутривенное введение гепарина в течение 48 ч. Следует помнить, как указывал В.И. Метелица (1996), что натриевая соль гепарина не совместима с т-АП.
В связи с риском ретромбоза после окончания введения тромболитика рекомендуется внутривенная инфузия гепарина в дозе 700—1200 ЕД/ч под контролем активированного частичного тромбопластинового времени (АЧТВ), которое должно быть в 1,5—2 раза больше нормальных значений.
При стабильном клиническом состоянии больного через 2—3 суток переводят на подкожное введение 12 тыс.—30 тыс. ЕД гепарина в сутки (обычно в 4 приема) под контролем АЧТВ с последующим постепенным снижением дозы в течение 3— 5 дней с последующей отменой.
Кроме того, можно применять низкомолекулярные гепарины, в частности фраксипарин по 15 тыс. ЕД в два приема.
Эти препараты не менее эффективны, чем внутривенно вводимый стандартный гепарин, реже вызывают кровотечения и не требуют лабораторного контроля.
Признаками восстановления коронарного кровотока и маркерами эффективного тромболизиса являются: исчезновение или существенное ослабление болевого синдрома, стабилизация гемодинамики при кардиогенном шоке, учащение или появление более сложных форм желудочковой аритмии, а также ускоренного узлового ритма.
Существуют также и ЭКГ-методы оценки эффективности тромболитической терапии. Достаточно простым и достаточно достоверным является оценка динамики сегмента STна ЭКГ, которые регистрируются до и через 3 ч после начала введения тромболитика.
При этом оцениваются изменения STлибо в одном отведении с наибольшей элевацией, либо изменения суммарной элевации во всех отведениях, где она превышает 0,1 mV.
Если элевация STв одном отведении или суммарная элевация STуменьшается через 3 ч от начала введения тромболитика более чем на 50%, то это свидетельствует о восстановлении коронарного кровотока в инфарктсвязанной артерии.
Одновременно ускоряется вымывание из гибнущих клеток ферментов и миоглобина с быстрым увеличением их концентрации в крови.
При проведении тромболизиса необходимо как можно более раннее назначение дезагрегантов — аспирина 125—325 мг/сут. и/или клопигрель 300 мг которые в последующем должны применяться длительно (по крайней мере не менее 1 года).
Результат исследования: В нашей больнице тромболизис проводиться с 2009 года. Сначала тромболизис проводили препаратом стрептокиназы, после предварительного введения глюкокортикоидов (преднизолона-30-60мг, что увеличивало зону инфаркта) и блокаторов Н2-гистаминных рецепторов (квамател-20мг.). В данный момент используется алтеплаза ( актилизе).
2009г- 14 тромболизисов ( стрептокиназа 15фл)
2010г- 47 тромболизисов ( стрептокиназа 50фл, актилизе 2 фл)
2011г- 19 тромболизисов ( стрептокиназа 8фл, актилизе 14 фл)
2012г- 25 тромболизисов ( актилизе 42 фл)
2013г( с января по сентябрь влючительно) — 24 тромболизисов (актилизе 34 фл). С 2013 года после проведения тромболизиса больные направляются на ЧКВ.
Проведен анализ историй болезни больных с ОКС с подъемом сегмента ST и инфарктом миокарда с зубцом Q 129. На основании данных ЭКГ до тромболизиса и после. Эффективность тромболизиса оценивалась клинически по купированию ангинозной боли и изменениями сегмента ST на ЭКГ, и появлению реперфузионного синдрома . (Реперфузионный синдром сопровождается ускоренной гибелью нежизнеспособных клеток, в зоне некроза могут возникнуть очаги геморрагии, в отдельных участках кровоток не восстанавливается вследствие необратимого повреждения микроциркуляторного звена в бассейне окклюзированной артерии.
Реперфузионные аритмии (практически никогда не приводящие к тяжелым последствиям) столь часты, что могут рассматриваться в качестве одного из маркеров реканализации коронарной артерии.), наблюдалось в 7 случаях.
Успешная реперфузия миокарда почти в 90% случаев сопровождается желудочковыми нарушениями ритма.
Чаще всего возникают поздние желудочковые экстрасистолы и ускоренный идиовентрикулярный ритм.
Сравнительно редким осложнением эффективной реперфузии является фибрилляция желудочков, 1 случай.
Обычно реперфузионные аритмии не ухудшают состояния больного кратковременно и не требуют применения антиаритмиков.
Для предупреждения реперфузионных аритмий может оказаться эффективным магния сульфат.
Обсуждение и выводы: Применение тромболитической терапии в лечении инфаркта миокарда улучшает прогноз заболевания. К положительным эффектам ТЛТ следует отнести и сохранение большего объема жизнеспособного миокарда и уменьшение степени постинфарктного ремоделирования. Эффективность актилизе выше, чем у стрептокиназы т.к. актилизе обладает прямой фибринолитической активностью и не вызывает сенсебилизации организма и может применяться при повторном инфаркте миокарда.
1 Алперт Д., Френсис Г. Лечение инфаркта миокарда. Практическое руководство. – М.: Практика. — 1994г. — 255 с.
2 Сыркин А.Н. Инфаркт миокарда. — 1991. – 304с.
3 Назаров И.П. Интенсивная терапия критических состояний: Учебное пособие / И.П.Назаров. – Ростов-на/Д: Феникс; 2007. – 608 с.
4 Сумин С.А. Неотложные состояния. 6-е издание. — 2006. – 799с.
5 Л.Т.Малая, Н.А.Власенко. Инфаркт миокарда. — 1981. – 488с.
6 И.Ю. Поздняков. Практическая кардиология. — М.: Бином-пресс, 2007. — 775 с.
Р.Б.Абдрасулов, К.Т.Мусаханов, Р.К.Идрисов,
М.Е.Байбориева, И.К.Авамов
С.Д Асфендияров атындағы ҚазҰМУ ДКИ кейінге қалдырылмайтын
жедел жәрдем курсымен анестизиология және реаниматология кафедрасы
Миокарда инфарктісі барысындағы тромболизис
Түйін: Қазіргі заман тромболитикалық терапиясын миокарда инфарктісінде қолдану барысында ауырудың жағдайы жақсарады. Өмірге қабілетті миокард көлемі сақталады және бұлшық ет тінінің постинфарктік склероз дәрежесі төмендейді. Актилиз қайталанған және қатты миокард инфарктісі барысында үлкен фибринолитикалық белсендікке ие болады.
R.B. Abdrasulov, K.T. Musakhanov, R.K. Idrisov,
M.E. Bayborieva, I.K. Avamov
Department of Anesthesiology and Reanimatology with the course of ambulance of
IPO KazNMU named after S.D Asfendiyarov
Thrombolysis in Myocardial Infarction
Resume: Early using of thrombolytic therapy in the treatment of myocardial infarction improves the prognosis. Stored volume of viable myocardium and decrease the degree of hardening of previous myocardial muscle tissue. Actilyse — has greater fibrinolytic activity in acute and recurrent myocardial infarction.
Тромболитическая терапия (тромболизис)
Тромболитическая терапия – высокоэффективная помощь при ишемическом инсульте, которая позволяет восстановить кровоток в пораженном сосуде и предотвратить необратимые изменения в ткани мозга.
В настоящее время для проведения тромболизиса при ишемическом инсульте предпочтение отдается альтеплазе (Актилизе) – препарат прошел клинические исследования, хорошо зарекомендовал себя при проведении рандомизированных исследований. Принцип действия: рекомбинантный тканевый активатор плазминогена (Актилизе) непосредственно активизирует превращение плазминогена в плазмин. После внутривенного введения алтеплаза остается относительно неактивной в системе циркуляции. Она активируется, связываясь с фибрином, что вызывает превращение плазминогена в плазмин и ведет к растворению сгустка фибрина (основного компонента тромба).
Проводится тромболизис больным с ОНМК в первые 3-4,5 часа от начала развития неврологической симптоматики. Только в стационаре, после определение критериев показаний/противопоказаний, проведения ряда необходимых исследований.
Сегодня ВТТ является стандартным способом лечения больных в острейшем периоде ИИ при отсутствии противопоказаний. Метод применим в большинстве неврологических стационаров, не требует длительной или сложной подготовки. Для принятия решения о начале ВТТ необхо- дим относительно небольшой объем клинических, инструментальных и лабораторных исследований. В то же время из-за значительного числа противопоказаний только около 5–10% больных с острым нарушением мозгового кровообращения (ОНМК) по ишемическому типу потенциально могут быть отобраны для этого вида лечения, а узкое «терапевтическое окно» (4,5 ч) предъявляет высокие требования к скорости транспортировки и обследования пациента. Эффективность применения препарата выбора – рекомбинантного тканевого активатора плазминогена – зависит от уровня плазминогена сыворотки, объема и давности тромба.
Однако имеются противопоказания:
- Кровотечения различной локализации. При ТЛТ в сосудах растворяются все тромбы, не исключаются и те, которые образуются в результате кровотечения.
- Возможное расслоение аорты.
- Артериальная гипертензия.
- Внутричерепные опухоли.
- Геморрагический инсульт (кровоизлияние, которое обусловлено разрывом стенок мозговых сосудов).
- Заболевания печени.
- Беременность.
- Операции на головном мозге.
Тромболитическая терапия при ишемическом инсульте должна проводиться в условиях блока интенсивной терапии и реанимации.
Согласно международным рекомендациям время от поступления больного в стационар до начала проведения тромболитической терапии не должно превышать 60 минут (время «от двери до иглы»). За это время необходимо определить показания и исключить противопоказания к тромболитической терапии.
Необходимо:
1. Осмотр неврологом и сбор анамнеза, оценка жизненно важных функций и неврологического статуса. Необходимо проведение обследование с использованием шкалы инсульта NIHSS. Тромболитическая терапия показана при балле по шкале NIHSS от 5 до 25.
2. Безотлагательное проведение компьютерной томографии головного мозга.
3. Изменение уровня артериального давления на обеих руках.
4. Установка кубитального периферического венозного катетера.
5. Измерение уровня глюкозы в сыворотке крови.
6. Забор крови и выполнение следующих лабораторных анализов:
а) количество тромбоцитов;
б) АЧТВ;
в) МНО.
7. Обеспечить в течение как минимум 24 часов мониторирование:
1) уровня артериального давления;
2) частоты сердечных сокращений;
3) частоты дыхательных движений;
4) температуры тела;
5) сатурации кислородом.
Тромболизис может быть:
Способы проведения тромболитической терапии
Первый способ выгоден тем, что лекарство можно ввести в вену, не имея представления, где затаился тромб. С током крови препарат разносится по всему кругу кровообращения, где на своем пути встречает препятствие в виде кровяного сгустка и растворяет его. Но у системного тромболизиса есть существенный недостаток: необходима повышенная доза лекарства, а это дополнительная нагрузка на всю кровеносную систему.
ПОКАЗАНИЯ К ТРОМБОЛИЗИСУ ПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ:
• выраженный неврологический дефицит, связанный с острым ишемическим инсультом и, по-видимому, вызванный окклюзией крупной артерии (базилярной, позвоночной, внутренней сонной): виде расстройства движений, речи, пареза лица, расстройства уровня сознания. По специальным шкалам (NIHS-шкала) врач-невролог оценивает уровень неврологического дефицита.
• отсутствие кровоизлияния по данным компьютерной томографии
• сроки развития от начала клиники до 3 часов (до 6 часов при селективном тромболизисе, до 12 часов при инфаркте в бассейне основной артерии)
1) незначительный и быстро регрессирующий неврологический дефицит
2) кровоизлияние, хорошо различимый обширный острый инфаркт мозга или иные данные КТ, являющиеся противопоказаниями (опухоль, абсцесс и др.)
3) убедительные данные о наличии у больного сосудистой мальформации или опухоли ЦНС
4) бактериальный эндокардит
1) тяжелая травма или инсульт в течение последних 3 месяцев
2) внутричерепное кровотечение в анамнезе или предполагаемый диагноз субарахноидального кровоизлияния
3) большая операция за последние 2 недели
4) малая операция за последние 14 дней, включая биопсию печени или почек, торакоцентез и люмбальную пункцию
5) пункция артерии за последние 2 недели
6) беременность (десять дней после родов) и кормление грудью
7) острые желудочно-кишечные кровотечения, урологическое или пульмональное кровотечение за последние три недели
8) геморрагический диатез в анамнезе (включая почечную и печеночную недостаточность)
9) перитонеальный или гемодиализ
10) изменения в коагулограмме (PTT более 40 секунд, протромбиновое время больше 15 (INR больше 1.7), тромбоциты менее 100000)
11) судорожный припадок как дебют инсульта (необходим тщательный дифдиагноз)
12) изменения уровня глюкозы крови (гипо или гипергликемия)
Чаще осуществляется неселективный тромболизис. Для его проведения после минимального обследования пациента (осмотр невролога, компьютерная томография для исключения кровоизлияния), общий анализ крови с уровнем тромбоцитов, биохимия крови (уровень глюкозы), коагулограмма по возможности) осуществляется внутривенное введение 100 мг препарата акилизе: 10 мг вводится болюсно, остальные 90 мг – внутривенно капельно на физ. р-ре 0.9% 400.0 в течение 1 часа.
Основными осложнениями являются риск развития кровотечений (носовых, желудочно-кишечных, почечных) и риск трансформации ишемического очага в кровоизлияние в головном мозге.
Тромболитическая терапия дает возможность стать свидетелем поистине драматического улучшения состояния пациента, когда буквально «на игле» исчезают грубейшие неврологические нарушения, и он не только выживает, но и выздоравливает, что раньше было практически невозможным.
Локальный тромболизис: При проведении локального тромболизиса препарат вводится непосредственно в место локализации тромба. Препарат подается через катетер, поэтому метод так и назвали – катетерный тромболизис. Тем не менее, этот способ сложнее первого в исполнении и сопряжен с определенной опасностью. При выполнении процедуры доктор наблюдает за движением катетера с помощью рентгена. Преимущество этого метода в малой инвазивности. Его применяют даже в случае наличия большого количества хронических заболеваний у пациента.
Тромболизис: описание, где применяется, показания и осложнения
Тромболизис – показания, противопоказания
При раннем (до 3 ч) проведении тромболизиса отмечена похожая эффективность внутрикоронарного метода (делают только в специализированных кардиологических отделениях) и внутривенного системного (проводят в машине «скорой помощи» в период транспортировки, в любом отделении стационарного медучреждения или на дому). Последний обладает меньшими побочными эффектами (менее часто вызывает КШ и опасные аритмии). Так, в Англии 50% всех тромбонизисов проводится на дому (в 2/3 случаев — в первые 2 ч).
В Западной Европе в настоящее время для тромболизиса при инфаркте миокарда используются два временных промежутка «звонок—игла» (не должен превышать 90 мин) и «дверь—игла» (не должен превышать 30 мин). Тромболизис не показан, если не известно точно время начала ИМ или если тромболизис не может быть проведен в первые 12-24 ч.
При состоявшейся диагностике инфаркта миокарда больному в течение первых 6 ч целесообразно назначить тромболизис, так как ИМ любого типа в большинстве случаев обусловлен развитием тромбоза. Развивающийся некроз миокарда сопровождается большим выходом факторов (адреналина, АДФ, кусков базальной мембраны), вызывающих начало свертывания Обычно для тромболизиса применяют проактиваторы фибринолизина стрептокиназу, урокиназу, образующие комплекс с плазминогеном и переводящие его в активную форму – плазмин — с последующим расщеплением фибринового компонента тромба
Показания к проведению тромболизиса
Показания к проведению тромболизиса (пожилой возраст — не противопоказание):
• на ЭКГ определяются подъем интервала ST более 1 мм в двух и более смежных отведениях (при подозрении на передний ИМ) или в 2 из 3 отведений от конечностей II, III, avF (при подозрении на нижний ИМ), или наличие БЛНПГ (вероятно, когда субтотальная окклюзия коронарной артерии прогрессирует в тотальную), или идиовентрикулярный ритм,
• первые 6 ч инфаркта миокарда. Но при сохранении боли, подъеме сегмента ST и отсутствии зубца Q (когда миокард еще жив) «годятся» и первые 12 ч, если ИМ не завершился и имеется «мозаичность» клинической картины Решение о проведении тромболизиса в сроки после 12 ч принимается на основании клинической картины, анамнеза и ЭКГ
Проведение тромболизиса при ОКС без стойкого подъема сегмента ST (или с инверсией зубца Т, или отсутствием изменений на ЭКГ) не показано

Противопоказания к проведению тромболизиса
Противопоказания к проведению тромболизиса (обычно связаны с риском кровотечений):
• абсолютные:
– активное кровотечение, в том числе кровотечения из ЖКТ на протяжении последнего месяца, предшествующий свежий (не старше 6 месяцев) геморрагический инсульт (или субарахноидальное кровотечение в анамнезе);
– крупные хирургические вмешательства, роды, серьезные травмы (ЧМТ) в предыдущих 3 неделях;
• относительные:
– предполагаемое расслоение аорты;
– внутримозговая патология, не относящаяся к абсолютной (нарушения мозгового кровообращения, случившиеся в течение предыдущих 2 месяцев, даже при полном восстановлении всех функций к настоящему моменту);
– свежая травма;
– крупная операция давностью менее 3 недель;
– внутреннее кровотечение; множественные повторные ИМ с тяжелым постинфарктным кардиосклерозом; язвенная болезнь в фазе обострения;
– тяжелые болезни печени (цирроз печени — ЦП); геморрагический диатез; гломерулонефриты; болезни крови с кровоточивостью;
– тяжелая, плохо корригируемая АГ (более 180/110 мм рт. ст.);
– СД с тяжелой ангиоретинопатией; возможная беременность; лечение оральными антикоагулянтами в терапевтических дозах;
– пункция сосудов, не поддающихся прижатию; недавнее лечение сетчатки глаза лазером;
– травматическая или длительная реанимация (более 10 мин);
– аллергическая реакция на стрептокиназу в анамнезе (последние 2 года).
В этих случаях вводят ретеплазу или тенектоплазу.
Тромболизис: показания и осложнения
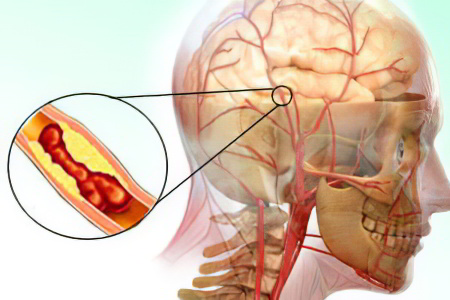
Сосуды человеческого организма подвержены старению так же, как остальные ткани. Обмен веществ замедляется, из-за возрастных изменений увеличивается свертываемость крови. Наличие соматических заболеваний усугубляет ситуацию. Вследствие этого у пожилого человека формируется тромбоз – образование в сосудах сгустков крови, полностью или частично перекрывающих кровоток.
Тромб может спровоцировать инфаркт миокарда, инсульт или инфаркт мозга, другие, не менее серьезные проблемы. Чтобы оказать такому больному эффективную помощь, разработана методика тромболизиса, или тромболитическая терапия (ТЛТ). Суть методики, при помощи которой можно спасти жизнь и провести полное восстановление состоит в удалении тромба наиболее радикальным способом.
Тромболитические препараты применяются при лечении инфаркта миокарда, ишемического инсульта, тромбоза глубоких вен, тромбоэмболии легочной артерии.
Виды тромболитической терапии:
Селективный тромболизис. В бассейн поврежденной артерии вводится препарат, растворяющий кровяные сгустки. Метод может применяться не позднее 6 часов с момента закупорки сосуда тромбом.
Неселективный (внутривенный) тромболизис. Метод применяется не позднее 3 часов с момента сосудистой катастрофы.
Тромболизис при инфаркте мозга
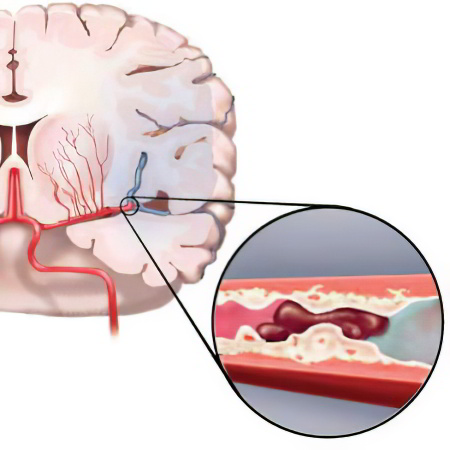
Инсульт, или острое нарушение мозгового кровообращения, становящийся причиной объемных неврологических осложнений, для многих больных звучит, как приговор. До недавнего времени, в России в течение первого месяца погибало не менее 50% больных, большинство из выживших теряли трудоспособность и становились инвалидами.
В странах, где применяется тромболитическая терапия, смертность от ишемического инсульта не достигает 20%. Остальные пациенты восстанавливают функционирование центральной нервной системы.
Процедура тромболизиса не представляет большой сложности. Она заключается во введении в сосуд специальных ферментов, растворяющих тромб.
Противопоказания к проведению ТЛТ:
Имеющиеся на момент тромболизиса кровотечения любой локализации, так как растворению подлежат не только тромбы патологической природы, но и те, что образовались для защиты от потери крови при кровотечениях.
Опухоли ткани головного мозга любой этиологии.
Операции на головном мозге в анамнезе.
Тромболитическая терапия проводится пациентам любого возраста. Часть противопоказаний относительны, самое важное среди них – это кровотечение. При кровотечении тромболизис не проводится.
Для проведения этого важнейшего мероприятия важно уложится в отведенное для ТЛТ время – 3-6 часов с начала инсульта. Важно своевременно обратить внимание на его признаки:
Онемение конечности с одной стороны тела;
Невозможность совершать простейшие мимические движения мышцами одной половины лица.
Простейший тест для определения начала инсульта – попросить больного вытянуть руки и сказать что-нибудь. Если он не сможет это сделать – требуется срочная медицинская помощь, потому что времени на спасение человека осталось немного!
Сердце и тромболизис

В результате закупорки тромбом коронарного сосуда у больного возникает инфаркт миокарда.
Этот процесс не возникает спонтанно, ему предшествуют общие нарушения:
Замедление тока крови;
Сокращение в крови содержания гепарина и фибринолизина, обладающих противосвертывающим действием;
Увеличение содержания свертывающих компонентов крови;
Изъязвление атеросклеротических бляшек;
Шероховатость внутренней стенки сосуда;
Замедление тока крови, сгущение ее.
При инфаркте миокарда для восстановления кровоснабжения сердечной мышцы нужно своевременно удалить сгусток крови, закупоривший коронарный сосуд. Если предварительно не провести тщательное обследование больного, процедура чревата осложнениями.
Необходимые исследования для определения локализация тромба и уточнения участка для введения лекарства:
КТ (компьютерная томография);
УЗИ с допплеровским исследованием.
Комплексное исследование помогает многократно уменьшить риск осложнений.
При срочных показаниях кардиологическая бригада скорой помощи может провести тромболизис в экстренном порядке, чтобы спасти жизнь больного. Длительность процедуры занимает от 10 минут до 2 часов. Так же, как при купировании последствий инсульта, кровотечение является самым главным противопоказанием.
Стоимость комплекса препаратов для тромболитической терапии может доходить до 50-60 тысяч рублей, но эти расходы заложены в тарифы медицинского страхования.
Методы проведения тромболизиса
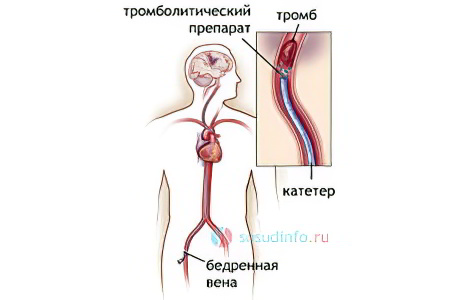
Существует два основных способа проведения тромболитической терапии:
Системный метод – препараты вводят в вену без учета локализации тромба, они достигают сгустка крови и начинают его растворять. Для повышения эффективности системного метода требуется высокая концентрация лекарства, что негативно влияет на кровеносную систему.
Локальный метод – препараты вводят гораздо точнее, чем в предыдущем методе, прямо в область закупорки сосуда. Для этого применяют катетер, продвигающийся по вене, поэтому метод называется катетерным тромболизисом. Контроль над этой малоинвазивной процедурой осуществляется при помощи рентгена. Она применяется даже при относительных противопоказаниях.
Что используют при тромболизисе

Препараты выбора для проведения тромболитической терапии:
Стрептокиназа. Один из дешевых тромболитиков, мало совместимых с человеческим организмом, часто вызывает аллергические реакции. Для эффективного действия требуется медленное введение Стрептокиназы, препарат может вызвать геморрагические осложнения.
Урокиназа. Белок, в небольшом количестве содержащийся в моче, в тканях и органах человеческого тела. Имеет более высокую стоимость по сравнению со Стрептокиназой. При использовании Урокниазы требуется одновременное внутривенное введение Гепарина.
Анистреплаза. Имеет высокую стоимость, вводится струйно, внутривенное введение Гепарина не требуется.
Алтеплаза. Имеет высокую стоимость, провоцирует мозговые кровоизлияния. Использование Алтеплазы повышает выживаемость пациентов.
Осложнения после проведения тромболитической терапии
Самое частое осложнение тромболизиса – появление кровотечений различной интенсивности, от незначительных до массивных и объемных. Может спровоцировать резкое снижение артериального давления.
Сердечная недостаточность, проявляющаяся нарушением сокращения миокарда;
Геморрагический инсульт, возникающий у пожилых больных, как побочное действие стрептокиназы;
Сыпь, лихорадка, озноб;
Различные проявления аллергии на компоненты препаратов;
Реперфузионная аритмия – возникает у 50% больных;
Реоклюзия коронарной артерии – возникает у 20% пациентов.
Тромболизис до госпитализации
Даже у здорового человека могут появиться признаки нарушения мозгового кровоснабжения:
Снижение зрения, когнитивных функций;
Эти симптомы – признак начала заболевания, особенно, если они возникают у пожилых людей. Чтобы не пропустить фатальных изменений, нужно проводить следующие исследования:
Дуплексное сканирование сонных артерий;
УЗИ сосудов головного мозга;
Исследование коронарных сосудов;
МРТ головного мозга (показано больным артериальной гипертензией, сахарным диабетом, ожирением, сердечной недостаточностью).
При появлении первых признаков тромбоза важно своевременно начать тромболизис, не дожидаясь наступления инфаркта или инсульта. Эта мера снижает госпитальную смертность на 17-19%, потому что «болезнь легче предупредить, чем лечить».
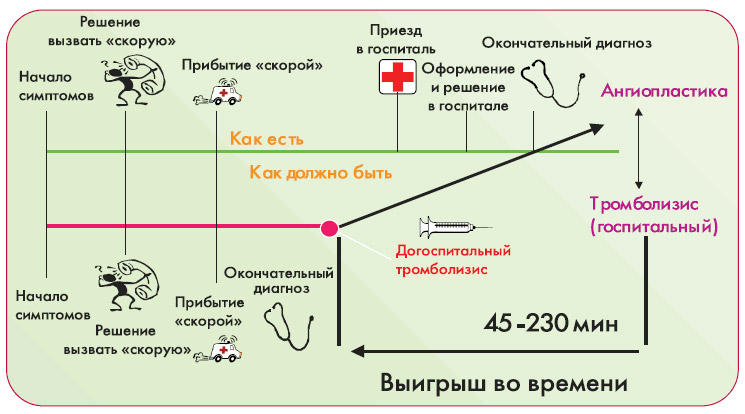
Если имеется возможность проведения тромболитической терапии до госпитализации, нужно ею воспользоваться. Для этого нужны квалифицированные медработники, возможность немедленного проведения и расшифровки кардиограммы. Тромболизис можно полноценно провести уже через полчаса после осмотра больного.
Важно применять метод тромболитической терапии не позднее, чем 3-6 часов от начала первых симптомов. Опоздание с использованием ТЛТ приведет к некрозу клеток миокарда и прекращению функционирования клеток мозгового вещества.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Растворение тромбов – эффективное удаление тромбов в венах

Растворение тромбов в сосудах (направленная тромболитическая терапия, катетерный тромболизис) -это эффективное лечение острого тромбоза глубоких вен (ТГВ) или артерий. Смысл лечения заключается в подведении препарата, рассасывающего тромбы непосредственно в сам тромб с помощью специального катетера под рентгеновским контролем. Тромбы обычно возникают в ноге, бедре или тазу, и могут перемещаться. Когда тромб попадает в лёгкие это может вызвать одышку, боль в груди и привести к внезапной смерти, если тромб развивается в артериях это вызывает инфаркт, инсульт и гангрену.
Пациентам важно понять, что для растворения тромбов в сосудах не подходят методы народной медицины и эту терапию невозможно проводить в домашних условиях. Все “народные средства”, что предлагаются “целителями” для растворения тромбов в венах нижних конечностей не более чем мошенничество и введение в заблуждение. Никакие настойки, даже если им дать настояться не могут предотвратить образование сгустков крови. Только специальные препараты тромболитики и производные гепарина, применяемые для разжижения крови могут избавить человека от тромбов и предотвратить их появление.
В Инновационном сосудистом центре разработана технология экстренного тромболизиса, позволяющая в кратчайшие сроки растворять тромбы в сосудах для предупреждения развития смертельно опасных осложнений.
Как проводится катетерное растворение кровяных сгустков
Лечение проводится в условиях рентгеновской операционной. Под местной анестезией сосудистый хирург проведёт прокол вены или артерии. Место пункции выбирается соответственно локализации тромботической закупорки, чтобы путь до тромба был кратчайшим. Через прокол тонкая пластиковая трубка вводится в сосуд и под контролем рентгеновского аппарата проводится к месту тромбоза. Лекарство, растворяющее тромбы, вводится через трубку и в сгусток. При необходимости через трубку вставляется небольшая машина для разрушения или всасывания сгустка.
После растворения тромбов часто обнаруживаются различные патологические процессы в подвздошной или подключичной вене (синдром Мея-Тернера, перетяжки, сужения, сдавление на выходе из грудной клетки) или в артерии – атеросклеротические бляшки. Эти проблемы с помощью ангиопластики и/или стента возможно устранить уже во время процедуры растворения сгустков. Либо позже проводится отдельное хирургическое вмешательство.

Ангиопластика-это расширение сосуда специальным баллоном. После того как сгусток крови растворяется, небольшое устройство с надувным баллоном проводится в поражённый участок сосуда. Затем баллон надувается и сдувается несколько раз, если сужение является серьёзным, внутрь сосуда может быть установлена металлическая сетка – стент, чтобы держать его открытым. Стент действует как каркас для поддержки внутренней стенки сосуда и остаётся в нём. После достижения клинического и ангиографического результата катетер удаляют, а прокол закрывают стерильной давящей повязкой.
После лечения
Вы можете провести день в палате интенсивной терапии (ПИТ). Вам будут назначены антитромботические препараты (гепарин) в течение 12-14 часов для снижения свёртываемости крови. После успешного лизиса сгустков в венах необходимо применять компрессионный чулок или рукав для ускорения оттока крови.
Ваш сосудистый хирург, вероятно, порекомендует вам принимать средства, разжижающие кровь (ацетилсалициловую кислоту или ксарелто). Возможно, для уменьшения вязкости крови назначат препарат Vessel Due F.
Риски, противопоказания и осложнения
Хотя растворение может безопасно и эффективно улучшить кровоток и устранить симптомы тромбоза у многих пациентов, оно не рекомендуется для всех. Тромболизис не может быть рекомендован пациентам, которые используют разжижающие кровь лекарства, травы или пищевые добавки, или людям с определёнными состояниями, связанными с повышенным риском кровотечения. Эти условия включают в себя:
- Высокое кровяное давление
- Активное кровотечение или тяжёлая кровопотеря
- Геморрагический инсульт
- Тяжёлая болезнь почек
- Недавняя операция
Тромболизис также может быть связан с повышенным риском осложнений у пациенток, которые беременны или находятся в преклонном возрасте, а также у людей с другими заболеваниями.
Пациенты, которые подвергаются тромболизису, имеют небольшой риск инфицирования (менее одного на 1000), а также небольшой риск аллергической реакции на контрастный краситель, который может потребоваться для визуализации.
Помимо риска серьёзного внутреннего кровотечения, другие возможные риски включают:
- Кровоподтёки или кровоизлияния в месте доступа
- Повреждение кровеносного сосуда
- Миграция сгустка крови в другую часть сосудистой системы
- Повреждение почек у пациентов с сахарным диабетом или другими ранее существовавшими заболеваниями почек
- Наиболее серьёзным возможным осложнением является внутричерепное кровотечение, которое потенциально смертельно. Но это осложнение встречается редко. Кровоизлияние в мозг, вызывающее инсульт, встречается менее чем у 1% больных.
Прогноз
Хотя тромболизис обычно успешен, препараты не способны растворить тромбы у 25% пациентов. Ещё у 12% пациентов впоследствии развивается тромб или закупорка в кровеносном сосуде.
Тромболизис сам по себе не может оживить ткани, которые уже были повреждены нарушенным кровообращением, поэтому может потребоваться дальнейшее лечение для устранения основных причин тромба и восстановления повреждённых тканей и органов. Своевременное растворение также может предотвратить развитие посттромботической болезни и образование трофических язв на ногах.
ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ ИНФАРКТА МИОКАРДА
Для цитирования: Бокарев И.Н., Довголис С.А. ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ ИНФАРКТА МИОКАРДА. РМЖ. 1998;3:3.
В статье обобщен мировой опыт использования тромболитических препаратов при остром инфаркте миокарда, приведены данные о сравнительной эффетивности различных препаратов для тромболитической терапии. Основной акцент сделан на раннее начало лечения. Даны рекомендации для корригирования осложнений тромболитической терапии.
В статье обобщен мировой опыт использования тромболитических препаратов при остром инфаркте миокарда, приведены данные о сравнительной эффетивности различных препаратов для тромболитической терапии. Основной акцент сделан на раннее начало лечения. Даны рекомендации для корригирования осложнений тромболитической терапии.
The paper summarizes worldwide experience in using thrombolytics in the treatment of acute myocardial infarction, provides evidence for comparative efficacy of different drugs for thrombolytic therapy. Great emphasis is laid on early treatment. Recommendations are given for correction of complications due to thrombolytic
И.Н. Бокарев, С.А. Довголис. Московская медицинская академия им. И.М. Сеченова
I.N. Bokarev, S.A. Dovgolis I.M. Sechenov Moscow Medical Academy
И нфаркт миокарда (ИМ) – самое частое и грозное патологическое состояние, требующее неотложного медицинского вмешательства. Еще в начале 60-х годов оно приводило к быстрой смерти 30-50% заболевших. Создание палат интенсивной терапии, оборудованных аппаратурой для мониторного наблюдения за нарушениями ритма, в сочетании с внедрением электроимпульсной терапии и новых противоаритмических препаратов снизило смертность от ИМ почти наполовину. Тромболитические препараты, которые на сегодня являются главными в лечении ИМ, позволили в ведущих клиниках мира снизить смертность от этого заболевания до 7% и даже до 5%.
Тромболитические препараты были впервые применены в клинической практике благодаря стараниям В. Тиллета и С. Шерри еще в 1949 г. а в 1958 г. тот же С. Шерри вместе с А. Флетчером и Н. Алкерсиг уже доложили об успешном применении стрептокиназы (СК) для лечения больных ИМ. Однако необходимость тромболитических препаратов при этой патологии была всеми признана лишь после 1989 г. Несомненные заслуги отечественных ученых в области практического применения тромболитической терапии хорошо известны в мире. В 1961 г. отечественный фибринолизин, созданный Г.В. Андреенко под руководством Б.А. Кудряшова, был впервые применен в клинике А.Л. Мясникова Е.И. Чазовым. Е.И. Чазову принадлежит мировой приоритет внутрикоронарного введения тромболитика больному ИМ в 1976 г.
Как обстоит дело с тромболитической терапией ИМ сегодня, и что должен знать об этом каждый практический врач?
Тромбоз лежит в основе ИМ почти в 95% случаев. Обычно он развивается после разрыва атеросклеротической бляшки. Бляшки с большой липидной “сердцевиной” и инфильтрацией макрофагами фиброзной поверхности особенно подвержены разрыву.
Гибель клеток миокарда происходит в направлении от субэндокарда к эпикарду.
Основными факторами, определяющими конечный размер ИМ, являются время до реперфузии миокарда и развитость коллатерального кровотока. Это определяет лечебную тактику, цель которой – достижение ранней и стойкой реперфузии окклюзированного сосуда, результатом чего будут сохранение миокарда, уменьшение распространения ИМ и снижение электрической нестабильности миокарда. Восстановление проходимости поврежденного сосуда способствует улучшению остаточной функции левого желудочка (ЛЖ), уменьшению смертности, осложнений ИМ и улучшению выживаемости.
Реперфузия может ограничить распространение ИМ несколькими путями. Она уменьшает величину, до которой расширяется зона ИМ, и величину, до которой удлиняется перинфарктная зона. Даже при отсутствии уменьшения размера ИМ сохранение слоя эпикарда может способствовать тому, что пораженная зона будет меньше растягиваться.
Путь заживления инфарцированного миокарда может быть настолько же важным, как и первоначальное уменьшение размера ИМ. Поздняя реперфузия ишемизированного инфаркта миокарда также вызывает уменьшение некроза мышечных пучков и сохранение сократительной функции миокарда.
Наконец, реперфузия может уменьшить риск электрической нестабильности. Ранняя смерть при ИМ наступает внезапно в результате фибрилляции желудочков. Больные, у которых произошла реперфузия, по данным электрофизиологического исследования, в меньшей степени страдают желудочковыми аритмиями, и у них реже наблюдается нарушение поздней реполяризации на ЭКГ.
Известно, что влияние реперфузии на уменьшение размера ИМ улучшает выживаемость, однако на отклонение от линейной зависимости между ранней реперфузией и смертностью, видимо, влияют несколько факторов. Чтобы реперфузия была максимально полезна, она должна быть не очень ранней, но длительной. Реокклюзия сопровождается удвоением риска смерти. Различия между отдельными тромболитическими препаратами в уровне реокклюзии трудно установить, для этого нужны большие исследования.
Было изучено несколько путей введения троболитических препаратов от внутрикоронарного тромболизиса до внутривенного введения как в стационарах, так и на дому. Большие клинические исследования ясно показали, что внутривенный тромболизис связан с более низким уровнем смертности у больных с острой болью в грудной клетке и подъемом ST в первые 12 ч от появления симптомов.
Доказательства эффективности.
| В настоящее время в мире применяют следующие типы тромболитических средств: стрептокиназу (СК), урокиназу, ацилированный комплекс плазминогена с СК (АПСАК) и тканевый активатор плазминогена (ТАП). Последний имеет некоторые преимущества, но высокая стоимость препарата ограничивает его применение. |
Отечественный фибринолизин оказался менее эффективным и в настоящее время не производится.
Сравнительные исследования тромболитической терапии с плацебо четко показали уменьшение смертности на 25-30% независимо от применяемого тромболитического препарата.
В настоящее время проведено 10 больших проспективных рандомизированных исследований по оценке влияния раннего тромболизиса на смертность.
Исследование GISSI-1 (первое кооперированное итальянское испытание тромболитических средств при ИМ), большое исследование по раннему внутривенному тромболизису явилось вехой, которая отметила начало эры рутинного применения тромболитических препаратов у больных в раннем периоде острого (ОИМ).
В этом исследовании 11 712 больных, доставленных в первые 12 ч ОИМ и не имевших противопоказаний к тромболитической терапии, после рандомизации получали лечение внутривенной инфузией 1 500 000 ЕД СК в течение 1 ч или обычное лечение без СК. Смертность за 21 день в группе получавших СК составила 10,7% по сравнению с 13% в контрольной группе (уменьшение смертности на 18%, р = 0,0002). Не было отмечено эффекта у больных, леченных СК позднее 6 ч от начала болей. У леченных в течение 6 ч уровень смертности был 10,2% по сравнению с 12,8% в контрольной группе (уменьшение смертности на 20%). Чем раньше было начато лечение, тем выше была его эффективность. Так, у больных, которых начали лечить в период 3 – 6 ч, СК приводила к снижению смертности на 17% (с 14,1 до 11,7%). Если его начинали в период от 0 до 3 ч, то снижение смертности составило 23% (с 12 до 9,2%). У леченных в 1-й час от начала симптомов снижение смертности достигало 47% (с 15,4 до 8,2%).
ISIS-2 (второе международное исследование, посвященное изучению выживаемости при ИМ) также было очень важным. Исследователи сообщили исходные и конечные данные о 17 187 больных с подозрением на ОИМ, включенных в исследование в течение 24 ч от начала болей. Больные были рандомизированы двойным слепым методом. Изучали эффект внутривенного введения СК (1 500 000 ЕД за 60 мин) или аспирина внутрь (160 мг в день в течение 1 мес), или и того и другого. Больных исключали из исследования, если прошло более 24 ч от появления симптомов. Не было ограничений по возрасту. Изучали влияние СК на уровень сердечно-сосудистой смертности за 5 нед и позже, влияние на сердечно-сосудистую смертность за 5 нед. Кроме того, анализировали влияние СК на сердечно-сосудистую смертность у леченных ранее 4 ч от начала болей, у леченных в период 4–12 ч и в период 12 – 24 ч.
При анализе смертности за 5 нед от момента включения было обнаружено, что из 8592 больных, леченных СК, от сердечно-сосудистых причин умерли 786 (9,1%) по сравнению с 1016 из 8592 больных, леченных плацебо (снижение смертности на 23%, р <0,00001). Эта разница соизмерима с 18% снижением смертности в исследовании GISSI-1.
За период от 5 нед до 1 года уровень смертности в группе СК и плацебо был соответственно 5,7 и 6,2%.
В ISIS-2 только у 56% больных исходно наблюдался подъем ST, у 8% была депрессия ST, у 6% – блокада ножки пучка Гиса, у 27% – Q-зубец или инверсия зубца Т, или то и другое, у 2% ЭКГ была в норме.
Исследования GISSI-1 и ISIS-2, а также исследования, проведенные в Нидерландах, ФРГ, Новой Зеландии, штате Вашингтон, представили убедительные доказательства того, что СК, введенная в ранние сроки ИМ больным без противопоказаний, уменьшает смертность на 20-30%.
Аналогичные данные были получены для ТАП и АПСАК.
В исследовании ASSET (англо-скандинавское исследование раннего тромболизиса) 5011 больных с подозрением на ОИМ в первые 5 ч от начала болезни после рандомизации получали 100 мг альтеплазы (rТАП; 10 мг болюс, 50 мг в 1-й час, по 20 мг во 2-й и 3-й час) или плацебо . Организаторы ASSET не придерживались ЭКГ-критериев диагностики ИМ, но исключали больных старше 75 лет. Около 18% больных при включении в исследование имели нормальную ЭКГ. Через 1 мес общий уровень смертности в группе лечения составил 7,2% по сравнению с 9,8% в группе плацебо (уменьшение смертности на 26%, р = 0,0011).
Европейская кооперативная группа сообщила о рандомизированном двойном слепом изучении эффективности rТАП (100 мг) у 721 больного с болью в грудной клетке и подъемом сегмента ST в первые 5 ч от начала болей. Обе группы получали аспирин и гепарин. Исследователи изучали влияние лечения на функцию ЛЖ. Смерть в течение 14 дней и смерть в течение 3 мес были приняты в качестве вторичных конечных точек. 14-дневная летальность составила 2,8% (10 из 355) в группе rТАП и 5,7% (21 из 366) в группе плацебо. Наблюдалось снижение смертности на 51% (p = 0,06). Фракция выброса (ФВ) оказалась в 2,2 раза выше в группе rТАП по сравнению с группой плацебо (соответственно 50,7 и 48,5). Размер ИМ, оцениваемый по общему высвобождению гидроксибутиратдегидрогеназы, был меньше на 20% в группе гТАП (р = 0,0018).
Британская исследовательская группа AIMS провела многоцентровое двойное слепое плацебо-контролированное исследование влияния АПСАК (30 ЕД внутривенно за 5 мин) у больных моложе 70 лет, поступивших не позже 6 ч от начала болей с подъемом сегмента ST на ЭКГ. Комитет, мониторировавший данные, рекомендовал преждевременное прекращение исследования после повторного анализа промежуточных данных, когда было набрано 50% предполагаемого числа пациентов. В предварительном сообщении о 1004 больных 30-дневная смертность составила 12,2% (61 из 502) в группе плацебо и 6,4% (32 из 502) в группе АПСАК (р = 0,0016). Общее уменьшение смертности среди больных, включенных в исследование в интервале 4 – 6 ч от начала болезни, составило 47%, снижение было значительно больше у включенных в исследование в первые 4 ч (соответственно 52 и 41%). Общая польза лечения сохраняется и даже увеличивается в период между 30 днями и 1 годом. Смертность за 1 год составила 19,4 и 10,8% соответственно в группах плацебо и АПСАК (уменьшение смертности на 44%; р = 0,0006).
Однако есть данные, говорящие о том, что терапия СК и АПСАК имеет равную эффективность.
В двух исследованиях – European Coo perative Study и TIMI (Thrombolysis in Myocardial Infarction) – сравнивали влияние rТАП и СК на проходимость артерий или на уровень реперфузии. В Европейском кооперативном исследовании 129 больных получали или rТАП, или СК в среднем через 3 ч после начала ИМ. Проходимость инфарцированной артерии изучали через 90 мин после начала инфузии, она составляла соответсвенно 70 и 55% (р = 0,058). В рамках исследования TIMI также применялась rТАП и проводилась артериография перед началом лечения. Авторы наблюдали 70 и 43% уровень проходимости артерии через 90 мин после начала инфузии соответственно rТАП и СК у 290 больных, леченных в среднем через 4,75 ч после начала болей. Таким образом, уровень проходимости артерий в двух исследованиях был идентичен для гТАП (70%) и минимально отличался для СК (55% в Европейском кооперативном исследовании и 43% в TIMI).
В исследовании TIMI из 232 больных с окклюзированной артерией реперфузия в течение 90 мин наблюдалась у 62 и 31% больных, леченных соответственно rТАП и СК. В обоих исследованиях при применении rТАП изменения свертывающей системы были незначительными, хотя геморрагические осложнения наблюдались при лечении как СК, так и rТАП (в основном формирование гематом в месте пункции артерий).
Вывод однозначен: под влиянием rТАП и СК происходит тромболизис с последующей реперфузией, ограничением размера ИМ и улучшением ремоделирования ЛЖ, что, очевидно, является механизмом уменьшения смертности.
Имеется линейная зависимость между смертностью и временем от появления симптомов до начала тромболитической терапии. Исследование FTT (Fibrinolitic Therapy Trialists) показало зависимость лишь до 12 ч от появления симптомов. В течение 1-го часа после появления симптомов эффект тромболитических препаратов менее значим, его максимум выявлен при введении лекарства через 2 – 3 ч от начала болезни. Затем польза от лечения четко уменьшается с увеличением времени от появления симптомов.
Эффект позднего тромболизиса при ОИМ, т. е. лечения, начатого после 6 ч от появления симптомов, остается не до конца ясным.
В исследовании ISIS-2 среди больных, леченных в первые 4 ч, уровень смертности в группах СК и плацебо составил соответственно 8,2 и 12,1% (уменьшение на 32%). Среди больных, леченных в период 4 – 12 ч, смертность от сердечно – сосудистых причин составила соответственно 10,3 и 11,8% (уменьшение на 13%) и среди больных, леченных в период 12 – 24 ч, – 10,7 и 10,8% (уменьшение на 0,9%). Среди больных, леченных в течение 1 ч, 5-недельная смертность в группе СК уменьшилась на 42% (аналогично уменьшению 3-недельной смертности на 47% в исследовании GISSI-1).
Исследование LATE (влияние отсроченного тромболизиса на выживаемость при ИМ), организованное для решения вопроса о пользе позднего тромболизиса при применении ТАП, показало следующее.
5711 больных с симптомами и параметрами ЭКГ, характерными для ОИМ, рандомизированно получали альтеплазу (100 мг внутривенно за 3 ч) или плацебо между 6 – 24 ч от начала симптомов. Обе группы больных получали аспирин. Их наблюдали в течение 6 мес , а 73% – в течение 1 года.
Анализ выживаемости выявил уменьшение смертности в группе альтеплазы (397 / 2836 смертей) по сравнению с плацебо (444 / 2875). Смертность за 35 дней составила соответственно, 8,86 и 10,31%, относительное уменьшение на 14,1%.
Дополнительный анализ выживаемости при лечении до 12 ч от появления симптомов показал значительное уменьшение смертности при использовании альтеплазы: смертность за 35 дней составила 8,9% против 11,97% для плацебо, относительное уменьшение на 25,6% (р = 0,0299). Для леченных в период 12 – 24 ч уровень смертности был равен соответственно 8,7 и 9,2%, что позволяет предположить наличие некоторой пользы при лечении позже 12 ч. Данное исследование показало, что время начала тромболизиса альтеплазой может быть увеличено до 12 ч от появления симптомов ОИМ.
| Польза фибринолитической терапии отмечалась у всех, кроме больных с депрессией ST. Абсолютная польза была наибольшей в подгруппах с наибольшим риском, определяемым гемодинамическими маркерами больших инфарктов или общими факторами, такими как более старший возраст. Исследования показали, что степень подъема ST является маркером потенциальной пользы тромболитических препаратов. Больные с большим подъемом ST должны надеяться на наибольший эффект от данного лечения. |
Вопрос о зависимости эффективности тромболитической терапии от локализации ИМ представлялся важным, так как почти всегда можно точно определить локализацию ИМ: переднюю, боковую, нижнюю или циркулярную в зависимости от локализации подъема ST на первой ЭКГ. Гораздо труднее выявить наличие истинного нижнего Q-инфаркта у больных, поступивших с депрессией ST в передней стенке. В исследовании GISSI-I и других выявлено, что при переднем ИМ уровень смертности более высокий и поэтому больные с передним ИМ получают наибольшую пользу от тромболитической терапии. Эффективность тромболитической терапии у больных с нижним ИМ менее очевидна в исследовании GISSI-1, но была показана польза от применения СК и аспирина в ISIS-2. У больных с передним ИМ, получавших тромболитическую терапию, выявлено уменьшение смертности на 30% по сравнению с 15% у больных с нижним ИМ. В то же время многие клиницисты считают, что тромболитическая терапия показана больным с гипотензией, кардиогенным шоком, особенно больным с нижним ИМ и вовлечением правого желудочка.
Анализ эффективности тромболитической терапии в зависимости от возраста показал следующее. У больных моложе 55 лет риск для жизни без тромболитической терапии не очень высок. Абсолютная польза лечения увеличивается с возрастом пациентов.
Почти 50% всех смертей больных, госпитализированных по поводу ОИМ, приходится на возрастную группу старше 75 лет. В исследованиях тромболитической терапии, кроме ISIS-2 и GISSI-1, исключали больных старше 70 лет (AIMS) или 75 лет (ASSET, Eur. Coop. Study).
В исследовании ISIS-2 показано снижение смертности при использовании СК на 16% за 5 нед (18,2 и 21,6%) в группе больных старше 70 лет, на 26% (10,6 и 14,4%) в группе больных 60-69 лет и на 28% (4,2 и 5,8%) в группе больных моложе 60 лет. В исследовании GISSI-1 сообщается об уменьшении смертности на 13% через 3 нед в группе больных старше 75 лет, на 8% в группе 65-75 лет и на 26% в группе не старше 65 лет. Здесь же показано, что риск кровотечений не зависит от возраста.
В настоящее время ведутся работы по объективизации эффективности старых и созданию более эффективных новых тромболитических препаратов. Чтобы доказать преимущества нового лекарства перед его предшественниками того же класса, требуется исследование с участием по крайней мере 20 000 пациентов.
Два больших исследования – GISSI-2 (20 891 больной) и ISIS-3 (41 229 больных) – были организованы для выявления преимуществ альтеплазы перед СК (GISSI-2) или альтеплазы и анистреплазы перед СК (ISIS-3). В обоих исследованиях была выявлена одинаковая летальность при лечении разными тромболитическими препаратами. Применение СК сопровождалось значительно меньшей частотой возникновения инсультов по сравнению с таковой при использовании анистреплазы и альтеплазы.
Частота (в %) побочных проявлений при проведении тромболитической терапии


