Причины, частота, диагностика и лечение нарушения глотания у детей
08.02.2022 Анатолий Заблодский, врач-эндоскопист эндоскопического отделения ВОДКЦ, доктор мед. наук. 08.02.2022 !–>
(Окончание. Начало материала смотрите здесь ).
Детский возраст
Обструкция носа может создавать трудности с кормлением детей. Образования носовой полости, атрезия и стеноз хоан тоже попадают в эту категорию. Патологические изменения в полости рта, такие как врожденная расщелина верхней губы или неба, мукоцеле, ранула, также могут вызвать дисфагию.
Пороки верхнего отдела дыхательных путей: ларингомаляция, паралич голосовых связок, расщелина трахеи, трахеопищеводный свищ, нарушения формирования пищевода или сосудистые кольца способны сдавливать верхние отделы пищеварительного тракта, дыхательных путей и приводить к развитию дисфагии. Сюда же можно отнести гемангиомы, лимфангиомы, папилломы, лейомиомы и нейрофибромы.
Для детей с проблемами глотания характерен широкий диапазон симптоматики. Но, конечно, не у каждого ребенка есть все признаки дисфагии.
Для младенцев свойственны симптомы:
- выгибание или напряжение тела во время кормления (синдром Сандифера),
- беспокойство,
- отказ от пищи или питья,
- недостаток ощущения различной текстуры пищи (к примеру, смешанные продукты или хрустящие зерна),
- длительность кормления (более 30 минут),
- трудности при грудном вскармливании,
- кашель или удушье во время приема пищи,
- вытекание пищи/жидкости изо рта или носа,
- нарушения координации дыхания с едой и питьем,
- частое срыгивание или рвота,
- наличие рецидивирующих пневмоний или респираторных инфекций,
- уменьшение веса тела и роста, характерных для их возраста.
И, как результат, у детей возрастают риски дегидратации или недостатка питания, аспирации (поступление пищи или жидкости в дыхательные пути), развития пневмоний или повторных респираторных инфекций.
Есть ли дисфагия на самом деле?
Как врачи, так и пациенты могут ошибочно принимать за дисфагию симптом истерического комка. Ощущение истерического комка является чрезвычайно распространенным, безболезненным признаком полноты или стеснения в горле неизвестной этиологии. Он проявляется постоянным ощущением застревания в горле, не зависящим от акта глотания, и облегчается после еды. Очень полезно в ходе консультации задать вопрос: «Чувствуете ли вы это прямо сейчас?» Положительный ответ четко подтверждает, что наличие этого симптома не зависит ни от приема пищи, ни от глотания.
Ксеростомия (сухость во рту) часто сопровождается дисфагией и распространена среди пожилых, наблюдается у 16 % мужчин и 25 % женщин (Osterberg T. et al, 1984). Нарушение глотания в данном случае объясняется потерей важного для этого процесса эпизода раздражения и смазочных свойств слюны.
Одинофагия , как правило, является более преходящим признаком, чем классическая дисфагия, и сохраняется, когда комок пищи преодолевает пищевод, только в течение 15–30 секунд.
Временные и сопутствующие факторы
Обстоятельства, которые сопровождают появление данного синдрома, его продолжительность и прогрессирование, предоставляют полезную диагностическую информацию. Дисфагия злокачественного характера обычно имеет короткий анамнез прогрессирующих нарушений, которые часто сочетаются с потерей веса. Постепенное ее начало, иногда связанное с изжогой, позволяет предположить, что у больного есть пептическая стриктура.
Длительное течение непостоянной и непрогрессирующей дисфагии, возникающей от приема плотной пищи, наблюдается при наличии колец слизистой. У молодых мужчин такие проявления наиболее часто связаны с развитием кольцевидного пищевода вследствие эозинофильного эзофагита. После 40 лет данная симптоматика часто вызвана образованием кольца Шацкого.
Следует помнить и о синдроме Рейно, который является довольно распространенным — его неизменно обнаруживают у лиц со склеродермией пищевода. Ротоглоточная дисфагия обычно имеет неврологическую основу. Внезапное начало, часто в сочетании с другими неврологическими признаками, может означать, что дисфагия имеет цереброваскулярные причины (например, перенесенный инсульт). Обычно она сопровождается симптомами дисфункции бульбарных мышц либо другими явлениями при поражении ствола головного мозга (головокружение, тошнота, рвота, икота, шум в ушах, диплопия).
Подострое или постепенное начало ротоглоточной дисфагии характерно для воспалительной миопатии, миастении или бокового амиотрофического склероза. При этом нервно-мышечные признаки (дизартрия, диплопия, слабость в конечностях или утомляемость) попеременно обнаруживаются у пациентов этой группы. Тремор, атаксия или неустойчивая походка могут указывать на наличие основного неврологического заболевания, например, болезни Паркинсона (Cook I. J., 2004).
Локализация места препятствия
Загрудинное ощущение застревания пищевого комка указывает, что патологический очаг находится в пищеводе. Сообщение пациента об очевидной задержке пищи в шейной области имеет низкую специфичность в диагностике, и указанная локализация сама по себе не помогает врачу отличить глоточную причину дисфагии от пищеводной. Из-за висцеро-соматических рефлексов в 30 % случаев препятствие ощущается выше надгрудинной ямки, тогда как фактическая локализация источника заболевания находится в пределах тела пищевода.
Можно ли по жалобам пациента распознать ротоглоточную дисфагию?
Количество проявлений, о которых говорят лица с данной дисфункцией, велико. Однако существуют 4 признака с высокой специфичностью нарушений в области ротоглотки:
- замедленное или отсутствующее начало фазы глотания,
- постназальная регургитация или выход жидкости через нос во время этого процесса,
- кашель, указывающий на аспирацию,
- необходимость повторного глотания для достижения удовлетворительного клиренса проглоченного материала из глотки.
Если имеется один или более из этих симптомов, то причина дисфагии, вероятно, структурное или нейромиогенное заболевание ротоглотки.
Существует несколько второстепенных симптомов дисфагии этой локализации:
- фиксация пищи в шейном отделе пищевода,
- частичное (неполное) проглатывание,
- вытекание жидкости изо рта или слюнотечение,
- дисфония,
- отхаркивание из горла,
- искажение речи,
- потеря веса.
Боль в горле во время глотания или носящая постоянный характер может указывать на злокачественное поражение. Немедленное (после еды) отхаркивание пищи свидетельствует о ее задержке в гипофарингеальной или крикофарингеальной области. Отсроченное срыгивание «старой» пищи является типичным проявлением большого дивертикула глотки.
Дисфагия исключительно плотными пищевыми комками свидетельствует о наличии морфологических изменений, например, о стенозе, мембране или опухоли. Тем не менее разница между нарушением глотания жидкостей и твердой пищи имеет небольшое дифференциально-диагностическое значение в плане отличия ротоглоточной дисфагии от пищеводной. Действительно, зависимость того факта, какой тип пищи вызывает симптоматику, наблюдается от конкретного типа механических изменений работы глотки, а не от общего нарушения ее функции.
Физикальное обследование
Общее физикальное обследование и целенаправленное изучение конкретных органов или симптомов, основанных на анамнезе больного, часто позволяют определить этиологию дисфагии.
Неврологическая оценка должна включать изучение психического состояния пациента, двигательных и чувствительных функций, глубоких сухожильных рефлексов, а также исследование черепных нервов и мозжечка. Необходимо тщательно отбирать лиц с нарушениями когнитивных процессов и тех, кто принимает седативные средства, потому что при таких неврологических состояниях глотание тоже может быть нарушено. Моторные и сенсорные обследования помогут выявить новые штрихи в этих изменениях или определить долгосрочную болезнь.
Особое внимание должно быть сосредоточено на черепно-мозговых нервах, которые связаны с глотанием, особенно моторные компоненты и чувствительные волокна 5, 7, 9, 10 и 12-й пар нервов. Снижение рвотных рефлексов связано с повышенным риском аспирации.
Изменения в голосе больного (появление гнусавости, охриплости, влажных или булькающих звуков), возникновение кашля, шумного дыхания или удушья после глотания могут свидетельствовать об аспирации, в то время как слабый, хриплый голос характерен для заболевания голосовых связок.
При подозрении на ротоглоточную дисфагию исследование может быть выполнено в палате. Пациенту предлагается выпить 30 мл воды в вертикальном положении. Задержка глотания, слюнотечение, кашель во время или в течение 1-й минуты после проглатывания жидкости и дисфония предполагают неврологическую причину дисфагии.
В целом о высокой вероятности ротоглоточной дисфагии свидетельствуют следующие признаки, появляющиеся во время питья и приема пищи:
- кашель или покашливание до, во время или после глотка,
- изменение качества голоса в течение или после проглатывания, например, его временная
- потеря, влажный, булькающий
- голос, хрипота,
- нарушенное, прерывистое дыхание после глотания,
- затруднение жевания,
- слюнотечение или неспособность сглатывать слюну,
- выпадение пищи изо рта во
- время еды,
- срыгивание,
- смазанная речь.
Необходимо выполнить тщательный осмотр полости рта, головы, шеи, лимфатических узлов и щитовидной железы, а также провести подробное неврологическое обследование. Кроме того, при осмотре могут выявляться признаки системного заболевания, в том числе патологические изменения соединительной ткани или метаболические нарушения.
Адекватное выделение слюны делает слизистую полости рта розовой и влажной. Некоторые лекарственные препараты вызывают ее сухость, что препятствует нормальному смешиванию пищи и продвижению комка в ротоглотку. С помощью шпателя и гортанного зеркала врачи, опытные в назофарингоскопии, могут осмотреть мягкое небо и глотку, определить мобильность голосовых связок.
Бимануальная пальпация дна полости рта, языка и губ позволяет обнаружить опухоль этой области. Осмотр зубов дает возможность выявить признаки воспаления или других патологических изменений слизистой полости рта. Увеличенные щитовидную железу и лимфатические узлы, которые часто вызывают обструктивную дисфагию, можно пропальпировать при исследовании шеи.
Расширение передне-заднего размера грудной клетки и проводные хрипы являются признаками хронической обструктивной болезни легких, которая обусловлена частой аспирацией. Живот пациента должен быть обследован на наличие опухолей и увеличение органов. Скрытая кровь в стуле может быть признаком новообразований ЖКТ, в том числе эзофагита.
Лабораторная оценка
Первоначальные лабораторные исследования необходимо ограничить конкретными анализами, основанными на дифференциально-диагностических критериях после завершения изучения анамнеза и физикального тестирования.
Данные клинического тестирования крови позволяют исключить инфекционные и воспалительные заболевания. Исследование функции щитовидной железы может обнаружить гипо- или гипертиреоидные причины дисфагии (например, болезнь Грейвса или карциному данного органа). Другие методы обследования должны основываться на конкретных клинических ситуациях.
Эндоскопические способы диагностики
Показаны для оценки структурных патологических изменений слизистой верхних отделов пищеварительного тракта у больных. ЭГДС является процедурой выбора при анализе случаев одинофагии на предмет наличия изъязвлений пищевода. Медикаментозные поражения обычно возникают на уровне дуги аорты или оттеснения стенки левым предсердием.
При эозинофильном эзофагите биопсия должна включать по меньшей мере 5 образцов из дистального, среднего и проксимального отделов пищевода, чтобы максимизировать чувствительность диагностики. Она может быть выполнена даже у тех лиц, у кого слизистая оболочка выглядит нормальной, но имеются серьезные клинические основания подозревать данное патологическое состояние.
Эндоскопическое исследование функции глотания выполняется путем трансназального проведения прибора небольшого диаметра для визуализации структур гортани и глотки — в то время как обследуемые проглатывают жидкую и твердую пищу.
ЭГДС обеспечивает оптимальную оценку слизистой пищевода. Опухолевые или другие патологические изменения, выявленные рентгенологическим способом с барием, должны быть дополнены эзофагоскопией с биопсией и морфологическим исследованием. У пациентов с острым началом дисфагии во время еды выполнение гастроэзофагеальной эндоскопии поможет непосредственно удалить кусок пищи и расширить стриктуру. ЭГДС имеет дополнительное преимущество в обнаружении инфекции и эрозий, а также предоставляет возможность биопсии. Но при этом не позволяет оценить моторную функцию пищевода или незначительные стриктуры так же хорошо, как рентгеновское обследование с барием (в частности, чувствительность первого метода для обнаружения кольца Шацкого составляет всего 58 % по сравнению с 95 % для второго, по данным Wilcox C. M.et al. 1995 года).
Анализ окончательных диагнозов у больных с дисфагией показал, что ЭГДС является более чувствительным и специфичным методом, чем двойное рентгенологическое контрастирование верхних отделов ЖКТ (92 % против 54 % и 100 % по сравнению с 91 % соответственно (Johnsson F. et al., 1987). Предполагается, что относительно высокая стоимость гастроэзофагеальной эндоскопии может компенсировать последующие медицинские расходы из-за ее повышенной точности в диагностике причины дисфагии (Winters C. et al., 1987).
При подозрении на механический источник нарушений глотания в пищеводе диагностическими процедурами выбора являются исследование с барием и эзофагогастроскопия с биопсией слизистой или без нее. В некоторых случаях могут быть полезными КТ и эндоскопические УЗ-методы обследования. Для диагностики моторной дисфагии пищевода методами выбора являются рентгеновское обследование с барием, манометрия органа, рН-тестирование и импеданс-рН-метрия. У лиц с функциональными нарушениями также часто проводится ЭГДС для исключения структурных изменений.
Инфантильное глотание ( Реверсивный тип глотания )
Инфантильное глотание характеризуется прокладыванием языка между деснами (зубами) при осуществлении глотательных движений. Данный тип физиологичен для младенцев, но является аномальным для детей старше 3 лет. Сохранение младенческого паттерна глотания во взрослом возрасте приводит к формированию дефектного прикуса, фонетических нарушений речи. Диагностируется при проведении проб, иногда требуется инструментальная визуализация (ТРГ, рентген глотки, пищевода, электромиография). Лечение включает логопедическую помощь (миогимнастика, массаж, кинезиотейпирование) и ортодонтическое лечение (трейнеры, аппараты).
МКБ-10
Общие сведения
Инфантильный, или реверсивный, тип глотания (ИТГ) физиологичен для детей от рождения до 2,5-3 лет. Благодаря его механизмам в младенческом возрасте обеспечивается акт сосания молока и другой жидкой пищи. После прорезывания молочных зубов и перехода к жеванию происходит смена реверсивного типа глотания на соматический. Сохранение инфантильного глотания в более старшем возрасте связано с неблагоприятными ортодонтическими последствиями и речевыми нарушениями. Обследование детей со сменным прикусом выявляет наличие ИТГ у 26-30% из них, у 90% ‒ в сочетании с зубочелюстными аномалиями.

Причины
Сохранению инфантильного глотания у старших детей и даже взрослых способствует целый ряд патологических факторов: от неправильного рациона и вредных привычек до сопутствующих заболеваний. У большинства детей (около 80%) в анамнезе отмечается искусственное или смешанное вскармливание. Наиболее частые причины ИТГ следующие:
- патологические оральные привычки: продолжительное сосание соски-пустышки, сосание пальца;
- неправильное кормление детей: отсутствие в рационе (или позднее введение) твердой пищи, употребление после прорезывания зубов пищи жидкой и пюреобразной консистенции, не требующей жевания;
- болезни зубов и полости рта: позднее прорезывание временных зубов (запаздывание на 3 и более месяцев), раннее удаление центральных молочных резцов (травматическое или хирургическое), анкилоглоссия;
- заболевания ЛОР-органов: аденоиды, гипертрофия небных миндалин, хронические риниты, искривление носовой перегородки, заставляющие дышать ртом.
Патогенез
Глотание является одной из витальных физиологических функций организма. Оно обеспечивается скоординированными действиями мускулатуры полости рта, глотки, гортани, пищевода под контролем нервной системы. Все дети рождаются с хорошо развитыми сосательным и глотательным рефлексами. Во время сосания происходит сокращение мышц губ, языка, щек, благодаря чему в ротовой полости создается отрицательное давление, и туда поступает жидкая пища. Язык младенца, совершая реверсивные движения (вперед-назад), направляет молоко в глотку.
При инфантильном типе губы приоткрыты, зубные ряды разомкнуты, а язык проложен между ними. Во время глотательных движений язык отталкивается от губ (позднее – от язычной поверхности нижних резцов, боковых зубов). Инфантильное (младенческое) глотание расценивается как физиологическая норма примерно до 2-3 лет.
По мере появления временных зубов и введения в рацион ребенка твердой пищи происходит переход от сосания к жеванию, глотание перестраивается с инфантильного на соматический (взрослый). Происходит изменение положения языка ‒ он поднимается и прижимается к небному своду, благодаря глотательно-перистальтическим движениям перемещает пищевой комок по полости рта, продвигает его в глотку и пищевод. При наличии патологических предпосылок смены типа глотания не происходит, у ребенка закрепляется неправильный паттерн, который становится причиной аномального прикуса и речевых расстройств.
Симптомы инфантильного глотания
Реверсивное глотание можно определить по ряду характерных признаков:
- Губы разомкнуты или сомкнуты, но при проглатывании пищи еще плотнее сжимаются, т. к. возникает сокращение мышц рта.
- Язык находится в межзубном положении или упирается в нижние резцы.
- В реализации глотательного акта также принимают участие подбородочная мышца и мышцы шеи.
Вся нижняя часть лица ребенка находится в высоком тонусе, напряжена, что проявляется точечными ямками на коже подбородка и в уголках рта («симптом наперстка»). Нередко происходит втяжение щек, отмечается выбухание губ в момент упора в них кончика языка. Включение в глотание шейных мышц сопровождается вытягиванием шеи и наклоном головы. Иногда возникает дрожание век.
Осложнения
Постоянное давление языка на щеки и губы при инфантильном глотании приводит к деформации зубных рядов (чаще сужению зубоальвеолярных дуг), наклону резцов вперед, образованию диастемы. У детей и взрослых формируется неправильный прикус (открытый передний или боковой, мезиальный), готическое небо. Нарушается развитие костей лицевого скелета и эстетика лица. У взрослых может возникнуть дисфункция ВНЧС, боли в ШОП и различных отделах головы. Дизартикуляция языка вызывает фонетические дефекты речи, в большинстве случаев ‒ межзубный сигматизм.
Диагностика
Как правило, родители ребенка обращаются к врачу-ортодонту с запросом на исправление прикуса. Инфантильное глотание выявляется уже в ходе дополнительного обследования:
- Стоматологический осмотр. Обнаруживает ротовое дыхание, разобщение прикуса, дефекты зубных рядов. Самой элементарной функциональной пробой, позволяющей подтвердить механизм ИТГ, является проба с глотанием воды маленькими порциями.
- Телерентгенография. Боковая ТРГ головы позволяет обнаружить морфологические изменения лицевого скелета, провести анализ для выработки плана лечения. После курса лечения выполняется повторное сравнительное рентгеновское и цефалометрическое исследование.
- Рентгеноконтрастное исследование.Рентгеноскопия глотки и пищевода является функциональным методом диагностики. Помогает проследить движения языка, провести оценку времени глотания.
- Электромиография. Необходима для исследования степени активности мимических и жевательных мышц в процессе глотательных движений. При соматическом глотании биопотенциалы жевательных мышц существенно выражены, а круговой мышцы рта незначительны, при инфантильном – наоборот.
- Логопедическая диагностика.Консультация логопеда-дефектолога показана для выявления дефектов звукопроизношения и их связи с инфантильным глотанием. Как правило, при обследовании устной речи обнаруживаются искажения звуков (межзубное, боковое произношение).
- Осмотр носоглотки. Пациентам с хронической ЛОР-патологией требуется осмотр оториноларинголога с проведением эндоскопии носа и фарингоскопии.
Лечение инфантильного глотания
Без устранения ИТГ невозможно полностью избавиться от стоматологических и речевых проблем, они неизбежно будут возвращаться вновь и вновь. Для выработки нового глотательного стереотипа необходимо избавиться от вредных привычек, как можно больше жевать твердую пищу – яблоки, орехи, мясо; грызть морковь, сушки. Также требуется пройти курс логопедической коррекции и ортодонтического лечения.
Логопедическая коррекция
Занятия с логопедом призваны закрепить новый характер глотания взрослого типа. Они начинаются еще до ортодонтического этапа, продолжаются во время и после его окончания. Для ухода от инфантильного глотания назначается:
- Артикуляционная гимнастика. Основная задача – выработать привычное верхнее положение языка, нормализовать дыхание через нос. В комплекс включаются упражнения на подъем языка («Качели», «Вкусное варенье», «Маляр»), упражнения для губ и челюстей, дыхательная гимнастика. Полезно имитировать жевание, зевание, глотание, контролируя нахождение языка за верхними зубами.
- Логопедический массаж. Активное механическое воздействие необходимо с целью расслабления круговой мышцы губ и активизации жевательной мускулатуры. В процессе массирования применяются ручные приемы, массаж зондами, вибромассажерами. После массажа рекомендуется наложение тейпов на мышцы, участвующие в акте глотания.
Стоматологическая помощь
На начальном этапе используются вестибулярные пластинки и трейнеры, ношение которых может быть рекомендовано детям с 3-х лет. Начиная со старшего дошкольного возраста, для коррекции нарушений окклюзии применяются ортодонтические аппараты (Брюкля, Френкеля).
При наличии короткой подъязычной уздечки, которая является причиной инфантильного глотания, но не может быть растянута консервативно, проводится френулопластика. Радикальное лечение гипертрофированных миндалин требует выполнения аденотомии, тонзиллэктомии.
Прогноз и профилактика
Комплексная коррекция инфантильного глотания и его последствий позволяет выработать правильный физиологический стереотип и нормализовать нарушенные функции. Совместная работа логопеда и стоматолога способствует восстановлению окклюзии, улучшению эстетики профиля лица, устранению речевых дефектов. Без ликвидации ИТГ зубочелюстная патология будет прогрессировать и рецидивировать, неблагоприятно сказываясь на качестве жизни.
Профилактика инфантильного способа глотания заключается в приоритете грудного вскармливания, своевременном отучении ребенка от пустышки и вредных ротовых привычек, лечении заболеваний носоглотки. С момента прорезывания зубов необходимы регулярные стоматологические осмотры.
1. Распространенность инфантильного типа глотания у детей 8-11 лет/ Бахметьева А.В.// Бюллетень медицинских интернет-конференций. ‒ 2017.
2. Дисфункция языка — основной этиопатогенетический момент в коррекции class III окклюзии (клинический случай)/ Гатальский В.В.// Вестник Витебского государственного медицинского университета. – 2015.
4. Влияние факторов риска на развитие зубочелюстных аномалий у детей/ Чуйкин С.В., Аверьянов С.В.// Проблемы стоматологии. – 2008.
Нарушение глотания причины, способы диагностики и лечения
Нарушение глотания или дисфагия — затруднение или полная невозможность прохождения пищи по пищеводу, которая сопровождается дискомфортом и болезненными ощущениями в горле. Это нарушение рефлекса глотания, при котором прерывается координация мышц пищевода, в результате чего пищевой комок не может пройти через пищевод в желудок.
Проблема может быть вызвана попыткой проглотить слишком большой кусок пищи или нарушениями перистальтики пищевода. Нарушение перистальтики грозит осложнениями со стороны дыхательной системы, снижением веса и истощением организма, и требует безотлагательного обращения к врачу.

Причины нарушения глотания
Если проблема с проглатыванием пищи возникла разово, скорее всего, это механическое ограничение, обусловленное тем, что кусок пищи слишком большой и не соответствует размеру просвета пищевода.
При регулярном повторении нарушения глотания стоит предположить наличие функциональных дефектов перистальтики, которые возникают при:
- повреждении языко-глоточного нерва;
- параличе языка;
- поражении мышц пищевода и глотки после перенесённого инсульта;
- повреждении гладкой мускулатуры пищевода на фоне миопатии, нейропатии, алкоголизма и других болезней и патологий.
Реже к проблемам с глотанием приводит сужение и повреждение пищевода вследствие:
- отёка на фоне стоматита или ангины;
- глоточного или пищевого стеноза;
- рубцевания после сильных термических и химических ожогов, перенесённых операций и травм пищевода;
- разрастания опухолей при раке пищевода;
- развития на стенках пищевода доброкачественных новообразований, например ангиом, полипов.
В единичных случаях нарушение глотания является сопутствующим симптомом болезни Паркинсона, церебрального паралича, системной склеродермии, хронического воспаления лёгких и других заболеваний.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы нарушения глотания
Типы дисфагии выделяют в зависимости от того, дисфункция какой части пищевода послужила причиной патологии и насколько она выражена.
По локализации патологии>
- Ротоглоточная или орофарингеальная дисфагия – возникает препятствие прохождению пищевого комка из глотки в пищевод.
- Эзофагеальная или пищеводная дисфагия – перекрыт просвет пищевода или нарушена работа его мышц.
- Сбой в своевременном расслаблении перстевидно-глоточной мышцы, что приводит к развитию дивертикул пищевода и хронической патологии лёгких.
По степени выраженности>
По тяжести проявлений выделяют 4 типа нарушений глотания:
- пациент испытывает сложности или вообще не может проглатывать только некоторые виды твёрдой пищи;
- не получается проглотить любую твёрдую пищу, при этом полужидкие и мягкие продукты проходят без труда;
- человек может питаться исключительно жидкой пищей;
- глотание невозможно полностью, по глотке не проходит любая пища, даже жидкая.
Что происходит при нарушении глотания
- Пациент теряет возможность глотать только твердую пищу, в более тяжёлых случаях — жидкость, слюну.
- Содержимое желудка попадает обратно в пищевод и горло. Появляется ощущение кома в горле из-за того, что кислая среда желудка попадает в глотку и обжигает слизистую.
- В процессе глотания появляется чувство нехватки воздуха.
- После приёма пищи на некоторое время остается чувство, будто она застряла в горле.
- Появляется боль в горле, одышка.
Методы диагностики
Чтобы поставить диагноз и выявить причины нарушения глотания, врач клиники ЦМРТ записывает жалобы пациента и проводит специальные пробы с глотанием твёрдой пищи и воды. Для всесторонней оценки состояния пациенту назначают дополнительные аппаратные обследования, например, рентген пищевода с контрастом, ультразвуковое исследование щитовидной железы, магнитно-резонансную томографию. В некоторых случаях, например, при подозрении на онкологическое новообразование, проводят анализы крови на онкомаркеры, а также другие лабораторные анализы.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Если вам стало трудно глотать, появилось ощущение кома в горле и боль, запишитесь на приём к терапевту или гастроэнтерологу. Врач проведёт первичный осмотр и назначит лечение. При необходимости, к лечению будут привлечены другие врачи: ЛОР, хирург, невролог или онколог.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение нарушения глотания
В клинике ЦМРТ подходят к лечению дисфагии комплексно и назначают терапию для облегчения местных симптомов и устранения основного заболевания.
Чтобы облегчить состояние пациента при воспалении пищевода, ему назначают курс лечения антацидными препаратами. При забросе частичек пищи в носоглотку врач оказывает незамедлительную помощь и прочищает дыхательные пути.
Дальнейшая терапия зависит от основного заболевания, которое спровоцировало дисфагию. Например, при ангине больному назначают препараты-антибиотики, при поражении стенок пищевода доброкачественными и злокачественными новообразованиями рассматривают возможность их хирургического удаления и целесообразность химиотерапии.
Также врач корректирует пищевое поведение пациента, рекомендует ему есть часто и маленькими порциями. Из меню больного исключают жесткую и сухую пищу, любые продукты, которые могут дополнительно повреждать пищевод.
Нарушение глотания
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение глотания – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
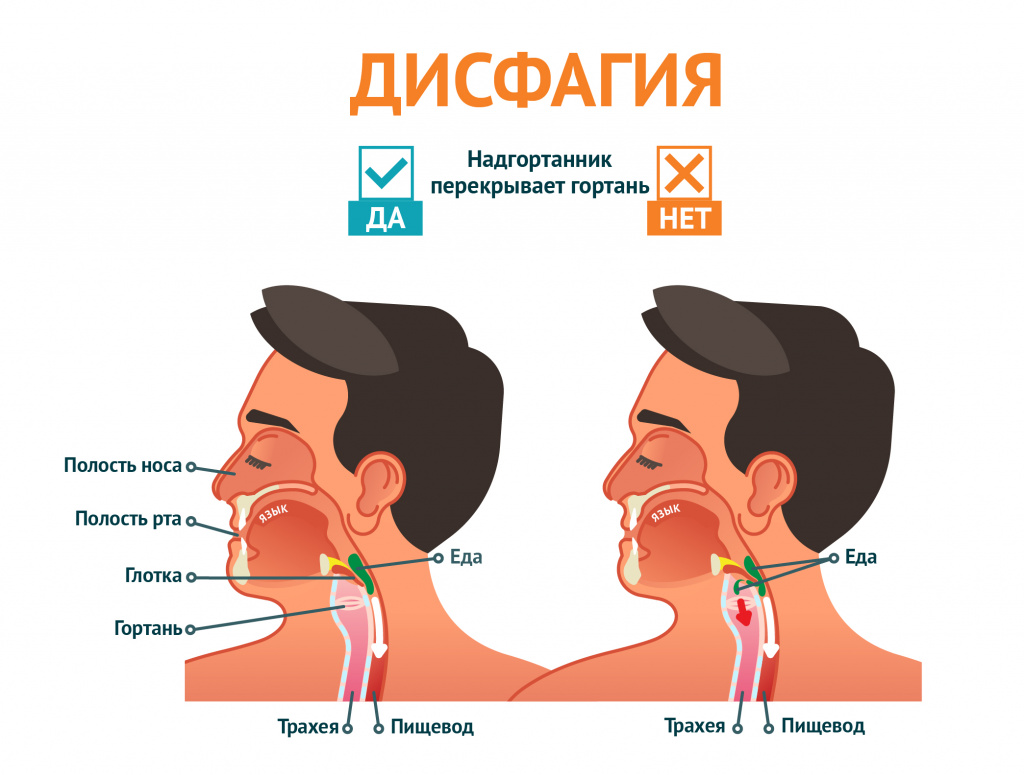
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно). В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает. При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также органическая причина расстройства акта глотания из-за механического препятствия или сужения в области ротоглотки или пищевода.
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др.).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при миастении (мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
К числу довольно редких причин нарушения глотания относится ахалазия кардии. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии (наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода – мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке (например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
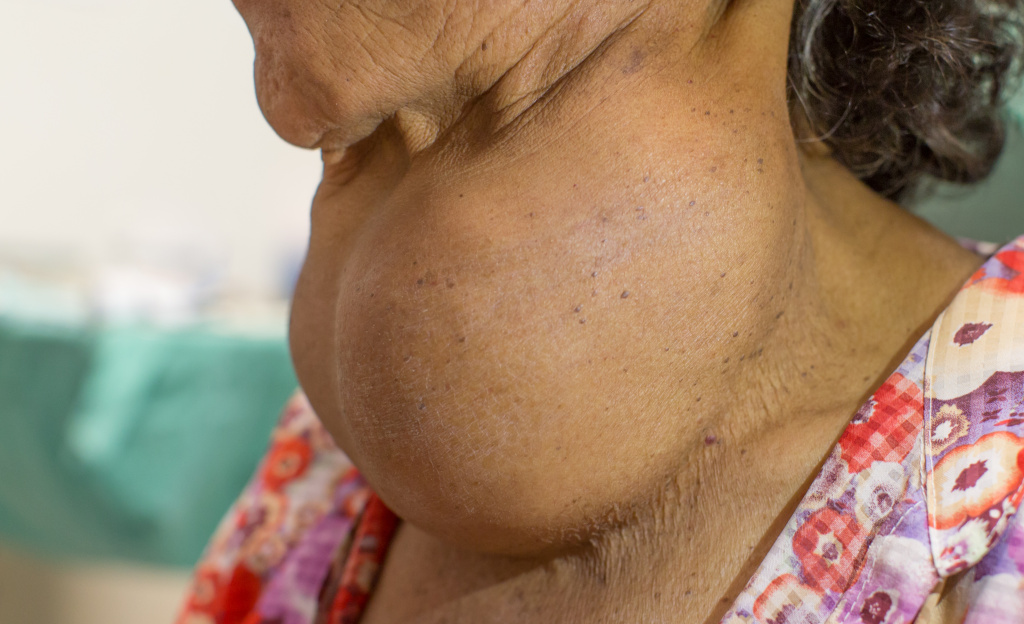
Тиреомегалия (увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
На фоне психосоматических нарушений, истерий возможно возникновение психогенной дисфагии, которую сопровождают другие неврологические симптомы (псевдозаикание, «ком в горле» и др.).
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к педиатру .
Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить терапевта . По результатам осмотра терапевт может дать направление к гастроэнтерологу или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к неврологу или психотерапевту.
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию; компьютерную томографию гортани.
Безопасное и безболезненное исследование для определения патологии гортани.
Дисфагия у детей: причины, симптомы, диагностика, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дисфагия (нарушение глотания) – описывают как ощущение затруднения при проглатывании жидкой или густой пищи, невзирая на истинные причины и локализацию дефекта. В основе этого феномена лежат заболевания перстнеглоточной мышцы и проксимальных отделов пищевода, обусловленные патология скелетной мускулатуры. Среди нарушения, приводящих к дисфагии можно выделить:
- нарушение глотательного рефлекса;
- механическая обструкция;
- нарушение моторной деятельности;
- гастроэзофагальный рефлюкс.
Среди причин нарушения процесса глотания можно выделить следующие:
- нервно-мышечные заболевания, которые включают врожденные и приобретенные заболевания центральной и периферической нервной систем (сосудистые нарушения, рассеянный склероз, болезнь Паркинсона, опухоли ствола мозга, псевдобульбарный паралич, периферические нейромиопатии: миастению, полиомиелит, дерматомиозит);
- механическая обструкция, обусловленная увеличением щитовидной железы, лимфаденопатией, ротоглоточной карциномой, врожденными дефектами, воспалительными заболеваниями, гиперостозом позвонков шейного отдела позвоночника;
- ятрогенные дефекты, связанные с хирургическими манипуляциями в ротоглотке, радиотерапией, повреждением черепно-мозговых нервов иннервирующих ротоглотку.
Среди основных клинических симптомов нарушения процесса глотания следует отметить следующие:
- ротоглоточная дисфагия жидкой и твердой пищи;
- ротоглоточная дисфагия с первичным нарушением рефлекторных механизмов акта глотания (часто сочетается с нарушением речи, парезом языка и легочной аспирацией);
- носоглоточная регургитация.
Дифференциальный диагноз необходимо проводить с ахалазией перстнеглоточной мышцы, гастроэзофагальным рефлюксом и дивертикулом Зенкера. Диагностика основывается на данных рентгеноскопии с барием, видеорадиографии, эндоскопии и видеоэндоскопического анализа, манометрии.
Дивертикул Зенкера представляет собой грыжу слизистой оболочки глотки на границе глотки и пищевода. Дивертикул пенетрирует дорзально между циркулярной и косой частью перстнеглогочной мышцы. Во время акта глотания пища может попадать в грыжевой мешок, перед тем как попадет в пищевод. Это обуславливает симптомы дисфагии и регургитации непереваренной пищи из дивертикула зенкера.
Причина развития дивертикула Зенкера неясна. Скорее всего, важную роль играют особенности анатомического строения. Кроме того, дисфункция верхнего пищеводного сфинктера, верхней части пищевода, возможно, также играют роль в возникновении дивертикула зенкера. В настоящее время существует две гипотезы, объясняющие возникновение дивертикула зенкера: нарушение четкой координации между моментом расслабления верхнего пищеводного сфинктера и сокращениями глотни; нарушение открытия верхнего пищеводного сфинктера, связанного с фиброзными или дегенеративными изменениями мышечных волокон.
Клиническая картина характеризуется регургитацией непереваренной пищей, дисфагией, чувством распирания а области шеи, особенно после приема пищи, отсутствием аппетита, кашлем, приступами удушья, слюнотечением. Отмечается затруднение пассажа пищи в крикофарингеальной области. Нарушения отмечаются непосредственно после рождения, в течение первого месяца жизни и в основном представлены неэффективным рефлекторным расслаблением и патологически высоким давлением покоя верхнего пищеводного сфинктера. Низкое давление покоя верхнего пищеводного сфинктера характерно для группы нервно-мышечных заболеваний – миастении gravis, полиомиелита, мышечной дистрофии, сопровождающихся повышенным риском аспирации содержимого пищевода. Нарушение процесса расслабления верхнего пищеводного сфинктера включает увеличение времени его расслабления, неэффективность, а также преждевременное закрытие. Для крикофарингеальной ахалазии характерна неполная его релаксация. В патогенезе дивертикула Zenker существенную роль играет преждевременное закрытие верхнего пищеводного сфинктера.
Дифференциальный диагноз проводится с заболеваниями, приводящими к нарушению процесса глотания, стриктурой пищевода и опухолями.
Функциональные заболевания пищевода
Значение функциональных нарушений пищевода в гастроэнтерологии детского возраста определяется их частотой и распространенностью. Они формируются в периоды наиболее интенсивного роста и функционального органного созревания, когда еще неустойчивы и легко подвержены расстройствам физиологические процессы, в связи с чем функциональные нарушения пищевода чаще наблюдаются в детском и подростковом возрасте. Длительно существующие функциональные расстройства моторкой деятельности пищевода нередко приводят к морфологическим изменениям.
Нарушения моторной деятельности пищевода подразделяют на первичные, вторичные и неспецифические.
Ахалазия перстнеглоточной мышцы. Ахалазия является достаточно частым нарушением деятельности верхнего пищеводного сфинктера, составным компонентом которого является перстне глоточная мышца. Данное состояние заключается в недостаточно быстром расслаблении перстнеглоточной мышцы в ответ на поступление пищи в зону верхнего пищеводного сфинктера и затруднении вследствие этого перехода пищи из глотки в пищевод («пища застревает в глотке»). Затруднено прохождение как жидкой, так и твердой пищи. Нередко затруднения при прохождении пищи приводят к поперхиванию, аспирации в дыхательные пути, больные начинают бояться есть и быстро худеют. Заболеванию часто сопутствует образование фарингоэзофагальных дивертикулов, которые проявляются громким урчанием в области шеи при глотании, регургитацией.
Дискинеэия пищевода гипертоническая (эзофагоспазм, диффузный спазм пищевода, ахалазия, кардиоспазм, хиатоспазм). Множественность названий свидетельствует об отсутствии единого мнения о локализации и сущности этой формы дискинезии пищевода. В основе диффузного спазма пищевода (ДСП) лежит первичное нарушение моторной функции нижних 2/3 пищевода при нормальном функционировании проксимального отдела, вследствие чего расслабление кардии запаздывает после акта глотания. Несмотря на достаточную изученность данного вопроса и даже создание биологической модели, до настоящего времени некоторые клиницисты отождествляют понятия эзофагоспаэма и ахалазии, другие наоборот, дробят на такие нозологические формы, как мегаэзофагус, местный спазм, диффузный спазм.
Диффузный спазм пищевода – полиэтиологическое нарушение его функции. Большинство исследователей считают, что причиной спазма пищевода является нарушение нервно-вегетативной иннервации органа вследствие функциональных расстройств нервной системы (невроза), психических травм и др. Определенную роль играет наследственность, общая гиподинамия, характер питания, акселерация, а также воспалительные поражения слизистой оболочки пищевода. При исследования ультра структуры нервных волокон при диффузном спазме пищевода было показано наличие в них дегенеративных процессов, без поражения нервных вегетативных ганглиев. Основным звеном патогенеза диффузного спазма пищевода является нарушение, или выключение последовательного чередования послеглотательных перистальтических сокращений пищевода. Они замещаются сильными разноамплитудными спастическими сокращениями, которые охватывают иногда значительные по протяженности участки пищевода и постепенно приводят к гипертрофии мышц. Эти неперестальтические сокращения различны по силе и продолжительности. Вместо расслабления при прохождении пищи возникают мышечные сокращения: они появляются вне акта глотания и исчезают при очередной перистальтической волне. При диффузном эзофагоспазме развивается гиперплазия эпителия, паракератоз, интерстициальный отек и слерозирование кардии.
Несмотря на название этого функционального расстройства – “диффузный спазм пищевода”, по протяженности спазмированного участка выделяют распространенную и локализованную его формы. Локализованная форма, как правило, возникаете средней или нижней части пищевода. Наибольшее клиническое значение имеет спазм нижней трети пищевода, который может длиться от нескольких минут до нескольких часов. Клиническая картина характеризуется:
- болью в области пищевода с иррадиацией в шею, руки, нижнюю челюсть;
- дисфагией;
- одинофагией (болезненным глотанием).
Дети обычно жалуются на боли за грудиной или эпигастрии, чувство сдавления, которое возникает во время торопливой еды. Болевые ощущения возникают внезапно, иногда в связи с отрицательными эмоциями. Характерным признаком дисфагии при диффузном спазме пищевода является отсутствие предшествующей тошноты: ребенок вдруг становится беспокойным, вскакивает, делает тщетные попытки проглотить застрявший в пищеводе кусок пищи. Могут наблюдаться случаи так называемого парадоксального спазма пищевода. Спазм возникает при проглатывании жидкой пищи и даже жидкостей, в частности холодной воды. Дисфагия может сопровождаться регургитацией. Выраженная и частая регургитация приводит к потере массы тела. Длительно существующий спазм пищевода является причиной расширения участка пищевода выше спазмированного. В таких случаях регургитация становится более редкой, но значительно обильней. Регургитация в ночное время может привести к легочной аспирации. Наблюдаемые у взрослых пациентов такие симптомы, как одышка, сердцебиение, у детей, как правило, отсутствуют.
Дифференциальный диагноз проводится с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), ахалазией, склеродермией, карциномой и ишемической болезнью сердца.
Диагностические процедуры включают эндоскопию, рентгеноскопию, манометрию.
Неспецифические расстройства моторики пищевода. Редкие синдромы. Пищевод “щелкунчика” (син.: симптоматическая эзофагальная перистальтика). Помимо гипертонической формы дискинезии пищевода или идиопатического диффузного эзофагоспазма, который является наиболее нозологически очерченной формой функциональной патологии пищевода, существуют и другие функциональные нарушения деятельности этого органа. Описывают 2 типа подобных нарушений: гипермотильная форма – гипертензивные перистальтические сокращения («пищевод щелкунчика») и неспецифические двигательные расстройства пищевода.
Этиология “пищевода щелкунчика” и неспецифических расстройств моторики (НРМ) пищевдда неизвестна. Ряд авторов считают ее дебютом ахалазии. Доказана связь с гастроэзофагеальным рефлюксом и стрессом.
Симптоматическая эзофагальная перистальтика или «пищевод щелкунчика» является основой клинического синдрома, который является фенокопией стенокардитических болей в сочетании с дисфагией.
Нарушение моторики пищевода характеризуется усиленной перистальтикой (рентгенологическая картина по форме напоминает щипцы для колки орехоа – “Nutcraker”) со значительным повышением силы и длины перистальтической полны. Диагноз базируется на результатах манометрического исследования, при котором давление во время перистальтической волны достигает 200 мм рт. ст. при длительности более 7,5 сек.
Неспецифические двигательные расстройств» пищевода (редкие синдромы)
- Синдром Мершё-Кампа – сегментарные сокращения пищевода, вызывающие дисфаги» и боль за грудиной.
- Синдром Барштоня-Тешвндорфа– множественные сегментарные спазмы пищевода на разных уровнях (пищевод е ацде жемчужного колье), сопровождаемые приступами болезненной дисфагии, регургитацией пищи и загрудинной болью.
- Синдром Коде дисфагия, боль за груди той при глотании и покое, незначительное расширение пищевода и задержка пищи над кардией, вызванные повышением тонуса нижнего пищеводного сфинктера (дисхалазия).
- Старом Терраколла – дисфагия, осиплости голоса, боли в горле и за грудиной при шейном остеохондрозе. Один из вариантов синдрома “шейной мигрени”.
- Синдром Барре-Льеу высокая дисфагия, обусловленная нейроваскулярными нарушениями шейного отдела позвоночника.
- Синдром Берчи-Рошена– дисфагия при травмах шейного отдела позвоночника на уровне С4-Тh1,
- Синдром Гебердена– эагрудинные боли и дисфагия при патологии шейно-грудного отдела позвоночника на уровне С4-Т4.
- Синдром Лармитта-Монье-Винера – спастическая глоточно-пищеводная дисфагия при ваготонии
- Синдром Муджия – спазмы пищевода, вплоть до ге:ании, при нарушении кальциевого обмена (гипокальциевая дисфагая).
- Синдром Костшмя– высокая дисфагия, боли в горле, языке, вызванные неправильным прикусом.
- Синдром Хильджеря – нейровегетативные расстройства глотания и боль в затылке при нарушениях гемодинамики в бассейне сонной артерии.
- Синдром Фурию– сильная боль за грудиной, вызванная спазмом и стенозом кардиапьного отдела пищевода (кардия-кардиальный синдром).
- Синдром Типре-Ришзерта– ахалазия кардии у грудных детей, проявляющаяся дисфагией и срыгиваниями (извращенный синдром Нейгауза-Веренберга).
Провести четкое разделение между неспецифическими и первичными расстройствами моторики пищевода (ахалазия, диффузный спазм пищевода и пищевод “щелкунчика”) часто просто невозможно. Многие пациенты с НРМ с дисфагией и загрудинными болями демонстрируют различные варианты сокращений пищевода, которые не укладываются в критерии первичных нарушений моторики пищевода. Они трактуются как НРМ. В таблице представлена попытка представить НРМ в виде синдромов.
В отличие от группы вторичных нарушений моторной функции пищевода лечение вышеперечисленных заболеваний малоэффективно. Большинство клиницистов предлагают в качестве начальной терапии использовать нитраты, блокаторы кальциевых каналов, гидралазин, а также антихолинергические препараты в связи с их релаксирующим воздействием на гладкую мускулатуру, Возможно применение психотропных препаратов для купирования стрессовых ситуаций, усугубляющих и поддерживающих нарушения моторики. Однако единой фармакологической тактики ведения этих пациентов на сегодняшний день не разработано. При безуспешности медикаментозного лечения применяются бужирование и пневматическая дилатация, а в качестве крайнего варианта – ээофагомиотомия.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Причины, частота, диагностика и лечение нарушения глотания у детей
Нормальный транспорт пищевого комка через глотательный канал зависит от размеров комка, диаметра канала, перистальтического сокращения и состояния глотательного центра, который обеспечивает нормальное расслабление верхнего и нижнего сфинктеров пищевода во время глотания и угнетение стойких сокращений в теле пищевода.
Дисфагия — затруднение или дискомфорт при глотании у ребенка
При поражении пищевода одним из частых симптомов является дисфагия — затруднение или дискомфорт при глотании. Она воспринимается как ощущение «застревания» при прохождении пищи через полость рта, глотку или пищевод. Дисфагия, вызванная слишком большим размером пищевого комка или сужением просвета глотательного канала, называется механической, а дисфагия, обусловленная некоординированными или слабыми перистальтическими сокращениями или угнетением глотательного центра, — двигательной.
Механическая дисфагия у ребенка, детей
Механическая дисфагия может быть вызвана изменением просвета канала (внутренним сужением или наружным сдавлением). У взрослого человека пищевод может растягиваться более чем до 4 см в диаметре благодаря эластичности его стенки. В тех случаях, когда пищевод не в состоянии растянуться до диаметра просвета более 2,5 см, может развиться дисфагия, а когда пищевод не может растянуться до просвета свыше 1,3 см, дисфагия будет обязательно.
Двигательная дисфагия у ребенка, детей
Двигательная дисфагия может возникнуть вследствие затруднений при инициировании глотания или нарушения перистальтики и угнетения центра глотания, обусловленных заболеваниями гладких или скелетных мышц пищевода. Наиболее важными причинами двигательной дисфагии являются диффузный спазм пищевода и связанные с ним нарушения двигательной функции, паралич глотки, ахалазия, связанная с неосуществлением глотательной функции перстневидно-глоточной мышцей и склеродермией пищевода.
Крайней степенью выраженности дисфагии является боль (одинофагия)
Крайней степенью выраженности дисфагии является боль, возникающая при глотании (одинофагия). Часто одинофагия и дисфагия развиваются одновременно. Globus hystericus — это кажущееся ощущение того, что в горле застрял комок. Однако при реальном осуществлении акта глотания не наблюдается никаких затруднений.
Фагофобия — страх глотания у ребенка, детей
Фагофобия — страх глотания, а при заболевании истерией, столбняком, бешенством и параличом глотки может возникнуть обусловленный страхом аспирации отказ от глотания. Некоторые больные могут ощущать прохождение пищи по пищеводу, что не связано с застреванием пищи в пищеводе или с его закупоркой. Для функциональной дисфагии характерным является затруднение при глотании жидкой пищи, воды, тогда как твердая пища проходит свободно.
Диагностика дисфагии, затруднения глотания у ребенка, детей
Наличие длительно существующей изжоги и рефлюкса, предшествующих дисфагии, указывает на пептическую стриктуру. Непродолжительная преходящая дисфагия может быть обусловлена воспалительным процессом. Если у больного наблюдается одинофагия, следует предположить наличие у него кандидозного или герпетического эзофагита.
Затруднения, возникающие при глотании только твердой пищи, указывают на механическую дисфагию, застрявший комок при этом можно протолкнуть через суженный участок пищевода, выпив какую-либо жидкость. При резко выраженном уменьшении просвета глотательного канала дисфагия развивается при употреблении как твердой, так и жидкой пищи. В отличие от этого двигательная дисфагия, обусловленная ахалазией и диффузным спазмом пищевода, вызывается употреблением как твердой, так и жидкой пищи с самого начала заболевания. Регургитация в нос и трахеобронхиальная аспирация при глотании являются признаком паралича мышц глотки или наличия трахеопищеводного свища.
Сочетание симптомов поражения гортани и дисфагии наблюдается также при различных нервно-мышечных нарушениях
Сочетание симптомов поражения гортани и дисфагии наблюдается также при различных нервно-мышечных нарушениях. Икота заставляет предположить поражение дистального отдела пищевода. Боль в области грудной клетки, сочетающаяся с дисфагией, развивается при диффузном спазме пищевода и связанных с ним двигательных нарушениях. Боль в области грудной клетки, сходная с болью, испытываемой при диффузных спазмах пищевода, может возникнуть и при острой афагии, обусловленной слишком большим пищевым комком.


