Диагностика и лечение тромбоза поверхностных (подкожных) вен
Тромбоз поверхностных (подкожных) вен в клинической практике обозначают термином «тромбофлебит». В подавляющем большинстве случаев тромбофлебит яв-ляется осложнением хронических заболеваний вен, про-текающих с варикозной трансформацией подкожных вен (варикотромбофлебит).
Клинические признаки:
• боль по ходу тромбированных вен, ограничиваю-щая движения конечности;
• полоса гиперемии в проекции пораженной вены;
• при пальпации — шнуровидный, плотный, резкоболезненный тяж;
• местное повышение температуры, гиперестезия кожных покровов.
Обследуя больного с подозрением на тромбофлебит, следует обязательно осмотреть обе нижние конечности, так как возможно двустороннее сочетанное поражение как поверхностных, так и глубоких вен. Помимо выявле-ния симптомов тромбофлебита у больных с подозрением на это заболевание, необходимо целенаправленно выяс-нять наличие симптомов, указывающих на ТЭЛА. Ценность физикального исследования для точного установления протяженности тромбоза невелика в связи с тем, что истинная распространенность тромбоза подкож-ных вен часто на 15—20 см превышает клинически опре-деляемые признаки тромбофлебита. У значительной ча-сти пациентов переход тромботического процесса на глу-бокие венозные магистрали протекает бессимптомно. Основным методом диагностики служит компрессион-ное ультразвуковое дуплексное ангиосканирование. В стан-дартный объем ультразвукового ангиосканирования обя-зательно должно входить исследование поверхностных и глубоких вен не только пораженной, но и контралатераль-ной конечности для исключения симультанного тромбо-за, часто протекающего бессимптомно. Глубокие вены обеих нижних конечностей осматривают на всем протя-жении, начиная от дистальных отделов голени до уровня паховой связки, а если не препятствует кишечный газ, то исследуют сосуды илиокавального сегмента.
Показания к госпитализации
— локализация острого тромбофлебита на бедре;
— локализация острого тромбофлебита в верхней тре-ти голени при поражении малой подкожной вены.
Подобных больных следует госпитализировать в отде-ления сосудистой хирургии. Если это невозможно, допу-стима госпитализация в общехирургический стационар.
Лечебная тактика
При тромбозе поверхностных вен на фоне варикоз-ной болезни представляется целесообразной более актив-ная хирургическая тактика.
Консервативное лечение должно включать следующие основные компоненты:
1) активный режим;
2) эластичную компрессию нижних конечностей;
3) местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и⁄или
НПВС).
4) системную фармакотерапию.
При спонтанном тромбозе поверхностных вен ниж-них конечностей целесообразно подкожное введение фондапаринукса натрия или профилактических (или, возможно, промежуточных) 1
доз НМГ по крайней мере в течение 1,5 мес. Новые пероральные антикоагулянты (НОАК) (апиксабан, дабигатрана этексилат, риварокса-бан) для лечения тромбоза подкожных вен использовать не следует в связи с отсутствием на сегодняшний день данных, подтверждающих их эффективность и безопас-ность при данной патологии. В дополнение к антикоагулянтам при выраженном болевом синдроме возможно использование нестероид-ных противовоспалительных средств (НПВС) внутрь в те-чение 7—10 дней. Следует учитывать, что их сочетание с
антикоагулянтами повышает вероятность геморрагических осложнений. К промежуточным можно отнести дозы НМГ, составляющие 50—75% от лечебной.Нецелесообразно использование в комплексном лечении тромбофлебита поверхностных вен антибактериальных препаратов при отсутствии признаков системной воспалительной реакции.
Оперативное лечение:
1. Кроссэктомия (операция Троянова—Тренделенбурга). Высокая (сразу у глубокой магистрали) перевязка боль-шой (или малой) подкожной вены с обязательным лиги-рованием всех приустьевых притоков и иссечением ство-ла подкожной вены в пределах операционной раны. По-казана при распространении тромбофлебита на верхнюю половину бедра либо приустьевые притоки при пораже-нии v. saphena magna и верхней трети голени при пораже-нииv. saphena parva.Операция осуществима у любой кате-гории больных.
2. Тромбэктомия из магистральных глубоких вен. Вы-полняют при распространении тромбоза за пределы сафено-феморального либо сафено-поплитеального со-устья. Выбор доступа и метода тромбэктомии определя-ется уровнем расположения проксимальной части тром-ба. После освобождения соустья выполняют кроссэктомию.
4.Минифлебэктомияв бассейне v. saphena magna и/или v. saphena parva. Предусматривает после выполнения кроссэктомии удаление всех варикозно расширенных (тромбированных и нетромбированных) вен. Может быть выполнена у соматически не отягощенных пациентов в первые 2 нед заболевания. В более поздние сроки плот-ный воспалительный инфильтрат в зоне варикотромбоф-лебита препятствует атравматичному удалению пораженных вен.
5. Пункционная тромбэктомияиз тромбированных уз-лов подкожных вен. Выполняют на фоне выраженного перифлебита. Удаление тромбов из пораженных вен в ус-ловиях адекватной послеоперационной эластичной ком-прессии приводит к быстрому уменьшению болевого син-дрома и явлений асептического воспаления. Оперативное лечение необходимо сочетать с надлежащим использованием антикоагулянтов.
Диагностика и лечение постинъекционного тромбоза подкожных вен верхних конечностей
Клинические проявления аналогичны таковым при тромбозе подкожных вен нижних конечностей:
— боль по ходу тромбированных вен;
— полоса гиперемии в проекции пораженной вены;
— при пальпации — шнуровидный, плотный, резко болезненный тяж;
— местное повышение температуры.
Специальных методов диагностики не требуется.
Лечебная тактика— только консервативное лечение:
— местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и/или НПВС);
— при выраженном болевом синдроме возможно ис-пользование НПВС внутрь в течение 7—10 дней;
— использование антикоагулянтов целесообразно только при прогрессировании тромботического процесса и угрозе распространения его на подключичную вену.
Диагностика ТГВ
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких ве-нах голени. Выделяют окклюзивный инеокклюзивныйтром-боз. Среди неокклюзивных тромбов наибольший практи-ческий интерес представляют флотирующие тромбы, ко-торые могут вызывать ТЭЛА. Степень эмболоопасности венозного тромбоза определяется особенностями клини-ческой ситуации. Решение о степени потенциальной угрозы для жизни больного принимает лечащий врач на основании комплексной оценки соматического статуса пациента, особенностей тромботического процесса и дан-ных ультразвукового ангиосканирования. При этом сле-дует принимать во внимание время возникновения и ло-кализацию тромба, его характер (подвижность в просвете вены), объем подвижной части и диаметр основания. Эм-болоопасные тромбы располагаются в бедренной, под-вздошных и нижней полой венах, длина их подвижной части обычно составляет не менее 7 см. Вместе с тем у больных с низким кардиопульмональным резервом вслед-ствие сопутствующей патологии или предшествующей ТЭЛА реальную угрозу возникновения жизнеопасной эм-болии могут представлять флотирующие тромбы меньших размеров.
Клинические проявлениязависят от локализации тром-боза, распространенности и характера поражения веноз-ного русла, а также длительности заболевания. В начальный период при неокклюзивных формах клиническая симптоматика не выражена либо вообще отсутствует. Иногда первым признаком ТГВ могут быть симптомы ТЭЛА.
Типичный спектр симптоматики включает:
• отек всей конечности либо ее части;
• цианоз кожных покровов и усиление рисунка под-кожных вен;
• распирающую боль в конечности;
• боль по ходу сосудисто-нервного пучка.
Для клинической диагностики может быть использо-ван индекс Wells (табл. 4), отражающий вероятность на-личия у пациента ТГВ нижних конечностей. По сумме на-бранных баллов больных разделяют на группы с низкой, средней и высокой вероятностью наличия венозного тромбоза.
Тромбоз глубоких вен в системе верхней полой вены характеризуется:
• отеком верхней конечности;
• отеком лица, шеи;
• цианозом кожных покровов и усилением рисунка подкожных вен;
• распирающей болью в конечности.
Поскольку клинические данные не позволяют с уверенностью судить о наличии или отсутствии ТГВ, диагно-стический поиск должен включать последующее лабора-торное и нструментальное обследование.
Лабораторная диагностика
Определение уровня D-димера в крови. Повышенный уровень D-димера в крови свидетельствует об активно протекающих процессах тромбообразования, но не по-зволяет судить о локализации тромба. Наибольшую чув-ствительность (более 95%) обеспечивают количественные методы, основанные на иммуноферментном (ELISA) или иммунофлуоресцентном (ELFA) анализе. После развития тромбоза D-димер постепенно снижается и через 1—2 нед может нормализоваться. Наряду с высокой чувствительностью тест имеет низ-кую специфичность. Повышенный уровень D-димера вы-являют при многих состояниях, в том числе при опухолях, воспалении, инфекционном процессе, некрозе, после пе-ренесенных оперативных вмешательств, во время бере-менности, а также у пожилых людей и пациентов, находя-щихся в стационаре. Верхняя граница нормы D-димера, определенного иммуноферментными методами, у лиц моложе 50 лет составляет 500 мкг/л; в более старших воз-растных группах ее рекомендуется рассчитывать по фор-муле: возраст × 10 мкг/л.
В связи с изложенными особенностями предлагается следующий алгоритм использования показателя D-диме-ра для диагностики ТГВ:
— больным без каких-либо клинических признаков, позволяющих предположить наличие ТГВ, проводить определение уровня D-димера с целью скрининга не следует;
— больным с клинической симптоматикой и анамне-зом, не оставляющими сомнений в наличии ТГВ, прово-дить определение уровня D-димера не следует;
— больным с клиническими признаками, позволяю-щими заподозрить ТГВ, при отсутствии возможности вы-полнить в ближайшие часы компрессионное ультразвуко-вое ангиосканирование, следует определить уровень D-димера.
Повышение показателя свидетельствуют о не-обходимости проведения ультразвукового исследования. Если лечебное учреждение не располагает ультразвуковой аппаратурой, пациент должен быть направлен в другую клинику с соответствующими возможностями. В случаях, когда уровень D-димера в крови не повышен, диагноз ТГВ можно отвергнуть с высокой степенью вероятности.
Инструментальная диагностика
Ультразвуковое компрессионное дуплексное ангиоскани-рование— основной метод обследования при подозрении на венозный тромбоз. В обязательный объем исследова-ния входит осмотр подкожных и глубоких вен обеих ниж-них конечностей, так как существует вероятность контра-латерального тромбоза, который часто протекает бессим-птомно. При наличии у пациента симптоматики ТЭЛА и отсутствии ультразвуковых признаков ТГВ магистраль-ных вен конечностей, таза и НПВ следует осмотреть го-надные, печеночные и почечные вены. Активный поиск ТГВ с помощью ультразвукового ан-гиосканирования представляется целесообразным в пред-операционном периоде у пациентов высокого риска ВТЭО, а также у онкологических больных. У этих же боль-ных целесообразно провести ультразвуковое ангиоскани-рование со скрининговой целью после операции. При распространении тромбоза на илиокавальный сегмент в случае невозможности определения его прок-симальной границы и характера по данным ультразвуко-вого дуплексного ангиосканирования показано выпол-нение рентгеноконтрастной ретроградной илиокавогра-фии илиспиральной компьютерной томографии(КТ). Во время ангиографии возможен ряд лечебных манипуля-ций: имплантация кава-фильтра, катетерная тромбэктомия и др
Как понять, есть ли у вас тромб: симптомы тромбоза, которые должен знать каждый
Рассказываем, по каким признакам можно заподозрить образование сгустка крови в сосудах. И если вы думаете, что у вас может быть тромб, следует немедленно обратиться к врачу. Специалист сможет изучить ваши симптомы и историю болезни и порекомендует, какие шаги следует предпринять.

Фото: Getty Images
Тромб — это сгусток крови, которая превратилась из жидкого в гелеобразное или полутвердое состояние. Свертывание крови — это необходимый процесс, способный предотвратить потерю слишком большого количества крови в случае, когда вы ранены или порезались. Когда внутри одной из ваших вен образуется сгусток, он не всегда растворяется сам по себе. Это может быть очень опасной для жизни ситуацией.
Неподвижный сгусток крови, как правило, не причинит вам вреда, но есть вероятность, что он сдвинется с места и станет опасным. Если тромб отрывается и попадает по венам к сердцу и легким, он может застрять и оказывать препятствие кровотоку. Такое состояние требует неотложной медицинской помощи.
Типы тромбов
Кровеносная система состоит из сосудов, называемых венами и артериями, по которым кровь транспортируется по всему телу. Сгустки крови могут образовываться в венах или артериях. Артериальный тромб вызывает симптомы немедленно и требует неотложной помощи. Симптомы артериального сгустка включают сильную боль, паралич частей тела или и то, и другое. Он может привести к сердечному приступу или инсульту. Сгусток крови, образующийся в вене, может со временем накапливаться медленнее, но он все равно может быть опасным для жизни. Самый серьезный тип венозного сгустка — тромбоз глубоких вен.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) – это состояние, когда сгусток образуется в одной из основных вен глубоко внутри вашего тела. Чаще всего он происходит на одной из нижних конечностей, но он также может возникнуть в руках, тазу, легких или даже мозге. Без консультации с врачом невозможно подтвердить его наличие.
Но если вам известны наиболее распространенные симптомы и факторы риска, вы сможете понять, когда следует обратиться к специалисту.
Возможен сгусток крови без явных симптомов. Когда симптомы действительно появляются, некоторые из них совпадают с симптомами других заболеваний.
Ниже мы привели первые признаки и симптомы тромба в ноге или руке, сердце, брюшной полости, головном мозге и легких.
Сгусток крови в ноге или руке
Чаще всего тромб образуется в голени. Сгусток крови в ноге или руке может иметь различные симптомы, в том числе:
- припухлость
- боль
- слабость
- теплое ощущение
- красноватое изменение цвета
Симптомы будут зависеть от размера сгустка. Вот почему может не быть никаких признаков, или у вас может быть только небольшая припухлость икры без сильной боли. Если сгусток большой, вся нога может опухнуть с сильной болью. Сгустки крови на обеих ногах или руках редки. Ваши шансы на образование тромба увеличиваются, если ваши симптомы распространяются только на одну ногу или одну руку.
Сгусток крови в сердце или сердечный приступ
Сгусток крови в сердце вызывает сердечный приступ. Сердце — менее распространенное место для образования тромба, но это все же может произойти. Сгусток крови в сердце может вызвать боль или чувство тяжести в груди. Другие потенциальные симптомы — головокружение и одышка.
Сгусток крови в брюшной полости
Сильная боль в животе и отек могут быть симптомами тромба где-то в брюшной полости. Они также могут быть похожи на симптомы пищевого отравления.
Сгусток крови в головном мозге или инсульт
Сгусток крови в головном мозге также известен как инсульт. Тромб в мозге может вызвать внезапную и сильную головную боль, а также некоторые другие симптомы, включая внезапное затруднение речи или зрения.
Сгусток крови в легких или тромбоэмболия легочной артерии
Состояние, когда тромб попадает в легкие, называется тромбоэмболией легочной артерии (ТЭЛА). Симптомы ТЭЛА могут быть следующими:
- внезапная одышка, не вызванная физическими упражнениями
- грудная боль
- учащенное сердцебиение
- проблемы с дыханием
- кровохарканье
Какие факторы риска?
Определенные факторы риска повышают шансы на образование тромба. Недавнее пребывание в больнице, особенно продолжительное или связанное с серьезной операцией, увеличивает риск тромбообразования.
Общие факторы, которые могут подвергнуть вас умеренному риску образования тромба, включают:
- возраст, особенно если вам больше 65 лет
- длительные поездки, особенно те, в результате которых вам приходилось сидеть более четырех часов за раз,
- постельный режим или длительный сидячий образ жизни
- ожирение
- семейная история тромбов
- курение
- рак
Когда обращаться к врачу?
Диагностировать тромб только по симптомам очень сложно. Почти у 50 процентов людей с ТГВ симптомы отсутствуют. Вот почему лучше позвонить своему врачу, если вы думаете, что у вас тромб. Особенно стоит беспокоиться по поводу симптомов, возникающих из ниоткуда. Немедленно позвоните в скорую, если у вас возникает одна из следующих жалоб:
- внезапная одышка
- давление в груди
- затрудненное дыхание, зрение или речь
Врач сможет определить, есть ли повод для беспокойства, и направит вас на дополнительные обследования, чтобы определить точную причину.
Присоединяйтесь к нам в Viber, Instagram, ВКонтакте или Telegram, чтобы быть в курсе важнейших событий дня или иметь возможность обсудить тему, которая вас взволновала.
Первые признаки тромбов

Образование тромбов – опасное состояние, угрожающее жизни. Сгусток крови, перекрывающий ход кровотока, может привести к смерти, если его оперативно не удалить. Больше всего подвержены тромбозу вены нижних конечностей.
Что такое тромбы и почему они появляются
Где появляются тромбы
Как возникают тромбы
Когда нужно заподозрить тромб
Что такое тромбы и почему они появляются
Тромбы – это сгустки, которые образовываются из соединений клеток крови. Тромбоциты, склеиваясь в цепочки, образуют комки, которые закрепляются на стенках сосудов. В одних ситуациях, тромбы образовываются из-за нарушений системы кроветворения, в других – в результате повреждений внутренней стенки сосуда.
Крупные наросты внутри вены не позволяют кровотоку проходить затрудненный участок. В результате образуется застой в венах, приводящий к варикозному расширению. В случае, когда тромб перекрывает просвет, случается инфаркт – гибель ткани, не получившей с кровотоком кислород.
На образование тромбов влияет несколько факторов из повседневной жизни человека:
Сидящий образ жизни. Отсутствие активной подвижности приводит к застою крови в нижних отделах ног. Поэтому постоянное сидение за компьютером, как и выбор в пользу эскалатора вместо лестницы, дают крови повод застаиваться и формировать сгустки.
Недостаточное потребление жидкости. Качество крови напрямую зависит от того, что человек ест. При недостаточном употреблении жидкости кровь становится густой, а это значит, она не может полноценно выполнять свои функции и дает большую нагрузку на сердце. Жидкую кровь качать по системе легко, а густую гораздо сложнее.
Прием препаратов, влияющих на систему кроветворения. В медицинской практике часто используются средства для лечения тех или иных заболеваний, одним из побочных эффектов которых является сгущение крови. Поэтому такие лекарства должны обязательно приниматься одновременно с антикоагулянтами, препятствующими образованию тромбов.
Защитить себя от закупорки вен тромбами можно, регулярно подвергая тело физической активности, употребляя достаточно жидкости, а также включив в рацион больше растительной пищи, богатой клетчаткой.
Где появляются тромбы
Нельзя сказать, что тромбы образуются преимущественно в венах, минуя артерии. Густые образования могут появляться как в сосудах, так и в других протоках. В артериях тромбы образуются преимущественно из-за нарушений целостности внутренней поверхности кровеносной системы. Венозные тромбы нарастают чаще всего из-за сгущения консистенции биологической жидкости, а сосуды рискуют стать перекрытыми тромбами, когда снижается интенсивность кровотока или увеличивается свертываемость.
Как возникают тромбы
Если тромб образовался на стенке артерии, его появление можно описать следующими этапами:
Какой-то процесс повреждает стенку артерии.
Организм замечает нарушение и начинает строить защиту от потери крови, образовывая большое число особых кровяных телец – тромбоцитов, которые, прикрепляясь к поврежденному месту, образуют некое подобие латки.
При нарушениях свертываемости или изменениях в системе кроветворения образование тромбоцитов не останавливается вовремя и продолжается дольше положенного. Из-за чего на стенке образуется слишком большой нарост. Или тромбоциты, находящиеся в небольшом количестве в крови, проплывая мимо с кровотоком, прилипают к образовавшемуся скоплению.
Причинами, повреждающими стенки сосудов, могу быть:
механическое нарушение структуры вследствие травм;
высокое содержание молекул глюкозы в крови;
дисфункция иммунной системы.
Если факторы, способствующие образованию тромбов, отсутствуют – любая травма или иное повреждение не приведет к крупному скоплению кровяных клеток. Под слоем тромбоцитов стенка артерии затянется и восстановится, а корочка со временем рассосется.
Выделяют несколько стадий формирования тромба:
нарушение структуры внутренней поверхности артерии;
активация факторов свертываемости крови;
налипание тромбоцитов в месте повреждения;
появление веществ, запускающих цепь реакций, образовывающих фибриновые нити, которые способствуют тромбообразованию;
формируется подобие сети из фибриновых нитей, в которую попадают кровеносные тельца, создавая крупный сгусток;
со временем сгусток уплотняется, образуя тромб.
Когда тромб под воздействием каких-либо факторов отрывается, он начинает движение по кровотоку. Как только он попадет в ближайшее узкое место, будет перекрыт кровоток. Если подобная ситуация случается вне медицинского учреждения, спасти человека не удается.
Факторы тромбообразования
Увеличение риска появления тромбов вызывают:
Генетическая наследственность к предрасположенности.
Заболевания, вынуждающие ограничивать физическую активность, например, соблюдение постельного режима.
Высокая степень свертываемость крови.
Аритмия, кардиомиопатия и другие заболевания, нарушающие силу и ритм кровеносных толков по системе.
Высокий индекс массы тела.
Возрастные изменения уровня гормонов как у мужчин, так и у женин.
На некоторые из перечисленных факторов повлиять невозможно, например, на генетическую предрасположенность. Однако можно уберечь себя от серьезных последствий образования тромбом через ведение активного и здорового образа жизни.
Когда нужно заподозрить тромб
Обращение за помощью медиков при первых признаках тромбофлебии может спасти жизнь. Поэтому важно обращать внимание на следующие симптомы:
Временная хромота, не связанная с очевидной травмой, или внезапная трудность переставлять ногу. Как правило, вторая нога, при этом, поддается командам мозга без нарушений.
Появление видимой сосудистой сетки на коже, которая возникла в результате скопления больших объемов крови из-за затрудненного кровотока.
Внезапное затруднение дыхания.
Необъяснимая слабость без физических и умственных нагрузок.
Временная и внезапная спутанность сознания.
Чаще всего такие симптомы дает оторвавшийся тромб небольшого диаметра, который создает временную трудность для кровотока. Под действием давления он разбивается на более мелкие фрагменты, благодаря чему кровоток восстанавливается, и состояние пациента нормализуется.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Мигрирующий тромбофлебит
Мигрирующий тромбофлебит – это воспалительное поражение венозной стенки поверхностного или глубокого русла с рецидивирующим течением. Патология характеризуется появлением одного или нескольких тромботических очагов в виде узелков либо плотных тяжей по ходу вены с признаками воспаления (гиперемией, отечностью, болезненностью), которые исчезают бесследно, мигрируя на другие участки. Поражение вен диагностируют по данным клинического обследования, лабораторных и инструментальных методов (УЗДС, МР- и рентгеноконтрастной флебографии). Лечение предполагает антикоагулянтную терапию, эластическую компрессию, мануальные техники, некоторые аспекты хирургической коррекции.
МКБ-10
Общие сведения
Рецидивирующие тромбофлебиты являются частым спутником онкологических и аутоиммунных патологий. Их выявляют у 42% лиц с панкреатической аденокарциномой, 12% женщин с раком молочной железы. Известно, что наличие злокачественного процесса увеличивает риск развития тромботических состояний в 6,5 раз. Мигрирующий флебит встречается в 38–65,4% случаев облитерирующего тромбангиита, у 24% лиц, страдающих синдромом Бехчета. Патология может регистрироваться в любом возрасте, включая детский. Гендерные особенности определяются первичным процессом: если при системном васкулите или идиопатических тромбофлебитах поражение вен обычно возникает у мужчин, то болезнь Мондора типична для женщин.

Причины
Рецидивирующий тромбофлебит имеет полиэтиологическую природу. Обычно заболевание носит вторичный характер, развиваясь на фоне других патологических состояний, запускающих перманентную гиперкоагуляцию с повреждением эндотелия. В практической флебологии признается роль следующих этиофакторов:
- Злокачественные новообразования. Около половины случаев мигрирующего тромбофлебита связаны с онкологическими процессами и рассматриваются как паранеоплазия (синдром Труссо). Патология часто ассоциируется с аденокарциномой хвоста и тела поджелудочной железы, но также встречается при раке груди, желудка, легких и других органов.
- Системные заболевания. Тромботические нарушения нередко опосредуются аутоиммунной патологией – системными васкулитами (синдромом Бехчета), облитерирующим тромбангиитом (болезнью Бюргера), красной волчанкой. Рецидивирующие флебиты встречаются при воспалительном поражении кишечника (неспецифическом язвенном колите, болезни Крона).
- Травмы и операции. Мигрирующее воспаление торакоэпигастральных вен часто возникает после механических повреждений грудной стенки (включая постоянную травматизацию профессионального характера). Значимыми факторами болезни Мондора становятся хирургические вмешательства на молочной железе – биопсия, резекция, косметическая маммопластика.
- Тромбофилии. Отмечена связь мигрирующего тромбоза с врожденными дефектами коагуляции (дефицитом протеинов C и S, недостаточностью фактора Хагемана). Риск патологии возрастает при наличии антифосфолипидных и антикардиолипиновых антител, что обусловлено усилением прокоагулянтной способности сыворотки.
- Прием медикаментов. Доказана взаимосвязь патологии с химио- и гормонотерапией злокачественных опухолей, приемом антиангиогенных препаратов, ко-тримоксазола. Негативное влияние медикаментов опосредовано сосудистой токсичностью и запуском тромбообразования.
Среди других причин некоторые исследователи отмечают влияние инфекционных заболеваний (сифилиса, туберкулеза), диафрагмальной грыжи. К факторам риска можно отнести длительный постельный режим, курение, наличие глубоких тромбозов в анамнезе. В отдельных случаях установить природу рецидивирующего флебита не удается, что позволяет говорить о самостоятельной нозологической единице (идиопатической форме), возникновение которой связывают с аллергическими реакциями.
Патогенез
Синдром Труссо развивается по механизмам триады Вирхова – с участием гиперкоагуляции, стаза, повреждения эндотелия. Деструктивное влияние на венозную стенку оказывают цитокины (фактор некроза опухолей, интерлейкин-1b), прямая инвазия, цитотоксические средства, радиотерапия. Злокачественные клетки обладают прокоагулянтными свойствами – усиливают выработку тромбогенных веществ (тканевого фактора, цистеиновой протеазы, ингибиторов фибринолиза), угнетают антикоагулянтную способность клеток крови (макрофагов, тромбоцитов, моноцитов) и эндотелиоцитов.
Высокий тромботический потенциал характерен для рака легких, поджелудочной железы, яичников. Злокачественным новообразованиям свойственна постоянная генерация фибрина, который является защитным барьером от иммунных факторов и трофическим материалом, поддерживающим опухолевую прогрессию. Для многих опухолей характерен застой крови, обусловленный внешней компрессией, внедрением в стенку сосуда с ее деформацией, другими факторами (длительной иммобилизацией, сопутствующими заболеваниями).
Патогенез мигрирующего тромбофлебита при болезни Бюргера остается неизвестным. Роль гиперкоагуляции предполагается менее значимой, чем для паранеоплазий. Флебопатология у пациентов с синдромом Бехчета обусловлена иммунопатологическим воспалением с эндотелиальной дисфункцией. Развитие болезни Мондора чаще всего объясняют давлением на поверхностные сосуды с последующим стазом или прямым механическим повреждением. В других случаях речь идет о повторяющихся движениях с сокращением и расслаблением грудных мышц, что ведет к растяжению и дилатации торакальных вен.
Патоморфологические изменения в венозной стенке при рецидивирующем тромбофлебите поверхностного русла характеризуются преимущественно полиморфноядерными воспалительными инфильтратами. К гранулоцитам постепенно добавляются лимфоциты и гистиоциты, иногда обнаруживаются гигантские клетки. Изначально закрывающий просвет сосуда тромб позже подвергается реканализации и фиброзу с сохранением гемодинамики.
Классификация
Отдельной классификации для мигрирующего тромбофлебита не разработано. Поражение венозной сети можно систематизировать с учетом локализации патологического процесса, выделив несколько форм:
- Поверхностная. Является наиболее типичной для мигрирующего флебита. Обычно вовлекаются сосуды нижних конечностей или туловища (торакоабдоминальные, эпигастральные, латеральные грудные).
- Глубокая. Среди глубоких флебитов распространено поражение илеофеморального сегмента. Реже наблюдаются флеботромбозы бедренного участка, голеней.
- Атипичные. Признаки ассоциированного с опухолями тромботического процесса могут обнаруживаться в печеночных, селезеночных, яичниковых венах. К атипичным формам также относят подключичную, яремную, мозговую локализацию.
Венозные изменения могут носить единичный или множественный характер, возникая сразу в нескольких сегментах. Согласно клинической классификации, заболевание проходит острую стадию и принимает хроническое течение с попеременно возникающими фазами рецидивов и ремиссий.
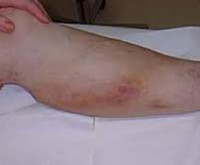
Симптомы мигрирующего тромбофлебита
Начало заболевания внезапное, с появления малоболезненных узлов различного размера, обычно расположенных вдоль поверхностных вен бедра и голени. Одновременно или несколько позже присоединяются воспалительные изменения: кожа над пораженными участками краснеет, отекает, уплотняется, становится чувствительной при пальпации. В острой стадии возникают боли, распространяющиеся на всю конечность и мешающие при ходьбе. Общее самочувствие обычно не нарушено, иногда отмечают стойкую лихорадку. Для множественного процесса характерны повышенная утомляемость и слабость.
Симптомы поверхностного тромбофлебита сохраняются от нескольких дней до 3–4 недель, не сопровождаются нарушением гемодинамики и проходят бесследно. В дальнейшем заболевание принимает рецидивирующий характер: каждый раз тромботический процесс охватывает все новые зоны, мигрируя с одного места на другое. Иногда одномоментно выявляют сразу несколько очагов разной локализации, в том числе на верхних конечностях. Нередко в пределах общей анатомической зоны на одних участках прощупывается лишь уплотненная вена, а на других картина дополняется ярко выраженным воспалением.
Мигрирующий флебит в структуре болезни Бехчета проявляется небольшими красными узелками на медиальной поверхности голени, вдоль большой поверхностной вены. Новые элементы возникают по мере заживления старых, что сопровождается гиперпигментацией. При облитерирующем тромбангиите признаки венозного поражения сочетаются с артериальной ишемией: бледностью, снижением кожной температуры, парестезиями, перемежающейся хромотой. Для одних пациентов характерно развитие безболезненного плотного тяжа, другие обращают внимание на участки отечной мигрирующей эритемы.
Болезнь Мондора дебютирует внезапным появлением мягкого, иногда болезненного подкожного тяжа, идущего от грудной железы в подмышечную зону или по направлению к животу. Кожные покровы над тромбированным сосудом гиперемированы, инфильтрированы, отмечаются локальная боль и жжение. При стихании воспаления, организации и реканализации тромба подкожный тяж становится плотным и волокнистым, хорошо контурирует при поднятии руки с отведением железы. Натяжение кожи сопровождается образованием лучистых морщин, втяжений. Симптомы сохраняются в течение нескольких недель.
Осложнения
Нарушения венозного кровотока при поверхностном мигрирующем тромбофлебите отсутствуют, что связано с обратным развитием и реканализацией стеноза. Но синдром Труссо с поражением глубоких сегментов ассоциирован с высоким риском легочной эмболизации, что характерно для 4–20% пациентов онкологического профиля. Другие осложнения паранеопластического процесса включают хронический ДВС-синдром, неинфекционный тромботический эндокардит (7,7–13% при раке легкого), артериальные тромбозы (2–5% случаев).
Диагностика
Диагностическая программа состоит из двух направлений – выявления самого тромботического процесса и определения его первопричины. Кроме физикального обследования, установить характер поражения венозной системы при рецидивирующих симптомах помогает комплекс лабораторно-визуализационных методов:
- Анализы крови. Из лабораторных исследований необходимы развернутый клинический анализ крови, коагулограмма. При подозрении на глубокие венозные тромбозы исследуют продукты деградации фибрина (D-димер, РФМК). Для выявления тромбофилий определяют отдельные факторы свертывания (протеины C, S, антитромбин III), специфические антитела (антифосфолипидные, антикардиолипиновые, антинуклеарные).
- Ультрасонография вен. По результатам УЗДС тромбированные участки видны как трубчатые резистентные структуры с уплотненной стенкой, анэхогенным или гипоэхогенным содержимым, снижением сигнала потока либо его восстановлением после реканализации стеноза. Методика определяет локализацию сгустков, протяженность поражения, состояние окружающих тканей.
- МР-венография. Сложность ультразвуковой визуализации глубоких участков выше паховой складки или у тучных людей обуславливает диагностическую ценность МР-флебографии. Она способна анализировать низкоскоростные потоки крови без необходимости введения контраста и лучевой нагрузки. Хорошо определяет тазовые вены и коллатерали, помогает оценить эмболоопасность тромбоза.
- Рентгеноконтрастная флебография. Позволяет с высокой точностью оценить проходимость глубокого венозного русла по наличию дефектов заполнения, симптому «ампутации» ветвей. Дает информацию о локализации стеноза, состоянии клапанного аппарата, коллатералей. Но традиционной флебографии присущ ряд недостатков – инвазивность, лучевая нагрузка на пациента, риск катетер-ассоциированного тромбоза.
Дифференцировать патологию приходится с узловатой эритемой, лимфангитом, васкулитом. Также необходимо исключать целлюлит, панникулит. Гистологический анализ биопсийного материала при тромбофлебите показывает окклюзионные тромбы, воспалительный инфильтрат в стенке. Отличить мелкие вены от лимфатических сосудов позволяет иммуногистохимическое окрашивание мембранных белков (CD31, D240).
Во многих случаях рецидивирующий тромбофлебит говорит о бессимптомном течении злокачественного новообразования, что требует от врачей-флебологов постоянной онконастороженности. Наряду с подробным анамнезом и физикальным обследованием, успешно диагностировать первичную опухоль позволяют КТ грудной клетки, живота, таза, эндоскопия желудка, кишечника, маммография.
Лечение мигрирующего тромбофлебита
Консервативная терапия
Лечение флебитов, входящих в структуру паранеопластического синдрома, направлено на снижение риска осложнений, повышение качества жизни пациентов. При венозном поражении рекомендуют обеспечить пораженной конечности покой и возвышенное положение, избегая длительного постельного режима. Значимыми направлениями консервативной коррекции выступают:
- Фармакотерапия. Основой лечения флеботромбозов является патогенетически обоснованная антикоагулянтная терапия. Преимущество отдается низкомолекулярным гепаринам – как на начальном этапе, так и в долгосрочной перспективе. При отсутствии онкологии альтернативой могут выступать варфарин и фондапаринукс, хотя им присуща более низкая эффективность. Для симптоматической коррекции применяют НПВС, полуспиртовые компрессы.
- Компрессионная терапия.Эластическое бинтование и медицинский трикотаж показаны при поражении поверхностных сосудов. Они позволяют ускорить кровоток, препятствуя увеличению размера сгустков. Но для глубоких мигрирующих тромбозов такой способ признан малоэффективным, поскольку не позволяет предотвратить развитие осложнений.
- Мануальная терапия. В качестве безопасной и эффективной коррекции синдрома аксиллярной сети (разновидности болезни Мондора) рекомендуют мануальную терапию, включающую миофасциальный релизинг, мобилизацию мягких тканей, лимфодренажный массаж. Методы физического воздействия дополняются лечебной гимнастикой с упражнениями, направленными на растяжение тканей, улучшение диапазона движений в конечности.
- Противоопухолевое лечение. Важнейшим аспектом лечения синдрома Труссо является специфическая противоопухолевая терапия, которую осуществляют с помощью химиопрепаратов, гормонов, иммунных и таргетных средств. Радиотерапия злокачественных образований – еще один способ устранить причину паранеопластического мигрирующего тромбофлебита.
Хирургическое лечение
В тяжелых случаях рассматривается вопрос о выполнении флебэктомии или тромбэктомии. Но при сохраняющихся факторах риска хирургическая тактика не дает ожидаемого эффекта, поскольку патологический процесс мигрирует, поражая новые сосуды. В случаях рецидивирующего флотирующего тромбоза глубоких вен нижних конечностей для профилактики легочной эмболии может быть рекомендована имплантация кава-фильтра. Диагностированная опухоль, в зависимости от стадии развития, подлежит радикальному удалению или паллиативной коррекции.
Экспериментальное лечение
Перспективным направлением фармакотерапии мигрирующего тромбофлебита паранеопластического генеза, составляющим альтернативу традиционным препаратам, могут выступать новые оральные антикоагулянты: селективные ингибиторы фактора Xa (ривароксабан, апиксабан), прямые ингибиторы тромбина (дабигатран). Согласно клиническим испытаниям, ривароксабан показывает сходную с низкомолекулярными гепаринами эффективность, обеспечивая меньший риск массивного кровотечения, лучшую приверженность к терапии.
Прогноз и профилактика
При адекватной лечебной коррекции рецидивы мигрирующего тромбофлебита успешно купируются, что обеспечивает стойкое клиническое улучшение. Но без ликвидации причинного фактора полностью вылечить патологию не представляется возможным. Особую тревогу внушают злокачественные опухоли, которые при агрессивном течении и метастазировании сопровождаются крайне неблагоприятным прогнозом. Поэтому важное значение приобретает онкологическая настороженность врача и пациента, раннее выявление новообразований и их комплексное лечение. Вторичная профилактика рецидивирующих тромбофлебитов предполагает прием антикоагулянтов.
1. Синдром Труссо. Современный взгляд на проблему/ Воробьев А.В., Макацария А.Д., Чабров А.М., Савченко А.А.// Журнал акушерства и женских болезней. – 2015 – 64(4).
2. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ Богачев В.Ю., Болдин Б.В., Дженина О.В.// Амбулаторная хирургия. – 2016. – N 3-4.
3. Superficial migratory thrombophlebitis: a clinical and histologic review of 8 cases/ Laguna C, Alegre V, Pérez A.// Actas Dermosifiliogr. – 2008 – Jun; 99(5).
4. Thrombophlebitis migrans as a footprint of Buerger’s disease: a prospective-descriptive study in north-east of Iran/ Fazeli B, Modaghegh H, Ravrai H, Kazemzadeh// Clin Rheumatol. – 2008 – Jan; 27(1).
Первые симптомы тромба. Как себя уберечь от тромбообразования. (2020-12-28 11:42:18)
Первые симптомы тромба. Как себя уберечь от тромбообразования.

28.12.2020 58814
Наш организм обеспечивается кислородом и полезными веществами за счет постоянного движения крови. Нарушение проходимости сосудов приводит к тяжелым последствиям. Наиболее часто снижение скорости продвижения крови происходит вследствие образования тромбов, либо закупоркой сосуда прилетевшим тромбом.
Что такое тромбы и почему они образуются?
Тромбы являются результатом образования сгустка крови. Это происходит при повышении свертывающей системы крови и называется гиперкоагуляцией. Также тромбы на стенках сосудов могут возникнуть вследствие нарушения его диаметра. Это происходит при формировании атеросклеротических бляшек и при длительном спазме.
Тромбы образуются на стенках глубоких вен нижних конечностей при варикозном расширении венозных сосудов. Иногда размеры тромбов могут достигать 10-15 см в длину. Наличие таких тромбов опасно отрывом частичек их и развитием тромбоэмболии.
Тромбы образуются на стенках артерий при атеросклеротическом поражении. Они постепенно закрывают сосуд и это приводит к ишемии или кровоизлиянию. Так может развиться инфаркт миокарда или инсульт.
Какие первые симптомы образования тромба?
Если тромбы образуются в венозной системе, то это происходит в сосудах нижних конечностей. Здесь на фоне расширения вен формируются участки с замедлением кровотока, а следовательно возникает возможность формирования сгустков, особенно при повышении вязкости крови и активации факторов свертывающей системы.
Формирование тромбов происходит постепенно.
Вначале человек замечает появление отечности нижних конечностей, выявляются измененные подкожные вены.Потом происходит формирование тромбов в глубоких венах.
Какие при этом возникают симптомы?
Первым проявлением тромбоза является боль в пораженной конечности. Интенсивность боли может быть разной, от умеренной до нестерпимой. Сразу вслед за болевыми ощущениями проявляется отечность голени. Отек быстро нарастает и порой распространяется на бедро и стопу. Нога приобретает бледно-синюшный вид, кожа лоснится.
В некоторых случаях при быстрой реакции микрососудов возможна гиперемия.
Также изменяется температура пораженной конечности. В начале отмечается понижение местной температуры.
Однако при присоединении воспалительных проявлений формируется очаговая гиперемия.
Признаками тромбоза являются боль, отек и изменение температуры.
Если образуются тромбы в сосудах головного мозга, то последствием является инсульт. Клинические проявления которого зависят от локализации и размеров пораженного сосуда. Но чаще всего первым проявлением будет головная боль.
Тромбообразование сосудов сердца вызывает инфаркт миокарда. Здесь также первым симптомом приступа будут болевые ощущения и затем формирование проявлений сердечной недостаточности (одышка, сердцебиение).
Что чувствует человек при тромбоэмболии?
Тромбоэмболия является тяжелым осложнением тромбоза.
Возникает тромбоэмболия вследствие отрыва всего тромба от стенки сосуда ии частички большого тромба.
Такие эмболы попадают в центральный кровоток и могут вызвать блокаду прохождения крови через отделы сердца, тогда возникает остановка сердца.
Если с током крови они попадают в легочную артерию, то формируют либо тромбоэмболию (ТЭЛА) мелких сосудов с развитием инфарктной пневмонии, либо при поражении более крупных сосудов развивается острая дыхательная недостаточность и остановка сердца.
При развитии ТЭЛА возникают боли в грудной клетке, одышка. Это тяжелое осложнение тромбоза, часто заканчивающееся летально.
Тромбы могут проходить малый круг кровообращения и попадать в большой круг кровообращения, где серьезным осложнением является тромбоз мезентериальных сосудов. На фоне закрытия просвета сосуда, обеспечивающего кровоснабжение кишечника происходит ишемия и гангрена участков кишки. Данное состояние требует экстренной хирургической помощи.
Человек в данной ситуации ощущает боли в животе, рефлекторно возможно развитие тошноты и рвоты, жидкого стула.
Как уберечь себя от тромбообразования?
Необходимо использовать продукты и медикаменты, разжижающие кровь.
Среди природных средств необходимо использовать как можно чаще в пищу свёклу и помидоры, лук и чеснок, шпинат и цитрусовые. Это естественные помощники против тромбообразования. Также следует вести активный образ жизни, правильно питаться, не допускать излишнего веса. Женщинам, принимающим гормональные средства, контролировать параметры свёртывающей системы крови.
Из доступных медикаментов можно ежедневно принимать 14 часть таблетки обычного аспирина. Но помните, что выпивать его надо только после того, как поели.

О системе контрольно-налоговых мероприятий, о планомерных риско-ориентированных подходах контроля малого и среднего бизнеса на законодательном уровне, о методологии института досудебного аудита при ликвидации брошенных компаний-должников, об особенностях информационной политики и многим другим вопросам этой актуальной тематики рассказал в своем интервью заместитель руководителя УФНС по Московской области Леонид Загайнов
Подробнее
Медицинский лекторий

Постковидный синдром. Что же делать дальше?

«ДомоденТ» — это многопрофильная клиника, которая оказывает все виды стоматологических и лор-услуг для жителей г. Домодедово и Московской области.

Промышленный холдинг Evers Group Rus – это компания производитель инновационных и традиционных медицинских изделий, входит в число лидеров отечественного рынка фармпредприятий.

Нова Клиник — сеть специализированных центров репродукции и генетики человека в Москве, где проводится полный комплекс диагностических и лечебных мероприятий, направленных на преодоление бесплодия.
Венозный тромбоз: какие могут быть осложнения?
Тромбом называется сгусток крови, который образуется внутри кровеносного сосуда или в полости сердца. Происходит в связи с активацией системы коагуляции (свертываемости) и, чаще всего, по причине травмы сосуда. При гормональных и прочих нарушениях может развиться гиперкоагуляция, когда в организме пациента происходит патологическое образование сгустков.
Тромбоз – это патология, вызванная образованием сгустков внутри просвета вен в различных областях организма. Чаще всего от данного заболевания страдают нижние конечности.
Рассматриваемое заболевание в медицине принято подразделять на патологию глубоких вен (ТГВ) и поверхностных. В 50 случаях из 100тыс жителей планеты тромбоэмболия легочной артерии приводит к летальному исходу.
Патогенез
Само по себе образование тромба не является опасным для жизни. Это естественное явление в организме, когда при механическом повреждении сосуда запускаются механизмы для остановки кровотечения.
Проблема возникает тогда, когда в организме пациента система коагуляции начинает работать чрезмерно, а противосвёртывающая недостаточно активно. В норме между этими процессами должен сохраняться баланс. Нарушение равновесия приводит к рассматриваемой патологии.
Для понимания механизма формирования тромба следует разобраться в функционировании кровеносной системы человека.
В теле млекопитающего существует два отдела кровообращения – венозный и артериальный. Артериальная кровь богата кислородом и полезными веществами, которая в процессе циркуляции транспортируется до органов и тканей, а затем попадает в вены, становясь венозной. Воротной отдел собирает биологическую жидкость с непарных органов брюшной полости (селезенка, желудок, кишечник, поджелудочная железа) и переносит ее в печень для очистки от продуктов распада, образующихся при синтезе и метаболизме, после чего очищенная кровь направляется в сердце (его правое предсердие).
Движение крови осуществляется за счет сокращения диафрагмы и мускулатуры тела. Так, при сокращении мышц сердца образуется положительное давление в артериях, а в венозной – отрицательное в связи с присасывающим действием правого отдела органа.
Возникновению рефлюкса крови препятствуют полулунные клапаны, располагающиеся в стенках вен. Венозный рефлюкс (движение крови не в сердце) является следствием повреждения клапанного аппарата.
Одной из основных причин дисфункции венозных клапанов является варикозное расширение вен. Варикоз – собирательный термин, характеризующий болезненные состояния стенок крупных сосудов. При данном заболевании наблюдается нарушение тканей стенок, образуются венозные карманы. Помимо этого, нарушается электрический потенциал стенки. Вместо того, чтобы отталкивать тромбоциты, они начинают прилипать и скапливаться. В результате образуется тромбоцитарная пробка.
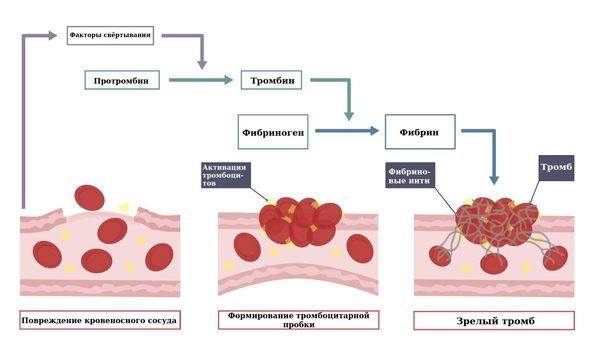
Далее запускается процесс коагуляции, состоящий из трех этапов.
Первая стадия – это образование тромбопластин на месте повреждения сосуда. В связи с этим запускается процесс образования протромбина, из которого образуется фермент тромбин.
Далее в механизм вступает белок фибриноген. При взаимодействии с тромбином из растворимого белка он синтезируется в фибрин – нерастворимый белок. Нити фибрина проникают в тромбоцитарную пробку, упрочняя ее и связывая между собою компоненты.
Таким образом, получается зрелый тромб, закрывающий повреждение сосудистой стенки.
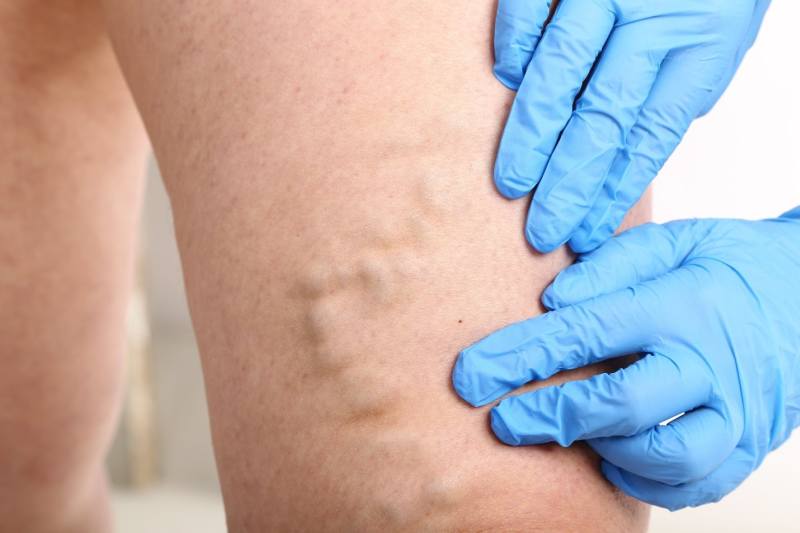
Тромбоз: причины развития
Тромбоз: причины развития
Для определения причин развития патологии в медицине принято брать за основу «триаду Вирхова».
Так, одной из основных причин является стаз – застой крови, ему особенно подвержен малый таз и нижние конечности (в частности голень). При снижении скорости кровотока тромбоциты и белки скапливаются и склеиваются межу собой. При нормальном кровообращении скорость движения крови не позволяет этому происходить. Факторами, провоцирующими приостановку оттока, являются:
- сердечная недостаточность и другие сердечно-сосудистые заболевания;
- генетика;
- варикоз;
- нарушение коагуляции;
- ожирение;
- тромбофлебит (воспаление);
- сдавливание, например, при ношении слишком узкой одежды;
- прием гормональных препаратов;
- гиподинамия;
- курение;
- осложнения после родов;
- осложнения после хирургического вмешательства;
- переутомление и чрезмерная физическая нагрузка.
Второй причиной является гиперкоагуляция. При травмах белки иммунной системы и тромбоциты выступают на поверхность поврежденного сосуда и закрывают его, активируя процесс заживления. В нормальных условиях кровь не должна сворачиваться, находясь внутри сосуда или артерии. Нарушение данного процесса называется тромбофилией или гиперкоагуляцией. Факторами развития патологии являются:
- генетика;
- аномальное строение вен;
- онкология;
- медикаментозная терапия;
- осложнения после травмы или хирургического вмешательства;
- беременность;
- установка венозного катетера (интервенционный);
- прием гормональных препаратов;
- инфекции;
- малоподвижный образ жизни и сидячая работа;
- болезненное состояние пациента, при котором он находится в лежачем положении длительный период;
- частые путешествия самолетом;
- заболевания сердечно-сосудистой системы;
- ВИЧ/СПИД;
- систематические нарушения ЖКТ;
- нефрологический синдром;
- наличие в анамнезе ТГВ или легочная эмболия.
Третьей причиной является нарушение сосудистой стенки. В норме эндотелий (внутренняя поверхность сосуда) гладкий. При наличии патологии он становится шершавым и движущиеся в процессе кровотока тромбоциты цепляются за его поверхность, образуя тромб. Основными причинами патологических изменений сосудов могут быть:
- онкология;
- физические повреждения;
- артериит;
- флебит;
- эндокардит;
- инфекционные заболевания;
- негнойный воспалительный процесс иммунной этиологии.
При наличии варикоза риск образования тромбоза значительно повышается, так как при рассматриваемой болезни увеличивается диаметр просвета вен по причине клапанной недостаточности. Вследствие этого, замедляется кровоток, что становится благоприятной средой для образования сгустков. В дальнейшем, при малейшем триггере, будь то операция, травма, сильный стресс, тромб может оторваться от сосудистой стенки и попасть в кровоток. Так как при варикозе венозная стенка становится извитой (визуально видно, что вена имеет зигзага-образную форму), то движение крови из плавного (ламинарного) становится вихревым (турбулентным).
Может является следствием нарушения гемостаза – процесса, при котором сохраняется баланс между свертываемостью крови в местах повреждения и растворением образовавшихся сгустков после выполнения их функции.
Симптомы
Тромбоэмболический характер патологии вызывает осложнения, представляющие опасность для жизни, поэтому важно знать симптоматику болезни и уметь провести дифференциальный анализ состояния.
ТГВ характеризуется наличием отека ниже места закупорки сосуда. Дерма на этом участке приобретает синюшный или красный оттенок. Больной чувствует боль и распирание в конечности (нога, рука). Возможно локальное повышение температуры. Наблюдаются недомогание и общая слабость.
При тромбозе поверхностных вен наблюдаются:
- гиперемия (полоса покраснения) пораженного участка вены;
- жгучая боль тромбированных участков;
- местное повышение температуры;
- характерный признак интоксикации: озноб, недомогание, температура до 38С 0 ;
- болезненный тяж при пальпации;
- гиперестезия (гиперчувствительность) кожных покровов.
Косвенным симптомом может служить периоральный синдром – покраснение участков дермы на лице и вокруг губ. Гормональные нарушения, как указывалось выше, являются сопутствующей проблемой начала развития патологии.
Классификация заболевания
Патологический процесс бывает поверхностным (тромбофлебит) или глубоким. Каждый тип имеет свои особенности и разновидности.
Классический признак поверхностного тромбофлебита – наличие узлов и синюшности вен в пораженном участке. Развивается, преимущественно, в верхних и нижних конечностях. Женщина подвержена заболеванию в большей степени ввиду ношения каблуков и узкой одежды, в послеродовой период, в связи с длительным стоянием на ногах или в положении сидя, когда есть грудной ребенок и т.д.
Фактор, провоцирующий развитие тромбофлебита верхних конечностей связан с систематическим или длительным повреждением стенок сосудов. Так, причинами могут быть:
- самостоятельные инъекции наркотического вещества;
- клинический наркоз;
- хирургия (послеоперационный период);
- когда устанавливается канал для поступления медикаментов напрямую в кровь (установка катетера);
- последствие травмы.
ТГВ может возникнуть спонтанно. Визуально патологию не видно и диагностика других заболеваний, требующих проведение исследований с применением ультразвука, например, может выявить проблему внезапно.
Часто диагностируется после переломов, при тяжелых соматических болезнях (например, онкология), может являться результатом глубоких травм. Разновидностями ТГВ являются: тромбоз вен голени, патология подколенной вены, илеофеморальный флеботромбоз (подвздошный бедренный сегмент), перианальный венозный.
В зависимости от участка может быть артериальным или венозным.
Артериальный подразделяется на: мезентериальный, внутричерепной (местом патологии является головной мозг), кардиологический, печеночный, бедренный и т.д.
Венозный подразделяется на: болезнь центральной вены сетчатки глаз, церебральный (поражается кавернозный синус), гнойный (септический), мужских половых органов (мошонки, вызывающий опущение яичка), селезеночный, нарушение функционирования вены параметрия, и другие венозные поражения, носящие эмбологенный характер.
По скорости протекания может быть острым (резкая блокада сосуда) или хроническим, когда процессы протекают длительный период и ткани успевают приспособиться.
Перианальный венозный тромбоз
Скопление крови и образование тромба в области ануса вызывает резкую боль и ухудшает качество жизни. Пациентам приходится придерживаться строгой диеты и многих ограничений, особенно, если заболевание носит хронический характер.
Пациенты полагают, что болевой симптом в деликатном месте – это постыдно и достаточно его купировать приемом обезболивающего либо местным анестетиком. Однако это не так. Осложнениями являются:
- кровотечение – помимо тромбоза данное состояние может сигнализировать о развитии онкологии анального канала или прямой кишки;
- инфицирование – опасно развитием абсцесса, может развиться сепсис, парапроктит, свищ;
- рубцевание – вместо нормальных тканей происходит замещение на соединительные, что затрудняет опорожнение кишечника.
Гинекология и акушерство выделяют постродовой перианальный тромбоз, который возникает в перинатальный период, когда организм женщины подвержен сильным нагрузкам на все системы.
Если оставить разрешение проблемы на самотек, то болезнь приобретает хроническую форму. Тромбы уплотняются и вызывают образование узелков (геморрой). Для снятия болевых ощущений в острой фазе используется консервативный метод, заключающийся в применении противовоспалительного, обезболивающего и другого препарата, соответствующего ситуации. В комплексе с медикаментозной терапией может быть назначено физиолечение. В сложных ситуациях решить проблему не хирургическим методом не представляется возможным.
Венозный тромбоз: диагностика
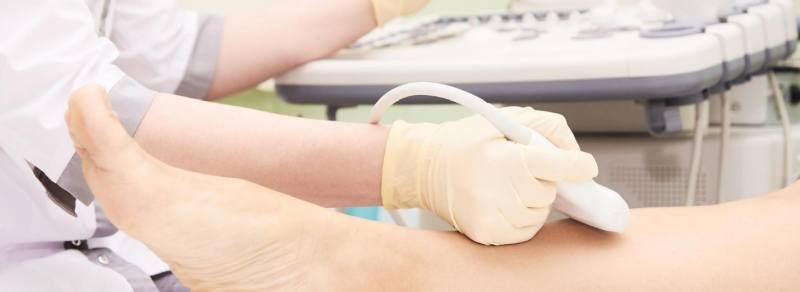
Венозный тромбоз: диагностика
Для диагностики и лечения любой патологии существует определенный протокол, согласно которому лечащий врач разрабатывает комплексный осмотр пациента, если картина не ясна – направляет на лабораторные и инструментальные исследования.
Современные технологии развиты на достаточно высоком уровне, поэтому при выборе медицинского заведения следует удостовериться, что клиника имеет требуемое оборудование и врачи имеют понятие, как с ним обращаться. Нужный уровень знаний подтверждается аттестатами, сертификатами и дипломами. Верная диагностика имеет крайне важное значение, так как многие заболевания имеют схожее проявление. Задача специалиста в том, чтобы дифференцировать их, предоставлять пациенту полный отчет о течение патологии и проведенных требуемых мер, нужен ли оперативный метод терапии и т.д.
В случае подозрения врачом назначаются первичные анализы:
- коагулограмма;
- общий анализ крови и мочи;
- определение наличия иммунодефицита, гепатита;
- ультразвуковой метод (дуплексное или триплексное сканирование);
- антиография;
- электрокардиограмма;
- рентгенография легких.
По результатам полученных данных пациенту могут быть выписаны направления на прохождение более специфических анализов, например, эзофагогастродуоденоскопия, толстокишечная эндоскопия и т.д.
Лечение и реабилитация
Медикаментозное лечение поверхностного проявления болезни и ТГВ отличаются.
При поверхностном назначаются антикоагулянты, противовоспалительные средства, препарат на гепариновой основе, полуспиртовые компрессы, ношение компрессионного белья. В большинстве случаев лечение проводится амбулаторно под наблюдением врача (сердечно-сосудистого хирурга или хирурга). В случае ухудшения состояния больного госпитализируют в стационар.
При ТГВ могут быть назначены прямые и непрямые антикоагулянты. При необходимости их могут объединять. Отличительной особенностью данных групп препаратов является то, что прямые назначаются в острой стадии заболевания, а непрямые принимаются до четырех месяцев. По причине длительного приема могут представлять опасность, например, вызывая кровотечения в ЖКТ. Поэтому следует принимать данные препараты с особо осторожностью и в случае развития побочного эффекта, немедленно обращаться в хирургический стационар.
Хирургическое лечение тромбофлебита заключается в перевязке пораженного участка с целью предотвращения распространения заболевания. При ТГВ могут быть проведены:
- тромбэктомия – удаление сгустка;
- установка кава-фильтров;
- тромболизис – введение тромборастворяющего препарата напрямую.
В определенных случаях может потребоваться комплексное проведение вышеперечисленных методик.
Так как образ жизни и вредные привычки имеют прямую взаимосвязь с нарушением кровотока, то рекомендация по реабилитационному периоду будет заключаться в проведении умеренных физических нагрузок, приеме назначенных медикаментов и посещении процедур, ношении компрессионного белья, контроле массы тела и питания.
Профилактика
Профилактические мероприятия делятся на первичные и вторичные. Первичные направлены на предотвращение патологии, а вторичные на предотвращение его повторного развития.
К методам борьбы развития патологии относятся отказ от курения и алкоголя, ежечасные перерывы на гимнастику при долгом нахождении в сидячем положении или в положении стоя, потреблении достаточного количества жидкости.
Для предотвращения развития застоя крови и прочих патологий кровотока достаточно проходить в день не менее 5 километров в день.
Вопросы
Что такое венозный тромбоз?
Это образование сгустков крови внутри артерий и вен, вызванный нарушениями кровообращения или работы системы коагуляции и антикоагуляции.
Чем опасно?
Оторвавшийся тромб может перекрыть доступ кислорода к органу и стать причиной инсульта, инфаркта, легочной тромбоэмболии, некроза тканей, смерти пациента, инвалидности и т.д.
Что нельзя делать при тромбозе?
При рассматриваемом заболевании нельзя поднимать тяжести, курить и употреблять алкоголь, испытывать сильные эмоциональные нагрузки, заниматься тяжелыми видами спорта, носить каблуки и узкую одежду.
Симптомы, при которых нужно срочно звонить в скорую
При остром протекании возникает резкая боль в конечности, сопровождающаяся чувством распирания и жжения, дерма над участком приобретает багровый оттенок, на поверхности выступает сосудистая сетка.
Первая помощь при тромбозе
Первым действием является звонок диспетчеру скорой помощи и объяснение ситуации. Далее больного укладывают на твердую поверхность (ноги приподнимать не нужно. ). При самостоятельной транспортировке необходимо исключить тряску, так как она может спровоцировать отрыв тромба.
Профилактика развития
Профилактика заключается во ведении активного образа жизни с умеренными нагрузками. Важно избегать долгого сидения или статического стояния на ногах.
Когда требуется госпитализация
Госпитализация требуется при симптоме тромбоэмболии легочной артерии, остром тромбозе, неэффективности медикаментозной терапии, подозрении на ТГВ. При обращении пациентов направляют в отделение сосудистой хирургии.
Список препаратов:
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.


