Пиурия
Пиурия – это выделение большого количества лейкоцитов, бактерий, некротизированных клеток эпителия мочевых путей. Наблюдается при инфекционно-воспалительных заболеваниях, гнойных процессах с поражением мочевыводящей системы и половых органов. Обнаруживается при сепсисе. Выявляется по результатам клинического анализа мочи, трехстаканной пробы. Для определения возбудителя выполняют бактериоскопию и посев мочи. Для уточнения диагноза применяют УЗИ, рентгенологические и эндоскопические методики. Лечение включает хирургические вмешательства, антибиотикотерапию, физиотерапию.
Классификация
Пиурией называется массивная лейкоцитурия в сочетании с бактериурией, примесью омертвевших эпителиальных клеток и секреторных белков. Подтверждается при макроскопическом обнаружении гноя в моче (диффузном помутнении с наличием комочков и хлопьев) и/или выявлении более 60 лейкоцитов в поле зрения при микроскопии осадка мочи.
Лабораторный симптом с высокой вероятностью свидетельствует о наличии острого инфекционного процесса или образовании гнойника. Топическую диагностику производят с использованием трехстаканной пробы. Выделяют следующие разновидности пиурии:
- Инициальная (начальная). Определяется в первой порции мочи. Подтверждает наличие воспаления в мочеиспускательном канале (уретральная пиурия).
- Терминальная (конечная). Выявляется в третьей порции урины. Свидетельствует о поражении простаты, семенных пузырьков.
- Тотальная. Гной обнаруживается во всех трех порциях. Нарушение характерно для заболеваний почечных лоханок, мочевого пузыря.
Иногда наблюдается сочетание начальной и конечной пиурии, позволяющее заподозрить абсцесс простаты, вскрывшийся в уретру.
Почему возникает пиурия
Инфекционно-воспалительные заболевания почек
Пиурия определяется при следующих острых воспалительных патологиях и гнойных поражениях почек:
- Острый пиелонефрит. Отмечается внезапное начало с общей гипертермией, выраженной интоксикацией, тупыми болями в поясничной зоне (нередко – односторонними). Определяется положительный синдром Пастернацкого.
- Первичный апостематозный пиелонефрит. Возникает остро при гематогенном распространении инфекции. Чаще двухсторонний. Гипертермия до 39-40 и более градусов сочетается с сильнейшей интоксикацией. Возможны тахикардия, падение АД, спутанность сознания. Болевой синдром усиливается на 5-6 сутки.
- Вторичный апостематозный пиелонефрит. Формируется на фоне болезней мочевыводящей системы после почечной колики продолжительностью от нескольких часов до нескольких суток. Чаще односторонний. Симптоматика та же, что при первичном типе патологии. Боль на стороне поражения усиливается на 4-5 день.
- Карбункул почки. При бурной форме наблюдается резкое начало с повышением температуры до 40 градусов, психомоторным возбуждением, бредом, рвотой, болью в пояснице, иногда – припухлостью, клиникой острого живота. Латентная форма проявляется преимущественно сердечно-сосудистыми или абдоминальными симптомами.
- Абсцесс почки. Обнаруживаются гипертермия, ознобы, тошнота, боли в поясничной области, потеря веса, повышенная утомляемость. При латентной форме проявления сглажены, возможны субфебрилитет в вечерние часы, слабость, боли в животе, профузные ночные поты.
- Пионефроз. Осложняет инфекции, аномалии строения мочевыводящей системы, мочекаменную болезнь. Может быть следствием нарушений асептики при катетеризации мочевого пузыря. Начало постепенное, развернутая клиническая картина выявляется через 1-2 суток. Состояние тяжелое.
Вероятность развития инфекционных процессов повышается при таких врожденных аномалиях, как губчатая и подковообразная почка. Перечень приобретенных заболеваний, провоцирующих пиелонефрит и гнойные поражения почек, включает мочекаменную болезнь, гидронефроз.

Туберкулез почек
Хроническая асептическая пиурия характерна для туберкулеза почек. На ранних стадиях патология протекает бессимптомно или сопровождается неспецифическими проявлениями: слабостью, утомляемостью, субфебрилитетом, снижением веса. Появление гноя в урине свидетельствует о развитии пиелонефрита либо пиелита, нередко возникает после эпизода гематурии, обусловленного разрушением мелких сосудов в сосочках почек. Пациентов беспокоят ноющие боли, в отдельных случаях возможна почечная колика.
Болезни нижних мочевых путей
Пиурия наблюдается при воспалении уретры, мочевого пузыря. Острый цистит характеризуется болями внизу живота и промежности, частыми императивными позывами. Моча становится мутной или приобретает вид «мясных помоев». Острый уретрит сопровождается зудом, жжением, болями при мочеиспускании, появлением гнойных или слизисто-гнойных выделений из наружного отверстия мочеиспускательного канала.
Лабораторный симптом также обнаруживается при осложненном течении некоторых невоспалительных заболеваний нижних отделов мочевыводящей системы. Инфицированные инородные тела мочевого пузыря проявляются пиурией, гематурией, нарушениями мочеиспускания, болями над лобком. Из-за застоя мочи в дивертикуле мочевого пузыря развиваются упорные дивертикулиты, циститы с двухэтапным отхождением мочи, терминальной пиурией. При дивертикулах мочеиспускательного канала отмечается недержание, поллакиурия, иногда – выделение капель гноя и гематурия.
Андрологические патологии
У больных острым простатитом пиурия возникает еще на этапе катарального воспаления, нарастает на фолликулярной и паренхиматозных стадиях. Выявляются боли, интоксикация, нарушения мочеиспускания. Выраженный воспалительный процесс сопровождается острой задержкой мочи, затруднением акта дефекации, интенсивным болевым синдромом. При развитии абсцесса простаты наблюдаются тяжелые септические проявления, резкие пульсирующие боли.
Острый гнойный везикулит характеризуется болезненными спонтанными эрекциями, примесями крови в сперме, диспареунией, общей гипертермией, слабостью, болями в суставах и мышцах. Часто отмечаются дизурические расстройства. При фимозе пиурия обусловлена попаданием в мочу гноя с головки пениса, сопутствующим уретритом. Головка не обнажается. Обнаруживаются отек, гиперемия кожи препуциального мешка. Возможны нарушения мочеиспускания.
Женские болезни
Мочеполовые свищи влагалища имеют хроническое рецидивирующее течение. Выявляются недержание мочи, частые кольпиты, вульвиты, инфекции мочевых путей, обуславливающие пиурию. При образовании свищей вследствие расплавления стенки органов на фоне гнойных заболеваний отмечаются лихорадка, слабость, разбитость, боли в области лобка и внизу живота, дизурия, выраженная пиурия. При отсутствии сообщений между влагалищем и мочевыми путями примесь гноя в анализе мочи может быть обусловлена нарушениями правил забора материала на фоне острых воспалительных патологий половых органов.
Инфекционные заболевания
Пиурия сопутствует следующим инфекционным болезням:
- Псевдотуберкулез. Вначале наблюдаются гипертермия, общая интоксикация, катаральные явления. Затем возникает сыпь. О поражении почек свидетельствуют болевой синдром, снижение диуреза, появление гноя, цилиндров, незначительной примеси крови в моче.
- Бластомикоз. Лабораторный признак обнаруживается при мочеполовой форме заболевания. Патология манифестирует общеинтоксикационными проявлениями, к которым в последующем присоединяются признаки простатита, эпидидимита, орхита.
- Альвеококкоз. Паразитарный узел образуется в печени, может прорастать окружающие ткани, в том числе – правую почку. При вовлечении почки, наряду с болями в правом подреберье, гепатомегалией, крапивницей и кожным зудом, выявляются симптомы инфекции мочевыводящих путей, пиурия, протеинурия, гематурия.
Системная красная волчанка
Волчаночный нефрит, как правило, развивается через год после формирования клинической картины СКВ, почти в половине случаев протекает бессимптомно. Превалируют признаки основного заболевания: серозиты, эритема, поражение суставов. Возможны отеки лица, сильнее выраженные по утрам. Количество выделяемой мочи уменьшается. Иногда отмечается красноватый оттенок урины, обусловленный примесью крови. Выраженность пиурии варьируется. При тяжелом течении отмечаются артериальная гипертензия, ХПН.
Другие причины
При септикопиемии появление пиурии связано с образованием гнойных очагов (карбункула, абсцесса) в почках. На фоне гектической лихорадки, гипотонии, адинамии возникает выраженная болезненность в зоне поясницы. Сепсис новорожденных с гнойными метастазами характеризуется отсевами в мозговые оболочки, печень, легкие, почки. Может выявляться клиника гнойного менингита, абсцесса печени или почки, абсцедирующей пневмонии.
При синдроме Лемьера пиурия имеет стерильный характер. Патология развивается на фоне инфекционных поражений ротоглотки. Состояние больного ухудшается, присоединяются признаки воспаления яремных вен. Возможны артриты, пневмония, менингит. У пациентов с острым аппендицитом появление пиурии свидетельствует о формировании абсцесса и образовании гнойного затека с вовлечением мочевыводящих органов.

Диагностика
Больных с пиурией обследуют врачи-урологи. По показаниям назначают консультации андролога, гинеколога, инфекциониста. Лабораторный симптом подтверждают по данным общего анализа мочи, двух- и трехстаканной пробы. Наряду с видом пиурии (инициальная, терминальная или тотальная) клиническую значимость имеет преобладание того или иного типа лейкоцитов в моче. Большое количество нейтрофилов обнаруживается при неспецифических инфекциях, туберкулезе. Лимфоцитарная урограмма типична для люпус-нефрита. Для уточнения характера патологии применяются следующие методы:
- Лабораторные анализы. Патогенные микроорганизмы в моче выявляют в ходе бактериоскопии, для определения чувствительности возбудителя назначают посев мочи. Выраженность воспаления, общее состояние организма и функции почек оценивают по результатам биохимических исследований. При СКВ обнаруживают волчаночный антикоагулянт, антинуклеарные тела и другие специфические маркеры, выполняют биопсию почки с последующим гистологическим анализом.
- Неинвазивная визуализация. Больным с почечными патологиями назначают УЗИ почек, пациентам с воспалением предстательной железы производят УЗИ простаты. В ходе исследования оценивают объем и структуру органов, выявляют гнойные очаги. Для исключения тяжелых гнойных процессов при необходимости проводят КТ.
- Эндоскопические методы. Наиболее точную информацию о характере и локализации источника гноя в нижних мочевых путях получают по данным цистоскопии и уретроскопии. Методика позволяет обнаруживать дивертикулы уретры и мочевого пузыря. В ряде случаев используется для удаления инфицированных инородных тел, провоцирующих воспалительный процесс.
Лечение
Консервативная терапия
При отсутствии гнойного очага лечение нередко проводится амбулаторно. Наличие гнойника или угроза его формирования, выраженная интоксикация, тяжелое состояние больного рассматриваются как показания для экстренной госпитализации. Терапевтические мероприятия во многих случаях являются дополнением оперативных методик. В схему включают:
- Антибиотикотерапию. Пациентам с поражением почек, простаты и семенных пузырьков назначают антибактериальные препараты широкого спектра действия, после получения результатов бакпосева медикаменты при необходимости заменяют. При воспалении дистальных отделов мочевых путей применяют фторхинолоны, цефалоспорины, нитрофураны, макролиды. Продолжительность курса колеблется от нескольких дней до 1-2 месяцев.
- Другие лекарства. Используют иммуностимуляторы, общеукрепляющие средства, ферменты, витамины, диуретики, анальгетики, НПВС. Инфузионную терапию проводят при наличии показаний. При определении объема инфузий учитывают сохранность фильтрационной функции почек.
- Немедикаментозные методики. При циститах эффективны внутрипузырные инстилляции, индуктотермия, УВЧ, электрофорез. При простатите рекомендованы массаж предстательной железы, ультразвук, лазерное воздействие, лекарственные микроклизмы.
Хирургическое лечение
При вторичном воспалении на фоне механических препятствий оттоку мочи устанавливают мочеточниковый катетер-стент либо накладывают нефростому. При образовании гнойных очагов выполняют декапсуляцию почки. Абсцессы простаты и почки вскрывают, дренируют. Пациентам с туберкулезом производят кавернотомию или резекцию почки. Тотальное гнойное или туберкулезное поражение органа является показанием для нефрэктомии. Женщинам с уретро-влагалищными свищами показаны ушивание свищевого отверстия или вагинопластика, иногда – слинговая уретропексия.
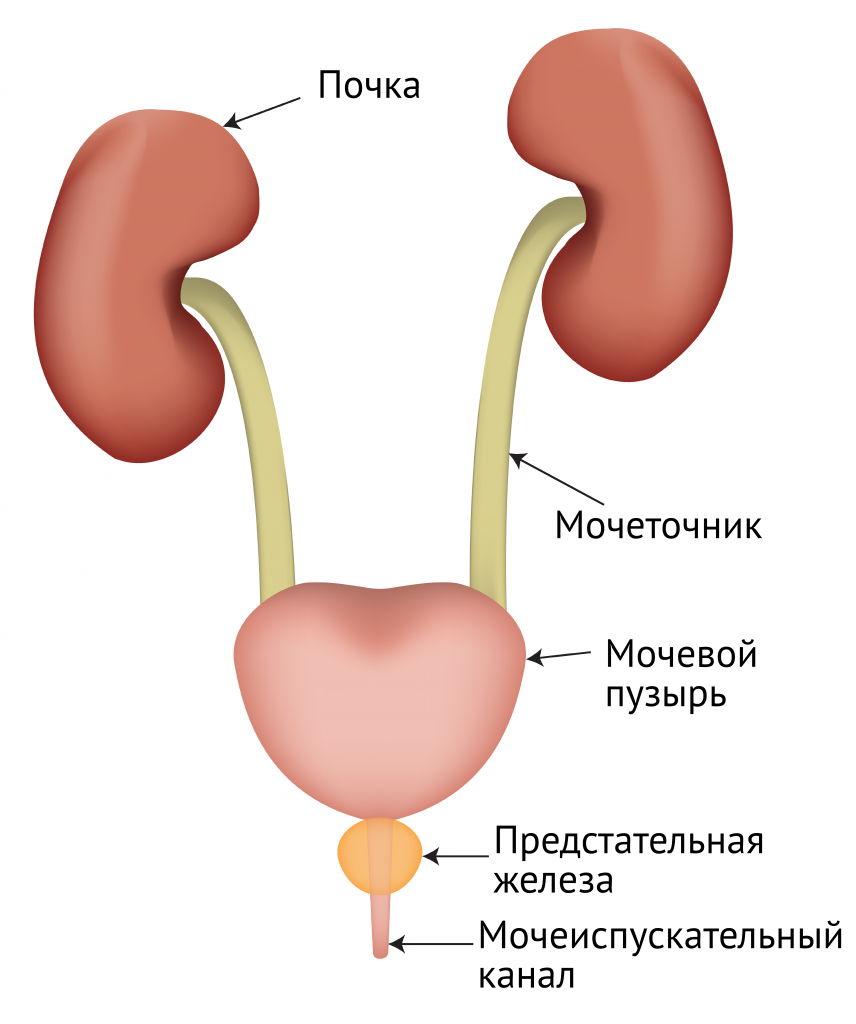
Заболевания мочевыделительной системы
Многие продукты жизнедеятельности организма выводятся из организма с мочой. Мочевыделительная система состоит из почек, мочевого пузыря, мочеточников и уретры. Если поражается любой из этих органов, развиваются заболевания мочевыделительной системы



Мочевыводящие пути состоят из почек, мочеточников, мочевого пузыря и уретры. Почки фильтруют кровь, создавая мочу, которая по мочеточникам попадает в мочевой пузырь, где хранится. Когда наступает подходящее время, мышцы мочевого пузыря сокращаются, и моча выходит из тела через уретру. Заболевания мочевыделительной системы включают любые патологии, расстройства или состояния, которые влияют на ваши почки, мочеточники, мочевой пузырь или уретру либо которые влияют на их функцию.
Чтобы подробнее разобраться в сути происходящих изменений, нужно немного обсудить строение мочевой системы.
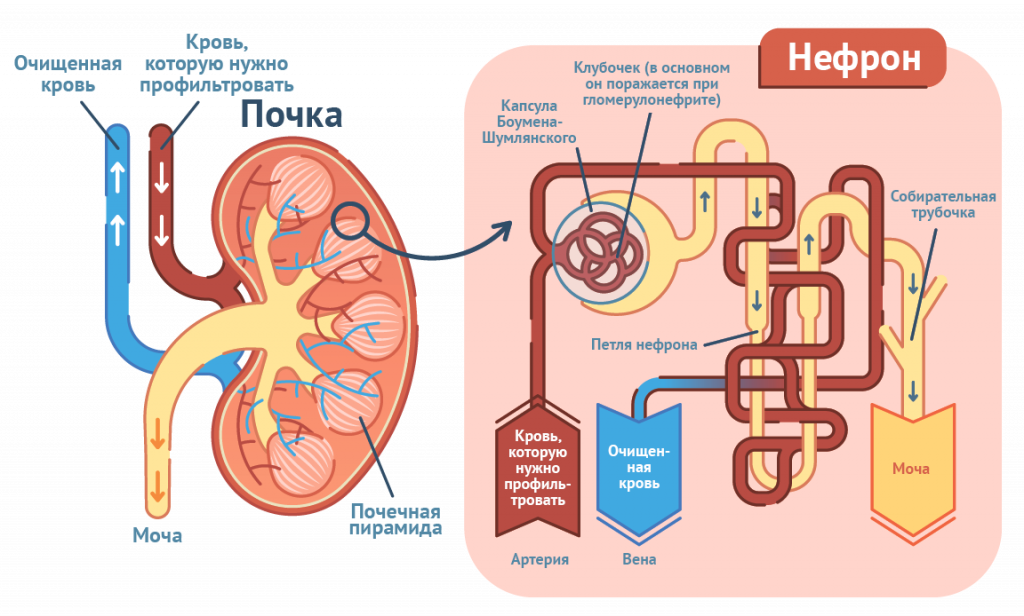
Почки. В человеческом теле две почки, расположенных по обе стороны от средней части спины, прямо под ребрами. Каждая почка содержит тысячи маленьких фильтров, называемых нефронами. Каждый нефрон имеет сетку капилляров, связанную с кровеносной системой организма. Ежедневно через почки просачивается около 180 литров крови. Основные функции почек включают:
- регулирование количества воды и солей в крови;
- фильтрация отходов;
- производство гормона, помогающего контролировать артериальное давление.
Мочевой пузырь. Это полый орган, расположенный внутри таза. Он сохраняет мочу. Когда определенное количество мочи попадает в мочевой пузырь, он «сигнализирует» о позыве к мочеиспусканию. Моча содержит воду и продукты жизнедеятельности, такие как мочевина и аммиак.
Уретра. Это небольшая трубка, соединяющая мочевой пузырь с внешней средой. Мужская уретра имеет длину около 20 сантиметров, а женская уретра короче, около 4 сантиметров. В месте соединения уретры с мочевым пузырем находится небольшое мышечное кольцо или сфинктер. Он останавливает утечку мочи.
Некоторые из наиболее распространенных проблем мочевыделительной системы включают:
- инфекции мочевого пузыря (цистит) обычно вызываются бактериями;
- увеличение простаты у мужчин – это может затруднить опорожнение мочевого пузыря;
- недержание мочи – состояние, когда моча выходит из мочевого пузыря вне воли человека;
- инфекции почек – когда инфекция из мочевого пузыря «затягивает» мочеточники и поднимается в почку;
- камни в почках – вызваны инфекцией и высоким уровнем кальция, солей в крови.
Какие бывают заболевания мочевыделительной системы
Заболевания почек или мочевого пузыря могут существенно нарушить функции мочевыделительной системы. Ниже приведены некоторые распространенные заболевания мочевыделительной системы.
Камни в почках. Почки производят мочу для удаления отходов. Камни в почках образуются, когда моча становится концентрированной. Это приводит к кристаллизации мусора и образованию твердых отложений. Камни в почках также могут образовываться, когда минеральные и кислотные соединения в моче кристаллизуются и слипаются. Если камень небольшой, он может легко пройти через мочевыводящую систему и выйти из организма. Однако более крупный камень может застрять в мочевыводящих путях. Застывший камень в почке вызывает боль и может блокировать отток мочи.
Недержание мочи. Это потеря контроля над мочевым пузырем. Большинство проблем с контролем мочевого пузыря возникает, когда мышцы сфинктера уретры слишком слабы или слишком активны. Если мышцы сфинктера слишком слабы, кашель или чихание могут вызвать мочеиспускание. Слишком активные мышцы сфинктера могут вызвать внезапный сильный позыв к мочеиспусканию даже с небольшим количеством мочи в мочевом пузыре. Эти проблемы диагностируются как недержание мочи (НМ). Женщины испытывают НМ в два раза чаще, чем мужчины. С возрастом эта проблема становится более распространенной.
Кисты в почках. В почках могут развиваться кисты, заполненные жидкостью. Простая киста почки – это округлый мешок или закрытый карман, который обычно заполнен жидкостью. При поликистозной болезни почек (ПКБП) скопления кист образуются внутри почек и занимают место нормальной ткани. Пораженные почки увеличиваются в размерах и плохо работают. ПКБП – это наследственное заболевание, которое часто приводит к почечной недостаточности, требующей диализа или трансплантации почки. Приобретенная кистозная болезнь почек обычно поражает людей, уже находящихся на диализе, из-за хронической болезни почек. При ней почки не увеличиваются, и других симптомов не возникает.
Хроническая болезнь почек. Она может привести к почечной недостаточности. При хронической болезни почек (ХБП), органы повреждены и не могут правильно фильтровать кровь. Это повреждение может привести к накоплению ненужных веществ в организме и к другим проблемам, включая почечную недостаточность. Наиболее частые причины ХБП включают диабет, сердечные заболевания и высокое кровяное давление. Больная почка может выглядеть меньше и иметь зернистую поверхность.
Общие симптомы почечных заболеваний включают:
- боль или дискомфорт в области живота, таза или поясницы;
- кровь в моче;
- изменения в моче;
- затруднение выработки мочи;
- лихорадку и озноб;
- частое мочеиспускание;
- подтекание мочи и острую потребность в мочеиспускании.
Расстройства мочеиспускания могут быть вызваны раком, состояниями, затрагивающими структуры около мочевыводящих путей, инфекциями, воспалениями, травмами, заболеваниями нервной системы, рубцами.
Признаки урологических болезней: как болят почки, мочевой пузырь и простата

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 12.04.2019
- Время чтения: 1 mins read
Заболевания мочевыделительной системы могут долгое время не давать симптомов, проявившись сразу серьезными нарушениями – коликой, задержкой мочеиспускания или почечной недостаточностью. Однако даже при наличии жалоб пациенты часто слишком поздно обращаются к врачу, запуская болезнь.
В этой статье мы перечислим очевидные признаки урологических заболеваний, при которых нужно немедленно обратиться к женскому или мужскому урологу.
Как болят почки и другие мочевыделительные органы
Возникающая боль зависит от вызвавшего ее урологического заболевания. Она может быть острой, тупой, ноющей, постоянной, приступообразной. Локализация зависит от места расположения пораженного органа.
- При заболеваниях почек болезненность отмечается в области поясницы примерно на уровне последнего ребра. Ощущения могут отдавать вниз по ходу мочеточника. Болезненность в пояснице сочетается с общей слабостью. В этом виновато снижение уровня гормона эритропоэтина, вырабатываемого почками. Это вещество участвует в образовании эритроцитов – красных кровяных телец крови, переносящих кислород по организму. Поэтому при почечных патологиях наблюдаются снижение работоспособности, хроническая усталость, подавленность, вызванная снижением количества эритроцитов и уменьшением поступления кислорода к тканям.
- При болезнях мочевого пузыря болит внизу живота выше лобка. Боль может отдавать в область паха.
- При уретрите – воспалительном процессе в мочеиспускательном канале, неприятные саднящие ощущения распространяются по ходу уретры.
- При заболеваниях мочеполовых органов у мужчин наблюдается болезненность в промежности, крестце, мошонке и паху.
- При простатите – воспалении предстательной железы – боль отдает в задний проход, с которым непосредственно соприкасается простата. Из-за пережатия уретры увеличенной железой возникает нарушение мочеиспускания.
При вовлечении в воспалительный процесс семявыводящей системы появляются спонтанные болезненные эрекции, а боль в заднепроходной области усиливается. Болезненность при мочевыделительных патологиях часто сочетается с отеками, появлением в моче гноя и крови.
Болезни кишечника и позвоночника, с которыми часто путают проявления почечных патологий, не дают таких симптомов. При их возникновении практически не бывает отеков, не увеличивается количество мочеиспусканий, а у мужчин воспалительный процесс не затрагивает половую функцию.
Точно выяснить, что именно случилось с больным, может только врач после проведения осмотра и дополнительной диагностики.
Почечная колика – боль сильнее, чем при родах
Это состояние, сопровождающееся сильнейшей болезненностью, возникает при выходе камня (конкремента) из почки и продвижении его по мочеточнику. Боль при колике возникает примерно на уровне локтя со стороны спины – как раз в этом месте мочеточники отходят от почек. Иногда болит чуть ниже.
Боль вызывается раздражением мочеточниковой ткани продвигающимся камнем и давлением скопившейся мочи, выход которой он перекрывает. Растяжение почечных лоханок, в которых собирается моча, приводит к спазмам. Возникает сжатие сосудов, ведущее к нехватке кислорода, поступающего к почке, – ишемии почечной ткани. Это усугубляет ситуацию, усиливая болезненность.
Считается, что болевые ощущения, возникающие при почечной колике – одни из самых сильных. Они даже превосходят боли при родах.
Колика может продолжаться разное время, в зависимости от размеров камешка, проскочившего в мочеточник, – чем он меньше, тем быстрее ему удастся попасть в мочевой пузырь. Поэтому боли могут длиться от часа до 12. Предвестником окончания колики служит появление красной или бурой мочи, окрашенной кровью из травмированного мочеточника.
Всё это время больной будет испытывать сильнейшую боль, метаться по комнате, не находя положения, в котором ему станет лучше. Иногда колика затихает, чтобы возникнуть снова. Поэтому в этот период пациенту необходима помощь уролога.
Когда камень проскочит в мочевой пузырь, колика пройдет. В это время нужно обязательно обратиться к урологу и проверить почки, убедившись, что в них не остались камешки. Иначе через некоторое время следующий камень может тронуться с места и кошмар повторится.
Достаточно сильные боли бывают при опущении почек – нефроптозе. Однако, в отличие от колики, они возникают только при физической работе, поворотах туловища и проходят, если лечь на спину или больной бок. Такие симптомы также являются поводом для консультации уролога.
Болезни почек могут протекать бессимптомно
Точнее, симптомы при этих болезнях есть, и они довольно серьезные. Однако заболевание не дает внешних проявлений и жалоб, с которыми обычно обращаются к врачу. Часто такая ситуация возникает при гломерулонефрите – тяжелом заболевании почек, сопровождающемся поражением клубочкового аппарата.
При этом заболевании в 45% случаев не наблюдается выраженной симптоматики. Больные замечают незначительную отечность и небольшое повышение давления. Иногда возникают жалобы на сильную усталость и повышение температуры до 37.1-37.3 по вечерам. Этого уже достаточно, чтобы обратиться к врачу.
Не нужно ждать, когда воспалительный процесс вызовет выраженные отеки, высокое давление, спровоцирует почечную недостаточность и перейдет на надпочечники, вырабатывающие гормоны. В таком случае понадобится помощь не только уролога, но и эндокринолога.
О чём говорят проблемы с мочеиспусканием (дизурия)
При различных почечных патологиях может увеличиться частота мочеиспусканий, измениться количество мочи, выделяемой за сутки и одномоментно. Иногда походы в туалет сопровождаются сильной болью, резью и спазмами.
Дизурические расстройства вызываются не только патологиями органов мочевыделения, но и другими причинами, например заболеваниями репродуктивных органов и нарушениями обмена веществ.
| Нарушение мочеиспускания | Причины |
| Учащенное мочеиспускание, сопровождающееся болью | Острый хронический цистит – воспаление мочевого пузыря и уретрит – воспалительный процесс в уретре |
| Частое мочеиспускание у пожилых женщин | Опущение передней влагалищной стенки |
| Частое обильное мочеиспускание с выделением большого количества светлой мочи | Несахарный и сахарный диабет |
| Учащенное мочеиспускание в ночное время (ноктурия). Затруднение отхождения урины | Аденома простаты |
| Частое мочеиспускание с выделением небольшого количества мочи, не сопровождающееся болью | Камни в мочевом пузыре, интерстициальный цистит – заболевание, сопровождающееся снижением мочепузырного объема. При этих болезнях учащенное мочеиспускание вызвано снижением вместимости мочевого пузыря |
| Затруднение оттока урины | Опухоль простаты, мочевого пузыря, сужение уретры, нарушение сократимости мочепузырных мышц |
| Скопление мочи в мочевом пузыре при отсутствии препятствий для оттока | Атония – нарушение работы мышц органа, чаще всего наблюдающееся в пожилом возрасте |
| Парадоксальная ишурия – слабое мочеиспускание при переполненном пузыре | Опухоли, нарушение работы сфинктера – мышцы, закрывающей выход в уретру |
| Острая задержка мочи – отсутствие мочеиспускания | Острый простатит, аденома простаты, закупорка уретры камнем или кровяным сгустком, сужение и травмы уретры |
| Недержание мочи | Нарушение функций мышц мочевого пузыря, врожденные дефекты, поражение позвоночника, головного мозга, опущение передней влагалищной стенки |
При урологических патологиях в моче могут появляться кровь и гной. Эти симптомы требуют срочного обращения к врачу, поскольку вызвавшие их заболевания могут быть очень опасны.
| Группа | Заболевания, при которых в моче обнаруживаются гнойные и кровянистые примеси |
| Инфекции | ЗППП, особенно гонорея |
| Нарушения свертываемости крови | Геморрагический синдром (склонность к кровоточивости), вызванный поражениями печени, почек, крови, тяжелыми инфекциями |
| Почечные патологии | Пиелонефрит, гломерулонефрит, опухоли, камни |
| Поражения простаты | Опухоли, воспаление |
| Поражение мочевого пузыря | Камни, опухоли, воспаление, полипы |
| Болезни мочеиспускательного канала | Полипы уретры, уретрит |
Обследования при болезнях мочеполовой системы
На приеме уточняется характер болевых ощущений и других жалоб, беспокоящих больного. Врач проводит осмотр, определяя наличие отеков и бледности кожи.
Врач пальпирует (прощупывает) область почек и мочевого пузыря. В норме почки не прощупываются, однако при опухолях, крупных камнях и воспалительных заболеваниях их удается пропальпировать. Для почечных патологий характерен симптом Пастернацкого – боль при поколачивании по пояснице.
Для уточнения диагноза и степени поражения органов пациенту назначаются:
- Общий анализ крови, показывающий признаки воспаления и анемию, вызванную кровопотерей и снижением выработки эритроцитов организмом.
- Общий анализ мочи, выявляющий наличие крови, гноя и белка, появляющихся при патологиях органов мочевыделения.
- Трехстаканная проба мочи, при проведении которой можно выявить, где находится источник появления крови и гноя – в почках, мочевом пузыре, мочеиспускательном канале или простате.
- Определение суточного диуреза – количества мочи, выделенного за сутки. В норме объем урины, выходящей за 24 ч, составляет 1500–2000 мл. Методика позволяет диагностировать увеличение или уменьшение диуреза, свидетельствующее о нарушениях мочевыделения.
- Биохимический анализ на определение почечных показателей – креатинина, мочевины, мочевой кислоты, общего белка, альбумина, электролитов (калия, натрия, хлора).
| Почечный показатель | Норма | |
| мужчины | женщины | |
| Креатинин | 62.0-115.0 мкмоль/л | 53.0-97.0 мкмоль/л |
| Мочевина | 2,8-7,2 ммоль/л | |
| Мочевая кислота | 210.0-420.0 мкмоль/л | 150.0-350.0 мкмоль/л |
| Общий белок | 66-83 г/л | |
| Альбумин | 35-52 г/л | |
| Калий (К+) | 3,5-5,5 ммоль/л | |
| Натрий (Na+) | 136-145 ммоль/л | |
| Хлор (Сl-) | 98-107 ммоль/л | |
- УЗИ почек, мочевого пузыря и ТрУЗИ простаты, при проведении которых видны патологические очаги, расположенные в этих органах. Диагностика позволяет определить заболевания даже на самой ранней стадии.
- Цистоскопия – осмотр внутренней поверхности мочевого пузыря с помощью специального прибора – цистоскопа. Исследование позволяет не только обнаружить патологические очаги, но и убрать их при проведении процедуры.
- Биопсия почек, мочевого пузыря и предстательной железы, позволяющая взять образцы тканей на анализ. Методика выявляет раковые, предраковые и другие опасные заболевания.
С результатами диагностики нужно обратиться к урологу, который назначит лечение обнаруженных заболеваний. Во время лечебного процесса проводятся дополнительные обследования, позволяющие оценить его эффективность. Современная медицина позволяет выявить и вылечить большинство урологических патологий.
Пенистая моча — первый симптом патологии мочевыделительной системы
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Иногда люди сталкиваются с такой проблемой, как пена в моче. В некоторых случаях такое явление свидетельствует о наличие патологий. Характерные особенности мочи играют важную роль в диагностировании различных патологий организма. При этом ее характеристики сказываются на функционировании почечной системы. Поэтому при возникновении такого симптома, необходимо обратиться в медицинское учреждение.
О чем может говорить пена в урине

Наличие пены в урине может свидетельствовать о различных заболеваниях органов и систем организма. Заболевания почек, инфекции, образование свища и многое другое приводит не только к видоизменению мочи, но и вызвать осложнения.
Конечно, пена бывает и безобидной, и не указывать на недуг. В данном случае ее образование объясняется наличием непатологических причин. Именно это устанавливает врач на первичном осмотре.
Причины образования пенистости
Пена в выделениях образуется по разным причинам, которые классифицируются по половому признаку. Поэтому каждый случай рассматривается отдельно. Видоизменение мочи происходит при наличии следующих патологий:
- сахарный диабет;
- повышение артериального давления;
- нарушение обменных процессов;
- поражение структуры головного мозга;
- неврологические заболевания;
- сотрясение мозга и другое.
В редких случаях у новорожденного ребенка образование пенистой мочи является нормой, поскольку в мочеполовой системе происходят процессы перестройки на новый принцип деятельности. Через несколько суток урина у ребенка приобретает нормальные характеристики.
Важно знать! Особое внимание уделяют выделениям, которые имеют кровянистые и другие примеси. Также это касается и наличия специфического запаха. В таких случаях стоит незамедлительно обратиться в медицинское учреждение.
Особенности у мужчин
Что касается мужчин, то зачастую речь идет о наличии инфекционного заболевания мочеиспускательных путей. Если в результате обследования обнаружены бактерии и грибок, то больному назначается курс антибиотических средств. Помимо этого, изменение мочи происходит из-за наличия таких отклонений и патологий:
- Дисфункция мочеполовой диафрагмы. В данном случае речь идет о попадании спермы в урину. Зачастую это возникает из-за сексуального напряжения, которое длилось на протяжении длительного времени.
- Заболевания почечной системы. Некоторые патологии почек сопровождаются таким симптомом, как видоизменение мочи. Это касается и образования пены при мочеиспускании. При возникновении такого симптома необходимо обратиться за консультацией к врачу.
- Остатки семенной жидкости. Пена часто образуется в результате наличия в урине остатков спермы, которая попала после полового акта.
- Быстрое испускание урины. Из-за быстрого прохождения урины по путям наблюдается ее вспенивание. В данном случае явление не несет опасности для человека.
У женщин и беременных
У представительниц прекрасного пола такие отклонения наблюдаются в результате присутствия инфекции гениталий. Влагалищные выделения попадают в урину, что и приводит к образованию пены. Зачастую такое явление наблюдается при мочеиспускании после сна. Конечно, бывают и более серьезные причины такого отклонения:
- высокое содержание белка;
- попадание воздуха во время быстрого мочеиспускания;
- посещение туалета после длительного сдерживания;
- дефицит жидкости.
При беременности установить патологию гораздо проще, так как периодически делаются лабораторные анализы. В особенности это касается контроля уровня белка в организме. Особое внимание уделяется женщинам, которые находятся на 5 месяце беременности. На этом сроке существует риск возникновения гестоза, который несет опасность для будущей матери и ребенка.
Что нужно делать
При видоизменении урины не стоит преждевременно паниковать. Может это связано с недостаточным потреблением жидкости. В этом случае нужно увеличить прием воды и наблюдать за характеристиками урины. Также стоит рассмотреть вариант с освежающими средствами, используемых для очистки унитаза. При взаимодействии с выделениями они могут давать пену.
Если ничего не измениться, то стоит обратиться к врачу. Образование пены может указывать на наличие патологий, описанных выше. В процессе диагностирования будут сделаны соответствующие лабораторные анализы. Конечно, этого может быть недостаточно. Нелишним будет пройти ультразвуковое исследование мочеиспускательной системы. Особенно это касается случаев, когда в выделениях присутствуют хлопья белого цвета. На основании результатов исследования врач ставит диагноз и назначает соответствующее лечение.
Лечение проблемы
Лечение назначается исходя из поставленного диагноза. Поэтому используемые методы и лекарственные препараты для каждого пациента будут индивидуальными. В первую очередь это связано с первопричиной видоизменения выделений. Так, если отклонения связанны с концентрацией мочи, то пациенту назначают восстановление водного баланса. В данном случае нужно повысить количество потребляемой воды и снизить физические нагрузки.
В зависимости от патологии, лечение будет выглядеть следующим образом:
- Патологии почек. Пациент проходит курс антибиотических средств и других лекарственных препаратов. Медикаментозную терапию назначает врач после проведения соответствующих анализов и обследований. . В основе лечения лежит гормональная терапия, которая позволит устранить симптомы и наладить работу почек.
- Ретроградная эякуляция. Диагностировать и назначить действительно эффективное лечение сможет только уролог. Пациенту назначают препараты, которые обладают соответствующими действиями.
- Урогенитальные патологии. В первую очередь это касается наличия грибковой инфекции в организме. Врач назначает курс противогрибковых и антибактериальных препаратов.
В любом случае, не стоит проводить самолечение. Это позволит избежать осложнений. В период лечения также стоит пересмотреть рацион питания. Прежде всего, это касается водного баланса и употребления мяса. Нелишним станет посещения диетолога, который сможет составить сбалансированное питание.
Изменения мочи
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,
переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Общий анализ мочи – комплексная оценка ряда физических и химических параметров мочи, а также элементов мочевого осадка, нацеленное на выявление патологии почек и мочевыводящих путей.
Мочеполовые инфекции
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
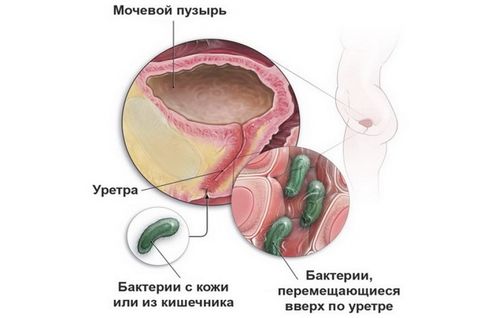
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
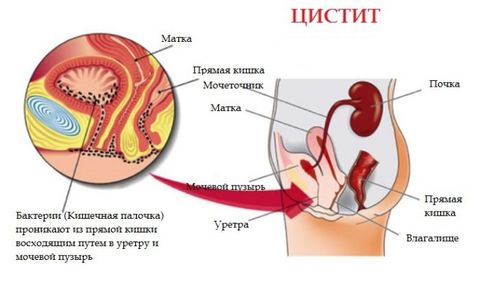
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
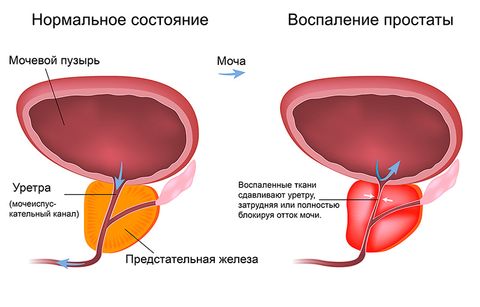
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.


