Причины появления родинок у детей до года: действия родителей при их увеличении
В большинстве случаев родинки (пигментные невусы) на теле ребёнка не должны вызывать повышенной озабоченности: закономерно, что новые родинки появляются в детском и подростковом возрасте. Родинки растут параллельно с ростом ребенка – и это тоже нормально. Иногда они становятся малозаметными или вовсе исчезают. Такие изменения не должны вызывать родительской тревоги, это обычные процессы. Когда же следует насторожиться и обратиться к врачу? Какие признаки могут указывать на меланому (злокачественную опухоль, похожую на обычную родинку)?
Очень редко родинки появляются у грудных детей. Исключение – врожденные невусы и пятна, с которыми ребенок уже появился на свет.
Активно начинают проявляться родинки у детей в возрасте от шести месяцев до двух лет – чаще всего это происходит в результате длительных ежедневных прогулок, во время которых малыш получает немалую порцию солнечного излучения.
Следующий пик появления новообразований попадает на период от пяти до семи лет – когда ребенок начинает кардинально меняться, как в весе, так и в росте, поэтому совершенно не удивительно, если у него станет родинок чуть больше прежнего.
Ну и, конечно же, подростковый возраст, когда гормоны бьют ключом, начинается период полового созревания, который, соответственно, сопровождается рядом видимых изменений, и родинки в этом перечне не исключение.
Развитие злокачественной меланомы у детей – весьма редкое явление. Не смотря на это, в некоторых случаях стоит показать ребёнка дерматологу, чтобы развеять все сомнения. Обнаруженная на ранней стадии меланома имеет все шансы быть полностью излеченной.
Поводом для визита к врачу должны стать приведённые ниже изменения родинки:
1. Видоизменения существующей родинки. Постепенное увеличение родинки в размерах с ростом ребёнка – нормальное явление. Потемнение или наоборот осветление родинки также являются естественными процессами. А вот стремительный рост и/или изменение формы родинки, являются тревожным звоночком. Поводом для беспокойства также является изменившаяся родинка, которая по виду явно отличается от всех остальных расположенных рядом родинок ребёнка.
Вывод: Необходимо показывать дерматологу любые быстроизменяющиеся родинки или те родинки, которые выглядят иначе, чем остальные.
2. Родинки выпуклой формы, имеющие рваные (неровные) края или неоднородный цвет. Если родинка на теле вашего ребёнка имеет круглую выпуклую форму, розовый, красный или коричневый цвет, то такая родинка может быть невусом Шпица. Это безопасная родинка. Выпуклая поверхность родинки может быть гладкой или шероховатой. Характерной чертой невуса Шпица является повышенная кровоточивость при самой минимальной травматизации. Но меланома тоже может кровоточить, шелушиться, иметь неоднородный цвет (больше одного цвета). Любое пятнышко, которое попадает под описание выше, должен осмотреть дерматолог с помощью дерматоскопа. Только высококвалифицированный врач сможет отличить невус Шпица от меланомы. В некоторых случаях дерматолог может принять решение об удалении такой родинки.
Вывод: Если у вашего ребёнка имеются выпуклые новообразования или родинки с рваными краями неравномерного цвета – необходимо показать их дерматологу.
3. Кровоточащая родинка. Выпуклую родинку можно легко повредить, если же родинка кровоточит без видимой причины – её необходимо обследовать. Поводом для беспокойства должна стать родинка, которая выглядит как открытая рана. В таком случае нужно немедленно обратиться к врачу.
Вывод: Если у вашего ребенка есть родинка, которая стала походить на открытую рану или же кровоточить – необходимо незамедлительно показать её дерматологу.
4. Множество родинок. Для ребёнка или подростка появление новых родинок – нормальное явление. В период взросления ребёнок может приобрести примерно от 12 до 20 новых родинок. Однако если у вашего ребёнка уже имеется больше 50 родинок, необходимо наблюдаться у дерматолога. Австралийские учёные установили, что более половины пациентов с меланомой в возрасте от 15 до 19 лет имели, как минимум, 100 родинок на теле.
Вывод: Ребёнок, имеющий более 50 родинок на коже должен наблюдаться у дерматолога не реже, чем раз в полгода-год. Обнаруженная на ранней стадии меланома может быть полностью излечена.
5. Родинка большого размера. Большинство родинок имеют круглую или овальную форму и не превышают размера ластика на кончике карандаша. У некоторых детей родинки могут быть большего размера. Гигантская родинка может занимать большую поверхность кожи ребёнка. Обычно дети рождаются уже с таким типом родинок. Наличие большой или гигантской родинки повышает риск развития меланомы и других проблем со здоровьем. Под большой риск попадают именно маленькие дети.
Вывод: Ребёнок, имеющий большое или гигантское родимое пятно должен наблюдаться у дерматолога.
Проверка родинок в детстве может остаться здоровой и полезной привычкой на всю жизнь. Самостоятельный осмотр своих родинок с помощью системы АККОРД и проверка вызывающих беспокойство родинок у дерматолога может научить вашего ребёнка быть внимательным к своему здоровью.
P.S. На заметку родителям! Детям до 3-х лет прямые солнечные лучи противопоказаны! Конечно, солнце необходимо для ребенка, например, для синтеза витамина D (при профилактике рахита и др.), однако для получения суточной нормы достаточно находиться на улице в солнечную погоду всего лишь 20 минут в день. Если мы говорим о загаре – то детям он противопоказан. Три и больше солнечных ожога, полученных в детстве, увеличивают риск развития меланомы во взрослом возрасте. Старайтесь гулять с ребенком в утреннее или вечернее время, когда солнце не так агрессивно, а днем защищайте кожу ребенка одеждой, головным убором и солнцезащитным кремом.
Когда у детей появляются родинки

Иногда родимые пятна на теле детей являются точной копией родинок их родителей. Те и шутят, что не нужна никакая экспертиза ДНК. Но на самом деле дети на свет появляются без родимых пятен. Когда же они возникают?
О родинках у новорожденных
Большинство людей полагает, что мы на свет появляемся уже с родимыми пятнами. Но в действительности очень мало деток рождается с родинками на теле. Свое название такие пятна получили по другой причине. Родинки (или, как их еще называют, невусы) передаются по наследству, то есть от родителей. Поэтому слово «родинка» происходит от слова «родители», а не от «рождение». На свет мальчики и девочки могут появиться с еле заметными родимыми пятнами, которые в процессе взросления темнеют. Но чаще родинки появляются после рождения, в течение первых месяцев жизни.
Многие папы и мамы гордятся родимыми пятнами детей как знаком особого отличия, особенно, если они находятся в том же месте, что и у них. Есть мнение, что родинки — это своеобразные знаки судьбы. Их даже трактуют как предсказания будущего ребенка.
Статистика свидетельствует, что чаще всего невусы в течение первых месяцев жизни возникают у малышей со светлой кожей, девочек и недоношенных детей.
О родинках у дошкольников
Дерматологи констатируют, что первые невусы у мальчиков и девочек могут появляться в дошкольном возрасте. Но конкретнее о времени их появления знают родители, которые внимательно относятся к любым изменениям на теле ребенка. Это может быть трехлетний и пятилетний возраст. Всё индивидуально, но зависит от скорости физического развития ребенка, его пребывания на солнце и генетики. Что касается последнего, то и тут дитя «копирует» родителей. Если у мамы, например, родинки появились поздно, то и у ребенка они возникнут тоже не в младенчестве; если их множество у папы, то и у малыша тоже будет немало.
Важный момент! Родимые пятна могут превращаться в меланомы. Поэтому и детей надо оберегать от появления новых родинок, защищая от солнечного воздействия. Летом дошкольники должны носить легкую одежду из натуральных тканей, панаму. На пляже обязательно следите, чтобы сынишка или дочурка не обгорали и длительно не пребывали на открытом солнце. Мамы, которые очень любят солнце и приучают деток с раннего возраста к солнечным ваннам, должны позаботиться о защите детской кожи. Ее обрабатывают специальными средствами с высоким уровнем защиты. Такие кремы в жаркую погоду надо наносить каждый раз перед выходом на улицу. Использование подобных средств на пляже обязательно.
Первые родинки у малышей появляются к году-двум, потому что именно солнце способствует этому. Достаточно нескольких часов пребывания на солнце, чтобы родинка проявилась на теле ребенка. Даже кратковременные ежедневные прогулки становятся причиной появления новых родинок у дошкольников.
Если родственников малыша пугает возникновение на теле таких пятен, то можно обратиться за консультацией к педиатру или дерматологу. Но сразу успокоим родителей: у детей злокачественные родинки встречаются в редчайших случаях. Тем не менее, нужно следить, не растет ли это пятнышко, не изменяется ли его форма, цвет.
О видах родинок
Врожденными невусами считаются те, которые появились в первые два месяца жизни мальчика или девочки. Они бывают сосудистыми или обычными. Первые состоят из множества мелких кровеносных сосудов, бывают розового цвета, ярко-красного, но не коричневыми. Сосудистые родинки могут быть плоскими и выпуклыми. Этот вид родимых пятен делят на:
- Гемангиомы.
- «Прикусы аиста». Так называют родимые пятна цвета лосося.
- Пламенеющие невусы (винные пятна).
Гемангиомы обычно появляются на коже спустя 2-3 недели после появления на свет либо спустя 6-10 месяцев. Они могут возникать в любой зоне тела. Гемангиомы могут бледнеть после полутора лет, они становятся телесного цвета. Как свидетельствует статистика, такие родимые пятна у детей проходят к 10 годам.
«Прикусы аиста» чаще всего возникают на затылке, веках, переносице.
Пламенеющие невусы красные, увеличиваются с возрастом малыша. Со временем они не исчезают. Удалять их бессмысленно.
Обычные невусы могут быть светло-коричневыми и даже черными. Кстати, хороший признак — растущие из родинки волоски.
Родинки у детей – интервью с дерматоонкологом
Дмитрий Сергеевич – автор и ведущий курса по дерматоонкологии для дерматовенерологов, член Европейского Общества Хирургической онкологии (ESSO), а также постоянный консультант портала Здоровье Mail.ru.
Это первая часть интервью, вторую часть можно прочесть по ссылке: Родинки у детей — часть 2

Бейнусов Дмитрий Сергеевич
Краткое содержание интервью
Садиков нет:
В каком возрасте появляются родинки у человека?
Дмитрий Бейнусов:
Количество родинок (они же пигментные невусы) на коже человека не постоянно и меняется с возрастом. Меньше всего их у детей и пожилых людей. Максимальное количество отмечается примерно в 30-40 лет.
Родинки у детей могут существовать с рождения и появляться на протяжении жизни
Здесь хочется отметить несколько важных моментов:
- Родинки могут существовать с рождения и появляться у ребёнка в любой момент. Если у ребёнка появился невус и Вам кажется, что он увеличивается – не нужно самостоятельно искать ответ в интернете. Спокойно покажитесь онкологу или дерматологу (дерматоонкологу) – вероятность рака кожи (меланомы) у детей хоть и не равна нулю, но, всё-таки, предельно низкая.
- Если Вам кажется, что у Вас появляется очень много родинок в возрасте около 30 лет, то поводов для паники также нет. Увеличение их количества – нормальное явление. В подавляющем большинстве случаев, ничего, кроме ежегодного осмотра не требуется.
- Как я уже отметил выше, после 50-60 лет число невусов должно начинать постепенно уменьшаться. Если на теле пожилого человека появилась новая родинка, которая меняется со временем или увеличивается – это тоже повод для посещения врача. Пик заболеваемости раком кожи и меланомой наиболее высокий именно в этом периоде жизни.
Садиков нет:
От чего, кроме генетики, зависит количество родимых пятен на теле человека?
Дмитрий Бейнусов:
Воздействие ультрафиолета (как искусственного, так и природного) может приводить к увеличению числа родинок.
Ежегодный осмотр родинок – эффективный способ профилактики рака кожи и меланомы не только для детей, но и для взрослых
Садиков нет:
Что делать если у маленького ребенка большое родимое пятно на теле, стоит ли регулярно проверяться?
Дмитрий Бейнусов:
Могу смело рекомендовать ежегодный осмотр родинок для любого человека, а не только для детей. К сожалению, ничего более эффективного для профилактики рака кожи и меланомы пока не придумано. Важно отметить, что осмотрены должны быть все пигментные образования на коже, а не только те, которые кажутся Вам подозрительными. В моей практике неоднократно были случаи, когда человек обращался по поводу абсолютно нормального образования, а меланома или рак кожи скрывались на совершенно другом участке тела.
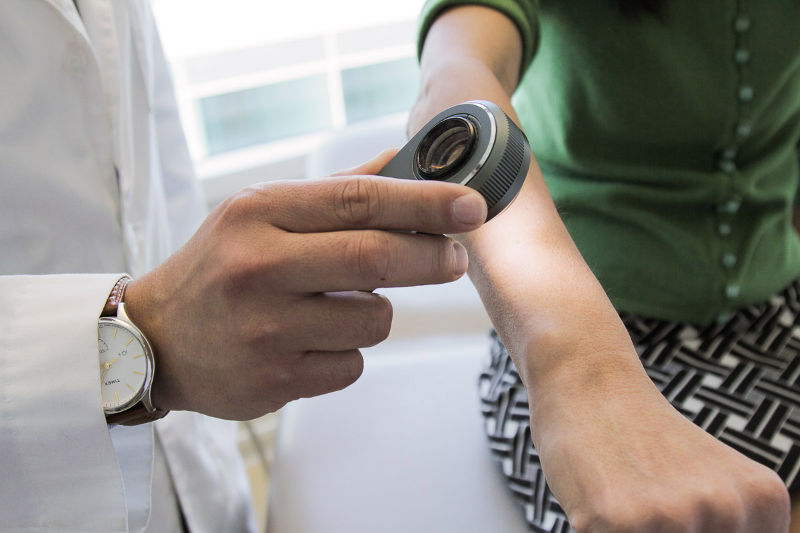
Диагностика с помощью дерматоскопа
В нашей стране проводится ежегодная акция, о которой я не могу не упомянуть – День Диагностики Меланомы. В один из понедельников мая огромное количество дерматологов и онкологов проводят бесплатные осмотры образований кожи с целью раннего выявления меланомы.
Кроме этого, постарайтесь проходить ежегодный осмотр с помощью специального прибора – дерматоскопа. Он значительно увеличивает точность диагностики.
Садиков нет:
Что делать, если ребенок повредил родинку, стоит ли идти к врачу?
Дмитрий Бейнусов:
Вопреки распространённому у нас мнению, в настоящее время нет убедительных доказательств того, что травматизация невуса повышает риск развития меланомы или рака кожи. Однако, сам по себе этот факт не говорит о том, что с травмированной родинкой изначально было всё в порядке. Показаться специалисту действительно стоит, особенно, если никогда не делали этого раньше. Если в результате травмы имеется выраженный отёк родинки или покраснение – это может затруднить диагностику. Подождите 5-7 дней до уменьшения этих симптомов и смело записывайтесь к врачу.
Садиков нет:
В каком возрасте можно безопасно удалить родинку на лице из эстетических соображений?
Дмитрий Бейнусов:
Если у родинки при осмотре отсутствуют признаки меланомы или рака кожи, то думать о её удалении, чаще всего, можно начинать после примерно 12 лет. До этого возраста удаление доброкачественных невусов не представляется мне целесообразным по нескольким причинам:
- До 12 лет ребёнок, как правило, достаточно сложно переносит местное обезболивание (укол), которое требуется для удаления.
- Риски связанные с наркозом в этом возрасте, на мой взгляд, перевешивают пользу от удаления родинки из эстетических соображений.
Садиков нет:
Как подготовить ребенка 3-4 лет к первой поездке на море? Можно ли ему находиться на открытом солнце, каким защитным кремом пользоваться?
Дмитрий Бейнусов:
Если у Вас есть сомнения насчёт того, что Вам удастся контролировать время, в течение которого ребёнок находится на солнце, то лучший вариант – купить одежду с максимально высоким фактором защиты. Обозначается UPF (Ultraviolet protection factor), далее следует цифра, чем она выше, тем лучше.
| Значение UPF | Уровень защиты | % блокируемой УФ радиации |
|---|---|---|
| UPF 15 – 24 | Хороший | 93.3 – 95.9 |
| UPF 25 – 39 | Очень хороший | 96.0 – 97.4 |
| UPF 40 – 50+ | Отличный | 97.5 – 98+ |
Если же сомнений нет, то методы защиты от солнца в жарких южных странах для детей такие же, как и для взрослых:
- С 10 до 16 часов необходимо находиться в тени и минимально попадать под прямые солнечные лучи.
- До 10 и после 16 часов дня наносить на все открытые участки кожи солнцезащитный крем с SPF 50. Кроме этого, на креме должно быть написано, что он защищает как от УФ-А (UVA), так и от УФ-Б (UVB) лучей. Очень важно не «экономить» крем при нанесении на кожу ребёнка.
- Широкополая шляпа, закрывающая лицо со всех сторон и шею.
- Солнцезащитные очки с маркировкой CЄ 2, CЄ 3, CЄ 4, 400UV или UV100 %
- Одежда, максимально закрывающая кожу от солнца. Она не обязательно должна быть очень толстой – хотя бы не прозрачной.
Помните, что сухой песок отражает 25% солнечных лучей, на глубине метра под водой все ёще присутствует 40%, а снег в горах может отражать до 80% ультрафиолета.
Соблюдение этих правил для детей очень важно, однако, не стоит перегибать палку и прятать детей от солнца, как от смертельной опасности. Эти правила вообще не актуальны для северных районов нашей страны (Санкт-Петербург и Москва в том числе) с сентября по май.

Сухой песок на пляже отражает 25% солнечных лучей

На глубине метра под водой остается 40% солнечных лучей

В горах снег может отражать до 80% ультрафиолета
Садиков нет:
Стоит ли проводить осмотр кожи ребенка самостоятельно, на что обращать внимание?
Дмитрий Бейнусов:
Да. Проверять самостоятельно все родинки у ребёнка на коже на предмет изменения цвета, формы и размеров лучше не чаще 1 раза в полгода по двум причинам:
- Если слишком часто смотреть на родинки и читать интернет на эту же тему – может развиться невроз 🙂
- Чем чаще Вы смотрите на родинки – тем сложнее Вам заметить изменения, которые могут с ними происходить.
В то же время, начинать осмотр лучше не с ребёнка, а с себя, т.к. напомню, что вероятность меланомы (рака кожи) у ребенка – крайне низкая.
Осмотр родинки любым врачом всегда лучше, чем самостоятельная диагностика на основе данных из интернета
Садиков нет:
Может ли педиатр или терапевт посмотреть родинку у ребенка?
Дмитрий Бейнусов:
Может и должен. Осмотр любого врача любой компетенции всегда лучше, чем самостоятельная диагностика посредством интернета. При первой возможности всегда лучше обратиться к профильному специалисту – дерматоонкологу. Компромиссным вариантом может быть онлайн-консультация этого врача. С одной стороны, она не заменяет очной, с другой стороны, это намного лучше, чем расстройство психики в результате чтения интернета о меланоме и раке кожи.

Используйте солнцезащитный крем с SPF 50 для защиты своего ребенка от ожогов
Садиков нет:
Что делать, если ребенок сильно сгорел на солнце?
Дмитрий Бейнусов:
Само собой, такого лучше не допускать. Однако, однократный солнечный ожог, когда кожа покраснела и стала болезненной – не представляет никакой опасности. Значительно более неприятным является ожог до волдырей – небольших пузырей на коже, заполненных жидкостью. Доказано, что получение таких повреждений кожи, особенно, неоднократное, увеличивает риск развития меланомы, который сохраняется в течение всей жизни. Если такое произошло с Вашим ребёнком – показаться дерматоонкологу стоит примерно через 1-2 месяца после возвращения из отпуска.
Садиков нет:
Правда ли, что детям со светлой кожей и веснушками вообще лучше не загорать?
Дмитрий Бейнусов:
Немного неверно поставлен вопрос 🙂 Как правило, под словом «загорать» мы подразумеваем целенаправленное длительное нахождение под прямыми солнечными лучами с целью приобретения более коричневого оттенка кожи. Если так, то это вредно не только для детей, но и для взрослых. Чем светлее кожа, тем больше вред.
Обычно, когда я говорю эти слова, пациенты возражают мне что-то вроде «а как же витамин D?» или «Вы не помешаете мне быть красивой» 🙂
- Использование солнцезащитных средств не приводит к развитию дефицита витамина D. Есть не менее 5 исследований, которые подтверждают этот тезис и всего одно, которое опровергает. О дефиците этого важного витамина стоит помнить с октября по апрель всем жителям северных регионов.
- Избыточное воздействие ультрафиолета, как естественного, так и искусственного, не только повышает риск развития меланомы и рака кожи – этот аргумент любители загара, как правило, пропускают мимо ушей. УФ-лучи являются причиной развития на коже многих не прибавляющих красоты вещей – пигментных пятен, кератом и морщин. Если Вы злоупотребляете солнечным светом и у Вас всего этого пока ещё нет – не обольщайтесь, весь указанный набор может появиться чуть позже, около 40-50 лет.
Садиков нет:
Может ли ребенок 6-7 лет находиться на солнце столько же, сколько и взрослый? Или солнце стоит существенно ограничить?
Дмитрий Бейнусов:
Может, при соблюдении всех правил, о которых я сказал выше.
Это интервью пользуется большой популярностью у наших читателей, поэтому мы собрали список новых вопросов от посетителей нашего портала и снова задали их Дмитрию Сергеевичу. Читайте продолжение: Родинки у детей — часть 2
Родинки у вашего ребенка. Существует ли опасность?
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
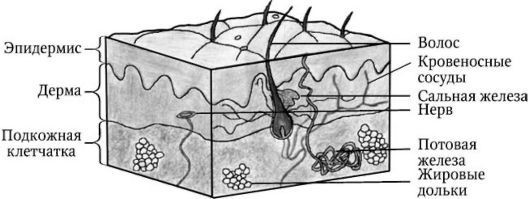
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
- Врожденные меланоцитарные невусы
- Приобретенные меланоцитарные невусы
- Дермальные меланоцитарные повреждения
- Голубой невус
- Шпиц – невус
- Гало — невус
- Диспластический невус
- Невус Рида
- Меланоз Дюбрейля
Меланомонеопасные невусы
Врожденнй меланоцитарный невус
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
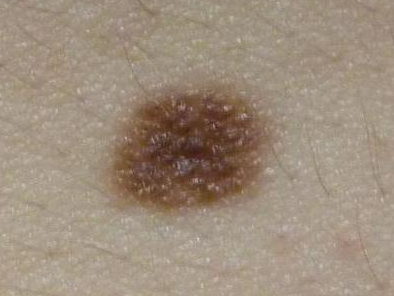
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
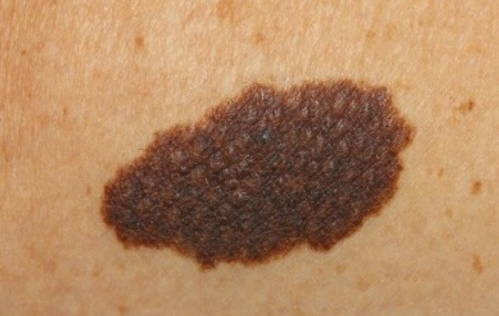
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
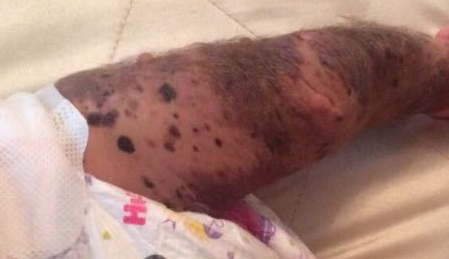
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
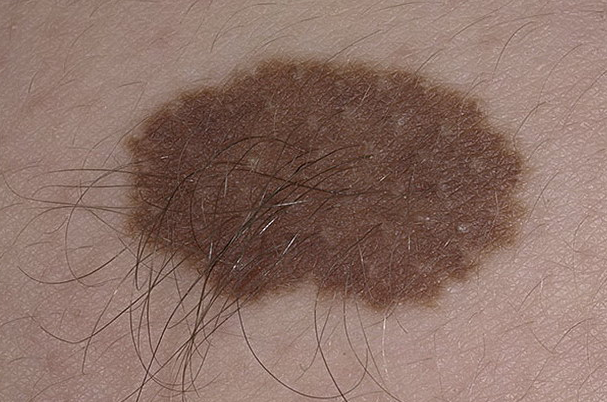
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
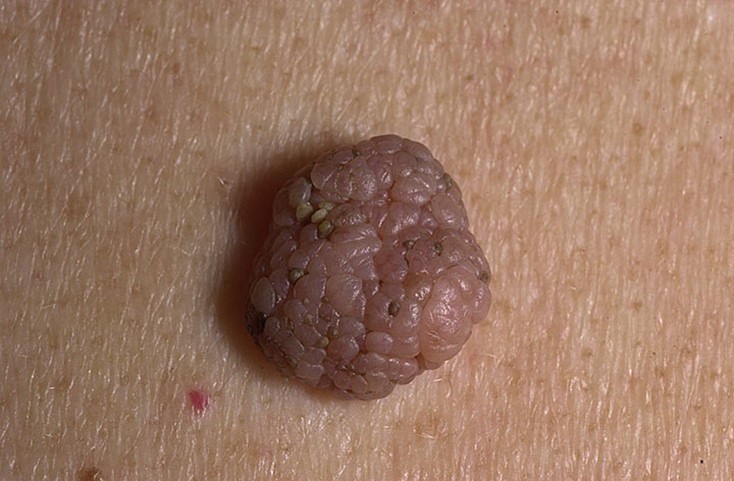
Рис. 6. Сложный невус
Дермальный (интрадермальный, «отдыхающий») невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
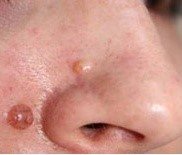
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
В настоящее время в нозологической форме «голубой невус» рассматривают несколько видов дермальных меланоцитарных невусов: простой голубой невус, клеточный, клеточный беспигментный, комбинированный и глубоко пенетрирующий.
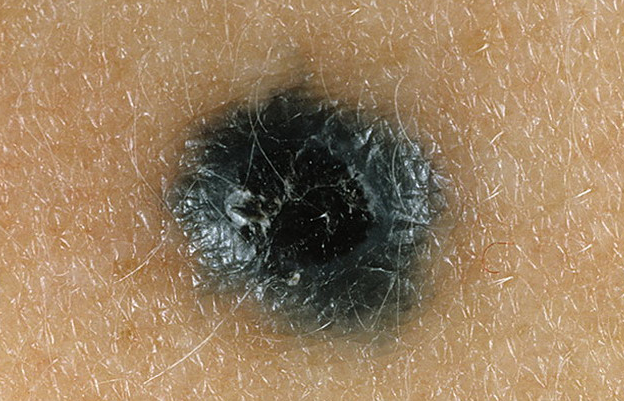
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Течение и прогноз. В зависимости от клинической картины, патоморфологических признаков, течения и прогноза процесса выделяют две формы голубого клеточного невуса: типичную (классическую) и атипичную с неопределенным биологическим потенциалом. Злокачественная трансформация происходит, как правило, через длительный период времени у лиц зрелого или пожилого возраста и проявляется быстрым ростом опухоли, изъязвлением и изменением цвета. При клеточном голубом невусе в регионарных лимфатических узлах могут наблюдаться клетки, аналогичные данному образованию. Этот процесс получил название «доброкачественное метастазирование». Лечение – хирургическое иссечение с патоморфологическим исследованием.
Шпиц – невус (атипичный веретеноклеточный, ювенильный, меланома доброкачественная юношеская)
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
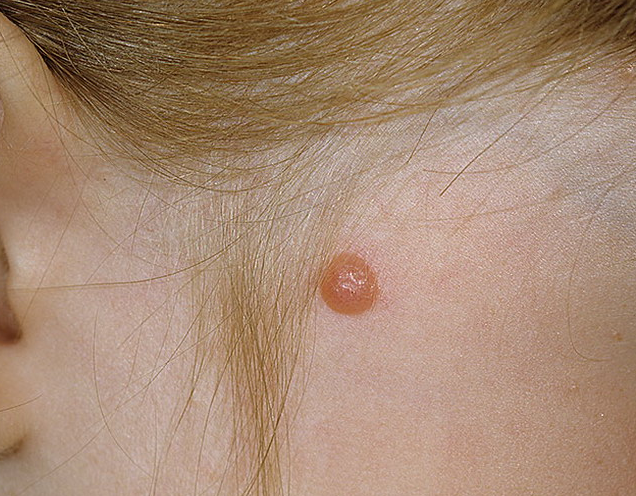
Гало–невус (невус Саттона)
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
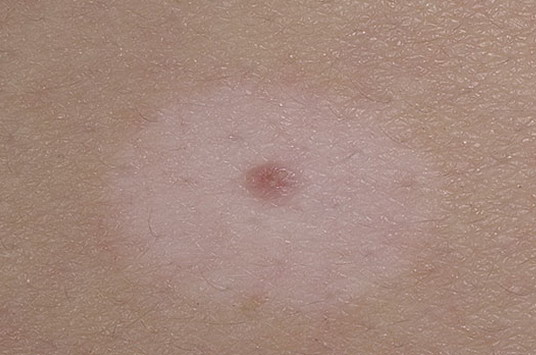
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Диспластический невус
Элементы сыпи. Пятно с отдельным слегка приподнятым, как правило, в центре, над уровнем кожи участком. Форма округлая, овальная или неправильная с «изрезанными» краями. Границы неправильные, размытые.
Цвет. Разнообразные оттенки черного, коричневого, рыжеватого, светло-красного.
Локализация. Наиболее частая — туловище, руки, ягодицы, тыльная поверхность стоп, реже — лицо.
Течение и прогноз. Диспластический невус может не претерпевать никаких трансформаций в течение всей жизни человека, а может трансформироваться в поверхностно располагающуюся меланому; возможен и полный регресс образования. На фоне диспластического невуса меланома развивается в 9 % случаев. Она по клиническим, гистологическим, биологическим проявлениям отличается от известных форм меланомы, и некоторыми авторами рассматривается как «минимальная меланома». Появление этих невусов у молодых пациентов не является тревожным синдромом, они, как правило, в меланому не трансформируются.
При синдроме диспластических невусов прогноз неблагоприятный, риск развития злокачественной меланомы значительно повышается.
Лечение. Не все диспластические невусы подлежат немедленному удалению. Необходимо динамическое наблюдение с фотографированием и измерением размеров образования. Иссечению подлежат меняющиеся, подозрительные, подвергающиеся травматизации невусы.
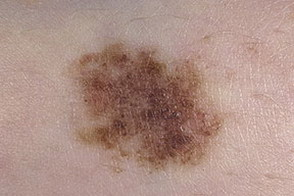
Рис. 11. Диспластический невус
Невус Рида
Элементы сыпи. Плоское, но чаще все-таки возвышающееся над кожей образование с четкими границами разменами до 1,5 см.
Цвет. Однородная черная или темно – коричневая окраска.
Локализация. Элемент может лакализоваться на любом участке тела, но чаще это нижние конечности.
Течение и прогноз. Быстро появляется в детском или подростковом возрасте, без метастатического потенциала. После иссечения рецидивов не наблюдается.
Лечение. Иссечение с расстоянием от края резекции не менее 10 мм.
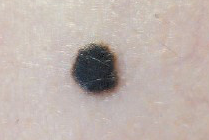
Рис. 12. Невус Рида
Основным этапом диагностики кожного образования является беседа с родителем (выяснение всех подробностей о давности возникновения элемента, факт травматизации и изменения и субъективных ощущений) и осмотр, при котором врач обязательно должен использовать метод люминесцентного микроскопического исследования, или дерматоскопию. Дерматоскопия позволяет разрешить ряд вопросов, касающихся дифференциальной диагностики злокачественных и доброкачественных изменений кожи. Этот же метод дает возможность выбрать тактику ведения пациента. Это может быть или активное динамическое наблюдение или использование малоинвазивных методик (лазерное удаление, электрокоагуляция, криодеструкция), или хирургическое иссечение образования.
- образования кожи у детей не имеют злокачественного потенциала;
- показания для их удаления, как правило, бывают либо косметические, либо профилактические (превентивные) при хронической травматизации невусов;
- при появлении невуса на коже ребенка необходим обязательный дерматологический и дерматоскопический контроль со стороны врача.

Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА ,
заведующий отделением, детский онколог, профессор, ведущий научный сотрудник ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России

Авторская публикация:
ИЗМОЖЕРОВА РИНА ИГОРЕВНА,
клинический ординатор отделения химиотерапии и комбинированного лечения злокачественных опухолей у детей
Когда у детей появляются родинки?

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Большинство людей уверены, что такие привычные нам всем темные пятна (родинки) появляются у нас с самого рождения. Но это не правда. Свое название эти образования получили не потому, что их можно найти у новорожденных, а потому, что они передаются от родителей, то есть, генетическим путем. Невусы на кожном покрове появляются у небольшого количества детей. К тому же пятна, которые мы можем увидеть на коже малышей, называются «родимыми». Они развиваются параллельно с ребенком, увеличиваясь с его возрастом.
Когда у детей появляются родинки? Такой вопрос звучит не совсем корректно, так как они, чаще всего, практически невидимые на кожном покрове младенца. Сначала они могут быть настолько светлыми, что их тяжело заметить сразу. Через некоторое время ее оттенок усиливается, родинка становится темной и заметной. И только тогда родители понимают, что у их ребенка появился невус.
По каких причинах на теле ребенка начинают появляться невусы?
- Генетическая предрасположенность. Это основная причина. Если у кого-нибудь из родителей есть родинка в интересном или необычном месте, то, скорее всего, у ребенка она также появится. Иногда такие образования совсем не украшают тело, но не спешите избавляться от невуса в раннем возрасте, так как после операции он может снова вырасти в том же месте.
- Гормональные изменения. Несмотря на то, что в младенческом возрасте они крайне редкие, не стоит отмахиваться от этой причины.
- Родинки также могут появиться, если ребенок пересидел на солнце. Под воздействием ультрафиолета активизируются процессы, которые усиливают рост невусов.
Некоторые дети появляются на свет уже с родимыми пятнами. Чаще всего такое случается если:
- Ребенок с сильно светлой кожей.
- Недоношенные малыши.
- Дети женского пола. Обычно девочки намного чаще рождаются с невусами, чем мальчики.
Родимые пятна у малышей немного отличаются от тех, которые взрослые замечают на своей коже. Большинство родинок начинают свое образование и рост уже в первые месяцы после рождения. Выделяют обычные и сосудистые детские невусы. Сосудистыми называются те, которые основываются из больного количества мелких сосудов красного или розового цвета. Иногда они выступают над кожей. Они не могут перерастать в злокачественные образования, но чаще всего их удаляют из-за неприятного внешнего вида.
Обычные имеют темный оттенок, иногда плоские, иногда выпуклые. Появляются на кожном покрове до года. Часто посередине такой родинки растут волоски, что является хорошим знаком. Но если невус появился на ступне или ладошке ребенка, то его лучше удалить.
Старайтесь время от времени тщательно осматривать тело своего малыша на наличие именно сосудистых невусов и сразу же обращайтесь к врачу, если на коже появился легкая припухлость, синеватый или розоватый оттенок. Сосудистые родинки бывают:
- Гемангиомами.
- Родимыми пятнами розоватого цвета (оттенок лосося).
- Винными пятнами.
Гемангиома появляется не очень долго (в течении двух-трех недель после рождения ребенка), но ее можно и не увидеть сразу. Может находиться в любом месте. Растет и увеличивается в размере до года-полтора, а потом начинает заметно светлеть, пока не сольется с телом. Полностью проходит до десятилетнего возраста.
Родимое пятно розового цвета также известно под названием «прикус аиста». Обычно появляется в районе затылка, на лбу, веках или переносице. Имеет либо крупный размер, либо состоит из огромного количества мелких пятнышек.
Винное пятно имеет, как правило, красный оттенок и находится на голове или лице. Может увеличиваться с возрастом. Удалять такое пятно смысла нет, так как оно появится снова, со временем не проходит. Современная медицина предлагает два метода лечения:
- Лазерная терапия.
- Инфракрасное излучение.
Иногда такие винные пятна невозможно излечить, тогда единственным выходом является косметика.
Почему появляются родинки у ребенка?
Иногда бывает, что невусы начинают появляться на теле малыша довольно большими скоплениями. Этот процесс безусловно пугает родителей, которые не знают, почему появляются родинки у ребенка. Как правило, образование таких пятен начинается у тех, кто слишком много времени проводит под активным солнцем. Не забывайте, что ультрафиолет очень вредный для детского организма, поэтому старайтесь не часто выносить младенца на улицу в слишком солнечные часы.
Если вы все-таки желаете провести с ребенком день на пряже, стоит выбрать для него правильную защиту. Сегодня производители предлагают огромный ассортимент средств с высоким уровнем защиты от ультрафиолетовых лучей, которые подходят даже маленьким детям. Не забывайте наносить такие кремы или гели на кожу малыша каждый раз перед походом на пляж или прогулкой в солнечный день.
Часто большое количество новых родинок появляется у детей в подростковом возрасте. Это можно объяснить тем фактом, что в организме у подростка идет гормональный сбой, который может привести к образованию невусов.
В каком возрасте у детей появляются родинки?
Первые невусы образуются на нашем теле в раннем детстве, но об этом могут знать только те родители, которые тщательно изучили каждый миллиметр кожи своего малыша. Поэтому ни один врач не сможет с точностью ответить на вопрос, в каком возрасте у детей появляются родинки? Это может быть и год, и три года, и пять лет, все зависит от индивидуальных особенностей каждого отдельного организма. Но образование зависит от некоторых факторов:
- Частота пребывания под солнечными лучами.
- Созревание детей.
- Генетические особенности.
Если родинки на теле родителей начали появляться довольно поздно и их было очень много, то, скорее всего, не стоит ожидать, что у ребенка невусы начнут образовываться в раннем возрасте и их будет мало. Помните, чтобы защитить малыша от появления новых родимых пятен, необходимо защищать его кожу от обгорания летом, одевать закрывающую одежду и наносить специальные кремы.
Так когда у детей появляются родинки? Согласно исследованиям, первые невусы образовываются в год-два. В это время многие родители начинают брать своих детей на пляж (летом), поэтому даже небольшого количества ультрафиолета обычно хватает, чтобы невусы начали темнеть и проявляться. Если появление родимых пятен вас напугало, можно обратиться с ребенком к врачу, который тщательно осмотрит кожу малыша и подскажет, что делать с родинками. Помните, что у детей злокачественные невусы практически не встречаются, но стоит следить за их развитием и реакцией ребенка на них.

[1], [2], [3]
Врожденные невусы (родинки)

Врожденными невусами (родинками), принято считать те, с которыми ребенок рождается, либо появившиеся в первый год жизни. Они отличаются от привычных темных пятнышек, которые появляются у всех людей позднее, так как обладают довольно высокой активностью. Если у младенца есть образования на коже, их должен осмотреть дерматолог.
Клетки таких невусов могут располагаться глубоко — в нижней трети сетчатого слоя дермы, иногда в подкожно-жировой клетчатке, мышцах, и даже костях. А могут иметь поверхностное расположение. Поверхностные невусы чаще имеют темные оттенки коричневого цвета. Это может способствовать появлению меланоцитарной дисплазии (озлакочествлению).
Происходит этот процесс за счет воздействия внутренних факторов, таких как гормональная стимуляция, или внешних, например под действием ультрафиолетового облучения, из-за травматизации.
Риск опасного поведения врожденных невусов напрямую зависит от:
- размера
- наследственности, случаев меланомы в семейной истории
- фототипа кожи (1, 2, 3, 4, 5 или 6)
- вредных факторов окружающей среды
- гормональной стимуляции
- травматизации
Для каждого ребенка с врожденным невусом тактика ведения подбирается дерматологом/дерматоонкологом индивидуально, с учетом всех данных.
Наибольшее значение имеет размер образования. Поэтому рассмотрим классификацию по размеру и риски внутри каждой группы:
– Врожденный невус мелкий. Имеет размер менее 15 мм. Риск развития злокачественного процесса в этой группе по одним данным составляет менее 1%; по другим от 1 до 4% в течение жизни. В случае возникновения, меланома чаще появляется после возраста 20 лет. В детском возрасте характеризуется спокойным течением, поэтому обычно достаточно планового наблюдения дерматологом.
– Врожденный невус средний от 15 до 100 мм. До начала гормональных изменений пубертата, в среднем до 12 лет, риск озлокачествления низкий. Далее, в течение жизни, по разным данным, от значений менее 1% до 5%.
Тактика ведения таких невусов, удаление или наблюдение, определяется врачом с учетом наличия или отсутствия тяжелых соматических заболеваний, особенностей кожи, например склонности к формированию рубцов, эстетической задачи.
В целом, считаю более безопасным удаление в возрасте от 7 до 12 лет при отсутствии противопоказаний. Противопоказания могут быть, например, для использования общей анестезии или в виде тяжелой кожной патологии.
Также важно учитывать расположение невуса. После удаления невуса остается рубец, если он будет на лице, нужно очень взвешенно принимать решение об операции. На волосистой части головы, при глубоком расположении, в результате удаления может остаться безволосый участок.
– Особое место в классификации занимают крупные от 100 до 200 мм и гигантские, более 200 мм образования. Они могут занимать целую анатомическую область. Имеют наибольший риск озлокачествления, в сравнении с указанными выше. Основная отличительная особенность больших невусов заключается в том, что на их фоне меланома может формироваться в первые годы жизни ребенка. Средние риски появления злокачественных клеток в течение первых 20 лет жизни составляют порядка 5%. Поэтому считаю основной тактикой удаление.
Наблюдают такие невусы при невозможности удаления. Это может быть связано со сложностью расположения, либо с чрезмерно крупными размерами, когда недостаточно возможностей кожной пластики.
В тех случаях, когда невус расположен на волосистой части головы и области позвоночника дополнительно рекомендуется сделать МРТ для исключения поражения нервов. В некоторых из этих случаев необходимо исключать нейрокожный меланоз. Эта патология является отдельной темой.
Необходимо иметь в виду, что даже в случаях принятия нелегкого решения об удалении крупных и гигантских невусов, это не будет являться гарантированным фактом того, что меланома не появится на других участках.
Основное, что нужно запомнить родителям:
- Если у новорожденного ребенка или у малыша до года есть родинки, осмотр дерматологом/дерматоонкологом обязателен.
- Мелкие врожденные невусы нужно наблюдать у специалиста до 20 лет (если не возникнут причины удалить раньше). В случаях изменения характеристик невуса после 20 лет, может потребоваться его удаление.
- Средние врожденные невусы, удаляют в плановом порядке в возрасте от 7 до 12 лет, при отсутствии противопоказаний. Более раннее удаление может быть рекомендовано по результатам контрольных осмотров.
- Крупные и гигантские невусы нужно удалять, если это возможно, с участием пластического хирурга, под общим наркозом. В случае невозможности удаления – наблюдение, осмотр один раз в 3-6 месяцев. При появлении подозрительного участка, выполняется фрагментарное гистологическое исследование.
- Для кожи с врожденными невусами необходимо соблюдение общих мер защиты от ультрафиолетового излучения: избегать прямых солнечных лучей, не находиться на открытом солнце в период с 11 утра до 17 вечера, использовать средства фотозащиты с SPF 50+ и механическую защиту одеждой и головными уборами.
- Стараться не травмировать родинки.
- При назначении стимулирующих медикаментозных препаратов, обсуждать с врачом дерматологом целесообразность и безопасность их приема с учетом наличия врожденного невуса.
К счастью, крупные невусы встречаются редко. Родинки могут быть красивыми и даже пикантными, придавая внешности особую изюминку. Главное владеть информацией о возможных рисках и держать их под наблюдением грамотного специалиста. В нашем центре врачи готовы оказать квалифицированную помощь и ответить на все волнующие вопросы.


