Судороги
Судороги – это внезапно возникающие непроизвольные сокращения, охватывающие отдельные группы мышц или все тело. Тонико-клонические пароксизмы сопровождаются потерей сознания, мочеиспусканием, нарушением дыхания. Причины судорог включают органическую патологию ЦНС, токсические и метаболические повреждения нейронов, гипертермию и другие нарушения. Диагностику проводят с помощью КТ и МРТ головного мозга, ЭЭГ, лабораторных исследований. В комплексном лечении применяют противосудорожные средства, патогенетическую и этиотропную терапию, хирургическую коррекцию.
Общая характеристика
Различные судорожные синдромы занимают третье место по общей заболеваемости в популяции после сердечно-сосудистой патологии и сахарного диабета. На их долю отводится 20% всех неврологических расстройств. Патологическая симптоматика чаще возникает в детском (до 15 лет) и пожилом возрасте. Судороги ощущаются как непроизвольные спастические сокращения скелетной мускулатуры – отдельных мышечных групп или всего тела – различной интенсивности, кратковременные или длительные. Они возникают спонтанно либо провоцируются острой патологией, действием внешних факторов.
Выраженные судорожные подергивания мышц конечностей и туловища нарушают опорно-двигательную функцию, влекут за собой падения и травмы. Спастическое напряжение болезненно, часто сопровождается выгибанием или поворотом тела, девиацией головы и глаз в одну сторону. Тонико-клонические приступы проявляются нарушениями сознания и дыхания, недержанием мочи, некоторые предваряются очаговой неврологической симптоматикой. Единичные эпизоды имеют благоприятный прогноз, но частые судороги нарушают привычную активность, снижают качество жизни пациента.
Классификация
По механизму образования судороги относятся к быстрым гиперкинезам, в структуре которых преобладает фазный компонент. Они подразделяются на эпилептические и неэпилептические, первичные (идиопатические) и симптоматические (вторичные). По характеру преимущественного вовлечения скелетной мускулатуры существует несколько видов судорожных сокращений:
- Тонические. Резкое и длительное (до нескольких десятков секунд) напряжение мышц, вызванное поступлением нервного импульса большой продолжительности. Ведет к «застыванию» конечностей или тела в вынужденном положении.
- Клонические. Мышечные спазмы носят кратковременный и нерегулярный характер с быстрым чередованием периодов сокращения и расслабления. Оказывают локомоторный эффект, сопровождаясь двигательными актами.
- Смешанные. Судорожные приступы, характеризующиеся сменой тонического компонента клоническим или наоборот, называются смешанными. В большинстве случаев они носят генерализованный (распространенный) характер.
Тонические спазмы лежат в основе атетоза, разновидностью клонических являются миоклонии – внезапные и резкие (длительностью до секунды) сокращения мышц-сгибателей. Исходя из группы затронутых мышц, судороги бывают сгибательными (флексорными), разгибательными (экстензорными), смешанными. Важным критерием, нашедшим место в клинической классификации, является распространенность судорог, что позволяет выделить два типа пароксизмов:
- Парциальные (фокальные). Возникают по причине локальной активности, охватывающей группу двигательных нейронов. Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.
- Генерализованные. Возбуждение сразу охватывает всю кору без наличия изолированного очага, поэтому в припадок вовлечены мышцы всего тела. Пароксизмы бывают клоническими, тоническими, тонико-клоническими. Также выделяют миоклонические, атонические приступы.
Отдельные состояния сочетают в себе признаки фокальных и генерализованных пароксизмов или же имеют неуточненный характер. В педиатрической практике выделяют афебрильные и фебрильные судороги, неонатальные, инфантильные пароксизмы. Международной классификацией для некоторых судорожных приступов учитывается прогноз (доброкачественные, тяжелые).

Почему возникают судороги
Причины тонических судорог
Длительное мышечное напряжение возникает на фоне чрезмерной возбудимости церебральных структур, в условиях нарушения корковой регуляции сегментарных функций. Очень часто нейроны подвергаются негативному воздействию токсических, метаболических факторов, эндокринно-обменных расстройств. Причинами тонических судорог выступают следующие состояния:
- Инфекции: столбняк, бешенство, лихорадочный синдром.
- Электролитные нарушения: гипокальциемия, гиперкалиемия, гипомагниемия.
- Эндокринные расстройства: гипер- и гипогликемия, гиперинсулинизм.
- Наследственные болезни обмена: аминокислотного (лейциноз, фенилкетонурия), углеводного (гликогеноз, галактоземия), липидного (болезнь Гоше, Нормана-Вуда).
- Сердечно-сосудистая патология: полная атриовентрикулярная блокада, острая гипотензия.
- Почечная и печеночная недостаточность: уремия, билирубиновая энцефалопатия.
- Психогенные расстройства: гипервентиляционный синдром, истерия.
- Эпилептические синдромы детского возраста: энцефалопатии Леннокса-Гасто, Отахара, инфантильные спазмы.
- Интоксикации: алкогольная, отравление угарным газом, стрихнином.
- Передозировка лекарственных средств: морфина, нейролептиков.
- Действие физических факторов: тяжелое перегревание или переохлаждение, электротравмы, влияние радиации.
Иногда болезненные спазмы имеют профессиональный характер, возникая при длительном мышечном напряжении у стенографисток, музыкантов, доярок. Судороги ног характерны для спортсменов и людей, работа которых связана с длительным стоянием. Они часто наблюдаются во время беременности, при сосудистой патологии нижних конечностей – варикозной болезни, облитерирующем атеросклерозе, эндартериите.
Причины клонических судорог
Патологические импульсы, провоцирующие кратковременные спазмы скелетных мышц, формируются в высших корковых центрах, экстрапирамидной системе либо периферических мотонейронах. Некоторые клонические припадки развиваются из-за очагового поражения стволовой области или спинного мозга при опухолях, инсультах. Другими причинами таких судорог становятся:
- Фокальные эпилептические приступы.
- Детские инфекции: корь, ветряная оспа, грипп, парагрипп.
- Тяжелая миоклоническая эпилепсия младенчества (синдром Драве).
- Диффузное поражение серого вещества: болезнь Крейтцфельдта-Якоба, подострый склерозирующий панэнцефалит.
- Нейродегенеративные состояния: болезни Тея-Сакса, Альперса.
- Непрогрессирующие энцефалопатии: при синдроме Дауна., туберозном склерозе.
- Неонатальные пароксизмы: «судороги пятого дня», доброкачественная семейная эпилепсия.
- Отравления: препаратами (пиперазином, эрготамином), химическими веществами (формальдегидом, мышьяком).
Причины тонико-клонических судорог
Часто в клинической картине наблюдается смена тонических судорожных сокращений клоническими. Генерализованные смешанные приступы являются типичным признаком эпилепсии и ее тяжелого осложнения – эпистатуса. Возникновение пароксизмальной электрической активности нейронов головного мозга обусловлено широким набором повреждающих факторов:
- Церебральная патология: сосудистые нарушения (ОНМК, артериовенозные мальформации, аневризмы), черепно-мозговые травмы, опухоли.
- Инфекционные заболевания: полиомиелит, холера, нейроинфекции (менингит, энцефалит, абсцессы).
- Артериальная гипертензия: почечная эклампсия, судорожная форма гипертонического криза.
- Токсикозы беременности: эклампсия.
- Наследственная патология: лейкодистрофии.
- Интоксикации: никотиновая, наркотическая (амфетамином, кокаином), отравления (фосфорорганическими соединениями, щавелевой кислотой, свинцом).
- Передозировка медикаментов: кофеина, атропина, амитриптилина и др.
Диагностика
Первичное обследование пациента предполагает анализ анамнестической информации (времени начала заболевания, наличия предрасполагающих факторов), выявление объективных признаков. Но с учетом полиморфизма причин судорог лишь по клиническим данным установить верный диагноз не представляется возможным. Поэтому пациенту рекомендуют пройти комплексное обследование:
- Томографию. Для выявления ишемически-геморрагических, воспалительных очагов предпочтительнее делать МРТ мозга. КТ головы хорошо визуализирует опухоли, повреждения и аномалии костей черепа, расширение желудочковой системы. Сосудистые дефекты – мальформации, тромботическую окклюзию, аневризмы – диагностируют при помощи неинвазивной КТ- или МР-ангиографии церебральных артерий.
- Электроэнцефалографию. Исследование биопотенциалов головного мозга дает возможность выявить патологическую активность в виде локальных или генерализованных разрядов (пики, острые волны, комплексы «спайк-волна»). Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией.
- Лабораторные анализы. Причины некоторых судорог устанавливаются на основании анализа крови с определением биохимических показателей (электролитов, глюкозы, почечных, печеночных проб), токсикологического исследования. Подозрение на инфекционную этиологию эпилептиформных пароксизмов требует выполнения серологических тестов (ИФА, РИФ), молекулярно-генетического анализа (ПЦР). Часто проводят клинический и бактериологический анализ ликвора.
Для исключения вероятной кардиальной патологии делают ЭКГ, при токсикозах беременности назначают общий анализ мочи, структурную патологию почек и печени выявляют по результатам УЗИ. Диагностика судорожного синдрома осуществляется врачом-неврологом, но исходя из предполагаемых этиологических факторов, могут привлекаться специалисты смежного профиля. Необходимо дифференцировать первичные и симптоматические эпилептические приступы, отличать их от других пароксизмальных состояний – синкопе, мигрени, тремора и пр.

Лечение судорог
Помощь до постановки диагноза
Независимо от причин, судороги являются острым состоянием, требующим квалифицированной медицинской помощи. Локальные болезненные спазмы можно устранить самомассажем, пощипыванием, растяжением мышцы. При развитии генерализованного приступа важно оказать пострадавшему первую помощь: подложить под голову валик или подушку, повернув ее на бок, очистить полость рта от пены и слизи, обеспечить доступ свежего воздуха. Бригада скорой помощи купирует пароксизм противосудорожными препаратами, при высокой лихорадке у детей вводят жаропонижающие средства.
Консервативная терапия
Госпитализация необходима всем, у кого припадок развился впервые, при тяжелых и длительных пароксизмах, наличии отягощающей патологии. После верификации диагноза, наряду с симптоматической коррекцией, лечение судорог предполагает устранение причин, воздействие на основные патогенетические моменты их развития. Исходя из клинической ситуации, для купирования приступов и терапии основного заболевания, могут использоваться такие группы медикаментов:
- Антиконвульсанты. Лечение парциальных и генерализованных эпилептических припадков проводится ламотриджином, карбамазепином – в монотерапии или комбинации с другими препаратами. Судорожный синдром при органической патологии ЦНС могут лечить вальпроатами, клоназепамом, в неонатальном периоде препаратами выбора являются фенобарбитал, дифенин. Рефрактерный эпистатус требует введения средств для наркоза (тиопентала натрия, пропофола).
- Электролиты. Купирование спазмофилии и гиперкалиемии осуществляется препаратами кальция. Хлоропривную тетанию и гипонатриемию лечат инфузиями натрия хлорида, коррекцию гипомагниемии проводят сульфатом магния. Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид.
- Гипотензивные. Для коррекции артериального давления при эклампсии, включая почечную, гипертонических кризах используются периферические вазодилататоры (нитропруссид натрия), бета-блокаторы (эсмолол), ганглиоблокаторы (пентамин, арфонад). Устранить сопутствующий отек мозга помогают диуретики – осмотические (маннит, мочевина), петлевые (фуросемид).
При отравлениях осуществляют антидотную, дезинтоксикационную, инфузионную терапию, абстинентные формы эпистатуса лечат комбинацией антиконвульсантов и нейролептиков. Выявление нейроинфекций требует проведения соответствующей противомикробной (антибактериальной, противовирусной) коррекции, гипогликемию купируют введением глюкозы, пиридоксин-зависимые судороги – витамином B6. В ряде случаев для ослабления судорожной симптоматики рекомендуют кетогенную диету с повышенным содержанием жиров.
Хирургическое лечение
Фармакорезистентные варианты эпилепсии являются показанием для более радикального лечения. Среди нейрохирургических вмешательств практикуют резекции (темпоральную и экстратемпоральную, гемисферэктомию), операции разобщения (субпиальные транссекции, каллозотомию), транскраниальные стимулирующие методы. В результате можно добиться полного прекращения приступов в течение года или существенного снижения их частоты с достижением адекватного контроля.
Хирургическим путем лечат и некоторые симптоматические судорожные приступы. При черепно-мозговых травмах и инсультах необходимо раннее вмешательство, направленное на эвакуацию внутричерепной гематомы, декомпрессию церебральных структур. Абсцессы и опухоли мозга также подлежат удалению. Операции внутрисосудистой реканализации – интраартериальный тромболизис, тромбэктомия, ангиопластика со стентированием – призваны восстановить кровоток в ишемизированных участках мозговой ткани.
2. Судорожный синдром у детей: рекомендации по оказанию неотложной помощи на догоспитальном этапе/ Шайтор В.М.// Скорая медицинская помощь. – 2015 — № 2.
3. Пароксизмальные состояния эпилептического и неэпилептического генеза у детей. Принципы диагностики и терапии/ Кузенкова Л.М., Шайтор В.М., Глоба О.В., Тепаев Р.Ф.// Педиатрическая фармакология. – 2016 – Т. 13, №1.
4. Неонатальные судороги: особенности клинической диагностики/ Заваденко А.Н., Дегтярева М.Г., Заваденко Н.Н., Медведев М.И.// Детская больница. – 2013. – № 4(54).
Глава 3. Обморок и эпилептические припадки
Характеризуется общей слабостью, потерей постурального тонуса, неспособностью подняться и утратой сознания. Начинается с «плохого самочувствия», нарушения зрения, шума в ушах или потливости. Может наступить очень быстро, без предвестников. Появляется бледная или пепельная окраска кожи, слабеет пульс. Полную утрату сознания можно предотвратить, если уложить больного. В горизонтальном положении кровоснабжение головного мозга улучшается. Затем наполнение пульса улучшается, кожа приобретает прежнюю окраску, сознание нормализуется.
Слабость
Следует определить как упадок сил с чувством неминуемой утраты сознания (предобморок).
Эпилептический припадок
Резкое нарушение электрической активности головного мозга, клинически проявляется изменениями сознания и (или) двигательными, чувствительными и поведенческими симптомами (см. гл. 167, Эпилепсия).
Отличия обморока от эпилептического припадка
Эпилептические припадки могут возникать в любое время суток, независимо от положения тела больного в пространстве; обморок редко случается в горизонтальном положении (за исключением приступа Морганьи-Адамса-Стокса). При обмороке бледность обязательна, тогда как при эпилептическом припадке возможны цианоз или гиперемия кожи. Припадкам часто предшествует аура, характер которой позволяет определить локализацию эпилептического очага. Травматизация при падении в судорожном припадке более типична, чем при обмороке. Бессознательный период обычно длится дольше при припадке; сознание восстанавливается медленно после припадка и сразу – после обморока. Непроизвольное мочеиспускание характерно для припадка и редко при обмороке. Повторные приступы потери сознания (несколько раз в день или в месяц) у молодого больного скорее говорят о припадке, чем об обмороке. Перечисленные признаки в сочетании с изменениями ЭЭГ, характерными для эпилепсии, позволяют дифференцировать эпилептический припадок от обморока.
Этиология обморока
Чаще всего это процессы, ведущие к уменьшению мозгового кровотока (табл. 9-1).
Таблица 9-1 Причины повторных приступов слабости и расстройств сознания
Циркуляторные (уменьшение кровотока в головном мозге)
А. Неадекватные сосудосуживающие механизмы
1. Вазовагальный (вазодепрессорный) рефлекс.
2. Постуральная гипотензия.
3. Первичная вегетативная недостаточность.
4. Симпатэктомия фармакологическая (вызванная гипотензивными препаратами: метилдопа, гидралазин) или хирургическая.
5. Заболевания центральной и периферической нервной системы, включая вегетативную.
6. Обморок, вызванный гиперчувствительностью каротидного синуса (см. также ниже «Брадиаритмия»).
Б. Уменьшение объема циркулирующей крови (гиповолемия)
В. Механические причины, уменьшающие венозный возврат
1. Проба Вальсальвы (задержка дыхания с натуживанием).
2. Кашель.
3. Затрудненное мочеиспускание.
4. Миксома предсердия, тромбоз искусственного клапана сердца.
Г. Уменьшенный сердечный выброс
1. Препятствие выбросу из левого желудочка: стеноз аорты, гипертрофический субаортальный стеноз.
2. Препятствие легочному кровотоку: стеноз легочной артерии, первичная легочная гипертензия, тромбоэмболия легочной артерии.
3. Миокардиальный: распространенный ИМ с несостоятельностью насосной функции.
4. Перикардиальный: тампонада сердца.
1. Брадиаритмия. а. AV-блокада (II и III ст.) с синдромом MAC.
б. Асистолия желудочков
в. Синусовая брадикардия, синоатриальная блокада, прекращение активности синусового узла, СССУ.
г. Синокаротидный обморок (см. также выше «Неадекватные сосудосуживающие механизмы»),
д. Невралгия языкоглоточного нерва (и другие болевые синдромы), связанные с головной болью или опухолями шеи.
а. Эпизоды желудочковой тахикардии с сопутствующей брадиаритмией или без нее.
б. Суправентрикулярная тахикардия без AV-блокады.
Другие причины слабости и эпизодов расстройства сознания
А. Нарушение состава крови, поступающей в головной мозг
1. Гипоксия.
2. Анемия.
3. Гиповентиляция – снижено содержание СО2 (часто слабость, но обмороки редки).
4. Гипогликемия (характерны эпизоды слабости, предобморочное состояние – реже, обморок – редко).
Б. Мозговые причины
1. Транзиторные ишемические атаки. а. Внечерепная сосудистая недостаточность (вертебробазилярная, каротидная).
б. Диффузный спазм мозговых артериол (гипертензивная энцефалопатия).
Большой судорожный припадок
Большой судорожный припадок или генерализованные тонико-клонические судороги – проявляется потерей сознания и непроизвольными сокращениями мускулатуры. Именно этот вид судорожных припадков представляет себе большинство людей, когда речь идет о приступах эпилепсии вообще.
Причиной большого судорожного припадка является патологическая электрическая активность головного мозга. В большинстве случаев причиной большого судорожного припадка является эпилепсия. Однако в некоторых случаях, причинами являются такие состояния, как резкое снижение уровня сахара крови, лихорадка или инсульт.
Многие люди переносят большой суд судорожный припадок один раз в жизни. В то же время, некоторым требуется ежедневный прием противосудорожных препаратов для предотвращения развития тонико-клонических судорог.
Выделяют две стадии развития большого судорожного припадка:
- Тоническая фаза. Возникает потеря сознания, внезапное сокращение мускулатуры и человек падает. Эта фаза длится от 10 до 20 секунд.
- Клоническая фаза. Развиваются ритмические сокращения – сгибания и разгибания – мускулатуры. Судороги обычно длятся не менее двух минут.
У некоторых, но не у всех людей, страдающих большими судорожными припадками, возникают следующие симптомы:
- Аура. У некоторых людей развитию припадка предшествует аура. Она ощущается всеми по-разному, например, как появление необъяснимого страха, странного запаха или ощущения оцепенения.
- Крик. Некоторые люди в начале приступа громко кричат, поскольку происходит сокращение голосовых мышц и резкое выталкивание воздуха.
- Непроизвольное опорожнение кишечника и мочеиспускание. Они могут случиться во время или после припадка.
- Отсутствие реакции на внешние раздражители после судорог. Это состояние может сохраняться в течение нескольких минут после того, как судороги закончатся.
- Спутанность сознания. Часто после судорожного припадка наступает дезориентация. Это состояние называется постиктальным нарушением сознания.
- Слабость. Часто после большого судорожного припадка возникает выраженная сонливость.
- Выраженная головная боль. Часто, но не всегда, после судорог возникает сильная головная боль.
Если вы идете, что у человека судороги:
- Позовите за медицинской помощью.
- Аккуратно поверните человека на бок и подложите что-нибудь мягкое под голову.
- Ослабьте тугой воротник.
- Не кладите ничего человеку в рот – язык при судорогах не может запасть, а помещенный в полость рта предмет может стать причиной удушья.
- Не пытайтесь сдержать движения человека.
- Посмотрите, нет ли на человеке медицинского браслета, на котором может быть указано, к кому обращаться в неотложной ситуации или иная полезная информация.
- Засеките, как долго длились судороги.
Если большой судорожный припадок длится более 5 минут или сразу за ним развивается второй припадок, следует обратиться за неотложной медицинской помощью. Также следует поступить, если судороги развились у беременной женщины, после травмы или у человека, страдающего сахарным диабетом.
Кроме того, обратитесь за помощью к врачу, если у вас или вашего ребенка судорожные припадки:
- Участились без видимой причины
- Стали сопровождаться появлением новых симптомов или признаков.
Большие судорожные припадки возникают, когда электрическая активность большого участка головного мозга становится патологически синхронизированной. Клетки головного мозга в норме контактируют между собой, посылая электрические и химические сигналы через места соединения – синапсы. У людей, страдающих большими судорожными припадками, электрическая активность головного мозга изменена. Точную причину этих изменений не удается установить примерно в половине случаев. Однако, иногда причинами больших судорожных припадков являются определенны состояния, например:
Травма или инфекция
- Черепно-мозговые травмы
- Нейроинфекции, такие как энцефалит или менингит, или их последствия
- Повреждение, связанное с нарушением доставки кислорода к головному мозгу (гипоксией)
- Инсульт
Врожденные заболевания
- Сосудистые мальформации головного мозга
- Генетические заболевания
- Опухоли головного мозга
- Метаболические нарушения
- Крайне низкий уровень сахара, натрия, кальция или магния в крови
Синдром отмены
Использование или синдром отмены при употреблении лекарственных препаратов и наркотических веществ, а также алкоголя
Факторы риска развития больших судорожных приступов:
- Семейный анамнез судорожных расстройств
- Повреждение головного мозга вследствие травмы, инсульта, перенесенной инфекции и т.д.
- Нарушения сна
- Состояния, сопровождающиеся расстройство электролитного баланса
- Употребление наркотиков
- Злоупотребление алкоголем
Некоторые виды деятельности могут быть опасны, если во время них разовьется большой судорожный припадок, например:
- Плавание. Если вы собираетесь плавать, обязательно наденьте спасательный круг или жилет и не плавайте в одиночку.
- Купание в ванне. Купание в ванне также связано с риском утопления – пользуйтесь душем.
- Вождение транспортного средства или управление механизмами. В США в большинстве штатов приняты законы, ограничивающие вождение транспорта людьми, имеющими в анамнезе судорожные припадки.
Сила судорожных сокращений или падение в начале судорожного припадка могут быть причиной травм. В самых тяжелых случаях, травмы могут быть смертельными, особенно, если человек не принимает противосудорожные препараты или принимает их неправильно.
Во время большого судорожного припадка могут возникнуть следующие травмы:
- Вывихи суставов
- Черепно-мозговые травмы
- Переломы костей
Повторные судорожные припадки
Вопрос, могут ли повторные судорожные припадки вызвать повреждение головного мозга, изучался очень серьезно, но однозначного ответа на него нет. Чем дольше длится припадок, тем больше вероятность того, что он привет к структурно-функциональным изменениям в головном мозге. Повторно возникающие краткие судорожные припадки также могут привести к изменениям головного мозга, при этом нормальные участки головного мозга становятся эпилептогенными очагами. Это явление называется киндлингом.
Пациенты с повторяющимися судорогами особенно нуждаются в медикаментозном контроле за судорогами.
Обратитесь сначала к врачу общей практики или семейному врачу. Вероятнее всего, он направит вас к доктору, который специализируется на заболеваниях нервной системы (невролог).
Желательно подготовиться к посещению врача. Приведенная ниже информация поможет вам в подготовке и подскажет, чего ожидать от врача.
Что вы можете сделать
- Запишите, какие симптомы испытываете вы или ваш ребенок. Укажите и те симптомы, которые могут казаться несвязанными с причиной запланированного обращения к врачу.
- Составьте список всех лекарственных препаратов, витаминов и биодобавок, которые вы принимаете, также укажите дозировки. Также запишите причины, по которым вы прекратили прием каких-либо препаратов, например, появление побочных эффектов или низкая эффективность.
- Попросите кого-либо из членов семьи пойти к врачу с вами, поскольку не всегда легко запомнить всю информацию, полученную от врача во время приема. Кроме того, поскольку большой судорожный припадок сопровождается потерей памяти, его лучше сможет описать тот, кто наблюдал со стороны, нежели сам больной.
- Запишите вопросы, которые бы вы хотели задать врачу.
Составление списка вопросов поможет вам наиболее рационально использовать время приема у врача. В случае больших судорожных припадков список основных вопросов может быть таким:
- У меня эпилепсия?
- Будут ли у меня еще судорожные припадки?
- В каких обследованиях я нуждаюсь? Требуется ли для них специальная подготовка?
- Какие методы лечения существуют, и что вы мне порекомендуете?
- Каких побочных эффектов от лечения стоит ожидать?
- Существуют ли какие-либо альтернативные подходы к лечению, кроме тех, что вы назначили?
- Следует ли мне ограничить мою повседневную активность?
- Существуют ли более дешевые препараты-дженерики в качестве альтернативы тем препаратам, что вы мне назначили?
- Могу ли я взять с собой какие-либо брошюры или печатные материалы? Какие веб-сайты вы можете мне рекомендовать?
Не стесняйтесь задавать врачу любые другие вопросы.
Чего ожидать от врача
Врач задаст вам ряд вопросов, например:
- Когда у вас или вашего ребенка впервые возникли судорожные припадки?
- Сколько судорожных припадков было у вас или вашего ребенка?
- Как часто возникают припадки?
- Как вы можете описать типичный судорожный припадок?
- Как долго длится судорожный припадок?
- Возникают ли судорожные припадки сериями?
- Припадки одинаковы, или же вы или кто-либо, наблюдавший со стороны, замечали, что припадки протекают по-разному?
- Какие препараты вы или ваш ребенок принимали? В каких дозировках?
- Пробовали ли вы комбинированную терапию?
- Замечали ли вы, что что-либо провоцирует наступление припадков, например, недостаток сна или плохое самочувствие?
Анамнез
Врач попросит вас подробно описать судорожные припадки, поскольку эта информация крайне важна для постановки диагноза. Так как большие судорожные припадки сопровождаются потерей сознания и забываются самим больным, обычно требуется описание того, кто наблюдал припадок со стороны.
Врач может попытаться установить, являются причиной возникновения припадков такие распространенные раздражители, как интенсивные физические нагрузки, громкая музыка, мигающий источник света (то же воздействие оказывают видеоигры и телевизор) или недостаток сна. Однако в большинстве случаев не удается выявить провоцирующий фактор.
Неврологический осмотр
Врач проводит неврологический осмотр, включающий оценку:
- Состояние мышечной системы
- Рефлексов
- Мышечного тонуса
- Мышечной силы
- Чувствительности
- Двигательные функции
- Походка
- Поза
- Координация движений
- Равновесие
Также врач может задать несколько вопросов, чтобы оценить ваши мышление и память.
Анализы крови и методы визуализации
Для выявления некоторых причин больших судорожных припадков могут быть назначены анализы крови. Также врач может назначить исследования, которые помогут обнаружить патологические изменения головного мозга.
Электроэнцефалография (ЭЭГ). При ЭЭГ происходит регистрация электрической активности головного мозга в виде волн с помощью электродов, прикрепленных в коже головы. У людей, страдающих эпилепсией, имеются нарушения ритма волн на ЭЭГ даже вне приступа.
В некоторых случаях врач может назначить видео-ЭЭГ мониторинг. Для этого может потребоваться пребывание в больнице. Этот метод исследования позволяет врачу сопоставить по секундам, поведение пациента на видеозаписи и данные ЭЭГ, которая регистрируется одновременно.
Это сопоставление позволяет врачу определить тип судорожного расстройства, правильно подобрать лечение и уточнить диагноз.
Нейровизуализация. Компьютерная томография и магнитно-резонансная томография позволяют получить детализированное изображение головного мозга и выявить наличие опухоли мозга, кист и других структурных изменений. В течение исследования пациент лежит на выдвижном столе, который задвигается внутрь аппарата (томографа). Голова пациента иммобилизована с помощью шины, что улучшает качество изображения.
Не у всех людей, перенесших большой судорожный припадок, развиваются повторные припадки. Это может быть однократный эпизод, поэтому врач может не назначать никаких препаратов до тех пор, пока не разовьется повторных приступ. Лечение обычно заключается в приеме противосудорожных препаратов.
Лекарственные препараты
Для лечения судорожных припадков и эпилепсии применяется множество препаратов, например:
- Карбамазепин (Карбатрол,Тегретол и т.д.)
- Фенитоин (Дилантин, Фенитек)
- Вальпроевая кислота (Депакин)
- Окскарбазепин (Трилептал)
- Ламотриджин (Ламиктал)
- Габапентин (Нейротин)
- Топирамат (Топамакс)
- Фенобарбитал
- Зонисамид (Зонегран)
- Леветирацетам (Кеппра)
- Тиагабин (Габитрил)
- Прегабалин (Лирика)
- Фелбамат (Фелбатол)
- Этосуксимид (Заронтин)
- Лоразепам (Ативан)
- Клоназепам (Клонопин)
- Клобазам (Онфи)
- Руфинамид (Банзел)
- Перампанел (Фикомпа)
Подбор подходящего препарата и дозировки может быть довольно трудным. Врач может сначала назначить один препарат в относительно низкой дозировке, а затем постепенно повышать ее до тех пор, пока не будет достигнут контроль за судорогами.
Многим пациентам с эпилепсией удается достичь контроля за судорогами, принимая только один препарат, но некоторым требуется комбинированная терапия. Если вы пробовали принимать два и более препаратов в режиме монотерапии, но безуспешно, врач может рекомендовать вам прием комбинации из двух препаратов.
Принимайте препараты только так, как было назначено врачом, чтобы достичь наилучшего контроля за приступами. Всегда сообщайте доктору, если хотите начать принимать другие лекарственные препараты, в том числе и продающиеся без рецепта, или фитопрепараты.
Никогда не прекращайте прием препаратов, не обсудив это с врачом.
Легкие побочные эффекты противосудорожной терапии могут включать:
- Слабость
- Головокружения
- Увеличение массы тела
Более серьезные побочные эффекты, о которых необходимо незамедлительно сообщить врачу, включают:
- Нарушения настроения
- Высыпания на коже
- Ухудшение координации
- Нарушения речи
- Выраженная слабость
Кроме того, прием препарата Ламиктал связан с повышенным риском развития асептического менингита – воспаления мозговых оболочек, которые покрывают головной и спинной мозг, схожего с бактериальным воспалением.
Беременность и судороги
Женщины, страдающие большими судорожными припадками, обычно могут иметь нормальную беременность. Однако иногда на фоне приема некоторых препаратов могут возникать пороки развития плода.
В частности, прием вальпроевой кислоты связан с повышенным риском развития когнитивных расстройств и дефектов нервной трубки, таких как spina bifida. Американская академия неврологии рекомендует избегать приема вальпроевой кислоты во время беременности в связи с высоким риском для плода.
Обсудите эти риски с врачом. Поскольку существует риск возникновения пороков развития плода, а уровень препаратов в крови при беременности изменяется, женщинам, страдающим большими судорожными припадками, очень важно планировать беременность заранее.
В некоторых случаях, возможно изменение дозировки препаратов до или во время беременности. В редких случаях возможна отмена препаратов.
Контрацепция и противосудорожные препараты
Обратите внимание, что на фоне приема противосудорожных препаратов может снижаться эффективность оральных контрацептивов. Если контрацепция имеет первостепенное значение, попросите врача оценить, как взаимодействуют между собой препараты в организме. Возможно, вам потребуется другой вид контрацепции.
Если вы страдаете судорожными расстройствами, носите медицинский браслет – это поможет медицинскому персоналу в оказании неотложной помощи. На браслете должно быть указано, с кем связаться в неотложной ситуации, какие препараты вы принимаете и на что у вас аллергия.
Помощь и преодоление
Большие судорожные припадки негативно сказываются на качестве жизни, даже если на фоне лечения удается достичь контроля за приступами. Большие судорожные припадки могут напугать окружающих вас людей.
Дети могут стесняться своего заболевания. Их могут дразнить. И взрослым, и детям может быть очень мучительно жить в постоянном страхе нового приступа.
Возможно, вам будет полезно поговорить с другими людьми, оказавшимися в той же ситуации, что и вы. Помимо поддержки, они могут дать вам ценные советы и подсказать такие способы преодоления трудностей, связанных с заболеванием, о которых вы даже и не задумывались.
Фонд помощи при эпилепсии имеет сеть групп поддержки и интернет-форумов для подростков и взрослых, страдающих большими судорожными припадками, а также для родителей, чьи дети больны. Вы можете связаться с фондом по телефону 800-332-1000 или обратиться на их сайт. Также вы можете узнать у врача о группах поддержки по вашему месту жительства.
Причины развития и провоцирующие факторы эпилепсии
Эпилепсия представляет собой серьезное хроническое заболевание, для которого характерны неконтролируемые спонтанные приступы различного типа. Болезнь может иметь врожденный или приобретенный характер.
Первые эпилептические приступы могут возникнуть в любом возрасте, их развитие обусловлено множеством причин: от генетической предрасположенности до перенесенных нейроинфекций и черепно-мозговых травм.

Известны определенные провоцирующие факторы, присутствие которых может увеличивать вероятность возникновения эпилептических припадков. При их наличии больному нужно систематически посещать врача-невролога для предупреждения приступов и получения своевременной медицинской поддержки.
Причины возникновения заболевания
Эпилепсия бывает идиопатической или симптоматической природы. Причины развития идиопатической эпилепсии остаются невыясненными. Патология может диагностироваться у людей как в раннем, так и в зрелом возрасте, однако чаще всего встречается у детей. Одной из наиболее вероятных причин возникновения идиопатической эпилепсии ученые считают наследственную предрасположенность.
Возникновение симптоматической эпилепсии связано с тем или иным негативным обстоятельством, которое негативно повлияло на структуры головного мозга. Так, эпиприступ провоцируют следующие факторы:
- повторяющиеся вспышки света и цвета;
- повторяющиеся звуки;
- яркие сменяющиеся картинки, видеоэффекты;
- отравления различного рода;
- употребление спиртных напитков, наркотических средств;
- прием некоторых лекарственных препаратов;
- кислородное голодание;
- гипогликемический приступ – при резком падении уровня сахара в крови.
Нужно знать, что эпилептический припадок у здорового человека может быть вызван одной из трех последних причин.
Причины возникновения эпилепсии у подростков
Эпилепсия в подростковом возрасте чаще всего является продолжением заболевания, дебютировавшего в детстве. Эпилептические приступы у подростков могут как усиливаться, так и уменьшаться. Пубертатный период связан с глобальными изменениями в организме, подготовкой к взрослению и половой зрелости. Поэтому предсказать, как будет себя проявлять эпилепсия, достаточно сложно.
Появление симптоматической (вторичной) эпилепсии в подростковом возрасте обычно вызвано следующими негативными факторами:
- инфекционное заболевание головного мозга (менингит, энцефалит);
- черепно-мозговая травма;
- сильная интоксикация алкогольными, наркотическими или химическими веществами;
- заболевания щитовидной железы;
- нарушения обмена веществ.
Эпилепсия проявляет себя специфическими приступами, которые возникают спонтанно и их нельзя контролировать. При появлении более одного приступа необходимо срочно обратиться к врачу-неврологу.
Провоцирующие факторы у детей
Эпилепсию не относят к детским заболеваниям, но чаще её диагностируют в раннем возрасте. В зависимости от формы заболевания, оно может проявляться по-разному. Эпилепсия сопровождается судорогами и потеряй сознания.
Причинами эпилепсии у детей наиболее часто выступают:
- травмами шеи и головы в процессе рождения;
- гипоксией (кислородным голоданием) плода;
- инфекционными заболеваниями, перенесенными матерью во время беременности;
- злоупотреблением матерью алкоголем и наркотическими веществами в период вынашивания плода.
Заболевание может проявиться у ребенка сразу после рождения или через несколько лет. Незначительные судорожные движения у детей до трех месяцев могут быть следствием незрелой нервной системы. Тем не менее, при их наличии следует обратиться за консультацией к неврологу для исключения патологии. Если судороги продолжают появляться после трех месяцев жизни, усиливаются и возникают спонтанно, необходимо обязательно показать ребенка детскому неврологу.
Родителям необходимо обратить внимание на следующие симптомы у ребенка:
- замирания;
- потеря концентрации;
- нет реакции на раздражители;
- высокая температуры;
- обморок;
- вялость;
- головные боли;
- тошнота;
- боли в животе;
- головокружения.
При наличии этих симптомов, немедленно вызывайте врача или отвезите вашего ребёнка в больницу.
Провоцирующие факторы у взрослых
Наследственные формы эпилепсии не всегда проявляются в раннем возрасте. Известны случаи, когда пациенты старших возрастных групп ощутили свой первый эпилептический приступ, а при обследовании выяснилось, что имелась генетическая предрасположенность.
Возникновение эпилептических приступов во взрослом возрасте провоцируется другими факторами:
- перенесенным инсультом;
- опухолями головного мозга;
- рассеянным склерозом;
- метаболическими нарушениями;
- инфекционными заболеваниями с поражением головного мозга (менингитом, энцефалитом и пр.);
- алкогольной, наркотической и другими интоксикациями.
Черепно-мозговые травмы могут являться причиной возникновения эпилепсии у людей любого возраста. Повреждение костей черепа, кровоизлияние в головной мозг и нарушение целостности мягких тканей могут сопровождаться развитием патологических процессов с вторичной эпилепсией.
Нередко приступ сопровождается вывихами и переломами. Приступы могут быть и вегетативными — без потери сознания и судорог. Для них характерны следующие виды симптомов:
- учащение сердечных сокращений;
- чрезмерное потоотделение;
- метеоризм и спастические боли в животе.
Бессудорожную эпилепсию могут вызвать такие факторы, как предрасположенность и экзогенные воздействия. Эпилепсия у взрослых поддается лечению. Гарантировать успех может только точная постановка диагноза на ранних сроках.
Первые признаки эпилепсии
Зачастую больной и его близкие не подозревают о наличии у него эпилепсии до первого приступа. Определить причины его развития и конкретный раздражитель в первый раз бывает довольно сложно, однако о том, что припадок эпилепсии приближается, можно заподозрить при наличии у больного определенных признаков:
- головной боли за несколько дней до эпилептического припадка;
- нарушения сна;
- сильного стресса;
- нервозности и раздражительности;
- снижения аппетита;
- ухудшения аппетита.
Во время судорожного приступа отмечается напряжение мышц, отсутствие реакции на любые раздражители – больные не слышат звуков, не реагируют на прикосновения, боль, зрачки у них не сужаются и не расширяются. Состояние после эпилептического припадка у людей становится вялым и сонливым, для восстановления сил и нормализации состояния им необходим отдых и полноценный сон.
Эпилепсия у подростков: симптомы
Эпилепсия характеризуется нарушением активности клеток в головном мозге, когда возбуждение нейронов преобладает над процессами торможения. В результате возникают эпилептические приступы, которые очень разнообразны в своем проявлении. У подростков наиболее часто встречаются фокальные приступы, возможно с вторичной генерализацией, но и не исключены генерализованные припадки.
Фокальные эпилептические приступы возникают в определенной зоне головного мозга и затрагивают соседние ткани. Клиническая картина эпилептического приступа у подростка будет зависеть от области, где зарождается патологическое возбуждение:
- височная область. Наиболее часто эпилепсия поражает этот участок мозга. Во время эпилептического приступа пациент может ощущать странные неконтролируемые чувства и эмоции. Возникает повышенная тревожность;
- лобная область. У пациентов появляется мышечная слабость, нарушение речи. Эпилептические приступы часто возникают во сне, что сопровождается поворотами головы, хаотичными движениями ногами;
- теменная область. У пациентов отмечаются сенсорные приступы: человек может ощущать покалывание в конечностях, тепло или холод, онемение некоторых участков тела;
- затылочная область. Эпилептический приступ нарушает работу органов зрения. У пациента начинают двигаться из стороны в сторону глазные яблоки, дергаться веки. Перед глазами появляются вспышки света, узоры, образы. Эпилептический приступ нередко сопровождается болевыми ощущениями. До и после приступа у пациента может сильно болеть голова.
При генерализованном приступе патологическое возбуждение затрагивает головной мозг полностью. Данный вид эпилепсии существенно ухудшает качество жизни, поскольку связан с риском получить травму головы или лица во время приступа. Генерализованная эпилепсия обычно сопровождаются аурой – субъективными ощущениями, предвещающими приступ. Среди генерализованных приступов выделяют:
- тонико-клонические. Приступ начинается с тонической фазы, когда все тело резко напрягается и может вырваться непроизвольный крик. Далее у больного возникают судорожные подергивания. Во время приступа человек может потерять сознание. Эпилептический приступ обычно длится недолго (до пяти минут), после чего человек ощущает сильную усталость или может уснуть. Тонико-клонические приступы, дополнительно к основным проблемам, доставляют подростку значительный психологический дискомфорт. Возрастает тревожность, поскольку нельзя предугадать, когда будет следующий приступ. Развивается неуверенность в себе, подростку трудно социализироваться.
- абсансы. Характерной особенностью данного вида приступов является отключение сознания на несколько секунд или минут. Человек замирает и не реагирует на внешние раздражители. Абсансы могут сопровождаться непроизвольными подергиваниями пальцев рук, мышц лица. Абсансы создают трудности обучения в коллективе, так как во время приступа подросток пропускает часть информации, излагаемой учителем. Приступ наступает внезапно, иногда без ауры. При этом человек может прерваться на полуслове, а после окончания приступа продолжить разговор.
- атонические приступы. В этом случае мышцы резко теряют тонус и человек падает. Существует большая вероятность получить серьезную травму во время приступа.
Характер эпилептических приступов обычно остается стереотипным. С развитием заболевания без адекватной терапии приступы будут учащаться, а их интенсивность усиливаться.
Проявления эпилептических приступов
Для эпилепсии характерны неконтролируемые спонтанные приступы, появление и интенсивность которых невозможно предугадать наперед. Заподозрить заболевание можно после возникновения первого приступа. При повторении приступа нужно немедленно обратиться к врачу-неврологу, так как при отсутствии грамотного лечения частота эпилептических припадков со временем только увеличивается.
Аура может проявляться следующими ощущениями:
- определенными звуками (звоном или шумом в ушах, мелодией, другими звуками);
- некоторыми запахами;
- зрительными видениями;
- ощущением де жавю;
- головными болями;
- повышенной тревожностью и пр.
При рефлекторной эпилепсии появление приступов провоцирует определенный раздражитель. Эпилептический припадок в таких случаях может начаться в результате воздействия яркого света, вспышки света, светомузыки в ночном клубе, быстрого видеоряда с часто меняющейся картинкой.
Кроме того, эпилепсия может характеризоваться следующими признаками:
- судорогами: во время приступа появляются тонические или клонические судороги в мышцах верхних и нижних конечностей;
- расстройством сознания: некоторые простые эпилептические приступы сопровождаются сохранением сознания, другие – выключением его либо впадением больного в коматозное состояние. Помимо этого, во время эпиприпадка эпилептик может видеть галлюцинации, мысленно перемещаться в другое место;
- вегетативными нарушениями: у больных при приступе изменяется пульс, артериальное давление, тонус сосудов;
- нарушением памяти: по окончании эпилептического приступа больной чаще всего не может вспомнить произошедшее с ним. По мере развития заболевания и увеличения частоты приступов у эпилептиков нарушается речь, мышление, что приводит к деменции.
На ранних стадиях развития болезни, как правило, происходят простые эпилептические приступы, характеризующиеся небольшой длительностью и отсутствием потери сознания. По мере развития болезни наблюдается ухудшение состояния, учащение приступов с более ощутимыми их последствиями.
Виды заболевания
У пациентов разных возрастных групп наблюдаются следующие виды эпилепсии.
- Юношеская миоклоническая эпилепсия. В основном встречается у подростков. Приступы наступают после пробуждения, временами не сопровождаются судорогами.
- Прогрессирующая миоклоническая эпилепсия. Трудно поддается лечению, в течение жизни может перетекать в более сложную и опасную форму заболевания.
- Симптоматическая эпилепсия. Страдают люди старшего возраста. Первые признаки болезни могут появляться до 30 лет. Причинами возникновения являются травмы головы и заболевания нервной системы. Из-за разнообразного проявления болезни, ее трудно диагностировать, поскольку симптомы могут вводить в заблуждение и больному могут поставить неверный диагноз даже после тщательного обследования.
- Височная эпилепсия. Поражает височные доли головного мозга. Распространенным симптомом является состояние “дежавю”. Данная форма эпилепсия также вызывает тревожные расстройства, неконтролируемые приливы гнева и других эмоциональных состояний.
- Лобная эпилепсия. Симптомы разнообразны и зависят от того, какие части головного мозга поражены. Отражается на двигательных функциях тела человека. Проявления данного заболевания часто не вызывают волнений. Больной может учащенно двигать глазами и языком, топтаться на месте. Со стороны может показаться, что человек просто испытывает нервное возбуждение. При этом человек не может упорядочить свои мысли, испытывает множество эмоций одновременно и не может успокоиться, сосредоточиться на чем-то одном.
- Теменная эпилепсия. Встречается довольно редко. Симптомом является зрительные нарушения или чувствительность глаз к вспышкам света. Глаза могут бесконтрольно двигаться или дергаться из стороны в сторону, веки могут дрожать. Во время или после приступа часто возникают сильные головные боли.
- Абсансная эпилепсия. Симптомы данного заболевания характеризуются кратковременными обмороками или отключением сознания. За редким исключением абсансная эпилепсия проявляется потерей концентрации, человек не может сфокусироваться, обрывает фразу на полуслове и не может построить логическую цепочку, чтобы донести свою мысль. Его движения нечеткие, руки могут бесконтрольно двигаться, возникают необъяснимые ощущения в пальцах, поэтому больному хочется размять руки.
- Миоклоническая эпилепсия. Проявляется резкими спонтанными движениями рук и ног. На симптомы данного заболевания часто не обращают внимание и путают с абсолютно нормальным гипногогическим миоклонусом, который каждый человек испытывает при засыпании.
Помимо классификации эпилепсии, также выделяют отдельные формы эпилептических приступов.
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
- компьютерной и магнитно-резонансной томографии;
- ангиографии;
- электроэнцефалографии;
- нейрорадиологической диагностики;
- осмотра окулистом глазного дна;
- биохимического анализа крови.
В некоторых случаях назначается выполнение люмбальной пункции – исследования, позволяющего выявить поразившую головной мозг инфекцию.
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий. В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.
В каких случаях требуется госпитализация
Больного необходимо доставить в стационар:
- если эпилепсия была выявлена впервые – для проведения исследований, подбора эффективного лечения;
- при эпилептическом статусе;
- в случае планирования хирургического вмешательства (в частности, удаления опухоли головного мозга, сопровождающейся эпилептическими припадками);
- для того, чтобы в плановом порядке оценить динамику заболевания.
Занятия лечебной физкультурой, контролируемые опытным врачом ЛФК, позволяют нормализовать процессы возбуждения и торможения в головном мозге, которые у эпилептиков чаще всего нарушены. Специальные ритмичные движения и дыхательные упражнения позитивно действуют на нейроны, гармонизируют психическое состояние больных, являются профилактикой стрессов и других заболеваний.
Профилактика эпиприступов
Существуют профилактические рекомендации, придерживаясь которых можно предотвратить эпилептические припадки, особенно если они уже имеются в анамнезе:
- следует беречься от получения черепно-мозговых травм;
- отказаться от курения, употребления алкоголя и наркотических веществ;
- стараться не бывать долго в душных, непроветриваемых помещениях;
- избегать переохлаждения;
- отдать предпочтение здоровому образу жизни, занятиям спортом;
- избегать стрессовых ситуаций;
- не переутомляться;
- соблюдать режим труда и отдыха.
Эпилепсия представляет собой довольно тяжелую и трудноизлечимую патологию. Благодаря назначению современных противосудорожных препаратов врачам клиники неврологии Юсуповской больницы удается добиться значительного повышения качества жизни своих пациентов и предупреждения развития у них новых эпилептических припадков.
Запись к неврологу Юсуповской больницы проводится по телефону или на сайте клиники. Также вы можете задать интересующие вопросы, касающиеся условий госпитализации в стационар и ориентировочной стоимости предоставляемых услуг.
Эпилепсия
Эпилепсия – это специфическое состояние, возникающее на фоне изменения электрической активности мозга. Она является одним из самых распространенных неврологических заболеваний в мире. Патология может протекать практически незаметно, а может полностью подчинять себе жизнь человека. Только полноценная диагностика позволяет выявить проблему и подобрать лечение, которое позволит добиться стойкой ремиссии.

Общая информация
Приступы эпилепсии были известны людям очень давно. Ее то принимали за одержимость демонами, то связывали с особой одаренностью человека. На сегодняшний день та или иная форма патологии наблюдается у 10 людей из 1000. Симптомы могут возникать и у новорожденных детей, и у пожилых, у мужчин и у женщин с одинаковой частотой. Более того, сходные процессы протекают в центральной нервной системе некоторых животных, например, собак.
Основной механизм появления приступов – это синхронизация работы всех нервных клеток в определенной зоне. Она называется эпилептогенным очагом и определяет набор симптомов и их выраженность. Вопреки распространенному мнению, заболевание не ограничивается судорогами с потерей сознания. Существует большое количество вариантов припадков с разнообразной симптоматикой, зависящей от зоны мозга, в которой возникает патологический очаг.
Причины
Работа головного мозга – это сложнейший процесс, требующий постоянного взаимодействия множества структур. Сбой на любом уровне может вызвать формирование эпилептогенного очага. Среди наиболее частых причин эпилепсии у взрослых и детей выделяют:
- наследственность;
- черепно-мозговые травмы;
- острые или хронические интоксикации, в особенности алкоголизм;
- инфекционные поражения головного мозга или его оболочек (энцефалиты, менингиты);
- острые и хронические нарушения мозгового кровообращения, в том числе инсульты;
- злокачественные и доброкачественные опухоли в полости черепа;
- родовые травмы;
- паразиты, развивающиеся в структурах головного мозга: эхинококк, свиной цепень;
- нейродегенеративные заболевания (болезнь Альцгеймера, рассеянный склероз, болезнь Пика);
- гормональные сбои, особенно недостаток тестостерона;
- нарушения обмена веществ и т.п.
Бывают случаи, когда причину появления эпилепсии так и не удается выявить. В этом случае заболевание называют идиопатическим.
Виды и симптомы
Эпилепсия многогранна и многолика, ее симптомы не ограничиваются только судорогами. Наиболее распространена классификация в зависимости от выраженности приступов и их основных проявлений.
Аура (предвестники)
Многие приступы эпилепсии начинаются с ауры. Так называют комплекс специфических ощущений, который возникает незадолго до припадка. Проявления ауры могут быть совершенно различными: парестезии (патологические ощущения), специфический вкус во рту, слуховые, зрительные или обонятельные галлюцинации и т.п. Перед появлением ауры человек нередко начинает испытывать беспричинное беспокойство, внутреннее напряжение.
Парциальные (очаговые) приступы
Эти состояния возникают, когда в патологическое перевозбуждение вовлечен небольшой участок головного мозга.
Простые парциальные приступы характеризуются сохраненным сознанием и длятся всего 1-2 минуты. В зависимости от локализации патологического очага человек ощущает:
- внезапную смену настроения без видимой причины;
- небольшие подергивания в определенной части тела;
- ощущение дежавю;
- галлюцинации: огоньки перед глазами, непонятные звуки и т.п.;
- парестезии: ощущение покалывания или ползанья мурашек в какой-либо части тела;
- затруднения в произношении или восприятии слов;
- тошноту;
- изменение частоты пульса и т.п.
Сложные приступы характеризуются более выраженной симптоматикой и нередко затрагивают сознание и мышление. Человек может:
- потерять сознание на 1-2 минуты;
- бессмысленно смотреть в пустоту;
- кричать, плакать, смеяться без видимой причины;
- постоянно повторять какие-либо слова или действия (жевание, хождение по кругу и т.п.).
Как правило, при сложном припадке и некоторое время после него пациент на некоторое время остается дезориентированным.
Генерализованные судороги
Генерализованные приступы относятся к классическим признакам эпилепсии, о которых слышал практически каждый. Они возникают, если эпилептогенный очаг распространился на весь головной мозг. Выделяют несколько форм припадков.
- Тонические судороги. Мышцы большей части тела (особенно спины и конечностей) одновременно сокращаются (приходят в тонус), остаются в этом состоянии 10-20 секунд и затем расслабляются. Такие приступы часто случаются во время сна и не сопровождаются потерей сознания.
- Клонические судороги. Редко возникают изолированно от других видов приступов. Проявляются ритмичным быстрым сокращением и расслаблением мышц. Движение невозможно остановить или задержать.
- Тонико-клонические судороги. Этот вид приступа называют grand mal, что в переводе с французского значит «большая болезнь». Приступ делится на несколько фаз:
- предвестники (аура);
- тонические судороги (20-60 секунд): мышцы сильно напрягаются, человек вскрикивает и падает; в это время у него останавливается дыхание, лицо приобретает синюшный оттенок, а тело выгибается дугой;
- клонические судороги (2-5 минут): мышцы тела начинают ритмично сокращаться, человек бьется на полу, изо рта выделяется пена, нередко с примесью крови из-за прикушенного языка;
- расслабление: судороги прекращаются, мышцы расслабляются, нередко случается непроизвольное мочеиспускание или дефекация; сознание отсутствует на протяжении 15-30 минут.
После завершения генерализованного припадка у человека на протяжении 1-2 дней остается ощущение разбитости, проблемы с координацией движений и мелкой моторикой. Они связаны с гипоксией головного мозга.
- Атонические приступы. Характеризуются кратковременным расслаблением мышц, сопровождающимся потерей сознания и падением. Приступ длится буквально 10-15 секунд, но после его окончания пациент ничего не помнит.
- Миоклонические приступы. Проявляются быстрыми подергиваниями мускулатуры отдельных частей тела, обычно рук или ног. Припадок не сопровождается потерей сознания.
- Абсансы. Второе название приступов – petit mal (малая болезнь). Этот симптом эпилепсии возникает чаще у детей, чем у взрослых и характеризуется кратковременной потерей сознания. Больной застывает на месте, смотрит в пустоту, не воспринимает обращенную к нему речь и не реагирует на нее. Нередко состояние сопровождается непроизвольными морганиями глаз, мелкими движениями рук или челюстей. Длительность приступа – 10-20 секунд.
Детская эпилепсия
Детская эпилепсия имеет много масок. У новорожденных она может проявляться периодическими сокращениями мышц, не похожими на судороги, частым откидыванием головы назад, плохим сном и общим беспокойством. Более взрослые дети могут страдать от классических приступов и абсансов. Парциальные приступы чаще проявляются:
- резкими головными болями, тошнотой, рвотой;
- короткими периодами расстройства речи (ребенок не может произнести ни одного слова);
- ночными кошмарами с последующими криками и истерикой;
- лунатизмом и т.п.
Эти симптомы далеко не всегда являются признаком эпилепсии, но они должны послужить поводом для внеочередного обращения к врачу и полноценного обследования.
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
- сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам;
- неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов;
- ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков;
- МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.;
- ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока;
- УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.;
- реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока;
- общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента;
- консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п. (назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.

Лечение эпилепсии
Лечение – это длительный и сложный процесс. Даже при правильном подборе лекарств и полном отсутствии каких-либо проявлений в течение длительного времени, врачи говорят лишь о стойкой ремиссии, но не о полном устранении заболевания. Основу терапии составляют медикаментозные средства:
- противосудорожные препараты (фенобарбитал, клоназепам, ламотриджин, депакин и другие): принимаются постоянно для предупреждения припадков;
- транквилизаторы (феназепам, диазепам): устраняют тревожность и расслабляют организм;
- нейролептики (аминазин): снижают возбудимость нервной системы;
- ноотропы (пирацетам, мексидол, пикамилон): улучшают обмен веществ в головном мозге, стимулируют кровообращение и т.п.;
- мочегонные (фуросемид): используются сразу после припадков для устранения отека головного мозга.
При необходимости врач может назначить и другие группы препаратов.
Если лекарства недостаточно эффективны, врачи могут прибегнуть к хирургическому лечению. Выбор конкретной операции зависит от локализации патологического очага и формы заболевания:
- удаление патологического образования (опухоли, гематомы, абсцесса), которое стало причиной приступов;
- лобэктомия: иссечение участка мозга, в котором возникает эпилептогенный очаг, чаще височной доли;
- множественная субпиальная транссекция: используется при значительном размере очага или невозможности его удаления; врач делает мелкие надрезы в ткани мозга, которые останавливают распространение возбуждения;
- каллезотомия: рассечение мозолистого тела, соединяющего оба полушария мозга; используется при крайне тяжелых формах заболевания;
- гемисферотопия, гемисферектомия: удаление половины коры головного мозга; вмешательство используется крайне редко и только у детей до 13 лет ввиду значительного потенциала для восстановления;
- установка стимулятора блуждающего нерва: устройство постоянно возбуждает блуждающий нерв, оказывающий успокоительное действие на нервную систему и весь органим.
При наличии показаний могут использоваться остеопатия, иглорефлексотерапия и фитотерапия, но лишь в качестве дополнения к основному лечению.
Осложнения
Наиболее грозным осложнением эпилепсии является эпилептический статус. Это состояние характеризуется следующими друг за другом приступами судорог, между которыми человек не приходит в себя. Это состояние требует экстренной медицинской помощи ввиду высокого риска развития отека головного мозга, остановки дыхания и сердцебиения.
Внезапно возникший приступ эпилепсии может стать причиной падения и травмы. Кроме того, частые приступы и отсутствие качественного лечения приводит к постепенному ухудшению умственной деятельности и деградации личности (эпилептическая энцефалопатия). Это особенно характерно для алкогольной эпилепсии.
Первая помощь при приступе
Если у человека развился классический приступ эпилепсии с потерей сознания, тоническими и клоническими судорогами, окружающие должны:
- по возможности предотвратить травматизацию при падении;
- уложить больного на бок;
- осторожно удерживать голову во время судорог.
Категорически запрещается помещать в рот больному ложки, карандаши и другие твердые предметы, чтобы избежать прикусывания языка!
Если судороги не прекращаются, или приступы следуют один за другим, необходимо срочно вызвать скорую помощь.
Профилактика и диета
Профилактика эпилепсии – это здоровый образ жизни. Врачи рекомендуют:
- избегать стрессов и переутомления;
- своевременно лечить любые инфекции и воспалительные процессы, включая кариес;
- минимизировать (а лучше, исключить совсем) интоксикации, включая алкоголь и курение;
- поддерживать индекс массы тела в пределах нормы;
- регулярно заниматься спортом на любительском уровне, больше гулять;
- полноценно высыпаться и отдыхать.
Диета при уже диагностированной эпилепсии, а также повышенном риске ее развития должна соответствовать принципам правильного питания:
- достаточное количество и правильный баланс макро- и микронутриентов (витамины, минералы), а также воды;
- дробное питание небольшими порциями;
- исключение или резкое сокращение специй, кофе, черного чая, газированных напитков и т.п.
Некоторые формы эпилепсии подлежат коррекции с помощью кетогенной диеты, отличающейся минимальным количеством углеводов, средним – белков и высоким – жиров (до 80% всех калорий). Переход на этот стиль питания должен проводиться только с разрешения врача и проходить под его строгим контролем.
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» используют классические и современные схемы для лечения различных форм эпилепсии. Мы предлагаем:
- полноценное обследование;
- индивидуальный подбор терапии;
- вспомогательные методы: иглорефлексотерапия, массаж, мануальная терапия;
- помощь психотерапевта;
- постоянный контроль эффективности лечения.
Преимущества клиники
Клиника «Энергия здоровья» работает, чтобы сделать качественную медицинскую помощь доступной каждому. Наши преимущества – это:
- врачи различных специальностей, регулярно совершенствующие знания и навыки;
- современное диагностическое оборудование;
- весь спектр лабораторных исследований;
- комплексные программы проверки здоровья;
- индивидуальный подход к подбору терапии;
- собственный дневной стационар;
- доступные цены на все услуги.
Эпилепсия – это заболевание, вынуждающее человека жить в постоянном страхе перед новым приступом. Возьмите недуг под контроль, запишитесь в «Энергию здоровья».
Определение
Синкопальное состояние (синкопе, обморок) – эпизод временной потери сознания вследствие общей гипоперфузии головного мозга. Для синкопе характерны острое начало, быстрый самостоятельный регресс симптомов.
Термин “коллапс” обозначает резкое снижение артериального давления, при этом, потеря сознания не обязательна. В ряде случаев, коллапс может быть причиной обмороков.
Для обозначения обоих состояний в МКБ-10 используется рубрика R55 Обморок [синкопе] и коллапс.
- психогенный обморок (F48.8);
- синокаротидный синдром (G90.0);
- тепловой обморок (T67.1);
- ортостатическая гипотензия (I95.1), в т.ч. неврогенная (G90.3) и
- приступ Стокса-Адамса (I45.9).
Клиника
В клиническую картину отдельных видов синкопе входит продромальный период с различными симптомами: головокружение, общая слабость, головокружение и зрительные нарушения, указывающими на последующее развитие синкопе. Однако, часто синкопы развиваются без предвестников.
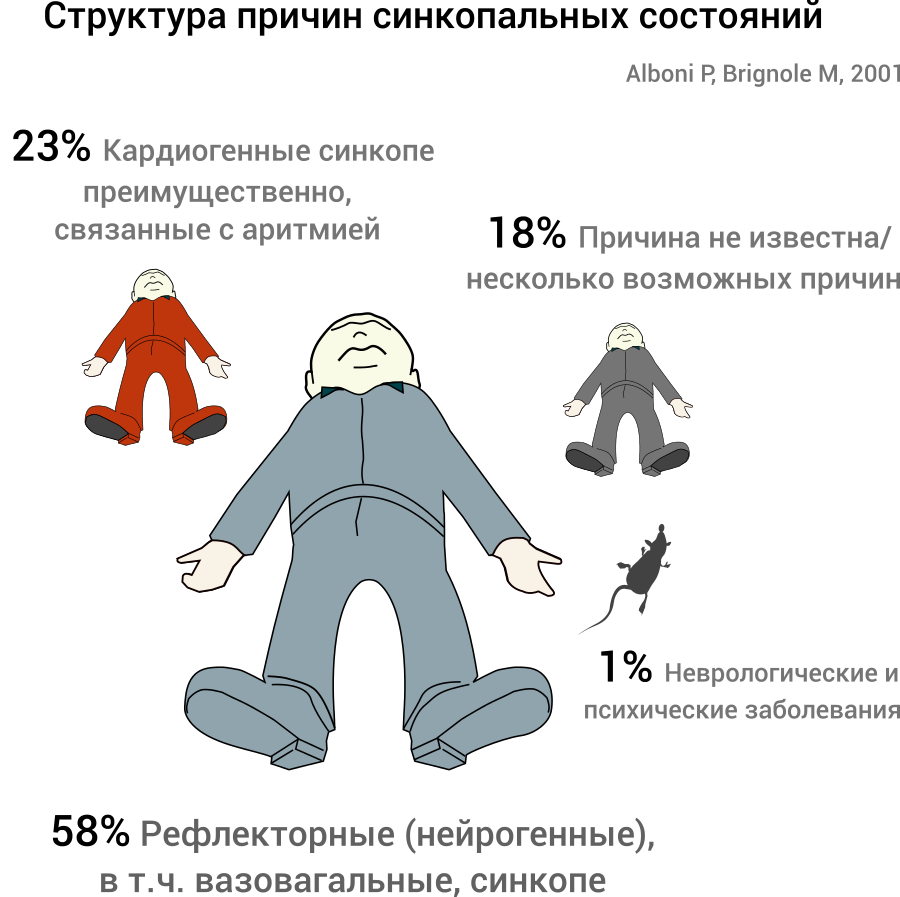
Обычно, синкопы кратковременные, в 90% случаев продолжительность составляет 5-22 с . Однако, в ряде случаев, приступы имеют большую продолжительность — до нескольких минут.
- До 90% случаев синкопальных состояний длящихся более полуминуты сопровождаются клоническими
- судорогами.
- Функции тазовых органов обычно контролируются,
- Пульс слабый,
- Артериальное давление понижено,
- Дыхание почти незаметно.
После окончания синкопа характерно быстрое и полное восстановление сознания, ориентированности и адекватного поведения. Ретроградная амнезия встречается редко, преимущественно у пожилых людей. Часть пациентов ощущают после приступа общую слабость.
Прилагательное «пресинкопальный» используется для обозначения симптомов и признаков, которые предшествуют потере сознания при синкопе, являясь продромальным периодом синкопе. Таким образом, “пресинкопе” или “липотимия” обозначает продромальное состояние синкопе без последующего развития потери сознания.
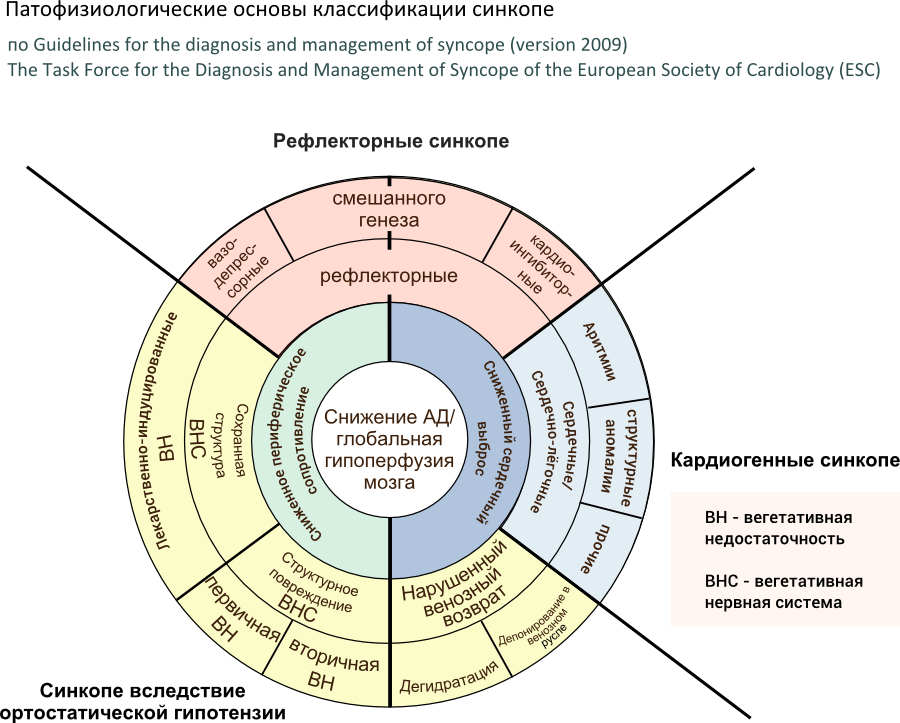
Патофизиология
Для развития церебральной гипоперфузии достаточно снижения систолического артериального давления ниже 60 мм рт.ст. продолжлительностью 6-8 секунд. Кроме того, причиной синкопе может быть быстрое снижение оксигенации крови.

Рефлекторные (нейрогенные) синкопе
Вазовагальные (нейрокардиогенные) синкопе
-
- опосредованные эмоциональным стрессом: страхом, болью, видом крови;
- опосредованные ортостатическим стрессом
Ситуационные синкопе
-
- кашель;
- чихание;
- дефекация;
- мочеиспускание;
- глотание (холодной жидкости);
- постпрандиальные (после приёма пищи);
- манипуляции в парикмахерской;
- игра на трубе;
- удушение;
- подъём тяжестей;
- погружение под воду;
- упражнения на растяжку.
Гиперчувствительность каротидного синуса
Атипичные синкопе (с атипичным триггером/без явного триггера)
Синкопе вследствие ортостатической гипотензии
Первичная вегетативная недостаточность
-
- первичная вегетативная недостаточность,
- мультисистемная атрофия,
- болезнь Паркинсона с вегетативной недостаточностью,
- деменция с тельцами Леви
Вторичная вегетативная недостаточность
-
- сахарный диабет, амилоидоз, уремия, поражения спинного мозга;
- лекарственно-индуцированная ортостатическая гипотензия;
- алкоголь, вазодилятаторы, диуретики, фенотиазины, антидепрессанты.
Гиповолемия
-
- кровотечение, диарея, рвота и т.д.
Кардиогенные синкопе
Аритмогенные
Брадикардия
-
- полная АВ-блокада (АВ-блокада III степени);
- синдром Вольфа-Паркинсона-Уайта;
- синдром слабости синусового узла.
Тахикардия
-
- наджелудочковая;
- желудочковая.
Синдром удлинённого интервала QT
Каналопатии
Структурные поражения сердца
-
- аортальный стеноз;
- диссекция и аневризма аорты;
- острый инфаркт миокарда/ишемия миокарда;
- гипертрофическая обструктивная кардиомиопатия;
- патология коронарных артерий;
- первичная лёгочная гипертензия;
- тромбоэмболия лёгочной артерии;
- синдром эйзенменгера;
- заболевания клапанов сердца;
- миксома предсердия;
- аритмогенная дисплазия правого желудочка.
Состояния, которые ошибочно воспринимаются как синкопе
Состояния с частичной или полной потерей сознания, но без глобальной гипоперфузии головного мозга
- эпилепсия;
- метаболические нарушения (гипогликемия, гипоксия, гипервентиляция);
- интоксикация;
- ТИА в вертебробазилярном бассейне.
Состояния без потери сознания
- функциональные (психогенные) синкопе;
- дроп-атаки;
- транзиторные ишемические атаки в каротидном бассейне;
- катаплексия;
- пароксизмальные дискинезии;
- пароксизмальный кинезиогенный хореоатетоз;
- пароксизмальный некинезиогенный хореоатетоз;
- пароксизмальные дискинезии, вызыванные физической нагрузкой;
- периодические синдромы детского возраста;
- доброкачественное пароксизмальное головокружение;
- доброкачественный пароксизмальный тортиколис;
- циклические рвоты.
Другие пароксизмальные неэпилептические расстройства
- дистония, чувствительная к леводопе;
- эпизодические атаксии;
- синдром Сандифера;
- кивательная судорога;
- пароксизмальное тоническое отведение глаз вверх у детей;
- Доброкачественный неэпилептический миоклонус младенчества;
- врождённая гиперэкплексия;
- Приступы вздрагивания;
- стереотипии, самораздражение и мастурбация;
- Синдром гипервентиляции.

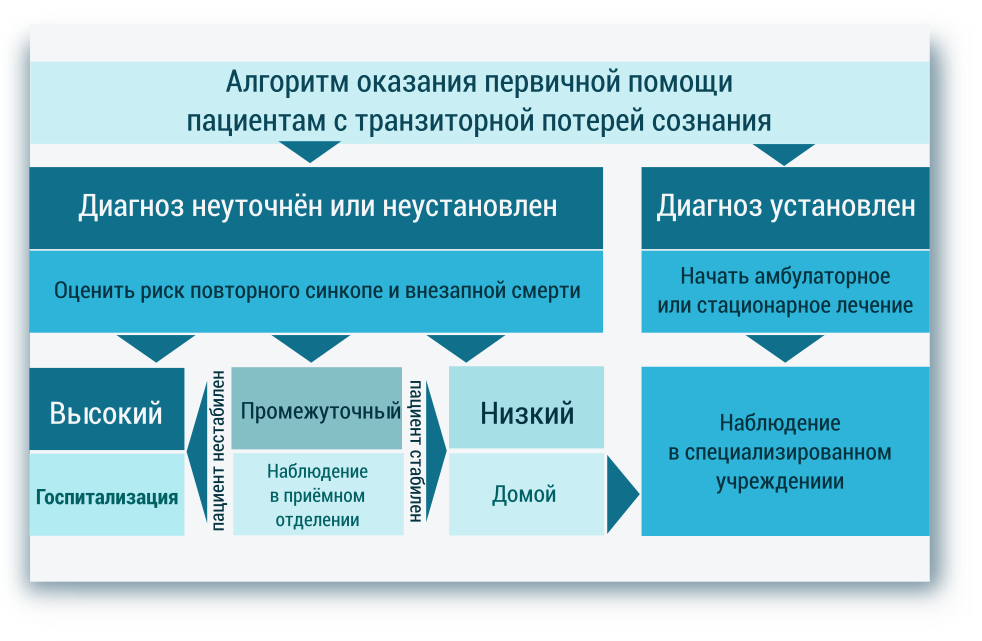
Обследование пациентов с синкопальными состояниями
Синкопе является неотложным состоянием и требует экстренной оценки пациента. В отсутствии указаний на известные пациенту заболевания или приём лекарственных препаратов, клинические характеристики приступа дают основную информацию о природе синкопе.
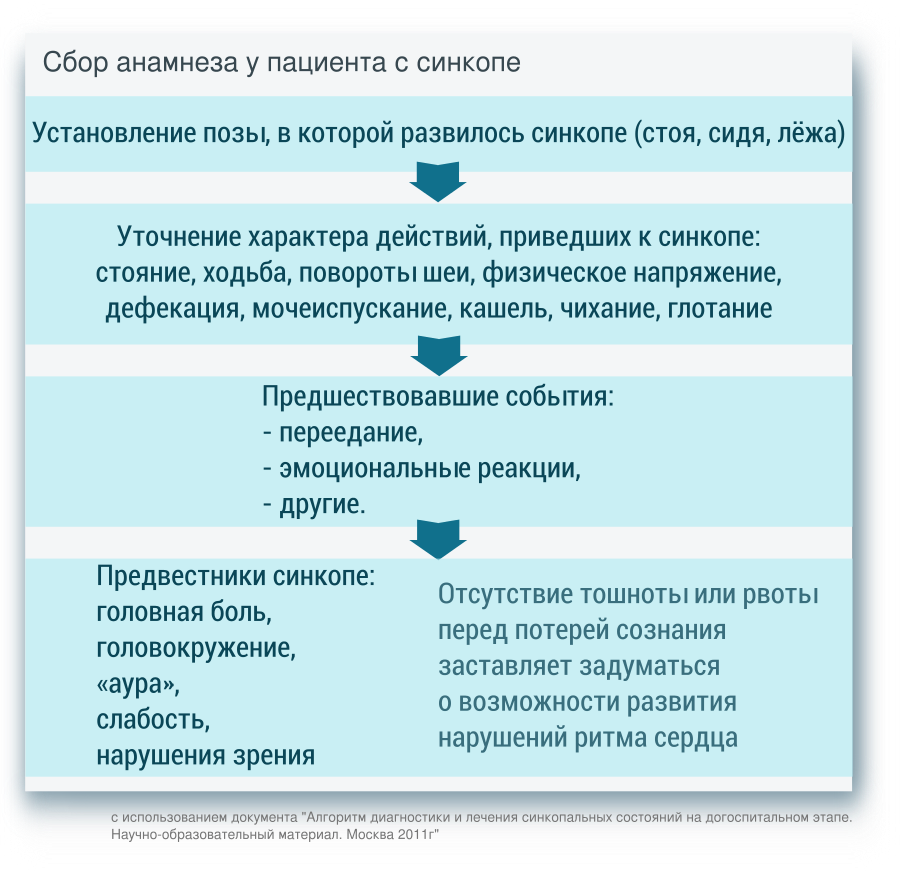
Сбор анамнеза
Характер приступов
Для того, чтобы определить, бы ли приступ синкопом или пароксизмальным состоянием другого вида, необходимо ответить на следующие вопросы:
- Была ли потеря сознания полной?
- Была ли потеря сознания транзиторной: кратковременной с быстрым восстановлением?
- Восстановилось ли исходное состояние пациента полностью, спонтанно, без последствий?
- Было ли снижение тонуса мышц, поддерживающих позу?
Если на каждый вопрос ответ “да” – у пациента, вероятно, синкопальное состояние; если хотя бы на один из вопрос получен ответ “нет”, необходимо рассмотреть другие причины пароксизма.


Количество эпизодов
Как правило для доброкачественных причин, характерно небольшое количество синкопальных состояний, редкое их развитие. Напротив, опасные причины синкопе вызывают частые синкопальные состояния.
Сопутствующие симптомы
Одышка может указывать на связь синкопе с тромбоэмболией лёгочной артерии;
Стенокардия – на заболевания сердца; Внезапное развитие синкопальных состояний (без продромы), также характерно для кардиогенных синкопе, однако, ввиду того, что рефлекторные синкопе встречаются чаще – случаев рефлекторных синкопе с внезапным началом больше, чем кардиогенных.
Очаговые неврологические симптомы – на нейрогенные синкопе.
Кровь в стуле и рвотных массах, мелена – признаки желудочно-кишечного кровотечения.
Непроизвольные мочеиспускание и дефекация, длительное течение – на эпилептический (не синкопальный) характер приступа.
Однако, ни один из клинических признаков не является патогномониничным, клиническое указание на определённый тип синкопе не исключает необходимости полного обследования пациента.
Более подробный обзор возможных причин приводится в таблице ниже:
Таблица 1 диагностические признаки различных видов синкопе
Рекомендации
ВВС диагностируется, если синкопе провоцируется эмоциональным стрессом или ортостатической нагрузкой и сочетается с типичным продромальным периодом
Ситуационное синкопе диагностируется, если возникли во время или непосредственно после действия специальных пусковых факторов (триггеров)
Ортостатическое синкопе диагностируется, если возникает после перехода в вертикальное положение и/или у пациента была зафиксирована ортостатическая гипотензия
Аритмогенное синкопе диагностируется, если на ЭКГ выявлены следующие изменения:
– атриовентрикулярная блокада 2 степени (Мобитц II) или 3 степени;
– альтернирующая блокада правой или левой ножек пучка Гиса;
– желудочковая тахикардия или пароксизмальная наджелудочковая тахикардия;
– неустойчивые эпизоды полиморфной желудочковой тахикардии и синдром удлиннёного или укороченного интервала QT;
– нарушения работы кардиостимулятора или искусственного водителя ритма
Синкопе, вызванное ишемией миокарда, диагностируется если у пациента есть ЭКГ признаки острой ишемии, как с признаками инфаркта или без них
Синкопе, вызыванные структурной патологией сердца, диагностируются в случае миксомы предсердия, вызывающей нарушения работы клапанов, тяжёлого аортального стеноза, лёгочной гипертензии, тромбоэмболии лёгочной артерии, или острой диссекции аорты.
European Heart Rhythm Association (EHRA), Heart Failure Association (HFA), Heart Rhythm Society (HRS), et al.
Guidelines for the diagnosis and management of syncope (version 2009): the Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC).
Eur Heart J 2009; 30:2631.
Клинические характеристики, которые указывают на тип синкопе при первичной оценке
Нейрогенные синкопе:
- отсутствие признаков заболевания сердца;
- длительное течение рецидивирующих синкопе;
- развитие после перенесённого приступа боли, внезапного неприятного зрелища, звука или запаха;
- длительное стояние или нахождение в толпе, в жарких помещениях;
- сочетание тошноты и рвоты с синкопе;
- во время еды или после приёма пищи;
- связь с поворотами головы или давлением на область каротидного синуса (опухоли шеи, бритьё, тесный воротник);
- развитие после нагрузки.
Синкопе в связи с ортостатической гипотензией:
- после перехода в вертикальное положение;
- временная связь с началом приёма или изменением дозы сосудорасширяющих препаратов, которые вызывают гипотензию;
- длительное стояние, особенно в толпе, в жарких помещениях;
- наличие вегетативной полиневропатии или паркинсонизма
- вставание после физической нагрузки.
Кардиогенные синкопе:
- установленные структурные аномалии сердца;
- необъяснимая внезапная смерть или каналопатия в анамнезе;
- во время нагрузки или в положении лёжа;
- внезапное сердебиение непосредственно перед развитием синкопе;
- изменения ЭКГ, указывающие на аритмогенное синкопе:
– Двухпучковая блокада (определяется как или блокада левой или правой ножки пучка Гиса в сочетании с блокадой левой передней или левой задней ветвей пучка Гиса)
– Другие нарушения внутрижелудочкого проведения (продолжительность интервала QRS ≥0.12 с)
– АВ-блокада 2 степени, Мобитц I
– Неустойчивая желудочковая тахикардия
– Преждевременные желудочковые комплексы (комплексы QRS)
– Удлиннённый или укороченный интервал QT
– Признаки блокады правой ножки пучка Гиса с подъёмом ST в отведениях V1-V3 (синдром Бругада)
– Отрицательные зубцы T в правых прекордиальных отведениях, ε-волны и поздние потенциалы желудочков, указывающие на аритмогенную кардиомиопатию правого желудочка
– Зубцы Q, указывающие на инфаркт миокарда
Оценка риска, связанного с синкопе
- риск смерти или жизнеугрожающих состояний;
- риск рецидивов синкопальных состояний, которые могут приводить к физическим повреждениям, функциональным ограничениям, снижению качества жизни.
- При высоком риске повторных синкопе, признаках связи приступов с серьёзными состояниями, необходимы неотложная оценка и лечение.
Рассматриваются следующие группы высокого риска:
- Указания на серьёзное заболевание сердца (сердечная недостаточность, снижение фракции выброса левого желудочка, перенесённый ранее инфаркт миокарада).
- Клинические или электрокардиографические (ЭКГ) признаки аритмогенных синкопе (см.выше).
- Отдельные соматические заболевания (анемия, электролитные нарушения);
При редких синкопальных состояниях в отсутствии указаний не высокий риск рецидива, дополнительная оценка не требуется
При повторных синкопальных состояниях, необходимо обследование, направленное на выявление причин кардиогенных и нейрогенных синкопе: ЭКГ/суточный и более длительный мониторинг ЭКГ (по Холтеру, имплантируемый или наружный петлевой регистратор ЭКГ); эхокардиологическое исследование, тилт-тест.

КРИТЕРИИ КРАТКОВРЕМЕННОГО ВЫСОКОГО РИСКА, КОТОРЫЕ ТРЕБУЮТ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ ИЛИ ПОЛНОГО ОБСЛЕДОВАНИЯ ПАЦИЕНТА С СИНКОПЕ
Заболевания с поражением коронарных артерий или структурными изменениями сердца (сердечная недостаточность, сниженная фракция выбора левого желудочка или перенесённый инфаркт миокарда)
Клинические признаки или изменения ЭКГ, указывающие на аритмогенное синкопе
– Синкопе во время нагрузки или в положении лёжа
– Сердцебиение во время синкопе
– Внезапная сердечная смерть в семейном анамнезе
– Неустойчивая желудочковая тахикардия
– Двухпучковая блокада (определяется как или блокада левой или правой ножки пучка Гиса в сочетании с блокадой левой передней или левой задней ветвей пучка Гиса) или другие нарушения внутрижелудочковой проводимости с продолжительностью QRS ≥ 120 мс
– Преждевременные желудочковые комплексы (комплексы QRS)
– Удлиннённый или укороченный интервал QT
– Признаки блокады правой ножки пучка Гиса с подъёмом ST в отведениях V1-V3 (синдром Бругада)
– Отрицательные зубцы T в правых прекордиальных отведениях, ε-волны и поздние потенциалы желудочков, указывающие на аритмогенную кардиомиопатию правого желудочка
Важные сопутствующие заболевания
European Heart Rhythm Association (EHRA), Heart Failure Association (HFA), Heart Rhythm Society (HRS), et al. Guidelines for the diagnosis and management of syncope (version 2009): the Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009; 30:2631. Copyright © 2009 Oxford University Press .
Лечение
После приступа проводятся мероприяния по нормализации сердечного ритма (атропин) артериального давления (прессорные амины – дофамин, адреналин, мезатон), устранению препятствий к дыханию (доступ свежего воздуха, ослабление ворота одежды), нормализации уровня глюкозы крови.