Боль и ограничения движений в шейном отделе позвоночника
Болезненные ощущения в шее практически всегда сопровождаются ее ограниченной подвижностью – при попытках повернуть или наклонить голову возникает чувство резкой или нарастающей боли. Чем может быть вызвана боль и ограничения движений в шейном отделе позвоночника?
- Причины боли в шее
- К какому врачу обращаться с болью в шее?
- Диагностика причины боли в шее
- Методы лечения боли и скованности в шейном отделе
- Лечение боли в шее в медицинском центре «Шифа»
Для того чтобы назначить грамотное лечение, нужно определить причины возникновения болей в шее, – в этом и будет заключаться задача специалиста, к которому вы обратитесь. Разберемся, из-за чего может возникать болевой синдром в шейном отделе позвоночника.
Причины боли в шее
Можно выделить 2 основные причины боли и ограничения движений шеи: ригидность мышц и болезни шейного отдела позвоночника.

Ригидность мышц шеи
Ригидность представляет собой состояние, когда мышцы переходят в повышенный тонус (не могут расслабиться) и сопротивляются любым попыткам двигаться. Ригидность мышц шеи не является самостоятельным заболеванием – она возникает либо из-за недостатка физической активности, либо сопровождает некоторые болезни.
В связи с сидячим образом жизни – работа за компьютером, передвижение за рулем, недостаток спортивной активности – позвонки шейного отдела могут смещаться, появляются ноющие боли, спазмы, вызванные неправильным кровообращением шейной зоны.
- энцефалита, менингита, мозговых кровоизлияний. Другие симптомы этих заболеваний: головная боль, слабость, тошнота, повышение температуры, головокружение, сыпь.
- паркинсонизма. Он сопровождается тремором во всем теле, нарушением равновесия и автоматизма движений, проблемами с речью.
- травмы шеи. В таких случаях боль всегда предваряет какое-то серьезное механическое воздействие на шею (падение, удар).
Болезни шейного отдела позвоночника
- Грыжа. Сильная боль отдается в плечи и руки, ладони могут покалывать и неметь, возникает «шейный прострел» – резкая боль, затрудняющая движения всей верхней части туловища.
- Шейный остеохондроз. Сопровождается головной болью, шумом в ушах, понижением остроты зрения, мельканием «мушек» перед глазами, отдачей боли в руки и плечи.
- Шейный артроз. Боль бывает не только в шее, но и в области плечевого отдела. Она беспокоит сильнее всего по утрам и вечерам.
- Спондилёз. Сопровождается затылочной болью, онемением и покалыванием шеи, могут возникнуть проблемы со слухом и зрением, головокружения.
- Асимметрия шейной артерии. Характеризуется шумом в ушах, болью в голове, потемнением в глазах, возрастанием артериального давления.
К какому врачу обращаться с болью в шее?
В первую очередь мы предлагаем вам обратиться к врачу общей практики (терапевту), который сформирует дальнейшее направление обследования. Для уточнения диагноза и назначения непосредственно лечения могут задействоваться врачи более узкой направленности: ревматолог, невролог, травматолог, ортопед. Пациент также может быть направлен к мануальному терапевту и массажисту.
Диагностика причины боли в шее
После устного опроса врач проводит осмотр пациента: прощупывает поверхность шеи, проверяет чувствительность рук и ног, состояние рефлексов, выясняет наличие мышечных спазмов и гипертонуса.
- рентгенография;
- МРТ;
- компьютерная томография;
- электромиография (ЭМГ);
- ультразвуковая допплерография (УЗДГ) сосудов шеи.
Методы лечения боли и скованности в шейном отделе
- Сеансы физиотерапии (магнитотерапия, электрофорез, ультразвуковая терапия, УВТ).
- Назначение обезболивающих, седативных, противовоспалительных средств, мышечных релаксантов.
- Методы холистической медицины (иглоукалывание, массаж, моксотерапия, гирудотерапия, стоун-терапия, вакуум-терапия).
- Лечебную физкультуру, правильную организацию рабочего места, контроль за осанкой.
- Хирургическое вмешательство. Радикальные способы хирургического лечения назначаются только в случае неэффективности консервативных методов или при более серьезном диагнозе, который изначально предполагает оперативное вмешательство.
Лечение боли в шее в медицинском центре «Шифа»
Высокий профессионализм и внушительный стаж работы наших врачей позволяет подобрать подходящую программу лечения заболеваний шеи для каждого пациента. Наш медицинский центр оснащен современными высокотехнологичными и надежными аппаратами для лабораторной и инструментальной диагностики, физиотерапии и лечения. А опытные массажисты и мануальные терапевты помогут не только снять болевой синдром в шее, но и в общем оздоровить организм.
Если вас беспокоит боль и ограничения подвижности шеи, записывайтесь к нам на прием, не ожидая обострения состояния.
Врачи
Травмотология
Ломоносовский проспект, дом 25, к. 1
© 2013 — 2021 “Медико-стоматологическая клиника ШИФА”
Сайт для посетителей старше 18 лет (18+). Информация, представленная на сайте в виде цен, акций и спец предложений НЕ ЯВЛЯЕТСЯ ПУБЛИЧНОЙ ОФЕРТОЙ, так как объем лечение каждого пациента зависит от индивидуальной ситуации и состояния здоровья пациента – информация носит ознакомительный характер и ориентирует о стандартном варианте лечения, не является инструкцией или рекомендацией к действию. Прежде чем использовать представленную на сайте информацию – требуется очная консультация с лечащим врачом, во многих случаях имеются противопоказания. Использование нашего сайта означает, что вы согласны с условиями его использования
Мышечно-тонический синдром причины, симптомы, методы лечения и профилактики
Мышечно-тонический синдром — симптомокомплекс, формирующийся в ответ на раздражение спинномозговых нервов, которые обеспечивают иннервацию тканей позвоночника. Проявляется общей скованностью мышц, болезненным мышечным спазмом, снижением объема движений в пораженной области. Подобное состояние возникает вследствие остеохондроза, нарушения осанки, постоянных физических перегрузок или как защитная реакция внутренних органов при заболеваниях. Важно своевременно купировать спазм в мышцах, так как постоянное и длительное напряжение гладких мышечных волокон опасно их атрофией, парализацией.
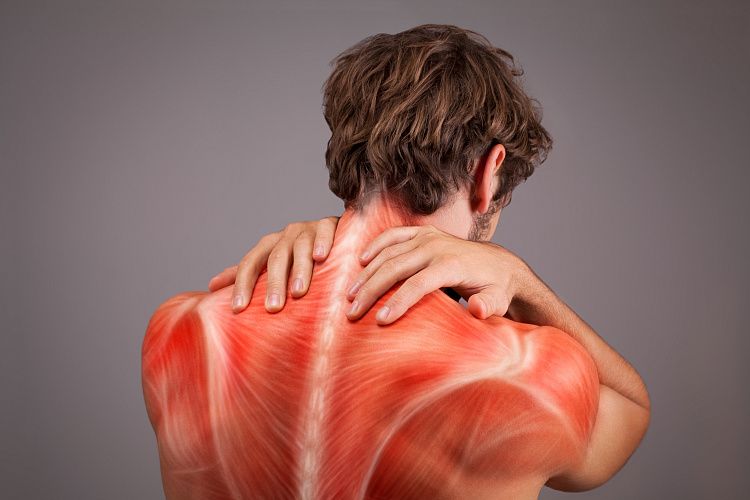
Причины и локализация мышечно-тонического синдрома
Мышечно-тонический синдром — частое проявление остеохондроза, возникает в ответ на раздражение нерва, ответственного за иннервацию внешней поверхности фиброзной капсулы межпозвонкового нерва. К другим заболеваниям спины и состояниям, для которых характерен мышечно тонический синдром относят:
- протрузию межпозвоночного диска;
- межпозвоночную грыжу;
- болезнь Бехтерева;
- спондилез;
- спондилоартроз;
- травмы позвоночника;
- подвывих позвонка;
- опухоли позвонков, спинного мозга;
- аномалии развития позвоночника.
В других случаях мышечно-тонический синдром наблюдается при искривлении позвоночного столба, постоянных физических перегрузках, неправильном положении тела, ожирении, гормональных сбоях, плоскостопии, вальгусной деформации стопы, дефиците витаминов, нерациональном питании, растяжении мышц спины, переохлаждении.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Симптомы мышечно-тонического синдрома
Проявления мышечно-тонического синдрома разнообразны, и зависят от места поражения. Ранний и стабильный признак скованности мышц — боль и мышечный спазм. Болезненные ощущения носят жгучий, стреляющий, пекучий характер, постоянные или возникают периодически, локализуются в зоне повреждения или распространяются на соседние области. Усиление боли вызывают резкие движения, кашель, чихание, поэтому для уменьшения дискомфорта пациент принимает щадящее положение, ограничивает активность. Из-за сильной боли нарушается ночной сон, снижается трудоспособность, человек становится раздражительным, нервным.
Разновидности
Мышечно-тонический синдром бывает локальный (местный) с вовлечением единичной мышцы, тогда как региональный и генерализованный характеризуется спазмом мышц сгибателей и разгибателей. По интенсивности мышечное напряжение разделяют на умеренное — боль возникает при пальпации, наблюдаются уплотнения в мышце, выраженное — усиливают болевой синдром тепло, массаж, плотность покрывает всю мышцу. Мышечно-тонический синдром имеет два варианта течения: неосложненное — боль ограничивается местом поражения, осложненное — распространяется на соседние области.
В зависимости от расположения пораженной мышцы выделяют:
- мышечно-тонический синдром нижней косой мышцы головы;
- синдром передней лестничной мышцы;
- спазм стенки грудной клетки и грудной мышцы;
- лопаточно-реберный синдром;
- повышенный тонус грушевидной мышцы;
- синдром мышцы, натягивающей широкую фасцию бедра;
- судорожные спазмы икроножной и подвздошно-поясничной мышцы;
- болезненность в шейном отделе позвоночника.
Диагностика
При подозрении на мышечно-тонический синдром пациентам показана консультация вертебролога. Врач выслушивает жалобы больного; при помощи вопросов устанавливает причинно-следственную связь между синдромом и сопутствующими заболеваниями спины, уточняет характер и место боли, время появления; путем ощупывания тела определяет в каком месте поражена мышца. Результаты неврологического осмотра подтверждают данными электронейромиографии.
В процессе диагностики исследуют кости и суставы позвоночника, мягкотканные структуры с помощью аппаратных методик: рентгенографии, компьютерной томографии, магнитно-резонансной томографии. Для исключения патологий со схожими симптомами проводят дополнительное обследование внутренних органов, систем.
В план диагностики причин мышечно-тонического синдрома специалисты клиники ЦМРТ включают разные методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Если у вас возникли боли в спине, грудине или бедре, обратитесь к неврологу. Врач проведет обследование, выявит причину мышечно-тонического синдрома и подберет лечение. Для дальнейшей реабилитации невролог посоветует обратиться к физиотерапевту, специалисту по лечебной физкультуре.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение мышечно-тонического синдрома
Основная задача лечения — устранить причины мышечного спазма. В тех случаях, когда скованность мышц — проявление дегенеративно-дистрофических изменений в позвоночнике, используют консервативную терапию. Для расслабления гладкой мускулатуры мышечных волокон используют миорелаксанты, спазмолитики, чтобы избавиться от боли — анальгетики, купировать воспалительный процесс помогают нестероидные противовоспалительные лекарства. По показаниям назначают хондропротекторы, сосудорасширяющие, витамины группы В, глюкокортикостероиды, седативные препараты, антиагреганты, ноотропы.
В ранние сроки начинают мануальную терапию, лечебную гимнастику, рефлексотерапию, электрофорез. В период реабилитации рекомендованы курсы массажа, радоновые ванны, аппликации озокеритом, парафином, лечебными грязями. Хороший эффект при отсутствии противопоказаний оказывает сухое или водное вытяжение позвоночника. При невозможности вылечить мышечно-тонический синдром консервативными методами, прогрессировании основного заболевания встает вопрос о хирургическом лечении.
В сети клиник ЦМРТ курс лечения повышенного мышечного тонуса подбирают индивидуально, и может включать следующие направления терапии:
Инсульт и мышечный гипертонус
Острые нарушения мозгового кровообращения (ОНМК) составляют одну из наиболее актуальных проблем современной медицины. Число больных, перенесших инсульт, в РФ увеличивается и в настоящее время превышает 1 млн. человек [1]. Наиболее значительные последствия сосудистых мозговых катастроф связаны с нарушениями движений. Парезы и параличи, нарушения координации движений требуют комплексных реабилитационных мероприятий, направленных на восстановление навыков самообслуживания и социальной адаптации. Восстановление утраченных двигательных функций происходит довольно активно в течение первых месяцев после мозгового удара, в дальнейшем темпы восстановления снижаются. Как правило, уже первые недели восстановительного периода характеризуются заметным уменьшением степени пареза, увеличением силы и объема движений. Однако в этот период у многих больных возникает другая проблема – нарушения мышечного тонуса. Нарастает спастичность (С), которая существенно ограничивает результаты реабилитации и нередко становится препятствием к восстановлению двигательной активности. Тонус повышается в разных мышцах в различной степени. Это приводит к тому, что рука приобретает устойчивое положение со сгибанием в локтевом суставе и лучезапястном суставе. Нога при центральных параличах, важным признаком которых является гипертонус, напротив, чаще всего оказывается разогнутой. Спастичность приводит не только к формированию устойчивых патологических поз, но и способствует патологическим изменениям в суставах. Как правило, больные страдают от артрозов и анкилозов, болей в суставах не меньше, чем от парезов.
Развитие С при повреждениях структур центральной нервной системы связывают со снижением тормозных влияний на спинальные мотонейроны [2,3]. Снижение тормозных влияний на спинальные структуры объясняется комбинированным поражением пирамидных и экстрапирамидных путей головного мозга, при этом важную роль в развитии спастичности отводят повреждению кортико–ретикуло–спинального тракта [2–4]. В условиях ослабления кортикоспинальных стимулов, как правило, можно наблюдать и дисфункцию экстрапирамидной системы. Одним из ведущих механизмов формирования С следует считать растормаживание тонического рефлекса растяжения. Возникающие при мышечной гипертонии вторичные изменения в мышцах, сухожилиях и суставах усиливают двигательные расстройства, в связи с этим сопротивление пассивному движению зависит не только от нарушений мышечного тонуса, но и от изменений мышц, в которых часто можно обнаружить признаки атрофии. Изолированное поражение пирамидного пути, как правило, не вызывает гипертонуса, а приводит лишь к парезу. Однако при ОНМК обычно возникает поражение не только пирамидного пути, но и других структур, таких как кортико–ретикуло–спинальный тракт, что и приводит к неизбежным нарушениям мышечного тонуса. Если постинсультный парез сохраняется в течение длительного времени (несколько месяцев и более), то могут возникнуть структурные изменения сегментарного аппарата спинного мозга (укорочение дендритов мотонейронов и коллатеральный спрутинг афферентных волокон, входящих в состав задних корешков), которые способствуют устойчивой перестройке двигательного стереотипа [2,5,6]. Этому способствуют вторичные изменения в мышцах, сухожилиях и суставах, которые усиливают сопротивление, возникающее в мышце при ее растяжении [7,8]. Знания о патогенезе тонических расстройств, возникающих в связи с ОНМК, необходимы для понимания механизмов действия лекарств, большинство из которых имеют так называемый центральный механизм действия.
Обнаружить первые признаки нарастающих мышечно–тонических расстройств удается уже в первые часы после инсульта. Нередко они характеризуются снижением мышечного тонуса. Однако через несколько дней спастичность становится заметной и нарастает вместе с восстановлением движений. Функциональное состояние мускулатуры, мышечный тонус оцениваются при стандартном неврологическом осмотре больного, в процессе наблюдения за активными движениями, при пассивных изменениях положения в пространстве частей тела. Спастичность характеризуется повышением мышечного тонуса, препятствующим расширению объема движений. Каждый раз при выполнении простейших движений больному приходится преодолевать сопротивление напряженных мышц, что усугубляет картину пареза или паралича. Характерным клиническим признаком С является ее изменение в процессе исследования – тонус возрастает при пассивном растяжении мышцы, причем увеличение мышечного сопротивления напрямую зависит от скорости пассивного движения. Частым признаком, выявляющим дистонию, является неравномерность мышечного тонуса во время сгибания и разгибания конечности – феномен «складного ножа». Степень нарушений мышечного тонуса может существенно изменяться в течение дня, под влиянием внешних и внутренних факторов (погоды, эмоционального состояния больного, температуры окружающей среды). Для больных, перенесших инсульт, характерно изменение тонуса в зависимости от положения конечности, физической нагрузки, ее характера и интенсивности. Гипертонус может задержать восстановление после инсульта, поскольку при выраженных мышечных дистониях повседневная активность больного ограничивается пределами постели: при любых попытках перейти в вертикальное положение – стойкое напряжение мышц препятствует перемещению и заставляет больного вновь вернуться в горизонтальное положение. Возникают и другие осложнения постинсультного периода — ограничение подвижности в суставах, артроз–артриты и связанные с ними болевые синдромы. Мышечная дистония оказывает существенное влияние на статику позвоночника, что в некоторых случаях становится самостоятельной проблемой (люмбалгии, торакалгии, вертеброгенные радикулопатии). Один из наиболее важных вопросов, который приходится решать при ведении пациента с постинсультной спастичностью, сводится к следующему: ухудшает или нет высокий мышечный тонус функциональные возможности пациента? В целом функциональные возможности конечности у пациентов с постинсультным парезом конечности хуже при наличии выраженной спастичности, чем при ее легкой степени. Вместе с тем у части пациентов при выраженной степени пареза спастичность в мышцах ноги может облегчать стояние и ходьбу, а ее снижение привести к ухудшению двигательной функции и даже падениям [7–9]. Перед тем как начать коррекцию гипертонуса, необходимо определить возможности лечения в данном конкретном случае (улучшение двигательных функций, уменьшение болезненных спазмов, облегчение ухода за пациентом и др.) и обсудить их с пациентом и (или) его родственниками. Возможности лечения во многом определяются сроками с момента заболевания и степенью пареза, наличием когнитивных расстройств [2,7]. Чем меньше сроки с момента инсульта, вызвавшего спастический парез, тем более вероятно улучшение. При длительном сроке заболевания менее вероятно существенное улучшение двигательных функций, однако можно значительно облегчить уход за больным и снять дискомфорт, вызванный С. Чем меньше степень пареза в конечности, тем более вероятно, что лечение улучшит двигательные функции [3,5]. Для клинической оценки мышечного тонуса и контроля эффективности лечения в практических целях используется модифицированная шкала Эшуорта (табл. 1).
Принципы коррекции спастичности в постинсультом периоде основаны на следующих положениях:
– патологически повышенный тонус мышц следует снижать во всех случаях для предупреждения необратимых изменений в мышцах и суставах и ускорения процесса реабилитации;
– лечение необходимо начинать как можно раньше, при появлении первых признаков С;
– длительность лечения определяется восстановлением двигательной активности больного.
Лекарственная терапия мышечных дистоний у больных, перенесших инсульт, основана на применении миорелаксантов. Перед назначением миорелаксантов необходимо установить, насколько повышение мышечного тонуса затрудняет движения. В некоторых случаях (особенно в раннем восстановительном периоде) гипертонус помогает больному сохранять опору на паретичную конечность – тогда назначение миорелаксантов может быть отсрочено. Однако эта особенность, как правило, требует внимания в течение короткого периода времени – во время первых попыток больного восстановить навыки ходьбы. В дальнейшем снижение мышечного тонуса играет более важную роль в программах комплексной реабилитации, поскольку позволяет расширить объем движений.
Чаще всего для лечения спастических синдромов используется толперизон. По своей химической структуре препарат близок к лидокаину. В основе действия лекарства — блокада полисинаптических спинномозговых рефлексов. Кроме того, препарат оказывает центральное холинолитическое действие, обладает спазмолитической и умеренной сосудорасширяющей активностью. Толперизон снижает повышенный мышечный тонус и ригидность мышц при спастических парезах, улучшает произвольные активные движения, нормализует периферическое кровообращение, обладает мембраностабилизирующим, местноанестезирующим действием. Его применение в адекватных дозах приводит к усилению местного кровообращения. Основным противопоказанием к применению является миастения и непереносимость лидокаина. Обычно начало лечения приходится на 2–3–ю неделю инсульта – период активизации больного. При появлении первых признаков спастичности назначают 50–100 мг препарата в сутки, что в большинстве случаев облегчает движения. В более поздние периоды заболевания, с формированием стойких спастических парезов, требуются и более высокие дозы миорелаксантов. В тяжелых случаях нарастающей спастичности используется внутримышечное введение препарата по 100 мг 2 раза в сутки. Таблетки по 50 и 150 мг позволяют действовать в широком диапазоне терапевтических доз для достижения необходимого эффекта. Сосудорасширяющее действие толперизона может оказаться полезным при выраженных атеросклеротических изменениях сосудов нижних конечностей. Препарат хорошо сочетается с нестероидными противовоспалительными средствами. Важно отметить, что препарат не вызывает общей мышечной слабости. Седативным эффектом толперизон не обладает.
Для коррекции спастичности различного генеза используются и другие средства: тизанидин, баклофен, дантролен и бензодиазепины. Основанием для применения этих антиспастических средств (или миорелаксантов) служат результаты двойных слепых плацебо–контролируемых рандомизированных исследований, показавших безопасность и эффективность этих лекарственных средств [8–10]. Анализ исследований, посвященных сравнению использования различных антиспастических средств при разнообразных неврологических заболеваниях, сопровождающихся спастичностью, показал, что тизанидин, баклофен и диазепам примерно в одинаковой степени способны уменьшить спастичность [10].
У пациентов, перенесших инсульт и имеющих локальную спастичность в паретичных мышцах, можно использовать ботулинический токсин типа А или ботулотоксин. Действие ботулинического токсина при внутримышечном введении вызвано блокированием нервно–мышечной передачи. Клинический эффект после инъекции ботулинического токсина отмечается спустя несколько дней и сохраняется в течение 2–6 месяцев, после чего может потребоваться повторная инъекция. Лучшие результаты отмечаются при использовании ботулинического токсина в ранние сроки (до года) с момента заболевания и при легкой степени пареза конечности. Применение ботулинического токсина может быть особенно эффективно в тех случаях, когда имеется деформация стопы, вызванная спастичностью задней группы мышц голени, или высокий тонус мышц сгибателей запястья и пальцев, ухудшающий двигательную функцию паретичной руки [2,10,11]. Повторные инъекции ботулотоксина у части больных дают менее значительный эффект, что связывается с образованием антител к ботулотоксину и блокированием его действия. Ограничение широкого применения ботулинического токсина в клинической практике во многом вызвано высокой стоимостью препарата.
Лечение миорелаксантами начинают с минимальной дозы, затем ее медленно повышают для достижения эффекта. Антиспастические средства обычно не комбинируют.
Возможно и хирургическое пособие при постинсультной спастичности. Хирургические операции для уменьшения спастичности возможны на четырех уровнях – на головном мозге, спинном мозге, периферических нервах и мышцах [11,12]. Хирургические операции на головном мозге включают электрокоагуляцию бледного шара, вентролатерального ядра таламуса или мозжечка и имплантацию стимулятора на поверхность мозжечка. На спинном мозге может быть проведено продольное рассечение конуса (продольная миелотомия) с целью разрыва рефлекторной дуги между передними и задними рогами спинного мозга. Операция применяется при спастичности нижних конечностей, она технически сложна, связана с высоким риском осложнений, а поэтому используется редко. Значительная часть хирургических операций у пациентов со спастичностью различного генеза проводится на мышцах или их сухожилиях. При развитии контрактуры хирургическое вмешательство на мышцах или их сухожилиях нередко представляет единственный метод лечения спастичности.
Итак, лекарственная коррекция мышечных дистоний проводится в основном миорелаксантами, но в необходимых случаях для снижения мышечного тонуса возможно применение представителей других лекарственных групп, действующих на разные уровни патологического процесса. В каждом конкретном случае схема лечения и дозы лекарственных средств определяются индивидуально.
Необходимо отметить, что коррекция мышечно–тонических нарушений достигается комплексным лечением, которое включает правильно организованную и систематичную лечебную физкультуру, массаж, рефлексотерапию [11,12]. Больным, перенесшим инсульт, обычно рекомендуются упражнения нескольких видов. Используются так называемые общетонизирующие и дыхательные упражнения (способствующие улучшению общего состояния организма), упражнения для улучшения координации и равновесия, для восстановления силы парализованных мышц, а также приемы для уменьшения мышечного тонуса. Наряду с лечебными упражнениями используют также укладки или лечение положением, при котором больного специальным образом укладывают в постели так, чтобы создать наилучшие условия для восстановления функций его руки и ноги [9].
Литература
1. Гусев ЕИ. Проблема инсульта в России. Журнал неврологии и психиатрии им. С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 3–7.
2. Парфенов В.А. Спастичность в кн.: Применение ботокса (токсина ботулизма типа А) в клинической практике: руководство для врачей. Под ред. О.Р. Орловой, Н.Н. Яхно. – М.: Каталог, 2001 – с. 108–123.
3. Formisano R., Pantano P., Buzzi M.G. et al. Late motor recovery is influenced by muscle tone changes after stroke // Arch Phys Med Rehabil. – 2005; 86: 308–11.
4. Широков Е.А. Сирдалуд в комплексной терапии хронических болевых синдромов//РМЖ, 2006; 4:240–242.
5. Coward D.M. Tizanidine: Neuropharmacology and mechanism of action. //Neurology. 1994;11 (9): S6–S11.
6. Хатчинсон Д.Р. Тизадинин с модифицированным высвобождением (обзор).//РМЖ, 2007;12: 1– 4.
7. Кадыков А.С. Реабилитация после инсульта. М.: Издательство «Миклош». – 176 с.
8. Gelber D. A., Good D. C., Dromerick A. et al. Open–Label Dose–Titration Safety and Efficacy Study of Tizanidine Hydrochloride in the Treatment of Spasticity Associated With Chronic Stroke // Stroke. 2001; 32: 2127–31.
9. Камчатнов П.Р. Спастичность — современные подходы к терапии. http://www.medlinks.ru/article.php?sid=20428
10. Bakheit A.M., Thilmann A.F., Ward A.B. et al. A randomized, double–blind, placebo–controlled, dose–ranging study to compare the efficacy and safety of three doses of botulinum toxin type A (Dysport) with placebo in upper limb spasticity after stroke // Stroke. 2000; 31: 2402–06.
11. Francisco G.F., Boake C. Improvement in walking speed in poststroke spastic hemiplegia after intrathecal baclofen therapy: a preliminary study // Arch Phys Med Rehabil. 2003; 84: 1194–9.
12. Ward A.B. A summary of spasticity management – a treatment algorithm // Eur. J. Neurol. 2002; 9(1): 48–52.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Мышечная ригидность
Мышечная ригидность представляет собой повышенный тонус мышц, затрудняющий их подвижность. Она часто развивается после чрезмерных физических нагрузок. В тканях накапливается молочная кислота и другие конечные продукты обмена веществ, которые вызывают ригидность.
Причины
Врачи Юсуповской больницы выявляют причину мышечной ригидности и применяют инновационные методики лечения заболеваний центральной и периферической нервной системы, экстрапирамидных нарушений, проявлением которых является ригидность мышц. Мышечная ригидность, или мышечное напряжение, в частности, является симптомом болезни Паркинсона.

Симптомы
Вначале мышечная ригидность характеризуется лёгким дискомфортом, небольшой скованности мышц в области головы и спины. Со временем напряженность становится сильнее и распространяется на мышцы верхних и нижних конечностей. В руках и ногах появляются болезненные спазмы. Ощущение вязкого, воскообразного сопротивления в конечностях появляется даже в состоянии покоя.
При сильных эмоциональных нагрузках, стрессовой ситуации, во время активного движения мышечная напряжённость усиливается. Человек старается совершать как можно меньше движений. Обострение может длиться несколько дней. У пациента развивается нарушения сна, он жалуется на периодические пробуждения во время ночного отдыха.
Мышечная ригидность лица является одним из симптомов столбняка. При ригидности мышц шеи пациенты предъявляют жалобы на сильную боль области затылка. Она усиливается и приобретает пульсирующий характер при движении шеи, повороте головы. Мышечная ригидность может развиться после приёма ядов.
Мышечная ригидность ног – это проявление болезни Паркинсона. Скованность и повышенный тонус врачи Юсуповской больницы наблюдают во всех группах мышц, особенно сгибателей. У пациентов меняется походка, часто происходит искривление поясничного отдела позвоночника, развивается поясничный лордоз. Они приобретают характерную позу «просителя» – голова и спина наклоняются впёред, руки плотно прижаты к телу и согнуты в локтях. Нижние конечности также немного согнуты в коленных и тазобедренных суставах.
Лечение
Врачи Юсуповской больницы лечат пациентов, у которых выявлена ригидность мышц, после выяснения её причины. Для этого неврологи проводят обследование на современных аппаратах ведущих американских и европейских фирм. Врачи выполняют лабораторные исследования с применением современных реагентов, обладающих высокой чувствительность. Для выяснения причины мышечной ригидности используют инновационные диагностические методики.
При патологии центральной и периферической нервной системы, паркинсонизме проводят лечение этих заболеваний. Врачи индивидуально подходят к лечению каждого пациента. Терапия зависит от заболевания, его тяжести, общего состояния пациента и сопутствующей патологии.
В случае ригидности мышц конечностей, развившейся в связи с чрезмерной нагрузкой или травмой, пациенту рекомендуют обеспечить покой повреждённому участку тела, при необходимости выполняют иммобилизацию. В остром периоде травматического повреждения конечности необходимо отказаться от любых нагрузок, не поднимать и не переносить тяжестей.
При лёгких формах мышечной ригидности реабилитологи Юсуповской больницы выполняют локальный или общий массаж, проводят прогревающие физиотерапевтические процедуры, индивидуально подбирают комплекс расслабляющих упражнений ЛФК. В случае более тяжёлых форм ригидности мышц применяют коротковолновую диатермию, гидротерапию, используют восковые ванны и горячее обёртывание.
При сильных болях ставят инъекции ненаркотических анальгетиков. В случае воспалительной природы мышечной ригидности назначают нестероидные противовоспалительные препараты, миорелаксанты, витамины группы В.
При наличии показаний пациенты принимают противоэпилептические препараты. В Юсуповской больнице пациентам с тяжёлыми формами мышечной ригидности выполняют плазмаферез, мануальную терапию, рефлексотерапию. Эффективным методом лечения является лазерная терапия. Местно используют согревающие и обезболивающие гели и мази.
Если у вас или ваших родных появились симптомы мышечной ригидности, не откладывайте визита к врачу. Позвоните по телефону и запишитесь на приём к неврологу Юсуповской больницы. После проведенного обследования и выяснения причины повышения тонуса мышц врач назначит индивидуальное лечение.
Гипертонус мышц у взрослых

Если вы быстро утомляетесь, у вас нарушен сон, всё время не хватает бодрости и сил, часто возникают депрессивные состояния – возможно, одной из причин недомогания является гипертонус мышц. Да, он встречается не только у младенцев, но и у взрослых людей и сигнализирует о перенапряжении организма и порой локальных проблемах.
Гипертонус – это сильный спазм, при котором мышца остаётся сокращённой даже в состоянии покоя. Он может возникнуть в любой мышце или группе мышц нашего организма. Повышенный тонус развивается как в скелетных мышцах (спазм в икроножных и ягодичных мышцах, а также мышцах шеи и спины), так и в гладкой мускулатуре внутренних органов (гипертонус матки, миокарда, толстого кишечника и даже сосудов).
Симптомы гипертонуса могут быть разные в зависимости от стадии. При лёгком гипертонусе ощущается дискомфорт и стянутость мышц, при умеренном – болезненный мышечный спазм. В тяжёлых случаях мышцы очень твёрдые, а прикосновение к ним вызывает сильную боль. Первые признаки гипертонуса обычно проявляются в виде повторяющихся спастических сокращений (судорог). Спазм возникает после активной физической нагрузки (например, в икроножных мышцах после длительной быстрой ходьбы) или как защитная реакция организма (в случае, когда мышцам спины не хватает мощи поддержать позвоночник). В некоторых ситуациях гипертонус выступает в роли защитного механизма. Например, когда мы поскальзываемся на льду и не падаем, удержав равновесие. Мышцы молниеносно приходят в гипертонус, спасая человека от ещё большей травмы.
Сжатая мышца хуже снабжается кровью, поэтому в нее не поступают питательные вещества в достаточном количестве и не выводятся продукты распада. В результате этого страдают не только сами мышцы, но близлежащие области, в том числе и органы.
Причины возникновения гипертонуса мышц у взрослых бывают патологические и физиологические:
– паталогические вызваны поражением нервных волокон, за счёт которых происходит сгибание и разгибание мышц;
– физиологические вызваны травмами, мышечными перегрузками (в том числе, при длительном пребывании в одной позе)
Потенциальные причины гипертонуса мышц условно можно разделить на воспалительные, травматические, ишемические, компенсаторные и опухолевые. Воспалительные связаны с внедрением патогенной микрофлоры в ткани организма, травматические – с растяжением и разрывами мышц, сухожилий, с вывихами и переломами костей. Ишемические факторы связаны с нарушением кровоснабжения нервного волокна. Компенсаторные причины развития гипертонуса мышц наблюдаются при нарушении проходимости нервного волокна. Часто такой симптом возникает при грыжах межпозвонкового диска. На опухолевую этиологию указывает деформация двигательного центра в церебральных структурах головного мозга либо ущемление вещества спинного мозга при локализации новообразования в области позвоночного столба. Также гипертонус мышц может возникать при дефиците магния и натрия в организме.
Локализация мышц или мышечных групп, наиболее часто подверженных спазмам:
– подзатылочная область
– верхний плечевой пояс
– предплечье
– подвздошно-рёберная и широчайшая мышцы спины
– квадратная мышца поясницы
– голень (икроножная, камбаловидная мышцы)
– ягодичная область (грушевидная мышца)
При гипертонусе сигнал о расслаблении мышцы не проходит в структуры головного мозга или доставляется лишь частично. Опытные врачи при диагностике гипертонуса мышц и назначении лечения, в первую очередь, должны исключить патологии двигательного центра в структурах головного мозга.
Поэтому при диагностике этого состояния необходимо пройти обследование у невролога, мануального терапевта, эндокринолога, психиатра, сдать общий и биохимический анализы крови, сделать ЭМГ, КТ, МРТ.
Нервная система напрямую влияет на формирование мышечного напряжения. Длительный стресс способствует возникновению мышечного дисбаланса, и подавленные негативные эмоции – обида, агрессия, страх, гнев – сохраняются в теле, словно информация на жестком диске, накапливаясь до критического момента — спазма в мышце. Миалгия (боль в мышце) может быть выявлена уже при поверхностной пальпации, т.е. на стандартном осмотре врача.
Повышенный мышечный тонус опасен для всех возрастных групп. В напряжённых мышцах нарушается нормальное кровообращение, появляются боли, которые трудно снимать или блокировать. Со временем портится осанка и координация, заметно ухудшается самочувствие и качество жизни.
Если гипертонус мышц не диагностировать и не лечить вовремя, то симптомы усугубляются и становятся более разнообразными. Появляется ощущение мышечной скованности (как будто тело скованно панцирем), тупая болезненность, снижается мускульная сила, и, как следствие, – возникает повышенная утомляемость при выполнении привычных действий, появляется чувство постоянного напряжения отдельных мышц.
Гипертонус мышц шеи – следствие длительного статичного напряжения. Чаще всего возникает у людей, ведущих преимущественно сидячий, малоподвижный образ жизни либо занятых трудом, при котором напряжена воротниковая зона и область плечевого пояса. Хронический (длительный, многомесячный или многолетний) гипертонус мышц шеи может стать причиной грыж межпозвонковых дисков и возникновения сильной головной боли. Чтобы не допустить развития остеохондроза необходимо проводить регулярную терапию гипертонуса мышц шеи. С этой задачей прекрасно справляются мануальные терапевты и врачи лечебной физкультуры.
Гипертонус мышц спины – это натяжение мышечного волокна на фоне обострения остеохондроза. Возникает это состояние в результате нарушения высоты межпозвонковых дисков. В результате возрастает давление на корешки нервных окончаний. Чтобы исключить их повреждение, организм отдает сигнал мышцам каркаса спины увеличить тонус и сохранять напряжение даже в периоды расслабления (например, во время сна). Это вызывает сильнейший болевой синдром. Гипертонус мышц спины в большинстве случаев – спутник остеохондроза, сколиоза или других патологий позвоночника, поэтому лечить нужно, в первую очередь, эти заболевания.
Гипертонус мышц ног может быть следствием ишемического или геморрагического инсультов. При диагностике важно исключить вероятность развития синдрома грушевидной мышцы, защемления бедренного нерва в паховой области и ряд разновидностей туннельного синдрома.
При гипертонусе мышц верхних конечностей важно исключть туннельные синдромы, нарушения мозгового кровообращения, опухолевые процессы в пирамидальной и экстрапирамидальной системах головного мозга.
Гипертонус мышц – это обратимое состояние. Главное – вовремя диагностировать и начать правильное лечение. Пациенту назначают миофасциальный массаж, ЛФК, физиотерапевтические процедуры, иглоукалывание, ванны с расслабляющими экстрактами и маслами, а также – медикаментозное лечение. Важно помнить, что гипертонус мышц может быть симптомом другого заболевания, так что успешная терапия возможна только при лечении основной патологии.
Мышечно-тонический синдром
Мышечно-тонический синдром – частое проявление остеохондроза позвоночника. Подчас боли в позвоночнике связаны не с грыжей диска или протрузией, а именно с мышечно-тоническим синдромом. Мышечно-тонический синдром – болезненный мышечный спазм, возникающий рефлекторно, и, как правило, при дегенеративных заболеваниях позвоночника, что связано с раздражением нерва иннервирующего внешнюю часть фиброзной капсулы межпозвонкового нерва (нерв Люшка) Кроме того, мышечно-тонический синдром может возникать из-за избыточной нагрузки на спину или длительной статической нагрузки (нарушение осанки и позы). Мышцы при длительной статической нагрузке находятся в постоянном напряжении, что приводит к нарушению венозного оттока и формированию отеков тканей, окружающих мышцы. Отек является следствием мышечного спазма. Плотные напряженные мышцы оказывают воздействие на нервные рецепторы и сосуды в самих мышцах, что приводит к развитию стойкого болевого синдрома. Боль в свою очередь рефлекторным путем вызывает увеличение мышечного спазма и, таким образом, еще больше ограничивает объем движений. Формируется замкнутый круг – спазм – отек тканей – болевые проявления – спазм. Но иногда мышечный спазм рефлекторного характера является защитной реакцией организма на внешнее воздействие на кости скелета (защита нервов, сосудов и внутренних органов) при различных заболеваниях. Но длительный мышечный спазм из защитной реакции превращается в патологический, и поэтому необходимо снять это состояние, так как длительный спазм может привести к изменениям в мышцах и нарушению их функций. Для мышечно-тонического синдрома характерно напряжение мышцы, уплотнение и укорочение и как следствие сокращение объема движений в опорных структурах. Повышенный тонус мышц может быть локальным с вовлечением участка мышцы и диффузным (тонус всей мышцы). Кроме того, бывает и региональный и генерализованный – спазм мышц как сгибателей, так и разгибателей. Интенсивность повышенного тонуса может быть как умеренной, так и выраженной. При умеренном гипертонусе отмечается болезненность мышцы при пальпации и отмечается наличие уплотнений в мышце. При выраженном гипертонусе вся мышца становится очень плотной, болезненной, а массаж или тепло только усиливают боль. Различают осложненный и неосложненный гипертонус мышц. При неосложненном тонусе боль локализуется только в мышце, а при осложненном боль может иррадиировать в соседние области. Механизм болей при осложненном гипертонусе связан с ишемическими проявлениями в спазмированной мышце (нарушение микроциркуляции, компрессия сосудисто-нервных образований). Нередко при мышечно-тоническом синдроме происходит формирование триггерных точек, которые являются признаком образования миофасциального болевого синдрома. Наиболее распространенными мышечно-тоническими синдромами являются следующие синдромы:
- Синдром передней лестничной мышцы. Этот синдром обусловлен повышенным тонусом этой мышцы. При гипертонусе этой мышцы возникают условия для формирования туннельного синдрома (между первым ребром и лестничной мышцей) с раздражением сосудисто-нервного пучка с нарушением по проводниковому типу в зоне иннервации локтевого нерва. При повороте и разгибании головы болезненные проявления усиливаются. Как правило, синдром встречается с одной стороны.
- Синдром нижней косой мышцы головы. Для этого синдрома характерны боли в затылке на стороне спазмированной мышцы и их усиление при повороте головы. Нередко этот синдром сопровождается ирритацией затылочного нерва и спазмом вертебральной артерии.
- Синдром передней стенки грудной клетки. Болевые проявления при этом синдроме симулируют картину стенокардии, но в отличие от истинной кардиалгии не бывает изменений на ЭКГ. Кроме того для этого синдрома характерно уменьшение болей при движении. Диагностика этого синдрома достаточно затруднительна и возможна только после точного исключения заболеваний сердца.
- Синдром малой грудной мышцы. Этот синдром проявляется при избыточном отведении плеча и смещении его к ребрам. При этом происходит сдавление плечевого сплетения и в подключичной части, и артерии, что приводит к нарушению кровоснабжения в конечности и нарушению иннервации. Как результат – онемение, парестезии и мышечная слабость в дистальных отделах верхней конечности.
- Лопаточно-реберный синдром. Для него характерны боли в верхнем углу лопатки, хруст при движении лопатки уменьшение объема движений. Причиной синдрома являются дегенеративные изменения в шейном отделе позвоночника (С3-С4 и С7). Кроме того причина этого синдрома может быть связана в синовитах мышц лопатки.
- Синдром грушевидной мышцы. Причиной этого синдрома является компрессия седалищного нерва мышцей, ротирующей бедро кнаружи в области нижнеягодичного отверстия (там проходит седалищный нерв и ягодичная артерия). Боль при синдроме грушевидной мышцы напоминает боль при радикулите. Кроме того, возможно наличие онемения нижней конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Возникновение этого синдрома связано с дегенеративными изменениями в поясничном отделе позвоночника, а также может быть рефлекторного характера при заболеваниях тазобедренного сустава или изменениях в крестцово-подвздошных сочленениях.
- Синдром подвздошно-поясничной мышцы. Формирование этого синдрома связано как с дегенеративными изменениями в поясничном отделе позвоночника, так и в связи с мышечными блоками в грудопоясничном сегменте или с заболеваниями брюшной полости и органов малого таза.
- Крампи (судорожные спазмы) икроножной мышцы. Продолжительность крампи может быть от секунд до минут. Провоцирующим фактором может быть резкое сгибание стопы. Причиной крампи считаются перенесенные травмы головы. Иногда крампи могут быть при наличии венозной или артериальной недостаточности нижних конечностей.
- Крампи разгибателей спины. Как правило, это спазмы в какой-либо части мышцы, чаще всего в области середины спины. Такие спазмы бывают длительностью до нескольких минут и боли иногда требуют необходимости дифференцировать с болями кардиального генеза (стенокардии). В мышцах разгибателях спины нередко обнаруживаются триггерные точки.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Лечение
Лечение при мышечно-тонических синдромах в основном направлено на лечение основного заболевания, послужившего причиной мышечного спазма. Но нередко снятие мышечного спазма приводит к положительной динамике и самого заболевания. Кроме того, длительный спазм мышц приводит к формированию замкнутого патологического круга. И поэтому задача пациента максимально быстрее обратиться к врачу и устранить мышечный спазм. Рекомендуются следующие лечебные мероприятия:
- Ортопедические изделия. Ношение корсета (поясничный отдел) или воротника Шанца для разгрузки соответствующих отделов позвоночника. Использование ортопедических подушек.
- Медикаментозное лечение. Для уменьшения мышечного спазма возможно применение миорелаксантов, таких, как мидокалм, сирдалуд, баклофен. НПВС (мовалис, вольтарен, ибупрофен и т. д.) помогают уменьшить болевые проявления и снять воспаление.
- Местные инъекции анестетиков иногда вместе с кортикостероидами помогают прервать патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия достаточно эффективны при мышечно-тоническом синдроме. Эти методы позволяют нормализовать тонус мышц, мобильность двигательных сегментов и таким образом устранить причину болевого синдрома.
- Иглорефлексотерапия – хорошо зарекомендовавший себя метод лечения мышечно-тонических синдромов. Метод, прежде всего, помогает минимизировать прием медикаментов, нормализует проводимость по нервным волокнам и снимает боль.
- Физиотерапия. Такие процедуры как электрофорез, магнитотерапия, ДДТ, СМТ позволяют уменьшить отек тканей, улучшить кровообращение и уменьшить болевые проявления.
- ЛФК. После уменьшения болевого синдрома комплекс упражнений помогает нормализовать мышечный корсет, тонус мышц и является профилактикой мышечных спазмов
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.


