Причины плоскостопия, степени и виды, код по МКБ-10
Плоскостопие – одна из наиболее часто встречающихся деформаций стопы у человека, которая приводит к нарушению амортизационных качеств ступни. Патологические изменения в зависимости от степени тяжести могут вызывать дискомфорт во время ходьбы и нарушения двигательной функции.
Сущность плоскостопия
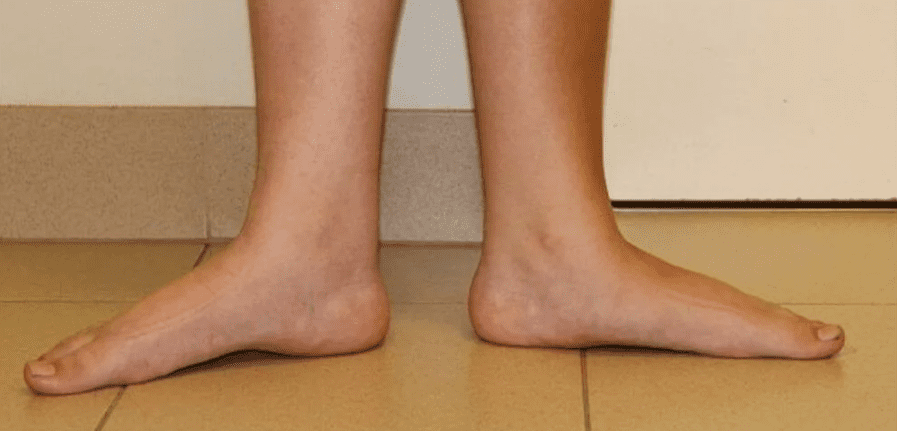
Плосковальгусная деформация стоп развивается на фоне уплощения продольного свода, вальгусного положения заднего отдела стопы, абдукции и пронации переднего. Изменения не следует игнорировать, потому что они провоцируют патологические процессы в позвоночном столбе и суставах нижних конечностей.
Наблюдение специалиста и своевременное ортопедическое или хирургическое лечение способны исправить возникшую деформацию.
Причины
Плоскостопие врожденного характера обусловлено генетическими факторами, а также нарушением правильного формирования связок стопы во внутриутробном периоде.

На изменение формы стопы и прогрессирующее развитие деформации влияют следующие причины:
- ношение некачественной или старой обуви;
- длительное нахождение на ногах;
- ожирение, приводящее к значительной нагрузке на всю опорно-двигательную систему, в особенности на ступню;
- травматические повреждения, провоцирующие деформацию костных элементов стопы;
- нарушение обмена витамина Д, которое вызывает рахит;
- полный или частичный паралич мышц стопы (развивается вследствие полиомиелита, нарушения мозгового кровообращения или полинейропатии инфекционного или токсического характера).
Причина плоскостопия выясняется только после диагностического обследования у профильного специалиста. Родителям следует обращаться за помощью к ортопеду при появлении подозрений на неправильное развитие стопы: раннее лечение повышает шансы малыша на восстановление формы ступни.
Виды и степени плоскостопия, код по МКБ-10
Принимая во внимание особенности деформирующего процесса, выделяют такие формы плоскостопия:
- Поперечное: плюсневые кости расходятся веером, за счет чего передний отдел расширяется, а большой палец отклоняется кнаружи.
- Продольное: длина стопы увеличивается, уплощается продольный свод, нога выворачивается в наружную сторону.
- Комбинированное нарушение.

По выраженности патологической симптоматики различают деформации стопы плосковальгусного характера легкой, средней и тяжелой степени.
Международная классификация болезней определяет шифрование плоскостопия по МКБ-10 следующим образом:
- приобретенные изменения – М21.4;
- врожденное плоскостопие – Q.66.
Патология тяжелой степени поддается коррекции только с помощью хирургического воздействия. Восстановить двигательную функцию консервативными методами можно только при условии своевременной диагностики и незамедлительно начатого лечения.
Симптомы
Первые признаки заболевания нельзя игнорировать, так они свидетельствуют о прогрессирующей деформации. Следует обратить внимание на следующие сигналы организма:
- неприятные ощущения после ходьбы, которые постепенно приобретают интенсивный характер;
- быстрая утомляемость и отсутствие выносливости;
- отечность лодыжки и голеней, наиболее выраженная с наружной боковой стороны;
- боли в области головы и поясницы;
- болезненность точек, расположенных в центральной части стопы и по внутренней части пяточной области;
- углубления между предплюсневыми костями с тыльной поверхности характеризуются повышенной чувствительностью.

Прогрессирование процесса, при котором деформируются костные элементы стопы, приводит к патологическим изменениям в области коленного, тазобедренного и голеностопного сустава.
Диагностика
Постановка диагноза уплощения стопы у детей и взрослых возможна с помощью следующих методов:
- Плантография – получение отпечатка ступни с помощью акварельной краски или жидкого масла.
- Подометрия, показывающая процентное соотношение длины ступни к высоте ее свода.
- Рентгенографическое исследование стоп с нагрузкой (стоя), проводимое в прямой и боковой проекциях.
- Обследование ступней с помощью ультразвука.
Исследования позволяют определить степень деформации. Принимаются во внимание такие факторы, как угол и высота продольного свода, а также степень отклонения большого пальца наружу.
Диагностика заболевания у детей до трех лет может быть затруднена из-за физиологического уплощения стопы в этом возрасте.
Лечение
Поскольку плоскостопие с деформацией ступни приводит к проблемам в функционировании всей опорно-двигательной системы, начинать лечебные мероприятия следует как можно раньше. В большинстве случаев используются консервативные методы, эффективность которых зависит от сроков начала корректирующих процедур.

Консервативное лечение
Для исправления плоской стопы необходимо использовать следующие средства:
- медикаментозные препараты;
- ортопедическая коррекция с помощью специальной обуви и приспособлений;
- массаж;
- лечебная физкультура;
- физиотерапевтическое лечение.
Лечение тяжелой степени врожденной плосковальгусной деформации необходимо начинать как можно раньше, так как это нарушение требует хирургического вмешательства.
Применение лечебной гимнастики – наиболее эффективный метод лечения у взрослых и детей. Первые сеансы проводятся под наблюдением инструктора, в дальнейшем можно заниматься самостоятельно. Наиболее действенны следующие упражнения:
- захват пальцами ноги небольших предметов;
- попеременное хождение на носках, наружному краю стопы и пятках;
- разгибание и сгибание ступни;
- перекатывание стопы в направлении от пальцев к пяточной зоне;
- катание ступней по предмету цилиндрической формы (можно использовать скалку).
Занятия необходимо проводить регулярно. Положительный результат можно увидеть, если уделять упражнениям 10-12 минут 3-4 раза в течение дня.
Лечение с помощью медикаментов

Лекарственная терапия необходима взрослым людям, у которых патологическое состояние сопровождается стойким болевым синдромом. В данной ситуации необходим прием нестероидных противовоспалительных препаратов в таблетках или в виде инъекций. Наиболее популярные средства из этой группы:
- Ибупрофен;
- Диклофенак;
- Аркоксиа;
- Мовалис.
Назначение терапии требует строгого контроля со стороны лечащего врача с учетом противопоказаний и побочных эффектов.
Для получения более выраженного эффекта в отдельных случаях прибегают к внутрисуставной инъекции кортикостероидных препаратов (Дипроспан, Дексаметазон).
Детям, у которых плоскостопие развилось на фоне рахита, необходимо лечение масляным раствором витамина Д. Схема зависит от тяжести заболевания, веса и возраста ребенка.
С цель укрепления костной ткани и мышечно-связочного аппарата в ряде случаев оправдано курсовое назначение препаратов кальция (Кальцемин, Кальций Д3 Никомед).

Ортопедическая помощь
Ношение специальных корректирующих стелек, которые вставляются в обувь, способно исправить ситуацию на ранних стадиях развития деформации. Супинирующие стельки, предназначенные для передней части стопы, препятствуют прогрессированию патологии при продольном плоскостопии. Отклонение в сторону большого пальца требует специального межпальцевого вкладыша, необходим также специальный жесткий задник, с помощью которого ступня будет зафиксирована.
Установка ортопедических приспособлений требует обязательного комплекса мероприятий, направленных на укрепление мышечно-связочного аппарата.
Массаж
Массажное воздействие является одним из наиболее надежных способов восстановить развивающуюся деформацию у детей и взрослых. Регулярные сеансы улучшают кровоснабжение в мышцах и связках, способствуют интенсивному протеканию метаболических процессов. На курс терапии (повторяют 2-3 раза в год) необходимо 12-14 процедур.
Оперативное лечение
Хирургическое вмешательство становится необходимостью, если деформация выражена в терминальной степени. В этой ситуации консервативные меры неэффективны. Восстановить нарушение помогают следующие оперативные методики:
- остеотомия – рассечение связок голеностопного сустава и стопы;
- удаление деформированной кости;
- фиксация костей к мышцам и связкам – артродез;
- замещение пораженного участка сухожилия здоровой тканью – транспозиция.

Плосковальгусная деформация врожденного характера тяжелой степени удачно корректируется оперативным вмешательством в раннем возрасте (6-7 месяцев).
Профилактика
Профилактические меры позволяют избежать развития плоскостопия. Для этого следует придерживаться таких принципов:
- обувь должна быть изготовлена из качественных натуральных материалов;
- необходимо избегать длительного ношения туфель на высоких каблуках, плоской подошве, кроссовок и кед;
- хождение босиком по натуральным поверхностям (песку, мягкой земле, траве) способствует оздоровлению стопы;
- в домашних условиях нужно пользоваться ортопедическим массажным ковриком, который с успехом заменяет точечный массаж подошвенной поверхности.

Избыточный вес приводит к чрезмерной нагрузке на весь опорно-двигательный аппарат и стопу. Нормализация массы тела повышает эффективность лечебных мероприятий.
Плоскостопие является сложным заболеванием, нарушающим амортизационную функцию ступни. Недооценивание серьезности ситуации вызывает дегенеративные изменения в других отделах организма. Своевременное лечение вальгусной деформации стоп (код по МКБ-10 – q66), начатое на ранней стадии, способно остановить прогрессирование процесса.
Лечение плоскостопия у детей
По статистике, 60% детей – 6-7 лет имеют проявления плоскостопия, а во взрослом возрасте около 75% пациентов уже страдают от плоскостопия.
Если вовремя обратиться к специалисту, можно навсегда забыть о таком заболевании, как плоскостопие. К сожалению, немного улучшить состояние стоп возможно лишь в возрасте до 12-13 лет, когда свод стопы еще не полностью сформирован и его можно откорректировать.
В более позднем возрасте вылечить плоскостопие невозможно! И необходимо заниматься лечением сопутствующих заболеваний опорно-двигательной системы, для предотвращения их прогрессирования и уменьшения болевых проявлений.
Клиника доктора Игнатьева специализируется на диагностике и лечении заболеваний стоп, позвоночника. Запишитесь на консультацию к врачу детскому вертебрологу по контактным телефонам.

Плоскостопие часто сопровождается такими заболеваниями как сколиоз, остеохондроз, межпозвоночные грыжи, нейроциркуляторная дистония, это свидетельствует о необходимости комплексного лечения плоскостопия.
Плоскостопие – это заболевание стоп, для которого характерно уплощение продольного или/и поперечного свода, что приводит к быстрой утомляемости, болям в стопах при ходьбе, стоянии. Но поскольку наши стопы выполняют функцию «фундамента» организма, боль может проявляться в спине, ногах (коленных, тазобедренных суставах), возникает шаткость при ходьбе, нарушения в осанке, головная боль и другое.

- Продольное;
- Поперечное;
- Смешанное;
- Плоско-вальгусные стопы
При продольном плоскостопии уплощается продольный свод, при поперечном – поперечный, при смешанном – продольный и поперечный. На схеме отображены отпечатки стоп в норме (а) и при плоскостопии (b).

Наши стопы в норме выполняют 3 функции:
- Амортизационная;
- Балансировочная;
- Толчковая.
При ходьбе каждый шаг сопровождается ударом об какую-то поверхность, благодаря амортизирующей функции (сводам) – сила толчка равномерно распределяется по всей стопе. Но при плоскостопии «ударный импульс» не компенсируется сводами стопы (они отсутствуют) и наносит повреждения коленным, тазобедренным суставам и поясничному отделу позвоночника, возникают боли в коленях, тазе, позвоночнике.

Диагностика чувствительности стоп. Клиника Доктора Игнатьева
Балансировочная функция обеспечивает удерживание равновесия при движении и стоянии, но поскольку при плоскостопии нарушено взаиморасположение частей стопы, функция полностью не выполняется, то при ходьбе может наблюдаться шаткость, неустойчивость, потеря равновесия.
Толчковая функция обеспечивает ускорение при ходьбе. При этом происходит перераспределение нагрузки на передние отделы стопы, и потом – толчок. Но так как при плоскостопии часто отмечается болезненность, перенос центра тяжести и толчок одной точкой стопы непременно приводит к резкой боли и функция частично теряется.
Из этого можно сделать вывод – при плоскостопии стопы полноценно не могут выполнять свои функции и качество жизни резко снижается.
Вот почему важно своевременно диагностировать и лечить проблему. Диагноз плоскостопие можно поставить только в 5-6 лет, когда есть явные нарушения в формировании стоп, но предрасположенность можно установить уже и на первых годах жизни. Если вовремя установить предрасположенность и заниматься лечением, вы не допустите, чтобы вашему ребенку в будущем установили диагноз плоскостопие! Позаботьтесь о своем малыше и убедитесь, что у него нет предрасположенности к плоскостопию или самого плоскостопия.

Цветная подоскопия (Диагностика плоскостопия): А. Продольное плоскостопие 1 ст., перегрузка правой стопы; В. Продольное плоскостопие у ребенка. Клиника Доктора Игнатьева
В норме ножки прямые и пяточка находится по центру средней линии ноги, но при патологии центр пятки может отклоняться кнаружи (вальгус) или внутрь (варус).
И варус и вальгус это признаки плоскостопия. При варусе ножки имеют О-образную форму, а при вальгусе Х-образную.

Когда малыш развивается, у него могут периодически проявляться, и вальгус, и варус, но к 5 годам все проявления должны исчезнуть и стопочка должна находиться по центру средней линии ноги. До 5 лет можно говорить только о предрасположенности к плоскостопию. В детском возрасте наиболее часто имеют место продольно-плосковальгусные стопы, если вовремя не заниматься лечением этого заболевания, то оно непременно приведет к плоскостопию.
Чем же опасно плоскостопие?
Плоскостопие, помимо болей и нарушений в стопах, вызывает ряд серьезных изменений в позвоночнике, суставах и внутренних органах.
Стопы, как «фундамент» нашего организма, отвечают за симметричность.
При плоскостопии нарушения каскадом падают на весь организм, повреждая голеностопные, коленные, тазобедренные суставы, возникает перекос таза, формируется сколиоз. Отсутствие амортизационной функции стоп приводит к быстрому старению позвоночника, остеохондрозу, а нарушения в позвоночнике отображаются на работе внутренних органов.

Если плоскостопие возникло, то его можно практически полностью устранить до 6-7 лет, а до 11-13 лет незначительно улучшить.

Диагностика состояния стоп

Выражен продольный свод. Клиника Доктора Игнатьева

Манипуляции на стопах у взрослых
В более позднем возрасте может быть необходимо пожизненное применение специальных стелек (супинаторов) или оперативное вмешательство.
Но помните – стельки и даже оперативное вмешательство на стопах – никогда не вылечат возникшие проблемы по всему организму из-за плоскостопия. Своевременная профилактика и лечение – залог здоровья.
Здравствуйте, 22.03.18г.ребенок не смог стать на ножки(обе) после ночного сна и начала жаловаться что болят ножки от колень и ниже(боль в коленях, голен и стопах) прошло минут 20 она начала вставать на носочки и ходить еще через 10минут пошла как и ходила и сказала ,что ножки не болят. 2дня следили за ее ходьбой. После сна(днем или ночью) встает сначало на носочки и так ходит минут 5-10, затем ходит как всегда. Сделали узи суставов и — (выпота в суставах— не выявлено, суставные поверхности не изменены, симметричны, связочный аппарат не изменен, патологий нет.). На 4день встала на всю ногу и пошла и больше на носочки не вставала. Сдали анализы и ревмопробы. Фото прилагаю. Невропатолог не поставил нам диагноз. Подскажите что нам дальше делать.

Добрый день! Дочке 5 лет. Давно поставлены посковальгусные стопы, уже прочитала другие комментарии, понимаю, что полностью не вылечишь, но вот такой вопрос:
По Вашему мнению, есть ли польза от ортопедической обуви и стелек, говорят, вроде облегчает симптомы, да и врач посоветовал. Но не знаю, где лучше купить в ортопедическом салоне искать или можно заказать. Вот здесь смотрю и на других сайтах, но все мучают сомнения, есть ли в этом толк?
Консультант Игнатьева Галина: Мы не применяем в своей практике ортопедические стельки, поскольку не видим от них эффекта. Если со стопами сильные нарушения – проблему не мешало бы поискать выше – в тазобедренных суставах.
Здраствуйте,мне 13 лет у меня врожденное плоскостопие 2 степени. Смогу ли я его полностью вылечить или перевести в 1 степень?Но,если честно незнаю какая степень, помогите мне!Фотографию скинул правой ноги.

Здравствуйте, у моего 13-ти летнего сына на одной ноге плоскостопие 1-ой степени, на второй – 2-ой степени. Пожалуйста, посоветуйте можно ли будет вылечить плоскостопие или в данном возрасте даже 1-ую степень вылечить невозможно.
Заранее спасибо.
Добрый день, мальчику скоро 15, поставили ds плоско вальгусные стопы. Осанка уже нарушена, боли в коленях. Поможет ли нам ортопедическая обувь? Большое спасибо.
Добрий день. У мене таке запитання у моєї дочки 1.6 плоско-вальгусні стопи і х- подібні гомілки. Чи можливо це вилікувати?

В данном случае необходима очная консультация. Необходимо выяснить из-за чего данная проблема возникла. В таком возрасте еще можно скорректировать, но на сколько как раз покажет осмотр.
Здравствуйте!ребенку 3,5годика поставили диагноз плоско-вальгусные стопы.это излечимо в таком возрасте?
Добрый день хотела спросить, у дочери плосковальгусная установка обеих стоп возраст 4,5 возможно ли это вылечить??

Полностью вылечить нельзя, поскольку основное формирование – это первый год жизни ребенка. Но лечить нужно! Так же нужно обследовать тазобедренные суставы и позвоночник. Не бывает изолированной проблемы только со стопами. Обратитесь на очную консультацию. С уважением
Мира – Kazakhstan
Здравствуйте, ребенку 2 года, поставили диагноз плоско-вальгусная стопа, назначено лечение в виде массажа, ЛФК, ортопедической обуви до 3-4 лет. Насколько это эффективно и можно ли у вас вылечить это, а также за сколько сеансов? Спасибо!
Плоская стопа (pes planus) (приобретенная)
Плоскостопие – полиэтиологичное заболевание, развивающееся в результате воздействия одновременно нескольких факторов.
Наиболее распространенная форма плоскостопия – статическая. К статическим относят виды плоскостопия, рассматриваемые как результат недостаточности связочной и мышечной систем стопы и голени.
Статическое плоскостопие – результат нарушения функции трех основных составляющих систем (мышечной, соединительнотканной, костной) вследствие различных причин.
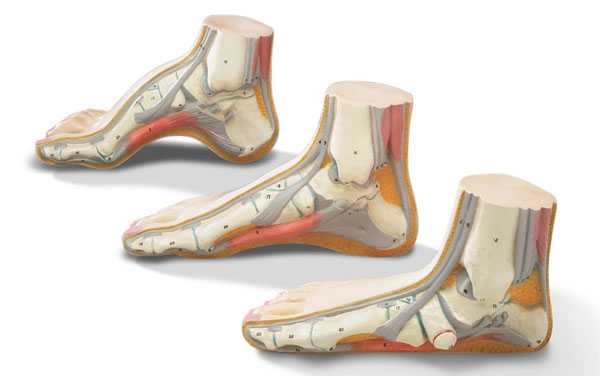
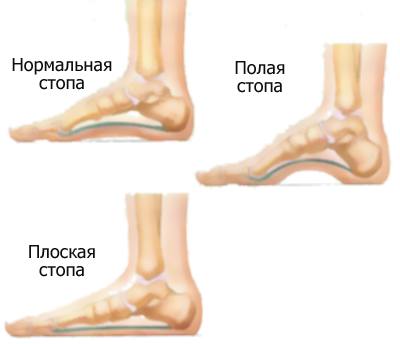
Плоская стопа (pes planus) характеризуется уменьшением сводов стопы различной степени, вплоть до полного их исчезновения. В настоящее время выделяют три основных вида плоскостопия – продольное, поперечное и комбинированное (продольно-поперечное).
Эпидемиология
Анализ обследования большой группы людей показал, что плоскостопие выявляют у 10% детей и у 16,4% взрослых. Чаще всего (63,3%) встречается поперечное плоскостопие в сочетании с отведением I пальца стопы кнаружи. Второе место (31%) по распространенности занимает распластанность переднего отдела стопы со снижением продольного свода. Значительно реже встречается продольное плоскостопие в чистом виде (5,7%). Указанные три вида анатомических изменений могут сочетаться с вальгусной деформацией стопы, которую многие ортопеды рассматривают как ключ к плоскостопию.
Этиология и патогенез [ править ]
Вальгирование заднего отдела стопы приводит к снижению продольного свода, при этом таранная кость разворачивается головкой круто вниз, в сторону подошвы, и свод уплощается, еще больше усугубляя вальгус. При выраженной плоской стопе ладьевидная кость резко выдается к внутреннему краю, находясь в состоянии подвывиха. Плоскостопие и вальгус заднего отдела стопы – нераздельные компоненты данной патологии. При тяжелых формах плоскостопия наблюдается сочетание вальгуса среднего и пяточного отделов стопы.
В развитии плоскостопия можно выделить три этапа:
• понижение свода стопы (уплощение) вследствие его замедленного развития без функциональных нарушений (такое состояние стоп наблюдают у детей дошкольного возраста, оно служит предрасполагающим фактором для развития плоскостопия);
• формирование функциональной недостаточности стоп с наличием утомляемости и болевого синдрома в икроножных мышцах при статической нагрузке (у пациентов относительно хорошо выражены своды стоп, но есть тенденция к их уменьшению);
• декомпенсация связочно-мышечного комплекса и деформации стопы с последовательным уплощением сводов, вальгированием заднего, среднего и переднего отделов – статическое плоскостопие.
Клинические проявления [ править ]
Клиническая картина плоскостопия зависит от степени снижения сводов и наличия вторичных деформаций стопы.
К первоначально появляющейся утомляемости нижних конечностей присоединяется боль в подошвенном отделе стопы.
При медленно развивающемся плоскостопии болевые ощущения могут быть незначительными и даже отсутствовать. При быстро нарастающем плоскостопии боли обычно носят острый характер и нередко сопровождаются судорожными сокращениями мышц. Характерно усиление болей к концу рабочего дня, сопровождаемое снижением мышечного тонуса или, в начале заболевания, наоборот, их спастическим сокращением. Боль при плоскостопии зависит от натяжения мягких тканей на подошвенной поверхности стопы, в том числе от натяжения веточек подошвенного нерва с иррадиацией боли по нервным стволам.
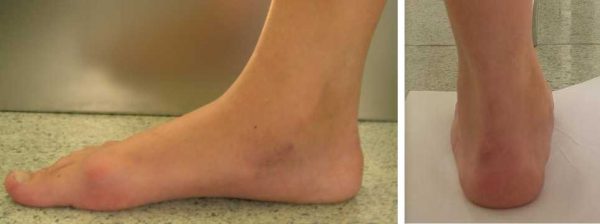
При внешнем осмотре обращают внимание на эластичность походки, форму и высоту продольного свода и вальгирование пяточного отдела. Определяют степень возможной активной коррекции свода стопы.
Плоская стопа (pes planus) (приобретенная): Диагностика [ править ]
В диагностике плоскостопия неоценимую помощь оказывают инструментальные (подометрия, плантография, электромиография, подография) и рентгенологические методы.
а) Рентгенография позволяет уточнить данные, полученные при клиническом обследовании пациентов. Рентгенологический метод наиболее объективен и позволяет установить положение костей стопы в функциональных условиях, для чего рентгенографию следует выполнять в положении пациента стоя, а не лежа. Состояние свода стопы оценивают по нескольким параметрам, три из которых наиболее показательны – угол продольного свода, угол наклона пяточной кости и высота свода .
При плоскостопии I степени величина продольного свода составляет 131-140°, расстояние до горизонтальной линии – 25-35 мм. При плоскостопии II степени соответствующие величины составляют 141-155° и 17-27 мм; III степени – угол более 155°, расстояние менее 17 мм. Угол наклона пяточной кости в норме не превышает 20-25°. При плоскостопии угол уменьшается до 15-10° и может быть даже равен 0.
Практически при плоской стопе важно выявление (по рентгенограмме) вторичных изменений в мелких суставах (преимущественно в таранно-ладьевидном), развивающихся по типу остеоартроза.
б) Подометрию проводят по общепринятой методике, предложенной в 1926 г. М.О. Фридландом. Измеряют высоту свода (расстояние от пола до верхнего края ладьевидной кости) и длину стопы, после чего рассчитывают индекс продольного свода. У здоровых взрослых людей индекс равен 29-31%, у лиц со сниженным сводом – 27-29%, у страдающих плоскостопием – менее 27%.
О состоянии поперечного свода стопы судят по поперечному индексу стопы. В норме поперечный индекс стопы не превышает 40%. Если он более 40%, принято считать, что существует распластанность переднего отдела стопы.
в) Подографию широко применяют для изучения биомеханики стопы. Используя данный метод, многие исследователи у пациентов со статическим плоскостопием обнаружили резкое изменение временных характеристик ходьбы – сокращение продолжительности периода опоры и возрастание общего времени двойного шага.
С увеличением степени плоскостопия уменьшается время опоры стопы на пятку и передний отдел стопы, увеличивается время опоры на всю стопу за счет сокращения времени переката через ее передний отдел. Эти изменения цикла шага приводят к появлению хромоты.
г) Электромиография дает представление о состоянии мышечной системы голени и стопы, степени снижения биоэлектрической активности каждой из мышц, которая прямо пропорциональна величине деформации. С увеличением степени плоскостопия биоэлектрическая активность мышц снижается. На электромиограммах при этом отмечается уменьшение частоты и амплитуды осцилляций, особенно коротких мышц стопы.
Основываясь на данных клинического и инструментального методов обследования пациентов, можно выделить три степени плоскостопия.
• Степень I характеризуется жалобами на усталость в ногах и боли в стопах при длительной нагрузке. Походка нормальная. Значительная часть плантограм-мы равна 1 /3 подсводного пространства. Угол свода стопы увеличивается не более чем до 140°, угол наклона пяточной кости не менее 10°, высота свода не менее 35-25 мм. Индекс поперечного свода стопы при этом составляет 40-41%.
• Степень II плоскостопия характеризуется постоянными и интенсивными болями в стопах и голенях. Продольный свод стопы значительно снижен (от 24 до 17 мм), но поддается активной коррекции. Походка менее эластичная, быстро и однобоко изнашивается обувь. На плантограмме хорошо видно уменьшение подсводного пространства до 2 /3 ширины стопы. Угол свода стопы увеличивается и находится в интервале от 141 до 155°, угол наклона пяточной кости уменьшается до 5°. Индекс поперечного свода стопы достигает 42-43%.
• Для III степени плоскостопия характерны постоянные интенсивные боли в стопе, голени и даже в поясничной области. Исчезает продольный свод, стопа и пятка принимают вальгусное положение, ладьевидная кость отчетливо выступает кнутри, стопа не поддается активной коррекции. Походка тяжелая, неэластичная. Затруднен подбор обуви. Подсводное пространство практически отсутствует, угол продольного свода стопы более 155°, угол наклона пяточной кости может уменьшаться до 0, высота свода составляет не более 17 мм. Индекс стопы увеличивается до 44% и более.
Дифференциальный диагноз [ править ]
Плоская стопа (pes planus) (приобретенная): Лечение [ править ]
а) Консервативное лечение
Эффективность лечения статического плоскостопия во многом зависит от своевременной диагностики заболевания и комплексного патогенетического воздействия на все звенья патологической цепи.
Комплекс консервативных мероприятий для профилактики и лечения плоскостопия в раннем периоде заболевания должен быть направлен на улучшение кровоснабжения и трофики всех тканей стопы, в первую очередь мышц и связочно-сухожильного аппарата. Традиционные методы лечения включают ЛФК, массаж, физиотерапию, ношение супинаторов с моделировкой сводов стопы. В раннем детском возрасте назначают корригирующие повязки и шины. Исключительное значение имеют гигиена стоп и ношение рациональной обуви.
Лечебная физкультура при коррекции статического плоскостопия должна решать следующие задачи:
• укрепление мышц, поддерживающих свод и способствующих напряжению связочного аппарата;
• коррекция порочной установки стоп (формирование глубины сводов с помощью специальных положений и снарядов);
• создание стереотипа правильного положения тела и ног при стоянии и ходьбе;
• уменьшение выраженности болевого синдрома;
• улучшение обмена веществ, активизация двигательного режима.
Лечение в период усиления болевого синдрома требует разгрузки нижних конечностей (иногда временного постельного режима) в сочетании с массажем и гидротерапией. После ликвидации острых болевых явлений следует проводить коррекцию положения стопы в сторону аддукции и супинации за счет повязок и подобранной ортопедической обуви в течение 1-2 нед.
При наличии ригидной плоской стопы основные усилия врачей должны быть направлены на то, чтобы сделать ее мобильной, поддающейся коррекции. Коррекцию производят под наркозом ручным способом или с использованием редрессатора Шультце. Если перонеальные сухожилия напряжены, выполняют их тенотомию. В некоторых случаях вмешательство дополняют ахиллотомией в связи с тем, что ахиллово сухожилие ограничивает дорсальную флексию. При редрессации необходимо достигнуть хорошей аддукции и супинации. После манипуляций стопу фиксируют гипсовой повязкой на 10-12 дней и приступают к возможно ранней нагрузке.
б) Хирургическое лечение
Сложные случаи статического плоскостопия требуют оперативного вмешательства, суть которого состоит в первую очередь в сухожильно-мышечных пересадках. При любой разновидности плоскостопия роль протезной помощи переоценить невозможно, так как в большинстве случаев только при индивидуальном сочетании консервативной терапии (оперативное вмешательство проводят по показаниям) и корригирующих приспособлений можно достичь положительного результата лечения.
Для профилактики плоскостопия и облегчения болевых ощущений предложено большое количество супинаторов. На эти изделия возлагают задачи разгрузки различных отделов стопы, коррекции и даже устранения деформаций или предупреждения рецидивов после консервативного или хирургического лечения плоскостопия.
Профилактика [ править ]
Прочее [ править ]
Поперечное плоскостопие
К наиболее частой и распространенной патологии стопы у взрослых относят поперечное плоскостопие (а также его следствие – hallux valgus) и молоткообраз-ную деформацию других пальцев. По данным литературы, на долю этой патологии приходится до 80% деформаций стоп. Чаще всего ее обнаруживают у женщин в наиболее молодом и трудоспособном возрасте.
Этиология и патогенез
На ранней стадии развития человека стопа служила опорно-хватательным органом, а при переходе к прямохождению стала выполнять функцию опоры. Именно поэтому у человека, в отличие от обезьяны, I плюсневая кость фиксирована поперечной связкой в один ряд с остальными, а I плюснеклиновидный (тарзо-метатарзальный) сустав имеет форму не шарнира, а амфиартроза и расположен поперечно.
Поперечный свод (I луч) стопы – уязвимое место в силу своих анатомических особенностей. Между I и II плюсневыми костями отсутствуют короткие межкостные связки и межкостная мышца, которые есть между остальными плюсневыми костями. Не принимает участие в удержании I плюсневой кости и поперечная головка приводящей мышцы I пальца, которая начинается несколькими пучками от поперечных связок головок II-III-IV и V плюсневых костей, а также от суставных сумок соответствующих плюснефаланговых суставов и прикрепляется у основания основной фаланги I пальца. Именно поэтому I плюсневая кость – основное звено в патогенезе развития поперечного плоскостопия.
При ходьбе, особенно без обуви, изменяется степень и продолжительность нагрузки на поперечный свод. При опоре на стопу без обуви большая часть нагрузки приходится на задний отдел стопы. В обуви с каблуком 2 см она распределяется равномерно, при каблуке 8-10 см максимальная часть нагрузки приходится на дистальный отдел стопы. При длительном ношении обуви на каблуках выше 4 см происходит постоянная перегрузка мышц, приводящая впоследствии к их слабости, растяжению связочного аппарата и распластыванию переднего отдела стопы.
Под действием перегрузки происходят дальнейшее отклонение I плюсневой кости внутрь и ее наружная ротация вместе с сесамовидными костями, которые постепенно перемещаются к первому межплюсневому промежутку.
В результате прогрессирования наружного отклонения и ротации I плюсневой кости ее головка частично или полностью теряет естественные точки опоры. При этом возникает перегрузка головок средних плюсневых костей, которые вследствие этого деформируются. Такая перегрузка служит фактором длительной травматизации мягких тканей стопы и способствует декомпенсации трофики. Происходит уменьшение толщины подкожной жировой клетчатки, что снижает амортизационные свойства мягких тканей. Вследствие указанных процессов развивается болезненный гиперкератоз (натоптыши).
Клиническая картина
В клинической картине поперечного плоскостопия на первый план выступают боли в подошвенной поверхности дистальных отделов стоп. В последующем в этих отделах стопы образуется гиперкератоз кожи (натоптыши), особенно под головками III-IV плюсневых костей. Походка изменяется, приобретая тип «ходульной». Стопа расширяется, что затрудняет подбор обуви. Постепенно развивается разгибательная контрактура пальцев с образованием подвывихов и вывихов в плюснефаланговых суставах. Как правило, поперечное плоскостопие лежит в основе образования вальгусного отклонения I пальца и служит одной из причин болезни Келлера II и маршевой опухоли стопы.
Диагностика
Дополнительным, но очень важным методом исследования в диагностике плоскостопия служит рентгенография. При плоской стопе на рентгенограмме обнаруживают веерообразно расходящиеся плюсневые кости, образующие между собой широкие промежутки – диастазы, подвывихи и вывихи в плюснефаланговых суставах.
При I степени поперечного плоскостопия I палец отклоняется по отношению к I плюсневой кости до 15°; V палец по отношению к V плюсневой кости – на 7-8°; соответственно этому изменяются и углы, образованные продольными осями I-II и I-V плюсневых костей.
При II степени плоскостопия отклонение I и V пальцев увеличивается до 20°, при III степени – на 30° и более.
Биомеханические исследования опорно-двигательной системы пациентов с поперечным плоскостопием подтверждают снижение биоэлектрической активности коротких межкостных мышц и длинного разгибателя пальцев.
Наглядно изменение походки отражает подография, указывая на нарушение переката и уменьшение времени опоры на задний и передний отделы стопы.
На плантограммах обнаруживают распластанность переднего отдела стопы с увеличением опоры на головки II-IV плюсневых костей.
а) Консервативное лечение
Консервативное лечение поперечного плоскостопия включает назначение ЛФК с активной и пассивной коррекцией сводов стопы, бинтование дистальных отделов стоп, ритмическую стимуляцию червеобразных и межкостных мышц, электрофорез ионов кальция и фосфора, стимулирующий массаж нижних конечностей.
Особое значение для профилактики и лечения поперечного плоскостопия имеет лечебная физкультура. Упражнения для восстановления тонуса мышц должны быть направлены на восстановление полной дорсальной флексии, аддукции и супинации. Для этого применяют следующие приемы: хождение на наружной поверхности стопы с поворотом ее внутрь; активная супинация стопы в положении сидя; вставание на концы пальцев; ходьба, приподнимаясь на больших пальцах с их сближением и разворотом пятки кнаружи.
При лечении как продольного, так и поперечного плоскостопия огромное значение имеют рациональный подбор обуви и постоянное использование супинаторов с выкладкой поперечного свода. При поперечной распластанности стопы обувь с высоким каблуком для повседневного ношения не рекомендована.
б) Хирургическое лечение
Консервативное лечение при выраженных изменениях сводов стопы малоэффективно. Для их коррекции требуется более радикальный подход – оперативное вмешательство.
Все операции на стопе при поперечном плоскостопии можно разделить на три группы:
• операции на мягких тканях (сухожильно-мышечная пластика, тенодез);
• операции на костях (корригирующие остеотомии);
• комбинированные оперативные вмешательства.
Наиболее эффективны и патогенетически обоснованы комбинированные оперативные вмешательства, так как при их выполнении предусмотрено воздействие на все основные составляющие деформации стопы.
Плоскостопие
Плоскостопие – это состояние, при котором уменьшаются или полностью исчезают естественные своды стопы. В результате значительно ухудшается амортизация во время ходьбы, что приводит к болям, деформации стоп и повышению риска развития заболеваний опорно-двигательного аппарата.
Общая информация
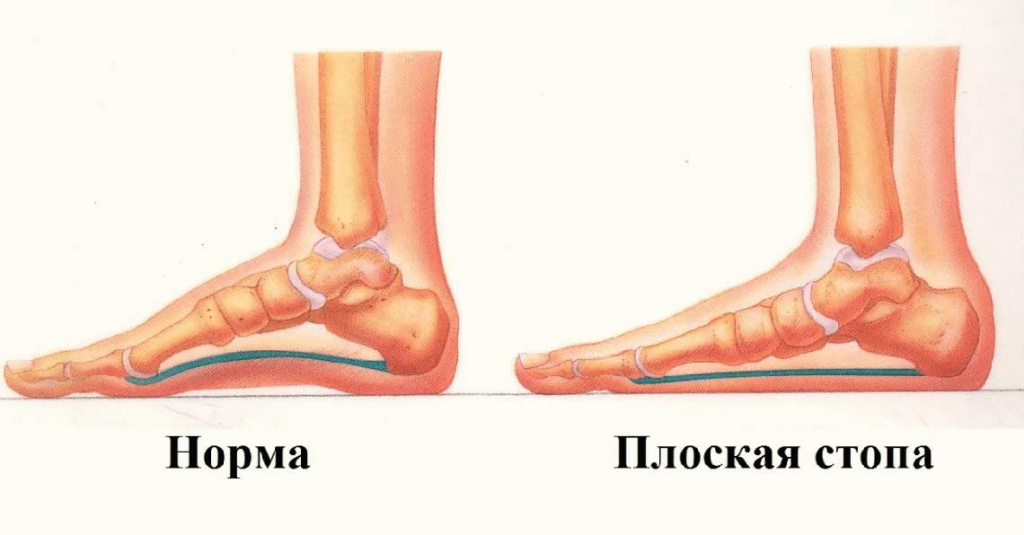
Строение стопы обеспечивает естественную амортизацию при ходьбе. В норме кости и связки образуют два свода:
- Продольный (внутренний и наружный): идет от большого пальца до пяточного бугра;
- поперечный: образует арку вдоль основания пальцев.
Конфигурация стопы поддерживается комплексом из мышц и связок. При ходьбе, беге и прыжках нога пружинит, смягчая удар. Это снижает нагрузку на опорно-двигательный аппарат, а также помогает поддерживать равновесие.
Если мышечно-связочный аппарат ослабевает, стопа опускается вниз и становится более плоской. Амортизационные качества снижаются, в результате чего появляется дискомфорт и боль в ногах, меняется конфигурация суставов и осанка. Только своевременная помощь врача может остановить патологический процесс.
Виды и причины
В зависимости от локализации изменений, ортопеды выделяют три вида плоскостопия:
- продольное: уплощение продольного свода стопы, чаще формирующееся в молодом возрасте;
- поперечное: уменьшение высоты поперечного свода, возникающее в среднем возрасте (35-50 лет), часто на фоне ношения неудобной обуви и стоячей работы; является нормой в возрасте до 10 лет;
- комбинирование: сочетание двух вариантов.
Плоскостопие делится на виды и в зависимости от основных причин, вызвавших его возникновение:
- врожденное: изменение формы стопы в связи с нарушениями внутриутробного развития; выявляется сразу после рождения и встречается крайне редко;
- приобретенное: связано с внешними или внутренними причинами; в рамках этого вида выделяют плоскостопие:
- статическое: обусловлено повышенной нагрузкой на стопу, встречается в 4 из 5 случаев заболевания;
- травматическое: развивается после травм стопы и голеностопного сустава (переломы, вывихи, растяжения и разрывы связок и т.п.);
- паралитическое: связано с параличом мышц стопы, например, после перенесенного полиомиелита или инсульта;
- рахитическое: изменение формы стопы на фоне нехватки витамина Д, связано с повышенной мягкостью костей.
Статическое плоскостопие диагностируется наиболее часто. Оно развивается и в детстве, и во взрослом возрасте и может быть обусловлено:
- врожденной слабостью связочного аппарата; часто сочетается с другими видами ортопедической патологии;
- избыточная масса тела: создает повышенную нагрузку на свод стопы;
- малоподвижный образ жизни: от нехватки нагрузки связки, образующие каркас стопы, слабеют;
- профессиональные факторы: длительная работа в стоячем положении, постоянный подъем тяжестей и т.п.;
- беременность: уплощению стопы способствуют рост веса и смещение центра тяжести;
- ношение неправильной обуви: высокий каблук или его отсутствие.
Степени
Степень плоскостопия определяет его тяжесть и проявления:
- 1 степень характеризуется ослаблением связочно-мышечного каркаса стопы, внешне форма не изменена, однако при длительной ходьбе человек отмечает небольшой дискомфорт в ногах, который проходит после отдыха;
- 2 степень уже заметна визуально: стопа кажется распластанной по полу; боли становятся сильнее и нередко отдают в голеностоп и колено;
- 3 степень – это резкая деформация стопы и постоянные боли; изменения затрагивают не только нижние конечности, но и позвоночник, что приводит к выраженному болевому синдрому; патология может влиять на трудоспособность, поскольку человек не может долго стоять и ходить.
Симптомы
Основной симптом плоскостопия, вынуждающий человека обратиться за лечением, – это боль. Она возникает при физической нагрузке и зависит от степени заболевания. При первой степени дискомфорт локализуется исключительно в области стоп, а при тяжелой распространяется далеко за пределы нижних конечностей. Периодические боли в тазобедренных суставах, пояснице, а также головные боли – это частый спутник людей с выраженным плоскостопием.
При запущенной степени заболевания отмечаются выраженные деформации стоп:
- при продольной форме: внутренняя сторона голеностопного сустава подворачивается внутрь; за счет этого нога искривляется в этой области (вальгусная установка стопы); данная позиция стопы приводит к перегрузке таранно-ладьевидного сустава, что приводит к артрозу данного сустава.
- при поперечной форме: от перегрузок переднего отдела стопы формируется деформирующие остеоартрозы 2-4 плюснефаланговых суставов, на проекции данных суставов на подошве стопы образуется натоптыши, травмируется подошвенный апоневроз сгибателей пальцев, он уплотняется, укорачивается, что приводит к сгибательной контрактуре пальцев, второй и третий палец приобретают молоткообразный вид, тыльные поверхности данных пальцев травмируются в обуви, образуя натоптыши.
Походка при плоскостопии становится неуклюжей, жесткой и тяжелой. Человек разводит носки в стороны или косолапит в зависимости от формы нарушения.
Помимо явных симптомов, имеется ряд косвенных признаков плоскостопия, по которым человек может заподозрить проблему:
- обувь быстрее изнашивается с внутренней стороны;
- при хождении на каблуках ноги устают быстрее;
- стопа кажется увеличенной, приходится покупать обувь на размер больше привычной;
- возникают сложности с удержанием равновесия при приседании.
Все эти мелочи в сочетании с болью и тяжестью в стопах после длительного пребывания на ногах должны стать поводом для обращения к ортопеду.
Диагностика
При подозрении на плоскостопие врач-ортопед назначает несколько обследований:
- плантография: получение отпечатка стопы на бумаге;
- подоскопия: оценка статического положения стопы в специальном аппарате;
- подометрия: измерение стопы и вычисление нескольких индексов, говорящих об отклонениях;
- подография: анализ биомеханики ходьбы с помощью специальной обуви и дорожки;
- электромиография стопы и голени: оценка биоэлектрической активности мышц;
- рентген: на снимке хорошо видны костные структуры стопы, их изменения и патологические образования.
Современная аппаратура позволяет рассчитывать множество параметров и анализировать отпечаток стопы в автоматическом режиме. Это значительно упрощает диагностику.

Лечение плоскостопия
Эффективное лечение плоскостопия возможно только в детском возрасте, когда кости и связки еще не сформировались до конца. В дальнейшем врачи могут лишь затормозить процесс деформации, избавить человека от боли и предупредить развитие осложнений. Для этого используются:
- ручной массаж ступней и голени: помогает улучшить кровообращение, укрепить связки и мышечный каркас;
- массаж с помощью специального коврика или электрического массажера;
- лечебная гимнастика: ходьба на пятках и на носках, сгибание и разгибание пальцев ног, сбор предметов с пола ногами, перекатывание круглых предметов; рекомендуется выполнять упражнения ежедневно;
- физиотерапия: магнитотерапия, фонофорез, электрофорез для стимуляции мышц, улучшения кровоснабжения, а также эффективного введения лекарственных средств;
- медикаментозное лечение: снятие боли приемом анальгетиков, использование обезболивающих мазей (по назначению врача);
- ношение ортопедической обуви: специальная обувь или стельки для обычных моделей помогают перераспределить нагрузку на стопу и избавить от болей; в детском возрасте способствует правильному формированию сводов;
- хирургическое лечение: единственный способ избавиться от плоскостопия во взрослом возрасте.
Профилактика
Самый эффективный способ профилактики плоскостопия – ношение правильной обуви. Она должна быть подобрана по размеру, изготовлена из качественной кожи и иметь гибкую подошву. Высота каблука для взрослого: 4 см, для ребенка: 0,5 см.
Кроме того, ортопеды рекомендуют:
- избегать травм стоп;
- вести активный образ жизни с умеренной физической нагрузкой (не профессиональный спорт!);
- использовать массажные коврики, ходить босиком по песку, траве, гальке;
- не допускать избыточной массы тела.
Осложнения и последствия
Плоскостопие только на первый взгляд кажется неопасным заболеванием. Неправильное распределение нагрузки на стопу и суставы, отсутствие полноценной амортизации неизбежно сказывается на состоянии не только опорно-двигательного аппарата, но и всего организма.
При отсутствии лечения у человека развивается:
- выраженная косолапость;
- вальгусная деформация стопы;
- артриты и артрозы голеностопного, коленного, тазобедренного суставов;
- грыжи и протрузии межпозвоночных дисков, боли в пояснице, шее;
- головные боли;
- варикозное расширение вен нижних конечностей;
- пяточная шпора.
Лечение в клинике «Энергия здоровья»
Травматологи-ортопеды клиники «Энергия здоровья» готовы прийти на помощь при любых формах плоскостопия. Мы предлагаем пациентам:
- консультации по подбору обуви, ортопедических стелек и коррекции образа жизни;
- занятия лечебной физкультурой под руководством инструктора и обучение основным упражнениям для домашних тренировок;
- подбор обезболивающих препаратов;
- физиотерапевтические процедуры для облегчения состояния;
- курсы лечебного массажа.
Регулярное наблюдение у наших специалистов поможет Вам уменьшить боль и тяжесть в стопах и снизить риск развития осложнений.
Преимущества клиники
Врачи клиники «Энергия здоровья» всегда готовы прийти на помощь пациенту. Мы гарантируем каждому:
- индивидуальный подход к диагностике и лечению заболеваний;
- современное оборудование для выявления заболеваний;
- консультации узких специалистов различного профиля;
- забор материала для анализов;
- все виды медицинских манипуляций;
- современные лечебные процедуры, физиотерапию, массаж и ЛФК.
Не дайте плоскостопию испортить Вам жизнь. Верните походке легкость, запишитесь к ортопеду «Энергии здоровья».
ПЛОСКОСТОПИЕ

У детей и взрослых
Термин «плоскостопие» является собирательным, больше всего он соответствует пункту М21.4 из Международной классификации болезней (МКБ-10) – «плоская стопа». Визуально мы без труда идентифицируем и у детей, и у взрослых отсутствие внутреннего продольного свода стопы, автоматически определяя его как плоскостопие. При этом всё не так просто, как кажется на первый взгляд. Например, у детей до 4 лет внутренний продольный свод визуально не определяется, но не потому, что его нет, а потому, что до 4 лет подсводное пространство заполнено т.н. «бурым жиром». Беспокойные мамаши, не вдаваясь в детали, начинают «лечить» карапузов стельками, жесткими задниками сандалет и высокими ботинками на все сезоны, однако это не имеет никакого смысла. Подкожный жир постепенно уходит, свод начинает визуализироваться. А ребенку для правильного формирования стопы нужны как раз не жесткие оковы, а, наоборот, свобода амортизации. То есть, чем больше ребенок бегает, прыгает, скачет, тем лучше работают мышцы стопы и голени, тем лучше будут своды стопы, тем лучше будет осанка, тем меньше нарушений успеет развиться.
Конечно, отсутствие возможности бегать и прыгать по песку, траве и другим мягким поверхностям минимизирует эффект от нагрузок, но это лучше, чем лишать их ребёнка вовсе. Если ребёнку предопределено генетически быть плоскостопым, он с почти 100%-й вероятностью им будет. Если шансы 50/50, то здесь уже сработает как раз образ жизни: физическая активность сгладит влияние предпосылок, затем ношение правильных ортопедических стелек будет компенсировать тот негативный эффект, который предполагает опущение продольных сводов. Массаж, ЛФК, другие методы воздействия на стопы, конечно, тоже не повредят, но они в данном контексте вторичны. В случае, когда стопы и голеностопные суставы чуть не с рождения закованы «в колодки», плоскостопие разовьётся неизбежно. По одной простой причине – все эти стабилизаторы не дают двигаться костям стоп и голеностопов друг относительно друга, соответственно, связки, сухожилия и мышцы не имеют возможности работать, т.е. – укрепляться. Не работая, они атрофируются. Атрофируясь, они не удерживают кости в нужном положении в отсутствие внешней поддержки. Именно поэтому в абсолютном большинстве случаев, когда родители приводят ко мне подрастающих плоскостопых детей, они рассказывают одну и ту же стандартную историю: «Стельки носим всю жизнь, ортопедическую обувь почти с рождения, комплекс упражнений и массаж делаем – а результата нет, становится всё хуже!». Оно и понятно, по описанным выше причинам .
Степени плоскостопия

Классификаций степеней плоскостопия существует несколько десятков, но все классификации преследуют какие-либо цели. К примеру, для принятия решения о целесообразности операции. Или, чтобы официально ответить на вопрос – берут в армию с таким состоянием стоп, или нет. По большому счёту, практического смысла в подобных классификациях нет. Дело в том, что в более старшем возрасте (6 лет и старше) может появиться так называемая «вальгусная установка стопы». Это уже боле продвинутая версия плоскостопия, от которой зависит нарушение деятельности всего опорно-двигательного аппарата. Когда сильно опускается внутренний продольный свод стопы, начинают смещаться относительно друг друга кости среднего и заднего отделов стоп – пяточная и таранная. Это приводит к развороту пяточной кости в вертикальной плоскости, и перераспределению нагрузок на кости голеней. Голени вынуждены ротироваться кнутри, и вращают вслед за собой бедренные кости. Каждая бедренная кость начинает «скручивать» свою половину таза, и в этот момент включаются мышцы спины, противодействующие «сваливанию в штопор» всей нижней конечности. В результате мы имеем полный дисбаланс в работе мышц всего тела – от шеи до пяток. Постоянно напряженные мышцы, удерживающие скелет в вертикальном положении, вызывают искривление позвоночника, нарушение кровообращения и иннервации множества структур организма, что запускает определённые патологические механизмы. В итоге страдает и то, что, казалось бы, не имеет к стопам вообще никакого отношения!
Так для чего же нам нужны степени плоскостопия? По большому счёту, для отчётности. Даже хирургу-ортопеду, решающему, нужна ли операция, и, если да, то какая, не нужно ориентироваться на степень по какой-либо классификации. Хирург ориентируется на комбинацию выраженности изменений в костях и суставах, на нарушение функции мышц и сухожилий, на выраженность болевого синдрома и т.д., и т.п. А вот для отражения и описания результатов клинического, функционального и рентгенологического исследований требуется использовать некие стандартные формулировки, к которым относятся и классификации степеней плоскостопия.
Пару слов о плоскостопии и призыве в армию. Если несколько десятилетий назад сам факт наличия плоскостопия являлся основанием для непригодности к службе, то в дальнейшем требования к запущенности плоскостопия только росли. Сегодня мало иметь плоскостопие самой запущенной степени – оно должно сопровождаться выраженными артрозными изменениями в суставах среднего отдела стоп и определёнными функциональными нарушениями. К слову, статистика показывает кратное увеличение числа плоскостопых детей за последние десятилетия. По моему убеждению, связано это как с уменьшением физической активности детей и прогрессированием гиподинамии, так и с избыточным применением ортопедической обуви, что только усугубляет проблему.
Поперечное и продольное плоскостопие

Различают разные виды плоскостопия. Помимо продольного, существует т.н. «поперечное плоскостопие». Его нет в МКБ, и его существование оспаривается многими ортопедами. Тем не менее, если рассмотреть скелет нормальной стопы, то мы увидим, что головки средних плюсневых костей (к ним крепятся пальцы стоп) приподняты по отношению к головкам первой и пятой. Третья плюсневая кость находится на вершине формируемой арки. При поперечном плоскостопии средние плюсневые кости опускаются вровень с первой и пятой, либо ниже. Казалось бы, очевидный факт, о чём тут спорить? Наличие или отсутствие поперечного свода в большинстве случаев так же видно невооруженным глазом, как и продольного! Однако, дискуссии продолжаются. Фактически, они представляют, скорее, научный интерес. Ортопедов поперечный свод интересует в контексте двух клинических проявлений – т.н. «метатарзалгии», и молоткообразной деформации 2-3-4 пальцев. В первом случае речь идет о появлении болезненных натоптышей под головками опустившихся средних костей – по факту это декомпенсация поперечного плоскостопия. Во втором случае опущение головок сопровождается тыльным смещением 2-3-4 пальцев (чаще – второго), и последующей молоткообразной деформацией.
Профилактика плоскостопия –
существует ли она?Моё глубокое убеждение – да, существует. Если стопы не деформировались в раннем детстве, то, скорее всего, нет глубокой запрограммированной патологии, которая неизбежно приведет к нарушениям. Соответственно, если удалось дожить без плоскостопия хотя бы до юношеского возраста, то следует соблюдать совершенно простые правила:
- давать ногам адекватную нагрузку (плавание, ходьба, велотренажер, бег трусцой, прыжки на скакалке и многое другое),
- не допускать перегрузок (лишним весом, поднятием и переноской тяжестей, длительным стоянием),
- носить ортопедические стельки во всех видах обуви,
- в случае вынужденных длительных ходьбы и стояния по работе максимально часто делать перерывы и использовать соответствующую обувь (в идеале – типа МВТ),
- если деформация-таки началась, и прогрессирует – посетите ортопеда. Возможно, уже требуется операция.
Что касается детей – об этом сказано выше. Пускай бегают и прыгают, скачут и кувыркаются, и, чем больше босиком, тем лучше. Летом – по песку, зимой – на скакалке. Отличная тренировка мышц и стоп, и голеней. Велосипед, самокат, скейтборд – да, травмоопасно, но прекрасно держит в тонусе мышцы, «натягивающие» наши своды.
Лечение

То, что традиционно называют консервативным лечением плоскостопия, по факту является профилактикой. То есть, всё, что делается до хирургии, делается с целью недопущения прогрессирования деформаций стоп. Однако, как показывает практика, попытки сохранить своды консервативными методами в абсолютном большинстве случаев как минимум малоэффективны. Тем не менее, правила, описанные выше, обязательны к исполнению, ибо игнорирование этих простых мер зачастую приводит к необратимым последствиям.
Что касается хирургического лечения плоскостопия. По факту, целью операции является воссоздание нормальных взаимоотношений между костями стоп. Достигается это посредством транспозиции сухожилий, изменения формы и положения костей и обездвиживания суставов. Правило очень простое – любая операция, сделанная на ранних стадиях деформации, априори технически проще, даёт лучшие результаты и требует более простой реабилитации.
Например, если мы говорим о продольном плоскостопии у ребёнка от 8 лет, то для коррекции в большинстве случаев достаточно простейшей пятиминутной операции, которая называется артроэрез. Суть операции состоит во внедрении между таранной и пяточной костями небольшого импланта, который блокирует прогрессирование деформации и восстанавливает нормальную продольную арку (свод). В более запущенных случаях эта операция дополняется пластикой сухожилия задней большеберцовой мышцы. В еще более запущенных ситуациях (и в более старшем возрасте) приходится делать артродез (блокирование) суставов среднего или заднего отделов стопы, либо остеотомию (пересечение) пяточной кости. Если после артроэреза ребенка достаточно подержать в задних гипсовых лонгетах 2 недели, то в случае сухожильной пластики – уже 3-4, а после артродезов и остеотомий – все 6, а то и больше.
Плоскостопие

Плоскостопие
Описание
Плоскостопие – деформация формы стопы с понижением ее сводов. При такой деформации, стопы полностью теряют свои рессорные и амортизирующие способности.
В нормальном состоянии стопа человека имеет два свода – продольный (вдоль стопы по внутреннему ее краю) и поперечный (расположенный под основаниями пальцев).
Оба свода стопы выполняют очень важную функцию – удержание равновесия и амортизация тряски возникающей при ходьбе. Но если мышцы и связки стоп перестают работать и становятся слабыми, то происходит нарушение нормальной формы стопы – она оседает и становится совершенно плоской, утрачивая свою главную функцию – рессорную.
В этом случае всю нагрузку, которую до этого брали на себя стопы, вынуждены компенсировать суставы ног (тазобедренный, коленный, голеностопный) и позвоночник. А так как по своей природе суставы и позвоночник не предназначены для этого, то справляются они с этой функцией довольно плохо и очень быстро выходят из строя.
Именно поэтому многие чувствуют боли в спине и ногах, но не все понимают, что первопричина всему этому – плоскостопие. Плоскостопие – заболевание, следствием которого является быстрое утомление при ходьбе, боли в с стопах, коленях, бедрах и пояснице.
Боли начинают проявляться тогда, когда у организма уже не хватает сил обеспечивать нормальное и безопасное передвижение. Именно из-за плоскостопия страдают голеностопный, коленный и тазобедренный суставы, а также развивается патологическая осанка. Что в конечном итоге, в результате нарушения опорной системы, может привести к артрозу и сколиозу. Также с плоскостопием связано развитие варикозного расширения вен.
Поэтому очень важно чтобы мышцы и связки стоп были сильными и поддерживали стопу в приподнятом состоянии, убирая нагрузку с суставов ног и позвоночника.
Интересно, что плоскостопие встречается как у людей сидячих профессий, так и проводящих весь свой рабочий день на ногах. Связано это с тем, что в первом случае мышцы и связки становятся слабыми, из-за отсутствия нагрузок, а во втором случае – нагрузки слишком большие и связки и мышцы попросту с ними не справляются.Причины
– плохо подобранная обувь (узкая обувь с острыми носами, высокие каблуки и платформы).
– беременность и увеличение массы тела, как мышечной так и в следствии ожирения.
– наследственная предрасположенность: генетические отклонения в развитии связок, мышц и костей стопы и врожденная слабость мышечно-связочного аппарата.
– травмы: травмы стоп, перелом лодыжки и пяточной кости, ушибы и трещины хрящей, разрывы связок, повреждение мышц и связок укрепляющих свод стопы.
– заболевания: рахит и как следствие ослабленность и мягкость костей, которые очень легко деформируются, осложнения после полиомиелита – паралич мышц подошвы и голени.
– недостаточная физическая нагрузка, и как следствие слабость мышц и связок – сидячая работа.
– избыточная физическая нагрузка – стоячая работа, увлечение беговыми и прыжковыми видами спорта.
Как видите, причин плоскостопия очень много, но основной причиной, примерно 8 из 10 случаев является плохая развитость мышц и связок стопы. Поэтому для правильного формирования свода нужно постоянно их тренировать. Без нагрузки мышцы стопы становятся слабыми и не в силах поддерживать стопу в нормально приподнятом состоянии, что и является причиной плоскостопия.Клиническая картина
Ваша старая обувь стоптана и изношенна с внутренней стороны, особенно это хорошо видно, если у обуви есть каблук.
Ноги очень быстро утомляются при ходьбе и стоячей работе.
После больших физических нагрузок начинают болеть стопы.
В конце дня появляется усталость и боль в ногах, чувство тяжести, ноги словно налиты свинцом , отечность, возможны даже судороги.
В области лодыжек появляется отечность.
Хождение на каблуках превращается в сплошное мучение.
Нога словно выросла в размере, как по ширине, так и по длине, поэтому приходится покупать обувь на размер больше, а в старую обувь вы уже не влезаете.
На последней стадии заболевания помимо ног начинает болеть поясница, хождение в обуви становится мучением, а боли в ногах могут сочетаться с головными болями.
Многие перечисленные симптомы плоскостопия могут соответствовать варикозному расширению вен, поэтому при первых же появлениях болевых ощущений в области стопы и голени необходимо немедленно обратиться к ортопеду.
Продольное плоскостопие и его симптомы:
Утомляемость в ногах, надавливание на стопы или середину подошвы вызывает боль, тыл стопы отекает к вечеру.
Сильные и постоянные боли в стопах, в области лодыжек и голеней, подобрать правильную обувь становится очень сложно.
Помимо болей в стопах, голенях часто возникает боль в пояснице, продольный свод внешне уже не заметен, пятка полностью распластана, стопа отечна, голеностопный сустав трудноподвижен, ходить в обуви массового производства становится практически невозможно.
Поперечное плоскостопие и его симптомы:
– исчезновение поперечного свода стопы, и как следствие деформация пальцев стопы.
– боли в переднем отделе стопы, омозоленность кожи.
Ассоциированные симптомы: Боль в пальцах ног. Боль в суставах. Ломота в мышцах. Нарушение походки. Ограничение амплитуды движений. Тяжесть. Тяжесть в ногах.Классификация
Как мы уже говорил стопа человека имеет два свода, поэтому в первую очередь все виды плоскостопия делятся на продольное плоскостопие (понижение продольного свода стопы) и поперечное плоскостопие (понижение поперечного свода). Соответственно стопа может увеличиваться как в длину, так и в ширину. Если у человека наблюдается уплощение продольного и поперечного свода одновременно, то говорят о комбинированном плоскостопии или как его еще по другому называют продольно поперечное плоскостопие. При этом оба типа встречаются очень часто, но преобладает из двух обычно поперечное плоскостопие.
Также все виды плоскостопия можно разделить на врожденное и приобретенное. Но здесь тоже все очень просто. Врожденное плоскостопие, которое лечат уже с первых дней появления малыша на свет, встречается очень редко и является следствием порока развития тканей плода. Поэтому в основном плоскостопие всегда является приобретенным.
Приобретенное плоскостопие встречается в совершенно любом возрасте и бывает нескольких видов:
Травматическое.
Паралитическое.
Рахитическое.
Статическое.
Травматическое плоскостопие является следствием переломов костей стопы и голеностопного сустава, а также повреждения мягких мышечных тканей и связок, которые укрепляют свод стопы.
В следствии перенесенного полиомиелита, а также в результате паралича мышц стопы и большеберцовых мышц, может возникнуть – паралитическое плоскостопие.
Рахитическое плоскостопие является следствием перенесенного рахита. Рахит нарушает правильное формирование костей стопы. Кости стопы становятся более хрупкими и под воздействием нагрузок стопа деформируется и образуется плоскостопие.
Самой распространенной формой является – статическое плоскостопия (80% всех случаев), причинами которого могут быть:
– избыточный вес.
– наследственная предрасположенность к слабым мышцам и связкам стопы.
– избыточный вес.
– слабые связки и мышцы стопы и голени, как следствие малой физической активности и отсутствия физических тренировок, особенно у людей сидячих профессий.
– неудобная и узкая обувь.
– продолжительные нагрузки на ноги и стопы (высокий каблук, беременность, люди стоячих профессий).Лечение
При признаках плоскостопия следует обратиться к ортопеду. Основу лечения составляет специальная гимнастика, которую проводят в домашних условиях ежедневно. При этом индивидуально подобранные упражнения полезно сочетать с обычными, укрепляющими мышечно-связочный аппарат стоны. Рекомендуются также ежедневные теплые ванны (температура воды 35-36 С) до колен, массаж мышц стопы и головы. В ряде случаев применяют специальные стельки – супинаторы, которые приподнимают предельный свод стопы. Прогноз во многом зависит от стадии развития, запущенные случай могут потребовать длительного лечения, ношения специальной ортопедической обуви и даже оперативного вмешательства.