Аномалия Эбштейна: симптомы и принципы лечения

Впервые эта достаточно редкая и порой очень опасная кардиологическая аномалия была описана в 1866 году немецким врачом-патологоанатомом Эбштейном. Именно его именем и был назван этот врожденный порок развития трикуспидального (трехстворчатого) клапана, разделяющего правый желудочек и предсердие. По данным статистики, такой клапанный дефект наблюдается примерно у 0,5-1% больных с врожденными пороками сердца.
При аномалии Эбштейна лепестки трикуспидального клапана как бы сдвигаются в сторону полости правого желудочка. Такое их расположение приводит к тому, что объем камеры желудочка значительно уменьшается, а полость правого предсердия увеличивается (иногда до объема 2,5 л). Из-за смещения желудочек не может выбрасывать достаточное количество крови в малый круг кровообращения, и легочный кровоток уменьшается. В результате венозная кровь, поступающая в легкие из правого желудочка, не может в полной мере обогащаться кислородом, и все органы и ткани организма страдают от гипоксии.
При отсутствии своевременного лечения аномалия Эбштейна приводит к тяжелым гемодинамическим нарушениям, вызывающим прогрессирование сердечной недостаточности, тромбоэмболические осложнения, наджелудочковые аритмии и бактериальные эндокардиты. В некоторых случаях этот врожденный порок может провоцировать тяжелые аритмии, приводящие к наступлению внезапной коронарной смерти.
По наблюдению врачей, аномалия Эбштейна нередко сочетается с другими сердечными пороками. Это атрезия или стеноз легочной артерии, открытый аортальный проток, синдром WPW, дефекты межкамерных перегородок, митральная недостаточность или стеноз. Чаще всего у пациентов с таким врожденным пороком сопутствующей аномалией является дефект в межпредсердной перегородке. Сочетанные пороки приводят к еще большему нарушению гемодинамики и кислородному голоданию. Кроме этого, у больного повышается риск тромбоэмболических осложнений.
В этой статье мы ознакомим вас с причинами, проявлениями, прогнозами, способами диагностики и устранения аномалии Эбштейна. Эта информация поможет вам вовремя заметить первые тревожные признаки, и вы сможете задать интересующие вас вопросы своему лечащему врачу.
Причины
Пока ученые не могут установить точных причин развития этого врожденного порока сердца. Однако по наблюдениям кардиологов предрасполагающими факторами для возникновения аномалии Эбштейна могут становиться:
- генетические причины – провоцируются точечными изменениями в генах или хромосомными мутациями;
- экологические факторы – генные мутации возникают под воздействием физических, химических и биологических мутагенов.
К экологическим фактором относят следующие внешние причины, влияющие на организм будущей матери и плода:
- радиация;
- литий;
- нитраты;
- алкоголь;
- фенолы;
- бензпирен (поступает в кровь при курении);
- некоторые лекарственные препараты (цитостатики, антибиотики);
- токсикоз;
- угроза выкидыша;
- инфекции: возбудители краснухи, кори, скарлатины;
- тиреотоксикоз;
- системная красная волчанка;
- тяжелые формы анемии;
- фенилкетонурия;
- сахарный диабет.
Многие специалисты часто связывают возникновение аномалии Эбштейна с попаданием в организм будущей матери лития на ранних сроках беременности.
Анатомические варианты аномалии
В зависимости от характера поражения трехстворчатого клапана выделяют четыре варианта аномалии Эбштейна:
- I – задняя и септальная створки клапана сдвинуты или полностью отсутствуют, передняя створка является подвижной и большой;
- II – в наличии есть все три створки, но они уменьшены в размерах и сдвинуты в сторону верхушки сердца;
- III – задняя и септальная створки смещены и не полностью развиты, а слишком короткие хорды передней створки ограничивают ее адекватную подвижность;
- IV – задняя створка отсутствует или недостаточно развита, септальная образуется из фиброзной ткани, а передняя деформирована и сдвинута в сторону выходного отверстия правого желудочка.
Выраженность поражения и смещения трехстворчатого клапана и наличие сопутствующих пороков сердца определяют степень гемодинамических нарушений и симптоматику при аномалии Эбштейна.
Симптомы
В зависимости от степени гемодинамических нарушений выделяют три стадии течения аномалии Эбштейна:
- I – бессимптомная (наблюдается редко);
- II (А и В) – выраженные гемодинамические нарушения (при варианте А без аритмий, при варианте В с аритмиями);
- III – декомпенсированная недостаточность сердечной деятельности.
При крайне тяжелых формах аномалии Эбштейна летальный исход может наступать еще во время внутриутробного развития.
Наиболее часто такой порок трехстворчатого клапана начинает проявлять себя в раннем детстве, а в более редких случаях, при бессимптомном течении, его первые симптомы могут возникать только в подростковом или молодом возрасте. При легких формах единственным признаком патологии является синюшность губ и кожных покровов.
Обычно аномалия Эбштейна проявляется в первые же месяцы или годы жизни ребенка, а при тяжелых формах выявляется еще в роддоме. Симптомы такого порока сердца могут быть следующими:
- синюшность слизистых и кожи;
- повышенная утомляемость;
- выраженное снижение толерантности к физическим нагрузкам;
- одышка;
- приступы перебоев в работе сердца и сердцебиение;
- боли в груди;
- выбухание правого предсердия слева от грудины («сердечный горб»);
- аритмия или синдром WPW (примерно у 25-50% больных);
- гипотония;
- отечность.
При осмотре больного врач может выявить:
- систолический и диастолический шум справа от мечевидного отростка;
- трех- или четырехтактный ритм;
- расщепление второго тона;
- смещение границ сердца вправо.
На ЭКГ могут выявляться следующие отклонения:
- признаки расширения и гипертрофии правого желудочка;
- отклонение ЭОС вправо;
- аритмии.
- систолический шум в проекции правого желудочка;
- большую амплитуду третьего и четвертого тона;
- запаздывание первого и раздвоение второго тона.
При прогрессировании сердечной недостаточности у больных заметна пульсация и набухание вен на шее, увеличивается печень, возрастают отеки на ногах, пальцы приобретают вид барабанных палочек, а ногти становятся похожими на часовые стекла. Тяжелая декомпенсация сердечной деятельности приводит к летальному исходу. Кроме этого, с течением болезни аритмии становятся более тяжелыми и могут приводить к наступлению внезапной сердечной смерти.
Диагностика
При подозрении на аномалию Эбштейна больному назначается консультация кардиолога и кардиохирурга. Для оценки состояния трехстворчатого клапана и структур сердца назначаются следующие исследования:
- ЭКГ (обычное и по Холтеру);
- фонокардиография;
- Эхо-КГ;
- рентгенография органов грудной клетки.
Для более детального уточнения степени тяжести аномалии Эбштейна могут назначаться такие дополнительные методики обследования сердца:
- МРТ;
- вентрикулография;
- катетеризация сердца.
В 60% случаев аномалия Эбштейна может выявляться у плода. Для этого проводится фетальная Эхо-КГ.
Лечение
Аномалия Эбштейна может устраняться только хирургическим путем. Выбор времени выполнения вмешательства определяется состоянием больного. При отсутствии выраженных признаков сердечной недостаточности и риска возникновения осложнений операция может откладываться до 15-17 лет. Это объясняется тем, что цель хирургического лечения при такой патологии направлена на полное исправление порока развития трехстворчатого клапана, и его протезирование лучше проводить уже тогда, когда размер сердца приближается к взрослому.
До проведения операции или при отказе пациента от вмешательства для стабилизации деятельности сердца назначаются медикаментозные препараты. Их выбор определяется клиническим случаем.
Консервативная терапия
Для поддержания сердечной деятельности при аномалии Эбштейна могут назначаться такие лекарственные средства:
- сердечные гликозиды;
- мочегонные;
- ингибиторы АПФ;
- блокаторы кальциевых каналов;
- бета-блокаторы;
- антиаритмические препараты (при наличии аритмий).
Больным с таким пороком трехстворчатого клапана следует снизить физическую активность. Объем допустимой нагрузки определяется клиническим случаем и рекомендуется врачом индивидуально.
Хирургическое лечение
Основная цель лечения аномалии Эбштейна направлена устранение дефекта трехстворчатого клапана, т.е. на его замену или реконструкцию.
Для протезирования могут использоваться такие протезы:
- биологические – клапаны из сердца свиньи;
- механические – устройства из синтетических материалов и металла.
Выбор клапанного протеза осуществляется в зависимости от клинического случая. При использовании биологических протезов больному не будет нужно принимать лекарственные средства, обеспечивающие нормальное функционирование имплантированного клапана. А после внедрения механического протеза пациентам приходится постоянно принимать препараты, разжижающие кровь и предотвращающие оседание тромбов на створках клапана. Немаловажным критерием для больного является и тот факт, что механический протез более долговечен и при правильном приеме медикаментов может служить на протяжении десятилетий.
При планировании операции по протезированию клапана врач обязательно должен ознакомить больного со всеми тонкостями предстоящей операции и жизни после нее. Кроме этого, пациенту следует знать о предполагаемых результатах планируемого вмешательства. Как правило, протезирование трехстворчатого клапана бывает успешным у 90% больных.
Если из-за ухудшений состояния здоровья операция не может откладываться до 15-17 лет или трехстворчатый клапан подлежит коррекции, то больному проводится реконструктивная операция по пластике аномального клапана:
- пластика по Бойду;
- аннулопластика опорным кольцом по Карпентье;
- аннулопластика по Амосову;
- шовная аннулопластика по Де Вега.
При наличии сопутствующих пороков и патологий при аномалии Эбштейна могут проводиться следующие кардиохирургические операции:
- пластика дефекта межпредсердной перегородки;
- операция Фонтена;
- ликвидация расширенного правого предсердия;
- наложение анастомоза по Блэлоку-Тауссигу.
При нарушениях в проводящей системе и ритме сердечных сокращений могут выполняться следующие вмешательства:
- при синдроме WPW – радиочастотная аблация;
- при аритмиях – имплантация кардиовертера-дефибриллятора или кардиостимулятора.
После хирургического лечения больному назначаются лекарственные препараты и диспансерное наблюдение у кардиолога.
Прогноз
При отсутствии хирургического лечения прогноз аномалии Эбштейна всегда неблагоприятный. При тяжелом пороке на первом году жизни умирает примерно 6,5% больных, к 10-ти годам – 33%, а к 30-40 – 80-87%.
После хирургического лечения прогноз становится благоприятным, и трудоспособность восстанавливается примерно через год. К отдаленным последствиям кардиохирургического вмешательства можно отнести возникновение послеоперационных аритмий и выраженной кардиомегалии.
Аномалия Эбштейна относится к редким врожденным клапанным порокам. Выраженность ее проявлений зависит от степени поражения трехстворчатого клапана, гемодинамических нарушений и наличия сопутствующих дефектов структур сердца. Эта аномалия может устраняться только хирургическим путем. Время и методика проведения таких операций выбираются индивидуально и зависят от состояния больного.
Аномалия Эбштейна
Аномалия Эбштейна – врождённый порок сердца, который характеризуется смещением места прикрепления одной или двух створок правого предсердно-желудочкового (трикуспидального, или трёхстворчатого) клапана в полость правого желудочка по направлению к верхушке сердца, в результате чего происходит уменьшение полости правого желудочка и, соответственно, увеличение полости правого предсердия. Этот врождённый порок сердца впервые описан немецким терапевтом Эбштейном в 1866 году.
При этой врождённой аномалии одна или две створки трёхстворчатого клапана расположены не на должном уровне: они прикрепляются не к фиброзному кольцу между правым предсердием и правым желудочком, а несколько ниже его; сухожильные хорды этих створок прикрепляются не к сосочковым мышцам, а к стенкам правого желудочка. Всегда при аномалии Эбштейна в полость правого желудочка смещается задняя створка трёхстворчатого клапана, достаточно часто – ещё и перегородочная створка. К атриовентрикулярному фиброзному кольцу остаётся прикреплённой только единственная передняя створка трёхстворчатого клапана. Эта патология также сопровождается расширением фиброзного кольца, что приводит к недостаточности трёхстворчатого клапана.
Таким образом, полость правого желудочка оказывается разделённой плоскостью смещённого вниз по току крови клапанного отверстия на две части: собственно желудочек (ниже этой плоскости) и так называемую атриализованную, или надклапанную, часть (выше этой плоскости), которая объединяется с полостью правого предсердия.
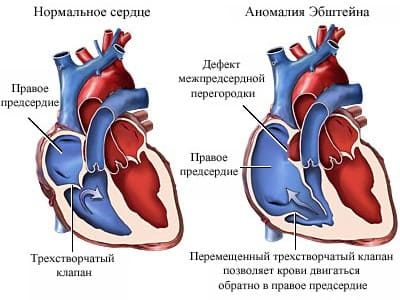
Схематическое изображение здорового сердца (слева) и сердца при аномалии Эбштейна (справа)
В 80-85% случаев при аномалии Эбштейна имеется патологическое сообщение между правым и левым предсердиями, которое, как правило, обусловлено растяжением краёв овального отверстия (оно в норме вскоре после рождения ребёнка должно закрываться и зарастать) или, что реже, существованием вторичного дефекта межпредсердной перегородки (ДМПП).
Аномалия Эбштейна встречается довольно редко: частота её составляет 0,5-1% от всех врождённых пороков сердца. Наблюдается с одинаковой частотой у лиц мужского и женского пола. Аномалия Эбштейна в 5% случаев сочетается с другими врождёнными пороками сердца: дефектом межжелудочковой перегородки (ДМЖП), стенозом лёгочной артерии, открытым артериальным протоком, стенозом или недостаточностью митрального клапана, атрезией аорты.
Причины возникновения аномалии Эбштейна
Причины возникновения аномалии Эбштейна до настоящего времени остаются недостаточно выясненными, однако отмечается немаловажную роль генетического фактора и факторов внешней среды. В некоторых случаях установлена связь между приёмом беременной женщиной препаратов лития или пренесёнными во время беременности некоторыми инфекционными заболевания и рождением ребёнка с аномалией Эбштейна.
Механизм развития нарушения гемодинамики (движения крови)
Правое предсердие вместе с атриализованной частью правого желудочка становится анатомически единой полостью правого предсердия. Однако при этом собственно правое предсердие сокращается в систолу (период мышечного сокращения) предсердий, а атриализованная часть правого желудочка продолжает сокращаться в систолу желудочков. Это приводит к значительному затруднению опорожнения крови из правого предсердия в правый желудочек. Из-за сочетания малых размеров собственно правого желудочка и обусловленной аномальным строением створок недостаточности трёхстворчатого клапана часть крови оттекает обратно в правое предсердие (чего в норме быть не должно), тем самым ещё сильнее сокращается систолический объём правого желудочка, а следовательно, и объём крови, поступающей из него в малый (лёгочный) круг кровообращения. Постепенно развивается увеличение мышечной массы и размеров правого предсердия, что приводит к прогрессирующему повышению давления крови в нём. В тот момент, когда патологически повышенное давление в правом предсердии становится больше, чем в левом предсердии, появляется патологический сброс крови из правого предсердия в левое через незаращённое овальное окно – таким образом, развивается венозно-артериальный шунт.
Когда увеличенное правое предсердие теряет возможность и дальше расширяться, создаётся затруднение поступлению крови из полых вен, приносящих кровь к сердцу, в полость правого предсердия. В результате развивается венозный застой в большом круге кровообращения.
При небольшом смещении трёхстворчатого клапана нарушения гемодинамики минимальны, а самые тяжёлые нарушения развиваются при сочетании значительного смещения и патологического изменения створок трёхстворчатого клапана с отсутствием межпредсердного сообщения или небольшими размерами этого сообщения. В такой ситуации определяется значительное расширение правого предсердия, образующего совместно с атриализованной частью правого желудочка огромную полость, которая способна вместить до 2,5 литров крови.
Симптомы аномалии Эбштейна
Клиническое течение аномалии Эбштейна зависит от величины смещения и выраженности деформации трёхстворчатого клапана, связанных с этим патологических изменений в правом желудочке и правом предсердии; кроме того, на выраженность клинических проявлений влияет наличие и выраженность сформированного венозно-артериального шунта и его последствия.
Благоприятный вариант аномалии Эбштейна может достаточно долго оставаться бессимптомным и выявляться лишь при проведении рентгенографии органов грудной клетки или электрокардиографии. При выраженных клинических проявлениях этот врождённый порок сердца диагностируется в роддоме или в первые недели и месяцы жизни больного ребёнка.
Физическое развитие таких детей соответствует возрасту. Они могут предъявлять жалобы на боли в сердце, одышку, повышенную утомляемость при физической нагрузке, приступы сердцебиения, которые в некоторых случаях могут носить затяжной характер и сопровождаться потерей сознания.
При осмотре детей с аномалией Эбштейна определяется цианоз (синюшность кожи), который встречается у 75-85% детей. У большинства пациентов цианоз отмечается с рождения, реже появляется в возрасте 3-12 лет. Выраженность цианоза изменяется в соответствии с увеличением венозно-артериального сброса, кроме того, происходит изменение его оттенка с малинового на синюшный. Если межпредсердное сообщение отсутствует, цианоз не развивается. Достаточно часто встречается набухание шейных вен, реже (обычно в конечных стадиях) – их так называемая систолическая пульсация (наполнение вен синхронно с сокращением сердца). Кроме того, у пациентов с цианозом развивается характерная деформация концевых фаланг пальцев рук и ног – «барабанные пальцы» (колбовидное утолщение концевых фаланг пальцев) и «часовые стёкла» (характерная деформация ногтевых пластинок в виде часовых стёкол). В тех случаях, если этот врождённый порок сочетается со стенозом лёгочной артерии, характерно ещё большее снижение содержания кислорода в артериальной крови, что клинически проявляется тем, что такие пациенты присаживаются на корточки.
Кроме того, примерно у 50% больных при осмотре определяется так называемый «сердечный горб» слева от грудины – его появление вызвано патологически огромными размерами правого предсердия. Верхушечный толчок при сердечных сокращениях прощупывается левее и ниже обычного места – в пятом-шестом межреберьях по передней подмышечной линии.
При аускультации (выслушивании) сердца врач определяет глухость и ослабленность сердечных тонов, а также так называемый ритм «галопа» (трёх- или четырёхчленный ритм). У большей части пациентов выслушивается мягкого тембра систолический (во время сердечного сокращения) шум слева у грудины, обусловленный недостаточностью трёхстворчатого клапана. При стенозе (сужении) трёхстворчатого клапана в этом же месте может выслушиваться мягкий диастолический (в фазу мышечного расслабления сердца) шум.
Для аномалии Эбштейна характерно развитие сердечной правожелудочковой недостаточности с явлениями застоя крови в большом круге кровообращения, которая появляется иногда с первых месяцев жизни ребёнка, однако в некоторых случаях может развиваться очень поздно. Её клиническими проявлениями являются одышка, учащенное сердцебиение, увеличение печени, пульсация шейных вен; она имеет неблагоприятное прогностическое значение.
Инструментальная диагностика аномалии Эбштейна
1. Электрокардиография (ЭКГ): В большинстве случаев на электрокардиограмме регистрируются электрокардиографические признаки гипертрофии (увеличения мышечной массы) правого предсердия, отклонение электрической оси сердца вправо, а также нарушения сердечного ритма: трепетание и мерцание предсердий, желудочковая и наджелудочковая экстрасистолия, пароксизмальная тахикардия. В тех случаях, когда имеется открытое овальное окно и связанный с этим большой патологический сброс крови из правого предсердия в левое предсердие, помимо признаков гипертрофии миокарда правого предсердия определяются электрокардиографические признаки увеличения и левого предсердия.
2. Фонокардиография (запись вибраций и звуковых сигналов, издаваемых при деятельности сердца и кровеносных сосудов): Определяется ослабление I тона у левого края грудины в третьем-четвёртом межреберьях, может регистрироваться IV тон. Во втором межреберье у левого края грудины определяется ослабленный II тон. В четвёртом-пятом межреберьях слева регистрируется низкоамплитудный систолический шум, обусловленный недостаточностью трёхстворчатого клапана. В тех случаях, когда имеется стеноз трёхстворчатого клапана, на фонокардиограмме это находит отражение в виде короткого протодиастолического (сразу после сокращения сердца в начале его расслабления) шума.
3. Эхокардиография (ультразвуковое исследование сердца). При эхокардиографии выявляются основные признаки аномалии Эбштейна: анамальное расположение трёхстворчатого клапана (ближе к верхушке правого желудочка), объёмное расширение правого предсердия и атриализованной части правого желудочка, деформация створок трёхстворчатого клапана, отставание времени захлопывания трёхстворчатого клапана от времени захлопывания двухстворчатого клапана. Доплер-эхокардиография позволяет выявить признаки недостаточности трёхстворчатого клапана и патологический сброс крови через овальное окно.
4. Рентгенография органов грудной клетки (сердца и лёгких). Отмечается обеднение лёгочного рисунка, что сопровождается повышением прозрачности лёгочных полей. Сердце, как правило, увеличено в размерах имеет форму шара или «перевёрнутой чаши». Определяются признаки увеличения правого предсердия и верхних отделов правого желудочка, что лучше выявляется в косых проекциях. Сосудистый пучок сердца узкий, левые отделы сердца не увеличены. При рентгеноскопии отмечается резкое уменьшение амплитуды пульсации контура сердца и лёгочных артерий.
5. Катетеризация полостей сердца проводится для измерения давления в правом предсердии, в правом желудочке и лёгочной артерии, а также определения уровня насыщения крови кислородом. При аномалии Эбштейна выявляется повышенное давление в правом предсердии, а в лёгочной артерии – пониженное. В правом желудочке определяются две зоны различного давления крови, которые разделены между собой патологически расположенным трёхстворчатым клапаном. В тех случаях, когда имеется открытое овальное окно, в левом предсердии определяется сниженное по сравнению с нормой насыщение крови кислородом, что обусловлено патологическим сбросом крови из правого в левое предсердие.
6. Ангиокардиография – введение контрастного вещества в полости сердца через специальные катетеры. При аномалии Эбштейна определяется интенсивное контрастирование расширенного правого предсердия и атриализованной части правого желудочка. Дистальная (конечная) часть правого желудочка контрастируется слабее и с замедлением, определяется уменьшение его диаметра.
Лечение аномалии Эбштейна
Консервативная терапия аномалии Эбштейна направлена на устранение нарушений сердечного ритма и уменьшение выраженности сердечной недостаточности. В качестве антиаритмических препаратов назначаются бета-блокаторы, блокаторы кальциевых каналов, сердечные гликозиды. При сердечной недостаточности назначаются диуретики, сердечные гликозиды, ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ).
Хирургическое лечение лучше проводить в подростковом возрасте: оптимальным для оперативного вмешательства является возраст 15 лет и старше. При отсутствии или небольших размерах межпредсердной перегородки у детей в возрасте 2-3 месяцев может развиться критическое состояние, так как не происходит разгрузки правого предсердия путём сброса крови из правого предсердия в левое; такие дети могут погибнуть от прогрессирующей сердечной недостаточности. Чтобы избежать такого исхода, в экстренном порядке проводят искусственное расширение дефекта межжелудочковой перегородки баллоном (так называемая процедура Рашкинда).
Радикальное оперативное вмешательство при аномалии Эбштейна проводится на открытом сердце в условиях искусственного кровообращения. Она заключается в устранении «лишнего» участка правого предсердия путём ушивания, пластики трёхстворчатого клапана, который посредством швов приподнимается и укрепляется в близкой к нормальной позиции, а также устранении источников нарушений сердечного ритма и закрытии дефекта межпредсердной перегородки. Если пластическая коррекция трёхстворчатого клапана невозможна, производится его замена искусственным протезом.
Прогноз при аномалии Эбштейна
При существенном смещении трёхстворчатого клапана и значительной деформации его створок проявления этого врождённого порока наблюдаются уже в раннем детстве, когда развивается выраженная сердечная недостаточность, от прогрессирования которой больные дети могут погибнуть. Причиной смерти у пациентов старшего возраста, не оперированных по поводу порока, является медленно прогрессирующая сердечная недостаточность, а также нарушения ритма, которые могут приводить и к внезапной смерти. Ранняя детская смертность у пациентов с аномалией Эбштейна наблюдается относительно редко, основная доля больных погибает к 20 или, особенно, к 30 годам. Лишь в единичных описанных в медицинской литературе случаях больные с аномалией Эбштейна доживали до 60 лет. Ухудшение состояния, как правило, происходит в юношеском возрасте, что проявляется появлением и нарастанием сердечной недостаточности. Кроме тяжёлой сердечной недостаточности и серьёзных нарушений сердечного ритма другими причинами смерти этих больных являются тромбоэмболии (остро возникающие закупорки кровеносного сосуда тромбом), абсцессы головного мозга, инфекционный эндокардит (поражение внутренней оболочки сердца и сердечных клапанов, вызванное инфекцией).
Аномалия Эбштейна
Аномалия Эбштейна (по фамилии патологоанатома, впервые описавшего данное заболевание) – врожденный цианотический порок сердца.
При таком пороке трехстворчатый клапан располагается не в типичном месте (между предсердием и желудочком в правых отделах сердца), а намного ниже, «утоплен» вглубь полости желудочка. Объем правого желудочка существенно уменьшен за счет вдающегося клапана, предсердие же, напротив, значительно больше нормы за счет части желудочка, называющейся атриализованной, которая из-за изменения положения клапана отошла к предсердию.
Помимо изменения положения клапана, у половины пациентов с обозначенным пороком определяется дефект межпредсердной перегородки (нарушение целостности) – незаращение овального окна. Овальное окно в норме функционирует во внутриутробном периоде, в течение первых 3-5 часов жизни ребенка оно закрывается и полностью зарастает в течение 2-12 месяцев. В данном случае закрытия окна не происходит, что ведет к смешиванию венозной и артериальной крови правого и левого предсердий и, как следствие, снижению концентрации кислорода в артериальной крови. Несмотря на уменьшение эффективности кровообращения, указанный дефект зачастую оказывается жизнеспасающим, поскольку разгружает перерастянутое правое предсердие.
В отсутствие сообщения между камерами правое предсердие может достигать гигантских размеров, вмещая до 2500-3000 мл крови – при нормальном объеме до 100 мл.
Аномалия Эбштейна может протекать бессимптомно, выявляться впервые в зрелом или даже пожилом возрасте.
Также для аномалии Эбштейна характерны сращение лепестков клапана с прилежащей тканью сердца, их окончатые дефекты и провисания, а также деформация сухожильных нитей, обеспечивающих открытие и закрытие клапана.
Заболевание встречается крайне редко: на его долю приходится не более 1 случая из 100 (по некоторым данным – 200) врожденных пороков сердца.
Причины и факторы риска
Предполагается, что к возникновению аномалии Эбштейна ведут мутации в локусе хромосомы 17q CFA9, дупликация хромосомы 15q, дефект рецептора ALK3/BMPR. Хромосомные нарушения возникают на этапе слияния родительского генетического материала или на ранних сроках беременности и приводят к некорректному формированию органов и тканей организма ребенка во внутриутробном периоде.
Поскольку точные причины заболевания пока не установлены, наиболее вероятными факторами риска считаются:
- прием матерью препаратов лития во время беременности;
- прием матерью бензодиазепинов во время беременности;
- перенесенные на ранних сроках беременности вирусные заболевания (грипп, краснуха, корь);
- многократное спонтанное прерывание беременности на ранних сроках в анамнезе;
- хроническая интоксикация пестицидами, парами лакокрасочных веществ, продуктами переработки нефти и т. п. (проживание в экологически неблагополучных районах, работа на вредных производствах);
- употребление родителями запрещенных веществ, злоупотребление алкоголем, курением.
Формы заболевания
Предлагается несколько классификаций типов аномалии Эбштейна, но наиболее распространена классификация E. Bacha, рассматривающая различные виды деформаций створок:
- I тип – передняя створка клапана большая и подвижная, две другие смещены, недоразвиты или отсутствуют;
- II тип – присутствуют все три створки, но они уменьшены в размере и спирально смещены по направлению к верхушке;
- III тип – ограничена подвижность передней створки, створка укорочена, сухожильные нити, приводящие ее в движение, сросшиеся и также укороченные, два других лепестка смещены и диспластичны;
- IV тип – передняя створка клапана значительно деформирована и смещена внутрь правого желудочка, его сухожильные хорды отсутствуют или присутствуют частично, задняя створка недоразвита или отсутствует, медиальная створка значительно деформирована и представлена гребневидным фиброзным выростом.
При диагностике грубых нарушений вероятность выживания новорожденного – 75% в течение первого месяца жизни. До полугода доживают 68%, до 5 лет – 64%, в последующем кривая летальности стабилизируется.
В зависимости от тяжести выделяют 3 стадии гемодинамических нарушений:
- 1-я стадия – бессимптомного течения;
- 2-я стадия – гемодинамических расстройств (2А – без нарушений сердечного ритма, 2Б – с нарушениями сердечного ритма);
- 3-я стадия – стойкой декомпенсации.
Симптомы
Клинические проявления заболевания многообразны; в основе нарушений гемодинамики лежит уменьшение объема правого желудочка. Уменьшенная в размерах камера не может вместить нормальный объем крови во время диастолы, что в итоге приводит к снижению легочного кровотока, недостаточному насыщению артериальной крови кислородом и гипоксии органов и тканей.
- нарушения дыхания (одышка, приступы удушья, дыхательный дискомфорт) при физическом напряжении;
- быстрая утомляемость, непереносимость нагрузок;
- приступы усиленного, «неправильного» сердцебиения;
- нарушения ритма;
- преходящая бледность или синюшное окрашивание кожных покровов и видимых слизистых оболочек;
- боли в области сердца;
- спонтанное учащение пульса;
- изменение концевых фаланг пальцев кистей (симптом барабанных палочек) и ногтей (симптом часовых стекол);
- сердечный горб (округлое, обычно симметричное выпячивание, располагающееся в передней части грудной клетки в области сердца);
- увеличение печени и селезенки.
Заболевание может протекать бессимптомно, выявляться впервые в зрелом или даже пожилом возрасте.
Особенности протекания заболевания у детей
Дети с аномалией Эбштейна рождаются с цианотичным окрашиванием кожи, которое через 2-3 месяца может уменьшиться, поскольку сопротивление сосудов легких, высокое в периоде новорожденности, снижается. Но если дефект в перегородке небольшой или отсутствует, состояние половины детей в этот период становится критическим, и они могут погибнуть от нарастающей сердечной недостаточности и осложнений цианоза уже в первые недели жизни.
Диагностика
При объективном обследовании сердечно-сосудистой системы определяются:
- расширение границ сердечной тупости вправо и влево;
- глухие, ослабленные тоны сердца, часто выслушивается ритм галопа, то есть трех- или четырехчленный ритм, обусловленный раздвоением I и II тонов сердца или наличием дополнительных III и IV тонов.
Аномалия Эбштейна встречается крайне редко: на его долю приходится не более 1 случая из 100 (по некоторым данным – 200) врожденных пороков сердца.
Данные инструментальных методов исследования следующие:
- при ЭКГ низкого вольтажа – выраженные остроконечные зубцы Р, которые указывают на гипертрофию и дилатацию правого предсердия, блокада правой ножки пучка Гиса, признаки синдрома Вольфа – Паркинсона – Уайта (WPW);
- при рентгенографии – кардиомегалия, снижение интенсивности легочного рисунка, в боковой проекции – аномальное наполнение ретростернального пространства;
- при УЗ-исследовании сердца – удлинение, утолщение и провисание лепестков трехстворчатого клапана, расширение правого предсердия, при допплерографии – характерный «воющий» звук движения створок;
- при катетеризации сердца (производится в редких случаях) – повышенное давление в правом предсердии;
- при ангиокардиографии – гигантская, резко расширенная полость правого предсердия с высокой интенсивностью контрастирования.
Лечение
Основным способом радикального устранения аномалии Эбштейна является хирургическое вмешательство, которое может осуществляться в один или несколько этапов.
У 90% пациентов с аномалией Эбштейна после хирургического лечения отмечаются положительные непосредственные и отдаленные результаты.
Показания к хирургическому лечению:
- сердечная недостаточность III–IV ФК (функциональных классов);
- значительный или прогрессирующий цианоз – уровень насыщения крови кислородом (индекс сатурации) менее 80%;
- тяжелая кардиомегалия с кардиоторакальным индексом больше 0,65;
- сопутствующие аномалии сердца;
- предсердные и желудочковые аритмии;
- наличие парадоксальной эмболии в анамнезе.
Реконструктивные операции включают исправление трикуспидального клапана, его перемещение, замещение (протезирование), закрытие предсердной перегородки, пластику атриализированной части правого желудочка.
Хирургическое лечение улучает выживаемость, прогноз, предупреждает развитие или существенно уменьшает выраженность аритмий.
Возможные осложнения и последствия
Наиболее распространенные последствия аномалии:
- инфекционный эндокардит;
- сердечная недостаточность;
- острые жизнеугрожающие нарушения ритма сердца;
- внезапная сердечная смерть;
- абсцесс мозга;
- острое нарушение мозгового кровообращения;
- транзиторные ишемические атаки;
- парадоксальная эмболия.
Прогноз
Ранний дебют заболевания в детском или юношеском возрасте – прогностически неблагоприятный признак.
При диагностике грубых нарушений вероятность выживания новорожденного – 75% в течение первого месяца жизни. До полугода доживают 68%, до 5 лет – 64%, в последующем кривая летальности стабилизируется.
Вероятность смертельного исхода при оперативном вмешательстве зависит от тяжести аномалии в каждом конкретном случае, наличия сопутствующей патологии. У 90% пациентов после хирургического лечения отмечаются положительные непосредственные и отдаленные результаты. В течение года возможно восстановление трудоспособности.

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Аномалия Эбштейна
Аномалия Эбштейна – порок трикуспидального клапана, характеризующийся его дисплазией и смещением в полость правого желудочка. Признаками аномалии Эбштейна служат низкая физическая выносливость, одышка, пароксизмальная тахикардия, цианоз, кардиомегалия, правожелудочковая недостаточность, аритмии. Диагноз аномалии Эбштейна подтверждается данными электрокардиограммы, эхокардиограммы, фонокардиограммы, рентгенографии, зондирования полостей сердца, атриографии. Лечение аномалии Эбштейна оперативное, включающее протезирование трикуспидального клапана, устранение атриализованной части правого желудочка, ликвидацию межпредсердного сообщения (ДМПП, ОАП).
МКБ-10
Общие сведения
Аномалия Эбштейна – врожденная патология трехстворчатого предсердно-желудочкового клапана, сопровождающаяся аномальным положением створок, приводящим к образованию над ними атриализованной части правого желудочка, составляющей одно целое с правым предсердием. Впервые в кардиологии аномалия была описана немецким врачом W. Ebstein в 1866 г. Частота аномалии Эбштейна среди различных врожденных пороков сердца составляет 0,5–1%. Аномалии Эбштейна часто сопутствуют другие пороки сердца – дефект межпредсердной перегородки, открытый артериальный проток, дефект межжелудочковой перегородки, стеноз или атрезия легочной артерии, митральный стеноз или недостаточность, синдром WPW.

Причины аномалии Эбштейна
Формирование аномалии Эбштейна связывается с поступлением лития в организм плода на ранних этапах эмбриогенеза. Также к возникновению данного и других пороков сердца могут приводить инфекционные заболевания беременной (скарлатина, корь, краснуха), тяжелые соматические заболевания (анемия, сахарный диабет, тиреотоксикоз), употребление алкоголя и лекарственных средств, обладающих тератогенным воздействием, патология гестации (токсикозы, угроза самопроизвольного выкидыша и пр.).
Важную роль в развитии аномалии Эбштейна играет отягощенная наследственность по ВПС – наряду со спорадическими, встречаются и семейные случаи аномалии.
Классификация
Выделяют четыре анатомических варианта (типа) аномалии Эбштейна:
- I – передняя створка трикуспидального клапана большая и подвижная; септальная и задняя створки отсутствуют или смещены;
- II – присутствуют все три створки предсердно-желудочкового клапана, однако они относительно малы и смещены по направлению к верхушке сердца.
- III – хорды передней створки трикуспидального клапана укорочены и ограничивают ее движение; септальная и задняя створки недоразвиты и смещены.
- IV – передняя створка трикуспидального клапана деформирована и смещена в сторону выходного тракта правого желудочка; септальная створка образована фиброзной тканью, задняя – недоразвита или полностью отсутствует.
Особенности гемодинамики при аномалии Эбштейна
Анатомическую основу аномалии Эбштейна составляет неправильное расположение трехстворчатого клапана, при котором его створки (обычно задняя и перегородочная) оказываются деформированы и смещены в полость правого желудочка. В этом случае створки клапана крепятся ниже фиброзного кольца, иногда на уровне выходного отдела правого желудочка. Смещение клапана сопровождается атриализацией правого желудочка, т. е. состоянием, при котором часть правого желудочка составляет продолжение и единую полостью с правым предсердием.
Таким образом, смещение створок обусловливает деление правого желудочка на 2 функциональные части: надклапанную атриализованную, образующую общую полость с правым предсердием, и подклапанную – меньшую по размерам, функционирующую как правый желудочек. При этом правое предсердие и атриализованная часть правого желудочка значительно расширены, а полость правого желудочка – уменьшена.
Гемодинамические нарушения, сопутствующие аномалии Эбштейна, зависит от степени трикуспидальной недостаточности, размеров функционирующего правого желудочка и величины сброса крови справа налево через межпредсердные коммуникации.
Электрические процессы в правом предсердии, состоящем из двух частей, не синхронизированы: сокращение собственно правого предсердия происходит в систолу предсердий, а атриализованной части правого желудочка – в систолу желудочков. Вследствие трикуспидальной недостаточности происходит регургитация венозной крови обратно в правое предсердие; ударный объем правого желудочка снижается, что сопровождается уменьшением легочного кровотока. Правое предсердие дилатируется и гипертрофируется, давление в нем прогрессирующе повышается, вызывая возникновение венозно-артериального шунта через дефект в межпредсердной перегородке.
Право-левый сброс крови играет двоякую роль: с одной стороны он позволяет избежать перегрузки правого предсердия и компенсирует порок; с другой стороны – способствует развитию артериальной гипоксемии.
Симптомы аномалии Эбштейна
В зависимости от тяжести нарушений гемодинамики выделяют 3 стадии течения аномалии Эбштейна: I — бессимптомную (встречается редко); II — стадию выраженных гемодинамических расстройств (IIa — без нарушений сердечного ритма; IIб — с нарушениями сердечного ритма), III — стадию стойкой декомпенсации.
Самые тяжелые формы аномалии Эбштейна могут вызывать внутриутробную гибель плода. При благоприятном варианте порока его течение долго время остается бессимптомным; физическое развитие детей соответствует возрасту. В типичных случаях аномалия Эбштейна проявляется в раннем детстве, иногда в первые месяцы жизни ребенка.
Клинические симптомы включают диффузный цианоз, плохую переносимость физической нагрузки, боли в сердце, приступы сердцебиения. У 25-50% пациентов с аномалией Эбштейна отмечается пароксизмальная наджелудочковая тахикардия, у 14% из них – синдром WPW. При внешнем осмотре обращает внимание изменения концевых фаланг пальцев по типу «барабанных палочек» и ногтей в виде «часовых стекол», «сердечный горб».
При аномалии Эбштейна может рано развиваться правожелудочковая недостаточность – одышка, увеличение печени, набухание и пульсация шейных вен. Часто отмечается артериальная гипотония. Течение аномалии Эбштейна неуклонно прогрессирующее. Причиной смерти больных старшего возраста чаще всего служат сердечная недостаточность и тяжелые нарушения ритма.
Диагностика аномалии Эбштейна
Пациентам с подозрением на аномалию Эбштейна проводится консультация кардиолога и кардиохирурга, ЭКГ, рентгенография грудной клетки, ЭхоКГ, фонокардиография. Перкуторно определяется увеличение размеров сердца вправо, при аускультации выслушивается характерный трех- или четырехтактный ритм, систолический и диастолический шум справа от мечевидного отростка, расщепление II тона.
ЭКГ-данные включают отклонение ЭОС вправо, признаки гипертрофии и дилатации правого предсердия, пароксизмальную желудочковую экстрасистолию и предсердную тахикардию (синдром WPW), трепетание предсердий, мерцательную аритмию, полную (неполную) блокаду правой ножки пучка Гиса. Фонокардиограмма при аномалии Эбштейна характеризуется наличием систолического шума в проекции правого желудочка; запаздыванием I тона; раздвоенным II тоном; III, IV тонами большой амплитуды.
Рентгенологические признаки, свидетельствующие в пользу аномалии Эбштейна, представлены резким увеличением правых отделов сердца, шаровидной формой тени сердца, повышенной прозрачностью легочных полей.
При проведении эхокардиографии видно смещение книзу створок трикуспидального клапана, увеличение размеров правого предсердия, замедленное смыкание трехстворчатого клапана, смещение створок, наличие атриализированного правого желудочка, шунтирующий проток крови справа налево через ДМПП (по данным допплер-эхокардиографии). Фетальная ЭхоКГ, выполненная в пренатальном периоде, позволяет диагностировать аномалию Эбштейна в 60% случаев.
Для уточнения формы и степени тяжести аномалии Эбштейна проводится МРТ, зондирование полостей сердца, вентрикулография. Диагноз аномалии Эбштейна требует дифференциации с экссудативным перикардитом, миокардитом Абрамова-Фидлера, изолированным ДМПП и пульмональным стенозом, тетрадой Фалло.
Лечение аномалии Эбштейна
Медикаментозная терапия при аномалии Эбштейна проводится с целью лечения сердечной недостаточности и устранения аритмий. Показаниями к хирургической коррекции аномалии Эбштейна служат наличие жалоб, недостаточности кровообращения и нарушений ритма сердца. Оптимальным для операции является возраст 15-17 лет, при тяжелой форме порока вмешательство проводится в более ранние сроки.
Радикальная корригирующая операция при аномалии Эбштейна включает пластику или протезирование трикуспидального клапана, пластику ДМПП, ликвидацию атриализованного правого желудочка. В некоторых случаях целесообразным является выполнение операции Фонтена. Иногда на первом этапе для увеличения легочного кровотока и уменьшения гипоксемии прибегают к наложению анастомоза по Блэлоку-Тауссигу, наложению двунаправленного кава-пульмонального анастомоза.
Добавочные пути проведения импульса при WPW синдроме подвергаются радиочастотной абляции. Для лечения аритмий применяется имплантация кардиостимуляторов или кардиовертер-дефибрилляторов.
Прогноз
Естественное течение аномалии Эбштейна зависит от морфологического субстрата порока. На первом году жизни от тяжелейшей сердечной недостаточности или фибрилляции желудочков погибают 6,5% пациентов; к 10 годам – 33%, к 30-40 годам – 80-87%.
После проведения хирургической коррекции аномалии Эбштейна прогноз в отношении жизни становится благоприятным. Отрицательно сказываются на отдаленных результатах вмешательства выраженная кардиомегалия и развитие послеоперационной аритмии.
Аномалия Эбштейна: понятие, клиника, диагностика, лечение, прогноз

Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© При использовании материалов ссылка или указание названия источника обязательны.
Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа
Аномалия Эбштейна (АЭ) представляет собой очень редкий кардиологический порок, формирующийся еще во время внутриутробного развития. При патологии нарушено нормальное расположение створок трикуспидального клапана, следствием чего становится его недостаточность и нарушение кровообращения. По данным статистики, на долю аномалии Эбштейна приходится не более 1% случаев всех врожденных аномалий сердца.
В целом, врожденные пороки развития органов встречаются все чаще. Виной всему считают постоянно ухудшающиеся экологические условия, неблагоприятные факторы, действующие на будущую маму, патологию беременности. Аномалии сердца составляют большую группу пороков, которые, если и совместимы с жизнью, то очень часто приводят к серьезным нарушениям гемодинамики, требующим хирургической коррекции.
Когда у плода при ультразвуковом обследовании беременной женщины обнаружены признаки порока сердца, то будущая мама, конечно, начинает беспокоиться и искать информацию о заболевании, чтобы быть готовой помочь своему малышу после рождения. Попробуем разобраться, что представляет собой аномалия Эбштейна, и какие возможны пути коррекции этого редкого порока.
Причины и сущность аномалии Эбштейна
Как и при большинстве врожденных пороков сердца (ВПС), причины патологии остаются невыясненными. Считается, что роль играют генетические изменения в виде спонтанных мутаций и воздействие внешних причин. Так, в части случаев аномалии Эбштейна было установлено, что беременная женщина принимала препараты лития или болела различного рода инфекциями, что позволило предположить возможное негативное влияние приема лекарств и перенесенных во время беременности инфекционных заболеваний.
К моменту рождения, как правило, о наличии порока уже известно, ведь все женщины должны своевременно проходить ультразвуковой контроль развития сердца у плода. Если будущая мама игнорировала походы к врачу, то о наличии патологии в строении сердца скажут изменения кровообращения, которые обычно заметны уже на первых месяцах жизни младенца.

Сердце человека состоит из двух предсердий и двух желудочков, работающих слаженно и выталкивающих кровь только в одном направлении благодаря наличию клапанов. Именно клапанный аппарат обеспечивает одностороннее движение крови по полостям сердца и сосудам, поэтому при его аномалиях всегда возникают те или иные гемодинамические расстройства.
Говоря об аномалии Эбштейна, имеется в виду патология со стороны трикуспидального (трехстворчатого) клапана, который находится не там, где должен, а ниже, то есть смещен в сторону правого желудочка. Правое предсердие над низко расположенным клапаном имеет больший, чем положено, размер, а ту часть миокарда, которая в норме находится в составе правого желудочка, называют атриализованной, что указывает на ее «предсердную» принадлежность.
При АЭ функционирует лишь та часть правого желудочка, которая находится под смещенным клапаном. Понятно, что вместить весь объем крови, выталкиваемой туда из предсердия, невозможно. Уменьшение правого желудочка неминуемо приводит к избытку крови в предсердии. Кроме того, сквозь измененный клапан часть крови возвращается в и без того переполненное предсердие. Эти нарушения вызывают растяжение предсердия объемом, оно не справляется с нагрузкой, а в результате страдает кровоток в легких, вовлекаются сосуды большого круга кровообращения.
Аномалия Эбштейна редко представлена в изолированной форме. У девяти из десяти пациентов выявляются и другие изменения. Так, самым частым считается сочетание АЭ с дефектом перегородки между предсердиями либо открытым овальным окном. Понятно, что гемодинамические расстройства еще больше усугубляются при этом. Комбинация ВПС вызывает сброс венозной крови из переполненного правого предсердия в левое, при этом артериальная кровь, идущая к внутренним органам, смешивается с венозной, а результат – гипоксия, то есть недостаток кислорода.
Дефекты в перегородке между предсердиями в сочетании с АЭ способствуют не только смешиванию крови, но и местному тромбообразованию, поэтому у таких больных всегда высок риск тромбоэмболии (инсульты, некрозы во внутренних органах).
Нередко при аномалии Эбштейна обнаруживают дополнительные пути проведения электрических импульсов к клеткам миокарда, что «выливается» в нарушения ритма сердца – тахиаритмии, сидром WPW и другие.
Видео: аномалия Эбштейна – медицинская анимация (eng)
Как проявляется АЭ?
Время появления симптомов АЭ зависит от глубины поражения клапана, выраженности его недостаточности, сочетания с другими ВПС. У детей, у которых имеет место тяжелое изменение клапанных структур, признаки порока диагностируются сразу после рождения. Характерны:
- Синюшность кожных покровов;
- Слабый сосательный рефлекс;
- Ребенок быстро устает при кормлении, медленно набирает вес.
Наличие у новорожденного малыша открытого овального окна позволяет в какой-то мере скомпенсировать нагрузку на правое предсердие, ведь частично кровь уходит в левую половину сердца. Если же это отверстие отсутствует или очень мало, то состояние ребенка быстро может стать критическим, и он может погибнуть от сильной недостаточности сердца уже в течение первых недель жизни. Таким образом, сочетание АЭ с пороком в перегородке в данном случае может сыграть даже положительную роль, обеспечивая хоть какую-то разгрузку «правого сердца».
При умеренной или малой степени смещения клапана внутрь правого желудочка долгое время единственным признаком может быть цианоз. Такие пациенты доживают с ним до 10-15 лет, а иногда порок и вовсе диагностируется уже у взрослых людей. Другим, не менее опасным проявлением, становится аритмия, которая тоже может потребовать хирургического лечения.

Среди симптомов АЭ указывают:
- Цианоз кожи и слизистых оболочек;
- Одышку;
- Утомляемость, слабость;
- Различные аритмии;
- При появлении недостаточности сердца – отеки.
Недостаток кислорода в крови, доставляемой к органам, вызывает не только внешнее изменение в виде синюшности, но и нарушение обмена в тканях, обусловленное гипоксией. Следствием тому становится изменение ногтей по типу «часовых стекол» и пальцев в виде «барабанных палочек». Эти признаки сопутствуют многим ВПС и говорят о недостаточной концентрации в крови кислорода либо о сбросе венозной крови в артериальное русло.
Увеличенное в объеме правое предсердие, объем которого может достигать литра и более, оказывает давление на переднюю поверхность грудной клетки, что особенно выражено у растущего ребенка, кости которого весьма податливы. Это явление приводит к возникновению такого внешнего признака патологии как «сердечный горб» – выбухание передней части грудной клетки в области сердца.
Среди осложнений АЭ возможны фатальные аритмии, остановка сердца, тромбоэмболии. Причиной смерти может стать инсульт, внезапная сердечная смерть, нарастание застойной недостаточности сердца при не компенсированном пороке.
Как заподозрить аномалию Эбштейна?
Подозрение на любой врожденный порок требует тщательнейшего обследования. После анализа симптоматики и жалоб пациента (или его родителей в случае с новорожденными), кардиолог назначает проведение дополнительных диагностических процедур:
- Рентген грудной клетки для уточнения размеров сердца;
- УЗИ – высокоточный метод обнаружения АЭ и сопутствующих пороков;
- ЭКГ, холтеровское мониторирование и электрофизиологическое исследование необходимы при нарушениях ритма сердца;
- Атриография – исследование предсердия при помощи контрастного вещества;
- Катетеризация сердечных полостей для уточнения давления в них.
Видео: аномалия Эбштейна на ЭхоКГ и описание сути порока
Лечение аномалии Эбштейна
Медикаментозная терапия при АЭ необходима в целях коррекции ритма сердца, при появлении признаков его недостаточности. Среди антиаритмических препаратов применимы бета-блокаторы (атенолол, метопролол), антагонисты кальция (верапамил, дилтиазем). При сердечной недостаточности показаны мочегонные средства, ингибиторы АПФ, сердечные гликозиды. Выбор препарата определяют возраст пациента и течение патологии.

АЭ относится к тем порокам развития, проявления которых невозможно скорректировать только консервативными методами, поэтому абсолютное большинство пациентов нуждаются в хирургическом лечении. Возраст проведения операции и ее тип зависят от структурных нарушений в самом сердце, степени тяжести порока и характера гемодинамических расстройств.
Наиболее распространенные виды операций при АЭ:
- Пластика трехстворчатого клапана;
- Протезирование клапана.
Если створки клапана и сопутствующие ВПС таковы, что позволяют «исправить» расстройства гемодинамики пластической операцией, то предпочтение будет отдано этому методу лечения. Как правило, пластика показана при недостаточности клапана, в то время как сужение его (стеноз) потребует более радикального вмешательства по замене этого участка сердца.
При пластической операции устраняют избыточную часть правого предсердия, создают одностворчатый клапан и уменьшают диаметр клапанного фиброзного кольца. При наличии дефекта в межпредсердной перегородке хирург ушивает и его. Как при пластике, так и при протезировании пересекают «лишние» пути проведения импульсов, которые способствуют аритмиям.

пример реконструктивной операции при аномалии Эбштейна
Новорожденным детям с резким переполнением правого предсердия при недостаточном размере овального окна может потребоваться операция уже в первые недели жизни. Суть ее состоит в расширении специальным аппаратом (баллоном) овального окна или дефекта в перегородке, чтобы обеспечить движение «лишней» крови в левую половину сердца. Эта мера не радикальная, но позволяет устранить риск для жизни малыша, а в последующем все равно требуется пластика клапана или его замена.
При невозможности выполнения пластической операции на клапане, единственным способом вылечить порок становится протезирование. Недостатком его считается наличие инородного материала в органе, но, с другой стороны, это очень надежный способ коррекции ВПС. Желательно проводить его в подростковом возрасте, когда объемы сердца уже максимально приближены ко взрослым, чтобы избежать несоответствия размера клапана участку сердца и, как следствие, стеноза.
Протезирование означает удаление структур поврежденного клапана с заменой его на искусственный аналог. Современная медицина предлагает дополнять такие операции введением стволовых клеток, дающих дополнительный материал для восстановления недостающей массы миокарда правого желудочка сердца.

трехстворчатый клапан для пересадки
Когда речь идет о необходимости имплантации протеза вместо пораженного клапана, любой родитель захочет узнать, что именно установят в сердце его ребенку. На сегодняшний день кардиологи могут предложить либо механический клапан, полностью состоящий из синтетических материалов и металла, либо биологический, который изготавливают из элементов перикарда человека или попросту пересаживают клапан свиньи, соответствующий по размерам человеческому.
Эти варианты имеют как преимущества, так и недостатки. Механический протез требует пожизненного приема антикоагулянтов, но он долговечен и надежен. Биологический клапан не предполагает антикоагулянтной терапии, но и служит несколько меньше. Выбор вида протеза остается за кардиохирургом, который оценивает реальную клиническую ситуацию.
Видео: операция при аномалии Эбштейна (ход + описание)
Прогноз при аномалии Эбштейна
Аномалия Эбштейна часто протекает довольно благоприятно, а своевременное лечение позволяет и вовсе восстановить правильный кровоток. Многие больные ведут обычный образ жизни, а женщины способны благополучно выносить беременность и родить здорового малыша. Условие безопасности жизнедеятельности с таким ВПС – постоянное наблюдение у кардиолога, выполнение всех его рекомендаций по лечению и профилактике осложнений.
Вместе с тем, прогноз остается серьезным при тяжелых формах порока, когда четверть малышей погибают на первом месяце жизни. При отсутствии лечения выживает чуть более половины больных, а своевременная операция дает положительный результат в 90% случаев. Пациент восстанавливается в течение года, благополучно учится или возвращается к труду.
В чем опасность аномалии Эбштейна, ее признаки и каковы прогнозы для больного?

Одной из самых редких форм врожденного порока сердца считается болезнь Эбштейна. Среди всех возможных диагнозов эта аномалия встречается нечасто: её доля составляет лишь 1% от всех сердечных недугов. Этот порок сердца исключительно врожденный, хотя может сопровождаться и другими заболеваниями, вызванными нарушениям в работе сердечной мышцы. О том, чем так опасна данная аномалия, и каковы методы её лечения – далее в статье.
Что такое аномалия Эбштейна?
Этот порок развивается ещё в утробе матери и без труда поддается диагностированию. На данный момент неизвестно, что именно приводит к его развитию, однако есть наблюдения влияния содержащих литий препаратов и некоторых инфекционных заболеваний, перенесенных во время беременности.
Аномалия Эбштейна заключена в том, что деформируется правая сторона (трикуспидальный клапан в том числе), и сердце испытывает трудности в работе. В частности, происходит следующее:
- Клапан смещается вниз к желудочку.
- Правый желудочек теряет из-за этого в объеме.
- Предсердие вынуждено увеличиться для вмещения крови.
- Наблюдается дефект межпредсердной перегородки.
При этом сердце увеличивается в размерах для компенсации уменьшенного желудочка.
Важно отметить, что данный порок затрагивает и клапан – его створки деформируются и в некоторых случаях срастаются настолько, что их нельзя различить.
 Нормальное сердце и пораженное
Нормальное сердце и пораженное
В чем опасность данного диагноза?
Так как чаще всего данное заболевание диагностируется у детей ещё в утробе, единственной опасностью является неблагоприятный исход аномалии. Если ребенок пережил критический момент, то до определенного возраста он с большой долей вероятности не будет испытывать особых проблем.
Чаще всего аномалия Эбштейна проявляется у взрослых людей (от 14 и больше лет). Именно в этот период начинает усиленно проявляться симптоматика, и сердце испытывает дополнительные нагрузки.
До критического возраста, если ни клапан, ни сердце не несут угрозу жизни, врачи предпочитают поддерживать состояние при помощи медикаментов. Препараты нацелены на то, чтобы убрать симптоматику и аритмию.
Аномалия Эбштейна опасна тем, что в предсердии вынужденно скапливается слишком много смешанной крови, так как уменьшенный правый желудочек просто не в состоянии принять всю партию поступающей в него крови. Это приводит к тому, что стенки предсердия растягиваются, а сердце становится все больше и больше. Нагрузка на артерии увеличивается, что приводит к застойным явлениям и сопутствующим проблемам.
Ещё одной проблемой является клапан, который чаще всего деформирован. Различают три вида деформации:
- Передняя створка увеличенная и подвижная, задней и септальной створки нет.
- Все створки присутствуют, но слишком малы.
- Передняя створка с укороченными хордами, задняя и септальная смещены.
В любом из случаев ток крови в сердце нарушен, Так как страдает легочный круг, за который и отвечает правый желудочек, у пациента с аномалией Эбштейна наблюдаются одышка и жалобы на нехватку воздуха.
 Вид аномалии на рентгене
Вид аномалии на рентгене
Аномалия Эбштейна: симптоматика
Следует заметить, что у новорожденных далеко не всегда присутствует симптоматика. Дело в том, что при рождении у многих младенцев есть овальное окно – из него кровь может попадать из правого предсердия в левое, тем самым компенсируя порок. В этом случае два отклонения в сердце уравновешивают друг друга, создавая определенный баланс.
Если же речь идет о подростковом возрасте или о взрослом человеке, то могут наблюдаться следующие признаки аномалии Эбштейна:
- цианоз слизистых и кожи;
- одышка;
- повышенная утомляемость;
- сердце начинает сбиваться с ритма.
Как только появляется существенная недостаточность (когда правый желудочек не в состоянии справиться с легочным кровотоком), отмечаются отеки.
Скорость динамики и проявление симптомов зависят от того, насколько сильно аномалия Эбштейна повредила клапан. Операцию в малом возрасте проводят только в экстренных случаях. В целом, до 15 лет хирургическое вмешательство стараются не проводить.
Прием препаратов необходим, так как без них:
- возникает недостаток кислорода;
- ткани не получают должного питания;
- наблюдается рост сердечного горба.
Кроме того, аномалия Эбштейна способна вызвать серьезные осложнения:
- фатальную аритмию;
- остановку сердца – часто приводит к летальному исходу;
- инсульт – кровоизлияние в мозг.
Больным с диагнозом нарушения развития правого желудочка или порока следует придерживаться индивидуального плана осмотров.
 Заболевания нередко вызывает дискомфорт
Заболевания нередко вызывает дискомфорт
Деформированный клапан: методы лечения
Как было сказано выше, при отсутствии угрозы для жизни ребёнка держат на вспомогательных медицинских препаратах:
- бета-блокаторы – необходимы, чтобы сердце сокращалось ритмично;
- мочегонные средства – для вывода лишней жидкости из организма;
- ингибиторы АПФ.
Выбор конкретных препаратов зависит от того:
- в каком состоянии клапан;
- насколько нарушен легочный кровоток;
- какие жалобы есть у пациента;
- как сильно вырос правый желудочек;
- что показывают результаты исследований.
Важно заметить, что порок может прогрессировать с возрастом, поэтому аномалия Эбштейна требует систематического контроля. Поэтому необходимо не пропускать осмотры у кардиолога – обследования определят, какую динамику имеет клапан, и помогут составить прогноз. Только так можно поддерживать сердце в работоспособном состоянии.
 Искусственный протез для клапана
Искусственный протез для клапана
При помощи медикаментов люди с такой аномалией могут существенно продлить срок и повысить качество своей жизни, в то время как без лечения лимит составляет всего 20-30 лет.
По достижении нужного возраста пациенту предстоит операция на сердце. Она состоит из двух частей:
- Пластика. Лишняя ткань предсердия срезается, орган приводится в нужный размер, корректируется клапан.
- Протезирование. В сердце устанавливается искусственный клапан, который будет исправно подавать кровь в правый желудочек и, соответственно, снабжать ею легочный круг.
Иногда аномалия (болезнь) Эбштейна не сильно деформирует створки, и их можно восстановить при помощи пластики – это более предпочтительный метод, чтобы устранить порок. Искусственный клапан нуждается в периодической замене, что негативно сказывается на сердце. Это особенно нежелательно, если у пациента наблюдается не один порок, а несколько дефектов или осложнений.
Прогнозы относительно порока Эбштейна
В более взрослом возрасте аномалия Эбштейна имеет достаточно благоприятные прогнозы при своевременном лечении. Строгое соблюдение рекомендаций врача позволит без проблем дождаться нужного для вмешательства возраста. Исключения составляют экстренные ситуации, когда легочный ток чрезвычайно нарушен, и правый желудочек просто не справляется со своей функцией.
В остальном современная кардиология не только допускает минимальное вмешательство и сохранение тканей клапана, но и дает возможность на полноценную жизнь. Разумеется, потребуется регулярно проходить обследования и не нарушать запретов своего врача.
Наиболее критичной аномалия Эбштейна является у новорожденного младенца. Клапан может быть настолько ослаблен, а сердце настолько деформировано, что операция потребуется в первые дни его жизни. В противном случае нарушится не только легочный круг кровообращения, но и течение крови в общем кольце.
Важно отметить, что выживаемость без лечения едва достигает 50%, в то время как при операции на сердце тот же показатель составляет порядка 90%.
Полный обзор аномалии Эбштейна: причины, лечение, прогноз
Эта статья ответит на вопрос: что такое аномалия Эбштейна? Какие изменения происходят в сердце и организме. Часто ли возникает, прогнозы при заболевании. Как проявляется, диагностируется и лечится такой сердечный порок.

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Аномалия Эбштейна – это патология строения элементов сердечной мышцы. Возникает в период развития плода, включает смещение в правый желудочек перегородочной и (или) задней створки трикуспидального (трехстворчатого) клапана относительно фиброзного кольца, разделяющего камеры сердца. Смещение ведет к формированию атриализированной (включенной в предсердие) части правого желудочка.
 Сердце в норме и при наличии аномалии Эбштейна
Сердце в норме и при наличии аномалии Эбштейна
При этом нарушается работа как самого клапана (недостаточность), так и обеих правых камер сердца (увеличение предсердия и уменьшение объема желудочка с утолщением его стенок).
Выраженность нарушений кровотока, а значит, и клинических проявлений патологии, зависит от степени смещения створок клапана. При малом смещении и (или) деформации только одной створки симптомов порока нет или появляются только при значительных нагрузках. Большие смещения проявляются с рождения, ведут к замедлению развития и прогрессирующей сердечной недостаточности. Такие пациенты нуждаются в постоянном наблюдении, терапии и значительных ограничениях в нагрузках. Высокий риск фатального исхода.
Полного излечения от аномалии нет, даже хирургические методы не могут устранить всех нарушений в структуре и проводящих путях сердца. Заболевание характеризует прогрессивно нарастающая недостаточность работы мышцы сердца, ведущая к фатальному исходу. Срок жизни определяет степень нарушения строения органа и тяжесть патологии кровообращения. Пациенты с небольшими дефектами и незначительными нарушениями кровотока живут долгой и полноценной жизнью, но требуют постоянного наблюдения специалиста.
Людей с таким пороком наблюдает кардиолог, сначала детский, а после 18 лет – взрослый. Вопрос о возможности и необходимости проведения хирургической коррекции, а также непосредственно ее проведение – область специалистов кардиохирургии.
Аномалия в цифрах, характеристика патологии
| Частота встречаемости | 1 случай на 20000 новорожденных |
|---|
Менее 1% от всех врожденных нарушений строения сердца
В 90% случаев аномалия трикуспидального клапана сочетается с:
- дефектом стенки между предсердиями – врожденное нарушение строения сердца;
- открытым овальным окном – отверстие между предсердиями, которое в норме функционирует у плода, самопроизвольно закрывается в течение 1–2 года жизни ребенка.
У 20–25% пациентов может возникать сужение легочной артерии или ее полное заращение (атрезия). Это состояние значительно ухудшает прогноз заболевания, а атрезия заканчивается летальным исходом в течение первого месяца жизни у половины пациентов.

Для аномалии Эбштейна также характерно сочетание с нарушениями ритма и проводимости сердца:
- 25–50% пациентов страдают наджелудочковой тахикардией непостоянной формы (возникает приступами или пароксизмами), из них у 5–10% диагностируют синдром WPW (одно из нарушений проведения волны возбуждения от предсердий к желудочкам);
- Почти у половины встречаются полные или частичные блокады пучка Гиса (проводящие пути сердечной мышцы).
Нарушение проведения возбуждения по сердечной мышце – основная причина внезапной смерти у пациентов с таким пороком.
Аномалия Эбштейна ведет сразу к нескольким нарушениям кровотока в сердце:
- При сокращении предсердий часть правого желудочка, ниже смещенных створок трикуспидального клапана, не может принять весь объем поступающей крови и растягивается.
- При последующем сокращении желудочка, в том числе и его атриализированного участка, часть крови забрасывается в предсердие через незамкнутые створки клапана, растягивая предсердие и повышая давление в нижней и верхней полых венах (большой круг кровообращения).
- Несоответствие количества крови и размера полости ведет к наращению мышечной массы (гипертрофии) правого желудочка, чтобы сохранить нормальный объем выброса крови.
- Когда резерв утолщения стенки желудочка исчерпан, снижается количество крови, поступающей в сосуды легких для обогащения кислородом – начало развития недостаточной функции сердечной мышцы.
- Наличие сообщения между предсердиями с одной стороны компенсирует перерастяжение правых отделов сердечной мышцы (сброс крови в левую половину), а с другой – ведет к недостатку кислорода в тканях (по артериям течет смешанная кровь) на первых этапах и недостаточности работы левого желудочка на поздних.
Причины
Аномалия Эбштейна, как и большинство нарушений строения сердца, в 92% случаев возникает под действием вредных факторов внешней среды в период закладки и развития сердечно-сосудистой системы (4–11 неделя беременности).
К таким факторам относят:
- физические: облучение;
- химические: никотин, алкоголь, лекарственные средства (данные о влиянии на формирование плода указаны в инструкции к препарату).
Остальные 8% пороков развития сердечной мышцы связаны со спонтанным изменением структуры хромосом в процессе деления клеток зародыша – предсказать или повлиять на этот процесс невозможно.
Также есть семейные типы аномалии, которые сочетаются с пороками развития скелета и передаются по наследству. В этом случае для определения риска рождения ребенка с патологией необходима консультация генетика до наступления беременности.
Симптомы патологии
Зависят от степени смещения элементов трикуспидального клапана и связанных с этим нарушений в кровотоке по сердцу и сосудам.
При умеренных изменениях проявления заболевания могут полностью отсутствовать в течение длительного времени. В случае значительных анатомических изменений, сопровождающихся растяжением правого предсердия, снижением объема выброса крови правым желудочком и сбросом венозной крови через дефект в левое предсердие,
появляются клинические проявления заболевания. Степень потери качества жизни определяет стадия недостаточности сердечной функции.
Симптомы порока могут быть изолированными, но чаще встречается их сочетание разной степени тяжести:
- центральный цианоз – изменение цвета лица и шеи от чуть голубоватого до черно-фиолетового (зависит от объема сброса венозной крови в артериальную систему);
- недостаточность функции сердечной мышцы проявляется одышкой (особенно при нагрузках), отставанием в росте и развитии;
- нарушение ритма сокращений мышцы сердца – предсердные типы учащения ритма (тахикардия) или урежения за счет блока проведения волны возбуждения от предсердий к желудочкам (брадикардия);
- нарушения сознания (обморочные и предобморочные) при физических нагрузках на фоне нарушения кровотока в головном мозге (крайние степени недостаточности функции сердца, нарушения ритма его сокращений);
- сердечный шум – нарушение движения крови по сердечным камерам, определяемое при выслушивании (аускультации) его работы врачом.
Проявления заболевания значительно различаются в разном возрасте:
| Проявления | Встречаемость в процентах по возрастным категориям | |||
|---|---|---|---|---|
| Первые 28 дней | До 2 лет | 3–10 лет | Старше 10 лет | |
| Цианоз | 74 | 35 | 14 | 13 |
| Сердечный шум | 9 | 13 | 66 | 33 |
| Сердечная недостаточность | 10 | 43 | 8 | 13 |
| Нарушение ритма сердца | – | – | 12 | 40 |
 Слева сердце человека, который прожил 67 лет с аномалией Эбштейна
Слева сердце человека, который прожил 67 лет с аномалией Эбштейна
Диагностика
При первом обращении или плановой явке к врачу он может заподозрить наличие патологии сердца по ряду данных и признаков:
| Метод | Что оценивает |
|---|---|
| Опрос | Возможность вредного воздействия во время ранних сроков беременности
Данные ультрасонографии (УЗИ) плода: порок формирования сердца определяется на сроке позже 21 недели внутриутробного развития в 87% случаев Жалобы на какие-либо нарушения в самочувствии |
| Осмотр | Соответствие роста и развития нормам для данной возрастной категории
Цвет кожи лица, шеи в покое и при умеренной физической нагрузке Подкожные вены шеи и верхних конечностей (их выбухание – признак высокого давления в правом предсердии) |
С целью уточнения диагноза используют следующие методы:
| Метод | Особенности изменений при аномалии Эбштейна |
|---|---|
| Аускультация (выслушивание) сердца | Дополнительный сердечный тон (ритм галопа)
Систолический и (или) диастолический сердечный шум |
| Электрокардиография | Признаки увеличения правого желудочка и (или) предсердия
Частичная или полная блокада пучка Гиса Нарушения ритма сердца |
| Рентген легких и сердечной мышцы | Увеличение правых отделов сердца или изолированность предсердия
Признаки снижения кровотока в легких |
| Эхокардиография (УЗИ сердца) с оценкой кровотока | Смещение створок трикуспидального клапана в полость правого желудочка
Недостаточность функции клапана Заброс крови в предсердие при сокращении желудочка (регургитация) Дефект стенки между предсердиями Увеличение правого желудочка и (или) предсердия |
| Электрофизиологическое исследование сердца (оценка источников и путей проведения волны возбуждения) – проводится при выявлении нарушений ритма сердечной мышцы | Нарушение проведения импульса (блокады) по основным путям
Наличие дополнительных проводящих путей (чаще множественных) Очаги формирования дополнительных импульсов возбуждения |
 Эхокардиограмма пациента с тяжелой аномалией Эбштейна, показывающей сильно смещенный перегородчатый листок (стрелка). ПП – правое предсердие, ППЖ – предсердный правый желудочек, ПЖ – правый желудочек, ЛП – левое предсердие, ЛЖ – левый желудочек
Эхокардиограмма пациента с тяжелой аномалией Эбштейна, показывающей сильно смещенный перегородчатый листок (стрелка). ПП – правое предсердие, ППЖ – предсердный правый желудочек, ПЖ – правый желудочек, ЛП – левое предсердие, ЛЖ – левый желудочек
Диагноз «аномалия Эбштейна» устанавливается только по данным инструментального дообследования. Проявления заболевания и данные осмотра пациента неспецифичны для заболевания.
Методы лечения
Полного излечения от патологии нет. При незначительном смещении створок клапана клинические проявления отсутствуют, пациенты ведут полноценную жизнь, находясь под постоянным контролем кардиолога. У части пациентов без симптомов заболевания в дальнейшем они могут появиться.
Лечение порока с характерными проявлениями может носить консервативный и (или) хирургический характер, при этом цель терапии – сохранение качества и продление жизни пациента. И то, и другое зависит от степени нарушения кровотока: в случае тяжелых изменений эффект лечения неудовлетворительный.
Консервативное лечение
| Клинические проявления | Группы препаратов |
|---|---|
| Нет | Антибиотики (только для профилактики воспаления выстилки сердца при инфекциях или инвазивных процедурах) |
| Недостаточность функции сердечной мышцы | Диуретики |
Гликозиды
Кальциевые блокаторы
Хирургическое лечение
Необходимость проведения оперативной коррекции определяется:
- Уровнем смещения створок относительно фиброзного кольца.
- Размерами дефекта между предсердиями.
- Степенью сужения правого желудочка и (или) легочной артерии.
| Тип нарушения | Метод оперативного лечения |
|---|---|
| Тяжелые формы нарушения ритмичности сокращений сердца или отсутствие эффекта от лекарственных препаратов | Радиочастотная абляция («выжигание» дополнительных очагов возбуждения или проводящих сердечных путей) |
| Отсутствие сообщения между предсердиями или его малые размеры при значительных нарушениях кровотока у новорожденного | Расширение естественного окна в перегородке или создание искусственного для разгрузки правого предсердия |
| Тяжелая форма порока с малым объемом правого желудочка | Полное закрытие сообщения между предсердием и желудочком и создание обходной связи между полыми венами и легочными артериями |
| Декомпенсация функции правого желудочка у пациентов до 3 лет | Наложение шунта (сообщения) между нижней полой веной и легочной артерией |
| Умеренная недостаточность клапана при выраженном сужении выхода из правого желудочка | Создание окна между предсердиями и шунта между полыми венами и легочными артериями |
| Выраженная недостаточность работы клапана | Пластика трикуспидального клапана или его полная замена |
 Хирургическое лечение аномалии Эбштейна
Хирургическое лечение аномалии Эбштейна
Прогноз
Данная аномалия может иметь очень разнообразный прогноз по качеству и продолжительности жизни.
Излечиться от порока невозможно, но при незначительных или умеренных изменениях пациенты живут без ограничений и постоянного лечения. Тяжелые формы требуют постоянного лечения и ведут к прогрессивному ухудшению самочувствия и качества жизни.
Первый год жизни переживают почти 70% заболевших, десятилетний порог – около 60%. Среди тех, кому нужна замена или пластика трехстворчатого клапана, после операции до 10–18 лет доживают более 90%.
При необходимости хирургической помощи лучшие результаты лечения в группе до 15 лет, где длительно живут около 80% пациентов.
Прогноз значительно хуже у пациентов с нарушениями ритмичности сокращений сердца по типу пароксизмальной тахикардии – среди них самый высокий процент внезапной смерти.


