Цистэктомия
Цистэктомия – хирургическое удаление мочевого пузыря. Бывает радикальной и частичной. При радикальной орган иссекают полностью – вместе с близлежащими лимфатическими узлами и опционально другими структурами, если они поражены злокачественными процессом. Частичная, или сегментарная, цистэктомия представляет собой иссечение отдела мочевого пузыря.
В ходе радикальной цистэктомии возникает потребность сформировать новый мочевой пузырь – неоцистис. Его делают ортотопическим – формируют из тканей собственной подвздошной кишки пациента.
Показания
Основное показание к цистэктомии – рак мочевого пузыря, нечувствительный к консервативным видам лечения, метастазирующий. Частичную операцию также иногда назначают при одиночных доброкачественных новообразованиях в области дивертикула либо купола органа, а также метастазах при раке толстой кишки. Радикальную цистэктомию проводят при поражении опухолью мышцы мочевого пузыря.
Противопоказания
Цистэктомия противопоказана при непереносимости анестезии и тяжелых сопутствующих заболеваниях сердца, печени, почек, легких, крови, сахарном диабете, истощении, системных инфекциях. Кроме этого, частичную цистэктомию не проводят, если недопустимо уменьшение рабочего объема мочевого пузыря при раке 0 степени, а также в случаях, когда опухоль находится возле места соединения мочеточников и мочеиспускательного канала с мочевым пузырем (нет технической возможности обеспечить функцию мочевыведения).
Подготовка к операции
Первичный этап подготовки к операции по удалению мочевого пузыря – адекватное информирование и психологическая работа. Пациент и его родственники получают в полном объеме информацию об уретростоме – возможном выведении мочеточника через переднюю брюшную стенку в ходе операции – и о современных технологичных методах ухода за ней.
В рамках последующей стандартной предоперационной подготовки больного консультируют уролог, онколог, анестезиолог и терапевт. Кроме этого, лечащий врач выявляет факторы, которые могут негативно повлиять на исход операции – аллергию, индивидуальную непереносимость и т. п. – и устраняет либо минимизирует их.
Для этого перед операцией пациент сдает анализы крови:
- клинический;
- на свертываемость;
- группу и резус-фактор.
Также делают клинический анализ мочи, флюорографию грудной клетки и ЭКГ.
Кроме этого, проводят общесоматическую подголовку с целью стабилизировать состояние пациента. Для этого рекомендованы посильные физические нагрузки и диета, снижающая газообразование в кишечнике, дыхательная гимнастика, лечение сопутствующих заболеваний. Также важно сообщить врачу о любых принимаемых лекарствах, наличии кардиостимулятора, использовании дыхательного аппарата из-за приступов апноэ во сне, употреблении алкоголя, курении.
Накануне вечером и утром в день операции делают очистительную клизму. Процедуру проводят натощак – с 0 часов в день манипуляции показан голод. Перед вмешательством необходим гигиенический душ. Волосяной покров на коже живота сбривают.
Непосредственно перед операцией делают премедикацию – внутримышечно вводят атропин и димедрол. Это позволяет улучшить качество наркоза и сократить дозировку используемых препаратов, чтобы не оказывать избыточную нагрузку на организм.
Кроме этого, врачебная бригада составляет эпикриз – документ с показаниями, планом операции и наркоза, диагностическими данными. К нему приобщают подписанное пациентом информированное согласие.
Техника выполнения цистэктомии
Цистэктомию выполняют в открытой (лапаротомической) и эндоскопической (лапароскопической) технике. При классической лапаротомии для доступа к операционному полю делают послойный разрез на коже живота.
После выполняют удаление пораженных опухолью мочевого пузыря и тазовых лимфатических узлов, участков мочеточников, семенных пузырьков и простаты у мужчин, яичников, маточных труб, матки и влагалища у женщин. При необходимости формируют новый путь отведения мочи – для этого соединяют свободные концы мочеточников либо формируют неоцистис и уретростому. В ходе наложения послеоперационных швов из брюшной полости выводят временные дренажи.
Если нет клинических ограничений и противопоказаний, предпочтение отдают лапароскопической технике выполнения цистэктомии. Ее проводят через несколько небольших надрезов мягких тканей живота, через которые вводят эндоскоп – миниатюрную видеокамеру с источником света – и микрохирургические инструменты. Полученное изображение под увеличением выводится на экран монитора в операционной. За счет этого все описанные выше манипуляции выполняются с максимально высокой хирургической точностью и атравматичностью.
Реабилитационный период
Длительность и характер течения восстановительного периода после цистэктомии зависит от техники выполнения операции. В первые несколько дней регулярно вводят обезболивающие препараты. В среднем продолжительность стационарного периода – 3-4 дня.
Главный этап восстановительного периода после цистэктомии – профессиональная психологическая поддержка. Его цель – достижение эмоционального баланса, устранение фобий, в том числе за счет обучения пациента самостоятельной смене мочеприемников, уходу за стомой и кожей. В результате он понимает, как не допускать подтеканий и появления запахов, начинает относится к стоме как к части своего тела.
Мы проводим предоперационное информирование и реабилитацию по мировым стандартам, поэтому наши пациенты быстрее и лучше восстанавливаются физически и психологически. Кроме этого, наши хирурги подбирают оптимальные места наложения уретростомы – это обеспечивает объективно высокий уровень удержания мочи, позволяет опорожнять неоцистис преимущественно естественным путем без катетеризации. Чтобы проконсультироваться у профильного специалиста, позвоните.
Способы оплаты медицинских услуг «СМ-Клиника»
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки «Халва»:
Профилактика осложнений и реабилитация больных после операции Брикера. (уретероилеумкондуит) Часть3
Осложнения при формировании континентных кожных резервуаров могут быть разделены на три группы: связанные с резервуаром, с отводящим механизмом и с уретерокишечным анастомозом.
Разрыв резервуара или его перфорация
Это осложнение чаще всего встречается у больных с нарушенной неврологической координацией, у которых сигналы, возникающие при наполнении резервуара, становятся менее выраженными или целиком отсутствуют. Этиология спонтанного разрыва резервуара неизвестна. Он может возникать вследствие недиагностированой перфорации резервуара, вероятной во время форсированной или неправильной катетеризации. Травма живота при наполненном резервуаре может привести к его смещению относительно точек фиксации, возникших вследствие спаек. Хроническая инфекция кишечной стенки и длительное перерастяжение резервуара могут вызывать хроническую ишемию стенки кишки и ее некроз. Больные с перфорацией резервуара чаще всего предъявляют жалобы на боль в животе, моча в резервуаре отсутствует или ее определяется малое количество, выявляются признаки перитонита и уремии. Если появляется предположение о перфорации или разрыве резервуара, необходимо проведение резервуарографии с использованием контрастного вещества; метод наиболее информативен в большинстве случаев.
Инфекция
Внедрение сегмента кишки в мочевыделительную систему связано с высоким риском развития бактериурии. Случаи бактериальной колонизации резко возрастают при наличии таких факторов, как выраженная секреция слизи, наличие остаточной мочи, проведение интермиттирующей катетеризации, использование инородных материалов, например металлических скрепок, а так же при неспособности слизистой оболочки кишки предотвращать пролиферацию бактерий. Персистирующая бактериурия может отмечаться даже при использовании антибиотиков[9]. Бессимптомная бактериурия не нуждается в лечении. Симптомы бактериурии могут быть представлены недержанием мочи, болью, зловонной мочой, увеличением продукции слизи, выявление роста культур, расщепляющих мочевину; все эти факторы могут предрасполагать к камнеобразованию. В таких случаях показано назначение соответствующей антибактериальной терапии.
Продукция слизи
Выделение слизи связано, в основном, с секрецией желез кишечника, включаемого в мочевой трактат. Хотя имеются сообщения о некоторой атрофии ворсинок слизистой оболочки кишки со временем, однако, при этом не упоминается изменяется ли количество продуцируемой слизи [22].
Густая и вязкая слизь может служить основой для бактериальной колонизации и камнеобразования.
Камнеобразование
Существует много факторов риска камнеобразования у данной группы пациентов. Они включают: стаз мочи, наличие остаточной мочи, мочевая инфекция, чрезмерная продукция слизи и наличие инородных материалов, таких как металлические скрепки или не рассасывающиеся швы. Хлоремический метаболический ацидоз, гиперкальцийурия, гипероксалурия связанные с резекцией кишки, также относятся к этиологическим факторам камнеобразования.
Большинство камней, образующихся в кишечных мочевых резервуарах, являются асимптоматическими и обнаруживаются при рентгенографии. Симптомами наличия камней могут быть: выраженная гематурия, песок или мелкие камни в моче, чувство давления в области резервуара, трудности или возрастающая частота катетеризации, недержание мочи.
Лечение камней резервуара осуществляется эндоурологическими техниками. Эндоскопические манипуляции могут быть осуществлены через выходное отверстие резервуара с использованием ригидного нефроскопа, или через узкий чрезкожный доступ для предотвращения разрушения механизма удержания. Компьютерная томография помогает избежать повреждения кишки или брыжейки, когда осуществляется доступ в резервуар. При невозможности выполнения эндоскопических методов должно быть предпринято открытое хирургическое вмешательство.
Парастомальная грыжа
Распространенность развития парастомальной грыжи колеблется между 0 и 5 %. Предрасполагающими факторами являются тучность, многократные предшествующие операции на органах брюшной полости, раневая инфекция и неудовлетворительная хирургическая техника закрытия раны. Признаки и симптомы включают: деформацию брюшной стенки, затрудненную катетеризацию, болевые ощущения вокруг стомы и появления недержания мочи.
Часто требуется оперативное лечение. С успехом используется сетка для устранения дефектов[5].
Стеноз стомы и проблемы катетеризации
Частота этих осложнений колеблется от 2 до 50 %. Механизмы удержания, основанные на применении подвздошной кишки менее склонны к стенозированию, чем при использовании аппендикса. Есть много технических способов избежать этих осложнений. Они включают: сохранение кровоснабжения аппендикса, адекватная фиксация выходного отверстия для избежания образования угла с резервуаром и обеспечение наложения слизистокожного анастомоза без натяжения использование V-образной пластики. При большой длине кишки, формирующей выводное отверстие, избыток должен быть удален, и стенка резервуара в месте перехода должна быть фиксирована к передней брюшной стенке. Это помогает избежать углового перегиба при наполнении резервуара. Способы устранения стенозов стомы варьируют от деликатного бужирования; эндоскопической инцизии стеноза, ревизии стомы и ее YV-образной пластики до полной перестройки выходного отверстия.
Задержка мочи
Задержка мочи с невозможностью катетеризации резервуара представляет собой экстренную ситуацию. Уролог, пытающийся провести катетеризацию, должен аккуратно пробовать провести хорошо орошенный смазывающей субтанцией мягкий катетер. В случае неудачи, используется гибкий или ригидный цистоскоп. Если и эта попытка не увенчалась успехом, под ультразвуковым контролем проводится пункционная игла в наиболее безопасной точке.
Чаще всего через 2-3 дня после разрешения отека стомы возможна установка катетера, при этом последний рекомендуется оставить на 2-3 дня до полного излечения. В случае, когда причиной острой задержки является стеноз кожного отдела стомы показано оперативное лечение.
Недержание
Многие причины могут привести к возникновению недержания, например неадекватно сформированный механизм удержания, малая емкость резервуара, высокое внутрирезервуарное давление, наличие свища между выходным отверстием и резервуаром, ишемия и деструкция выходного отверстия. Лечение проводится в соответствии с этиологией. Оно различается от наложения нескольких швов для укрепления выходного отверстия до полной перестройки механизма удержания с увеличением или без емкости резервуара.
Стриктура области уретеро-резервуароанастомоза:
Встречается в 5 – 20 % в большинстве последних сообщений [16]. Большинство мочеточниковых стенозов диагностируются в пределах первых 2 лет после операции. Многие из этих стриктур являются бессимптомными и диагностируются в установленный период обязательного наблюдения с помощью эксткреторной рентгенографии. Причины стеноза может быть: предыдущуая лучевая терапия, чрезмерная мобилизация и препарирование адвентиции мочеточника, ведущего к его деваскуляризации, формирование анастомоза с натяжением, ротации мочеточника, и т.д.
Методы лечения варьируют от антеградной баллонной дилятации, эндоскопической инцизии до открытого оперативного вмешательства при неэффективности эндоскопических методов.
Мочеточниковый рефлюкс
Мочеточниковый рефлюкс вызывает ухудшение состояния верхних мочевых путей больше чем в 10 % случаев после 10 лет [23].
ЭФФЕКТИВНОСТЬ ИСПОЛЬЗОВАНИЯ МЕТОДА
Количество осложнений при формировании гетеротопического кишечного резервуара, выполняемых на базе ФГУ НИИ урологии, не превышает количество таковых при иных видах заместительной цистопластикии и достигает 33 %.
Особенностями являются такие осложнения как: разрыв резервуара, восходящая инфекция, продукция слизи, камнеобразование, парастомальная грыжа, стеноз стомы и проблемы с катетеризацией, недержание мочи, стриктура уретеро-резервуароанастомоза, мочеточниковый рефлюкс.
В 2-х случаях у молодых пациентов 30 и 27 лет наблюдалось интересное осложнение. Обоим больным с диагнозом посттравматическая протяженная облитерация уретры, микроцистис была выполнена цистэктомия, гетеротопическая пластика по методике Mainz pouch I. В ближайшем послеоперационном периоде на фоне гипертермии у пациентов выявлено скопление секрета предстательной железы в объеме до 50 мл с дальнейшим формирование надлобкового свища. Попытки заживления свища путем перевязки семявыносящих протоков, склерозирования полости не увенчались успехом (Рис № 9).
Во избежание подобных осложнений у молодых пациентов, мы рекомендуем объединять сформированный кишечный резервуар с шейкой мочевого пузыря. Благодаря этому секрет предстательной железы выделяется вместе с мочой по катетеризационному каналу, например, аппендикостоме. Такая методика позволила нам избежать развития подобного осложнения еще у 9-ти пациентов с расширяющей цистопластикой (рис №10)
Анализ осложнений послеоперационного периода показал, что проведение адекватной предоперационной подготовки, анестезиологического и реанимационного пособия, послеоперационное ведение больных с применением антибактериальной терапии, своевременное удаление интубирующих дренажей из просвета мочевыводящих путей как потенциального источника инфицирования – являются необходимыми условиями для снижения частоты осложнений и скорейшего выздоровления пациентов.
ПЕРСПЕКТИВЫ ПРИМЕНЕНИЯ
Таким образом, несмотря на достигнутые успехи в разработке и внедрении в клиническую практику новых методов кишечной деривации с накожным континентным отведением мочи, данная тема продолжает оставаться одной из актуальных проблем в урологии. Постоянный приток информации, посвященной методикам континентной деривации мочи с накожным отведением – свидетельство сохраняющегося интереса урологов и интенсивной разработки различных аспектов этой сложной проблемы. Остаются открытыми и обсуждаются вопросы преимущества тех или иных вариантов пластических операций по отведению мочи, риск камнеобразования и метаболических расстройства, уродинамические характеристики различных типов артифициальных мочевых резервуаров с формированием накожных континентных мочеудерживающих стом.
Континентное отведение мочи является одной из наиболее сложных в спектре оперативной техники и требует высокой квалификации уролога. Выполнение гетеротопической цистопластики возможно при наличии определенных навыков и опыта проведения пластических операций на кишечнике.
Применение данных методик является перспективным направлением урологии и способно улучшить качество жизни многих пациентов.
Отведение мочи после удаления мочевого пузыря
После удаления мочевого пузыря необходимо обеспечить отведение мочи.
В настоящее время разработано множество методик отведения мочи после удаления мочевого пузыря. Каждая обладает своими показаниями и противопоказаниями, преимуществами и недостатками, и нам сложно со стопроцентной уверенностью сказать, что тот или иной метод является лучше или хуже других. Выбор метода отведения мочи зависит от многих факторов: возраста пациента, навыков хирурга, предпочтений пациента, состояния внутренних органов после радикальной цистэктомии, предшествующей радио- или химиотерапии, прогноза рака и др.
В настоящее время наиболее широко применяются следующие две методики отведения мочи поле удаления мочевого пузыря:
- Отведение мочи по Штудеру – создание искусственного мочевого пузыря;
- Отведение мочи по Брикеру – создание уростомы, или илеального кондуита.
Преимущества отведения мочи по Брикеру
- Относительно простая техника отведения мочи;
- Сокращение продолжительности хирургического вмешательства;
- Относительная простота ухода после операции без необходимости катетеризации;
Недостатки отведения мочи по Брикеру
- Косметический и физический дефект, приносящий психологический дискомфорт пациенту;
- Для сбора мочи используется наружный накопитель, который может протекать или издавать неприятные запахи;
- Моча может забрасываться в почки, вызывая инфекцию пиелонефрит или формирование почечных камней.
Преимущества отведения мочи по Штудеру
- Процесс мочеиспускания максимально приближен к нормальному;
- Не требуется стома, что позволяет сохранить привычный образ жизни;
- Не происходит обратного заброса мочи и негативного влияния на почки.
Недостатки отведения мочи по Штудеру:
- Большая длительность хирургического вмешательства;
- Недержание мочи первые месяцы после операции. Восстановление контроля над мочеиспусканием может занимать до 6-12 месяцев. Кроме того у 20% пациентов длительно наблюдается ночное недержание мочи, а у 5-10% – дневное.
- Нередко для опорожнения требуется самокатетеризация искусственного мочевого пузыря – т.е. введение мочевого катетера для обеспечения оттока мочи.
С момента разработки техники формирования искусственного мочевого пузыря, парадигма по выбору метода отведения мочи значительно изменилась. Многих пациентов пугает будущая жизнь со стомой и они отдают предпочтение операции по созданию искусственного мочевого пузыря. Согласно данным Европейской ассоциации урологов лишь одно исследование подтверждает тот факт, что у пациентов после операции Штудера качество жизни выше, чем у людей с уростомой. Множество других исследований не выявляет разницы в качестве жизни пациентов с искусственным мочевым пузырем и илеальным кондуитом. Тем не менее, в настоящее время создание искусственного мочевого пузыря является методом выбора отведения мочи. С другой стороны, операция Штудера подходит не всем пациентам и существует ряд противопоказаний к ее выполнению.
Противопоказания к операции создания искусственного мочевого пузыря:
- Нарушение функции почек из-за длительно сохраняющейся обструкции или хронической почечной недостаточности;
- Тяжелая печеночная недостаточность;
- Заболевания и нарушения функции кишечника;
- Повреждение сфинктера мочеиспускательного канала, удаление уретры или ее части;
- Недостаточность анального сфинктера;
- Нарушение интеллектуальных способностей;
- Облучение области таза перед операцией;
- Неврологические и психологические заболевания и др.
В этих случаях, операция Брикера является хорошей альтернативой отведения мочи после удаления мочевого пузыря. Также согласно рекомендациям Европейской ассоциации урологов создание искусственного мочевого пузыря не показано пациентам старше 70 лет из-за слабости сфинктеров мочевого пузыря и связанной с этим высокой вероятностью недержания мочи. У женщин во время радикальной цистэктомии удаляется уретра, поэтому создание искусственного мочевого резервуара затруднительно. Помимо этого у женщин отведение мочи по Брикеру ассоциировано с меньшей частотой осложнений, по сравнению с операцией Штудера.
Отведение мочи по Брикеру
Это наиболее распространенная методика отведения мочи после удаления мочевого пузыря, используемая уже более 30 лет. Она носит также название уростомии, или илеального кондуита, или уретероилеокутанеостомии.
Техника операции
Для создания пути оттока мочи используется сегмент тонкой кишки длиной 12-18 см. Участок иссекается вместе с кровоснабжающими его сосудами, один его край наглухо ушивается. Прерывность кишки восстанавливается путем сшивания краев между собой, как показано на рисунке. Это называется кишечным анастомозом.
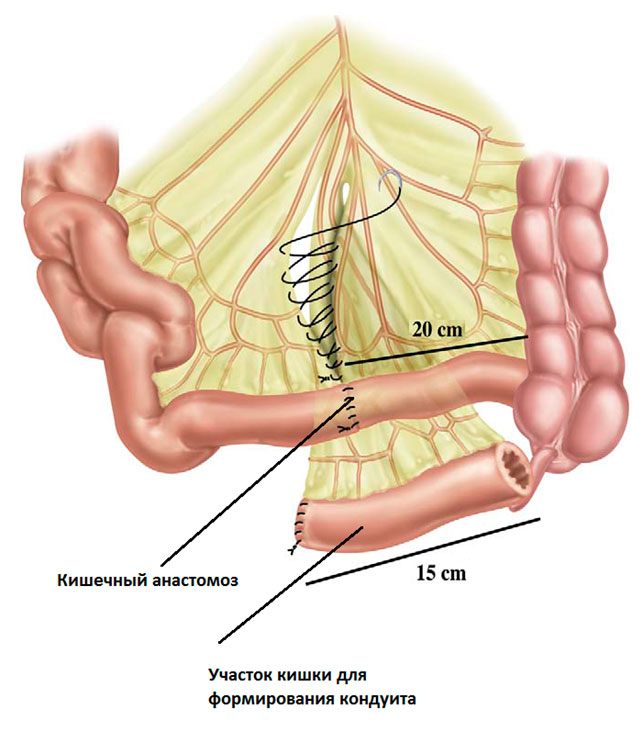
Рисунок. Подготовка участка кишки.
Далее выполняется подготовка мочеточников. Они аккуратно выделяются и перемещаются в брюшную полость.
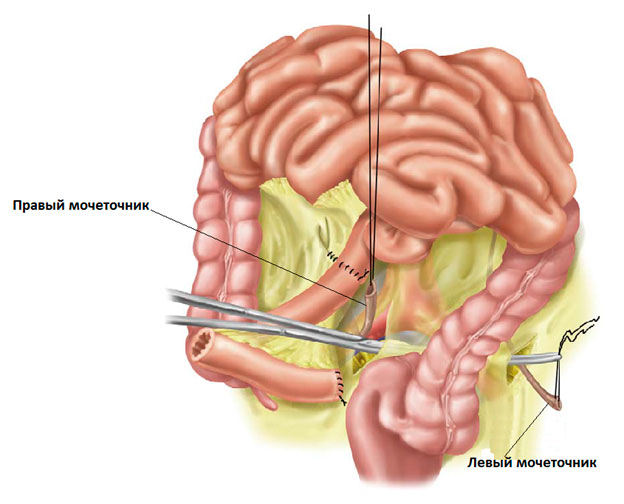
Рисунок. Подготовка мочеточников.
Следующим этапом выполняется создание анастомоза между мочеточниками и участком кишки. Проще говоря, дистальные концы мочеточников вшиваются в кишку. В мочеточники вводятся мочеточниковые стенты – это тонкие трубочки-катетеры, необходимые для обеспечения оттока мочи в первое время после операции.
Далее обеспечивается отток мочи во внешнюю среду. Для этого на переднюю брюшную стенку выводится свободный край подготовленного участка кишки. Этот процесс называется наложением стомы. В большинстве случаев стома выводится на переднюю брюшную стенку справа между пупочным кольцом и выступом подвздошной кости.
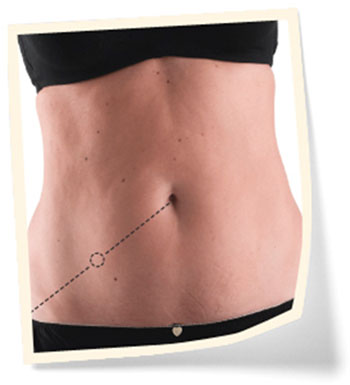
Рисунок. Место, где будет располагаться уростома.
В конце операции проверяется герметичность всех швов. В ложе, где находился мочевой пузырь, оставляют дренажи. На этом операция заканчивается рана ушивается, шов укрывается стерильными повязками.
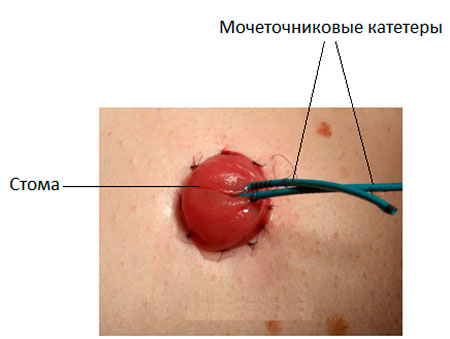
Рисунок. Уростома.
В итоге отведение мочи происходит таким образом. Моча, фильтрующаяся почками, по мочеточникам оттекает в участок кишки, откуда выводится во внешнюю среду.
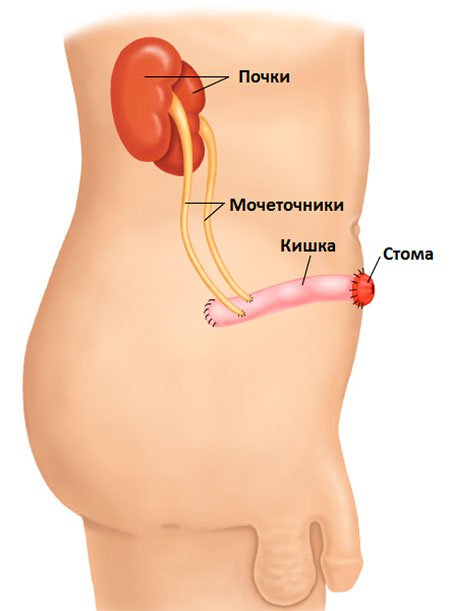
Рисунок. Илеальный кондуит, вид сбоку.
Осложнения отведения мочи по Брикеру
Согласно данным Европейской ассоциации урологов осложнения, связанные с наложением уростомы, наблюдаются у 56% пациентов.
Ранние осложнения
- Утечка мочи в области соединения мочеточников с кишкой, может наблюдаться в 7% случаев;
- Паралитическая кишечная непроходимость в результате сильного угнетения функции кишечника;
- Несостоятельность кишечного анастомоза – тяжелое осложнение, характеризующееся не герметичностью швов в области анастомоза и попаданием кишечного содержимого в брюшную полость. Это в свою очередь может приводить к тяжелым последствиям: перитониту (гнойный процесс в брюшной полости) и сепсису (инфицирование крови).
Поздние осложнения
- Сужения в области соединения мочеточников с кишкой. Возникают в 7-14% случаев, как правило, в первые два года после операции. Приводит к нарушению оттока мочи и требует лечения.
- В 15-65% у пациентов наблюдаются осложнения, связанные со стомой. В первую очередь, это раздражение или повреждение кожных покровов вокруг стомы вследствие химического воздействия отделяемого, инфекции или аллергической реакции.
- В 31% случаев наблюдаются такие явления как грыжа, сужение или выпадение стомы.
Более подробную информацию вы найдете в статье “Осложнения удаления мочевого пузыря”.
Отведение мочи по Штудеру
Операция также носит название ортотопической пластики мочевого пузыря сегментом подвздошной кишки. Слово ортотопический значит, что искусственный мочевой пузырь будет располагаться там же, где ранее был настоящий орган. Сегодня отведение мочи по Штудеру выполняется в 55-60% случаев радикального удаления мочевого пузыря.
Для формирования нового мочевого пузыря используется участок подвздошной кишки на сосудистой ножке длиной 60-65 см. Сегмент иссекается, а края прерванной кишки сшиваются (накладывается анастомоз).
Концы выделенного сегмента кишки зашиваются, а просвет кишки вскрывается, как показано на рисунке.
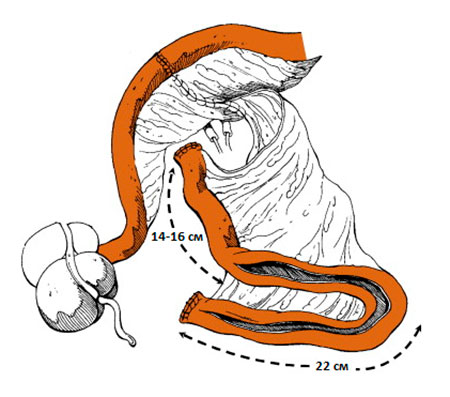
Рисунок. Подготовка участка кишки.
В стенки будущего резервуара вшивают мочеточники. В месте соединения мочеточника с мочевым пузырем формируют антирефлюксный механизм, для предотвращения обратного заброса мочи.
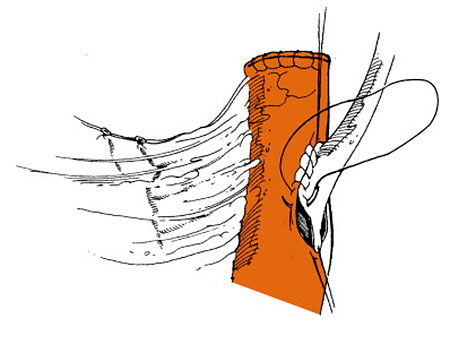
Рисунок. Сшивание мочеточников с кишкой.
Далее края кишки сшивают таким образом, чтобы получился резервуар U-образной формы.
Рисунок. Создание искусственного мочевого пузыря
В мочеточники вводятся тонкие трубочки (стенты), в искусственный мочевой пузырь – катетер (цистостомическая трубка). Стенты и цистостомическая трубка через отверстие в стенке мочевого пузыря выводятся на переднюю брюшную стенку. Через уретру в мочевой пузырь вводится катетер. К месту операции подводится дренаж. Рана послойно ушивается. Все катетеры, дренажи и стенты удаляются к 10-14 дню после операции.
Трансуретральная резекция мочевого пузыря
Трансуретральная резекция мочевого пузыря – малоинвазивное вмешательство без нарушения целостности органа, проводимое для обследования, биопсии и удаления новообразований. При его применении снижается вероятность возникновения осложнений после операции, уменьшается продолжительность восстановления. Операция назначается при формировании образований в мочевике.
Показания
Оперативное вмешательство назначается при патологических состояниях:
- обструкция мочевого пузыря;
- лейкоплакия;
- боль и тяжесть внизу живота;
- воспалительные процессы, спровоцированные попаданием инфекции;
- аденома;
- недостаточность почек;
- состояния, препятствующие выводу жидкости;
- гематурия;
- онкологические заболевания;
- повреждения мочевыводящей системы.
Операция проводится только при наличии перечисленных показаний. Назначает его квалифицированный врач после проведенных диагностических мероприятий.
Противопоказания
Трансуретральную резекцию мочевого пузыря не проводят при наличии следующих противопоказаний:
- сужение уретры;
- тяжелые патологии сердца, сосудов, почек, печени;
- плохая свертываемость крови;
- инфекционные процессы;
- присутствие патогенных микробов в мочевыделительной системе.
Удаление тяжелее переносится мужчинами по анатомическим причинам.
Цели операции
- устранение опухоли;
- изучение удаленной ткани: характер новообразования, глубина поражения (от этого будет в дальнейшем зависеть схема терапевтических мероприятий);
- общее диагностическое исследование: тщательное обследование внутренней области мочевика, обнаружение сопутствующих заболеваний;
- забор ткани на биопсию: удаленный биологический материал изучают на наличие раковых клеток.
При проведении данного оперативного вмешательства в хирургии не повреждается целостность тканей, риск кровотечений и осложнений сведен к минимуму. Швы не расходятся, трансуретральная резекция по эффективности ничем не уступает открытой операции.
Подготовка
Доктор перед резекцией проводит ряд диагностических исследований. К хирургическому воздействию необходимо заранее подготавливаться за несколько суток:
- Пациент ложится в больницу за три-десять дней до манипуляции. Осуществляется забор мочи и крови. Назначается кардиограмма, рентгенологический снимок грудной клетки.
- Совершается осмотр у терапевта и анестезиолога. Оцениваются риски с учетом сопутствующих патологий, самочувствия оперируемого. Подбирается подходящий наркоз.
- За день до резекции (перед сном) делается очищающая клизма, сбривается волосяной покров в нижней паховой области. Есть нельзя.
- В день манипуляции больному вводятся антибиотики для предотвращения возникновения инфекции.
За несколько дней до операции нельзя употреблять алкоголь. Анестезия и этанол несовместимы. Это сочетание приведет к серьезным последствиям.
Как проводится
Операция проводится с применением резектоскопа. Доктор вводит его через мочеиспускательный канал. Далее важные этапы проводятся этим прибором.
Вводится специальная жидкость для расправления стенок. Хирург может просмотреть лучше орган, определить местонахождение формирования.
Резектоскоп направляется к новообразованию, при помощи петельки совершается резекция мочевого пузыря: опухоль удаляется, совершается прижигание для предотвращения кровоизлияния.
Если образование имеет малые размеры (менее одного сантиметра), то совместно с ним удаляются и глубокие слои соседних тканей, расположенных поблизости. Когда раковое формирование большое, резекция проводится в несколько этапов: сначала устраняется опухоль, а потом остальные поврежденные ткани.
Удаленный биоматериал обязательно отправляется на гистологическое исследование. Это необходимо для исключения вероятности раковых клеток на других участках. В конце хирургической манипуляции устанавливается катетер. Его не убирают до конца терапии.
Реабилитационный период

К послеоперационному периоду нужно подходить очень ответственно. От этого зависит дальнейший прогноз лечения после резекции. После проведения хирургического вмешательства пациенту устанавливается система с медикаментозными растворами. Лекарственная жидкость проникает в организм через один канал, а выходит через другой. Систему не убирают, пока раствор не начнет выходить без кровяных сгустков. На это понадобится примерно трое суток.
После операции (при отсутствии чувства тошноты, рвотных масс, нетерпимого болевого синдрома) пациенту разрешается в первые сутки употреблять только чистую воду не менее полутора литров.
Прием пищи дозволяется через 24 часа. На полторы недели нужно исключить из рациона все жареное, маринованное, соленое, копченое, острое. Рекомендуется прием большого объема жидкости (не менее 3 л): вода, слабо заваренный чай, различные ягодные и фруктовые компоты или морсы.
Реабилитация предусматривает применение антибиотиков для предотвращения возможной инфекции. Врач смотрит на состояние пациента: при удовлетворительном ходе восстановления катетер убирают, спустя 2-4 суток.
Далее необходим контроль выхода урины. В ней не должно наблюдаться крови. Первое время после оперативного воздействия у человека могут возникать боли, проблемы с мочевыведением:
- дробное выделение урины;
- жжение в уретре;
- постоянные позывы в туалет.
Болевой синдром сопровождает человека, как правило, пару недель после операции. Кровь может выходить до трех недель. Если эти явления длятся более длительный срок, нужно посетить специалиста. В послеоперационный период рекомендовано пребывать в состоянии покоя, не поднимать тяжелые предметы, не переутомляться, употреблять больше жидкости.
Трансуретральная резекция стоит недешево, но является эффективной методикой лечения патологий мочевого пузыря. Стоимость зависит от медицинского центра, квалификации врача, региона проведения операции. Цена в Москве начинается от 55 000 рублей. К выбору клиники нужно подходить ответственно. Желательно ознакомиться с ее описанием и отзывами.
Трансуретральная резекция при раке мочевого пузыря
Трансуретральная резекция (ТУР) мочевого пузыря — малоинвазивное хирургическое вмешательство, во время которого опухоль в мочевом пузыре удаляют с помощью специального инструмента, введенного через мочеиспускательный канал. При этом разрезы на коже не делают.


Главные преимущества этой операции в ее минимальной травматичности и коротком восстановительном периоде. Но показания к применению ТУР ограничены поверхностными злокачественными опухолями на ранней стадии.
Данное хирургическое вмешательство требует специальной подготовки врача и соответствующего оснащения операционной. В международной клинике Медика24 трансуретральную резекцию мочевого пузыря выполняют ведущие , которые отлично владеют методикой и имеют большой опыт выполнения этой операции. Мы применяем новейшее оборудование от ведущих мировых производителей.
При каких стадиях рака мочевого пузыря выполняют трансуретральную резекцию?
Коварство большинства злокачественных опухолей в том, что они могут очень долго не вызывать симптомов. Зачастую яркая симптоматика возникает уже на поздних стадиях, но даже в этом случае она может быть принята за проявления других заболеваний — у рака нет своих специфических симптомов. Это приводит к поздней диагностике.
Рак мочевого пузыря входит в число исключений. Уже на ранних стадиях возникают симптомы, которые заставляют больного обратиться к врачу:
- примесь крови в моче (гематурия);
- частые, мучительные позывы к мочеиспусканию, в том числе по ночам;
- боль, жжение во время мочеиспусканий;
- слабая струя мочи, затруднения во время мочеиспусканий.
Если вас стали беспокоить подобные симптомы, это вовсе не означает, что у вас рак мочевого пузыря. Например, так может проявляться цистит или простатит. Важно не игнорировать проблемы со здоровьем и не заниматься самолечением, а сразу обратиться к врачу. После обследования будет установлен точный диагноз и назначено лечение.
Обычно при подозрении на рак мочевого пузыря первым делом проводят исследования мочи: цитологический анализ (позволяет выявить раковые клетки), бакпосев (для диагностики инфекции), анализы на онкомаркеры. Может быть назначено УЗИ, компьютерная томография. Затем выполняют цистоскопию — эндоскопическое исследование с помощью инструмента с миниатюрной видеокамерой и источником света (цистоскопа), введенного в мочевой пузырь через мочеиспускательный канал. Обнаружив патологически измененный участок, врач может принять решение о проведении трансуретральной резекции.

ТУР мочевого пузыря преследует три цели:
- Это диагностическая процедура, которая помогает разобраться, является ли обнаруженное образование злокачественным. Точный диагноз можно установить по результатам гистологического исследования удаленных тканей.
- Можно сразу уточнить стадию рака — проверить, вторглась ли злокачественная опухоль в мышечный слой стенки органа.
- С помощью ТУР можно удалить злокачественную опухоль на самой ранней стадии, неинвазивный рак, который находится в пределах слизистой оболочки. При инвазивных злокачественных новообразованиях, которые прорастают в мышечный слой стенки органа, чаще всего выполняют цистэктомию — удаляют мочевой пузырь. В некоторых случаях можно удалить только его часть.
Если у вас или вашего близкого имеется подозрение на рак мочевого пузыря, либо уже диагностирована злокачественная опухоль, запишитесь на консультацию к врачу в международной клинике Медика24. Опытный специалист ознакомиться с результатами обследования и назначит необходимые дополнительные диагностические процедуры, расскажет, какой вид операции будет оптимальным в вашем случае.
Закажите обратный звонок. Мы работаем круглосуточно
Если говорить о стадиях рака, то показания к трансуретральной резекции мочевого пузыря выглядят следующим образом:
- При раке 0 стадии (in situ — в пределах слизистой оболочки) ТУР применяют в качестве основного вида лечения. После нее проводят внутрипузырную терапию — в мочевой пузырь вводят вакцину БЦЖ или противоопухолевые препараты.
- При раке I стадии злокачественная опухоль прорастает в стенку мочевого пузыря, но не достигает мышечного слоя. В некоторых случаях также может быть выполнена ТУР с последующей внутрипузырной терапией. Но при высокой степени злокачественности, больших размерах новообразования и нескольких опухолевых очагах показана цистэктомия.
- При II стадии рак вторгается в мышечный слой стенки мочевого пузыря, а при III стадии — в соседние органы, распространяется в регионарные лимфоузлы. В таких ситуациях ТУР проводят исключительно в диагностических целях. Основным методом лечения является цистэктомия.
Играет роль и характер роста злокачественной опухоли. Согласно рекомендациям Европейской ассоциации урологов, ТУР — идеальный метод лечения рака, растущего экзофитно, то есть в полость мочевого пузыря. С удалением плоских опухолей у хирурга могут возникнуть сложности.
Подготовка к хирургическому вмешательству
Во время предварительной консультации хирург расскажет, какой вид операции планируется провести в данном случае, почему выбран именно он, для чего это нужно, и каков ожидаемый результат. В свою очередь, пациент должен сообщить доктору обо всех своих сопутствующих заболеваниях, лекарственных препаратах, которые он постоянно принимает, аллергических реакциях.
Перед трансуретральной резекцией мочевого пузыря нужно пройти стандартное предоперационное обследование. В него входят анализы крови и мочи, исследование свертываемости крови, тесты на инфекции (ВИЧ, сифилис, вирусные гепатиты), определение группы крови AB0 и . Нужно пройти ЭКГ, получить консультацию терапевта, анестезиолога, предоставить результаты флюорографии.
- Если пациент принимает кроверазжижающие препараты, врач может отменить их за 5–7 дней, чтобы снизить риск кровотечения во время операции.
- Если в анализе мочи обнаруживается инфекция, необходимо провести курс антибактериальной терапии. Операцию можно проводить, когда моча стерильна.
- Если пациент является курильщиком, врач рекомендует ему заблаговременно отказаться от вредной привычки. Это снизит риск кровотечения и поможет ускорить заживление тканей.
Накануне вечером делают очистительную клизму и сбривают волосы ниже пупка. За 8–12 часов до операции нельзя ничего есть и пить. Утром в день хирургического вмешательства назначают антибактериальные препараты для профилактики инфекции.
Как проводят трансуретральную резекцию?
ТУР мочевого пузыря обычно проводят под общей анестезией. В некоторых случаях применяют спинальную анестезию — препарат вводят в пространство между оболочками спинного мозга. При этом отключается чувствительность ниже места инъекции, но пациент остается в сознании.
Хирургическое вмешательство может продолжаться от 15 до 90 минут. Пациента укладывают на спину. Его ноги разводят, сгибают в коленях и помещают на специальные подставки.
В мочеиспускательный канал вводят специальный инструмент — резектоскоп, смазанный вазелином или другим лубрикантом. Мочевой пузырь заполняют жидкостью для лучшего обзора. С помощью видеокамеры врач осматривает слизистую оболочку уретры и мочевого пузыря, находит опухоль. Если новообразование имеет диаметр менее 1 см, его удаляют сразу вместе с окружающими тканями, с захватом мышечного слоя. Это делают с помощью специальной проволочной петли. Иссечение достаточно большого количества тканей позволяет с наибольшей вероятностью удалить всю опухолевую ткань.
Большие опухоли удаляют фрагментами.
После того как новообразование удалено, выполняют фульгурацию — прижигание раны на слизистой оболочке. Это помогает остановить кровотечение и уничтожить оставшиеся раковые клетки.
Когда хирургическое вмешательство завершено, врач извлекает резектоскоп и устанавливает в мочевой пузырь катетер для оттока мочи. В некоторых случаях устанавливают систему непрерывного орошения мочевого пузыря. Для этого применяют специальный катетер: по одному из его внутренних просветов в мочевой пузырь поступает специальный раствор, а по другому оттекает вместе с мочой и сгустками крови в мочеприемник.
Удаленную опухолевую ткань отправляют в лабораторию для гистологического исследования. Обычно результат бывает готов в течение 7 дней.
При необходимости, если опухоль была удалена не полностью, проводят повторную трансуретральную резекцию или цистэктомию.
Отзывы наших пациентов
Отзыв о лечении механической желтухи
Пациент поступил с выраженными признаками желтухи. За время госпитализации его состояние стабилизировано. Для этого проведено дренирование желчных протоков, а также воздействие медикаментозными средствами. После получения результатов гистохимического исследования будет определена дальнейшая тактика лечения.
«У них золотые руки»…
Пациентки проходят лечение в международной клинике Медика24. За время лечения они успели подружиться и на этот раз решили записать совместный отзыв. Они благодарят весь персонал клиники за высокую организованность всех процессов и результативность проводящихся процедур.
Химиотерапия – отзыв Ольга Степановна
Пациентка госпитализируется в третий раз. В ходе комплексного обследования выполнена пункция новообразования. Его гистологический анализ позволил верифицировать диагноз и определить тактику лечения. На первом этапе лечения выполнена хирургическая операция. Опухоль удалена радикально. Сейчас проводится лекарственное лечение, призванное предотвратить возможность появления рецидивов. На сегодняшний день проведён первый курс химиотерапии. В удовлетворительном состоянии пациентка выписана домой.
«Вы – единственная клиническая организация, которая даёт пользу людям»…
Пациент поступил для лечения онкологического заболевания. Госпитализация длилась неделю. Пациент отмечает, что здесь моментально реагировали на все его проблемы и своевременно оказывали помощь. Международную клинику Медика24 он сравнивает с другими медицинскими учреждениями. Пациент отмечает: «Вы — единственная клиническая организация, которая даёт пользу людям»…
Отзыв о лечащем враче М.Х. Мустафаевой
Пациент госпитализирован в тяжёлом состоянии. Проведено комплексное лечение. Достигнут положительный эффект. Жена пациента благодарит лечащего врача своего мужа Милану Ханларовну Мустафаеву. Она говорит: «С первого дня, с первой минуты, как только мы к Вам пришли, мы сразу друг друга почувствовали и поняли. Вы поняли пациента, поняли меня. Вы до глубины определили того объёма, который нам необходим. Хотя я не смогла объяснить, как.
Отзыв о лечении заболевания молочной железы
Пациентка госпитализирована с заболеванием молочной железы. По решению консилиума на первом этапе лечения выполнена хирургическая операция. Она прошла успешно. На третьи сутки пациентка выписана домой. После гистологического исследования будет определена дальнейшая тактика лечения.
Отзыв о лечении асцита
Пациентка обратилась в международную клинику Медика24 для лечения асцита и плеврита. Для данных состояний характерно аномальное скопление жидкости в брюшной и плевральной полостях соответственно. Происходит это при онкологических заболеваниях. Проведена процедура лапароцентеза, в ходе которой жидкость эвакуирована. Состояние пациентки заметно улучшилось.
Восстановительный период
Обычно пациенту разрешают пить спустя 1,5 часа после операции, когда заканчивается действие наркоза. Принимать пищу можно вечером или с утра на следующий день. В дальнейшем пациент может вернуться к привычному рациону, но нужно избегать острого, пряного, жареного, соленого, копченого. В течение ближайшей недели рекомендуется пить не менее 8–10 стаканов жидкости ежедневно — она поможет промыть мочевой пузырь.
Катетер в мочевом пузыре, как правило, удаляют через 1–2 дня, после этого пациента выписывают из стационара. В течение 7–14 дней могут беспокоить некоторые симптомы того, что на слизистой мочевого пузыря имеется рана:
- Примесь крови в моче. При массивном и длительно сохраняющемся кровотечении нужно обратиться к врачу.
- Частые мочеиспускания небольшими порциями.
- Жжение, резь во время мочеиспускания.
- Сильные позывы к мочеиспусканию.
Постепенно происходит заживление, и эти симптомы становятся менее выраженными, они полностью проходят через 3–4 недели.
Для профилактики инфекционных осложнений в течение 1–2 недель может проводиться антибактериальная терапия.
В течение двух недель необходимо воздержаться от интенсивных физических нагрузок. Если пациент страдает запорами, и ему приходится сильно натуживаться во время дефекации, врач может назначить слабительное.
Мы вам перезвоним
Возможные осложнения
В целом трансуретральная резекция мочевого пузыря — безопасная операция. Большинство пациентов ее хорошо переносят. Но, как и всякое хирургическое вмешательство, она может сопровождаться некоторыми осложнениями:
- Интенсивное кровотечение. Иногда большой кровяной сгусток вызывает закупорку и нарушение оттока мочи.
- Случайное повреждение стенки мочевого пузыря, по статистике, происходит в 2–10% случаев.
- Инфекционные осложнения.
- Травма мочеиспускательного канала, которая может привести к его сужению.
- Если ТУР повторяется многократно, она может привести к массивным рубцовым изменениям в стенке мочевого пузыря. Это состояние проявляется в виде частых мочеиспусканий, недержания мочи.
Нужно обратиться к врачу, если после операции стали беспокоить такие симптомы, как сильное кровотечение из мочеиспускательного канала, повышение температуры тела, озноб, острая задержка мочи, сильные боли, жжение во время мочеиспускания.
Врачи в международной клинике Медика24 тщательно определяют показания к трансуретральной резекции при раке мочевого пузыря, внимательно оценивают состояние пациента, проводят необходимую подготовку. За счет этого достигается высокая эффективность лечения и минимальный риск осложнений. Мы применяем наиболее современные технологии, работаем в соответствии с международными рекомендациями. В нашей клинике проводится комплексное лечение рака мочевого пузыря и других онкологических заболеваний с применением всех доступных, в том числе инновационных, методик.
Материал подготовлен врачом-урологом, кандидатом медицинских наук, врачом высшей категории международной клиники Медика24 Дмитриевым Сергеем Викторовичем.
Цистэктомия мочевого пузыря: показания к операции и ее последствия
Радикальная цистэктомия – основной метод борьбы с мышечно-инвазивным (проникшим в глубокие мышечные ткани) раком мочевого пузыря. На ранних стадиях заболевания (I-II) еще возможно сделать резекцию, то есть удалить только часть органа. Однако больные часто обращаются за помощью к врачу слишком поздно, когда для сохранения жизни и здоровья требуется вырезать пораженный пузырь полностью. Нередко удаление мочевого пузыря сопровождается иссечением близлежащих тканей и органов, которые могут быть поражены онкологическим процессом:
нижний отдел обоих мочеточников;
локальные лимфатические узлы;
часть половых органов.
Иногда существует необходимость одновременного удаления простаты и мочевого пузыря, а также резекции регионарных лимфатических узлов, семенных пузырьков, проксимального отдела мочеиспускательного канала, исходя из локализации опухоли и специфики метода дальнейшего отведении мочи. Вследствие этого возможны снижение или полная потеря половой функции. Удаление мочевого пузыря у женщин подразумевает вырезание регионарных лимфоузлов, передней стенки влагалища, матки или ее части, придатков, мочеиспускательного канала. Как следствие, пациентка больше не может иметь детей.

Показания и противопоказания
Врачи заинтересованы в максимальном сохранении органа, но чем более запущенная форма рака мочевого пузыря обнаруживается, тем меньше возможностей предлагает медицина. Показаниями к проведению операции являются:
рецидивирующая опухоль, лечение которой с помощью ТУР не приводит к длительной ремиссии;
быстрорастущая опухоль размером более 4 см;
множественные раковые очаги в мочевом пузыре;
сморщенный мочевой пузырь;
сильные кровотечения и боли;
Противопоказания к проведению операции по удалению мочевого пузыря:
общее тяжелое состояние пациента;
нарушения свертываемости крови;
пожилой возраст больного;
наличие воспалительных заболеваний, в том числе мочеполовой системы.
Подготовка к цистэктомии
Прежде всего, пациент проходит тщательное обследование: аппаратные исследования (цистоскопия, УЗИ, МРТ или урография), лабораторные анализы (общий и биохимический анализ крови, анализ мочи, коагулограмма, глюкозный тест). На основании всех тестов врачи определяют индивидуальный план и тактику проведения операции, а также метод отведения мочи.
Особенности лапароскопического метода
Кроме традиционной операции, проводят также иссечение больного органа через несколько небольших разрезов при помощи высокотехнологичных хирургических миниатюрных инструментов, оснащенных камерой. Лапароскопическая цистэктомия – это прогрессивная технология, которая имеет неоспоримые преимущества перед открытой операцией:
малая инвазивность и снижение травматичности вмешательства;
быстрый реабилитационный период;
снижается необходимость приема анальгетиков после операции;
снижается риск инфицирования и развития перитонита;
минимизируется вероятность формирования грыжи;
сокращается срок восстановления функционирования кишечника.
Выведение мочи у людей, перенесших цистэктомию
Различают две стратегии решения этой проблемы: недержание и удержание мочи. В первом случае жидкость непрерывно выводится из организма, во втором – удерживается внутри с помощью искусственного резервуара. Существует несколько вариантов:
уретерокутанеостомия – выведение мочеточников с помощью стомы на животе;
уретероректонеостомия – мочеточники соединяются с прямой кишкой;
создание мочевого пузыря из небольшого отрезка тонкой кишки, который соединяется с уретрой;
формирование пузыря из тонкой или толстой кишки с катеризацией.

После операции
В реабилитационный период больному противопоказано купаться в водоемах, принимать ванны и бывать в бане или сауне, поднимать тяжести. Обязательно нужно обеспечивать качественную гигиену мочеприемника и стомы. Через 3-4 недели необходимо посетить своего хирурга, который оценит, как идет выздоровление.
Жизнь после удаления мочевого пузыря станет иной, но к этим сложностям можно приспособиться. Данная операция является крайней мерой и зачастую единственной возможностью сохранить жизнь больному.
Государственный центр урологии, опираясь на многолетний практический опыт, успешно внедряет в свою работу инновационные методы диагностики и лечения всех видов заболеваний мочеполовой системы, в том числе хирургии при онкологиях.
12 августа 2020
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Клиника урологии имени Р. М. Фронштейна Первого МГМУ имени И.М. Сеченова приглашает на прием к опытным врачам урологам. Чтобы попасть на прием к квалифицированному специалисту, достаточно заполнить короткую онлайн-заявку. Обязательно заполните все поля, включая краткое описание симптомов (графа «Сведения»), уточните – вторичный или первичный прием вас интересует.
Обратите внимание на кнопку «Прикрепить файл» – она позволяет сразу же оправить врачу медицинские документы в электронном виде. Это могут быть снимки, анализы и другая информация, которая будет важна для определения диагноза.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!


