Основные симптомы и первая помощь при гипертоническом кризе
От повышенного артериального давления сегодня страдает огромное количество жителей планеты. Зачастую такое состояние приводит к хронической гипертонической болезни. Сама по себе она не представляет серьезной опасности, но может стать фактором риска. Гораздо более опасным является так называемый гипертонический криз. Он не только характеризуется резким повышением давления, но и говорит о недостаточности кровообращения.
Давайте разберемся в симптомах гипертонического криза, особенностях первой помощи при нем, лечении и профилактике.
Причины
Патологическое состояние возникает при артериальной гипертензии. Также сопутствующими факторами его развития являются:
- ишемическая болезнь сердца
- травмы
- сахарный диабет
- атеросклероз
- гипертиреоз
- инсульты
- нефропатия беременных
Спровоцировать гипертонический криз могут: злоупотребление алкоголем, нарушения гормонального баланса, системная красная волчанка и др.
Развитию опасных состояний подвержены люди, которые:
- ведут малоподвижный образ жизни и страдают от лишнего веса
- злоупотребляют кофе и энергетическими напитками с кофеином
- имеют недостаток отдыха
- испытывают повышенные физические нагрузки
- курят
- употребляют наркотические вещества
К группам риска также относят лиц с остеохондрозом, неврологическими патологиями, принимающих определенные лекарственные препараты. Подвержены гипертоническим кризам и женщины в климактерическом периоде.
Важно! Чтобы узнать, входите ли в группу риска вы, нужно посетить врача. Он проведет обследование и ответит на ваши вопросы, касающиеся предрасположенности как к повышенному артериальному давлению, так и к резким его скачкам.
Основные симптомы гипертонического криза
Повышенное артериальное давление не единственный признак опасного состояния.
Также пациенты жалуются на:
- головокружения и головную боль
- неприятные ощущения в области сердца
- тахикардию
- брадикардию (в редких случаях)
- дрожь в теле
- повышенное потоотделение
- слабость
- одышку
Многие люди во время гипертонического криза испытывают чувство тревоги и страх. У некоторых возникают проходящие нарушения зрения (мелькание мушек, пелена и др.). Окружающие в момент приступа могут отметить непроизвольные движения глазами. В некоторых случаях наблюдаются помутнения сознания, тошнота и рвота, судороги.
Непосредственно во время приступа изменяются и показатели крови. Могут повышаться показатели лейкоцитов, СОЭ, белка в моче.
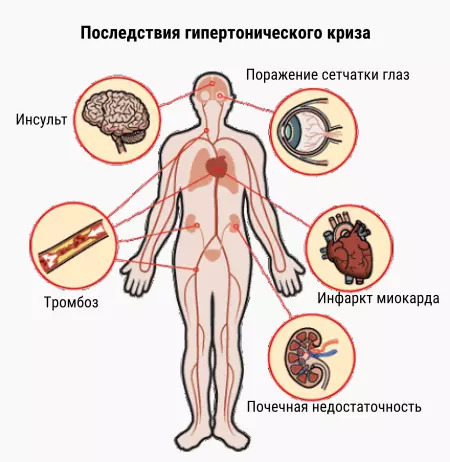
Осложнения
Если при появлении первых же симптомов гипертонического криза не оказать человеку первую помощь, возможно развитие таких опасных состояний, как ухудшение мозгового кровообращения, состояния почек и печени и повреждение иных органов. Эти осложнения являются следствием лишения тканей необходимого им для полноценного функционирования кислорода.
После гипертонических кризов возможно развитие:
- инсульта
- болезни Паркинсона
- дисфункции печени
- тромбоэмболии легочной артерии
- отека мозга
- ИБС (ишемической болезни сердца)
Также острое патологическое состояние может привести к снижению интеллекта, параличу, нарушениям зрения, острой почечной недостаточности, гипертрофии желудочков сердца и др. Достаточно легкими последствиями кризов, подвергающимися коррекции, являются постоянные головные боли, системные головокружения.
Важно! Основная опасность состояния заключается в том, что оно может стать причиной летального исхода!
Первая помощь
Сразу же необходимо вызвать скорую помощь. После этого следует постараться хотя бы немного снизить артериальное давление. Для этого нужно сделать несколько глубоких вдохов и выдохов. Важно лечь. Любые физические нагрузки (даже простая ходьба) недопустимы. К затылку можно приложить компресс со льдом.
Нельзя поить человека в состоянии гипертонического криза! Это может спровоцировать рвоту и увеличить артериальное давление. Если на человеке есть плотная одежда, ее лучше снять для облегчения дыхания или расстегнуть в области горла и груди. Также по возможности нужно обеспечить ему доступ к свежему воздуху. По ряду причин во время гипертонического криза пациент может страдать от озноба, чтобы устранить этот симптом в рамках первой помощи, можно обернуть ноги теплым одеялом.
Какую информацию следует предоставить медицинскому персоналу?
- Как давно пациент страдает от гипертонии
- Стандартные показатели артериального давления
- Хронические заболевания (если они имеются)
- Какие препараты принимает пациент
- Длительность приступа
Следует понимать, что от полноты и объективности полученных врачом данных во многом зависит стратегия дальнейшей помощи.
Важно! Даже если к приезду скорой помощи или к моменту обращения в стационар больному стало лучше, отказываться от госпитализации не следует. Только в условиях медицинского учреждения возможно проведение комплексной диагностики, позволяющей обнаружить факты возникновения осложнений. Только врачи могут выявить, не затронуло ли состояние важных органов.
Лечение
В большинстве случаев терапия проводится в домашних условиях. Госпитализация обычно осуществляется тогда, когда повышенной является вероятность поражения внутренних органов и систем. Первая помощь при симптомах гипертонического криза в стационаре направлена на снижение артериального давления. Для этого внутривенно вводятся необходимые препараты (гипотензивные).
Важно! Артериальное давление снижают постепенно. Резкое его падение не менее опасно для здоровья и жизни, чем повышение. При этом препараты действуют не мгновенно. Также врач может порекомендовать прием мочегонных средств. Дополнительно нередко вводятся спазмолитики, противотревожные и иные препараты.
Средства подбираются в соответствии с симптомами и сопутствующими заболеваниями.
Восстановление
Не следует сразу же после гипертонического криза возвращаться к привычной жизни! Следует обязательно пройти реабилитацию.
Она позволит:
- уменьшить вероятность повторения приступа
- минимизировать негативные последствия патологического состояния
- восстановить нормальную работу всех органов и систем
Во время реабилитации пациентам рекомендуют:
- Правильно питаться. Для этого нужно сократить количество соли, углеводов и животных жиров
- Соблюдать четкий режим дня и уделять достаточное внимание полноценному отдыху
- Сократить любые эмоциональные нагрузки
В первые несколько дней полностью отказываются и от физических нагрузок. При этом при общем улучшении состояния пациенту рекомендуют совершать небольшие прогулки или плавать. Следует постоянно принимать препараты, которые выписал врач.
Профилактика
Важно понимать, что гипертонический криз является симптомом нарушений в работе организма, а не самостоятельным заболеванием. Поэтому очень важно, чтобы профилактические мероприятия были направлены именно на предотвращение развития основных патологий.
Каждому пациенту врач дает индивидуальные рекомендации, но существуют и общие.
К ним относят:
- Ведение дневника артериального давления. Лучше всего фиксировать в нем утренние, дневные и вечерние показания
- Своевременный прием прописанных врачом лекарственных препаратов
- Регулярные консультации у кардиолога
- Прохождение профилактических медицинских осмотров. Они включают не только оценку общего состояния, но и измерение артериального давления, снятие ЭКГ. При необходимости пациенту назначают и другую диагностику
- Специальную диету. Из рациона следует исключить все продукты, которые способны привести к повышению артериального давления. Рекомендуется отказ от острых и соленых блюд, фастфуда, маринадов и солений, крепкого чая и кофе. Строго ограничивается и количество употребляемой жидкости
- Прием витаминных препаратов и минеральных комплексов. Для поддержания здоровья сердца и сосудов организму необходимы кальций, калий, магний, а также витамины основных групп
- Устранение риска переутомления
- Отказ от вредных привычек
- Умеренные физические нагрузки. Их обязательно следует согласовать с кардиологом
При необходимости пациенту нужно дополнительно проконсультироваться с эндокринологом, урологом, неврологом и другими специалистами узкого профиля. Это обусловлено тем, что гипертонический криз может быть симптомом патологий различных органов и систем.
Преимущества обращения в МЕДСИ
- Опытные кардиологи. Наши врачи постоянно проходят обучение и перенимают международный опыт. В своей работе кардиологи используют новейшие методики, что позволяет успешно проводить лечение заболеваний даже запущенных стадий
- Возможности для оказания экстренной помощи
- Современные методы диагностики. В клинике в пациенты могут пройти лабораторные исследования и инструментальную диагностику (ЭКГ, ЭхоКГ, холтеровское мониторирование)
- Современные программы лечения и реабилитации. Они обеспечивают быстрое восстановление пациента и его возвращение к привычному образу жизни
- Междисциплинарный подход. Пациента могут одновременно вести неврологи, нейрохирурги и другие врачи
- Комфорт посещения клиники. Мы позаботились об отсутствии очередей и готовы организовать консультацию в удобное для пациента время
Чтобы уточнить условия предоставления помощи при симптомах гипертонического криза или записаться на прием, достаточно позвонить . Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Гипертонический криз. Опыт пережившего
Что такое гипертонический криз я стал немного понимать лишь после того, как сам пережил несколько таких кризов. Внешние раздражители: стресс, изменение атмосферного давления, “магнитные бури”, физические перегрузки, пропуск или несвоевременный прием лекарств часто вызывают повышение артериального давления до высоких значений.
Самый верный путь не оказаться в реанимации — это быстрые, целесообразные действия самого больного. Гипертонический криз — такое состояние, когда следует принимать экстренные меры! Всё описанное здесь – лишь собственный опыт человека, прошедшего через эти состояния. Естественно, я не могу рекомендовать этот материал в качестве руководства к самолечению. Помните, что консультации с лечащим врачом обязательны!
Симптомы гипертонического криза
- Надо понимать, что причин возникновения этого состояния немало! Главные – это церебральная, почечная, эндокринная и сердечно сосудистая;
- При гипертоническом кризе больной по определению не может себя чувствовать хорошо. Он будет ощущать характерные признаки развивающегося гипертонического криза. Это могут быть головная боль, озноб, чувство страха, проблемы со зрением, мушки перед глазами, слышится свист или шум в голове, кровь как бы прилила к голове (она становится субъективно горячей), может появиться тошнота (что говорит о недостатке кислорода, поступающего к головному мозгу). Могут возникнуть загрудинные боли, одышка, что является признаками перегрузки миокарда сердца, вызванные высокими значениями артериального давления;
- Иногда могут появляться боли в пояснице, что свидетельствует о ненормальной работе почек на фоне высокого артериального давления. Кстати, следует пройти обследование, т. к. болезни почек — нередкая причина гипертонии;
- Важно понимать, что артериальное давление (далее АД) иногда может плавно повышаться и держаться долго на высоких значения при запущенной форме гипертонической болезни, и это очень опасно. Но если речь идет о гипертоническом кризе, то давление почти всегда поднимается лавинообразно;
- К сожалению, изредка бывает резкое повышение АД без появления каких-либо явных симптомов, но, как правило, люди, длительно страдающие гипертонической болезнью, всё же ощущают какие-либо из перечисленных выше симптомов.
Неотложная помощь при гипертоническом кризе
Гипотензивная терапия — единственный (в домашних условиях) способ спасения жизни больного. Причём больной должен не только знать список, но и иметь под рукой такие противогипертензивные препараты, которые действуют на его организм достаточно быстро, чтобы купировать развитие гипертонического криза.
Таблетки – почти единственное средство, которое доступно больному в домашних условиях. Поэтому, если вы поняли, что рост АД в течении приблизительно часа после приема быстродействующих препаратов не прекратился, то следует незамедлительно вызывать неотложку! Внутривенный катетер — медленное капельное или струйное введение нужных препаратов — это инструмент, доступный специалистам скорой помощи. Мне, например, при бурном гипертоническом кризе помогал называемый в народе «горячий укол» магния сульфата. На мой взгляд, препарата лучше, безопаснее и эффективнее трудно сыскать.
Внимание, степень тяжести гипертонического криза могут определить лишь специалисты-медики! Все материалы в данной статье приводятся лишь в познавательных целях и не являются руководством к самолечению!
Нарушение кровообращения головного мозга
Врач скорой помощи по степени выраженности клинических симптомов сможет определить нужно ли вас госпитализировать. К примеру, многократная рвота при АД 155/90мм.рт.ст. расценивается врачами как «срыв ауторегуляции сосудов мозга». Если в результате гипотензивной терапии артериальное давление снизилось, но тошнота осталась, то пациента скорее всего госпитализируют.
Первая помощь при гипертоническом кризе вне дома
Надо знать, что гипертонический криз может своеобразно проявляться при нахождении человека вне дома. Для человека, которому стало плохо на улице, характерны признаки напоминающие “пьяного человека”. Красное лицо, нетвердая походка, сбивчивая речь с нарушением произношения. Чаще всего к такому больному вызывают скорую со словами “пьяному плохо”. Если неотложка вызвана и вовремя оказана помощь, то, как правило, для больного все оканчивается благополучно.
Типы гипертонических кризов
Выделяют два основных типа гипертонических кризов.
I. Гипертонический криз первого типа (или изолированная систолическая гипертензия) cопровождается быстрым значительным повышением систолического давления при умеренном повышении диастолического. Характеризуется возбуждением больного, часто сопровождается ознобом, сердцебиением, чувством страха.
Если наблюдается преимущественное повышение систолического давления над диастолическим (например, 160/85 мм.рт.ст.), то прием диуретиков не имеет смысла. Основной задачей в таком случае является снятие нагрузки с миокарда сердца путем расширения периферических артерий. Здесь есть выбор из следующих препаратов. Анаприлин – при тахикардии, если не нарушена проводящая система сердца. Каптоприл – когда систолическое давление в норме и нет опасности стеноза почечной артерии. Корвалол, валемидин, глицин помогут снизить нервное возбуждение и несколько уменьшить скорость роста АД.
Такие кризы называют еще симптоматическими. Их, как правило, относят к доброкачественным. Эти кризы возникают из-за активации внутренних систем организма, повышающих артериальное давление. Они обычно не приводят к поражению органов-мишеней и проходят без особо серьезных последствий для организма.
При оказании самопомощи или медицинской помощи давление нормализуется в течение нескольких часов.
II. Гипертонический криз второго типа развивается более медленно, в течении 24 – 48 часов, но протекает значительно тяжелее. Существенное повышение систолического и диастолического давления, головные боли, тошнота, рвота, нарушения сердечного ритма — это основные характерные признаки для этого типа. Гипертонические кризы этого типа называют еще злокачественными.
Злокачественные кризы почти всегда заканчиваются тяжело. Эти кризы вызываются активизацией долгосрочных систем повышения артериального давления. АД в таких случаях повышается в течении нескольких дней и даже недель. Человек не испытывает никаких особых симптомов. В таких случаях больной слабо реагирует на гипотензивную терапию, и наблюдается повышение внутричерепного давления. Продолжительная головная боль, загрудинные боли, появление отёков рук, ног, лица развиваются не быстро. И это должно вас насторожить. Необходимо экстренно обратиться к врачу либо вызвать скорую помощь.
Давление нужно снижать постепенно и под контролем медицинского персонала. В таких случаях главной задачей врача становится расширение почечных артерий. В результате внутривенного введения магния сульфата и мозгу не дадут отекать и оптимальным образом перераспределят кровь, расширив почечные артерии. Крайне опасны так называемые катехоломиновые кризы, развивающиеся при проблемах надпочечников. За несколько минут АД может повыситься до 250-300 мм.рт.ст. Человек может умереть в результате развития инфаркта или инсульта. Если неотложка вызвана вовремя и быстро приехала, то эффективным средством будут альфа-адреноблокаторы (например, Урапидил).
Иногда случается превышение скорости роста диастолического над систолическим. Следует иметь в виду, что если диастолическое давление повышается быстрее систолического (к примеру, 145/110 мм.рт.ст.), то первое, о чем следует задуматься, а приняли ли вы вовремя диуретики (мочегонные)? Нифедипин, например, показан, также, при брадикардии (слишком низком числе сердечных сокращений (ЧСС)) и если врачом при анализе ЭКГ не выявлены нарушения в проводящей системе сердца. Нифедипин может быть полезен, если исключена гипокальциемия.
Факторы риска повышения артериального давления
Повышение артериального давления выше 160 мм.рт.ст
Считается, что при повышении систолического давления выше 160 мм.рт.ст. повышаются риски инсульта, т.к. нарушается нормальная работа сосудов мозга. При АД 170/100 мм.рт.ст. нельзя резко снижать артериальное давление. Чтобы не получить вместо геморрагического инсульта/инфаркта ишемический, снижать АД следует медленно, со скоростью не более 20 мм.рт.ст. за полчаса. На опыте могу утверждать, что в подобных случаях лишь один препарат не вызовет ишемизации мозга – незаменимый магния сульфат. Внутривенное, очень медленное введение его не даст организму обокрасть мозговой кровоток.
Высокое артериальное давление: 200 мм.рт.ст и более
Повышение систолического АД до значений 200 мм.рт.ст. и выше указывает на нарушение функции почек и называется это явление “почечным” блоком. Ингибиторы АПФ (ангиотензинпревращающего фермента), бета-адреноблокаторы, блокаторы-кальциевых каналов уже не работают. Лишь препараты с центральным механизмом действия или препараты для управляемой гипотензии работают в такой ситуации. При отсутствии брадикардии и очаговой неврологической симптоматики Физиотенз (Моксонидин) является более мягким препаратом, но при выявленном ОНМК (острые нарушения мозгового кровообращения) он противопоказан. Препараты центрального действия снижают АД до допустимых значений довольно быстро. Некоторые больные переносят это тяжело. Моксонидин (Физиотенз) обычно снижает АД на 30-40 мм.рт.ст.
Если с 220 мм.рт.ст. систолическое давление опустилось до 180, то допустимо внутримышечное введение диуретиков. Они уже станут работать нормально, поскольку Моксонидином мы «разблокировали «почечный блок».
Реабилитация больных при гипертонической болезни
Механизмы лечебного действия физических упражнений. Основные принципы лечения и реабилитации больных при гипертонической болезни. Программа физической реабилитации на поликлиническом и стационарном этапе. Санаторно-курортное лечение больных с гипертонией.
| Рубрика | Медицина |
| Вид | контрольная работа |
| Язык | русский |
| Дата добавления | 23.09.2015 |
| Размер файла | 23,6 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Северный государственный медицинский университет
Факультет менеджмента и информатики
Кафедра поликлинической терапии и сестринского дела
Контрольная работа
По предмету: «Частная реабилитология»
На тему: «Реабилитация больных при гипертонической болезни»
Выполнил (а): студент (ка) 4 курса 1 группы
Курбанова Екатерина Валерьевна
Проверил: к.м.н., доцент Плакидин В.Г.
Содержание
1. Механизмы лечебного действия физических упражнений
2. Основные принципы лечения и реабилитации больных ГБ
3. Физическая реабилитация больных на поликлиническом этапе
4. Программа реабилитации на стационарном этапе при гипертонической болезни II А и Б стадиях
5. Санаторно-курортное лечение и реабилитация больных с ГБ
6. Тестовый контроль
Введение
Гипертония (гипертензия) – это хроническое заболевание, поражающее различные системы организма, характеризующееся повышением артериального давления выше нормы, наиболее распространенное заболевание сердечно – сосудистой системы. Установлено, что страдающие гипертонией составляют 15 – 20% взрослого населения. Высокое артериальное давление довольно часто приводит к инвалидности и смерти. В основе заболевания лежит артериальная гипертензия. Артериальная гипертензия является одним из главных факторов риска развития ишемической болезни сердца, мозгового инсульта и других заболеваний. Гипертоническая болезнь обнаруживает неуклонную тенденцию к росту и связано это, прежде всего с тем, что гипертония – это болезнь цивилизации, ее негативных сторон (в частности, информационного бума, возросшего темпа жизни, гиподинамии и пр.). Все это вызывает неврозы, в том числе сердечно – сосудистые, отрицательно влияя на организм и его регуляторные механизмы, в том числе на регуляцию сосудистого тонуса. Помимо этого, неврозы и стрессы ведут к излишнему выбросу в кровь катехоламинов и тем самым способствуют развитию атеросклероза.
1. Механизмы лечебного действия физических упражнений
Физические упражнения занимают одно из важнейших мест среди немедикаментозных методов лечения и реабилитации ГБ. При регулярных занятиях физическими упражнениями происходит снижение кровяного давления, уменьшение ЧСС, увеличиваются сила и производительность сердечной мышцы, эффективнее функционируют депрессорные системы. Под влиянием цикла тренировочных нагрузок наступает согласование величин сердечного выброса и сосудистого сопротивления кровотоку, которое лежит в основе нормализации АД при ГБ.
Благодаря физическим упражнениям дополнительно раскрывается огромное количество резервных капилляров и АД может несколько снизиться, так как уменьшается периферическое сопротивление и сердцу достаточно выполнить меньшую работу. Известно, что развитие внесердечных факторов кровообращения, наступающее при дозированной физической нагрузке, также способствует улучшению периферического кровообращения.
Физические упражнения, являясь биологическим стимулятором регулирующих систем, обеспечивают активную мобилизацию приспособительных механизмов и повышают адаптационные возможности организма и толерантность больного к физическим нагрузкам. Весьма важно и то, что выполнение физических упражнений сопровождается, как правило, возникновением определенных эмоций, что также положительно влияет на протекание основных нервных процессов в коре больших полушарий. Применение различных средств и приемов для снижения повышенного мышечного тонуса (элементы массажа, пассивные упражнения, изометрические упражнения с последующим расслаблением) может быть использовано и для снижения повышенного сосудистого тонуса. Применение физических упражнений оказывает положительное воздействие на самочувствие больного ГБ: уменьшаются раздражительность, головные боли, головокружение, бессонница, повышается трудоспособность. Положительные эмоции, сдержанность в питании и ежедневные степенные физические нагрузки – основы здорового образа жизни.
2. Основные принципы лечения и реабилитации больных ГБ
Реабилитация больных ГБ должна быть строго индивидуальной и планироваться в соответствии со следующими принципами.
1. Лечение лиц с пограничной артериальной гипертензией и больных ГБ 1 стадии проводится, как правило, немедикаментозными методами (бессолевая диета, лечебная физкультура, аутогенная тренировка, лекарственные настои и др.). Лишь при отсутствии эффекта назначают лекарственные средства – медикаменты.
2. У больных 1 и II стадии ведущая роль в лечении принадлежит медикаментозной терапии, которая должна носить комплексный характер. Вместе с тем необходимо систематически выполнять и профилактические мероприятия, среди которых существенное место занимают средства физической культуры и лечебной гимнастики.
3. Физическая нагрузка больных должна соответствовать состоянию больного, стадии процесса и форме заболевания.
4. В процессе физической реабилитации необходима направленная тренировка больных для стимуляции восстановительных процессов в организме, особенно важен момент запуска таких процессов.
5. Постепенная адаптация организма больного к возрастающей физической нагрузке.
6. Двигательная активность больных должна осуществляться при тщательном и систематическом врачебном контроле.
7. Конечной целью физической реабилитации больных гипертонией должно стать повышение физической работоспособности больных.
Реабилитация больных ГБ должна быть строго индивидуальной:
Лечение лиц с пограничной артериальной гипертензией и больных ГБ I стадии проводится немедикаментозными методами (бессолевая диета, лечебная физкультура, аутогенная тренировка и др.).
Больным с I и II стадией гипертонии назначают, как профилактические мероприятия, так и медикаментозную терапию, которая должна носить комплексный характер.
В процессе физической реабилитации необходима направленная тренировка больных для стимуляции восстановительных процессов в организме, а также постепенная адаптация организма больного к возрастающей физической нагрузке.
3. Физическая реабилитация больных на поликлиническом этапе
Данный этап физической реабилитации больных ГБ, включает в себя три режима двигательной активности: щадящий двигательный режим (5-7 дней); щадяще-тренирующий режим (2 недели) и тренирующе-двигательный режим (4 недели).
Щадящий двигательный режим.
Задачи: нормализация артериального давления; повышение функциональных возможностей кардио-респераторной системы; активизация обменных процессов в организме, укрепление сердечной мышцы.
Средства физической реабилитации: ЛФК, занятие на тренажерах, дозированная ходьба, массаж, физиотерапевтические процедуры.
Назначаются упражнения для крупных и средних мышечных групп, темп медленный и средний. Соотношение к дыхательным упражнениям – 3:1, число повторений – 4-6 раз, в занятия также включаются упражнения на равновесие, расслабление, координацию движений. Продолжительность занятия – 20-25 минут. Применяются велотренажер, шагающий тренажер, бегущая дорожка (темп медленный). Массаж паровертебральных сегментов C7-C2 и D5-D1, головы, шеи и воротниковой зоны. Длительность массажа 10-15 минут, курс лечения 20 процедур. Полезны общие воздушные ванны при температуре 18-19°C от 15-20 минут. Из физиотерапевтических процедур: электросон, сероводородные, йодобромовые и радоновые ванны, ультрафиолетовое облучение.
Задачи: активизация обменных процессов; укрепление и тренировка сердечной мышцы повышение адаптации сердечно – сосудистой системы к физическим нагрузкам; подготовка к бытовым и профессиональным физическим нагрузкам.
Занятия ЛГ более интенсивные, более продолжительные – до 40 минут. При выполнении физических упражнений участвуют все мышечные группы, в занятия включаются наклоны и повороты туловища, головы, упражнения на координацию движений, общеразвивающие дыхательные упражнения. Соотношения ОРУ к ДУ – 4:1.
Наибольшую ценность при гипертонии имеет аэробная активность. Аэробной она называется потому, что ее выполнение связано с потреблением кислорода. Этим она отличается от анаэробных упражнений, при которых в мышцы не успевает поступить кислород. Как видно из таблицы 1.2, самые престижные упражнения, например, большой теннис, горные лыжи, отнюдь не являются самыми полезными при гипертонии.
В последние годы вырос интерес к упражнениям у больных ГБ в изометрическом режиме (статические упражнения). Гипотензивное действие статических нагрузок обусловлено их положительным влиянием на вегетативные центры с последующей депрессорной реакцией. Так, спустя час после выполнения таких упражнений АД понижается более чем на 20 мм рт. ст. Упражнения в изометрическом режиме выполняют в положении сидя или стоя, они включают удержание в вытянутых руках гантелей (1 – 2 кг), набивных мячей и других предметов. Упражнения в изометрическом режиме обязательно сочетают с произвольным расслаблением мышц и дыхательными упражнениями. Обычно используют нагрузки для мышц рук, плечевого пояса, туловища, ног, реже для мышц шеи, брюшного пресса.
Через несколько месяцев занятий больные с пограничной гипертензией и 1 стадией заболевания при стойком нормальном АД могут переходить к занятиям физической культурой в группах здоровья, плаванием, оздоровительным бегом, некоторыми спортивными играми, продолжая применять упражнения в расслаблении мышц.
При гипертонической болезни II стадии А и Б характер реабилитационного воздействия и условия, в которых оно проводится (поликлиника, стационар или санаторий), зависят от состояния больного, выраженности имеющихся осложнений и степени адаптации к физической нагрузке. На этой стадии большой удельный вес занимают специальные упражнения, в частности, на расслабление мышц. Большее внимание уделяется массажу и самомассажу, особенно воротниковой зоны. Необходимы и достаточно эффективны дозированная ходьба, плавание, умеренная велоэргометрическая нагрузка, терренкур, игры, аутогенная тренировка. При гипертонической болезни III стадии и после гипертонических кризов занятия проходят, как правило, в условиях стационара.
4. Программа реабилитации на стационарном этапе при гипертонической болезни II А и Б стадиях
В условиях стационара весь процесс реабилитации строится по трем двигательным режимам:
· палатный (полупостельный): свободный.
При строгом постельном режиме лечебную гимнастику не проводят. Во время расширенного постельного режима решаются следующие задачи: улучшение нервно-психического статуса больного; постепенное повышение адаптации организма к физической нагрузке; снижение сосудистого тонуса; активизация функции сердечно-сосудистой системы путем тренировки интра- и экстракардиальных факторов кровообращения. Занятия лечебной гимнастикой проводятся индивидуально или групповым способом.
Лечебная физкультура проводится в форме лечебной гимнастики, утренней гигиенической гимнастики, самостоятельных занятий. Занятие лечебной гимнастикой проводится лежа на спине с высоко приподнятым изголовьем и сидя (ограниченно). Применяются упражнения для всех мышечных групп, темп медленный. Выполняют элементарные гимнастические упражнения для верхних и нижних конечностей без усилия, с ограниченной и постепенно возрастающей амплитудой движений в мелких и средних суставах конечностей, чередуя их с дыхательными упражнениями (2:1). Количество повторений 4 – 6 раз, продолжительность занятий – от 15 до 20 минут. В занятия включают упражнения на расслабление, постепенную тренировку вестибулярного аппарата и диафрагмальное дыхание. Лечебная гимнастика сочетается с массажем стоп, голени и воротниковой зоны.
На этапе палатного (полупостельного) режима решаются следующие задачи:
· устранение психической подавленности больного;
· улучшение адаптации сердечно – сосудистой системы к возрастающим нагрузкам путем строго дозированной тренировки;
· улучшение периферического кровообращения, устранение застойных явлений;
· обучение правильному дыханию и психической саморегуляции.
Занятия лечебной гимнастикой проводятся в положениях сидя и стоя (ограниченно) для всех мышечных групп с небольшим мышечным усилием в медленном и среднем темпе. Больной выполняет элементарные физические упражнения преимущественно для суставов верхних и нижних конечностей с полной амплитудой, рекомендуется применение упражнений статического и динамического характера в сочетании с дыханием (2:1). Общая продолжительность занятий – до 25 минут. Упражнения повторяются 4 – 6 раз. Назначается массаж воротниковой зоны, при котором проводится глубокое поглаживание, растирание, разминание трапециевидных мышц. Положение пациента сидя, массаж начинается с волосистой части головы, затем массируется задняя часть шеи и заканчивают на надплечьях. Продолжительность сеанса – 10 – 12 минут. Широко используются упражнения на расслабление мышц.
В период свободного режима решаются задачи улучшения функционального состояния центральной нервной системы и ее регуляторных механизмов; повышения общего тонуса организма, приспособляемости сердечно – сосудистой и дыхательной систем и всего организма к различным физическим нагрузкам; укрепления миокарда; улучшения обменных процессов в организме. Этот двигательный режим в условиях стационара отличается наибольшей двигательной активностью. Больному разрешается свободно ходить по отделению, рекомендуется ходить по лестнице (в пределах трех этажей) с паузами для отдыха и дыхательными упражнениями. Формы ЛФК: ЛГ, УГГ, самостоятельные занятия; ЛГ проводят сидя и стоя, с возрастающей амплитудой движений рук, ног и туловища. Включаются упражнения с предметами, на координацию, на равновесие, на расслабление мышечных групп. В процессе занятия и в конце его используются элементы аутогенной тренировки. Соотношение дыхательных упражнений к общеразвивающим 1:3. Общая продолжительность занятий составляет 20- 35 мин. Применяется физиотерапевтическое лечение (хлоридно-натриевые, углекислые, сульфидные, йодобромные и радоновые ванны). При наличии бассейна хорошо использовать лечебное плавание. Занятия на велоэргометре в вводном разделе начинают с нагрузки низкой мощности (10 Вт) и низкой скоростью педалирования (20 об/мин) в течение 5 мин для постепенной врабатываемости организма. В основном разделе используют интервальный метод занятий, когда интенсивное педалирование в течение 5 мин со скоростью 40 об/мин на индивидуальной мощности нагрузки чередуется с 3-минутными периодами медленного педалирования без нагрузки со скоростью 20 об/мин. Число периодов интенсивного педалирования в основном разделе занятий равняется 4. Пульс в конце каждой 5-й минуты интенсивного педалирования должен быть 100 уд/мин. Заключительный раздел занятий на велоэргометре проводится с мощностью нагрузки 15 Вт при педалировании 20 об/мин в течение 5 мин для снижения величины нагрузки на организм и восстановления показателей сердечно-сосудистой системы до исходной величины. Занятия на велоэргометре должны проходить в присутствии врача (особенно вначале).
5. Санаторно-курортное лечение и реабилитация больных с ГБ
Санаторно-курортное лечение отличается более благоприятными условиями для эффективного применения самых разнообразных лечебных воздействий (физиотерапия, ЛФК, терренкур, аутогенная тренировка, диетотерапия и др.). Комплексное влияние курортных факторов обусловливает стойкие положительные сдвиги в состоянии сердечно – сосудистой системы, являясь основой для последующей реабилитации больных.
Для повышения эффективности санаторно-курортного лечения необходимы:
1) тщательный отбор больных гипертонической болезнью, подлежащих лечению на курортах, с учетом показаний и противопоказаний к бальнео- и физиотерапии и другим видам лечения;
2) выбор оптимального патогенетического комплекса лечебных процедур в условиях курорта (бальнео- и физиотерапия, терренкур, талассотерапия и др.) с учетом индивидуальных особенностей болезни;
3) систематический контроль за состоянием больного в процессе лечения. реабилитация упражнение лечение гипертония
Больные гипертонической болезнью 2 стадии доброкачественного течения без частых гипертонических кризов и при недостаточности кровообращения не выше 1 стадии могут лечиться в тех же санаториях, что и больные ГБ 1 стадии. Больным ГБ 3 стадии санаторно-курортное лечение противопоказано. Наилучшие отдаленные результаты восстановления и значительное повышение работоспособности отмечаются обычно у больных гипертонической болезнью, лечившихся на курортах и санаториях, расположенных в зонах, мало отличающихся по климатической характеристике от места жительства. Оптимальным временем года для направления больных ГБ на санаторно-курортное лечение являются весна, лето и осень. Если у больного диагностирована ГБ 1, 2 стадии, то лечение в санатории начинают с медикаментозной терапии и только при снижении артериального давления используют физические методы лечения. Бальнеотерапия при гипертонической болезни 1, 2 стадии может сочетаться с ЛФК, массажем, элекросном. Широко используется физиотерапия, водолечение и др. Под влиянием физических факторов уменьшается нервно-психическое напряжение, улучшается функциональное состояние ЦНС, способствуя снижению тонуса артериол, повышению кровоснабжения органов и обменных процессов в тканях. Важную роль в комплексном санаторно-курортном лечении играют водные процедуры. Среди других форм климатотерапии заслуживают внимания аэро- и гелиотерапия, оказывающие специфическое влияние на организм. В атмосферном воздухе курортов содержится значительное количество фитонцидов и других летучих веществ растительного происхождения, легких аэроионов, которые повышают окисляющие свойства кислорода. В связи с этим сон вне помещения снимает перевозбуждение нервной системы, нормализует функцию парасимпатического и симпатического ее отделов. Гелиотерапия приводит к выраженному изменению физико-химических процессов в тканях, ускоряет кровообращение в капиллярах, влияет на образование витаминов. Важную роль в нормализации нарушенных функций у больных ГБ играет электросон, вызывая охранительную защитную реакцию, обусловливая состояние, аналогичное естественному сну. Он способствует смягчению проявлений функциональной патологии (уменьшает бессонницу), снижает артериальное давление, улучшает корковую нейродинамику и обменные процессы. Практически на всех курортах больным ГБ назначают определенный комплекс лечебной гимнастики.
6. Тестовый контроль
1.К электротерапии постоянным током относятся: (3 ответа)
2.Лечебное применение электрического поля включает: (2 ответа)
3.Амплипульстерапия – это воздействие:
в) переменным током
4.К лечебному применению электромагнитных излучений относятся: (3 ответа)
Реабилитация при гипертонической болезни
Дом престарелых «Светич» обеспечивает пожилым людям комфортные условия проживания и достойную старость. Одна из наших основных специализаций – уход и наблюдение за пожилыми людьми с гипертонической болезнью. Мы хотим поделиться с Вами знаниями о гипертонии, его нюансах, а также дать советы по реабилитации таких больных.
Что такое гипертония
Гипертоническая болезнь (гипертония) – это заболевание, характеризующееся устойчивым и длительным повышенным артериальным давлением. Оно обусловлено нарушением регуляции сосудистого тонуса, а также изменениями работы сердца. По определению Всемирной организации здравоохранения, повышением давления считаются показатели выше 140/90 мм ртутного столба. Гипертонией чаще заболевают женщины, причем за несколько лет до прекращения менструаций. Но у мужчин заболевание имеет более тяжелое течение; в частности они имеют большую склонность к заболеванию атеросклерозом венечных сосудов сердца — стенокардией и инфарктом миокарда.
Симптомы гипертонии
Часто при патологии нет никаких признаков, но иногда могут наблюдаться следующие симптомы:
- головная боль;
- учащенное или слабое биение сердца;
- головокружения;
- отеки век, ног и рук, одутловатость лица;
- ухудшение памяти;
- онемение пальцев;
- покраснение лица;
- озноб;
- повышение потливости;
- тревога;
- внутреннее напряжение;
- снижение работоспособности;
- раздражительность;
- появление «звездочек» перед глазами.
Виды восстановления гипертонической болезни
Реабилитация гипертонии включает в себя:
- физическую реабилитацию — комплекс упражнений лечебной физкультуры;
- психоэмоциональную коррекцию;
- физиотерапевтические процедуры, массаж;
- диету;
- медикаментозное лечение.
Чтобы достичь положительного терапевтического ответа, важно выполнять весь реабилитационный комплекс. Только тогда можно предупредить рецидив гипертонических кризов.
Психокоррекция
Гипертоническая болезнь всегда сопровождается нестабильностью эмоционального фона. У пациента возникают панические атаки, появляется страх за свою жизнь, возникает раздражительность. Со всеми этими проблемами поможет справиться работа с психологом.
Еще одна задача психической коррекции — помочь человеку избавиться от вредных привычек, которые могут стать причиной гипертонического приступа. Работа с психологом направлена на адаптацию пациента к его заболеванию и избавление от страха перед будущим.
Физиотерапия
Реабилитация пациентов при гипертонии включает физиотерапевтические процедуры:
- гальванизацию — воздействие электрическими импульсами на головной мозг;
- электрофорез с препаратами гипотензивного действия — Обзиданом, Аминазином;
- магнитотерапию с низкочастотным магнитным полем;
- УВЧ-терапию;
- лазеротерапию инфракрасным излучением;
- диадинамотерапию — воздействие током низкочастотных импульсов.
Физиотерапия помогает уменьшить частоту сокращений сердечной мышцы, снизить давление и устранить болезненные ощущения в области сердца.
Массаж
При таком заболевании, как гипертония, происходят частые спазмы кровеносных сосудов, что приводит к нарушению кровообращения и повышению давления. Один из способов нормализовать тонус стенок сосудов — массаж. Регулярное проведение процедуры способствует восстановлению общего состояния организма и нормализации артериального давления с сохранением его показателей на одном уровне.
1 процедура массажа длится не менее 50 минут, проводится сеанс 1 раз в 2 дня. Массированию подлежат все части тела, но больше всего внимания уделяется шейному отделу позвоночника, чтобы нормализовать кровообращение в головном мозге.
Лечебная физическая культура
Физическая реабилитация при гипертонической болезни направлена на улучшение общего состояния пациента, приведение в тонус мышц и нормализацию давления, повышение сосудистой выносливости. Ежедневная гимнастика должна войти в привычку у людей, которые страдают гипертоническим заболеванием.
Особенно важно выполнять физические упражнения людям, страдающим лишним весом, выступающим одной из основных причин повышенного давления. В реабилитационных центрах может использоваться специальный тренажер, который постепенно увеличивает степень нагрузки без рисков внезапного повышения давления. Кроме того, физическая реабилитация включает и самостоятельные занятия.
Упражнения подбираются индивидуально с учетом возраста и веса пациента, тяжести заболевания. Рекомендована при гипертонии йога, положительно влияющая на центральную нервную систему, оказывающая успокаивающее действие.
Диета
Одна из основных причин гипертонии — неправильное питание, в результате которого сосуды забиваются холестериновыми бляшками, нарушается кровообращение. Диета при гипертонической болезни должна соблюдаться не только в период реабилитации, но и после нее, чтобы предупредить рецидив заболевания. Из рациона исключаются:
- жареное и жирное;
- маринады и соленья;
- консервы;
- алкоголь и напитки с кофеином;
- жиры животного происхождения.
Включает меню вчерашний хлеб, овощи и фрукты, нежирные сорта мяса и рыбы, крупы, кисломолочную и молочную продукцию.
Медикаментозная терапия
Реабилитация больных с гипертонической болезнью включает прием средств:
- ингибиторов АПФ — расширяют сосуды, нормализуя давление;
- бета-блокаторов: снижают гормональную нагрузку на сердечную мышцу;
- антагонистов кальция: блокируют процесс попадания кальция в клетки сердца;
- диуретиков: выводят из организма жидкость, предупреждая повышение давления.
Что делать родственнику пожилого с гипертонией
Да, гипертонию сложно лечить и контролировать, но мы знаем, как и чем облегчить состояние ваших родных. Напоминаем, что в пансионате «Светич» подопечные находятся под круглосуточным наблюдением. Для них созданы максимально комфортные условия проживания. Кроме того, мы имеем ряд существенных преимуществ перед остальными подобными организациями:
- Все включено
Нет никаких дополнительных оплат. В стоимость проживания входит все необходимое для комфортной жизни: 4 разовое питание, мед.сестра, обслуживание и уход — смена подгузников, умывание,
чистка зубов, стрижка ногтей, волос, принятие ванн - 4 разовое сбалансированное питание
Постояльцы получают необходимый для здоровья комплекс питательных веществ, минералов и витаминов. Меню разрабатывается так, чтобы не перегружать организм лишними калориями, жирами и пустыми углеводами. Блюда готовятся
только из свежих продуктов. При необходимости оказываем помощь в питании - Встроенная городская поликлиника
Вам не надо тратить время и деньги на поиски хорошего специалиста. Вы спокойны за здоровье и состояние вашего родственника — более 50 квалифицированных врачей всегда под рукой и готовы оказать как постоянную, так и экстренную помощь - Комфортные 2-, 3-местные номера
Ваши родители чувствуют себя уютно — в центре пожилых и инвалидов домашняя обстановка, хороший ремонт, удобные лифты. В комнатах вся необходимая мебель, ванна с туалетом, кровати с колесами для экстренной транспортировки, которые меняют угол наклона, матрасы со специальной системой, снижающей риск появления пролежней
Приезжайте к нам на экскурсию, привозите своих родных, а мы обеспечим внимание и найдем индивидуальный подход к каждому. Родственники могут посещать больного в любое время, интересоваться его самочувствием, участвовать в происходящих в жизни пансионата событиях. Благодаря профессионализму персонала, пожилые люди, нуждающиеся в заботе, получают качественный уход и поддержку. Мы добавим эмоций и красок в их будни, что позволит замедлить развитие недуга.
Получить более подробную информацию об оказываемых услугах и уточнить стоимость проживания можно по указанным на сайте телефонам, или связавшись с нами через форму заявки ниже.
Как вести себя после гипертонического криза
Гипертонический криз (ГК) – это «сгусток», «квинтэссенция» артериальной гипертензии, своеобразный «взрыв» в организме. Последствия этого «взрыва» могут сохраняться в течение некоторого времени и требуют врачебного наблюдения.
Основными причинами развития гипертонического криза являются следующие:
- отсутствие медикаментозной терапии артериальной гипертензии
- отмена лекарственных препаратов, назначенных для снижения АД
- острое респираторное вирусное заболевание
- обострение любой сопутствующей патологии (бронхиальная астма, сахарный диабет, язвенная болезнь желудка и т.д.)
- болевой синдром любой локализации, особенно опорно-двигательного аппарата (позвоночник, суставы)
- физиолечение по поводу любой патологии, особенно опорно-двигательного аппарата
- прием обезболивающих, противовоспалительных лекарств (найз, диклофенак, целекоксиб и пр.)
- травмы (особенно черепно-мозговые)
- кровотечения, кровопотери тяжёлой степени
- оперативные вмешательства (особенно полостные, т.е. проводящиеся на органах грудной, брюшной полости)
- злоупотребление алкоголем, особенно крепкими спиртными напитками в значительном количестве
- кофе, крепкий чай в значительных количествах
- интенсивное курение
- наркотики
- нарушение режима сна, работа без отпусков, выходных, особенно в хроническом режиме
- работа в ночные смены
- частые перелеты, переезды
- сильные психо-эмоциональные потрясения
- повышенное количество соли в еде
- сочетание нескольких факторов (например, болевой синдром в позвоночнике, прием противовоспалительных препаратов, физиопроцедур)


После того, как реципиенту удалось справиться с повышенным АД, ему необходимо не менее 3-5 дней находиться дома, под наблюдением врача.
Основные правила поведения после ГК:
- 1. оставаться дома, взять больничный лист, если пациент трудоспособен. Для этого нужно обратиться в поликлинику по месту жительства, вызвать врача на дом.
- 2. проанализировать те причины, которые могли привести к повышению АД, избегать в дальнейшем их воздействия
- 3. как можно скорее связаться со своим лечащим врачом, обсудить возникшую проблему: доктор выявит причины развития ГК, проведет необходимую корректировку схемы лечения, либо назначит терапию, если она отсутствовала
- 4. начать плановую гипотензивную терапию, т.к. все средства для купирования ГК имеют непродолжительный период действия (в среднем , 4-6 часов), ГК может повториться, особенно если сохраняется воздействие провоцирующего фактора
- 5. пройти необходимые обследования, которые ему порекомендует лечащий врач. Это необходимо, т.к криз может быть первым симптомом серьезного заболевания
- 6. находиться под наблюдением лечащего врача столько времени, сколько он сочтет нужным
- 7. выполнять все рекомендации специалиста
Правильно подобранная амбулаторная терапия, соблюдение больным рекомендаций своего лечащего врача – это единственное надежное средство профилактики ГК. Важную роль здесь играет возможность наблюдаться постоянно у одного специалиста, который знает все особенности заболевания своего пациента, которому пациент доверяет.
Такую возможность предоставляет Вам МО «Новая больница». Мы предлагаем программы диспансерного наблюдения, специально разработанные докторами нашей клиники для пациентов с артериальной гипертензией.
Кроме того, наша клиника предоставляет возможность вызвать на дом врача-терапевта, кардиолога, которые помогут справиться с кризом в комфортной, удобной для пациента домашней обстановке. Это также поможет сэкономить Вам силы, время, избавив от многочасового хождения по поликлиникам.
Вся информация об этих услугах по тел.355 56 57 и на сайте МО «Новая больница». Желаем Вам здоровья!
ЛФК при гипертонии (гипертонической болезни)


Физические упражнения – важная составляющая программы немедикаментозного лечения гипертонии. Они увеличивают интенсивность сокращений мышц. В результате уменьшится дефицит микровибрации, из организма станут быстрее выводиться поврежденные клетки, токсины (яды), продукты жизнедеятельности, уменьшится необходимость почек в высоком давлении, активизируется работа иммунитета, а на сосудах перестанут появляться атеросклеротические бляшки, из-за которых страдало питание внутренних органов. Все это создаст благоприятные условия для нормализации артериального давления.
Автор статьи: врач интенсивной терапии Кривега М.С.
Содержание:
- Адаптированный для гипертонии комплекс упражнений
- Комплекс упражнений №1
- Комплекс упражнений №2
- Комплекс упражнений №3
- Плавание при гипертонии
- Противопоказания к ЛФК
- Список литературы
Адаптированный для гипертонии комплекс упражнений
Комплекс упражнений зависит от степени гипертонии (то есть цифр артериального давления). Так, при 1 степени комплекс упражнений можно выполнять сразу стоя.
ЛФК при гипертонической болезни 2 степени выполняется из лежачих исходных положений в первые 3-5 дней, потом переходят к выполнению сидячих упражнений и занятий стоя. Тот же принцип соблюдается при 3 и 4 степени, только с каждой степенью время лежачей и сидячей фаз удлиняется (конкретное время называет врач-кардиолог, который знает, как долго вы болеете и какие особенности течения болезни наблюдаются именно у вас).
Лечебная физкультура при гипертонической болезни 1 и 2 степени включает такие упражнения, заключенные в 3 комплекса.
Комплекс упражнений №1
Применяется, когда назначен постельный режим. Все упражнения выполняются лежа на спине.
- Лежа на спине, не помогая себе руками, носки ног потяните вначале на себя (к коленям), затем – от себя. Повторите 6-8 раз, темп – медленный, дыхание – произвольное.
- Медленно сгибайте пальцы в кулаки и разгибайте их 6-8 раз.
- Согните руки в локтевых суставах, положив кисти на плечевые суставы: правая кисть – на правое плечо, левая кисть – на левое. На вдохе разведите локти (подобно крыльям) в стороны. Выдох: сначала разогните руки в обоих суставах, затем положите их вдоль туловища. Темп – медленный. Повтор – 2-3 раза.
- Положите руки вдоль корпуса ладонями вниз. Вдох – разворот кистей ладонями вверх. Выдох – руки приподнять вперед и вверх, а потом медленно потянуться руками к коленям, напрягая мышцы тела и ног. Садиться не надо, только приподнимать голову и плечи. Выполнение медленное, повтор – 2-3 раза.
- Спокойно дышите в течение 2 минут.
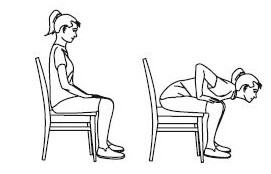
Комплекс упражнений №2
Он целиком выполняется в исходном положении сидя на стуле.
- Прислонитесь к спинке стула, сложите руки на коленях. На вдохе руки поднимите к плечам, локти разведите в стороны. На выдохе опустите руки на колени. Темп – средний. Повтор 4-5 раз.
- Перекатывайте стопы с пяток на носки, постепенно разводя ноги в стороны. Одновременно сжимайте руки в кулаки и разжимайте их. Повтор – 10-15 раз.


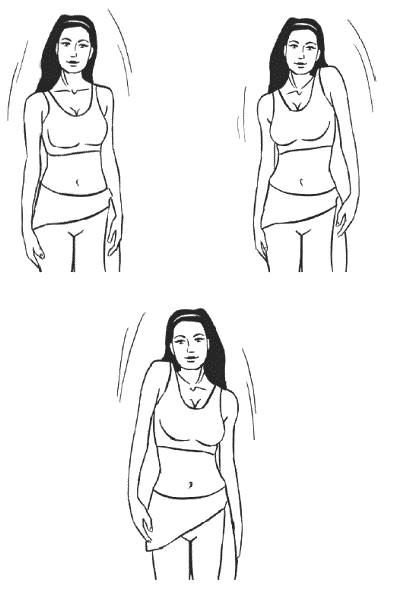

Комплекс упражнений №3
Некоторые упражнения уже выполнялись в предыдущих комплексах, другие слишком просты, поэтому иллюстрациями не сопровождаются.
- Сидя на стуле. На вдохе – руки к плечам. На выдохе – руки вниз. Темп средний, повтор 4-5 раз.
- Сидя на стуле. Перекат с пятки на носок, одновременно разводя ноги в стороны, пальцы сжимая в кулаки. Повтор 15-20 раз в среднем темпе.
- Сидя на краю стула. На вдохе – руки вверх, ноги вытянуть вперед, но не поднимать. Выдох – руки вниз, ноги согните в коленях. Повтор 4-5 раз
- Сидя на стуле. Стопы скользят по полу, одновременно руки двигаются как при ходьбе. Повтор 4-5 раз.
- Из положения сидя на стуле. Вдох – поднимите руки вверх, потянитесь за ними и встаньте. Сядьте – выдох. Темп средний, повтор 4-5 раз.
- 2-3 минуты походите по залу.
- Стоя за спинкой стула, положив руки на нее, делайте круговые движения в плечевых суставах в одну и другую сторону. Повтор 10-15 раз.
- Стоя за спинкой стула, но боком к нему, выполняйте маховые движения в сторону, противоположную стулу, сначала одной, потом другой ногой по 10-15 раз в среднем темпе.
- Стоя за спинкой стула, боком к ней (на случай, если закружится голова в ходе выполнения). Вдох – руки вверх. Выдох – руки вниз и делайте небольшой наклон вперед (упражнение может быть противопоказано при грыже поясничного отдела позвоночника).
- Вращение корпусом по часовой, а потом против часовой стрелке. Ноги на ширине плеч (упражнение может быть противопоказано при грыже поясничного отдела позвоночника).
- Отдых – походить по залу, на вдохе поднимая руки через стороны вверх, на выдохе – опуская их.
В.А. Федоров рекомендует выполнять такое упражнение:

Сесть на твердую или средней жесткости поверхность. Опустить руки вдоль тела и упереться ладонями (если жесткая поверхность) или кулаками (если поверхность средней жесткости). Руки нужно выпрямить. В результате будет снята часть нагрузки на позвоночник. Далее нужно делать легкие повороты плечами. Голова и таз должны оставаться без движения. Данные движения создают эффект насоса. Длительность упражнения – как можно дольше пока не появится усталость в руках. Применять нужно каждый час или по возможности, а также обязательно после сна, перед тем, как встать с кровати.
Упражнение очень эффективно, так как позволяет восстановить и усилить крово- и лимфоток, способствует снятию отека и разгрузке перенапряженных мышц позвоночника. После этого упражнения нужно встать и мягко потянуться, подняв руки вверх, слегка покачиваясь и потягиваясь больше то одно рукой, то другой.
Гипертония 3 и 4 степени нуждаются в индивидуальном консультировании по поводу комплекса упражнений. Обычно в этих случаях можно применять только «лежачие» упражнения.
К сожалению, микровибрации, сообщенной упражнениями, оказывается недостаточно, чтобы процесс нормализации артериального давления пошел быстрее. ЛФК при гипертонии имеет лучшие результаты при сочетании с фонированием области почек (Ковлен Д.В., Федоров В.А. Влияние виброакустического воздействия на толерантность к физической нагрузке у лиц с мягкой артериальной гипертензией – СПб, Военно-медицинская академия, 2002 г.).
Плавание при гипертонии

Автор инновационного и энергоэффективного стиля плавания Total Immersion (Полное погружение) Терри Лафлин (США) приводит результаты исследования, проведенного в 1988 году кардиологами и спортивными физиологами Далласского медицинского центра при университете Техаса, в котором было выявлено, что «систематическое плавание понижает давление и увеличивает выносливость». При этом, с точки зрения энергетических затрат заплыв на 1,5 км равен бегу на дистанцию 6,5 км. («Полное погружение» Терри Лафлин и Джон Делвз, 5-е издание, 2016 г.)
Плавание можно считать кандидатом на звание идеального вида спорта, так как:
- обеспечивается низкая травматичность и отсутствие вибрационных нагрузок на опорно-двигательный аппарат (физические упражнения в воде позволяют избежать силы земного притяжения и становится возможным исключить ударные нагрузки на суставы, которые возникают при беге, велоспорте и других видах спорта),
- в водной среде невозможен перегрев тела, поэтому можно тренироваться с большими нагрузкам, чем на суше,
- задействовано большое количество мышц,
- рационально работают сердце и легкие,
- увеличиваются мышечная выносливость и сила,
- вода щадит мышцы (расслабление и равномерное сопротивление способствуют избавлению от мышечного напряжения и болей, вызванных тренировками на земле),
- улучшается гибкость и происходит увеличение подвижности суставного аппарата,
- плавание является одним из способов закаливания,
- повышается стрессоустойчивость и улучшается психологическое состояние за счет ощущения невесомости и свободы,
Плавание – это спорт равных возможностей! В случае избыточного веса, инвалидности или травмы – факторов, мешающих активно двигаться, вы все равно сможете плавать.
Созданный Терри Лафлиным стиль плавания «Полное погружение» или «двухударный кроль» позволяет пловцам принимать более обтекаемую форму для уменьшения сопротивления воде, что позволяет плыть быстрее, дольше и с меньшими усилиями.

- Использование законов физики, примирительных к движению в воде, пловец на всем протяжении принимает максимально вытянутую горизонтальную форму, что позволяет увеличить скорость.
- Также данный стиль плавания учитывает ряд преимуществ, заимствованных из йоги и тай-цзы (китайское боевое искусство и гимнастика), и тренирует «осознанное» плавание с постоянным контролем движений и одновременно с состоянием, схожем с медитацией.
- Уникальная технология движений в воде за счет включения крупных мышц тела и правильного приложения усилий позволяет избежать травм суставов даже при длительном плавании.
Как говорит автор стиля – в итоге вы должны ощутить себя «как рыба в воде»!
Противопоказания к ЛФК
ЛФК противопоказана при:

- повышении артериального давления: верхнего – выше 220, или нижнего – выше 120 мм рт. ст., даже если человек чувствует себя хорошо;
- снижении артериального давления ниже 90/50 мм рт. ст.;
- нарушениях психики, когда контакт с человеком затруднен;
- прогрессирующем течении гипертонии, когда цифры артериального давления, несмотря на проводимое современное лечение заболевания, продолжают «ползти вверх»;
- появлении одышки или отеков;
- пульсе чаще 100 ударов в минуту или менее 50 ударов в минуту;
- зафиксированных частых приступах мерцательной аритмии или любой пароксизмальной тахикардии;
- если на ЭКГ появились признаки ишемии (когда сердце страдает от недостатка кислорода);
- частых экстрасистол (внеочередных сокращениях сердца);
- диагнозе «атриовентрикулярная блокада 2 или 3 степени», поставленном по ЭКГ;
- если часто наблюдаются гипертонические кризы (резкие повышения артериального давления);
- снижение уровня эритроцитов менее 2,5-3*10 12 /л (по общему анализу крови);
- большое количество лейкоцитов (более 11*10 9 /л) в общем анализе крови;
- СОЭ в общем анализе крови более 20-25 мм/ч.
Последние три показателя говорят, что у человека существует угроза кровотечения, что может усугубиться физическими упражнениями.
Уменьшить нагрузку и делать большие паузы между упражнениями стоит, если:
- лицо покраснело или побледнело;
- ощущается головокружение;
- участилось дыхание или стало тяжело дышать;
- человек пошатывается при ходьбе;
- начала болеть голова или ноги;
- ощущается, что сердце «колотится»;
- человек неточно выполняет команды или неровно шагает.
Обязательно считают пульс и измеряют давление до и после выполнения упражнений. Норма – если пульс участится не более, чем на 25 ударов в минуту от исходного, а давление повысится на 5-20 мм рт. ст. Если верхнее давление снизилось, а нижнее повысилось – это неправильная реакция организма, которая свидетельствует о неадекватности нагрузки, особенно если имеется учащение пульса выше 110 ударов в минуту.
Фонирование – современный эффективный немедикаментозный метод лечения и профилактики гипертонии
Эффективность метода подтверждена медицинскими исследованиями, клинической практикой и отзывами врачей. Лечение и профилактика гипертонической болезни осуществляется при помощи компактных медицинских аппаратов серии Витафон. Преимуществом метода является возможность самостоятельного выполнения процедур в домашних условиях, а также отсутствие побочных эффектов и малое количество противопоказаний.