Лечение папилломатоза гортани
Симптоматически папилломатоз гортани может быть представлен охриплостью, хроническим кашлем, затруднением дыхания, нарушением глотания, повторяющимися респираторными инфекциями, задержкой роста у детей. Присутствие тех или иных симптомов зависит от локализации папиллом. У детей симптомы более выражены, так как у них отмечается значительно более быстрый рост папиллом в отличии от взрослых. Это может приводить к ситуациям, в которых требуется экстренное вмешательство по жизненным показаниям, несмотря на гистологически доброкачественное течение заболевания. Прогноз более благоприятный с точки зрения ремиссии, если заболевание манифестировало во взрослом возрасте. Исключением является присутствие ВПЧ 11 типа и длительность заболевания более 10 лет.
Причины папилломы гортани. Кто находится в группе риска?
Этиологическим фактором является вирус папилломы человека (ВПЧ) в большинстве случаев 6 и 11 типа. Последний приводит к более тяжелому течению заболевания. Реже папилломатоз гортани может быть вызван ВПЧ 16 и 18 типов, которые относятся к вирусам высокого риска развития злокачественных новообразований. Однако не всегда присутствие ВПЧ в дыхательном тракте человека приводит к папилломатозу. Детерминирующими факторами могут выступать иммунодефицитные состояния, хронические инфекции. Сопутствующая инфекция вируса простого герпеса (Herpes simplex virus) и вируса Эпштейна-Барр (Epstein-Barr virus) способствуют более агрессивному течению заболевания.
Удаление папилломы в горле лазером. Прогресс в медицине помогает.
Главное за ним успевать и использовать все новые возможности. В лечении папилломатоза такими являются применение СО2 лазера, узкоспектральной эндоскопии и определенных противовирусных препаратов. Но существует одно обязательное условие для достижения наилучшего результата — все должно быть выполнено высококвалифицированным хирургом с огромным опытом лечения папилломатоза гортани. Это крайне важно понимать.
Папилломатоз характеризуется образованием экзофитных разрастаний, поражающих слизистую оболочку различных отделов гортани и нижележащих отделов дыхательных путей.
Папилломы гортани. Локализация разрастаний.

На данный момент, понимание, что паппиломатозные разрастания локализуются исключительно в слизистой оболочке голосовой складки, позволяет удалить их полноценно, но щадяще. Это означает, что операция должна быть выполнена только в поверхностных слоях, не затрагивать важные анатомические структуры голосовой складки и не приводить к значительному ухудшению голоса и тем более формированию рубцов.
Более 10 лет без рецидива папилломатоза.
У всех пациентов, проходивших лечение у профессора Роберто Пужеду, более десяти лет не наблюдается рецидива заболевания.
«Комплексность подхода является ключевым фактором успеха. Начиная с детальной диагностики с применением ультрасовременных технологий, завершая тщательным контролем в послеоперационном периоде».
Наряду с ювелирно выполненным полным удалением папиллом, профессор Роберто Пужеду проводит таргетное введение противовирусных препаратов в слизистую оболочку заинтересованных областей гортани.
Многие пациенты говорят о десятках операций в анамнезе и бесконечных рецидивах. Кажется, что справиться с этим заболеванием невозможно. С каждым разом голос становится хуже, в гортани формируются многочисленные рубцы.
Сейчас это уже история!
Возможные способы лечения папиллом гортани.
Тщательное удаление папилломатозных разрастаний под микроскопом и с использованием СО2 лазера является основополагающим. Однако, удаление должно быть проведено исключительно в пределах слизистой оболочки, где и находятся образования. Более того, нормальная слизистая оболочка должна быть сохранена. Хирург должен быть опытным и досконально понимать механизм образования папиллом. В противном случае, грубое хирургическое вмешательство приводит к потере голоса, выраженному рубцеванию, стенозам.
В исследованиях было показано, что интраэпителиальное введение противовирусных препаратов позволяет сократить количество операций по удалению папиллом, приводя к частичной регрессии роста образований. Также, локальное введение противовирусного препарата позволяет избежать системной токсичности.
Механизм действия интерферонов при папилломатозе гортани неизвестен, тем не менее они часто применяются в качестве дополнительного лечения. Интерфероны естественным образом продуцируются лейкоцитами в ответ на различные стимулы, в том числе при вирусной инфекции. Они связываются со специфическими рецепторами мембран клеток и меняют метаболизм, обеспечивая противовирусный, антипролиферативный и иммуномодуляторный эффекты. Клиническая эффективность интерферонов в лечении папилломатоза гортани неоднозначна и противоречива. Основным ограничением для их применения являются побочные эффекты при внутривенном введении: повышение уровня трансаминаз в крови, лейкопения, тромбоцитопения. Пациенты могут испытывать слабость, тошноту, повышение температуры тела, артралгию, головную боль.
Indol-3-carbinol можно извлечь из крестоцветных растений (брокколи, капуста). В in vitro исследованиях были получены многообещающие результаты по воздействию на рост папиллом путем воздействия на метаболизм эстрогенов. При пероральном введении небольшому количеству пациентов детской возрастной группы неблагоприятных эффектов отмечено не было. Однако, клиническая эффективность данного препарата остается под сомнением.
Вакцина против кори, паротита, краснухи (КПК). В проспективном рандомизированном контролируемом исследовании было показано, что интраэпителиально введенная тривакцина КПК может продлить период ремиссии после хирургического лечения.
HspE7. Новая вакцина, действие которой направлено на онкогенные типы ВПЧ, была также применена для успешного контроля рецидива папилломатоза гортани.
Наличие ГЭРБ ассоциировалось с повышенной вероятностью осложнений. Оказываемый раздражающий эффект на слизистую оболочку может выступать триггером пролиферации и распространения папилломатозных разрастаний. В исследованиях было показано, что применение препаратов для лечения ГЭРБ способствует лучшему контролю папилломатоза гортани и продлевает ремиссию.
В соответствии с кохрейновским обзором фотодинамическая терапия не является доказано эффективной в лечении папилломатоза гортани.
Посмотрите видео ДО/ПОСЛЕ операции по удалению папилломатоза гортани
Безрецидивное послеоперационное наблюдение в течение года. Эндоскопия в режиме NBI. Предоставлено: профессор Роберто Пужеду.
Посмотрите фото ДО/ПОСЛЕ операции проф. Роберто Пужеду
Фотографии «до» и «после» операции по удалению папилломатоза гортани. Предоставлено: профессор Роберто Пужеду.
Передвигайте ползунок, чтобы увидеть разницу.


Заключение
Папилломатоз гортани бескомпромиссно изменяет жизнь человека, во многих случаях с раннего детства. Охрипший голос является самым благоприятным симптомом, по сравнению с нарушением дыхания и десятками операций в анамнезе. Длительная ремиссия — основная цель лечения — достигается исключительно комплексным подходом и качеством удаления папилломатозных разрастаний. Операция проводится под общим обезболиванием, через полость рта, с использованием микроскопа и СО2 лазера.
Кто лечит папилломатоз гортани:
Профессор, оториноларинголог-хирург. Специализация: Операции на шее, хирургия гортани, полости носа и околоносовых пазух, хирургия полости рта, носоглотки и ротоглотки.
Кандидат медицинских наук. Ассистент Кафедры болезней уха, горла и носа Сеченовского Университета, врач-оториноларинголог Клинического санатория «Барвиха» УД Президента РФ. В течение года проходила стажировку в клинике профессора Пужеду.
Как мы работаем?
- Первичная консультация После обращения пациента первичная консультация проводится в кратчайшие сроки.
- Назначение наиболее эффективной тактики лечения Хирургу незамедлительно предоставляются результаты обследования пациента, на основании которых он принимает решение о тактике лечения.
- Согласование сроков проведения лечения и операции Специалисты Impex Life согласуют дату проведения операции и сроки пребывания в стационаре.
- Проведение операции Операция проводится под руководством Роберто Пужеду на базе клиники “Медицина” в Москве
- Постоперационный стационар После проведения операции пациент остается в стационаре под наблюдением врача, принимающего непосредственное участие во всех этапах обследования и лечения.
- Реабилитация После выписки проводятся консультации, необходимые во время периода наблюдения и реабилитации. Врач, проводящий данные консультации, отправляет Роберто Пужеду все данные и получает от него рекомендации по дальнейшему ведению пациента.
Все права защищены © 2022 ООО “ИМПЕКС”
Данный веб-сайт использует cookies. Продолжив просмотр сайта, вы соглашаетесь с политикой конфиденциальности.Понятно
Privacy Overview
This website uses cookies to improve your experience while you navigate through the website. Out of these cookies, the cookies that are categorized as necessary are stored on your browser as they are essential for the working of basic functionalities of the website. We also use third-party cookies that help us analyze and understand how you use this website. These cookies will be stored in your browser only with your consent. You also have the option to opt-out of these cookies. But opting out of some of these cookies may have an effect on your browsing experience.
This website uses cookies to improve your experience while you navigate through the website. Out of these cookies, the cookies that are categorized as necessary are stored on your browser as they are essential for the working of basic functionalities of the website. We also use third-party cookies that help us analyze and understand how you use this website. These cookies will be stored in your browser only with your consent. You also have the option to opt-out of these cookies. But opting out of some of these cookies may have an effect on your browsing experience.
Necessary cookies are absolutely essential for the website to function properly. This category only includes cookies that ensures basic functionalities and security features of the website. These cookies do not store any personal information.
Any cookies that may not be particularly necessary for the website to function and is used specifically to collect user personal data via analytics, ads, other embedded contents are termed as non-necessary cookies. It is mandatory to procure user consent prior to running these cookies on your website.
Лечение папилломы в горле

Если во время микробиологического анализа выяснится, что папилломы онкогенные, пациенту будет назначено хирургическое лечение.
Хирургическое вмешательство – один из паллиативных методов терапии папилломатоза, так как он не препятствует развитию возбудителя инфекции.
Однако несвоевременное удаление наростов в верхних воздухоносных путях нередко приводит к стенозу и гипоксии. Метод удаления фиброэпителиальных опухолей во многом зависит от их локализации, количества и степени онкогенности.
Можно ли удалять папиллому?
Оперативное лечение папилломатоза проводится в том случае, если опухоли быливызваны развитиемвируса папилломы высокого канцерогенного риска. Точно установить степень малигнизации новообразований позволяет гистологический анализ, который проводится во время обследования пациента у отоларинголога. Операция позволяет очистить слизистую оболочку воздухоносных путей от наростов, препятствующих нормальному дыханию.
Следует учесть, что эффективность лечения зависит и от успешности проведения противорецидивной терапии. Если после иссечения опухоли в тканях горла остается хотя бы несколько атипичных клеток, склонных к самостоятельному делению, наросты возникают снова. Предупредить их развитие помогают противовирусные и иммуностимулирующие лекарства, которые угнетают размножение папилломавируса.
Важно! Нельзя замораживать опухоль жидким азотом, если в ней содержатся атипичные раковые клетки.
Перед применением одного из методов хирургического удаления папиллом, необходимо точно определить цитологию патологического очага. Некоторые способы лечения папилломатоза нельзя использовать, если новообразования появились в результате развития вируса высокой степени канцерогенности. Это может только спровоцировать разрастание патологических тканей, которое приведет к стенозу глотки и удушью.
Методы лечения
Можно ли устранить папилломатоз гортани? Лечение папиллом позволяет добиться длительной ремиссии, однако полностью устранить из организма папилломавирус практически невозможно. Интерферонотерапия, которая проводится после оперативного удаления наростов, угнетает репродуктивную активность вируса. Однако риск повторного разрастания базального слоя переходного эпителия все равно сохраняется.
Оперативное лечение заболевания условно разделяют на два типа:
- внутригортанное – удаление новообразований гортанным инструментарием под контролем гортанного зеркальца; применяется для лечения пациентов в возрасте от 8-10 лет;
- внегортанное – во время хирургического вмешательства проводится ларингофиссура (продольное рассечение стенки горла) и трахеотомия (рассечение трахеи с целью введения в горло металлической канюли); внегортанные операции проводятся только при затрудненном дыхании и высоком риске асфиксии.
Существует несколько эндоларингеальных методов удаления доброкачественных новообразований в верхних отделах дыхательной системы. К числу самых действенных из них относятся:
- лазерная коагуляция;
- криодеструкция;
- радиоволновая терапия;
- электрокоагуляция;
- ультразвуковая дезинтеграция;
- иссечение хирургическим скальпелем.
Важно! Механическое удаление папиллом скальпелем противопоказано при наличии воспалительных реакций в слизистой оболочке ротоглотки.
Каждый из вышеперечисленных методов имеет свои преимущества и некоторые недостатки. Чтобы понять, какой из способов удаления фиброэпителиальных опухолей является самым безопасным, стоит рассмотреть каждый из них более подробно.
Лазерная коагуляция

Как лечить папилломы в гортани? Для иссечения множественных опухолей в слизистой горла используется лазеротерапия. Расфокусированный лазерный луч направляют на папиллому, что приводит к деструкции патологических тканей и испарению наростов. Во время терапии происходит моментальное тромбирование капилляров, что препятствует серьезным кровопотерям.
Явными преимуществами лазеротерапии являются:
- безболезненность процедуры;
- быстро заживление слизистых оболочек;
- отсутствие рубцов после регенерации эпителия;
- невысокий риск инфицирования прооперированных тканей.
Лазерную деструкцию доброкачественных опухолей проводят в том случае, если размер новообразований не превышает 5-7 мм. Процедуру совершают под местной анестезией и сразу после удаления папиллом пациента отпускают домой.
Чтобы предотвратить повреждение прооперированных тканей, больной должен в течение 7-8 дней соблюдать диету, которая предполагает употребление только жидкой пищи.
Противопоказаниями к применению лазеротерапии являются:
- период гестации и лактации;
- лихорадочные состояния;
- психические расстройства;
- обострение хронических болезней;
- сахарный диабет.
Важно! На протяжении 14 дней после хирургического лечения нежелательно посещать сауну, так как это может привести к расширению капилляров и возникновению кровотечения.
Криодеструкция
Криодеструкция – выжигание доброкачественных новообразований жидким азотом. Глубокое замораживание патологических тканей приводит к разрушению ДНК папилломавируса, что снижает риск повторного разрастания папиллом. После локальной обработки опухолей жидким азотом наблюдается отторжение обработанных тканей, вследствие чего наросты отпадают самостоятельно в течение 7-8 дней после терапии.
К достоинствам криотерапии можно отнести:
- безболезненность процедуры;
- отсутствие необходимости в использовании анестезии;
- быструю регенерацию обработанных тканей;
- хорошую переносимость пациентами практически любой возрастной группы.
Следует учесть, что криотерапия применяется только при наличии небольшого количества новообразований в гортани. После терапии на месте опухоли могут образовываться рубцовые ткани, поэтому заморозку жидким азотом не используют для удаления папиллом на голосовых связках. Кроме того, крайне нежелательно прибегать к криодеструкции для удаления новообразований, склонных к малигнизации.
Данная методика лечения папилломатоза имеет ряд противопоказаний, а именно:
- онкологические заболевания;
- гиперчувствительность к низким температурам;
- обострение инфекционных процессов в ЛОР-органах.
Один из ключевых недостатков криотерапии заключается в невозможности 100% контроля степени заморозки тканей. Недостаточная заморозка папилломы повышает риск повторного разрастания эпителиальных тканей, слишком сильная – образования рубцов на слизистой гортани.
Радиоволновая терапия
Радиоволновой метод иссечения фиброэпителиальных тканей относится к числу самых действенных и безопасных способов удаления папиллом. Суть метода заключается в подачи радиоволн различного диапазона на металлический конец электрода, который вводится в гортань пациента. Электрод направляют в места локализации опухолей, где под влиянием радиоволнового поля происходит разрушение (испарение) патологических тканей.
В зависимости от величины и локализации опухолей, специалист устанавливает необходимые параметры мощности радиоволнового сигнала. Таким образом контролируется степень «нажима» радионожа, благодаря чему удается иссекать опухоли практически любой величины. Во время процедуры сам электрод не контактирует с мягкими тканями, что снижает риск инфицирования прооперированных слизистых оболочек.
Радиоволновое лечение имеет несколько важных преимуществ, в сравнении с другими методами хирургической терапии папилломатоза:
- невысокий риск инфицирования тканей;
- отсутствие кровотечений;
- возможность удаления папиллом любого размера;
- быстрый восстановительный период;
- возможность иссечения опухолей в труднодоступных местах.

Важно! Нельзя использовать радионож для удаления новообразований, диаметр которых превышает 1 см, так как это может привести к кровотечениям.
Через пару дней на месте прооперированных тканей образуется струп, который отпадает самостоятельно в течение недели. Полная регенерация слизистого эпителия наблюдается примерно через 3 недели после терапии. Категорически не рекомендуется прибегать к радиоволновому методу лечения папилломатоза при:
- сахарном диабете;
- кардиостимуляции;
- гепатите;
- обострении инфекционных процессов;
- легочно-сердечных заболеваниях.
На протяжении 5-7 дней после терапии желательно полоскать горло слабым содовым раствором, чтобы предупредить развитие бактериальной флоры.
Электрокоагуляция
Электрокоагуляцией называют эндоларингеальный метод удаления вирусных новообразований в воздухоносных путях высокочастотным током. Под местной анестезией в полость глотки вводится тонкая пластиковая ручка с металлической петлей на конце, через которую пропускается ток. При отсечении папиллом окружающие ткани нагреваются, что повышает риск возникновения ожога. Поэтому электрокоагуляцию применяют для удаления доброкачественных опухолей небольшого размера.
Во время операции происходит коагулирование (спаивание) сосудов, что препятствует кровопотерям. В ряде случаев для полного удаления папиллом требуется проведение нескольких сеансов терапии. К преимуществам метода относят:
- возможность удаления до 5 нитевидных папиллом за 1 сеанс;
- отсутствие кровотечений и быстрое заживление слизистых оболочек;
- возможность отправки иссеченных новообразований на гистологический анализ;
- низкую вероятность повторного образования папиллом на прооперированных участках.
Во время терапии происходит контактное удаление опухолей, чтобы предотвратить инфицирование тканей, после процедуры пациент должен использовать противовоспалительные и обеззараживающие средства.
Рубцы на слизистых оболочках ЛОР-органов образуются крайне редко и только в том случае, если папиллома проникла в глубокие слои эпителия. Нежелательно прибегать к электрокоагуляции при наличии таких противопоказаний:
- острая фаза соматических патологий;
- онкологические заболевания;
- аллергия на местную анестезию;
- воспалительные процессы в глотке.
Чтобы свести риск возникновения рецидивовк минимуму, после терапии пациенты должны пройти курс медикаментозного лечения с применением иммуностимулирующих средств.
Ультразвуковая дезинтеграция
Что делать, если образовалась папиллома в горле? Лечениефиброэпителиальных опухолей, не склонных к малигнизации, осуществляют с помощью ультразвуковой дезинтеграции (УЗД). Принцип терапии основан на разрушении патологических тканей ультразвуковым волноводом, который вводится в гортань пациента.
В процессе удаления папиллом наблюдается разрушение «старых» сосудов, подпитывающих доброкачественные новообразования. После иссечения опухолей целостность сетки кровеносных капилляров постепенно восстанавливается. Ультразвуковое удаление наростов на стенках гортани можно сравнить с радиоволновым методом. Разница заключается лишь в том, что для умерщвления разросшегося эпителия используют ультразвук высокой частоты.

В сравнении с механическим удалением папиллом скальпелем, УЗД имеет несколько важных преимуществ:
- безболезненность процедуры;
- практическое отсутствие нагрева тканей;
- быстрое восстановление целостности слизистых;
- отсутствие рубцовых образований.
Ультразвуковая терапия обладает противовоспалительным и рассасывающим действием, что многократно снижает риск повторного образования опухолей в горле. Данный метод используется для лечения не только взрослых, но и детей в возрасте от 7 лет.
Иссечение хирургическим скальпелем
Хирургическое отсечение доброкачественных опухолей – традиционный метод лечения папилломатоза. Операция проводится под местной анестезией, во время которой наросты в горле удаляются с помощью металлического скальпеля. Механическое иссечение папиллом используется в том случае, если опухоли достигли больших размеров и препятствуют нормальному дыханию.
Предотвратить кровопотери позволяет последующая коагуляция сосудов, которая проводится с помощью лазера. Как правило, после хирургического вмешательства прооперированные ткани заживают долго. Чтобы ускорить процесс выздоровления, пациенту выписывают препараты анальгезирующего, антифлогистического и противоотечного действия. Болезненные ощущения проходят примерно через 6-7 дней после процедуры при частичном заживлении слизистой гортани.
Не рекомендуется прибегать к хирургическому лечению папилломатоза при:
- гипертермии;
- лихорадочных состояниях;
- септическом воспалении горла;
- непереносимости местных анестетиков.
Механическое удаление папиллом целесообразно проводить при быстром прогрессировании опухолей. Внутригортанные операции осуществляются с помощью ортоскопа и рентгеноскопии.
Особенности появления папиллом на миндалине и гландах: причины и методы избавления
Папиллома на миндалине – это патологический нарост розового цвета, который возникает в результате заражения папилломавирусной инфекцией. Код D10 по МКБ-10 – доброкачественная опухоль слизистой оболочки рта.

Могут ли появляться на миндалине
Нарост на миндалинах появляется часто у детей.
Патологическое образование может самостоятельно исчезнуть без лечебных процедур в юношеском возрасте.
Специфическая локализация папиллом в практике встречается постоянно. Часто болеющие вирусными заболеваниями знают, что миндалины являются первыми защитниками от инфекций. Лимфоидная ткань обеспечивает защиту организма от внешних агентов, на ней появляются пробки, налеты, деформации, опухоли.
Вирус избирателен к базальным клеткам эпидермиса. Возбудитель провоцирует возникновение аномальных наростов на зараженной области гланд.
Согласно статистическим данным, 40% образований ротовой полости припадает на папилломы, которые локализуются на мягких тканях гортани.
Патологический нарост имеет мягкую консистенцию, шероховатую мелкозернистую поверхность. Отличается от окружающих тканей бледной окраской. Определить причину, тип возбудителя патологии помогает биопсия и гистология.

Причины появления и код по МКБ-10
Папиллома небной миндалины по международной классификации относится к доброкачественным образованиям. Опухоль возникает при заражении ВПЧ. Специфическая локализация нароста обусловлена огромной концентрацией вируса в эпителиальных клетках организма.
Рассадниками инфекции считаются бассейны, бани, сауны. В ротовой полости бородавки появляются после поцелуев, орального секса.
Вирус проникает через поврежденную слизистую оболочку рта. Возбудитель размножается в эпителии.
Длительное время папилломавирус находится в спящем состоянии. Под влиянием провоцирующих факторов (на фоне ослабленного иммунитета, стресса, гормональных сбоев, инфекционной патологии) происходит активация ВПЧ. Врачи отмечают прямую связь появления папилломавируса у людей, часто болеющих ангинами.
Воспалительные очаги на деформированных миндалинах являются благоприятной средой обитания для вируса.
На первых этапах заболевание протекает бессимптомно. Человек не догадывается о наличии патологии. Со временем папиллома на небной миндалине вызывает неприятный дискомфорт. Недуг сопровождается постоянным ощущением присутствия инородного тела в горле, кашлем, изменением в голосе. Чем больше размер образования, тем ярче клиническая картина заболевания.
Если разрастание обнаружено во рту, следует внимательно осмотреть все тело. Дополнительные наросты могут локализоваться на любом участке кожи.
Как отличить от других образований и опасно ли это
Папилломы на миндалинах следуют отличать от ангины, туберкулеза, рака ротовой полости. При остром тонзиллите гланды выглядят воспаленными, деформированными. Гнойные пробки имеют желтый, белый цвет. При надавливании ложкой отделяются от слизистой миндалин, могут крошиться. Папиллома имеет окраску телесного цвета, мягкую консистенцию с шероховатой поверхностью. Тонзиллит сопровождается болью в горле, высокой температурой тела, слабостью, неприятным запахом изо рта.
Атипическая ткань плотно срастается с окружающей дермой. Рак сопровождается общеклиническими симптомами злокачественного процесса: резким снижением массы тела, постоянной усталостью, бледностью кожных покровов, плохим аппетитом, немотивированной слабостью.
Туберкулез миндалин проявляется отечностью, гиперемией слизистой оболочки, наличием бугорков. На голосовых связках наблюдаются язвенные дефекты. Пациенты жалуются на кашель, кровохарканье, одышку. Отличить папилломатоз от туберкулеза помогает рентгенография, биопсия образования.

Методы удаления папиллом на гландах
Существует множество способов выведения бородавок. Все известные методы лечения борются только с наружными проявлениями вируса. Полностью искоренить проблему не удается. Удаление папилломы на миндалине не гарантирует полное излечение от болезни.
Повторное попадание возбудителя и действие патологических факторов приводит к новым наростам.
Миндалины отвечают за местный иммунитет. Они состоят из лимфатической ткани, клетки которой убивают чужеродные агенты. Вырезать нарост с гландой нельзя. Оперативное и другие виды вмешательств на небной миндалине требуют большого профессионализма, умения. К основным методам удаления наростов в ротовой полости относятся:
- Хирургический способ лечения образований широко применяется. Элементы удаляют под местным обезболиванием. Операция занимает полчаса. На месте патологического нароста остается корочка. Она отпадет после полного заживления.
- Лазерная деструкция считается безопасной и эффективной лечебной процедурой. Методика позволяет избавиться от нескольких наростов на патологическом участке. Переносится хорошо, редко вызывает осложнения. Лазер прижигает сосуды, препятствует развитию неблагоприятных последствий.
- Криодеструкция – современное лечение образований кожи и слизистых оболочек. В основе метода лежит использование жидкого азота. Химическое вещество замораживает образование. Атипичные клетки под действием холода начинают разрушаться.
- Дитермоэлектрокоагуляция представляет собой процедуру с использованием электрического тока. На образование действуют электродами, которыми прижигают поверхностные наросты. Применяют для удаления бородавок, контагиозного моллюска, подошвенных мозолей.
- Радиоволновое иссечение проводится с помощью радионожа. Высокочастотные волны обладают рассекающим эффектом. Прибор выделяет тепло, под влиянием которого наросты саморазрушаются. Метод подойдет больному ребенку и беременной женщине.
При лечении током и лазером не возникает побочных явлений, осложнений. Обе процедуры проходят безболезненно. Восстановительный период занимает несколько дней. Полное заживление тканей происходит в течение 1-2 недель.
Аппаратные методы лечения папилломы на небной миндалине необходимо дополнить медикаментозной терапией. Справиться с заболеванием помогают иммуномодуляторы (Иммунал, Панавир), противовирусные препараты (Интерферон). Лекарственные средства предотвращают рецидивы заболевания, возможные осложнения.
Для закрепления эффекта от медикаментозных средств, аппаратных процедур следует периодически проходить курс противовирусных препаратов.
Если нарост единичный, без изъязвлений, не вызывает дискомфорта, можно попробовать народные методы лечения папиллом. Для повышения защитных сил организма нужно пропить несколькими курсами настои из женьшеня, лимонника, эхинацеи. Перечисленные растения приобретают в аптеке.
Лечение папиллом на миндалинах начинается с комплексного подхода к проблеме. Локализация разрастания требует быстрого удаления. В противном случае осложнений не избежать.
Возможные осложнения и меры предосторожности
Коварный вирус в большинстве случаев не проявляется симптоматически. Человек не знает о болезни, не занимается лечением. Запущенные случаи патологии приводят к следующим осложнениям:
- Близкое расположение к нервным окончаниям слизистой сопровождается постоянной болью в горле, миндалин, чувством сдавленности.
- Растущие папилломы нарушают акт жевания, глотания.
- Страдает дикция, изменяется голос человека.
- Главная опасность доброкачественных образований – высокий риск перерождения в рак. Постоянное травмирование наростов комками пищи, зубной щеткой приводит к развитию злокачественных опухолей.
Чтобы избежать перечисленных осложнений, следует придерживаться простых правил профилактики:
Симптомы и лечение папиллом на миндалинах
Когда дети часто болеют – это верный признак того, что иммунная система работает не на достаточном уровне. Чтобы справиться не только с самим проявлением заболевания, но еще и комплексно подойти к решению возникшей проблемы, первоначально необходимо записаться на прием к педиатру, а затем отоларингологу. Его консультация незаменима, когда частые диагнозы ребенка в разном возрасте звучат, как:
- ОРВИ, ОРЗ;
- обострение хронического тонзиллита и аденоидита;
- отит;
- ларингит;
- фарингит;
- ангина.
Подобрать комплексное и эффективное лечение помогут специалисты первого детского медицинского центра в Саратове, которые проведут диагностику, назначат активные меры лечения, а кроме этого подберут результативные методы профилактики.

Что делать, если в горле у ребенка видны наросты?
Нередки случаи, когда на миндалинах появляются новообразования. Это следствие вируса папилломы, которое проявляется на кожи и слизистых. Казалось бы, где ребенок может подхватить этот опасный вирус, которым заражено более 70% всех жителей планеты? Прежде всего, в утробе матери, во время рождения, а также контактно-бытовым путем.
В глотке новообразования чаще обнаруживаются на миндалинах, но могут быть на маленьком язычке, небных дужках, слизистой щек. Поставить диагноз после осмотра может только педиатр или отолариноларинголог.
Новообразования на гортани у детей могут формироваться начиная с рождения, клинические проявления чаще манифестируют в раннем детском возрасте от 2 до 5 лет. У детей такая форма заболевания говорит о том, что лечение необходимо быстрое и максимальное грамотное. Диагностировать такую локализацию процесса может только ЛОР-врач.
Активный вирус папилломы наиболее часто поражает именно мальчиков, а вот после 30 лет поддаются влиянию больше женщины. Как правило, наросты начинают проявляться нарушением голосовой функции в виде охриплости, снижения тембра и быстрой утомляемости.
Насколько это опасно?
Часто папилломы на миндалинах имеют доброкачественную природу, но в любом возрасте рисковать не стоит, а лучше изначально обратиться за профессиональной консультацией, чтобы исключить все риски. Медицинские специалисты среди основных факторов, провоцирующих появление образования, выделяют такие:
- наследственность;
- нарушение обменных процессов;
- частые простудные заболевания и их сложное течение.
Какого цвета образования бывают?
Папилломы сливаются с цветом слизистой оболочки горла, но иногда они могут изменять свою пигментацию, становясь светло-розовыми или темно-коричневыми. Изначально может возникнуть одно образование, которое по размеру похоже на горошину или головку булавки. Со временем количество образований может существенно вырасти и очаг поражения будет похож на цветную капусту с множественными папилломами. Иногда процесс появления может сопровождаться воспалением.
Как ощущается новообразование?
Иногда пациент и вовсе не ощущает никаких изменений из-за малых размеров, поскольку в папилломе нет нервных окончаний, но по мере роста образования появляются такие симптомы как неловкость при глотании, ощущение инородного тела в глотке, кашель. Подобные ощущения возникают во время фарингита или ларингита, и чтобы исключить появление образований, необходимо срочно записаться к врачу. С ребенком ситуация усложняется тем, что он не может точно описать свои ощущения, а также ему сложно тщательно самостоятельно посмотреть полость рта и глотки.
Диагностика, лечение и профилактика рецидива папиллом проводится только медицинским специалистом под тщательным контролем всех этапов и обязательным условием проверки онкогенной природы.
Как защитить организм?
Поскольку сегодня в мире известно более 600 штаммов вирус папилломы человека, сложно бороться с такими микрочастицами комплексно и постоянно. Прежде всего, необходимо не просто один раз показаться врачу, но и регулярно проходить курс лечения. Используя народные средства без контроля со стороны медицинского персонала, образования на гортани может перерасти в злокачественную опухоль, поэтому заниматься самолечением, особенно если пациент – ребенок категорически запрещено.
В переходной климатический период, а также зимой наблюдается частое обострение хронического тонзиллита. Это связано с тем, что ребенок не всегда вдыхает морозный холодный воздух через нос, а дышит ртом. Как следствие наблюдается:
- повышенная температура;
- воспалительные процессы в горле;
- сухой или влажный кашель;
- слабый аппетит;
- плохое настроение, высокий уровень капризности.
На приеме у отоларинголога диагностируется также красное горло, и как следствие, осложнения могут перейти на нос, вызывая хронический насморк, и на ушки, спровоцировать отит, который протекает сложно и болезненно.
Иногда из-за того, что наблюдается обострение хронического тонзиллита самостоятельно сложно визуально определить наличие нароста. Отекшее горло не позволяет самостоятельно диагностировать образование, и если не обращаться к врачу по первичным показаниям, можно потерять драгоценное время для лечения.
Бывают случаи, что в то время, когда надо лечить отит, все внимание переключается на воспалительные процессы в ухе, и родители даже не смотрят в полость рта ребенка. Как правило, сопутствующие заболевания системы ухо–горло–нос протекают совместно, и важно грамотное комплексное лечение, чтобы избавляясь от одного недуга, не переключить развитие заболевания и осложнений в другую сторону.
В самых запущенных случаях требуется полное удаление пораженной «гланды» (так пациенты часто называют небные миндалины). Именно поэтому важно для минимизации такого риска вовремя обратиться к врачу за консультацией. Если у ребенка частые проявления простудных заболеваний, диагностируется ларингит или фарингит, то помимо консультаций со специалистами в центре во время активной стадии и восстановления после заболевания, стоит регулярно показывать малыша медикам, чтобы исключить возможное усложнение развития заболеваний.
Сама опухоль на «гланде» не проходит, она может просто уменьшиться в размере, но это не повод, чтобы откладывать посещение узкопрофильного специалиста. Не стоит рисковать своим здоровьем, а тем более здоровьем малыша. Особое внимание к полости горла стоит уделить в таких случаях:
- при посещении детского сада и массового заболевания детей в нем;
- при начале посещений спортивных секций, в частности бассейна.
Скопление людей, которые также могут быть носителями вируса папилломы в одном месте, может негативно сказаться на здоровье ребенка. Поводом для более тщательного анализа полости горла может служить прием антибиотиков перед этим, несоблюдение режима гигиены, а также активное проявление заболеваний полости рта. Если перед этим у ребенка была ангина, и сейчас восстановительный период, то стоит особое внимание уделить состоянию горла, чтобы защитить чадо от образований на гландах. В случае легкого течения ларингита или фарингита специалисты рекомендуют пару дней внимательно понаблюдать за горлом ребенка. Для этого утром и вечером просите ребенка открывать рот, чтобы визуально осмотреть нет ли на нем образований, следите за тем, как ест, пьет и дышит ребенок.
Ранние сроки заражения
Ювенильные образования на миндалинах имеют разную причину, но если есть заключение, что у ребенка диагностирован вирус папилломы, это требует от родителей постоянного контроля и внимание за состоянием здоровья. Специалисты первого детского медицинского центра в Саратове помогут определиться с максимально эффективными профилактическими и лечебными мерами. Если же ребенок часто кашляет без видимых на то причин, или говорит, что у него некомфортные ощущения присутствия чужеродного предмета в горле – срочно записывайтесь на консультацию и посетите специалиста, который подберет максимально подходящее и продуктивное лечение.

Как лечится образование на миндалинах?
Традиционно в борьбе с отитом или обострением хронического тонзиллита назначаются антибиотики и сопутствующая терапия, чтобы минимизировать негативное воздействие на органы ЖКТ. В случае подтверждение образований на гландах и выяснения их природы, лечение назначает специалист. Запрещено самостоятельно сдирать или прижигать папилломы.
Опытный отоларинголог, а также при необходимой консультации профессионального хирурга назначают максимально результативные способы лечения, среди которых:
- удаление новообразований лазером;
- радиоволновое иссечение;
- заморозка и удаление образования с помощью холода;
- электрокоагуляция, когда папиллома удаляется с помощью тока.
Выбирается метод с учетом:
- степени поражения;
- возраста;
- общего состояния организма;
- индивидуальных реакций.
Вирус папилломы нельзя вылечить, но можно сделать все, чтобы блокировать его проявление.
Папилломатоз гортани
Папилломатоз гортани – это разрастание доброкачественных, ВПЧ-ассоциированных опухолевых образований, развивающихся из ларингеального плоского или переходного эпителия. Папилломы гортани склонны к генерализованному распространению, рецидивному течению и малигнизации. Вызывают дисфонию и афонию, нарушения дыхания, кашель. Выраженный папилломатоз может осложняться стенозом гортани. Диагноз подтверждается методами ларингоскопии, компьютерной томографии, гистологического и ПЦР-исследования. Лечение комбинированное: микрохирургическое удаление образований сочетается с курсами противовирусной и иммуномодулирующей терапии.
МКБ-10
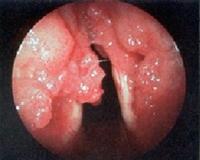
Общие сведения
Единичные папилломы и распространенный папилломатоз гортани составляют 20-57,5% всех доброкачественных опухолей ЛОР-органов. Заболевание поражает как взрослых (частота 2:100 000), так и детей (4:100 000), начиная с раннего возраста. В современной отоларингологии папилломатоз верхних дыхательных путей расценивается как облигатное предраковое заболевание, склонное к рецидивирующему и прогрессирующему течению, озлокачествлению, развитию тяжелых, угрожающих жизни осложнений (асфиксии). Проблема радикального лечения респираторного папилломатоза до сих пор остается неразрешенной.

Причины
На текущий момент доподлинно известно, что папилломатоз гортани вызывается папилломавирусом человека (ВПЧ), в большинстве случаев, его 6 и 11 типами (более 90%), реже ‒ 16 и 18 типами. Эти же серотипы ассоциированы с развитием генитальных кондилом. В инфицировании детей наибольшую роль играет трансплацентарный и интранатальный путь передачи ВПЧ (при естественных родах). У взрослых механизм заражения реализуется главным образом бытовым, половым путем и посредством самоинокуляции – переноса с других участков тела.
Рецидивы папилломатоза связаны с активацией латентно персистирующей инфекции в окружающей здоровой слизистой оболочке, что подтверждается обнаружением папилломавируса в морфологически неизмененном эпителии. Реактивация ВПЧ может провоцироваться:
- иммуносупрессией;
- инфекциями ЛОР-органов;
- рефлюкс-эзофагитом;
- хроническим раздражением слизистой горла пылью, табачным дымом, химическими агентами;
- стрессами;
- травмами и операциями на верхних дыхательных путях (инородными телами, трахеостомией).
Считается, что папилломатоз, вызванный ВПЧ-11, протекает более агрессивно и чаще приводит к обструкции просвета гортани, чем ВПЧ-6-ассоциированный. Вероятность онкогенеза увеличивается при инфицировании наряду с ВПЧ цитомегаловирусом, вирусами простого герпеса и Эпштейна-Барр.
Патогенез
Патологические изменения слизистой запускаются после внедрения папилломавируса в клетки базального слоя. Фрагменты вируса проникают в ядро эпителиальной клетки, где высвобождают свой вирусный геном, начинают синтезировать вирусную ДНК и белки. Репликация вируса изменяет нормальные процессы дифференцировки и пролиферации эпителия. Онкобелки ВПЧ Е6 и Е7, подавляя активность противоопухолевых генов, способствуют пролиферации инфицированных вирусом клеток. Это сопровождается появлением на слизистой гортани папилломатозных разрастаний.
Морфологически папилломы гортани представляют мягкотканные образования с мелкодольчатой, бородавчатой поверхностью розового, красноватого или белого цвета. Чаще всего первичный процесс локализуется в области голосовых складок (57%), преддверия гортани (34%), подголосового отдела (9%). При рецидивах у 78% пациентов поражаются другие отделы гортани, в 2-17% случаев вовлекается трахея.
Классификация
В зависимости от возраста манифестации выделяют ювенильный папилломатоз и папилломатоз взрослых.
- ювенильная форма – регистрируется у детей и подростков младше 14-18 лет (средний возраст выявления 3-4 года);
- взрослая форма – диагностируется у лиц старше 18 лет (пик заболеваемости приходится на 20-30 лет).
Кроме этого, в клинической практике принято разделение папилломатоза по характеру течения на два типа: неагрессивный и агрессивный (в анамнезе более 10 попыток удаления папиллом либо свыше 3-х операций за последний год, переход папилломатоза на подголосовую полость).
С учетом распространенности папилломатозных разрастаний различают патологический процесс:
- ограниченный – локализация папиллом односторонняя; голосовая щель перекрыта менее чем на 1/3;
- распространенный – папилломатоз одно- или двусторонний; голосовая щель закрыта на 2/3;
- облитерирующий – выраженный стеноз гортани.
Симптомы папилломатоза гортани
Клинически заболевание проявляется двумя группами симптомов: нарушением фонации и дыхательными расстройствами. В начальной стадии у больных возникает незначительная осиплость и охриплость голоса. Изменения силы и тембра голоса нарастают, вызывая полную потерю голоса ‒ афонию. Маленькие дети могут плакать практически беззвучно. Больных беспокоит лающий кашель.
Дыхательная дисфункция присоединяется позднее. Сначала одышка ощущается только при быстрой ходьбе и беге, потом возникает в состоянии покоя. Вдох затруднен, требует усилия, сопровождается свистом (стридором), втяжением тканей в зоне яремной вырезки и эпигастрия. У детей фонационные и дыхательные расстройства прогрессируют быстрее, что связано с более узким просветом верхних отделов дыхательных путей. При распространенном папилломатозе зачастую возникает стеноз гортани III-IV степени.
Ювенильный папилломатоз гортани самопроизвольно регрессирует примерно у 19% пациентов. Спонтанная ремиссия чаще происходит в подростковом возрасте, что связывается с перестройкой иммунной и гормональной систем в пубертате.
Осложнения
У детей под действием любых провоцирующих факторов (инфекция, воспалительный или аллергический отек горла) имеющийся стеноз гортани может осложниться приступом асфиксии. Эпизоды удушья при отсутствии своевременной помощи могут привести к гибели ребенка. Развитие рубцового стеноза гортани также вызывают многократные попытки хирургического удаления папиллом. На этом фоне у ребенка формируется хроническая гипоксемия и вторичная дисфункция ЦНС, почек, сердца.
С каждым рецидивом распространенность респираторного папилломатоза увеличивается: у 78% больных отмечается поражение других отделов гортани, у 2-17% ‒ вовлечение трахеи. Озлокачествление папиллом наблюдается у 12-25% пациентов моложе 40 лет, в более старшей возрастной группе при эндофитном росте новообразований этот показатель составляет 45%.
Диагностика
Папилломатоз гортани может быть заподозрен при жалобах на изменение голоса, кашлевые пароксизмы, свистящее дыхание, одышку. Для подтверждения диагностической гипотезы врач-отоларинголог назначает комплекс эндоскопических, лучевых, лабораторных исследований:
- Эндоскопия гортани. Осмотр осуществляется с помощью прямой и непрямой ларингоскопии, фиброларингоскопии, видеостробоскопии. Эндоскопическая картина может быть вариабельной: обнаруживаются единичные папилломы или сливные разрастания («петушиный гребень») белесого или красноватого цвета. При эндоскопическом исследовании выполняется биопсия образований.
- Лучевая диагностика. Для уточнения распространенности папилломатозного процесса выполняется рентгенография гортани и трахеи, КТ или МРТ гортани.
- Лабораторная верификация. Выявление папилломавируса человека и уточнение его типа производится с помощью ПЦР-диагностики или флуоресцентной гибридизации. Морфологический диагноз подтверждается при гистологическом исследовании биоптата. Больным также выполняется расширенная иммунограмма, фенотипирование лимфоцитов, оценка интерферонового статуса.
В ходе диагностики исключаются другие схожие по течению заболевания: инородные тела, туберкулез и рак гортани, ГЭРБ. Признаками малигнизации папиллом являются их изъязвление, кератоз, инфильтративный рост, ограничение подвижности голосовой складки.
Лечение папилломатоза гортани
Несмотря на многообразие существующих методов, радикального способа избавления от респираторного папиломатоза пока не найдено. В настоящее время принято придерживаться комбинированной схемы лечения, включающей эндоларингеальное удаление папиллом, назначение антивирусной, иммуномодулирующей и противоопухолевой терапии.
Хирургическое лечение
Основным методом лечения является удаление папилломатоза с помощью эндоларингеальной микрохирургии. Использование операционного микроскопа позволяет удалить все видимые образования в любом отделе гортани. Однако в послеоперационном периоде хирургическое удаление может осложниться кровотечением, развитием рубцового стеноза и нарушением анатомии гортани.
В связи с этим не прекращается поиск и разработка альтернативных щадящих методов лечения папилломатоза гортани, в числе которых:
- Криохирургия. Локальная заморозка может вызывать образование грубых рубцов и не предотвращает рецидивов.
- Ультразвуковая дезинтеграция. Малотравматичный метод, однако частота рецидивов после его применения также высока.
- Лазерная микрохирургия. Проводится с использованием CO2, аргонового, Nd:YAG-лазера. Такие операции бескровны, позволяют провести прицельную коагуляцию папиллом без травматизации окружающих тканей.
- Холодноплазменная аблация. Испарение измененных тканей происходит при температуре 50-60°С без термического повреждения подлежащих слоев и кровотечения. Метод отличается точностью и дозированностью воздействия.
Трахеостомия сегодня применяется только при угрожающих жизни состояниях, поскольку способствует разрастанию папиллом около трахеостомы и их нисходящему распространению.
Медикаментозное лечение
После удаления папиллом обязательно назначается противорецидивная медикаментозная терапия. Современная практика лечения папилломатоза предусматривает следующие направления терапии:
- Интерферонотерапия. Используются таблетированные формы индукторов синтеза эндогенного интерферона, выполняются инъекции препаратов ИФН. Детям младшего возраста рекомбинантный ИФН назначается в форме ректальных свечей.
- Иммуномодулирующая терапия. Иммунокоррекция включает применение гранулоцитарного колониестимулирующего фактора, Т-активина, лонгидазы. Использование иммунопротекторов дополняется антиоксидантной терапией витаминами С, Е.
- Противоопухолевая терапия. Предполагает местное введение цитостатиков и антиметаболитов. Для лечения распространенного и рецидивирующего папилломатоза гортани применяется лучевая терапия, ФДТ.
- Антибиотикотерапия. Используется для подавления бактериальной флоры, которая нередко сопровождает и утяжеляет течение папилломатоза гортани.
Эффективность терапии увеличивается при комбинации системного и локального введения препаратов. Для последнего используются ингаляции, внутригортанные инстилляции, инсуффляции, эндоларингеальный электро- и фонофорез, обкалывания папиллом.
Экспериментальная терапия
Результаты клинических исследований показали высокую эффективность использования индол-3-карбинола в противорецидивной терапии папилломатоза гортани. После терапии I3C у 33% пациентов отмечалась стойкая ремиссия, у 30% – уменьшение частоты обострений, у остальных ответ на лечение отсутствовал. Тем не менее, улучшение было отмечено более чем у половины пациентов, получавших экспериментальное лечение.
Прогноз и профилактика
Проблема папилломатоза гортани остается сложной и до конца неразрешенной. Постоянные рецидивы, прогрессирующее течение, частые оперативные вмешательства вызывают нарушения психоэмоционального, физического, моторного развития детей, приводят к инвалидизации взрослых. Предотвратить осложнения и удлинить межрецидивные периоды позволяет щадящее удаление папиллом и адекватная противорецидивная терапия.
Методом первичной профилактики папилломатоза гортани может служить вакцинация детей против ВПЧ. Для сокращения обострений необходимо своевременно лечить заболевания ЛОР-органов, соблюдать щадящий голосовой режим, устранить вредные воздействия на дыхательные пути.
1. Папилломатоз гортани: современное состояние проблемы/ Свистушкин В. М., Мустафаев Д. М. ‒ Вестник оториноларингологии. ‒ 2013. ‒ 78(2).
2. Современные аспекты изучения респираторного папилломатоза. 1. Этиология, патогенез, диагностика/ Барышев В.В., Андреев В.Г., Попучиев В.В., Ежов С.В.// Сибирский онкологический журнал. – 2009.
3. Рецидивирующий респираторный папилломатоз у детей: этиология, клиника, лечение и профилактика/ Галицкая М.Г.// Педиатрическая фармакология. – 2009.
4. Папилломатоз гортани у детей/ Григорьев В.П., Амирбекова Р.А., Байданов И.Р.// Медицинский журнал Западного Казахстана. – 2013.
Белые комочки в горле на гландах и миндалинах: что это такое и как лечится
Наличие в горле белых комочков с неприятным запахом – это характерный симптом воспаления миндалин, имеющего вирусную или бактериальную природу. Чаще всего такой признак указывает на хронический тонзиллит (ангину). Обычно человек даже не подозревает о наличии гнойных шариков в горле до тех пор, пока они не начнут «выходить» вместе с мокротой при кашле или чихании.

Белесые комочки в гландах при тонзиллите
Обострение хронического или зарождение острого тонзиллита можно распознать по следующим признакам:
- неприятно пахнет изо рта, появился кислый привкус во рту;
- наблюдается повышение температуры тела;
- периодически возникают болезненные ощущения во время приема пищи и глотания;
- появляется боль в горле, голове, шейной области.
Почему образуются и из чего состоят гнойные пробки

Фото: так выглядят белые комочки на миндалинах
Многие люди считают, что нечто белое в горле и на гландах является всего лишь мелкими кусочками пищи, которые начали гнить и издавать тухлый запах. Остатки пищи в этих образованиях действительно присутствуют, но в основном кальцинированные миниатюрные шарики состоят из погибших бактерий, попавших в организм вместе с воздухом, и лейкоцитов, направленных на борьбу с ними иммунной системой человека.
Микроорганизмы, которые являются возбудителями воспаления в гландах, выделяют сероводород. Это вещество необходимо им для защиты от окислительных процессов и последующего разрушения ДНК, оно же источает аромат тухлых яиц, из-за которого изо рта больного начинает плохо пахнуть.
«Виновники» образования желтых и белых комочков на гландах
Существует несколько разновидностей микроорганизмов, из-за которых на миндалинах образовывается белесый налет, постепенно превращающийся в миниатюрные камушки. Это могут быть:
- Стрептококки. Бактериальная инфекция сопровождается следующими симптомами: частыми позывами к рвоте, лихорадкой, болезненными ощущениями в животе, опухшими лимфатическими узлами и сыпью.
- Вирус Эпштейна-Барра, приводящий к инфекционному мононуклеозу, также может привести к появлению во рту белых твердых комочков с неприятным запахом. О наличии заболевания свидетельствуют следующие признаки: высокая температура тела, увеличенные миндалины и болезненные ощущения в области гортани. В запущенных случаях возможно выделение сгустков гноя.
- Herpes Simplex Virus (HSV-1), приводящий к развитию орального герпеса. Чаще всего заболевание можно узнать по наличию болячки на губах. Одновременно с появлением пузырьков на внешней поверхности губы может образовываться беловатый или желтоватый налет на слизистых оболочках миндалин, который в дальнейшем трансформируется в камни.
Другие причины появления камней в гландах
В большинстве случаев причиной образования на миндалинах белесых пробок, имеющих неприятный запах, является хронический тонзиллит. Но она не единственная из возможных. Белые комочки на гландах можно обнаружить при следующих заболеваниях:
- Хронический синусит. При данном недуге продуцируется густая слизь белесого или желтого цвета, которая накапливается в области гортани. Сгустки слизи становятся виновниками неприятного запаха из ротовой полости и приводят к сильному кашлю с мокротой, в которой могут присутствовать миниатюрные беловатые шарики.
- Паратонзиллярный абсцесс, возникающий на фоне запущенного тонзиллита острой или хронической формы. Недуг характеризуется накоплением гноя в одной из миндалин. Такое патологическое состояние сопровождается болью в горле, высокой температурой тела и болезненными ощущениями в шее.
- Кандидоз полости рта – еще одна причина появления белых шариков в горле. Заболевание, вызванное активизацией грибков группы Candida albicans, приводит к появлению отложений беловатого цвета в любом участке ротовой полости: на языке, внутренней стороне щек, деснах, небе, гландах.
Появление безболезненных новообразований в области гланд может свидетельствовать о раке слюнной железы. Поэтому при появлении любых опухолей и образований в этой части ротовой полости необходимо как можно скорее обратиться к врачу.
Опасны ли белесые комки и почему
Белесые точки или комки на слизистых оболочках горла, гланд свидетельствуют о наличии воспалительного процесса. Если игнорировать такую серьезную проблему, велика вероятность интоксикации всего организма.
В процессе борьбы с возбудителем заболевания (вирусом, бактериями) иммунно-защитные функции организма слабнут, что может привести к нежелательным последствиям:
- возникновению болевых ощущений в мышцах и суставах, которые иногда перетекают в более серьезные состояния (ревматизм);
- нарушениям в работе сердечно-сосудистой системы (аритмии и тахикардии);
- поражению почек;
- могут возникнуть аллергические реакции.
Твердые комки на гландах образуются из-за воспалительного процесса, возбудитель которого может распространиться по всему организму. Поэтому если образования обнаружатся у будущей матери, она должна незамедлительно обратиться к специалисту – заболевание может представлять серьезную опасность для плода.
В каких случаях необходимо идти к врачу
При появлении дискомфортных ощущений, наростов и камней в горле нужно немедля обращаться к специалисту. Ни в коем случае нельзя откладывать посещение клиники при наличии следующих жалоб:
- бляшки на одной миндалине или сразу на обеих увеличились в размерах;
- появилась сильная слабость, наблюдается упадок сил;
- после удаления беловатые гранулы появились вновь;
- больного часто бросает в холодный пот.
Как лечить белые комочки в горле
Незначительное количество белых точек на миндалинах указывает на хронический тонзиллит. Для того чтобы избежать возникновения гнилостного запаха изо рта и «роста» бляшек, необходимо дважды в год проходить комплекс процедур, назначенных ЛОР-врачом. Внимательное отношение к своему здоровью позволит избежать серьезных осложнений.
Способ купирования болезни всецело зависит от причины появления белых шариков на гландах. К примеру, если речь идет о заражении миндалин бактериями, то недуг не удастся вылечить без приема антибиотиков.
Чтобы определить, какое антибактериальное лекарство окажется наиболее эффективным, необходимо сдать анализ на устойчивость возбудителя болезни к разным группам средств. Именно поэтому нельзя самостоятельно выбирать препарат для лечения, равно как и определять дозировку. Этим должен заниматься исключительно ЛОР-врач.
Медикаментозная терапия

В зависимости от результатов лабораторных исследований больному назначается один из следующих препаратов:
- Кларитромицин.
- Амоксициллин.
- Цефоперазон.
- Аугментин.
Для лечения запущенного заболевания может быть назначен прием сразу нескольких препаратов, обладающих антибактериальным эффектом.
Чтобы эффективно избавиться от белых комочков, появившихся на миндалинах из-за хронического тонзиллита, необходимо сочетать прием антибиотиков с такими препаратами:
- Средства с обеззараживающим эффектом. К числу наиболее популярных относятся Хлоргексидин и Диоксидин. Полоскать рот можно и травяными настоями (шалфеем, ромашкой).
- В период обострения хронической формы недуга врач назначает прием противовоспалительных лекарств: Панадола, Нурофена. Иногда врачи советуют принимать гомеопатические средства. Наиболее популярное – Тонзилтон – не имеет побочных эффектов и рекомендовано для лечения тонзиллита у детей.
- Прием витаминных комплексов. Воспалительный процесс влияет на весь организм, но особый урон наносится иммунной системе. Чтобы избавиться от головокружений, плохого самочувствия и улучшить функционирование иммунной системы, нужно разнообразить рацион и принимать витамины, состав которых изобилует основными микро и макроэлементами, полезными веществами, необходимыми для нормального функционирования всех органов и систем.

Физиотерапевтические методы лечения
Помимо приема медикаментов и полоскания горла, рекомендуется пройти курс физиотерапевтических процедур. Их вид и длительность определяет лечащий ЛОР-врач. Выделяют такие разновидности физиотерапии:
- ультразвуковая;
- терапия микроволнами;
- УВЧ;
- лазерное облучение.
Местная терапия

Достаточно часто специалисты назначают препараты для рассасывания (Септолете или Гексализ) и рекомендуют пройти курс процедур по промыванию лакун миндалин. Эту манипуляцию крайне сложно проделать в домашних условиях, не имея опыта, поэтому лучше пройти курс у врача.
Традиционно отоларинголог назначает 10–15 процедур, для промывания специалист применяет медно-серебряный раствор, который обладает обеззараживающим воздействием.
При запущенных формах тонзиллита даже после нескольких курсов традиционного медикаментозного лечения на миндалинах продолжают появляться комочки с гноем или без него. Некоторым пациентам доктор может предложить удаление гланд. После хирургического вмешательства, именуемого тонзиллэктомией, больного больше не будут беспокоить миндальные пробки.
Воспаление миндалин у ребенка: нюансы

Фото: белые комочки на гландах у ребенка
Организм ребенка в большей степени, нежели взрослого человека, подвержен развитию заболеваний горла и ротовой полости. При тонзиллите малыш часто ведет себя беспокойно, сильно плачет и не может уснуть по ночам. Помимо этого, у ребенка периодически повышается температура тела.
У детей белые наросты и камни в области горла появляются вследствие развития таких заболеваний, как:
- ангина;
- фарингит и ларингит;
- тонзиллит.
Родителям, чьи дети часто болеют ангиной, рекомендуется всегда иметь под рукой специальный медицинский прибор, называемый небулайзером. Он используется для проведения ингаляций в домашних условиях. Не стоит надеяться, что злосчастные комки выйдут сами.

Можно ли удалять гнойные пробки на миндалинах самостоятельно
Иногда больные предпринимают попытки самостоятельно убрать все камни и бляшки, чтобы у них не воняло изо рта. Но врачи предупреждают, что избавление от пробок в миндалинах в домашних условиях чревато серьезными последствиями. Орудуя посторонним предметом, больной может нарушить целостность лакун и занести инфекцию в горло.
На дому можно проводить ингаляции с составами, имеющими противовоспалительные и обеззараживающие свойства. Для борьбы с белыми образованиями на миндалинах рекомендуется использовать травяные сборы, с помощью которых можно полоскать рот или проводить ингаляции. Для повышения эффективности можно добавлять в ингалятор кедровое эфирное масло.
Если белые комочки на миндалинах не дают покоя, можно попробовать избавиться от них несколькими безопасными способами:
- Иногда пробки «выходят» из лакун, если надавить на них языком. После процедуры обязательно прополощите рот.
- Можете попробовать удалить пробки зубной щеткой с мягкой щетиной.
Белые шарики в горле и на миндалинах свидетельствуют о воспалении в глотке, поэтому рекомендуется как можно раньше обратиться к доктору для уточнения диагноза и назначения схемы лечения. Помните, что манипуляции, проводимые в домашних условиях, не гарантируют избавление от белых образований в горле и купирование хронического тонзиллита.


