Слизистая мокрота
Слизистая мокрота образуется при воспалительных заболеваниях верхних (хронический ринит, фарингит) и нижних дыхательных путей (гиперпластический ларингит, трахеит, бронхит и вирусная пневмония). К редким причинам симптома относят попадание инородного тела в бронхи, бронхолегочные опухоли, отек легких. С диагностической целью необходимо выполнение рентгенографии ОГК, ЛОР-осмотра и бронхоскопии, спирометрии. Обязательно проводится микроскопический и бактериологический анализ слизистой мокроты. Лечение включает препараты (отхаркивающие, противовирусные, противовоспалительные), физиотерапию, хирургические методики.
Причины появления слизистой мокроты
Хронический ринит
Кашель со слизистой мокротой при рините обусловлен раздражением задней стенки глотки стекающей слизью. Пациент испытывает першение и ощущение в горле инородного тела, для устранения которого возникает кашлевой рефлекс. Отхаркивание небольшого количества прозрачного отделяемого происходит в утреннее время после сна, а также при длительном нахождении в лежачем положении. После откашливания слизистой мокроты неприятные ощущения исчезают.
Фарингит
Для воспаления глотки типичен сухой кашель, но иногда он переходит во влажный с выделением слизистой мокроты. Фарингит проявляется отхаркиванием небольшого количества прозрачной слизи, не имеющей неприятного запаха. Симптом сохраняется в течение 3-5 дней, сочетается с постоянной болью в горле. Приступ кашля с отхаркиванием мокроты начинается без видимых провоцирующих факторов, но может усиливаться при громкой речи, вдыхании холодного воздуха.
Хронический гиперпластический ларингит
Для этой патологии характерно выделение скудного количества слизистой мокроты в утренние часы, сопровождающееся болями в горле и покашливанием. Симптом беспокоит человека на протяжении 3 недель и более. Для ларингита патогномонично постоянное ощущение инородного тела и дискомфорта в горле. Попытка откашляться завершается появлением небольшого объема слизи, обычно не принося облегчения.
Трахеит
Заболевание манифестирует выделением прозрачной слизи после приступообразного мучительного кашля. Постепенно объем слизистой мокроты увеличивается, она становится мутной. Если трахеит развивается на фоне бактериальной инфекции, в слизистом секрете появляются гнойные прожилки. Больные жалуются на частые кашлевые пароксизмы, которые возникают при смехе, громком разговоре, глубоких вдохах.
Бронхит
Откашливание средних или больших количеств слизистой мокроты — типичный признак катарального воспаления бронхов. При остром процессе беспокоит постоянный кашель и отхождение прозрачной или мутноватой слизи без запаха. Симптомы длятся 1-3 недели. При хроническом бронхите отхаркивание слизистого отделяемого длится несколько недель и даже месяцев. Откашливание слизистой мокроты по утрам типично для бронхита курильщика.

Атипичная пневмония
Отхаркивание большого количества слизи встречается при воспалении легких вирусной или микоплазменной этиологии. Выделение мокроты начинается на 2-4 день от начала болезни. Слизь прозрачная, без патологических включений, иногда она бывает вязкой и с трудом откашливается. Симптом дополняется фебрильной лихорадкой, болями в грудной клетке. Если кашель и отхаркивание слизистой мокроты длятся более 3 месяцев, диагностируют затяжную пневмонию.
Коклюш
Кашель с отхаркиванием слизистой мокроты характерен для периода разрешения инфекционного процесса. В это время кашлевые пароксизмы становятся редкими и менее продолжительными, после приступа ребенок сплевывает прозрачную слизь в небольших количествах. С учетом тяжести коклюша симптоматика сохраняется от нескольких дней до нескольких месяцев. Постепенно количество выделяющейся слизистой мокроты уменьшается.
Отек легких
Выделение прозрачной мокроты при кашле наблюдается на этапе альвеолярного отека, когда в легкие поступает жидкость из кровеносных сосудов. Состояние развивается внезапно, пациент ощущает затруднения дыхания, безуспешно пытается откашляться. Количество выделяемой слизи возрастает. В тяжелых случаях вместо слизистой мокроты при дыхании и кашле появляется розовая пена, указывающая на попадание эритроцитов из крови в альвеолы.
Аденокарцинома легкого
На начальных этапах заболевания человека беспокоит периодическое покашливание, сопровождающееся выделением жидкой прозрачной слизи. При прогрессировании злокачественной опухоли в легких и бронхах образуется большое количество (до 1-2 л в сутки) водянистой мокроты, которую больной вынужден постоянно отхаркивать, чтобы облегчить дыхание. Если аденокарцинома прорастает в окружающие ткани, слизь сменяется кровянистой мокротой.
Инородное тело бронха
При небольших размерах постороннего предмета дыхание сохранено. Пациента беспокоит периодический кашель, при котором отхаркивается прозрачная жидкая слизь. Симптомы наблюдаются до момента извлечения инородного тела. Если этого не произошло, в бронхе развивается воспаление с увеличением количества выделяемой слизистой мокроты, которая со временем становится более мутной и вязкой.
Диагностика
Первичное обследование больного с жалобами на слизистую мокроту зачастую выполняет врач-терапевт, который при необходимости дает направление к отоларингологу или пульмонологу. Для постановки предварительного диагноза достаточно сбора жалоб, аускультации легких, визуального осмотра миндалин и глотки. План уточняющих диагностических исследований включает следующие методы:
- ЛОР-осмотр. При прямой и непрямой ларингоскопии врач оценивает состояние слизистой оболочки гортани, выявляет признаки воспаления, гипертрофии. При помощи фиброларингоскопа делают биопсию атипичных участков. При подозрении на хронический насморк ценную информацию дает передняя и задняя риноскопия.
- Рентгенография ОГК. Проведение рентгенограммы в двух проекциях позволяет выявить изменения, типичные для воспалительных или опухолевых процессов бронхолегочной системы. Для уточнения диагноза назначают прицельные исследования: рентгеноскопию, КТ и МРТ органов грудной клетки.
- Эндоскопическая диагностика. В ходе бронхоскопии визуализируется слизистая оболочка бронхов крупного и среднего калибра. Метод используется для диагностики хронического бронхита, неоплазий, фиброзных изменений. С помощью эндоскопии берут биоптаты для гистологического исследования, промывные воды бронхов.
- Анализ мокроты. Бакпосев бронхиальной слизи необходим для выявления вирусных или атипичных бактериальных инфекций. При микроскопии слизистой мокроты обращают внимание на патогномоничные кристаллы и спиралевидные скопления слизи. Для исключения туберкулеза требуется микроскопия материала после специального окрашивания.
Среди лабораторных методов информативен общий анализ крови, позволяющий дифференцировать воспалительные и другие патологии дыхательной системы. При биохимическом исследовании изучаются острофазовые показатели. Рекомендованы серологические реакции, направленные на поиск антител к патогенным микроорганизмам. Для измерения функции внешнего дыхания и диагностики хронических болезней показаны спирометрия, пикфлоуметрия.

Лечение
Помощь до постановки диагноза
При остром воспалительном поражении органов дыхания следует обеспечить беспрепятственное отхождение слизистой мокроты. Чтобы улучшить дренажную функцию бронхиального дерева, рекомендовано обильное теплое питье, поддержание оптимальной влажности воздуха в помещении. Все медикаментозные методы лечения могут применяться только после визита к врачу.
Консервативная терапия
Слизистая мокрота как симптом не требует специального лечения, поскольку она исчезает после воздействия на основное заболевание. В случаях, когда слизи становиться слишком много и ее отхаркивание затруднено, рекомендованы методики постурального дренажа, назначаются лекарства с муколитическим и секретомоторным действием. Эффективны методы физиотерапии — щелочные и масляные ингаляции, УВЧ и электрофорез на переднюю поверхность грудной клетки.
Чтобы воздействовать на первопричины отхождения слизистой мокроты применяются противовирусные, противоаллергические препараты. Антибиотики не показаны, они используются только при слизисто-гнойном характере отделяемого бронхов. Противовоспалительные лекарства ускоряют выздоровление, снимают субъективную симптоматику. При хронических бронхитах выполняется лечебная бронхоскопия для промывания и целенаправленного введения медикаментов.
Хирургическое лечение
При гипертрофическом рините для улучшения носового дыхания проводится частичная или тотальная конхотомия, лазерная вазотомия, криодеструкция разрастаний. Для лечения гиперпластического ларингита показана декортикация голосовых складок, удаление «певческих узелков». Радикальная операция при злокачественных опухолях бронхов и легких включает резекцию пораженной доли или пневмонэктомию, иссечение вовлеченных в процесс лимфатических узлов.
1. Дифференциальный диагноз основных пульмонологических симптомов и синдромов/ Трухан Д.И., Филимонов С.Н. – 2019.
Как избавиться от слизи в горле? 12 способов, которыми можно пользоваться дома
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Скопление слизи в горле – это дискомфорт, ощущение инородного тела и постоянное желание откашляться. При подобных симптомах врачи, как правило, предполагают наличие вирусной или бактериальной инфекции. Но это далеко не все причины, которые могут вызывать накопление слизи в горле. Некоторые из них могут показаться удивительными. В этой статье мы расскажем, что вызывает чрезмерное образование слизи, и поделимся 12 простыми, но действенными способами, как от нее избавиться в домашних условиях.
Скапливается слизь – значит, работает иммунитет
В организме человека слизь выполняет функцию смазки и обеспечивает защиту органов от инфекций, частичек пыли. Когда в дыхательные пути проникают вирусы и бактерии, они “утопают”, вязнут в слизи. А благодаря наличию в ней антител происходит частичное уничтожение болезнетворных микроорганизмов. Правда, часть бактерий и вирусов выживает.

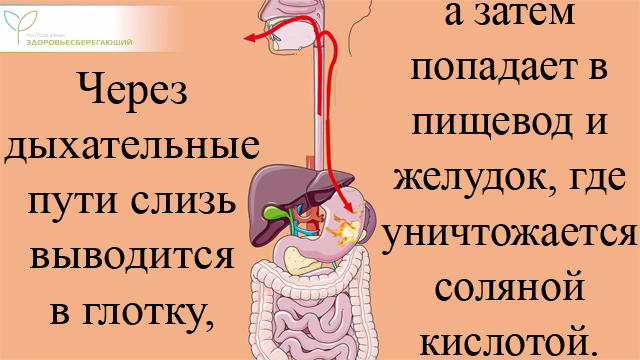
Слизистые оболочки дыхательных путей изнутри выстланы мельчайшими ворсинками. Благодаря им слизь выводится наружу, а вместе с ней из бронхов и легких выходят и выжившие патогенные микроорганизмы, частички пыли. Они попадают сначала в глотку, а затем в желудок, где под действием соляной кислоты уничтожаются.
Слизь, служащая защитой для уязвимых дыхательных путей, иногда выделяется в больших количествах, становится густой. Именно в таких случаях человек испытывает дискомфорт.
Интересный факт!
Слизистые оболочки взрослого человека со всеми складками и ворсинками имеют площадь около 400 квадратных метров и вырабатывают 1,5 л слизи за один день.
Причины скопления слизи в горле
Избыточное образование слизи могут вызывать различные факторы:
- попадание вирусов и бактерий в органы дыхания;
- длительное пребывание в помещении, где воздух сухой, из-за этого слизистые оболочки человека пересыхают, слизь начинает вырабатываться активнее обычного;
- пищевая аллергия, которая чаще всего возникает при употреблении орехов, яиц, молочных продуктов, рыбы;
- аллергические реакции на пыль, плесень или шерсть животных;
- изжога, попадание кислоты из желудка в горло и раздражение слизистых;
- гормональные изменения у будущих мам;
- воздействие токсинов, которые, попадая в дыхательные пути, раздражают слизистые оболочки, что обычно наблюдается при использовании средств бытовой химии.
12 способов избавиться от излишков слизи в горле
Если скопление слизи доставляет неприятные ощущения, в домашних условиях можно облегчить состояние. Для этого существуют эффективные средства и методы.
1. Витамин D
Витамин D имеет выраженное противовоспалительное свойство. А поскольку излишки слизи нередко возникают из-за воспалительных процессов, избавиться от них можно с помощью этого вещества. Врачи советуют поддерживать нормальный уровень витамина D, употребляя в пищу богатые им продукты или специальные витаминные добавки.

2. Раствор из куркумы
В ее составе присутствует полифенол куркумин, который обладает способностью снимать воспалительные реакции и убивать патогенные микроорганизмы. Следовательно, раствор из куркумы может помочь и при накоплении в горле слизи.
Приготовить его несложно, достаточно воспользоваться рецептом:
- налить в стакан теплую воду, всыпать 1 чайную ложку специи;
- добавить четверть чайной ложки соли и перемешать;
- свежим раствором полоскать горло 3 раза в день, это поможет сделать мокроту менее вязкой, избавит от неприятных ощущений.

3. Напиток из корня имбиря
Имбирь издавна ценится за ценные свойства, используется при лечении и профилактике простуд. Одно из его полезных качеств – это способность устранять застойные явления благодаря содержанию алкалоидов и антиоксидантов. К тому же он оказывает противовоспалительное действие.
Чтобы облегчить состояние при помощи имбиря, можно приготовить такой напиток:
- взять кусочек корня, натереть на мелкой терке;
- залить массу стаканом кипятка;
- настаивать 15 минут;
- по вкусу добавить немного меда или дольку лимона;
- пить несколько раз в день.

4. Острые продукты
Тех, кто любит острую пищу, например, горчицу или красный перец, они быстро спасут от заложенности горла. Входящие в состав горчицы вещества выводят мокроту из дыхательных путей и борются с грибками и бактериями. А красный перец насыщен капсаицином, снижающим выделение слизи и успокаивающим воспалительные процессы.

5. Целебное сочетание меда и лимона
В свежем натуральном меде содержатся вещества, которые можно назвать природными лекарствами против грибков, вирусов и бактерий. К тому же сладкий продукт смягчает слизистые горла.
Вместе с медом нередко используется лимон. Он придает этому вкусовому сочетанию дополнительный эффект – насыщает организм витамином С, укрепляет иммунную защиту организма и снижает выработку слизи.

Чтобы приготовить медово-лимонный напиток, можно воспользоваться таким рецептом:
- взять стакан с теплой водой, положить в него одну чайную ложку меда;
- выжать лимонный сок, добавить две столовые ложки в стакан;
- хорошо перемешать и пить 2 – 3 раза в день.
Еще один простой, но действенный способ избавиться от раздражения и неприятных ощущений в горле – это положить в рот ложку меда и не спеша его рассосать. Так делать 3 раза в день.
6. Яблочный уксус
Употребляя напиток с яблочным уксусом, можно привести в норму щелочной баланс в организме и предупредить выработку излишков слизи.
Приготовить полезное средство легко:
- в стакане воды размешать одну столовую ложку яблочного уксуса;
- пить несколько раз в день до тех пор, пока слизь не перестанет доставлять неприятные ощущения, или полоскать этим раствором горло.

7. Чистый, свежий воздух
Загрязненный воздух – это одна из причин повышенной выработки секрета у людей, которые вынуждены им дышать.
Чтобы избежать проблем, врачи рекомендуют:
- установить очиститель воздуха в доме, особенно если поблизости расположены вредные производства;
- отказаться от использования парфюмерии;
- остановить мощную вытяжку на кухне с газовой плитой или обеспечить регулярную и качественную вентиляцию.

8. Продукты против секреции слизи
Специалисты американского “Института здоровья легких” советуют обогатить рацион питания особыми продуктами. Они насыщены антиоксидантами и избавляют от слизистых выделений в горле. В список полезных продуктов вошли лук и чеснок, мед, лимон и грейпфрут, кресс-салат и сельдерей, а также оливковое масло, соленые огурцы и острый перец.
Также рекомендуется включить в рацион некоторые виды рыбы, богатые омега-3 кислотами, особенно такие как тунец, камбала, лосось и сардина.

9. Чистая вода
Частая причина сгущения мокроты – это обезвоживание. Чтобы помочь организму восполнить дефицит жидкости, каждый день рекомендуется выпивать не менее 2 литров чистой воды. При обильном питье активизируется обмен веществ, и разжижается слизь.

10. Промывание носа
От излишков слизи в носу хорошо избавляет промывание солевым раствором. Для процедуры можно применять обычный чайник для заваривания чая с длинным носиком.
Пользоваться им следует так:
- взять стакан чистой воды, добавляют в него одну чайную ложку соли;
- перелить раствор в чайник;
- встать у раковины, наклонить голову на бок;
- поднести носик чайника к верхней ноздре и влить солевой раствор таким образом, чтобы он вытек из нижней ноздри;
- затем наклонить голову в другую сторону и промыть нос еще раз.

Интересный факт!
О пользе промывания носа люди знают более двух тысяч лет. Например, индийские йоги используют для этого соленую воду.
11. Полоскание горла
Это самый простой и здоровый метод, который помогает практически сразу избавиться от слизи и уничтожить бактерии в горле.
Применять данный способ следует так:
- приготовить раствор, растворив половину чайной ложки соли в 200 мл воды;
- использовать его для полоскания горла 2 раза в день;
- глотать раствор нельзя.

12. Вдыхание пара
Еще одно средство для очищения горла, разжижения мокроты, снятия заложенности носа и застоя в бронхах – это водяной пар.
Его вдыхают следующим образом:
- налить в объемную кастрюлю воду, вскипятить ее;
- оставить ненадолго остывать, температура воды должна быть около +60 градусов;
- наклонившись над кастрюлей, накрыть голову полотенцем, вдыхать водяной пар.

Для разжижения мокроты полезно также использовать ингалятор или принимать ванну с горячей водой.
10 проверенных способов быстро избавиться от слизи в горле

Здоровье
Слишком много слизи в горле может быть крайне неприятным.
Скапливающаяся мокрота вызывает дискомфорт и ощущение, будто что-то застряло, а также постоянное желание прочистить горло.
Во многих случаях причиной становится инфекция верхних дыхательных путей, однако часто виновниками также являются аллергии, астма, изжога и другие факторы.
Кашель не всегда помогает избавиться от слизи, поэтому важно понять причину появления избыточной мокроты.
Что такое мокрота
© Hank Grebe/Getty Images
Наше тело вырабатывает слизь, которая покрывает определенные протоки, например, дыхательные и пищеварительные пути, защищая и поддерживая определенные функции.
Эта слизь мешает бактериям и вирусам вызывать инфекцию.
Более того, в нашем организме производится около литра мокроты ежедневно.
Чаще всего мы этого не замечаем, но, когда слизь становится густой, приобретает необычный цвет, например, желтый, зеленый или коричневый, то она уже может представлять проблему.
Постоянно скапливается слизь в горле: причины
Причин чрезмерного выделения слизи может быть несколько:
Изжога или кислотная отрыжка

© Thunderstock/Getty Images Pro
Многие люди, которые жалуются на слизь в горле, не подозревают, что у них, на самом деле, изжога или кислотный рефлюкс.
Он возникает, когда содержимое желудка попадает в горло, вызывая неприятные ощущения, из-за которых вам хочется прочистить горло. При этом вы можете ощущать жжение либо не чувствовать этого.
По мере того, как раздражается горло и гортань, накапливается слизь, и вы можете испытывать симптомы, похожие на признаки простуды, например, кашель, дискомфорт в горле и проблемы с носовыми пазухами.
Аллергия
Количество мокроты также повышается при воздействии аллергенов. Если у вас есть аллергия на пыльцу, пыль, перхоть животных и плесень, то эти аллергены могут раздражать заднюю часть горла, из-за чего вырабатывается больше слизи.
Бронхиальная астма
Хотя астма часто сопровождается дыханием с присвистом и частым кашлем, астматики часто сталкиваются с такими симптомами, как избыточное выделение мокроты, которое сопровождается симптомами, похожими на аллергию.
Инфекции
Различные инфекции верхних дыхательных путей и горла могут приводить к избытку слизи.
Когда бактерии или вирусы вызывают инфекцию, организм начинает производить больше слизи, чтобы задержать и уничтожить микроорганизмы. Например, при синусите воспаляются слизистые оболочки носовых пазух, они могут опухать и наполнятся слизью. При этом с носоглотки может стекать густая и более темная мокрота.
Ангина, вызванная бактериальной инфекцией, также может привести к большому количеству слизи в горле, стекающей с горла.
Ларингит – инфекция гортани, которая сопровождается воспалением, раздражением и отеком, может стать причиной появления слизи и постоянного желания прочистить горло.
Сухость

© Tharakorn/Getty Images Pro
Густая слизь также может быть признаком того, что ваши слизистые оболочки слишком сухие.Причиной могут быть:
- Сухая среда в помещении из-за использования нагревателей или кондиционеров
- Недостаточное потребление воды и других жидкостей
Увлечение такими напитками, как кофе, чай и алкоголь, из-за которых вы можете терять жидкость
Прием некоторых лекарств (например, препараты от гипертонии)
Курение
Курение раздражает легкие и приводит к появлению мокроты темного цвета как в дыхательных путях, так и в горле.
Кроме излишков слизи, курение приводит к тому, что сама слизь становится гуще. Так как курение повреждает систему очищения легких, вам сложнее избавляться от густой слизи.
Из-за этого курильщики часто кашляют, а также сталкиваются с другими проблемами со здоровьем, такими как частые инфекции, пневмония, рак и эмфизема.
Определенные продукты
Некоторые продукты способствуют сгущению слизи, и вызывают желание чаще прочищать горло. Вопреки распространенному мнению молочные продукты не приводят к формированию избытка слизи, хотя и могут делать ее гуще.
Если же у вас есть непереносимость лактозы, то потребление молочных продуктов может вызывать избыток слизи в горле.
Беременность
Из-за гормональных изменений во время беременности может увеличиваться выработка слизи, которая стекает по задней стенке горла.
Вдыхание токсинов
Некоторые химические вещества, включая пары краски и бытовые чистящие средства, раздражают носовые проходы и увеличивают скапливание слизи в горле.
Они также могут приводить к другим проблемам с дыханием, например, жжению во рту, кашлю, головным болям, появлению желтой или зеленой слизи. В случае контакта с токсичными веществами, нужно всегда надевать маску и постараться как можно скорее удалиться в вентилируемую область.
Как избавиться от скопления слизи в горле
К счастью существует несколько эффективных средств, которые помогут вам избавиться от излишков слизи в горле в домашних условиях.
1. Полоскания соленой водой

Полоскания горла соленой или морской водой – самый простой и безопасный способ, который помогает практически сразу избавиться от слизи в горле.
Соленая вода способствует движению и удалению слизи, но важно не переборщить с количеством соли, иначе это может вызвать еще большую сухость.
Растворите ½ или 1 чайную ложку гималайской или морской соли в стакане воды.
Добавьте щепотку соды.
Полоскайте этим раствором горло несколько раз в день.
2. Дышите паром
Этот способ помогает открыть носовые проходы и разжижает мокроту в горле, очищая его.
Найдите достаточно большую миску или кастрюлю и наполните ее горячей кипяченной водой.
Не нужно дышать кипятком, температура пара должна быть не выше 50-70 градусов по Цельсию, чтобы предотвратить ожоги.
Чтобы улучшить попадание пара к носовым проходам, накройтесь полотенцем и наклонитесь (но не очень близко) к миске.
Сядьте удобнее, чтобы вам никто и ничто не мешало.
Можете также добавить в воду эфирные масла эвкалипта, пихты, кедра, шалфея и лаванды, которые также очищают воздух от аллергенов, предотвращают простуду и инфекции дыхательных путей.
Вы можете дышать теплым паром, принимая горячую ванну или воспользовавшись ингалятором.
3. Промывайте нос
Используйте специальный чайничек, шприц без иглы и наполните его солевым раствором или воспользоуйтесь готовым спреем, который продается в аптеке.
Для приготовления домашнего раствора растворите 1 чайную ложку соли и растворите в стакане дистиллированной воды (240 мл).
Над раковиной наклоните голову на одну сторону и поместите носик чайничка в одну ноздрю, постепенно заливая раствор так, чтобы он выходил из нижней ноздри.
Повторите с другой стороной.
4. Имбирь

Имбирь известен противовоспалительными и противовирусными свойствами. Кроме того, это природное противозастойное средство, которое с давних времен использовали для профилактики простуды и гриппа.
Исследование, опубликованное в Журнале Этнофармакологии показало, что горячий имбирный чай эффективно борется с инфекциями верхних дыхательных путей.
Натрите небольшой кусочек свежего имбиря (около 3 см) на терке и залейте кипятком. Накройте крышкой и оставьте настаиваться в течение 10-15 минут.
Пейте имбирный чай 2-3 раза в день, добавив туда лимон или мед по вкусу.
5. Куркума
Куркума содержит куркумин – соединение, обладающее антисептическими и целебными свойствами. Она помогает уменьшить количество слизи, убивая бактерии, вызывающие избыточное производство слизи.
1 ч. ложка куркумы
¼ чайной ложки соли
1 стакан теплой воды
Добавьте 1 чайную ложку куркумы в стакан теплой воды.
Добавьте щепотку соли (примерно ¼ чайной ложки).
Хорошо перемешайте и полоскайте горло 3-4 раза в день для разжижения мокроты в горле.
6. Мед с лимоном
Натуральный сырой мед обладает природными антибактериальными, противовирусными и противогрибковыми свойствами, и оказывает смягчающее воздействие на горло.
Канадские исследователи обнаружили, что даже одна порция меда помогает уменьшить выделение слизи и кашель. Более того, мед оказался эффективнее препаратов от кашля, уменьшая частоту этих симптомов.
Лимон богат витамином С, укрепляет иммунитет и избавляет от заложенности.
Добавьте 1 столовую ложку меда и 2 столовые ложки лимонного сока в стакан воды.
Пейте этот напиток несколько раз в день для облегчения заложенности.
Также вы можете принимать столовую ложку натурального меда 2-3 раза в день, пока не избавитесь от постоянного желания прочищать горло.
7. Немного остренького

Острый перец, хрен, горчица и васаби помогают практически мгновенно избавиться от заложенности.
Если вы хорошо переносите острые продукты, это является натуральным способом облегчить воспаление и предотвратить накопление избыточной слизи.
Исследование капсаицина и аллилгорчичного масла показали, что оба эти вещества, содержащиеся в острых продуктах, уменьшают выделение мокроты и воспаление.
8. Яблочный уксус
Яблочный уксус помогает восстановить щелочной баланс в организме, предотвращая производство большого количества слизи.
Добавьте 1 столовую ложку яблочного уксуса в стакан воды и хорошо перемешайте.
Выпивайте этот напиток 2-3 раза в день, пока не избавитесь от избытка мокроты.
Также вы можете полоскать этим раствором горло.
9. Больше пейте воду
Очень важно потреблять достаточное количество жидкости, чтобы разжижать мокроту и не позволять ей накапливаться в горле.
Старайтесь выпивать 2 литра жидкости в день, включая воду, чай, супы и другие напитки.
Выбирайте травяные напитки, помогающие избавиться от чрезмерной мокроты, такие как чай из ромашки или куркумы.
10. Чаще пойте
Напевание песни заставляет ваше горло вибрировать, эффективно разрушая мокроту. Выберите любимую песню и напевайте в течение 1-2 минут.
После этого выпейте немного воды. Это должно прочистить горло.
Такой способ отлично работает, если у вас не болит горло. Если же напевание вызывает дискомфорт, попробуйте один из вышеперечисленных способов.
Материал несёт информационно-справочную функцию! Перед применением любых средств необходимо проконсультироваться со специалистом!
Мокрота в горле

Обращаясь к врачу с жалобой: «Доктор, у меня мокрота в горле», пациенты могут иметь в виду несколько разных состояний. Самое частое – это так называемый синдром постназального затекания, возникающий на фоне насморка, аденоидита или фарингита. Слизь, которая образуется на поверхности носовых ходов, глотки или миндалин, стекает в глотку, раздражает ее и провоцирует покашливание, ощущение дискомфорта. Но это не мокрота, а именно слизь, просто пациенты могут ошибочно называть ее этим термином. Некоторые пациенты называют мокротой выделения из носа, которые стекают по задней стенке носоглотки, а также отделяемое при хронических патологиях ротоглотки и гортани.
Второй вариант – это образование мокроты в нижних дыхательных путях, ее затрудненное откашливание, которое приводит к ощущению, что она «застревает», скапливается в горле.
Мокрота представляет собой секрет в виде слизи, образующейся в клетках эпителия (слизистой оболочки) бронхов. К этой слизи могут присоединяться фрагменты бактерий, слущенные клетки эпителия и другие компоненты. При кашле и дыхании слизь продвигается по бронхам, попадает в трахею и может откашливаться в глотку, где смешивается со слизью верхних дыхательных путей и проглатывается. В норме мокрота должна быть прозрачной и выделяться в небольших количествах, не доставляя какого-либо дискомфорта. У курильщиков и лиц, работающих в условиях повышенной запыленности, мокрота может выделяться в больших количествах. Мокрота как правило образуется в нижних отделах дыхательного тракта (трахее, бронхах, бронхиолах) и, накапливаясь, раздражает рецепторы, в силу чего вызывает кашлевой рефлекс и выходит наружу через рот.
Мы рассмотрим отделение мокроты (не носоглоточной слизи), которое может быть связано с различными патологическими процессами. При подобных жалобах необходимо произвести полный осмотр больного, узнать детали анамнеза и провести ряд анализов.
Мокрота с кашлем
Кашель с мокротой или влажный, продуктивный кашель может свидетельствовать о различных заболеваниях дыхательной системы от ОРВИ до аллергии. Можно выделить ряд заболеваний и состояний, для которых характерен кашель с мокротой:
-
Курение. В легких курящего человека образуется большее количество слизи, от которой организм пытается избавиться, провоцируя кашель.
Мокрота без кашля
Если в дыхательных путях, особенно нижних, скапываются мокрота, она рефлекторно провоцирует кашель. Без кашлевого рефлекса скопление мокроты в бронхах грозит «заболачиванием» легких и развитием пневмонии. Такие ситуации возможны при приеме препаратов, подавляющих кашель, одновременно со средствами, разжижающими мокроту. Реже подобные проблемы могут возникать у лежачих пациентов или людей с серьезными неврологическими патологиями (когда нарушена работа центра кашля в мозге).
Если же речь идет о слизи, которая копится в носоглотке, она может образовываться и без кашля, человек обычно ее сглатывает со слюной.
Российские страховые компании регулярно проводят исследования, чем чаще всего туристы болеют в поездках. Рейтинги выглядят так:
- Простуды — 40%
- Отравления — 25%
- Травмы — 15%
Почему скапливается мокрота
Мокрота в нижних дыхательных путях образуется практически всегда, но ее объем крайне скудный. Усиленное производство мокроты происходит при раздражении бронхов, трахеи либо легких, на фоне воспаления, попадания в просвет дыхательных путей и на слизистые инородных частиц, возбудителей инфекций, пыли, аллергенов и т.д.
При воспалении эпителиальные клетки производят больший объем мокроты, что необходимо для связывания и выведения раздражителя. В мокроте при вирусных и микробных инфекциях присутствует большое количество эпителия, лейкоцитов, слизи и погибших возбудителей.
Большое количество мокроты производится при бактериальных инфекциях – бронхите, пневмонии, а также при осложнениях различных патологий – абсцессе легкого, опухолях, отеке легких, бронхиальной астме.
О чем говорит цвет мокроты
Цвет мокроты может косвенно указывать на причины воспаления, тяжесть состояния и локализацию поражения. В норме мокрота бесцветная или слегка беловатая, ее очень мало, откашлять ее практически невозможно.
Помимо цвета оценивают и другие характеристики мокроты – слизистая, с прожилками, гнойная, серозная и т.д.
Коричневая мокрота. Она обычно выделяется у курильщиков и людей, часто вдыхающих дым. Это смесь из дыма, смол и мелких частиц. Кроме того, коричневая мокрота может быть у людей, пьющих много кофе и вина.
Коричневатый цвет мокрота может приобретать из-за небольших примесей крови, когда гемоглобин эритроцитов начинает активно разлагаться.
Желтая мокрота. Часто возникает при инфекционных поражениях бронхов и легких. Нередко это бывает при вирусных инфекциях, но вполне возможна и при наличии бактериальной инфекции. Для определения причины такого цвета необходима микроскопия и посев мокроты на флору.
Зеленая мокрота. Зачастую причина зеленой мокроты – это бактериальные инфекции нижних дыхательных путей. Но у некоторых пациентов подобная окраска мокроты не связана с инфекциями и возникает как реакция на внешние раздражители.
Розовая или красная мокрота. Такая окраска связана с наличием крови в мокроте. Иногда этот тип мокроты еще называют ржавой, если прожилки крови начинают разлагаться, изменяя цвет гемоглобина. Розовый цвет возможен при развитии отека легких или при небольших кровотечениях в области легочной ткани. Розовая пенистая мокрота может быть при серьезных сердечных патологиях.
Прожилки крови или кровохаркание часто бывают при туберкулезе, тяжелых опухолевых поражениях легких, на фоне эмболии легких.
Белая мокрота. Белая мокрота, особенно если она похожа на комочки стекла, типична для бронхиальной астмы. Она трудно отделяется, очень густая. Нередко может быть при других аллергических респираторных поражениях.
Серая мокрота. Обычно возникает на фоне воспаления нижних дыхательных путей при вирусных инфекциях. Иногда мокрота приобретает подобный цвет из-за загрязнения окружающего воздуха и выведения частиц пыли со слизью.
Ангина или острый тонзиллит — воспаление небных миндалин, расположенных в области носоглотки. Болезнь доставляет множество неприятных ощущений. «Комсомолка» рассказывает, о симптомах, лечении и профилактике этого заболевания
Как избавиться от мокроты
Для того чтобы избавиться от мокроты необходимо понимать причины ее возникновения. Лечебные меры при этом напрямую зависят от заболевания, вызвавшего образование мокроты.
- При остром воспалительном процессе назначаются противовоспалительные средства и антибиотики, жаропонижающие средства. Для разжижения и облегчения отделения мокроты назначают муколитические и отхаркивающие препараты.
- При аллергии – антигистаминные средства и гормональные препараты –кортикостероиды.
- При курении необходим отказ от вредной привычки. При этом для восстановления слизистой оболочки требуется время.
Полоскания. Полоскания не помогут избавиться от мокроты. Они эффективны только при наличии синдрома постназального затекания и появления слизи в глотке. Наиболее эффективны полоскания солевыми, содовыми растворами, антисептиками.
Ингаляции. Применение ингаляций при наличии мокроты в бронхах – спорный вопрос. Если она густая и трудно отделяется, ингаляции со стерильными растворами при помощи небулайзера или ультразвукового аппарата помогут в разжижении и отхождении мокроты. Но если это кашель с обильной жидкой мокротой ингаляции опасны, они могут привести к пневмонии.
Не стоит делать ингаляции с отварами трав, минеральной водой или эфирными маслами. Эти растворы нестерильны, их компоненты трудно выводятся из бронхов и грозят ухудшением состояния.
Компрессы. Различные компрессы при появлении мокроты в нижних дыхательных путях не имеют доказанной эффективности.
Муколитические препараты. И так же можно применять для разжижение мокроты в горле.
Причина мокроты: в горле и бронхах, при кашле и без кашля, зеленой, желтой, густой
Скопление слизи в горле вынуждает пациента обращать на нее внимание. Вариантов всего два: отхаркивание или глотание. Оба процесса – физиологичны.
Глотание безвредно: мокрота проходит в желудок и расщепляется на составляющие. Ферменты в составе желудочного сока трансформируют слизь в воду, которая возвращается в организм и приносит только пользу. Вредные компоненты перевариваются и выводятся наружу естественным путем.
Ощущение слизи в горле при гиперсекреции желез дыхательной системы – норма. Это нервные окончания сигнализируют о застое мокроты. Основное – отсутствие удушья, которое является опасным признаком развития событий: отек гортани с угрозой для жизни.

Мокрота в легких по составу
Отхаркивание белой слизью без кашля
Обволакивание гортани белой слизью без рефлекторной попытки удалить ее – частая причина обращения пациентов к врачу. Чаще всего – это чистая физиология, не опасная для здоровья: неблагополучная экология, раздражающая слизистые еда, спиртные напитки.
Если кроме мокроты появляются симптомы простуды: насморк, головная боль и температура – это повод обратиться к врачу.
Вероятнее всего, ОРЗ спровоцировало обострение латентного процесса, который локализуется в верхних дыхательных путях и ничем не проявляет себя, кроме гиперсекреции слизи. В бронхи патология не опускается, поэтому кашля нет. Но за такой «невинностью» могут прятаться опухоли носоглотки, поэтому консультация специалиста необходима.
В целях профилактики любое отхаркивание белой слизи без кашля в течение пары суток – причина для визита к терапевту.
Обследование на специальном оборудовании, сдача ряда анализов позволит установить истинную причину гиперсекреции и назначить терапию либо отправить к узкому профильному специалисту.
Другие причины
Если мокрота скапливается в горле из-за аллергии, то следует принимать антигистаминные средства (Супрастин, Цетиризин, Лоратадин, Тавегил). Облегчение должно наступить уже в первые сутки их использования. Если симптом вызван рефлюксом и забросом содержимого желудка, то лечение назначается гастроэнтерологом.
Для каждого пациента оно будет индивидуальным (с применением ферментов, противовоспалительных средств и блокаторов допаминовых рецепторов).
Причины, вызванные патологическими процессами
Зеленая мокрота без кашля всегда является причиной инфекционного заболевания. Она может образовываться или скапливаться в горле при следующих патологиях:
- фарингит (воспаление гортани);
- ринит (воспаление слизистой носа);
- назофарингит (воспаление носоглотки);
- бронхиальные или легочные заболевания (чаще хронического характера);
- тонзиллит (воспаление миндалин);
- аллергия.

Чаще всего ощущение мокроты в горле возникает у людей, которые страдают от ларингофарингеального рефлюкса или эзофагита.
Слизь стекает из носа по задней стенке глотки. Или же она забрасывается из нижних отделов дыхательных путей, пищевода. Раздражение, возникающее внутри глотки, усиливает образование мокроты.
Вирусные и бактериальные заболевания, вызывающие избыток слизи в горле, часто сопровождаются повышенной температурой тела. При забросе жидкости из пищевода во рту присутствует неприятный привкус.
Возможные причины мокроты без кашля и дополнительные симптомы
Мокрота – это слизь, которая выделяется железистыми клетками трахеи, носовой полости, придаточных пазух и бронхов. В норме за сутки в трахеобронхиальном дереве скапливается не более 100 мл слизи. Она обладает бактерицидными свойствами и участвует в выведении из дыхательных путей:
- пыли;
- аллергенов;
- болезнетворных агентов.
Отхаркивание слизи без кашля – неспецифический симптом, который сопутствует патологиям разных систем:
- дыхательной;
- пищеварительной;
- эндокринной;
- нервной.
Чтобы выяснить причину состояния, надо определить:
- характер мокроты – эластичность, прозрачность, цвет, запах;
- сопутствующие симптомы – боли в груди, першение в горле, жжение в носу;
- факторы, провоцирующие обострение, – резкие запахи, физическая активность, употребление горячих напитков и т.д.
Отхаркивание слизи без кашля в половине случаев указывает на поражение носоглотки или бронхолегочной системы.
Синусит и ринит
Густая слизь без кашля отделяется в случае воспаления носоглотки и придаточных пазух – околоносовых синусов. Обильная мокрота отхаркивается при таких болезнях:
- Ринит (насморк). Воспаление слизистой носа сопровождается выделением вязкой слизи. Ее прозрачность и эластичность зависит от формы заболевания. При инфекционном насморке отделяется желтая или зеленая слизь. У людей с недостаточным тонусом кровеносных сосудов возникает вазомоторный ринит, при котором образуется прозрачный секрет. При атрофическом рините возникает зловонная мокрота зеленого цвета.
- Синусит. При воспалении верхнечелюстных пазух возникает гайморит, решетчатой – этмоидит, клиновидной – сфеноидит, лобных – фронтит. Если отхаркивается белая густая слизь без кашля, причиной болезни стала вирусная инфекция или аллергия. При бактериальном и грибковом воспалении она приобретает желтый или зеленый оттенок и неприятный запах.
Фарингит, ларингит, тонзиллит
Мокрота в горле без кашля у ребенка и взрослого возникает на фоне воспаления:
- небных миндалин – тонзиллита;
- глотки – фарингита;
- гортани – ларингита.
Если секрет прозрачный, это указывает на начало болезни или на затухание воспаления. При отсутствии осложнений кашель не беспокоит, а мокрота отхаркивается в небольшом количестве. Если она становится густой и зеленой, не исключено гнойное воспаление.
Выделение вязкой слизи без кашля после перенесенного ларингита – признак того, что воспаление перешло в хроническое.
Рефлюкс-эзофагит
Если кашля нет, но есть мокрота у взрослого, возможно, причиной стал заброс желудочного содержимого в пищевод – гастроэзофагеальная рефлюксная болезнь (ГЭРБ). В желудочном соке содержится соляная кислота, которая раздражает слизистую и провоцирует выработку слизи.
- изжогой;
- кислым привкусом во рту;
- расстройством глотания;
- охриплостью голоса;
- тяжестью в желудке после еды.
Содержимое желудка проникает в пищевод при наклоне туловища или в лежачем положении. Поэтому прозрачная слизь отхаркивается после пробуждения. При случайном вдыхании желудочного сока возникает спастический кашель, сопровождающийся жжением в гортаноглотке.
Туберкулез и другие инфекции легких
Вязкая слизь скапливается в дыхательных путях при инфекционном воспалении бронхов и легких. Зеленая мокрота возникает при поражении ЛОР-органов:
- бациллой Коха;
- аденовирусом;
- золотистым стафилококком;
- пневмококком;
- коронавирусом;
- вирусом кори;
- пептострептококком;
- пиогенным стрептококком;
- коринебактерией.
Болезнетворные микроорганизмы выделяют токсины, поэтому на первый план выходят признаки интоксикации (отравления):
- слабость;
- отсутствие аппетита;
- головные боли;
- сонливость;
- потливость.
При вирусном воспалении мокрота прозрачная, при бактериальном – желтая, а при гнойном – зеленая.
Если кашель отсутствует, и слизь скапливается в бронхах, дыхание становится жестким. При прослушивании стетоскопом слышны влажные хрипы в легких.
Аллергия
Выделение мокроты без кашля – один из признаков респираторной аллергии. Раздражителями (аллергенами) выступают:
- медикаменты;
- пыльца растений;
- продукты питания;
- испарения бытовой химии;
- пылевые клещи.
Проявления респираторной аллергии:
- затрудненное дыхание;
- покраснение слизистой горла;
- заложенность носа;
- слезотечение (при поллинозе);
- болезненность при глотании;
- осиплость голоса.
Больные жалуются на отхаркивание прозрачной вязкой мокроты, которая иногда становится стекловидной. При отсутствии лечения клиническая картина дополняется новыми симптомами – спастическим кашлем, одышкой, отеком слизистых.
Бронхит
При воспалении бронхов выработка бронхиального секрета увеличивается в 5-7 раз. На начальной стадии кашель то возникает, то исчезает. Когда скопившаяся слизь раздражает рецепторы, появляются кашлевые приступы. Без приема муколитиков она не отхаркивается, поэтому появляются хрипы в легких.
- недомогание;
- жесткое дыхание;
- дискомфорт в груди;
- заложенность носа;
- умеренное повышение температуры.
Через 2-3 дня слизь начинает обильно отходить, поэтому возникает продуктивный кашель. Он усиливается ночью или в утренние часы, при резком перепаде температур.
Синдром Шегрена
Мокрота без температуры и кашля – один из признаков болезни Шегрена. Она характеризуется поражением соединительной ткани и желез внешней секреции. Сопровождается синуситом и трахеобронхитом, отделением ржавой мокроты.
Симптомы болезни Шегрена:
- боль в мышцах и суставах;
- сухость глаз;
- заеды в уголках рта;
- нарушение акта глотания;
- упадок сил;
- сухость языка;
- образование корок в носу;
- увеличение околоушных желез.
Из-за дисфагии (нарушения глотания) больной не может ее проглотить. Поэтому возникает ощущение скопления слизи в горле.
Воспаление аденоидов
Мокрота без кашля у ребенка появляется на фоне аденоидита. Так называют воспаление разросшейся носоглоточной миндалины. Аденоиды перекрывают носовые ходы, поэтому вязкий секрет скапливается в полости носа. Во время сна он затекает в горло через заднюю стенку глотки.
- ночной храп;
- нарушение носового дыхания;
- отхаркивание желтой слизи;
- беспокойный сон;
- головные боли;
- повышенная температура.
Во время бодрствования кашель отсутствует. Он возникает под утро или сразу после пробуждения из-за раздражения горла назальным секретом. При отсутствии лечения воспаляется евстахиева труба (евстахиит), поэтому ребенок жалуется на снижение остроты слуха, боль в ухе.
Дивертикул пищевода
Эзофагеальный дивертикул – мешотчатое выбухание стенки пищевода. Проявляется дисфагией, неприятным запахом изо рта, ощущением кома в горле. У многих наблюдается гиперсаливация – чрезмерная выработка слюны, поэтому они жалуются на обильное отхождение мокроты без приступов кашля.
Сопутствующие симптомы зависят от локализации дивертикула. Наиболее яркая клиническая картина при образовании выпячивания в зоне ключиц:
- изменение тембра голоса;
- тошнота;
- царапанье в глотке;
- отхаркивание негустой мокроты;
- срыгивание пищи;
- обратный ток слизи из пищевода в горло.
Последствия курения
Неинфекционный бронхит – проблема, с которой сталкиваются курильщики со стажем более 7 лет. Систематическое повреждение бронхов табачным дымом приводит к раздражению и воспалению слизистой, из-за чего активность железистых клеток увеличивается.
Симптомы бронхита курильщика:
- саднение в глотке;
- эпизодический кашель;
- отделение слизи;
- одышка;
- жесткое дыхание;
- тахикардия (на фоне приступов кашля).
Днем мокрота отходит без кашля. Но во время сна она скапливается в горле, поэтому утром возникают кашлевые приступы, при которых отделяются сгустки прозрачной слизи.
Глистная инвазия
Если у ребенка или взрослого не откашливается прозрачная или белая мокрота, возможно, причиной стал гельминтоз. В острой фазе личинки паразитов циркулируют в крови и попадают в бронхи. Они раздражают слизистую, поэтому возникает продуктивный кашель. Человек жалуется на:
- боли в груди;
- отек слизистых;
- одышку;
- тошноту.
Когда слизь проглатывается, гельминты попадают в кишечник, где развиваются во взрослых особей. На поздних стадиях гельминтоз проявляется:
- болями в животе;
- неустойчивым стулом;
- слабостью;
- нарушением сна;
- повышенной температурой;
- судорогами.
Другие причины
Зловонная слизь без кашля – опасный симптом, который возникает на фоне гнойного воспаления ЛОР-органов. При отсутствии лечения возможны осложнения – абсцесс и гангрена легкого, сепсис (заражение крови).
Возможные причины отхаркивания мокроты:
- рак легких;
- легочный сифилис, распад сифилитической гуммы;
- бронхолегочная карцинома;
- муковисцидоз;
- легочный микоз;
- актиномикоз;
- буллезная болезнь;
- эмпиема плевры;
- ХОБЛ.
Желтая мокрота без кашля – признак бактериальных заболеваний носоглотки. Если в ней обнаруживаются сгустки запекшейся крови, это указывает на слизисто-гнойное воспаление. Коричневая мокрота по утрам без кашля возникает при бронхоэктатической болезни, кардиопатологиях.
Что делать, если слизь и мокрота скапливаются, но не отхаркиваются?

Скопление слизи в горле – патологический симптом, указывающий на развитие нарушений в работе реснитчатого эпителия и железистых тканей. Гиперсекреция вязкого секрета обусловлена проникновением в слизистые оболочки ЛОР-органов патогенных бактерий, грибков, вирусов или аллергенов. Катаральные процессы в верхних и нижних отделах дыхательной системы стимулируют активность бокаловидных клеток, которые начинают вырабатывать много слизи, вследствие чего она может скопиться в бронхах и горле. В связи с нарушением мукоцилиарного клиренса, тягучий секрет медленно продвигается по воздухоносному пути и скапливается в области горла, вызывая дискомфорт.
Об анатомии
По какой причине слизь в горле не отхаркивается? Увеличение вязкости секрета часто обусловлено патологическими изменениями в органах дыхания. Слизистая оболочка нижних воздухоносных путей, т.е. бронхов и трахеи, покрыта клетками, на поверхности которых имеются волоски. Между ними располагаются небольшие железы, состоящие из бокаловидных клеток. И те, и другие клетки представляют собой так называемый мукоцилиарный аппарат, а сам процесс продвижения трахеобронхиального секрета по дыхательным путям называют мукоцилиарным клиренсом.
Достаточно густая слизь, которая продуцируется бокаловидными клетками, является основной составляющей мокроты. Именно она выводит из бронхов и трахеи частички пыли, аллергены и патогены. Слизистые оболочки ЛОР-органов пронизаны сеткой капилляров, через которые в мокроту проникают иммунные клетки. Иными словами, слизь в гортани выполняет защитные функции, уничтожая чужеродные объекты, проникающие вглубь органов дыхания.
В нормальном состоянии ежедневно слизистым эпителием продуцируется до 100 мл мокроты. Но при развитии септического воспаления или аллергии количество секрета увеличивается, вследствие чего он начинает скапливаться в глотке, вызывая у пациента неприятное ощущение. Гиперпродукция мокроты – защитная реакция организма, целью которой является уничтожение патогенных объектов в ЛОР-органах и эвакуация их из дыхательных путей.
Причины густой слизи
Почему скапливается вязкая слизь в горле? Увеличение объема трахеобронхиального секрета всегда обусловлено воздействием эндогенных и экзогенных раздражителей. Повышение эластичности и вязкости слизи связано с увеличением концентрации моносахаридов, белков и иммунных клеток в жидкости. Вязкая мокрота в горле плохо отхаркивается, что приводит к ее скоплению в дыхательных путях.
Существует несколько патологических факторов, способствующих увеличению плотности секрета, продуцируемого бокаловидными клетками:
- нарушение водного баланса в организме;
- повышенная потливость;
- нарушение работы реснитчатого эпителия;
- пересыхание слизистых оболочек.
Важно! Застой мокроты в нижних отделах органов дыхания могут привести к обструкции бронхов и воспалению легких.
Спровоцировать гиперсекрецию слизи может септическое воспаление ЛОР-органов, аллергические реакции, травмы слизистых, атрофия тканей горла и т.д. Чтобы понять, почему в горле скапливается слизь, необходимо пройти дифференциальное обследование у отоларинголога.
Свойства мокроты
По реологическим свойствам трахеобронхиального секрета можно понять, что именно стало причиной скопления мокроты в органах дыхания. Однако точный диагноз и, соответственно, курс лечения может быть назначен только специалистом. Некоторые виды ЛОР-патологий протекают в атипичной форме, поэтому установить вид заболевания можно только в ходе аппаратного обследования пациента.
Консистенция и характер трахеобронхиального секрета:
- бесцветный и прозрачный – катаральное или хроническое воспаление ЛОР-органов;
- серозный и пенистый – воспаление и отек легочных тканей или диапедезное кровотечение;
- слизисто-гнойный – воспаление легких, туберкулез, острый бронхит;
- полужидкий и гнойный – гнойный фарингит, абсцесс легких, бактериальный бронхит.

Скопление мокроты в горле приводит к нарушению дренажной функции бронхов, которое влечет за собой уменьшение рабочей площади легких и гипоксию.
Следует отметить, что зеленая или желтая мокрота, которая имеет неприятный запах, зачастую сигнализирует о развитии микробной флоры. Если в бронхах собирается слизь, в которой содержатся бактериальные патогены, рано или поздно это приведет к абсцессу легкого или даже гангрене. Поэтому при отхаркивании вязкого секрета характерного цвета и запаха следует обратиться за помощью к врачу.
Инфекционные причины
Почему трудно откашливаться при воспалении слизистых оболочек органов дыхания? Скопление мокроты в горле в большей мере связано с нарушением работы реснитчатого эпителия. Инфицирование органов дыхания микробами, грибками или вирусами приводит к отеку тканей и увеличению количества патологического секрета в дыхательных путях. Если в горле постоянно скапливается мокрота, это может свидетельствовать о развитии следующих ЛОР-заболеваний:
- гайморит;
- пневмония;
- ангина;
- бронхит;
- фарингит;
- ринорея;
- ринит.
Если стекает слизь по задней стенке горла, это может сигнализировать о развитии так называемого постназального синдрома. Воспаление слизистой носоглотки приводит к сужению носовых каналов, вследствие чего слизь из носовой полости проникает в глотку, вызывая кашель, першение и ощущение комка в глотке. Скапливающийся в воздухоносных путях секрет плохо отслаивается от стенок горла, вследствие чего пациент не может ни отхаркнуть, ни проглотить слизь.
Нарушение эвакуации мокроты из дыхательных путей приводит к респираторному дистресс-синдрому, который может спровоцировать диффузную инфильтрацию легких.
Неинфекционные причины
Постоянная мокрота в горле может быть следствием развития внелегочных заболеваний. Гиперсекреция слизи зачастую связана с раздражением мерцательного эпителия, которое возникает при дисфункции ЖКТ, аллергических реакция, аутоиммунных сбоях и т.д. К неинфекционным причинам скопления мокроты в горле можно отнести:
- аллергизацию организма;
- гастроэзофагеальный рефлюкс;
- табакокурение;
- работу на вредном производстве;
- эндокринные нарушения;
- травмы слизистых оболочек.
Желтая мокрота, возникающая в горле по утрам, сигнализирует о нарушении работы органов пищеварения. Заброс дуоденального содержимого в верхние отделы пищевода приводит к раздражению слизистых оболочек и гиперсекреции слизи. Постоянная слизь в горле гелеобразной консистенции чаще свидетельствует о развитии аллергических реакций. На сенсибилизацию организма могут указывать заложенность носа, слезотечение, отек горла, постоянный кашель и т.д.
Следует отметить, что в горле собирается мокрота и по причине обезвоживания организма. Недостаток влаги в слизистых оболочках органов дыхания влечет за собой нарушение мукоцилиарного клиренса. Уменьшения процентного соотношения воды в слизи приводит к повышению ее плотности и эластичности, именно поэтому она может не отхаркиваться.
Особенности терапии

Как предотвратить накопление трахеобронхиального секрета в воздухоносных путях? Чтобы предупредить скапливание слизи в горле, необходимо принимать отхаркивающие препараты. Они нормализуют работу реснитчатого эпителия и угнетают гиперсекрецию слизи бокаловидными клетками. Препараты муколитического действия относятся к средствам паллиативной терапии, так как не препятствуют развитию патологических реакций в ЛОР-органах.
Важно! Обильное питье позволяет уменьшить вязкость слизи и ускорить процесс ее эвакуации из дыхательных путей.
Что делать, если отхаркивается зеленая слизь из горла? Зеленая и желтая мокрота возникает в случае развития бактериальной флоры в органах дыхания. Предотвратить распространение инфекции позволяет прием препаратов антибактериального действия. Если не пройти антибактериальную терапию при развитии ангины, бактериального фарингита или трахеита, болезнетворная флора опустится в нижние отделы органов дыхания и спровоцирует серьезные осложнения.
Этиотропная терапия
Как лечится зеленая мокрота в горле? В случае гиперсекреции патологического секрета, вызванной инфекционными возбудителями, необходимо принимать препараты этиотропного действия. Их применение препятствует распространению инфекции, вследствие чего нормализуется работа мукоцилиарного аппарата. Чтобы ускорить выделение слизи из горла, но при этом уменьшить ее объем, нужно принимать следующие виды медпрепаратов:
| Группа препаратов | Название препаратов | Принцип действия |
|---|---|---|
| антибиотики | «Аугментин», «Амоксиклав», «Флемоксин Салютаб» | препятствуют синтезу клеточных структур бактерий, что приводит к их гибели |
| противовирусные средства | «Арбидол», «Тамифлю», «Гропринозин» | угнетают репродуктивную активность вирусов за счет ингибирования синтеза патогенной ДНК |
| антигистаминные препараты | «Супрастин», «Кларитин», «Зиртек», «Лоратадин» | препятствуют синтезу циклооксигеназы, вследствие чего снижается концентрация медиаторов воспаления в пораженных слизистых |
| противовоспалительные и обеззараживающие лекарства | «Ингалипт», «Раствор Люголя», «Фарингосепт», «Орасепт» | ускоряют эпителизацию тканей и уничтожают патогенные микроорганизмы в очагах поражения |
Дискомфортное ощущение, связанное со скопление мокроты в горле, можно устранить ингаляциями. Вдыхание паров отхаркивающих средств приводит к уменьшению вязкости трахеобронхиального секрета, благодаря чему пациенту легче откашляться от слизи. Однако следует учесть, что прием медпрепаратов симптоматического и этиотропного действия предварительно должен согласовываться с отоларингологом.
Отхаркивающие средства
Что делать, если скапливается слизь на задней стенке горла? Ликвидировать скопившийся в органах дыхания вязкий секрет позволяют муколитики (разжижают слизь) и мукокинетики (ускоряют эвакуацию слизи). После приема медпрепаратов отхаркивается слизь значительно быстрее, что облегчает самочувствие пациента.
Как правило, мокрота зеленого цвета имеет плотную консистенцию, и чтобы увеличить ее текучесть, нужно принимать следующие лекарства секретолитического действия:
- «Мукосольвин»;
- «Флавамед»;
- «Беротек»;
- «Кетотифен»;
- «Асмонекс»;
- «Мукалтин».

Важно! Если принимать муколитики с препаратами противокашлевого действия, слизь будет собираться в бронхах, что приведет к воспалению легких.
Чтобы желтая мокрота быстрее эвакуировалась из ЛОР-органов, следует принимать медикаменты, которые оказывают отхаркивающий (секретомоторный) эффект. Они нормализуют работу реснитчатого эпителия и стимулируют кашлевые центры, за счет чего пациент быстрее избавляется от неприятных симптомов.
Если в горле постоянно скапливается мокрота, ускорить ее эвакуацию позволит прием таких лекарств, как:
- «Бромгексин»;
- «Халиксол»;
- «Лазолван»;
- «Бисольвон»;
- «Флавамед».
Если важный кашель не проходит в течение 5 дней, нужно обратиться за помощью к врачу. Затяжное отхаркивание слизи может быть следствием развития осложнений.
Cтекание слизи по задней стенке глотки
Казалось бы, любому человеку, который хотя бы однажды переболел насморком, знакомо это дискомфортное ощущение: где-то в глубине носоглотки что-то скопилось, и мешает при каждом глотании, и надо срочно, любым способом избавиться… Учитывая, что насморк является самым распространенным из болезненных состояний человека, можно смело предполагать: это ощущение «внутреннего насморка» известно каждому, и известно настолько хорошо, что и говорить тут вроде бы не о чем. В конце концов, слизистые оболочки носоглотки и в норме производят большие объемы секрета, часть которого стекает по задней стенке, проглатывается со слюной и пищей, иногда скапливается, – например, после ночного сна, – но особых проблем, в общем, не создает.
Однако стекание увлажняющей и бактерицидной слизи по задней носоглоточной стенке в гортаноглотку не всегда бывает «обычным» и беспроблемным. Все дело в причинах гиперсекреции, составе и свойствах слизи, ее количестве.
Ринит (насморк) и сопутствующая ему ринорея (обильное истечение слизистого отделяемого из носовых ходов), – это, по большому счету, не болезнь. Это симптом, признак той или иной патологии. Иногда этот симптом является вполне ожидаемым и действительно не несет особого клинического значения, однако в некоторых случаях он требует отдельного внимания и обследования. Для таких случаев введен специальный термин, который в литературе встречается в нескольких синонимичных написаниях: синдром постназального затека (англ. «postnasal drip syndrom»), ретроназальное затекание (иногда пишут «стекание»), ретроназальные выделения, внутренний насморк, постназальный синдром. Впервые он был описан в конце ХVIII века под названием «хронический глоточный катар».
2. Причины
- острые респираторный вирусные инфекции (ОРВИ);
- риниты аллергической этиологии;
- синуситы (воспаления придаточных пазух носа);
- инородные тела в назальной полости (чаще встречается в детском возрасте);
- длительный прием гормонсодержащих контрацептивов, гипотензивных средств и препаратов некоторых других групп;
- врожденные или приобретенные аномалии анатомического строения (чаще всего искривление носовой перегородки);
- аденоидит (воспаление гиперпластических разрастаний лимфоидной железистой ткани);
- вазомоторный ринит (гиперчувствительность к перепадам температуры, влажности и т.д.);
- пищевая аллергия или прием острой, кислой и другой раздражающей пищи;
- загрязнение воздуха ирритантами (веществами или частичками, раздражающими слизистую оболочку).
В отсутствие приведенных выше причин постназальный синдром может наблюдаться у женщин на этапе гестации (т.н. ринит беременных) и у больных гастроэзофагеальным рефлюксом.
3. Симптомы и диагностика
Помимо описанного выше мешающего ощущения, чувства скопления и повышенного глотательного (а иногда и рвотного) рефлекса, призванного «прочистить горло», – ретроназальный затек является одной из причин хронического кашля, поскольку избыточные количества слизи, стекая в гортаноглотку, механически раздражают кашлевые рецепторы. Зачастую отмечаются также болевые ощущения в области миндалин и/или глотки, «комок в горле» из-за рефлекторного отека, в более тяжелых случаях – дисфония, охриплость, симптоматика сальпингоотита.
Как правило, при вертикальном положении тела симптоматика значительно облегчается, а при лежании, особенно длительном – усугубляется.
Диагностика включает изучение жалоб и анамнеза, детальный осмотр ЛОР-органов, а также, по мере необходимости, применение дополнительных методов исследования (эндоскопических, томографических, лабораторных и т.д.). В некоторых случаях необходима консультация профильных специалистов, – напр., аллерголога, инфекциониста и др.
Проводится дифференциальная диагностика с хроническим бронхитом и прочими клинически сходными состояниями.
4. Лечение
В зависимости от полученных диагностических результатов, назначается этиотропная терапия, т.е. принимаются меры по устранению первопричины ретроназального затекания. В одних случаях первоочередной задачей является десенсибилизация и купирование аллергического воспаления (решается медикаментозно и путем минимизации контактов с аллергенами), в других не обойтись без хирургического восстановления нормальной анатомии, проходимости, вентиляции и дренирования носовых ходов, в третьих – применяется та или иная стратегия терапии синусита, назначается гастроэнтерологическое лечение, курс физиотерапии и др.
Важно понимать, что постоянное и обильное стекание слизи по задней стенке глотки не является вариантом нормы, это состояние нуждается в консультации специалиста, обследовании и лечении. Эффективная помощь оказывается во всех случаях.


