Уход за ребенком с сухой, чувствительной кожей – подсказки для родителей
В момент появления на свет ребенок попадает в новые для себя условия, из темной, теплой и постоянно влажной полости матки он переходит в воздушное пространство.
Самый крупный орган тела – кожа, защищающая младенца от всех внешних негативных воздействий, постепенно перестраивается на новый уровень работы. В первые месяцы жизни кожные покровы не идеальны: они краснеют, шелушатся, становятся сухими или покрываются мелкими прыщиками.
Это вполне допустимые реакции после длительного пребывания во влажной среде, в окружении околоплодных вод. Функционирование кожи на воздухе, где постоянно колеблется температура, влажность и скорость движения воздушных потоков, требует определенной «настройки». На это требуется в среднем около месяца.
Поэтому важно с первых дней правильно ухаживать за малышом, поддерживая здоровье его кожи, и знать, какие средства нужны, как избежать проблем, что нужно для гигиены, чем помочь при мелких травмах, высыпаниях, появлении зуда?
Чувствительная кожа – основная проблема
Кожа младенца тонкая, нежная и более чувствительная, нежели у взрослого. Это связано с особенностями строения детского эпидермиса: клетки не так плотно прилегают друг к другу, быстрее теряют влагу и отшелушиваются при малейших негативных воздействиях.
Потовые и сальные железы только настраивают свою работу, поэтому работают или слишком вяло, тогда кожа сохнет и трескается, или производят избыток секретов – тогда возникают прыщики, закупорка пор и потливость.

Если учесть, что примерно у 20 % детей имеется изначальная наследственная предрасположенность к аллергии, в том числе кожной, полноценный уход за малышом с первых дней после рождения становится одной из главных задач.
Зоны риска – это кожа в области подгузника, контактирующая с мочой и стулом, лицо, естественные складки кожи.
Наиболее распространенные проблемы детей – это опрелости, потница и сухость, шелушение кожи, вплоть до растрескивания особо пострадавших участков. Это не очень приятное зрелище, особенно если это совсем кроха, который сам не пожалуется на раздражение и боль, зуд и дискомфорт.
Сухость кожи ребенка легко устраняется с помощью простых домашних мер, только в редких случаях малышу необходима помощь врача и применение каких-либо лекарств.
Особенности новорожденного
Чтобы понять, почему у детей возникает сухость и повышенная чувствительность кожи, родители должны понимать особенности физиологических изменений эпидермиса новорожденного.
Младенцы рождаются, покрытые белесым налетом vernix caseosa (первородная, или сыровидная, смазка). Кремоподобное вещество покрывает и защищает кожу младенца от воздействия околоплодных вод до тех пор, пока он не появится на свет. После родов смазка вытирается с кожи, и эпидермис подвергается воздействию воздуха и бактерий, которые постепенно заселяют его кожу.
Лишенный смазки верхний слой кожи подсыхает и отшелушивается через несколько дней после родов. Следовательно, некоторая сухость кожи – обычное явление для новорожденных.
Эксперты утверждают, что новорожденные не нуждаются в дополнительном увлажнении или лосьонах в первый месяц своей жизни. Им нужно правильно настроить работу желез и активность верхних слоев эпидермиса для работы в новых условиях.
Избыточное применение кремов, косметики и различных увлажняющих средств в этот период может только навредить!
Когда ребенок становится старше, сухость кожи развивается в ответ на определенные внешние и внутренние раздражители. В этой ситуации важно внимание родителей и немедленное устранение раздражителей.
Сухость кожи у детей: какие факторы виновны?
Сухость кожи (медицинский термин: ксеродермия) в основном вызвана усиленной потерей влаги, что приводит к растрескиванию и шелушению эпидермиса – самого верхнего слоя кожи.

Факторы, которые влияют на работу эпидермиса и его состояние:
Погода. Экстремальный холод и сильная жара существенно влияют на влажность, заставляя кожу терять влагу и высыхать с высокой скоростью.
Температура и влажность в детской. Если дома очень высокая или слишком низкая температура, то воздух в комнатах будет постепенно терять влагу и высушивать кожу ребенка.
Кстати, обогреватели и кондиционеры сильно сушат воздух, поэтому увлажнители для квартиры – очень полезная вещь, особенно при наличии малышей.
Длительные ванны. Слишком долгое купание ребенка смывает природную защитную гидролипидную пленку на коже, выделяемую сальными железами. Прием ванны в обработанной марганцовкой или хлорированной воде, отваре трав, повреждает и высушивает кожу.
Жесткое мыло. Обычное, не детское мыло слишком «жесткое» для кожи ребенка, что вызывает ее сухость. Аналогичным образом влияет «взрослая» косметика и средства для купания.
Это были обычные условия, с которыми ребенок может столкнуться в повседневной жизни. Но сухость и раздражение также бывает признаком серьезной проблемы с кожей малыша.
Есть множество причин, объясняющих сухость кожи у детей. Но для родителей важно знать, какие симптомы должны вызывать тревогу, когда малышу нужна помощь.
Собственно, родители быстро замечают сухость кожи, и вполне простые методы устраняют раздражение. Но есть ряд симптомов, при наличии которых нужно посетить педиатра или дерматолога.
К ним относятся:
• кровотечения из потрескавшейся кожи;
• сильный зуд, который делает ребенка плаксивым и раздраженным;
• гной или желтые корки на сухой коже;
• отек эпидермиса, повышение температуры;
• сухость кожи, вызывающая приступы колик.
Как ухаживать за кожей малыша?
Профилактика и лечение сухости кожи достаточно просты, и всё, что нужно сделать, это выполнить несколько простых шагов и процедур.
Ограничьте время купания младенца. Длительное пребывание в ванне, особенно в горячей воде, смывает натуральную защитную пленку с кожи, оставляя эпидермис уязвимым к внешней среде. Эксперты рекомендуют ограничить время принятия ванны десятью минутами в теплой (не горячей) воде.
Используйте мягкое деликатное мыло. Всегда используйте мыло, специально предназначенное для детей, так как оно не содержит агрессивных и вредных химических веществ. Выбирайте гели для купания и жидкое мыло с добавлением увлажняющих средств, поскольку они защищают кожу. Избегайте мыла, содержащего красители и отдушки, поскольку оно быстро высушивает кожу и провоцирует аллергию.
Соблюдайте режим мытья. Даже если это деликатное мыло, его необязательно использовать ежедневно. Достаточно мыть ребенку тело и голову с шампунем и мылом 2–3 раза в неделю или когда малыш сильно испачкался. В остальное время достаточно обмывания теплой водой.
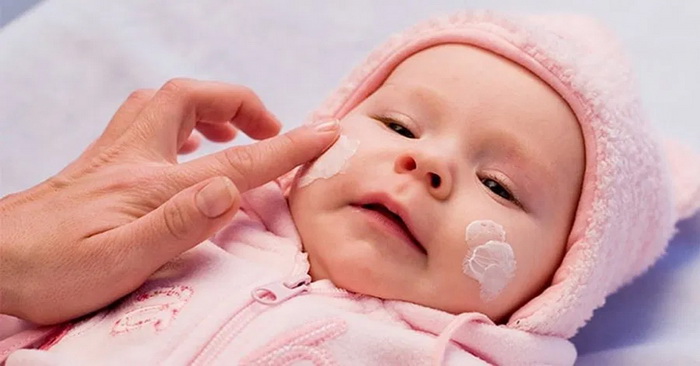
Используйте увлажняющие лосьоны после купания ребенка. Примерно с месячного возраста увлажняйте всё тело ребенка сразу после ванны, используя гипоаллергенный лосьон для тела. Жиры в увлажняющем лосьоне образуют на коже тонкий слой, который восполняет и предотвращает дальнейшую потерю влаги. Использование увлажняющих средств – самое безопасное домашнее средство для чувствительной кожи ребенка.
Выбирайте одежду из натуральных тканей и без жестких швов. Натуральные ткани, такие как хлопок, мягкие, не аллергенные и позволяют коже легко дышать. Если у ребенка сухая кожа, то важно перейти на хлопчатобумажную одежду.
Используйте детское средство для стирки. Детские вещи и постельные принадлежности должны стираться только специальным детским порошком без едкой химии и аллергенов. Ищите моющее средство, предназначенное для белья ребенка с чувствительной кожей.
Используйте увлажнитель. Сухой воздух – худший враг кожи ребенка. Используйте портативный увлажнитель с холодным туманом, который поддерживает постоянный уровень влажности воздуха и предотвращает потерю влаги с кожи.
Одевайте ребенка по погоде. Важно, чтобы во время прогулок ребенок не мерз, но и не перегревался. Очень жаркий или слишком холодный воздух лишен влаги, что может увеличить сухость кожи и усилить раздражение.
Не забывайте чаще поить ребенка. В жаркую погоду или при сильной сухости воздуха тело теряет больше влаги. Поэтому важно следить за питьевым режимом младенца. Грудничков нужно чаще прикладывать к груди, искусственникам и детям, получающим прикормы, чаще предлагать бутылочку с водой.
Простые шаги по профилактике и лечению помогают быстро устранить сухость кожи. Родители должны постоянно следить за тем, чтобы у ребенка была гладкая шелковистая кожа.
Чем мазать диатез у ребенка и стоит ли это делать

Диатез – это не просто аллергия, а предрасположенность организма к возникновению заболеваний и патологических реакций, которые проявляются преимущественно в детском возрасте. Это особое состояние, сопровождающееся склонностью ребенка:
- к аллергическим реакциям;
- частым простудам и респираторным инфекциям;
- нарушениям обмена веществ;
- изменениям иммунологической реактивности.
При диатезе наблюдается неадекватный ответ организма на обычные воздействия (раздражители) окружающей среды. Но такие реакции возникают при неблагоприятном сочетании сразу нескольких провоцирующих факторов: погрешностей в питании, нерационального режима, неправильного ухода, частых инфекций и пр.
Самый часто встречающийся тип диатеза – экссудативно-катаральный. Именно он проявляется в форме аллергического дерматита. Первые признаки появляются уже в 3-6 месяцев и может оставаться до 1-2 лет, когда у большинства детей все симптомы диатеза проходят.
Основные признаки, которыми проявляется экссудативно-катаральный диатез:
- «гнейс» – шелушение и себорейные корочки на волосистой части головы;
- краснота, шелушение и уплотнение кожи щек («молочный струп»);
- зудящие узелки («строфулюс»);
- опрелости крупных складок.
Один из методов лечения диатеза – местная терапия
В комплексное лечение диатеза включает местную терапию в виде мазей и гелей. Их должен назначать только специалист, причем он подходит к этому вопросу очень серьезно, поскольку в появлении признаков диатеза главная роль отводится аллергенам, воздействующим на кожу ребенка.
Какие препараты часто входят в список назначаемых врачом:
- Для смягчения и быстрого заживления кожных покровов: Бепантен, цинковая мазь, Деситин (мазь на основе цинка).
- Для обеззараживания, размягчения и профилактики образования новых корочек: Диадерм, Глутамол.
- Для подавления аллергической реакции: Фенистил, Виброцил, Цетрин.
Стоит учитывать, что мази – не основной способ лечения диатеза, поскольку они никак не воздействуют на причину. Местная терапия идет как вспомогательный метод. Основу же лечения должны составлять диета, правильный уход, исключение контакта с аллергенами.
Гормональные мази при диатезе
Особую группу местных препаратов, применяемых при диатезе, составляют гормональные мази. Их используют, если негормональные средства не помогают. Гормональные препараты имеют более серьезный состав, включающий гормональные компоненты – глюкокортикоиды. Это стероидные гормоны, синтезируемые корой надпочечника. Среди них наиболее распространены:
- Природные глюкокортикоиды: кортизол, гидрокортизон. Их действие сохраняется на протяжении 8-12 часов.
- Синтетические аналоги: преднизолон, преднизон, метилпреднизолон, мометазон, клобетазол. Вещества действуют в течение 12-36 часов.
- Синтетические аналоги с содержанием фтора: дексаметазон, бетаметазон, параметазон, флупреднизолон. Действие веществ сохраняется до 3 суток.
Такие вещества оказывают следующие эффекты:
- Противоаллергическое. Гормоны снижают уровень базофилов – веществ, активизирующихся при аллергии.
- Противовоспалительное. Вещества снижают в крови уровень медиаторов воспаления.
Гормональные средства оказывают более быстрое действие, но при этом имеют и более внушительный список побочных эффектов. По этой причине немногие гормональные мази разрешены для детей, и к ним стараются прибегать в крайних случаях, когда состояние ребенка запущено, и он страдает от зуда, больших очагов повреждения и прочих неприятных симптомов.
В перечень гормональных препаратов, применяемых при диатезе, входят:
- Адвантан (метилпреднизолон) – с 4 месяцев;
- Локоид (гидрокортизон) – с 6 месяцев;
- Афлодерм (алклометазон) – с 6 месяцев;
- Белодерм (бетаметазон) – с 6 месяцев
- Дермовейт (клобетазол) – с 1 года;
- Элокол (мометазона фуроат) – с 2 лет.
В чем опасность применения гормональных мазей при диатезе
Ввиду того, что у детей величина соотношения площади поверхности и массы тела больше, чем у взрослых, они больше подвержены риску возникновения побочных эффектов от гормональных препаратов. При длительном применении существует риск нарушений роста и развития. По этой причине детям назначают минимальные дозы мазей, а также короткие курсы. К примеру, Адвантан нельзя использовать дольше 4 недель.
Есть и другие особенности использования гормональных мазей, связанные с небольшой площадью поверхности тела ребенка. Например, мазь Белодерм используют очень осторожно и ни в коем случае не наносят под подгузник, поскольку из-за повышенной всасываемости активных компонентов увеличивается риск развития серьезных побочных эффектов.
Не менее важно с осторожностью наносить гормональную мазь в области складок тела. В этих местах мазь всасывается активнее и может оказывать на организм системное действие, т. е. попадать в кровоток и влиять изнутри.
В случае с гормональными мазями также важно:
- не превышать назначенную дозировку;
- использовать такое количество мази, которое назначил специалист;
- не продлевать срок применения (в большинстве случаев не дольше 5 дней);
- мазать только очаги поражения.
Чем еще мажут диатез
Многие родители прибегают к использованию народных методов лечения. По совету близких и знакомых они делают ванночки с чередой или ромашкой, крахмальные ванны, выполняют различные примочки и готовят мази на основе детского крема. Но подобные методы могут не только не помочь, но и оказать противоположное действие. Любой используемый ингредиент может стать для организма аллергеном, и тогда симптомы диатеза только усилятся и состояние усугубится.
Что делать при диатезе у ребенка
Местная терапия с применением мазей – одна из составляющих комплексного лечения. Но как гормональные, так и негормональные препараты должен назначать врач индивидуально для каждого малыша с учетом особенностей протекания диатеза.

Самолечение в такой ситуации не просто неэффективно, но и опасно для здоровья ребенка. Поэтому лучше обратиться к грамотным специалистам. В «ПсорМак» работают врачи с большим опытом лечения диатеза.
Мы комплексно подходим к диагностике и лечению, а для местной терапии используем мазь, изготовленную по собственной рецептуре без добавления гормонов. Она помогает нашим пациентам нашей клиники уже более 25 лет, поэтому мы гарантируем полное излечение без побочных эффектов. Обратитесь к нам на консультацию, чтобы мы могли приступить к решению вашей проблемы.
Полезная информация
Здоровые покровы тела мягкие на ощупь, гладкие и чистые. Сухая кожа становится шершавой, утрачивает эластичность, шелушится. Поскольку на таком эпидермисе легко возникают микротрещины, то высока вероятность присоединения вторичной инфекции. Если у ребенка шелушится кожа, то виновниками этого становятся как внешние факторы воздействия, так и различные заболевания.
Причины шелушения кожи у ребенка
Прежде чем приступать к устранению проблемы, важно разобраться в том, почему у ребенка шелушится кожа. В случае младенцев этот процесс может считаться вполне естественным. Иногда у новорожденного даже облезает кожа на стопах, кистях рук, голове. Дерматологи объясняют это тем, что эпидермису грудничка нужно время, чтобы адаптироваться к жизни за пределами утробы матери.


Важно! Физиологическое шелушение возникает спустя первые 24 часа после появления малыша на свет и продолжается на протяжении 3-4 недель.

Но шелушение далеко не всегда является просто физиологическим явлением. У него могут быть следующие причины:
- несоблюдение гигиенических норм;
- реакция на пересушенный воздуха;
- непереносимость мороза и ветра;
- пищевая аллергия или непереносимость отдельных компонентов средств по уходу;
- одежда из синтетических материалов;
- дефицит витаминов А, Е, D;
- врожденные заболевания.
У детей от 1 года и старше при шелушении кожи нередко обнаруживают глистную инвазию. Она провоцирует интоксикацию организма, приводящую к неприятной дерматологической симптоматике. Если ребенок посещает бассейн, любит ходить босиком или у него часто потеют стопы, то шелушение может указывать на наличие грибка.
Основные участки шелушения кожи у детей
Сухая кожа у детей может шелушиться на любом участке тела: руки, ноги (включая стопы), щеки, волосистая часть головы, спина и живот.
Нередко у ребенка шелушится кожа на руках, в частности на пальцах. Обычно это происходит в таких случаях:
- Время года. Чаще всего кожа на руках шелушится зимой или в холодное время года. Морозный ветер сильно сушит кожу малышей. Резкие перепады температуры приводят к утрате влаги и нежелательному шелушению.
- Дефицит витаминов. Зимой и в начале весны практически у всех детей наблюдается дефицит витаминов А и Е. Кожа на руках становится тусклой, утрачивает эластичность, на ней появляется шелушение.
- Чрезмерное мытье рук. Ребенка важно приучить мыть руки после прогулок, после посещения туалета или перед приемом пищи. Но в этом вопросе нельзя доходить до крайностей, чтобы частое мытье не высушило нежную кожу.
- Контакты с химией. Активно провоцируют шелушение кожи рук антисептики в виде спреев, гелей, влажных салфеток, а также использование антибактериального мыла. Также к проблемам с эпидермисом может привести регулярный контакт малыша с некачественными игрушками, окрашенными с использованием агрессивных средств.
Также кожа на руках у детей шелушится при наличии аллергии, глистной инвазии, инфекции, при различных дерматозах, грибковых заболеваниях или патологиях соединительной ткани.
Если у ребенка шелушится кожа на ногах, то причины могут быть в следующем:
- Некачественное нательное белье и обувь. Стопы и ноги шелушатся, если ребенок носит тесную, ненатуральную обувь, синтетические колготки, носки. Они не позволяют коже «дышать». Особенно от этого страдает область между пальцами.
- Неправильный уход. Сухость и шелушение ног может возникать из-за повышенного содержания хлора в проточной воде, которой малышу моют ноги. Чтобы это предотвратить, после водных процедур полезно наносить на стопы увлажняющие, питательные средства.
- Аллергические реакции. Нередко шелушение провоцируется аллергией на стиральный порошок, который используют для носков или колготок, а также на детские уходовые средства и на некоторые продукты питания.
- Гиповитаминоз. Недостаток витаминов A, E и D приводит к шелушению стоп у ребенка. С этим чаще сталкиваются дети младше 5 лет.
- Грибковая инфекция. Нередко шелушение является единственным симптомом, поэтому родители даже не могут предположить, что это грибок. Все начинается с локализации между пальцами, но без своевременного лечения распространяется дальше.
- Нарушенная микрофлора. При дисбактериозе кишечник плохо переваривает пищу и слабо усваивает продукты. В результате начинается шелушение кожи на ногах.
- Гельминты. При продолжительном шелушение стоп можно заподозрить наличие паразитов. Если в организме присутствуют гельминты, то может развиться дисбактериоз, аллергическая реакция или снижение защитных сил организма, что легко приводит к появлению шелушений.
Нередко шелушение и другую негативную симптоматику на коже провоцируют инфекции и серьезные дерматологические проблемы.
Если у ребенка шелушится лицо и преимущественно кожа щек в зимнее время, то скорее всего это связано с реакцией на мороз и ветер. При правильно подобранном уходе эта проблема быстро решается. Но такая локализация шелушений в другое время года может указывать на наличие серьезного дерматологического заболевания (атопический дерматит, ихтиоз).
Голова
Возможные причины появления шелушения на голове:
- сухость кожи, вызванная частыми гигиеническими процедурами;
- аллергия на уходовые средства;
- аллергия на продукты питания;
- стрессовые ситуации.
У новорожденного эпидермис интенсивно обновляется, поэтому шелушение кожи головы может быть вполне естественным. Но если этот процесс наблюдается длительно и доставляет сильный дискомфорт ребенку, то нельзя медлить с обращением к профильному специалисту.
Спина и живот
Стянутые, сухие, шелушащиеся кожные покровы на теле (живот, спина, грудь) также могут быть признаком банальной нехватки витаминов, сухого воздуха или аллергической реакции на стиральные порошки или синтетическую одежду. Однако такая локализация шелушений может указывать также на наличие дерматита и других заболеваний.
Дифференциальная диагностика
Шелушение — это очень распространенный симптом при многих дерматологических заболеваниях. Для постановки точного диагноза врач исключает все внешние факторы воздействия и учитывает сопутствующие симптомы. В ходе диагностики исключают или подтверждают следующие заболевания:
- Атопический дерматит. На разных участках кожного покрова образуется много очагов воспаления. Ребенок постоянно испытывает зуд. В острой фазе элементы становятся ярко-красными, присутствуют чешуйки, бляшки. В фазе неполной ремиссии обнаруживается сыпь телесного цвета. Эти участки кожи очень сухие и шелушатся.
- Ихтиоз (диффузная кератома). Заболевание кожи, для которого характерно нарушение процесса ороговения. Сухая кожа шелушится, а в тяжелых случаях патологического процесса на ней образуются чешуйки. Такое заболевание может быть врожденным или приобретенным.
- Себорейный дерматит. У 50 % новорожденных на коже головы обнаруживают красноватые или желтые чешуйчатые пятна. Также нередко появляются специфические «молочные корочки». При себорейном дерматите у более старших детей довольно часто присутствует перхоть.
- Эксфолиативный кератолиз. При данной патологии имеются симметричные очаги шелушения на ладонях, поверхности пальцев или на стопах. Перед отшелушиванием на коже появляются пузыри, заполненные воздухом. Эта патология особенно усугубляется в летнее время у детей с повышенной потливостью рук.
Врач тщательно расспросит родителей с целью сбора анамнеза и произведет физикальный осмотр. Также он порекомендует выполнить гистологический анализ образца кожных покровов.
Дополнительно обследование может включать следующее:
- анализ крови, с целью исключения инфекционной патологии;
- анализ кала, чтобы исключить наличие паразитов;
- обследование у нескольких смежных специалистов.
Чтобы установить истинную причину шелушения, ребенка могут направить к: аллергологу, гастроэнтерологу, эндокринологу, неврологу.
Как устранить шелушение кожи
В зависимости от поставленного диагноза, врач составит индивидуальную схему лечения. С учетом выявленного заболевания и тяжести патологического процесса, ребенку назначают:
наружные лекарственные средства;
системные препараты;
физиотерапевтические процедуры;

специальную диету.
Если шелушение вызвано не внешними факторами, а внутренними заболеваниями, то от этого неприятного симптома удастся избавиться, если излечить основную патологию или добиться стойкой ремиссии. Шелушения перестают беспокоить, когда удается избавиться от гельминтов, нормализовать микрофлору, устранить грибковую инфекцию или восполнить нехватку витаминов.
Также может понадобиться пересмотреть рацион и гардероб ребенка, отказаться от определенных уходовых средств и бытовой химии. Полезно позаботиться о том, чтобы в помещении, где чаще всего находится малыш, было достаточно влажно.
Как ухаживать за кожей
Ежедневный уход за кожей малышей включает: умывание лица, мытье рук, подмывание интимных зон, а также полноценное купание. В случае последнего важно придерживаться таких правил:
- Не купать ребенка, если у него повышена температура, имеются на кожных покровах гнойнички или открытые раны.
- Использовать для гигиенических процедур мягкую, фильтрованную воду, очищенную от хлора.
- Контролировать, чтобы вода не была горячей. Оптимальная температура — 34-37° С.
- Не использовать ежедневно обычные средства для купания, которые легко нарушают гидролипидный слой кожи малыша.
- Использовать мягкие полотенца для аккуратного промакивания излишков влаги на теле. Растирать кожу ребенка не следует.
- В ближайшие 3-5 минут после водных процедур наносить на кожу увлажняющее средство.
Для новорожденных важно выбирать средства с деликатными формулами, которые одобрены дерматологами и педиатрами. В зимнее время нужно использовать защитные кремы или эмоленты. Наносить их полезно за 20-30 минут до выхода из дома, чтобы защитить лицо и руки малыша от обветривания.




Важно! Для летнего периода необходимо подобрать эффективные солнцезащитные средства с учетом возраста ребенка.

Профилактика
С целью профилактики шелушения на кожных покровах, полезно придерживаться таких рекомендаций:
- перед прогулками в холодное время года наносить на кожу защитные средства;
- в гардеробе малыша отдавать предпочтение одежде из натуральных тканей;
- подбирать бытовую химию (порошки, ополаскиватели, средства для мытья посуды) с более щадящими составами, подходящими для детей;
- не купать грудничков и детей постарше в горячей воде;
- контролировать, чтобы ребенок выпивал за день достаточное количество воды;
- исключить из рациона потенциальные аллергены;
- регулярно восполнять дефицит витаминов.
С целью профилактики шелушений также полезно завести дома гигрометр и увлажнитель воздуха, чтобы регулярно контролировать уровень влажности, особенно в отопительный сезон.
Нужно ли обращаться к врачу
Новорожденного обязательно нужно показать врачу в таких случаях:
- малышу уже пошел второй месяц, а шелушений меньше не становится;
- шелушения неравномерные, присутствует несколько очагов, где процесс протекает особенно остро;
- резко усилилось шелушение без введения нового прикорма, смены одежды или других изменений в жизни малыша;
- помимо шелушения у грудничка появляются: красные пятна, зуд, высыпания и подобные им дерматологические дефекты.
Последний пункт относится также к детям постарше. Если помимо шелушения появляются другие настораживающие симптомы, то медлить с визитом к врачу не следует.
Правильный уход за кожей
В борьбе с шелушениями важную роль играют эмоленты, косметические продукты, сочетающие в себе эффективные смягчающие, увлажняющие, регенерирующие и антиоксидантные компоненты.. Подходящие для любого возраста эмоленты можно подобрать в серии средств Эмолиум. Они предназначены для ежедневного ухода за самой требовательной (сухой, чувствительной, раздражённой, атопичной) кожей взрослых и детей. . Косметические средства Эмолиум разработаны совместно с дерматологами и педиатрами и представлены 3мя сериями для различных состояний кожи.
Если кожа на лице шелушится, что делать? Причины шелушения и способы его устранения
Наша кожа защищает организм от множества вредных факторов, она принимает на себя удары непогоды и перепадов температуры. Это воздействие пагубно сказывается на ней: кожа начинает шелушиться. И теперь мы должны защитить нашу кожу, но как? Чтобы ответить на этот вопрос, нужно разобраться в причинах возникшей проблемы.
Причины шелушения – внешние факторы и неправильный уход
Итак, какие причины шелушения кожи на лице? Существует три типа кожи: жирная, нормальная, сухая. Обладательницы сухой кожи страдают шелушением чаще остальных. Это закономерно. Однако, если со временем ситуация усугубляется, следует обратить внимание на следующие факторы.

почему шелушится кожа на лице
Одним из них является недостаток влаги в организме. Ветра, морозы, испепеляющее солнце, сухой воздух в помещениях в отопительный период – все это иссушает кожу, заставляя ее шелушиться. Поэтому следует всячески избегать подобных воздействий окружающей среды и усилить уход за кожей.
Ухаживая за лицом, важно помнить, что чрезмерное частое умывание (особенно горячей водой), а также использование мыльных средств может негативно сказаться на коже, вызвать сухость и раздражение.
Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом. Это поможет коже лица восстановиться.
Также воздержитесь от растирания кожи после умывания. Это может ей повредить. Лучше аккуратно промокните лицо мягким полотенцем.
Нехватка витаминов
Отсутствие в организме витаминов или их дефицит также приводит к шелушению кожи. Что следует делать в такой ситуации? Необходимо помочь организму накопить питательные вещества. Для этого включите в рацион побольше фруктов (особенно в период осенне-весеннего авитаминоза).
Аллергия
Зачастую шелушение кожи лица возникает в результате аллергической реакции на содержащуюся в средствах для умывания ланолиновую кислоту. Цветение растений, аллергенные продукты, лекарства также могут вызвать реакцию кожи.
Если проблема заключается в средстве для умывания, следует обратиться за консультацией к профессионалу. В случае непрекращающегося зуда не затягивайте с визитом к врачу. Поскольку данное явление может быть не простым раздражением, а симптомом инфекционного кожного заболевания.
Сухая кожа
Как мы уже отмечали, основная проблема кожи – это отсутствие влаги. Как ее решить? Необходимо прекратить пользоваться мылом при умывании. Рекомендуется заменить его на мягкие, очищающие, не спиртосодержащие средства, такие как:
Лечение гидрокортизоновым кремом
Что делать при шелушении кожи лица? С лечением отлично справляется гидрокортизоновый крем. Проблемные участки кожи необходимо смазывать один раз в день в течении двух недель. По истечении данного времени использование крема нужно прекратить, поскольку он представляет собой не косметическое средство, а лекарственный препарат.
Средства с дексапантенолом
Что делать, если шелушение кожи достигло той стадии, когда увлажняющие средства уже не способны справиться с проблемой? В таких случаях необходимо обратиться к лекарственным препаратам, содержащим дексапантенол. Данные препараты реанимируют кожу, которая сама уже не способна восстанавливаться и защищаться, запускают ее регенеративные процессы.
«Пантенол»
Эффективным средством в защите от шелушения кожи лица является препарат «Пантенол». Особенно удобен в использовании благодаря форме спрея. Данный препарат распыляется на проблемную кожу лица, спустя несколько минут остатки лекарственного средства необходимо удалить ватным диском. Применять препарат можно до четырех раз в день. Использование «Пантенола» останавливает воспалительный процесс, снимает раздражение кожи, избавляет от шелушения. Препарат смягчает и восстанавливает проблемную кожу лица.

почему чешется лицо
Советы по уходу за лицом, которые помогут избежать проблем с шелушением кожи
Кожа лица требует очень бережного и нежного отношения. Ни в коем случае нельзя растирать лицо во время умывания и после него. Необходимо всячески избегать механических повреждений кожи лица. Обязательна профилактика дерматологических заболеваний, а также кожной аллергии. В периоды усиленного потоотделения, когда организм теряет много влаги, следует употреблять много жидкости, пополняя водный запас.
Небольшое заключение
Если вы заметили у себя признаки шелушащейся кожи, не стоит паниковать. В первую очередь, постарайтесь установить причину этой проблемы и устранить ее. Далее обязательно понаблюдайте, что вызывает подобную реакцию организма.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
У ребенка шелушится кожа на лице: опасно ли явление и как с ним бороться?
Рождения ребенка в семье – это всегда большая радость и счастье, но вместе с тем и большая ответственность. Многие родители готовятся к появлению малыша – читают специальную литературу, ходят на курсы, спрашивают советов у родственников и знакомых. Но как бы будущие мамы и папы не настраивались на это событие, когда ребенок появляется на свет (особенно, если он первый), возникает множество вопросов. “Нормально ли то, что происходит с моим малышом?” “Все ли с ним в порядке?” Конечно, при любом беспокойстве можно и нужно обратиться к врачу, тем более что патронаж новорожденного ребенка осуществляется на дому. Но все же, хорошо знать, какие изменения, происходящие с малышом, не требуют лечения и являются нормальными.
Дело в том, что организм новорожденного отличается от организма ребенка другой возрастной группы и, тем более, взрослого человека. Когда малыш рождается, он переходит от внутриутробной жизни, в которой он был связан с мамой и зависел полностью от нее, к жизни в нашем мире. При этом с ним происходит множество изменений, и внешних, и внутренних. Таким образом, ребенок приспосабливается к самостоятельной жизни. В этой статье будут рассмотрены изменения, касающиеся кожи малышей.
1. Родовая опухоль. Звучит грозно, но ничего страшного здесь нет: это отек мягких тканей в той части головки малыша, которой он продвигался вперед во время родов. Из-за этого форма головы ребенка в первое время после родов является неровной. Чаще всего родовая опухоль проходит самостоятельно в течение 1-2 дней. В любом случае, в этот период новорожденный с мамой находится в роддоме под присмотром неонатолога (врач, специализирующийся на новорожденных детях).
2. Простая эритема. Сразу после рождения кожа малыша красная, с синеватым оттенком. Это связано с сильно расширенными сосудами на коже и совершенно нормально. Ко второму дню жизни краснота становится наиболее яркой, а к концу первой недели – полностью исчезает.

3. Физиологическое шелушение. Это нормальное явление, начинающееся на 3-5 день жизни. При угасании простой эритемы, о которой говорилось выше, кожа малыша начинает шелушиться. Чаще всего шелушение появляется на груди, животе, но может быть и на других частях тела. Проходит самостоятельно и лечения не требует.
4. Токсическая эритема. Несмотря на название, это явление также не несет в себе никакой угрозы. Причины такого состояния неизвестны. Чаще всего встречается у здоровых, доношенных детей в первые 3 недели жизни. На коже малыша появляются розовые пятна, по форме похожие на кляксы. Эти пятна могут быть на лице, ручках, ножках, теле, но практически не бывают на ладонях и подошвах. Пятна постепенно развиваются в прыщики и бугорки маленьких размеров, их количество может быть достаточно большим. Процесс периодически усиливается и утихает. Очаги могут исчезнуть как через несколько часов, так и через 2 недели без лечения. В данном случае лучше обратиться к врачу по причине того, что некоторые заболевания имеют похожую картину и их нужно исключить.
5. Желтуха новорожденных – это окрашивание кожи, глаз, слизистых в желтый цвет. Такое состояние у малышей может быть как нормальным процессом, так и заболеванием. Нормальная (или физиологическая) желтуха появляется на 2-3 день жизни. Нужно иметь в виду, что раннее прикладывание к груди (в первые сутки, а лучше всего сразу после родов), кормление по требованию снижает риск возникновения физиологической желтухи (она встречается у 60-70 % новорожденных). Патологическую желтуху отличают от нормальной по следующим признакам:
– Она появляется в первые сутки, особенно в первые 12 часов жизни
– Продолжительность ее составляет более 10 дней (для недоношенных детей – более 7 дней)
– После уменьшения или исчезновения симптомов может возникнуть, наоборот, усиление интенсивности желтухи

Существуют также лабораторные признаки, по которым врач, наблюдающий в роддоме за малышом, отличает патологию от нормы и назначает лечение при его необходимости. Т.к. желтуха у малыша начинается еще в роддоме, то маме нужно только следовать указаниям врача, который и определит, нормальное ли это состояние или болезнь.
6. Младенческие угри (или акне) – это одно из проявлений гормонального криза у новорожденных. Такое состояние является нормальным. Бывает у 2/3 малышей, чаще у девочек, примерно со 2 недели жизни. На коже лица (на лбу, вокруг носа, на подбородке) возникают небольшие бело-желтые прыщики. Их появление связано с гормонами матери, которые действовали на малыша до рождения и продолжают действовать некоторое время после. Лечения не требуется, но иногда, в тяжелых случаях могут быть назначены наружные средства: мази или кремы. Часто младенческие угри путают с аллергической реакцией на какой-то продукт питания мамы или введенную молочную смесь. В отличие от угрей, аллергические проявления возникают не только на лице, но и по всей поверхности тела. На лице они захватывают чаще всего область щек, вокруг рта, на руках и ногах – область под коленями и локтями. Аллергическая реакция всегда сопровождается зудом. В любом случае, если у малыша появилась какая-то сыпь, то лучше уточнить диагноз у педиатра.
Вот какие изменения кожи встречаются у новорожденных детей. Они являются нормальными и отражают приспособление маленького ребенка к нашему миру, к окружающей среде и к своей новой жизни. Конечно, молодых родителей беспокоит все, что происходит с их малышом, и при любом подозрении на болезнь лучше задать вопрос педиатру. Тем не менее, и самим родителям важно обладать некоторой информацией, касающейся здоровья их малыша: так они будут более спокойны и уверены в себе.
– Вернуться в оглавление раздела “Дерматология”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Покраснения и шелушения кожи щек у грудного ребенка. Что делать?

Мы привыкли сравнивать идеальную кожу с младенческой. Но далеко не всегда у малышей может быть гладкая идеальная кожа, особенно на щечках. И причиной несовершенств, проблем кожи нередко становится детская экзема.
Экзема может проявляться в разных вариантах – от сухих шелушащихся пятен до мокнутий и корок. Но важно понимать, что не всегда мелкая сыпь на коже – это обязательно аллергия или экзема, иногда это могут быть физиологические изменения (сыпь – трехнеделька, милии или потница).
Как отличить экзему от других состояний?
Экземой или «атопическим дерматитом», называют красные, сухие пятна на коже лица или тела, которые имеют грубую поверхность и нередко еще и зудят.
При наличии предрасположенности, первые проявления экземы обычно возникают в возрасте примерно 2-3 месяцев.
Если высыпания появляются в первые 2-3 недели, имеют вид пузырьков с белыми головками или красноты, это обычно называют трехнедельной сыпью – своеобразным «гормональным кризом», когда эстрогены матери постепенно покидают тело младенца и происходит перестройка работы кожи.
В области носа, лба и щек могут появляться мелкие белые прыщики – милии (или милиумы), это закупоренные сальные железы, которые возникают в возрасте 1-2 месяцев. Они тоже не требуют беспокойства, проходят самостоятельно, по мере того, как настраивается работа кожи.
Потница возникает на лице и теле, она имеет вид мелких водянистых пузырьков с «острыми» головками на лбу, переносице, около глаз. Это результат закупорки и воспаления потовых желез, если ребенок сильно перекутан. Это состояние проходит при соблюдении правил гигиены, ежедневных купаний и выбора одежды для малыша по погоде.
Если же мы говорим об истинных экзематозных высыпаниях, они обычно начинаются с розовых шелушащихся пятен в области щек и подбородка. В более старшем возрасте, когда дети начинают ползать, сыпь появляется на внешней части рук и ног и имеет вид сухих и зудящих участков кожи. По ощущениям они похожи на мелкую наждачную бумагу.
Типы детской экземы
Специалисты выделяют четыре типа патологии:
- атопический дерматит;
- контрактный дерматит,
- себорейный дерматит,
- дисгидротическая экзема.
Атопический дерматит
Атопический дерматит – это наиболее распространенная форма поражений кожи. Возникает хроническая сыпь, которая имеет вид красных пятен, шелушения, мокнутий, трещин, эрозий.
Контрактный дерматит
Контрактный дерматит возникает в местах, где кожа контактирует с различными раздражителями. Ими могут быть:
- мыло,
- порошок для стирки белья,
- косметика,
- присыпка или крем,
- компоненты пищи.
Кожа в этих местах краснеет, появляются мелкие бугорки, зуд и раздражение. Возможно появление мелких эрозий и пузырьков.
Себорейный дерматит
Себорейный дерматит проявляется на волосистой части головы, имеет вид жирных корочек или чешуек, кожа под которыми раздражена. Возможны корочки в области бровей и верхней части лба.
Дисгидротическая экзема
Дисгидротическая экзема обычно появляется на руках и ногах. Она может быть вызвано потливостью и стрессом, перегреванием.
Как лечить экзему и высыпания на коже
Если высыпания незначительные, достаточно ежедневной гигиены и применения гипоаллергенного увлажняющего крема.
Их наносят на кожу тела и лица после купания, используют дважды в день. Эти средства помогают сохранить влагу, увлажнить и смягчить кожу, устранить пятна и шелушения.
Важно использовать мягкие средства для купания, которые очищают кожу, не смывая защитную гидролипидную пленку. Время купания нужно ограничить 10 минутами в теплой воде, которая предварительно профильтрована.
Если высыпания не проходят, необходимо обратиться к врачу. Педиатр поможет подобрать лечебные средства, которые устранят зуд и сыпь, помогут восстановить баланс кожи.
Но если раздражение кожи сопровождается лихорадкой или шишки и пятна начинают сочиться, появляются струпья или волдыри, это может быть признаком инфекции, следует немедленно проконсультироваться с врачом.
Bolognia, Jean L., ed. Dermatology, pp.215-218. New York: Mosby, 2003.
Freedberg, Irwin M., ed. Fitzpatrick’s Dermatology in General Medicine. 6th ed, pp.1198, 1200, 1374. New York: McGraw-Hill, 2003.


