Как возникает ишемическая кардиомиопатия и можно ли ее вылечить
Ишемическая кардиомиопатия (ИКМП) – заболевание, характеризующееся постепенным расширением полости левого желудочка (ЛЖ) и развитием сердечной недостаточности. Возникает на фоне хронической или острой ишемии миокарда.
У кого развивается болезнь
ИКМП развивается примерно у 5-8% людей, страдающих ишемической болезнью сердца (ИБС). Ей заболевают люди в возрасте 45-55 лет. Примечательно, что 90% всех пациентов составляют мужчины.
Ранее считалось, что ишемическая кардиомиопатия возникает только у тех, кто перенес инфаркт миокарда. Многочисленные научные исследования, изучение состояния миокарда с помощью современных методов диагностики позволили опровергнуть этот факт. Оказалось, что ИКМП имеется и у людей, страдающих ишемической болезнью сердца в виде стенокардии (давящих/сжимающих/жгучих болей за грудиной при физической нагрузке), но которые никогда не переносили инфаркт. Причем подобных пациентов оказалось подавляющее большинство.
Изменения в сердечной мышце
Что происходит в сердце при ишемической кардиопатии? Орган постепенно увеличивается в размерах из-за расширения левого желудочка (ЛЖ), его стенки истончаются, а способность перекачивать кровь падает. Клетки миокарда повреждены, а на месте погибших кардиомиоцитов (в случае перенесенного инфаркта) появляется рубцовая соединительная ткань, что создает условия для возникновения аритмий. В результате возникает хроническая сердечная недостаточность (ХСН).
В основе патофизиологического механизма развития ИКМП лежит процесс, который называется гибернация — переключение работы сердечной мышцы на энергосберегающий режим. Из-за атеросклеротического сужения коронарных артерий миокард получает недостаточно кислорода. В условиях ишемии орган умышленно снижает силу сокращений, чтобы снизить потребность в питании. Это своеобразный защитный механизм — так сердце защищает себя от инфаркта.

Важные симптомы
При развитии ИКМП пациенты с сильными болями в сердце начинают отмечать ослабление их интенсивности. Между тем появляются новые признаки:
- одышка, усугубляющаяся с течением времени;
- слабость после привычного объема работ;
- отеки лодыжек и нижней части голеней;
- ощущение тяжести или тянущей боли в правом подреберье из-за увеличения печени по причине застоя.
Нередко у людей с ИКМП возникают нарушения ритма сердца, которые проявляются чувством учащенного сердцебиения, ощущением «замирания» сердца. Они могут быть постоянными либо приступообразными. Во время приступов может снизиться артериальное давление, в связи с чем появляются головокружение, потемнение в глазах, а иногда и кратковременная потеря сознания. Эти симптомы обусловлены снижением кровоснабжения головного мозга.
Самая частая причина смерти при ишемической кардиомиопатии — прогрессирующая хроническая сердечная недостаточность. Реже к летальному исходу приводят инсульт и нарушения ритма сердца.
Как подтвердить диагноз
- биохимический анализ крови – обязательное исследование. Практически у всех людей с ИКМП обнаруживается высокий уровень холестерина в крови. Также необходимо определение концентрации глюкозы для выявления сахарного диабета;
- электрокардиография (ЭКГ) – специфическим признаком считается снижение сегмента ST ниже изолинии, свидетельствующее о наличии ишемии миокарда. Однако зачастую мне не удается зафиксировать это изменение на обычной ЭКГ, поэтому я записываю пленку человека во время физической нагрузки (езда на велотренажере, ходьба или бег на беговой дорожке). Это повышает потребность миокарда в кислороде, что и отражается на кардиограмме. Также во время регистрации стресс-кардиограммы могут появиться аритмии (тахикардии, фибрилляция предсердий, атриовентрикулярные или внутрижелудочковые блокады и т.д.);
- эхокардиография – на УЗИ сердца очень хорошо видно степень расширения полости ЛЖ, «неработающие» участки миокарда (признак перенесенного инфаркта). Особое внимание уделяется сократительной функции сердца, т.е. способности перекачивать кровь. Для этого оценивается такой показатель, как фракция выброса ЛЖ. У пациентов с ИКМП она ниже 55%. Еще один специфический признак – отсутствие утолщения стенки ЛЖ в момент систолы;
- коронарная ангиография позволяет оценить проходимость сосудов, питающих миокард (коронарные артерии). Именно благодаря этому тесту можно точно подтвердить, что развитие ИКМП вызвано ишемией сердца. Главным критерием является сужение просвета одной из артерий более, чем на 50%.

Отличия ИКМП от ДКМП
По клинической картине ишемическая кардиомиопатия очень похожа на дилатационную кардиомиопатию. Для более наглядного представления отличий этих болезней приведу информацию ниже.
Таблица: отличительные признаки ИКМП от ДКМП
| Признак | ИКМП | ДКМП |
| Возраст пациента | В среднем 45-55 лет | 30-40 лет, может развиться и у детей |
| Основная причина | Ишемическая болезнь сердца | Генетические мутации; Перенесенные вирусные миокардиты; Алкоголизм |
| Факторы риска | Пожилой возраст; Курение; Сахарный диабет; Ожирение | Наличие ДКМП у близких родственников |
| Механизм развития | Приспособление миокарда к условиям ишемии | Патологическое расширение камер сердца |
| Расширение камер сердца | Значительному расширению в основном подвергается только ЛЖ | Очень выраженное расширение всех камер сердца |
| Тяжесть клинической картины | Медленное развитие симптомов ХСН | Стремительное развитие симптомов ХСН |
| Частота аритмий | 30% | Почти 100% |
| Частота тромбозов | 20-40% | 60-70% |
| Обратимость изменений | Частично обратима | Необратима |
Медикаментозное лечение
Для лечения ишемической кардиомиопатии я применяю:
- бета-адреноблокаторы — Атенолол, Бисопролол;
- ингибиторы АПФ – Периндоприл, Рамиприл;
- сартаны – Кандесартан, Телмисартан (при непереносимости ингибиторов АПФ);
- антагонисты альдостерона – Спиронолактон;
- диуретики – Индапамид, Торасемид (при выраженных застойных явлениях);
- нитраты – Изосорбида Динитрат (только при наличии приступов боли).
Советы врача: какие лекарства нужно пить постоянно и зачем
Помимо вышеперечисленных медикаментов, пациенту в любом случае постоянно нужно принимать следующие лекарственные препараты:
- антиагреганты (Ацетилсалициловая кислота) – предотвращают тромбообразование, тем самым снижая риск инфаркта миокарда;
- статины (Аторвастатин, Розувастатин) – средства, снижающие уровень холестерина в крови;
- антикоагулянты (Варфарин, Дабигатран) – разжижжающие кровь препараты, они необходимы для профилактики инсульта пациентам, у кого развилась фибрилляция предсердий;
- сахароснижающие средства (Метформин, Глибенкламид) – если в биохимическом анализе крови было выявлено высокое содержание глюкозы в крови я направляю пациента к эндокринологу для подтверждения сахарного диабета, назначения лекарств и специальной диеты;
Делают ли операцию
Хирургические операции по реваскуляризации, т.е. восстановление кровоснабжения миокарда – это наиболее эффективный способ лечения ИКМП. Благодаря им можно не только предотвратить прогрессирование заболевания, но и добиться улучшения сократительной функции левого желудочка.
Существует 2 основных способа оперативного вмешательства при ИКМП:
- стентирование — установка в месте стеноза металлического цилиндра (стента), который расширяет просвет артерии;
- аорто-коронарное шунтирование – создание искусственного сообщения (соустья) между аортой и коронарной артерией, благодаря чему кровь идет в обход суженных участков сосудов.
Прогноз
Если болезнь вовремя распознать, правильно подобрать лекарства и провести операцию по реваскуляризации, то прогноз при ишемической кардиомиопатии очень даже хороший. В запущенных же случаях, несмотря на проводимое лечение, смертность достигает 40-50%. Поэтому самое главное – это вовремя обратиться к врачу.
Для подготовки материала использовались следующие источники информации.
Ишемическая кардиомиопатия
Ишемическая кардиомиопатия
 Ишемическая кардиомиопатия – одна из самых распространенных форм хронической ишемической болезни сердца. Ишемической кардиомиопатией страдают, чаще всего, люди среднего возраста, в большинстве случаев – мужчины (99% из всех случаев этого заболевания).
Ишемическая кардиомиопатия – одна из самых распространенных форм хронической ишемической болезни сердца. Ишемической кардиомиопатией страдают, чаще всего, люди среднего возраста, в большинстве случаев – мужчины (99% из всех случаев этого заболевания).
Ишемическая кардиомиопатия
29 декабря, 2009
 Ишемическая болезнь сердца – довольно частое патологическое состояние, которое сопровождается абсолютным либо относительным нарушением кровоснабжения миокарда в результате поражения коронарных артерий сердца. Если говорить более доступным языком, то ишемическая болезнь сердца – недостаточное поступление кислорода в миокард. Ишемическая болезнь сердца может дать о себе знать в виде инфаркта миокарда либо приступа стенокардии. Еще одной формой хронической ишемической болезни сердца является ишемическая кардиомиопатия . Наверняка данный термин известен многим из Вас, так как согласно статистическим данным больные ишемической кардиомиопатией составляют пятьдесят восемь процентов от общего количества больных с клинически выраженными формами ишемической болезни сердца.
Ишемическая болезнь сердца – довольно частое патологическое состояние, которое сопровождается абсолютным либо относительным нарушением кровоснабжения миокарда в результате поражения коронарных артерий сердца. Если говорить более доступным языком, то ишемическая болезнь сердца – недостаточное поступление кислорода в миокард. Ишемическая болезнь сердца может дать о себе знать в виде инфаркта миокарда либо приступа стенокардии. Еще одной формой хронической ишемической болезни сердца является ишемическая кардиомиопатия . Наверняка данный термин известен многим из Вас, так как согласно статистическим данным больные ишемической кардиомиопатией составляют пятьдесят восемь процентов от общего количества больных с клинически выраженными формами ишемической болезни сердца.
Что же представляет собой ишемическая кардиомиопатия? Каковы причины развития данного недуга? Каковы его симптомы?
Ответы на все эти вопросы медколлегия tiensmed.ru (www.tiensmed.ru) постарается помочь Вам получить, если Вы прочитаете данную статью.
Ишемическая кардиомиопатия – форма ишемического заболевания сердца, которая чаще всего захватывает в свои «тугие сети» людей среднего возраста. Следует также отметить, что в большинстве случаев данный недуг дает о себе знать у мужчин. Если верить статистическим данным, то мужчины составляют девяносто процентов всех больных с ишемической кардиомиопатией. Самой главной причиной развития ишемической кардиомиопатии принято считать атеросклеротическое поражение венечных артерий. Данное поражение неминуемо приводит к снижению объема кровотока на единицу массы миокарда, что в свою очередь может стать главной причиной повышения внутримиокардиального напряжения. Ишемия в данной ситуации является своего рода пусковым фактором «засыпания» миокарда.
Другой довольно частой причиной нарушения работы миокарда при ишемической кардиомиопатии принято считать развитие контрактур миофибрилл. Каким именно образом контрактуры влияют на миокард, не известно до сих пор.
Каковы симптомы ишемической кардиомиопатии?
К симптомам данного недуга можно отнести: увеличение массы сердца, бивентрикулярную дилатацию, серьезное атеросклеротическое поражение венечных артерий, диспропорциональное истончение стенок левого желудочка и некоторые другие. Обращаем Ваше внимание на то, что увеличение массы сердца ни коим образом не сказывается на толщине его стенок. Что же касается венечных артерий, то при их исследовании можно заметить явное атеросклеротическое поражение. Довольно часто ишемическая кардиомиопатия сопровождается еще крупноочаговым, диффузным и заместительным фиброзом миокарда.
Отличительной чертой ишемической кардиомиопатии является то, что данный недуг чаще всего становится причиной развития хронической формы сердечной недостаточности. а также инфаркта миокарда. Еще одним частым симптомом ишемической кардиомиопатии принято считать отложения кальция в области кольца аорты и ее восходящего отдела. Ишемическая кардиомиопатия – это заболевание, которое дает о себе знать периодически. Несмотря на это, оно весьма опасно. Длительное отсутствие лечения данного недуга может привести к смерти человека. Именно поэтому очень важно, чтобы ишемическая кардиомиопатия была выявлена и вылечена на самом раннем этапе ее развития. Помните и о том, что временное «затишье» данного недуга, это еще не повод для прекращения курса терапии.
Методов лечения ишемической кардиомиопатии не так уж и много. Совсем недавно ученые нашли новый метод лечения данного заболевания – это клеточная терапия. Данный метод еще не изучен полностью. Однако клинические испытания, которые уже были проведены, доказали, что данный способ лечения ишемической кардиомиопатии является одним из самых эффективных. Нормализовать работу органов сердечно-сосудистой системы можно и при помощи специальных БАД (биологически активных добавок), которые нужно принимать наряду с общим курсом лечения.
Перед применением необходимо проконсультироваться со специалистом.
Автор: Пашков М.К. Координатор проекта по контенту.
Кардиомиопатия ишемическая
Ишемическая кардиомиопатия (ИКМП) – профессиональный термин, используемый для дифференциации пациентов, сердце которых не справляется со своими нагрузками в результате ишемической болезни сердца (ИБС). При данном заболевании организм больного не в состоянии перекачивать достаточное количество крови. Мелкие кровеносные сосуды, которые транспортируют кислород в сердце через кровь, просто сужаются, при этом возникает сердечная недостаточность.
В результате происходит значительное утолщение (более 1,5 см.) стенок левого (чаще) и правого (реже) предсердия без изменения объёма камер. В некоторых случаях отмечается утолщение межжелудочковой перегородки до 4-5 см.
Классификация ИКМП
Заболевание встречается в виде:
- Симметричной форм, сопровождающейся равномерным увеличением обоих половинок сердца (не характерно)
- Ассиметрической формы, при которой больше утолщается одна из сторон сердца
Ишемическая кардиомиопатия: причины заболевания
Ишемическая кардиомиопатия может быть следствием ишемической болезни сердца, сопровождающейся так называемым скоплением твердых веществ, то есть бляшек в артериях. Подобное поражение венечных артерий однозначно приводит к повышению внутримиокардиального напряжения. В таком случае ишемия дает начало процессу «засыпания» миокарда.
Как следствие – сердечная мышца перестает нормально функционировать в момент, когда артерии блокируются или же сильно сужены. С каждым разом сердцу становится сложнее прокачивать кровь по телу, что провоцирует множество сердечных приступов и явлений стенокардии.
Немалое влияние имеет:
- наследственный фактор;
- гипертония;
- повышенный уровень инсулина в крови;
- неправильный образ жизни;
- болезни щитовидной железы;
- действие катехоламинов
Симптомы ишемической кардиомиопатии
Обычно развитие симптомов протекает медленно с истечением времени. Но бывают примеры, когда пациенты практически не чувствуют никаких признаков заболевания. А в остальных случаях больному необходимо обратить внимание на:
- кашель;
- слабость и усталость;
- ускоренный и нерегулярный пульс;
- ·отсутствие аппетита;
- отдышку;
- увеличение печени;
- отечности в ногах и лодыжках;
- увеличение массы сердца;
- отложение кальция в области кольца аорты и восходящего ее отдела.
ИКМП – болезнь, характеризующаяся приступообразными явлениями. Но даже при нечастых приступах болезнь крайне опасна для жизни человека. Если долгое время не предпринимать никаких действий для лечения, то такая халатность может привести к летальному исходу. В связи с этим важно выявить недуг на ранних этапах развития и скорее начать процесс лечения.
Также нужно учесть то, что временное отсутствие симптомов – не повод для завершения курсов терапии, которые будут назначены доктором.
Диагностика болезни
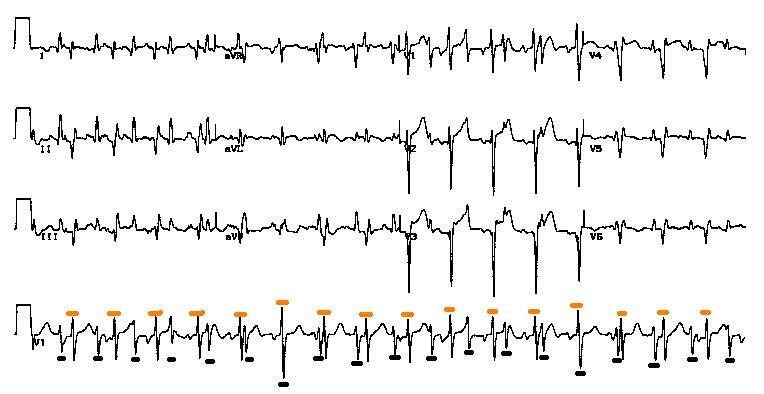
Несмотря на то, что жалобы на симптомы ишемической кардиомиопатии – один из основных поводов заподозрить болезнь, для диагностики заболевания используют целый ряд дополнительных методов:
- Осмотр, в результате которого могут быть выявлены отёки ног и припухлость в области живота.
- Аускультация – прослушивается «треск» в лёгких и допол6нительные шумы в сердце
- Тесты для измерения выброса фракции. Это может быть эхокардиограмма или МРТ
- Биопсия сердца (используется в исключительных случаях)
Состояние ИКМП обычно диагностируют в случае, когда тест на измерение фракции выброса показывает, что сердце не перекачивает нормально кровь. Такой процесс медики называют снижением фракции выброса. В норме этот показатель 55 — 65 %. А у пациентов с подозрением на заболевание ИКМП фракция выброса значительно меньше от нормы.
Но бывают случаи, когда у людей с признаками ишемической кардиомиопатии показатель фракции выброса остается нормальным или почти нормальным. Все это связано с тем, что сердце расслабляется не на полную мощность. Это явление называют сердечной недостаточностью с сохранением фракции выброса
Лечение ишемической кардиомиопатии
Методов лечения болезни не так уж и много, но они есть. На ранних этапах развития есть возможность нормализовать процессы сердечнососудистой системы при помощи общеукрепляющих методик, организации правильного питания, приёма специальных БАДов.
Для терапии ишемической болезни задействуют:
- обучение управления симптомами болезни;
- применение лекарственных средств для поддержания сердца;
- кардиостимулятор для улучшения сердечного ритма;
- имплантация дефибриллятора;
Также возможно понадобится коронарное шунтирование, но для этого необходимо сделать катетеризацию сердца. При выполнении таких процедур есть шанс увеличить приток крови к сердечным мышцам. В случае если эти методы лечения не помогают – может быть назначена пересадка сердца.
Перспективы
В основном контролировать ИКМП можно при помощи лекарственных средств и здорового образа жизни. Следует отметить, что заболевание может обостриться вследствие различных инфекций, инфаркта миокарда, стенокардии и от потребления продукции с высоким содержанием соли. Важно помнить, что залог успешного лечения заключается в своевременном и постоянном лечении.
Причины ишемической кардиомиопатии, симптомы и лечение
Ишемическая кардиомиопатия характеризуется нарушением функционирования сердечной мышцы в связи с недостаточным кислородным питанием. Опасность заболевания заключается в том, что при отсутствии лечебных мероприятий оно может стать причиной смерти человека.
Коротко о главном
 Нарушение работы миокарда обуславливает прогрессирование разных заболеваний. Ишемическая кардиомиопатия – одно из них. Развитие патологии вызвано недостаточным насыщением сердечной мышцы кислородом, в связи с чем она перестает полноценно выполнять свои функции. Несмотря на то, что истинные причины специалистами до сих не выявлены, выделен обширный перечень провоцирующих факторов, которые способствует распространению болезни. Их знание позволит вовремя обратиться за квалифицированной помощью и начать лечение.
Нарушение работы миокарда обуславливает прогрессирование разных заболеваний. Ишемическая кардиомиопатия – одно из них. Развитие патологии вызвано недостаточным насыщением сердечной мышцы кислородом, в связи с чем она перестает полноценно выполнять свои функции. Несмотря на то, что истинные причины специалистами до сих не выявлены, выделен обширный перечень провоцирующих факторов, которые способствует распространению болезни. Их знание позволит вовремя обратиться за квалифицированной помощью и начать лечение.
Оказать помощь при ишемической кардиомиопатии можно понимая, что это такое. Заболевание характеризуется нарушением полноценной работы миокарда, обусловленным недостаточным поступлением к мышце кислорода. В соответствии с международной классификацией МКБ 10 ей присвоен код I25.5. Патологию рассматривают как подвид ИБС (ишемической болезни сердца).
В результате развития заболевания происходит увеличением полостей миокарда в сочетании с утолщением стенок. Чаще аномалия появляется с левой стороны.
В группу риска входят мужчины возрастной категории 45 – 55 лет и женщины, достигшие периода менопаузы (курящие и принимающие гормональные препараты).
Виды заболевания
Классификация типов болезни основана на локализации патологического процесса. Выделяют две формы ишемической кардиомиопатии:
- Симметричную, которая характеризуется увеличением толщины межжелудочковой перегородки и стенок левого желудочка.
- Асимметричную, при которой гипертрофия может развиваться только в верхней части межжелудочковой перегородки, либо одновременно с утолщением передней или верхней области левого желудочка.
С чем связана патология и ее развитие?
Прогрессирование ишемической кардиомиопатии связывают с перенесенным инфарктом миокарда, особенно при его повторении. Кроме того, заболевание является следствием формирования атеросклеротических бляшек в коронарных артериях. Из-за скопления вредных веществ происходит сужение просвета и нарушение процесса кровообращения. Это приводит к следующим явлениям:
- ишемии;
- кислородному голоданию миокарда;
- нарушению сократительной функции сердечной мышцы;
- разрушению миофибрилл;
- чрезмерному разрастанию мышечной ткани;
- изменению формы и размеров желудочков.
Среди провоцирующих факторов заболевания выделяют следующие:
- гипертоническую болезнь;
- неправильный образ жизни: наличие вредных привычек, ограничение физической активности;
- изменение состава крови с преобладанием липопротеинов низкоплотной фракции;
- нарушение функционирования щитовидной железы;
- прогрессирование сахарного диабета;
- негативное влияние гормонов, которые вырабатываются надпочечниками, катехоламинов;
- патологии функционирования центральной нервной системы, обусловленные эмоциональными перегрузками;
- генетический фактор, обуславливающий чувствительность клеток сердечной мышцы.
Клиническая картина
 Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
- кашлем, не имеющим отношения к простуде;
- постоянной слабостью без видимых для этого причин;
- нарушением сердечного ритма в покое;
- появлением одышки при незначительной физической нагрузке в лежачем положении;
- проявлениями стенокардии (чувство тяжести в области сердца);
- появлением частого головокружения;
- обморочными состояниями;
- нарушением сна;
- изменением массы тела в сторону повышения;
- уменьшением количества выделяемой урины;
- появлением отеков ног.
При появлении даже одного симптома лучше обратиться к специалисту. При наличии ИКМП обследование выявит:
- атеросклеротические бляшки или кальциевые отложения, сформированные на стенках коронарных сосудов;
- расширение сердечных полостей и утолщение стенок;
- увеличение веса сердца;
- разрастание соединительной ткани на месте мышечной.
Диагностика патологии
Проведение диагностических мероприятий включает в себя несколько направлений: осмотр специалистом, лабораторное обследование, использование инструментальных методов. Все данные заносятся в историю болезни. Каждая из диагностик важна, они позволяют подтвердить или опровергнуть предполагаемый диагноз.
Благодаря проведению осмотра врачом, будет выявлено наличие:
- отечности стоп и голеней;
- изменения размеров печени в большую сторону;
- разнородных хрипов в легочной ткани во время прослушивания;
- изменений ритма сердца;
- расширений левого края миокарда в подмышечную область;
- систолического шума на верхушке из-за нарушения работы митрального клапана в результате увеличения левого желудочка.
 Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Инструментальные методы представлены:
- Электрокардиографией, которая позволяет выявить перегрузку левого желудочка и изменение ритма сердца (аритмия делится на экстрасистолическую, мерцательную, с нарушением атриовентрикулярной проводимости, блокадой ножек пучка Гиса, электролитнымипроцессами в мышце).
- Рентгенографией, которая необходима для подтверждения увеличения полости левого желудочка.
- Эхокардиографией, позволяющей выявить признаки гипертрофии, увеличение сердечных полостей и другие нарушения.
- Магниторезонансной томографией, необходимой для получения более подробной информации о работе сердца.
- УЗИ.
- Доплеровским исследованием сердца.
- Коронарографией, необходимой для обнаружения тромботических изменений в артериях.
- Позитронно-эмиссинной томографией, которая проводится для выявления степени метаболических изменений мышцы.
Специфика медикаментозного лечения
 Лечение кардиопатии любого вида следует начинать с первых признаков проявления патологии. Терапия характеризуется комплексностью и индивидуальным подходом. На ранних этапах развития болезни она включает в себя:
Лечение кардиопатии любого вида следует начинать с первых признаков проявления патологии. Терапия характеризуется комплексностью и индивидуальным подходом. На ранних этапах развития болезни она включает в себя:
- правильное питание;
- общеукрепляющие методы (занятия спортом, повышение иммунитета);
- прием лекарственных препаратов
Медикаментозное лечение определяется степенью запущенности ишемической кардиомиопатии. Назначают препараты из следующих групп:
- бета-адреноблокаторов, например, Метапролол;
- диуретиков, например, Фуросемид;
- антикоагулянтов, чаще всего Ацетилсалициловую кислоту;
- ингибиторов АПФ (Каптоприл, Капотен),
- антиаритмических лекарств, например, Дигоксин.
Обязательным дополнением консервативного лечения должно стать изменение образа жизни и питания. Диета основывается на сниженном потреблении жиров и соли, соблюдении дробности. Увеличение массы тела требует коррекции, чтобы снизить нагрузку на сердце. Обязательными становятся прогулки на свежем воздухе, посильные занятия спортом.
Виды хирургического вмешательства
 Оперативное вмешательство требуется при отсутствии эффективности медикаментозной терапии. Выделяют несколько методов хирургического лечения:
Оперативное вмешательство требуется при отсутствии эффективности медикаментозной терапии. Выделяют несколько методов хирургического лечения:
- Трансплантация. Заключается в пересадке донорского органа. Относится к радикальным методам.
- Стентирование. Суть процедуры сводится к установке в узкую область коронарного сосуда специального каркаса под названием стент. Благодаря ему просвет становится шире, за счет чего улучшается процесс кровообращения.
- Ангиопластика. Посредством оперативного вмешательства с использованием катетера черезбедренную артерию врач вводит специальный баллончик. Последний расширяет просвет сосуда, улучшая кровоток.
- Аортокоронарное шунтирование. Необходимо при поражении нескольких сосудов или главной артерии миокарда.
- Имплантация кардиостимулятора или дефибриллятора. Данные аппараты осуществляют функции контроля и нормализации сокращения сердца, благодаря чему служат профилактикой внезапной смерти.
Опасность осложнений
Прогрессирование заболевания и отсутствие необходимого лечения приводит к негативным явлениям. Среди них выделяют:
- уменьшение размеров полости левого сердечного желудочка;
- нарушение кровотока в малом круге кровообращения;
- недостаточное питание миокарда;
- нарушение сердечного ритма;
- формирование сгустков крови.
 Причина смерти от ишемической кардиомиопатиизачастую связана не с самой патологией, а с теми осложнениями, которые она провоцирует. Среди них выделяют:
Причина смерти от ишемической кардиомиопатиизачастую связана не с самой патологией, а с теми осложнениями, которые она провоцирует. Среди них выделяют:
- Инфаркт сердца. Патология характеризуется омертвлением определенной области миокарда из-за сбоев в питании. Оказание своевременной медицинской помощи не исключает формирование рубцовой ткани. В результате развивается кардиосклероз, опасный летальным исходом.
- Острую сердечную недостаточность. Развивается внезапно. Результатом отсутствия медицинской помощи становиться кардиогенный шок и гибель человека.
- Аритмия. В результате нарушения полноценной сократительной деятельности сердца, оно с трудом осуществляет свои главные функции: автоматизм, возбудимость и проводимость. Это может вызвать остановку миокарда.
- Тромбообразование. При полной закупорке просвета сосуда сгустком крови нарушается движение биологической жидкости к соответствующему участку.
- Отек легких. Возникает при появлении застоя в левой зоне сердечной мышцы. Происходит скопление крови в сосудах.
Недуг представляет серьезную опасность для жизни человека. Развиваясь постепенно без ярких привлекающих внимание признаков, он зачастую осложняется патологиями, несовместимыми с жизнью. Поэтому особое значение приобретает ранняя диагностика, проведение профилактических обследований. Соблюдение рекомендаций врача позволит сохранить оптимальное качество жизни на протяжении многих лет даже при развитии болезни.
Ишемическая кардиомиопатия (I25.5)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Ишемическая кардиомиопатия (ИКМП) — патологическое состояние миокарда, обусловленное комплексом диффузных морфофункциональных нарушений, развивающихся в результате хронической и эпизодов острой ишемии миокарда, основными проявлениями которого являются дилатация камер сердца и симптомокомплекс хронической сердечной недостаточности (ХСН).
Этиология и патогенез
Патогенез заболевания включает несколько важных механизмов: гипоксия сердечной мышцы вследствие снижения коронарнго кровотока в связи с атеросклеротическим процессом в коронарных артериях и со снижением объема кровотока на единицу массы миокарда в результате его гипертрофии и уменьшения коронарной перфузии в субэндокардиальных слоях; гибернация миокарда – локальное снижение сократительной способности миокарда левого желудочка, вызванное его длительной гипоперфузией; ишемическая контрактура миофибрилл миокарда, которая развивается вследствие недостаточного кровоснабжения, способствует нарушению сократительной функции миокарда и развитию СН; ишемизированные участки миокарда во время систолы растягиваются с развитием в последующем дилатации полостей сердца; ремоделирование желудочков (дилатация, гипертрофия миокарда, развитие фиброза); развивается гипертрофия кардиомиоцитов, активируются фибробласты и процессы фиброгенеза в миокарде; диффузный фиброз миокарда участвуюет в развитии СН; апоптоз миокарда активируется вследствие ишемии и способствует наступлению сердечной недостаточности и развитию дилатации полостей.
В развитии заболевания участвуют факторы, играющие важную роль в патогенезе ХСН: дисбаланс в продукции эндотелием вазоконстрикторов и вазодилататоров с недостаточным синтезом последних, активация нейрогормональных факторов, гиперпродукция цитокинов, фактора некроза опухоли.
Эпидемиология
Признак распространенности: Редко
Больные ишемической дилатационной кардиомиопатией составляют около 5–8 % общего количества пациентов, страдающих клинически выражеными формами ИБС, а среди всех случаев кардиомиопатий на долю ишемической дилатационной кардиомиопатий приходится около 11–13 %.
Ишемическая кардиомиопатия встречается преимущественно возрасте 45–55 лет, среди всех больных мужчины составляют 90 %
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
В типичных случаях клиническая картина характеризуется триадой симптомов: стенокардией напряжения, кардиомегалией, ХСН. У многих больных отсутствют клинические и ЭКГ-признаков стенокардии.
Клиническая симптоматика ХСН не имеет каких-либо специфических особенностей и в основном идентична проявлениям СН у больных с идиопатической дилатационной кардиомиопатией. Сердечная недостаточность быстрее прогрессирует при ишемической кардиомиопатии по сравнению с дилатационной кардиомиопатией. Обычно речь идет о систолической форме СН, но возможно развитие диастолической СН или сочетания обеих форм.
Кардиомегалия при физикальном исследовании характеризуется расширением всех границ сердца и преимущественно левой. При аускультации обращают на себя внимание тахикардия, часто различные аритмии, глухость тонов сердца, протодиастолический ритм галопа. Аритмия обнаруживается при ишемической кардиомиопатии значительно реже (17%), чем при идиопатической дилатационной кардиомиопатии. Признаки тромбоэмболических осложнений в клинической картине ишемической кардиомиопатии наблюдаются несколько реже, чем при идиопатической дилатационной кардиомиопатии.
Диагностика
Диагностические критерии ишемической дилатационной кардиомиопатии
| Диагностические критерии | Примечания к критериям |
| 1. Наличие стенокардии в настоящее время или в прошлом, или перенесенного инфаркта миокарда, которые предшествуют развитию хронической сердечной недостаточности | Критерий подтверждается ЭКГ, ЭхоКГ. Стенокардия или перенесенный инфаркт миокарда не всегда предшествуют развитию ХСН, возможно наличие безболевой ишемии задолго до появления клиники ишемической кардиомиопатии. Иногда предшествовавшие приступы стенокардии исчезают или ослабевают |
| 2. Кардиомегалия | Определяется при перкуссии сердца, но должна быть верифицирована с помощью эхокардиографии |
| 3. Наличие клинических и эхокардиографических признаков сердечной недостаточности (уменьшение фракции выброса, увеличение конечного диастолического объема и давления, диффузная гипокинезия миокарда) | При выраженной застойной сердечной недостаточности обычно имеется комбинированная систолическая сердечная недостаточность (ФВ левого желудочка) и диастолическая дисфункция левого желудочка (доплер-эхографические признаки нарушения диастолического наполнения левого желудочка) |
| 4. Обнаружение в миокарде участков, находящихся в состоянии гибернации | Используются методы: стресс-эхокардиография с добутамином, позитронно-эмиссионная томография с фтор-флуородезоксиглюкозой; сцинтиграфия миокарда с 100Т1 и 221Тс и сравнением участков нарушения накопления изотопа с участками асинергии, выявленными при эхокардиографии |
| 5. Обнаружение при коронароангиографии выраженного атеросклеротического процесса с сужением просвета одной из главных | |
| 6. Отсутствие аневризмы желудочков и органической патологии клапанного аппарата, других причин кардиомегалии |
Электрокардиография
Могут выявляться рубцовые изменения после перенесенных ранее инфарктов миокарда или признаки ишемии в виде горизонтального смещения книзу от изолинии интервала ST в различных отделах миокарда. У многих больных обнаруживаются неспецифические диффузные изменения в миокарде в виде снижения или сглаженности зубца Т. Иногда зубец Т бывает отрицательным несимметричным или симметричным. Характерны также признаки гипертрофии миокарда левого желудочка или других отделов сердца. Регистрируются различные аритмии (чаще экстрасистолия, мерцательная аритмия) или нарушения проводимости. Суточное мониторирование ЭКГ по Холтеру часто выявляет скрыто протекающую, безболевую ишемию миокарда.
Эхокардиография
При ЭхоКГ обнаруживаются дилатация полостей сердца, небольшая гипертрофия миокарда, увеличение конечного диастолического объема, диффузная гипокинезия стенок левого желудочка, снижение фракции выброса. Фракция выброса правого желудочка у больных ишемической кардиопатией по сравнению с фракцией выброса левого желудочка снижена в меньшей мере, чем при идиопатической дилатационной кардиомиопатии.
При наличии хронической ишемии миокарда значительно возрастает жесткость, ригидность стенок левого желудочка, снижается их эластичность. Это обусловлено дефицитом макроэргических соединений в связи с недостаточным обеспечением миокарда кислородом. Что приводит к замедлению процесса раннего диастолического расслабления миокарда левого желудочка. Указанные обстоятельства приводят к развитию диастолической формы СН. Диастолическая дисфункция левого желудочка при ИБС может возникать без нарушения систолической функции.
По данным доплер-эхокардиографии выделяют два основных типа нарушения диастолической функции левого желудочка – ранний и рестриктивный. Ранний тип характеризуется нарушением ранней фазы диасто-лического наполнения левого желудочка. В эту фазу уменьшаются скорость и объем кровотока через митральное отверстие (пик Е) и увеличиваются объем и скорость кровотока в период предсердной систолы (пик А). Увеличивается время изометрического расслабления миокарда левого желудочка и удлиняется время замедления потока Е, отношение Е/А 2.
При ишемической кардиомиопатии возможно развитие диастолической дисфункции, рестриктивный тип наблюдается значительно реже. При развитии изолированной диастолической СН систолическая функция левого желудочка сохранена, фракция выброса нормальная. При ишемической кардиомиопатии изолированная диастолическая недостаточность бывает редко, чаще при выраженной застойной СН речь идет о комбинированной систолической и диастолической дисфункции левого желудочка.
Рентгенологическое исследование
Определяет значительное увеличение размеров всех камер сердца.
Радиоизотопная сцинтиграфия
Выявляет мелкие очаги нарушения накопления таллия-201 в миокарде, что отражает ишемию и фиброз миокарда.
Коронароангиография
Обнаруживает значительно выраженное атеросклеротическое поражение коронарных артерий. При этом одна из артерий может быть сужена более чем на 50%.
Субэндомиокардиальная биопсия Дистрофические изменения кардиомиоцитов вплоть до некроза, интерстициальный фиброз, заместительный склероз, иногда небольшие лимфогистиоцитарные инфильтраты
Лабораторная диагностика
Биохимический анализ крови
Характерно повышение содержания в крови общего холестерина, холестерина липопротеинов низкой плотности, триглицеридов, что характерно для атеросклероза.
Дифференциальный диагноз
Дифференцировать ишемическую кардиомиопатию необходимо с различными видами дилатационной кардиомиопатии, в первую очередь, с идиопатической дилатационной и алкогольной кардиомиопатией, а также с заболеваниями, сопровождающимися синдромом кардиомегалии.
Дифференциально-диагностические различия между идиопатической и ишемической дилатационной кардиомиопатией.


Осложнения
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
При переносимости и отсутствии противопоказаний типичная медикаментозная терапия включает в себя β-адреноблокаторы (в основном, карведилол), иАПФ (или БРА). Спиронолактон также следует назначать пациентам с уровнем креатинина ‹2,5 мг/дл и калия в сыворотке крови ‹5,5 ммол/л. Фуросемид или тиазидные диуретики показаны пациентам с симптомами и/или признаки застоя, в то время как дигоксин может назначаться в случае тахисистолической формы мерцательной аритмии. Когда требуется назначение антиаритмической терапии, необходимой при наджелудочковой или желудочковой тахиаритмии, препаратом выбора является амиодарон. Больным с фибрилляцией либо трепетанием предсердий или наличием в анамнезе внутрисердечного тромба следует добавить терапию антикоагулянтами для приема внутрь.
Возможность того, что регенерация миокарда при помощи клеточной терапии может улучшить функцию ЛЖ и прогноз у таких больных, является большой надеждой как пациентов, так и врачей, но пока эти формы лечения показали разочаровывающие результаты и, следовательно, требуют дальнейшего усовершенствования и оценки до того, как они смогут появиться в клинической практике.
На основании ретроспективных или регистровых исследований можно предполагать, что реваскуляризация путем АКШ может повысить долгосрочную выживаемость больных с ишемической кардиомиопатией, у которых есть большие доказанные зоны жизнеспособного миокарда, тогда как АКШ не улучшает клинические результаты, когда жизнеспособный миокард отсутствует . Жизнеспособность миокарда можно оценить при помощи ЭхоКГ, сцинтиграфии, ПЭТ или МРТ, как это описывалось ранее . Однако требуется осторожность в принятии данных результатов, поскольку они не вытекают из рандомизированных контролируемых исследований . Может ли реваскуляризации путем ЧТА достичь результатов, аналогичных АКШ, также недостаточно четко установлено.
Ишемическая кардиомиопатия: симптомы и опасности

Кардиомиопатией (с греч. «cardia» — сердце, «myos» — мышца, «pathos» — страдание) называют поражение сердечной мышцы, не связанное с воспалительным и опухолевым генезом.
В современной кардиологии существует несколько разновидностей кардиомиопатий. Но поскольку причины данного заболевания до конца не выявлены, под общим термином подразумевают группу патологических осложнений, способствующих нарушению функции сердечной мышцы и желудочков сердца.
Понятие ишемической кардиомиопатии
 Ишемическая кардиомиопатия что это такое и чем она характеризуется? Этим термином называют специфическую форму заболевания миокарда, обусловленную острой недостаточностью кислорода. Ишемическая кардиомиопатия (ИКМП) является самой распространенной формой дилатационной кардиомиопатии.
Ишемическая кардиомиопатия что это такое и чем она характеризуется? Этим термином называют специфическую форму заболевания миокарда, обусловленную острой недостаточностью кислорода. Ишемическая кардиомиопатия (ИКМП) является самой распространенной формой дилатационной кардиомиопатии.
Исследователями выявлено, что среди пациентов с проявлениями ишемии 58 процентов составляют больные с ИКМП. Характеризуется данное заболевание увеличением полостей сердца до меры кардиомегалии со значительным увеличением толщины его стенок. В большинстве случаев изменения касаются левой части сердца, чем правой. Иногда встречается аналогичное утолщение межжелудочковой перегородки.
Патологические изменения сердца, вызванные ИКМП, различают 2-х видов:
- симметричной формы — характеризуется равномерным увеличением обеих камер сердца,
- асимметричной формы — характеризуется преимущественным увеличением левой камеры сердца.
Ишемическая кардиомиопатия по МКБ 10 отнесена к классу заболеваний системы кровообращения и представлена, как разновидность хронической ишемической болезни сердца.
Причины заболевания
Ишемическая кардиомиопатия возникает вследствие патологии коронарных артерий, которые обычно сужены из-за атеросклероза. Из-за нарушенного обмена веществ в организме в артериях скапливаются твердые вещества (атеросклеротические бляшки), которые уменьшают кровоток и сужают просвет сосуда.
Как следствие, ослабленная сердечная мышца недостаточно функционирует, ухудшает способность сердца перекачивать кровь, что приводит к сердечным приступам и явлениям стенокардии.
Непосредственное влияние на развитие заболевания могут оказывать следующие факторы:
- генетическая предрасположенность,
- повышенное артериальное давление,
- неправильный образ жизни,
- заболевания щитовидной железы,
- повышенное содержание липидов в крови,
- патологии коры надпочечников.

Накопление холестерина в сосудистой стенке
Патогенез
Как указывалось выше, основной причиной развития кардиомиопатии ишемической являются атеросклеротические изменения коронарных артерий. Данному проявлению способствуют следующие патологические факторы:
- гипоксия сердечной мышцы,
- нарушение сократительной деятельности миокарда,
- повреждение и распад миофибрилл миокарда,
- гипертрофия миокарда,
- ремоделирование желудочков.
Как проявляется?
На начальной стадии ИКМП признаки заболевания могут отсутствовать. Как только болезнь начинает прогрессировать, появляются следующие симптомы:

- нарушенный ритм сердца,
- ускоренный и нерегулярный пульс,
- боль и давление в груди,
- повышенная усталость,
- головная боль, обморок,
- ожирение различной степени,
- отеки на ногах или по всему телу,
- бессонница,
- влажный кашель.
Лечение
Лечение на начальных стадиях болезни проводится при помощи общеукрепляющих методик, организации диеты, а также приема медикаментозных препаратов.
В зависимости от количества неповрежденных, здоровых тканей мышц сердца, с целью уменьшения проявления симптомов и улучшения функции сердца, назначаются следующие фармацевтические препараты:
- бета-адреноблокаторы (Метапролол),
- диуретики (Фуросемид),
- антикоагулянты (Ацетилсалициловая кислота),
- ингибиторы АПФ (Каптоприл, Капотен),
- антиаритмические препараты (Амиодарон, Дигоксин).
При неэффективности вышеперечисленных методов, требуется хирургическое вмешательство. С целью улучшения кровопритока к сердечной мышце выполняется аорто-коронарное шунтирование. В более тяжелых случаях назначается пересадка сердца.
Ишемическая кардиомиопатия как причина смерти
При ишемической кардиомиопатии причиной смерти может послужить одно из следующих осложнений болезни:

Полезное видео
Из следующего видео можно узнать, как поддерживать работу сердца на должном уровне :
Особенности ишемической дилатационной кардиомиопатии, методы лечения

Ишемическая дилатационная кардиомиопатия представляет заболевание основных клеток миокарда, именуемых миоциами, из-за недостаточного насыщения кислородом. Данная трактовка предоставила возможность Международной классификации болезней отнести патологию в группу ишемической болезни сердца в хронической форме, а не к кардиомиопатии.
Само понятие “кардиомиопатия” на протяжении длительного времени видоизменялось. Поскольку никто не мог сказать точно, какова причина данного сердечного заболевания:
- следствие острого инфаркта миокарда;
- начало ишемической болезни сердца;
- основополагающая причина сердечной недостаточности (СН).
В итоге: ишемическая дилатационная кардиомиопатия как диагноз ставится пациенту с основными признаками сердечно-сосудистых заболеваний, но с отсутствием ярко выраженной симптоматики острой патологии и прочих видов кардиомиопатии.
Причины ИКМП
Ишемическая кардиомиопатия (ИКМП) проявляется в виде поражения коронарных артерий, которое вызвано их сужением вследствие атеросклероза. Такой сбой обмена веществ в организме приводит к появлению твердого по структуре вещества в артериях – атерослеротических бляшек, препятствующих кровотоку и правильной работе всей сосудистой системы.
Сердечная мышца ослабевает и прекращает активно работать, что приводит к ухудшению перекачки крови. У больного начинаются приступы и проявляется симптоматика стенокардии.
Большинство медиков сходятся во мнении, что на этилогию дилатационного заболевания сердца влияют следующие факторы:
- предрасположенность на генетическом уровне, передается по наследству;
- высокое артериальное давление;
- неправильный образ жизни: переедание; несоблюдение режима дня; отсутствие физических нагрузок для поддержания организма и тела в форме;
- патологии щитовидной железы;
- высокий уровень липидов в плазме крови;
- патологические изменения коры надпочечников.
 Появление холестериновой бляшки в сосудах миокарда
Появление холестериновой бляшки в сосудах миокарда
Симптоматика заболевания сердца
- одышка;
- головокружение и потеря сознания;
- упадок сил и слабость без веских причин;
- резкий набор веса;
- повышается частота сокращения сердца;
- могут отекать руки и ноги;
- неспокойный сон;
- мокрый кашель, иногда с кровью;
- отек легких;
- болевые ощущения в области грудной клетки.
Дилатационная ишемическая кардиомиопатия и ее диагностика
Первичные диагностические мероприятия – осмотр на приеме у кардиолога. Лечащий врач проводит внешний осмотр пациента, расспрашивает о жалобах и предрасположенности к данной патологии сердца на примере близких родственников. Для постановки точного диагноза ИКМП рекомендуется провести следующие лабораторные и клинические исследования и анализы:
- Общий анализ крови и мочи покажет состояние организма больного.
- Биохимический анализ крови укажет на объем холестерина, триглицеридов и прочих элементов, характерных для патологических изменений в сердце.
- Исследование электрокардиограммы ЭКГ обеспечит определение изменений в миокарде рубцового характера. А это чаще всего случается после перенесенного инфаркта.
- Суточный мониторинг электрокардиограммы обеспечит выявление даже малосимптомной ишемической болезни.
- Эхокардиограмма позволит выявить расширения полости сердца, гипертрофическую кардиомиопатию.
- Рентгенографическое исследование грудной клетки позволит рассмотреть изменения размеров сердца, при которых сосуды миокарда увеличены.
- Радиоизотопнаяк сцинтиграфия назначается в качестве диагностического исследования крайне редко. При этом можно выявить даже самые мелкие очаги скопления изотопных элементов в полости миокарда.
- Коронароангиография – исследование сосудов сердца при ишемическом дифференциальном заболевании миокарда на наличие атеросклеротических бляшек. Практика показывает, что артерия имеет способность сужаться практически в половину диаметра.
 Ишемическая кардиомиопатия при коронароангиографии
Ишемическая кардиомиопатия при коронароангиографии
Другие клинические исследования назначаются редко. Если есть в медицинском учреждении аппарат МРТ, то он тоже позволит выявить ишемическую дилатационную кардиомиопатию. Ведь в данном случае обеспечивается визуализация сердечной мышцы. Когда проведенные исследования не дают результата, лечащий врач может назначить биопсию. Берется частичка волокна сердечной мышцы для дальнейшего лабораторного исследования.
Ишемическая кардиомиопатия и курс лечения
Ишемическая кардиомиопатия в основе курса лечения имеет терапевтические и медикаментозные мероприятия. Ведь в этом случае необходимо устранить последствия и признаки патологии сердца, отыскать причину проявления ИКМП для дальнейшего устранения. И если вовремя не проводить исследование и лечение, это может привести к осложнению и летальному исходу.
Терапевтический курс лечения кардиомиопатии
Этот курс лечения предполагает общее улучшение состояния здоровья и самочувствия. Для этого специалисты советуют выполнять следующие правила:
- диетическое питание с максимальным уменьшением пищи, содержащей много жиров и соли;
- не допускать сильных физических нагрузок. Тогда как ЛФК полезна. Лечебная гимнастика позволит улучшить насыщение миокарда кислородом и улучшить общее самочувствие пациента.
- не употреблять или максимально сократить употребление алкогольных напитков;
- не курить и не принимать психотропные и наркотические вещества;
- привести к нормализации режим, устранив переутомление;
- избегать стрессов и негативных эмоциональных нагрузок.
При показаниях лечащий врач может назначить процедуры по чистке плазмы крови – плазмаферез. Но это случается крайне редко.
 Плазмаферез при ИКМП
Плазмаферез при ИКМП
Медикаментозный курс лечения позволит обеспечить угнетение общих признаков заболевания путем применения лекарственных препаратов.
Возможно хирургическое вмешательство. Но это не значит, что не будет рисков. Даже операция – не всегда гарант положительного исхода.
Читайте также: Дисметаболическая кардиомиопатия – причины развития, симптомы, методы лечения
Важно! Дилатационная ишемическая кардиомиопатия может стать причиной смерти. Возникают сердечные приступы, которые носят дифференциальный характер. И если вовремя не обеспечить качественные реанимационные мероприятия, то возможен летальный исход. И, к сожалению, так происходит часто.
Ишемическая кардиомиопатия
Ишемическая Кардиомиопатия (ИКМП) – заболевание, обусловленное хронической или эпизодической острой ишемизацией миокарда, которое проявляется в виде дилатации (расширения) полостей сердца, прогрессирующей застойной недостаточности кровообращения и увеличением сердца.

Чаще всего от этой патологии страдают мужчины в возрасте 45-50 лет, у них в анамнезе обычно присутствует стенокардия, возможно инфаркт миокарда. Частота встречаемости ИКМП среди больных ишемической болезнью сердца – 58 процентов. Причина смерти при ИКМП обычно – тяжелая недостаточность кровообращения.
По Международной классификации болезней 10 пересмотра (МКБ 10) ишемическая Кардиомиопатия относится к заболеваниям системы кровообращения как разновидность ишемической болезни сердца.
Причины
Основной причиной недостаточного снабжения сердечной мышцы кислородом является поражение венечных артерий вследствие атеросклероза. Гипоксия прогрессирует также вследствие того, что мышечная стенка сердца гипертрофируется (увеличивается). Более редкая причина – контрактуры миофибрилл (длительное чрезмерное сокращение мышечных волокон).
Важным фактором в развитии ИКМП является дисбаланс в синтезе веществ, которые продуцирует эндотелий (внутренняя выстилка сосудов). Осуществляется недостаточная продукция вазодилятаторов (вещества, расширяющие сосуды) на фоне нормальной выработки вазоконстрикторов, в результате чего происходит дополнительное сужение сосудов.



Ишемическая Кардиомиопатия сердца, что это такое?
Для этой Кардиомиопатии характерно расширение левого желудочка с постепенным присоединением поражения других полостей сердца. В то же время развивается сердечная недостаточность (систолическая и диастолическая), увеличивается масса сердца (до 600-700 грамм), гипертрофируются его стенки. Венечные артерии тяжело поражаются атеросклеротическими отложениями на внутренней оболочке сосудов. Стенка левого желудочка неравномерно истончается. В конечной стадии этой кардиомиопатии в миокарде отмечаются склеротические изменения, замещение мышечной ткани на фиброзную.
Восходящий отдел и дуга аорты также подвергаются атеросклеротическому поражению, что приводит к ее растяжению, уплотнению и удлинению. Одновременно с этим в области кольца аорты и ее восходящего отдела может происходить отложение солей кальция.
Симптомы
В классической симптоматике ишемической Кардиомиопатии присутствуют три составляющих: стенокардия напряжения, тромбоэмболический синдром и хроническая недостаточность кровообращения.
Больные жалуются на одышку при физических и эмоциональных нагрузках, пароксизмальные ночные приступы удушья, олигурия (уменьшенное количество выделяемой мочи в течение суток). Также наблюдаются вегетативные расстройства в виде повышенной утомляемости, слабости, потери аппетита, нарушенного сна. Со временем, при присоединении хронической сердечной недостаточности, у больного выявляются отеки нижних конечностей, гепатомегалия (увеличенная печень, а из-за этого и живот) и более интенсивная одышка, которая появляется не только при физических нагрузках, но и в покое. При физикальном обследовании обнаруживаются легочные хрипы, ослабление первого и появление третьего тона сердца.
При отсутствии адекватного лечения ИКМП возможно развитие таких осложнений, которые могут привести к смерти больного:
- тяжелые желудочковые аритмии;
- сильное нарушение насосной функции левого желудочка;
- ятрогенные осложнения, связанные с неадекватным медикаментозным либо хирургическим лечением;
- инфаркт миокарда
Лечение ишемической Кардиомиопатии
 Для того, чтобы определить достоверный диагноз, назначить качественное лечение и исключить причину смерти от сердечной патологии смерти, врачу необходимо провести комплекс исследований пациента. Он включает в себя как лабораторные методы обследования (биохимический анализ крови), так и инструментальные (электрокардиография, эхокардиография, рентгенологическое исследование). В результатах биохимического анализа крови наблюдаются специфичные изменения для атеросклероза: повышение концентрации общего холестерина, липопротеидов низкой плотности и триглицеридов. На электрокардиограмме могут обнаруживаться признаки рубцевания после инфаркта миокарда и наличия ишемии. Характерными также являются признаки гипертрофии левого желудочка, то есть отклонение электрической оси сердца влево. Иногда выявляются различные аритмии. С помощью Холтеровского исследования часто выявляется скрытая, безболевая ишемия миокарда.
Для того, чтобы определить достоверный диагноз, назначить качественное лечение и исключить причину смерти от сердечной патологии смерти, врачу необходимо провести комплекс исследований пациента. Он включает в себя как лабораторные методы обследования (биохимический анализ крови), так и инструментальные (электрокардиография, эхокардиография, рентгенологическое исследование). В результатах биохимического анализа крови наблюдаются специфичные изменения для атеросклероза: повышение концентрации общего холестерина, липопротеидов низкой плотности и триглицеридов. На электрокардиограмме могут обнаруживаться признаки рубцевания после инфаркта миокарда и наличия ишемии. Характерными также являются признаки гипертрофии левого желудочка, то есть отклонение электрической оси сердца влево. Иногда выявляются различные аритмии. С помощью Холтеровского исследования часто выявляется скрытая, безболевая ишемия миокарда.
С помощью эхокардиографии обнаруживается расширение камер сердца, уменьшение значения фракции выброса и малая подвижность стенок левого желудочка. На рентгенограмме видно смещение границ сердца в основном влево, за счет гипертрофии левого желудочка. Довольно редко пациентам назначается также коронароангиография, радиоизотопная сцинтиография и позитронно-эмиссионную томографию.
Правильное питание (ограниченное потребление соли и воды) и физическая реабилитация (ходьба или занятия на велотренажере) составляют немедикаментозную терапию ишемической Кардиомиопатии.
Медикаментозная терапия включает в себя бета-блокаторы (Метапролол, Бисопролол), при наличии застойных явлений по малому или большому кругу кровообращения – сердечные гликозиды и диуретики (Фуросемид). Если в анамнезе есть тромбоэмболический синдром либо есть угроза тромбообразования, назначаются антикоагулянты (Ацетилсалициловая кислота). Обязательно в лечение включаются ингибиторы АПФ (Ангиотензинпревращающего фактора) – препараты Каптоприл, Каптотен. Антиаритмическая терапия подразумевает под собой такие препараты, как Амиодарон, Дигоксин.
В виде хирургического вмешательства могут быть назначены аортокоронарное шунтирование, транслюминальная коронарная ангиопластика, а в тяжелых случаях – пересадка сердца. Также возможна установка кардиовертер-стимулятора при значительных нарушениях ритма сердца.
Источники:
http://heal-cardio.ru/2016/04/04/ishemicheskaja-kardiomiopatija/
http://mirkardio.ru/bolezni/porazhenie/ishemicheskaya-kardiomiopatiya.html
http://diseases.medelement.com/disease/3808
http://cardiolog.online/serdce/kardiomiopatiya/ishemicheskaya.html
http://lechiserdce.ru/ishemiya/1745-ishemicheskoy-kardiomiopatii.html
http://kakiebolezni.ru/serdtse-sosudyi-krov/kardiomiopatiya/ishemicheskaya-kardiomiopatiya.html
http://studfile.net/preview/5362679/page:4/




