Вульвовагинит
Наружная область женских половых органов называется вульвой. Вагинит, также называют вульвовагинитом.
Что это такое? Вагинит представляет собой воспаление или инфекцию в области влагалища и (или) вульвы.
Вагинит имеет ряд других причин.
- Воспаление влагалища может возникнуть после трения или травмы, в том числе при нормальном половом контакте. Некоторые женщины подвержены инфекционному или неинфекционному вагиниту из-за сухости влагалища, что особенно часто встречается у девочек, которые не прошли половое созревание, и у женщин в период менопаузы и до менопаузы.
- Гигиенические проблемы или неправильное подмывание, могут вызвать бактериальное загрязнение, которое приводит к инфекционному бактериальному вагиниту.
- Дрожжевые инфекции также являются довольно распространенной причиной вагинита. Они возникают в результате кандидоза, грибка, который обычно присутствует в организме. Прием антибиотиков для борьбы с бактериальной инфекцией является одной из причин вагинальной инфекции.
- Ряд заболеваний, передающихся половым путем (ЗППП), таких как трихомониаз, гонорея и хламидиоз, могут вызывать вагинит.
Симптомы и причины возникновения вульвовагинита
- Вульва и влагалище красные, раздраженные, опухают.
- Зуд, жжение и боль в вульве или влагалище.
- Боль или дискомфорт во время секса.
- Ощущение, что вам нужно помочиться чаще, чем обычно.
- При дрожжевых инфекциях выделения обычно густые, белые и без запаха.
- При бактериальном вагинозе могут иметься выделения из влагалища, с сероватым оттенком, пенистые и с запахом рыбы.
- При трихомониазе выделения часто бывают пенистыми, желто-зелеными, плохо пахнут, и в них могут быть обнаружены пятна крови.
Диагностика вульвовагинита
Вагинит диагностируется на основании симптомов, истории болезни, медицинского осмотра и сбора анализа по назначению врача.
Какое обследование и анализы могут назначить?
- Анализ мочи, который является неинвазивным тестом, с помощью него выявляют инфекционные бактерии или кровь в моче.
- Медицинский осмотр, который включает в себя обследование таза и влагалища. Врач осмотрит половые губы и влагалище. Иногда для улучшения визуализации во влагалище вводится зеркало и берется образец любого выделения. Влагалищный мазок или образец будет отправлен в лабораторию для дальнейшего тестирования. Эти тесты помогут определить причину вагинита, чтобы его можно было эффективно лечить.
Классификация вульвовагинита
Атрофический вульвовагинит
- Грудное вскармливание;
- Менопауза;
- Неправильная работа яичников или их отсутствие;
- Несбалансированное питание, повышенные физические нагрузки.
Острый вульвовагинит
Важно поговорить с врачом о том, безопасно ли заниматься сексом при лечении вагинита. Если инфекция не была полностью вылечена, возможно, что вы можете передать ее своему партнеру, а затем снова заразиться.
Сексуальная активность, когда вы проходите лечение от дрожжевой инфекции, относительно безопасна, в то время как некоторые другие инфекции могут передаваться между партнерами.
Наиболее распространенные симптомы вагинита могут включать в себя:
• Вагинальный зуд, болезненность или раздражение
• Выделения из влагалища Покраснение и отек вульвы
• Жжение при мочеиспускании
• Частое мочеиспускание

- Общие вагинальные инфекции, такие как:
- Вагинальные дрожжевые инфекции
- Бактериальный вагиноз
- Трихомониаз.
Недостаток эстрогена (атрофический вагинит):
Недостаток эстрогена может привести к типу вагинита, называемого атрофическим вагинитом (также известным как вагинальная атрофия). Атрофический вагинит – это когда раздражение есть, но нет ненормальных выделений.
- Грудное вскармливание;
- Менопауза;
- Повреждение ваших яичников или удаление яичников
- Вагинальный секс.
Вагинит не передается половым путем. Но иногда сексуальная активность может привести к вагиниту. Природная половая химия вашего партнера может изменить нормальный баланс бактерий во влагалище. В редких случаях у вас может быть аллергическая реакция на сперму вашего партнера. Трение от секса или некоторые виды смазок, презервативов и секс-игрушек также могут вызывать раздражение.
Аллергия и раздражители
Аллергические реакции или чувствительность к различным продуктам, материалам или действиям также могут вызывать вагинит. Вещи, которые могут привести к раздражению, включают:
Острый вульвовагинит
- Жжение во влагалище и в области вульвы;
- Наблюдается отечность половых органов;
- Краснота;
- Выделения с неприятным запахом.
Хронический вульвовагинит
Почему он может повториться? Бактериальный вагиноз был простой инфекцией, лечение прошло успешно. Но у многих женщин облегчение симптомов, вызванных одним курсом антибиотиков, является кратковременным, и многие пациентки испытывают рецидивирующий вагиноз в течение следующих нескольких месяцев.
Приблизительно у половины женщин, которые проходят первоначальное лечение, снова появится бактериальный вагиноз в течение 1 года. В случае диагностирования вагинита, вызванным бактериальным вагинозом, назначается курс лечения антибиотиками.
Рецидив обычно вызывается повторной инфекцией того же организма из влагалища. Для женщин с такой повторной инфекцией должны пройти обследование для подтверждения Candida и поиска устойчивых к лечению видов антибиотиков.
Неспецифический вульвовагинит
Неспецифический вульвовагинит чаще всего встречается у молодых девушек с плохой гигиеной половых органов. При неспецифическом вульвовагините различают папилломавирусный, кандидозный, анаэробный, герпетический вульвовагинит.
- Неприятный запах;
- Выделения;
- Раздражение половых губ.
Вагинит может быть вызван кишечной палочкой, стрептококками, стафилококками, энтерококами, кандидами.
Специфический вульвовагинит
Обычно специфический вульвовагинит вызван заболеваниями передающимися половым путем, а также различными вирусными заболеваниями.
Рецидивирующий вульвовагинит
Рецидив вульвовагинального кандидоза определяется как четыре или более эпизодов вульвовагинита через 12 месяцев.
Причину таких рецидивов назвать сложно, необходимо прежде всего изучить историю болезни пациента, выяснить какой курс лечения он прошел и выяснить причину вульвовагинита.
Десквамативный вульвовагинит
- Зуд и жжение
- Боли при половом акте
- Выделения с желтоватым оттенком.
Дрожжевой вульвовагинит
Одной из наиболее распространенных причин вульвовагинита является Candida albicans. Эта дрожжевая инфекция вызывает зуд в области гениталий и белые выделения из влагалища с текстурой, похожей на творог. Некоторые женщины испытывают симптомы после применения антибиотиков. Все потому, что антибиотики уничтожают противогрибковые бактерии, которые естественным образом живут во влагалище.
Грибковый вульвовагинит
Кандидозный вульвовагинит остается одним из наиболее частых заболеваний нижних отделов половых путей. По статистике 75% женщин испытывают по крайней мере 1 эпизод микотического вульвовагинита (молочницы) в репродуктивном возрасте.
Признаки и симптомы кандидозного вульвовагинита
При таком типе вульвовагинита симптомы не четко выражены, поэтому врачи должны запрашивать лабораторные анализы образцов для подтверждения диагноза. Самый распространенный симптом бактериального вульвовагинита – сильный зуд.
Инфекционный вульвовагинит
- Хламидийный вульвовагинит
- Пустулезный вульвовагинит
- Гонорейный вульвовагинит
- Трихомонадный вульвовагинит.
Для выявления инфекций медицинские работники часто используют скрининговые тесты. Рекомендуется проводить ежегодный скрининг всех сексуально активных женщин.
Данный тип вульвовагинита в основном протекает в хронической форме, с частыми повторами и не имеет характерных внешних симптомов.
Лечение вульвовагинита
Различные бактерии, инфекции и состояния здоровья могут вызывать вагинит, поэтому лечение направлено на конкретную причину. После проведения диагностических процедур, врач выяснит причину появления заболевания и назначит оптимальное лечение.
Профилактика вульвовагинита
- Подмывайтесь ежедневно. Вымойте гениталии мягкой тканью, используя мягкое мыло, а затем промокните кожу сухим чистым полотенцем.
- Старайтесь не использовать часто мыльную воду в течение длительного времени. Используйте специальные гели для интимной гигиены.
- Нейлоновое белье
- Обтягивающую одежду, особенно в жаркую погоду
- Ношение колготок
- Длительного воздействия мокрых купальников
- Парфюмированные продукты
- Старайтесь носить хлопковые трусы.
Диета при вульвовагините
Существует много продуктов и напитков, которые вы должны избегать, и стараться не употреблять их в течение по крайней мере трех месяцев, чтобы остановить рост кандидозного вульвовагинита.
Избегайте сладких блюд
Грибок питается сахаром, и наличие избыточного количества в вашем рационе может быть одним из факторов, который вызвал рост дрожжей в первую очередь.
Вы должны исключить все пирожные, печенье и подслащенные продукты, от хлопьев для завтрака до готовых соусов. Проверяйте этикетки, чтобы сократить потребление сахара.
Остерегайтесь натуральных сахаров
Вам следует избегать не только сахара, в качестве добавки – многие фрукты богаты натуральным сахаром, особенно сухофрукты, фруктоза также стимулирует чрезмерный рост грибка.
Свежие яблоки и груши содержат меньше сахара, поэтому их можно есть, но всегда кушайте свежие фрукты.
Молочные продукты содержат лактозу или молочный сахар, поэтому вам также следует избегать большинства молочных продуктов.
Ферментированные продукты
Следите за своими напитками.
Алкоголь, смузи, коктейли, газированные напитки стоит исключить.
На завтрак попробуйте кашу, приготовленную на воде, с нарезанным яблоком, семенами и сладкими специями, например корица.
Вы также можете есть содовый хлеб, так как он не приготовлен из дрожжей, и вместо джема или мармелада попробуйте ореховые масла, например миндальное масло.
Обычный живой йогурт, в отличие от некоторых молочных продуктов, содержит мало лактозы, а содержащиеся в нем полезные бактерии полезны для борьбы с дрожжевыми грибками.
В меню также входят постное мясо, рыба, яйца, чечевица, все овощи, рис и рисовые лепешки.
Вульвовагинит
Вульвовагинит – первично-неинфекционное или инфекционное (специфическое либо неспецифическое) воспалительное поражение слизистой оболочки наружных половых органов и влагалища. Симптоматика вульвовагинита любой этиологии представлена гиперемией, отечностью, жжением и зудом вульвы. Характер выделений из половых путей зависит от причины/возбудителя вульвовагинита. Заболевание диагностируется на основании гинекологического осмотра, результатов исследования мазка методами бактериоскопии, микробиологического посева, ПЦР. Лечение вульвовагинита складывается из этиотропной терапии, местных процедур (ванночек, спринцеваний, введения свечей), восстановления микрофлоры влагалища.
Общие сведения
Вульвовагиниты – группа воспалительных заболеваний нижних половых путей (вульвы и влагалища) различной этиологии. Наибольшая заболеваемость вульвовагинитами диагностируется среди девочек младше 10 лет и женщин в период постменопаузы, что связано с особенностями женской возрастной физиологии. Несмотря на успехи фармакотерапии, распространенность воспалительных заболеваний (вульвитов, кольпитов, вульвовагинитов) остается на стабильно высоком уровне. В структуре гинекологической патологии вульвовагиниты составляют до 60-80% всех обращений.
Торпидность течения, склонность к рецидивам и хронизации, смешанная этиология заболевания, вовлечение мочевыводящих путей и вышележащих отделов полового тракта определяют актуальность проблемы вульвовагинитов для современной гинекологии. Кажущаяся безобидной на первый взгляд патология, может иметь весьма серьезные отдаленные последствия для женского репродуктивного здоровья в виде внематочной беременности, невынашивания беременности, трубного бесплодия и т. д.

Классификация вульвовагинитов
На основании клинико-этиологического принципа выделяют две группы вульвовагинитов: первично-неинфекционные и первично-инфекционные. Первично-неинфекционные вульвовагиниты могут иметь травматическое, аллергическое, паразитарное, дисгормональное, дисметаболическое происхождение. С учетом этиологии инфекционные вульвовагиниты подразделяются на:
- неспецифические (кокково-бациллярные)
- специфические (кандидозный, уреаплазменный, микоплазменный, хламидийный, трихомонадный, гонорейный, туберкулезный, дифтерийный, цитомегаловирусный, герпес-вирусный и др.).
С учетом возрастного критерия выделяют вульвовагиниты у девочек, женщин детородного возраста и женщин постменопаузального периода. По длительности течения вульвовагиниты могут быть острыми (до 1 месяца), подострыми (до 3 месяцев) и хроническими (свыше 3 месяцев); по характеру течения – персистирующими и рецидивирующими.
Причины вульвовагинитов
Ведущая роль в развитии воспалительной вульвовагинальной патологии принадлежит инфекционному фактору. У девочек до 10 лет среди возбудителей преобладают представители неспецифической бактериальной микрофлоры: кишечная палочка (60%), золотистый стафилококк (21%), диплококк (11%), энтерококк (7%), хламидии (13%) и анаэробы (7%). У женщин детородного возраста вульвовагиниты чаще вызываются возбудителями генитального кандидоза (30-45%) и неспецифической бактериальной инфекцией. Незащищенные половые контакты обусловливают развитие вульвовагинита при хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП. Поражение влагалища и вульвы наблюдается при генитальном туберкулезе и дифтерии. В последние годы отмечается возрастание этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причиной первично-неинфекционных форм заболевания могут становиться инородные тела влагалища, мастурбация, глистные инвазии (энтеробиоз). Рецидивирующие вульвовагиниты отмечаются у лиц, страдающих эндокринно-обменными нарушениями (сахарным диабетом, ожирением), заболеваниями мочевыводящих путей, дисбактериозом кишечника, аллергическими заболеваниями, частыми вирусными инфекциями. В постменструальном периоде преобладает атрофический вагинит.
В детском возрасте высокой распространенности вульвовагинитов способствуют гормональный покой (отсутствие гормональной активности яичников), анатомические особенности (близость ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочная реакция вагинального секрета, погрешности в гигиене. Максимальный пик заболеваемости приходится на возраст 3-7 лет. У женщин в постменопаузе изменение влагалищной микрофлоры и снижение местных защитных механизмов происходит на фоне возрастного дефицита эстрогенов.
Независимо от возраста, факторами, предрасполагающими к развитию вульвовагинита, можно считать неправильную интимную гигиену; при этом следует помнить, что слишком частое подмывание и спринцевание с использованием антисептиков и очищающих средств, также опасно, как и пренебрежение гигиеническими процедурами. Провоцировать нарушение вульвовагинальной экосистемы с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия. Способствовать возникновению вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
В организме здоровой женщины имеются естественные местные защитные механизмы, препятствующие размножению патогенов и их внедрению в подлежащие ткани, ограничивающие и не позволяющие развиться воспалительному процессу. К таким механизмам относятся неповрежденная слизистая, нормальная, сбалансированная микрофлора влагалища, рН 4-4,5. При снижении защитных свойств влагалищной экосистемы развивается вульвовагинит, открывающий возможность для восходящего распространения инфекции на внутренние половые органы.
Симптомы вульвовагинитов
Несмотря на многообразие этиологических факторов вульвовагинитов, их клинические проявления в общих чертах идентичны. Острый вульвовагинит протекает с выраженными признаками местного воспаления. Пациенток беспокоят боли, жжение и зуд, которые усиливаются при мочеиспускании, ходьбе, половом сношении. При осмотре наружных гениталий определяется отек половых губ, гиперемия вульвы, нередко – покраснение, расчесы и мацерация кожи промежности и бедер. Тяжелые формы вульвовагинитов могут сопровождаться образованием эрозий в области наружных гениталий. У детей на фоне зуда могут развиваться невротические реакции, нарушения сна. Общеинфекционная симптоматика (повышение температуры тела, увеличение регионарных лимфоузлов) встречается редко. Бели при остром вульвовагините могут быть скудными или обильными по объему, водянистыми, творожистыми, серозно-гнойными, гнойными, кровянистыми по характеру. Нередко выделения имеют неприятный специфический запах.
При хронизации вульвовагинита главными симптомами становятся патологические выделения из половых путей и постоянный зуд в области вульвы. Обострения случаются на фоне переохлаждения, погрешностей в питании (злоупотребления сладостями, пряностями, экстрактивными веществами), интеркуррентных заболеваний. У маленьких девочек эта форма заболевания чревата формированием синехий малых половых губ, которые могут создавать препятствие для мочеиспускания. Длительное вульвовагинальное воспаление способствует образованию рубцовых сращений во влагалище, осложняющих дальнейшую половую жизнь.
При восходящем распространении инфекции нередко развиваются ВЗОМТ (эндометрит, сальпингит, оофорит). Особую опасность вульвовагиниты различной этиологии представляют для беременных: они могут становиться причиной самопроизвольного прерывания беременности, хориоамнионита, послеродового эндометрита, инфекций новорожденных.
Диагностика вульвовагинитов
Для выявления и уточнения этиологической формы вульвовагинита производится комплексная инструментальная и лабораторная диагностика. Общепринятые мероприятия включают прием гинеколога, осмотр на кресле с забором мазков. По показаниям производится кольпоскопия (вагиноскопия девочкам) и цервикоскопия. Признаками воспаления служат отек и гиперемия слизистой оболочки и патологические влагалищные выделения. В некоторых случаях введение гинекологического зеркала может быть резко болезненным для пациентки.
Этиологический диагноз устанавливается лабораторным путем с помощью микроскопии мазков и бактериологического исследования материала из половых путей. На воспалительный характер патологии указывает повышенное количество лейкоцитов, наличие бактерий. С целью выявления специфической флоры производится ПЦР-анализ соскоба на основные урогенитальные инфекции. Высокоспецифичным исследованием считается метод флуоресцирующих антител (МФА). Обязательным является исследование общего анализа мочи, у девочек также соскоба на энтеробиоз.
Дифференциальная диагностика проводится между специфическими и неспецифическими вульвовагинитами. Для исключения воспалительной патологии матки и придатков выполняется УЗИ органов малого таза. В целях уточнения этиологии рецидивирующего вульвовагинита может потребоваться консультация узких специалистов: венеролога, аллерголога, эндокринолога, уролога, фтизиатра и др.
Лечение вульвовагинитов
Лечение вульвовагинита строго обязательно, независимо от этиологии и формы заболевания, выраженности жалоб, возраста пациентки. Оно включает применение этиотропных препаратов, местную обработку половых органов дезинфицирующими и антисептическими растворами, устранение провоцирующих факторов и сопутствующих заболеваний, восстановление нормальной влагалищной микрофлоры.
Этиотропная терапия вульвовагинита подразумевает применение лекарственных средств, воздействующих непосредственно на возбудителя. Для этого используются местные (в виде вагинальных таблеток, свечей, кремов) и системные антибиотики, которые назначаются с учетом выделенной флоры и чувствительности. Учитывая высокую распространенность вульвовагинитов полимикробной этиологии, весьма актуально использование поликомпонентных препаратов, обладающих местным антибактериальным, антимикотическим и антипротозойным действием. При кандидозном вульвовагините требуется прием и местное использование противогрибковых препаратов (флуконазол, клотримазол, натамициин и др.). По окончании курса противомикробной терапии осуществляется восстановление микрофлоры путем интравагинального введения пробиотиков и их перорального приема.
Для облегчения симптомов вульвовагинита рекомендуются сидячие ванночки и спринцевания с отварами трав, растворами антисептиков, использование вагинальных свечей. Лечение фоновых заболеваний требует снижения аллергической настроенности, коррекции уровня гликемии при сахарном диабете, санацию инфекционных очагов, назначение ЗГТ при атрофическом вульвовагигните, дегельминтизацию при энтеробиозе и т. д. При выявлении специфического вульвовагинита требуется лечение полового партнера. До окончания лечения необходим половой покой.
Важно скорректировать характер питания, нормализовать вес, изменить гигиенические привычки. В определенных случаях ликвидации провоцирующих факторов приводит к стойкому излечению вульвовагинита без последующих рецидивов. С целью контроля излеченности после курса терапии производится контрольное бактериоскопическое и микробиологическое исследование отделяемого из половых путей.
Вульвовагинальный кандидоз: диагностика и рекомендации по лечению

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 01.06.2020
- Время чтения: 1 mins read
Вульвовагинальный кандидоз (ВВК) – самое распространенное женское заболевание. По оценкам специалистов, 75% женщин сталкиваются с этой инфекцией хотя бы раз в жизни, 45-50% из них имеют в анамнезе несколько рецидивов.
Виды вульвовагинального кандидоза
Вульвовагинальный кандидоз обычно вызывается возбудителем C. albicans, но иногда может быть связан и с другими представителями рода Candida. Типичные симптомы кандидоза включают: зуд, болезненность, диспареунию, дизурию и аномальные выделения из влагалища. Но для вульвовагинального кандидоза ни один из этих симптомов не является специфичным.
Вульвовагинальную грибковую инфекцию классифицируют на неосложненную и осложненную.
Классификация ВВК проводится:
- на основании клинической картины;
- микробиологии;
- факторов восприимчивости пациента к микроорганизму;
- ответ на терапию.
- возраст;
- состояние иммунной системы – наличие хронических заболеваний, СД, любой онкологии;
- ВИЧ-инфицирование;
- беременность;
- генетическая предрасположенность;
- неблагоприятные условия окружающей среды (антисанитария, недостаток питания).
Примерно у 20% женщин происходят осложнения ВВК, требующие особого индивидуального подхода – специальных диагностических и терапевтических мер.
Классификация вульвовагинального кандидоза: неосложненный ВВК
- По частоте случаев: спорадические или нечастые;
- По клинической картине: слабый/умеренный ВВК;
- По возбудителю: скорее всего, это будут Candida albicans;
- По восприимчивости: неиммунокомпрометированные женщины (нормальный иммунитет, отсутствие хронической патологии).
Классификация вульвовагинального кандидоза: осложненный ВВК
- По частоте случаев: рекуррентный.
- По клинической картине: тяжелый.
- По возбудителю: кандидоз Nonalbicans.
- По факторам восприимчивости: женщины с сахарным диабетом, иммунокомпрометирующими состояниями, например, ВИЧ-инфекция, истощением или с проводимой иммуносупрессивной терапией, например, кортикостероидами.
Диагностические рекомендации в отношении вульвовагинального кандидоза
Диагноз кандидозного вагинита предполагается клинически по наличию дизурии и зуда вульвы, а также боли, отека и покраснения половых органов. Признаки ВВК включают в себя: отек вульвы, трещины, экскориации и густые творожистые влагалищные выделения.
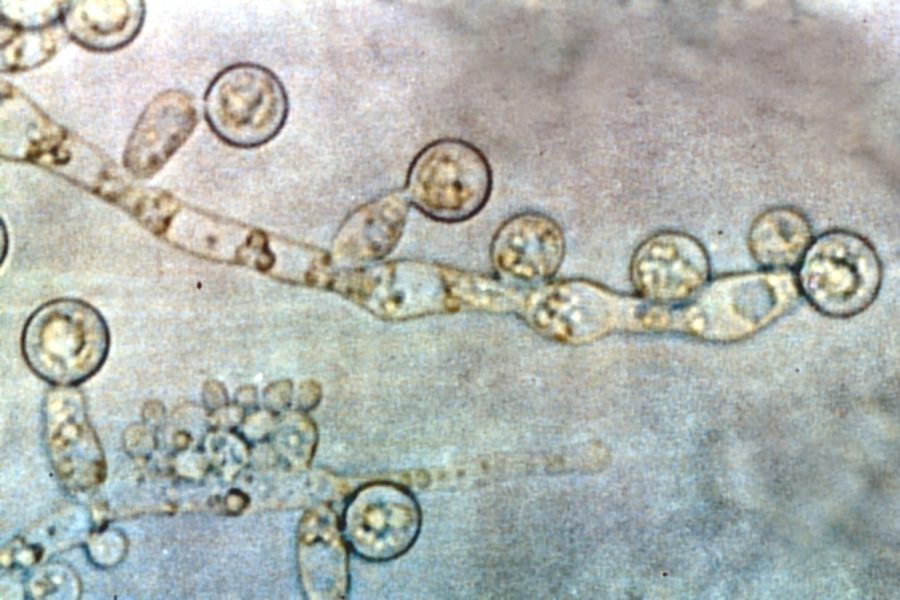
Кандидоз – диагностика в мазке
Диагноз может быть поставлен женщине, у которой есть признаки и симптомы вагинита:
- Влажный препарат (добавляется физиологический раствор, 10% KOH) или грамм пятна влагалищных выделений демонстрирует почкование дрожжей, гифов или псевдогифов. Для этого исследования применяется микроспория.
- Культура (метод бактериологического посева) или другой тест (молекулярно-биологические методы) дает положительный результат для вида дрожжей.
Candida вагинит ассоциируется с нормальным рН влагалища.
Примечания для микроскопического исследования:
- Получение материала проводится универсальным гинекологическим зондом со стенки влагалища, как правило, верхнебоковой.
- Прямая микроскопия должна проводиться в течение нескольких минут после взятия образца, если исследуется нативный материал. Если существует потребность хранения материала, его фиксируют этиловым спиртом 96%.
- Использование 10% KOH во влажных препаратах улучшает визуализацию дрожжей и мицелия, разрушая клеточный материал, который может скрывать дрожжи или псевдогифы.
- Обследование влажного препарата с KOH следует проводить всем женщинам с симптомами или признаками ВВК. Женщинам с полученным положительным результатом следует проводить лечение.
Если получены отрицательные результаты исследования влажного препарата, но у женщины существуют признаки или симптомы кандидозного вагинита, должны быть рассмотрены культуральные методы диагностики. Если Candida культуры не могут быть выполнены, для этих женщин рассматривается эмпирическое лечение.
Примечания для культурального исследования:
- Забор материала проводится с использованием ватного (дакронового) тампона со стенки влагалища (верхнебоковой).
- После взятия образец немедленно помещают в стерильную пробирку.
- Время от забора материала до начала посева должно составлять не более 2 часов, но чем раньше – тем лучше.
- Дрожжи можно культивировать только при наличии их определенного количества, иначе можно получить ложноотрицательный результат.
- Посев на флору проводится на агар Сабуро (Sabouraud)/агар Сабуро с хлорамфениколом/хромогенный селективный агар.
Бактериологическое исследование рекомендуется для идентификации разновидности (Candida albicans или Nonalbicans) во всех случаях, кроме острого/неосложненного, а также для определения чувствительности возбудителя к препаратам при неудаче лечения. Причем анализ на чувствительность Candida к противогрибковым средствам рекомендуется проводить не во всех случаях, а в рецидивирующих/устойчивых к терапии.
Посев на чувствительность к азолам рекомендуется проводить перед повторным лечением, без него смена терапии нецелесообразна. Чувствительность к флуконазолу прогнозирует чувствительность к другим пероральным и топическим азолам.
Идентификация Candida путем культивирования при отсутствии симптомов или признаков не является показанием к лечению, поскольку приблизительно у 10-20% женщин Candida sp. и другие дрожжи находятся в составе нормальной флоры влагалища.
Примечания для молекулярно-биологического исследования:
- Проводятся для идентификации участков ДНК или специфических фрагментов РНК. Современные, высокоточные.
- Материал для исследования берут из влагалища с помощью дакронового тампона (аналогично другим методам).
- Образец после забора сразу помещают в пробирку Эппендорф со специальной средой для транспортировки, после чего отправляют в лабораторию.
- Допускается хранение образца в холодильном оборудовании при диапазоне температур 2-6°C, но не более 24 часов.
Другие примечания к диагностике:
Candida вагинит ассоциируется с нормальным рН влагалища.
В повторных случаях ВВК мазок для культуры должен быть взят и после лечения, чтобы увидеть, присутствует ли C. albicans. Повторное исследование лучше всего проводить через четыре недели после лечения.
Результаты исследования мазка могут вводить в заблуждение и должны быть повторены, если симптомы, наводящие на мысль о кандидозной инфекции, повторяются. При этом важно понимать, что C. albicans может присутствовать и не причинять симптомы (с этим связан ложноположительный результат), поэтому диагностика проводится в комплексе с клиническим обследованием.
Очень важно правильно осуществить взятие материала. Мазки снаружи влагалища могут быть отрицательными, даже когда дрожжи присутствуют внутри влагалища, и есть типичная сыпь на вульве. Также симптомы у пациентки могут быть связаны с основным состоянием кожи (возрастные изменения, повышенная чувствительность к смене средств для интимной гигиены и т.д.).
Ученые спорят, являются ли виды nonalbicans candida причиной заболевания или нет. Если nonalbicans candida обнаружены, то перед лечением рекомендуется выполнить тест на чувствительность, используя методы диффузии. При обнаружении C. glabrata важно правильно подобрать лечение, поскольку этот вид часто устойчив к стандартным дозам пероральных и местных азолов.
Вульвовагинальный кандидоз может возникать одновременно с другими ЗППП, поэтому рекомендуется комплексная диагностика.
Лечение неосложненного вульвоваагинального кандидоза
С неосложненным вульвоваагинальным кандидозом эффективно справляются непродолжительные курсы лечения – одиночная доза и режимы 1-3 дня. По сравнению с пероральным/топическим нистатином более эффективно местное применение азольных препаратов, поэтому в настоящее время он не используется.
Лечение вульвовагинального кандидоза
Правильно подобранное гинекологом лечение азолами (синтетическими противогрибковыми средствами) приводит по завершении курса терапии к купированию симптомов и негативных культур у 80-90% пациенток.
Рекомендуемые режимы лечения:
Безрецептурные интравагинальные средства:
- Клотримазол, форма выпуска: крем 1%, в количестве 5 г во влагалище на ночь продолжительностью от 7 до 14 дней;
- Клотримазол, форма выпуска: крем 2%, в количестве 5 г во влагалище на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: крем 2%, в количестве 5 г во влагалище на ночь продолжительностью 7 дней;
- Миконазол, форма выпуска: крем 4%, в количестве 5 г во влагалище на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: вагинальные суппозитории по 100 мг, по одному суппозиторию на ночь продолжительностью 7 дней;
- Миконазол, форма выпуска: вагинальные суппозитории по 200 мг, по одному суппозиторию на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: вагинальные суппозитории по 1200 мг, однократное применение;
- Тиоконазол, форма выпуска: мазь 6,5%, однократное применение в количестве 5 г интравагинально на ночь.
Интравагинальные рецептурные средства:
- Бутоконазол, форма выпуска: крем 2% (разовая доза биоадгезивного продукта), 5 г интравагинально в одном применении;
- Терконазол, форма выпуска: крем 0,4%, в количестве 5 г интравагинально ежедневно курс 7 дней;
- Терконазол, форма выпуска: крем 0,8%, в количестве 5 г интравагинально ежедневно курс 3 дня;
- Терконазол, в дозировке 80 мг по одному вагинальному суппозиторию ежедневно курс 3 дня.
Пероральное средство: Флуконазол 150 мг внутрь в разовой дозе.
Топические препараты, используемые в этих режимах, имеют масляную основу, поэтому могут повреждать диафрагмы и презервативы из латекса. Дополнительную информацию о совместимости смотрите в маркировке барьерных методов контрацепции.
Интравагинальные препараты клотримазола, миконазола и тиоконазола доступны без рецепта (OTC). К сожалению, это имеет неблагоприятные последствия, в первую очередь для самой пациентки:
- Даже если у женщины ранее был диагностирован вульвоваагинальный кандидоз и были даны рекомендации по лечению, это не значит, что новый случай со схожими симптомами имеет этот же диагноз;
- Если у пациентки симптомы сохраняются после использования препарата OTC или у нее наблюдается рецидив симптомов в период 2-х месяцев после лечения по поводу ВВК, требуется проведение клинической оценки и лабораторной диагностики повторно;
Ненужное или нецелесообразное использование (в первую очередь без консультации с гинекологом или по рекомендации работников аптек) этих препаратов становится распространенным явлением. Это приводит к задержке терапии как кандидозного, так и вульвовагинита других этиологий, что в свою очередь грозит неблагоприятным исходом заболевания.
Лечение половых партнеров при неосложненных формах вульвокандидоза
Неосложненный ВВК обычно не передается через половой акт; таким образом, рекомендации не настаивают на лечении сексуальных партнеров. Однако, как показывает практика, у некоторых мужчин все-таки возникает баланит, характеризующийся эритематозными участками на головке полового члена в сочетании с зудом или раздражением. В таком случае им необходима консультация уролога с последующей диагностикой и лечением.
Аллергия, непереносимость и побочные реакции, возможные при терапии вульвовагинальных кандидозов
Топические противогрибковые средства обычно не дают системных побочных эффектов, хотя возможны местные реакции, такие как жжение или раздражение слизистой/кожи.
Пероральные азолы иногда вызывают тошноту, боль в животе и головную боль. При этом терапия пероральными азолами редко ассоциируется с аномальным повышением уровня печеночных ферментов. Клинически важные взаимодействия возникают, когда пероральные противогрибковые препараты применяются вместе с другими лекарственными средствами. Например, повышает риск побочных эффектов совместный прием со статинами.
Лечение осложненного вульвоваагинального кандидоза
Женщинам с осложненным ВВК для подтверждения клинического диагноза и выявления нетипичных видов грибковой инфекции, в том числе видов nonalbicans, в частности, Candida glabrata (как наиболее частого возбудителя) необходимо назначить культуральное исследование вагинального образца. Рекомендации по забору/проведению исследования указаны выше.
Микроскопическое исследование не применяется и нецелесообразно, поскольку C. glabrata не образует псевдогифов или гифов и практически не распознается при микроскопии.
Лечение рецидивирующего вульвовагинального кандидоза
Рецидивирующий вульвовалгинальный кандидоз (РВВК), обычно определяемый как четыре или более эпизодов симптоматического ВВК в течение 1 года, встречается редко, так как большинство женщин с повторяющимися кандидозами не имеют явных предрасполагающих или лежащих в их основе состояний. C. glabrata и другие виды Nonalbicans Candida наблюдаются у 10-20% женщин.
Примерно у 5-10% пациенток c C. albicans инфекция сохраняется несмотря на адекватную традиционную терапию. У некоторых женщин это может быть признаком дефицита железа, сахарного диабета или иммунной проблемы. Поэтому требуется провести соответствующие тесты на анемию, уровень глюкозы, иммунный статус, ВИЧ. Если возникает резистентность к лечению, должны быть определены подвиды и чувствительность дрожжей.
Рецидивирующие случаи вульвовагинальных кандидозов обусловлены персистирующей инфекцией, а не повторной инфекцией. Поэтому лечение направлено на ограничение разрастания видов Candida. При этом важно понимать, что обычные противогрибковые режимы терапии не столь эффективны против этих видов nonalbicans, как против C. albicans.
Отдельный случай РВВК, вызванный подвидом C. albicans, как правило, хорошо реагирует на кратковременную топическую/пероральную терапию азолом. Несмотря на это, рекомендуется более длительное первоначальное лечение, направленное на достижение ремиссии инфицирования грибками. Только после этого назначается поддерживающее противогрибковое лечение.
Рекомендуемый режим первоначального лечения РВВК:
- Увеличение длительности местного применения препаратов до 14 дней (минимум семи, 3-5 дневные курсы не рассматриваются);
- Применение флуконазола перорально по другой схеме: трехкратный прием в дозировке 100/150/200 мг с промежутком 72 часа, т.е. на 1-й, 4-й, 7-й дни.
Рекомендуемый режим поддерживающего лечения РВВК: флуконазол перорально в дозировке 100/150/200 мг один раз в неделю на протяжении полугода.
Альтернативный режим поддерживающего лечения РВВК: местное интравагинальное применение азолов на протяжении полугода (кратность ежедневно или несколько раз в неделю зависит от выбранного гинекологом препарата).
- Топическое периодическое лечение (альтернативный режим) рассматривается только в случае невозможности применения перорального лечения.
- В подавляющем большинстве, поддерживающие режимы терапии эффективны в уменьшении РВВК. Однако, у 30%-50% женщин заболевание вернется после поддерживающей терапии.
- Пациентки с симптомами, остающиеся культур-позитивными несмотря на поддерживающую терапию, должны постоянно наблюдаться у специалиста.
Лечение тяжелого вульвовагинального кандидоза
Тяжелые случаи кандидозного вульвовагинита, т. е. сопровождающиеся обширной эритемой вульвы, выраженным отеком, экскориацией и образованием трещин, связаны с негативной реакцией на лечение, которая происходит в ответ на короткий курс местной или пероральной терапии.
Рекомендации лечения тяжелого ВВК:
- увеличить интравагинальное применение противогрибковых препаратов до двух недель;
- флуконазол в дозировке 150 мг применять двукратно (в 1-й день и на 3-й день).
Особенности лечения кандидоза, связанного с возбудителем Non Albicans Candida
По крайней мере у 50% женщин с положительными культурами для Non albicans Candida инфекция протекает с минимальными признаками или вообще бессимптомно. Успешное лечение таких кандидозов часто бывает трудным. Клиницисты должны приложить все усилия, чтобы исключить другие причины вагинальных симптомов у женщин с выявленными дрожжами nonalbicans.
Оптимальное лечение нетипичных ВВК до сих пор не разработано. Способы терапии включают более продолжительное лечение (больше 14 дней) с режимом местного (предпочтительно бутоконазол, терконазол) или перорального азола (но не флуконазол), например, итраконазола (как терапия первой линии).
В Европе назначается борная кислота, препятствующая росту грибов. Она применяется в виде интравагинальных желатиновых капсул в дозировке 600 мг ежедневно в течение 14 дней, но в России препарат недоступен.
ВВК часто возникает в период беременности. Среди беременных женщин рекомендуется применять только топическую терапию противогрибковыми азолами, продолжительностью 7 дней.
Женщины с основным иммунодефицитом, лица с плохо контролируемым сахарным диабетом или другими иммунокомпрометирующими состояниями (например, ВИЧ), а также лица, получающие иммуносупрессивную терапию (например, лечение кортикостероидами), не реагируют на краткосрочную терапию. Им назначают более длительное (т. е. 7-14 дней) традиционное лечение.
Особенности лечения кандидоза у пациенток с ВИЧ
Показатели колонизации вагинальных кандидозов у женщин с ВИЧ-инфекцией выше, чем у серонегативных женщин со сходными демографическими и риск-поведенческими характеристиками, причем они коррелируют с нарастанием выраженности иммуносупрессии. У женщин с ВИЧ-инфекцией также чаще встречается симптоматический ВВК.
На основании имеющихся данных терапия неосложненного и осложненного ВВК у женщин с ВИЧ-инфекцией не должна отличаться от таковой у серонегативных женщин. Хотя длительная профилактическая терапия Флуконазолом в дозе 200 мг еженедельно эффективна в снижении колонизации C. albicans и устранении симптоматической ВВК. Однако, этот режим не рекомендуется для женщин с ВИЧ-инфекцией при отсутствии осложненной формы.
Установлено, что кандидозная инфекция ассоциирована с повышением сероконверсии ВИЧ у ВИЧ-негативных женщин и повышением цервиковагинального уровня ВИЧ у женщин с ВИЧ-инфекцией. Однако, влияние лечения ВВК на приобретение и передачу ВИЧ пока не определено.
Лечение кандидозного вульвовагинита
Кандидозный вульвовагинит — это заболевание слизистой оболочки половых органов женщины, вызванное дрожжеподобными грибками. Candida получила общеизвестное название «молочница». Лечение кандидозного вульвовагинита направленно на установление биологического вида грибка и удаление его колоний. Самолечение приводит к хроническому процессу с периодическими обострениями. Трудности лечения обусловлены, тем что Candida приобрела устойчивость ко многим противогрибковым препаратам.
Кандидозные микроорганизмы относятся к условно-патогенным. Находятся на слизистой не причиняя вреда, пока не появятся благоприятные условия. Вторая причина воспаления у женщин, занесение во влагалище агрессивных штаммов.
Чтобы лечение было эффективным, нужно сдавать анализы в бактериологическую лабораторию. Дифференциация подтипа помогает правильно подобрать лечение.
После выращивания на аграрной среде, в чашке Петри обнаруживаются одноклеточные микробы продолговатой, круглой формы — грибки кандида. Колонии образуются нитями клеток, облепленными спорами. Хламидоспоры имеют двойное покрытие.
Кандидозный антиген — это сапрофит, питающийся омертвевшими клетками вульвы, влагалища. Если иммунитет женщины не способен угнетать возбудителя, он размножается, провоцируя воспаление, отмирание эпителия. Получается, что, вызывая дистрофические изменения, грибок обеспечивает питанием следующее поколение.
Грибковый вульвовагинит усиливается на фоне лечения антибиотиками. Аскомицеты приспособились использовать антибактериальные вещества в качестве энергетического источника. Препараты снижают концентрацию палочек Додерлейна, отвечающих за местную защиту. Кислая среда становится щелочной, приемлемой для кандидозного вульвовагинита.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Эпидемиология вульвовагинита
Общепризнанная медицинская классификация относит вульвовагинит к оппортунистическим инфекциям — распространяющимся половым путем. Кандидозная форма не относится к венерическим болезням, но передаются через гениталии и при анальном, оральном сексе. К другим причинам вульвовагинита относится самозаражение, передача от женщины к ребенку.
Передается инфекция непосредственно от носителя, которым является человек, а также птица (куры, индюки), животные (лошади, коровы, щенки). Заражаются женщины через сырое мясо, молоко. Находятся грибки на фруктах, овощах, обсеменённых через фекалии пернатых и домашних питомцев. Употребляя пищу, сахаромицеты попадают в кишечник. При нарушении гигиены, переносятся от перианальных складок к преддверию влагалища.
Когда иммунные факторы подавляют грибки, они составляют сотую долю микробиоценоза влагалища, состоящего на 95-97% из лактобацилл. Во время ежегодных профилактических осмотров берется общий мазок. Статистика показывает, что сахаромицеты высеиваются у 80-85% женщин репродуктивного возраста. Единичные показатели в мазке не являются показанием к лечению, симптомы кандидозного воспаления отсутствуют.
Кандидозный вульвовагинит при беременности — причина внутриутробного заражения плода через околоплодные воды, плаценту. Если концентрации кандиды недостаточно для восходящего проникновения, инфицирование происходит во время естественных родов. При прохождении родовых путей условно-патогенный микроорганизм заселяет стерильные кожные покровы, слизистые оболочки ребенка. В домашнем обиходе источником являются предметы общего пользования, немытые руки, грудь женщины при уходе за грудничком, кормлении.
Сопутствующие факторы
Существует более 170 видов грибков рода Candida, каждый из них обладает разной вирулентностью — патогенными свойствами. Уровень выделения протеазы, расщепляющей белок, влияет на вероятность некротических изменений.
Кандидозный вульвовагинит у женщин разрушает слизистую, эпидермис под влиянием токсинов. Запускается процесс массового внедрения микроорганизмов в клетки. Скорость проникновения определяется адгезивностью, которую частично определяют условия обитания. Вульвовагинит кандидозной этиологии зарождается под влиянием внешней и внутренней среды.
| Факторы | |
|---|---|
| Эндогенные | Экзогенные |
| Нарушение правил гигиены. | Иммунодефицит. |
| Синтетическая одежда, создающая эффект парника. | Временное ослабление организма после простуды. |
| Тесное нижнее белье, натирающее и повреждающее роговой слой кожи. | Авитаминоз. |
| Частое спринцевание. | Кандидоз кишечника. |
| Раздражение от интимных гелей, спреев, мыла. | Эндокринные болезни: сахарный диабет, гипертиреоз. |
| Порезы бритвой. | Аутоиммунные патологии: красная волчанка, полихондрит. |
| Половые травмы. | Заболевания мочевого пузыря (цистит), мочеиспускательного канала (уретрит), почек (пиелонефрит). |
| Беспорядочная сексуальная жизнь. | Психоэмоциональные расстройства: стресс, депрессия. |
| Забытые тампоны, редкая смена прокладок. | Менопауза. |
| Неподходящие оральные контрацептивы. | |
| Ношение внутриматочной спирали. | |
| Длительный прием антибиотиков, цитостатиков, гормонов. | |
| Перенесенная химиотерапия. | |
Лечение кандидозного вульвовагинита проходит комплексно с терапией сопутствующих патологий. Микоз с эрозиями при сахарном диабете объясняется дистрофией вагинальной ткани из-за повышения уровня глюкозы, проницаемость оболочек способствует быстрому проникновению микробов. Лечение вышеперечисленными лекарствами делает эпителий рыхлым, смещает pH, усиливает антигенные свойства.
Как определить кандидозный вульвовагинит?
Носительство характерно здоровым женщинам. Отличить его способен только врач акушер-гинеколог с помощью дополнительного исследования. Небольшая концентрация дрожжеподобных грибков указывает только на риск кандидозного вульвовагинита.
Молочница занимает 40% гинекологических инфекций. 5% женщин отмечают повторное обострение. В 85-95% случаев высеивается вид albicans.
Если показатели превышают норму, будут видны физиологические нарушения вульвы, вагины. Умеренная гиперемия или признаки дистрофии указывают на хронический кандидозный вульвовагинит. Течение вялое, общее состояние женщины не нарушено, местная симптоматика часто отсутствует. Латентная фаза наступает через 1,5-2 месяца после активной. Обострение сопровождается одним или группой симптомов:
- густые белые выделения
- кислый запах, исходящий от гениталий
- зуд, жжение
- дискомфорт во время соития, мочеиспускания
- отечность, покраснение вульвы
- разрыхление слизистой влагалища, везикулярная сыпь
- эрозия шейки матки
- язвочки
Отмечается нестабильность психики, женщина раздражительная, вспыльчивая. Причиной тому зуд, отказ от сексуальной жизни из-за дискомфорта. Острое течение кандидозного вульвовагинита сопровождается болью, ощущением давления в паху, повышением температуры, недомоганием, ухудшением аппетита.
Объективная диагностика
Сбор анамнеза жизни, жалоб считается субъективной оценкой вульвовагинита. Предварительный диагноз кандидозной этиологии ставится после осмотра женщины в зеркалах на гинекологическом кресле. Гинеколог видит характерные симптомы вульвовагинита кандидозного: отек, гиперемию, сыпь, белый налет. Одномоментно можно взять мазок на микрофлору, чтобы подтвердить или опровергнуть грибковую инфекцию. Материал берется из трех точек: уретры, нижнего свода влагалища, шейки матки. Диагностическое значение имеет титр >104 КОЕ/мл. Перед анализом женщине рекомендуется:
- исключить половой акт за 2-3 дня до исследования
- отказаться от лечения противомикозными медикаментами
- не спринцеваться
Точнее будет бактериологический посев материала. Мазок берется из кандидозного очага специальным тампоном и сразу помещается в питательную среду. Отличительно клинического анализа, который делается за несколько дней, ждать ответов из лаборатории нужно 5-7 дней. Полученные результаты указывают вид кандиды: tropicalis, crusei, albicans, glabrata.
Осложнения вульвовагинита
При запущенном кандидозном вульвовагините активизируется другая условно-патогенная флора: гарднереллы, стрептококки, клебсиела. Инфекция двигается вверх по урогенитальному, мочевому тракту женщины, вызывает:
- Эрозию шейки матки.
- Эндометрит.
- Цистит.
Нелеченые язвы вагины углубляются в мышечный слой, волокна разлагаются и получается патологическое отверстие стенки — свищ. При повреждении тканей разрушаются сосуды, ухудшается кровоснабжение, последствием является атрофия влагалища. Через микротравмы кандида попадает в сосудистое русло, разносится по организму.
Кандидозный вульвовагинит у беременных в первом триместре осложняется выкидышем — преждевременным прерыванием беременности. Возможно внутриутробное заражение, гибель ребенка. Третий триместр опасен для женщин ранним отхождением околоплодных вод. Поэтому к лечению нужно приступать сразу после получения положительных анализов.
Профилактика вульвовагинита кандидозного
Острый кандидозный вульвовагинит легко предупредить использованием контрацепции, гигиеническими процедурами. Для поддержания микробиоценоза можно пользоваться интимными гелями, содержащими лактобактерии. Бережное очищение безопасней орошения антисептиками.
Скорость кандидозного поражения, степень вульвовагинита определяются сопротивляемостью носителя. Облегчают адгезивность грибков определенные условия: температура 37 °С, слабокислотная среда pH 6,0.
Если от моющего средства в области половых губ, лобка появляется сыпь, покраснение, нужно лечить аллергию. Выбирайте натуральное мыло без ароматизаторов, красителей. Сохраняйте естественный баланс микрофлоры, отвечающий за локальную защиту от инфекции.
- Подмывайтесь утром и вечером.
- Пользуйтесь презервативами.
- Занимайтесь спортом.
- Ешьте фрукты, овощи.
- Меньше пользуйтесь ежедневными прокладками, чаще меняйте белье.
Для лечения кандидозного вульвовагинита, вследствие приема антибиотиков, женщине назначаются антимикотические свечи, таблетки. При приеме гормональных контрацептивов, обращайте внимание на изменение цвета, консистенции белей. Заметив подозрительные симптомы, сразу обращайтесь к врачу, чтобы поменять препарат. Часто достаточно приобрести то же лекарство от другого производителя.
VIII Международная студенческая научная конференция Студенческий научный форум – 2016

Вульвовагинальный кандидоз — инфекционное поражение слизистой оболочки вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida.
Является одной из самых частых урогенитальных инфекций. Распространённость среди женщин репродуктивного возраста составляет 25–40%. Вульвовагинальный кандидоз занимает второе место после бактериального вагиноза. Более 2/3 женского населения планеты раз в жизни его перенесли. Чаще всего встречают рецидивирующий вагинальный кандидоз. Уже через 3–6 нед после излечения у 10–33% пациенток при исследованиях влагалищного мазка отмечают присутствие культуры Candida albicans.
Этиология
Этиологическим фактором являются дрожжеподобные грибы рода Candida, принадлежащие к семейству Cryptococcaceae. Клетки гриба имеют округлую или овальную форму, размеры варьируют от 1,5 до 10 мкм. У дрожжеподобных грибов нет истинного мицелия, они образуют псевдомицелий, который формируется за счет удлинения клеток гриба и расположения их в цепи. Псевдомицелий лишен общей оболочки и перегородок. Дрожжеподобные грибы в местах сочленения псевдомицелия могут отпочковывать бластоспоры (группы почкующихся клеток), а внутри псевдомицелия могут формироваться колбовидные вздутия, из которых образуются хламидоспоры. В процессе инвазии бластоспоры дрожжеподобных грибов трансформируются в псевдомицелий. Дрожжеподобные грибы являются аэробами. Наиболее благоприятная температура для их роста 21–37°С, рН 6,0–6,5. Дрожжеподобные грибы рода Candida погибают при кипячении в течение 10-30 мин, выдерживают воздействие сухого пара температурой 90–110°С в течение 30 мин, могут длительно находиться в очень кислых средах (рН 2,5–3,0), хотя развитие их замедляется.
Пути передачи инфекции
Согласно современным данным, кандидозный вульвовагинит не передается половым путем и не относится к инфекциям, передаваемым половым путем(ИППП), что не исключает возможности возникновения кандидозного
баланопостита у мужчин – половых партнеров женщин с данным заболеванием.
Условия возникновения заболевания.
Так как дрожжеподобные грибы рода Candida принадлежат к нормальной микрофлоре женского влагалища, то для развития заболевания необходимы определенные условия. Выделяют эндогенные и экзогенные условия возникновения кандидозного вульвовагинита.
К эндогенным относят:
1)физиологичекие причины (менструация, беременность). Очень часто первый эпизод кандидозного вульвовагинита отмечается во время беременности, вследствие гормональной перестройки организма.
2)эндокринологические заболевания (сахарный диабет, гипотиреоз)
3)иммунодефицитные состояния (онкологические, гематологические заболевания, ВИЧ-инфекция)
4)заболевания ЖКТ, аллергические заболевания
Среди экзогенных выделяют:
1)длительная бесконтрольная антибиотикотерапия
2)длительный прием комбинированных оральных контрацептивов с высокой дозой эстрогенов
3)ношение синтетического белья, использование ежедневных прокладок
Так же возможна передача кандид от матери к ребенку во время беременности и родов.
Классификация
1)острый вульвовагинальный кандидоз. характеризуется выраженной клинической картиной: гиперемия (покраснение), отек, обильные или умеренные творожистые выделения из половых путей, высыпания на коже и слизистых оболочках вульвы и влагалища. Длительность заболевания не превышает 2 месяца.
2)рецидивирующий (хронический) вульвовагинальный кандидоз. характеризуется длительностью заболевания более 2месяцев, с 4 и более рецидивами вульвовагинита в течение 12 мес.
Кандидоносительство не является общепризнанной патологией ввиду наличия грибов у здоровых женщин, но может переходить в клинически выраженную форму.
Патогенез
В развитии кандидозной инфекции выделяются следующие этапы:
1 прикрепление (адгезия) грибов к поверхности слизистой оболочки с ее колонизацией;
2 прорастание в эпителий;
3 преодоление эпителиального барьера слизистой оболочки;
4 попадание в соединительную ткань собственной пластинки;
5 преодоление тканевых и клеточных защитных механизмов;
6 проникновение в сосуды;
7 гематогенная диссеминация с поражением различных органов и систем.
При вульвовагинальном кандидозе псевдомицелий проникает в глубь эпителия. На этом уровне инфекция может персистировать длительное время, так как устанавливается динамическое равновесие между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, который сдерживает такую возможность, но не способен полностью элиминировать возбудитель. Нарушение этого равновесия приводит либо к обострению заболевания, либо к выздоровлению, либо к ремиссии.
Клинические признаки
В клинике патогномоничным симптомом вульвовагинального кандидоза являются творожистые налеты серо-белого цвета, с кислым запахом, точечные или 5–7 мм в диаметре, иногда сливающиеся между собой. Очаги резко отграничены, округлых или овальных очертаний, как бы вкраплены в слизистую оболочку вульвы и влагалища, налеты содержат массы размножающихся грибов Candida.
В острой стадии заболевания творожистые пленки «сидят» плотно, снимаются с трудом, обнажая эрозированную поверхность, в дальнейшем — легко. За счет их отторжения появляются густые беловатые творожистые выделения. Слизистая оболочка в области поражения имеет выраженную склонность к кровоточивости, а по периферии очага интенсивно гиперемирована и отечна. При тяжелом течении могут быть трещины кожных покровов и слизистых в области вульвы, задней спайки и перианальной области. Зуд чаще беспокоит больных во время менструации, после физических нагрузок. В некоторых случаях могут отмечаться чувство жжения, некоторая болезненность при мочеиспускании. Резкая боль, жжение, как правило, беспокоят пациенток при половых контактах, что может приводить к формированию невротического синдрома. Несмотря на типичную клинику, ни один из симптомов и признаков не является специфичным.
Диагностика
Порядок диагностики урогенитального кандидоза
1. Микроскопия мазка.2. Культуральный метод.3. Серологические реакции РА, РСК, РП.4. Иммуноферментный анализ (ИФА).5. Полимеразная цепная реакция (ПЦР).
Женщинам без клинических симптомов не cледует проводить обследование на Candida spp. Во всех ситуациях верификация диагноза должна базироваться на данных лабораторного обследования для выделения возбудителя инфекционного процесса.
Получение материала. Для исследования с целью обнаружения дрожжеподобных грибов получают материал путем забора отделяемого с верхнебоковой стенки влагалища. Для микроскопического исследования окрашенных вагинальных мазков материал берут с помощью универсального гинекологического зонда в объеме 10 мкл и тонким слоем распределяют на предметном стекле. Для получения материала с целью культурального и молекулярно-биологического исследования пользуются ватным тампоном. В случае культурального исследования его помещают в стерильную транспортную пробирку, а в случае молекулярно-биологического исследования – в пробирку эппендорф, содержащую специальную транспортную среду. Время между забором материала и лабораторным исследованием должно быть минимальным.
При проведении прямой микроскопии нативного препарата необходимо доставить материал в лабораторию в течение нескольких минут, при необходимости хранения материала более 24 ч после высушивания каждый образец отдельно фиксируют 96° этиловым спиртом в течение 3 мин. После взятия материала для культурального исследования его следует доставить в лабораторию в течение 2 ч, для молекулярно-биологического исследования материал можно хранить в течение 24 ч в холодильнике при 2±6 °С.
• световая микроскопия нативных препаратов или микроскопия мазков, окрашенных по Граму (обнаружение дрожжевых почкующихся клеток, псевдомицелия);
• культуральное исследование (посев материала на питательную среду);
• молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК и/или РНК Candida spp., неявляются обязательными.
В случае рецидивирующего течения вульвовагинита (4 и более эпизодов в течение 1 года) следует проводить оценку локального иммунитета – определение уровня противовоспалительных цитокинов в вагинальных смывах методом ИФА.
Лечение
При выборе схемы лечения кандидозного вульвовагинита необходимо учитывать клиническую форму заболевания и наличие сопутствующих или предрасполагающих факторов. Терапия должна быть основана на принципах эрадикации возбудителя (основная цель), устранения или уменьшения предрасполагающих факторов, укрепления неспецифической иммунорезистентности организма.
В настоящее время известны следующие группы антимикотических препаратов:
– полиенового ряда (нистатин, леворин, амфотерицин В)
– имидазолового ряда (клотримазол, кетоконазол, миконазол)
– триазолового ряда (интраконазол, флуконазол)
– прочие антимикотические средства (гризеофульвин, нитрофунгин, препараты йода и др.)
Основной метод лечения острого вульвовагинита кандидозной этиологии – местное применение антимикотических препаратов. Однако в последние годы имеются сведения о частом развитии резистентности грибов к препаратам полиенового и имидазолового ряда. Кроме того, местное применение лекарственных средств зачастую сопровождается неприятными ощущениями у пациенток при их вытекании из половых путей, дискомфортом, чувством жжения, раздражением слизистой влагалища, что способствует их нерегулярному применению.
В настоящее время широкое применение в терапии как острых, так и хронических форм урогенитального кандидоза приобрел препарат из группы триазолов – (флуконазол). Препарат активен в отношении C. albicans, C. glabrata, C. tropicalis, C. parapsilosis, C. crusei и др. Механизм антимикотического действия флуконазола основан на избирательном угнетении синтеза эргостерина, при отсутствии влияния на метаболизм гормонов, таким образом исключается вероятность развития гинекомастии и гипокалиемии. Дифлюзол (флуконазол) растворяется в воде, при приеме внутрь быстро всасывается, его биодоступность более 90%, а концентрация в плазме крови через 1,5 ч после перорального приема достигает пика, период полувыведения составляет 30 ч, в свободном, несвязанном с белками состоянии находится около 88% препарата, что способствует хорошему проникновению препарата в ткани. Согласно исследованиям флуконазол в высоких концентрациях определяется в слизистой влагалища и выделениях из половых путей, обеспечивая высокую эффективность монотерапии. Выбор схемы назначения дифлюзола зависит от формы вульвовагинального кандидоза. Так, при острой форме достаточно однократного применения препарата в дозе 150 мг. При хроническом рецидивирующем урогенитальном кандидозе целесообразно провести культуральное исследование для определения чувствительности грибов к антимикотическим препаратам и назначать дифлюзол в дозе 150 мг в 1-й и 3-й дни лечения, затем один раз в месяц на протяжении 4 мес.
Таким образом, выбор схемы лечения кандидозного вульвовагинита должен быть основан на комплексном подходе в зависимости от клинического течения заболевания, наличия сопутствующих инфекций и других заболеваний, что будет способствовать высокой эффективности терапии и сохранению репродуктивного здоровья женщин.
Контроль лечения. При острой форме контроль лечения проводят через 7 дней после окончания лечения. При хроническом кандидозном вульвовагините оценку эффективности лечения выполняют в течение 3 менструальных циклов в первый день после окончания менструации.
Список литературы:
Клинические рекомендации. Дерматовенерология/ под ред. А. А. Кубановой. М.: ГЭОТАР-Медиа, 2013.
Курдина М. И. Опыт лечения вульвовагинального кандидоза// Вестник дерматологии и венерологии. 2014.
Просовецкая А. Л. Новые аспекты в лечении кандидозного вульвовагинита// Вестник дерматологии и венерологии. 2014.
Cовременные подходы в лечении кандидозного вульвовагинита у женщин
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!

Автор: КУЗЬМИН В.Н., д.м.н., профессор, МГМСУ, Москва
Кандидозный вульвовагинит занимает второе место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин за медицинской помощью. Распространенность данного заболевания неуклонно увеличивается, и его удельный вес в структуре инфекционных поражений вульвы и влагалища составляет 30–45%. Например, в США ежегодно регистрируется 13 млн случаев кандидозного вульвовагинита. Распространенность этой инфекции во время беременности достигает 40–46%, являясь одной из причин развития осложнений беременности. Данное заболевание часто диагностируют у женщин с различными эндокринными нарушениями.
Распространенность кандидозного вульвовагинита во время беременности достигает 40–46%, являясь одной из причин развития осложнений.
Несмотря на большой выбор антимикотических препаратов, проблема лечения кандидозного вульвовагинита по-прежнему остается очень актуальной. Учитывая такие факторы, как высокая частота развития и рецидивов заболевания, а также длительность течения, можно сделать вывод о необоснованном подходе к его диагностике и лечению. Таким образом, важной задачей является разработка новых схем терапии кандидозного вульвовагинита с привлечением уже известных антимикотических препаратов, обладающих адекватным спектром действия, с одновременным воздействием непосредственно на возбудитель и на все возможные системные резервуары дрожжеподобных грибов.
Терапия кандидозного вульвовагинита зависит от клинической формы заболевания. Основной целью лечения является эрадикация возбудителя.
В настоящее время для лечения кандидозного вульвовагинита используются следующие основные противогрибковые препараты: полиенового ряда (натамицин, нистатин, амфотерицин В); имидазолового ряда (кетоконазол, омоконазол, клотримазол, миконазол, бифоназол); триазолового ряда (флуконазол, итраконазол) и прочие (гризеофульвин, нитрофунгин, препараты йода).
Постановка диагноза «кандидозный вульвовагинит» обычно не представляет сложности, и большинство пациенток излечиваются после местного применения противогрибковых препаратов. Но традиционное интравагинальное лечение нередко сопровождается такими побочными действиями, как раздражение и чувство жжения во влагалище, учащенное мочеиспускание, что обусловливает плохую приверженность женщин лечению. Они нередко прекращают лечение сразу после исчезновения симптомов заболевания, тогда как эрадикация возбудителя не происходит. Необходимо учитывать, что в период развития клинических проявлений кандидозного вульвовагинита показатели кандидной колонизации кишечника оказываются достоверно выше. Для эрадикации кишечного резервуара можно использовать неабсорбируемые пероральные антимикотики.
При лечении осложненных форм кандидозного вульвовагинита общей рекомендацией является удлинение терапевтической схемы (при использовании местных форм продолжительность лечения возрастает вдвое, что снижает комплаенс лечения, при использовании препаратов для системного воздействия рекомендуется повторный прием той же дозы через неделю при однократном назначении и т.д.).
Для уменьшения вероятности развития рецидивов необходимо применять системный подход к диагностике и лечению заболевания, воздействуя одновременно как на возбудитель, так и на все возможные резервуары дрожжеподобных грибов.
Для уменьшения вероятности развития рецидивов кандидозного вульвовагинита необходимо применять системный подход к диагностике и лечению заболевания, воздействуя одновременно как на возбудитель, так и на все возможные резервуары дрожжеподобных грибов.
В связи с тем, что основным предрасполагающим фактором развития кандидозного вульвовагинита является беременность, его лечение в данном случае представляет особую проблему. Главным требованием в этой ситуации является безопасность, а так как при беременности не установлена необходимость в продолжительных курсах лечения, предпочтение следует отдавать местной терапии.
В настоящее время для лечения кандидозного вульвовагинита широко применяются препараты нового класса триазольных соединений, содержащие в своем составе флуконазол, например капсулы Микомакс («Санофи-авентис»).
Флуконазол (Микомакс) в дозе 150 мг высокоактивен в отношении Candida albicans и лишь около 3–5% штаммов Candida albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrala резистентны к флуконазолу.
Флуконазол угнетает синтез стеролов (важной составной части клеточной стенки гриба), а также оказывает высокоспецифичное действие на грибковые ферменты, зависимые от цитохрома Р450, в результате чего рост грибов ингибируется. После приема внутрь флуконазол хорошо всасывается, уровни его в плазме (и относительная биодоступность) превышают 90% уровней в плазме при внутривенном введении. Концентрация в плазме достигает пика через 0,5–1,5 часа после приема натощак, а период полувыведения флуконазола составляет около 30 часов. Концентрация в плазме прямо пропорционально зависит от дозы. Через 2 часа после перорального приема 150 мг флуконазола его максимальная концентрация составляет 2,44–3,8 мг/л. В отличие от других противогрибковых препаратов группы азолов для флуконазола характерна низкая степень связывания с протеинами плазмы крови (около 1,1%), поэтому его основное количество находится в свободном виде.
Препарат хорошо растворяется в воде, поэтому он хорошо проникает во все биологические жидкости организма и ткани репродуктивной системы в количестве, сопоставимом с его содержанием в сыворотке крови. Флуконазол также быстро проникает из крови в ткани. Даже через 50 часов после введения его концентрация в плазме крови и репродуктивной системы превышает минимальную ингибирующую концентрацию на патогенные дрожжевые грибы. Таким образом, флуконазол попадает в ткани женской репродуктивной системы в количестве, достаточном для лечения не только системных грибковых инфекций, но и кандидозного вульвовагинита. Выводится флуконазол в основном почками. Примерно 80% введенной дозы выводится с мочой в неизмененном виде. Клиренс флуконазола пропорционален клиренсу креатинина. В отличие от других антимикотических препаратов флуконазол избирательно действует на клетку гриба, не оказывает влияния на метаболизм гормонов, не изменяет концентрацию стероидов в крови женщин. Метаболитов флуконазола в периферической крови не обнаружено. При вагинальном кандидозе препарат можно назначить однократно, т.к. период полувыведения из плазмы длительный и составляет около 30 часов. После однократного перорального приема 150 мг во влагалищном секрете создается терапевтическая концентрация, которая сохраняется достаточно долго, позволяя получить терапевтический эффект при кандидозном вульвовагините.
Необходимо отметить увеличение эффективности лечения кандидозного вульвовагинита примерно на 10–12% после двукратного применения флуконазола (одна доза 150 мг 1 раз в неделю в течение 2 недель) по сравнению с однократным приемом. Однако при осложненных формах кандидоза препарат следует назначать по 150 мг в течение 3 дней. При рецидивирующем кандидозе флуконазол можно применять с профилактической целью. Так при рецидиве вагинального кандидоза рекомендуется прием капсул по 150 мг однократно или капсул по 50 мг на протяжении 14 дней. Для профилактики рецидивирующего кандидоза препарат принимают по 150 мг в неделю или в месяц в зависимости от частоты рецидивов. При длительной антибиотикотерапии важным аспектом применения капсул Микомакса является профилактика кандидоза, причем достаточно назначить по 150 мг в неделю до окончания курса антибактериальной терапии.
Трудности в лечении кандидозного вульвовагинита обусловлены тем, что кандидоз является не заболеванием, передающимся половым путем, а маркером неблагополучия в организме женщин, что обусловливает проведение коррекции состояний, приводящих к развитию кандидоза.
Трудности в лечении кандидозного вульвовагинита обусловлены тем, что кандидоз является не заболеванием, передающимся половым путем, а маркером неблагополучия в организме женщин, что обусловливает проведение коррекции состояний, приводящих к развитию кандидоза.
Таким образом, на современном этапе лечение кандидозного вульвовагинита должно быть комплексным, учитывающим тяжесть клинического течения и наличие сопутствующей инфекции, что позволит не только снизить частоту и рецидивы развития данного заболевания, но и повысить уровень здоровья женщин в популяции.
1. Кисина В.И., Степанова Ж.В., Мирзабекова М.А., Курчавов В.А. Зависимость клинической картины кандидозного вульвовагинита от видового состава грибов Candida и эффективность флуконазола при первичной и рецидивируюшей кандида-инфекции.//Гинекология. 2000. №6, т. 2:193–195.
2. Кузьмин В.Н. Новые подходы к лечению кандидозного вульвовагинита.//Гинекология. 2008. №1: 14—17.
3. Кузьмин В.Н. Проблема кандидозного вульвовагинита у женщин и современные подходы к его лечению.//Акушерство и гинекология. 2010. №1: 50—52.
4. Муравьева В.В., Анкирская А.С. Особенности микроэкологии влагалища при бактериальном вагинозе и вагинальном кандидозе.//Акушерство и гинекология. 1996. № 6: 27–30.
5. Прилепская В.Н. Клиника, диагностика и лечение вульвовагинального кандидоза (клиническая лекция).//Гинекология. 2001. №6, Т. 3: 201–205.
6. Sexually transmitted diseases. Treatment Guidelins. CDC, 2006. p.54–56.
7. Horowitz В. Mycotic vulvovaginitis: a broad overview.//Am. J. Obstet. Gynecol. 1991. V. 165, №4: 1188–1192.
8. Mikamo Н., Kawazoe К., SatoY., Izumi К., Ito T. Penetration of Oral Fluconazole into Gynecological Tissues.//Antimicrobial Agents and Chemotherapy. 1999. Vol. 43, №1: 148–151.
9. Perry С. M., Whittington R. Fluconazole//Drugs. 1995. Jun. 49(6): 984–1006.


