Фронтит
Носовую полость окружают полые образования – пазухи. Они содержат воздух и сообщаются с носоглоткой через небольшие каналы. Воспалительный процесс в любой из этих пазух называется синуситом. В причинах и закономерностях патогенеза синуситов любой локализации много общего. Однако симптомы фронтита (воспалительного заболевания лобной пазухи) отличаются, например, от признаков гайморита, что имеет значение в распознавании патологии.
Парные лобные пазухи располагаются в костной пластинке над переносицей и бровями. В них бывают сращения, внутренние стенки и бухты. Эти образования соединяются с помощью короткого узкого канала со средним носовым ходом. Если на фоне снижения защитных сил и нарушения оттока слизи в пазуху проникают бактериальные или вирусные возбудители, возникает острое воспаление – фронтит, который при неправильной тактике лечения может приобрести хроническое течение.
Внутренняя оболочка пазухи в нормальных условиях выделяет небольшое количество жидкости, стекающей в носовой ход. При воспалении такие выделения образуются в избытке. Развивается закупорка канала, соединяющего пазуху и носоглотку.
Причины фронтита
Основа развития острого фронтита – задержка в полости пазухи избытка слизи. На количество и дренаж содержимого влияют несколько факторов:
- вирусная инфекция – самая частая причина любого синусита, увеличивающая выработку слизи для самоочищения носовой полости от патогенов;
- бактериальная инфекция, которая присоединяется в результате угнетения транспортной функции ресничек эпителия, которые покрыты большим количеством слизи и не могут полностью вывести наружу микроорганизмы;
- носовые полипы, блокирующие пазуху, снижающие ее вентиляцию и способствующие задержке слизи;
- деформация носовой перегородки, ухудшающая циркуляцию воздуха в одной из лобных пазух.
Инфекцию вызывают разнообразные вирусы – грипп, аденовирус, риновирус и другие. Из бактерий чаще всего встречаются гемофильная палочка, пневмококк, моракселла, кишечная палочка, золотистый стафилококк, гемолитический стрептококк. Нередко имеются грибки и анаэробные бактерии, и очень часто микрофлора в пораженной пазухе смешанная.
Появление симптомов фронтита регистрируется у людей с такими факторами риска патологии:
- частые простудные заболевания, слабая иммунная система;
- аллергические болезни, в частности, аллергический ринит и бронхиальная астма;
- курение;
- увеличение глоточной миндалины – аденоиды;
- инородное тело носа, например, мелкая пуговица, попавшая в ноздрю ребенка незаметно от родителей;
- сопутствующие грибковые инфекции, например, кандидоз.
Острый фронтит может протекать в двух формах – катаральной и гнойной. В первом случае слизистая оболочка сильно отекает и пропитывается жидкостью – экссудатом. Она заполняет основную часть пазухи, вытесняя воздух. Реснички, покрывающие поверхность эпителия, при этом исчезают. Вокруг сосудов скапливаются иммунные клетки.
Катаральный фронтит, в противоположность гнойному, не сопровождается поражением всей толщи слизистой оболочки. Гнойная форма вызывает поражение всех слоев слизистой и вовлечение надкостницы. Ткани пропитываются иммунными клетками, большинство из которых составляют лейкоциты. Захватывая патогенные микроорганизмы, они погибают, образуя гной.
При поражении надкостницы развивается хронический фронтит. Он может протекать в экссудативной, продуктивной, альтеративной и смешанной форме. О хроническом варианте патологии говорят, если проявления фронтита не стихают в течение 4-х недель. Предрасполагают к хронизации процесса:
- неправильное или непродолжительное лечение острого воспаления в пазухе;
- постоянное нарушение свободной проходимости канала между пазухой и носоглоткой;
- увеличение, разрастание раковин стенки носа или изменение формы носовой перегородки.
Если хронический фронтит имеет черты экссудативного воспаления, у пациента преобладают выделения слизистого или слизисто-гнойного характера; такой вариант встречается и при аллергическом процессе. Продуктивный вариант включает в себя гиперпластические образования (разрастания тканей) и полипы. При альтерации развивается атрофия стенок пазухи либо остеомиелит, не исключено развитие внутричерепных осложнений.
Симптомы фронтита
Самыми частыми симптомами фронтита являются болезненные ощущения в лобной или глазничной областях. Другие признаки меняются в зависимости от тяжести, типа воспалительного процесса или стадии болезни (ремиссия, обострение). Они включают:
- выделения из носовых ходов слизистого или гнойного характера, ухудшение обоняния;
- кашель, усиливающийся по ночам, боль в горле;
- слабость, снижение работоспособности, повышение температуры тела.
Симптомы фронтита у детей усиливаются после переохлаждения. Носовые выделения у них могут иметь необычный цвет (при грибковой патологии), примесь крови вследствие хрупкости сосудов. Нередко при остром воспалении пазухи у ребенка развивается сильная лихорадка.
Кожа над переносицей и в области внутренних углов глаз часто краснеет и становится припухлой.
Для хронического течения патологии характерна боль, возникающая периодически и усиливающаяся при наклонах головы вперед. Она может беспокоить больного и постоянно. Болезнь нередко сопровождается осложнениями, появляющимися при переносе инфекции в глазницу или череп. Возможные признаки: экзофтальм (выпячивание глазного яблока), болезненность при движениях глазами, ухудшение зрения, отечность конъюнктивы и век.
Диагностика
Диагноз воспаления лобной пазухи ставится, исходя из жалоб и данных внешнего осмотра. При прощупывании (пальпации) и простукивании (перкуссии) над переносицей, бровями и около внутреннего угла глаза больной ощущает дискомфорт или болезненность. Эти ощущения становятся сильнее при наклонах головы вперед.
Выполнив переднюю риноскопию, врач обнаруживает отделяемое гнойного характера на наружной стенке носовой раковины. Ее стенка краснеет и утолщается. Подобные изменения можно выявить и при эндоскопическом исследовании носовой полости. На слизистой могут быть обнаружены полипы – один из косвенных признаков хронического воспаления в лобной пазухе.
Наибольшую диагностическую ценность имеют такие дополнительные методы исследования:
- рентгенография пазух в двух проекциях;
- компьютерная томография придаточных пазух.
Они дают возможность определить размеры и объем пазухи, обнаружить гиперплазию стенок, полипы, остеомиелит.
Для оценки тяжести воспаления назначается анализ крови. При подозрении на аллергический фронтит проводятся анализы на общий и специфический IgE, а в период стихания обострения – пробы с аллергенами. Такую диагностику выполняет врач-аллерголог.
Если проводится трепанопункция, то полученное содержимое пазух подвергают микроскопическому и микробиологическому исследованию. Результаты этих анализов помогают установить точный диагноз и выбрать антибактериальные препараты, к которым чувствительна имеющаяся микрофлора.
Лечение фронтита
Для лечения фронтита применяются нехирургические методы и оперативные вмешательства. Выбор метода определяется тяжестью патологии и эффектом от проводимой ранее терапии.
При остром течении болезни или при экссудативном варианте хронического фронтита применяются консервативные методы, целью которых является снижение выраженности отека и нормализация оттока слизистого отделяемого из пазухи в полость носа без прокола. Используются такие лекарственные препараты:
- деконгестанты — капли и спреи в нос с сосудосуживающим эффектом;
- антигистаминные препараты, уменьшающие степень отека слизистой и снижающие ее чувствительность к аллергенам;
- противовоспалительные и обезболивающие медикаменты;
- при выраженной лихорадке и подозрении на бактериальную природу инфекционного процесса – антибиотики широкого спектра действия (кларитромицин, Амоксиклав, ципрофлоксацин, азитромицин и другие).
Если температура тела в норме, а признаки интоксикации (тошнота, слабость, озноб, потливость) отсутствуют, применяется физиотерапевтическое лечение – прогревающие компрессы на лоб, УВЧ, электрофорез, лазерная терапия. Может применяться синус-катетер ЯМИК, с помощью которого производится дренирование пазухи и промывание ее растворами антисептиков, антибиотиков или других лекарств.
Если такое лечение фронтита не принесло улучшения через 3 дня, а по данным дополнительных методов диагностировано наличие гноя, производится прокол пазухи, или ее трепанопункция. Это самый эффективный метод удаления гноя, очищения полости и введения медикаментов.
Трепанопункция делается в отделении стационара. Используется местная анестезия. После обезболивания особым сверлом делают отверстие в костной стенке, сквозь которое проводят специальную канюлю. Через нее в дальнейшем вводят растворы лекарственных препаратов. Через неделю или раньше канюлю удаляют.
Лечение фронтита хирургически используют при его длительности более 3 – 4 недель, а также при стойком сужении канала, соединяющего пазуху и носоглотку. Наиболее эффективный метод вмешательства – эндоскопический. С его помощью хирург расширяет устье суженного канала. После такого вмешательства нормализуется отток содержимого, восстанавливается физиологическая вентиляция пазухи.
Радикальное вмешательство необходимо при постоянных рецидивах фронтита или при развитии осложнений болезни. Такая операция предусматривает вскрытие пазухи. Хирург удаляет содержимое, очищает стенки полости от разрастаний и гнойного оделяемого, вставляет дренаж, восстанавливает проходимость лобно-носового канала. Затем рана ушивается. Дренаж остается в пазухе на 1 месяц и используется для ее промывания. Такой способ лечения фронтита дает хорошие результаты, особенно если операцию выполняет хирург высокой квалификации.
При остром течении фронтита, если не требуется пункция или хирургическое вмешательство, лечение проводят в домашних условиях. Во время лихорадки больному назначают постельный режим, обильное питье, теплую пищу, богатую белком и витаминами.
После нормализации температуры тела дополнительно к назначенным врачом медикаментам можно использовать различные ингаляции:
- пар от отваренного в мундире картофеля;
- отвар из нескольких лавровых листьев и 2 литров воды;
- смесь яблочного уксуса, наполовину разбавленного кипятком, и 4 растертых зубчиков чеснока;
- отвар листьев и цветков аптечной ромашки, в который можно добавить эфирное масло эвкалипта или бальзам «Золотая звезда».
Народные средства включают и промывания носа отваром зверобоя, разведенным соком лука и медом, настоем ромашки, раствором обычной или морской соли. Предлагается использовать капли из разведенного сока цикламена, каланхоэ, черной редьки. Нужно помнить, что эти вещества могут вызвать ожог слизистой носа и лишь ухудшить состояние пациента. Использовать такие средства рекомендуется только после консультации с врачом. Проводить ингаляции и промывания следует после очистки носа от слизи и применения сосудосуживающих капель.
Осложнения
Лобные пазухи образованы довольно тонкими костными пластинками, расположенными вблизи глазниц и черепа. Поэтому при гнойном воспалении микроорганизмы могут попасть в эти ткани по кровеносным сосудам или непосредственно при разрушении костной стенки. Наиболее вероятные осложнения патологии:
- гнойное воспаление клетчатки в глазнице, тромбоз ее вен;
- внутричерепные осложнения – абсцесс мозга, воспаление мозговой оболочки (менингит);
- распространение инфекции в носоглотке с формированием хронического тонзиллита, отита, фарингита.
Профилактика фронтита
Чтобы избежать болезней околоносовых пазух, в том числе фронтита, необходимо следовать таким профилактическим мерам:
- тщательно мыть руки после посещения общественных мест, перед едой, перед прикосновениями к лицу;
- избегать действия химических загрязнений воздуха, пыли, аллергенов и табачного дыма;
- пить больше жидкости и употреблять здоровую, богатую витаминами пищу, укреплять иммунную систему;
- не подвергаться переохлаждению, избегать контактов с людьми, больными ОРВИ, вакцинироваться от гриппа.
Если все же фронтит развился, наша клиника приглашает на лечение этого заболевания в отделение платных услуг. Здесь работают наиболее квалифицированные врачи, которые рассматривают особенности каждого индивидуального случая. Все необходимые процедуры и вмешательства можно пройти здесь же. Это избавляет пациента от дискомфорта и ускоряет выздоровление.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
Г. МОСКВА, ХОРОШЕВСКОЕ ШОССЕ, Д. 1
+7 (495) 941-39-09
+7 (495) 941-06-42
+7 (495) 941-31-09
Регистратура платных услуг:
+7 (499) 740-50-51
ВРЕМЯ РАБОТЫ:
ПН-ПТ: 08:00 – 20:00,
СБ: 09:00 – 16:00
КЛИНИЧЕСКИЙ КОРПУС
Г. МОСКВА, ЗАГОРОДНОЕ ШОССЕ, Д.18А, СТР.2
+7 (495) 109-44-99
Многоканальный номер
ВРЕМЯ РАБОТЫ:
РЕГИСТРАТУРА ОМС:
ПН-ПТ 08:00-19:45,
СБ 08:00-14:00
РЕГИСТРАТУРА ПЛАТНЫХ УСЛУГ и УСЛУГ ДМС:
ПН-ПТ 08:00-19:45,
2Я и 4Я СУББОТА МЕСЯЦА 09:00-14:00
Для обеспечения санитарно-противоэпидемического режима Института посещение КДО №1 Института с детьми в возрасте до 14 лет запрещено.
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
Г. МОСКВА, ПРОСПЕКТ ВЕРНАДСКОГО, д. 9/10
Регистратура ОМС:
+7 (495) 930-22-00
Часы работы:
ПН.–ПТ.: с 08:00 до 20:00
СУББОТА: с 09:00 до 15:00
Отделение платных услуг:
+7 (495) 109-44-99 (доб.3) Часы работы:
ПН.–ПТ.: 08:00-16:00
Острый фронтит

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый фронтит характеризуется острым воспалением слизистой оболочки лобной пазухи, которое проходит те же стадии (катаральная, экссудативная, гнойная), которые свойственны другим синуситам.

[1], [2], [3], [4]
Код по МКБ-10
Причины острого фронтита
Этиология и патогенез острого фронтита типичны для банальных синуситов, симптомы, клиническое течение и возможные осложнения определяются анатомическим положением и строением лобной пазухи, а также длиной и размером просвета лобно-носового канала.
Частота возникновения острого фронтита и его осложнений, тяжесть клинического течения находятся в прямой зависимости от размеров (воздушности) лобной пазухи, длины лобно-носового канала и его просвета.
Острый фронтит может возникать по ряду следующих причин и протекать в различных клинических формах.
- По этиологии и патогенезу: банальная ринопатия, механическая или барометрическая травма (баро- или аэросинусит), нарушения обмена веществ, иммунодефицитные состояния и др.
- По патоморфологическим изменениям: катаральное воспаление, транссудация и экссудация, возомоторное, аллергическое, гнойное, язвенно-некротическое, остеит.
- По микробному составу: банальная микробиота, специфическая микробиота, вирусы.
- По симптоматике (по преобладающему признаку): невралгическая, секреторная, фебрильная и др.
- По клиническому течению: торпидная форма, подострая, острая, сверхострая с общим тяжелым состоянием и вовлечением в воспалительный процесс соседних органов и тканей.
- Осложненные формы: орбитальные, ретро-орбитальные, внутричерепные и др.
- Возрастные формы: различают, как и все другие синуситы, фронтиты у детей, зрелых лиц и стариков, имеющие свои клинические особенности.

[5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18]
Симптомы и клиническое течение острого фронтита
Больные предъявляют жалобы на постоянную или пульсирующую боль в области лба, иррадиирующую в глазное яблоко, в глубокие отделы носа, сопровождающуюся ощущением полноты и распирания в области надбровных дуг и полости носа. Верхнее веко, внутренняя комиссура глаза, периокулярная область представляются отечными, гиперемированными. На стороне поражения усиливается слезотечение, появляется светобоязнь, гиперемия склеры, иногда анизокория за счет миоза на больной стороне. На высоте воспалительного процесса, когда катаральная фаза переходит в экссудативную, боли в указанной области усиливаются, генерализуются, интенсивность их увеличивается в ночное время, порой становятся невыносимыми, распирающими, рвущими. В начале заболевания выделения из носа скудные и обусловлены в основном воспалением слизистой оболочки носа, эндоскопическая картина которой характерна для острого катарального насморка. Головные боли усиливаются с прекращением выделений из носа, что свидетельствует об их накоплении в воспаленной пазухе. Применение аппликационых деконгестантов улучшает носовое дыхание, расширяет просвет среднего носового хода и восстанавливает дренажную функцию лобно-носового канала. Это приводит к обильным выделениям из соответствующей лобной пазухи, которые появляются в передних отделах среднего носового хода. Одновременно снижаются или прекращаются головные боли. Сохраняется лишь болезненность при пальпации лобной вырезки, через которую выходит медиальная ветвь надглазничного нерва, тупая головная боль при потряхивании головой и при поколочивании по надбровной дуге. По мере накопления выделений болевой синдром постепенно нарастает, повышается температура тела, общее состояние больного вновь ухудшается.
Указанные выше симптомы усиливаются в ночное время в связи с увеличением отека слизистой оболочки носа: общая головная боль, пульсирующие иррадиирующие боли в глазницу и в ретромаксиллярную область, в область крылонебного узла, играющего большую роль в патогенезе воспаления всех передних околоносовых пазух. Крылонебный узел, относящийся к парасимпатической нервной системе, обеспечивает возбуждение холинореактивных структур внутреннего носа и слизистой оболочки околоносовых пазух, проявляющееся расширением кровеносных сосудов, повышением функциональной активности слизистых желез, увеличением проницаемости клеточных мембран. Эти явления имеют важное значение в патогенезе рассматриваемого заболевания и играют ноложитеьную роль в элиминации токсичных продуктов’ из пораженных околоносовых пазух.
Объективные признаки острого фронтита
При осмотре лицевой области обращает на себе внимание диффузная припухлость в области надбровной дуги, корня носа, внутренней комиссуры глаза и верхнего века, отечность наружных покровов глазного яблока и слезных путей, отек в области слезного мясца, гиперемия склеры и слезотечение.
Указанные изменения вызывают выраженную светобоязнь. Кожа в указанных местах гиперемирована, чувствительна при дотрагивании, температура ее повышена. При надавливании на наружно-нижний угол орбиты выявляется болевая точка, описанная Эвингом, а также боль при пальпации супраорбитальной вырезки – места выхода надглазничного нерва. Выявляется также резкая болезненность слизистой оболочки носа в области среднего носового хода при непрямой пальпации пуговчатым зондом.
При передней риноскопии в носовых ходах выявляются слизистые или слизисто-гнойные выделения, которые после их удаления вновь появляются в передних отделах среднего носового хода. Особенно обильные выделения наблюдаются после анемизации среднего носового хода раствором адреналина. Слизистая оболочка носа резко гиперемирована и отечна, средняя и нижняя носовые раковины увеличены, что суживает общий носовой ход и затрудняет носовое дыхание на стороне патологического процесса. Наблюдается также односторонняя гипосмия, в основном механическая, обусловленная отеком слизистой оболочки носа и присоединением этмоидита. Иногда наблюдается объективная какосмия, обусловленная наличием язвенно-некротического процесса в области верхнечелюстной пазухи. Иногда средняя носовая раковина и область ager nasi истончены, как бы изъедены.
Эволюция острого фронтита проходит те же этапы, что и описанные выше острые синуситы: спонтанное выздоровление, выздоровление вследствие рационального лечения, переход в хроническую стадию, возникновение осложнений.
Прогноз характеризуется теми же критериями, которые применимы и в отношении острого гайморита и острого риноэтмоидита.
Где болит?
Диагностика острого фронтита
Диагноз устанавливают на основании описанных выше симптомов и клинической картины. Следует иметь в виду, что нередко острое воспаление, начавшись в какой-либо одной пазухе, распространяется по естественным ходам или гематогенно на соседние пазухи, которые могут быть вовлечены в воспалительный процесс с более выраженной клинической картиной и маскировать первичный очаг воспаления. Поэтому целенаправленно диагностируя, например, острый фронтит, следует исключать заболевания других околоносовых пазух. В качестве предварительных диагностических методов могут быть использованы диафаноскопия, термография или УЗ (синусскан), однако основным методом является рентгенография околоносовых пазух, производимая в различных проекциях с обязательной оценкой рентгенологической картины клиновидной пазухи. В некоторых случаях при недостаточной эффективности неоперативного лечения и нарастании клинических симптомов прибегают к трепанопункции лобной пазухи.
Дифференциальную диагностику проводят в первую очередь с обострением хронического вяло текущего фронтита. Дифференцировать острый фронтит следует также от острого гайморита и острого риноэтмоидита. Если после пункции и промывания верхнечелюстной пазухи в среднем носовом ходе, передней его части, по-прежнему появляются гнойные выделения, то это свидетельствует о наличии воспалительного процесса в лобной пазухе.
Болевой синдром при остром фронтите следует дифференцировать от различных невралгических лицевых синдромов, обусловленных поражением ветвей тройничного нерва, например от синдромом Чарлина, обусловленного невралгией реснично-носового нерва (передних ветвей nn. ethmoidales), обычно возникающей при воспалении решетчатого лабиринта: сильные боли в медиальном углу глаза с иррадиацией на спинку носа; односторонняя припухлость, гиперестезия и гиперсекреция слизистой оболочки носа; инъекция склер, иридоциклит (воспаление радужки и ресничного тела), гипопион (скопление гноя в передней камере глаза, который спускается вниз в угол камеры и образует здесь характерную желтоватую полоску полулунной формы с горизонтальным уровнем), кератит. После анестезии слизистой оболочки носа все симптомы исчезают. Кроме того, острый фронтит следует дифференцировать от вторичных гнойных осложнений, возникающих при опухолях лобной пазухи.

[19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение острого фронтита
Лечение острого фронтита не имеет принципиальных отличий от того, которое проводят при других воспалительных процессах в околоносовых пазухах. Основной принцип заключается в снижении отека слизистой оболочки лобной пазухи, восстановлении дренажной функции лобно-носового хода и борьбе с инфекцией. Для этого используют все перечисленные выше средства при лечении верхнечелюстной пазухи и решетчатого лабиринта: систематическое интраназальное применение деконгестантов, введение через катетер в лобной пазухе смеси адреналина, гидрокортизона и соответствующего антибиотика, при наличии в среднем носовом ходе образований (тина полипоидных тканей), служащих препятствием для функционирования лобно-носового канала, их щадящим образом в пределах нормальных тканей скусывают или аспирируют путем применения метода эндоскопической рипохирургии. В более тяжелых случаях прибегают к трепанонункции лобной пазухи. Трепанопункция лобной пазухи проводится иод местной инфильтрационной анестезией.
Предварительно проводят рентгенографическое исследование околоносовых пазух с применением специальных рентгеноконтрастных метокориентиров в лоб-но-носовой и боковой проекциях для определения оптимальной точки пункции. Существуют различные модификации этих меток. Наиболее простые из них – это крестовидная (10×10 мм) для прямого снимка и в виде кружка диаметром 5 мм для бокового снимка, вырезанные из листового свинца. Метки крепят при помощи лейкопластыря на область проекции лобной пазухи в месте предполагаемого ее максимального объема. Крестовидная метка является ориентиром в отношении фронтальной протяженности лобной пазухи, круговая – в отношении наибольшего сагиттального размера пазухи. При снятии меток на кожу лба наносят рисунок, соответствующий положению меток, по которому определяют точку трепанации лобной пазухи. Существуют различные модификации необходимых для трепанации устройств, изготовляемых в основном кустарным способом. Любой инструмент состоит из двух частей: проводника в виде укороченной толстой иглы, к которой приваривается специальный фиксатор для II и III пальцев левой кисти, при помощи которого игла прижимается ко лбу и жестко фиксируется на кости в выбранной точке, и пункционного сверла, которое входит в виде «мандрена» в проводник. Длина сверла превышает длину проводника не более чем на 10 мм, но не настолько, чтобы упираться при проколе пазухи в ее заднюю стенку. Сверло снабжено круглой рифленной рукояткой, при помощи которой оператор совершает сверлящие движения вставленным в проводник сверлом, все время чутко контролируя но ощущению процесс сверления. Достижение эндоста вызывает ощущение «мягкости», а проникновение в лобной пазухе – ощущение «провала» в нее. Важно, чтобы при проникновении в пазуху на сверло оказывалось минимальное давление, что предотвращает грубое и глубокое внедрение сверла в глубокие отделы с риском ранения мозговой стенки. Далее, плотно фиксируя проводник к кости, не допуская даже самых малых смещений его относительно проделанного в лобной кости отверстия, извлекают сверло и вместо него вводят жесткий пластмассовый проводник. Затем, сохраняя проводник в пазухе, удаляют металлический проводник, и по пластмассовому проводнику в пазуху вводят специальную металлическую или пластмассовую канюлю, которую фиксируют при помощи лейкопластыря к коже лба. Эта канюля служит для промывания пазухи и введения в нее лекарственных растворов. Некоторые авторы рекомендуют проводить микротрепанацию лобной пазухи после небольшого разреза, производимого на 2 мм выше лобно-носового шва, при помощи микрофрезы. Перед операцией трепанопункции лобной пазухи проводят тщательную анемизацию слизистой оболочки среднего носового хода.
Хирургическое лечение е широким вскрытием лобной пазухи и формированием искусственного лобно-носового канала показано лишь при возникновении гнойных осложнений со стороны соседних органов и при внутричерепных осложнениях (остеомиелит костей черепа, лептоменингит, абсцесс лобной доли, тромбофлебит венозных сплетений орбиты, тромбоз пещеристого синуса, флегмона орбиты, РБН ЗН и др.). В этих случаях оперативное вмешательство производят лишь наружным доступом с использованием фрезы или стамесок, исключая применение долот и молотка, поскольку молотковый способ удаления костной ткани приводит к сотрясениям и вибрационному воздействию на органы черепа, в свою очередь это способствует мобилизации микротромбов и их миграции по кровеносным сосудам и заносу инфекции в отдаленные участки головного мозга. Практически должен быть исключен и кюретаж слизистой оболочки, способствующий разрушению барьеров и открытию венозных эмиссариев, но которым возможно диффузное распространение инфекции. Удалению подлежат лишь поверхностно-лежащие патологические образования, особенно те, которые обтурируют воронку (грануляционная ткань, сгустки гноя, участки некротизированной кости, полипоидные и кистозные образования и т. п.).
Публикации в СМИ
Cинуситы — воспалительные заболевания околоносовых (придаточных) пазух, связанные с инфекцией или аллергическими реакциями. Частота — 10% населения. Чаще происходит поражение ячеек решётчатой кости, затем — верхнечелюстной, лобной и, наконец, клиновидной пазух.
Классификация острых синуситов • Острый гайморит • Острый этмоидит • Острый фронтит • Острый сфеноидит.
Классификация хронических синуситов • Экссудативный синусит •• Гнойная форма •• Катаральная форма •• Серозная форма • Продуктивный синусит •• Пристеночно-гиперпластическая форма •• Полипозная форма •• Кистозная форма • Холестеатомный синусит • Некротический синусит • Атрофический синусит • Смешанные формы.
Этиология • Инфицирование пазух различной микрофлорой •• Для острых синуситов характерна монокультура: бактериальная инфекция (пневмококки, стрептококки, стафилококки; только у 13% больных), вирусная инфекция (вирус гриппа, парагриппа, аденовирусы) •• Для хронических синуситов характерна смешанная микрофлора: чаще стафилококк, синегнойная палочка, протей, кишечная палочка, грибковая инфекция (грибами родов Aspergillus, Penicillium, Cаndida) • Предшествующая ОРВИ • Тампонада носа при носовых кровотечениях.
Факторы риска • Отягощённый аллергологический анамнез • Иммунодефицитные состояния • Болезни зубочелюстной системы • Купание в загрязнённой воде.
Пути проникновения инфекции в носовые пазухи • Риногенный (через естественные соустья пазух) • Гематогенный • Одонтогенный • При травмах пазух.
Клиническая картина
Острые синуситы • Общие симптомы острых синуситов •• Заложенность носа •• Головная боль •• Лихорадка •• Выделения из носа •• Симптомы простуды • Острый гайморит •• Заложенность носа •• Ощущение тяжести, напряжения в области щеки, особенно при наклоне туловища вперёд •• Ощущение давления на глаза •• Боль в зубах на стороне поражения •• Головная боль неопределённой локализации •• Выделения из носа слизисто-гнойного или гнойного характера •• Ухудшение обоняния •• Слезотечение (из-за нарушения проходимости носослёзного канала) • Острый этмоидит. Симптоматика мало отличается от острого гайморита. Дополнительно отмечают боль в области корня носа и глазницы • Острый фронтит — головная боль в области лба, особенно интенсивная по утрам (вследствие затруднения оттока из пазухи при горизонтальном положении больного) • Острый сфеноидит •• Головная боль в области затылка, в глубине глаза •• Стекание гнойных выделений из носоглотки по задней стенке глотки •• Неприятный запах.
Хронические синуситы • Клиническая картина хронических синуситов вне обострения менее выражена, чем при острых • Для грибковых синуситов характерны: •• резко выраженная односторонняя или двусторонняя заложенность носа; •• боли в области поражённой пазухи; •• резко выраженное ощущение давления в пазухе; •• зубная боль (при гайморитах) • Характер выделений зависит от возбудителя: •• при плесневых микозах — вязкое, серовато-белое или тёмное, желеобразное; •• при аспергиллёзе — серого цвета с черноватыми точками (напоминает холестеатому); •• при кандидозе — жёлтого или жёлто-белого цвета (напоминает творожистые массы) • Чаще, чем при других формах, наблюдают отёчность мягких тканей лица, а иногда и свищи. Обычно протекают как моносинуситы, чаще происходит поражение верхнечелюстной пазухи.
Методы исследования.
• Риноскопия •• Острый гайморит ••• Гиперемия слизистой оболочки носа, наиболее выраженная в среднем носовом ходе. Из средней носовой раковины стекает гнойное отделяемое ••• Пальпация передней стенки гайморовой пазухи болезненна •• Острый этмоидит. Гнойное отделяемое обычно обнаруживают в среднем и верхнем носовых ходах (т.к. происходит поражение всех групп клеток решётчатой кости). Болезненная пальпация области ската носа у внутреннего угла глаза •• Острый фронтит — характерны выраженные изменения в области переднего отдела средней носовой раковины. Слизистая оболочка в этой области гиперемирована, отёчна. Локализация скоплений гноя в передних отделах среднего носового хода. Болезненная пальпация передней и особенно нижней стенок пазухи •• Острый сфеноидит — при передней риноскопии после анемизации слизистой оболочки видна полоска гноя в самых задних отделах верхнего носового хода. Задние отделы полости носа гиперемированы, отёчны. При задней риноскопии — скопление гноя в своде носоглотки.
• Рентгенография пазух — скопление жидкости, уровень жидкости, утолщение слизистой оболочки в поражённых синусах.
• Диагностическая пункция — определение наличия характера отделяемого.
• КТ в некоторых неясных случаях хронического синусита.
Дифференциальная диагностика • Вирусный ринит • Аллергический ринит • Опухоли • Инородные тела • Гранулематоз Вегенера.
ЛЕЧЕНИЕ
Острые синуситы • При неосложнённых синуситах лечение, как правило, консервативное •• Антибиотикотерапия (например, бензилпенициллин по 500 тыс ЕД 4–6 р/сут) в течение 7–10 дней •• Сульфаниламидные препараты (например, сульфадиметоксин в первый день 2 г, затем по 1 г/сут, ко-тримоксазол по 1 таблетке 3 р/сут после еды) •• Ненаркотические анальгетики •• Сосудосуживающие капли в нос, например 0,05–0,1% р-ры нафазолина или ксилометазолина; закапывание проводят, положив пациента на бок. Сосудосуживающий эффект постепенно уменьшается, поэтому после 5–7 дней применения рекомендован перерыв на несколько дней. Препараты противопоказаны при артериальной гипертензии, тахикардии и выраженном атеросклерозе •• Физиотерапия (при хорошем оттоке из пазухи), например микроволновая терапия (аппарат ЛУЧ-2), токи УВЧ, лампа-соллюкс •• В амбулаторных условиях при острых гайморитах целесообразно провести пункцию пазухи с последующими промываниями её р-ром нитрофурала (1:5 000), йодинолом, 0,9% р-ром натрия хлорида и введением в неё антибактериальных средств, например бензилпенициллин (2 млн ЕД), 1% р-ра гидроксиметилхиноксилиндиоксида (назначают только взрослым, перед началом применения проводят пробу на переносимость, противопоказан при беременности), 20% р-ра сульфацетамида •• При выраженном отёке одновременно в пазуху вводят 1–2 мл суспензии гидрокортизона, 1% р-р дифенгидрамина •• При остром фронтите, этмоидите или сфеноидите и отсутствии эффекта от консервативной терапии показана госпитализация для проведения пункций или зондирования этих пазух • При осложнённых острых синуситах — хирургическое лечение •• Радикальные операции на пазухах •• Эндоскопические операции на пазухах.
Хронические синуситы
• При обострении — сочетание общего и местного лечения. Особенности •• При стафилококковом поражении антибиотикотерапия не всегда эффективна. Применяют противостафилококковую плазму (250 мл 2 р/нед), стафилококковый g -глобулин (по 1 ампуле через день, всего 5 инъекций) •• При грибковых синуситах и вне обострения — сульфаниламидные препараты, противогрибковые препараты, например нистатин 3–4 млн ЕД/сут или леворин 2 млн ЕД/сут в течение 4 нед •• При аллергических синуситах — см. Ринит аллергический.
• Дренирование верхнечелюстной пазухи выполняют с помощью пункции — при этом либо в полиэтиленовую трубку предварительно вводят иглу Куликовского, либо после пункции через иглу в пазухи проводят трубку меньшего размера. Аналогичным образом вводят дренаж в любую пазуху. Для осуществления дренирования лобной и клиновидной пазух через естественные отверстия целесообразно использовать зонд-проводник, на который надевают трубку. После проведения зондирования трубку оставляют, а зонд удаляют. Наружный конец трубки прикрепляют лейкопластырем к коже. В пазухи через дренаж вводят антибактериальные средства с учётом чувствительности к ним микрофлоры •• Для разжижения гноя в пазуху можно одновременно ввести ферменты (химотрипсин 25 мг или химопсин 25 мг) •• При аллергических синуситах в пазуху вводят суспензию гидрокортизона (2–3 мл) или антигистаминные средства •• При грибковых синуситах в пазуху вводят леворина натриевую соль или нистатин из расчёта 10 тыс ЕД на 1 мл 0,9% р-ра натрия хлорида, р-р хинозола 1:1 000 или амфотерицин В.
• Физиотерапия: микроволны, грязелечение (противопоказано при обострении синуситов). Физиотерапия противопоказана при гиперпластических, полипозных и кистозных синуситах.
• Хирургическое лечение — при полипозных, смешанных формах, а также при неэффективности консервативного лечения экссудативных форм •• Радикальные операции на пазухах с целью их санирования путём наложения искусственного соустья с носовым ходом (при гайморитах — методики по Калдвеллу–Люку, Дликеру–Иванову, при фронтитах — по Киллиану) •• Остеопластика закрытым способом (Мишенькин Н.В., 1997) •• Ультразвуковая хирургия.
Осложнения • Глазничные (орбитальные) •• Флегмона •• Неврит зрительного нерва (редко) •• Периостит глазницы •• Отёк, абсцесс ретробульбарной клетчатки • Панофтальм (воспаление всех тканей и оболочек глаза) — очень редко • Внутричерепные •• Менингит •• Арахноидит •• Экстра- и субдуральные абсцессы •• Абсцесс мозга •• Тромбофлебиты пещеристого синуса •• Тромбофлебит верхнего продольного синуса •• Септический кавернозный тромбоз.
Сопутствующая патология • Ринит • Баросинусит • Пансинусит.
Прогноз: при остром синусите благоприятный при своевременном лечении и профилактике осложнений, при хроническом может быть благоприятным, если элиминировать аллерген и обеспечить хороший дренаж.
Возрастные особенности • Дети и подростки •• Заболеваемость острым и хроническим синуситами увеличивается в позднем детском возрасте •• Наблюдают увеличение заболеваемости среди детей с тонзиллитом и аденоидами •• Наличие хронического синусита указывает на необходимость выяснения причины, лежащей в основе заболевания (деформация носа, инфекция, аденоиды) • Пожилые •• Увеличение заболеваемости к 75 годам, затем снижение •• Синусит труднее излечивается в этой возрастной группе.
Синуситы у взрослых и детей
Синусит: что это за болезнь, симптомы которой похожи сразу на несколько простудных заболеваний? Данное заболевание представляет собой воспаление вирусного, бактериального или аллергического характера, возникающее в придаточных носовых пазухах. Его лечение напрямую связано с разновидностью и формой протекания.
Виды, формы, типы синусита
От того, в какой области носовых пазух локализуется очаг болезни, зависит ее разновидность. В классической медицине их насчитывают четыре:
- фронтит (лобные пазухи);
- этмоидит (ячейки решетчатого лабиринта);
- сфеноидит (клиновидные пазухи); (гайморовы или верхнечелюстные пазухи).
Сфеноидит представляет собой воспаление носовых пазух клиновидной полости, а потому встречается реже всего. Его сопровождает головная боль в затылке, зрительные аномалии. Одна из причин развития сфеноидита – различные опухоли в пазухах и искривление носа. Поэтому лечат его преимущественно хирургическим путем.
Гайморит или верхнечелюстной синусит характеризуется воспалением гайморовых пазух. Он сопровождается головными болями в лобных долях, слизистыми выделениями из носа, повышенной температурой и отечностью. В отличие от сфеноидита, гайморит — самая распространенная разновидность синусита. Причиной гайморита может стать бактериальное или вирусное заражение, аллергические реакции и даже воспаление верхнего зубного ряда. В зависимости от локализации очагов болезни различают двусторонний, правосторонний и левосторонний верхнечелюстной синусит.
Этмоидит – это разновидность воспаления решетчатых полостей. Он часто наблюдается у пациентов школьного и дошкольного возраста, и становится причиной возникновения отечности глаз и конъюнктивита. Особенность этмоидита состоит в том, что он проявляется в комплексе с гайморитом и фронтитом. В связи с этим лечат его так же комплексно, совмещая медикаментозное лечение, физиотерапию и хирургические процедуры.
Фронтит представляет собой тяжелое воспаление лобных пазух. Он сопровождается явно выраженной симптоматикой, позволяющей быстро диагностировать заболевание: головными болями в лобных долях, увеличивающимися при надавливании. Вылечить фронтит сложно – необходимо комбинировать медикаментозную терапию, физиопроцедуры и пункции.
Формы синусита по МКБ 10 определены кодом J01 «Острый синусит» и J32 «Хронический синусит».
Острая форма характеризуется длительностью заболевания от одной до трех недель, ярким проявлением симптоматики, высокой температурой. Она возникает преимущественно из-за вирусных и простудных болезней, инфекций, других болезней, провоцирующих отек слизистой.
Хроническая форма отличается более длительным периодом протекания (до нескольких месяцев) и слабостью. Она возникает преимущественно из-за инфекционных заражений и нарушения схемы употребления антибиотиков.
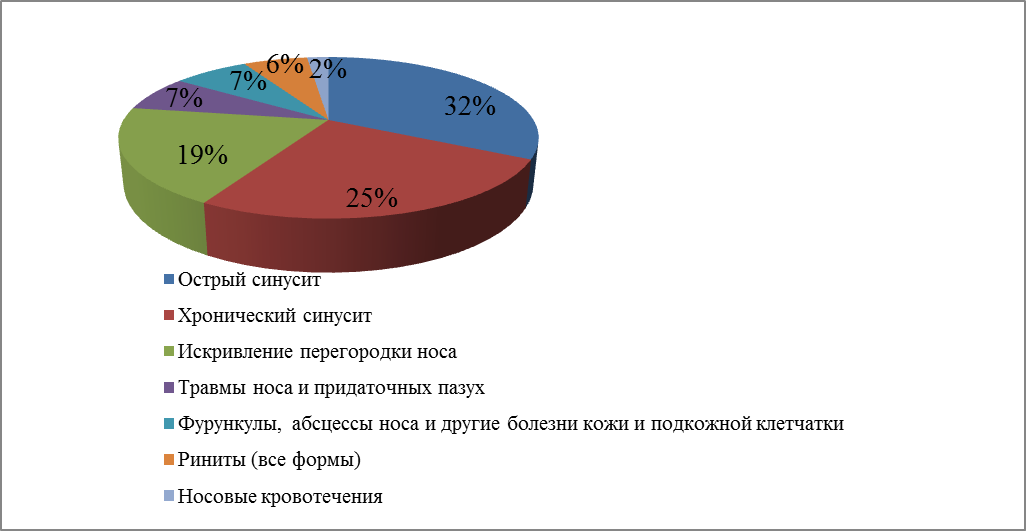
Что касается типологии болезни, принято делить синусит на три типа:
- гнойный;
- отечно-катаральный;
- смешанный гнойно-слизистый.
Острый бактериальный синусит относится к гнойному типу. Он характеризуется повышенной температурой тела и наличием патогенов в пазухах. Несвоевременное лечение этого типа болезни приводит к воспалению костей, переходу в заболевания в хроническую форму, другим негативным последствиям.
Отечно-катаральный тип наблюдается на первых этапах хронических форм заболевания. Обычно он является последствием запущенных простуд и ОРВИ.
Начальную стадию развития синусита символизирует катаральный тип. Ему свойственно наличие слизистых выделений из носа и отека слизистых в пазухах. Этот этап хорошо поддается лечению, которое, как правило, не отличается большой продолжительностью. Полезно будет узнать, что основной причиной катарального синусита является недолеченный насморк.
Смешанный тип характеризуется гнойно-слизистыми выделениями и другой симптоматикой, свойственной всем видам заболевания.
Причины возникновения синусита
Причин воспаления носовых пазух может быть множество. Любое заболевание, которое приводит к появлению отечности в области придаточных носовых пазух, может спровоцировать развитие гайморита, этмоидита и фронтита. Причиной появления сфеноидита выступают различные опухоли и абсцессы.
К распространенным причинам развития острой формы болезни относятся:
- насморк простудного или аллергического характера, наблюдающийся на протяжении длительного периода;
- переохлаждение в сочетании со слабой иммунной системой;
- искривление носа и аномалии строения носовых пазух, из-за которых естественное отхождение слизи затрудняется;
- опухоли, абсцессы, полипы;
- инфекционные заражения;
- аденоиды.
Также синусит часто появляется при запущенном рините или неправильном лечении ОРВИ. Причины синусита определяют дальнейший вид, форму и тип болезни. Так, при запущенном пародонтозе может возникнуть только гайморит.
Симптоматика у детей и взрослых
Признаки синусита схожи для острой и хронической форм. К ним относятся:
- слизистые, гнойные или гнойно-слизистые выделения желто-зеленого оттенка;
- головная боль, отдающая в лобные доли, затылок, глаза;
- заложенность носа, сопровождающаяся гипосмией;
- ярко выраженная отечность носовых пазух и век;
- повышенная температура, слабость, кашель.
Часть перечисленных симптомов свойственна только к тем видам болезни, которые возникают вследствие инфицирования. Острый верхнечелюстной синусит, возникший из-за инфекции, сопровождается также зубной болью.
Симптомы хронического синусита отличаются от острой формы болезни только тем, что у больного редко наблюдается повышение температуры тела. Общим признаком всех форм является сильная головная боль.
Синусит: симптомы и лечение у детей
В связи с физиологическими особенностями организма, дети чаще болеют фронтитом и этмоидитом. Так как дети более чувствительны, симптоматика болезни у них проявляется ярче. Сначала она имеет сходство с обычной ОРВИ или простудой и характеризуется насморком с сухим кашлем. После возникает головная боль, наблюдается потеря аппетита и повышенная утомляемость. Эти симптомы свидетельствуют о необходимости срочной консультации в ЛОР-клинике.
Признаки острой формы фронтита включают заложенность носа, серозные выделения, сильную головную боль в лобных долях, отечность. Хроническая форма характеризуется раздражительностью, повышенной утомляемостью, ухудшением памяти, слабой головной болью.
Симптоматика этмоидита у детей зависит от возраста. Груднички тяжело переносят этот вид заболевания. У них оно сопровождается отечностью, сильной интоксикацией, обильными выделениями и даже сепсисом. Для детей в возрасте от года до 3 лет перечисленная симптоматика дополняется различными внутриглазными осложнениями.
Дети в возрасте от 3 лет и старше в основном болеют несколькими видами синусита сразу. Обычно у них одновременно наблюдается этмоидит, гайморит и фронтит.
При классическом гайморите наблюдается отечность, выделения гнойного или гнойно-слизистого характера, интоксикация, боли в районе носа и лба. Особым отличительным признаком является ослабление или полная потеря обоняния.
При смешанном протекании этмоидита и гайморита в хронической форме симптоматика представлена интоксикацией, выделениями гнойного или гнойно-слизистого характера, головной болью, усиливающимся к вечеру сухим кашлем. Неправильное или несвоевременное лечение приводит к обострению, которое проявляется в виде усиливающейся боли и повышенному объему выделений.
В редких случаях дети болеют сфеноидитом. Симптомами его острой формы являются гнойный насморк, температура, интоксикация, головная боль, отек слизистой с покраснением области воспаления. При хронической форме воспаления наблюдается головокружение, слабость, нервозность.
Отдельно стоит описать синусит у детей, возникший вследствие заражения грибковой инфекцией. Такая болезнь появляется чаще всего у детей в пубертатном возрасте с ослабленной иммунной системой. Характерные признаки: зуд в носу, обильные выделения, затрудненное дыхание. Сопли при синусите в данном случае не имеют ярко выраженного желто-зеленого оттенка.
Лечение назначает детский отоларинголог после комплексного обследования и сбора анамнеза.

Синусит: симптомы и лечение у взрослых
У взрослых людей ярче всего выражен острый синусит, симптомы и лечение которого зависят от того, в какой области носовых пазух локализуется очаг болезни. К распространенным признакам заболевания относится:
- обильные выделения слизистого, гнойного или гнойно-слизистого характера с желто-зеленым оттенком, а в редких случаях – с вкраплениями кровянистых выделений;
- повышенная утомляемость, сонливость, потеря аппетита; , усиливающийся в ночное время;
- ощущение чрезмерной сухости в носоглотке;
- ослабление или потеря обоняния;
- повышенная температура;
- головные боли;
- интоксикация;
- отечность.
С незначительными отличиями протекает синусит хронический: симптомы и лечение у взрослых в этом случае дополняются субфебрилитетом вместо повышенной температуры.
Основными признаками, по которым можно определить вид и форму синусита у взрослых, являются головные боли и температура.
По локализации головной боли проще всего выявить область поражения. Гайморит характеризуется болями в переносице, отдающими в верхнюю челюсть, лоб, глаза. Фронтит выражен сильными болями в лобных долях, а этмоидит – в переносице. Сфеноидит вычисляется благодаря болям в затылочной области.
Повышенная температура при синусите сигнализирует об острой форме болезни.
Методы диагностики
Для того, чтобы выявить синусит, отоларингологи применяют комплекс диагностических методик. К ним относятся:
- сбор стоматологического анамнеза;
- лабораторные исследования;
- компьютерная томография;
- различные манипуляции;
- обычный осмотр;
- рентгенография;
- фарингоскопия;
- риноскопия;
- эндоскопия.
Часть перечисленных методик имеет противопоказания. Так, например, рентгенография противопоказана беременным женщинам, а компьютерная томография – людям с индексом массы тела свыше 35.
Лечение
Чтобы определить, как лечить синусит, отоларинголог оценивает степень тяжести болезни. При своевременном обращении за медицинской помощью больные могут рассчитывать на медикаментозное лечение, включающее этиотропную и симптоматическую терапию. Исключение составляют только те случаи, когда болезнь вызвана различными опухолями либо искривлением носа.
Таблетки от синусита представлены различными противоотечными и антигистаминными препаратами. Они устраняют основную причину развития заболевания. Самостоятельный прием таких препаратов приводит к негативным последствиям. Поэтому их назначение и определение курса лечение проводится только врачом-отоларингологом.
Симптоматическая терапия направлена на смягчение и устранение симптоматики. Поэтому в перечень медикаментов, назначаемых при симптоматическом лечении, кроме таблеток входят спреи для носа, противовоспалительные препараты, антисептики, и различные растительные препараты, такие как СинуСтронг.
Антибиотики при синусите входят в этиотропное медикаментозное лечение. Они назначаются при инфекционных воспалениях носовых пазух. Главное при таком лечении – не пропускать прием назначенных лекарств и придерживаться схемы лечения. При выявлении аллергических реакций на медикаменты следует немедленно прекратить их прием и повторно обратиться к врачу.
Грибковые возбудители устойчивы к воздействию обычных антибиотиков. Поэтому для их устранения назначаются специальные препараты Амфотерицин, Флуконазол и другие противогрибковые лекарства.
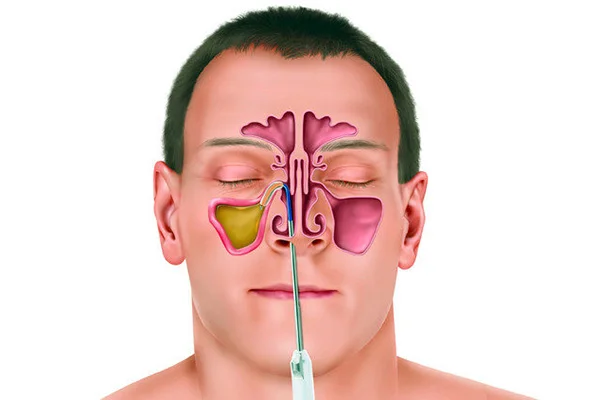
Лечение синусита у взрослых включает не только медикаментозную, но и патогенетическую терапию. Она предназначена для устранения источников заболевания. Делится патогенетическая терапия на инвазивную и неинвазивную. К инвазивным способам лечения относят пункцию и ЯМИК-катетеризацию. Последняя проводится только в том случае, если воспалены все пазухи носа. Также высокую эффективность показывает физиотерапия – электрофорез, УВЧ и т.д.
Хирургическое вмешательство
Хронический полипозный синусит, одонтогенный гайморит и другие формы этой болезни с частыми рецидивами требуют хирургического вмешательства. То же самое касается различных патологий носовых пазух и искривлений носа.
Сейчас, решая, как вылечить синусит с помощью операции, врачи предпочитают эндоскопическую микрохирургию.
Нужен ли больничный при синусите?
При лечении хронического синусита хирургическим путем, а также при инфекционных и острых формах заболевания выписывание больничного листа требуется обязательно. Начальные стадии болезни лечатся без больничного.
Синусит: симптомы и лечение в домашних условиях
Стоит обратить внимание, что лечение синусита в домашних условиях может быть опасно. Особенно это касается детей, так как неправильное лечение в данном случае может привести к тяжелым осложнениям.
Лечение синусита в домашних условиях включает:
- промывание носа,
- ингаляции ароматическими маслами,
- прием устраняющих симптоматику заболевания препаратов.
Это допускается только на начальных стадиях болезни. Однако даже такие методики требуют предварительной консультации с врачом.
Профилактика
В список профилактических мер можно отнести:
- укрепление иммунитета;
- своевременное лечение простуд и ОРВИ;
- регулярное посещение отоларинголога и стоматолога;
- соблюдение назначенного курса приема антибиотиков.
Под укреплением иммунитета подразумевается множество мероприятий: прогулки на свежем воздухе, правильное питание, здоровый сон, снижение уровня стресса и отсутствие недостатка витаминов. Также стоит избегать переохлаждения, общения с больными, зараженными инфекционными заболеваниями, травм носа.
Интересно, почему всегда заложен нос, а насморка нет — читайте в статье.
Подари свободу дыханию
Фронтит

Фронтит (фронтальный синусит) – воспаление слизистых оболочек придаточных пазух носа, расположенных в лобной кости. Заболевание обычно развивается остро на фоне бактериальной или вирусной инфекции. Воспаление также может возникнуть как следствие травмы лица и головы в области лобно-носового канала. 1 При фронтальном синусите нарушается сообщение между пазухой и носом. 2 Закупорка возникает из-за отечности слизистой оболочки, скопления гноя и воспалительной жидкости. Из-за этих процессов нарушаются механизмы местного иммунитета. Фронтит у взрослых и детей при отсутствии своевременного лечения часто переходит в хроническую форму. В этом случае заболевание протекает с постоянными рецидивами. Воспаление может распространяться и на другие придаточные пазухи носа.
Формы фронтита
В зависимости от длительности различают три основных формы фронтального синусита:
Симптомы сохраняются менее 4 недель, рецидивов в дальнейшем не наблюдается
Длительность заболевания варьируется от 4 недель до 3 месяцев
Симптомы беспокоят больного более 3 месяцев, обострения фронтального синусита обычно возникают на фоне простудных заболеваний (ОРВИ)
В свою очередь, острый фронтальный синусит также делится на два вида:
Сопровождается заложенностью носа и умеренными выделениями, дискомфортом в надбровной области; при адекватном лечении происходит полное выздоровление, при его отсутствии возможен переход в хроническую форму.
Сопровождается присоединением бактериальной инфекции и скоплением гноя в лобных пазухах, такая форма фронтального синусита протекает тяжелее и требует лечения антибиотиками.
Причины возникновения фронтита
Причиной фронтита могут быть патогенные бактерии, вирусы или грибки. Чаще всего воспаление лобных пазух является осложнением острого ринита (насморка) при ОРВИ. Выделяют также следующие факторы, способствующие развитию данного заболевания:
- длительные вялотекущие насморки инфекционной или аллергической природы;
- аденоидные разрастания;
- гипертрофия миндалин;
- искривление носовой перегородки (врожденное или приобретенное);
- снижение общего и местного иммунитета;
- травмы носа;
- наличие очагов хронической инфекции в организме.
Симптомы фронтита
Симптомы острого фронтита 3
Заболевание сопровождается повышением температуры тела до 39 °С и резкой болью в районе лба. Неприятные ощущения усиливаются при наклонах вперед, надавливании, в том числе на область глазниц. Может наблюдаться отечность тканей в углу глаз. К основным симптомам фронтита также относятся головные боли, резкое затруднение носового дыхания, обильное слезотечение, светобоязнь. Выделения из носа не имеют неприятного запаха, на начальных этапах заболевания они серозные (водянистые, бесцветные), затем становятся гнойными (густыми, желтоватого или зеленоватого оттенка). Очищение лобных пазух сопровождается облегчением состояния и уменьшением болей. При врачебном осмотре также наблюдается покраснение и отек слизистой оболочки носовых раковин.
Симптомы хронического фронтита
Проявления заболевания выражены менее ярко, но беспокоят в течение долгого времени. Хронический фронтит сопровождается давящими и ноющими болями в области лба. Неприятные ощущения усиливаются при скоплении гноя в пазухах. Острая боль возникает при надавливании на бровь или внутренний уголок глаза. Выделения из носа гнойные, имеют неприятный запах. Из-за их стекания в глотку за ночь по утрам больного часто беспокоит влажный кашель. При вертикальном положении тела (стоя, сидя) выделения из носа становятся обильнее. При врачебном осмотре обнаруживается покраснение и отек слизистых.
Диагностика фронтита 4
Сбор анамнеза. В ходе беседы с пациентом врач уточняет, как долго протекает насморк, были ли эпизоды синусита в прошлом, беспокоят ли обострения на фоне ОРВИ, диагностировались ли полипы или другие образования в полости носа.
Инструментальная диагностика. Для выявления признаков воспаления проводится риноскопия – визуальный осмотр полости носа. Чтобы подтвердить диагноз, обычно требуется сделать рентгеновский снимок лобных пазух. С помощью данного метода можно обнаружить катаральный и гнойный синусит, а также уточнить форму заболевания. При необходимости врач проводит эндоскопический осмотр полости носа с целью оценки состояния слизистых оболочек, выявления полипов/аденоидов. В некоторых случаях назначается ультразвуковое исследование околоносовых пазух.
Дифференциальная диагностика. Перед назначением курса лечения (процедур, антибиотиков и других препаратов) важно точно подтвердить наличие фронтального синусита. Схожими симптомами – болями в лобной области – может сопровождаться невралгия тройничного нерва. Однако при данной патологии боли приступообразные, острые и возникают внезапно.
Лечение фронтита

Лечение острого фронтита
При неосложненном течении заболевание можно вылечить амбулаторно. Больному рекомендуют обильное питье и применение ряда препаратов. Госпитализация требуется, если амбулаторное лечение неэффективно, у пациента развились осложнения и при тяжелом течении воспаления. При адекватной терапии выздоровление обычно наступает через 1–2 недели. При наличии осложнений может потребоваться более длительное лечение.
- Медикаментозная терапия. Для уменьшения отечности и заложенности носа назначают сосудосуживающие препараты (например, из линейки ТИЗИН ® ). Они применяются местно, способствуют облегчению носового дыхания и отхождению выделений из лобных пазух. Врач также может порекомендовать антигистаминные препараты, особенно если воспаление возникло на фоне затяжного аллергического насморка. При необходимости применяются спреи с антибиотиком. В ряде случаев дополнительно назначают средства для разжижения слизи. При гнойном синусите необходима системная противомикробная терапия. 5 Прием антибиотиков при фронтите обычно требуется в течение 7–10 дней. Даже если симптомы заболевания исчезают раньше, необходимо продолжать назначенное лечение.
- Процедуры. В рамках лечения острого фронтита может проводиться промывание носа по методу «кукушка». В этом случае больному в одну ноздрю вливают лекарство, а через другую ноздрю отсасывают содержимое с помощью специального инструмента. Чтобы жидкость не попала в глотку, пациент говорит «ку-ку», отсюда и название процедуры. На заключительном этапе лечения при условии хорошего оттока выделений из лобных пазух назначаются физиопроцедуры: УВЧ, электрофорез и др.
- Хирургическое лечение. В тяжелых случаях для удаления гноя из лобной пазухи, ее промывания и введения лекарственных препаратов проводится трепанопункция. Прокол выполняется хирургом в условиях стационара. Процедура показана при развитии глазных или внутричерепных осложнений.
Лечение хронического фронтита
В стадии обострения применяются те же препараты и процедуры, что и при острой форме заболевания. Также при хроническом фронтальном синусите показано промывание носа солевыми растворами, лечение сопутствующей аллергии или очагов инфекции в организме. В некоторых случаях строго по назначению врача могут применяться средства со стероидными гормонами, которые помогают уменьшить воспаление. Кроме того, в рамках системной терапии иногда назначаются длительные курсы антибиотиков в низких дозах (лечение должно проводиться исключительно под контролем специалиста). Если все перечисленные методы не дают стойкого эффекта, при наличии аномалий строения полости носа проводится эндоскопическая операция. Она направлена на коррекцию анатомических дефектов, которые являются причиной фронтального синусита.
Препараты линейки ТИЗИН ® в лечении фронтита
В рамках комплексного лечения фронтита у взрослых и детей* могут применяться препараты линейки ТИЗИН ® . Они помогают уменьшить отечность слизистых оболочек носовых ходов и облегчить отхождение выделений при вызванном простудой параназальном синусите. Средства обладают сосудосуживающим действием. Они выпускаются в удобной форме спрея, что облегчает применение препарата у детей и взрослых.
Спрей ТИЗИН ® Классик. Это сосудосуживающий препарат последнего поколения, в состав которого входит активное вещество ксилометазолин. Уже через 5–10 минут** после применения спрей способствует облегчению носового дыхания и отхождению выделений из параназальных пазух. Быстрое ** действие препарата обеспечивается за счет того, что он попадает непосредственно на слизистую оболочку полости носа. ТИЗИН ® Классик сохраняет свое действие до 10 часов**. Спрей имеет широкую площадь распыления и точное дозирование. Подходит для детей с 2 лет*.
Спрей ТИЗИН ® Эксперт. Это препарат, в состав которого помимо ксилометазолина входит гиалуроновая кислота. Благодаря ей средство не только уменьшает заложенность носа с повышенной эффективностью до 25 % ***, но дополнительно увлажняет и восстанавливает**** слизистую оболочку носа. Помимо преимуществ состава, ТИЗИН ® Эксперт имеет в распылителе спираль с серебром 5 и 3К, а также систему фильтров, благодаря которым бактерии не попадают внутрь флакона, что снижает риск вторичного инфицирования*****. Не содержит консервант. Препарат обладает высоким профилем безопасности и подходит для детей с 2 лет* и взрослых.

Осложнения после фронтита
Среди основных осложнений фронтита – частые фарингиты и риниты, постоянная заложенность носа, синдром апноэ сна (кратковременная остановка дыхания). Эти состояния обычно развиваются по причине запоздалого или некорректного лечения заболевания. Полный отказ от терапии может привести к развитию более серьезных осложнений. В их числе распространение инфекции в полость черепа (абсцесс головного мозга, энцефалит, менингит), гнойное воспаление костей черепа, сепсис. При отсутствии лечения такие болезни представляют угрозу для жизни.
Профилактика фронтита
К основным мерам профилактики воспаления лобных пазух относятся:
- своевременное и полноценное лечение простудных заболеваний (ОРВИ);
- исключение переохлаждений;
- закаливание;
- удаление полипов, кист и других образований в полости носа;
- сбалансированное питание;
- отказ от вредных привычек.
* ТИЗИН ® Классик и ТИЗИН ® Эксперт в дозировке 0,05 % для детей от 2 до 6 лет, в дозировке 0,1 % для детей старше 6 лет и взрослых.
** Препарат начинает действовать через 5–10 минут, действие сохраняется до 8–10 часов, согласно инструкции по медицинскому применению ТИЗИН ® Классик.
*** Кастеллано, Маутон. Деконгестивная активность новых формул ксилометазолина: двойное слепое рандомизированное плацебо-контролируемое исследование с изучением зависимости эффекта от дозы // Препараты в экспериментальных и клинических исследованиях. 2002. XXVIII (1): 27 – 35.
**** А. Б. Малахов 1, д.м.н., профессор, С. И. Шаталина 1, к.м.н., И. А. Дронов 1, к.м.н., М. А. Малахова Капанадзе 2, А. Р. Денисова 1, к.м.н. 1 Первый Московский государственный медицинский университет им. И. М. Сеченова, 2 Коломенская центральная районная больница (Московская обл.). Топические деконгестанты в комплексе терапии острых респираторных инфекций у детей.
***** Только для препаратов ТИЗИН ® Эксперт в линейке ТИЗИН ® . Деактивация бактерий происходит во флаконе. Спираль в составе распылителя содержит серебро, обладающее бактериостатическими свойствами, для предотвращения попадания бактерий в препарат. Не является свойством препарата.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Лобный синусит (фронтит)

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полость носа, при синуситах воспаление затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости – все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие – стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С – 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это – вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит – результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.


