Ожоги
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги – это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи – контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей – с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
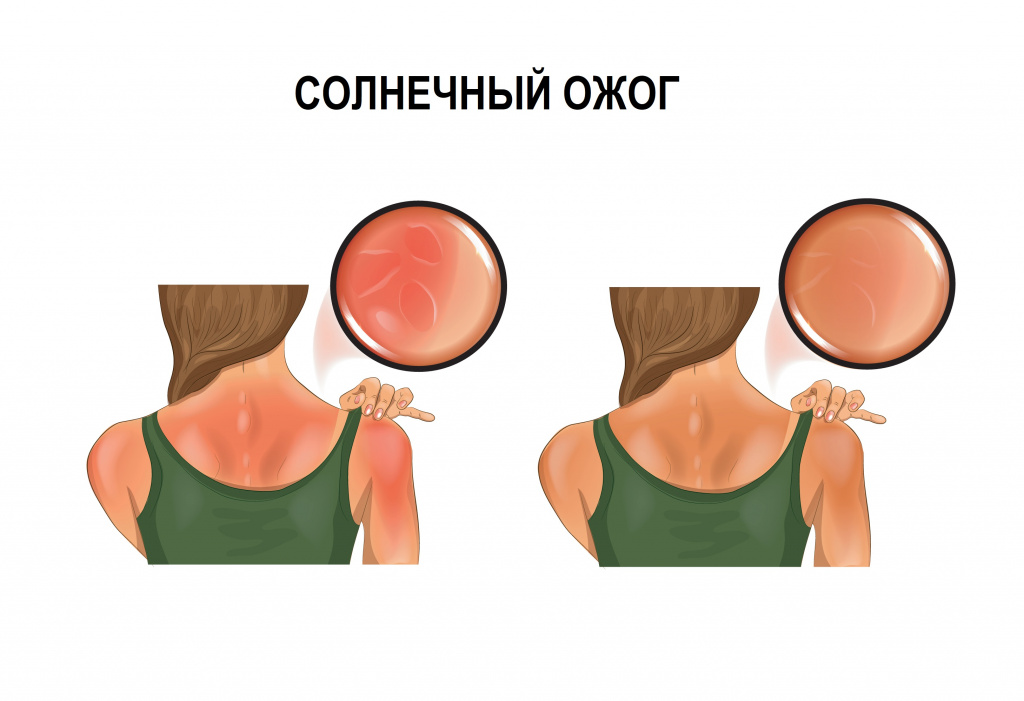
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
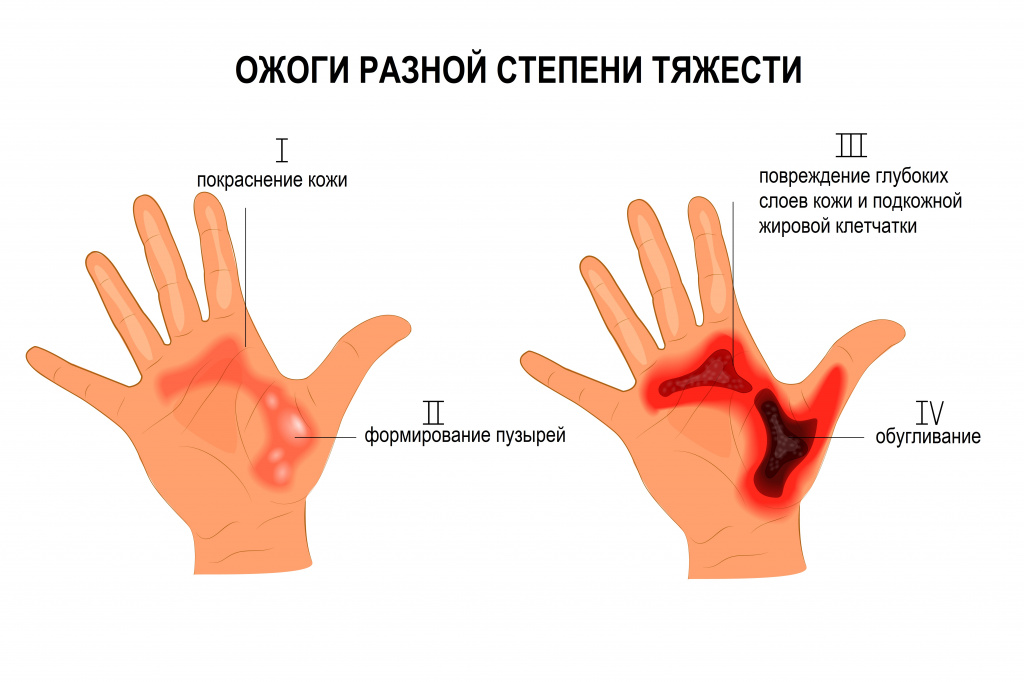
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.

Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Крапивница: причины, виды, симптомы, лечение
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
Чаще всего крапивница у детей проявляется после использования в лечении каких-то препаратов или употребления в пищу определенных продуктов питания. Самыми аллергенными для малышей считаются мед, орехи, рыба, пищевые добавки в продуктах, специи, колбасные изделия, полуфабрикаты. Поэтому их не рекомендуется давать детям до 3 лет.
- укусы насекомых;
- присутствие в организме паразитов;
- пыльцу растений;
- плесень;
- химические вещества, в том числе из разряда домашней химии;
- латекс;
- ультрафиолетовое излучение;
- вибрацию.
Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.
Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
- головную боль;
- повышенную температуру;
- расстройство сна;
- беспокойство;
- нарушение аппетита.
Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Врачи рекомендуют иметь в домашней аптечке для устранения крапивницы и зуда капли Фенистил, которые можно использовать с детского возраста, таблетки Эриус, отличающиеся длительным антигистаминным эффектом после приема, Лоратадин, который помогает справиться с отеком Квинке, часто сопровождающим крапивницу.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.
Во время лечения рекомендуется соблюдать диету, которая при крапивнице поможет предотвратить повторное появление заболевания. В меню следует включать только гипоаллергенные продукты: нежирное отварное мясо, супы на вторичном мясном бульоне или вегетарианские. Из круп лучше выбирать рис, гречку, овсянку. Рекомендуются нежирный творог, натуральный йогурт, яблоки, компот из сухофруктов, за исключением изюма, цельнозерновой хлеб.
Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.
Как оказать первую помощь при ожоге чистотелом?
Чистотел – лекарственное растение, которое обладает противовоспалительными, антисептическими, подсушивающими, бактерицидными свойствами. Препараты на его основе применяются для устранения папиллом и бородавок на теле. В растении содержатся алкалоиды, вызывающие аллергическую реакцию и повреждение кожи. Ожог от чистотела относится к группе химических травм, которые возникают из-за контакта эпидермиса с алкалоидами. Серьезность повреждений зависит от концентрации действующих веществ и длительности их воздействия на мягкие ткани.
Почему чистотел может вызвать ожог и чем он опасен
Трава чистотела используется для лечения кожных заболеваний – красной волчанки, экземы, чешуйчатого лишая, туберкулеза кожи и т.д. Сок применяется только наружно в виде примочек, компрессов. Им смазывают доброкачественные новообразования:
- бородавки;
- папилломы;
- кондиломы;
- натоптыши;
- псориатические бляшки.
Терапевтическая активность чистотела обусловлена подсушивающим, обжигающим действием его компонентов. В растении содержится более 20 азотсодержащих веществ –алкалоидов, которые в высокой концентрации провоцируют ожоги и сильную аллергическую реакцию.
В высоких дозах эти ядовитые вещества разрушают белковые компоненты кожи, слизистых оболочек. Чаще всего химические травмы возникают при неправильном использовании аптечных препаратов на основе чистотела. Папилломы локализуются обычно в области шеи, подмышек, декольте. Это участки с самой чувствительной и тонкой кожей. Их обработка соком растения увеличивает риск получения ожога в 3 раза.
Алкалоиды проявляют свойства слабых оснований, в узком смысле щелочей. Попадая на кожу, они разрушают липидные и протеиновые соединения без образования струпьев. Поэтому химически активные вещества глубоко проникают в ткани, вызывая гибель клеток кожи вплоть до гиподермы – подкожно-жировой прослойки.
Запоздалое или неправильное оказание помощи чревато углублением раны под действием азотсодержащих веществ. При разрушении базального слоя кожи самостоятельное восстановление тканей не происходит.
При маленькой площади ожога раны затягиваются, но с образованием атрофических рубцов в виде впадин.
Первые признаки ожога алкалоидами растения
В траве и корне чистотела содержится от 2 до 4% алкалоидов. Поэтому при длительном контакте с этим растением на коже остаются ожоги. К первичным проявлениям химической травмы относят:
- припухлость;
- покраснение;
- сильный зуд;
- жжение;
- боль при пальпации.
У 90% пострадавших возникают аллергические реакции – пузырчатые бледно-розовые высыпания, зуд, местное повышение температуры.

Степени ожога чистотелом зависят от концентрации и времени контакта вещества с кожными покровами:
- Первая. Разрушается только защитный слой эпителия. Пострадавший жалуется на умеренные боли, незначительный отек и покраснение. При отсутствии сильной аллергии симптомы ожога исчезают через 3-4 дня.
- Вторая. Поражается наружный слой кожи до базальной мембраны, отделяющей дерму от эпидермиса. В очаге поражения образуются волдыри с желтоватой жидкостью. Благодаря сохранению клеток регенерирующего слоя кожи, заживление происходит самостоятельно через 7-14 дней.
- Третья. Повреждается эпидермис, все или только отдельные слои дермы. При контакте с чистотелом в 96% случаев диагностируют более легкую степень травмы – 3А. Она характеризуется покраснением, образованием пузырьков, отеком. Обожженные ткани покрываются белесым налетом, что указывает на их омертвение и отторжение.
- Четвертая. Поражается кожа, сухожилия, мышечные и костные ткани. Но случаи получения таких травм от препаратов с экстрактом растения не зарегистрированы.
Химические ожоги заживают дольше термических или солнечных, что связано с токсическим и аллергическим воздействием алкалоидов на кожные покровы. При первых же признаках травмы пострадавшему оказывают неотложную помощь. Скорость выздоровления во многом зависит от правильности совершаемых действий и тактики дальнейшего лечения.
Как лечить ожог от чистотела: первая помощь
Своевременное оказание доврачебной помощи предупреждает проникновение сока чистотела вглубь мягких тканей. При повреждении кожи препаратами с азотсодержащими компонентами необходимо:
- Промыть пораженные ткани. Обожженные участки помещают под проточную воду на 10-15 минут. Такие действия уменьшают болевые ощущения, предупреждают углубление раны и образование волдырей.
- Нейтрализовать химически активные вещества. При ожоге рук или ног алкалоиды нейтрализуют 5% раствором лимонной кислоты или столового уксуса. В случае поражения лица рекомендуется использовать компрессы с соком свежего картофеля.
- Обработать обожженные ткани. Ожог и 2 см здоровой кожи вокруг него смазывают противоожоговым кремом или мазью – Судокремом, Пантодермом, Декспантенолом и т.д. Чтобы предупредить отек лица, используют глюкокортикостероидный крем Акридерм.
- Наложить повязку. Если на теле появляются волдыри, их закрывают стерильным бинтом или марлей. Предварительно на травмированные участки наносят средства с оксидом цинка или салициловой кислотой – Деситин, Цинковую мазь, пасту Лассара.
Наибольшую опасность представляют химические ожоги глаз. При попадании препаратов с экстрактом чистотела в глаза следует:
- промыть слизистую проточной водой в течение 10 минут;
- закапать антисептические глазные капли – Окомистин, Альбуцид;
- дать обезболивающее – Нимесулид, Ибуклин, Нурофен;
- заложить за веко антибактериальную мазь – Тетрациклиновую, Эритромициновую;
- закрыть глаз стерильной повязкой.
Попадание активных веществ чистотела в глаза чревато омертвением конъюнктивы, склеры, слизистой на внутренней стороне век. Если после оказания помощи слизистая приобретает сероватый или желтоватый оттенок, нужно обратиться к офтальмологу. Поражение глаз опасно катарактой, гнойным конъюнктивитом, воспалением радужки (иридоциклитом).
При повреждении кожи вплоть до гиподермы нельзя наносить на ожоги антисептические мази. В таком случае ограничиваются промыванием пораженного участка, наложением стерильной повязки и вызовом на дом врача.
Последующее восстановление кожи
Основная цель дальнейшей терапии – предупреждение аллергических реакций и инфекционного воспаления тканей.
Для заживления кожных покровов используются:
- антисептики;
- антибиотики;
- ранозаживляющие мази.
На начальном этапе лечения применяются дезинфицирующие средства, которые уничтожают болезнетворные бактерии, грибки, вирусы:
- Повидон-Йод – линимент обеззараживающего действия, который уничтожает до 90% грибков, простейших и бактерий в ожоговой ране. Наносится трижды в сутки для профилактики гнойных осложнений.
- Деситин – антисептическая мазь со смягчающими свойствами. Снимает раздражение, уничтожает болезнетворную флору в ране. Применяется только наружно (под повязку или открыто) до 4 раз в сутки.
- Мирамистин – дезинфицирующая мазь, которая применяется для предотвращения инфекций в ране. Назначается при небольших ожогах чистотелом, нашатырным спиртом и другими химически активными веществами. Наносится непосредственно на рану или перевязочный материал до 2-3 раз в день.
- Борная мазь – препарат обеззараживающего, фунгицидного и вяжущего действия. Задерживает размножение бактерий, что препятствует гнойному воспалению ожогов. Наносится тонким слоем на обожженные ткани не более 3 раз в день.
- Цинковая мазь – средство противовоспалительного, вяжущего и обеззараживающего действия. Уменьшает мокнутие при ожогах от сока чистотела. Наносится до 5 раз в сутки на кожу, очищенную от раневой жидкости.
При образовании в ране грануляционной (молодой) ткани используют средства, которые стимулируют заживление. Для лечения при химических травмах рекомендуется использовать:
- Актовегин – мазь ранозаживляющего действия, которая ускоряет метаболизм в коже за счет усиления клеточного дыхания. Назначается при попадании чистотела на кожу или слизистую рта. Наносится на раневую поверхность от 2 раз в сутки.
- Солкосерил – ранозаживляющая мазь, ускоряющая заживление поверхностных ожогов от кипятка, сока чистотела, горячего масла. Применяется наружно 2-5 раз в сутки.
- Эплан – крем бактерицидного и ранозаживляющего действия, который смягчает ткани. Стимулирует регенерацию кожи при солнечных, термических и химических ожогах. Наносится открыто 4-6 раз в сутки.
При инфицировании ран используют антибактериальные препараты – Левомицетин, Банеоцин, Тетрациклиновую мазь. Для купирования сильного воспаления назначают глюкокортикостероидные средства – Акридерм, Кремген, Бекотид. Чтобы купировать аллергические реакции, принимают антигистаминные препараты:
- Аллертек;
- Цетрин;
- Кестин;
- Никсар;
- Эдем;
- Лоратадин.
Для лечения детей назначают топические формы противоаллергических средств, которые используются наружно. Для устранения зудящих красных пятен применяют Фенистил, Псило-бальзам.
Абсолютные противопоказания к использованию сока чистотела
Содержащеся в соке чистотела вещества провоцируют серьезные аллергические реакции. При попадании действующих компонентов в кровь нарушается работа внутренних органов. Противопоказаниями к применению лекарственных средств являются:
- беременность и лактация;
- эпилепсия;
- склонность к аллергии;
- гиперчувствительность к алкалоидам;
- стенокардия;
- обострение нейродермита;
- любые онкологические заболевания кожи.
Используется сок только наружно по рекомендации дерматолога. Во избежание ожогов и крапивной лихорадки его не применяют для лечения детей до 12 лет.
Меры предосторожности
Ожоги от чистотела в 97% случаев возникают при неосторожном обращении с соком растения или препаратами на его основе.

Чтобы избежать травмы, следует:
- защищать руки резиновыми перчатками;
- при лечении дерматологических болезней обрабатывать здоровую кожу вокруг новообразований жирным кремом;
- наносить средство исключительно на опухолевидные образования – бородавки, мозоли, папилломы;
- отказаться от обработки кожных покровов чистотелом при наличии ссадин, язвочек.
Соблюдение мер предосторожности снижает риск получения ожоговых травм в несколько раз.
Можно ли обжечься аптечными средствами с чистотелом и как лечить ожог
Экстракт корня и травы чистотела входит в состав препаратов для наружного применения. Многие из них предназначены для лечения натоптышей, папиллом, бородавок, псориатических бляшек:
- Бальзам Горный чистотел – жидкость с резким запахом, в состав которой входит сок чистотела, экстракты какалии и горечавки. Используется для устранения псориатических бляшек, мозолей. Препарат наносится исключительно пластиковым шпателем или ватной палочкой. При контакте с кожей вызывает раздражение, крапивницу, ожоги. Для нейтрализации химически активных компонентов кожу промывают водой и обрабатывают 5% раствором столового уксуса.
- Настойка чистотела – препарат на основе травы чистотела и медицинского спирта. Используется для устранения сухих мозолей, папиллом. В высоких концентрациях вызывает раздражение и ожоги. При попадании на слизистую глаз и на кожу промывают пораженные участки проточной водой не менее 10 минут. Для нейтрализации щелочи используют 5% раствор лимонной кислоты.
Суперчистотел – косметическая жидкость, в которой содержится гидроксид натрия, хлористый натрий, дистиллированная вода и бикарбонат натрия. Препарат обладает обжигающими свойствами и предназначен для удаления папиллом и бородавок. Суперчистотел – это химия, не содержащая вытяжки из чистотела, но он вызывает ожоги при попадании на здоровые участки кожи. Ожог Суперчистотелом чреват более серьезными осложнениями, чем травмы, вызванные соком растения. Обожженный участок нужно промыть под проточной водой и нейтрализовать слабокислым раствором.
Чистотел – лекарственное растение, сок которого обладает обжигающими свойствами из-за содержания алкалоидов. Поэтому местные препараты на его основе используют только наружно для обработки доброкачественных новообразований.
Ожог чистотелом — симптомы и лечение
Одним из распространенных типов ожогов является повреждение кожи чистотелом. Почему он формируется? Какую первую помощь оказать пострадавшему? Как и чем лечить ожог от чистотела (аптечного) после выжигания бородавки? Об этом и многом другом вы прочитаете в нашей статье.
Первая помощь при ожоге чистотелом
В рамках оказания первой доврачебной помощи при ожоге чистотелом осуществляются следующие действия:
- Поверхностная оценка состояния кожных покровов. Если патологический процесс сопровождается незначительным покраснением кожи, зудом и гиперемией без иных, более тяжелых признаков, производить лечение можно в домашних условиях. Во всех иных ситуациях рекомендуется обращение к врачу,
- Первичная обработка. Необходимо снять с кожных покровов остатки чистотела. Сделать это лучше салфеткой или хлопчатобумажной тканью методом промакивания. Старайтесь не растирать вещество по кожным покровам, чтобы не увеличить площадь повреждения эпителия.
- Применение воды. Поврежденные участки подставляются под проточную прохладную воду на 15 минут. Благодаря этой процедуре смываются остатки средства, а также временно уменьшается воспаление, зуд и прочие неприятные проявления.
- Наложение повязки. После проведения чистки кожи на поврежденные участки накладывается асептическая сухая повязка, сделанная из стерильной марли или бинта.
Причины ожоговой травмы
Растение чистотел, сок которого часто используют в рамках процедур народной медицины, содержит в себе большое количество эфиров и алкалоидов, способных вызывать раздражение, аллергические проявления, ожоги.
Само вещество в чистом виде представляет собой субстанцию желтовато-оранжевого цвета, называемую «молочком». Обжигающие свойства имеют и настойки на основе чистотела. Двумя основными причинами получения повреждения кожи выступают:
- Случайные контакты с травой. Происходят во время отдыха на природе, а также работы в местах, где произрастает это растение. От простого прикосновения к траве ожога не возникнет – для этого нужно повредить чистотел, чтобы он выделил сок,
- Преднамеренные нанесения на кожные покровы. Чистотел в народной медицине рекомендуют в качестве базового средства для устранения прыщей, папиллом, бородавок и иных видов местных образований. Использование чистого вещества в высокой концентрации, нанесение его на большие площади поверхности тела провоцирует различные патологические проблемы.
Особо опасно попадание сока чистотела в глаза. Если такой прецедент произошел, то необходимо промыть органы зрения большим количеством чистой воды и обратиться к офтальмологу за получением дополнительной консультации.
Симптомы патологического процесса
При местном использовании вещества, связанным с неосторожным его нанесением, применением в высокой концентрации и так далее, возможно проявление следующих признаков повреждения кожи: раздражение эпителия, зуд и жжение в месте контакта и покраснение кожных покровов с их гиперемией. Как выглядят ожоги от чистотела смотрите на фото:
Достаточно часто чистотел вызывает аллергические реакции, притом как местного, так и системного характера. К наиболее типичным симптомам в этой ситуации относят:
- Появление сыпи экземоподобного характера,
- Развитие отечности,
- Поднятие температуры тела.
Тяжёлые токсические реакции возможны только при пероральном употреблении растительного вещества. В данной ситуации может страдать желудочно-кишечный тракт, провоцируется развитие системной интоксикации, шоковое состояние вплоть до коллапса. Пациенту требуется немедленная госпитализация.
Как лечить ожог чистотелом
Домашняя терапия ожогов возможна в случае местного повреждения кожных покровов 1, максимум 2 степени тяжести. При этом обязательным условием выступает незначительные размеры области, затронутые патологическим процессом – не более 1% всей поверхности тела. Во всех иных случаях, а также при попадании чистотела в глаза, желудок следует обратиться за немедленной квалифицированной врачебной помощью.
Применение лекарственных средств
В рамках медикаментозной терапии используется преимущественно местные препараты в виде мазей, спреев, гелей и ожоговых пластырей. Конкретную схему лечения желательно получить у хирурга или иного профильного специалиста. Общая схема лечения:
- Местная антисептическая обработка. Производится препаратами Хлоргексидин или Мирамистин. Предназначена для нейтрализации патологических микроорганизмов на коже в месте ожога, а также уменьшения рисков вторичного бактериального инфицирования, которое часто проявляется как следствие существенного снижения местного иммунитета,
- Купирование боли и зуда. Производится как местными, так и системными аппаратами. В первом случае возможно использование анестетиков по типу Лидокаина либо же мазей с нестероидным противовоспалительным средством – Диклака, Лиотона. В качестве дополнения рационально применение парацетамола, Ибупрофена, Анальгина или иного обезболивающего, продающегося без рецепта,
- Уменьшение воспаления. Сильный противовоспалительный эффект дают мази от ожога чистотелом на основе кортикостероидов. Типичные представители – Гидрокортизон, Преднизолон, Дексаметазон. Пероральное использование таких препаратов без назначения врача запрещено,
- Восстановление кожи. Оптимальным решением для индукции восстановительных процессов кожи является использование местных медикаментозных средств на основе декспантенола. В качестве дополнения применяются мази на растительной основе, обладающие мягким обволакивающим и охлаждающим действием – это средства на основе ромашки, ментола, чабреца,
- Антибактериальная обработка. Производится при наличии подтвержденной формы вторичной бактериальной инфекции. Средства назначаются исключительно профильным специалистом. Типичные представители – Банеоцин, Тетрациклиновая мазь.
Народные методы
Любые народные средства против ожогов чистотелом необходимо использовать только после предварительной консультации с хирургом, комбустиологом, терапевтом или иным врачом, осуществляющим лечение.
- Ревень и мёд. Возьмите одну часть измельченного корня ревеня и 3 части свежего натурального мёда. Смешайте компоненты, прикладывайте в качестве примочки к месту ожога чистотелом 3 раза в день на протяжении 5 суток,
- Сливочное масло и яйца. Возьмите 100 грамм несоленого натурального сливочного масла, добавьте в него белок из трёх яиц. Тщательно перемешайте до однородной консистенции. Используйте в качестве мази несколько раз в день на протяжении недели,
- Древнерусская мазь против ожогов. Возьмите в равных пропорциях муку, глину белую и льняное семя. Замесите из компонентов тесто, добавив квас. Наносите на кожные покровы 4 раза в день до 5 суток подряд.
Возможные осложнения
При местных ожогах кожных покровов из-за чистотела чаще всего формируются следующие осложнения: аллергические реакции немедленного типа, долгосрочные экземоподобные высыпания на эпителии, развитие вторичной бактериальной инфекции.
Если средство было применено перорально либо попало на глаза, слизистые оболочки, то последствия более серьёзны:
- Поражение сетчатки глаз с необходимостью проведения офтальмологической операции,
- Ожоги горла, пищевода, поражение желудочно-кишечного тракта,
- Системная интоксикация организма с развитием поражений внутренних органов.
Когда необходимо обращаться к врачу
Если ожог от чистотела произошел на коже, его площадь не превышает половину ладони взрослого человека, а степень повреждения эпителия можно отнести к легкой, то можно не обращаться к врачу и осуществлять лечение в домашних условиях.
Следует немедленно вызвать на место происшествия скорую помощь и дождаться госпитализации, в тех ситуациях, когда патологический процесс сопровождается:
Ожог от чистотела : причины, симптомы, диагностика, лечение
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Самостоятельно не снимать корку.
Закрывать повязкой с бепантен или солкосерил. Пока не мочить желательно дня три.



Конечно. Зачем Вам к хирургу? Тут пять зирургов Вас консультируют. Дайте природе сделать свое дело- это никак не ускорить- струп должен отойти сам

Здравствуйте. Ожог получили. Лечить солкосерил или бепантен. Больше ничего не нужно. И не травмировать. Будьте здоровы


Только выберите одну мазь или крем из пречисленных, банеоцин, солкосерил, бепантен. Левомеколь дешевле и уступает, перечисленным но эффект тоже неплохой.
Данил, хорошо. Я использую бепантен его и буду делать пока. И для размягчения корост попробую рекомендации

Ну думаю правильное решение. Лечение будет длительное из за глубины ожога. Недели 3 или 4 ориентировочно


Решение ; струп насильно не отрывать
Ждать пока отойдет сам
Днржать струп под мазевой повязкрй с мазью левомеколь
Менять 1 раз в сутки
Да посмотрел, необходимо после фукарцина мазать банеоцином, 2 р. в день, корочки будут размегчаться и постепенно отойдут, место конечно неудобное, на ночь можно солевые ванночки на ст. воды со. ложка соли, теплая кипячёная водичка по 50 мин., как высохнет фукарцин и банеоцин.


Конечно фукарцин сушит, но зато он покрывает раневую поверхность и защищает ее, поэтому после фукарцина мазь банеоцин, она хорошо размягчает, как корочки отпадут, а ранка под ними заживёт, можно прекращать мазать. Посмотрите пару дней, если почувствуете что улучшение нет то лучше очно показаться доктору, может быть подключить антибиотики, будем надеяться что заживёт.

Здравствуйте. Очень похоже на ожог – чистотел так действует. Ваша задача сейчас промывание раствором водным Хлоргексидина, затем осушить , затем мазевую повязку сделать с мазью Левомеколь или Бепантен или мазью с серебром 1-2 раза в день по надобности. Когда будет плотная корочка рану вести стараться открыто , только во время ходьбы пользоваться повязкой. Если уж решили удалить бородавку то на будущее делать это лучше у доктора (да даже у хирурга в поликлинике например). Будьте здоровы!
Розовый лишай

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
- Первичная консультация – 3 500
- Повторная консультация – 2 300
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.