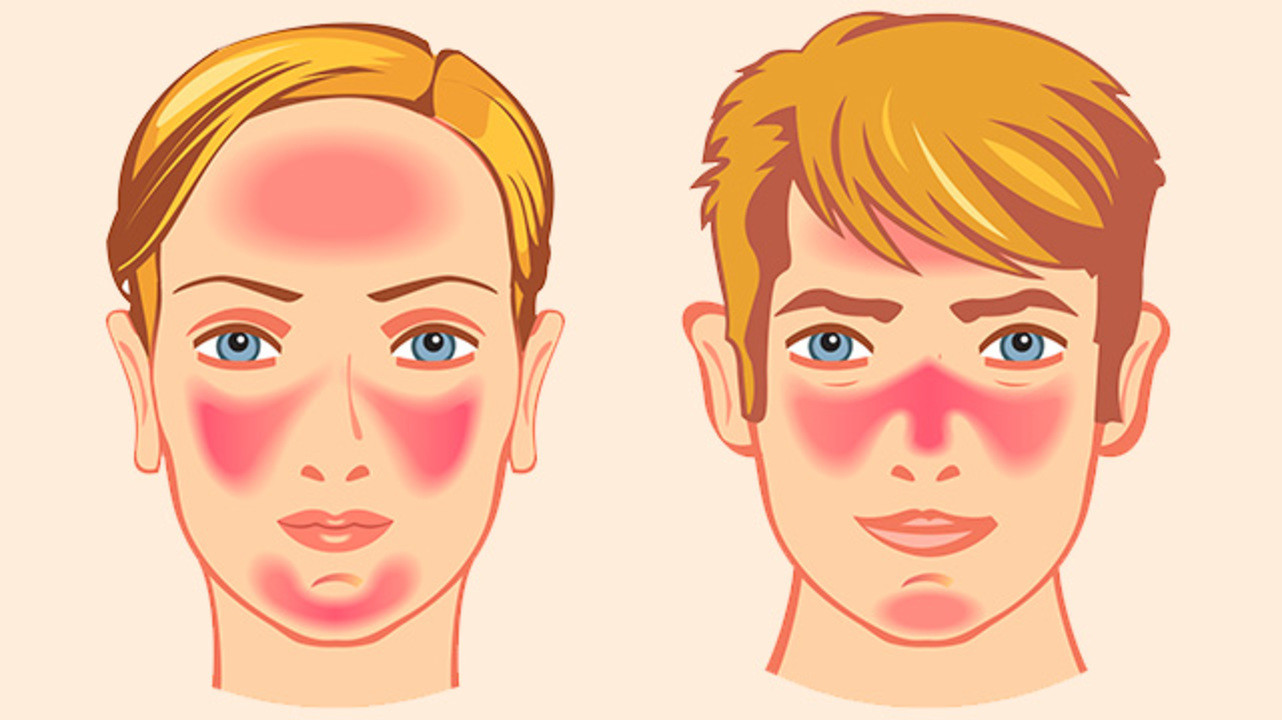
Покраснение кожи лица у мужчин и женщин – причины, как убрать
Многие из нас знакомы с людьми, у которых лицо краснеет даже при новом знакомстве, косом взгляде, неудачной фразе собеседника, не говоря уже о стрессовых ситуациях. Иногда у некоторых людей внезапное покраснение лица регулярно наблюдается даже в спокойной обстановке. Резкое покраснение лица от малейшего волнения или смущения в медицине называют блашинг-синдромом.
Блашинг-синдром – это болезнь, которая не относится к сфере медицинских заболеваний, но она свидетельствует о нарушениях в работе нервной системы и лечится у психиатра. Блашинг-синдром очень похож на гипергидроз – повышенную потливость, которая, так же как и нездоровый румянец, затрудняет общение с людьми и доставляет неудобство обладателю. Всем известно, что покраснение лица является результатом расширения кровеносных сосудов и усиленного кровообращения.
На любое волнение или малейшее смущение нервная система человека, страдающего блашинг-синдромом, отвечает повышенным притоком крови к капиллярам лица и нежелательным покраснением. Блашинг-синдром доставляет человеку очень большие неудобства: он из-за боязни покраснеть не заводит новые знакомства, старается не выступать на публике, избегает любых дискуссий и обсуждений проблем. Сегодня неожиданное покраснение лица у собеседника воспринимается как признак неуверенности в себе, некомпетентности и неискренности. Повышенная застенчивость осложняет современному человеку жизнь и лишает его возможности достичь успехов в карьере.
Боязнь нежелательного покраснения называется эритрофобией, она также относится к сфере деятельности психиатрии. Причина того, почему некоторые люди постоянно краснеют, а некоторые нет, до конца не изучена. Но врачи связывают внезапное покраснение лица с повышенной чувствительностью нервной системы, которая слишком сильно реагирует на разные раздражители. Человек, который боится покраснеть, постоянно находится в депрессивном и скованном состоянии.

Прежде чем начать лечение блашинг-синдрома врач назначает консультацию у психолога или психотерапевта. Если регулярные покраснения лица связаны со слишком критичным отношением к своим недостаткам и неспособностью адекватно оценить ситуацию, то после психологических методов лечения блашинг-синдром проходит сам по себе. Медицинские методы лечения блашинг-синдрома должны быть направлены на блокирование нервных импульсов по симпатическому нервному стволу, который передает информацию к кровеносным сосудам кожи лица.
Достичь этого можно путем приема лекарственных средств и хирургического вмешательства. Принимать лекарственные средства для снижения активности симпатической нервной системы без контроля врача невропатолога нельзя, ведь полное блокирование нервных импульсов может привести к нарушению работы внутренних органов и жизненно важных систем. Очень небольшое количество людей, страдающих блашинг-синдромом, решаются на оперативное вмешательство.
Прежде чем принять решение устранить покраснение лица хирургическим вмешательством, задайте себе вопрос: “Действительно ли мне мешает нежелательное и частое покраснение лица жить нормальной жизнью?”. Если ответ будет положительным, то обратитесь за помощью к врачу и будьте готовы к тому, что уже во время консультации он постарается смутить вас и уточнить насколько тяжела у вас ситуация с покраснением. Человек, страдающий сильной степенью эритрофобии, обычно заливается ярким румянцем не менее 5-ти раз за 30 минут.
Эффективным методом лечения блашинг-синдрома является операция симптэктомия. Суть этого метода заключается в хирургическом воздействии на симпатический нервный ствол, что может иметь побочные влияния на организм. Более прогрессивный метод операционного лечения блашинг-синдрома – тораскоскопическое клипирование симпатического ствола. Операция клипирования выполняется в районе подмышечной впадины. Врач делает два прокола – по одному с каждой стороны и через эти проколы вводит специальную хирургическую камеру, после чего с помощью титановой клипсы пережимает симпатический ствол. Операция проводится под общим наркозом и занимает около 30 минут. Несмотря на то, что операция малотравматичная пациент в клиники проводит не менее одной сутки. За это время врач наблюдает за выздоровлением больного и эффективностью лечения. Обычно после операции полное избавление от покраснения лица происходит в 85% случаев.
Иногда человек может почувствовать только частичное улучшение от операционного вмешательства. У всех пациентов после операции возникает повышенное потоотделение в области живота, спины и груди или так называемый рефлекторный гипергидроз. Правда, выраженная форма гипергидроза, при которой пациенты жалеют о том, что решились на операцию, наблюдается только у 10% пациентов. В число этих пациентов попадают и те, кому операция не принесла полного избавления от покраснения лица.
– Вернуться в оглавление раздела “Дерматология”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Покраснения кожи лица

Чистая и здоровая кожа лица играет важную роль для психологического комфорта человека. Увы, кожные покровы в этой зоне — особенно нежные и чувствительные, поэтому если лицо краснеет к вечеру, а щеки розовеют от малейшей «нагрузки» (ветра, жары), есть повод посоветоваться со специалистом. Важно понять причину красного лица, ведь за маской безобидного, на первый взгляд, явления может скрываться серьезная проблема.
Причины гиперемий
Покраснение на лице — яркий и распространенный признак гиперемии. Под влиянием внешних и внутренних факторов сосуды расширяются, что увеличивает приток крови к кожным покровам и приводит к изменению их цвета. Особенно это заметно у людей со светлой и чувствительной кожей.
Красные пятна на лице могут появиться от разных причин:
- Временные раздражители. Среди них — перепады внешних температур и ветер, физическая и эмоциональная нагрузка, солнечный ожог или механические факторы (трение, давление). Спровоцировать покраснение кожи могут побочные действия лекарств, неправильно подобранная косметика и некоторые виды ухаживающих процедур: пилинг, шлифовка, микротоковая терапия.
- Физиологические состояния. Перестройка гормонального фона часто сопровождается системными реакциями, в том числе и кожными. Ситуации, когда на лице появляются красные пятна, доставляют психологический дискомфорт в периоды полового созревания, беременности, менопаузы и др.
- Аллергические и токсические агенты. Могут проникать в организм через желудочно-кишечный тракт, дыхательные пути, инъекционно и контактно (при непосредственном соприкосновении с кожей).
- Патологические состояния. Это большая группа острых и хронических заболеваний как сугубо дерматологического, так и общего характера, а именно:
- нарушение работы сердечно-сосудистой системы и механизма кроветворения;
- острые инфекционные заболевания и воспалительные процессы в организме;
- поражение желудочно-кишечного тракта;
- патология ЛОР-органов;
- эндокринные и аутоиммунные заболевания;
- расстройства центральной и периферической нервной системы;
- дерматозы различного генеза.
В таких ситуациях убрать красноту с лица можно только одновременным воздействием на первопричину и на симптом. Даже истинные дерматологические нарушения трудно скорректировать без оздоровления всего организма.
Диагностика гиперемий
Красная кожа лица может быть как защитной реакцией на раздражители, так и сигналом нарушений в теле человека. Своевременная диагностика и лечение помогают задержать развитие серьезных патологий. Изучение проблемы начинается со сбора жалоб и истории заболевания. Так, следует внимательно проанализировать эпизоды изменения цвета кожи.
Если краснота на лице носит кратковременный локальный характер, имеет четкую связь с какой-либо причиной, самостоятельно проходит после ее устранения и не сопровождается другими симптомами, то человек может справиться с изменением цвета кожи без посторонней помощи.
В случаях систематических красных пятен на лице, причины которых неясны, помощь специалиста необходима. Поводом срочно обратиться к нему является одновременное сочетание покраснения на лице и шелушения, зуда, жжения, микротрещин, а также общей слабости, утомляемости и нарушений работы внутренних органов.
В таких случаях проводятся лабораторные анализы крови и мочи, доступные инструментальные исследования сердечно-сосудистой системы (измерение АД и пульса, выполнение ЭКГ и оценка состояния сосудов). С учетом предварительных данных врач может назначить дерматологические и аллергологические пробы, определение гормонального профиля, углубленные инструментальные процедуры (рентгенографию, УЗИ, МРТ, КТ).
Современное лабораторное и инструментальное оборудование даст возможность всестороннего общеклинического наблюдения, а совместная работа нескольких специалистов позволит точнее определить характер покраснения лица и его причины.
Самостоятельное решение проблемы
Временное, или преходящее, покраснение кожи лица не считается патологией. Оно исчезает самостоятельно и не доставляет особого дискомфорта, кроме психологического. Чтобы убрать своими силами эпизодические случаи гиперемий, следует выполнить несложные действия:
- Удалить раздражающий фактор. Сменить обстановку, смыть с поверхности кожи аллерген или токсическое вещество, постараться успокоиться.
- Восстановить естественный цвет кожи. В этом помогают народные средства и травяные сборы. Предварительно необходимо убедиться в отсутствии аллергии на компоненты.
- Позаботиться об укреплении защитного барьера. Для этого целесообразно проводить комплекс мероприятий, который направлен на оздоровление организма в целом и на поддержание функциональных свойств кожного покрова.
Следующие рекомендации также смогут помочь избавиться от красного лица, но потребуют длительного времени и корректировки образа жизни.
Бережный очищение и уход. Умываться стоит теплой водой, без контрастных температур, вытираться мягким полотенцем легкими промокательными движениями.
Профилактика инфекций. Важное правило — никогда без нужды не трогать лицо руками. Привычка самостоятельно удалять прыщи может привести к заражению не только местному, но и общему. Даже при мелких повреждениях и царапинах стоит немедленно обработать участок микротравмы асептическим веществом.
Образ жизни. Питание обязательно должно содержать продукты, богатые клетчаткой и витаминами. Стоит исключить употребление соленой пищи, копченостей, острых приправ и алкоголя. Убрать покраснение на лице помогают также полноценный сон и спокойный микроклимат.
Ухаживающая косметика. Индустрия красоты предоставляет большой ассортимент очищающих, липидовосстанавливающих и заживляющих средств. Самостоятельно разобраться в них бывает непросто, однако, дерматологи рекомендуют не увлекаться косметикой на основе спиртовых растворов и тщательно подходить к ее выбору.
Вечно красное лицо

Что такое розацеа? Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Что такое розацеа?
Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).

Фото: Clinical, cosmetic and investigational dermatology / Open-i (CC BY-NC 3.0)
Клинические проявления розацеа
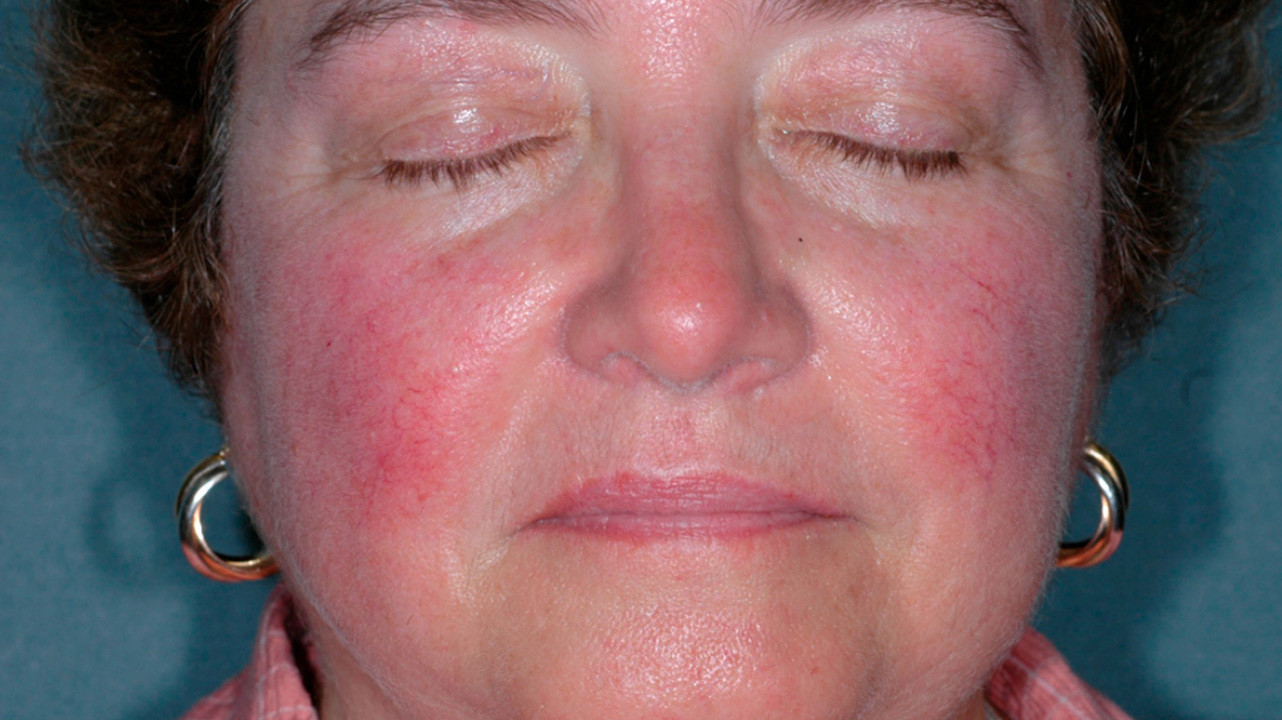
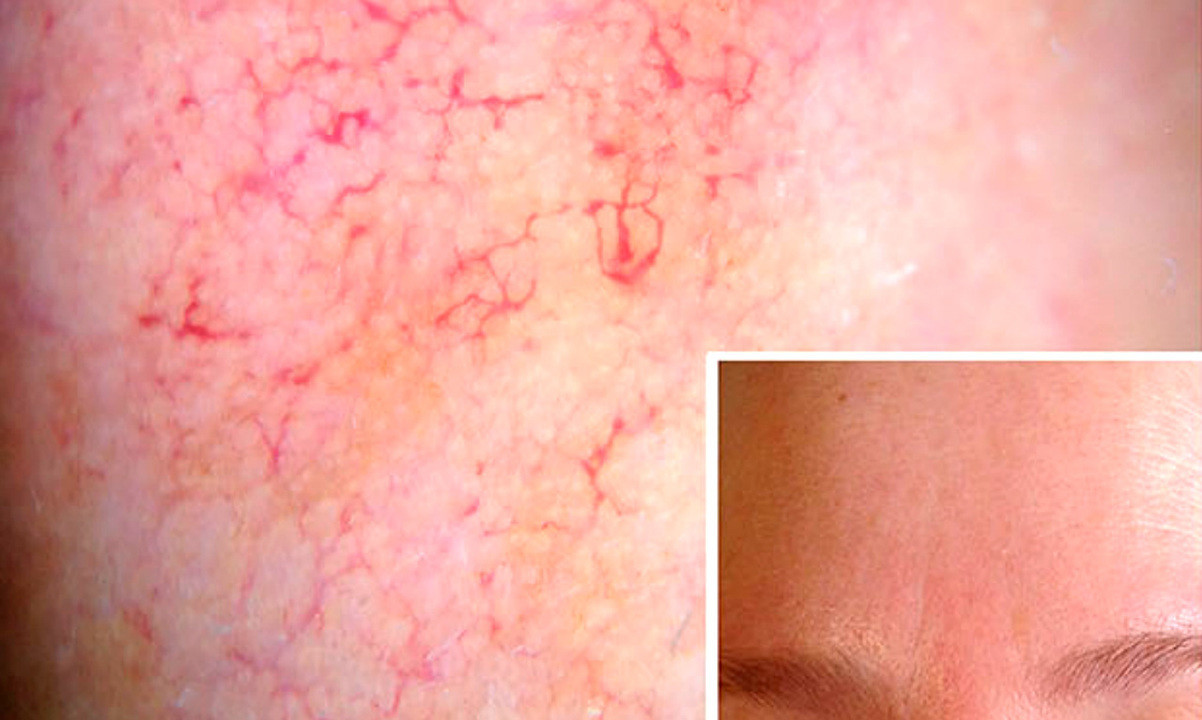
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).

Виды розацеа: А – Эритематозно-телеангиэктатическая розацеа, B – папулопустулярная розацеа, C – ринофима, D – глазная розацеа. Фото: Dermatology Reports / Open-i (CC BY-NC 3.0)
Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.

Фото: Dermatology and Therapy / Open-i
Внешние факторы развития розацеа
Перепады температур (сауна, жара, мороз), длительное пребывание на солнце, сильном ветре. Физические нагрузки, приготовление горячей пищи, использование декоративной косметики.
Внутренние факторы развития розацеа
Питание: алкоголь, горячие напитки (выше 60 градусов), пряности, цитрусовые. «Острые» эмоциональные реакции (злость, ярость, напряжение, волнение и т.д.).
Влияние микроорганизмов
При микроскопии и посевах соскобов кожи у пациентов с розацеа может определяться как нормальная микрофлора, так и патогенные микроорганизмы. Болезнетворные микробы обнаруживаются у пациентов с розацеа далеко не всегда. В некоторых случаях розацеа может сочетаться с демодекозом — заболеванием кожи, вызываемым клещом демодексом.
Что происходит в коже?
Покраснения, независимо от того, чем они вызваны, представляют собой усиление кровотока в коже. Сосуды сильно расширяются и с трудом сокращаются. Часть жидкости из переполненных сосудов может просачиваться в окружающие ткани — возникает отёк.
Также могут просачиваться белки и клетки крови. Ухудшается состояние волокон соединительной ткани и мышц, помогающих сосудам сокращаться и отводить кровь и лимфу от кожи. В сосудистой стенке и вокруг нее возникает застой и вялотекущее воспаление. К этому воспалению, ослабляющему защитные силы кожи, могут присоединяться условно-патогенные и патогенные микроорганизмы.
Лечение розацеа

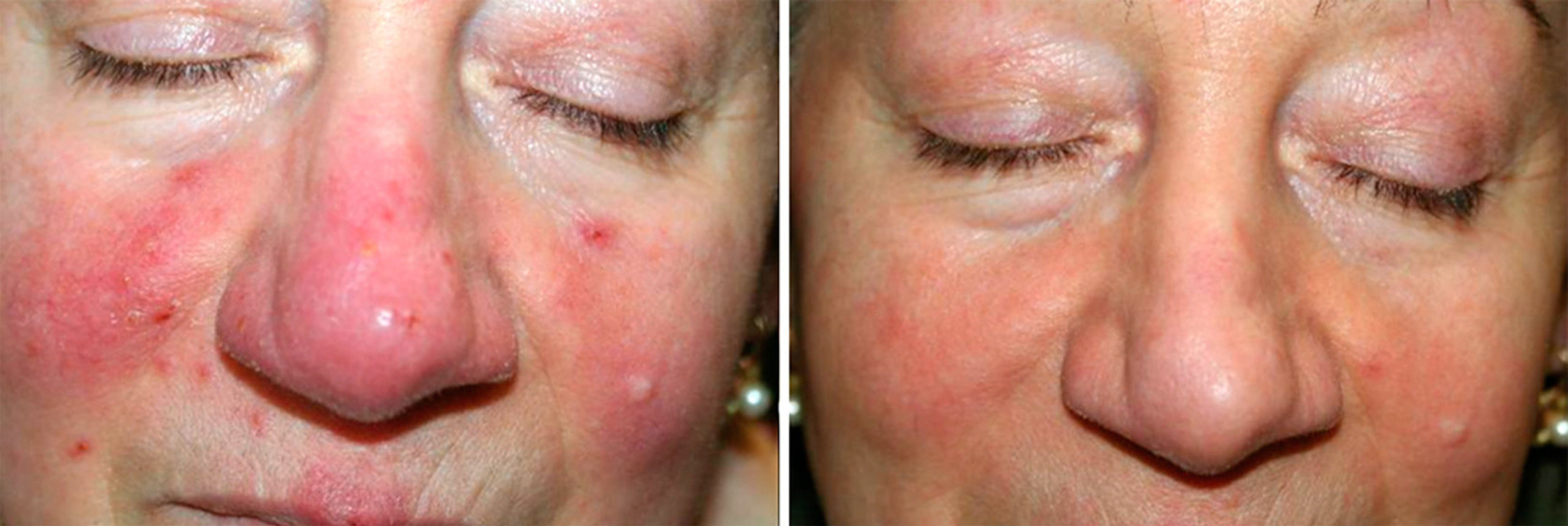
Лечение розацеа с помощью технологии интенсивного светового импульса (IPL). Фото: BioMed research international / Open-i (CC BY 3.0)
Терапия этого заболевания зависит от совокупности проявлений и особенностей у конретного человека. Существует классическая схема лечения розацеа, принятая в дерматологии. Это антибиотики, метронидазол, ретиноиды, антигистаминные препараты, местная терапия.
Местно применяются кремы, гели, мази содержащие азелаиновую кислоту, метронидазол, ретиноиды, пимекролимус, антибиотики. Лечение длится несколько месяцев. По назначению врача могут использоваться различные комбинации лекарственных средств, их чередование. Исторически широко использовались мази и пасты с ихтиолом, дегтем, серой, салициловой кислотой. Зачастую они и сейчас применяются из-за невысокой цены , но все эти средства раздражают кожу.
Основное лечение должно быть направлено на устранение провоцирующих факторов и восстановление нормального состояния сосудов. Провоцирующие факторы индивидуальны, но несомненный лидер — это чрезмерные эмоциональные реакции.
Для нормализации состояния сосудов и кожи лица, необходимо:
— уменьшить отек в коже вокруг сосудов;
— укрепить сосудистую стенку;
— нормализовать работу нервно-мышечного аппарата, отвечающего за сокращение сосудов;
— усилить местный иммунитет кожи.
Всеми этими качествами обладает физиотерапия
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.
Отличия розацеа от купероза

Купероз. Фото: evgeniasheidt / freepik.com
Купероз — появление на лице и теле «лопнувших» сосудиков (телеангиоэктазий). Это может быть начальным проявлением розацеа или самостоятельным заболеванием. Отличие от розацеа в том, что нет прогрессирования в виде воспаления и появления элементов сыпи. Беспокоит не столько стойкое разлитое покраснение, сколько наличие «сосудиков». Если купероз слабовыражен, проявлен единичными сосудами, то лечение ограничивается их удалением. Если наличие «сосудиков» сопровождается «приливами» к лицу, тяжестью и отеками в ногах и т.д., надо обратиться к врачу, чтобы он провел консультацию и выяснил, нет ли признаков розацеа или, если «сосудики» расположены наногах, варикоза.
Редакция благодарит специалистов клиники БиоМИ Вита за помощь в подготовке материала.
Розацеа на лице: симптомы и лечение

Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме.
Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям.
Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток.
Причины возникновения
Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа – понятие «розовые угри».
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
– патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
– нарушения в работе иммунной системы;
– увеличение количества клещей рода Demodex на коже;
– природные условия (избыточная инсоляция, сильный ветер);
– тяжёлые психологические состояния;
– функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа

К признакам розацеа относятся:
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
– область вокруг рта;
– конъюктива глаз и век;
Разновидности проблемы

Различают четыре стадии данного заболевания:
1. Эритематозно-телеангиэктатическая.
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
2. Папулёзная.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
3. Пустулёзная.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
4. Инфильтративно-продуктивная.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
5. Окулярная.
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
6. Конглобатная.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения

Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
– гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
– серьёзных проблем со зрением;
– больших утолщений кожи, от которых будет очень сложно избавиться;
– искажения черт лица, которые могут повлечь за собой психологические проблемы;
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей

Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
– уменьшение выраженности симптоматики;
– минимизация косметических дефектов;
– продление сроков ремиссии;
– достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
– не находиться на открытом солнце без защитных средств;
– защищать открытые участки лица и тела от сильного ветра и мороза;
– ограничить посещение мест с высокими температурами;
– бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
– незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
– ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для Вашего здоровья!
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа. Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь. Услуги Expert Clinics Лечение гормональных нарушений Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме. Лечение гормональных нарушений Анализы: комплексная лабораторная диагностика Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям. Анализы: комплексная лабораторная диагностика Лазерная терапия Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток. Лазерная терапия Перезвоните мне Причины возникновения Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа – понятие «розовые угри». Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы: – патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori; – гормональный дисбаланс; – генетика; – нарушения в работе иммунной системы; – увеличение количества клещей рода Demodex на коже; – природные условия (избыточная инсоляция, сильный ветер); – тяжёлые психологические состояния; – нарушение лимфообращения; – функциональная недостаточность кровоснабжения. Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах. Симптомы розацеа К признакам розацеа относятся: · Сухость кожи. · Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости. · В зоне покраснения утолщается кожа. · Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм. · Появляются «сосудистые звёздочки» (красного и синюшного оттенка). · Сухость, покраснение, слезоточивость глаз. · Повышенная чувствительность к наружным лекарственным препаратам. · Отёчность. · Ощущение инородного тела и пелены перед глазами. Места наиболее частой локализации: – лоб; – брови; – нос; – щёки; – скуловые дуги; – подбородок; – область вокруг рта; – ушные раковины; – конъюктива глаз и век; – область декольте. Разновидности проблемы Различают четыре стадии данного заболевания: 1. Эритематозно-телеангиэктатическая. Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного. 2. Папулёзная. На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой. 3. Пустулёзная. При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри. 4. Инфильтративно-продуктивная. За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка). Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания: 5. Окулярная. Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения. 6. Конглобатная. В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи. Возможные осложнения Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде: – гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится); – серьёзных проблем со зрением; – больших утолщений кожи, от которых будет очень сложно избавиться; – искажения черт лица, которые могут повлечь за собой психологические проблемы; – вторичной инфекции; – развития абсцессов. Диагностика розацеа Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из: 1. Физикального осмотра; 2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани; 3. Бакпосева содержимого угрей; 4. Соскоба поражённых участков кожи; 5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется); 5. УЗИ кожи и внутренних органов, если в этом есть необходимость. Лечение розовых угрей Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются: – уменьшение выраженности симптоматики; – минимизация косметических дефектов; – профилактика обострений; – продление сроков ремиссии; – достижение приемлемого уровня жизни. Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения. В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы: · Антибактериальные (если у элементов сыпи инфекционная природа). · Антигистаминные (для устранения аллергических реакций). · Антибиотики (при тяжёлых формах розацеа). · Противовоспалительные препараты. · Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов). · Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды). Физиотерапевтическое лечение включает следующие варианты: Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии. IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов. Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта. Профилактика Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания. Итак, важно: – не находиться на открытом солнце без защитных средств; – защищать открытые участки лица и тела от сильного ветра и мороза; – ограничить посещение мест с высокими температурами; – бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов; – незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур; – ограничить потребление острой, пряной, солёной пищи. Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением. Записаться на консультацию
Блашинг синдром
Блашинг синдром (Эритрофобия) — характеризуется внезапным покраснением кожи на лице. Этот косметологический дефект приносит моральный дискомфорт. Люди с данным синдромом чувствуют себя неуверенно, появляется множество комплексов, скованность, нередко на почве таких изменений психологического характера у людей повышается агрессивность, может развиться депрессивное состояние.

Почему внезапно краснеет лицо?
Блашинг синдром, лечение которого проводится успешно, возникает по причине нарушения работы вегетативной нервной системы. Когда возрастает степень физической нагрузки на организм, в головной мозг подаются импульсы о необходимости повысить артериальное давление, чтобы сосуды расширились, и кровь по ним могла циркулировать быстрее, и в большем объеме, для того чтобы физические нагрузки переносились легче.
Эти процессы приводят к тому, что лицо человека начинает краснеть. Блашинг синдром развивается в случае, когда данный процесс нарушен, и вегетативная нервная система подает в головной мозг импульсы о расширении кровеносных сосудов, когда в этом нет необходимости. При данной патологии может краснеть все лицо, либо проявляются пятна красного цвета, и держаться они могут продолжительное время.
Краснеть внезапно лицо может и по причине нарушения гормонального фона человека. Помимо внезапного появления красных пятен на коже лица, человек испытывает внутреннее чувство жара, повышается потоотделение. Такая симптоматическая картина характерна, преимущественно, для женщин во время месячных, менопаузы и климакса. Покраснение лица – частый признак гипертонии. Блашинг синдром может говорить о наличии диабета или заболеваний онкологического характера.
Блашинг синдром может провоцироваться рядом других факторов:
- чрезмерное употребление алкогольных напитков;
- нарушения работы желудочно-кишечного тракта;
- наличие клещей под кожей;
- развитие остеопороза.
Нередки случаи, кода блашинг синдром возникает у людей с проблемной кожей, большим количеством акне аллергического характера, либо при неправильном рационе пищи.
В большинстве случаев, блашинг синдром начинает формироваться у детей, которые ввиду своей стеснительности, имеют трудности при необходимости отвечать перед всем классом, либо выходить на сцену. Если вовремя не скорректировать этот психологический синдром, в подростковом возрасте начнут появляться комплексы при общении с людьми, подросток становится замкнутым, нелюдимым, избегает компаний. В дальнейшей жизни все это может привести к неудачам в личной жизни и карьерном росте. Психологический ступор, который возникает при общении с людьми из-за боязни покраснеть, может стать причиной депрессии.
Как проявляет себя синдром красного лица?
Основной симптом блашинг синдрома – внезапное покраснение кожи на лице, без видимых на то причин. К появлению красных пятен может привести даже самое незначительное колебание эмоционального фона. Во многих случаях патология сопровождается еще одним неприятным симптомом – обильным потоотделением.
Развивается синдром постепенно. Поначалу человек испытывает страх, что может покраснеть, а эта боязнь, в свою очередь, со временем начинает усугубляться и перерастает в психологическую проблему. Стеснительность для ребенка – абсолютно нормальное явление, которое по мере его психологического развития должно проходить, либо находится под контролем. Но так случается не всегда. Если малышу постоянно говорят, что он покраснел, в дальнейшем он начнет бояться это симптома, а это первый шаг на пути к развитию блашинг синдрома.
Блашинг синдром, в зависимости от его проявления, может быть общим, или очаговым. Очаговый синдром проявляется внезапным появлением пятен красного цвета, которые локализуются, преимущественно, частично на лице и в области шеи. При общем виде патологии, краснеет все лицо, иногда шея и грудь.
Чем опасен блашинг синдром, и почему эту психологическую проблему необходимо корректировать как можно раньше? В первую очередь, синдром приводит к развитию комплекса неполноценности. Человек не в состоянии высказать свое мнение, отстоять свою точку зрения. Ограничивается круг общения, новые знакомства перестают быть возможными. Люди с блашинг синдромом и с множеством комплексов не в состоянии продвигаться по карьерной лестнице. Синдром опасен тем, что может привести к вегетативному неврозу и депрессии.
Методы диагностики
Диагностика блашинг синдрома направлена на выяснение характера патологии, который может быть физиологическим, либо психологическим, и в зависимости от этого назначается необходимое лечение. Если патология является психологической проблемой, требуется консультация психолога, который вернет человеку уверенность в себе, научит контролировать возникновение красных пятен на лице и в дальнейшем полностью избавиться от синдрома красного лица.
Вегетативные нарушения требуют более детальной диагностики. Пациенту необходимо сдать ряд медицинских анализов, которые включают изучение гормонов, контроль работы органов желудочно-кишечного тракта. Сдается анализ крови на сахар, повышение концентрации которого приводит к внезапному появлению красных пятен на лице, повышению давления, чрезмерному потоотделению. Если есть подозрение на клещей, проводится бакпосев кожи.
Методы лечения
Блашинг синдром может быть вылечен консервативными методами, в некоторых случаях используется народная медицина, например, различные отвары на основе успокаивающих трав. Но касается это только тех случаев, когда появление синдрома связано с незначительными изменениями в работе нервной системы.
Проблемы психологического характера, которые приводят к развитию блашинг синдрома, необходимо корректировать на приеме у психотерапевта. Если особого положительного результата не наступает, прописываются антидепрессанты.
Основные медицинские препараты для лечения блашинг синдрома направлены на нормализацию работы центральной нервной системы и вегетативной системы. В некоторых случаях пациенту назначают прием транквилизаторов, которые направлены на уменьшение проявлений эмоциональных всплесков. Большинство данных лекарственных средств имеют ряд побочной симптоматики и могут приниматься только после консультации с врачом, если в их употреблении действительно есть необходимость.
Витамины назначаются всем пациентам с диагнозом блашинг синдром. Особенный упор делается на прием витамина С, который является мощным антиоксидантом, он благоприятно воздействует на стенки кровеносных сосудов, укрепляя их и возвращая утраченный тонус. Чтобы капилляры на лице стали менее восприимчивыми, назначается витамин Р. Он способствует нормализации артериального давления, восстанавливает работу желудочно-кишечного тракта и гормонального фона.
Лечение блашинг — синдрома успешно проводится с применением малоинвазивных методов.
Один из инновационных методов лечения, гарантирующий быстрый и стойкий эффект – радиочастотная нейроабляция симпатических ганглиев. Суть данной процедуры заключается в том, что происходит обработка симпатических ганглиев высокочастотными электрическими импульсами, которые подаются через специальную радиочастотную канюлю, с целью деструкции или модуляции указанных структур. Процедура проводится:
- амбулаторно;
- под местной анестезией;
- под контролем электронно – оптического преобразователя;
- длительность манипуляции – 20-30 мин;
- быстрый и стойкий эффект;
- может выполняться повторно (что необходимо крайне редко).
По окончанию процедуры пациент в течении часа находится под медицинским наблюдением и далее возвращается к обычному образу жизни, без каких либо ограничений.
В случае, если все вышеуказанные методики не оказали положительного эффекта, и лицо человека все еще краснеет, назначается операция. Оперативное вмешательство приводится только в том случае, когда развитие блашинг синдрома связано с изменениями в вегетативной системе и скорректировать их можно только путем оперативного вмешательства.
Как проводится операция? Во время процедуры врач перерезает нерв, который посылает сигнал от мозга к кровеносным сосудам, расположенным под кожей лица. В некоторых случаях нерв не перерезают, а накладывают на него клипсу, которая не пропускает импульсы. Оперативное вмешательство в лечении блашинг синдрома имеет 100% успеха, но есть исключения, связанные с тем, что у пациента появляется компенсаторное повышенное потоотделение, что само по себе крайне неприятная вещь. Поэтому перед тем, как решиться на операцию по устранению блашинг синдрома, нужно быть готовым к тому, что риск повышенного потоотделения возникает в 5% от всех случаев.
Операция требует:
- госпитализации в стационар;
- проводится в условиях общей анестезии;
- длительность операции – 40-60 мин.;
- быстрый и стойкий эффект;
- длительность пребывания в стационаре – 2-3 дня.

Если можно решить проблему приемом медикаментозных препаратов, стоит начать именно с этой методики. Во многих случаях консервативное лечение дает положительный результат.

© 2016. Нейрохирург Ерошкин Алексей Андреевич
Украина, Киев
+38 (066) 724-38-65
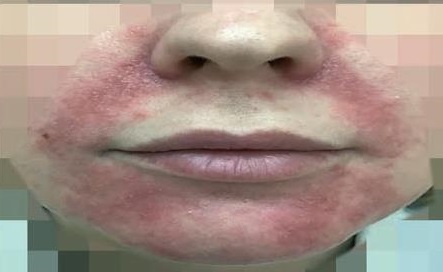
info@eroshkin.in.uaПериоральный дерматит: что это такое, как распознать и лечить
Явно выраженные покраснения или появление мелких папул вокруг губ, в области носогубных складок, подбородка, углов рта или вокруг глаз – вот характерные симптомы периорального дерматита.
Подобные высыпания чаще возникают у женщин в молодом возрасте, могут существовать длительно, вызывая не только эстетический дефект, но и приводя к серьезным невротическим расстройствам.
Рисунок 1. Периоральный дерматит

В каких случаях возникает периоральный дерматит?
Причины периорального дерматита разнообразные. При подробном опросе врач старается установить причину данного состояния у конкретного пациента, поскольку именно от этого зависит дальнейшее лечение. Чаще всего развитие заболевания связано с действием следующих факторов:
- длительное и бесконтрольное применение кремов и мазей, содержащих кортикостероиды;
- применение фторсодержащих средств, например использование зубной пасты с высоким содержанием фтора;
- длительное и бесконтрольное применение средств, содержащих антибиотики;
- длительное воздействие агрессивных компонентов, входящих в состав некоторых косметических и тональных средств;
- гормональные нарушения.
Периоральный дерматит имеет сходство с себорейным дерматитом, розацеа и другими заболеваниями кожи, поэтому точный диагноз и правильное лечение может назначить только врач. Поэтому лишь обратившись за консультацией можно точно понять, что это периоральный дерматит, и получить правильную схему лечения.
Проявления заболевания
Периоральный дерматит может проявляться в области подбородка, век, уголков губ, носогубных и носощечных складок в виде единичных папул, а также в виде обширных поражений. Папулы представляют собой округлые выпуклые образования красного либо розового цвета. В области высыпаний ощущается зуд, жжение. Но также встречаются случаи, когда папулы не приносят никаких неудобств, кроме эстетических.
На ощупь пораженные участки кожи имеют неровности. В области папул может возникать мокнутие и дальнейшем образовываться корочки.
Стоит отметить, что чаще всего папулы образуются в области подбородка и вокруг рта, нежели на веках. Встречаются также случаи смешенного поражения, когда папулы распространяются по всему лицу.
Возможные негативные последствия
Если вовремя не обратиться за медицинской помощью, на месте папул могут образоваться ранки с гноем. При этом процент пораженной кожи будет намного больше, чем в начале заболевания. В особой группе риска находятся пациенты:
- с ослабленным иммунитетом;
- с нарушением гормонального баланса;
- детского возраста;
- с сопутствующими заболеваниями кожи.
Течение дерматита может ухудшаться при сопутствующем приеме различных лекарств, например, гормональных контрацептивов, а также во время беременности, при действии на кожу ультрафиолета, холода, ветра, при сухости воздуха в помещении.
Диагностика заболевания
Чтобы точно диагностировать данный вид дерматита может потребоваться не только осмотр врача, но и дополнительные манипуляции, например соскоб с пораженного участка кожи для микроскопического исследования, бакпосев. При лабораторной диагностике могут быть выявлены:
- присутствие клеща демодекс;
- повышенная микробная обсемененность кожи;
- истончение кожи с признаками воспаления по результатам биопсии.
Сложностью можно считать отсутствие специфического возбудителя периорального дерматита, единого для всех пациентов, а также неспецифические изменения кожи, которые могут присутствовать и при других заболеваниях.
Лечение периорального дерматита
Лечение периорального дерматита включает несколько этапов.
Прежде, чем лечить периоральный дерматит, врач может порекомендовать полный детокс кожи и организма. В первую очередь необходимо исключить использование средств, которые вызвали воспаление. Чаще всего это гормональные мази, кремы с антибиотиком или зубная паста с высоким содержанием фтора. При отмене данных средств может возникнуть так называемый «дерматит отмены» – жжение и зуд усиливаются, нарастает отек и покраснение, высыпания буквально «расползаются» по всему лицу. Подобные неудобства могут вызывать у пациента панику и желание вернуть используемые препараты для устранения симптомов. Однако это неверный путь, он лишь усугубит ситуацию. Важно полное выполнение указаний врача.
Поскольку кожа воспалена, на время лечения необходимо отказаться от любых средств, способных усилить раздражение. В частности, это касается маскирующих кремов, пудр, а также косметики, которая наносится рядом или непосредственно на участок, на котором проявился периоральный дерматит.
Также необходимо соблюдение предписаний относительно питания. Диета при периоральном дерматите предполагает полное исключение таких продуктов, как:
- алкоголь;
- быстрые углеводы (промышленные сладости, кондитерские изделия);
- копчености;
- острые специи, соусы;
- орехи;
- некоторые виды фруктов и овощей.
Следует отдавать предпочтение легким блюдам из овощей и легкой белковой пище. В качестве обработки продуктов следует отдавать предпочтение приготовлению на пару, варке, тушению или запеканию.
Чтобы облегчить ощущение зуда и жжения на коже врач может прописать антигистаминные препараты, а в особо сложных случаях – седативные препараты.
В качестве средства для наружного лечения дерматита эффективность показал крем Скин-кап, содержащий цинк пиритион активированный. Активное вещество (цинк пиритион активированный) помогает устранить воспаление, высыпания, зуд и избыточный рост микроорганизмов, усиливающих воспаление. В составе крема Скин-кап также содержатся нейтральные компоненты, которые дополнительно увлажняют кожу. Крем имеет приятную текстуру, способствует устранению ощущения сухости и стянутости кожи.
В дополнение к лечебному крему Скин-кап врач может порекомендовать нейтральные средства для очищения кожи, частое орошение пораженных зон термальной водой.
Профилактика заболевания
Задаваясь вопросом, как вылечить периоральный дерматит, следует особое внимание уделять профилактике данного заболевания. Ниже представлены основные подходы, которые позволят снизить риск развития периорального дерматита:
- При выборе косметики рекомендуется отдавать предпочтение качественным продуктам, а также проводить тест на аллергию перед использованием новых средств.
- Препараты на основе кортикостероидов необходимо использовать только по рекомендации врача, не превышая рекомендованный курс применения.
- Наружные средства с антибиотиками стоит использовать только после консультации с дерматологом ограниченное количество дней.
- Зубные пасты с высоким содержанием фтора должны применяться только по рекомендации стоматолога, их можно чередовать с зубными пастами с нейтральным составом.
При любых поражениях кожи важным является соблюдение личной гигиены. Это касается использования индивидуальных кистей для макияжа, полотенца для лица, также не стоит дотрагиваться до лица немытыми руками. В жаркое время года используйте термальную воду и по возможности затеняйте лицо шляпой.
Изменения в рационе также могут спровоцировать повторные высыпания. Поэтому желательно следить за питанием, исключить из рациона продукты, способные вызывать повышенную реакцию со стороны кожи.
В период беременности, лактации, подготовки к зачатию и лечению гинекологических заболеваний может возникнуть обострение периорального дерматита. В случае появления повторных высыпаний следует незамедлительно обратиться к врачу. Это поможет минимизировать площадь поражения и быстро вернуть коже здоровый вид.
При острых и хронических процессах, при поражениях с сухостью и шелушением, дополнительно увлажняет кожу. Подходит для применения на кожу лица и другие участки тела
Гиперемия кожи — причины и лечение

Румяные щечки — признак здоровья. Красные с мороза, как яблочки наливные. Красота… А бывает по-другому. Постоянно красный цвет, только нездоровый, неровный – гиперемия кожи.
Избыточный приток крови к коже. Лицо может стать красным или даже багровым. Это слово так и переводится на русский язык — полнокровие. Гиперемия не заразна, но доставляет массу неудобств эстетического плана. Покраснения нередко выступают по всей поверхности носа, на подбородке, щеках.
Можно ли исправить такой косметический недостаток? Давайте разберёмся.
Причины гиперемии кожи лица временного явления
- Перепад температуры тела.
- Сильные эмоциональные проявления (взволнованное состояние, душевное возбуждение).
- Повышенная физическая нагрузка. Влияние механического характера, например, ветер, мороз, трение.
- Аллергические реакции.
Если устранить причины, гиперемия временного характера проходит самостоятельно. Это своего рода защита организма. Усиленная циркуляция крови позволит коже скоро восстановиться. Данная гиперемия носит локальный характер, на всё тело она не распространяется.
Если покраснение вызваны погодой – ветром и холодом, то подойдут следующие средства:
- вазелин (30 г) плюс анестезин (3г);
- вазелин (20 г) плюс цинковая мазь (10 г) плюс салол (3 г).
При нервном возбуждении помогут успокаивающие травки, например, мята, душица, пустырник, валерьяна.
Некоторые причины гиперемии кожи патологического характера:
- Увеличенный уровень гемоглобина либо эритроцитоз.
- Лихорадочные состояния.
- Алкогольное или наркотическое отравление.
- Кишечные заболевания – запор, глистные инвазии, инфекции.
- Отоларингологические заболевания: ринит, гайморит.
- Остеомиелит, анафилаксия, диффузный токсический зоб.
- Системная красная волчанка.
- Диффузная краснота кожи.
- Заболевания, связанные с кровеносной системой.
- Воспалительные процессы на коже: прыщики, угри, фурункулёз, ранки.
Устранение гиперемии кожи патологического характера — более сложный процесс. Необходимо лечить сопутствующее заболевание. Для этого нужно поменять образ жизни на более правильный.
Отказаться от вредных привычек, изменить привычное питание. Больше кушать свежих овощей, фруктов и зелени. Кожа предупреждает красным цветом об опасном состоянии организма.
Гиперемия кожи лица – лечение и профилактика
Первым делом обратитесь за советом к опытному специалисту — дерматологу. Он правильно выявит причину и определит, как адекватно ее лечить. Помимо всего прочего туда входят следующие мероприятия:
- исключение из пользования моющих продуктов, которые сушат кожу, например, мыло, гели и другое;
- обязательное применение защитных средств ухода – мази и кремы;
- чтобы не травмировать и не раздражать поражённую гиперемией дерму, применяйте тёпленькую водичку и мягкие вспомогательные средства, например, губки или ткани;
- использование специальных лекарственных препаратов, которые нормализуют движение крови по сосудам.
Старайтесь не переохлаждать кожу, исключите воздействие сильного ветра, ультрафиолета, перегревы и переохлаждения. Всё это усугубит ваше положение. Вам противопоказаны паровые ванночки, различные разогревающие маски, массажные процедуры.
Из пищевого рациона нужно убрать острую пищу, пряности, кофеин, таурин. Алкогольные и красные напитки, сильно горячий чай и сильно горячий кофе лучше совсем не употреблять.
Лечебные и ухаживающие крема легко наносите на кожу, не втирайте и не натирайте её лишний раз. Не используйте для умывания холодную воду. При вытирании мягко промокайте лицо, сильное вытирание и растирание ухудшит ситуацию.
Протирайте проблемную кожу каждый день специализированным ухаживающим лосьоном. Процедуру нужно проделывать дважды в день. Выберите из предложенных вариантов приемлемый для вас:
- Смесь уксуса, борной кислоты 2 — % и обыкновенного одеколона. Все компоненты взять в одинаковых количествах.
- Перемешать гофманские капельки и борную кислоту 2 — %. Компоненты взять в одинаковых частях.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.