Плеврит
Плеврит – воспаление париетального и висцерального плевральных листков.
Плевральная полость ограничена висцеральной плеврой, покрывающей легкое, и париетальной плеврой, покрывающей грудную стенку и диафрагму. В норме, в плевральной полости, содержится небольшое количество жидкости, которая смазывает париетальную и висцеральную плевру, помогая в осуществлении механики дыхания. Количество жидкости в плевральной полости не превышает 1мл. Скорость выработки плевральной жидкости составляет 0,01 мл/кг/ч. Отток плевральной жидкости происходит в несколько раз быстрее, чем ее продукция, поэтому всегда поддерживается ее оптимальный баланс. При патологии – избыток жидкости движется в зону низкого давления и может накапливаться в виде плеврального выпота.
Экссудативный плеврит (плевральный выпот) , характеризуется повышенным скоплением жидкости в плевральной полости. Причиной плеврального выпота может быть либо увеличение проникновения жидкости в плевральную полость или уменьшение ее выведения.
Есть несколько факторов, которые могут вызвать повышенное скопление плевральной жидкости:
- Повышение гидростатического давления (например, застойная сердечная недостаточность);
- Снижение онкотического давления крови;
- Увеличение пространства, доступного для скопления плевральной жидкости (коллапс легкого);
- Повышение проницаемости микроциркуляторного русла;
- Неадекватный отток плевральной жидкости через лимфатическую систему;
- Трансдиафрагмальное движение асцитической жидкости в плевральную полость (при циррозе печени);
- Повышенная выработка жидкости из-за злокачественного поражения плевры и опухолей легких.
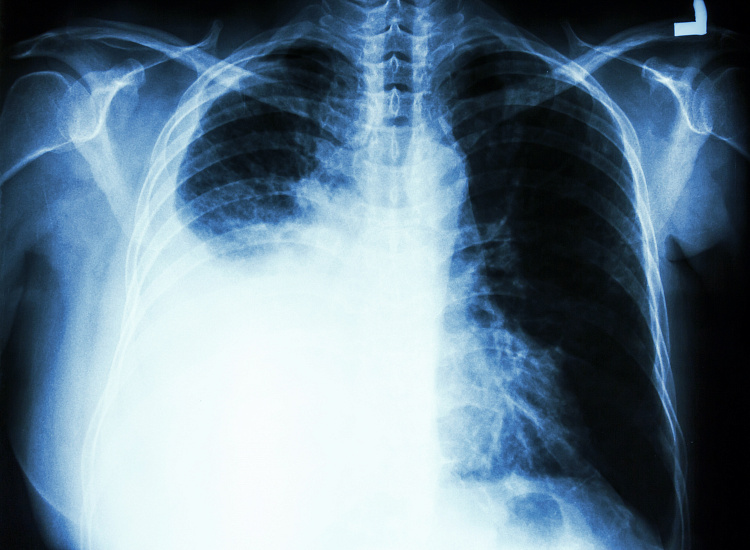
Правосторонний гидроторакс (рентгенография органов грудной клетки
КЛАССИФИКАЦИЯ ПЛЕВРАЛЬНОГО ВЫПОТА
Транссудат формируется вследствие увеличения гидростатического или снижения осмотического давления. Жидкость пропотевает через непораженные плевральные мембраны.
Экссудат накапливается при поступлении жидкости и белка через повреждённый барьер с повышенной проницаемостью.
КЛИНИЧЕСКАЯ КАРТИНА
Основными симптомами у пациентов с плевральным выпотом являются: боль в грудной клетке, которая возникает вследствие воспаления париетальной плевры, затруднение дыхания, нарастание одышки при физических нагрузках и в покое, слабость, появление сухого кашля, возникающего из-за сдавления лёгкого. При постепенном увеличении объема жидкости в плевральной полости нарастает одышка, при этом боль в грудной клетке может уменьшатся.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Причины возникновения плеврального выпота
| Транссудат | Экссудат |
| Застойная сердечная недостаточность Нефротический синдром Цирроз печени Заболевания перикарда Микседема |
Туберкулез Вирусные инфекции Грибковые инфекции Ревматоидный артрит Паразитарные инфекции СКВ Синдром Мейгса Хилоторакс Гемоторакс Мезотелиома плевры Синдром Дресслера Метастатическое поражение плевры Актиномикоз |
В большинстве случаев плеврит является осложнением какого-либо основного заболевания, например, застойной сердечной недостаточности, нефротического синдрома, цирроза печени, саркоидоза, туберкулёза, вирусной, грибковой инфекций, ревматоидного артрита и многих других различных нозологий. Важнейшим аспектом дифференциальной диагностики является разделение плеврального выпота на экссудат или транссудат, при этом учитывается концентрация белка, ЛДГ и клеточных компонентов.
Общепринятыми в диагностике экссудативного плеврита считаются критерии Лайта:
1) Отношение белка в плевральном выпоте к белку в плазме крови >0,5.
2) Отношение ЛДГ в плевральном выпоте к ЛДГ плазмы крови >0,6. 3) ЛДГ в плевральном выпоте >2/3 от верхней границы нормы ЛДГ плазмы крови.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
К инструментальным методам диагностики в первую очередь относится рентгенография органов грудкой клетки, однако данный метод может быть неинформативным при малых объемах плеврита (до 500 мл), поэтому к дополнительным методам инструментальных исследований относятся УЗИ плевральных полостей и КТ органов грудной клетки.
 |
 |
Двусторонний гидроторакс (компьютерная томография органов грудной клетки)
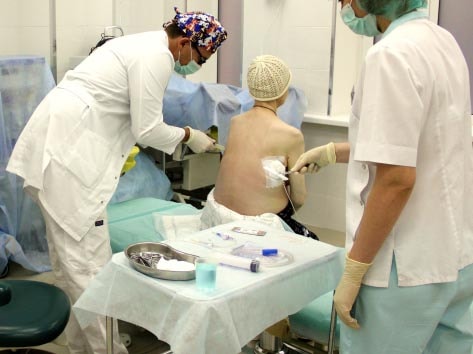
Основой диагностики плеврита является торакоцентез (плевральная пункция). Эта процедура может быть как диагностической, так и лечебной. При выполнении торакоцентеза плевральная жидкость отправляется на исследования (цитологическое, биохимическое, посев, цитоз и другие), которые помогают определить характер жидкости и установить причину ее накопления.
Если не удаётся установить диагноз, при необходимости, выполняется повторная плевральная пункция. Отдельного комментария требует плевральный выпот опухолевой природы, который возникает как на фоне первичного поражения плевры (мезотелиома плевры), так и при вторичном вовлечении плевры, на фоне злокачественных опухолей других локализаций. Метастатический плеврит является осложнением рака легкого, рака молочной железы, реже – рака яичников. Крайне-редко плевральный выпот может являться осложнением рака желудочно-кишечного тракта.
ЛЕЧЕНИЕ ПЛЕВРИТА

Торакоцентез После установления причины накопления жидкости в плевральной полости, необходимо приступить к лечению основного заболевания.
Проводится медикаментозная терапия, лечебно-диагностический торакоцентез. При необходимости выполняется дренирование плевральной полости. Также при рецидивирующем характере плеврального выпота и для уточнения диагноза выполняется видеоторакоскопическое оперативное вмешательство, при котором, с помощью специальной оптики, осуществляется осмотр плевры и поверхности лёгкого. Жидкость в плевральной полости подвергается дополнительному анализу и производится биопсия плевры, после чего полученный материал отправляется на гистологическое исследование, что помогает установить правильный диагноз. При опухолевых плевритах, имеющих, как правило, рецидивирующий характер, для предотвращения накопления плеврального выпота выполняется индукция плевродеза. Показанием для плевродеза является рецидивирующий и/или опухолевый плеврит, при отсутствии признаков фиксированного коллапса легкого.
Таким образом, в клинической практике плевральный выпот встречается достаточно часто и как правило является осложнением различных заболеваний. Корректное и своевременно лечение основной патологии (например, сердечной недостаточности, гипотиреоза, пневмонии и т.д.) обычно позволяет справиться с плевритом без инвазивных вмешательств. Однако при рецидивирующих плевритах, резистентных к консервативному лечению, а также при карциноматозных плевритах и мезотелиоме плевры, пациентам требуются хирургические операции в квалифицированном торакальном центре с большим опытом лечения данной патологии.
На базе Центра интенсивной пульмонологии и торакальной хирургии СПбГБУЗ«ГМПБ№2» осуществляется оказание специализированной медицинской помощи пациентам с плевритами. Многолетний опыт работы, наличие в арсенале Центра современного оборудования и новейших технологий для диагностики и лечения этих состояний позволяет оказывать медицинскую помощь на уровне мировых экспертных центров.

Чтобы записаться на консультацию к врачу по поводу диагностики и лечения плеврита легких в нашем центре –
позвоните по тел.: +7 952 3598179 – Санкт-Петербург (СПб).

Выполнение лечебно-диагностического торакоцентеза справа

Видеоторакоскопическая плеврэктомия по поводу карциноматозного плеврита
Жидкость в плевральной полости – диагностика и лечение

Скопление жидкости в плевральной полости ежедневно диагностируют в среднем у 1 млн человек в мире. Наиболее частые причины – сердечная недостаточность (СН), пневмония, онкологические процессы, тромбоэмболия легочной артерии, туберкулез.
Классификация и диагностика плевральной жидкости
Объем жидкости в плевральной полости регулируется балансом между гидростатическим и онкотическим давлением в кровеносных сосудах висцеральной и париетальной плевры и лимфатическим дренажом. Норма составляет около 1,0–15 мл. Когда этот баланс нарушается, объем жидкости в плевральной полости увеличивается. Когда объем жидкости достигает 100-300 мл, это можно увидеть на линейной рентгенограмме грудной клетки.
Основная диагностическая процедура для проверки происхождения жидкости – пункция плевральной полости . Она проводится всем пациентам, у которых есть жидкость в плевральной полости, за исключением случаев, когда количество жидкости очень мало, и выполнять пункцию небезопасно.

Пункция плевральной полости
После аспирационной пункции плевральной полости в первую очередь оценивают цвет, прозрачность и запах плевральной жидкости. Очень важен характер жидкости: кровотечение (геморрагический плеврит и гематоракс), гнойная или хилозирующая. Плохой запах характерен для эмпиемы плевры, вызванной анаэробными бактериями.
Традиционно жидкость в плевральной полости подразделяется на транссудат и экссудат, диагностические критерии для которых были опубликованы в 1972 году RW Laitas et al. Эти критерии до сих пор используются во многих клиниках по всему миру. Чувствительность критериев составляет 98%, а специфичность – 83%.
- Транссудат . Считается, что транссудат возникает при нарушении баланса онкотического и гидростатического давления. Но, следует иметь в виду возможное попадание в плевральную полость ятрогенной жидкости из-за нежелательной локализации центрального венозного катетера или назогастрального зонда.
- Экссудат . В большей степени вызван воспалительными состояниями, чем необходимыми интервенционными и лечебными процедурами. Воспалительные процессы увеличивают секрецию белка в плевральной полости, так что белок затем перемещается в жидкости. Накапливаясь, он стимулирует дальнейшее развитие процесса.
Диагностика экссудата и транссудата
Было замечено, что экссудат может быть неправильно диагностирован у пациентов, получающих диуретики, из-за повышенного уровня белка в плевральной жидкости. В таких случаях рекомендуется дополнительно исследовать уровни альбумина в плевральной жидкости и крови.
- Если градиент альбумина (концентрация альбумина в крови минус концентрация альбумина в плевральной жидкости) превышает 12 г / л, плевральная жидкость представляет собой транссудат;
- Если менее 12 г / л – экссудат.
Если обнаруживается, что жидкость является транссудатом, дальнейшее исследование нецелесообразно. В этом случае необходимо уточнить, какая из 4 наиболее частых причин – сердечная недостаточность, цирроз печени, нефротический синдром или тромбоэмболия легочной артерии – преобладает.
Если жидкость представляет собой экссудат, требуется дополнительное исследование – цитологическое, биохимическое, бактериологическое.
Как и в случае с другими заболеваниями, важно оценить вышеуказанные причины плеврального выпота, целенаправленно собрать анамнез:
- рецидивирующие или существующие заболевания (сердце, почки, печень и т. д.);
- условия труда или жизни (воздействие асбеста);
- вредные привычки (курение, алкоголь или употребление наркотиков);
- травмы грудной клетки или медицинские вмешательства;
- использованные или ранее использованные лекарства;
- возможные опухолевые процессы.
Другие более редкие заболевания можно исключить, собрав анамнез и вернувшись к ним, если ни одно из основных заболеваний не подтверждено.
Также важно время появления клинических признаков плеврита (после рецидивирующей пневмонии, травмы, медицинского вмешательства или по другим причинам).
Пациент может жаловаться на кашель, одышку и боли в плевре. Эти симптомы могут быть изолированными или их комбинацией, но они не являются специфическими и редко помогают определить причину скопления жидкости в плевральной полости.
Назначаются следующие исследования
- Спиральная компьютерная томография грудной клетки . КТ помогает дифференцировать заболевания паренхимы плевры и легких, помогает лучше оценить поражение интерстициальных лимфатических узлов, паренхиму легких, плевру, грудную стенку, костные структуры, изменения средостения, локализацию и распространение патологического процесса, отек плевры.
- Ультразвуковое исследование. Самый простой и доступный тест для определения жидкости в плевральной полости, ее количества, даже продолжительности нахождения жидкости в плевральной полости. По специфике он эквивалентен компьютерной томографии. В литературе указано, что количество жидкости можно определить по расстоянию от легкого до париетальной плевры. Конечно, во время измерения расстояние может измениться, но для эталонного количества жидкости этого достаточно.
- Передняя рентгенограмма грудной клетки . На снимках плеврит наблюдается при его объеме более 150-170 мл. Обычно это тень в углах костодиафрагмы.
- Магнитно-резонансная томография . Позволяет увидеть изменения в плевре, отличить твердые структуры от жидкости в плевральной полости, а также оценить изменения в диафрагмальной плевре и стенке грудной клетки. Однако сравнительных исследований контрастной компьютерной томографии и магнитно-резонансной томографии нет, поэтому трудно судить, какое исследование лучше.
- Бронхоскопия . Для дифференциальной диагностики плевральной жидкости (новообразования, туберкулез, инородное тело) важна в следующих случаях:
- инфильтрация легких видна на рентгенограмме грудной клетки или компьютерной томограмме;
- если есть кровотечение;
- когда в плевральной полости много жидкости (более 3/4 плевральной полости).
Лечение при скоплении плевральной жидкости
Жидкость в плевральной полости является следствием других заболеваний, поэтому лечение также зависит от первопричины.
Если имеется большое количество жидкости, вызывающей дискомфорт и нарушение дыхания, ее следует удалить проколом или дренировать.
Уровень жидкости, вызванный приемом лекарств, невысок. Если есть подозрение на фармакологическое происхождение жидкости, обычно эффективно прекращение приема препарата (прокаинамид гидралазин, хинидин, нитрофурантоин, кордарон, прокарбазин, метотрексат и т. д.). Такое состояние не требует дальнейшего вмешательства.
В случае гнойной жидкости с pH меньше 7,2, если она инкапсулирована или обнаружены бактерии, необходимо срочное удаление толстым дренажем. У дренированных пациентов при адекватном антибактериальном лечении состояние обычно улучшается в течение недели.
Если по прошествии недели большое количество жидкости остается или увеличивается, что показывает УЗИ или другие методы, следует рассмотреть возможность дренирования плевральной полости и оценить другие причины появления жидкости. Пневмония может быть связана с опухолевым процессом или туберкулезом. В этом случае рекомендуется компьютерная томография.
Жидкость, выделяемая у онкологических больных, обычно является признаком прогрессирования процесса. Средняя выживаемость таких пациентов составляет около 1 года.
Жидкость обычно диагностируется впервые при развитии медленно прогрессирующей одышки. Поскольку этот процесс протекает медленно, пациенты объясняют эти недомогания основным заболеванием и обращаются за помощью, когда уровень жидкости очень высок.
После удаления жидкости пациент чувствует себя намного лучше. Правда, улучшение временное. Жидкость рецидивирует в течение 2-3 недель. Для удаления жидкости производятся повторные проколы плевральной полости. Было замечено, что жидкость лучше удаляется, если применяется плевральный дренаж. Иногда длительное дренирование приводит к самопроизвольному разрастанию плевральной полости. Это альтернатива плевродетической хирургии.
Туберкулезная жидкость обычно проходит спонтанно при адекватной противотуберкулезной терапии.
Хирургическое лечение при наличии жидкости в плевральной полости
Хирургическое вмешательство применяется для выяснения причин образования жидкости при отсутствии других вариантов или в чисто терапевтических целях.
Визуальная контролируемая торакоскопия . Проводится под местной или общей анестезией. Врач исследует плевральную полость, собирает биопсийный материал и удаляет обнаруженную жидкость. При необходимости проводится очищение плевральной полости. Процедура автоматически классифицируется как малоинвазивная.

Визуальная контролируемая торакоскопия
Декортикация . Когда плевральная полость по каким-то причинам деформируется, проводят декортикацию – удаляют утолщенную плевру и расслабляют легкие. Если поврежденную плевру не удалить, нарост сдавливает легкие, развивается одышка, потому что легкие не могут хорошо расширяться при дыхании. Это масштабная операция, требующая торакотомии.
Подбор медикаментозной терапии
Для лечения серьезных заболеваний назначаются лекарства. Если жидкость поступает из сердца, наиболее эффективны диуретики, вазодилататоры и другие препараты, влияющие на сердечно-сосудистую систему. Диуретики не помогут, если жидкость вызвана пневмонией, опухолью или туберкулезом.
При эмпиеме плевры, помимо дренажа плевры, наиболее важны антибиотики. Могут применяться комбинации цефалоспоринов и антианаэробных препаратов. В случае неосложненных парапневмонических жидкостей достаточно одного антибактериального агента, направленного против предполагаемого или указанного возбудителя.
Плеврит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Плеврит: причины появления, симптомы, диагностика и способы лечения.
Определение
Плеврит — это воспаление плевры – тонкой оболочки, состоящей из двух прилегающих друг к другу листков: внутреннего, покрывающего легкие, и внешнего, выстилающего стенки грудной клетки. Между ними расположена плевральная полость – щелевидное пространство, в котором присутствует небольшое количество плевральной жидкости, необходимой для смазки во время дыхательных движений и позволяющей листкам свободно скользить относительно друг друга.
Плевральная жидкость, по составу сходная с сывороткой крови, поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по ее устьям и лимфатическим сосудам.
Накопление жидкости в плевральной полости происходит либо при ее избыточном поступлении, либо медленном выведении.
На долю плеврита приходится до 15% патологий легких.

Причины появления плеврита
Инфекционный плеврит вызывают пневмококки, стафилококки, гемофильная палочка, микобактерия туберкулеза, стрептококки, паразиты, грибы. Чаще всего он возникает как осложнение простуды, пневмонии, туберкулеза и некоторых других инфекционных заболеваний.
Причины неинфекционного плеврита:
- аутоиммунные, ревматоидные заболевания (системная склеродермия, васкулиты и пр.);
- злокачественные опухоли органов дыхания или метастазы в полость плевры;
- тромбоэмболия легочной артерии;
- постинфарктный синдром;
- заболевания желудочно-кишечного тракта;
- перенесенные травмы;
- воздействие химических агентов;
- ожоги;
- лучевая терапия и др.
Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости скапливается гной.
Классификация заболевания
В клинической практике плевральный выпот наблюдается как осложнение при патологиях легких, грудной клетки, средостения, диафрагмы или является проявлением других заболеваний (сердечно-сосудистых, диффузных заболеваний соединительной ткани, заболеваний почек и др.). Поэтому при кодировании по Международной классификации (МКБ-10) используется шифр основного заболевания, а при необходимости обозначения плеврального выпота как осложнения добавляется шифр J91 «Плевральный выпот при состояниях, классифицированных в других рубриках».
Исключение составляют туберкулезный плеврит (А16-А16), травматический гемоторакс (S27.1), гнойный плеврит, или эмпиема плевры (J86).
По характеру экссудата (выпота) и его наличию различают мокрый, или экссудативный плеврит (гнойный, серозно-гнойный, серозный, серозно-фибриновый, гнилостный, геморрагический, смешанный) и сухой (фибринозный) плеврит.
По локализации экссудата выделяют диффузный (тотальный, или генерализованный) плеврит и ограниченный (диафрагмальный, верхушечный, пристеночный, междолевой, парамедиастинальный, костодиафрагмальный) плеврит.
По характеру течения заболевание делится на острый, подострый, хронический плеврит.
Обычно переход из острого в подострый плеврит происходит в период до 4 недель, а из подострого в хронический — до полугода.
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции, поэтому лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и если лечение не назначено или не имеет ожидаемого эффекта, в плевральной полости начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно отделяет «опасную зону» от здоровых тканей — последний случай чреват развитием хронической формы плеврита.
Симптомы плеврита
Пациенты часто пропускают начало плеврита, поскольку его симптомы во многом сходны с обычной простудой. Однако у этой патологии есть и типичные проявления.
Типичные симптомы сухого плеврита.
- Боль в передней, боковой части грудной клетки, отдающая в плечо, ключицу, шею. Характер боли острый, колющий. Дискомфорт усиливается при глубоком вдохе, кашле, смехе, наклоне туловища в здоровую сторону. Многие пациенты отмечают, что вынуждены придерживаться определенного положения тела и ограничивать глубину вдоха.
- Сухой кашель, связанный с раздражением плевры.
- Учащенное, поверхностное дыхание.
- Симптомы общей интоксикации: озноб, отсутствие аппетита, усталость, слабость, снижение работоспособности, потливость в ночные часы.
- Может появляться чувствительность мускулатуры грудной клетки, особенно при сдавливании.
Типичные симптомы экссудативного плеврита.
- Боль с одной стороны грудной клетки, мучительный кашель, ощущение тяжести и стесненности в груди.
- Одышка, поверхностное дыхание, учащенный пульс.
- Бледность кожи, цианоз (синюшность слизистых оболочек и кожи).
- Длительное повышение температуры, слабость, потливость, сонливость.
- При вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
- Высокая температура (до 40°С).
- Бледностью кожных покровов: кожа на ощупь холодная и влажная.
- Затрудненное дыхание: человеку сложно дышать, он почти все время проводит в вынужденной позе, при которой дышать немного легче.
- Сильный кашель и одышка.
- Боль в грудной клетке.
- Слабость, головная боль.
Лечение плеврита у взрослых начинается с комплексной диагностики, проводимой в несколько этапов:
На первом этапе проводят лабораторные исследования: клинические анализы крови и мочи, анализы на общий белок, С-реактивный белок, ревматоидный фактор.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Плеврит
Плевритом называют воспаление листков плевры — тонкой оболочки из соединительной ткани, которая покрывает легкие (висцеральный листок плевры) и внутреннюю поверхность стенок грудной клетки (париетальный листок плевры).
Узкая щель между париетальным и висцеральным листками плевры называется плевральной полостью. В норме в ней содержится немного (10 мл) жидкости — она работает как смазка, уменьшая трение во время движений легких в процессе дыхания.
Существуют две разновидности плеврита:
- Экссудативный плеврит сопровождается скоплением в плевральной полости жидкости (такое состояние называют гидротораксом).
- При сухом плеврите на плевре образуются фибринозные наложения, она утолщается.
При онкологических заболеваниях чаще всего встречается первая форма — экссудативный плеврит. [1]
Почему у онкологических больных возникает плеврит?
Существует много причин, из-за которых в плевре возникает воспаление. Например, плеврит может стать осложнением воспаления легких, сердечной недостаточности, цирроза печени и других заболеваний.

Основная причина плеврита при онкологических заболеваниях — метастазы раковых клеток в плевру и лимфатические узлы, которые находятся в грудной клетке. В итоге нарушается отток лимфы, повышается проницаемость стенок капилляров. Жидкость просачивается в плевральную полость.
Чаще всего плеврит возникает при раке легкого, молочной железы, яичников. Реже причиной становятся злокачественные опухоли желудка, толстой кишки, поджелудочной железы, мезотелиома плевры, меланома.
Фазы развития плеврита
В развитии плеврита можно выделить несколько фаз развития:
- На первой происходит расширение кровеносных сосудов плевры и происходит избыточное отделение жидкости, тем не менее состояние компенсированное, лишняя жидкость удаляется.
- Во второй фазе развивается воспаление, что приводит к нарушению оттока жидкости. Она скапливается в плевральной полости, может происходить нагноение.
- Воспаление разрешается. При длительно протекающем процессе могут образовываться спайки, развивается фиброз, вплоть до заращения плевральной полости, что приводит к нарушению функции дыхания.
Какие симптомы возникают при плеврите?
Жидкость, которая скапливается в плевральной полости, сдавливает легкое, мешает ему расправляться. Чем больше объем жидкости, тем сильнее выражены симптомы плеврита:
- Слабость, плохое самочувствие.
- Невозможность глубоко вдохнуть, ощущение, что легкие расправляются не полностью.
- Сухой (иногда с небольшим количеством мокроты) кашель, который возникает из-за раздражения нервных рецепторов в плевре.
В дальнейшем все сильнее становится заметна одышка, возникает тяжесть в половине грудной клетки. Пациент старается лежать на больном боку (если плеврит носит односторонний характер), это позволяет здоровому легкому лучше расправляться.
Кожа больного становится бледной. Если жидкости в плевральной полости очень много, нарушается отток крови из шейных вен, они набухают, это становится заметно при внешнем осмотре. Больная половина грудной клетки «отстает» во время дыхания, её движения ограничены. [3]
Указанные симптомы могут быть вызваны и другими заболеваниями. Причины плеврита тоже бывают разными. Для точной диагностики обратитесь к врачу.
Как диагностируют плеврит?
Во время приема у врача вам нужно будет рассказать о ваших симптомах, о том, как и когда они возникли, как изменялись со временем. Доктор попросит перечислить заболевания, которые вы перенесли в течение жизни, особенно в последнее время. Затем будет произведен осмотр. Врач осмотрит и ощупает вашу грудную клетку, прослушает легкие и сердце при помощи фонендоскопа.
Рентгенография поможет выявить плеврит, оценить количество жидкости в грудной клетке, иногда — обнаружить метастазы опухоли в плевре и лимфатических узлах.
Компьютерная томография помогает более точно выявить причину, степень распространённости опухолевого плеврита и вызвавших его специфических изменений. В некоторых случаях врач может назначить УЗИ.
Обязательный метод диагностики — диагностическая плевральная пункция. Её проводят, если жидкости в плевральной полости не очень много, и нет состояния, угрожающего жизни. Врач вводит в грудную клетку иглу, получает некоторое количество жидкости и отправляет на исследование в лабораторию.
Если жидкости в плевральной полости много, и имеется состояние, угрожающее жизни, пациенту нужная срочная помощь. Проводят плевроцентез — процедуру, во время которой из грудной клетки удаляют как можно больше жидкости. Часть её отправляют на анализ.
Если после обследования диагноз остается неясен, врач-онколог и анестезиолог-реаниматолог могут принять решение о проведении видеоторакоскопии. В грудную клетку вводят специальный инструмент с видеокамерой — торакоскоп, — и осматривают грудную клетку изнутри. Во время видеоторакоскопии можно провести биопсию — получить фрагмент опухоли или подозрительного участка и отправить в лабораторию для изучения под микроскопом. Обычно после этого удается установить точный диагноз. [4]
Лечение плеврита при злокачественных опухолях
В первую очередь при достаточно выраженном экссудативном плеврите нужно провести плевроцентез — эвакуацию жидкости из плевральной полости. Обычно, это помогает уменьшить одышку, боли, улучшить самочувствие и качество жизни пациента.
Плевроцентез проводят при помощи набора, в который входят:
- специальный шприц с коннектором,
- стерильный мешок для сбора жидкости,
- закрытая система, не пропускающая воздух,
- соединительная трубка.
Во время процедуры врач вводит раствор анестетика в межреберном промежутке на уровне, где находится жидкость, затем вводит иглу в плевральную полость и удаляет жидкость. В конце процедуры в плевральной полости оставляют катетер, соединенный с мешком, в который впоследствии постепенно оттекает жидкость. [5]
Узнать подробнее о процедуре можно из отдельной статьи о плевроцентезе на нашем сайте.
В «Евроонко», в отличие от многих других клиник, плевроцентез выполняют с помощью современного устройства Pleurocan (США) и исключительно под контролем ультразвука, что делает вмешательство максимально быстрым, эффективным и безопасным.
Врачи нашей клиники ежемесячно выполняют плевроцентез десяткам пациентов. Мы выполняем цитологическое исследование экссудата, вводим препараты интраплеврально, проводим комплексное лечение рака практически любых типов, локализаций, стадий.
Химиотерапия при экссудативном плеврите
Плевроцентез при экссудативном плеврите у онкологического больного — это симптоматическое лечение. Процедура помогает устранить сдавление легкого и улучшить состояние пациента, но не устраняет причину заболевания. После того как в лаборатории будут изучены раковые клетки, которые находятся в удаленном экссудате, врач-онколог определится с дальнейшей тактикой.
Если опухолевые клетки чувствительны к химиопрепаратам, назначают системную химиотерапию. По статистике, системная химиотерапия в сочетании с другими методами лечения помогает устранить плеврит примерно у 60% пациентов, чувствительных к химиопрепаратам. [2,5]
Что такое плевродез?
Если после цитологического исследования жидкости из плевральной полости выясняется, что опухолевые клетки нечувствительны к химиопрепаратам, и если исчерпаны все виды системного лечения, прибегают к плевродезу — процедуре, во время которой листки плевры склеиваются, и между ними перестает накапливаться жидкость.
Существуют разные виды плевродеза (механический, химический, физический), при экссудативном плеврите у онкологических больных применяют химический. В плевральную полость вводят препарат, который склеивает листки плевры.
Для химического плевродеза применяют разные группы препаратов: [6]
- Неспецифические склерозирующие препараты: антибиотики-тетрациклины, тальк. В настоящее время эти средства применяют редко, так как они плохо переносятся, после их введения возникают сильные боли.
- Цитостатики: блеомицин, доксорубицин, цисплатин, этопозид, 5-фторурацил и др. Эти лекарства относятся к группе химиопрепаратов, они способны уничтожать опухолевые клетки, но при экссудативном плеврите на первый план выступает их способность склеивать листки плевры.
- Препараты для иммунотерапии. Одновременно обеспечивают плевродез и уничтожают раковые клетки, которые находятся в плевре. Плевродез иммунопрепаратами при экссудативном плеврите у онкологических больных — наиболее прогрессивная методика. По некоторым данным, её эффективность достигает 90–94% (для других методов — редко выше 60%). Иммунотерапия эффективна при опухолях, устойчивых к химиопрепаратам, и после внутриплевральной химиотерапии. Основной и наиболее часто встречающийся побочный эффект данного вида терапии — лихорадка и состояние, напоминающее грипп, с которыми легко справиться при помощи нестероидных противовоспалительных средств (НПВС).

Иммунопрепараты для плевродеза
Перед введением иммунопрепаратов нужно, по возможности, удалить всю жидкость из плевральной полости, иначе иммунотерапия может быть неэффективна. Курс лечения в среднем составляет 14 дней (5 дней терапии, затем 2 дня перерыв — цикл повторяют дважды).
Препараты, которые применяют для иммунотерапии экссудативного плеврита:
- Рекомбинантный интерлейкин-2. Препарат вводят в дозировке 1 млн. МЕ ежедневно в течение 14-ти дней (десять рабочих дней). Метод эффективен примерно у 90% пациентов.
- LAK-клетки. Вводят по 50–100 млн. клеток ежедневно, обычно в течение пяти дней. Курс терапии продолжается 7 дней.
- Рекомбинантный интерлейкин-2 и LAK-клетки. Последовательно проводят 5 внутриплевральных введений рекомбинантного интерлейкина-2 в дозировке 1 млн. МЕ ежедневно, затем 5 введений LAK по 50–100 млн. клеток ежедневно. В среднем курс лечения продолжается 14 дней.
Во время курса лечения пациент постоянно находится под контролем медперсонала, получает поддерживающую терапию. После окончания курса пациента обследуют, затем показан перерыв 3–4 недели, затем — контрольное обследование. [7]
Эффективность лечения у онкологических больных с экссудативным плевритом
Обычно врач-онколог отправляет жидкость, полученную из плевральной полости, на цитологическое исследование 3 раза:
- Перед началом лечения.
- Во время курса — обычно в середине.
- После завершения лечения.
В лаборатории экссудат изучают под микроскопом: определяют наличие опухолевых клеток, их количество и особенности строения. Для того чтобы оценить эффективность лечения онкологического заболевания и экссудативного плеврита, врач ориентируется на четыре основных показателя: [1,5]
- Общее состояние пациента, изменение жалоб.
- Данные обследования.
- Скорость увеличения объема жидкости в плевральной полости.
- Изменение клеточного состава жидкости. Об успешном лечении говорит уменьшение количества опухолевых и преобладание лимфоидных клеток.
Диагностикой и лечением экссудативного плеврита при онкологических заболеваниях должен заниматься врач, который специализируется на данной патологии, в условиях специализированного стационара, где есть необходимое оборудование и препараты. В «Евроонко» есть всё необходимое.
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.

Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
- туберкулёз, пневмония, эмболия артерии лёгких;
- гнойные процессы в области органов дыхательной системы;
- травмы и операции на сердце, в области груди;
- болезни, вызванные грибковыми инфекциями;
- сердечная недостаточность, аорто-коронарное шунтирование;
- злокачественные и доброкачественные опухоли;
- вирусные и бактериальные поражения;
- аутоимунные патологии соединительных тканей;
- синдром верхней полой вены, высокое венозное давление;
- патологии печени и органов эндокринной системы;
- инфекции и воспаления суставов, мышц, связок, сухожилий, костей;
- сильная интоксикация, нарушения обменных процессов;
- гинекологические гнойные воспаления;
- последствия неудачных хирургических операций;
- внутренние кровоизлияния в суставной полости;
- артриты, артрозы, синовиты, бурситы, мениски, тендиниты;
- избыток или недостаток белка и кальция в крови;
- переломы и вывихи конечностей;
- заболевания мочеполовой системы;
- нарушения свертываемости крови;
- внематочная беременность;
- перепады гормонального фона;
- кровотечения внутренних органов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
- воспаления околосуставной области;
- чрезмерные физические нагрузки;
- возраст старше 40 лет;
- сбои обмена веществ;
- инфекции мышечно-суставной зоны;
- травмы и повреждения конечностей.
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
- Рентген — позволяет хорошо просмотреть скопившуюся жидкость.
- Компьютерная томография — даёт возможность обнаружить гной, опухоли или инфекцию во внутренних органах.
- УЗИ — показывает наиболее безопасное место для откачивания скопившегося биоматериала.
- МРТ — обеспечивает видимость и локацию поражений суставов, костей, хрящей и сухожилий.
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
Плеврит
Плеврит — избыточное накопление жидкости в плевральной полости может случиться при любом заболевании, но чаще сопровождает давнюю и декомпенсированную хроническую сердечную недостаточность, тяжёлые воспалительные процессы лёгочной ткани и любую злокачественную опухоль.
Нередко плеврит становится главной и самой тяжкой клинической проблемой онкологического пациента, также часто проходит незаметно и констатируется спустя долгое время после банального воспаления легких.


Причины плеврита
Нормальная физиология человека предполагает обязательное наличие в обеих плевральных полостях нескольких миллилитров серозного экссудата, облегчающих трение листков плевры при изменении объёма легкого во время входа-выдоха. Плевральная жидкость постоянно «обновляется» — ежечасно вырабатывается и также быстро всасывается через лимфатические сосуды, в полости остаётся необходимое для движения легких оптимальное количество, не видное даже на рентгеновском снимке.

При хронических заболеваниях и злокачественных опухолях с метастазами по плевре нарушается баланс поступления и удаления экссудата. При раке легких и болезнях сердца выработка жидкости увеличивается за счёт воспаления или замедления тока крови, а всасывание остаётся стабильным, так и образуется постоянный избыток.
При злокачественных опухолях включается несколько механизмов избыточной выработки плеврального экссудата:
- Метастазы на плевральных листках сдавливают мелкие сосудики, что повышает давление крови в них и вызывает пропотевание плазмы через стенку;
- Раковые клетки забивают лимфатические щели и перекрывают просветы сосудов, мешая всасыванию жидкости;
- Раковые эмболы тромбируют мелкие сосудики, повышая внутрисосудистое давление и вызывая застойные явления;
- Вокруг опухолевой ткани формируется воспалительный вал, что дополнительно нарушает кровоток при блоке движения крови и лимфы по сосудам;
- Механическое препятствие нормальным движениям лёгкого вызывает сосудистые застойные явления с отёком легочной ткани;
- При выраженном раковом асците может возникать «рефлекторный» выпот небольшого объёма, регрессирующий вслед за асцитом.
Плеврит может возникнуть при любой злокачественной опухоли, но чаще всего развивается при плевральных метастазах рака молочной железы и прорастающем плевру раке лёгкого, характерен для мезотелиомы плевры.
При появлении ракового плеврита не столь важна его причина, сколь выбор оптимальной терапевтической стратегии, нацеленной на задержку или полное прекращение выработки экссудата.
Классификация плеврита
- По причине, вызвавшей образование экссудата, разделяют на воспалительный (инфекционный), асептический, травматический, злокачественный (опухолевый или метастатический).
- По локализации выпота: осумкованный (отграниченный) и диффузный.
- По характеру образующейся жидкости: серозный, геморрагический, гнойный, хилёзный, смешанный.
- По объёму жидкости: базальный (наддиафрагмальный), субтотальный, тотальный.
Всегда неизменной остаётся только градация по причине образования выпота, все прочие характеристики могут меняться: базальный выпот вырастает до тотального и наоборот при эффективном лечении; серозный с течением времени становится геморрагическим; диффузный постепенно всасывается и осумковывается.
Позаботьтесь о себе, запишитесь на операцию сейчас
Диагностика плеврита
При достаточном скоплении плевральной жидкости опытный онколог заподозрит проблему уже при разговоре с пациентом, заметив цианоз — синеву кожи носогубного треугольника на фоне бледности лица и «одышливости» речи больного. Выслушивание стетоскопом и выстукивание грудной стенки позволит определиться с локализацией, в том числе двусторонний плеврит и примерным объёмом жидкости.
Рентгенологически выявляется экссудат чуть более стакана, а КТ или МРТ позволяют оценить состояние плевральных листков и лёгочной ткани, определить размеры метастазов.
Лечение заболевания, особенно с пункциями, потребует многократного и частого контроля состояния плевральной полости рентгенологического или, что безвредно, ультразвукового (УЗИ). При осумковании жидкости УЗИ грудной полости позволяет наметить точку для оптимального проведения пункции.
При первичном выпоте, когда нет ясности с причиной, полученный при пункции экссудат обязательно подвергается микроскопии для верификации — подтверждения его злокачественной природы.
Симптомы плеврита
Как правило, небольшой плеврит может остаться незамеченным, потому что клинические проявления обусловлены изменением объёма плевральной полости и ограничением дыхательных движений: чем больше жидкости, тем более выражены признаки дыхательной недостаточности и симптомы заболевания.
Ведущие проявления заболевания:
- Одышка, которая начинается с малозаметной нехватки дыхания при физической нагрузке и доходит до выраженной в покое, когда пациент вынужден принимать положение, позволяющее ему хоть поверхностно, но как-то дышать;
- Сердцебиение усиливается вследствие изменения положения сердца, оттесняемого жидкостью в сторону здорового лёгкого, возможны перебои — экстрасистолы и нарушения сердечного ритма при движениях;
- Кашель сухой и приступами — рефлекторный из-за раздражения метастазами нервных окончаний на плевре;
- Ощущение тяжести в грудной клетке и локальная болезненность при вдохе;
- Слабость и отёки ног — признак неэффективности сердечно-лёгочной деятельности;
- Повышение температуры до субфебрилитета как следствие застоя крови и активизации местной микрофлоры или всасывания продуктов распада опухолевой ткани.
Сочетание симптомов может привести к тяжёлому состоянию и обездвиженности больного, когда требуется срочное принятие реанимационной по своей сути меры — экстренной эвакуации плеврита.

Лечение плеврита
Лечение патологического выпота в грудную полость заключается в эвакуации избытка жидкости при плевральных пункциях и системном воздействии на вызвавшую его причину — рак или метастазы.
Пункция — плевроцентез выполняется только при наличии выраженных симптомов дыхательной недостаточности или для цитологического исследования жидкости. Процедура не сложная, но проникающая внутрь организма — инвазивная и поэтому сопряжена с возможными, но очень нечастыми осложнениями:
- повреждение лёгкого иглой с развитием пневмоторакса, усугубляющего тяжесть состояния пациента;
- разрыв лёгочной буллы — избыточно раздутого лёгочного сегмента, образующегося при спайках между плевральными листками;
- травма сосудисто-нервного пучка в межреберном промежутке болезненна, но проходит без долговременных последствий;
- инфицирование полости;
- образование спаек, в некотором смысле это полезно, поскольку отграничение участка сопровождается и снижением экссудации.
До пункции — плевроцентеза и после него обязательна контрольная рентгенография, чтобы вовремя выявить пневмоторакс и провести его экстренное лечение.
Сама манипуляция проводится в условиях малой операционной с соблюдением стерильности и под местной анестезией. Сначала врач в межреберном промежутке проходит грудную стенку иглой, через которую вводит внутрь катетер, подключаемый к системе активной аспирации. После удаления максимально возможного количества плеврального выпота, в полость можно ввести лекарственное средство, способствующее уменьшению скорости накопления экссудата и слипанию листков плевры — плевродезу.
Способствует ликвидации плеврита химиотерапия как внутривенная, так и локальная — через катетер внутрь грудной полости вводятся цитостатики и другие препараты.
Но только противоопухолевого лечения недостаточно, поскольку пациент с плевритом страдает сочетанной лёгочной и сердечной недостаточностью, существенно портящей его жизнь, снижающей его активность и аппетит.
Лечение таких сложных пациентов под силу только команде врачей высшей категории, вместе с онкологами рука об руку должны работать торакальный хирург и кардиолог, специалист по лечебному питанию и реабилитолог. Такая команда профессионалов уже сложилась в Международной клинике Медика24 и наши пациенты на себе видят результат профессиональных действий.
Материал подготовлен членом международного общества хирургов онкологов EESG, кандидатом медицинских наук Сергеевым Петром Сергеевичем.