Боли после эпидуральной анестезии
Женщины, перенесшие эпидуральную анестезию в родах, часто связывают появление болей в спине именно с проведенной манипуляцией. Но на самом деле этот метод обезболивания крайне редко является причиной боли в спине.
Что такое эпидуральная анестезия
Эпидуральная анестезия используется в родах — как во время естественных, так и при кесаревом сечении, — а также во время операций на органах мочевой системы и нижних конечностях.
Врач-анестезиолог делает укол и вводит обезболивающее вещество (анестетик) в пространство между позвоночником и оболочкой спинного мозга, после чего вы перестанете чувствовать боль ниже места укола, а также при этом вы временно (на период действия анестетика) не сможете шевелить ногами и ощущать прикосновения от нижних ребер до кончиков пальцев на ногах.
Такое обезболивание переносится значительно легче, чем общий наркоз, — «эпидуралка» меньше влияет на общее самочувствие и работу внутренних органов, а восстановление после процедуры происходит быстрее. И тем не менее многие пациенты незаслуженно считают эту манипуляцию причиной длительных болей в спине.
Боли в спине, на которые жалуются пациенты после проведения эпидуральной анестезии, можно условно разделить на две группы: боли, непосредственно связанные с проведением манипуляции, и боли по другим причинам.
Боли, связанные с проведением манипуляции

В подавляющем большинстве случаев боль после эпидуральной анестезии проходит самостоятельно в течение нескольких часов или дней.Это могут быть:
- Точечная боль в месте укола. Как и многие врачебные процедуры, эпидуральная анестезия может вызывать неприятные ощущения у пациента. В этом случае они связаны с повреждением связок, мышц в месте укола. Неприятные ощущения могут беспокоить вас первые несколько часов после окончания эпидуральной анестезии. Обычно они проходят без лечения, не представляют опасности для жизни и здоровья, и потому не стоит переживать из-за точечной боли.
- Боль по ходу нервов, которая отдает в одну или обе ноги. Эти ощущения связаны с раздражением нервных корешков при уколе и введении лекарства. Характерен «простреливающий» тип болей, обычно проявляющийся сразу после укола и быстро проходящий без лечения. Не беспокойтесь, это нормальная реакция организма на проведение эпидуральной анестезии.
Очень редко возникают боли, вызванные осложнениями при проведении эпидуральной анестезии (менее чем в 1 % случаев от всех проводимых процедур). Их причиной может быть травма сосудов или проникновение инфекции в место укола. Боль в месте укола возникает не сразу, а спустя несколько часов, может иметь различный характер и клинические проявления (может возникать слабость и потеря чувствительности в ногах, недержание мочи, повышение температуры тела и другие симптомы). В этом случае необходимо срочно обратиться к врачу, возможна серьезная опасность для здоровья.
Боли, вызванные другими причинами
Чаще всего причиной длительных болей в спине, на которые жалуются пациенты после эпидуральной анестезии, выступает обострение имеющихся проблем со спиной. Например:
- неудобная поза пациента во время операции может спровоцировать обострение артроза суставов поясничного отдела позвоночника/крестца или межпозвонковой грыжи;
- вынашивание ребенка и роды сами по себе могут вызывать перегрузку и перенапряжение связок, мышц и суставов поясничного отдела позвоночника и костей таза, что приводит к появлению болей в спине во время беременности и усилению их после родов.
Исследования показали, что эпидуральная анестезия крайне редко (суммарно менее 0,05 %) является причиной длительных болей в спине. Однако есть так называемая группа риска: пациенты с лишним весом, а также имеющие межпозвоночные грыжи. У них боли появляются несколько чаще, чем в среднем по населению.
Бывает и так, что боли в спине носят психологический характер. Сам факт «укола в спину» может приводить к болевым ощущениям в спине у некоторых пациентов — так называемая психосоматическая боль.
Психосоматические и неврологические боли могут беспокоить месяцы и даже годы, однако прямого отношения к проведению эпидуральной анестезии не имеют. Если неприятные ощущения сильно выражены или продолжают беспокоить долго, то необходимо обратиться к неврологу.
Обследование и лечение

Поскольку боль чаще всего не связана с проведением эпидуральной анестезии, врач-невролог может рекомендовать дальнейшее обследование в виде МРТ позвоночника и электронейромиографии (исследование проведения импульса по нервам) для установления настоящих причин боли.
Лечение обычно включает прием нестероидных обезболивающих препаратов (например, ибупрофен, диклофенак) коротким курсом, физиотерапию и мануальную терапию (при отсутствии противопоказаний к ней).
Помните: боли, прямо связанные с проведением эпидуральной анестезии, носят кратковременный характер и обычно проходят без лечения. Если у вас появились или усилились боли после этой манипуляции, обязательно обратитесь к врачу.
Товары по теме: [product strict=” ибупрофен”]( ибупрофен), [product strict=” диклофенак”]( диклофенак)
Боль в спине после эпидуральной анестезии

Боль в спине после эпидуральной анестезии – один из возможных побочных эффектов вмешательства. Такой вид обезболивания назначается при проведении некоторых гинекологических операций, при кесаревом сечении, вмешательствах на позвоночнике и т. д.
Почему болит спина после эпидуральной анестезии – вопрос индивидуальный. Причины дискомфорта варьируются от врачебных ошибок до особенностей конкретного организма. Как долго будет болеть поясница и что делать при этом, подскажет лечащий врач.
Особенности процедуры
К спинномозговой анестезии чаще всего прибегают для обезболивания родов, при кесаревом сечении, при проведении различных гинекологических операций. Однако данный вид наркоза нашел применение не только в акушерско-гинекологической практике, но и в урологической хирургии, торакальной, пластической и т. д.
Эпидуральная анестезия проводится с использованием различных лекарственных средств. Манипуляцию проводит анестезиолог. Место прокола обрабатывается антисептиком, далее с помощью специальной иглы в эпидуральное пространство вводится обезболивающий препарат. Анестезирующий эффект заключается в снижении чувствительности болевых рецепторов на определенном участке тела.
Проколы делают в разных частях позвоночника: от шейной до поясничной области. Локализация зависит от того, где нужно добиться снижения чувствительности. Так, с целью обезболивания родовой деятельности укол делают в области поясницы. Женщины достаточно часто жалуются, что после эпидуральной анестезии болит спина. Врачи утверждают, что это явление временное. При проведении наркоза присутствует риск повреждения иглой твердой оболочки спинного мозга, поэтому манипуляцию делают только сертифицированные анестезиологи.
При оказании акушерско-гинекологической помощи эпидуральную анестезию назначают в следующих случаях:
- кесарево сечение;
- ранние роды;
- артериальная гипертензия;
- затяжные роды;
- протеинурия;
- чрезмерная родовая деятельность;
- низкий болевой порог.

Эпидуральную анестезию часто используют для облечения родов и при кесаревом сечении
У женщин первое время болит спина после спинальной анестезии, на сам плод наркоз никак не влияет. Особенностью такого обезболивания является то, что пациент не утрачивает способности двигаться. Наркоз может потребоваться и пациентам с нарушениями опорно-двигательного аппарата (ишиас, межпозвонковые грыжи и т. д.). Манипуляцию нужно проводить очень осторожно, так как к локальному воспалению может присоединиться бактериальная инфекция.
Причины болей после анестезии
После эпидуральной анестезии поясница болит по разнообразным причинам. Во-первых, любое вмешательство, в том числе инвазивное, может вызвать побочные реакции. В случае с эпидуралкой прокалываются ткани вблизи позвоночного столба. Ответ на вопрос, может ли болеть спина после эпидуральной анестезии, в этом случае очевиден. Боль – вполне нормальная реакция, но она не должна беспокоить пациента слишком долго.
Максимум, сколько болит спина после эпидуральной анестезии (при отсутствии врачебной ошибки) – это несколько дней. Следует обратить внимание и на характер болевых ощущений. Боль не должна быть интенсивной, она скорее притупленная и слабовыраженная, как и при любой другой инъекционной процедуре. Никакие препараты и дополнительные меры воздействия при этом не требуются, дискомфорт исчезает сам по себе.
Во-вторых, намного серьезнее дело обстоит в случае инфицирования места инъекции. Причина заключается в несоблюдении медперсоналом правил асептики и антисептики (использовании нестерильного инструментария, плохой обработке инъекционного поля и т. д.). Случается это нечасто. Инфицирование также может произойти, если катетер стоит слишком долго (несколько дней).
Бактериальное заражение сопровождается не только болью, но и другими признаками воспаления: покраснением и отечностью кожи, повышением температуры, ухудшением состояния в целом. Появляется гипертермия, головокружение, сильно болит голова. Состояние чревато возможностью развития абсцесса или сепсиса. В этом случае требуется экстренная медицинская помощь, как могут развиться очень серьезные осложнения (генерализованная инфекция). Лечение заключается в хирургическом вмешательстве, назначении антибиотиков и других препаратов.

Боль после эпидуралки может появиться вследствие врачебной ошибки
Сильнее болит поясница у пациентов, имеющих межпозвоночные грыжи, хотя заболевание и не является противопоказанием к обезболиванию. Также спина может болеть из-за раздражения анестетиком нервов, находящихся в месте вмешательства. Специфического лечения эти состояния не требуют.
Немалую роль играет и психологический фактор. Пациент осознает, что проводится довольно серьезная манипуляция, ожидает появления сильной боли, накручивает себя и в итоге испытывает дискомфорт. Проблему помогают решить успокоительные препараты. Такие пациенты могут жаловаться на то, что у них болит шея, голова, спина и даже внутренние органы. При этом врач не должен игнорировать перечисленные жалобы, а должен убедиться в том, что осложнения действительно отсутствуют.
Если причина боли так и не выявлена, такой дискомфорт называют идиопатической болью. Проходит она самостоятельно через некоторое время. Что касается женщин, применивших эпидуралку для обезболивания родов, то неприятные ощущения у них вызваны не столько анестезией, сколько нагрузкой на весь скелет, обусловленной беременностью и родами.
Врачебные ошибки
Боли в спине после эпидуральной анестезии могут являться результатом ошибки анестезиолога. Это случается редко, но статистика все же имеется. Врач мог проколоть не то место, чему способствует недостаток опыта и знаний. Попасть в эпидуральное пространство не так-то просто. Из-за неточности врача могут быть затронуты сосуды, нервные образования, связки, межпозвонковые грыжи.
Анестезиолог может задеть густую венозную сеть, что случается очень редко. Специальное вмешательство при этом не требуется, боль исчезнет сама. Однако риск получить травму возрастает среди лиц, принимающих средства для улучшения кровообращения, а также у пациентов с коагулопатией. Врач также может задеть грыжу или повредить связки при недостатке опыта в проведении подобных манипуляций. Именно поэтому анестезию обычно проводят только опытные специалисты с «набитой рукой».
Боль может быть следствием повреждения нервных корешков. Спектр побочных эффектов варьируется в зависимости от места инвазии, глубины вхождения иглы, характера введения и других факторов. У пациента при этом возникают неврологические нарушения, парестезии, болевой синдром и др.

При наличии болей нужно повторно обратиться к врачу
Длительность болевого синдрома
Как долго после эпидуралки болит спина, зависит от ряда факторов. Некоторые пациенты не ощущают никакого дискомфорта, другие – жалуются на простреливающую или ноющую боль. Если причиной болевого синдрома стал катетер или игла, дискомфорт должен исчезнуть через 1-3 дня. Если пациент не может терпеть, специалист подбирает анальгетик в таблетках или инъекционной форме.
Другие причины развития болевого синдрома, к сожалению, провоцируют удерживание проблемы на протяжении нескольких недель и даже месяцев. В этом случае назначается комплексное обследование с целью уточнения фактора-провокатора, а уже потом подбирается комплекс лечебных мероприятий.
Что делать?
Первое, что следует сделать – обратиться к врачу (желательно к тому, кто делал анестезию). Специалист установит причину болей и даст соответствующие рекомендации. В большинстве случаев боль не требует никакого дополнительного лечения и проходит самостоятельно. Если пациент настаивает, врач может порекомендовать обезболивающее средство. Самостоятельно назначать себе средства до консультации со специалистом категорически запрещается.
Интересно, что у многих пациентов боль в спине после эпидуальной анестезии может быть не связана с самой процедурой. Она может возникать из-за патологий пищеварительной, мочеполовой или сердечно-сосудистой системы. Изначально лучше обратиться к своему лечащему врачу, а он уже может отправить на консультацию к гинекологу, гастроэнтерологу, хирургу. При необходимости врач назначает проведение магнитно-резонансной томографии и электромиографии. Эти методы диагностики позволяют оценить состояние позвоночника и его структур.
Далее подбирается терапия, цель которой заключается в ускорении восстановления поврежденных нервных структур, восстановлении подвижности позвонков, устранении болезненных ощущений. Если болевой синдром появился после родов, специалист рекомендуют начинать лечение немедикаментозными способами терапии: физиотерапия, массаж и т.д. При необходимости назначается консультация психотерапевта.
Что назначают пациентам, не имеющим связь болевого синдрома с родами:
- антибактериальные средства при воспалительном процессе (цефалоспорины, пенициллины, макролиды);
- постельный режим;
- компрессы с противовоспалительными препаратами;
- прогревающие процедуры при условии отсутствия воспаления и нагноения;
- витамины.
Если в результате вмешательства произошло инфицирование места инъекции, абсцедирование гнойного очага, развился гнойный эпидурит и другие опасные осложнения, требуется радикальное лечение, которое дополняется медикаментозной терапией (антибиотики, противовоспалительные и др.).

Массаж – один из вариантов терапии болевого синдрома
Таким образом, боли в спине после спинальной анестезии в большинстве случаев проходят сами. Дискомфорт ощущается несколько дней (обычно не больше двух или трех). При выраженном болевом синдроме врач может порекомендовать нестероидные противовоспалительные препараты и согревающие компрессы.
Профилактика
Профилактические мероприятия заключаются в следующем:
- следует удерживать свой вес в пределах нормы посредством коррекции питания – это особенно касается беременных женщин, поскольку большая масса тела считается высоким риском развития осложнений;
- укрепление мышц спины при помощи элементов ЛФК;
- регулярные обследования (диспансеризация);
- выбор квалифицированного специалиста для проведения процедуры;
- отказ от поднятия тяжестей (касается женщин).
Важно помнить, что предотвратить развитие патологии намного проще, чем потом бороться с ее проявлениями. Ведь восстановить работу опорно-двигательного аппарата порой бывает довольно тяжело.
Болит спина после эпидуральной анестезии
Эпидуральная анестезия – известный практически каждому человеку способ анестезии, который применяется при ряде хирургических вмешательств. Врачи считают его абсолютно безопасным, но в определенных случаях после нее человек может испытывать болевой синдром. Если болит спина после эпидуральной анестезии, то, скорее всего, врач допустил какую-то ошибку. Прежде чем соглашаться на процедуру, нужно ознакомиться с возможными осложнениями, последствиями и причинами появления боевого синдрома после ее проведения.

Что это такое?
Анестезией эпидуральной или анестезией перидуральной называется метод эффективного обезболивания, во время осуществления которого определенные анальгезирующие вещества вводятся при помощи тонкого катетера в область спинномозгового канала. Вводимые вещества – кетамин, лидокаин и другие, имеющие местное действие. Эффект этой процедуры прост с медицинской точки зрения – нервные импульсы не доходят до одного из главных центров нервной системы – спинного мозга. Также все мышцы больного расслабляются – наступает эффект миорелаксации. При этом больной осознает, что происходит, то есть находится в полном сознании, но при этом не испытывает неприятных ощущений и даже боли.

Данная форма обезболивания может быть использована:
- во время рождения ребенка;
- при кесаревом сечении;
- в качестве дополнительного метода обезболивания во время стандартного наркоза;
- для ликвидации болевого синдрома после хирургических вмешательств;
- в качестве анальгетика с местным действием во время проведения пластических или урологических операций.

Наиболее известный вариант применения метода – оказание помощи во время родовой деятельности. Боль, испытываемая женщиной в этот период, считается одной из наиболее сильных вариаций болевого синдрома.
На заметку! Эпидуральная анестезия проводится примерно в течение 10 минут. Обычно процедура проходит так: предварительно место введения катетера очищается, обезболивается. Только после этого в нужное место вводится специальная полая игла-катетер, через которую и будет подаваться препарат. Анестезирующее вещество подается в область 3-4 позвонков.

Делать эпидуральную анестезию можно на любых участках позвоночного столба в зависимости от необходимости, от места проведения хирургического вмешательства. Сам позвоночник – это сложная структура, состоящая из большого числа позвонков, связанных между собой посредством межпозвонковых дисков и ряда других элементов. Структура каждого позвонка такова, что в его серединной части имеется отверстие. Целый ряд этих отверстий, «составленных» друг на друга, формируют длинный позвоночный канал, внутри которого и находится спинной мозг. В районе поясничного отдела он переходит в нить спинного мозга.

Внимание! Проводить эпидуральную анестезию должен только опытный специалист во избежание появления осложнений.
Таблица. Методы определения места проведения.
| Метод | Описание |
|---|---|
| «Висячая капля» | Игла-катетер вводится в особую межостистую связку достаточно глубоко. Далее к ней подвешивается небольшая капля препарата или обычного физраствора, которая не будет смещаться, когда игла начнет продвигаться через связки. Но как только она достигнет именно эпидуральной области, капля пропадет благодаря физике – эффекту отрицательного давления. Самое главное, чтобы в игле не произошла закупорка – так называемое обтурирование; в этом случае капля втянется в полость иглы. Этот метод могут использовать только анестезиологи, имеющие большой стаж и опыт работы. |
| Утрата сопротивления | В этом случае катетер вводится в ту же самую межостистую связку, далее к ней присоединяется шприц, наполненный воздухом либо обычным хлоридом натрия. Их не получится ввести, пока кончик иглы не достигнет искомого эпидурального пространства. |

Показания и противопоказания
Основные причины использования эпидуральной анестезии озвучены выше, но стоит сказать непосредственно о показаниях и противопоказаниях этого метода. Например, в отношении родов показаниями могут стать:
- чрезмерно сильные боли или низкий порог боли у пациентки;
- кесарево сечение;
- дефицит воздуха у ребенка;
- большое количество плодов;
- дискоординация родовой деятельности;
- белок в моче;
- наличие серьезных патологий у будущей матери;
- неправильное положение малыша.

На заметку! Анестезия эпидуральная не сказывается негативно на рождающемся ребенке. Но зато поможет матери легче перенести родовую деятельность. Также большое достоинство метода заключается в том, что используется совсем незначительное количество препарата, применяемого для обезболивания, в отличие от обычного наркоза.
Такую анестезию также назначают, если требуется операция на нижних конечностях или органах пищеварения и необходимы ликвидация мышечных спазмов и снижение потерь крови.

Однако анестезию запрещено проводить при наличии:
- воспалительных процессов внутри позвоночного столба;
- проблем с сердцем;
- сколиоза;
- бактеремии, то есть содержания бактерий в составе крови;
- патологий нервной системы;
- нагноений и высыпаний на коже;
- аллергических реакций на препарат;
- низкой свертываемости крови.

На заметку! Порой для использования такого метода обезболивания противопоказанием может стать чрезмерно большая масса тела. Не делают эпидуральную анестезию и детям, не достигшим совершеннолетия.
Одним из достоинств метода можно назвать и то, что его разрешается проводиться в ряде случаев даже при наличии межпозвонковой грыжи. На состояние дисков негативного влияния процедура не окажет.

Три мифа, связанных с анестезией такого рода
Метод безопасен полностью, если процедуру осуществляет опытный анестезиолог. Но среди пациентов бытуют как минимум три мифа, которые связаны с таким видом обезболивания, и их необходимо развеять.
- Многие считают, что после такой анестезии может наступить паралич. Бесспорно, вероятность такого поворота событий имеется, но она крайне мала. Опытный специалист не допустит фатальной ошибки, которая могла бы привести к парализации.
- Боли в месте введения катетера не пройдут. Да, спина будет болеть первое время после такой анестезии. Но болит она у всех, и в скором времени неприятные ощущения исчезнут.
- Говорят, что такая анестезия приводит к появлению опухолей. Это не верно. Связь между этим способом обезболивания и развитием опухолей научно не доказана. Максимум, что ожидает пациента – это гематома, которая со временем рассосется.

Причины болей
Выше уже было отмечено, что боли после проведения эпидуральной анестезии могут быть у всех. У кого-то они проходят быстрее, у кого-то – медленнее. Но иногда боли не исчезают долго. Основными причинами их появления можно назвать следующие
- Слишком длительное пребывание катетера в области спинномозгового канала (более 4 дней) – начинают образовываться нагноения.
- Инфицирование позвоночного столба. В этом случае у пациента поднимается температура. Лечение необходимо в срочном порядке.
- Был задет и раздражен нервный корешок.
- Ткани при катетеризации в любом случае повреждаются – это тоже может привести к появлению болевого синдрома.
- При наличии грыжи позвоночника также может появиться боль, так как нервы, испытывающие компрессию, хуже реагируют на препараты, используемые для анестезии.
Если вы хотите более подробно узнать, как определить грыжу позвоночника, а также рассмотреть основные признаки заболевания и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.

Не исключены и случаи врачебных ошибок. К ним относятся неправильно сделанный прокол с последующим подкожным кровоизлиянием, повреждения нервов и ухудшение передачи импульсов (при таком развитии событий человек не всегда испытывает сильную боль, но столкнется с потерей чувствительности). Также к врачебным ошибкам относятся повреждения хрящевых тканей, находящихся в области позвоночника.
Внимание! Боли могут быть фантомными или идиопатическими. Особо впечатлительный человек заранее боится боли и осложнений, и мозг на это реагирует особым способом – пациент начинает жаловаться на психосоматическую беспричинную боль. Врачи действительно в этом случае просто не могут найти причины. Как правило, фантомные боли проходят быстро и самостоятельно.

Но бояться появления всех подряд негативных осложнений и последствий эпидуральной анестезии бессмысленно. Они возникают лишь у одного человека из 23 тысяч согласно статистике. И у одного пациента из 20 может появиться гематома.
Что же делать?
Боль после анестезии появляется далеко не у всех. В большинстве случаев, даже если она появилась, достаточно подождать некоторое время, и она исчезнет. В ряде случаев больному может назначаться какой-либо обезболивающий препарат. Но это делается только изредка при наличии серьезных показаний – сильной боли.
Если боль не уходит в течение большого числа дней или даже недель, то необходимо сообщить об этом медикам. Они и должны будут принять меры, которые помогут разобраться с этой проблемой.

Для начала врачи должны определить причину появления боли. То есть пациент направляется на ряд обследований (как правило, МРТ или электромиографию). Как только причина будет определена, назначается соответствующее лечение. Оно может включать в себя определенные аспекты:
- улучшение кровоснабжения;
- использование медикаментов;
- восстановление пораженных нервных окончаний;
- физиотерапия;
- работа с психологом;
- операция при наличии скоплений гнойных масс.

В этом случае главное не молчать, а сообщить врачу о неприятных ощущениях. При определенных осложнениях могут развиться серьезные патологии, угрожающие здоровью.
Избавляемся от болей после «эпидуралки»
Шаг 1. Важно понять, действительно ли появились серьезные боли или же они являются фантомными.

Шаг 2. Требуется определить, на протяжении какого срока присутствует болевой синдром.

Шаг 3. Следует обратиться к врачу при наличии боли.
Если вы хотите более подробно узнать, какой врач лечит спину, а также рассмотреть основные правила выбора специалиста, вы можете прочитать статью об этом на нашем портале.

Шаг 4. Важно пройти необходимые обследования, на которые направит специалист.

Шаг 5. Далее важно выполнять все рекомендации врача: ходить на лечебные процедуры, принимать препараты.

Шаг 6. В ряде случаев может потребовать оперативное вмешательство. Отказываться от него не стоит.

Видео – Эпидуральная анестезия при родах
В любом случае, бояться эпидуральной анестезии не стоит. Она является гораздо более щадящим и безопасным методом, чем обычный наркоз. Но знать о возможных последствиях ее использования все-таки должен каждый.
После эпидуральной анестезии болит спина: нормально ли это, сколько длится боль и что делать?
Эпидуральная анестезия считается одной из самых безопасных и безболезненных процедур в акушерстве, поэтому многие женщины удивляются, почему после ее проведения может болеть спина. Это обусловлено многими факторами, среди которых как ошибки врачей, так и сильнодействующие составы лекарств для инъекции. В любом случае с причинами появления боли следует разобраться более подробно.
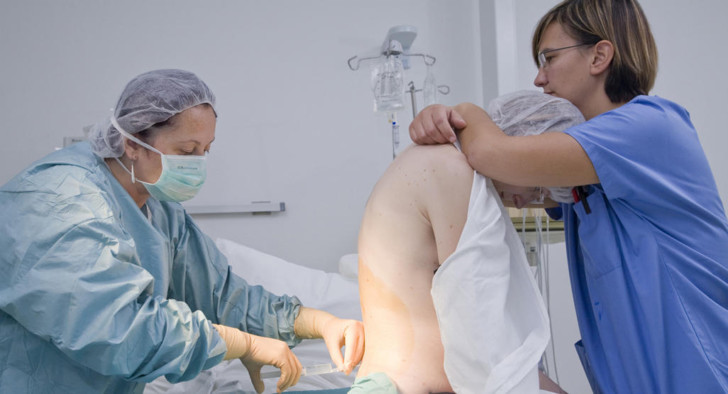
Что такое эпидуральная анестезия и как ее делают?

Эпидуральная анестезия – один из современных методов регионарной анестезии. Обезболивающие препараты вводятся через специальный медицинский инструмент в виде трубки (катетер) в эпидуральное пространство позвоночника.
В этой зоне находится множество нервных волокон, воздействуя на которые, лекарство обезболивает все тело или его часть. Инъекция позволяет уменьшить болевую чувствительность или расслабить мышцы.
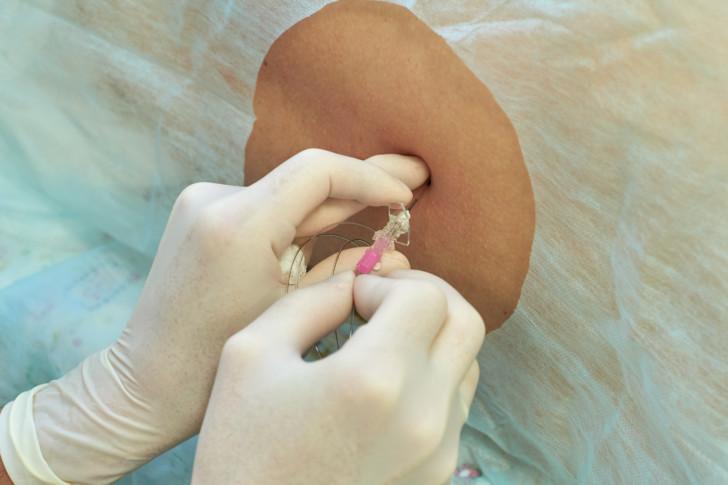
Сегодня эпидуральная анестезия популярна в акушерстве. Ее применяют при кесаревом сечении, а также в тех случаях, когда при естественных родах роженица страдает от невыносимой боли. Использование этого вида анестезии имеет множество плюсов, среди которых:
- воздействие лекарства на конкретный участок тела, что не вредит плоду;
- при эпидуральной анестезии женщина остается в сознании и может следить за манипуляциями врачей;
- быстрота выполнения процедуры (продолжительность составляет меньше 10 минут);
- практически полное отсутствие побочных эффектов.
Хоть и доказана безопасность этого вида анестезии, у некоторых женщин все равно могут возникнуть осложнения после осуществления процедуры. Обычно они проявляются дискомфортом в области позвоночника. Такое явление связано с множеством факторов, в том числе и с аллергией на компоненты, входящие в состав инъекции.
Показания к процедуре
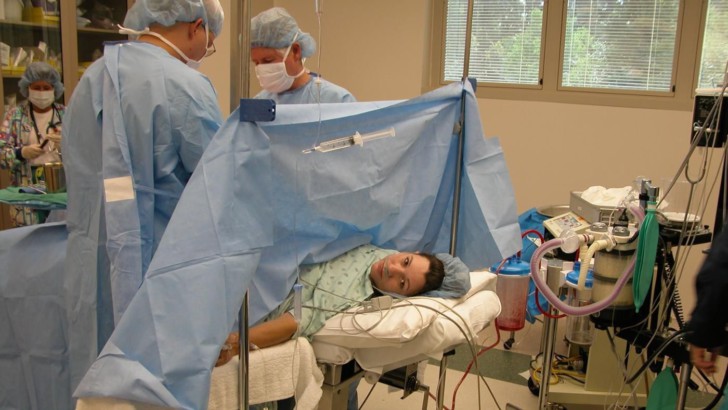
В редких случаях проведение эпидуральной анестезии может иметь серьезные последствия для будущей мамы. Именно поэтому она выполняется опытным специалистом лишь при необходимости:
- присутствуют тяжелые заболевания у роженицы;
- требуется делать кесарево сечение;
- имеется многоплодная беременность;
- начинаются преждевременные роды;
- имеется повышенное артериальное давление;
- болевой порог у матери довольно низкий;
- возникают иные непредвиденные осложнения во время родов, например, эклампсия или гипоксия плода.
Эта процедура выполняется не только при родах или кесаревом сечении, но и при операциях в брюшной полости, кишечнике, селезенке, а также при врачебных вмешательствах в урологии и сосудистой хирургии. Обосновано такое разнообразие способностью эпидуральной анестезии влиять на снижение тонуса скелетной мускулатуры.
Противопоказания к эпидуральной анестезии

Эпидуральная анестезия показана не для всех пациентов. В процессе ее осуществления затрагивается область позвоночника, в которой присутствуют важные для организма нервные окончания, поэтому любая ошибка может привести к непредвиденным последствиям.
Именно поэтому процедура категорически запрещена женщинам, у которых диагностированы:
- болезни позвоночника (грыжа, сколиоз);
- гемофилия (патология, связанная с нарушением процесса свертывания крови);
- заболевания ЦНС (миотония, мигрень, различные панические и невротические расстройства);
- повреждения эпидурального пространства (поражения или инфекции кожи в этом участке);
- пороки сердца;
- инфекционные заболевания (ОРВИ, корь, мононуклеоз);
- избыточный вес;
- аллергия на отдельные компоненты лекарства для инъекции.
Если соотношение риска и пользы оправдывает проведение эпидуральной анестезии, тогда грыжа или сколиоз не являются противопоказаниями. В любом случае решение о выполнении процедуры остается за врачом.

Причины боли в спине после процедуры
Процедура осуществляется путем прокола и введения обезболивающего препарата при помощи специальной трубки. Ввиду этого иногда возникают некоторые непредусмотренные осложнения. Одним из них является дискомфорт в спине.
Иногда позвоночник может болеть по той простой причине, что в месте укола повреждаются мягкие ткани тела. В таком случае не нужно беспокоиться, ведь все должно пройти менее чем за неделю.
Если же спина болит очень долго, тогда следует немедленно обращаться к врачу. Длительная боль может быть вызвана следующими причинами:
- Заболевания позвоночника. Если на момент проведения анестезии у пациентки имелись межпозвоночные грыжи или сколиоз, врач мог по неосторожности задеть костно-мышечную систему, что и вызвало болевой синдром. В таком случае женщине требуется немедленное лечение, иначе дискомфорт останется на всю жизнь.
- Страх. Как правило, боль, спровоцированная страхом, не имеет точной локализации и возникает вследствие реакции на психотравмирующую ситуацию, например, на тяжело перенесенные роды.
- Занесение инфекции. Если боль сопровождается другими симптомами, например, повышением температуры тела, лихорадкой или негативными изменениями в организме, это может свидетельствовать о том, что в место укола попала инфекция.
- Врачебная ошибка. Бывает, что анестезиолог, ввиду отсутствия необходимой квалификации, сделал инъекцию не в том месте, где требуется. Он мог задеть кровеносные сосуды, твердую мозговую оболочку или иные участки позвоночника, что и привело к осложнениям.
- Некачественный состав лекарства. Многие лекарства для инъекций стоят дорого, поэтому некоторые больницы закупают дешевые препараты, имеющие ряд побочных эффектов. Именно это и может влиять на возникновение боли. Беспокоиться не нужно, дискомфорт со временем пройдет.

В любом случае, если болит спина после эпидуральной анестезии, требуется срочная диагностика. Своевременное выявление точной причины неприятных ощущений и назначение необходимого курса лечения помогут навсегда избавиться от проблемы.
Что делать, если болит спина?
Если спина болит так сильно, что сил терпеть больше нет, можно воспользоваться некоторыми аптечными препаратами. Рекомендуются такие анальгетики, как “Парацетамол” или “Эффералган”, однако в период кормления грудью их следует принимать с осторожностью.
Если медикаменты не оказывают должного эффекта и дискомфорт не проходит в течение 3-4 суток, это не означает, что нужно выпить еще больше таблеток. В период лактации запрещено увеличивать дозировку и пользоваться анальгетиками более 5 дней. Лучше сразу обратиться за помощью к специалисту и пройти соответствующую диагностику.
Боль, не вызванная тяжелым заболеванием или осложнением, легко лечится при помощи следующих методов:
- Медикаментозная терапия. В зависимости от причины появления симптома, врач назначает спазмолитики, антибиотики, анальгетики или более специализированные препараты, например антидепрессанты и нейролептики.
- Мануальная терапия. Если боль вызвана какими-либо естественными причинами, необходимо обратиться к мануальному терапевту. Посредством массажа он снимет напряжение в мышцах, наладит работу опорно-двигательного аппарата и вернет позвоночнику былую подвижность.
- Лечебная гимнастика. При межпозвоночной грыже, остеохондрозе или сколиозе врач составит уникальный комплекс упражнений, способствующий укреплению мышц спины и одновременному избавлению от боли в пояснице.
Обращаться с жалобами на дискомфорт после эпидуральной анестезии следует спустя одну или две недели. Именно столько времени требуется для полного восстановления. Боль, которая не проходит несколько месяцев, год или более свидетельствует о наличии патологии или болезни.
Меры профилактики
Следующие меры профилактики помогут снизить вероятность развития осложнений после эпидуральной анестезии:
- обязательно сообщайте врачу о наличии аллергии или болезни перед проведением процедуры;
- контролируйте вес, так как при наличии лишних килограммов повышается риск возникновения осложнений;
- интересуйтесь квалификацией анестезиолога, так как от этого напрямую зависит успех процедуры.
Кроме того, в послеродовой период требуется исключить чрезмерные физические нагрузки. В большинстве случаев именно они являются основной причиной появления боли в спине.

Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Почему болит спина после эпидуральной анестезии
Рожавшие с применением эпидуральной анестезии иногда жалуются на боли в спине. Разбираемся в этом вопросе вместе с врачом анестезиологом-реаниматологом Европейского Медицинского Центра (ЕМС) – Алексеем Аношиным.

Боль в спине после эпидуральной анестезии является относительно редким осложнением. Причиной может стать небольшая гематома, повреждение связки, рефлекторный мышечный спазм и другие факторы, вызванные пункцией в поясничном отделе. Выраженное расслабление мышц на фоне анестезии в сочетании с позицией женщины в потужном периоде могут привести к растяжению крестцовых связок.
Если после эпидуральной анестезии наблюдается тяжелая боль в спине, должна быть исключена неврологическая травма и, в особенности, объемное новообразование.
Если основные проблемы исключены, то покой, отдых, местные согревающие аппликации и анальгетики устранят проблему. К счастью, боль в спине после эпидуральной анестезии является кратковременной, устраняемой примерно в течение 48 часов, методами консервативной терапии.
К наиболее частым причинам болей в спине после родов относятся следующие ситуации.
Увеличение нагрузки на поясничный отдел
У людей с особенностями соединительной ткани (дисплазия) развитие изменений в позвоночнике происходит наиболее часто. И особенно при больших физических нагрузках – неправильном поднятии тяжестей, а также лишнем весе.
Людям с такими особенностями (их легко распознать по переразгибанию суставов) приходится методично «закачивать» мышцы спины, чтобы избежать искривлений и других проблем с позвоночником для поддержания здоровья и красивой осанки.
Беременность
Растущий плод, околоплодные воды, плацента, располагающиеся перед позвоночником — все это заставляет поясничный отдел подстраиваться под вновь возникающие условия.
- Увеличивается физиологический лордоз (физиологическое искривление вперед). Представьте, что вы подняли тяжелый предмет и смотрите на себя в зеркало сбоку, то есть отклоняетесь назад, смещая центр тяжести. Нарушение центра тяжести и положения тела в пространстве требует усилий для поддержания равновесия, что вызывает повышенную нагрузку на дугоотростчатые суставы позвоночника и растяжение околосуставных капсул. Это и обуславливает болевой синдром, имеющий характерное течение: синдром фасеточных суставов — ощущается в пояснице над суставом, отдает в пах и конечность.
- Вместе с увеличивающейся маткой с плодом, околоплодными водами и плацентой, молочными железами и увеличением объема циркулирующей крови происходит прирост массы тела беременной на 10-15, а иногда до 20 кг. В такой ситуации физически неподготовленная спина (связки и мышцы) испытывает колоссальные нагрузки, которые беременная женщина способна переносить лишь потому, что они возникают постепенно.
В результате повышенная нагрузка на позвоночник вызывает болевые ощущения из-за снижения высоты и плотности межпозвоночных дисков, сдавления корешков, что и вызывает боль в спине или соответствующих нервов.
Расхождение и увеличение тонуса мышц
При увеличении живота мышцы его стенок растягиваются, расходятся, а в области спины — укорачиваются, что и вызывает боль, особенно при наклонах, ношении тяжестей, приседании.
Гормональная перестройка
В период беременности повышается уровень релаксина и прогестерона — гормоны готовят костно-мышечный аппарат к родам, снижая жесткость лонного сочленения, повышая эластичность тазового кольца и облегчая прохождение ребенка по родовым путям.
Они и способствуют вымыванию кальция из костей матери — минерал необходим для построения скелета плода.
Боль в пояснице
Болевые ощущения в пояснице могут вызвать спондилолистез. Под воздействием гормонов пояснично-крестцовое сочленение в период беременности подвергается изменениям, — область перехода подвижной части позвоночника в неподвижный крестец не имеет мощных мышц, стабилизирующих отдел. В результате возросшая масса тела и сильный «перегиб» в области L5 и S1 позвонков приводит к выпадению диска и развитию заболевания позвоночника — спондилолистезу и образованию межпозвоночной грыжи в перспективе.
Количество беременностей
Чем больше доношенных беременностей, тем более часты и явны подобные изменения (если проблеме не уделялось внимание между беременностями).

Почему болит спина после родов
Восстановление структур костно-мышечного аппарата занимает значительное время, даже если у женщины до беременности проблем с позвоночным столбом не было. После родов «память» тканей в течение некоторого времени сохраняет ощущения. Такие боли описываются женщиной как тянущие, тупые. Они обостряются после физической нагрузки.
Обострившиеся в гестационный период хронические заболевания позвоночника также могут вызвать острую, стреляющую, жгучую боль. Ее выраженность зависит от тяжести патологии.
Перечислю причины, по которым после родов болит спина, позвоночник.
- Все вышеописанные изменения.
- Мама носит на руках малыша длительное время. Она может находиться в неудобной позе, увеличивая перегрузку поясницы, мышц всего тела. Боль отдает под лопатку, в поясницу, копчик.
- Поза, в которой происходит кормление ребенка грудью. Чаща всего она совершенно неправильная и неудобная.
Если поясница продолжает болеть спустя шесть-восемь недель после родов, игнорировать ее нельзя. Это является симптомом серьезных нарушений опорно-двигательной системы и органов малого таза.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Общий диагноз всех мам: не помнят, когда причесывались в последний раз. И когда мылись дольше пяти минут, тоже не помнят
Спинальная анестезия: показания, способ проведения, побочные эффекты

Все болезненные операции и обследования в наши дни проводятся под анестезией.
Современные методы обезболивания достаточно сложны, поэтому выполняются специалистами-анестезиологами, прошедшими специальное обучение.
Чаще всего для обезболивания выполняется наркоз (общая анестезия) либо регионарное обезболивание.
Наркоз выключает болевую чувствительность во всем теле, а регионарное обезболивание – в определенных регионах (участках) тела.
Иногда (при наличии показаний) вместо общего обезболивания выполняется спинальная анестезия.
Что такое спинальная анестезия
Под спинальной анестезией понимается регионарный метод обезболивания, обеспечивающий полное отсутствие ощущений в нижней половине тела и служащий отличной альтернативой общей анестезии. В ходе данной процедуры в спину вводится обезболивающее средство, которое «выключает» проводящие боль нервы.
К преимуществам такого обезболивания относится:
- уменьшение количества крови, теряемой в ходе операции;
- снижение риска развития осложнений, таких как тромбоэмболия легочной артерии и образование тромбов;
- уменьшение негативного влияния на легкие и сердце;
- отсутствие рвоты, чувства тошноты, слабости;
- отсутствие боли в конце операции;
- возможность общаться с хирургом и анестезиологом как во время оперативного вмешательства, так и после него;
- отсутствие жестких ограничений по употреблению пищи и напитков в послеоперационном периоде.
Принцип действия
Спинальная анестезия подразумевает введение местного анестетика в спинальное пространство, что приводит к блокаде участка спинного мозга, расположенного рядом. Иными словами, механизм действия такого обезболивания заключается в блокаде не конечных участков нервов (эпидуральная анестезия), а спинного мозга.

Обратите внимание чем отличается спинальная от эпидуральной анастезии
Как правило, спинальную анестезию проводят на уровне поясничного отдела, что приводит к «выключению» спинного мозга от поясницы и ниже – участка спинного мозга, сформированного нервами живота, промежности и нижних конечностей.
Видео: “Что такое спинальная анестезия?”
Классификация анестезии
Под многокомпонентной анестезией (наркоз или общее обезболивание) понимается управляемая, токсическая, медикаментозная кома. Данное состояние характеризуется временным выключением рефлексов, болевой чувствительности, сознания, а также расслаблением скелетных мышц.
Что касается местной анестезии, то она может быть терминальной, эпидуральной, инфильтрационной, спинальной, проводниковой, каудальной, плексусной, внтривенной под жгутом и внутрикосной. Методы плексусной, спинальной, внутрикосной, проводниковой, эпидуральной, внутривенной под жгутом и каудальной анестезии относят к методам региональной анестезии.
Региональная анестезия характеризуется выключением проводимости в сплетении нервов или конкретном нерве, достижением эффекта обезболивания с сохранением дыхания и сознания пациента. Данный вид анестезии может стать единственно возможным методом обезболивания, если больной находится в пожилом возрасте или имеет тяжелые сопутствующие соматические патологии.
Показания к применению анестезии в спину
Общая анестезия применяется при серьезных хирургических вмешательствах, при больших объемах стоматологического лечения (установка нескольких имплантатов, множественное удаление зубов и т.д.). В таких случаях местную анестезию не применяют из-за небольшой продолжительности эффекта.
Другими показаниями к проведению общей анестезии может стать:
- аллергия на местноанестезирующие средства;
- возникновение рвотного рефлекса при проведении стоматологического лечения;
- наличие панического страха перед стоматологическим лечением.
Что касается местной спинальной анестезии, то ее назначают при проведении операций в области ниже пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям спинального метода обезболивания относятся:
- необходимость снижения болевой чувствительности при операциях на нижних конечностях и промежности;
- необходимость уменьшения риска удушья либо тромбоза глубоких вен при операциях на нижних конечностях (например, при переломе шейки бедра у пожилого пациента);
- наличие острых и хронических заболеваний легких; ; (в поясничном, грудном и шейном отделах позвоночника)
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (это облегчает работу хирурга);
- необходимость расслабления гладкой мускулатуры в стенках кровеносных сосудов у людей с умеренной сердечной недостаточностью (исключение – пациенты с артериальной гипертензией или стенозом сердечных клапанов).
Часто спинальная анестезия применяется при кесаревом сечении, ручном отделении плаценты, оперативном изгнании плода естественным путем. При данном типе обезболивания вероятность воздействия препаратов на младенца сводится к минимуму. Кроме того, спинальная анестезия позволяет женщине остаться в сознании, услышать первый крик ребенка, а сразу после родов перейти в общую палату.

Часто спинальную анестезию применяют при кесаревом сечении
Случается и так, что спинальной анестезии не удается полностью избавить роженицу от боли при кесаревом сечении. В таком случае пациентка переводится на общий наркоз.
Видео: “Различия между спинальной и эпидуральной анестезии”
Как выполняется анестезия
Проведение спинальной анестезии начинается с того, что пациент помещается в положение лежа на боку или сидя. Выбор позиции, необходимой для обезболивания, производит анестезиолог. Врач и его ассистент объяснят, как принять нужное положение тела и как вести себя во время процедуры. В частности, не рекомендуется менять положение тела и двигаться до тех пор, пока доктор не закончит свою работу.
Проведение спинальной анестезии состоит из нескольких этапов:
- обработка места укола специальным дезинфицирующим раствором;
- введение обезболивающего препарата;
- выполнение самой манипуляции (введение Наропина, Мезатона, Ропивакаина, Лидокаина, Бупивакаина, Новокаина, Буванестина, Фраксипарина или Норадреналина).
Как правило, проведение спинальной анестезии не является болезненным и занимает от 10 до 15 минут. По окончании процедуры пациент может ощущать легкое покалывание в нижних конечностях (голени, подошвы стоп), чувство «разливающегося» тепла.

Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Это явление считается абсолютно нормальным, так что бояться его не следует. Вскоре после этого ноги становятся «непослушными» и тяжелыми (не обязательно), пропадает ощущение боли в том участке, на котором планируется выполнение операции.
Иногда при проведении спинальной анестезии ощущается болезненное покалывание, похожее на слабый удар тока. Если такое произошло с вами, сообщите об этом анестезиологу, не поворачивая головы и не меняя положения тела.
Время полного восстановления чувствительности в теле зависит от использованного обезболивающего препарата. Обычно это происходит в течение полутора-четырех часов.
Встать с кушетки после проведения анестезии может быть непросто (возможно головокружение). Желательно, чтобы в это время рядом находился кто-то из близких либо медперсонал. Пить разрешается спустя 30-60 минут после операции, а принимать пищу (легко усвояемую) – вечером, по согласованию с хирургом.
Побочные эффекты и последствия анестезии
По сравнению с общей анестезией, регионарное обезболивание оказывает куда меньшее действие на организм. Поэтому осложнения при проведении спинальной анестезии встречаются очень редко.
Риск развития осложнений определяется такими факторами, как тяжесть и тип заболевания, наличие сопутствующих патологий, общее состояние больного, вредные привычки, возраст.
Важно понимать, что абсолютно все процедуры в анестезиологии (например, переливание крови, инфузии («капельницы»), установка в центральную вену катетера и так далее) несут в себе риск. Однако это вовсе не означает того, что развития осложнений нельзя избежать.
К возможным нежелательным эффектам и осложнениям относятся:
- Головные боли. По окончании анестезии и операции человек начинает активно двигаться, что может спровоцировать головные боли. Данный побочный эффект наблюдается в 1% случаев. Как правило, боль проходит самостоятельно в течение одного дня. При появлении головной боли в послеоперационном периоде следует измерить артериальное давление и действовать, исходя из его показателей. При нормальном АД рекомендуется соблюдать постельный режим и пить много жидкости (допустимо употребление кофе и чая). При очень сильной головной боли (что бывает крайне редко) стоит обратиться к медицинскому персоналу.
- Снижение артериального давления. Может быть вызвано действием спинальной анестезии, наблюдается недолго. Для повышения давления назначается обильное питье и внутривенное введение растворов. Данный побочный эффект встречается у 1% пациентов.
- Боль в спине (в районе инъекции). Лечения, как правило, не требует. Проходит самостоятельно в течение первого дня. Если боль приносит ощутимый дискомфорт, можно принять Диклофенак или Парацетамол. Если боль становится очень сильной, нужно обратиться к медперсоналу.
- Задержка мочеиспускания. Иногда (преимущественно у мужчин) в первый день после операции наблюдаются трудности с мочеиспусканием. Обычно данное явление не требует специального лечения. Тем не менее, при серьезных трудностях с мочеиспусканием лучше обратиться к дежурной медсестре.
- Неврологические расстройства. Встречаются крайне редко (меньше чем в 1 случае из 5000). Представляют собой потерю чувствительности, стойкую мышечную слабость и/или покалывания, сохраняющиеся более 24 часов.

Обратите внимание на то, что нужно делать чтобы избежать побочных эффектов спинальной анестезии Чтобы избежать развития вышеперечисленных побочных эффектов следует соблюдать рекомендации анестезиолога, а именно:
- Не пить и не есть за 6-8 часов до оперативного вмешательства.
- Не курить в течение 6 часов перед операцией.
- Не красить ногти и не наносить косметику перед операцией.
- Удалить контактные линзы и съемные зубные протезы. При наличии глазных протезов стоит предупредить об этом анестезиолога.
- Снять кольца, цепочки, серьги и прочие украшения. Для верующих допускается оставление простого нательного крестика, но не на цепочке, а на тесьме.
Несоблюдение перечисленных правил увеличивает риск развития осложнений.
Важно, чтобы врач-анестезиолог знал обо всех хронических заболеваниях пациента, перенесенных травмах и операциях, непереносимости каких-либо препаратов, аллергических реакциях. Если в течение последнего времени больной принимал лекарственные средства, об этом тоже нужно сообщить доктору. Все эти сведения могут оказаться полезными для предупреждения осложнений спинальной анестезии.
Накануне оперативного вмешательства желательно отдохнуть, выспаться, успокоиться и провести какое-то время на свежем воздухе. Это поможет настроиться на позитивный лад, облегчит проведение операции и ускорит восстановление после нее.
Заключение
Таким образом, спинальная анестезия является прекрасной альтернативой общему наркозу. Она «выключает» нижнюю часть туловища и избавляет пациента от болезненных ощущений во время операции.
Перед проведением спинальной анестезии следует убедиться в отсутствии у больного абсолютных противопоказаний (сепсиса, бактериемии, кожной инфекции в месте пункции, коагулопатии, выраженной гиповолемии, лечения антикоагулянтами, повышенного внутричерепного давления, несогласия пациента). Если таковые отсутствуют, можно выполнять обезболивание.
Обратите внимание: при наличии относительных противопоказаний анестезия проводится в том случае, если ожидаемая польза от ее применения значительно превышает возможный вред.
- Что такое блокада позвоночника и для чего она нужна?
- Узнайте как делают обезболивающие уколы от межпозвоночной грыжи, для это перейдите сюда
- С тем, как лечат ишиас с помощью уколов можно ознакомиться на странице https://spinatitana.com/nevralgiya/ishias/ukoly-pri-ishiase-sedalishchnogo-nerva-preimushchestva-i-nedostatki-in-ektsij.html

Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит. Другие авторы
Что делать, если болит спина после эпидуральной анестезии? Болит спина после спинальной анестезии: что делать
Интенсивность боли, которую испытывают пациенты после спинальных операций зависит как от операции, так и от пациента.
• Некоторые вмешательства, например, микродискэктомия могут выполняться в качестве однодневного вмешательства без потребности в назначении сильных опиоидов в послеоперационном периоде.
– Некоторые пациенты с седалищными болями отмечают улучшение состояния сразу после операции.
• Другие оперативные вмешательства, такие как ламинэктомия или исправление деформаций позвоночника, могут вызывать сильную и продолжительную боль.
• Интенсивность боли коррелирует с количеством оперируемых позвонков и степенью хирургической травмы.
• Предоперационное использование анальгетиков, по всей видимости, влияет на интенсивность ощущаемой пациентами послеоперационной боли.
• Интенсивная боль в послеоперационном периоде увеличивает риск развития хронического болевого синдрома.
• Иногда хирургическая декомпрессия длительно сдавливаемого спинного мозга или нерва может приводить к сильной, по относительно кратковременной нейропатической боли, которая может быть относительно нечувствительна к опиоидам.
Методы анальгезии после спинальных операций:
• При спинальных операциях опасность угнетения дыхания меньше по сравнению с интракраниальными вмешательствами, однако пациентам с поражением верхних сегментов спинного мозга опиоиды до и после операции назначают с осторожностью.
• Путь введения опиоидов не имеет особого значения, так как у пациента есть временный доступ к необходимой ему дозе.
• Парацетамол служит хорошим дополнением, но сам по себе недостаточно эффективен:
– НПВС можно безопасно применять после большинства спинальных операций, если пет риска коагулопатии, продолжающегося кровотечения иди гиповолемии.
– При интрамедуллярных опухолях опасность представляет даже небольшое кровотечение, поэтому в раннем послеоперационном периоде НПВС следует избегать.
– Мало данных о клинически значимом влиянии назначения НПВС в послеоперационном периоде на образование костной ткани.
• Габапентин, при однократном иероральиом приеме перед операцией в дозе 900-1200 мг значительно уменьшает боль и потребность в морфине после спинальных операций.
– Также уменьшается послеоперационная тошнота и рвота.

• Хорошим дополнением могут быть методы местной анестезии.
– Глубокая инфильтрация операционной раны местными анестетиками при ламинэктомии уменьшает боль в послеоперационном периоде.
– При более обширных операциях можно использовать интратекальные и эпидуральные методики введения анестетиков. Эти методики требуют тщательного мониторинга, четких алгоритмов и мультидисциплинарного подхода.
У значительного числа пациентов после спинальной операции будет наблюдаться ухудшение или повторное появление симптомов неврологической боли или боли в спине. В некоторых случаях необходима повторная операция, но большинству пациентов с постоянной послеоперационной болью требуется перевод в многопрофильную клинику лечения боли.
Советы по послеоперационному обезболиванию пациентов:
• Все пациенты подвержены риску послеоперационной боли, поэтому необходимо заранее планировать лечение.
• Не применяйте кодеин.
• Сильные опиоиды следует титровать в послеоперационном периоде.
• Следует осторожно титровать дозу сильных опиоидов, таких как морфин, в раннем послеоперационном периоде.
• Используйте сильные опиоиды с осторожностью у пациентов с прогнозируемым угнетением сознания в послеоперационном периоде, например, у пожилых пациентов с субдуральными гематомами.
• Вентрикулоперитонеальные шунты могут быть более болезненными, чем обычно считается.
• Ранняя сильная анальгезия часто необходима, если использовался ремифентанил.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


