Особенности проведения перкуссии, пальпации и аускультации сердца
Перкуссия сердца, это диагностический метод, представляющий собой простукивание области органа для анализа возникающих звуков. Частота и временной интервал снижения звуковой волны напрямую зависят от физических свойств, массы и плотности человеческого тела.
Пальпация области сердца, достаточно обширная тема для изучения. Поэтому в статье мы приведем основные нюансы данного вида обследования. Читатель сможет получить информацию о том, что такое перкуссия, методы проведения у взрослых и детей, нормы, а также что представляет из себя аускультация. Помимо этого, в статье будут представлены видео, которые помогут наглядно понять о диагностическом исследовании.

Безусловно, по мере ознакомления могут возникнуть вопросы. Адресуйте их компетентным специалистам портала.
Консультации проводятся в режиме-онлайн на бесплатной основе.
Методы проведения перкуссии
Методы перкуссии различают:
- Прямая. Представляет собой простукивание молоточком по плессиметру и в медицине называется пальпация сердца.
- Непосредственная. Перкуссионист осуществляет удары подушечками пальцев по грудной полости. Удары производятся по специальной пластине – плессиметру, который может быть металлическим, деревянным, пластмассовым или костяным. Также простукивания могут осуществляться по фалангам пальцев другой руки.
Во время простукивания специалист должен слушать звуковые волны в полной тишине.
Частота, плотность и иные свойства ткани напрямую оказывают влияние на получаемые колебания. Низкие и короткие означают, что подлежащая среда области исследуемого органа – плотная. Высокие и длинные звуки говорят о воздушности среды.
На громкость волны влияет сила, с которой перкуссионист наносит удар. Норма перкуссии в области легких – ясный и чистый звук. Если есть патологии, к примеру, ателектаз или инфильтрат, то звук получает глухим и слабым.

Существует еще одна разновидность – тимпанический звук. В норме он проявляется в тех областях, что заполнены воздухом, например, над желудочками сердца, однако если такое при выслушивании проявляется возле легкого, то это свидетельствует о недуге. Глухое звучание характерно при выявлении границ сердца, печени, костей и иных плотных структур организма.
Сила простукивания бывает:
Перкуссия сердца проводится первыми двумя видами. Для определения относительной тупости органа используют среднюю, а для абсолютной – тихую.
Главной целью перкуссии является определить границу, величину, конфигурацию и сосудистый пучок. Здоровое сердце имеет две тупости – относительная и абсолютная. Касаемо первой, то ее представляет желудочек, который в здоровом состоянии не перекрывается тканями легких и проявляется в виде глухого звука. Вторая вид перкуссии оценивается границами, при выслушивании проявляется, как слегка притупленный звук за счет воздушности ткани вокруг легких.
На основании вышесказанного, следует отметить, что перкуссионист (врач-диагност) должен обладать опытом и квалификацией, чтобы обследование в виде перкуссии давало корректные результаты, а установленный диагноз был верным.
Ссылка на познавательное видео: Как проводится перкуссия сердца и метод выслушивания. Доктор на примере показывает, как осуществляется обследование.
Благодаря этому видео (пальпация пульса) можно самостоятельно научиться правильно измерять пульс.
Правила проведения
Пальпация области сердца должна производиться, согласно правилам:
- теплые руки у перкуссиониста;
- теплый процедурный кабинет;
- пациент принимает удобное положение: сидя или стоя, если позволяет состояние;
- перкуссия осуществляется по обнаженному торсу;
- перкуссию тыльной стороны грудины проводят в наклоненной головы вперед и скрещенными руками на груди;
- проводить перкуссию, согласно технике;
- плессиметр может заменяться фалангами пальцев;
- удары наносятся подушечками правой руки вторым и третьим пальцем;
- левая ладонь перкуссиониста должно плотно прилегать к области исследования;
- удары производятся сверху вниз, т.е. перпендикулярно плессиметру;
- удар должен быть кратким и одинаковой силы;
- топографическая перкуссия предполагает установку плессиметра горизонтально сердцу и отметки производятся по краю пальцев;
- перкуссию для женщин и детей проводят с осторожностью, т.к. грубые движения перкуссиониста неприятны и могут быть болезненными.
Кстати, громкая перкуссия не несет плюсов в сравнении с результатами других видов диагностики.
На этом видео можно увидеть, как правильно делается пальпация сердечного органа:
Для чего делают перкуссию?
Оттого, что стало причиной назначения этого вида обследования, перкуссия делится на: сравнительную и топографическую.
Сравнительная перкуссия проводится перкуссионистом методом нанесения равнозначных силовых ударов в строгой симметрии с областью сердца. Чаще всего этот вид диагностики используют при обследовании легких.
Топографическая перкуссия определяет границу и размер сердца, новообразованные полости и очаги уплотнения в легких, наличие воздуха в брюшной полости. Благодаря этому виду перкуссии перкуссионист способен выявить переход из одной области в другую. Обычно простукивания осуществляются от четкого звука с плавным переходом к глухому. Удары производятся слабые или средние, при которых специалист должен очень внимательно слушать издаваемый звук.
Аускультация и методы проведения
Аускультация сердца, это диагностический метод кровеносной системы для выявления недугов. Аускультация является высокоинформативной. Для точного постановки диагноза, перкуссионист должен обладать практически музыкальным слухом и постоянно практиковаться.
Выслушивание сердечного тона может происходить прямым способом, т.е. перкуссионист прикладывает ухо или опосредованным с использованием инструментов, типа стетоскопа.
Аускультация позволяет доктору-диагносту слушать звуковые волны, которые сопровождают работу сердца и сосудов.
На основании выслушивания выявляется симптоматическая картина.
Аускультация сердца подразумевает следующие факторы:
- сила;
- тембр;
- ритмичность;
- частота;
- громкость;
- синхронность;
- шумы и свойства.
Если при выслушивании проявились вторичные тоны, то следует провести дополнительную диагностику методом перкуссии, которая поможет выявить, к какой фазе цикла они относятся.
Чтобы аускультация дала корректный результат, существует свод правил, как проводить процедуру:
- диагност располагается по правой стороне от пациента;
- при аускультации подопечный меняет по указанию доктора положение – сидя, лежа на левом боку, на спине и при физ.нагрузках;
- аускультацию слушают в разные периоды дыхания;
- для высоких тонов применяют фонендоскоп, а для низких – стетоскоп;
- выслушивание совершается в разных местах;
- необходимо придерживаться последовательности: верхняя часть органа, аорта, трехстворчатый клапан, артерия легочного русла.
Точки аускультации сердца следующие:
- местоположение первой – вершина органа;
- вторая находится с правой стороны грудины между 2 и 3 ребром;
- третья аналогично второй только с левой стороны;
- четвертая расположена в точке соединения 5 ребра с правой стороны грудной клетки;
- пятая – левый край грудной полости между 3 и 4 ребром.
Доктор-диагност для правильной аускультации должен четко знать, как определяются эти точки.
Кстати, по этой ссылке – https://www.youtube.com/watch?v=pz8CqojKHNM можно посмотреть видео, на котором производится аускультация по точкам и какие при этом слышны тоны.
На этом видео представлен метод, как проводится аускультация сердца у детей:
Классификатор сердечных тонов
Звук, который слушает доктор во время аускультации, так же как и при перкуссии, проявляется из-за работы миокарда, а именно в момент его сокращения.
Тоны сердца разделяют на три вида:
- Постоянный: тоны систолы и диастолы. Первый проявляется вначале, второй в конце сокращения.
- Непостоянный: протодиастолический и пресистолический.
- Добавочный, это тоны, которые слушают, когда митральный клапан открывается.

В таблице ниже представлена информация о заболеваниях, которые можно выявить с помощью аускультации:

Человек, у которого сердца здорово есть только постоянные тоны. Если доктор, слушая пациента, определил наличие второго и третьего тоны, то это говорит о патологических процессах.
Данное видео позволяет понять, как изменяются тоны сердца:
Слушайте внимательно, т.к. это дает возможность самостоятельно определять состояние работы сердца и даже отклонения от нормы.
Видео о патологических тонах сердца можно посмотреть здесь –
Итоги аускультации
Если при аускультации сердце работает без отклонений от норм, то перкуссионист слушает два тона. Они проявляются как короткие и отрывистые звуки, которые быстро сменяются. Пауза между ними говорит о том, что орган находится в диастолической фазе. Звуки и паузы – равномерны.
При патологиях органа некоторые паузы могут удлиняться и иметь разный временной диапазон. Если присутствует болезнь сосудов, то и тональность сердца также изменится. Поэтому при аускультации и перкуссии доктор может выявить их наличие.
В зависимости от недуга кровеносной системы, как показано на видео, по ссылке выше, тон может ослабевать, или наоборот усиливаться. Также изменяется его продолжительность и может появиться добавочный тон. Например:
- Ослабление первого тона при аускультации говорит о патологии в клапанном аппарате или дисфункции миокарда. Если доктор слушает тон и обнаруживает, что он усиленный, это свидетельствует о высокой скорости желудочка.
- Слабый звук второго тона при выслушивании означает патологический процесс в легочной артерии и аортальном клапане. Если он усиленный, то значит, клапаны быстро закрываются, т.е. сердечная мышца слишком активно работает – это отклонение от нормы.
- Если поражен миокард, то доктор слушает вторичные звуки сердца. Это может говорить о шумах.
Аускультацию проводит только квалифицированный и опытный доктор, в ином случае, диагноз ставится под вопрос и требуется дополнительное обследование.
Перкуссия сердца.
Цели топографической перкуссии сердца:
Определение истинных границ сердца (границ относительной сердечной тупости),
Выявление границ участка сердца, не прикрытого лёгкими (границы абсолютной сердечной тупости),
Определение ширины сосудистого пучка,
Оценка конфигурации сердца (обычная или нормальная, митральная, аортальная, треугольная, вертикальная).
Определение длинника и поперечника сердца.
Правила поведения перкуссии сердца. Врач располагается справа от больного, по правую руку от него. Руки врача должны быть тёплыми, а в помещении тепло и тихо. Перкуссию лучше проводить стоя. При тяжёлом общем состоянии больного он лежит, а врач садиться у кровати по правую руку от больного. Руки больного лежат вдоль туловища. При определении левой границы сердца у женщин с большими молочными железами больной предлагается сместить левую молочную железу вверх и удерживать её правой рукой в таком положении. При соблюдении указанных условий, правил деонтологии больной не должен ощущать дискомфорта на момент обследования.
Относительная сердечная тупость. Топографическую перкуссию сердца начинают с определения истинных границ сердца при помощи перкуссии средней силы. Сначала определяют правую, затем левую и верхнюю границы относительной тупости сердца.
Правая граница – предварительно находят высоту стояния правого купола диафрагмы по l. medioclavicularis dext. (до притупления, обычно в 5-м межреберье), а затем располагают палец-плессиметр вертикально, поднявшись на одно межреберье выше (обычно в 4-м межреберье) по этому межрёберному промежутку проводят перкуссию по направлению к грудине. При появлении притуплённого перкуторного звука делают отметку дермографом по краю пальца, обращённого к ясному лёгочному звуку.
В норме правая граница относительной сердечной тупости находится в 4-м межреберье на 1,5-2 см кнаружи от правого края грудины.
Левая граница – прежде чем приступить к перкуторному её определению определяют место нахождения верхушечного толчка пальпаторно и затем в этом межреберье проводят перкуссию. Для этого палец-плессиметр располагают вертикально по l. axillaries med. Под углом 45° к поверхности грудной клетки в найденном межреберье и проводят перкуссию кнутри, пока не появится притупление перкуторного звука, тогда делают отметку по краю пальца, обращённому к ясному лёгочному звуку. В том случае, когда верхушечный толчок не пальпируется, перкуссию проводят по 5-му межреберью. При определении левой границы необходимо следить за тем, чтобы перкуторные удары наносились строго в саггитальном направлении.
В норме левая граница относительной сердечной тупости располагается на 1-2 см кнутри от l. medioclavicularis sin. в 5-м межреберье и обычно совпадает с верхушечным толчком.
Верхняя граница – определяется по l. parasternalis sin. Для этого устанавливают палец-плессиметр во 2-м межреберье и перкутируют вниз по этой линии до появления притупления перкуторного звука, после этого делают отметку по краю пальца, обращённому к ясному лёгочному звуку.
В норме верхняя граница относительной сердечной тупости определяется в 3-м межреберье по l. parasternalis sin.
Абсолютная сердечная тупость. Границы абсолютной сердечной тупости (размеры участка сердца, не прикрытого лёгочной тканью) начинают с определения правой границы, затем находят левую и верхнюю границу.
Правая граница – палец-плессиметр ставят на отметку найденной прежде правой границы относительной сердечной тупости и продолжают перкуссию, продвигаясь влево до получения тупого звука. Для этого перкуссия проводится только тихая (удар слабой силы). Отметку границы делают по краю пальца, обращённому к ясному лёгочному звуку.
В норме правая граница абсолютной сердечной тупости определяется по левому краю грудины в 4-м межреберье.
Левая граница – начинают определять от ранее найденной левой границы относительной сердечной тупости с помощью тихой перкуссии по направлению к грудине до появления тупого перкуторного звука, отметку делают по краю пальца, обращённому к ясному лёгочному звуку.
В норме левая граница абсолютной тупости сердца находится на 1-1,5 см кнутри от левой границы относительной сердечной тупости или на 2-3 см кнутри от l. medioclavicularis sin.
Верхняя граница – определяют, проводя тихую перкуссию от верхней границы относительной сердечной тупости вниз по l. parasternalis sin. Получив тупой звук, делают отметку по краю пальца, обращённому к ясному звуку.
В норме верхняя граница абсолютной сердечной тупости находится в 4-м межреберье по l. parasternalis sin.
Если соединить границы абсолютной сердечной тупости, то в норме определяется треугольник, в котором располагается правый желудочек.
Сосудистый пучок. Сосудистый пучок, на котором как бы висит сердце, состоит из лёгочных вен, лёгочной артерии, аорты. Ширину сосудистого пучка определяют во 2-м межреберье с помощью тихой перкуссии. Палец-плессиметр ставят вертикально, вдоль l. parasternalis dext. во 2-м межреберье, и перкутируют по направлению к грудине до притупления, где и ставят отметку по краю пальца, обращённого к ясному лёгочному звуку. Затем повторяют исследование, начиная перкуссию от l. parasternalis sin. по направлению к грудине и делают отметку.
В норме правая и левая границы сосудистого пучка не выходят за края грудины во 2-м межреберье.
Конфигурация сердца. Для определения конфигурации сердца помимо уже найденных границ относительной сердечной тупости и ширины сосудистого пучка следует дополнительно найти правую границу относительной сердечной тупости в 3-м межреберье и левую границу относительной сердечной тупости в 3-м и 4-м межреберьях. Соединив все отметки границ относительной сердечной тупости, справа от грудины получают правый контур сердца, слева от грудины – левый контур сердца. Левый контур состоит из: левого желудочка, ушка левого предсердия, лёгочного ствола и дуги аорты, правый контур из: правого предсердия и полых вен (анатомические образования правого и левого контуров перечислены снизу-вверх).
При здоровом сердце его конфигурация называется нормальной (обычной).
ИССЛЕДОВАНИЕ СЕРДЕЧНОСОСУДИСТОЙ СИСТЕМЫ
Сердечно-сосудистую систему исследуют по определенной схеме: начинают с осмотра и пальпации сердечной области, затем определяют перкуторные границы сердца, переходят к его аускультации, исследуют артериальные и венозные сосуды и заканчивают функциональными исследованиями. Кроме того, по показаниям применяют специальные и дополнительные методы: электрокардиографию, фонокардиографию, сфигмотонометрию, УЗИ, флеботонометрию, сфигмографию, рентгенографию, рентгеноскопию, лабораторный анализ крови и мочи.
Осмотр и пальпация области сердечного толчка, перкуссия области сердца
Цель занятия. Ознакомиться с планом и методами исследования области сердечного толчка. Научиться определять перкуторные границы сердца.
Объекты исследования и оборудование. Коровы, овцы, козы, лошади, свиньи,собаки.
Перкуссионные молоточки, плессиметры, мыло, полотенце.
Осмотр и пальпация области сердечного толчка. Исследование сердца начинают с осмотра и пальпации области сердечного толчка.
Осматривают при хорошем освещении по следующей методике. Врач встает на расстоянии 1 м сбоку от животного на уровне его тазовых конечностей. Помощник максимально выводит вперед левую грудную конечность животного. Осмотр начинают с нижней трети грудной клетки непосредственно в области четвертого-пятого меж- реберий. При этом обнаруживают небольшие колебательные движения грудной стенки или легкое колебание волос в области проекции сердца, что обусловлено ударами сердца о грудную стенку в период систолы. Исследуя сердечный толчок, необходимо учитывать упитанность, конституцию, тренировочный стаж животного (у спортивных лошадей и собак).
Сердечный толчок может быть невыраженным (плохо просматриваться), умеренно выраженным (хорошо просматриваться), сильно выраженным и совсем не просматриваться. У здоровых животных удовлетворительной упитанности сердечный толчок просматривается хорошо; у животных упитанных, ожиревших, с длинным волосяным покровом — слабо или не просматривается. При физических нагрузках, повышении внешней температуры, нервном возбуждении, физиологической гипертрофии сердечный толчок усиливается и просматривается хорошо; при патологии в одних случаях может усиливаться, в других — ослабляться или не проявляться.
Например, при ослаблении сердечной деятельности во II стадии миокардита, эндокардита, когда наступает утомление миокарда и появляются дистрофические изменения, а также при выпотном перикардите, плеврите и других патологических процессах сердечный толчок просматривается слабо или совсем не просматривается.
В начальной стадии миокардита, при остром эндокардите, пока еще не наступили деструктивные изменения сердечной мышцы в результате раздражения рецепторов миокарда продуктами воспаления и токсинами, резко усиливаются и учащаются сердечные сокращения. Сердечный толчок усиливается и хорошо просматривается при дилатации сердца, пороках, инфекционной анемии, крово- потерях, отравлениях, гипертермии и др. В некоторых случаях при резком усилении сердечных сокращений можно наблюдать не только сильные колебательные движения грудной стенки, но и содрогание всего туловища.
Методом пальпации устанавливают частоту сердечных сокращений, ритм, силу, характер, место расположения сердечного толчка, болезненность в области сердца. Пальпировать лучше на животном в положении стоя (рис. 2.1).
Пальпацию начинают с левой стороны, а затем переходят на правую, ориентируясь на локтевой отросток и плечевой сустав. Исследуя сердечный толчок у крупных животных, становятся возле животного лицом к голове. Грудную конечность лучше вывести вперед, но можно и не выводить — в этом случае ладонь левой руки со сложенными пальцами плотно прижимают к грудной клетке на уровне локтевого отростка или несколько выше его, правую ладонь кладут на спину животного в области холки. Справа сердечный толчок пальпируют так же, как и слева.
Мелких животных исследуют в разных позах. Пальпируют одновременно двумя руками: встают сбоку от животного и ладони обеих рук со сложенными пальцами кладут на грудную клетку под локтевым отростком слева и справа.
Место расположения. У каждого вида животных есть определенные места наибольшей выраженности сердечного толчка.
У крупного рогатого скота сердечный толчок более интенсивно проявляется слева в четвертом межреберье на площади 5—7 см 2 , у мелкого рогатого скота — слева в четвертом межреберье на площади 2-4 см 2 , у свиней — слева в четвертом межреберье на площади 3—4 см 2 , у лошадей — слева в пятом межреберье на площади 4—5 см 2

Рис. 2.1. Исследование сердечного толчка методом пальпации
и справа в четвертом межреберье на 7—8 см ниже линии плечевого сустава, у собак — слева в пятом межреберье немного выше локтевого отростка и справа — в четвертом-пятом межреберьях.
Сердечный толчок может смещаться вперед, назад, вправо, вверх. Чтобы выявить смещение, считают ребра в обратном направлении, начиная с последнего. Например, у лошади — XVIII, XVII, XVI, XV и т.д.; у собак – XIII, XII, XI, X, IX и т.д.; у свиней – XIV, XIII, XII, XI, X, IX, VIII и т.д.
Смещение толчка может быть при изменении положения сердца вследствие расширения его полостей, гипертрофии органа, при сердечных пороках, пневмотораксе, развитии в грудной полости опухолей, увеличении давления на диафрагму со стороны органов брюшной полости, эхинококкозе. При травматическом перикардите сердечный толчок смещается вверх и назад.
Ритм сердечного толчка. У здоровых животных сердечный толчок ритмичный — одинаковые по силе удары сердца о грудную клетку следуют через равные промежутки времени. При различных патологиях сердечной мышцы можно выявить нарушения ритма: например, при воспалительных процессах чаще нарушается функция автоматизма и возбудимости, а при дистрофических — функция проводимости.
Сила сердечного толчка. Показатель зависит от сократительной способности миокарда, конфигурации грудной клетки, ширины ребер, толщины грудной стенки и может изменяться как при физиологических , так и патологических состояниях. Сердечный толчок бывает умеренным, усиленным, вибрирующим, стучащим, ослабленным, неощутимым.
Усиление сердечного толчка отмечают при физиологическом напряжении, нервном возбуждении, лихорадках, гипертрофии, миокардите, эндокардите, инфекционной анемии, пороках сердца. Стучащий сердечный толчок как высшая степень усиления сердечной деятельности возникает при остром миокардите, эндокардите, инфаркте, инфекционной анемии лошадей, при физическом перенапряжении.
Ослабление сердечного толчка может быть как при физиологических (широкая грудная клетка и очень хорошая упитанность животного), так и при патологических состояниях — при воспалении и повреждении сердечной мышцы, скоплении жидкости, газов, воздуха в околосердечной сумке (перикардит), хроническом расширении сердца, эмфиземе легких, экссудативном плеврите и др.
Отсутствие сердечного толчка может быть при крайнем ослаблении сердечной деятельности и характеризует тяжелое состояние животного. Встречается при травматическом перикардите, водянке околосердечной сумки, сердечной недостаточности, агонии, коллапсе и др.
Вибрация («мурлыкающая кошка») в области сердца может ощущаться при сильно выраженных сердечных шумах (пороки), стенозе предсердечно-желудочкового отверстия или устья аорты. Вибрация может быть обусловлена патологией как сердца, так и легких. При нарушениях в клапанном аппарате сердца дрожание совпадает с сердечной деятельностью, при плеврите — с дыхательными движениями.
Характер сердечного толчка. У здоровых животных сердечный толчок ограниченный (локализованный): у крупного рогатого скота его пальпируют на площади 5—7 см 2 , у мелкого — 2—4 см 2 ; у свиней и собак — 3—4 см 2 . Увеличенный сердечный толчок (площадь половина ладони, ладонь и более) характеризуют как распространенный (диффузный, разлитой). Его наблюдают при экссудативном перикардите, миокардите, эндокардите, расширении сердца, пневмоперикардите, гидротораксе и др.
Болезненность в области сердца. Болезненность обычно наблюдают при сухом перикардите, плеврите, травматическом перикардите, инфаркте, миокардите и др.
Частота сердечных сокращений. У крупного рогатого скота частота сокращений составляет 50-80 ударов в 1 мин, у мелкого рогатого скота 70—80, у свиней 60—90, у лошадей 24—42, у собак 70—120.
Учащение сердечных сокращений <�тахикардия)встречается при различных физиологических и патологических состояниях: физических нагрузках, возбуждении, пороках, перикардитах, миокардитах, эндокардитах, понижении артериального давления, сердечной недостаточности, кровопотерях, анемиях различной этиологии, гипертермии.
Урежение (брадикардия) отмечают реже, чем учащение, и при таких заболеваниях, как ваготония, уремия, холемия, воспаление мозговых оболочек, миокардит, перикардит. Брадикардию можно наблюдать у хорошо тренированных спортивных лошадей, но эти показатели не должны выходить за нижнюю границу нормы.
Перкуссия области сердца. С помощью перкуссии устанавливают границы сердца, его размеры, положение, выявляют болезненность сердечной области.
Границы сердца определяют на стоящем животном слева, в отдельных случаях — справа (например, при резкой гипертрофии правого желудочка сердце смещается в правую сторону вследствие большого скопления жидкости в перикарде или плевральной полости). При исследовании в помещении должна быть тишина, расстояние от стены до животного 1 — 1,5 м. Помощник максимально выводит вперед грудную конечность животного. Как правило, устанавливают верхнюю и заднюю границы сердца. У мелкого рогатого скота, свиней, собак можно определить и переднюю границу. У крупных животных сердце обычно перкутируют с помощью инструментов, у мелких лучше применять дигитальную перкуссию или инструментальную с помощью перкуссионного молоточка небольшой массы. При определении верхней границы перкуторные удары должны быть сильными или средней силы, так как устанавливать изменение звука приходится в той области, где сердце прикрыто легким; при определении задней границы — слабой силы. Перкутируют по вспомогательным линиям, которые можно нарисовать мелом на теле животного.
Верхнюю границу сердца начинают определять по заднему краю лопатки с половины высоты грудной клетки, перкутируя сверху вниз по межреберью (ориентировочно четвертому). Вначале прослушивается ясный легочный звук, который в дальнейшем переходит в притупленный. Эта область называется относительной сердечной тупостью и является проекцией верхней границы сердца. Там, где сердце не прикрыто легкими и прилегает непосредственно к грудной стенке, перкуторный звук тупой; эта область называется абсолютной сердечной тупостью. Размеры и форма указанной области зависят от размеров и формы сердечной вырезки легких. Абсолютную сердечную тупость в норме выявляют у лошадей, ослов, мулов. Большого клинического значения она не имеет.
Заднюю границу определяют при максимально отведенной вперед грудной конечности. Начинают перкутировать по межреберьям вверх и назад от зоны абсолютной тупости или от локтевого отростка по направлению к верхней точке маклока под углом 45° или головке XV ребра (у однокопытных). Перкутируют до места перехода притупленного или тупого звука в ясный легочный и обратным подсчетом ребер (от последнего ребра) устанавливают заднюю границу сердца (рис. 2.2, 2.3).

Рис. 2.2. Перкуссия сердца:
/ — по линии локтевых отростков; 2 — от локтевого отростка к маклоку

Рис. 2.3. Места наилучшей слышимости звуков при перкуссии:
- 1 — ясного легочного;
- 2 — притупленного; 3 — тупого
У крупного рогатого скота верхняя граница относительной тупости сердца доходит до уровня плечевого сустава, задняя достигает V ребра; справа у здоровых животных сердечного притупления не обнаруживают.
У мелкого рогатого скота верхняя граница относительной тупости несколько ниже (на 1—2 см) линии плечевого сустава, задняя достигает VI ребра, передняя находится у переднего края III ребра.
У свиней верхняя граница относительной тупости находится на уровне плечевого сустава, задняя достигает VI ребра. У хорошо упитанных животных перкуссия не дает результатов.
У лошадей верхняя граница относительной тупости находится на 2—3 см ниже линии плечевого сустава, задняя достигает VI ребра.
У собак определяют три перкуторные границы сердца: переднюю — у переднего края III ребра, верхнюю — на 2—3 см ниже линии плечевого сустава; задняя достигает VII ребра.
Перкуторные границы сердца могут изменяться вследствие его увеличения или в результате патологического процесса в области перикарда, плевры и легких. Увеличение границ сердца отмечают при гипертензии, дилатации сердца, экссудативном перикардите. Кажущееся увеличение сердца при наличии тупого или притупленного звука наблюдают при уплотнении легочной ткани, опухолях, инкапсулированных абсцессах около сердца. При гипертрофии сердца изменяются границы относительной и абсолютной тупости; при увеличении левого желудочка задняя граница смещается в нижней своей части; при гипертрофии предсердий — в верхней своей части. Появление тимпанического звука в области сердца выше верхней границы имеет диагностическое значение, особенно при травматическом перикардите у крупного рогатого скота и указывает на скопление газов, вызванное гнилостным распадом экссудата. Необходимо отметить, что достоверность данных перкуссии относительна, так как размер и масса сердца широко варьируются у разных животных одного и того же вида.
Перкуссия сердца. Методы медицинской диагностики
Перкуссия сердца и по настоящее время сохраняет свое важное значение в выявлении заболеваний внутренних органов, несмотря на появление более современных диагностических процедур и манипуляций.
Относится к объективным методам обследования и основана на физической способности разных по плотности и эластичности сред издавать отличные по тембру звуковые колебания.
История возникновения
Термин “перкуссия” возник от латинского слова “удар, простукивать”. Еще врачи древних времен пытались исследовать с помощью подобного метода появление патологических жидкостей и газов в полости живота.

Уже позже, в середине 18 века, Ауэнбруггер разработал целую методику применения такого физического приема в диагностике болезней внутренних органов.
Перкуссия сердца, ее модификация и усовершенствование стали производиться в начале 20 века, когда в качестве вспомогательных средств были предложены плессиметр и специальный ударный молоточек.
Основа метода заключается в следующем. При выстукивании по определенному участку тела ухом можно выслушать различные по характеру звуковые колебания. Плотность, эластичность и другие специфические свойства ткани напрямую влияют на высоту получаемого звука. Чем он ниже и короче, тем плотнее подлежащая среда, чем он выше и продолжительнее, тем орган более воздушный. Громкость прямо пропорционально зависит от силы наносимых ударов.
Перкуссия над легкими в норме дает ясный звук. При наличии в них патологических процессов, например, ателектаза, инфильтрата, звук становится притупленным и тихим.
Следующей разновидностью, которую можно выявить при применении выстукивания, является тимпанический звук. Появляется над участками полостей, заполненных воздухом, как в норме над желудком, так и при патологии, например, над участком вскрывшегося абсцесса легкого.
Тупой звук характерен при определении границ сердца, а также печени, мышц, костей и других плотных образований.
Методика проведения
Существуют прямой и опосредованный способы перкуссии. Первый проводится нанесением коротких ударов по поверхности исследования подушечками концевых фаланг. Во втором методе используют палец-плессиметр или вспомогательные металлические, деревянные и другие пластины для замены последнего.
По силе различают тихую, среднюю и громкую разновидности выстукивания, каждая из которых несет свою диагностическую нагрузку в конкретном случае. Например, при проведении такого метода, как перкуссия сердца, используются первые два ее вида. При определении относительной тупости сердца применяется средняя, а при выявлении абсолютной – тихая и тишайшая.
Перкуссия сердца
Границы, величина и конфигурация сердца, а также его сосудистого пучка являются основной целью проведения данного обследования.
Как уже упоминалось ранее, сердце в норме имеет 2 тупости вследствие появления над этими участками притупления перкуторного звука. Они подразделяются на абсолютную и относительную.
Первая представлена правым желудочком, поверхность которого в норме не прикрыта легкими, и проявляется возникновением в данном месте тупого звука.
Вторая соответствует настоящим сердечным границам и выслушивается как притупление звуковых колебаний вследствие повышения воздушности на фоне наличия вокруг легочной ткани.
Правила проведения
Перкуссия сердца должна выполняться по установленным для нее канонам. Прежде всего это касается положения врача и пациента. Поза обследуемого – вертикальная, руки расположены вдоль тела. Если же такая возможность отсутствует, исследование проводится в горизонтальном положении.
Позиция врача также должна соответствовать больному – стоя или сидя, для более удобного выполнения манипуляций. Для минимизации погрешностей результата в комнате должно быть тепло и тихо.
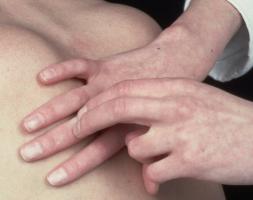
Методика проведения
При перкуссии сердца применяется пальцевой метод. Существуют некоторые тонкости в проведении обследования.
Первая состоит в том, что палец, по которому будут наноситься прерывистые удары, должен плотно прилегать к перкутируемой поверхности.
Второй нюанс – его расположение. Палец всегда параллелен предполагаемой границе органа.
Третья особенность – шаговый ход пальца должен быть направлен от ясного звука к тупому. Применительно к такому методу, как перкуссия сердца, границы органа следует определять, перенося плессиметр со стороны легких, которыми прикрыта вся относительная сердечная тупость. Соответственно, при определении данных границ, которые будут считаться истинными, должен выслушиваться легочный звук с притуплением.
В противоположность этому, над абсолютной сердечной тупостью выявляется тупой звук из-за отсутствия на данном участке легочной ткани. Как уже упоминалось выше, используют тихую и тишайшую разновидности метода.
Четвертая особенность – порядок проведения. Границы следует определять строго в общепринятой последовательности. В самом начале выявляют правую, левую и верхнюю границы относительной тупости. Затем переходят к ее абсолютной величине.
Пятый важный момент – границы отмечаются по наружному краю пальца – плессиметра, ориентированному в сторону ясного звука.
В исследование также включаются определения конфигурации органа и параметров его сосудистого пучка, что может иметь большое значение для такого клинического метода, как перкуссия сердца.
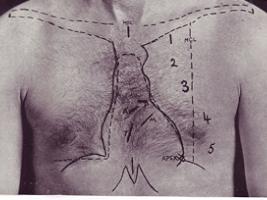
Норма для границ общепринята в соответствии с параметрами среднестатистических обследований. В соответствии с ней, правая относительная граница выполнена правым предсердием и располагается вдоль того же края грудины. Может за него выступать, но не более чем на 1 см.
Левый относительный контур представлен левым желудочком. Определяется слева на уровне верхушечного толчка кнутри от среднеключичной линии на 1–1,5 см.
Верхняя граница – это левое предсердие, точнее, его ушко. Определяется по краю 3 ребра, также слева.
Перкуссия сердца продолжается выявлением контуров его абсолютной тупости. На практике это выполняется следующим образом. Ранее обозначенные границы являются ориентирами, от которых следует начинать перкутировать. Методика полностью идентична описанной выше.
Границы в норме расположены на 1-2 см кнутри от относительной тупости и полностью соответствуют правому желудочку.
Наряду с перкуссией, также проводится пальпация сердца, а точнее, его верхушечного и сердечного толчков. Второго быть не должно, а первый соответствует левой относительной границе сердечной тупости в 5 межреберье.
Определение нарушений
Интерпретация результатов позволяет оценить не только кардиальную патологию, за счет которой могут появиться смещения сердечных границ как в сторону увеличения, так и в сторону уменьшения его размеров. Это может быть связано с клапанными патологиями, заболеваниями миокарда.
К экстракардиальным причинам могут быть отнесены как типы конституции, так и нарушения со стороны других внутренних органов, включая опухолевые, воспалительные и другие патологические процессы.
В таких случаях на помощь в постановке диагноза может прийти другой физикальный метод обследования – аускультация.
Благодаря ему, с большой долей вероятности можно заподозрить причину выявленных отклонений. Перкуссия и аускультация сердца при верном их применении – незаменимые помощники практикующего врача.
Что еще можно определить с помощью метода
Поперечник сердца определяется путем измерения длины между правой и левой границами относительной тупости сердца. Нормальной его величиной считается размер 11–13 см.
При проведении перкуссии также выявляется размер сосудистого пучка, представленного аортой, верхней полой веной и стволом легочной артерии. Норма его составляет 5–6 см на уровне 2 межреберья с обеих сторон. Отклонение его параметров свидетельствует о наличии изменений как со стороны сердца, так и вследствие другой экстракардиальной патологии.
Основная схема проведения перкуссии сердца, на что может указать метод?

Перкуссия сердца – способ исследований важнейшего человеческого органа, его размеров и границ. Во время проведения обследования (простукивания грудной клетки) в районе сердца появляется тупой звук, за счет того, что это мышца, которая по обе стороны окружена и частично закрыта другими человеческими органами. Этот звуковой критерий называется “относительная тупость” и говорит о настоящих размерах органа. Существует абсолютная тупость, она выявляется выше сердца, над той частью, что не закрыта легкими.
Схема проведения
Строение тела и органов у любого человека одинаковое, но в некоторых случаях могут возникать анатомические аномалии. Расположение органов определяется генетически. К примеру, у большей части людей на планете желудок размещен с левой стороны живота, имеется две почки, которые расположены по обе стороны от средней визуальной части спины. Сердце у людей располагается немного левее, чем средняя часть грудной клетки. Именно такое генетическое расположения разных частей тела и органов позволяет организму нормально функционировать.
Во время медицинского обследования врач, зная анатомические особенности, способен примерно определить месторасположение нужного органа и его границы. Для этого не используются никакие инструменты, достаточно внимательно слушать и пользоваться своими руками.
Перкуссия сердца, не что иное, как простукивание, а вот пальпация – это прощупывание органов. Существует такой термин, как аускультация, в данном случае границы сердца у детей и у взрослых выявляются при помощи стетофонендоскопа, методом выслушивания.
 Стетофонендоскоп для аускультации
Стетофонендоскоп для аускультации
Если говорить о диагностическом значении перкуссии, то этот прием помогает поставить предположительный диагноз до момента полного инструментального обследования. Конечно, диагностика при помощи специального оборудования лучше и информативнее, чем перкуссия, и ей отдается предпочтение в исследованиях и лечении сердечных заболеваний.
Как только начинает делаться перкуссия, изначально выявляют границы относительной тупости сердца, его поперечные размеры, после чего, проводится выявление контуров абсолютной тупости сердца.
 Перкуссия сердца, способ определения размеров и расположения органа
Перкуссия сердца, способ определения размеров и расположения органа
Важно! Размеры и контуры сердца определяются при помощи постукивания по груди, разница звуков, которые могут быть тупыми, звонкими или глухими находится на слух.
Значения тупости в норме
У здорового человека, без отклонений и генетических патологий сердце в форме конуса, который направлен немного книзу наискосок, влево от грудины. Орган закрывается легкими, но не полностью, а только по бокам и вверху. Впереди сердце защищено грудной клеткой, сзади – другими важными органами, внизу – закрывается диафрагмой. Открыта только небольшая часть органа впереди за грудной клеткой, благодаря чему получается очертить контуры с боков и вверху способом топографической перкуссии.
Во время простукивания в области легких появляется ясный звонкий звук. В том месте, где ткани легких прикрывают сердце (более плотное по структуре), он становится притупленным. На слух врач улавливает разницу и определяет размеры сердца. Применяя этот прием, он двигает пальцами по грудной клетке, рисуя на теле контуры, а после смены звука на глухой, обозначает границы относительной и абсолютной тупости.
- Границы относительной тупости сердца показывают края самого сердца, которое немного закрыто другими человеческими органами. При перкуссии стенок звук получается не очень глухим, но притупленным.
 Относительная тупость
Относительная тупость
- Границы абсолютной тупости сердца обозначают центр органа. При перкуссии медик слышит совершенно глухие звуки, которые отличаются от относительного значения.
 Абсолютная тупость
Абсолютная тупость
Нормы значений
Есть определенные правила, которые врачи используют для выявления границ сердца в норме:
- Правая граница контура сердца определяется методом движения пальцев вверх по ребрам от нижней границы правого легкого до 4 межреберья. Передвижение проводится справа налево, после чего отмечается граница относительной тупости сердца, в норме она будет в 4 межреберье по правому краю грудины.
- Левые контуры выявляются передвижением пальцев вдоль 5 межреберья от подмышечной линии к грудине. Без отклонений граница будет в 5 межреберье на один-два сантиметра внутрь от срединно-ключичной линии.
- Верхнюю границу относительной тупости сердца легко определить, если двигать пальцы сверху вниз чуть левее от границы грудины слева. Без отклонений верхний контур располагается по верхней границе 3 ребра слева.
На правой границе располагается правый желудочек, а на левой, соответственно, левый. Верхней соответствует левое предсердие. Перкуссия не позволяет определить правое предсердие из-за особенностей строения и расположения органа.
Границы абсолютной тупости определяют, продолжая простукивание от полученных точек внутрь.
Важно! С возрастом границы сердца меняются по мере того, как человек растет. Показатели взрослого человека формируются у детей в возрасте 12 и более лет.
В таблице представлены границы абсолютной и относительной тупости в норме у детей до 12 лет:
| Количество лет | Границы слева | Границы справа | Границы вверху |
| До двух | на 2 см к подмышке от срединно-ключичной линии слева | окологрудная линия справа | на втором ребре |
| 2-7 | на 1 см к подмышке от срединно-ключичной линии слева | окологрудная линия ближе к грудине | на втором межреберье |
| 7-12 | на срединно-ключичной линии | непосредственно по правому краю грудины | на третьем ребре |
Основные причины отклонений
Если ориентироваться на границы тупости, которые позволяют оценить размеры и положение органа, врачи могут заподозрить увеличение полостей сердца. Подобное явление характерно для разных патологий:
- Расширение правой границы – признак дилатации ПЖ или гипертрофии миокарда.
- Расширение верхнейграницы указывает на дилатацию ЛП.
- Расширение влево – дилатацию ЛЖ. На практике встречается чаще всего и сопровождает собой артериальную гипертензию.
- Равномерное расширение границ относительной тупости свидетельствует об одновременной гипертрофии ПЖ и ЛЖ.
Увеличение или расширение границ указывает на:
- врожденные и приобретенные пороки сердца;
- перенесенный инфаркт миокарда;
- воспаление мышц сердца;
- кардиомиопатию;
- гипертонию.
После перкуссии врач может выделить одну из описанных проблем, а для более тщательного исследования использовать инструментальные способы. Помимо патологий миокарда, смещение границ тупости может быть результатом других патологий:
- Равномерное расширение границ сопровождает перикардит, когда происходит воспалительный процесс и накапливается жидкость в перикардиальной полости.
- Расширение с одной стороны может говорить о разных проблемах. Если граница расширяется в сторону поражения, то это признак ателектаза легкого, а если в здоровую сторону, то причина в наличии жидкости или воздуха в плевральной полости (гидро- или пневмоторакс, соответственно).
- Причиной смещения правой границы влево изредка становится цирроз печени, при котором происходит увеличение этого органа.
Клинические проявления
Если лечащий врач определит расширение или смещение границ тупости, он обязательно задаст пациенту вопросы о симптомах, характерных для болезней сердца или других органов, которые расположены близко к нему.
Основные симптомы при сердечных заболеваниях:
- одышка во время ходьбы и в покое;
- отеки лица, ног;
- боль в груди;
- перебои сердечного ритма.
При проблемах с легкими у людей появляется одышка, кашель, а кожа приобретает синеватый оттенок.
 Окрашивание кожи (цианоз)
Окрашивание кожи (цианоз)
Для болезней печени характерно увеличение живота, нарушения стула, отеки и желтуха.
Важно! Любое смещение контура говорит о проблемах со здоровьем, поэтому врач внимательно ознакомится с симптомами для назначения дальнейшего обследования и лечения.
Если при перкуссии выявлено смещение границ тупости, будут назначены инструментальные методики:
- ЭКГ;
- УЗИ сердца;
- рентгенография;
- УЗИ других внутренних органов;
- анализы крови.
Само расширение или смещение контуров сердца не поддается лечению. Изначально врачу потребуется установить истинную и точную причину, которая вызвала это отклонение и только потом назначать лечение.
В некоторых случаях может быть рекомендовано хирургическое вмешательство:
- коррекция врожденных пороков;
- замена или пластика клапанов;
- аортокоронарное шунтирование;
- стентирование.
В случае обнаружения сердечных патологий назначаются мочегонные, гипотензивные. антиаритмические препараты, которые помогут предотвратить дальнейшую дилатацию отделов сердца.
Перкуссия сердца. Техника и правила перкуссии сердца.
Сердце — безвоздушный орган, расположенный в окружении легочной ткани, богатой воздухом.
Как безвоздушный орган сердце при перкуссии дает тупой звук. Но в связи с тем что оно по периферии частично прикрыто легкими, тупой звук неоднороден. Поэтому выделяют относительную
и абсолютную тупость.
При перкуссии области сердца, прикрытой легкими, определяется относительная, или глубокая, тупость, которая соответствует истинным границам сердца.
Над областью сердца, не прикрытой легочной тканью, определяется абсолютная, или поверхностная, тупость.
Техника и правила перкуссии сердца
Перкуссия производится в вертикальном положении больного (стоя или сидя на стуле) с опущенными вдоль тела руками. В таком положении вследствие опущения диафрагмы поперечник
сердца на 15—20% меньше, чем в горизонтальном. У тяжелых больных следует ограничиться перкуссией только в горизонтальном положении. У сидящего на кровати с горизонтально расположенными, не спущенными вниз ногами отмечаются высокое стояние купола диафрагмы, максимальное смещение сердца и наименее точные результаты перкуссии сердца. Перкуссия выполняется при спокойном дыхании больного.
Положение врача должно быть удобным для правильного расположения пальца-плессиметра на грудной клетке исследуемого и свободного нанесения перкуторных ударов пальцем- молоточком. При горизонтальном положении больного врач находится справа, при вертикальном положении — напротив него.
Перкуссия сердца производится по следующей схеме:
• определение границ относительной тупости сердца,
• определение контуров сердечно-сосудистого пучка, конфигурации сердца, размеров сердца и сосудистого пучка,
• определение границ абсолютной тупости сердца.
Перкуссия сердца выполняется с соблюдением всех “классических” правил топографической перкуссии: 1) направление перкуссии от более ясного звука к тупому; 2 ) палец-плессиметр устанавливается параллельно предполагаемой границе органа; 3) отметка границы производится по краю пальца-плессиметра, обращенного к ясному перкуторному звуку; 4) выполняется тихая (для
определения границ относительной тупости сердца и контуров ердечно-сосудистого пучка) и тишайшая (для определения границ абсолютной тупости сердца) перкуссия.
Определение границ относительной тупости сердца
Относительная тупость сердца является проекцией передней его поверхности на грудную клетку. Вначале определяют правую, затем верхнюю и после этого левую границы относительной тупости
сердца. Однако прежде чем определять границы относительной тупости сердца, следует установить верхнюю границу печени, т. е. высоту стояния правого купола диафрагмы, над которым
располагается правый отдел сердца.
Следует учитывать, что верхняя граница печени, соответствующая высоте стояния купола диафрагмы, прикрыта правым легким и при перкуссии дает притупленный звук (относительная
тупость печени), который не всегда удается отчетливо определить.
Поэтому на практике принято определять верхнюю границу абсолютной тупости печени, соответствующую нижней границе правого легкого, на которую ориентируются при нахождении правой
границы сердца.
Чтобы определить местоположение верхнего края печени методом перкуссии, палец-плессиметр ставят во II межреберье справа от грудины, параллельно ребрам, по срединно-ключичной
линии и, меняя положение пальца-плессиметра по направлению вниз, наносят перкуторные удары средней силы до появления тупости (нижний край легкого, который у здоровых людей находится
на уровне VI ребра).
Определение правой границы относительной тупости сердца.
Палец-плессиметр располагают на одно ребро выше печеночной тупости, т. е. в IV межреберье. Положение его меняется на вертикальное — параллельно ожидаемой границе сердца. Выстукивают от правой срединно-ключичной линии в направлении от легких к сердцу, пока не произойдет переход ясного звука в притупление.
Появление укороченного звука определяет наиболее удаленную точку правого контура сердца. В норме правая граница относительной тупости сердца расположена в IV межреберье на 1—1,5 см кнаружи от правого края грудины и образуется правым предсердием.
Определение верхней границы относительной тупости сердца проводят на 1 см кнаружи от левого края грудины при горизонтальном положении пальца-плессиметра, продвигаясь от I межре-
берья вниз до появления притупления перкуторного звука.
В норме верхняя граница относительной тупости сердца находится на уровне III ребра или в III межреберье, у лиц с астенической конституцией — над верхним краем IV ребра, что в значительной мере определяется высотой стояния купола диафрагмы. В образовании верхней границы относительной тупости сердца участвуют начальная часть легочной артерии и ушко левого предсердия.
Определение левой границы относительной тупости сердца.
Наиболее удаленную точку левого контура сердца представляет верхушечный толчок, который совпадает с левой границей относительной тупости сердца. Поэтому прежде чем начать определение
левой границы относительной тупости сердца, нужно отыскать верхушечный толчок, необходимый в качестве ориентира. В тех случаях, когда верхушечный толчок не виден и не прощупывается, определение левой границы относительной тупости сердца методомперкуссии ведут по V и, кроме того, по VI межреберьям, в направлении от передней подмышечной линии к сердцу. Палец- плессиметр кладут вертикально, т. е. параллельно предполагаемой левой границе относительной тупости сердца, и перкутируют до появления притупления. В норме левая граница относительной тупости сердца расположена в V межреберье на 1—2 см кнутри от левой срединно-ключичной линии и образована левым желудочком.
Определение правого и левого контура сердечно-сосудистого пучка, размеров сердца и сосудистого пучка, конфигурации сердца
Определение границ контуров сердечно-сосудистого пучка позволяет найти размеры сердца и сосудистого пучка, составить представление о конфигурации сердца. Правый контур сердечнососудистого пучка проходит справа от грудины с I по IV межреберье. В I, II, III межреберьях он образован верхней полой веной и отстоит от передней срединной линии на 2,5—3 см. В IV межреберье правый контур образован правым предсердием, отстоит от передней срединной линии на 4—4,5 см и соответствует правой границе относительной тупости сердца. Место перехода сосудистого контура в контур сердца (правого предсердия) называется “правый сердечно-сосудистый (атриовазальный) угол”.
Левый контур сердечно-сосудистого пучка
проходит слева от грудины с I по V межреберье. В I межреберье он образован аортой, во II — легочной артерией, в III — ушком левого предсердия, в IV и V — левым желудочком. Расстояние от передней срединной линии в I—II межреберьях — 2,5—3 см, в III — 4,5 см, в IV—V — 6—7 см и 8—9 см соответственно. Граница левого контура в V межреберье соответствует левой границе относительной тупости сердца.
Место перехода сосудистого контура в контур левого предсердия представляет тупой угол и носит название “левый сердечнососудистый (атриовазальный) угол”, или талия сердца.
Методически перкуссия границ контуров сердечно-сосудистого пучка (вначале правого, затем левого) осуществляется в каждом межреберье от среднеключичной линии по направлению к соответствующему краю грудины при вертикальном положении пальца-плессиметра. В I межреберье (в подключичной ямке) перкуссия производится по первой (ногтевой) фаланге пальца- плессиметра.
По М.Г. Курлову, определяется 4 размера сердца: длинник, поперечник, высота и ширина.
Длинник сердца
— расстояние в сантиметрах от правого сердечно-сосудистого угла до верхушки сердца, т. е. до левой границы относительной тупости сердца. Он совпадает с анатомической осью сердца и в норме равен 12—13 см.
Для характеристики положения сердца известное значение имеет определение угла наклона сердца, заключенного между анатомической осью сердца и передней срединной линией. В норме этот угол соответствует 45—46°, у астеников он увеличивается.
Поперечник сердца
— сумма 2 перпендикуляров к передней срединной линии из точек правой и левой границ относительной тупости сердца. В норме он равен 11 — 13 см ± 1 — 1,5 см с поправкой
на конституцию — у астеников он уменьшается (“висячее”, “капельное” сердце), у гиперстеников — увеличивается (“лежачее” сердце).
Ширина сердца
— сумма 2 перпендикуляров, опущенных на длинник сердца: первый — из точки верхней границы относит е л ь н о й тупости сердца, второй — из вершины сердечнопеченочного угла, образованного правой границей относительной т у п о с т и сердца и печенью (практически — V межреберье, у правого края грудины). В норме ширина сердца составляет 10—10,5 см.
Высота сердца
— расстояние от точки верхней границы относительной тупости сердца до основания мечевидного отростка (первый отрезок) и от основания мечевидного отростка до нижнего контура сердца (второй отрезок). Однако ввиду того что нижний контур сердца перкуторно практически невозможно определить из-за прилегания печени и желудка, считают, что второй отрезок равняется одной трети первого, а сумма обоих отрезков в норме составляет в среднем 9—9,5 см.
Косой размер сердца
(quercus) определяется от правой границы относительной тупости сердца (правое предсердие) до верхней границы относительной тупости сердца (левое предсердие), в норме равен 9—11 см.
Ширина сосудистого пучка
определяется по II межреберье, в норме составляет 5—6 см.
Определение конфигурации сердца.
Различают нормальную, митральную, аортальную и в виде трапеции с широким основанием конфигурации сердца.
При нормальной конфигурации сердца размеры сердца и сердечно- сосудистого пучка не изменены, талия сердца по левому контуру представляет тупой угол.
Митральная конфигурация сердца характеризуется сглаженностью и даже выбуханием талии сердца по левому контуру за счет гипертрофии и дилатации левого предсердия, что характерно
для митральных пороков сердца. При этом при наличии изолированного митрального стеноза происходит расширение границ относительной тупости сердца вверх и вправо за счет увеличения
левого предсердия и правого желудочка, а при недостаточности митрального клапана — вверх и влево за счет гипертрофии левого предсердия и левого желудочка.
Аортальная конфигурация сердца наблюдается при аортальных пороках и характеризуется смещением кнаружи и вниз левой границы относительной тупости сердца за счет увеличения размеров
левого желудочка без изменения левого предсердия. В связи с этим талия сердца по левому контуру подчеркнута, приближается к прямому углу. Увеличиваются длинник и поперечник сердца без изменения его вертикальных размеров. Такую конфигурацию сердца традиционно сравнивают с контуром утки, сидящей на воде.
Конфигурация сердца в виде трапеции с широким основанием инаблюдается вследствие скопления большого количества жидко147 сти в полости перикарда (гидроперикард, экссудативный перикардит), при этом значительно увеличивается поперечник сердца.
Резко выраженная кардиомегалии с увеличением всех камер сердца — “бычье сердце” (cor bovinum) — наблюдается при декомпенсации сложных пороков сердца, дилатационной кардиомиопатии.
Определение границ абсолютной тупости сердца
Абсолютная тупость сердца — это часть сердца, не прикрытая краями легких, прилегающая непосредственно к передней стенке грудной клетки и дающая при перкуссии абсолютно тупой звук.
Абсолютная тупость сердца образована передней поверхностью правого желудочка.
Для определения границ абсолютной тупости сердца применяется тишайшая, или пороговая, перкуссия. Различают правую, верхнюю и левую границы. Определение проводят по общим правилам
топографической перкуссии от границ относительной тупости сердца (правой, верхней, левой) по направлению к зоне абсолютной тупости.
Правая граница абсолютной тупости сердца проходит по левому краю грудины; верхняя — по нижнему краю IV ребра; левая — на 1 см кнутри от левой границы относительной тупости сердца
или совпадает с ней.
Аускультация сердца
Аускультация сердца — наиболее ценный из методов исследования сердца.
Во время работы сердца возникают звуковые явления, которые называют сердечными тонами. Анализ этих тонов при выслушивании или графической записи (фонокардиографии) дает
представление о функциональном состоянии сердца в целом, работе клапанного аппарата, деятельности миокарда.
Задачами аускультации сердца являются:
1) определение тонов сердца и их характеристика: а) сила;
б) монолитность; в) тембр; г) ритм; д) частота;
2 ) определение числа сердечных сокращений (по частоте тонов);
3) определение наличия или отсутствия шумов с описанием их основных свойств.
При проведении аускультации сердца соблюдаются следующие правила.
1. Положение врача — напротив или справа от больного, что дает возможность свободно выслушивать все необходимые точки аускультации.
2. Положение больного: а) вертикальное; б) горизонтальное, лежа на спине; в) на левом, иногда на правом боку.
3. Используются определенные приемы аускультации сердца:
а) выслушивание после дозированной физической нагрузки, если позволяет состояние больного; б) выслушивание в разные фазы дыхания, а также при задержке дыхания после максимального
вдоха или выдоха.
Указанные положения и приемы используются с целью создания условий для усиления шумов и их дифференциальной диагностики, о чем будет сказано ниже.
Перкуссия, пальпация, аускультация — методы физикального обследования сердца
Правильно диагностируешь – правильно лечишь, гласит античная медицинская поговорка.
Диагностика заболеваний должна всегда начинаться с методов физикального (врачебного) обследования и затем подтверждаться инструментальными методами.
К физикальным методам относится осмотр, опрос, пальпация, перкуссия и аускультация. Диагностика в кардиологии не является исключением.
Проведение пальпации
Пальпация — это метод врачебной диагностики, при котором производится ощупывание пациента руками. Пальпация сердца помогает косвенно определить расположение сердца его форму и размеры, выявить сердечный толчок и определить его свойства, дрожание в сердечной области во время сокращения и расслабления (кошачьего мурлыканья), обнаружить эпигастральную пульсацию (симптом, вызываемый увеличением правых отделов сердца), аортальную пульсацию – ритмичное выпячивание грудной клетки справа при патологическом изменении частей аорты находящихся в медиастинальном пространстве.

Сокращением верхушки левого желудочка образуется толчок. Чтобы правильно пропальпировать толчок верхушки сердца, нужно уложить ладонь правой руки на середину груди, пальцы направить к плечевому суставу между третьим и четвертым ребром (ориентировочная пальпация).
 Почувствовав толчок верхушки сердца ладонью, его локализацию уточняют пальпацией пальцами. Оценивают его амплитуду, силу, ширину. У здоровых толчок верхушки сердца расположен в пятом межреберье, площадь его 1,5-2 сантиметра, он должен быть средним по силе и амплитуде.
Почувствовав толчок верхушки сердца ладонью, его локализацию уточняют пальпацией пальцами. Оценивают его амплитуду, силу, ширину. У здоровых толчок верхушки сердца расположен в пятом межреберье, площадь его 1,5-2 сантиметра, он должен быть средним по силе и амплитуде.
Гипертрофия левого желудочка приводит к пальпаторному смещению границы верхушечного толчка кнаружи, он становится разлитым, сильным, с высокой амплитудой. При адгезивном перикардите верхушечный толчок становится отрицательным, когда вместо выпячивания, происходит втягивание верхушки сердца.
Сердечный толчок, вызванный сокращением правого желудочка, в норме не пальпируется. Он обнаруживается при митральных пороках, легочной гипертензии, болезнях легочной артерии. «Кошачье мурлыканье» — дрожание грудной клетки, вызванное ускоренным прохождением крови через суженые клапаны.

Аортальный стеноз («кошачье мурлыканье»)
Дрожание в момент расслабления сердца, которое определяют в апикальной части сердца – это признак митрального стеноза, систолическое дрожание на аорте при пальпации с правой стороны во втором межреберье — это признак стеноза устья аорты.
Пульсация аорты в яремной ямке называется загрудинным дрожанием, наблюдается таком заболевании, как аневризма аорты.
Пульсация печени бывает истинной при недостаточности трикуспидального клапана и ложной (передаточной) при гипертрофии правых отделов сердца.
Пальпация у детей проводится так же, как и у взрослых. Границы верхушечного толчка у детей до двух лет определяют в четвертом межреберье, после 2 лет верхушечный толчок находят в пятом межреберье.
Перкуссия
Перкуссия сердца более молодой метод физикального осмотра. Это постукивание и выслушивание звука от удара. Перкуссию, как физикальный метод предложил в середине 18 века австрийский врач Леопольд Ауенбруггер.
Его отец торговал вином и определял количество вина в бочке постукиванием по ней, молодого врача заинтересовал этот метод и он ввел его в медицинскую практику. Так из виноделия доисторический метод перешел в медицину. Со времен Ауенбруггера для перкуссии предлагали использовать различные вспомогательные инструменты.
Пластинки по которым ударяли, называли плессиметрами, пользовались всевозможными молоточками.

Инструменты для перкуссии
Сейчас для перкуссии у детей и у взрослых врачи пользуются пальцами. Для осуществления тишайшей перкуссии, которую используют для определения границы органов у детей, производят пальцами одной руки. При тишайшей перкуссии указательный палец соскальзывает со среднего и ударяет по грудной клетке.
Тихую и громкую перкуссию проводят пальцами обеих рук. Палец, по которому стучат, называют палец-плессиметр, ударяющий палец – палец-молоточек.

Техника проведения перкуссии
Сердце – полый мышечный орган, который со всех сторон окружен наполненными воздухом легкими. На фоне легких можно услышать более тупой звук от перкуссии сердца. Перкуторно определяют абсолютную и относительную сердечную тупость. Относительная сердечная тупость – звук от сердца, часть которого прикрыта легкими, абсолютная — сердце неприкрытое ничем.
Есть общие правила проведения перкуссии у детей и взрослых. Перкуссией определяют верхнюю, правую и левую границы сердца. Границу сердца внизу определить перкуссией невозможно, так как сердце находится на диафрагме, а затем и печени – органов, у которых перкуторный звук похож на сердечный.
 Перкуссией обнаруживают границы сперва относительной, а затем абсолютной сердечной тупости. Границу определяют по наружному краю пальца-плессиметра. Всегда проводят выстукивание от звонкого к глухому, от громкого к тихому.
Перкуссией обнаруживают границы сперва относительной, а затем абсолютной сердечной тупости. Границу определяют по наружному краю пальца-плессиметра. Всегда проводят выстукивание от звонкого к глухому, от громкого к тихому.
Перкуссией сперва определяют границы легкого и диафрагмы. У людей различного телосложения она отличается. От места, где ясный легочный звук переходит в глухой «бедренный» звук отсчитывают два ребра, и по линии, мысленно разделяющей ключицу на две равные части, начинают перкуторные движения.
Направление движения перкутирующих пальцев — снаружи кнутри. После определения границ двух сердечных тупостей справа, определяют границы сердца сверху в левой половине груди. Палец должен быть параллельно ребрам, движение выполняется сверху вниз.
Чтобы определить границу сердца слева, необходимо обнаружить толчок верхушки сердца, перкуторные движения по направлению к грудине.
После определения границ сердца проводят определение ширины сосудистого пучка средостения. В норме у взрослых и детей его границы не выходят за пределы грудины. Перкуссию проводят во втором межреберье справа и слева.

Перкуторные границы сердца у детей (норма)
Аускультация
Все мы помним доктора Пилюлькина, который просил своих пациентов дышать и не дышать. Чем же он занимался со своей трубочкой? Правильно — слушал сердце и легкие. Сердечный шум могут заглушать шумы в легком, поэтому врач может попросить не дышать во время аускультации.
С давних времен врачи прикладывали ухо к телу пациента, чтобы услышать шумы в их организме.
Такое прикладывания уха и выслушивание называется аускультация.
Когда просто прикладывают ухо, это называется прямая аускультация. Но не всегда пациенты бывают чистыми, сухими и без насекомых. Да и не каждая женщина захочет, чтобы эскулап прикладывал к ее груди голову. А аускультация врачу очень нужна, шумы в организме говорят о многих заболеваниях.
 Тогда придумали стетоскоп – деревянную трубочку, широкую со стороны обследуемого, и узкую со стороны врача. Чтобы звук хорошо проводился и шумы при аускультации не исчезали, для изготовления стетоскопов использовали самые твердые породы деревьев. У твердых пород дерева есть как минимум два недостатка – высокая их стоимость и хрупкость.
Тогда придумали стетоскоп – деревянную трубочку, широкую со стороны обследуемого, и узкую со стороны врача. Чтобы звук хорошо проводился и шумы при аускультации не исчезали, для изготовления стетоскопов использовали самые твердые породы деревьев. У твердых пород дерева есть как минимум два недостатка – высокая их стоимость и хрупкость.
Кроме того, чтобы прослушать больного врачу приходится сильно изгибаться и не во все участки тела можно дотянуться твердой короткой трубочкой. С появлением каучука, а позже и резины врачи стали использовать для аускультации взрослых и детей гибкий фонендоскоп, пользоваться которым гораздо удобней. Твердые деревянные стетоскопы остались во врачебной практике акушеров ими слушают пульс плода.
Что может шуметь в сердце?
Во время аускультации сердечной мышцы у здорового человека врач слышит два тона, у детей изредка три.
Оно стучит: ТУУК-тук. Первый тон в норме громче и продолжительней второго. Он вызывается закрытием клапанов и шумом сокращающегося органа. Второй тон немного тише, это шумит кровь, наполняющая крупные сосуды, которые вплотную прилегают к нему. У маленьких детей слышен еще и третий тон – это расслабляются стенки сердца и врач слышит: ТУУУК-ТУУК-тук.
Если соотношения тонов иные, или прослушиваются дополнительные третьи и четвертые тоны можно заподозрить тяжелые сердечно-сосудистые заболевания.
 Аускультация — выслушивание не только тонов сердца. Врач хочет удостовериться в отсутствии шумов. Шум в сердце возникает, если кровь течет не как обычно – слоями, ламинарно, а проходит через суженые отверстия и течет турбулентно, с завихрениями.
Аускультация — выслушивание не только тонов сердца. Врач хочет удостовериться в отсутствии шумов. Шум в сердце возникает, если кровь течет не как обычно – слоями, ламинарно, а проходит через суженые отверстия и течет турбулентно, с завихрениями.
Также турбулентный ток крови бывают при чересчур расширенных отверстиях, когда клапаны смыкаются не до конца, и кровь возвращается обратно в ту камеру, из которой она выталкивалась.
Различают шумы кардиальные — вызванные функционированием сердца, и экстракардиальные – не связанные с заболеваниями непосредственно этого органа.
Кардиальные шумы также разделяют на функциональные и органические. Функциональные шумы аускультируют в сердце с неповрежденными клапанами. Причины их возникновения разжижение крови и (или) ускорение кровотока (нейроциркуляторная дистония, анемия, тиреотоксикоз), снижение тонуса или эластичности сосцевидных мышц миокарда и атриовентрикулярного кольца (пролапс клапанов, нейроциркуляторная дистония).

Симптомы тиреотоксикоза (болезнь Грейвса)
Органический шум вызывают анатомические нарушения в сердце, и различают мышечные (миокардит, кардиомипатии, относительная недостаточность или пролапсы двустворчатого и трехстворчатого клапанов) и клапанные. Клапанные шумы аускультируют во время сжатия сердца или его расслаблении. В зависимости от локализации их лучшего аускультирования и от фазы сердечного цикла можно сделать вывод о поражении определенного анатомического образования.

В сердце есть четыре клапана, и для максимального выслушивания каждого клапана есть своя точка на грудной клетке. Только у аортального клапана есть две точки аускультации.
Кроме самого клапана, врач слушает аорту, куда с током крови уносятся шумы из аортального клапана. Последовательность аускультации всегда одна и та же, так принято слушать сердца по частоте заболеваемости клапанов.

Точки аускультации сердца
Пальпация: диастолическое мурлыканье. Перкуссия сердца: обнаружено расширение верхних границ сердца до второго межреберного промежутка. Аускультация: обнаружен хлопающий первый тон, отчетливо слышный в первой точке аускультации, III тон открытия митрального клапана. В пресистоле слышен диастолический шум.
На кардиограмме – раздвоенный зубец «P», смещение электрической оси сердца вправо. Ультразвуковое исследование выявило стеноз и кальциноз митрального клапана, гипертрофию всех камер сердца. Пациентка отправлена на консультацию к кардиохирургу. Проведена пальцевая комиссуротомия митрального клапана. После операции проявления сердечной недостаточности резко уменьшились, исчезла отдышка в покое.
Короткая справка: пальпация, перкуссия, аускультация выявили классические признаки митрального стеноза, что позволило своевременно прооперировать пациентку, уменьшить проявления сердечной недостаточности и предотвратить развитие осложнений.
Пальпация, перкуссия, аускультация пациентов используются врачами очень давно. Все они очень субъективны и зависят от предыдущего опыта врача, умения выслушивать и понимать малейшие отличие в сердечных шумах, остроты слуха и огромного количества разнообразных личных факторов.
 Часто аускультация проведенная разными специалистами отличается в описании акустических феноменов. В современной медицине невозможна установка диагноза на основании только физикальных данных.
Часто аускультация проведенная разными специалистами отличается в описании акустических феноменов. В современной медицине невозможна установка диагноза на основании только физикальных данных.
Изменения в данных полученных при врачебном осмотре, пальпации, перкуссии, аускультации должны быть оценены врачом как сигнал к направлению пациентов для дополнительных, инструментальных и лабораторных методов исследования.


