Диабетическая ретинопатия
Диабетическая ретинопатия, или патологические изменения сетчатки при сахарном диабете – одно из многочисленных осложнений этого хронического системного эндокринного расстройства. И так же, как прочие осложнения диабета, ретинопатия этого типа весьма опасна в прогностическом плане, трудно поддается терапевтическому контролю и коррекции, а главное – не прощает пренебрежительного к себе отношения.
Как правило, развитие ретинальной (сетчаточной) патологии при диабете начинается ангиопатией – специфическим поражением сосудов, которое заключается в постепенном перерождении тканей сосудистых стенок на фоне общего обменного дисбаланса. Уплотнение и расширение сосудов, сужение их просветов, аномально высокая проницаемость стенок, утрата эластичности и пропускной способности – все эти явления в совокупности приводят к ишемии, то есть к дефициту кровоснабжения тех тканей, питать которые должна данная сосудистая система. В ряде случаев на поздних этапах в тканях начинается неоваскуляризация – процесс образования новых сосудистых сеток, что является реактивной попыткой организма в какой-то степени компенсировать недостаток поступающих с кровью питательных веществ и кислорода. Однако вместо компенсации такие новообразования, как правило, лишь отягощают клиническую картину.

В целом, диабетическая ретинопатия входит в число основных причин слепоты, развивающейся в трудоспособном и продуктивном возрасте. По сравнению со здоровыми выборками, больные сахарным диабетом слепнут до 25 раз чаще. Согласно статистическим данным, вероятность развития ретинопатии при сахарном диабете I типа с 10-летней длительностью течения составляет 50%, а к 20 годам течения достигает уже 85%, причем почти две трети ретинопатий в этом случае представлены уже наиболее тяжелой, пролиферативной стадией. При диабете II типа ретинопатия чаще проявляется поражением макулярной, – центральной, – зоны сетчатки, наиболее чувствительной к свету и ответственной за передачу четкого визуального сигнала через диск зрительного нерва в мозг.
На этапе пролиферации и рецидивирующих геморрагий (кровоизлияний) риск полной утраты зрительных функций в течение ближайших пяти лет достигает 50%, и необходимо интенсивное комплексное лечение, чтобы снизить этот риск до минимально возможного уровня.
Симптомы диабетической ретинопатии
Любому больному сахарным диабетом опытный эндокринолог обязательно назначит регулярные осмотры у офтальмолога. Дело в том, что начальные изменения в сетчатке глаза субъективно могут и не ощущаться. Контролировать и корректировать ситуацию будет сложней на более поздних стадиях, когда усилится тенденция к внутриглазным кровоизлияниям и, как следствие, появятся разнообразные искажения в полях зрения: пятна, туманная пелена, плавающие скотомы (локально-слепые зоны), затруднения с фокусировкой зрительного внимания на расположенных близко объектах (текст, мелкие детали, шитье и т.п.). Такого рода проблемы поначалу имеют свойство исчезать самопроизвольно, без какого-либо лечения, и через некоторое время возвращаться вновь.
Общие сведения о заболевании
Как указывалось выше, к развитию специфической патологии сетчатки предрасположены больные сахарным диабетом обоих типов. Несмотря на различия в преимущественной локализации поражения, общей закономерностью являются органические изменения сосудов, пропотевание крови в функциональную ткань сетчатки, обусловленное высоким давлением и аномальной проницаемостью сосудистых стенок, а также ряд многочисленных последствий таких ретинальных кровоизлияний.
Классификация
По клинической картине диабетическую ретинопатию делят на три основные формы: фоновая непролиферативная, препролиферативная и пролиферативная. Как видно из терминов, различительным критерием в этой классификации выступает пролиферация («разрастание»). В данном случае имеется в виду тенденция к образованию и разветвлению сетки новых кровеносных сосудов (это явление более точно называют неоваскуляризацией), которая наблюдается на поздних этапах ретинопатии, когда собственные сосуды уже не в состоянии обеспечить кровоснабжение сетчатки.
Кроме того, как относительно самостоятельную форму рассматривают диабетическую макулопатию, или диабетический макулярный отек ( по преимущественному поражению центральной светочувствительной макулярной зоны сетчатки).
Фоновая (непролиферативная) ретинопатия является начальной стадией диабетической ретинопатии. Субъективно может не ощущаться, существенно зрительные функции не страдают, или же симптоматика является «мерцающей» (нарушения появляются и затем на какое-то время исчезают вновь). Клинически характеризуется преимущественно ангиопатическими (сосудистыми) очаговыми изменениями: образованием липидных бляшек, утолщением базальной мембраны, повышением проницаемости стенок. Возможны микроаневризмы (выпячивания) и микрогеморрагии – незначительные кровоизлияния и кровоподтеки под сосудами.
Препролиферативная ретинопатия является закономерным развитием начальной фазы. На второй стадии ишемия сетчатки приобретает отчетливый характер, формируются множественные патологические очаги, учащаются и интенсифицируются кровоизлияния, меняется структура и внешний вид вен.
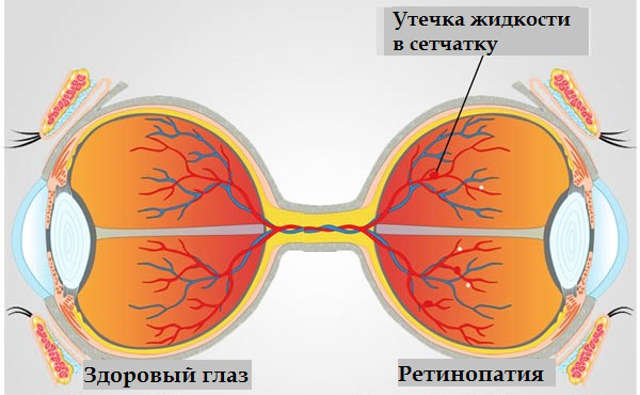
Наконец, пролиферативная ретинопатия отличается активной неоваскуляризацией, разрастанием фиброзной ткани, грубыми органическими изменениями тканей сосудистых стенок и функциональной деградацией кровеносных сосудов; геморрагии приобретают массивный характер и достигают степени общего гемофтальма (внутриглазного кровоизлияния). Врастание новообразованных сосудов приводит к разного рода механическим аномалиям – тракциям (вытяжениям), сдавлению, сжатию и пр., что может привести к катастрофическим для глаза последствиям: например, диагноз «тракционное отслоение сетчатки» подразумевает, в буквальном смысле слова, силовой отрыв сетчатки вросшими в стекловидное тело и механически напряженными стяжками.
Диабетический макулярный отек, т.е. отек центральной зоны сетчатки (макулы, желтого пятна) разделяют по степени распространенности на очаговый (локальный) и диффузный, охватывающий всю область макулы. Может привести к утрате центрального зрения, поскольку именно за это зрительное поле, наиболее четкое и ясное, отвечает фоточувствительное желтое пятно, или макула. Отечность развивается в результате обильного выпота из кровеносных сосудов, образуются жидкие и твердые экссудативные очаги.
Причины и факторы риска диабетической ретинопатии
Поскольку диабетическая ретинопатия относится к группе вторичных заболеваний, обусловленных более общей системной (в данном случае – эндокринной) патологией, этиопатогенетические механизмы и динамика поражения сетчатки находится в тесной зависимости от длительности и характера протекания сахарного диабета. В основе развития ретинопатии при диабете лежат изменения структуры и состава сосудистых стенок, результатом чего является постепенно нарастающий дефицит васкуляции (кровоснабжения) сетчатки. Таким образом, все факторы, так или иначе влияющие при диабете на состояние ретинальных сосудов, имеют патогенетическое значение в клинике диабетической ретинопатии. К основным из таких факторов относятся:
- концентрация глюкозы в крови;
- преобладающие значения артериального давления;
- наличие нефропатии (почечной патологии);
- наличие и выраженность нарушений липидного обмена.
Симптомы и признаки ретинопатии сетчатки
На ранних стадиях диабетической ретинопатии субъективный дискомфорт может либо вовсе не ощущаться, либо носить периодический характер. К первым признакам относятся туманная пелена перед глазами, плавающие пятна, зоны невидимости в поле зрения (скотомы), первичные затруднения при чтении или работе с мелкими объектами. Однако чаще тенденция к органическому поражению сетчатки при диабете диагностируется врачом-офтальмологом при плановом или профилактическом (по направлению эндокринолога) осмотре или при целенаправленном исследовании структур глазного дна.
Диагностика
Методы диагностики диабетической ретинопатии не отличаются особой спецификой и включают стандартные процедуры офтальмологического исследования:
- анализ жалоб и анамнестических сведений;
- точное измерение остроты зрения (визометрия);
- биомикроскопическое исследование переднего отрезка глаза;
- биомикроскопическое исследование сетчатки с помощью асферических линз;
- прямая и обратная офтальмоскопия;
- стереоскопическое фотографирование;
- флюоресцентная ангиография сетчатки (один из видов контрастной рентгенографии);
- ультразвуковое исследование глаза;
- оптическая когерентная томография;
- дуплексное сканирование сосудов.
Обычно обследование носит комплексный характер и включает несколько диагностических методов. Задачи такого обследования – оценка общего состояния многослойной ткани сетчатки и питающей ее кровеносной системы, раннее обнаружение очагов ишемии (недостаточного кровоснабжения) и начинающейся неоваскуляризации, выявление микрогеморрагий, зон отечности, механических разрывов и т.д. Немаловажное значение имеет также оценка эффективности профилактических мероприятий и общей динамики состояния сетчатки в ходе лечения.

Профилактика поражения глаз при диабете
Наилучшей профилактикой диабетической ретинопатии является адекватный терапевтический контроль основного заболевания. При условии нормализации или максимально возможной нейтрализации описанных выше факторов риска, как правило, удается на долгие годы предотвратить, замедлить или приостановить развитие функциональной и тканевой деградации сетчатки.
Лечение диабетической ретинопатии
Помимо терапии основного заболевания (которая является ключевым направлением лечения любой вторичной патологии), диабетическая ретинопатия, особенно на средних и поздних стадиях, требует специальной офтальмологической помощи вплоть до офтальмохирургического вмешательства. Таким образом, компенсация собственно диабетической симптоматики, контроль артериального давления и максимально возможная нормализация жирового обмена являются необходимыми, но не достаточными мерами по сохранению сетчатки глаза при диабете.
В специальном офтальмологическом лечении диабетической ретинопатии прослеживаются три магистральных направления: консервативное лечение, офтальмохирургическое вмешательство и эксимер-лазерная терапия. В связи с этим следует отметить, что лазерная терапия в последние десятилетия получила стремительное развитие, оказавшись настолько эффективной и безопасной, что на сегодняшний день ее по праву считают отдельной терапевтической стратегией, промежуточной между хирургической и консервативной методологиями.
Медикаментозное лечение (препараты)
Консервативная терапия диабетической ретинопатии, в свою очередь, может быть классифицирована по направлениям воздействия. Так, для снижения перегрузок на стенки сосудов назначают препараты, нормализующие реологические показатели крови (плотность, вязкость): аспирин и различные соединения ацетилсалициловой кислоты; тиклопидин (прицельно действует на характеристики кровяной плазмы, снижает содержание белка фибриногена, участвующего в тромбообразовании); сулодексид (также предотвращает образование тромбов, обладает ангиопротективным действием, стимулируя регенерацию ткани сосудистой стенки). Ингибиторы ангиотензинпревращающего фермента (АПФ), – в частности, лизиноприл, – мощное средство контроля и нормализации артериального давления, которое существенно замедляет темпы прогрессирования ретинопатии и поэтому назначается даже при отсутствии клинической артериальной гипертензии. Медикаментозные стимуляторы микроциркуляции, – например, добезилат кальция, – разгружают сосуды и способствуют нормализации их функционального состояния.
В некоторых случаях назначают парабульбарные (чрескожные в области нижнего века, на глубину около 10 мм) инъекции препаратов трофического действия, т.е. стимуляторов обеспечения и питания сетчатки.
Могут быть показаны также интравитреальные (непосредственно в стекловидное тело) инъекции стероидных гормонов, – например, триамцинолона, – а также препаратов, блокирующих разрастание сосудов (Луцентис, Авастин и другие).
Кроме того, профилактическим ретино- и ангиопротективным действием обладают антиоксиданты, которые также назначаются в комплексе с другими медикаментозными средствами. В целом, комбинация препаратов подбирается индивидуально и определяется конкретной клинической ситуацией.
Лазерное лечение (коагуляция сетчатки)
Лазерная коагуляция на сегодняшний день входит в число наиболее эффективных методов предотвращения отслоения сетчатки, в том числе при диабетической ретинопатии. Воздействие мощного и узконаправленного светового потока позволяет устранить неоваскулярную сосудистую сетку, стимулировать собственное кровообращение, снизив тем самым выраженность и смягчив последствия локальной ишемии.
В зависимости от планируемой целевой навигации лазерного луча, различают три основных техники коагуляции: панретинальная (по всей площади сетчатки производятся импульсные лазерные «уколы» диаметром 100-400 микрон и числом до 2000 и более), фокальная (направленная на четко локализованный очаг) и «решетчатая», наносимая в виде отдельных точек.
Офтальмохирургическое вмешательство при диабетической ретинопатии обычно подразумевает витрэктомию, т.е. полное или частичное удаление стекловидного тела, и является вынужденной мерой в тех случаях, когда процесс патологического перерождения тканей зашел слишком далеко, прочие методы неэффективны и предотвратить отслоение сетчатки можно только хирургическим путем.
Осложнения диабетической ретинопатии
Таким образом, запущенная ретинопатия при длительном течении сахарного диабета, независимо от его типа, закономерно приводит к тяжким органическим изменениям тканей глаза и может результировать полной слепотой. К наиболее тяжелым осложнениям диабетической ретинопатии, развивающимся на поздних ее этапах, относятся:
- тракционное (механическое, отрывное) отслоение сетчатки с ее разрывами;
- стойкое повышение внутриглазного давления по глаукоматозному типу, развивающееся вследствие неоваскуляризации;
- рецидивирующий гемофтальм (постоянные обширные кровоизлияния в вещество стекловидного тела глаза).
Подводя итог, необходимо повторить: только своевременная диагностика и адекватные лечебно-профилактические меры, предпринятые высококвалифицированным врачом-офтальмологом, способны замедлить и приостановить разрушительные процессы в кровеносных сосудах и тканях сетчатки, тем самым обеспечивая многолетнюю сохранность зрительных функций на максимально возможном уровне.
В нашем офтальмологическом центре пациентам доступна качественная диагностика и эффективное лечение у ведущих московских специалистов по сетчатки. Доверьте свое зрение профессионалам и сохраните его на долгие годы!
Стиль жизни (рекомендации)
Сахарный диабет существенно отражается на качестве жизни, требуя от пациента ответственного отношения к врачебным предписаниям, рекомендациям и предостережениям. Неизбежны достаточно строгие ограничения в рационе питания и образе жизни. С другой стороны, соблюдать эти же ограничения не помешало бы и многим здоровым людям, поскольку правильное питание, отказ от курения и алкоголя, оптимальный режим нагрузок и отдыха, навыки самоконтроля и самодиагностики, собственно, и являются основой активного долголетия. Что касается зрительной системы, то у любого современного человека она постоянно сталкивается с неестественными для нее, не существующими в природе нагрузками и перегрузками. Периодические, хотя бы раз в году, профилактические визиты к офтальмологу должны войти в привычку. Если же имеет место столь грозное и тяжелое заболевание, как сахарный диабет, с сопутствующим ему высоким статистическим риском ретинопатии – регулярные офтальмологические осмотры являются необходимыми и обязательными.
Ретинопатия диабетическая – симптомы и лечение
Что такое ретинопатия диабетическая? Причины возникновения, диагностику и методы лечения разберем в статье доктора Перовой Т. А., офтальмолога со стажем в 8 лет.
Над статьей доктора Перовой Т. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Диабетическая ретинопатия (Diabetic retinopathy) — это наиболее тяжёлое осложнение сахарного диабета первого и второго типа , которое связано с поражением сосудов сетчатки глаза. Чаще всего оно приводит к снижению зрения и слепоте [1] .
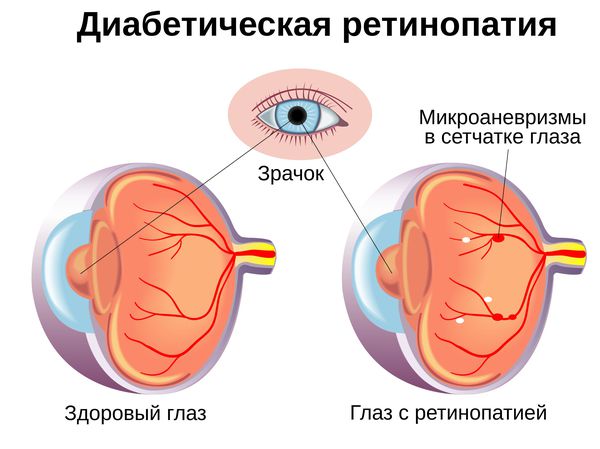
У диабетиков первого типа ретинопатия возникает в более раннем возрасте, у больных вторым типом диабета — на поздних сроках заболевания. Спрогнозировать время появления ретинопатии сложно, так как у каждого пациента оно индивидуально, но чаще всего при диабете второго типа ретинопатия развивается на 3-5 году болезни.
По данным Сент-Винсентской декларации 1992 года, которая была посвящена исследованию эпидемиологии диабетической ретинопатии при сахарном диабете первого типа, она возникает в 90 % случаев, при сахарном диабете второго типа — в 38,9 % [15] .
Проблемы сахарного диабета сегодня выходят на первое место во всём мире. Этим заболеванием страдают примерно 5 % населения Земли всех национальностей и возрастов. В России число больных превышает 8 млн, причём ежегодно их число увеличивается на 5-7 % [15] .
К факторам риска, которые приводят к ухудшению сахарного диабета, можно отнести:
- уровень глюкозы крови (показатели гипергликемии); ;
- хроническую почечную недостаточность ; ;
- молодой возраст;
- период беременности;
- генетическую предрасположенность (наследственность);
- вредные привычки ( курение ).
Но в первую очередь частота развития диабетической ретинопатии связана со стажем заболевания:
- при стаже сахарного диабета до 5 лет ретинопатия возникает в 9-17 % случаев;
- от 5 лет до 10 лет — в 44-80 % случаев;
- от 15 лет — в 87-99 % случаев [15] .
Во время беременности риск появления ретинопатии отсутствует, так как срок гестационного диабета очень короткий, чтобы позволить ретинопатии развиться. Если же диабетическая ретинопатия развилась ещё до зачатия, то беременность может усугубить течение болезни [16] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы диабетической ретинопатии
Внешне диабетическая ретинопатия никак себя не проявляет. Она начинает прогрессировать безболезненно и малосимптомно — в этом и есть её главное коварство. Только с течением времени проявляется первый признак заболевания — ухудшение чёткости зрения, из-за чего ретинопатию чаще всего выявляют уже на пролиферативной, т. е. самой поздней стадии болезни. Но при этом стоит помнить, что даже при запущенном заболевании зрение может оставаться в пределах нормы [16] .
Когда отёк затрагивает центр сетчатки, пациент ощущает нечёткость зрения, ему становится трудно читать, писать, набирать текст, работать с мелкими деталями на близком расстоянии. При кровоизлияниях возникают плавающие серые или чёрные плотные пятна, которые движутся вместе с глазом, ощущение пелены или паутины перед глазами. Эти симптомы появляются из-за поражения сосудов на глазном дне.

Когда после лечения кровоизлияния рассасываются, пятна исчезают. Однако симптомы могут возникнуть вновь при нестабильном уровне глюкозы или скачке артериального давления. Поэтому пациент должен держать под контролем эти показатели и при появлении признаков болезни обратиться на приём к окулисту [2] .
Патогенез диабетической ретинопатии
Сахарный диабет — это заболевание, при котором в организме возникает нехватка инсулина из-за невосприимчивости к нему тканей . Данное состояние в первую очередь влияет на внутренний слой сосудистых стенок — эндотелий. Он выполняет множество важных функций: участвует в процессе обмена веществ, обеспечивает непроницаемость сосудистой стенки, текучесть и свёртывание крови, появление новых сосудов и пр.
Изменения эндотелия на фоне сахарного диабета происходят из-за каскада нарушений, спровоцированных длительной гипергликемией — высоким уровнем глюкозы в крови. В избыточной концентрации глюкоза быстро вступает в химические реакции, которые пагубно воздействуют на клетки, ткани и органы. Такой длительный процесс называется глюкозотоксичностью [3] .
Гипергликемия и глюкозотоксичность со временем приводят к гибели клеток в сосудах — перицитов, которые контролируют обмен жидкости, сужая и расширяя капилляры. После их разрушения проницаемость кровеносных сосудов сетчатки повышается, они становятся тоньше и растягиваются в связи с давлением скапливающейся жидкости под слоями сетчатки. Это приводит к образованию микроаневризм — небольших локальных расширений капилляров сетчатки, которые способствуют развитию ишемии (снижению кровоснабжения сетчатки) и появлению новых сосудов и тканей на глазном дне.
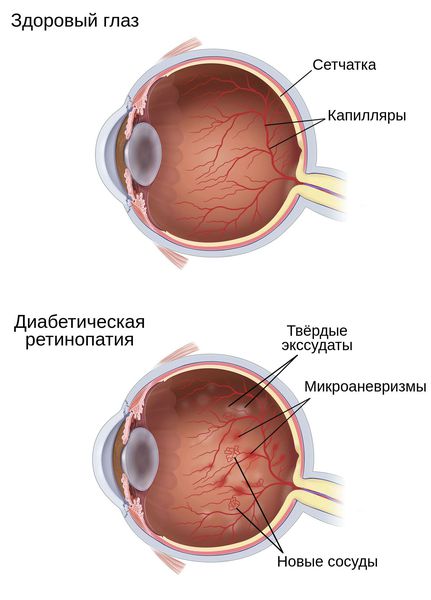
Таким образом, в развитии диабетической ретинопатии и её прогрессировании наиболее важное значение имеют два основных патогенетических механизма:
- Нарушение внутреннего барьера, который составляет эндотелий капилляров сетчатки. Из-за повышенной проницаемости стенок сосудов появляются отёки, твёрдые экссудаты (скопления жидкости) и кровоизлияния на глазном дне.
- Образование микротромбов и закупорка сосудов сетчатки. По этим причинам нарушается обмен веществ между кровью и тканью через стенки капилляров, появляются зоны ишемии и гипоксии сетчатки. Всё это, в свою очередь, приводит к появлению новых кровеносных сосудов на глазном дне.
Классификация и стадии развития диабетической ретинопатии
Согласно общепринятой классификации E. Kohner и M. Porta [14] , в зависимости от патологических изменений выделяют три стадии диабетической ретинопатии:
- I стадия — непролиферативная;
- II стадия — препролиферативная;
- III стадия — пролиферативная.
Непролиферативную стадию диабетической ретинопатии ещё называют фоновой [16] . Её обычно диагностируют у диабетиков с большим стажем заболевания (от 10 до 13 лет). Она сопровождается закупоркой сосудов (чаще артерий) и повышением проницаемости капилляров (микрососудистой антипатией). В сетчатке образуются мелкие аневризмы (локальные расширения сосудов), отёки, экссудат и точечные кровоизлияния в центре или глубоких тканях сетчатки. Экссудат может быть мягким или твёрдым, белым или желтоватым, с чёткими или смазанными границами. Чаще всего он располагается в центре сетчатки и свидетельствует о наличии хронического отёка [16] . Качество зрения при этом не страдает.
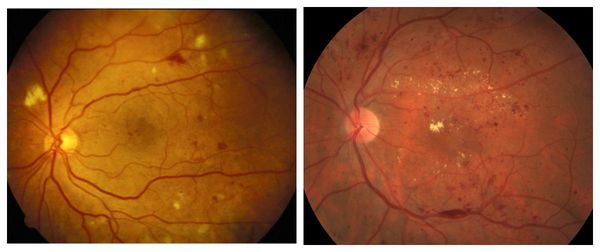
Препролиферативная стадия сопровождается аномалиями сосудов, появлением экссудата различной консистенции, а также больших ретинальных кровоизлияниями. Она отличается тем, что:
- количество признаков, имеющихся на первой стадии, увеличивается;
- появляются субретинальные и преретинальные кровоизлияния;
- возникает гемофтальм — кровоизлияние в стекловидное тело;
- появляется макулопатия — поражение центральной зоны сетчатки;
- в макулярной зоне образуются участки ишемии и экссудации.
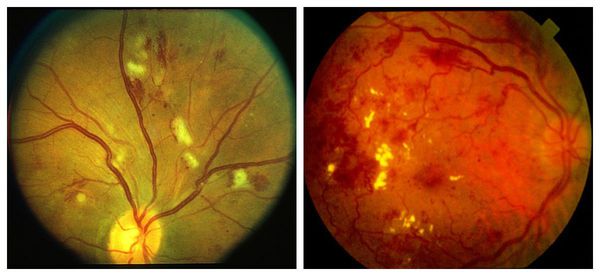
На препролиферативной стадии требуется тщательное обследование, чтобы обнаружить ишемические поражения сетчатки. Их наличие будет указывать на прогрессирование болезни и скорый переход к более тяжёлой стадии диабетической ретинопатии.
Пролиферативная стадия развивается при закупорке капилляров. Она приводит нарушению кровоснабжения в отдельных зонах сетчатки. Отличается появлением новых кровеносных сосудов в сетчатке или на диске зрительного нерва, обширными кровоизлияниями, наличием фиброзных спаек и плёнок.
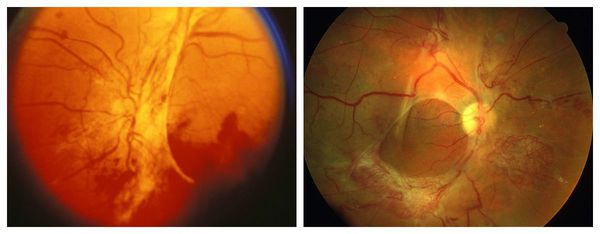
Также существует классификация тяжести диабетической ретинопатии . Она чётко отражает стадии прогрессирования и распространённость болезни. Согласно ней, выделяют четыре степени тяжести:
- I степень — изменения только в зоне одной сосудистой аркады;
- II степень — фиброзные изменения диска зрительного нерва;
- III степень — наличие изменений I и II степени;
- IV степень — распространённые фиброзные поражения всего глазного дна [11] .
Осложнения диабетической ретинопатии
Диабетическая ретинопатия приводит к возникновению следующих осложнений:
-
— потеря прозрачности хрусталика из-за образования плотных непрозрачных структур в его содержимом. Вследствие помутнения он не пропускает достаточное количество света, и человек перестаёт видеть отчётливую картинку. Из-за мутности хрусталика зрение становится как бы “затуманенным”, очертания объектов — нечёткими и размытыми.
- Вторичная глаукома — повышение внутриглазного давления и поражение зрительного нерва, развивающееся на фоне другого заболевания — катаракты, кератита, травмы глаза, тромбоза вен сетчатки и др. При этом наблюдается прогрессирующее снижение остроты зрения и болевой синдром.
- Гемофтальм — кровоизлияние в полость стекловидного тела. Кровь так же, как и помутневший хрусталик, мешает попаданию света на сетчатку, из-за чего снижается чёткость зрения.
- Ретиношизис — расслоение сетчатки из-за нарушения кровообращения. Возникает чаще всего при сосудистых заболеваниях глаз, воспалительных процессах (хронических формах увеита, иридоциклита), онкологических заболеваниях сосудистой оболочки, в результате воздействия некоторых лекарств.
- Отслойка сетчатки — отделение сетчатки от сосудистой оболочки глаза. При этом возникает резкое снижение зрения, появляется пелена, “занавеска” перед глазом, сужаются поля зрения, появляются мушки, искры, молнии.
- Слепота . Она является необратимой и становится причиной инвалидизации.
Все эти состояния приводят к постоянному контролю со стороны эндокринолога, офтальмолога, терапевта и невропатолога. А такие осложнения, как катаракта, вторичная глаукома, гемофтальм и отслойка сетчатки, требуют проведения операции [12] .
Диагностика диабетической ретинопатии
Диагноз диабетической ретинопатии выставляется на основании нескольких составляющих: анамнеза, результатов офтальмологического обследования и особенностей клинической картины глазного дна.
Для первичного обследования (скринига) проводятся определённые виды исследований:
- визометрия — проверка остроты зрения;
- периметрия — оценка состояния периферического зрения;
- биомикроскопия — изучение переднего отрезка глаза (роговицы, передней камеры, хрусталика, конъюнктивы и век);
- офтальмоскопия под мидриазом — осмотр глазного дна через расширенный зрачок с использованием линзы Гольдмана;
- контактная тонометрия — измерение внутриглазного давления тонометром Маклакова.
Данные обследования должны проходить все пациенты с сахарным диабетом любого типа минимум раз в год, а беременные пациентки — раз в триместр. Это позволит вовремя выявить ретинопатию и не допустить развитие осложнений [16] .
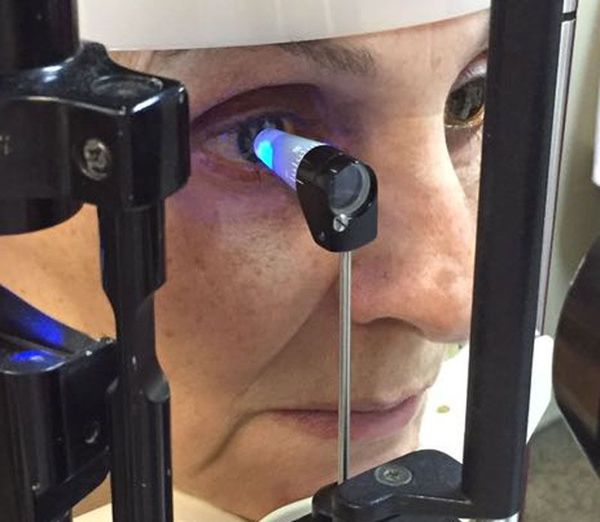
Для отслеживания динамики изменений на сетчатке выполняется фотографирование глазного дня с помощью фундус-камеры. Иначе её называют ретинальной камерой. Она также помогает определить степень диабетической ретинопатии [16] .
При наличии помутнений хрусталика и стекловидного тела показано проведение УЗИ глаза , чтобы оценить состояние этих структур. Для выявления признаков глаукомы выполняется гониоскопия , которая позволяет осмотреть переднюю камеру глаза.
Наиболее информативным методом визуализации сосудов сетчатки является флуоресцентная ангиография . Она помогает оценить состояние капилляров и качество кровообращения, благодаря чему можно обнаружить начальные проявления диабетической ретинопатии, а также закупорку капилляров, зоны ишемии сетчатки и образование новых сосудов. Эти данные позволяют определить степень тяжести диабетической ретинопатии и определиться с тактикой лечения [16] .
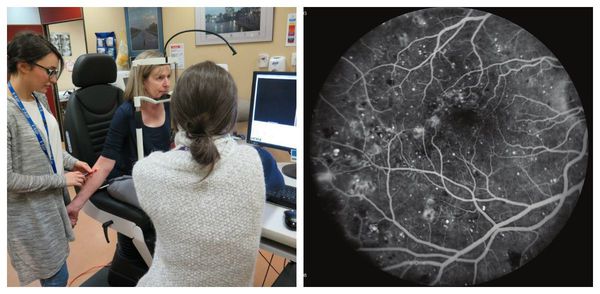
Совместно с ангиографией проводят оптическую когерентную и лазерную сканирующую томографию сетчатки [13] . Эти исследования предназначены для оценки выраженности макулярного отека и эффективности проводимого лечения [16] .
Лечение диабетической ретинопатии
Диабетическая ретинопатия при тяжёлой форме сахарного диабета неизбежно возникает и прогрессирует. Поэтому основная цель лечения ретинопатии заключается в том, чтобы как можно дольше избегать осложнений сахарного диабета и замедлить переход начальных проявлений ретинопатии к более серьёзным (пролиферативным) изменениям, которые приводят к значительному снижению зрения и инвалидизации [8] .
Независимо от стадии диабетической ретинопатии необходимо провести соответствующее лечение основного заболевания, нормализовать артериальное давление и липидный обмен. Поэтому лечением ретинопатии занимаются сразу несколько специалистов: эндокринолог, офтальмолог, невролог и терапевт [9] .
Медикаментозное лечение диабетической ретинопатии включает использование нескольких лекарственных групп:
- препараты, воздействующие на артериальную гипертензию, диабетическую нефропатию и ретинопатию;
- ангиоретинопротекторы и антиоксиданты, укрепляющие сосудистую стенку и иммунитет, препятствующие образованию микротромбов;
- препараты, улучшающие микроциркуляцию крови, её вязкость и текучесть;
- гиполипидемические препараты, нормализующие липидный обмен в организме;
- глюкокортикоиды, которые вводят в стекловидное тело для устранения отёка;
- ингибиторы VEGF, которые также вводят в стекловидное тело, чтобы не допустить или приостановить образование новых сосудов (например, афлиберцепт, ранибизумаб, бевацизумаб ) [16] .
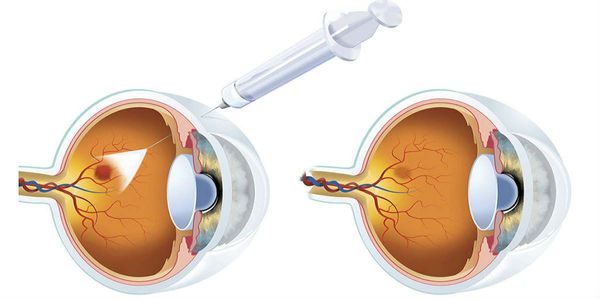
При развитии третьей стадии диабетической ретинопатии, угрожающей жизни пациента, терапевтические возможности очень ограничены. В таких случаях может потребоваться лазерная коагуляция сетчатки . Показаниями к её выполнению служат:
- экссудативная (отёчная) макулопатия;
- ишемия сетчатки;
- появление новых сосудов на сетчатке или передней поверхности радужной оболочки;
- прогрессирование патологических изменений на глазном дне через 3-6 месяцев после компенсации сахарного диабета.
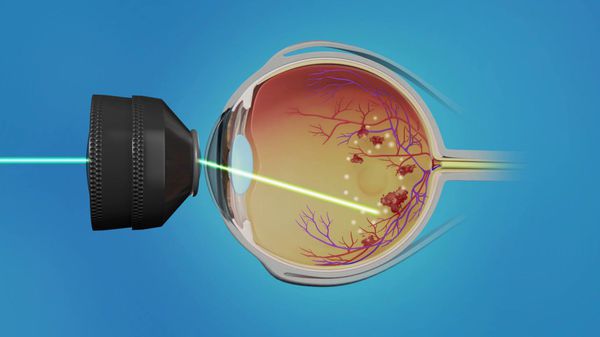
На данный момент существует три основных метода лазерной фотокоагуляции:
- Фокальная лазеркоагуляция (ФЛК) — нанесение коагулянта (вещества, “склеивающего” сетчатку с сосудистой оболочкой) на участки просачивания красителя (флуоресцеина), расположения микроаневризм, кровоизлияний и твёрдых экссудатов. Чаще применяется при макулярном отёке с повышенной проницаемостью сосудов.
- Барьерная лазеркоагуляция — нанесение коагулянтов на околомакулярную зону в несколько рядов. Чаще применяется при первой стадии диабетической ретинопатии в сочетании с макулярным отёком.
- Панретинальная лазеркоагуляция (ПРЛК) — нанесение коагулянтов на все зоны сетчатки, избегая макулярной области. Чаще применяется при второй стадии диабетической ретинопатии с обширными зонами ишемии. Правильно выполненная ПРЛК на ранних стадиях пролиферации является достаточно эффективным методом лечения диабетической ретинопатии.
В далеко зашедших случаях показано хирургическое вмешательство , а именно субтотальная витрэктомия (почти полное удаление стекловидного тела) с удалением задней пограничной мембраны, которая прикреплена по окружности диска зрительного нерва [6] .
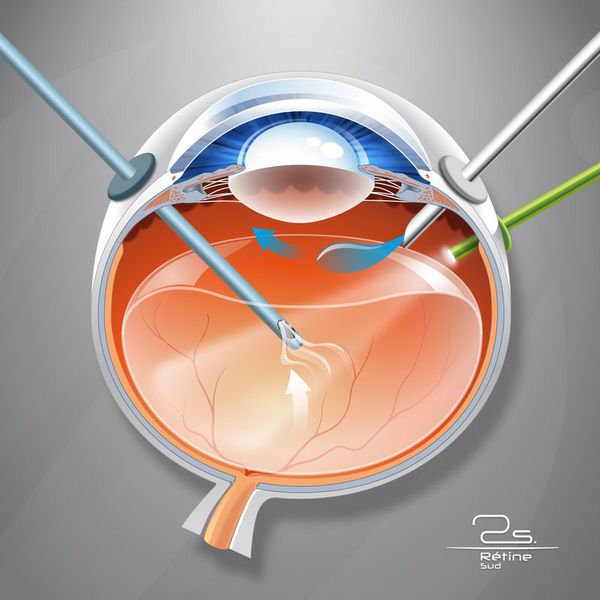
Показаниями для витрэктомии служат:
- витреальное кровоизлияние (постоянно кровоточащие сосуды);
- наличие спаек;
- отслойка сетчатки.
Для многих пациентов с тяжёлым течением диабетической ретинопатии витрэктомия является единственным вариантом сохранения зрения.
Прогноз. Профилактика
Во многом прогноз зависит от стадии диабетической ретинопатии и степени тяжести сахарного диабета. Наиболее неблагополучный вариант будущего возможен при пролиферативной стадии заболевания, так как на этом этапе возникают различные осложнения, которые приводят к значительной потере остроты зрения и слепоте.
Для сохранения зрения пациенту с сахарным диабетом крайне важно следить за основным заболеванием и артериальной гипертензией, строго следовать всем назначениям эндокринолога и терапевта, постоянно наблюдаться у офтальмолога. Если внезапно стала снижаться острота зрения или появились другие жалобы на состояние глаз, то необходимо незамедлительно обратиться к специалисту [10] .
Диабетическая офтальмопатия (поражение глаз при сахарном диабете)
Диабетическая офтальмопатия – это невоспалительный патологический процесс глаз, который является вторичным проявлением основного заболевания – сахарного диабета, и обусловлен нарушением углеводного обмена в организме.
Возникновение диабетической офтальмопатии связано с общими физиологическими, биохимическими и иммунными нарушениями, одним из которых является изменение свойств крови и стенок кровеносных сосудов. При этом ткани глаза при сахарном диабете пребывают в состоянии хронического кислородного голодания, которое приводит к поражению сетчатки глаза – диабетической ретинопатии. Она составляет около 70% всех случаев диабетической офтальмопатии. Оставшаяся треть случаев диабетической офтальмопатии проявляется в виде диабетической катаракты (помутнения хрусталика), вторичной рубеозной глаукомы, хронического блефарита, холазиона, ячменя и транзиторного снижения остроты зрения.
Диабетическая ретинопатия как одно из самых распространенных осложнений сахарного диабета
При сахарном диабете 1го типа диабетическая ретинопатия (поражение сетчатки) встречается чаще, чем при сахарном диабете 2го типа, и с течением времени приводит к значительному ослаблению зрения или полной слепоте. Являясь микрососудистым осложнением сахарного диабета, диабетическая ретинопатия характеризуется изменениями в сетчатке, активным ростом вновь образованных сосудов, патологическими процессами в области желтого пятна (макулы).
По данным Всемирной организации здравоохранения, в клиническом течении диабетической ретинопатии выделяют ряд стадий:
1. Непролиферативная стадия. В этой стадии при офтальмологическом обследовании глаз могут обнаруживаться микроаневризмы, представляющие собой выпирающие в виде мешочков капиллярные стенки, расширение глазных вен и образование венозных петель. В этот период при сохраненном центральном и периферическом зрении объективно выявляется сниженный уровень цветового восприятия, снижение контрастной чувствительности, низкий уровень адаптации к темноте.
2. Препролиферативная стадия. Изменения глазного дна и сетчатки в этой стадии более выражены. На сетчатке появляются мелкие кровоизлияния, мягкие и плотные экссудаты, отечность области желтого тела. Для этой стадии характерны аномалии вен и капилляров сетчатки глаза. Некоторые участки сетчатки полностью лишены кровоснабжения вследствие закупорки тромбами мелких сосудов. За счет вовлечения в процесс желтого тела в этой стадии отмечается снижение остроты зрения.
3. Пролиферативная стадия. Появляется множество новых хрупких сосудов на сетчатке, диске зрительного нерва, которые разрываясь образуют новые кровоизлияния, поражающие стекловидное тело. На месте кровоизлияний разрастается соединительная ткань, которая со временем приводит к отслойке и разрывам сетчатки, в результате чего больной может ослепнуть.
Изменения зрительного нерва при диабетической офтальмопатии
Диабетическая офтальмопатия может проявляться следующими видами патологических изменений зрительного нерва:
– атрофия зрительных нервов, являющаяся сопутствующей патологией юношеского диабета. Для данной патологии характерно прогрессирующее снижение зрения, сужение поля зрения и побледнение дисков зрительных нервов;
– папиллопатия, возникающая в состоянии декомпенсации основного заболевания и характеризующаяся резкими приступами затуманивания зрения, отеком диска зрительного нерва и желтого тела.
– передняя и задняя нейропатия ишемического генеза. Для этой патологии характерны такие признаки, как резкое одностороннее снижение остроты зрения, секторное выпадение в поле зрения. Исходом этого процесса чаще всего является частичная или полная атрофия зрительного нерва.
Признаки и осложнения, выявляемые у больных диабетической офтальмопатией
Сахарный диабет сопровождается нарушениями микроциркуляции конъюнктивы глаза. При исследовании конъюнктивы глаза щелевой лампой у пациентов с диабетической офтальмопатией отмечается увеличение извитости венул, расширение капилляров в виде аневризм, разрушение капилляров и закупорка их тромбами.
Характерным признаком диабетической офтальмопатии при исследовании радужки выступает склероз сосудов радужной оболочки, неоваскуляризация, т.е. образование новых сосудов, называемое рубеозом. При этом радужка теряет свою эластичность и подвижность, что ухудшает возможность её расширения с помощью лекарственных средств. За счет рубеоза и разрастания соединительной ткани на месте кровоизлияний нарушается отток внутриглазной жидкости, что приводит к повышению внутриглазного давления и развитию вторичной диабетической глаукомы. Чаще всего рубеозная глаукома у больных сахарным диабетом сочетается с катарактой, отслойкой сетчатки и внутриглазным кровоизлиянием.
Больные сахарным диабетом из-за снижения местного и общего иммунитета более подвержены влиянию стрессовых факторов и возбудителей инфекционных заболеваний. именно поэтому диабетическая офтальмопатия часто проявляется в форме воспаления конъюнктивы, блефарита, эрозивных поражений роговицы. Патологические процессы не обходят стороной и хрусталик, объем которого повышается, что приводит к уменьшению глубины передней камеры и развитию диабетической катаракты. Кроме того, за счет нарушения обменных процессов, наблюдается ослабление капсульно – связочного аппарата хрусталика, что повышает риск его подвывиха.
Принципы и методы лечения диабетической офтальмопатии
Так как диабетическая офтальмопатия является сопутствующей патологией сахарного диабета, её развитие и прогрессирование прежде всего связаны с уровнем глюкозы в крови, а также состоянием компенсации диабета. Поэтому, прежде чем приступать к симптоматическому лечению офтальмопатии, следует добиться оптимальной компенсации уровня глюкозы в крови, и привести в норму показатели водно-солевого, белкового и жирового обмена.
На начальных этапах развития диабетической офтальмопатии прибегают к консервативному лечению, предполагающему составление четкого плана приема лекарственных средств с лечебной и профилактической целью. В схему лечения могут быть включены препараты, влияющие на тромбообразование, антиоксиданты, антиагреганты, иммунокоррегирующие и ферментативные, а также стероидные и нестероидные противовоспалительные лекарственные средства. Если, несмотря на симптоматическое лекарственное лечение и коррекцию основного заболевания, отмечается прогрессирование признаков патологического процесса, то прибегают к хирургическому вмешательству.
В настоящее время одним из основных и эффективных хирургических методов лечения диабетической ретинопатии является лазерная коагуляция сетчатки. Кроме того, активно разрабатываются и внедряются в практику усовершенствованные технологии микрохирургического вмешательства на стекловидном теле.
При пролиферативной стадии диабетической ретинопатии эффективно использование витрэктомии. Показаниями для её проведения являются длительно сохраняющиеся или обширны кровоизлияния в глазу, а также отслойка сетчатки. Современные способы проведения витрэктомии предполагают использование силикона, перфтор – соединений, имплантацию коллагеновых мембран искусственного происхождения, что значительно повышает вероятность благоприятного исхода оперативного вмешательства даже в запущенных случаях.
Осложнения сахарного диабета
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам
Типы сахарного диабета
В настоящее время выделяется два основных типа сахарного диабета, различающиеся по причине и механизму появления, а также по принципам лечения
Сахарный диабет 1 типа
Сахарный диабет 1 типа – заболевание эндокринной системы, для которого характерным признаком является повышенная концентрация глюкозы в крови, которое развивается из-за деструктивных процессов в специфических клетках поджелудочной железы, секретирующих гормон – инсулин, вследствие чего наблюдается абсолютный недостаток инсулина в организме
Сахарный диабет 2 типа
Сахарный диабет 2 типа – одна из разновидностей сахарного диабета – заболевания обмена веществ, возникающего в результате пониженной чувствительности клеток к инсулину, а также относительной недостачи инсулина в организме
Гестационный сахарный диабет при беременности
Гестационный сахарный диабет может развиваться при беременности (примерно в 4% случаев). В его основе лежит снижение способности по усвоению глюкозы
Диабетическая нейропатия
Диабетическая нейропатия – сочетание синдромов поражения различных отделов периферической и вегетативной нервной системы, возникающее на фоне нарушения метаболических процессов при сахарном диабете и осложняющее его течение
Синдром диабетической стопы
Синдром диабетической стопы – одно из осложнений сахарного диабета, наряду с диабетической офтальмопатией, нефропатией и др., представляющее собой патологическое состояние, возникшее вследствие поражения периферической нервной системы, артериального и микроциркуляторного русла, проявляющееся гнойно-некротическими, язвенными процессами и повреждением костей и суставов стопы
О диабете
Сахарный диабет — термин, объединяющий эндокринные заболеваний, характерной чертой которых является недостаточность действия гормона инсулина. Главным симптомом сахарного диабета является развитие гипергликемии – увеличения концентрации глюкозы в крови, имеющее стойкий характер
Симптомы диабета
Эффективность лечения сахарного диабета напрямую зависит от времени выявления этого заболевания. При сахарном диабете 2 типа заболевание может длительное время вызывать лишь незначительно выраженные жалобы, на которые пациент может не обращать внимания. Симптомы диабета могут быть стертыми, что затрудняет диагностику. Чем раньше поставлен правильный диагноз и начато лечение, тем меньше риск развития осложнений сахарного диабета
Инсулин
Инсулином называется гормон, производимый бета-клетками островков Лангерганса поджелудочной железы. Название инсулина происходит от латинского insula – остров
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на гликогемоглобин
Гликогемоглобин (гликированный гемоглобин, гликозилированный гемоглобин, гемоглобин А1с) – соединение гемоглобина с глюкозой, образующееся в эритроцитах
Диагностика и лечение гинекологических заболеваний, консультирование семейных пар по вопросам лечения бесплодия ЭндокринологДиагностика и лечение сахарного диабета, ожирения, остеопороза Хирург-эндокринологДиагностика и лечение заболеваний щитовидной железы, околощитовидных желез, надпочечников Диетолог-эндокринологЛечение ожирения, диагностика эндокринных причин ожирения, комплексные программы снижения веса Андролог Помощь в решении мужских проблем: бесплодия, нарушения потенции, воспалительных заболеваний Детский эндокринологДиагностика и лечение эндокринных заболеваний у детей до 18 лет МаммологДиагностика и лечение заболеваний молочных желез
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Услуги
Экспертное УЗИ щитовидной железы
УЗИ щитовидной железы выполняется хирургами-эндокринологами с использованием аппаратов экспертного класса
Денситометрия: ультразвуковая
Денситометрия (определение плотности костной ткани) – без облучения, выполняется эндокринологом
Гормоны щитовидной железы
Всё о сдаче анализа на гормоны щитовидной железы: какие гормоны существуют, как сдавать гормоны, где сдавать анализ на гормоны
Удаление щитовидной железы
Информация об удалении щитовидной железы в Северо-Западном центре эндокринологии
Сотрудничество с центром
Возможности сотрудничества
Варианты и обсуждение вопросов сотрудничества с Северо-Западным центром эндокринологии
Специалисты Центра эндокринологии регулярно участвуют в международных конгрессах, стажировках, обучающих семинарах. За 3 года специалистами центра получено 15 патентов РФ на изобретения
Сахарный диабет: диабетическая ретинопатия, диабетический макулярный отек
Диабетическая ретинопатия (ДР) – специфичное позднее микрососудистое осложнение сахарного диабета, развивающееся, как правило, последовательно от изменений, связанных с повышенной проницаемостью и окклюзией ретинальных сосудов до появления новообразованных сосудов и фиброглиальной ткани. Является одним из проявлений генерализованной микроангиопатии.
Диабетический макулярный отек (ДМО) – утолщение сетчатки, связанное с накоплением жидкости в межклеточном пространстве нейроэпителия вследствие нарушения внутреннего гематоретинального барьера и несоответствия между выходом жидкости и способности к ее реабсорбции клетками пигментного эпителия.
Кодирование по МКБ 10

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Классификация ДР, предложенная Kohner E. и Porta M. (1991 г.) [26] [30], выделяет три стадии заболевания:
- непролиферативная ДР;
- препролиферативная ДР;
- пролиферативная ДР.
Осложненные формы ПДР включают развитие рубеоза радужки и вторичной неоваскулярной глаукомы, организовавшегося гемофтальма, тракционного синдрома и/или тракционной отслойки сетчатки вследствие образования витреоретинальных фиброглиальных шварт.
Таблица 1 – Классификация и клинические проявления диабетической ретинопатии ETDRS (Early Treatment Diabetic Retinopathy Study, 1991) [20]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b).
Комментарии: Приведенная классификация Kohner E. и Porta M. проста и удобна в практическом применении, в ней четко прослеживается стадийность процесса диабетического поражения сетчатки. Она легко адаптируется к самой полной на сегодняшний день классификации ETDRS (таблица 1), которая применяется в специализированных диабетологических центрах и отделениях лазерной микрохирургии глаза, при этом не нарушается единство лечебно-диагностического процесса.
Этиология и патогенез
Этиология и патогенез
В основе патогенеза ДР лежит ишемия, развивающаяся из-за окклюзии капилляров сетчатки. Причиной нарушения перфузии сетчатки является поражение эндотелия сосудов (эндотелиальный стресс), возникающее вследствие резкого усиления ретинального кровотока в условиях гипергликемии и приводящее к образованию тромбов в капиллярном русле. Открытие шунтов (интраретинальных микрососудистых аномалий, ИРМА) в ответ на значительное снижение кровоснабжения лишь усугубляет ситуацию, поскольку перераспределяет кровоток в обход неперфузируемой сетчатки. Повреждение эндотелия, усиление агрегации тромбоцитов и активация факторов коагуляции способствует окклюзии капилляров. Важная роль в этом процессе принадлежит свободным радикалам, которые оказывают повреждающее действие на эндотелиальные клетки.
Увеличение площади ишемии приводит к повышению экспрессии сосудистого эндотелиального фактора роста VEGF (vascular endothelial growth factor). Увеличение выработки VEGF выше критического уровня способствует развитию основных клинических проявлений диабетического поражения сетчатки – макулярному отеку и неоваскуляризации.
Воздействуя на эндотелиальные белки плотных межклеточных контактов, VEGF вызывает увеличение сосудистой проницаемости. Это в свою очередь усиливает экссудацию и накопление экстрацеллюлярной жидкости и белков в ткани сетчатки. Жидкость, которая проходит через стенку капилляров, в норме должна реабсорбироваться пигментным эпителием (наружный гематоретинальный барьер) и соседними капиллярами сетчатки. Когда диффузия превышает потенциальные возможности пигментного эпителия и капилляров к реабсорбции жидкостей, возникают клинические признаки макулярного отека.
Процесс ангиогенеза – это упорядоченная последовательность сложных биохимических процессов:
- активация эндотелиальных клеток и изменение их формы;
- перицеллюлярная секреция протеаз и деградация матрикса;
- миграция эндотелиальных клеток;
- пролиферация и инвазия внеклеточного матрикса тяжами продвигающихся вперед эндотелиальных клеток;
- дифференцировка тяжей клеток в имеющие просвет сосуды, которые формируют капиллярные петли и аркады при отсутствии базальной мембраны.
Изменения в экстрацеллюлярном матриксе, обеспечивающие миграцию эндотелиальных клеток, повышенная экспрессия VEGF, разрушение контактов между эндотелиальными клетками способствуют появлению новообразованных сосудов, которые растут по задней поверхности стекловидного тела. Стенка новообразованного сосуда неполноценна, что приводит к выходу за его пределы как компонентов плазмы, так и цельной крови. Это стимулирует разрастание соединительной ткани в зонах неоваскуляризации. Поскольку соединительная ткань всегда стремится к сокращению, а адгезия фиброваскулярного конгломерата к задней поверхности стекловидного тела очень плотная, то развивается отслойка стекловидного тела. Как правило, в этот момент происходит разрыв новообразованного сосуда с развитием преретинальных (перед поверхностью сетчатки) или витреальных (в полость стекловидного тела) кровоизлияний. Рецидивирующие кровоизлияния и происходящее вследствие этого рубцевание задних отделов стекловидного тела ведут к образованию патологических витреоретинальных сращений, которые могут вызвать тракционную отслойку сетчатки.
Эпидемиология
Эпидемиология
Диабетические поражения сетчатки (пролиферативная ретинопатия и макулярный отек) являются основной причиной слепоты среди лиц трудоспособного возраста в экономически развитых странах и третьей по частоте причиной снижения зрения у лиц старше 65 лет (после возрастной макулярной дегенерации и глаукомы). В целом, при длительности сахарного диабета более 15 лет, примерно 2% пациентов являются слепыми и 10% – слабовидящими [24, 25, 26].
Клиническая картина
Cимптомы, течение
Жалобы на снижение зрения длительное время могут отсутствовать. При поражении макулярной области возникают жалобы на затуманивание и снижение зрения, отмечаются метаморфопсии, появление темного пятна перед глазом. При пролиферативной диабетической ретинопатии могут появляться пятна в поле зрения, плавающие помутнения как диффузные, так и в виде сгустков, может быть ощущение «завесы» и выпадения поля зрения. Возможны жалобы на ухудшение сумеречного зрения [2].
Непролиферативная ретинопатия – на глазном дне выявляют микроаневризмы, кровоизлияния (штрихообразные, округлые), твердые экссудаты – на границе ретинального отека. Единичные мягкие экссудаты и ИРМА формируются в ответ на ишемию сетчатки. Происходит активация шунтов как защитный механизм против нарастающего нарушения перфузии сетчатки. Однако сброс крови в систему шунтов в обход ишемизированных зон еще больше снижает перфузию (феномен «обкрадывания») [2].
Препролиферативная ретинопатия – значительное увеличение кровоизлияний, венозные и интраретинальные микрососудистые аномалии. Для правильного определения препролиферативной стадии используется правило «4-2-1» – множественные кровоизлияния в сетчатку в 4-х квадрантах, венозные аномалии в 2-х квадрантах, выраженные ИРМА хотя бы в 1-ом квадранте [2].
Пролиферативная ретинопатия – характеризуется 2 компонентами: сосудистым (неоваскуляризация) и соединительнотканным (фиброз). Обнаруживают новообразованные сосуды, растущие по задней поверхности стекловидного тела, несостоятельность стенки которых приводит к частым рецидивирующим кровоизлияниям. Вследствие частых кровоизлияний происходит рубцевание задних отделов стекловидного тела, что может вызвать тракционную отслойку сетчатки [2].
Диабетическая макулопатия. Выделяют 2 формы. Отечная макулопатия (ДМО) связана с локальной диффузией жидкости из микроаневризм или измененных сосудов, характеризуется утратой фовеолярного рефлекса, утолщением сетчатки в макулярной зоне, отложением «твердых» экссудатов. Длительно существующий макулярный отек может привести к кистозным изменением сетчатки с формированием прозрачных микрокист). Ишемическая макулопатия связана с резким нарушением кровотока в центральных отделах сетчатки, проявляется ишемическими «тонкими» отеками.
Транзиторная ретинопатия – возможна на фоне быстрого снижения уровня гликемии у пациентов с выраженной декомпенсацией сахарного диабета. Характеризуется появлением большого количества «мягких» экссудатов и ретинальных геморрагий. Течение доброкачественное, ЛКС не требуется. Изменения подвергаются регрессии в течение нескольких месяцев [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Диагностика
Жалобы и анамнез
Возможно отсутствие жалоб в течение продолжительного времени, несмотря на прогрессирование заболевания. Пациенты с ДР могут жаловаться на снижение остроты зрения, плавающие помутнения. При ДМО пациенты отмечают искажения предметов, «пятно» перед взором, снижение остроты зрения [1].
Из общего анамнеза важно уточнить давность сахарного диабета и степень контроля заболевания (уровень сахара крови, гликированного гемоглобина), наличие артериальной гипертензии, макрососудистых или иных микрососудистых осложнений сахарного диабета [4].
Физикальное обследование
Физикальное обследование при ДР и ДМО выполняется с использованием диагностического оборудования и описано в разделе 2.4 Инструментальная диагностика.
Лабораторная диагностика
- клинический анализ крови;
- биохимический анализ крови, включающий исследование глюкозы крови, гликированного гемоглобина (HbA1c), содержание общего холестерина, триглицеридов, липопротеидов низкой плотности;
- клинический анализ мочи.
Инструментальная диагностика
- Визометрия рекомендуется всем пациентам [1].
- Тонометрия рекомендуется всем пациентам [1, 36].
- Биомикроскопия переднего отдела глаза рекомендуется всем пациентам [1].
- Биомикроскопия глазного дна в условиях медикаментозного мидриаза рекомендуется всем пациентам
[2].[1]
- Оптическая когерентная томография (ОКТ) сетчатки рекомендуется с целью количественной оценки ДМО и мониторинга его изменения [1].
- Флюоресцентная ангиография (ФАГ) рекомендуется с целью оценки показаний для лазеркоагуляции сетчатки и при подозрении на ишемическую макулопатию [1].
- Фотографирование глазного дна с помощью фундус-камеры рекомендуется для объективизации и мониторинга изменений на глазном дне [1].
- Ультразвуковое исследование глазного яблока рекомендуется для оценки внутриглазных изменений при недостаточной прозрачности оптических сред [1].
- Периметрия рекомендуется с целью оценки функции сетчатки и проводящих путей [1, 9, 16].
- Электрофизиологическое исследование рекомендуется с целью оценки функции сетчатки и проводящих путей [1, 9, 16].
Лечение
- На всех стадиях ДР рекомендуется междисциплинарное ведение пациента с целью компенсации системных нарушений (нормализация уровня гликемии, артериального давления и показателей липидного обмена) [4, 12].
- На стадии непролиферативной ДР специального офтальмологического лечения не требуется [1, 4].
Консервативное лечение
Несмотря на отсутствие данных исследований наивысшего уровня доказательности относительно эффективности при ДР и ДМО, возможно применение лекарственных препаратов: ангиопротекторов и корректоров микроциркуляции, антиоксидантов и антигипоксантов, фенофибрата и других.
Хирургическое лечение
Лазерное лечение
- На стадии препролиферативной ДР возможно проведение панретинальной лазерной коагуляции [1, 16, 17].
- На стадии пролиферативной ДР рекомендуется панретинальная лазерная коагуляция [1, 16, 17].
- При наличии клинически значимого ДМО рекомендуются лазерная коагуляция сетчатки, возможно в сочетании с интравитреальными инъекциями ингибиторов ангиогенеза – препаратов ранибизумаб** [5], афлиберцепт [7] или бевацизумаб#** – или глюкокортикостероида в виде импланта для интравитреального введения [1, 6, 8, 9, 10, 12, 15, 21, 42].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Комментарии: Стандартная панретинальная лазеркоагуляция обычно осуществляется за несколько сеансов. Сеансы панретинальной лазеркоагуляции могут проводиться как в стационарных, так и в амбулаторных условиях под инстилляционной анестезией, при максимальном медикаментозном мидриазе.
Лазеркоагуляцию обычно начинают с нижних отделов средней периферии, так как эти зоны могут стать недоступными в случае возникновения кровоизлияния в стекловидное тело. Далее лазерное воздействие продолжают с носовой стороны от ДЗН, на верхней периферии и завершают в области височной периферии. Коагуляты наносят на всю поверхность средней периферии глазного дна от височных сосудистых аркад. При наличии пролиферативной ДР с неоваскуляризацией радужки и/или угла передней камеры необходимо коагулировать также крайние периферические отделы сетчатки.
Показанием к незамедлительному проведению панретинальной лазеркоагуляции является пролиферативная ДР в сочетании с «факторами высокого риска снижения зрения», которые определяются как:
– препапиллярные новообразованные сосуды, размер которых превышает или равен 1/4-1/3 площади ДЗН,
– и/или препапиллярные новообразованные сосуды любого размера в сочетании с интравитреальным или преретинальным кровоизлиянием,
– и/или преретинальные новообразованные сосуды, размер которых превышает ½ площади диска в сочетании с интравитреальным или преретинальным кровоизлиянием.
При уровне гликированного гемоглобина более 10% и наличии пролиферативной ДР панретинальная лазеркоагуляция должна проводиться, не дожидаясь существенного улучшения контроля гликемии.
Оперативное лечение
- При наличии клинически значимого ДМО рекомендуются интравитреальные инъекции ингибиторов ангиогенеза – препаратов ранибизумаб** [5], афлиберцепт [7], бевацизумаб#** – или глюкокортикостероидов в виде импланта для интравитреального введения [6, 37], возможно в сочетании с лазерной коагуляцией сетчатки [1, 8, 9, 10, 12, 15, 21, 22].
- Уровень убедительности рекомендаций А ( уровень достоверности доказательств – 1а)
- При наличии ДМО тракционного генеза рекомендуется хирургическое лечение – витрэктомия [1, 11, 16].
- Уровень убедительности рекомендаций А ( уровень достоверности доказательств – 1а)
- При пролиферативной ДР, осложненной организовавшимся гемофтальмом, тракционной (или тракционно-регматогенной) отслойкой сетчатки с захватом области макулы рекомендуется хирургическое лечение – витрэктомия [1, 11, 16].
- Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: Подготовка пациента к лазерному или хирургическому вмешательствам осуществляются в кооперации с эндокринологом, терапевтом. При необходимости назначают консультацию нефролога (при нарушении функции почек), кардиолога (при наличии осложнений со стороны сердечно-сосудистой системы), невропатолога (при наличии диабетической нейропатии), подиатра и/или хирурга (при синдроме диабетической стопы).
- Ранибизумаб** – лечебный фрагмент антитела, разработанный специально для офтальмологического использования, который связывает и ингибирует биологическую активность всех изоформ человеческого VEGF-A.
Протокол применения ранибизумаба** при ДМО включает 3 обязательных ежемесячных инъекции («нагрузочная» фаза) в начале лечения. Ежемесячные инъекции продолжают до достижения максимальной стабильной остроты зрения и/или до стабилизации клинической картины заболевания на фоне продолжающегося лечения (в течение одного месяца после последней ежемесячной инъекции). В дальнейшем периодичность контроля состояния и лечения устанавливает врач в зависимости от течения заболевания [23, 24, 25, 37, 41].
- Афлиберцепт – это рекомбинантный гибридный белок, состоящий из фрагментов внеклеточных доменов человеческих рецепторов VEGF 1 (VEGFR-1) и 2 (VEGFR-2), соединенных с Fc-фрагментом человеческого иммуноглобулина G (IgG1), связывает VEGF-A, VEGF-В (сосудистый эндотелиальный фактор роста А и В) и плацентарный фактор роста.
Протокол применения афлиберцепта включает 5 ежемесячных «нагрузочных» инъекций препарата. Далее инъекции проводят с интервалом в 2 месяца. Через 12 месяцев лечения интервал между инъекциями может быть увеличен (на основании данных оценки остроты зрения и анатомических показателей), периодичность контроля состояния и лечения устанавливает врач в зависимости от течения заболевания [24, 25, 37, 41].
Бевацизумаб#** – гуманизированное рекомбинантное гиперхимерное моноклональное антитело, селективно связывает все изоформы VEGF и нейтрализует его. Препарат блокирует связывание фактора роста с его рецепторами 1 и 2 типа (VEGFR1 и VEGFR2) на поверхности эндотелиальных клеток [23, 24, 25, 34, 37, 41]. Бевацизумаб#** одобрен для применения в офтальмологии Всемирной организацией здравоохранения и указан в разделе 21 «Офтальмологические средства» Перечня основных лекарственных средств [3]. Учитывая отсутствие в инструкции прямых показаний к интравитреальному введению препарата, использование бевацизумаба#** при ДМО возможно на основании заключения врачебной комиссии в соответствии с рекомендациями ВОЗ.
Интравитреальное введение глюкокортикостероида в виде импланта рекомендуется у пациентов с ДМО, резистентным к ингибиторам ангиогенеза и лазерному лечению, особенно в случаях артифакии [10, 22].
При интравитреальном введении ингибиторов ангиогенеза или глюкокортикостероида в виде импланта следует учитывать потенциальный риск осложнений, таких как инфекционный и неинфенкционный эндофтальмит, ятроеннная катаракта, гемофтальм, отслойка сетчатки и другие.
Уровень убедительности рекомендаций А ( уровень достоверности доказательств – 1a)
3 стадии диабетической ретинопатии
Осложнения сахарного диабета затрагивают разные органы: сердце, сосуды, половые железы, почки, зрительную систему. Одним из самых тяжелых проявлений сахарного диабета признана диабетическая ретинопатия.

Влияние диабета на зрение
У здоровых людей поджелудочная железа выделяет достаточно инсулина для обмена глюкозы, белков и жиров. Сахарный диабет выражается в абсолютной или частичной недостаточности инсулина, либо в невосприимчивости тканей к этому веществу. Иногда эти факторы сочетаются у одного пациента. Самым простым способом заподозрить диагноз является сдача крови из пальца.
Поскольку инсулин служит для транспортировки глюкозы, при его нехватке снижается ее потребление тканями и происходит накопление сахара в крови. Повышенную концентрацию невостребованного сахара называют гипергликемией. Возникает тяжелое нарушение метаболизма и питания клеток. Вне зависимости от типа диабета будут наблюдаться различные тканевые или сосудистые нарушения. Тип болезни, эффективность инсулиновой терапии и образ жизни определяют то, как скоро и в какой степени проявятся осложнения.
Гипергликемия является обязательным условиям для начала ретинопатии, поскольку для нормального функционирования зрительной системы очень важен правильный обмен веществ. По этой причине многие эндокринные заболевания осложняются офтальмологическими нарушениями. Ретинопатия является проявлением микроангиопатии, когда нарушается проходимость мелких сосудов (капилляров) сетчатки. Подобные осложнения чаще диагностируют у людей, которые долгое время живут с диабетом.
Ретинопатия опасное осложнение диабета, поскольку 90% больных с первым типом после 15-20 лет болезни имеют характерные симптомы. Обычно поражение зрительной системы начинается через 5-10 лет. При своевременном обследовании выявить симптомы ретинопатии удается даже на самой ранней стадии, поэтому всем диабетикам нужно посещать офтальмолога минимум дважды в год.
Как развивается диабетическая ретинопатия
Избыток глюкозы, существующий длительное время, приводит к серьезному сбою обмена веществ. Глюкоза быстро вступает в химические реакции, когда ее концентрация превышает норму. Негативное воздействие сахара на структуры организма — глюкозотоксичность.
- Глюкоза связывается с белками, меняя их структуру и основные функции. Гликозилированные белки разрушают стенки сосудов, увеличивают количество тромбоцитов, усиливают секрецию эндотелинов. Происходит нарушение гемостаза и гиперкоагуляция, образуются микроскопические тромбы.
- Повышается окислительное воздействие на жиры, белки и глюкозу, что провоцирует окислительный стресс. Резко усиливается выработка свободных радикалов, становится все больше высокотоксичных радикалов.
- Повышается внутриклеточное давление, поскольку в эндотелий откладываются сорбитол и фруктоза. Развивается отечность, нарушается фосфолипидный и гликолипидный состав мембран клеток, утолщаются мембраны капилляров.
- Меняются реологические свойства крови: соединение тромбоцитов и эритроцитов, формирование микроскопических тромбов, нарушение транспортировки кислорода. Вследствие этого развивается гипоксия сетчатки.
Поражение сосудов при диабете связано с состоянием гипергликемии и глюкозотоксичностью. Это провоцирует окислительный стресс, чрезмерную выработку свободных радикалов и конечных гипергликемических продуктов. Происходит гибель перицитов – клеток, которые передают возбуждение в сосудах. Они также регулируют обмен жидкости, сужая и расширяя капилляры.
Через эндотелий капилляров и перициты осуществляется клеточный метаболизм. После разрушения перицитов истончаются сосуды и биологические жидкости начинают подтекать в другие слои сетчатки. Создается отрицательное давление, сосуды растягиваются и образуются микроаневризмы.

Стадии диабетической ретинопатии
К основным факторам прогрессирования нарушений относят истончение стенок капилляров, появление микротромбов и окклюзии ретинальных сосудов. Появляются различные аномалии на глазном дне, нарушается транскапиллярный обмен, развивается ишемия и кислородное голодание тканей сетчатки.
При диабете первого типа, когда человек зависим от инъекций инсулина, ретинопатия развивается очень быстро. У таких пациентов болезнь часто диагностируют уже в запущенной форме. При втором типе (инсулинозависимом) изменения локализируются в макуле, то есть в центре сетчатки. Часто осложнением ретинопатии становится макулопатия.
- Непролиферативная. В сетчатке образуются микроскопические аневризмы, кровоизлияния, отеки, очаги экссудации. Кровоизлияния точечные (округлые и темные или в виде штрихов), располагаются в центре или глубоких тканях сетчатки. Экссудат бывает мягким и твердым, белого или желтоватого окраса, с четкой или смазанной границей, расположен по центру. Для непролиферативной формы характерен макулярный отек. На ранней стадии зрение не ухудшается. Непролиферативную ретинопатию диагностируют преимущественно у диабетиков с большим стажем.
- Препролиферативная. Имеются микрососудистые аномалии, множество экссудата разной консистенции, а также больших ретинальных геморрагий.
- Пролиферативная. Неоваскуляризация ДЗН и других зон сетчатки, имеется гемофтальм, образуются очаги фиброзной ткани. Новые капилляры хрупкие, что обуславливает рецидивы кровоизлияний. Возможно формирование витреоретинальных натяжений с последующей отслойкой сетчатки. Неоваскуляризация радужной оболочки вызывает вторичную глаукому. Пролиферативная форма характеризуется сильным ухудшением зрения.
Переход от непролиферативной формы к пролиферативной может произойти за считанные месяцы у молодого человека с гипергликемией. Основной причиной ухудшения зрительных функций является макулярный отек (поражение центра сетчатки). Поздние формы опасны потерей зрения из-за возникновения геморрагий, отслойки сетчатки или тяжелой глаукомы.
Клиническая картина разных стадий ретинопатии
Ретинопатия прогрессирует латентно, даже в запущенной форме она бывает неощутима. Выраженность нарушений зависит от срока сахарного диабета, уровня глюкозы и показателей АД. Ретинопатия усугубляется в период беременности, поскольку становится сложнее поддерживать нормальный уровень сахара.

Непролиферативная стадия
- небольшое количество микроаневризм;
- твердый желтый экссудат;
- мягкий ватообразный экссудат;
- точечные или штрихообразные геморрагии;
- микрососудистые аномалии;
- иногда также экссудативная макулопатия.
Препролиферативная стадия
- увеличение количества признаков, которые имелись на первой стадии;
- неравномерное расширение ретинальных вен;
- субретинальные и преретинальные геморрагии;
- гемофтальм;
- экссудативная макулопатия;
- ишемия и экссудация в макуле;
- диабетическая папиллопатия с преходящей отечностью ДЗН.
На препролиферативной стадии необходимо проходить более тщательное обследование на предмет ишемических поражений сетчатки. Ишемия указывает на прогрессирование болезни, скорый переход к пролиферативной форме и развитие неоваскуляризации.
Клиническая картина пролиферативной стадии
- неоваскуляризация сетчатки или ДЗН;
- большие геморрагии;
- фиброзные шварты и пленки.
- геморрагии (скопления крови из разрушенных капилляров в преретинальных и интравитреальных областях);
- тракционная отслойка (натяжение от стекловидного тела) или регматогенная, первичная;
- неоваскуляризация радужной оболочки, которая провоцирует неоваскулярную глаукому.
Степень оптических нарушений при ретинопатии сильно зависит от состояния макулы. Незначительное ослабление зрительной функции характерно для макулопатии и ишемии макулы. Резкое ухудшение (вплоть до слепоты) возможно при сильном кровоизлиянии, отслойке сетчатки и глаукоме, обусловленной неоваскуляризацией.
Резкая слепота при диабете наступает в результате катаракты или глаукомы. Диабетическая катаракта отличается от классической тем, что прогрессирует стремительно (вплоть до пары часов в момент криза). Помутнение хрусталика такого характера чаще выявляют у девочек и девушек. Вылечить диабетическую катаракту можно, диагностика заключается в проведении биомикроскопии.
Неоваскулярная глаукома возникает от разрастания капилляров и фиброзной ткани на радужную оболочку и угол переднего отрезка глаза. Образованная сосудистая сеть сокращается, формируя гониосинехии и провоцируя некупируемое повышение давления в глазном яблоке. Неоваскулярная глаукома – частое осложнение ретинопатии, которое плохо лечится и может стать причиной необратимой слепоты.

Симптомы диабетической ретинопатии
Проблемы со зрением при диабете сначала незаметны. Только с течением времени проявляются ощутимые симптомы, поэтому ретинопатию нередко выявляют уже на пролиферативной стадии. Когда отек затрагивает центр сетчатки, страдает четкость зрения. Человеку становится тяжело читать, писать, набирать текст, работать с мелкими деталями или на очень близком расстоянии.
При глазных кровоизлияниях в поле зрения возникают плавающие пятна, появляется ощущение пелены. Когда очаги рассасываются, пятна исчезают, однако их появление является серьезным поводом обратиться к окулисту. Часто в процессе кровоизлияния в стекловидном теле формируются натяжения, провоцирующие отслойку и быструю потерю зрения.
Обследование органов зрения при сахарном диабете
Долгое время диабетическая ретинопатия никак не проявляется, что усложняет диагностику и подбор лечения. При обращении человека с диабетом окулист должен уточнить длительность и тип болезни, степень эффективности лечения, наличие осложнений и дополнительных патологий.
В целях профилактики консультация офтальмолога рекомендована всем людям, у кого диагностировали сахарный диабет. Если первичный осмотр не выявил признаков ретинопатии, назначают 1-2 повторных осмотра каждый год. Когда выявляют непролиферативную форму, проверку осуществляют каждые 6-8 месяцев. Препролиферативная и пролиферативные формы требуют контроля каждые 3-4 месяца. Дополнительное обследование необходимо при смене терапии.
Поскольку у детей до 10 лет ретинопатию выявляют редко, их обследуют раз в 2-3 года. Во время беременности показаны осмотры каждый триместр, а в случае прерывания – ежемесячно на протяжении 3 месяцев.
- проверка остроты зрения (дает возможность оценить функциональность центра сетчатки);
- прямая офтальмоскопия (проверка на ретинальную ишемию, выявление аномальных сосудов, микроаневризм, ретинальных геморрагий, деформации вен);
- биомикроскопия переднего отрезка глаза и стекловидного тела;
- гониоскопия (проверка угла передней камеры);
- периметрия (обследование полей зрения, проверка периферического зрения);
- тонометрия (измерение глазного давления).
Дополнительную информацию о работе зрительной системы можно получить в ходе флюоресцентной ангиографии сетчатки, оптической когерентной томографии, УЗИ, флюорофотометрии, электроретинографии. При необходимости проводят психофизиологические тесты для проверки цветового зрения, контрастности, адаптации.
Не заметные при стандартных проверках признаки ретинопатии можно обнаружить в ходе флюоресцентной ангиографии. По результатам этого исследования определяют необходимость проведения лазеркоагуляции и зону воздействия. Ангиография достоверно подтверждает диагноз и дает возможность оценить распространенность ишемии. Для верности снимают всю периферию глазного дна.

Принципы лечения диабетической ретинопатии
Медикаментозное лечение глазных сосудов
Консервативная терапия диабетической ретинопатии нужна, чтобы откорректировать метаболизм и минимизировать гемоциркуляторные нарушения. Используют медикаменты и физиотерапию. Необходимо понимать, что лекарственные препараты не способны предупредить или остановить поражение сетчатки при сахарном диабете. Они применяются только в качестве дополнительного воздействия до или после операции. Общий же результат зависит от компенсации диабета, нормализации АД и липидного обмена.
- ингибиторы ферментов, превращающих ангиотензин I в ангиотензин II (Лизиноприл);
- коррекция липидного обмена (Ловастатин, Флувастатин, Симвастатин, Фенофибрат);
- сосудорасширяющие препараты, дезагреганты (Аспирин, Пентоксифиллин);
- антиоксиданты (витамин Е, Мексидол, Эмоксипин, Гистохром);
- тиоктовые кислоты в качестве дополнительных антиоксидантов (липоевая кислота, Берлитион, Эспа-Липон);
- ангиопротекторы (аскорбиновая кислота, Рутозид, Этамзилат, кальция добезилат);
- для улучшения местного метаболизма (Ретиналамин, Милдронат);
- профилактика и лечение кровоизлияний (Проурокиназа, Фибринолизин, Коллагеназа, Вобэнзим);
- глюкокортикоиды для лечения экссудативной макулопатии (Триамцинолон);
- блокаторы ангиогенеза для регресса неоваскуляризации (Бевацизумаб).
Лазерная терапия патологий сетчатки
Серьезно воздействовать на диабетическую ретинопатию удается только в ходе хирургического вмешательства. Если провести лечение до первых симптомов, удается стабилизировать состояние почти в 70% случаев. Выделяют две основные методики лазерной терапии – панретинальную и фокальную.
- экссудативная макулопатия;
- ишемия сетчатки;
- неоваскуляризация;
- рубеоз радужной оболочки.
- помутнение структур оптической системы;
- фиброваскулярная пролиферация (3 или 4 степень);
- геморрагия глазного дна;
- острота зрения ниже 0,1 диоптрий.
Для борьбы с ретинопатией применяют лазеркоагуляцию: фокальную при макулопатии, решетчатую при диффузной отечности макулярной зоны, секторальную или панретинальную зависимо от распространения ишемии и неоваскуляризации. Когда лазер применять нельзя, проводяттрансклеральную криопексию или диод-лазерную процедуру (при условии, что отсутствует фиброзная пролиферация). Эти процедуры могут быть дополнением к панретинальной лазерной операции.
Советуем прочитать: Деструкция стекловидного тела (ДСТ) – лечение, причины и симптомы заболевания.
Панретинальная лазеркоагуляция направлена на профилактику и регресс неоваскуляризации. Операция позволяет устранить ретинальную гипоксию, сблизить нервный и хориокапиллярный слои, осуществить деструкцию микроинфарктов, аномальных сосудов и целых сосудистых комплексов.
- мелкие и обширные кровоизлияния;
- отслойка (обычно при панретинальном методе);
- кистовидный макулярный отек;
- нарушение перфузии ДЗН.
Существует метод «щадящей» лазерной коагуляции, когда воздействуют на пигментный эпителий сетчатки. Врач создает просветы в эпителии, которые облегчают движение тканевой жидкости. Подобное вмешательство в теории не влияет на функциональность сетчатки.
Хирургическое лечение диабетической ретинопатии
Для лечения стекловидно тела, сетчатки и макулярной зоны применяют витрэктомию. Этот метод рекомендован при хроническом отеке макулы, который спровоцирован натяжением. Витрэктомия помогает устранить длительный гемофтальм и тракционную отслойку. Операция подразумевает частичное или полное удаление стекловидного тела и его замену на совместимые биоматериалы.
Витрэктомию проводят планово, но возможно и срочное вмешательство при разрыве сетчатки или стремительном развитии ретинопатии. К противопоказаниям относят невозможность применить анестезию, тяжелые системные заболевания, проблемы со свертываемостью крови, злокачественные образования в области глаз.

Для замены стекловидного тела используют силикон, фторуглеродные эмульсии, газовые смеси, солевые растворы. Они не отторгаются глазом, поддерживают его нормальную форму и фиксируют сетчатку в таком положении, чтобы остановить отслойку. Наиболее подходящим признано силиконовое масло, которое хорошо преломляет свет и почти не вызывает дискомфорт.
Если полость заполняют газом, все время его рассасывания человек будет видеть пелену перед глазами. Через несколько недель полость стекловидного тела заполняется жидкостью из самого глаза.
Профилактика офтальмологических осложнений при диабете
Поскольку негативные изменения от сахарного диабета неизбежны, основной профилактикой ретинопатии остается скрининг. При диабете первого типа регулярно посещать окулиста нужно спустя 5 лет от начала болезни. Диабетиков второго типа обследуют после уточнения диагноза. В дальнейшем нужно проходить глубокие офтальмологические обследования по графику. Офтальмолог определяет частоту обследований для каждого пациента индивидуально после первичного осмотра.
Своевременное и полноценное лечение сахарного диабета, а также сопутствующих нарушений, позволяет задержать развитие ретинопатии и приостановить ее прогрессирование. Больной должен научиться самоконтролю, соблюдать диету и режим дня, подвергать себя адекватным физическим нагрузкам, отказаться от курения, повысить стрессоустойчивость. Только так удается предотвратить слепоту и инвалидность.
Единственный метод профилактики диабетической ретинопатии – нормализация обмена углеводов. К факторам риска можно отнести нестабильное АД и диабетическую нефропатию. Эти состояния нужно контролировать не меньше, чем сам диабет.
Традиционно диабетическую ретинопатию причисляют к осложнениям гипергликемии. Однако в последние годы специалисты все чаще приходят к выводу, что диабетическая ретинопатия является не осложнением, а ранним симптомом диабета. Это позволяет выявлять заболевание на начальной стадии и вовремя осуществлять лечение. Выжидательная тактика устарела и признана опасной, поскольку раньше диагностику проводили при возникновении симптомов уже на стадии прогрессирования дистрофии.
Диабет глаза: какие симптомы, нужна ли операция, что предпринять для профилактики?

Офтальмолог — второй врач после эндокринолога, у которого должны наблюдаться пациенты с сахарным диабетом. По данным ВОЗ, диабет является главной причиной потери зрения жителей экономически развитых стран. Опасность в том, что болезнь бьет по глазам медленно, долгое время никак не проявляясь. Как распознать осложнения? Можно ли их предотвратить и вылечить?
Как диабет влияет на зрение
По данным мировой статистики, с диабетом живет 7 % населения Земли — 371 миллион человек. По прогнозу, через 5 лет цифра может вырасти в два раза. Россия на 4-м месте в мире по количеству жителей с диагнозом «диабет». Со временем болезнь может приводить к поражению глаз. Ткани глаза у диабетиков — в постоянном кислородном голодании. Высокий уровень содержания глюкозы в крови приводит к поражению кровеносных артерий, в том числе мелких сосудов сетчатки. Происходят кровоизлияния. От скопившейся крови образуются рубцы, которые «утяжеляют» сетчатку. Может произойти ее отслойка, ухудшение зрения, вплоть до полной слепоты. Поражение сетчатки глаза у диабетиков называют диабетической ретинопатией, или диабетом глаза .
Симптомы диабета глаза
Симптомы диабета глаза могут проявляться, только когда заболевание уже перешло в тяжелую форму. На ранних стадиях оно протекает бессимптомно, выявить его может только офтальмолог на специальном оборудовании. Чтобы вовремя отслеживать все изменения на сетчатке, больные диабетом должны проходить диагностику зрения раз в год.

Диабетикам рекомендуется проходить диагностику зрения 1 раз в год.
Признаки диабета глаза :
- искажение предметов
- трудности при чтении
- пелена
- боль в глазу
- «мушки»
- нарушение цветовосприятия
Если заметили один или несколько симптомов, это повод для срочного обращения в офтальмологическую клинику.
Кто в зоне риска
- Люди с диабетом 1 и 2 типа. Большей опасности подвергаются те пациенты, которые отказываются соблюдать назначения врачей в отношении лечения диабета.
- Диабетики с большим «стажем». По подсчетам медиков, после 10 лет жизни с диабетом признаки ухудшения зрения замечают у себя 75% пациентов.
- Беременные с сахарным диабетом. Во время беременности диабетическая ретинопатия может прогрессировать.
Как лечить сетчатку глаза при диабете
Чтобы диабетическая ретинопатия не прогрессировала, нужна операция — коагуляция сетчатки. По данным исследований, на сегодня этот метод — самый эффективный для лечения диабета глаза и предупреждения слепоты. Он укрепляет сетчатку, снижает риск кровоизлияния.
Как проходит процедура
- Лазером запаивают слабые кровеносные сосуды. Процедура длится 10–40 минут.
- Через час пациента отпускают домой.
- В зависимости от тяжести заболевания, может понадобиться несколько сеансов. Они проводятся с месячным перерывом.
Если патология стенок сосудов проявилась однажды, она может дать о себе знать снова. Коагуляция сетчатки помогает замедлить процесс ухудшения зрения. Именно поэтому важно не запускать болезнь, держать ее под контролем.
Профилактика диабетической ретинопатии
Ретинопатия глаз при диабете появляется не сразу. Ее проявление напрямую зависит от продолжительности диабета. По статистике, через 20 лет она есть практически у всех диабетиков. Простые меры предосторожности способны отсрочить заболевание и повысить качество жизни.
Профилактика ретинопатии при диабете:
- поддержание уровня глюкозы;
- ежегодное офтальмологическое обследование;
- отказ от курения;
- правильное питание;
- физическая активность.

Что будет, если не лечить диабет глаза
Ретинопатия — самое распространенное поражение глаз при диабете. В запущенной форме болезнь может привести к отеку центральной части сетчатки, макулы, снижению зрения и даже слепоте. При сахарном диабете могут появиться катаракта и глаукома. Регулярное офтальмологическое обследование поможет выявить заболевание на ранних стадиях и сохранить зрение.
В некоторых случаях больным диабетом показана лазерная коррекция зрения. В каких случаях ее можно проводить, мы рассказывали в этой статье.
Берегите свои глаза и не затягивайте с походом к офтальмологу!
Материалы по теме
Ощущение «песка», соринка, которую почему-то не видно, покраснение глаза — знакомые симптомы? Так проявляется синдром сухого глаза. Подробнее о причинах и способах борьбы с ним — в нашей статье.
Что такое мушки перед глазам, из-за чего они возникают и когда пора волноваться?
Что такое ЛКЗ? Анализы для лазерной коррекции зрения. Больничный после лазерной коррекции зрения. Что входит в диагностику зрения? Сколько длится операция по лазерной коррекции зрения? Возраст для лазерной коррекции зрения.


