Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) – заболевание, при котором в глубоких венах (обычно в области голеней, бёдер и таза) образуются кровяные сгустки (тромбы). Это состояние опасно тем, что тромбы могут оторваться и двигаться по кровеносным сосудам через сердце, пока не остановятся в сосудах легкого. Такой блуждающий тромб называется эмболическим, а когда он попадает в лёгкие, то вызывает тромбоэмболию легочной артерии (ТЭЛА). Если тромб достаточно крупный, тромбоэмболия легочной артерии может быть фатальна.
Причины тромбоза
ТГВ возникает, когда нормальный процесс свёртывания крови начинается не после повреждения или ранения, а в обычных условиях при сохранной сосудистой стенке.
Существует несколько факторов риска:
- возраст
- некоторые операции повышают риск развития, особенно большие операции в брюшной полости и операции на больших суставах (коленных или тазобедренных)
- пониженная активность при длительном постельном режиме, перелетах на самолете или долгих автомобильных путешествиях
- тяжелые механические повреждения тела с разрывом кровеносных сосудов, такие как переломы (особенно открытые или раздробленные)
- беременность и рождение ребёнка. У беременных женщин кровь сворачивается лучше, поскольку уровень факторов свёртывания (белков крови, участвующих в процессе свёртывания крови) повышен и поскольку растущая матка может нарушать кровоток в сосудах. Кроме того, во время родов кровеносные сосуды могут быть повреждены, что является дополнительным фактором риска. В период сразу после рождения ребёнка риск ТГВ даже выше, чем во время беременности (особенно при кесаревом сечении)
- прием некоторых лекарственных средств: комбинированные (эстроген и прогестерон) пероральные контрацептивы повышают риск тромбоз глубоких вен. Однако тромбоз вен чаще встречается у беременных женщин, чем у женщин, принимающих оральные контрацептивы. При применении некомбинированных пероральных контрацептивов (содержащих только гестаген) возникновение ТГВ менее вероятно .
Cимптомы тромбоза глубоких вен
В группу риска входят
- пожилые люди,
- люди, которые должны в течение длительного времени соблюдать постельный режим (например, после тяжелых травм),
- лица, перенесшие крупные операции.
- беременные и роженицы,
- лица, страдающие избыточным весом,
- курильщики,
- женщины, принимающие оральные контрацептивы. Тромбоз глубоких вен не всегда имеет определённые проявления. Симптомы возникают, если тромб увеличивается в размерах и поднимается выше голени (это может вызвать отек и боль в ноге).
Что можете сделать Вы
При подозрении на тромбоз глубоких вен слеует немедленно обратиться к врачу.
Лечение
Что может сделать врач
Если врач предполагает наличие тромбоза глубоких вен, он обследует вас и задаст некоторые вопросы. Далее вам могут назначить специальное ультразвуковое исследование, чтобы оценить кровоток в венах и, возможно, анализ крови, с целью найти вещество, которое продуцируется организмом, когда он пытается разрушить тромбы. Иногда эти анализы не дают достаточной информации, и вам может понадобиться процедура, носящая название ангиография, когда врач вводит краситель в вены, чтобы проследить их ход. Основная цель лечения при ТГВ – предотвращение лёгочной эмболии. Вам назначат противосвёртывающие препараты (антикоагулянты), сначала в виде инъекций, таких как эноксапарин, дальтепарин или гепарин, позже в виде таблеток, таких как фениндион или варфарин. Возможно, вам придётся сделать несколько анализов крови, чтобы убедиться, что эти препараты действуют. Если вы испытываете боль, вам посоветуют обезболивающие.
В отдельных тяжёлых случаях через вену вводится специальное вещество, растворяющее тромб. Сам этот процесс называется тромболизисом. Современная медицина располагает препаратами, которые действительно в состоянии растворить тромб, однако они также могут вызвать кровотечения, и применимы не во всех случаях.
Другая стратегия – введение кава-фильтра во внутреннюю полую вену (вена, которая собирает кровь от нижних частей тела). Этот фильтр призван задерживать все перемещающиеся тромбы (эмболы) на пути к лёгким. Обычно кава-фильтр устанавливается только в том случае, если больной по каким-то причинам не может принимать противосвертывающие препараты или если такая терапия неэффективна.
Врач может порекомендовать вам носить специальные компрессионные чулки, что может уменьшить риск возникновения осложнений.
Длительность лечения зависит от каждого конкретного случая, включая факторы риска по развитию повторного тромбоза глубоких вен. Обычно минимальное время лечения 3 месяца, но в некоторых случаях врачи рекомендуют пожизненную терапию. Ваш доктор может рассказать вам о рисках и пользе длительного лечения антикоагулянтами, так что вместе вы сможете принять оптимальное решение в вашем конкретном случае.
Профилактика тромбоза
Для профилактики ТГВ пациентам, находящимся в больнице и имеющим риск заболеваемости (например, перенесшим тяжёлые операции), назначают антикоагулянты. Также могут посоветовать ношение компрессионных чулок.
При предстоящем длительном перелете рекомендуется следующее: оденьте свободную, не обтягивающую одежду, в течение полёта пейте как можно больше безалкогольных напитков, регулярно двигайте голенями и ступнями, массируйте икры. Однако мы не советуем активно ходить по салону, поскольку вы рискуете получить повреждение в случае турбулентности.
Обращайте внимание на болезненные ощущения в области голеней в течение полёта и месяца после полёта – если вы обеспокоены, обратитесь к врачу так скоро, как сможете.
Cochrane collaboration (интернациональная организация, помогающая людям принимать правильные решения в вопросах о своём здоровье) недавно проводила исследование по эффективности компрессионных чулок для профилактики ТГВ во время полёта. Оказалось, что эти чулки действительно снижают риск возникновения ТГВ.
Если вы планируете длительное путешествие, и у вас есть риск тромбоза глубоких вен, вам следует посоветоваться с врачом. Некоторые врачи рекомендуют однократную дозу антикоагулянта или компрессионные чулки людям с риском тромбоза глубоких вен, которые находятся в полёте 6 и более часов.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Окклюзивный (окклюзионный) тромбоз

Окклюзивный тромбоз – это заболевание сосудов, суть которого заключается в образовании тромбов с полной закупоркой вены. Венозный просвет перекрывается тромботической массой, из-за чего кровь перестает циркулировать по сосудам на пораженном участке.
Важно: Окклюзирующий тромбоз – это экстренное состояние, требующее незамедлительного лечения. Ведь кроме сильной боли, отека ноги, покраснения кожного покрова могут возникнуть серьезные осложнения. Без лечения заболевание приводит к серьезным последствиям, в том числе инвалидности, гангрене и даже летальному исходу.
Причины появления болезни
Окклюзивный тромбоз глубоких вен возникает в результате определенных причин и состояний. К ним можно отнести:
- Медленный ток крови, вызванный механическим сдавливанием, что приводит к застойным явлениям.
- Высокая вязкость крови, снижение ее характеристик текучести, что может быть последствием заболеваний печени, приема определенных препаратов, нарушения метаболизма.
- Повреждение стенок вен в результате негативных внешних и внутренних факторов (ран, операций, ударов).

Даже один из факторов несет под собой умеренный риск развития патологии. Когда два из этих факторов присутствуют, вероятность развития тромбоза повышается до 75%. При наличии всех трех состояний окклюзионный тромбоз с высокой вероятностью разовьется.

К внешним, второстепенным причинам развития болезни можно отнести:
- Возраст старше 50 лет. С возрастом происходят структурные изменения сосудов.
- Беременность и роды. В этих состояниях организм женщины переживает колоссальные физические нагрузки и гормональную перестройку. Из-за этого риск развития сосудистых патологий существенно возрастает.
- Ожирение, малоподвижный образ жизни, сидячая работа, стоячая работа. Любой из этих факторов несет под собой риск развития заболеваний сосудов нижних конечностей.
- Перенесенный перелом ноги, операция на суставе.
- Наличие вредных привычек. К примеру, никотин сужает сосуды, поэтому курильщики находятся в зоне риска развития тромбозов.
- Прием лекарств, влияющих на структуру крови.
- Опухоли костей, мягких тканей, гемангиомы могут привести к сдавливанию крупных кровеносных сосудов. Из-за этого возникают проблемы с их проходимостью.
Также врачи подтверждают генетическую предрасположенность.
Чем отличается окклюзивный тромбоз от неокклюзивной разновидности заболевания?
Как окклюзивный, так и неокклюзивный тромбоз – это разновидности тромбофлебита. Отличие заболеваний в характеристиках тромба:
- При окклюзирующей форме патологии венозный просвет перекрывается полностью. Из-за этого обратный ток крови полностью приостановлен, нарушен. Окклюзивный тромбоз таит под собой риск некроза, гангрены.
- Неокклюзивный тромбоз характеризуется частичным перекрытием венозного просвета. Обратный ток крови хоть и затруднен, но происходит.
Как диагностируют окклюзивный тромбоз вен нижних конечностей?
Для постановки такого диагноза как окклюзивный тромбоз бывает недостаточно традиционных методик – ультразвукового скрининга и анализа крови. Конечно, дуплексный УЗ скрининг проводят обязательно. Это необходимо для определения участков сужения венозного просвета. Также и анализ крови крайне важен. К примеру, анализ D-димера позволяет выявить продукты распада фибрина. Также по анализам крови удается получить характеристики свертываемости, вязкости крови.

Ну а чтобы подтвердить окклюзию вены нижней конечности и выявить участок образования сгустка (особенно в глубоких венах, которые сложно просматриваются на УЗИ), проводят компьютерную томографию или рентгенографию с введением в русло контрастного вещества.
Симптомы окклюзивного тромбоза
Окклюзивный тромбоз глубоких вен дает выраженную симптоматику. Так как тромб полностью перекрывает венозный сосуд, ток крови полностью прекращается. Пациент испытывает сильную боль в ноге. К другим симптомам можно отнести:
- Обширный отек мягких тканей нижней конечности. Иногда в патологические процессы вовлекается нога от ступни до ягодицы.
- Из-за передавливания поверхностных капилляров кожа конечности становится белой или синюшной. При этом сохраняется пульсация артерий, которая из-за давления мягких тканей на сосуды может прощупываться более четко.
- Локальная температура повышается на 1-1,5 градуса. При прикосновении к ноге ощущается, что она гораздо теплее, чем остальное тело.
- Возникает ощущение «распирания» ноги изнутри.
Чтобы предупредить развитие осложнений, при проявлении симптоматики нужно незамедлительно обратиться к флебологу.
Как лечить окклюзивный тромбоз глубоких вен?
Острый окклюзирующий тромбоз требует немедленного лечения. Если оно не начато вовремя очень быстро наступают осложнения. Развивается гангрена, высок риск образования некротических процессов в тканях. Очень часто неправильное или несвоевременное лечение завершается инвалидностью. Может потребоваться ампутация конечности.
Лечение проводится в условиях стационара и под наблюдением врача. Консервативные методы предполагают прием антикоагулянтов, лекарств, препятствующих образованию тромбов, противовоспалительных средств, спазмолитиков.
Часто задаваемые вопросы про окклюзивный тромбоз
Какие прогнозы для больных с окклюзивным тромбозом?
Своевременная диагностика позволяет вовремя начать адекватное лечение и избежать серьезных осложнений, поэтому при первых симптома следует обратиться к врачу. Прогнозы в этом случае благоприятные. В большинстве случаев удается полностью восстановить кровообращение. Важно и дальше наблюдаться у сосудистого хирурга, так как высока вероятность рецидивов.
К какому врачу обратиться при проявлении симптомов?
Лечением болезней сосудов занимается флеболог. Узнать больше об окклюзивном тромбозе и других заболеваниях вен, причинах развития и лечении вы можете на консультации в медицинском центре «Институт вен». Квалифицированные специалисты предоставят всю полезную информацию, проведут первоначальный осмотр и дадут рекомендации.
Является ли наследственность фактором риска?
Если у родителей диагностировали окклюзионный тромбоз глубоких вен, с высокой вероятностью во взрослом возрасте патология разовьется и у детей. Предупредить развитие заболевания можно, если наблюдаться у флеболога, не реже раза в 6 месяцев проходить обследование и выполнять все рекомендации врача.
Можно ли лечить тромбоз дома?
Первые дни лечение проводится в стационаре. Далее обязательно ношение компрессионного белья, назначаются физиотерапевтические процедуры, лечебная гимнастика. Продолжительность лечения в больнице может занять 10-14 дней. Далее пациент проходит лечение в домашних условиях.
Тромбоз глубоких вен нижних конечностей

По современным представлениям тромбоз глубоких вен нижних конечностей (ТГВ) и его осложнение – тромбоэмболия лёгочной артерии (ТЭЛА) являются проявлениями одного заболевания – венозной тромбоэмболии. Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен.
Глубокие вены нижних конечностей располагаются между мышцами. По ним осуществляется основной отток крови, до 85-90%. По количеству их обычно шесть, и располагаются они рядом с соответствующими артериями. Глубокие вены связаны с поверхностными посредством перфорантных вен, которые по размерам небольшие, содержат клапаны. Количество клапанов в глубоких венах различно, их больше на голени, меньше на бедре. Самым узким местом является подколенная вена, так как в этой области нет других глубоких вен. Именно при ее тромбозах возникают наибольшие проблемы с венозным оттоком.
 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы риска
Основная причина тромбозов глубоких вен – застой крови, травматические повреждения, склонность крови к гиперкоагуляции. Часто сгустки крови образуются в венах после переломов голени и бедра, особенно если методом их лечения является операция. Но даже и без операции можно предположить, что вены травмируются отломками костей, что вызывает воспалительные изменения стенки вены с присоединением локального тромбоза. Происходит сдавление сосудов излившейся кровью из места перелома. Известно, что при переломах костей голени в межмышечный массив может излиться до 1 литра крови, при переломах бедра до 1.5 литров.
После хирургического лечения других заболеваний на органах брюшной полости, грудной полости – возникают условия и причины для образования тромбов в венах.
Врождённые изменения венозной стенки сосудов или клапана, когда имеются дополнительные образования внутри сосуда, нити, хорды и т. п., которые изменяют ламинарное течение крови в этих местах. Диагностика таких причин тромбозов ещё очень редка, потому что для распознавания нужны суперсовременные УЗИ аппараты.
В группе риска развития тромбозов находятся лежачие больные, обезвоженные, переносящие большие операции, травмы, имеющие изначально хроническую венозную недостаточность, опухолевые процессы.
Наиболее частыми факторами риска и причинами тромбоза глубоких вен нижних конечностей являются хирургические вмешательства, травма и иммобилизация, они отмечаются у 50% всех пациентов. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свёртывающей системы крови – тромбофилии. Больные с наследственными и приобретёнными формами тромбофилий имеют чрезвычайно высокий риск получить тромбоз глубоких вен ног. Однако до первого венозного тромбоза тромбофилия обычно не диагностируются.
 Осложнения венозного тромбоза
Осложнения венозного тромбоза
Тромбоэмболия лёгочной артерии (ТЭЛА) – отрыв тромба из глубокой вены и перенос его в лёгкие. ТЭЛА вызывает тяжёлые осложнения в виде перегрузки сердца и сердечной недостаточности. В более простых случаях ТЭЛА вызывает гибель участка лёгкого с развитием пневмонии (инфаркт-пневмония). У больного развивается тяжёлая дыхательная недостаточность. Тромбоэмболия лёгочной артерии требует экстренной госпитализации в реанимационное отделение и проведение активного хирургического или тромболитического лечения.
Синяя или белая флегмазия – полная блокада венозного оттока из ноги, которая может привести к венозной гангрене или сердечной недостаточности из-за скопления большого количества крови в ноге с развитием циркуляторного шока. Лечение только хирургическое и очень активное. Своевременная помощь позволяет улучшить состояние у большинства больных. Нечасто после своевременного лечения тромбоза глубоких вен нижних конечностей развиваются симптомы венозной гангрены, но это осложнение нередко приводит к гибели пациентов.
Уникальные технологии лечения в Инновационном сосудистом центре
Лечение тромбоза глубоких вен в Инновационном сосудистом центре проводится современными высокотехнологичными методами. Нам удается растворить или удалить тромбы в сроки до 14 дней от начала заболевания.Технология Aspirex Straub позволяет активно лечить тромбоз глубоких вен нижних конечностей. В нашей клинике детально отработаны показания к этому методу. Специальный зонд проводится через тромб и полностью его отсасывает. На время процедуры в нижнюю полую вену устанавливается специальная ловушка, улавливающая оторвавшиеся тромбы. Выполнение этой процедуры при тромбозе глубоких вен приводит к полному избавлению от тромба и предотвращает развитие осложнений тромбофлебита и посттромботической болезни.
Преимущества лечения в клинике
Диагностика
 Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
- Тромбоз глубоких вен голени
Жалобы на отёк стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
- Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отёк и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями лёгочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирургическое лечение — перевязка бедренной вены выше тромба.
- Клиника тромбоза глубоких вен бедра и подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
Отличается тяжёлым общим состоянием, выраженным отёком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
- Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжёлым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печёночного сегмента развивается печёночная недостаточность с исходом в синдром Бадда-киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
- Бессимптомные тромбозы
Следует сразу сказать, что существуют немые тромбозы, то есть совершенно бессимптомно протекающие. В этом кроется большая опасность. Проблема эта встаёт всё острее, ибо с расширением УЗИ обследования вен признаки бывшего ранее тромбоза находят всё чаще. По мнению некоторых флебологов, к пожилому возрасту большинство людей переносят такие бессимптомные тромбозы глубоких вен. По количеству они даже превышают те, которые доступны диагностике без применения ультразвуковых методов. Больной даже не чувствует проблем со здоровьем, а серьёзные осложнения наступают среди полного благополучия, в случае увеличения тромба и закрытия основных вен. Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один – надо направить все силы на профилактику.
Диагностика острого тромбоза глубоких вен нижних конечностей весьма сложна. Признаки тромбоза глубоких вен появляются только при определённых локализациях процесса. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьётся ТЭЛА, но только в 10 случаях она будет иметь клинические признаки.
Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохранённом притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки, такие как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения от уровня распространения тромботических масс.
 Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системы
Дуплексное сканирование глубоких вен – в нашей клинике выполняется опытными специалистами на ультразвуковых сканерах экспертного уровня. Основным признаком глубокого венозного тромбоза является прекращение кровотока по глубокой вене, выявляемое с помощью допплеровского картирования. Характерным является признак несжимаемости вены, отсутствие передаточного усиления кровотока при компрессии мышц голени. С помощью 2-D режима хорошо выявляется верхняя граница (головки) тромба. Состояние головки позволяет оценить риск отрыва и переноса тромботических масс — тромбоэмболии. На данных дуплексного сканирования основывается хирургическая тактика врача.
МР-флебография
Исследование состояния вен с помощью магнитно-резонансного томографа. В случае экстренной патологии исследование недостаточно полезно, так как данные получаемые при томографии требуют специальной интерпретации. МР-флебография полезна в случае непереносимости йодистого контраста, для оценки патологии тазовых вен у тучных пациентов. Однако в нашей клинике, при данной ситуации применяется флебография углекислым газом.
 Контрастная флебография
Контрастная флебография
Метод непосредственного окрашивания глубоких вен с помощью введения контрастного вещества под рентгенологическим контролем. Флебография выполняется непосредственно перед эндоваскулярным вмешательством по поводу венозного тромбоза. В нашей клинике исследование проводится безопасным контрастом – углекислым газом, который не оказывает вредного воздействия на почки. Флебография позволяет ответить на вопросы о локализации тромбов, механических причин для их образования, состоянии обходных путей. Во время флебографии хирург может выполнить такие вмешательства, как установка кава-фильтра для профилактики тромбоэмболии лёгких, растворение тромбов, установка стента в область сужения глубокой вены.
Тромбоз глубоких вен
Тромбоз глубоких вен, наряду с тромбофлебитом подкожных вен и тромбоэмболией легочных артерий объединяют в единое понятие – венозные тромбоэмболические осложнения (ВТЭО).
Венозный тромбоз – острое заболевание, характеризующееся образованием тромба в просвете вены с более или менее выраженным воспалительным процессом и нарушением тока крови. Наличие воспалительного компонента в зоне тромбоза определяет другое название этой болезни – тромбофлебит.
Большинство флебологов, понимая условность подобного деления венозного тромбоза, пользуется термином «тромбофлебит» для обозначения поражения подкожных вен (при котором ярко выражены симптомы воспаления), а термином «тромбоз», «тромбоз глубоких вен», «флеботромбоз» – для обозначения поражения глубоких вен.
Тромбоз глубоких вен (ТГВ) – заболевание, негативно отражающееся не только на системе венозного и лимфатического возврата, но и ухудшающее функцию сердечно-сосудистой системы в целом.
Если не предпринимать активных действий к устранению данной патологии, дальнейшее течение патологического процесса принимает стойкий, склонный к саморазвитию и необратимый характер.
Заболевание не имеет строго характерной симптоматики и имеет множество факторов риска и пусковых факторов, что требует дополнительного привлечения к уточнению его наличия и типа течения дополнительных высокоточных современных средств инструментальной диагностики, основным из которых в современных клинических условиях является метод ультразвукового ангиосканирования с цветным картированием .
- По данным International Consensus Statement частота тромбоза глубоких вен в общей популяции составляет около 160 случаев на 100 000 населения с частотой фатальной тромбоэмболии легочной артерии 60 на 100 000 населения.
- В России венозным тромбозом ежегодно заболевают 240 000 человек, а эмболия легочных артерий, в том числе фатальная, развивается у 100 000 из них, что значительно превышает показатели заболеваемости туберкулезом, вирусным гепатитом, а также ВИЧ-инфекцией.
- В США по поводу тромбоза глубоких вен ежегодно госпитализируется примерно 200 000 человек. При этом 1/3 приходится на повторные тромбозы. Среди жителей Италии, находящихся в наиболее активно трудоспособном возрасте (от 20 до 55 лет) тромбоз глубоких вен диагностируется в пределах 1%.
- Венозные тромбозы возникают в самых разнообразных клинических ситуациях и осложняют течение многих заболеваний. Частота развития послеоперационных тромбозов, по данным разных авторов, составляет 20-59%.
История изучения флеботромбоза
Изучение флеботромбоза глубоких вен насчитывает более 400 лет.
Окклюзия магистральных вен как причина гангрены впервые была описана F.Hildanus в 1593 г. Первое упоминание об илеофеморальном флеботромбозе появилось в медицинской литературе 300 лет назад, оно было сделано Mauriceau.
Понятие «тромбофлебита» впервые ввел в медицину английский хирург Джон Хантер (1728-1793), который много оперировал огнестрельные и иные ранения и отмечал частоту воспалительных процессов, сочетающихся с образованием тромбов в венах.
Интерес к флеботромбозу глубоких вен значительно возрос после создания теории венозного тромбоэмболизма выдающимся немецким патологоанатомом Р.Вирховым. Вскрывая в 1844 г. труп молодого человека, внезапно погибшего после того, как у него появились боли в бедре, Вирхов обнаружил тромб в правой бедренной вене и скрученный тромб в легочной артерии. После этого он ввел в медицинскую терминологию понятия «тромб» и «эмбол». В 1845 году, обнаружив в 18 случаях венозных тромбов из 76 аутопсий, в 11 случаях выявив наличие тромбоэмболии в легочную артерию, он пришел к заключению, что тромбы образуются в венах и переносятся с током крови в легочную артерию. Им же была сформулирована классическая триада, по-прежнему являющаяся наиболее полным отражением звеньев патогенеза локального сосудистого тромбообразования.
Первой русскоязычной монографией, посвященной этой проблеме, был труд И.Ф. Клейна «О тромбозе, эмболии и ихорремии», опубликованный в 1863 году.
Несмотря на то, что острые глубокие флеботромбозы в различных вариантах локализации и клинического течения существенно между собой различаются, объединяет их общность основных этиопатогенетических процессов. В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
Более 150 лет назад Рудольф Вирхов описал основные механизмы внутрисосудистого тромбообразования. Его классическая триада включает в себя гиперкоагуляцию, повреждение стенки сосуда и замедление тока крови . Иногда для возникновения данной патологии достаточно патологического изменения только одного из указанных факторов.
Несмотря на то, что тромботический процесс может развиться на любом уровне магистральных вен, более чем в половине случаев исходной точкой его развития в центростремительном направлении являются вены голени.
В подавляющем большинстве случаев тромбоз первично локализуется в венах голени, а в дальнейшем нарастает в проксимальном направлении в подколенную, бедренную и подвздошные вены.
Именно такой тип развития очень часто является эмбологенным, поскольку рост тромба происходит в направлении вен с увеличивающимся внутренним диаметром, где далеко не всегда происходит фиксация тромбомасс по всему периметру вены. Такие тромбы называются флотирующими .
Одной из главных причин замедления тока крови является иммобилизация . В нормальных условиях отток крови из нижних конечностей осуществляется за счет сокращения икроножных мышц, которые действуют как периферическая помпа, проталкивая кровь в проксимальном направлении, чему способствует функция клапанов. Ограничение физической активности существенно нарушает этот механизм. При этом кровь задерживается в венозных синусах голени.
Достаточно подробно исследован вопрос о значении факторов риска и пусковых факторах тромбозов :
- Врожденные тромбофилии (дефициты различных факторов системы гемостаза или патологические их изменения)
- Активация факторов коагуляции и нарушения фибринолиза (травма, операция, новообразования, беременность, роды и др.).
- Патология тромбоцитов.
- Замедление и/или нарушение тока крови (возраст старше 40 – 45 лет, иммобилизация, патология центральных механизмов кровообращения, ожирение и т.д.).
- Изменения реологических свойств крови.
- Повреждения эндотелия и сосудистой стенки (контрастные вещества, внутрисосудистые устройства, венозные катетеры, дилатация вен и др.).
- Лекарственная терапия (анестетики, миорелаксанты, химиотерапия, контрацептивы, контрастные вещества). Так, например, частота развития послеоперационных тромбозов после различных оперативных вмешательств может достигать 20-59%.
Симптомы тромбоза
К симптомам острого флеботромбоза глубоких вен относятся:
- отек,
- распирающие боли,
- цианоз конечности,
- расширение подкожных вен,
- локальное повышение кожной температуры,
- боли по ходу сосудистого пучка.
Впрочем, местная гипертермия и боли походу более характерны для поверхностных тромбофлебитов. Последние же следует относить скорее к факторам риска по развитию тромбозов глубоких вен.
Классические симтомы ТГВ:
- боль,
- болезненность,
- отечность,
- гиперемия,
- симптом Хоманcа.
Oбщая чувствительность/специфичность этих симптомов от 3 до 91%.
Наличие симптомов не подтверждает ТГВ. Отсутствие симптомов не исключает ТГВ (до 50% пациентов не имеют ни одного клинического симптома).
Расчет вероятности тромбоза
В 1997 году Wells и соавторы разработали и протестировали клиническую модель вероятности ТГВ
Наличие каждого признака оценивается в 1 балл:
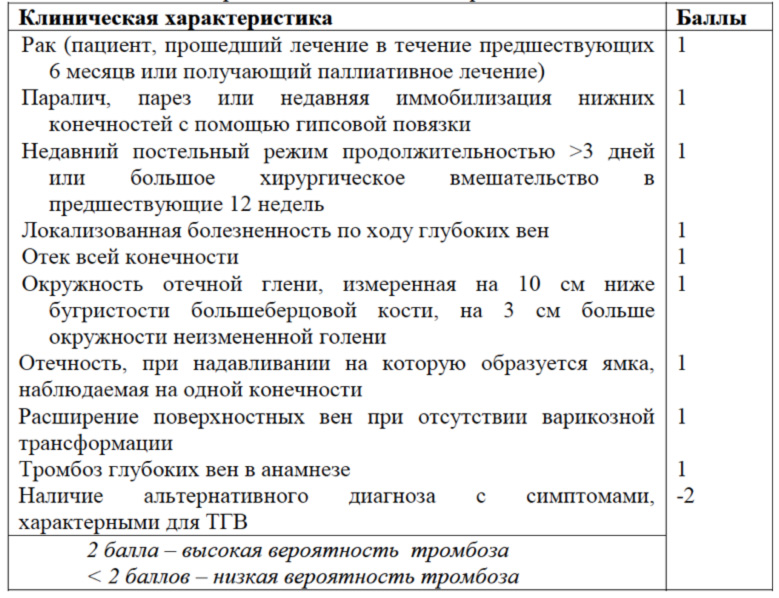
Первичное развитие тромбоза в глубоких венах голени встречается наиболее часто. Этому способствуют условия, при которых выключается такой важный гемодинамический фактор, как сокращение мышц голени . Подобная локализация встречается более чем в половине наблюдений.
При физикальном исследовании обнаруживаются положительные симптомы:
- Мозеса – болезненность при сдавливании голени в переднезаднем направлении,
- Хоманса – боли в икроножных мышцах при тыльной флексии стопы,
- Ловенберга – боли в икроножных мышцах при давлении до 150 мм рт. ст., создаваемом манжеткой сфигмоманометра.
Однако, те же симптомы будут положительными и при любом другом воспалительном процессе в исследуемой конечности.
При вовлечении в процесс бедренной вены больные отмечают ноющие боли по медиальной поверхности конечности соответственно проекции Гюнтерова канала.
Тромбоз общей бедренной вены проявляется более выраженным увеличением объема голени и даже бедра, цианозом кожных покровов, интенсивность которого возрастает по направлению к периферии. Отмечается расширение подкожных вен в дистальной части бедра и на голени. Если тромбоз распространяется на устье большой подкожной вены бедра, то развивающаяся в поверхностной венозной системе гипертензия приводит к выключению перекрестных с контралатеральной конечностью анастомозов. При этом наблюдается усиление рисунка подкожных вен в области лобка и паха. При пальпации сосудистый пучок болезненен на всем протяжении бедра. Период выраженного венозного стаза длится 3-4 дня, после чего наступает медленное уменьшение отека. Этот феномен обусловлен включением в кровообращение коллатеральных систем. Таким образом, снижение болевого синдрома и невыраженность отека могут создавать мнимое благополучие и часто влекут за собой позднее обращение к специалисту. Кроме того, флеботромбоз может протекать вообще без каких-либо жалоб со стороны пациента (бессимптомно), особенно у послеоперационных больных.
Из более или менее характерных симптомов:
- распирающие боли,
- отек (увеличение окружности голени),
- цианоз кожи.
Наибольшее значение в плане постановки предварительного диагноза имеет отек. Однако, ни один из перечисленных клинических симптомов не может считаться абсолютно достоверным в диагностике данной нозологии. Любые, даже самые минимальные жалобы пациента (например: на простой дискомфорт в дистальных сегментах нижней конечности), особенно в сочетании с наличием факторов риска, требуют дополнительного обследования пациента на наличие флеботромбоза.
Таким образом, можно заключить, что наличие флеботромбоза на основании анамнеза, жалоб пациента и клинических симптомов можно лишь заподозрить с тем, чтобы в ходе дальнейшего обследования подтвердить или исключить его существование, определить локализацию и эмбологенную опасность. Отсутствие патогномоничной симптоматики и наличие периода мнимого улучшения являются причиной поздней госпитализации больных, что во многих случаях ограничивает возможность эффективного хирургического лечения.
Диагностические тесты у пациентов с подозрением на ТГВ
- Оценка клинической вероятности наличия ТГВ,
- Д-Димер,
- Ультразвуковое исследование вен,
- МРТ- флебография,
- МСКТ.
Лечение тромбоза
Задачи или цели проводимого лечения предельно конкретно сформулированы на сегодня:
1. Остановить распространение тромбоза.
2. Предотвратить тромбоэмболию легочных артерий.
3. Не допустить прогрессирования отека и предотвратить венозную гангрену.
4. Восстановить проходимость вен и функции клапанного аппарата с тем, чтобы в дальнейшем избежать развития посттромбофлебитической болезни.
5. Предупредить рецидив тромбоза.
Условно современные подходы к лечению пациентов с острыми флеботромбозами в бассейне нижней полой вены можно разделить на три основных:
3. Хирургическая агрессия.
Консервативная терапия
В комплекс мероприятий данного подхода входят:
- ранняя активизация с применением эластической компрессии,
- антикоагулянтная,
- неспецифическая противовоспалительная терапия,
- гемореологическая терапия,
- интермиттирующая пневмокомпрессия.
При своевременном применении вышеуказанных методов удается восстановить проходимость вен и минимизировать проявления посттромботической болезни.
Малоинвазивные методы
На сегодняшний день это самая распространенная в клиническом применении группа методов, призванная решать все из перечисленных выше задач или целей лечения больных с глубокими флеботромбозами.
Здесь необходимо выделить три подгруппы методов:
1. Установка кава-фильтров и парциальная кавапликация.
2. Регионарный и системный тромболизис.
3. Катетерная тромбэкстракция и фармакомеханическая тромбэктомия.
Установка кава-фильтров и парциальная кавапликация
В начале становления флебологии как отдельной научной специальности одним из главных вопросов, требующих незамедлительного решения, был вопрос профилактики ТЭЛА при флеботромбозах . После разработки в 1959 году метода внешней пликации полой вены матрацными швами и внешней пликации клеммами удалось определить дальнейшее направление решения проблемы острых глубоких флеботромбозов и их осложнения – ТЭЛА. До 1967 года метод в сочетании с консервативной терапией оставался единственным клиническим подходом в данной проблеме. Несмотря на то, что выполнение технологии внешнего парциального клипирования клеммами сопряжено с необходимостью травматичного хирургического доступа и практически невыполнимо у тяжелобольных пациентов, данный подход в ограниченных ситуациях применяется и совершенствуется до настоящего времени (например, с использованием эндовидеоскопической техники, пликация из минидоступа).
Созданный и примененный клинически внутрипросветный зонтичный кава-фильтр Мобина-Аддина , потребовавший изучения способов доставки устройства к объекту, явился первым опытом интралюминального катетерного вмешательства и, по сути, послужил началом развития нового раздела ангиологии – интервенционной радиологии. Дальнейшее развитие данного направления велось преимущественно по пути совершенствования конструкции кава-фильтров и изучения влияния их на гемодинамику и клиническое течение основного процесса.
В настоящее время предпочтительно применять временные кава-фильтры. Извлекается временный кава-фильтр не позднее третьей недели.
В подавляющем большинстве случаев установка кава-фильтра вообще не требуется.
Почему не желательно устанавливать постоянный кава-фильтр?
Всегда нужно помнить, что постоянный кава-фильтр – это пожизненный прием антикоагулянтных препаратов и пожизненный риск тромбоза фильтра (инородное тело в просвете вены часто осложняется тромбозом).
Уже неоднократно отмечено, что в результате установки кава-фильтров в ближайшем периоде с частотой 1,5-8% могут возникать ТЭЛА, а в сроки до 3 лет с частотой 12-25% возникает тромбоз нижней полой вены.
При тромбозах ниже паховой связки установка кава-фильтра нецелесообразна, поскольку существуют другие методы профилактики ТЭЛА.
Регионарный и системный тромболизис, катетерная тромбэкстракция, реолитическая тромбэктомия
Тромболитическая терапия. Метод основан на введении препаратов, активирующих эндогенный фибринолиз (стрептокиназа, урокиназа, ТАП и др.).
Видимо потому, что используемые в данном методе средства воздействия на тромб могут быть эффективными только в относительно свежих участках тромба (до 3-5 суток), так низка его эффективность. Между тем, применение регионарного катетерного тромболизиса в 44% случаев позволило некоторым авторам сохранить клапанную функцию и тем самым предотвратить развитие посттромботической болезни.
Катетерная тромбэкстракция. Сразу следует уточнить, что данный метод применяется только к высоким сегментам бассейна нижней полой вены, так как сама технология не позволяет применить его в инфраингвинальной позиции за счет препятствий, образованных клапанным аппаратом вен на этом и ниже лежащих уровнях. Метод основан на захвате в специальный мешок-контейнер тромбомасс из доступных сегментов нижней полой и подвздошных вен и удалении их путем выведения через флеботомическое отверстие.
Фармакомеханическая тромбэктомия. Самая новая из всех интервенционных и хирургических технологий. Пока в литературе имеются описания отдельных случаев. Метод основан на эффекте Бернулли, где скорость гидродинамической струи создает области отрицательного давления в окружающих средах. Метод имеет ту же область применения, что и катетерная тромбэктомия.
Хирургические вмешательства при бедренно-подколенных флеботромбозах
Известно, что наиболее эффективная тромбэктомия возможна только при тромбах давностью не более 3-7 суток.
В настоящее время большинство авторов все же придерживается осторожной тактики при хирургическом удалении тромбомасс из бедренно-подколенного сегмента, завершая операцию перевязкой или резекцией приустьевого сегмента собственно-бедренной вены, оценивая ближайшие результаты как хорошие по невыраженности симптомов хронической венозной недостаточности. Расчет при таком подходе ведется на переключение основного венозного потока, на глубокую вену бедра, которая и должна обеспечить устойчивый магистральный отток. В ряде случаев, в качестве профилактики ретромбоза применяются артериовенозные фистулы.
Рядом исследователей применяется тактика хирургической антеградной тромбэктомии и без последующей перевязки или лигирования собственно бедренной вены, в некоторых случаях дополняемая пликацией собственно бедренной вены или без таковой.
Тромбоз глубоких вен нижних конечностей
Тромбоз (флеботромбоз) глубоких вен нижних конечностей – это результат формирования кровяных сгустков (тромбов), препятствующих оттоку крови, в главных венозных сосудах бёдер и голеней. Образовавшийся тромб перекрывает кровоток и затрудняет подъем венозной крови от ног к лёгким и сердцу.
Пренебрежение своевременным лечением может привести к осложнениям, в единичных случаях к смерти.
Заболеванию более подвержены женщины, чем мужчины, но риск развития заболевания у женщин увеличивается при приёме комбинированных оральных контрацептивов.
Цены на услуги
Первичный прием флеболога + УЗДС вен в подарок
Повторная консультация флеболога + УЗДС вен в подарок
Виды заболевания
В зависимости от связи тромба с венозной стенкой различают следующие типы тромбоза:
- окклюзивный – тромб полностью перекрывает кровоток;
- пристеночный – тромб закреплён на стенке сосуда и частично перекрывает кровоток;
- флотирующий – тромб плохо прикреплён к стенке сосуда, колышется в токе крови;
- тромбоз с различной степенью реканализации – от начальной до полной реканализации.
- смешанный (сочетает в себе все типы тромбоза)
Симптомы тромбоза глубоких вен голени и бедра
Глубокие вены в нижних конечностях (большая и общая бедренные вены, подколенная вена, глубокие вены голени) расположены далеко от поверхности, поэтому видимые признаки тромбоза на ранних стадиях отсутствуют.
Первыми симптомами, на которые стоит обратить внимание, могут быть:
- боль и повышенная чувствительность;
- скованность движений;
- чувство тяжести и давления в мышцах.
Важно: дискомфорт в ногах является основанием для обращения к врачу.
Записаться на прием
При дальнейшем развитии заболевания появляются явные признаки:
- изменение цвета кожных покровов;
- отёк, начинающийся от стопы;
- расширение поверхностных вен;
- локальное повышение температуры.
Важно: если вы обнаружили у себя один из симптомов, описанных выше, немедленно обратитесь к врачу. Появление этих признаков сигнализирует о переходе заболевания в острую стадию.
Острый тромбоз глубоких вен нижних конечностей
Резкое появление видимых признаков и быстрое ухудшение состояния говорит о начале острой стадии тромбоза. Бездействие в этом случае, может привести к осложнениям с тяжёлыми последствиями.
Важно: острый тромбоз – это сигнал о серьёзных нарушениях в работе сосудистой системы. Образование тромбов в крупных сосудах является риском для жизни.
Причины тромбоза глубоких вен ног
Прямых причин для образования тромбов может быть несколько:
- патологические изменения состава крови;
- повреждения сосудистых стенок;
- нарушения характера кровотока.
Эти причины, в свою очередь, вызываются рядом врождённых и приобретённых факторов.
Первостепенные факторы риска образования тромбоза:
- частые или объёмные хирургические операции;
- ношение центрального венозного катетера;
- тяжёлые травмы ног или таза;
- длительная неподвижность (постельный режим, ношение гипса);
- индивидуальные особенности крови (высокая свёртываемость крови, высокий уровень гомоцистеина или фибриногена);
- онкология;
- наследственность (дефицит антитромбина, патологии системы, кровообращения или гомеостаза, проблемы с секрецией и усвоением протеинов C и S).
Важно: врождённые наследственные и индивидуальные особенности являются самыми опасными факторами риска тромбоза.
Второстепенные факторы риска образования тромбоза:
- приём оральных контрацептивов или терапия гормонами;
- беременность и послеродовой период;
- хронические сердечно-сосудистые заболевания;
- ожирение второй и третьей степени;
- пожилой возраст;
- сидячий образ жизни;
- множественные перелёты.
Диагностика тромбоза глубоких вен
После визуального осмотра и сбора анамнеза врач назначает общий анализ крови и коагулограмму для определения состояния пациента и показателей свёртываемости крови. Далее назначается ультразвуковое дуплексное сканирование вен для оценки показателей гемодинамики и выявления структурных изменений в стенках венозных сосудов. Наряду с УЗИ, врач может провести плетизмографию и контрастную венографию.
При отсутствии возможности проведения УЗИ, альтернативными способами диагностики являются:
- МСКТ (мультиспиральная компьютерная томография);
- МРА (магнитно-резонансная ангиография).
Перечисленных средств диагностирования достаточно для постановки диагноза и выбора эффективного способа лечения.
Методы консервативного лечения
Постельный режим
До проведения обследования всем пациентам назначается постельный режим. При диагностировании окклюзивных и пристеночных форм венозного тромбоза он отменяется, в остальных случаях сохраняется до восстановления кровотока и устранения угрозы отрыва тромба.
Компрессионный трикотаж
По показаниям при тромбозе глубоких вен используются компрессионные чулки 2 или 3 класса компрессии.
Важно: эластическую компрессию можно использовать только по назначению врача. В ряде случаев она противопоказана.
Медикаментозная терапия
Обязательными для всех при лечении тромбоза глубоких вен нижних конечностей являются инъекции прямых антикоагулянтов (гепарин натрия и др.). Они препятствуют образованию тромбов.
Миновав острую стадию, переходят на непрямые антикоагулянты (варфарин и др.)
Помимо антикоагулянтов, может быть назначена тромболитическая терапия, направленная на восстановление кровотока и разрушение сформировавшихся тромбов.
Иногда в острой стадии могут использовать комбинацию прямых и непрямых антикоагулянтов в зависимости от конкретного случая.
Хирургическое лечение
Оперативное вмешательство при тромбозе глубоких вен ног требуется редко.
Операция назначается для:
- восстановления проходимости вены;
- сохранения функции венозных клапанов;
- предотвращения лёгочной тромбоэмболии.
Длительность лечения
- тромболитики – до 16-18 часов;
- прямые антикоагулянты – до 10 дней;
- непрямые антикоагулянты – до 6 месяцев;
- компрессионная поддержка – до 2 лет.
Последствия заболевания: чем опасен тромбоз глубоких вен нижних конечностей?
Посттромбофлебитический синдром (ПТФС)
Перенесённый острый тромбоз нижних конечностей приводит к комплексу гемодинамических нарушений и развитию хронической венозной недостаточности, объединенных под аббревиатурой ПТФС. Последствия можно оценить после завершения подострой стадии тромбоза глубоких вен ног (спустя 3 месяца после окончания острой стадии).
ПТСФ выражается в следующих симптомах:
- тяжесть и боль в зоне максимального венозного застоя;
- отёчность;
- варикозное расширение вен;
- трофические нарушения (пигментация, дерматит, экзема, уплотнение тканей, трофические язвы).
Лёгочная тромбоэмболия
Тромбоз глубоких вен страшен тем, что оторвавшемуся тромбу открыт прямой путь к легким. Попадая в лёгочные артерии через правый отдел сердца, тромб вызывает нарушение газообмена и провоцирует кислородное голодание. В зависимости от размера тромба последствия могут быть разными: от обычного кашля с температурой до инфаркта лёгкого, гипотензии, тахикардии и обморока.
Венозная гангрена
Разросшийся тромб может полностью закупорить венозный сосуд и привести к застою крови в ноге ниже образования тромба. Остановка кровотока вызывает некроз тканей. Прогноз сохранения поражённых участков неблагоприятный. Промедление грозит ампутацией и заражением крови.
Профилактика
Рекомендации по профилактике тромбоза глубоких вен нижних конечностей: диета, гимнастика, одежда.
Для профилактики тромбоза необходимо уделить внимание трём вещам.
- Правильная еда: достаточное количество жидкости в рационе и здоровое сбалансированное питание.
- Движение: утренняя гимнастика, пятиминутная ходьба каждый час при сидячей работе или статической нагрузке на ноги.
- Забота: компрессионные чулки при наличии факторов риска и удобная обувь.
Врачи

Гришин Сергей Вадимович
Врач флеболог, сосудистый хирург. Зав. отделением сосудистой хирургии Врач клиники Альтермед Гришин Сергей Вадимович

Накопительная дисконтная программа
Получите карту клиента Альтермед
Во всех филиалах

До 28 февраля 2022
Прием флеболога с УЗД
Купчино, Ленинский пр. , Пр. Большевиков, Пр. Просвещения
Подпишитесь на рассылку
Отправляя email я соглашаюсь на обработку моих персональных данных в соответствии с требованиями Федерального закона от 27 июля 2006 г. №152-ФЗ «О персональных данных»
Илеофеморальный тромбоз ( Подвздошно-бедренный тромбоз )
Илеофеморальный тромбоз – это поражение глубоких вен нижних конечностей, связанное с блокадой кровотока тромботическими массами на уровне подвздошно-бедренного сегмента. Окклюзия сосуда нарушает венозную гемодинамику, что проявляется лихорадкой, отеком мягких тканей, болью, изменением кожной окраски на стороне закупорки. В диагностике учитывают клинические данные, результаты биохимического анализа крови (маркеры тромбообразования, коагулограмма), УЗДС сосудов и флебографии. Лечебная программа включает консервативную коррекцию (медикаментозную, компрессионную терапию) и эндоваскулярные вмешательства.
МКБ-10
Общие сведения
Илеофеморальный (подвздошно-бедренный) тромбоз представляет собой опасную разновидность флеботромбоза в системе нижней полой вены с высоким риском осложнений. Это достаточно распространенное заболевание – на его долю приходится 25% всех тромботических поражений глубоких сосудов (1–2 случая на 1000 населения ежегодно). Частота закупорки проксимальных участков венозной системы нижних конечностей по сравнению с дистальными выше в 3 раза. После 50 лет встречаемость патологии экспоненциально возрастает, составляя в пожилом и старческом возрасте более 300 случаев на 100 тыс. человек. Женщины страдают от тромботических состояний вдвое чаще.

Причины
Возникновение болезни провоцируется рядом факторов, запускающих образование внутрисосудистых тромбов. Патологические предпосылки известны как триада Вирхова – замедление кровотока (стаз), изменение реологических свойств крови (гиперкоагуляция), травма сосудистой стенки. Поражение илеофеморального сегмента возникает под влиянием различных причин:
- Повреждение эндотелия. Вероятность тромбоза возрастает при инвазивных вмешательствах (катетеризации сосудов), операциях (на крупных суставах, органах брюшной полости и малого таза), переломах. Повреждающее действие оказывают внутрисосудистые устройства (стенты, фильтры, искусственные клапаны), некоторые биохимические нарушения (гипергомоцистеинемия).
- Длительная адинамия. Флеботромбозы часто возникают по причине длительного обездвиживания нижних конечностей на фоне иммобилизации, наркоза с миорелаксантами, паралича, строгого постельного режима. Сходный механизм задействуется при затяжных авиаперелетах, автомобильных поездках.
- Препятствия кровотоку. Замедление гемодинамики в подвздошных сосудах возникает из-за врожденных и приобретенных препятствий механического характера (перегородки, спайки). Экстравазальные (внешние) предпосылки для стаза реализуются при синдроме Мей-Турнера (прерывание полой вены), сдавлении опухолями.
- Тромбофилии. Склонность к тромбообразованию обусловлена рядом наследственных аномалий коагуляционной системы (дефицитом протеинов C и S, патологическим плазминогеном, недостаточностью антитромбина). Из приобретенных тромбофилий важная роль отводится антифосфолипидному синдрому, дисфибриногенемии.
Частота тромботических нарушений существенно возрастает в третьем триместре беременности и на первой неделе послеродового периода. Они встречаются при злокачественных опухолях, сердечно-сосудистой патологии (инфаркте миокарда, инсультах, сердечной декомпенсации), нефротическом синдроме и других заболеваниях.
На возникновение илеофеморального тромбоза также влияют возраст старше 40 лет, курение, избыточная масса тела, прием некоторых медикаментов (оральных контрацептивов, химиопрепаратов). Обычно заболевание развивается при сочетании нескольких причин и факторов риска.
Патогенез
Венозный застой способствует увеличению количества активированных факторов свертывания, гипоксии эндотелия, накоплению тромботического материала. Повреждение стенки сопровождается выработкой цитокинов и стимуляцией агрегации тромбоцитов. Обнажение субэндотелиального слоя лишь усугубляет этот процесс, способствуя адгезии кровяных пластинок и активации коагуляционного каскада. Образование сгустка ускоряется тромбопластином, поступающим из поврежденных тканей.
Флеботромбоз характеризуется постоянно нарастающей обструкцией сосудистого просвета, что лишь усиливает выраженность стаза. Ламинарный кровоток сменяется турбулентным, количество коагуляционных факторов нарастает. Дальнейшее развитие илеофеморального тромбоза может идти несколькими путями: спонтанный лизис патологических масс, распространение в проксимальном или дистальном направлениях, отрыв и эмболизация, организация с формированием стойкой окклюзии, частичная реканализация.
Классификация
Закупорка илеофеморального сегмента входит в структуру тромбозов глубоких вен нижней конечности, являясь их центральным (проксимальным) типом. Согласно классификации, наиболее распространенной в клинической флебологии, существует несколько разновидностей тромбов по характеру их прикрепления:
- Флотирующий (колеблющийся). Характеризуется наличием всего одной точки фиксации к стенке сосуда. В зависимости от длины, он бывает сегментарным и распространенным с флотирующей верхушкой. Наиболее опасен с точки зрения эмболизации.
- Пристеночный. Тромб плотно прикреплен к венозной стенке. Обтурирует просвет илеофеморального сегмента не полностью (большая часть остается свободной).
- Окклюзивный. Практически полностью перекрывает кровоток в венозном русле. Является следствием прогрессирования пристеночного сгустка. Оба последних вида считаются неэмболоопасными.
Тромботический процесс бывает нисходящим, восходящим или распространяющимся в обоих направлениях. Возникая в неизмененных венах, он является первичным, а при повторном развитии болезнь носит рецидивирующий характер. Обычно наблюдается левосторонний флеботромбоз – правый подвздошно-бедренный участок поражается в три раза реже.
Исходя из клинической картины, илеофеморальные тромбозы бывают симптомными и бессимптомными. Манифестные варианты проходят две стадии – компенсации и декомпенсации. С учетом вероятных последствий, встречаются неосложненные и осложненные формы. По клиническим критериям определяют и степень риска тромбоэмболий (высокая, умеренная, низкая).
Симптомы илеофеморального тромбоза
Первичный процесс во многих случаях протекает скрыто и бессимптомно, пока не произойдет гемодинамически значимой окклюзии бедренно-подвздошного сегмента, распространения на значительном протяжении или отрыва флотирующего сгустка. Заболевание начинается с продромальной стадии, когда еще нет выраженного нарушения венозного кровотока. В эту фазу особенно велика опасность эмболии, что обусловлено слабой фиксацией сгустка при сохраняющейся гемодинамике.
На раннем этапе клиническая картина ограничивается лишь лихорадкой (без связи с другими причинами) и болевым синдромом. Повышение температуры иногда становится единственным признаком латентного тромбоза. Боли охватывают пояснично-крестцовую область, нижние отделы живота и конечность на пораженной стороне. Сначала они локализуются около паховой складки и носят невыраженный характер, но по мере распространения процесса опускаются в дистальные участки. Лихорадку и боли связывают с воспалительными явлениями (флебитом и перифлебитом), венозной гипертензией.
На стадии выраженных клинических проявлений пациентов беспокоят интенсивные боли по передневнутренней поверхности бедра, в икроножных мышцах, паховой зоне. Пораженная конечность увеличивается в объеме с распространением отека от стопы до ягодицы (иногда с переходом на половые органы и переднюю брюшную стенку). Кожа в результате венозного застоя приобретает бледно-цианотичную окраску, становится напряженной. Ощущается тяжесть и распирание в ноге. Конечность теплая на ощупь, плотная, с болезненными тяжами в паховой и бедренной зонах. Спустя 3–4 дня отечность уменьшается, становится виден усиленный рисунок подкожных сосудов.
Осложнения
Наиболее грозным и частым осложнением илеофеморального тромбоза выступает тромбоэмболия легочной артерии (ТЭЛА) – встречаясь в 60 случаях на 100 тыс. населения, для 15–20% пациентов она становится фатальной. Тревожные симптомы могут возникать еще на ранних этапах как единственное проявление флеботромбоза. Неэмболоопасные формы ведут к прогрессирующей венозной недостаточности и развитию посттромбофлебитической болезни.
К осложненному течению патологии относят белую и синюю флегмазию. Первая обусловлена выраженным отеком и сдавлением кожных капилляров (синдром белых нижних конечностей). Синяя болевая флегмазия, хотя и подвергается обратному развитию, но в ряде случаев становится источником чрезвычайно опасного состояния – венозной гангрены с некротическими изменениями в тканях и признаками циркуляторной недостаточности (гиповолемического шока).
Диагностика
Илеофеморальный тромбоз выявляют, опираясь на анамнестические данные (жалобы, факторы риска, историю развития болезни) и результаты физикального обследования пациента. Для уточнения диагноза и определения локализации сгустка необходимы лабораторно-инструментальные методы:
- Биохимический анализ крови. Внутрисосудистое тромбообразование подтверждают с помощью экспресс-тестов, исследуя уровень D-димера, продуктов деградации фибрина, растворимых фибрин-мономерных комплексов (РФМК). Состояние свертывающей системы анализируют по коагулограмме (протромбиновое, тромбиновое, активированное частичное тромбопластиновое время, фибриноген).
- УЗДС венозной системы.Дуплексное ангиосканирование позволяет визуализировать внутреннюю структуру пораженных участков, оценить кровоток, характеристики тромбов. Диагноз подтверждается при выявлении эхопозитивных масс, увеличении диаметра сосудов, отсутствии реакции на компрессию датчиком.
- Флебография вовлеченных зон.Рентгенконтрастную флебографию используют для выявления флотирующих сгустков, когда их верхушка плохо визуализируется при УЗДС. К важным признакам острого тромбоза относят феномен ампутации магистральных вен, наличие в просвете дефектов наполнения, расширение дистальных участков, замедленное выведение контраста.
Вместо традиционного рентгенологического исследования, может использоваться КТ-флебография, предоставляющая трехмерное изображение сосудистой системы. В сложных случаях оценить гемодинамические параметры помогает радиоизотопная сцинтиграфия, а исследовать венозное наполнение при нагрузке и в покое – плетизмография. Иногда проводится флеботонометрия, позволяющая измерить давление в сосудах и определить функцию клапанов.
Пациенты с подозрением на илеофеморальный флеботромбоз нуждаются в помощи сосудистого хирурга или флеболога. Консультация гематолога и генетика необходима при подозрении на наследственные тромбофилии, беременным женщинам требуется заключение гинеколога. Дифференциальную диагностику проводят с отеками при лимфостазе, недостаточности кровообращения, травмах, преэклампсии у беременных. Требуется исключить артериальные тромбозы, анаэробную инфекцию, синдром длительного раздавливания тканей.
Лечение илеофеморального тромбоза
Острый тромбоз является показанием для госпитализации в хирургический стационар. Лечение преследует несколько задач: предотвратить прогрессирование процесса и развитие осложнений, восстановить проходимость пораженных участков, минимизировать риск рецидива. Для этого используются следующие методы:
- Медикаментозная коррекция. Растворить сформировавшийся сгусток помогают тромболитики (стрептокиназа, целиаза, альтеплаза), дальнейшее распространение процесса предотвращают антикоагулянты (нефракционированный гепарин и низкомолекулярные варианты, варфарин). Для улучшения реологических параметров крови назначают дезагреганты (ацетилсалициловую кислоту, дипиридамол, пентоксифиллин), местно применяют мази с гепарином и нестероидными противовоспалительными средствами.
- Компрессионная терапия. В структуре консервативных мероприятий отдельное место занимают мероприятия по улучшению оттока крови и лимфы. Компрессионная терапия предполагает эластичное бинтование конечности и ношение специальной одежды (чулок, гольфов, колгот). В сочетании с постельным режимом и постуральным дренажем (возвышенным положением конечности) это позволяет снизить венозную гипертензию.
- Эндоваскулярная хирургия. Операции внутрисосудистого доступа направлены на предотвращение эмболизации и восстановление проходимости тромбированных участков. Среди эндоваскулярных технологий применяют регионарный селективный тромболизис, имплантацию кава-фильтров. При тяжелых формах патологии с риском гангрены выполняют экстренную тромбэктомию (в первые 3–4 суток болезни). В качестве радикального решения при высокой вероятности ТЭЛА и невозможности установки кава-фильтра может выполняться пликация (редкое прошивание) полой вены на участке ниже отхождения почечных ветвей.
Прогноз и профилактика
Отсутствие лечения в 20% случаев ведет к развитию ТЭЛА, но за счет активной антикоагулянтной терапии удается снизить смертность в 5–10 раз. В течение 5 лет после терапии у четверти пациентов наблюдается рецидив илеофеморального тромбоза. Подавляющее большинство пострадавших нуждается в медико-социальной экспертизе трудоспособности с установлением группы инвалидности. Первичная профилактика болезни целесообразна при высоком риске тромбообразования. Она включает предупреждение травматизма, поддержание достаточного уровня физической активности, лечение фоновой патологии, применение низкомолекулярных гепаринов и компрессионного трикотажа.
3. Тромбоз глубоких вен нижних конечностей/ Лебедев А.К., Кузнецова О.Ю.// Российский семейный врач. – 2015.
4. Острые венозные тромбозы в системе нижней полой вены и эндоваскулярные методы их лечения/ Мишенина Е.В.// Kharkiv Surgical School. – 2014 – №6(69)

 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы риска Осложнения венозного тромбоза
Осложнения венозного тромбоза Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы) Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системы Контрастная флебография
Контрастная флебография
