Рак поджелудочной железы
Рак поджелудочной железы называют «тихим убийцей» – за быстрое бессимптомное развитие и высокий процент летальных исходов. Встречается он нечасто, всего в 3% случаев диагностированных онкологических заболеваний. Но при этом, по данным исследователей США, рак поджелудочной железы находится на четверым месте по смертности среди онкопатологий и, как ожидается, к 2030 году переместится на ступень выше, обогнав по показателям смертности рак молочной железы.
Что такое рак поджелудочной железы?
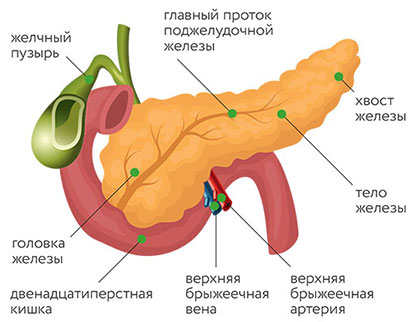
Поджелудочная железа представляет собой орган пищеварительной системы человека, по форме напоминающий лежащую на боку грушу длиной 16-22 см. Условно делится на голову, тело и хвост. Железа расположена в забрюшинном пространстве, на уровне первых поясничных позвонков. Состоит из двух типов клеток. В первых, экзокринных, вырабатываются ферменты, участвующие в процессе переваривания пищи. Вторые, эндокринные, производят гормоны инсулин и глюкагон, влияющие на уровень сахара в крови. В 95% случаях злокачественное новообразование возникает в экзокринных клетках.
Причины и группы риска
Конкретные причины рака поджелудочной железы, как и прочих онкологических заболеваний, медицине на данный момент неизвестны. Но многолетние наблюдения позволили заключить, что чаще патологические процессы в этом органе начинаются в связи с ослаблением иммунной системы человека и наличием некоторых хронических заболеваний. К факторам, провоцирующим появление новообразования в поджелудочной железе, относятся следующие:
Возраст.Люди до 40 лет крайне редко сталкиваются с раком поджелудочной железы. Риск возрастает после 55 лет. Показатели заболеваемости достигают максимума после 70 лет: две трети онкопатологий данного вида выявляются у людей старше указанного возраста.
Пол.Мужчины заболеваютраком поджелудочной железы в полтора раза чаще, чем женщины.
Наследственность.Если кто-то из близких родственников болел раком поджелудочной железы, угроза столкнуться с аналогичным диагнозом на склоне лет резко возрастает. Дело в том, что некоторые генные мутации, передающиеся по наследству, увеличивают склонность к возникновению онкологии поджелудочной железы.
Хронические заболевания.Считается, что некоторые хронические болезни повышают риск заболеть раком поджелудочной железы. К ним относится хронический панкреатит, цирроз печени и диабет 2-го типа.
Образ жизни.Спровоцировать развитие рака поджелудочной железы могут вредные привычки. В первую очередь – курение. Как утверждают исследователи, для человека, выкуривающего по пачке сигарет в день, риск умереть от рака поджелудочной железы вдвое выше, чем для некурящего.
К другим вредным привычкам, ведущим к болезни, относятся переедание и малоподвижный образ жизни, следствием которых является избыточный вес.
Химикаты. Ряд пестицидов, красителей и химических веществ, используемых на промышленных производствах, при длительном воздействие на организм человека также ведут к негативным изменениям в железе.
Типы рака поджелудочной железы
Различают несколько типов рака поджелудочной железы.
Онкопаталогия экзокринных клеток:
Аденокарцинома – наиболее часто встречающийся тип рака поджелудочной железы, образующийся из клеток слизистой оболочки. К нему относятся свыше 80% новообразований в этом органе.
Плоскоклеточный рак. Форма рака поджелудочной железы, встречающаяся у 3-4% заболевших.
Цистаденокарцинома – перерождается из доброкачественной опухоли, цистаденомы.
Ацинарно-клеточный рак – диагностируется в 1-2% случаев, как правило у молодых людей.
Онкология экдокринных клеток:
Инсулинома – раковая опухоль, вырабатывающая большое количество инсулина, избыток которого в организме приводит к приступам гипоклемии (снижению уровня глюкозы в крови).
Гастринома – раковая опухоль, вырабатывающая гастрин (гормон, стимулирующий повышение уровня соляной кислоты в желудке).
Глюкагонома – раковая опухоль, вырабатывающая глюкагон (гормон, повышающий содержание сахара в крови).
Симптомы
Рак поджелудочной железы развивается агрессивно. Опухоль быстро разрастается, давая метастазы в лимфоузлы, печень, легкие, кости. Особая опасность этого вида рака – в отсутствии симптоматики на ранних стадиях. Более поздние проявления похожи на признаки других заболеваний.
Можно выделить следующие основные симптомы:
Диспепсия – тошнота, рвота, отсутствие аппетита, запоры, вздутие верхней части живота. Могут быть заметны уже на ранней стадии заболевания.
Боли в верхней и средней части живота или спины. Возникают на поздней стадии болезни из-за сжатия опухолью нервных окончаний поджелудочной железы и расположенных рядом органов. Носят интенсивный, мучительный характер, усиливаются после еды и по ночам. Несколько ослабевают, когда человек наклоняется вперед или ложится на бок.
Желтуха.Растущая опухоль перекрывает общий желчный и панкреатический протоки, что ведет к механической желтухе. Как следствие – кожные покровы и глаза желтеют, кал становится бесцветным, моча темной.
Интоксикация. С ростом опухоли человек начинает терять силы, чувствовать усталость, постоянное утомление, апатию. Из-за отсутствия аппетита быстро снижается вес. Нарушается сон, замедляются реакции, появляются головокружение и головные боли.
Врачи рекомендуют каждому человеку раз в год проходить УЗИ брюшной полости. При наличии в анамнезе двух и более факторов риска добавить к обследованию МРТ брюшной полости.
Стадии заболевания
1-я стадия. Раковая опухоль локализована в поджелудочной железе. Делится на две подстадии в зависимости от размера новообразования. В IA подстадии диаметр опухоли меньше 2 см. В подстадии IB опухоль больше 2 сантиметров.
2-я стадия. Новообразование распространяется на расположенные рядом органы и на лимфатические узлы. Также делится на две подстадии. В IIA рак распространился на близлежащие ткани и органы, но лимфатические узлы не затронуты. В IIB лимфатические узлы оказываются затронуты опухолью.
3-я стадия. Рак распространился на близкорасположенные крупные кровеносные сосуды, такие, как верхняя брыжеечная артерия, чревный ствол, общая печеночная артерия и воротная вена.
4-я стадия. Опухоль разрастается и захватывает отдаленные органы – легкие, печень и брюшную полость.
Диагностика
На начальных стадиях болезни рак поджелудочной железы выявляется зачастую случайно, при проведении УЗИ или МРТ-исследований брюшной полости. При подозрении на наличие онкопатологии данного органа обычно назначают комплекс исследований:
Лабораторная диагностика.Помимообщего анализа крови, мочи, кала, проверки уровня сахара в крови и печеночных проб, проводят более специальные тесты. Такие, как онкомаркер СА-242 и карбогидратный антиген CA-19-9; панкреатическая амилаза в крови и моче; уровень инсулина, гастрина или глюкагона в крови и другие. Но посредством лабораторных исследований можно только заподозрить наличие онкопатологии. Окончательный диагноз ставят в ходе инструментальных обследований брюшной полости.
Ультразвуковое исследование (УЗИ). Может быть выполнена с помощью внешних и внутренних устройств. Во втором случае врач через пищевод, желудок и тонкий кишечник подводит эндоскоп к поджелудочной железе и видит картину «изнутри». УЗИ дает представление о диффузных изменениях внутренних органов и помогает локализовать место поиска предполагаемого новообразования.
Компьютерная томография (КТ) – эффективная методика обследования поджелудочной железы, основанная на комбинации рентгеновского излучения с компьютерной визуализацией. В отличие от УЗИ, которое дает только общую картину изменений внутренних органов, КТ более информативна: компьютерный томограф «видит» 90% опухолей диаметром более 2 см, 60% новообразований меньшего размера, также позволяет выявить метастазы. В ходе исследования пациенту внутривенно вводят контрастное вещество и делают снимки в трех фазах, что позволяет получить полное представление о картине изменений.
Магнитно-резонансная томография (МРТ). Один из наиболее информативных видов исследования при раке поджелудочной железы. Позволяет выявить все разновидности онкопатологий данного органа даже на ранних стадиях развития, а также увидеть метастазы. В отличие от КТ, в установке МРТ не используются рентгеновские лучи, а значит – отсутствуют ограничения по частоте назначения данного вида исследования пациенту.
Позитронно-эмиссионная томография (ПЭТ). Вид ядерной диагностики, позволяющей получить представление об изменениях в морфологии, функциях и метаболизме органа. Пациенту перед исследованием внутривенно вводится радиофармпрепарат. Активно растущие раковые клетки захватывают и абсорбируют большее количество радионуклидов, что отчетливо видно на изображении, получаемом с помощью сканера. Часто совмещается с КТ. Метод используют для стадирования заболевания и оценки эффективности проведенного лечения.
Эндоскопическая ретроградная холангиопанкреатография. Эндоскоп вводится в организм больного либо через рот, желудок, двенадцатиперстную кишку и подводится к поджелудочной железе, в которую введен краситель (контраст), что позволяет получить информативный рентгеновский снимок.
Эндоскопическая ретроградная холангиография. Инвазивная процедура, в ходе которой делает прокол печени под контролем УЗИ, в желчные протоки вводится контрастное вещество, которое позволяет получить информативный снимок.
Лапароскопия. Лапароскоп (тонкую трубку с ультразвуковым зондом на конце) вводят в брюшную полость больного через небольшой надрез на животе, который выполняют под местной анестезией. Метод, как и холангиография, информативный, но инвазивный, травмирующий тело пациента. Выполняется в тех случаях, когда по тем или иным причинам оказываются недоступны или недостаточны неинвазивные КТ, МРТ и ПЭТ.
Биопсия – забор образца ткани поджелудочной железы для гистологического (клеточного) исследования. Осуществляется при лапароскопии, эндоскопии или полостной операции. На основе биопсии ставят окончательный диагноз о наличии и характере злокачественной опухоли.
Лечение
Лечение рака поджелудочной железы назначается в зависимости от вида опухоли и стадии заболевания. Врачи, основываясь на особенностях течения болезни и состоянии пациента, выбирают комбинацию следующих методов:
Хирургическое вмешательство. В ходе операций, в зависимости от локализации и стадии рака, проводится либо полная, либо частичная резекция поджелудочной железы. Нередко также удаляют часть близкорасположенных органов – двенадцатиперстной кишки, желудка, желчного пузыря, находящиеся рядом лимфоузлы. На последнем этапе болезни, если рак признан неоперабельным, проводят паллиативные операции для облегчения состояния человека.
Химиотерапия. Больному назначаются один или комплекс препаратов, блокирующих развитие раковых клеток. Лечение сопряжено с побочными эффектами (тошнота, выпадение волос, слабость). Эффективность метода при раке поджелудочной железы оценивается в 30-40%.
Таргетная терапия (новое направление в химиотерапии) основывается на применении препаратов, в меньшей степени затрагивающих здоровые ткани. Это наиболее щадящая для пациентов методика. Но стоимость ее намного выше обычной химиотерапии.
Лучевая терапия. Назначается, как правило, в комбинации с химиотерапией или хирургической операцией. Раковую опухоль подвергают облучению либо до хирургического вмешательства – для уменьшения размера новообразования, либо после – для предотвращения рецидива. Ионизирующее излучение высокой концентрации подается непосредственно в раковые клетки, минуя здоровые ткани. Эффект облучения состоит в нарушении процессов саморегуляции в злокачественных клетках, прекращении их кровоснабжения, что с течением времени приводит к гибели опухоли. Использование в нашем Центре радиохирургии и стереотаксической радиотерапии принципов конформной лучевой терапии позволяет рассчитать форму пучка, точно совпадающего с размерами опухоли и подать максимальные дозы излучения в центр опухоли, одновременно снизив дозу на ее границе – чтобы минимизировать воздействие на здоровые клетки. Проводится на линейных ускорителях VARIAN Clinac 2100CD и VARIAN TrueBeam STx.
Радиохирургическая операция на кибер-нож (CyberKnife). Радиохирургическое вмешательство, применяемое как дополнение к химиотерапии или хирургической операции. Является основным методом лечения, если резекция поджелудочной железы невозможна из-за сопутствующих заболеваний или если пациент отказывается от полостной операции.
Несмотря на название, операция на Кибер-ноже не подразумевает надрезов и не требует анестезии. Система доставляет пучки излучения непосредственно в очаг ракового поражения. Точность попадания позволяет, не воздействуя на здоровые ткани, воздействовать на опухоль более высокой дозой радиации, чем при обычной лучевой терапии на линейных ускорителях. Поэтому «выжигание» раковых клеток производится не за 25-40 процедур, а за 1-5 сеансов. Госпитализация не требуется: пациент может приезжать в Центр на процедуру, которая занимает в среднем 40-60 минут. Восстановительный период после завершения курса радиохирургического лечения минимальный. Пациент может практически сразу возвращаться к обычной жизни.
Опухоли поджелудочной железы
Опухоли поджелудочной железы – новообразования с различной степенью клеточной дифференцировки, исходящие из тканей эндокринной либо экзокринной части поджелудочной железы. Доброкачественные новообразования часто никак не проявляются до достижения больших размеров; злокачественные – характеризуются опухолевой интоксикацией, синдромом сдавления окружающих сосудов, нервов, органов. В диагностике используют выявление онкомаркеров, ультрасонографию поджелудочной железы и желчных путей, РХПГ, МРПХГ, МРТ, КТ, пункционную биопсию поджелудочной железы. Лечение хирургическое либо комбинированное (в сочетании с химио- и лучевой терапией).
Общие сведения
Опухоли поджелудочной железы могут формироваться как в эндокринной, так и в экзокринной ее части, но преобладают экзокринные новообразования. Среди них превалируют злокачественные опухоли, в 90% случаев представленные аденокарциномой панкреатических протоков. Доброкачественные опухоли встречаются редко, развиваются в основном из клеток, производящих пищеварительные ферменты, а также выстилки протоков (цистаденома). Опухоли, сформировавшиеся из клеток Лангерганса (эндокринной части поджелудочной железы), могут быть гормонально активными или инертными. Гормонально активные опухоли имеют наиболее яркую клинику, так как продуцируют огромное количество биологически активных веществ и вызывают «гормональную бурю» в организме. Исследования в области онкопатологии поджелудочной железы подтверждают, что новообразования этого органа у женщин выявляются в два раза чаще, чем у мужчин, а пик заболеваемости приходится на 35-50 лет.
Классификация опухолей поджелудочной железы
Все новообразования по своему происхождению подразделяются на доброкачественные (высокодифференцированные) и злокачественные (недифференцированные). Кроме того, опухоли поджелудочной железы классифицируют по локализации, гистологическому строению, функциональным нарушениям. Новообразование поджелудочной железы может быть расположено в головке, теле, хвосте, островках Лангерганса, протоках; либо же локализация опухолевого узла может быть не уточнена.
По гистологическому строению в 80% случаев опухоли поджелудочной железы имеют эпителиальное происхождение (из ацинарных и эндокринных клеток, протокового эпителия, неясного или смешанного генеза), источником могут служить неэпителиальные ткани, кровеносные и лимфатические сосуды, также новообразования могут иметь дизонтогенетическое и метастатическое происхождение.
Выделяют следующие виды опухолей поджелудочной железы эпителиального генеза: из ацинарных клеток (доброкачественные – аденомы, злокачественные – ацинарно-клеточный рак), эпителия протоков (доброкачественные – цистаденомы, злокачественные – аденокарцинома, скирр, плоскоклеточный и анапластический рак).
Эндокринные опухоли поджелудочной железы могут происходить из клеток островков Лангерганса (инсулиномы, гастриномы, випомы) или быть диффузными (карциноид). По степени дифференцировки клеток они могут быть высоко-, средне- и низкодифференцированными; также встречаются эндокринные опухоли смешанного и неясного генеза, мукокарциноиды, недифференцированные виды рака, опухолевидные состояния (гиперплазия и эктопия эндокринных клеток поджелудочной железы, синдром полиэндокринной неоплазии).
Функциональная классификация опухолей поджелудочной железы включает в себя следующие состояния: отсутствие нарушений; неопределенное функциональное состояние; нарушение функций поджелудочной железы: гипофункция, гиперфункция (гипогликемия и гипергиликемия, ахлоргидрия, диарея, синдром Золлингера-Эллисона на фоне гастриномы, синдром Вернера–Моррисона на фоне полиэндокринной неоплазии, гиперсекреция серотонина).
Реже всего встречаются доброкачественные, лимфоидные и неэпителиальные опухоли поджелудочной железы, цистаденокарциномы, плоскоклеточный и ацинарный рак – описаны единичные случаи этих новообразований. Гормонально активные опухоли обычно хорошо отграничены от здоровых тканей, составляют не более 0,3% всех новообразований поджелудочной железы, в трех случаях их четырех представлены инсулиномой. Определить клинически злокачественную природу гормонально активных новообразований можно только по наличию гематогенных метастазов (чаще всего печеночных). Злокачественные новообразования протоков составляют 90% опухолей поджелудочной железы и 80% – панкреатобилиарной зоны.
Симптомы опухолей поджелудочной железы
Большинство опухолей поджелудочной железы могут никак себя не проявлять долгие годы. Если же клиника новообразования появилась, в пользу доброкачественного генеза опухоли говорят следующие факты: отсутствие рака поджелудочной железы в анамнезе по родственной линии, отсутствие выраженной клиники заболевания и признаков опухолевой интоксикации, медленный рост новообразования.
Аденомы панкреатического происхождения не имеют клинических проявлений, часто случайно обнаруживаются на операции либо аутопсии. Цистаденомы и цистаденокарциномы могут достигать огромных размеров и за счет этого визуализироваться и пальпироваться через переднюю брюшную стенку. При этом клиническая картина длительное время отсутствует и появляется на поздних стадиях, когда опухоль начинает сдавливать холедох и панкреатический проток, кишечник, близлежащие сосуды и нервы.
Наиболее яркую клинику имеют гормонально активные опухоли: перманентно повышенный уровень инсулина при инсулиноме приводит к гипогликемии, гастринома выражается в развитии синдрома Золлингера-Эллисона (пептические язвы, значительная гиперсекреция желудочного сока, злокачественное течение заболевания); випомы проявляются синдромом Вернера–Моррисона (диарея, гипокалиемия, ахлоргидрия); карциноид – гиперсеротонинемией и карциноидным синдромом (приливы по типу менопаузальных, диарея, спазматические боли в животе, недостаточность клапанного аппарата правых отделов сердца).
Клиника злокачественных опухолей панкреатических протоков обычно появляется только на поздних стадиях заболевания, имеет как общие проявления, так и признаки поражения соседних органов. Общие симптомы связаны с опухолевой интоксикацией: боли в животе, иррадиирующие в спину, похудение, астения, анемия, отсутствие аппетита. Прорастание опухоли в окружающие органы и ткани манифестирует симптомами поражения этих органов (асцит при сдавлении сосудов, желтуха и экзокринная недостаточность поджелудочной железы при обтурации опухолью холедоха и общего желчного протока, симптомы поражения желудка и т. д.).
Диагностика опухолей поджелудочной железы
Для своевременной диагностики и точного определения типа опухоли поджелудочной железы требуется слаженная работа гастроэнтеролога, хирурга и врача-эндоскописта. Без использования современных способов визуализиции и химического типирования новообразований выявить опухоль поджелудочной железы практически невозможно. Следует помнить о том, что даже самые современные диагностические аппараты и методики не всегда способны дать ответ на вопрос о характере поражения органа, большое значение при диагностировании новообразований панкреатической зоны имеет и клинический опыт лечащего врача.
На поражение поджелудочной железы укажут такие исследования, как биохимический анализ крови, копрограмма, исследование секреции пищеварительных соков при эзофагогастродуоденоскопии. Следующим этапом будет назначение таких неинвазивных методов исследования, как гастрография и дуоденография, магнитно-резонансная панкреатохолангиография, магнитно-резонансная томография поджелудочной железы, компьютерная томография желчевыводящих путей. После выявления опухоли в тканях поджелудочной железы (размеры новообразования могут варьировать от 2 мм до 200 мм) производят определение в крови уровня гомонов и метаболитов (адреналин, норадреналин, серотонин, кортизол, гастрин, вазоактивный пептид, инсулин, глюкагон, панкреатический и С-пептид, соматостатин и др.) и онкомаркеров (СА19-9, СА 50, СА 242, СЕА).
Для уточнения характера поражения используются также и инвазивные методики: эндоскопическая ретроградная холангиопанкреатография; целиакография с взятием крови из панкреатических вен и определением в ней гормонов; чрескожная чреспеченочная холангиография; пункционная биопсия поджелудочной железы; лапароскопия. Огромное количество исследований, необходимых для выявления опухоли поджелудочной железы, говорит о том, что диагностика этого состояния является очень сложной, а единой схемы диагностического поиска на сегодняшний день еще не найдено.
Дифференцировать опухоли поджелудочной железы следует с хроническим панкреатитом, панкреатическими кистами, внеорганными забрюшинными опухолями и опухолями брыжейки кишечника, пенетрацией язвы желудка или ДПК, аневризмами крупных сосудов, эхинококкозом и цистицеркозом с поражением гепато-панреатической зоны.
Лечение опухолей поджелудочной железы
Лечение доброкачественных опухолей только хирургическое: дистальная резекция поджелудочной железы, резекция головки поджелудочной железы, панкреатодуоденальная резекция, энуклеация опухоли. После операции проводится обязательное гистологическое исследование для уточнения типа новообразования.
При злокачественных новообразованиях основные направления терапии выбираются, исходя из клинической ситуации. Если у пациента выявляется злокачественный карциноид либо гормонально активный рак, локализованный в головке панкреас, производится панкреатодуоденальная резекция с сохранением пилорического отдела желудка. При гастриномах часто осуществляется гастрэктомия, селективная ваготомия, панкреатодуоденальная резекция, однако ведущими гастроэнтерологами и хирургами по сей день ведутся споры об эффективности и целесообразности указанных оперативных пособий.
В комплексную терапию опухолей поджелудочной железы могут включать лучевую и полихимиотерапию (при высоком коэффициенте пролиферации, активном синтезе гормонов, малигнизации и метастазировании новообразования). Паллиативное лечение злокачественных новообразований преследует цель восстановления оттока желчи и панкреатических соков, устранение воспалительного процесса в желчных путях, улучшение качества жизни пациента. С паллиативной целью проводятся такие операции: наружное дренирование желчных протоков по Керру и по Холстеду, чрескожное транспеченочное дренирование желчных протоков, холецистэктомия, эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков, эндоскопическое стентирование холедоха и др.
Консервативная терапия доброкачественных нейроэндокринных опухолей с низким уровнем продукции гормонов, невыраженным проявлением эндокринной гиперсекреции включает в себя комбинацию сандостатина и омепразола. В лечении такой опухоли, как гастринома, активно используют комбинацию Н2-блокаторов гистаминовых рецепторов, холинолитиков и ингибиторов протонной помпы.
Прогноз и профилактика опухолей поджелудочной железы
Прогноз при злокачественных опухолях поджелудочной железы крайне неблагоприятный, что связано с бессимптомным их течением и поздней диагностикой. Радикальное удаление опухоли возможно только у каждого десятого пациента, у каждого второго новообразование рецидивирует, а у 95% в течение первых 12 месяцев после операции обнаруживаются отдаленные метастазы. Комплексная терапия не намного улучшает показатели выживаемости: в течение пяти лет в живых остается не более 5% пациентов со злокачественными опухолями панкреатической зоны.
Прогноз при доброкачественных опухолях поджелудочной железы благоприятный – у девяти больных из десяти удается добиться полного излечения. Кроме того, доброкачественные новообразования этой локализации встречаются казуистически редко. Специфической профилактики опухолей поджелудочной железы не существует, однако соблюдение здорового образа жизни, правильное питание, достаточный отдых снижают вероятность формирования любых новообразований в организме.
Опухоли поджелудочной железы
Поджелудочная железа играет одну из главных ролей в жизнедеятельности организма человека. Выделяя панкреатический сок, содержащий ферменты, поджелудочная железа регулирует процесс пищеварения, а также вырабатывает инсулин, глюкагон и другие гормоны.
Этиология
Рак ПЖ чаще встречается среди городских жителей, употребляющих большое количество мяса и жиров. Курение способствует канцерогенезу вообще и РПЖ в частности (у курильщиков рак поджелудочной железы регистрируются в 2-2,5 раза чаще, чем у некурящих). Предполагается, что канцерогены, содержащиеся в табаке, могут при определенных условиях с желчью попадать в панкреатический проток, провоцируя сначала воспаление и, затем, возникновение опухоли. Потребление больших количеств кофе (более 3 чашек в день) повышает риск заболевания, но истинные причинно-следственные связи остаются в данном случае неясными.
Патологическая анатомия
Опухоль ПЖ чаще представляет собой аденокарциному, растущую из эпителия протоков. Рак головки поджелудочной железы составляет примерно около 70% (почти у четверти этих больных опухоль локализуется в крючковидном отростке), тела и хвоста 15-20%, терминального отдела холедоха и БДС — в 6-7% случаев по отношению ко всем ракам органа.
На момент установления диагноза опухоль почти у половины больных уже распространяется за пределы ПЖ, а у трети выявляются отдаленные метастазы.
В зависимости от первичной локализации опухоли, инвазия последней может происходить в различные соседние органы и ткани:
при локализации опухоли в головке — в холедох, двенадцатиперстную кишку, воротную вену, чревный ствол и его ветви, брыжейку поперечной ободочной кишки;
при локализации в теле и хвосте — в воротную и селезеночную вены, общую печеночную и селезеночную артерии, чревный ствол, аорту, желудок, брыжейку и/или стенку поперечной ободочной кишки.
Рак поджелудочной железы рано метастазирует по лимфатическим путям и гематогенно. Поражаются регионарные лимфатические узлы: панкреатодуоденальные, ретропилорические, перипортальные (гепатодуоденальные), перицелиакальные, мезентериальные, парааортальные. Гематогенные метастазы чаще всего локализуются в печени, значительно реже в легких, плевре, почках.
Клиническая картина рака поджелудочной железы
К классическим, хотя обычно и поздним, симптомам относятся потеря массы тела, боль в животе, ухудшение аппетита вплоть до анорексии и желтуха. Достаточно часто появляются слабость и утомляемость, тошнота, рвота, диарея, диспепсия и боль в спине.
Клиническая картина зависит от локализации опухоли. Ведущими клиническими симптомами рака головки ПЖ являются желтуха (92-98%), потеря массы тела (65-80%) и боли (45-65%). При раке тела и хвоста чаще всего отмечаются потеря массы тела (более 90%) и боли (более 70%). Вместе с тем отмечено, что при раке крючковидного отростка наиболее частыми жалобами больных являются боли (70%) и потеря массы тела (50%), а желтуха, в отличие от рака головки ПЖ, встречается крайне редко (около 15%) и является более поздним симптомом.
Следует помнить и о возможности стертой клинической картины рака ПЖ и даже о почти полном отсутствии клинических симптомов заболевания.
Рак поджелудочной железы следует подозревать у больного в возрасте старше 50 лет, у которого определяется любой из следующих признаков: 1) желтуха, возникшая без болевого приступа; 2) необъяснимое уменьшение массы тела более чем на 10%; 3) необъяснимая боль или дискомфорт в верхнем отделе живота, особенно при отрицательных результатах рентгенологического и эндоскопического исследования верхних отделов желудочно-кишечного тракта; 4) необъяснимые боли в пояснице; 5) приступ панкреатита без видимой причины; 6) экзокринная недостаточность поджелудочной железы без очевидной причины, проявляющаяся неустойчивым стулом, частыми поносами; 7) внезапное начало сахарного диабета без предрасполагающих факторов, таких как ожирение или наследственность
Лабораторная и инструментальная диагностика.
При обструктивной желтухе наблюдают увеличение уровня билирубина, повышение активности щелочной фосфатазы, только небольшое увеличение активности трансаминаз (в противоположность гепатиту). Повышение активности амилазы нетипично. У 50-60% больных отмечают изменения на рентгенограммах: компрессию антрального отдела желудка и двенадцатиперстной кишки, расширенную дуоденальную петлю. Сканирующая компьютерная томография — более точный способ, особенно в сочетании с аспирацией, осуществляемой с помощью иглы, и взятием пробы на цитологический анализ (отрицательный результат этой пробы еще не определяет диагноз). Чреспеченочная холангиография — более оптимальный метод для диагностики обструктивной желтухи, чем РХПГ. РХПГ может быть полезной в идентификации новообразований, локализованных в теле/хвосте поджелудочной железы, или патологии дуоде-нально-ампулярного региона. Цитологический анализ пробы, полученной во время операции с помощью аспирации, оказывает значительную помощь в трудных случаях. Маркеры опухоли отличаются вариабельностью, лучшим является СА 19—9. Лапароскопия может быть использована для выявления стадии заболевания и определения показаний к проведению резекции.
КИСТОЗНЫЕ НОВООБРАЗОВАНИЯ
Источником происхождения кистозных новообразований служат клетки протока поджелудочной железы. Серозное микрокистозное новообразование — это доброкачественное образование, тогда как муцинозная цистаденома представляет собой состояние, предшествующее злокачественному процессу, и может трансформироваться в цистаденокарциному. Для больного в этом случае характерны чувство неясного дискомфорта, потеря массы тела; желтуху отмечают менее чем у 10% больных. Хирургическое лечение показано в случае симптоматического заболевания и решения вопроса о малигнизации. Все макрокистозные образования должны быть иссечены.
Источником происхождения инсулиномы, наиболее распространенного островково-клеточного новообразования, служат р-клетки. Гиперинсули-немия вызывает тяжелую гипогликемию и приводит к судорогам, депрессии, коме. Глюкоза быстро купирует симптомы. Характерна триада Уиппла (Whipple): гипогликемия во время приступа (меньше 500 мг/л), развитие нейропсихических нарушений, гипогликемия натощак и быстрое купирование приступа после внутривенного введения глюкозы или приема сахара. Отмечают высокую концентрацию инсулина в крови, которая не соответствует имеющейся гликемии.
Инсулиномы включают доброкачественные аденомы (80%), злокачественные (15%) и множественные (15%). Диаметр большинства из них составляет 1-3 см. При наличии множественных инсулином следует думать о множественном эндокринном аденоматозе (5% МЭА или МЭА-1) — синдроме Вермера (Warmer). Установить локализацию инсулином в предоперационный период трудно; в диагностике могут помочь ангиография, селективные образцы венозной крови или сканирующая компьютерная томография.
Рекомендовано раннее хирургическое лечение для устранения метаста-зирования и применение стрептозотоцина, разрушающего островки.
ГАСТРИНОМА
Клинические проявления. Для заболевания характерна оригинальная триада Золлингера—Эллисона: пептические язвы, имеющие атипическую локализацию и обладающие фульминантным, агрессивным течением, экстремальная гиперсекреция желудочного содержимого и наличие не-р-островково-клеточной опухоли поджелудочной железы. Может начинаться как простое заболевание и заканчиваться появлением тяжелых осложнений (перфорации, обструкции, кровотечения, рефрактерности к терапии). Стандартное медикаментозное и хирургическое лечение неэффективно. Отмечают случаи, сопровождающиеся значительной диареей и стеатореей.

Диагностика. Проявления, типичные для гастриномы, включают высокие скорости базальной секреции ВАО/МАО (= или >0,6), гипертрофированные складки слизистой оболочки желудка, гипергастринемию натощак (более 200 пг/мл) или пароксизмальное повышение уровня гастрина в ответ на введение секретина, визуализацию панкреатической опухоли при использовании КТ.
Патология и патофизиология. Гастриномы представляют собой не-р-островково-клеточные опухоли поджелудочной железы, размер которых составляет 2-10 мм. В литературе существуют различные данные относительно злокачественного потенциала гастрином, хотя отмечают его уровень, равный или превышающий 90%. Наблюдают наличие гастрином в стенке двенадцатиперстной кишки. Новообразования обладают медленным ростом, метастазируют поздно; причиной летального исхода часто оказывается язвенная болезнь. Случаи гастрином описаны как проявления синдрома МЭА-1 (триада Вермера: гипофиз, околощитовидные железы, поджелудочная железа), при котором опухоли отличаются тем, что они множественны и доброкачественны.
Лечение. Оригинальным методом лечения является гастрэктомия. Однако использование блокаторов гистаминовых Н2-рецепторов и омепразола с выполнением проксимальной селективной ваготомии или без нее могут контролировать состояние больных, имеющих заболевание, не подлежащее резекции.
ДРУГИЕ ОСТРОВКОВО-КЛЕТОЧНЫЕ ОПУХОЛИ
Липомы могут вызвать диарею, «панкреатическую холеру», синдром WDHA (водная диарея, гипокалиемия, ахлоргидрия), 50% из их числа относятся к злокачественным образованиям. Для глкжагоном характерны кожные поражения ( мигрирующая некролитическая эритема ), диабет, глоссит, анемия, потеря массы тела, депрессия и венозный тромбоз; 75% глюкагоном относят к злокачественным опухолям. Лучшим лечением служит резекция. Клинические проявления соматостатином включают диабет, диарею, стеаторею, ахлоргидрию, желчные конкременты, мальабсорбцию и абдоминальную боль. Все эти симптомы приписывают избыточному уровню соматостатина. В лечении наиболее часто используют стрептозоцин, дакарбазин, доксорубицин.
Государственная клиническая больница №29 им. Н.Э.Баумана – это современная многопрофильная высокотехнологичная больница с уникальной полуторавековой историей и традицией, оказывающая высококачественную медицинскую помощь в круглосуточном режиме.
Рак поджелудочной железы: причины, симптомы, диагностика, лечение
Рак поджелудочной железы (РПЖ) — это злокачественная опухоль из эпителиальных или нейроэндокринных клеток поджелудочной железы с относительно бессимптомным началом заболевания и достаточно агрессивным течением. Данное заболевание одинаково часто встречается как среди мужчин, так и среди женщин. Средний возраст заболевших РПЖ составляет 65-75 лет. Рак поджелудочной железы отличается высокой смертностью, которая достигает 80% в течение первого года болезни. Лечение считается сложным из-за особенностей анатомического строения и расположения железы, однако современная терапия позволяет добиться хороших результатов, особенно в начальных стадиях заболевания.
Содержание:
Поджелудочная железа состоит из двух основных частей: экзокринной паренхимы с протоками, клетки которой синтезируют пищеварительные ферменты, и эндокринной паренхимы, клетки которой продуцируют гормоны, в частности инсулин. Рак поджелудочной железы может развиваться как из эпителиальных, так и нейроэндокринных клеток. От гистологического варианта и степени дифференцировки рака поджелудочной железы зависят такие важные показатели, как характер роста, вероятность метастазирования и клинические проявления опухоли.

Причины и механизм возникновения рака поджелудочной железы
Непосредственные причины рака поджелудочной железы на сегодняшний момент не определены, однако выделяют ряд факторов риска, которые могут поспособствовать возникновению опухоли:
- табакокурение;
- злоупотребление спиртными напитками;
- неправильное питание: чрезмерное употребление жареного мяса, жирной и острой пищи, животных белков, сахара, кофе;
- наличие сопутствующих заболеваний: сахарный диабет, хронический панкреатит, аденома и кисты железы;
- ожирение;
- генетическая предрасположенность (примерно в 5-10 % случаев);
- контакты с канцерогенными веществами (асбест, бензидин);
- радиоактивное облучение.
Под воздействием причинных факторов происходит перестройка ДНК клеток, начинается неконтролируемое деление и рост клеток, что ведет к опухолевой трансформации.
Симптомы рака поджелудочной железы
Клиника РПЖ неспецифична, может имитировать другие заболевания и напрямую зависит от месторасположения опухолевого узла (головка, тело или хвост железы) и его взаимоотношения с соседними структурами и органами (желудком, двенадцатиперстной кишкой, желчными протоками и сосудами).
Формы рака поджелудочной железы в зависимости от степени поражения и распространенности:
- локальная форма;
- местно-распространенная форма;
- распространенный рак.
Формы рака поджелудочной железы в зависимости от клинического проявления:
- болевая форма;
- желтушная форма;
- маскированные формы (имитирующие сахарный диабет, панкреатит и др.)
Локальная форма рака поджелудочной железы чаще всего протекает бессимптомно на начальных стадиях. Могут появляться жалобы на ухудшение аппетита, необъяснимое повышение температуры и снижение массы тела.
Клинические проявления местно-распространенного рака связаны с поражением соседних органов и структур. К ним относят:
- Боль в животе или правом подреберье. Отмечается у 65-90% пациентов. Её появление объясняется поражением опухолью нервных окончаний, реактивным панкреатитом или перерастяжением капсулы печени при закупорке общего желчного протока.
- Механическая (обтурационная) желтуха. Раннее проявление рака головки поджелудочной железы. При этом наблюдаются желтушное окрашивание кожи и слизистых оболочек, кожный зуд, обесцвечивание стула и интенсивное окрашивание мочи.
- Часто наблюдаются нарушения сердечного ритма (брадикардия – уменьшение частоты сердечных сокращений).
- Синдром портальной гипертензии при поражении опухолью воротной вены: гепатоспленомегалия (увеличение печени и селезенки), варикозное расширение вен пищевода и желудка, желудочно-кишечные кровотечения, асцит (скопление жидкости в брюшной полости). Характерны при локализации опухоли в теле или хвосте поджелудочной железы.
- Пациенты отмечают сильные головные боли, снижение работоспособности, повышенную раздражительность, апатию.
- Резкое похудание обусловлено расстройством пищеварения из-за нарушения пассажа («прокачивания») желчи и нарушения выработки поджелудочной железой пищеварительных ферментов и панкреатического полипептида, которые принимают участие в расщеплении белков и жиров.
- Диспепсические расстройства: тяжесть после приема пищи, тошнота, рвота, отрыжка, запоры или обильный зловонный стул.
- При прорастании рака поджелудочной железы в 12-перстную кишку развиваются симптомы желудочно-кишечной непроходимости, воспаления желчных протоков, возможно возникновение кишечного кровотечения. Чаще встречается при опухолях, локализующихся в головке поджелудочной железы.
- Рак тела и хвоста поджелудочной железы может сопровождаться тромбообразованием (чаще в системе воротной вены). В тяжелых случаях встречаются тромбозы сосудов нижних конечностей, инфаркты легких и селезенки.
Характерным для распространенной формы рака поджелудочной железы является наличие метастазов в легких, печени, почках, костях, рассеиванием опухолевых клеток по брюшной и плевральным полостям.
Диагностика рака поджелудочной железы
При подозрении на рак поджелудочной железы оценивается общее состояние пациента, уточняются жалобы и наличие сопутствующих заболеваний (хронического панкреатита, сахарного диабета, кист поджелудочной железы). Проводится внешний осмотр (обращают внимание на желтушность кожи, усиленный венозный рисунок), прощупывание печени, селезенки, периферических лимфатических узлов, желчного пузыря, оценивается алиментарный статус (недостаточность или избыточность питания).
Назначается ряд лабораторных исследований:
- общий анализ крови (оценивают уровень лейкоцитов, эритроцитов и гемоглобина, СОЭ);
- общий анализ мочи (определяют наличие в моче желчных пигментов и уробилина);
- биохимический анализ крови (оценивают уровень билирубина, АЛТ, АСТ, щелочной фосфатазы, ЛДГ, креатинина, мочевины, амилазы, глюкозы);
- коагулограмма (оценивают свертывающую и противосвертывающую систему крови);
- определение уровня опухолевых маркеров в крови (СА 19-9, РЭА).
Проводят инвазивные и неинвазивные инструментальные исследования:
- ультразвуковое исследование органов брюшной полости. Позволяет установить наличие опухоли в поджелудочной железе;
- КТ и МРТ органов брюшной полости. Позволяет уточнить размеры опухоли, её взаимоотношение с соседними органами и структурами, оценить вне-и внутрипеченочные желчные протоки, вирсунгов проток, воротную вену, регионарные лимфатические узлы;
- рентгенография или рентгеноскопия желудка и двенадцатиперстной кишки. Оцениваются размеры органов, эвакуация из желудка;
- рентгенография органов грудной клетки. Применяется для обнаружения отдаленных метастазов;
- эндосонография — комбинированное эндоскопическое и ультразвуковое исследование;
- ФГДС желудка и двенадцатиперстной кишки для оценки состояния слизистой и проходимости привратника (циркулярный мышечный слой между желудком и двенадцатиперстной кишкой). Позволяет определить прорастание опухоли в двенадцатиперстную кишку;
- эндоскопическая ретроградная холангиопанкреатография — комбинированное эндоскопическое и рентгеноскопическое исследование, при котором эндоскопически в желчные пути подается рентгенконтрастное вещество, а затем с помощью рентгеновской аппаратуры получают их изображение;
- черескожная чреспеченочная эвакуация желчи из желчного пузыря и/или внутрипеченочных желчных протоков под УЗИ-контролем. Так же может использоваться как предоперационная подготовка или метод симптоматического лечения;
- лапароскопия. Помогает в оценке опухолевой распространённости и возможности проведения хирургического лечения. При данном методе исследования также проводят забор асцитической жидкости для цитологического исследования;
- ЭКГ для оценки состояния сердечно-сосудистой системы;
- остеосцинтиграфия при подозрении на наличие метастазов в кости скелета.
Для подтверждения диагноза «рак поджелудочной железы» и определения его клеточного строения необходимо проведение биопсии. Забор тканей для морфологического исследования может быть проведен с помощью чрескожной тонкоигольной аспирационной биопсии, эндоскопической биопсии через двенадцатиперстную кишку или при лапароскопии.

Лечение рака поджелудочной железы
Главным методом лечения рака поджелудочной железы является хирургическое лечение. Объем оперативного вмешательства зависит от места расположения опухоли, её размеров и распространенности, взаимоотношения с соседними органами и структурами, возраста и общего состояния пациента. Различают операции двух видов: радикальные и паллиативные. Радикальные операции показаны пациентам с 1-3 стадией. К ним относят:
- панкреатодуоденальная резекция, при которой удаляют часть желудка, часть поджелудочной железы, желчный пузырь и двенадцатиперстную кишку;
- резекция тела и хвоста поджелудочной железы;
- тотальная панкреатодуоденэктомия — операция, полного удаления поджелудочной железы с двенадцатиперстной кишкой.
Паллиативные операции направлены на коррекцию серьезных симптомов и проявлений заболевания и улучшение общего состояния и качества жизни пациентов. Среди них выделяют:
- Гастроэнтеростомию — операция наложения соустья между желудком и тонкой кишкой. Показана при желудочнотонкокишечной непроходимости.
- Наложение билиодигестивных анастомозов — операция по созданию соустья между желчевыводящими путями и желудочно-кишечным трактом (при механической желтухе для улучшения оттока желчи).
Лучевая терапия (применение особого вида энергии излучений) при лечении рака поджелудочной железы используется чаще всего после хирургического лечения, при неоперабельных опухолях, либо в комбинации с химиотерапией.
При неоперабельной опухоли возможно назначение индукционной химиотерапии, которая выступает, как попытка перевести неоперабельный процесс в операбельный с последующим хирургическим лечением. Назначается с целью уменьшения количества раковых клеток. После проведенного оперативного лечения показано назначение адъювантной (дополнительной) химиотерапии, которая направлена на уничтожение раковых клеток, которые могли остаться после операции. При раке с отдаленными метастазами показана системная химиотерапия.
Также для лечения рака поджелудочной железы существуют препараты направленного действия, которые оказывают губительный эффект непосредственно на раковые клетки — таргетная терапия (Эрлотиниб).
В качестве симптоматической терапии при раке поджелудочной железы проводят:
ОПУХОЛИ ИЗ ОСТРОВКОВЫХ КЛЕТОК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
С открытием гормонов поджелудочной железы и желудочно-кишечного тракта появилась возможность описания островково – клеточные опухоли поджелудочной железы (опухоли островков Лангерганса).
- ортоэндокринные, секретирующие гормоны, свойственные физиологической функции островков;
- параэндокринные, выделяющие гормоны, не свойственные им
К ортоэндокринным относятся новообразования клеток: глюкагонома, инсулинома, сомастинома и ППома. Клеточное происхождение параэндокринных опухолей не установлено, к ним относятся новообразования, выделяющие гастрин (гастринома), вазоактивный интестинальный пептид (випома), кортикотропинома, опухоли с карциноидным синдромом.
К параэндокринным опухолям относятся и редкие опухоли, секретирующие другие пептиды и простагландины.
Новообразованиям островков Лангерганса, особенно злокачественным, свойственна полигормональная секреция, «чистые» опухоли являются редкостью. Значительная часть этих опухолей вырабатывает множество гормонов, которые обнаруживаются в различных опухолевых клетках, но клиническая симптоматика обычно обусловлена одним гормоном, биологически активным и вырабатываемым в наибольшем количестве. Метастазы злокачественной опухоли могут состоять только из одного типа клеток.
Предполагается существование двух источников происхождения эндокринных опухолей: островкового, откуда произошло их название – инсуломы, и протокового – из мультипотентных стволовых клеток в протоковом эпителии (незидиобластов). Чаще опухоли возникают у взрослых в любой части поджелудочной железы, редко имеет собственную капсулу (особенно небольшие). При выраженном фиброзе стромы с отложением солей извести, инсуломы обретают хрящевидную плотность. Размеры автономных опухолей варьируют от 700 мкм до нескольких сантиметров в диаметре. Опухоли, диаметром до 2 см, как правило, доброкачественные, а более 6 см – злокачественные.
Островковые опухоли – это, прежде всего аденомы и реже – аденокарциномы. По размеру и форме опухолевые клетки сходны с соответствующими клетками нормальных островков: полигональные или призматические, редко – веретеновидные.
- Ортоэндокринные опухоли.
- Глюкагонома – опухоль островков Лангерганса, секретирующая глюкагон, что приводит к развитию сложного симптомокомплекса, Наблюдаются: диабет, анемию и похудание, реже отмечаются диарея, поражение слизистых оболочек, тромбозы и эмболии, доминируют кожные проявления – дерматит. Чаще дерматит развивается на нижних конечностях, в паховой области, промежности, перианальной области, нижней части живота, на лице. Поражение слизистых оболочек при глюкагономе – стоматит, гингивита, глоссита, язык характерный – большой, мясистый, красный со сглаженными сосочками. Диабет при синдроме глюкагономы у 75% больных легкий (для которых достаточна диета), четверть больных нуждаются в инсулинотерапии. Выраженные катаболические изменения при глюкагономе являются причиной похудания, потеря массы тела в отсутствие анорексии. Анемия – нормохромная и нормоцитарная. Глюкагономы обычно больших размеров и составляет до 10 см и выше, в большинстве случаев новообразования злокачественные. 85% больных имеют возраст более 50 лет, реже больных до 30 лет. Лечение – хирургическое и химиотерапевтическое.
- Инсулинома – опухоль, секретирующая избыточное количество инсулина, что проявляется гипогликемическим симпомокомплексом. Опухоль встречается во всех возрастных группах – от новорожденных до престарелых, чаще поражает от 30 до 55 лет, детей составляет около 5%. Клиническое проявление инсулиномы связано с ее гормональной активностью. Гиперинсулинизм является основным патогенетическим механизмом, от которого зависит весь симптомокомплекс заболевания. При снижении уровня глюкозы до гипогликемии включаются механизмы, направленные на гликогенолиз, глюконеогенез, мобилизацию свободных жирных кислот, кетогенез. Характерно наличие нервно-психический нарушений. Развитие гипогликемии в утренние часы и при пропуске очередного приема пищи, при физических и психических напряжениях, у женщин накануне месячных говорит в пользу инсулиномы. В диагностике могут возникнуть трудности при применении больным препаратом инсулина. Радикальный метод лечения – хирургический.
- Соматостатинома – представление о симптомокомлексе, еще не сформировано. Наряду с холелитиазом обнаруживается сахарный диабет, диарея или стеаторея, гипохлоргидрия, анемия, похудание. По характеру секреции соматостатиномы – полигормональные.
- ППома – панкреатический пептид секретируется F-клетками поджелудочной железы. Пептид снижает сократительную функцию желчного пузыря, повышает тонус общего желчного протока и тормозит эндокринную функцию поджелудчной железы, повышенное содержание панкреатического пептида в периферческой крови. Опухоли проявляются случайно при операциях на желудке, кишечнике, желчном пузыре.
- Параэндокринные опухоли.
- Гастринома – ульцерогенный синдром язвенного диатеза (синдром Золлигера – Эллисона) – это сочетание тяжелого течения язвенной болезни двенадцатиперстной кишки при опухоли поджелудочной железы. В основе заболевания лежит гипергастринемия, которая вызывает постоянную стимуляцию функцию обкладочных клеток желудка. Желудочная гиперсекреция с очень высокой концентрацией соляной кислоты обуславливает большинство проявлений синдрома и в первую очередь – изъязвление слизистой оболочки желудочно-кишечного тракта. Язва локализуется чаще в постбульбарном отделе двенадцатиперстной кишки, язвы могут быть множественными, чаще, чем при обычной язвенной болезни – кровотечения, перфорация, стеноза, болевой синдром. Лечение хирургическое.
- Випома – синдром водной диареи с опухолью поджелудочной железы. Причиной клинического проявления – секреция вазоактивного интенстинального пептида (ВИП). У более 70% больных ВИПом – злокачественные, у 20% – симптокомплекс – результат гиперплазии островкового аппарата. Избыточная секреция ВИП стимулирует выраженную экскреции тонкой кишкой и поджелудочной железой жидкости и электролитов, которые не успевают всасываться в толстой кишке. Это выражается профузными поносами, что приводит к дегидрадации. Потеря калия, бикарбонатов и магния приводит к развитию ацидоза, выраженной слабости и тетанических судорог, в последствие – азотемия.
- Кортикотропинома – выражается глюкокортикоидным гиперкортицизмом. Кортикотропинома выявляется уже в стадии метастазирования, поэтому лечение хирургическое.
- Паратиренома – гиперкальциемия, как ведущий признак эндокринных опухолей поджелудочной железы. Гиперкальциемия может быть результатом местастического процесса в кости.
- Опухоли поджелудочной железы с карциноидным синдромом. Обнаруживаются в кишечнике и даже в бронхах. Карциноид поджелудочной железы способен секретировать практически все пептиды, свойственные орто- и параэндокринным заболеваниям.
Медикаментозное лечение имеет положительный эффект от применения соматостатина.
Рак поджелудочной железы: Причины, симптомы и лечение
Рак поджелудочной железы — одно из самых коварных и опасных онкологических заболеваний. Он длительное время протекает бессимптомно, а когда дает о себе знать, как правило, оказывается уже инкурабельным. Но даже если диагноз установлен на ранней стадии, пятилетняя выживаемость составляет не более 15%. За счет того, что железа расположена глубоко и окружена другими органами брюшной полости, операции на ней сложны и требуют от хирурга большого мастерства. Высок риск серьезных и подчас фатальных послеоперационных осложнений. [1,2]
Злокачественная опухоль поджелудочной железы в цифрах и фактах:
- По частоте среди прочих онкологических заболеваний у взрослых занимает шестое место.
- Согласно американской статистике, злокачественные новообразования поджелудочной железы составляют около 3% от всех онкологических заболеваний и обусловливает 7% смертности от всех видов рака.
- Чаще всего опухоль встречается у людей старше 60–65 лет.
- Мужчины и женщины болеют одинаково часто.
- В 50–60% случаев опухоль поражает только головку поджелудочной железы, в 10% — тело, в 6–8% — хвост. В 25–30% случаев поражена вся поджелудочная железа. [1,3,8]
Виды рака поджелудочной железы
В поджелудочной железе есть экзокринная ткань, которая вырабатывает пищеварительные ферменты, и эндокринная, функцией которой является производство некоторых гормонов. Соответственно, в зависимости от происхождения, выделяют экзокринные и эндокринные злокачественные опухоли поджелудочной железы. Первые встречаются намного чаще. Когда говорят о раке поджелудочной железы, в большинстве случаев имеют в виду именно экзокринные опухоли.
Аденокарцинома — опухоль из железистых клеток, является самым распространенным типом экзокринного рака. Она встречается в 80–95% случаев. В большинстве случаев опухоль происходит из клеток, выстилающих протоки поджелудочной железы — протоковая аденокарцинома. Реже встречаются новообразования из клеток, которые вырабатывают пищеварительные ферменты, в ацинусах. Такой рак называется ацинарно-клеточным.
Отдельно выделяют внутрипротоковые папиллярные и кистозные муцинозные опухоли, ассоциированные с инвазивным раком. Эти новообразования являются доброкачественными, но со временем могут трансформироваться в рак. Люди, у которых диагностированы эти патологии, должны наблюдаться у врача. Кистозные опухоли обычно удаляют хирургически из-за риска озлокачествления. Папиллярные оперируют при определенных условиях, например, если новообразование находится в главном протоке.
Более редкие разновидности злокачественных опухолей поджелудочной железы: плоскоклеточный, недифференцированный, аденосквамозный рак, цистаденокарцинома, перстневидно-клеточная карцинома.
Менее 5% от всех новообразований поджелудочной железы составляют опухоли, которые развиваются из эндокринных клеток — нейроэндокринные опухоли, или опухоли островковых клеток. К ним относят гастриномы, инсулиномы, глюкагономы, соматостатиномы. Чаще всего они доброкачественные, но могут оказаться злокачественными, и даже биопсия не всегда помогает вовремя установить правильный диагноз. [1,5]
Локализация рака поджелудочной железы
Злокачественная опухоль может находиться в головке, теле или хвосте поджелудочной железы. В зависимости от локализации, она будет иметь некоторые особенности.
Рак головки поджелудочной железы
Чаще всего встречается рак головки поджелудочной железы. Например, здесь локализуется около 75% протоковых аденокарцином. Злокачественные опухоли, удаленные из головки, в среднем имеют размер 2,5–3,5 см, в то время как в теле и хвосте они обычно крупнее. Однако, из-за близкого расположения желчного протока, даже небольшие новообразования головки способны сдавливать его и приводить к механической желтухе. Другие характерные осложнения: стеноз двенадцатиперстной кишки и кровотечение из распадающегося рака.
Рак тела поджелудочной железы
Тело поджелудочной железы — вторая по распространенности локализации рака часть органа. Протоковые аденокарциномы встречаются здесь в 18% случаев. Если опухоль находится в теле или хвосте, то по сравнению с раком головки чаще встречаются такие осложнения, как тромбофлебиты, флеботромбозы, сахарный диабет. Видимо, это связано с тем, что новообразования тела и хвоста имеют более крупные размеры. Если возникает желтуха, обычно это говорит о запущенном раке.
Рак хвоста поджелудочной железы
Рак хвоста поджелудочной железы встречается реже всего. Такую локализацию имеют лишь 7% протоковых аденокарцином. Из-за близости желудка, ободочной кишки и легкого такие опухоли сложнее обнаружить во время УЗИ. [6]

Стадии рака поджелудочной железы
Классификация рака поджелудочной железы по стадиям базируется на общепринятой системе TNM.
Буква T обозначает характеристики первичной опухоли. T1 — опухоль, которая находится в пределах поджелудочной железы, имеет размер до 2 см (T1a) или более (T1b) и не прорастает в капсулу, сосуды, и соседние органы. Стадии T2 и T3 обозначают разную степень прорастания рака в различные структуры.
Буквой N обозначается распространение раковых клеток в лимфатические узлы. N0 — очаги в лимфоузлах отсутствуют. N1,2,3 — распространение рака в различные группы лимфатических узлов.
M — это наличие (M1) или отсутствие (M0) отдаленных метастазов.
В зависимости от сочетаний разных значений T, N и M, рак поджелудочной железы делят на четыре стадии с подстадиями:


