Липопротеиды: функции, значение и классификация
Одной из причин развития сахарного диабета является повышенный уровень холестерина в крови. Существует также и обратная связь, когда при диабете значительно повышаются показатели холестерина, что влечет за собой возникновение сердечно-сосудистых патологий.
Холестерин входит в состав липопротеидов, которые являются своеобразным транспортным средством, доставляющим жиры к тканям. Для контроля здоровья больного диабетом обязательно изучается уровень липопротеидов в крови, таким образом можно заметить и предупредить патологические изменения в организме.
Функции и значение
Липопротеидами (липопротеинами) называют комплексные соединения липидов и аполипопротеинов. Липиды необходимы для жизнедеятельности организма, но они являются нерастворимыми, поэтому не могут выполнять свои функции самостоятельно.
Аполипопротеины — это белки, которые связываются с нерастворимыми жирами (липидами), преображаясь в растворимые комплексы. Липопротеины транспортируют по организму различные частицы — холестерин, фосфолипиды, триглицериды. Липопротеиды играют важную роль в организме. Липиды являются источником энергии, а также повышают проницаемость мембран клеток, активизируют ряд ферментов, участвуют в образовании половых гормонов, работе нервной системы (передаче нервных импульсов, мышечных сокращений). Аполипопротеины активизируют процессы свертываемости крови, стимулируют иммунную систему, являются поставщиком железа для тканей организма.
Классификация
Липопротеиды классифицируют по плотности, составу белковой части, скорости флотации, размерам частиц, электрофоретической подвижности. Плотность и размер частиц связаны друг с другом — чем выше плотность фракции (соединения из белка и жиров), тем меньше ее размер и содержание липидов.
При помощи метода ультрацентрифугирования выявляют высокомолекулярные (высокая плотность), низкомолекулярные (низкая плотность), низкомолекулярные липопротеиды (очень низкая плотность) и хиломикроны.
Классификация по электрофоретической подвижности включает в себя фракции альфа-липопротеидов (ЛПВП), бета-липопротеидов (ЛПНП), пере-бета-липопротеиды (ЛПОНП), мигрирующие к зонам глобулинов и хиломикроны (ХМ), которые остаются на старте.
По гидратированной плотности к выше перечисленным фракциям добавляются липопротеиды промежуточной плотности (ЛППП). Физические свойства частиц зависят от состава белка и липидов, а также от их соотношения друг с другом.
Липопротеиды синтезируются в печени. Жиры, поступающие в организм извне, поступают в печень в составе хиломикронов.
Различают следующие виды белково-липидных комплексов:
- ЛПВП (высокая плотность соединений) являются самыми маленькими частицами. Данная фракция синтезируется в печени. Она содержит фосфолипиды, которые не позволяют холестерину покидать кровяное русло. Липопротеины с высокой плотностью осуществляют обратное движение холестерола от периферийных тканей к печени.
- ЛПНП (низкая плотность соединений) больше по размерам, чем предыдущая фракция. Помимо фосфолипидов и холестерина, содержит триглицериды. Липопротеины низкой плотности доставляют липиды к тканям.
- ЛПОНП (очень низкая плотность соединений) являются самыми крупными частицами, уступающими по размерам лишь хиломикронам. Фракция содержит много триглицеридов и «плохого» холестерина. Липиды доставляются к периферийным тканям. Если в крови циркулирует большое количество пере-бета-липопротеидов, то она становится мутной, с молочным оттенком.
- ХМ (хиломикроны) вырабатываются в тонком кишечнике. Это самые крупные частицы, содержащие липиды. Они доставляют жиры, поступившие в организм с пищей, к печени, где в дальнейшем происходит расщепление триглицеридов на жирные кислоты и присоединение их к белковой составляющей фракций. Хиломикроны могут попадать в кровь только при очень существенных нарушениях обмена жиров.
ЛПНП и ЛПОНП относятся к атерогенным липопротеидам. Если в крови преобладают эти фракции, то это приводит к образованию холестериновых бляшек на сосудах, которые становятся причиной развития атеросклероза и сопутствующих сердечно-сосудистых патологий.
ЛПОНП повышены: что это значит при диабете
При наличии сахарного диабета существует повышенный риск развития атеросклероза из-за высокого содержания низкомолекулярных липопротеидов в крови. При развивающейся патологии изменяется химический состав плазмы и крови, а это ведет к нарушению функций почек и печени.

Сбои в работе этих органов приводят к повышению уровня липопротеидов с низкой и очень низкой плотностью, циркулирующих в крови, в то время как уровень высокомолекулярных комплексов снижается. Если показатели ЛПНП и ЛПОНП повышены, что это значит и как предупредить нарушение жирового обмена, можно ответить только после диагностики и выявления всех факторов, спровоцировавших увеличение белково-липидных комплексов в кровяном русле.
Значимость липопротеидов для диабетиков
Ученые давно установили взаимосвязь между уровнем глюкозы и концентрацией холестерина в крови. У диабетиков существенно нарушается баланс фракций с «хорошим» и «плохим» холестерином.
Особенно отчетливо такая взаимозависимость обмена веществ наблюдается у людей с диабетом второго типа. При хорошем контроле уровня моносахаридов диабета первого типа риск развития сердечно-сосудистых заболеваний снижается, а при втором типе патологии, независимо от такого контроля, ЛПВП все равно остается на низком уровне.
Когда при диабете ЛПОНП повышены, что это значит для здоровья человека можно сказать по степени запущенности самой патологии.
Дело в том, что сам по себе сахарный диабет негативно влияет на работу различных органов, в том числе и сердца. Если при наличии сопутствующих нарушений добавляется атеросклероз сосудов, то это может привести к развитию инфаркта.
Дислипопротеинемия
При сахарном диабете, особенно если его не лечить, развивается дислипопротеинемия — недуг, при котором происходит качественное и количественное нарушение белково-липидных соединений в кровяном русле. Это происходит по двум причинам — образованием в печени преимущественно липопротеинов низкой или очень низкой плотности и малой скорости их выведения из организма.
Нарушение соотношения фракций является фактором развития хронической патологии сосудов, при которой на стенках артерий образуются холестериновые отложения, в результате чего сосуды уплотняются и сужаются в просвете. При наличии аутоиммунных заболеваний липопротеиды становятся для клеток иммунитета чужеродными агентами, к которым вырабатываются антитела. В этом случае антитела еще больше увеличивают риск развития заболеваний сосудов и сердца.
Липопротеиды: норма при диагностике и методы лечения при отклонениях
При сахарном диабете важно контролировать не только уровень глюкозы, но и концентрацию липопротеидов в крови. Определить коэффициент атерогенности, выявить количество липопротеидов и их соотношение по фракциям, а также узнать уровень триглицеридов, холестеролов можно с помощью липидограммы.
Диагностика
Анализ на липопротеиды выполняется посредством забора крови из вены. До проведения процедуры пациенту не следует принимать пищу в течение двенадцати часов. За сутки до анализа нельзя употреблять спиртные напитки, а за час до исследования не рекомендуется курить. После забора материала его исследуют ферментативном методом, при котором пробы окрашиваются специальными реагентами. Данная методика позволяет точно определить количество и качество липопротеидов, что позволяет врачу верно оценить риск развития атеросклероза сосудов.
Холестерин, триглицериды и липопротеиды: норма у мужчин и женщин
У мужчин и женщин нормальные показатели липопротеинов различаются. Это связано с тем, что коэффициент атерогенности у женщин снижен из-за повышенной эластичности сосудов, которую обеспечивает эстроген — женский половой гормон. После пятидесятилетнего возраста липопротеиды норма как у мужчин, так и у женщин становятся одинаковыми.
ЛПВП (ммоль/л):
- 0,78 — 1,81 — для мужчин;
- 0,78 — 2,20 — для женщин.
ЛПНП(ммоль/л):
- 1,9 — 4,5 — для мужчин;
- 2,2 — 4,8 — для женщин.
Холестерин общий (ммоль/л):
- 2,5 — 5,2 — для мужчин;
- 3,6 — 6,0 — для женщин.
Триглицериды, в отличии от липопротеидов, имеют повышенные показатели нормы у мужчин:
- 0,62 — 2,9 — для мужчин;
- 0,4 — 2,7 — для женщин.
Как правильно расшифровать результаты анализов
Коэффициент атерогенности (КА) вычисляют по формуле: (Холестерин — ЛПВП)/ЛПВП. Например, (4,8 — 1,5)/1,5 = 2,2 ммоль/л. — этот коэффициент является низким, то есть вероятность развития болезней сосудов невелика. При значении, превышающем 3 единицы, можно говорить о наличии у пациента атеросклероза, а если коэффициент равен или превышает 5 единиц, то у человека могут быть патологии сердца, мозга или почек.
Лечение
При нарушении обмена липопротеидов больному прежде всего следует придерживаться строгой диеты. Необходимо исключить или существенно ограничить потребление животных жиров, обогатить рацион овощами и фруктами. Продукты следует готовить на пару или отваривать. Необходимо кушать маленькими порциями, но часто — до пяти раз в день.
Не менее важна постоянная физическая нагрузка. Полезны пешие прогулки, зарядка, занятия спортом, то есть любые активные физические действия, которые будут способствовать снижению уровня жиров в организме.
Для больных сахарным диабетом необходимо контролировать количество глюкозы в крови, принимая сахаропонижающие медикаменты, фибраты и сатины. В некоторых случаях может потребоваться инсулинотерапия. Помимо медикаментов, нужно отказаться от приема алкоголя, курения и избегать стрессовых ситуаций.
Что такое липопротеины? [таблица по видам и функциям]
Синтез, превращение, транспорт и утилизация жиров в организме происходит через образование сложных соединений. Они переносят жирные вещества через водную среду (цитоплазму клеток, межклеточные пространства, плазму), т. е. делают их водорастворимыми. Этими соединениями являются липопротеиды, которые в зависимости от плотности делятся на несколько видов. Плотность обеспечивается химической структурой, молекулярным строением, что все вместе и влияет на специфику выполняемых ими функций.
Следовательно, липопротеиды крови – главные показатели жирового обмена. На основании их соотношения в плазме вычисляется риск развития сердечно-сосудистых заболеваний. В связи с этим липопротеины еще классифицируют на атерогенные и антиатерогенные. А для определения их концентрации проводят анализ венозной крови на липидограмму.
Липопротеиды – что это
Исходя их названия, липопротеины – это комплексы жиров и белков.
- Жиры представлены холестерином и его эфирами, триглицеридами, жирорастворимыми витаминами и фосфолипидами. Они используются в построении клеточных мембран с обеспечением их избирательной проницаемости, производстве стероидных гормонов (коры надпочечников, мужских и женских половых желез), витамина D. Жирные компоненты липопротеинов служат катализаторами некоторых химических реакций и главным источником энергии. Жиры в своем большинстве синтезируются тканями, и только пятая их часть поступает с пищей.
- Белковый компонент представлен аполипопротеинами – специальными белками, специфичными для каждой фракции липопротеинов. Они образуются в организме человека рядом с местами синтеза или поступления жиров (в печеночных, нервных и клетках кишечного эпителия). Структура белка-переносчика рассчитана на транспорт липидов в водной среде: один его конец, жирорастворимый, обращен внутрь соединения и связан с каплей жира, другой, водорастворимый, выведен наружу, он взаимодействует с окружающей биологической жидкостью.
Логично, что молекулы липопротеидов имеют приближенную к шару форму, где роль ядра выполняет жирный компонент, а роль оболочки – белковый. Транспортные формы липидов разнятся между собой не качественной структурой, а процентным отношением входящих в них веществ: чем меньше жиров и больше белков в их составе, тем они плотнее. Отличаются они и размерами, причем с увеличением плотности их диаметр уменьшается.

В норме биохимия липопротеинов динамична, и их уровень постоянно меняется. Он зависит от:
- пола;
- возраста;
- двигательной активности;
- давности приема пищи;
- времени суток и года;
- гормонального состояния (половая зрелость, беременность, лактация).
Анализ плазмы крови на липопротеины каждого пациента сверяют со специально разработанными таблицами норм, учитывающими основные физические параметры. Но главное значение для оценки липидного обмена играет не так соответствие нормальным показателям, как соотношение липопротеидов между собой.
Классификация липопротеинов
«Сборка» липопротеидов осуществляется по схеме: разрозненный синтез эндогенных (собственных) жиров и белков → соединение жира с небольшим количеством протеина с образованием липопротеидов очень низкой плотности → присоединение еще немного белка с образованием липопротеинов промежуточной плотности → следующее наращивание белка с образованием низкоплотных липопротеидов.
Низкоплотные липопротеины доставляются кровью к нуждающимся тканям организма, фиксируются на специфичных к ним клеточных рецепторах, отдают жирные компоненты и присоединяют белковые. Следовательно, они уплотняются, в результате чего получаются высокоплотные липопротеиды. ЛПВП отсоединяются от рецепторов, направляются в печень, где преобразовываются в желчные кислоты, которые и выводят остатки неиспользованного жира в кишечник для утилизации.

Если речь идет об экзогенных липидах, поступающих с пищей, то они также связывается с белком. Но процесс останавливается на первом, и единственном, этапе. Образованные липопротеины носят название «хиломикроны», они поступают в лимфу, а затем уже в кровь.
А теперь – о каждой фракции по отдельности.
ХМ (хиломикроны)
Это – наиболее крупные жиробелковые частицы, на 90% состоящие из триглицеридов. Их то и переносят хиломикроны. В обмене холестерина и других липидов ХМ большой роли не играют.
- Образовавшись в кишечнике, хиломикроны попадают в лимфатические сосуды и заносятся в грудной лимфатический проток. А из него – транспортируются в кровеносное русло посредством апобелков А и В-48.
- В просвете сосудов первичные хиломикроны заимствуют у высокоплотных липопротеинов еще и апобелки С II и Е, в результате чего созревают и становятся полноценными донорами триглицеридов.
- Под влиянием фермента липазы, выделяемого клетками сосудистой выстилки, соединение с тремя жирными кислотами распадается на единичные 3 фрагмента. Они используются непосредственно на месте или соединяются с альбумином и транспортируются к отдаленным тканям-потребителям (мышечной, жировой, почечной, селезеночной, костномозговой и к лактирующей молочной железе).
- В итоге в составе ХМ остается очень мало полезных веществ. Это – остаточные хиломикроны, захватываемые печенью и используемые ею для синтеза эндогенных жиров.
Так как хиломикроны переносят экзогенные жиры, то в норме их можно обнаружить в крови только после приема пищи. Затем их концентрация падает до микродоз, которые при анализе не выявляются. Полное выведение заканчивается через 12 часов.
ЛПОНП (очень низкая плотность)
Эти соединения образуются в печеночных клетках в результате связывания апобелка В-100 с липидами, синтезируемыми из остаточных хиломикронов и из глюкозы. Среди них, как и в случае с ХМ, преобладают триглицериды, которые составляют уже 65%. Количество холестерина и фосфолипидов хоть и больше в 3 раза, тем не менее ЛПОНП также не являются основными их переносчиками.
Попадая в плазму, ЛПОНП проходят те же стадии метаболизма, что и хиломикроны, аналогично обогащаясь апобелками С II и Е, пополняя жировые и энергетические запасы организма и превращаясь в остаточные формы. Зрелые ЛПОНП несколько плотнее ХМ и в 2,5–25 раз меньше в диаметре. Они обладают слабой атерогенностью, но в совокупности с другими факторами риска приводят к развитию атеросклероза сосудов.
ЛППП (промежуточная плотность)
Так называются остаточные ЛПОНП. Являются непосредственными предшественниками низкоплотных липопротеинов. ЛППП практически в 2 раза меньше ЛПОНП, всех жирных компонентов в них приблизительно поровну, апобелки (Е и В-100) составляют уже ⅕ часть молекулы. Они ничего не переносят: основная функция ЛППП – быть матрицей для синтеза ЛПНП.
ЛПНП (низкая плотность)
Липопротеиды с промежуточной плотностью вылавливаются печенью и либо в печеночных клетках, либо в пространствах между ними, обогащаются холестерином, фосфолипидами и апобелком В-100. Процентное содержание триглицеридов в них ничтожно, зато холестерол уже составляет 50%. Поэтому ЛПНП и играют основную роль в его переносе от места выработки к периферическим тканям.
Низкоплотные липопротеины проникают в клетки организма и распадаются на составляющие, используемые в разных направлениях. «Обнищавшие» ЛПНП богаты на белок, поэтому плотность их автоматически становится высокой.
ЛПВП (высокая плотность)
Липопротеин высокой плотности наполовину состоит из белкового компонента, ⅕ часть занимает холестерин, еще ⅕ — фосфолипиды, и совсем чуть-чуть – триглицериды. Следовательно, переносом последнего ЛПВП не занимаются. Они обеспечивают транспорт оставшегося после участия в обмене веществ холестерина к печеночным клеткам для утилизации, а также поставляют всем клеточным структурам фосфолипиды для построения их мембран.
Кроме того, ЛПВП по пути к печени обмениваются белком, холестерином и его эфирами с другими липопротеинами. Являясь главным транспортировщиком холестерола в место его уничтожения, высокоплотные липопротеиды были названы «хорошими».
Единицей измерения липопротеинов является ммоль/л или мг/дл. В анализ на липидный профиль входит определение как самих фракций липопротеинов, так и общего для них всех холестерина, а также триглицеридов и коэффициента атерогенности (степени риска развития атеросклеротических бляшек). Исследование проводится натощак после 2–3-дневной щадящей диеты, ограничения физической и психоэмоциональной нагрузки и отказа от курения за полчаса до взятия крови.

Нарушение состава липопротеинов крови
Главенствующая роль в нарушении обмена жиров отводится «плохим» липопротеидам. К ним относятся ЛПНП, основная функция которых – встраивание холестерина в поврежденные цитоплазматические мембраны. Он, как внутренняя прослойка сендвич-панели, укрепляет клеточные оболочки и оптимизирует их пропускную способность. Но при избытке ЛПНП и поврежденной сосудистой выстилке холестерин откладывается в толще артерий, приводя к образованию атеросклеротических бляшек.
Подобное отклонение от нормы может быть связано с чрезмерным поступлением, усиленным синтезом или недостаточным выведением холестерола.
- Много жиров содержится в продуктах животного происхождения, поэтому при частом нарушении принципов здорового питания в крови увеличивается содержание «плохих» липопротеинов.
- Нарушение состава жиробелковых комплексов развивается и в результате генетических поломок. Причиной модификации липидного обмена является наследственная ферментативная недостаточность или дефект захватывающих рецепторов. В такой ситуации дислипопротеинемия передается от родителей детям и обнаруживается уже в молодом возрасте.
- Фоновым заболеванием для нарушения обменных процессов является патология щитовидной железы с гипотиреозом, болезни почек и печени с недостаточностью, инфекции и интоксикации.
- Некоторые заболевания становятся как следствием, так и причиной изменения синтеза и выведения липопротеинов: гипертония, сахарный диабет, злокачественные опухоли.
- Способствует дислипидемии стресс, курение, неконтролируемый прием некоторых лекарств, гиподинамия, недосыпание.
На состояние организма влияет и недостаток липопротеидов. При гиполипопротеинемии падает скорость регенераторных процессов, возникают гормональные нарушения, выборочная витаминная недостаточность, расстройства пищеварения, депрессии, снижение умственных способностей. Причиной низкого уровня липопротеинов является:
- недостаточное поступление жиров при нерациональных диетах;
- нарушенный синтез больной печенью (при циррозе, токсических поражениях);
- изъян в белках-переносчиках (при наследственном акантоцитозе).
Из-за неспецифических симптомов нарушение обмена липопротеинов зачастую обнаруживается поздно, и диагноз выставляется только после биохимического исследования крови. Поэтому людям, заботящимся о своем здоровье, рекомендуются регулярные исследования. В молодом возрасте достаточно сдавать кровь 1 раз в 5 лет, но после 45 лет стоит посещать лабораторию почаще – 1–2 раза в год. Лучше вовремя откорректировать незначительные изменения, чем лечить уже конкретную болезнь!
Липопротеиды – задачи, классификация веществ, причины изменения их уровня
Ни для кого не секрет, что кровь выполняет одну из важнейших функций в нашем организме – выполняет доставку различных питательных и регуляторных веществ во все уголки тела. И если доставка таких веществ, как глюкоза, водорастворимые белки достаточно проста – они находятся в растворенном состоянии в плазме крови – то транспортировка жиров и жироподобных соединений таким же образом невозможна по причине практически полной их нерастворимости в воде. А между тем они играют важную роль в нашем обмене веществ, поэтому их доставка осуществляется с помощью специальных белков-переносчиков. Они образуют с липидами особые комплексы – липопротеиды, которые в виде дисперсионного раствора находятся в плазме крови во взвешенном состоянии и способны переноситься с током жидкости.
В данных комплексах может наблюдаться различное соотношение липидов и белков, что сильно влияет на плотность всего комплекса – чем больше в них жироподобных веществ, тем меньше плотность липопротеидов. На этой основе принята классификация липопротеидов по плотности:
– Липопротеиды очень низкой плотности (ЛПОНП) – норма содержания находится в пределах 0,2-0,5 ммоль/л. Содержат в основном холестерин и триглицериды (нейтральные жиры) с небольшим количеством белков.
– Липопротеиды низкой плотности (ЛПНП) – норма содержания – 2,1-4,7 ммоль/л. Также содержат холестерин, но кроме него транспортируют также фосфолипиды (основной компонент клеточных мембран всех клеток). Наряду с ЛПОНП считаются главным атерогенным фактором – данные липопротеиды способны осаждаться и накапливаться на стенках сосудов, приводя к развитию атеросклероза. Поэтому при профилактике сердечно-сосудистых заболеваний всячески избегают повышения содержания этих компонентов липидного обмена.
– Липопротеиды промежуточной плотности (ЛППП) – норма 0,21-0,45 ммоль/л. Переносят холестерин, фосфолипиды и нейтральные жиры. Особого диагностического значения не имеют.
– Липопротеиды высокой плотности (ЛПВП) – транспортируют холестерин, норма содержания находиться в пределах 0,7-1,7 ммоль/л. Имеют важное значение как противовес вредному влиянию других фракций липопротеидов.
Интерпретация анализа крови на содержание и структуру липопротеидов тесно связано с уровнем холестерина в крови. Это и не удивительно, ведь почти весь холестерин находиться в составе различных липопротеидов. Из-за особенностей их строения и возникло понятие о “хорошем” и “плохом” холестерине – вещество, входящие в состав ЛПОНП и ЛПНП может считаться “плохим”, так как именно эти компоненты липидного профиля крови принимают важное участие в развитии атеросклероза, тогда как холестерин из липопротеидов высокой плотности является “хорошим”, поскольку не способствует изменению стенок кровеносных сосудов. Холестерин же, входящий в состав всех фракций липопротеидов составляет такой биохимический показатель как общий холестерин, норма которого – 3,5-7,5 ммоль/л. На основе всех этих данных была разработана формула, названная “коэффициент атерогенности”, показывающая склонность человека к развитию атеросклероза:
Коэффициент атерогенности = (Общий холестерин-ЛПВП)/ЛПВП.
Нормальное значение этого коэффициента не должно превышать 3, в противном случае риск развития сердечно-сосудистой патологии значительно увеличивается. Из этой же формулы следует, что при значительном увеличении фракции липопротеидов с низкой плотностью относительно высокой повышается вероятность развития атеросклероза.
Показатели нормы холестрина крови 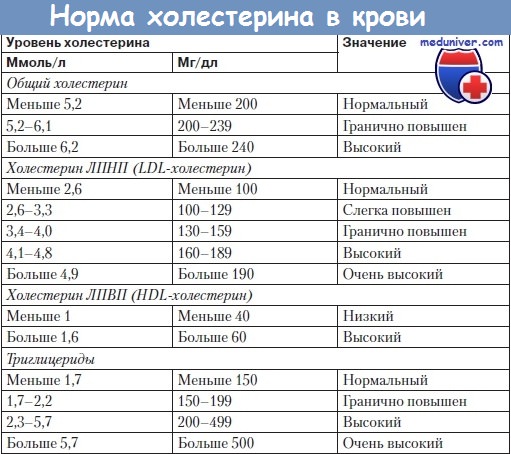
По какой же причине возможно увеличение количества липопротеидов низкой плотности? В первую очередь в наше время частой причиной этого выступать несбалансированность питания – при увеличении удельного количества жиров в пище и одновременном снижении полноценных белков неизбежно возникает дисбаланс и в составе липопротеидов, которые представляют собой комплекс липидов и белков. Таким образом, в повышении уровня ЛПНП и развитии атеросклероза важную роль играет не повышение абсолютного количества жиров в пище, а их соотношение с белками.
Другой немаловажной причиной повышения уровня ЛПНП выступает нарушение транспортных систем липидов. При различных обменных заболеваниях или наследственной предрасположенности может уменьшаться количество рецепторов к ЛПНП (которые служат для липопротеидов “посадочной площадкой”) и за счет этого липопротеиды низкой плотности не могут проникнуть из крови в ткани. Накапливаясь в крови, их концентрация достигает того критического значения, когда они начинают пропитывать стенку кровеносного сосуда с развитием атеросклеротической бляшки.
При биохимическом анализе крови и выяснении липидного профиля человека всегда важно определять соотношения различных фракций липопротеидов между собой. Например, даже значительное повышение общего холестерина или жиров крови, но образованное за счет липопротеидов высокой плотности не представляет угрозы здоровью, но может быть признаком различных заболеваний печени (цирроз, гепатит), почек (гломерулонефрит), поджелудочной железы, эндокринной системы. С другой стороны даже при нормальном общем содержании липидов крови, но нарушенном балансе липопротеидных фракций и высоком коэффициенте атерогенности повышается вероятность развития атеросклероза, гипертонии и других заболеваний сердечно-сосудистой системы.
Учебное видео расшифровки биохимического анализа крови
– Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний”
Значение и роль липопротеидов в работе органов и систем человека

Основная часть липидов, находящихся в организме человека, – холестерин, триглицериды, фосфолипиды. Без них организм не сможет нормально функционировать. В силу структурных особенностей этих клеток их транспортировка к органам возможна лишь с помощью аполипопротеинов. Эти белки связываются с липидными клетками, в результате чего соединения могут без проблем передвигаться по кровотоку.
Липидный и белковый комплекс имеет водорастворимую структуру, что обеспечивает активное участие в катаболизме – обменных процессах организма. Пропорциональное содержание в липидах холестерина, фосфолипидов и триглицеридов отличается в зависимости от фракции соединительной клетки. А вот липопротеины (липопротеиды) могут иметь разные параметры по размеру, группе апопротеинов, плотности и прочему.
 Соотношение клеточных размеров липопротеидов
Соотношение клеточных размеров липопротеидов
Классификация липопротеинов
Классификация липопротеидов по МКБ включает несколько фракций:
- хиломикроны;
- ЛПНП (вещества с низкой плотностью);
- ЛПОНП (очень маленькой плотности);
- ЛППП (промежуточная);
- ЛПВП (высокая плотность).
Фракционирование и электрофоретическая характеристика каждой группы происходит по нескольким параметрам.
- Хиломикроны содержат 2% белков, 2% холестерина. Их размер варьируется в диапазоне 75-1200 НМ. Синтезируются в эпителии тонкого кишечника. Основная задача: транспортировка к печени и периферическим тканям жирных кислот и холестериновых клеток, попадающих в организм с едой.
- ЛПНП (бета-липопротеиды) содержат 22% белков, 8% холестерина. Размер составляет 18-26 НМ. Образуются в крови. Выполняют функцию транспортировки липидов от печени к периферическим тканям.
- ЛПОНП вмещают 10% белка и 7% холестерина. Размер от 30 до 80 НМ. Синтезируются в клетках печени. Выполняют те же функции, что и ЛПНП.
- ЛППП состоят на 11% из белка и на 8% из холестерина. Размер составляет 25-35 НМ. Образуются в крови. Это промежуточная стадия, когда ЛПОНП преобразуется в ЛПНП.
- ЛПВП наполовину состоят из белка и вна 4% из холестерина. Их размер 8-11 НМ. Преобразуются в печени. В функции липопротеидов высокой плотности входит выведение избытка холестериновых отложений из организма. Могут транспортировать липиды от периферических тканей к печени.
 Строение мембраны и разновидности липопротеинов
Строение мембраны и разновидности липопротеинов
Задачи Б-липопротеидов
Б-ЛП отвечают за перенос холестерола по организму, витамина E, триацилглицерола и других веществ. При функционировании липопротеины расщепляются, оставляя осадок, в результате чего происходит образование сгустков в крови, оседающих на сосудистых стенках. Когда холестериновый уровень находится в пределах нормы, то эти частички выводятся самостоятельно. Когда холестерин выше допустимых значений, в кровеносных сосудах образуются бляшки, которые частично перекрывают просвет. Это нарушает кровоток, из-за чего вероятность развития инсульта либо инфаркта повысится в разы.
 Процент смертности от инфаркта среди людей с атеросклерозом высок, поэтому следить за уровнем холестерина нужно регулярно
Процент смертности от инфаркта среди людей с атеросклерозом высок, поэтому следить за уровнем холестерина нужно регулярно
Биохимия на липидопротеиды и липидограмма крови: норма показателей
Сдав биохимический анализ крови, который можно пройти в сети лабораторий Инвитро, можно узнать общее количество холестерина без фракционного разделения. Чтобы узнать один из показателей (липиды высокой плотности либо В-липопротеиды), нужно пройти липидограмму. Ее предпочитают делать при необходимости, когда биохимия показала патологические изменения в уровне холестерина.
Бета-ЛП могут иметь разные показатели, норма значений липидограммы зависит от половой принадлежности и возраста. Для мужчин значения колеблютсяся в пределах 2,2-5 мкмоль/л – в микромолях измеряются В-липопротеиды, норма у женщин составляет 1,9-4,6 мкмоль/л.
Несмотря на установленные пределы достижение отметки холестерина в 5 мкмоль/л у женщин считается нормой, а по мировым стандартам изменения не являются патологическими, если уровень достигает 6 мкмоль/л.
У ребенка до 5 лет нормы в пределах 2,9-5,2 мкмоль/л, а у подростков от 3 до 5,1 единиц.
Если анализировать результаты биохимии, то у мужчин уровень b-липопротеидов достигает 2,25-4,82 г/л. Для женщин норма 1,92-4,51 г/л. Отклонения от норм может спровоцировать нарушение функционирования органов и обмена липидов, при увеличении липопротеинового уровня возможно нарушение метаболизма, развитие липидемии либо гиперлипидемии.
Расшифровку ответов, выбор метода лечения, чтобы повысить или понизить уровень холестерина, должен делать врач. Самостоятельно предпринимать меры по изменению объема липопротеинов нельзя, особенно если диагноз неуточненный, что усугубит ситуацию.
 Липопротеины низкой плотности
Липопротеины низкой плотности
Атерогенными факторами для снижения бета-холестерина являются болезни и патологии:
- атеросклероз;
- диабет;
- дисфункции мозгового кровообращения.
Причиной для скорейшего снижения уровня могут стать вредные привычки и низкокачественное питание.
О чем говорит высокий уровень ЛПНП
Повышение показателей указывает на заболевания и патологии, протекающие в организме:
- атеросклеротические процессы;
- стенокардия;
- предынфарктное состояние;
- гиперлипидемия;
- дисбаланс гормонов щитовидки;
- болезни гипофиза;
- почечные патологии и проблемы с печенью;
- алкогольное отравление;
- излишний вес;
- нарушение функций метаболизма.
Для уточнения диагноза недостаточно анализа крови, поэтому назначаются дополнительные исследования на усмотрение лечащего врача.
Лечение и профилактика высокого уровня
Чтобы вылечить функциональное расстройство липопротеинового обмена и понизить содержание плохого холестерина в крови, нужно придерживаться главных принципов ведения здорового образа жизни.
- Сбалансированный и правильный рацион. Исключить животные жиры, предпочтение отдавать растительным. Способствуют понижению холестерина орехи, ячмень и овес.
- Высокая подвижность. Взять в привычку ходить по 10 км в день. Начать можно с 5 км, ежедневно увеличивая дистанцию.
- Обильное питье. Начинать можно с одного литра в день, увеличивая объемы до 2-3 л в сутки.
- Отказ от курения и алкоголя. Никотин, как и спирт, замедляет процесс расщепления холестерина. Это приводит к повышению уровня, и к проблемам со здоровьем.
 Рекомендованные и запрещенные продукты
Рекомендованные и запрещенные продукты
В целях медикаментозной терапии врач назначит лекарства с содержанием станина. Это вещество блокирует синтез липидопротенов в печени, помогая временно снизить их уровень в организме.
Липопротеины – обширная тема, изучению которой нужно посвятить немало времени. В школах ей посвящаются множество рефератов, в институтах – докладов. Ученые ежегодно пишут тысячи диссертаций, освещая уникальные свойства веществ. Однако даже этого мало, чтобы в полной мере оценить важность липопротеидов и понять, насколько они важны для нормальной работы органов и систем человеческого организма.
Узнать больше информации о хорошем и плохом холестерине, симптомах увеличения и уменьшения его уровня, о его биологической роли в организме можно из видеоролика:
BioximiaForYou
Липопротеиды – это высокомолекулярные водорастворимые частицы, представляющие собой комплекс белков и липидов, в котором белки совместно с полярными липидами формируют поверхностный гидрофильный слой, окружающий и защищающий внутреннюю гидрофобную липидную сферу от водной среды и обеспечивающий транспорт липидов в кровяном русле, и их доставку в органы и ткани.
Липопротеиды – это молекулярные комплексы, внутренняя часть которых содержит нейтральные жиры (ТАГ и эфиры холестерина), а поверхностный слой состоит из фосфолипидов, неэтерифицированного холестерина и специфических липидтранспортных белков, называемых аполипопротеинами.
Существуют несколько классификации липопротеидов, основанных на различиях в их свойствах: электрофоретической подвижности, гидратированной плотности, скорости флотации, а также на различиях в апопротеиновом составе частиц.
При проведении электрофореза липопротеиды подразделяются на фракции, одна из которых остается на старте (хиломикроны), другие мигрируют к зонам глобулинов – β-ЛП (ЛПНП), пре-β-ЛП (ЛПОНП) и α-ЛП (ЛПВП).
Нормальные соотношения фракций (электрофоретическое разделение) и их абсолютная концентрация:
α-липопротеиды (ЛПВП) – 32 – 36% (1,3 – 4,2 г/л)
β-липопротеиды (ЛПНП) – 54 – 64% (3,2 – 4,5 г/л)
пре-β-липопротеиды (ЛПОНП) – 13 – 15% (0,8 – 1,5 г/л)
По величине гидратированной плотности ЛП принято разделять на 5 классов: хиломикроны (ХМ), липопротеиды очень низкой плотности (ЛПОНП), липопротеиды промежуточной плотности (ЛППП), липопротеиды низкой плотности (ЛПНП) и липопротеиды высокой плотности (ЛПВП). По электрофоретической подвижности ЛПОНП соответствуют пре-β-ЛП, ЛПНП – β-ЛП, ЛПВП – α-ЛП, а ХМ остаются на старте.
Физические особенности липопротеидов (их размеры, молекулярная масса, плотность), как и проявление физико-химических, химических и биологических свойств, во многом зависят, с одной стороны, от соотношения между белковыми и липидными компонентами этих частиц и, с другой, от состава белкового и липидного компонентов, т.е. их природы (таблица 1).
Установлено, что в структуру липидно-белковых комплексов входят особые белки (апопротеины, апо), постоянно вырабатываемые печенью и частично тонким кишечником, которые не только соединяются с отдельными липидами в строго определенном отношении, но и обуславливают сродство с рецепторами (выполняют функцию лигандов при взаимодействии с ними ЛП), а также управляют деятельностью многих ферментов, регулируя активность липопротеиновой липазы и ЛХАТ (лецитин: холестерол-ацитилтрансферазы), печеночной триацилглицеринлипазы.
Апобелки (апопротеины) – специфические транспортные белки, ответственные за формирование липидов, их превращение в кровеносном русле и в клетках.
В состав липопротеидов входят один или несколько апобелков. Эти белки обозначаются буквами латинского алфавита (А, В, С, D , Е).
Все апопротеины являются гидрофобными соединениями. Среди них выделяют главные (основные) и минорные. К основным относятся: A – I , A – II , A – IV (образуются в печени и кишечнике), В-100 (продуцируемые печенью), В-48(вырабатываются в стенке кишечника), C – I , C – II , C – III (синтезируются в печени), D и Е (образуются печенью и другими тканями).
Апобелки ЛПВП – А- I (А 1 ) и А- II (А 2 ).
АПО-А 1 – белок, формирующий липиды высокой плотности (ЛПВП) и являющийся фактором антириска атеросклероза (антиатерогенный фактор).
Норма содержания в плазме крови – 1,15 – 1,70 г/л.
Основным апобелком ЛПНП является апобелок В, он также входит в состав ЛПОНП (апобелок В-48) и хиломикронов (В-100).
АПО-В – формирует ЛПНП (липопротеиды низкой плотности), ЛПОНП (липопротеиды очень низкой плотности) и ЛППП (липопротеиды промежуточной плотности) и является лучшим показателем риска коронарного атеросклероза.
Норма содержания в плазме крови – 0,8 – 1,1 г/л.
Апобелки С (С- I , C – II , C – III ) представляют собой небольшие пептиды, которые могут свободно переходить от одного ЛП к другому.
В липопротеидах плазмы также обнаружены апобелок Е, который выделен из ЛПОНП.
Липопротеины плазмы крови
Липопротеины – это высокомолекулярные водорастворимые частицы, представляющие собой комплекс белков и липидов. В этом комплексе белки вместе с полярными липидами формируют поверхностный гидрофильный слой, окружающий и защищающий внутреннюю гидрофобную липидную сферу от водной среды и обеспечивающий транспорт липидов в кровяном русле и их доставку в органы и ткани.
Плазменные липопротеины (ЛП) – это сложные комплексные соединения, имеющие характерное строение: внутри липопротеиновой частицы находится жировая капля (ядро), содержащая неполярные липиды (три-глицериды, эстерифицированный холестерин); жировая капля окружена оболочкой, в состав которой входят фосфолипиды, белок и свободный холестерин. Толщина наружной оболочки липопротеиновой частицы (ЛП-частица) составляет 2,1–2,2 нм, что соответствует половине толщины ли-пидного бислоя клеточных мембран. Это позволило сделать заключение, что в плазменных липопротеинах наружная оболочка в отличие от клеточных мембран содержит липидный монослой. Фосфолипиды, а также неэсте-рифицированный холестерин (НЭХС) расположены в наружной оболочке таким образом, что полярные группы фиксированы наружу, а гидрофобные жирно-кислотные «хвосты» – внутрь частицы, причем какая-то часть этих «хвостов» даже погружена в липидное ядро. По всей вероятности, наружная оболочка липопротеинов представляет собой не гомогенный слой, а мозаичную поверхность с выступающими участками белка. Существует много различных схем строения ЛП-частицы. Предполагают, что входящие в ее состав белки занимают только часть наружной оболочки. Допускается, что часть белковой молекулы погружена в ЛП-частицу глубже, чем толщина ее наружной оболочки (рис. 17.4). Итак, плазменные ЛП представляют собой сложные надмолекулярные комплексы, в которых химические связи между компонентами комплекса носят нековалентный характер. Поэтому применительно к ним вместо слова «молекула» употребляют выражение «частица».
Классификация липопротеинов. Существует несколько классификаций ЛП, основанных на различиях в их свойствах: гидратированной плотности, скорости флотации, электрофоретической подвижности, а также на различиях в апопротеиновом составе частиц.
Наибольшее распространение получила классификация, основанная на поведении отдельных ЛП в гравитационном поле в процессе ультрацентрифугирования. Применяя набор солевых плотностей, можно изолировать отдельные фракции ЛП: хиломикроны (ХМ) – самые легкие частицы, затем липопротеины очень низкой плотности (ЛПОНП), липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
Различная электрофоретическая подвижность по отношению к глобулинам плазмы крови положена в основу другой классификации ЛП, согласно которой различают ХМ (остаются на старте подобно γ-глобулинам), β-ЛП, пре-β-ЛП и α-ЛП, занимающие положение β-, α1– и α2-глобулинов соответственно. Электрофоретическая подвижность фракций ЛП, выделенных путем ультрацентрифугирования, соответствует подвижности отдельных глобулинов, поэтому иногда используют двойное их обозначение: ЛПОНП и пре-β-ЛП, ЛПНП и β-ЛП, ЛПВП и α-ЛП (рис. 17.5). Следует помнить, что изолированные различными методами ЛП не являются полностью идентичными, поэтому рекомендуется использовать терминологию, соответствующую методу выделения.
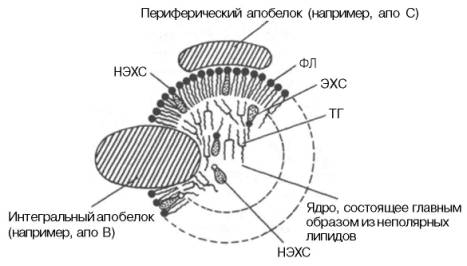
Рис. 17.4. Строение ЛП-частицы (схема). Имеется сходство со структурой плазматической мембраны. Некоторое количество эстерифицированного холестерина и триглицеридов (не показано) содержится в поверхностном слое, а в ядре частицы -небольшое количество неэстерифицированного холестерина (по А.Н. Климову и Н.Г. Никульчевой). Объяснение в тексте.
Аполипопротеины (апобелки, апо) входят в состав липопротеинов. Это один белок либо несколько белков, или полипептидов, которые называют апобелками (сокращенно апо). Эти белки обозначают буквами латинского алфавита (А, В, С). Так, два главных апобелка ЛПВП обозначаются A-I и А-II. Основным апобелком ЛПНП является апобелок В, он входит также в состав ЛПОНП и хиломикронов. Апобелки C-I, С-II и C-III представляют собой небольшие полипептиды, которые могут свободно переходить от одного липопротеина к другому. Помимо апобелков А, В и С, в липопро-теинах плазмы крови идентифицировано еще несколько апобелков. Одним из них является выделенный из ЛПОНП апобелок Е, на его долю приходится 5–10% от общего количества апобелков ЛПОНП.
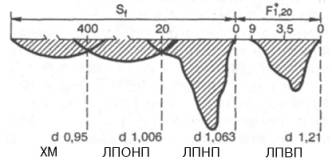
Рис. 17.5. Шлирен-профиль липопротеинов плазмы крови человека при аналитическом ультрацентрифугировании (по А.Н. Климову и Н.Г. Никульчевой, 1995).
Апобелки выполняют не только структурную функцию, но и обеспечивают активное участие комплексов ЛП в транспорте липидов в токе крови от мест их синтеза к клеткам периферических тканей, а также обратный транспорт холестерина в печень для дальнейших метаболических превращений. Апобелки выполняют функцию лигандов во взаимодействии ЛП со специфическими рецепторами на клеточных мембранах, регулируя тем самым гомеостаз холестерина в клетках и в организме в целом. Не меньшее значение имеет также регуляция апобелками активности ряда основных ферментов липидного обмена: лецитин-холестеролацилтрансферазы, липопротеинлипазы, печеночной триглицеридлипазы. Структура и концентрация в плазме крови каждого апобелка находится под генетическим контролем, в то время как содержание липидов в большей степени подвержено влиянию диетических и других факторов.
Дислипопротеинемией (ДЛП) называют изменения в содержании липопротеинов в плазме (сыворотке) крови: повышение, снижение или практически полное отсутствие. Сюда же относят случаи появления в крови необычных или патологических ЛП. Таким образом, понятие «дислипопро-теинемия» охватывает все разновидности изменения уровня ЛП в крови. Более узким является термин «гиперлипопротеинемия» (ГЛП), отражающий увеличение какого-то класса или классов ЛП в крови. Первой и весьма успешной попыткой систематизации отклонений от нормы в липопротеид-ном спектре крови явилась классификация типов ГЛП, разработанная D. Fredrickson и соавт. и одобренная экспертами ВОЗ. Согласно варианту ВОЗ, различают следующие типы ГЛП.
Тип I – гиперхиломикронемия. Основные изменения в липопротеи-нограмме следующие: высокое содержание ХМ, нормальное или слегка повышенное содержание ЛПОНП; резко повышенный уровень триглицери-дов в сыворотке крови. Клинически это состояние проявляется ксантома-тозом.
Тип II делят на два подтипа: тип IIа – гипер-β-липопротеинемия с характерным высоким содержанием в крови ЛПНП и тип IIб – гипер-β-липо-протеинемия с высоким содержанием одновременно двух классов липопро-теинов (ЛПНП, ЛПОНП). При типе II отмечается высокое, а в некоторых случаях очень высокое содержание холестерина в плазме крови. Уровень триглицеридов в крови может быть либо нормальным (типа IIа), либо повышенным (тип IIб). Клинически проявляется атеросклеротическими нарушениями, нередко развивается ишемическая болезнь сердца (ИБС).
Тип III – дис-β-липопротеинемия. В сыворотке крови появляются липопротеины с необычно высоким содержанием холестерина и высокой электрофоретической подвижностью («флотирующие» β-липопротеины). Они накапливаются в крови вследствие нарушения превращения ЛПОНП в ЛПНП. Этот тип ГЛП часто сочетается с различными проявлениями атеросклероза, в том числе с ИБС и поражением сосудов ног.
Тип IV – гиперпре-β-липопротеинемия. Характерны повышение уровня ЛПОНП, нормальное содержание ЛПНП, отсутствие ХМ; увеличение уровня триглицеридов при нормальном или слегка повышенном уровне холестерина. Клинически этот тип сочетается с диабетом, ожирением, ИБС.
Тип V – гиперпре-β-липопротеинемия и гиперхиломикронемия. Наблюдаются повышение уровня ЛПОНП, наличие ХМ. Клинически проявляется ксантоматозом, иногда сочетается со скрытым диабетом. Ишемической болезни сердца при данном типе ГЛП не наблюдается.
Несомненным достоинством данной классификации является то, что она выделила связь нарушений обмена ЛП с развитием атеросклероза, благодаря чему не утратила своего значения и в настоящее время. Однако эта классификация не охватывает все возможные варианты отклонений от нормы в содержании липидов и ЛП в плазме крови. В частности, она не учитывает изменения концентрации ЛПВП, пониженное содержание которых является независимым фактором риска развития атеросклероза и ИБС, а повышенное, наоборот, выполняет роль антириск-фактора.
Исследования, проведенные во многих странах мира, показали, что у больных ИБС содержание α-липопротеинового холестерина ниже, чем у лиц без признаков ИБС. Холестерин ЛПВП как «предсказатель» ИБС оказался в 8 раз чувствительнее, чем холестерин ЛПНП. Предложено в качестве «предсказателя» рассчитывать так называемый холестериновый коэффициент атерогенности (К), представляющий собой отношение уровня холестерина ЛПНП и ЛПОНП к содержанию холестерина ЛПВП:
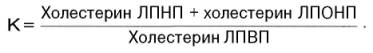
В клинике очень удобно рассчитывать этот коэффициент на основании определения уровня общего холестерина и холестерина ЛПВП:
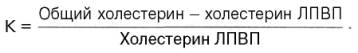
Чем выше этот коэффициент (у здоровых лиц он не превышает 3), тем выше опасность развития (и наличия) ИБС.
Что такое липопротеиды, классификация
Содержание
Липопротеины это результат связи неполярных липидов с амфипатическими и протамина. Они служат для транспортировки жиров из ЖКТ в иные органы, где находят себе применение или запасаются.
Липопротеины — связующее звено между кишечником и печенью в процессе расходования организмом резерва, который создается в анаболической фазе всего пищеварения. Питание – это процесс , во время которого человек может употребить лишние калории. А это значит, что они останутся в запасе до востребования. При надобности (во время отрицательного баланса, когда пища не поступает в организм) они транспортируются из кишечника и печени в различные органы. Организм синтезирует липопротеиды для перемещения жиров нерастворимых в воде. Нарушение утилизации или образование липопротеинов – та стадия, на которой происходит сбой липидного обмена.
Основные виды и методы классификации

Липопротеины – это вид сложных белков, в состав которых входит липид (средний жир, фосфолипид, свободная жирная кислота, холестерид) или несколько липидов, в различных соотношениях. Это комплекс белков и жиров, связанных между собой гидрофобными и электростатическими взаимодействиями.
Липопротеины (липопротеиды) разделяют на:
- Водорастворимые (свободные) содержатся в плазме крови и молока, синтезируются кишечником и печенью.
- Нерастворимые (структурные) входят в состав клеточных мембран, миелиновой оболочки нервных волокон.

Основную функцию транспортировки выполняют свободные группы, которые различают по количественной степени содержащихся в них жиров.
Классификация липопротеинов выглядит так:
- ремнантхиломикрона;
- слишком низкой плотности (ЛОНП);
- низкой плотности (ЛНП);
- промежуточной (средней) плотности (ЛПП или ЛСП);
- высокой плотности (ЛВП).
Липопротеиды плазмы крови содержат группы жиров. Ковалентная связь между ними может иметь огромное значение. Благодаря ее наличию, возможен свободный обмен липидов. Различные структурные группы являются компонентами многообразных метаболических циклов человеческого организма, благодаря которым и осуществляется транспорт липидов.
Нарушение жирового обмена и его риски
 Жиры не растворяются в воде. Их химический состав может быть многообразным, иметь многоатомный спирт, несколько молекул жирных кислот, крепящихся к таким соединениям. При этом есть жиры, состоящие из сложной органической молекулы, основой которой служит циклический углеродный скелет.
Жиры не растворяются в воде. Их химический состав может быть многообразным, иметь многоатомный спирт, несколько молекул жирных кислот, крепящихся к таким соединениям. При этом есть жиры, состоящие из сложной органической молекулы, основой которой служит циклический углеродный скелет.
Самым известным видом такой молекулы является холестерин. Он не может самостоятельно растворяться в крови, поэтому в функции липопротеидов входит его транспортировка через кровоток. Организм человека нуждается в определенном количестве такого соединения.
Холестерин выполняет следующие функции:
- стабилизирует клеточные мембраны;
- необходим для выработки витамина D;
- требуется для синтеза гормонов;
- присутствует в производстве желчных кислот.
Все проблемы, возникающие с ним, происходят из-за большого количества холестерина, потребляемого человеком.
В ежедневной пище содержится слишком много холестериносодержащих продуктов:
- Яйца.
- Молоко.
- Мясо.
- Другие продукты животного происхождения.

Передвигаясь по организму в составе комплексных соединений с молекулами белка, он может вызывать образование бляшек на стенках сосудов. Липопротеиды плазмы крови и есть те комплексные соединения, передвижение которых может вызывать образование подобных бляшек.
Позитивная роль, которую выполняют липопротеины крови, транспортируя жировые кислоты, необходимые для жизнедеятельности системы, становится негативной, если в питательном рационе наличествует избыток жиров такого типа.
Анализ крови и исследование липидного профиля
При нарушениях обмена веществ обязательно назначается биохимический анализ крови. Это один из важнейших методов исследования, который определяет соотношение между собой различных фракций липопротеидов.
Липидный профиль – анализ, назначаемый для своевременной оценки нормы или патологии содержания таких соединений. Зная, что это такое, легко увидеть связанные с этим риски.
При нарушенном балансе липопротеидных фракций очевидна угроза:
- Сердечно-сосудистой системы.
- Развития атеросклероза или гипертонии.
Липопротеиды – синоним к слову «протеины», отдельное наименование для обозначения транспортных форм холестерина, его эфиров. В лабораторных исследованиях их наличие и концентрация в крови (начиная с количественного соотношения фракций, и до соотношения между ними) может прогнозировать опасности разных недугов. Такой метод диагностики дает широкие возможности снижения вероятности опасных патологий или приведения опасного состояния в близкое к норме.
Жиры в организме выполняют различные функции:
- источника энергии;
- термоизоляционного материала;
- строительного сырья;
- витаминов и гормонов.
Липопротеины, их нормальное воспроизводство и функционирование, являются незаменимой частью метаболизма стройной системы человеческого организма, но они же могут быть и причиной избытка веществ, которые становятся фактором сбоя системы. Наблюдая за их динамикой и плотностью, можно вовремя предотвратить многие заболевания, связанные с нарушением липидного обмена, сопутствующих ему негативных явлений.


