Внезапная смерть от острой коронарной недостаточности: как предотвратить?
Под диагнозом внезапная коронарная смерть понимается неожиданная гибель пациента, причиной которой становится остановка сердечной деятельности.
Заболеванию чаще подвержены мужчины, возраст которых находится между 35-45 годами. Оно возникает у 1-2 пациентов детского возраста на каждые 100000 человек.
Причины и факторы риска
Основная причина ВС – это распространенный выраженный атеросклероз коронарных сосудов, когда в патологический процесс вовлекаются две и более основных ветвей.
Медики объясняют развитие внезапной смерти следующим образом:
- ишемия миокарда (в острой форме). Состояние развивается из-за избыточной потребности сердечной мышцы в кислороде (на фоне психоэмоционального или физического перенапряжения, алкогольной зависимости);
- асистолия – остановка, полное прекращение сердечных сокращений;
- сокращение коронарного кровотока из-за резкого спада артериального давления, в том числе во сне и в состоянии покоя;
- фибрилляция желудочков – мерцание и трепетание;
- нарушение функционирования электрической системы органа. Он начинает работать нерегулярно и сокращается с угрожающей для жизни частотой. Организм перестает получать кровь;
- среди причин не исключается возможность спазмирования коронарных артерий;
- стеноз – поражение основных артериальных стволов;
- атеросклеротические бляшки, постинфарктные рубцы, разрывы и надрывы сосудов, тромбоз.
 К факторам риска относят рассмотренные состояния:
К факторам риска относят рассмотренные состояния:
- перенесенный сердечный приступ, в ходе которого был поврежден большой участок миокарда. Коронарная смерть возникает в 75% случаев после инфаркта миокарда. Риск сохраняется на протяжении полугода;
- ишемическая болезнь;
- эпизоды потери сознания без определенной причины – синкопе;
- кардиомиопатия дилятационная – риск состоит в уменьшении насосной функции сердца;
- кардиомиопатия гипертрофическая – утолщение сердечной мышцы;
- заболевания сосудов, сердца, утяжеленный анамнез, высокий холестерин, ожирение, табакокурение, алкоголизм, сахарный диабет;
- тахикардия желудочковая и фракцией выброса до 40%;
- эпизодическая остановка сердца у пациента или в семейном анамнезе, в том числе блокада сердца, пониженная ЧСС;
- сосудистые аномалии и врожденные пороки;
- нестабильный уровень магния и калия в крови.
Прогноз и опасность
В первые минуты заболевания важно учесть, насколько критично снизился кровоток.
Основные осложнения и опасности внезапной смерти сводятся к следующему:
- ожоги кожи после дефибрилляции;
- рецидив асистолии и фибрилляции желудочков;
- переполнение желудка воздухом (после искусственной вентиляции);
- бронхоспазм – развивается после интубации трахеи;
- повреждение пищевода, зубов, слизистой;
- перелом грудины, ребер, повреждение легочной ткани, пневмоторакс;
- кровотечения, воздушная эмболия;
- повреждение артерий при внутрисердечных инъекциях;
- ацидоз – метаболический и дыхательный;
- энцефалопатия, гипоксическая кома.

Узнайте все о типичных формах инфаркта миокарда, как они проявляются и чем отличаются от нетипичных, как вовремя распознать начало приступа.
Какие препараты назначаются после инфаркта миокарда, чем они помогут и какой образ жизни необходим для реабилитации? Все подробности — здесь.
Чем лечить стенокардию, какие препараты назначаются для поддержки сердца и что делать, чтобы облегчить приступы — читайте в нашей статье.
Симптомы перед возникновением синдрома
 Статистика показывает, что около 50% всех инцидентов возникает без развития предшествующих симптомов. Некоторые пациенты ощущают головокружение и учащенное сердцебиение.
Статистика показывает, что около 50% всех инцидентов возникает без развития предшествующих симптомов. Некоторые пациенты ощущают головокружение и учащенное сердцебиение.
Учитывая тот факт, что внезапная смерть редко развивается у лиц, не имеющих коронарной патологии, симптоматику можно дополнить рассмотренными признаками:
- утомляемость, ощущение удушья на фоне тяжести в плечах, давления в зоне груди;
- изменение характера и частоты болевых приступов.
Доврачебная помощь
Каждый человек, на глазах которого происходит внезапная смерть, должен уметь оказать первую доврачебную помощь. Основной принцип состоит в осуществлении СЛР – сердечно-легочной реанимации. Методика выполняется вручную.
Для этого следует реализовать повторные сдавливания грудной клетки, вдыхая воздух в дыхательные пути. Это позволит избежать мозговых поражений вследствие нехватки кислорода и поддержит пострадавшего до приезда реаниматологов.
Схема действий представлена в этом видео:
Дифференциальная диагностика
Патологическое состояние развивается внезапно, но прослеживается последовательное развитие симптомов. Диагностика реализуется в ходе осмотра больного: наличие или отсутствие пульса на сонных артериях, отсутствие сознания, набухание шейных вен, цианоз торса, остановка дыхания, тоническое однократное сокращение скелетных мышц.
Критерии диагностики можно свести к следующему:
- отсутствие сознания;
- на крупных артериях, в том числе сонной не прощупывается пульс;
- тоны сердца не прослушиваются;
- остановка дыхания;
- отсутствие реакции зрачков на источник света;
- кожные покровы становятся серыми с синюшным оттенком.
Тактика лечения
Спасти пациента можно только при экстренной диагностике и медицинской помощи. Человек укладывается на жесткое основание на пол, проверяется сонная артерия. Когда выявлена остановка сердца, реализуют технику искусственного дыхания и массаж сердца. Реанимацию начинают с единичного удара кулаком по средней зоне грудины.
Остальные мероприятия состоят в следующем:

- немедленная реализация закрытого массажа сердца – 80/90 нажимов в минуту;
- искусственная вентиляция легких. Используется любой доступный способ. Обеспечивается проходимость дыхательных путей. Манипуляции не прерывают более, чем на 30 секунд. Возможно интубирование трахеи.
- обеспечивается дефибрилляция: начало – 200 Дж, если нет результата — 300 Дж, если нет результата — 360 Дж. Дефибрилляция – это процедура, которая реализуется посредством специального оборудования. Врач воздействует на грудную клетку электрическим импульсом в целях восстановления сердечного ритма;
- в центральные вены вводится катетер. Подается адреналин – каждые три минуты по 1 мг, лидокаин 1.5 мг/кг. При отсутствии результата – показан повторный ввод в идентичной дозировке через каждые 3 мин;
- при отсутствии результата вводят орнид 5 мг/кг;
- при отсутствии результата – новокаинамид – до 17 мг/кг;
- при отсутствии результата – магния сульфат – 2 г.
- при асистолии показано экстренное введение атропина 1 г/кг каждый 3 мин. Врач устраняет причину асистолии – ацидоз, гипоксию и пр.
Во время реализации сердечно-легочной реанимации все препараты вводятся быстро, в/в. Когда доступ к вене отсутствует, «Лидокаин», «Адреналин», «Атропин» вводятся в трахею, с увеличением дозировки в 1.5-3 раза. На трахее должна быть установлена специальная мембрана или трубка. Препараты растворяются в 10 мл изотонического раствора NaCl.
 Если невозможно использовать ни один представленный способ введения лекарств, медик принимает решение о проведении внутрисердечных инъекций. Реаниматолог действует тонкой иглой, строго соблюдая технику.
Если невозможно использовать ни один представленный способ введения лекарств, медик принимает решение о проведении внутрисердечных инъекций. Реаниматолог действует тонкой иглой, строго соблюдая технику.
Лечение прекращается в том случае, если в течение получаса нет признаков эффективности реанимационных мероприятий, больной не поддается медикаментозному воздействию, выявлена стойкая асистолия с многократными эпизодами. Реанимация не начинается, когда с момента остановки кровообращение прошло более получаса или если больной документально зафиксировал отказ от мероприятий.

Каковы первые признаки инфаркта у мужчин, первая помощь при этом заболевании, тактика оказания врачебной помощи — выясните все детали.
Расшифровка общего анализа крови у женщин, мужчин и детей представлена в нашей отдельной статье. Узнайте все, чтобы суметь понять по анализу, не требуется ли вам помощь.
Что означает высокий ферритин в крови, выявляемый с помощью биохимии крови? Читайте об этом здесь.
Профилактика
Принципы профилактики состоят в том, чтобы пациент, страдающий ишемической болезнью сердца, внимательно относится к своему самочувствию. Он должен отслеживать изменения физического состояния, активно принимать назначенные врачом медикаменты и придерживаться врачебных рекомендаций.
Для реализации подобных целей используется фармакологическая поддержка: прием антиоксидантов, предуктала, аспирина, курантила, бета-адреноблокаторов.
Запрещается табакокурение, особенно во время стрессов или после физических нагрузок. Не рекомендовано долго находиться в душных помещениях, лучше избегать длительных перелетов.
Если больной осознает, что не в силах справиться со стрессом, целесообразно пройти консультирование с психологом, чтобы выработать метод адекватного реагирования. Потребление жирной, тяжелой пищи должно быт сведено к минимуму, переедание – исключено.
Ограничение собственных привычек, сознательный контроль состояния здоровья – это те принципы, которые помогут предотвратить острую коронарную недостаточность как причину смерти и сохранить жизнь.
Симптомы острой коронарной недостаточности и прогноз жизни
Дата публикации статьи: 29.06.2018
Дата обновления статьи: 28.02.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Острая коронарная недостаточность — состояние организма, при котором происходит полная или частичная блокировка снабжения кровью сердечной мышцы.
Эта патология часто приводит к внезапной коронарной смерти. Эта статья расскажет о том, какие причины вызывают это состояние, о способах диагностики и лечения, как оказать неотложную помощь.
Причины развития
Острый коронарный синдром (ОКС) — еще одно название этой патологии. В основном он начинается вследствие атеросклеротического поражения сосудов.
Патогенез (механизм развития) этого заболевания состоит в отложении холестерина в стенках артерий, из-за чего они теряют эластичность, кровоток затрудняется. Код заболевания по МКБ-10 — 124.8.
При частичном нарушении кровоснабжения миокарда происходит нехватка кислорода, клетки недополучают необходимые для жизнедеятельности вещества. Это состояние называют ишемической болезнью сердца. При полном блокировании движения крови развивается инфаркт.
Причины, по которым может возникать ОКС:
- тромботический стеноз;
- расслоение стенок артерий;
- спазм сосудов;
- фиброз;
- наличие инородного тела (эмбола) в системе кровоснабжения;
- воспаление серозной оболочки сердца (эндокардит);
- сужение просвета сосудов.
Нарушение снабжения кровью миокарда также возможно из-за полученных травм в области сердца (например, ножевое ранение), перенесенных хирургических операций.
Повышенному риску возникновения ОКС подвержены люди со следующими заболеваниями:
- ишемия, перенесенные ранее сердечные приступы;
- миокардиодистрофия и миокардит (воспаление мышечной ткани сердца);
- тахикардия;
- сахарный диабет;
- гипертония;
- врожденная склонность к внезапной остановке сердца;
- патологии сосудистой системы (тромбофлебиты, тромбоэмболии).
Также факторами риска являются такие состояния:
- ожирение, неправильное питание (ведущее к накоплению холестерина);
- табакокурение, прием кокаина;
- низкая двигательная активность;
- пожилой возраст (риск ОКС возрастает после 45 у мужчин, 55 — у женщин).
Первые признаки и симптомы
Примерно в половине случаев возникновения коронарной недостаточности не проявляется никакой симптоматики. Человек чувствует слабое головокружение, у него наблюдается ускоренное сердцебиение. В других случаях признаки патологии проявляются в комплексе.
Симптомы острой коронарной недостаточности перед смертью включают:
- давящие или болезненные, часто жгучие ощущения в грудине;
- боль проецируется в другие части тела (живот, лопатки, руки и т. д.);
- обильный пот;
- судороги;
- выделение пены изо рта;
- появление одышки;
- тошнота, иногда с рвотой;
- замедление дыхания, одышка;
- внезапная бледность;
- сильное головокружение, иногда с потерей сознания;
- беспричинная слабость.
Патология редко возникает у людей, не имеющих никаких сердечно-сосудистых заболеваний.
Человек, у которого часты приступы стенокардии, может перепутать ее признаки с ОКС. Однако, есть некоторые отличия. При обычном нарушении работы сердца болевые ощущения длятся 5-10 минут, а при коронарном синдроме они продолжаются более длительное время – до 6 часов.
Стенокардия характеризуется дискомфортом, сдавленностью в груди. Боль же при ОКС может быть такой силы, что блокирует любые движения.
Методы диагностики патологии
При поступлении больного в клинику врач проводит осмотр и ставит предварительный диагноз.
Основные факторы, на основании которых диагностируется коронарная недостаточность:
- отсутствие пульса;
- блокировка дыхания;
- больной находится в бессознательном состоянии;
- зрачки не реагируют на свет;
- лицо приобретает землистый оттенок.
Для подтверждения диагноза проводятся следующие исследования:
- ЭКГ;
- коронарография;
- МРТ;
- эхокардиография;
- сцинтиграфия сердечной мышцы.
Электрокардиография показывает изменения электрических характеристик сердца при обнаружении патологий. Нарушение кровотока в коронарных артериях характеризуется типичным отклонением электрокардиограммы.
Коронарография (ангиография артерий, прилегающих к миокарду) дает визуальную картинку их сужения. Этот анализ осуществляется с применением контрастного вещества, видимого на рентгене. Через вену на ноге пациента катетер с реагентом вводят в коронарную область. После этого делают серию снимков, по которым врач определяет, имеет ли место непроходимость сосудов.
С помощью эхокардиографии (УЗИ сердца) исследуют изменения структуры миокарда, его клапанный аппарат. Работа клапанов напрямую влияет на процесс кровообращения.
Сцинтиграфия сердечной мышцы — это новая информативная методика, основанная на принципе ядерного сканирования. Вещество со специальными радионуклидами, которые накапливаются мышцей сердца, вводят в кровь пациента. При прохождении через миокард реагент показывает области нарушения кровотока.
Дополнительно у больного берется кровь на анализ. Вследствие инфаркта, который часто является следствием ОКС, ткани сердца частично отмирают. При этом процессе выделяются особые вещества, наличие которых в крови указывает на коронарный синдром.
Неотложная помощь
Острая коронарная недостаточность часто является причиной внезапной смерти. Чтобы спасти человека, нужно оперативно оказать ему первую помощь.
При обнаружении признаков ОКС необходимо восстановить нормальный кровоток. Если человек находится без сознания, до приезда врачей проводят реанимацию ручным способом.
Для этого делают непрямой массаж сердца, сочетая его с искусственным дыханием. Массаж производится ритмичным надавливанием в область грудной клетки, 5-6 раз подряд. Затем нужно вдохнуть воздух в легкие больного. Эти действия повторяют до приезда бригады врачей.
Если человек в сознании, но ощущает сильную боль в районе сердца, следует сразу же обеспечить ему состояние покоя. Для этого нужно прекратить всяческую физическую активность. Это стабилизирует ритм сердцебиения.
Затем больному дают медикаменты, облегчающие работу сердца (нитроглицерин, изокет). Таблетка кладется под язык для рассасывания. Сразу после этих мер вызывают машину скорой помощи.
Лечение
После обследования больного врач на основе анализов определяет методы лечения. Это может быть терапия лекарственными средствами, хирургическое вмешательство.
Помимо этого, необходимо соблюдать диету, двигательный режим, исключить вредные привычки.
Стентирование и баллонная ангиопластика
Стентирование и баллонная ангиопластика — это методы лечения, которые предполагают чрескожное вмешательство в сосуды, забитые холестерином, с целью улучшения кровоснабжения. С ее помощью восстанавливается нормальный кровоток в миокарде без операции на открытом сердце.
Во время операции в заблокированную артерию вводится специальное приспособление – стент. Это металлический цилиндр в виде сеточки, способный сжиматься и расширяться.
Стент расширяет стенки артерии, позволяя крови беспрепятственно двигаться по ней.
В случае с баллонной ангиопластикой, суженную артерию расширяют баллончиком, который накачивают воздухом. Баллонную ангиопластику часто совмещают с установкой стента.
Тромболизис
Тромболизис — это вид терапии сосудов, при котором кровоток восстанавливается за счет лизиса (растворения) тромбов.
Больному внутривенно вводится препарат, растворяющий сгусток крови, который мешает кровообращению. Процесс разрушения тромба проходит в течение 3-6 часов.
Для тромболизиса используют фибринолитики: стрептодеказа, стрептокиназа, урокиназа и др.
Шунтирование коронарных артерий
Аортокоронарное шунтирование — операция, направленная на восстановление движения крови в артериях, прилегающих к сердцу. Для этого используются шунты — сосудистые протезы.
Суть метода состоит в том, что с помощью шунтов прокладывается окружной путь, обходящий участок сужения. Он направлен от сердечной аорты к работающей артерии.
Роль шунтов выполняют вены, изъятые из бедра пациента или грудины. Их подшивают выше и ниже заблокированного участка.
Назначение лекарственных препаратов
Медикаментозная терапия проводится в случаях, когда нет серьезных поражений сердца, требующих хирургического вмешательства.
Лечение осуществляется комплексно, с использованием нескольких групп препаратов.
К ним относятся:
- анальгетики центрального действия, устраняющие болевой синдром (фентанил, трамадол, промедол);
- средства антиагрегантного и антикоагулянтного действия. Они разжижают кровь, препятствуют слипанию тромбоцитов. Это гепарин, синкумар, варфарин;
- бета-блокаторы. Блокируют адреналиновые рецепторы, тем самым расслабляя сердечную мышцу. Регулируют кровоток внутри миокарда. Это анаприлин, карведилол, метопролол;
- липидоснижающие лекарства. Угнетают фермент, способствующий образованию холестерина. К ним относятся: Розувастатин, Васкулар, Липримар, Атомакс;
- нитраты. Обладают сосудорасширяющим действием, уменьшают потребность миокарда в кислороде. Это Нитроглицерин, Нитронг, Сустак-форте.
Профилактика
Профилактические меры по предотвращению ОКС заключаются в ведении здорового образа жизни.
Нужно соблюдать следующие правила:
- исключить курение, алкогольные напитки;
- перейти на правильное питание, богатое овощами, фруктами, зеленью, злаками;
- делать гимнастику, совершать прогулки;
- следить за психоэмоциональным состоянием.
Следует регулярно проверять артериальное давление, контролировать уровень холестерина в крови.
Последствия и осложнения
ОКС часто становится причиной внезапной коронарной смерти. Ситуация осложняется тем, что человек не знает о заболевании, если оно протекает бессимптомно.
Существуют и другие последствия острой коронарной недостаточности, которые выражаются в виде таких патологий:
- нарушение сердечного ритма;
- кардиосклероз;
- сердечная недостаточность;
- повторный инфаркт.
Прогноз и выживаемость
Выживаемость людей, перенесших ОКС, во многом зависит от своевременной врачебной помощи.
У более чем 20% наступает летальный исход по причине ее неоказания. Другой важный фактор — степень тяжести заболевания. Смертность выше у пациентов с обширным инфарктом миокарда. При мелкоочаговом поражении сердечной мышцы шансов выжить больше.
Прогноз выживаемости при ОКС: первый год переживает 80% пациентов, в следующие пять лет показатель снижается на 5%, в течение десяти лет выживает половина перенесших острую коронарную недостаточность.
Острая коронарная недостаточность
Статистика внезапной смертности неутешительна: с каждым годом число людей, подверженных этому риску возрастает. Причина тому – сердечная недостаточность, развивающаяся на фоне ишемии. Острая коронарная недостаточность – что это такое с точки зрения кардиологов, каково происхождение термина, особенности заболевания? Узнайте, как лечится болезнь, получится ли предупредить ее возникновение и развитие?
Что такое острая коронарная недостаточность
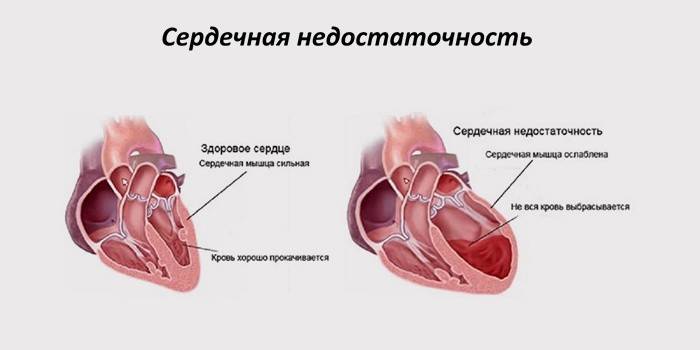
Сердцу необходимо «дыхание» (снабжение кислородом) и питание (обеспечение микроэлементами). Данную функцию выполняют сосуды, по которым кровь доставляет к органу все необходимое для полноценной работы. Эти артерии располагаются вокруг сердечной мышцы в виде короны (венца), поэтому их называют коронарными или венечными. Если кровоток ослабевает за счет внешнего либо внутреннего сужения сосудов, сердце испытывает недостаток в питании и кислороде. Такое состояние в медицине называется коронарной недостаточностью.
Если нарушение работы артерий происходит медленно, сердечная недостаточность приобретает хроническую форму. Развивающееся стремительно (в течение нескольких часов или даже минут) «голодание» – это острая форма патологии. В ее результате в сердечной мышце накапливаются продукты окисления, что приводит к сбоям в работе «мотора», разрывам сосудов, некрозам тканей, остановке сердца, смерти.
В большинстве случаев коронарная недостаточность сопутствует ишемической болезни. Нередко она развивается на фоне таких недугов как:
- пороки сердца;
- подагра:
- травмы, отек головного мозга;
- панкреатит;
- бактериальный эндокардит;
- сифилитический аортит и пр.
Формы патологии и их симптомы
Продолжительность приступов, их острота, условия возникновения – факторы, которые обусловливают классификацию заболевания на легкую, среднюю, тяжелую формы. Степень поражения сосудов (сила спазмов, их «засоренность» кровяными сгустками (тромбами), склеротическими бляшками) – еще одна причина, влияющая на формальное разделение острой коронарной недостаточности.
Легкая
Легкая форма коронарной недостаточности возникает как результат обратимого нарушения кровообращения при активных эмоциональных или физических нагрузках. Человек ощущает легкую боль, внезапное кратковременное «перехватывание» дыхания, но дееспособность в эти моменты не нарушается. Приступ длится от нескольких секунд до двух минут, быстро купируется. Зачастую больной даже не придает значения такому проявлению сердечной недостаточности, так как приступ мало беспокоит, проходит без медикаментозной помощи.
Средней тяжести
Приступы средней тяжести возникают при обычных, но продолжительных нагрузках, например, когда человек долго ходит либо поднимается в гору (по лестнице). Не исключена недостаточность во время сильного эмоционального потрясения, переживаний, расстройств. Когда наблюдается синдром коронарной недостаточности средней тяжести, возникает давящая боль в левой части груди, резко ухудшается самочувствие, снижается трудоспособность. Приступ коронарной сердечной недостаточности длится около десяти минут, снимается только приемом быстродействующего нитроглицерина.
Тяжелая форма заболевания
Коронарогенная боль, возникающая при тяжелом приступе, не проходит без медицинского вмешательства. Она настолько сильная, что человека охватывает страх смерти, он испытывает дополнительное эмоциональное возбуждение, что только ухудшает его состояние. Тяжелый приступ продолжается от десяти минут до получаса, приводит к инфаркту, смерти. Таблетки валидола либо нитроглицерина помогут до профессиональной медицинской помощи, но приступ не купируют. В данной ситуации необходимо парентеральное введение обезболивающих и нейролептических препаратов.
Причины возникновения
Нормальная работа сердца невозможна без полноценного питания и достаточного количества кислорода. Острую коронарную недостаточность провоцирует нарушение тока крови в венечных сосудах, их закупорка, к которой приводит:
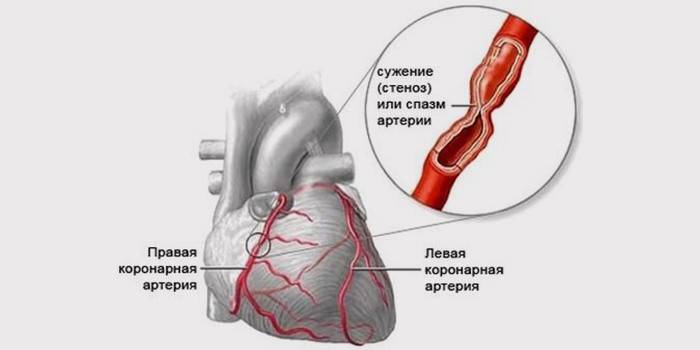
- Коронаросклероз. Отслоение от стенки сосуда холестериновой бляшки. В результате нормальный кровоток попросту перекрывается этим «препятствием».
- Тромбоз вен. При данной патологии попавший в венечный сосуд сгусток крови закрывает его просвет.
- Спазм коронарных сосудов. Вызывается усиленным выбросом катехоламинов надпочечниками под действие никотина, алкоголя, стрессов.
- Травмы сосудов. В результате нарушается система кровотока.
- Воспаление сосудистых стенок. Приводит к деформации коронарных артерий, сужению просветов, нарушению нормального тока крови.
- Опухоли. Под их воздействием сдавливание коронарных сосудов происходит механически. Возможны спазмы в результате интоксикации.
- Атеросклероз. Приводит к развитию коронаросклероза – образованию бляшек внутри венечных артерий.
- Отравления. Например, попавший в организм угарный газ, образует стойкие соединения с гемоглобином, что лишает эритроциты возможности переносить кислород.
Неотложная помощь при приступе у больного
Сердечную боль, возникающую при коронарной недостаточности, нельзя терпеть, а приступ необходимо немедленно купировать. Для этого обязательно нужно восстановить нормальное кровоснабжение сердца. Когда наблюдается острый коронарный синдром, неотложная помощь до вмешательства врачей заключается в снижении (прекращении) физической нагрузки и приеме лекарств:
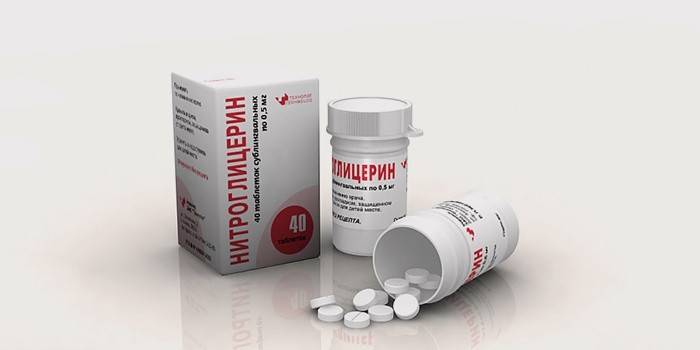
- Почувствовав боль, стоит немедленно прекратить все активные действия: интенсивность работы сердечной мышцы снижается в спокойном состоянии, при этом уменьшается и потребность сердца в кислороде. Уже за счет этого боль уменьшится, а коронарное кровоснабжение частично восстановится.
- Одновременно с прекращением активных действий больной должен принять моментально действующие лекарства: валидол, нитроглицерин. Эти средства остаются единственной неотложной доврачебной помощью при сердечном приступе.
Человеку с приступом коронарной недостаточности нужно оказать первую помощь: положить в постель, под язык дать таблетку (0,0005 г) нитроглицерина. Альтернатива – 3 капли спиртового раствора (1%) этого лекарства на кубике сахара. Если нет нитроглицерина или он противопоказан (например, при глаукоме), его заменяют валидолом, который оказывает более мягкое сосудорасширяющее действие. К ногам сердечника необходимо приложить грелку, по возможности сделать ингаляцию кислородом. Сразу вызвать неотложку.
Методы лечения острой коронарной недостаточности
Лечение этого недуга нужно начинать как можно раньше, лишь тогда исход будет благоприятным, иначе возможен инфаркт, ишемическая кардиомиопатия, смерть. Коронарная болезнь сердца не проходит сама по себе. Медикаментозная терапия проводится стационарно, длительно, имеет множество нюансов:
- Борьба с факторами риска ишемической болезни сердца включает диету, исключение переедания, курения, алкоголя, грамотное чередование отдыха с активностью, нормализацию веса.
- Медикаментозное лечение заключается в профилактическом применении антиангинальных и антиаритмических препаратов, лекарств, расширяющих сосуды (коронаролитиков), антикоагулянтов, гиполипидемических и анаболических средств.
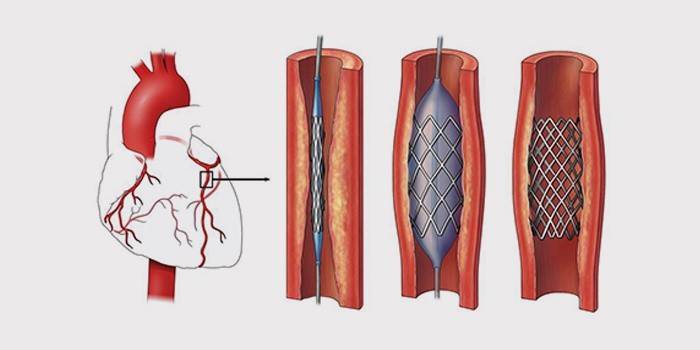
Хирургическое вмешательство и внутрисосудистое лечение направлено на восстановление нормального тока крови в венечных артериях:
- коронарное шунтирование – восстановление кровотока с помощью специальных шунтов, в обход суженных мест на сосудах;
- стентирование – установка каркасов в коронарных сосудах;
- ангиопластика – открытие пораженных артерий специальным катетером;
- прямая коронарная атерэктомия – уменьшение размеров атеросклеротических бляшек внутри сосудов;
- ротационная абляция (ротабляция) – механическая очистка судов специальным буром.
Чем опасно заболевание: возможные осложнения и последствия
Острая коронарная недостаточность как причина смерти – явление распространенное. Ишемическая болезнь зачастую протекает бессимптомно, человек не знает о патологии сердца, не обращает внимания на легкие приступы. В результате болезнь прогрессирует, приводит к осложнениям, без лечения которых часто наступает внезапная коронарная смерть. Помимо этого самого тяжелого последствия, болезнь приводит к следующим осложнениям:
- аритмии всех видов;
- изменениям анатомии сердца, инфаркту миокарда;
- воспалению околосердечной сумки – перикардиту;
- аневризме аорты;
- разрыву сердечной стенки.
Профилактика
Коронарная болезнь сердца – недуг, который легче предупредить, чем вылечить. Предотвратить его возникновение и развитие помогает ряд профилактических мероприятий:
- Регулярные занятия физкультурой. Пешие прогулки, плавание с постепенным, мягким увеличением нагрузки, бег трусцой.
- Сбалансированное питание с малым количеством животных жиров.
- Отказ от курения и алкоголя.
- Исключение психоэмоциональных (стрессовых) нагрузок.
- Контроль артериального давления.
- Поддержание нормального веса.
- Контроль количества холестерина в крови.
Видео о лечении острого коронарного синдрома
Хотите узнать о статистике смертности от острой сердечной недостаточности и тяжелых последствиях этого распространенного недуга? Посмотрите видеоролик, в котором приводятся внушительные цифры и убедительные доводы к профилактике коронарной недостаточности. Вы узнаете, что такое острая ишемическая болезнь сердца, какие есть современные методы ее лечения, какими способами врачи восстанавливают коронарное кровообращение и возвращают пациентов к жизни.
Коронарная недостаточность

- Бледность
- Боль в сердце
- Боль за грудиной
- Быстрая утомляемость
- Замедленное дыхание
- Кашель
- Одышка
- Отек легких
- Отечность конечностей
- Поверхностное дыхание
- Повышенное слюноотделение
- Расстройство пищеварения
- Рвота
- Светлая моча
- Свистящее дыхание
- Скованность движений
- Тошнота
- Учащенное сердцебиение
- Частое мочеиспускание
Коронарная недостаточность – это патологическое состояние, при котором частично снижается или абсолютно останавливается коронарный кровоток. Как следствие, сердечная мышца будет получать недостаточное количество питательных веществ и кислорода. Это состояние является наиболее распространённым проявлением ИБС. Чаще всего именно острая коронарная недостаточность стоит за инфарктом сердечной мышцы. Внезапная коронарная смерть также напрямую связана с этим патологическим процессом.
Недостаточность бывает двух типов:
- коронарная недостаточность покоя;
- коронарная недостаточность напряжения.
Важно знать, что собой представляет острая и хроническая коронарная недостаточность, её симптомы и лечение, чтобы вовремя заметить её развитие у человека и доставить его в лечебное учреждение для оказания неотложной помощи.
Причины
Синдром коронарной недостаточности может возникать по различным причинам. Чаще всего он обусловлен спазмами, атеросклеротическим и тромботическим стенозом.
- коронарит;
- повреждения сосудов;
- пороки сердца;
- стеноз лёгочного ствола;
- анафилактический шок;
- аневризма аорты;
- нарушение проходимости артерий. Это может произойти из-за абсолютного или частичного перекрытия сосудов, спазма, тромбоза и прочее.
Симптомы
Наиболее распространённая причина смерти от заболеваний сосудов и сердца – это коронарная недостаточность. Обусловлено это тем, что и сердце, и кровеносные сосуды повреждаются практически одинаково. В медицине данное явление называют внезапная коронарная смерть. Все симптомы этого заболевания носят комплексный характер, но основным и наиболее значимым является именно приступ стенокардии.
- иногда единственным симптомом коронарной недостаточности является сильная боль в области сердца или за грудиной, которая длится около 10 минут;
- скованность. Возникает во время повышенного физического напряжения;
- бледность кожных покровов;
- одышка;
- учащённое сердцебиение;
- дыхание замедляется, становится более поверхностным;
- рвота, тошнота, саливация увеличивается;
- моча имеет светлый цвет и выделяется в большем количестве.

Острая форма
Острая коронарная недостаточность – это патологическое состояние, которое развивается вследствие спазма сосудов, насыщающих сердечную мышцу кровью. Спазм может развиться у человека как в состоянии полного физического покоя, так и при повышенных эмоциональных и физ. нагрузках. Внезапная смерть напрямую связана с данным заболеванием.
Клинический синдром острой коронарной недостаточности в народе называют грудная жаба. Приступ развивается вследствие недостатка кислорода в тканях сердца. Продукты окисления не будут выводиться из организма, а начнут накапливаться в тканях. Характер и сила приступа напрямую зависит от нескольких факторов:
- реакция стенок поражённых сосудов;
- область и обширность атеросклеротического поражения;
- раздражающая сила.
Если приступы развиваются в ночное время, в состоянии полного покоя и проходят тяжело, то это свидетельствует о том, что в организме человека произошли серьёзные поражения сосудов. Как правило, боль возникает в области сердца внезапно, и длится от двух до двадцати минут. Иррадиирует в левую половину тела.
Хроническая форма
Возникает у человека из-за грудной жабы и атеросклероза кровеносных сосудов. В медицине выделяют три степени заболевания:
- начальная степень хронической коронарной недостаточности (ХКН). У человека возникают нечастые приступы стенокардии. Спровоцированы они психоэмоциональными и физ. нагрузками;
- выраженная степень ХКН. Приступы учащаются и становятся более интенсивными. Причина – физические нагрузки среднего уровня;
- тяжёлая степень ХКН. Приступы у человека возникают даже в спокойном состоянии. Отмечается аритмия и выраженные боли в области сердца.
Состояние больного постепенно будет ухудшаться, так как сосуды будут сужаться. Если нарушение обмена веществ будет очень долгим, то на бляшках, уже сформировавшихся на стенках артерий, будут появляться новые отложения. Прилив крови к сердечной мышце существенно уменьшится. Если не провести соответствующее лечение хронической коронарной недостаточности, то может наступить внезапная смерть.
Внезапная смерть
Внезапная смерть – это скорый летальный исход из-за заболеваний сосудов и сердца, возникающий у лиц, состояние которых можно назвать стабильным. В 85–90% случаев причиной данного состояния является ИБС, включая протекание без выраженных симптомов.
- асистолия сердца;
- фибрилляция желудочков.
При осмотре пациента отмечается бледность кожных покровов. Они холодные и имеют сероватый оттенок. Зрачки постепенно становятся шире. Пульс и тоны сердца практически не определяются. Дыхание становится агональным. Через три минуты человек перестаёт дышать. Наступает смерть.
Диагностика
- электрокардиограмма;
- коронарная ангиография (коронарография);
- компьютерная томография;
- МРТ сердца (магнитно-резонансная томография).
Лечение
Лечение коронарной недостаточности необходимо начинать как можно раньше, чтобы добиться благоприятных результатов. Не важно, какие причины вызвали это состояние, но оно требует квалифицированного лечения. В противном же случае может наступить смерть.
Лечение синдрома коронарной недостаточности необходимо проводить только в стационарных условиях. Терапия довольно длительная и имеет массу нюансов. Первое, что необходимо сделать, провести борьбу с факторами риска ИБС:
- исключить переедание;
- правильно чередовать периоды отдыха и активности;
- соблюдать диету (особо важно для сердца);
- повысить физическую активность;
- не курить и не пить алкогольные напитки;
- нормализовать массу тела.
- антиангинальные и антиаритмические препараты. Их действие направлено на профилактику и купирование приступов стенокардии, лечение нарушений сердечного ритма;
- антикоагулянты (в лечении ОКН занимают важное место, так как предназначены для разжижения крови);
- антибрадикининовые мед. средства;
- сосудорасширяющие мед. средства (Ипразид, Аптин, Обзидан и прочее);
- гиполипидемические препараты;
- анаболические препараты.
Хирургические и внутрисосудистые способы лечения применяют для восстановления кровотока в коронарных артериях. К ним относят следующие методики:
- коронарное шунтирование;
- стентирование;
- ангиопластика;
- прямая коронарная атерэктомия;
- ротационная аблация.

Профилактика
Правильное лечение поможет устранить острую коронарную недостаточность, но всегда проще предупредить заболевание, чем его лечить. Существуют меры профилактики, которые дают возможность предотвратить развитие данного заболевания:
- необходимо регулярно выполнять физические упражнения. Можно заняться плаванием, больше ходить пешком. Нагрузки увеличивать следует постепенно;
- избегайте стрессовых ситуаций. Стресс повсюду в нашей жизни, но наиболее сильно от него страдает именно сердце, поэтому необходимо постараться избегать таких ситуаций, чтобы защитить его;
- сбалансированная диета. Следует уменьшить в рационе питания количество животных жиров;
Рекомендации специалиста
Коронарная недостаточность – очень сложное и опасное заболевание, которое может привести к смерти человека. Поэтому важно знать все его основные симптомы и первые признаки, чтобы оказать пациенту неотложную помощь. Лечение данного заболевания длительное и его необходимо проводить своевременно, чтобы не допустить возникновения внезапной смерти. Особо необходимо отметить, что ОКН значительно «помолодела» за последние несколько лет. Теперь она поражает людей трудоспособного возраста. Чем раньше будет проведено лечение заболевания или состояния, которое может спровоцировать её развитие, тем более благоприятным будет прогноз.
Как проявляется острая коронарная недостаточность
Острая коронарная недостаточность – это несоответствие между потребностью сердца в кислороде и его поступлением по коронарным сосудам. Это приводит к нарушению функций органа, развитию инфаркта миокарда и внезапной смерти больного. Поэтому при первых проявлениях необходимо вызывать скорую помощь. При своевременном купировании приступа есть шансы на выживание.
Особенности патологии, опасность
Дефицит необходимых компонентов при коронарной недостаточности возникает внезапно. Так как во время работы сердце тратит большое количество энергии, то резервы быстро исчерпываются и недостаток кислорода приводит к гибели клеток. Мертвые ткани не могут выполнять свои функции. Нахождение очага некроза на пути проводящей системы вызывает аритмию. При гибели большого количества клеток нарушается сократительная функция сердца, из чего можно сделать вывод, что при острой коронарной недостаточности существует вероятность внезапной остановки сердца.
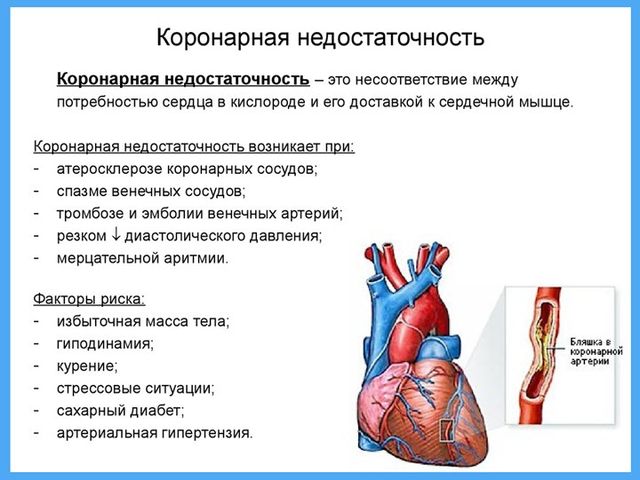
На протяжении первых нескольких минут от развития патологии оценивают уровень снижения кровотока. Если первая помощь не была оказана сразу, то все заканчивается летальным исходом. Также при патологическом процессе возможны такие осложнения:
- ожог кожного покрова во время дефибрилляции;
- повторное развитие асистолии и фибрилляции желудочков;
- искусственная вентиляция легких иногда приводит к переполнению желудка воздухом;
- интубация трахеи может закончиться бронхоспазмом;
- при внутрисердечных инъекциях повреждаются артерии;
- развивается метаболический и дыхательный ацидоз;
- возможна гипоксическая кома.
Тяжесть осложнений зависит от своевременности и правильности оказания первой помощи.
Причины возникновения
Развитие коронарной недостаточности происходит при нарушении тока крови в венечных сосудах или в связи с повышенной работой сердца.
Сбои кровообращения происходят, если артерии поражены атеросклерозом, произошел спазм, развиваются воспалительные или травматические изменения внутреннего слоя сосудов.
Повышение нагрузки на сердечную мышцу происходит:
- если человек переживает стресс, во время которого происходит выброс адреналина;
- при высокой температуре тела и анемии, вызывающих увеличение частоты сокращений сердца;
- при гипертонической болезни;
- в связи с различными пороками, сопровождающимися стенозом клапанов и ухудшающими нормальное движение крови;
- при заболеваниях инфекционного происхождения.
Обычно острая форма коронарной недостаточности возникает при ишемической болезни, но иногда ее развитие связано с:
- закупоркой легочной артерии тромбом;
- тампонадой, вызванной скоплением жидкости в перикарде;
- разрывом аневризмы аорты;
- ушибом и разрывом сердца.
Коронарная недостаточность может протекать в разных формах.
Острая
При этом патологическом состоянии происходит резкий спазм сосудов, обеспечивающих поступление крови к миокарду. Спазм может произойти при чрезмерных нагрузках или в состоянии покоя.
Развитие приступа происходит, когда в ткани сердца не поступает достаточное количество кислорода. При этом продукты окисления не выводятся из организма, и происходит их накопление. Выраженность приступа зависят от:
- реакции стенок поврежденной артерии;
- области и обширности атеросклеротического процесса;
- раздражающей силы.
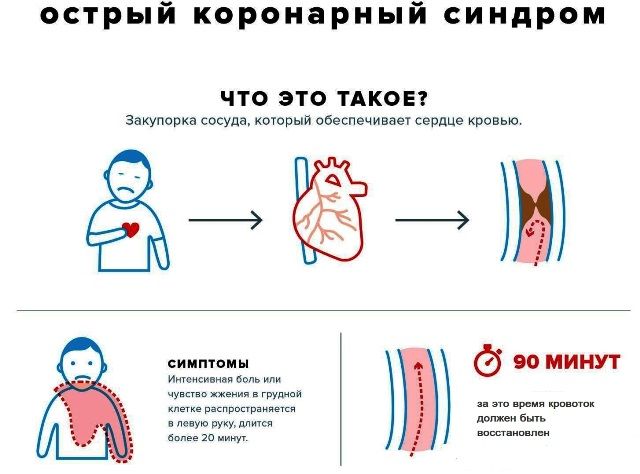
Появление приступа ночью во время отдыха говорит о тяжелом поражении сосудов. Больные при этом страдают от внезапной боли, которая беспокоит в течение 20 минут и распространяется на левую часть тела.
Хроническая
Хроническая коронарная недостаточность возникает при стенокардии и атеросклерозе. Ее развитие происходит в несколько стадий:
- Для начальной характерно возникновение приступов стенокардии при психоэмоциональных или физических нагрузках.
- Выраженная стадия отличается учащением и повышением интенсивности приступов, которые возникают при средней физической активности.
- При коронарной недостаточности тяжелой степени боли беспокоят даже в состоянии покоя. Также наблюдается нарушение ритма сердца. Сосуды все больше сужаются, что приводит к ухудшению состояния больного.
При длительном нарушении обменных процессов атеросклеротические бляшки на стенках артерий будут покрываться новыми отложениями, что существенно уменьшит приток крови к сердечной мышце. Отсутствие терапии приводит к смерти.
Внезапная смерть
Так называют состояние, при котором летальный исход наблюдается у человека с патологией сердечно-сосудистой системы, когда его состояние было стабильным.
При острой коронарной недостаточности внезапная смерть причины имеет в виде ишемической болезни сердца, в том числе и ее бессимптомное течение. Пациент гибнет от асистолии и фибрилляции желудочков. При осмотре видно, что кожа обрела бледно-серый оттенок, снизилась ее температура, зрачки постепенно расширяются, определить пульс и тоны сердца невозможно, дыхание агональное. Через несколько минут дыхание прекращается и наступает смерть.
Симптомы и диагностические признаки
Отличительной особенностью состояния является внезапное появление. Пациент может чувствовать себя удовлетворительно и резко появляются такие симптомы:
- Жгучие и давящие загрудинные боли.
- Нарушение ритма сердца, что связано с электрической нестабильностью миокарда, характерной для коронарной недостаточности. Самой опасной является фибрилляция желудочков. Она полностью прекращает деятельность органа и требует срочной помощи.
- Потеря сознания. Это связано с ухудшение кровоснабжения других органов.
- При этом наблюдается побледнение кожного покрова, посинение губ и конечностей.
- В альвеолах скапливается жидкость, из-за чего отекают легкие. При этом наблюдается шумное и свистящее дыхание, изо рта выделяется розовая пена, одышка усиливается в лежачем положении.
Чтобы определить острую коронарную недостаточность проводят:
- электрокардиограмму, которая показывает изменения в толще миокарда, регистрирует нарушения ритма;
- УЗИ сердца для определения пороков, изменения размеров камер, аневризмы, жидкости в перикарде;
- коронарографию для объективной оценки состояния венечных сосудов.
Если есть показания, могут применяться и другие диагностические методики.
Лечение острой коронарной недостаточности
Острая коронарная недостаточность – это одна из основных причин внезапной смерти. Если вовремя обратиться за помощью, благодаря современным методикам, можно устранить причину приступа. Полностью вылечить человека невозможно, так как атеросклероз неизлечим.
Ангиопластика и стентирование
В ходе ангиопластики осуществляют восстановление кровотока по коронарным артериям. Для этого в место сужения сосуда устанавливают специальный баллон, который раздувается и расширяет просвет. После этого на его место ставят стент, который будет поддерживать артерию открытой.
Тромболитическая терапия
Во время тромболизиса в вену вводят лекарственные средства, которые способствуют растворению тромба, который сузил или перекрыл просвет артерий. Это нормализует приток крови к сердечной мышце. Лечение проводят с помощью Альтеплазы, Стрептокиназы и других препаратов.
Шунтирование коронарных артерий
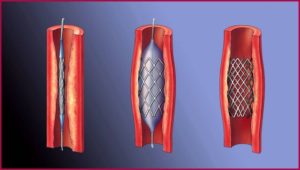 При шунтировании проводят замену пораженной артерии нормальным сосудом, который берут из грудной клетки или конечностей. С его помощью создаются обходные пути для тока крови, минуя место сужения или блокировки артерии.
При шунтировании проводят замену пораженной артерии нормальным сосудом, который берут из грудной клетки или конечностей. С его помощью создаются обходные пути для тока крови, минуя место сужения или блокировки артерии.
Операция возможна только при рассечении грудной клетки по срединной линии, поэтому считается радикальным хирургическим вмешательством.
Медикаментозная терапия
Острую коронарную недостаточность лечат также различными медикаментами. Подбором подходящего варианта занимается врач. Применение препаратов осуществляют для:
- уменьшения риска инфаркта миокарда, стенокардии, инсультов, сердечной недостаточности;
- облегчения клинической картины;
- улучшения качества жизни;
- уменьшения необходимости в медицинской помощи;
- увеличения продолжительности жизни больного.
В случае развития острого приступа коронарной недостаточности прибегают к использованию:
- Наркотических обезболивающих средств в виде Морфина, Промедола, Омнопона.
- Антиагрегантов. Под влиянием этих лекарственных средств можно добиться снижения риска формирования тромбов, угнетая способность тромбоцитов склеиваться. Самый популярный антиагрегант это Ацетилсалициловая кислота.
- Антикоагулянтов, снижающих свертываемость крови. Такого эффекта добиваются Гепарином, Эноксапарином и Фондапаринуксом.
- Ингибиторов ангиотензинпревращающего фермента. Они способствуют расширению сосудов, уменьшению артериального давления, снижению нагрузки на сердце. С помощью этих средств улучшается работа сердца, и увеличиваются шансы на благоприятный исход в случае с внезапным инфарктом миокарда.
- Блокаторов рецепторов ангиотензина. Их могут назначать вместо ингибиторов ангиотензинпревращающего фермента, если человек их плохо переносит. Обе группы препаратов обладают похожим действием.
- Бета-блокаторов. Они способствуют замедлению сердечного ритма, уменьшению артериального давления и снижению риска инфаркта миокарда.
- Статинов. Под их влиянием снижается содержание холестерина в крови, что позволяет избежать приступа острого нарушения кровообращения в миокарде или головном мозге. Они также способствуют стабилизации атеросклеротических бляшек, что позволяет избежать их разрыва.
- Нитратов. Под их влиянием происходит расширение коронарных артерий и улучшение кровоснабжения сердца. С их помощью можно предотвратить или устранить проявления приступа стенокардии. Известным препаратом этой групп является Нитроглицерин.
Изменение образа жизни
Коронарная недостаточность – это опасная проблема. Если человек пережил острый приступ, то необходимо приложить все усилия, чтобы избежать его повторения. Кроме употребления медикаментов, для этих целей вносят изменения в привычный образ жизни. Больной должен:
- Отказаться от курения и употребления спиртных напитков.
- Правильно питаться. В рационе должны присутствовать овощи, фрукты, цельнозерновые продукты.
- Соблюдать нормальную физическую активность.
- Следить за показателями артериального давления.
- Контролировать массу тела.
- Избегать негативного влияния на организм стрессов.
Прогноз
Прогноз зависит от вида и тяжести заболевания. В случае крупноочагового инфаркта 25% больных гибнут от приступа в течение нескольких минут. Если скорая помощь успела вовремя, есть шансы на выживание. В медучреждении выживают до 80% больных. Большая часть из них могут прожить еще около пяти лет. Вероятность десятилетней выживаемости ниже, но все же существует. Если возник приступ мелкоочагового инфаркта и нестабильная стенокардия, то прогноз лучше, но на протяжении жизни нужно принимать лекарства и соблюдать режим.
Профилактика
При острой коронарной недостаточности существует высокая вероятность смерти. Поэтому необходимо пытаться предотвратить развитие патологии. Для этого следует избегать болезней, способных нарушить состояние венечных артерий, а также не допускать влияния состояний, которые перегрузят сердечную мышцу.
Коронарная недостаточность
Коронарная недостаточность – что это такое
Сердечная коронарная недостаточность – это несоответствие кровотока в коронарных (венечных) артериях потребности сердечной мышцы в кислороде. Обычно заболевание приводит к локальной ишемии миокарда. В кардиологии принято выделять две его формы:
- Острая коронарная сердечная недостаточность. Характеризуется несоответствием кровотока метаболической потребности миокарда (параллельно могут диагностироваться измененные венечные артерии сердца, наблюдаться приступы стенокардии, тяжелые расстройства сердечного ритма, изменения ЭКГ). Болезнь, протекающая по острому типу, нередко провоцирует развитие инфаркта миокарда.
- Хроническая коронарная недостаточность. Характеризуется продолжительным (постоянным) недостаточным кровоснабжением миокарда. Предпосылкой для возникновения патологии служит изменение коронарного русла.
Также коронарная недостаточность сердца может протекать в:
- абсолютной форме (кровоток по коронарным сосудам резко ограничен);
- относительной форме (потребность миокарда в кислороде значительно повышается, но ограничения коронарного кровотока отсутствуют).
Причины коронарной недостаточности
Коронарная недостаточность может возникнуть в результате двух причин, приводящих к нарушению нормального движения крови по артериям:
- Тонус артерий изменяется.
- Просвет артерий уменьшается.
Изменение тонуса артерий
Спазм сосудистой стенки и уменьшение тонуса артерий могут являться следствием повышенного выброса адреналина. Так, например, при сильном стрессе, который многие описывают фразой «сердце сжалось в груди», наблюдается временная нехватка кислорода. Она легко компенсируется повышенной частотой сердечных сокращений. В результате кровоток возрастает, приток кислорода значительно увеличивается, настроение и самочувствие человека могут даже на время улучшиться.
В кратковременной стрессовой ситуации нет ничего страшного. Напротив, она может рассматриваться в качестве тренировки, позволяющей уменьшить чувствительность коронарных сосудов к спазму (профилактика ишемической болезни сердца).
Однако, если стресс затягивается, наступает фаза декомпенсации. Это значит, что клетки мышечной ткани расходуют весь запас энергии. Сердце начинает биться медленнее, уровень углекислого газа повышается, а тонус артерий снижается. Замедляется и кровоток в коронарных артериях.
Как результат, обмен в сердечной мышце нарушается. Отдельные ее части могут даже омертветь (некроз). Образовавшиеся некротические очаги известны под распространенным названием «инфаркт миокарда».
Уменьшение просвета артерий
Просвет коронарных артерий уменьшается по причине нарушения нормального состояния их внутренней оболочки или из-за перекрытия кровотока образовавшимся тромбом (атеросклеротическая бляшка, кровяной сгусток). Возникновению патологии способствуют следующие факторы:
- курение (из-за интоксикационного воздействия на организм табачного дыма клетки внутреннего слоя артерий изменяются, и риск повышенного тромбообразования увеличивается);
- употребление большого количества жирной пищи (чревато нехваткой белков, изменением баланса микроэлементов и витаминов, нарушением процессов метаболизма);
- стресс (из-за повышенного адреналинового фона возникает длительный артериальный спазм);
- низкая физическая активность (приводит к венозному застою, ухудшению поступления кислорода к тканям, снижению силы сердечных сокращений).
Лучшие врачи по лечению коронарной недостаточности
Симптомы хронической и острой коронарной недостаточности сердца
Среди главных признаков синдрома коронарной недостаточности:
- учащенное сердцебиение;
- бледность кожных покровов, появление капель пота на лбу;
- сильная боль за грудиной, имеющая приступообразный характер;
- одышка, возникающая по непонятным причинам;
- боль в области груди;
- приступы стенокардии/тахикардии;
- сухой кашель.
Симптоматика усугубляется после выполнения физической работы, переедания, подъема по лестнице, эмоциональных переживаний (паника, испуг). Также она может обостряться в стадии покоя.
У некоторых больных коронарной недостаточностью возникают:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика коронарной сердечной недостаточности
В большинстве случаев уже при визуальном осмотре больного врач может заподозрить развитие острой коронарной недостаточности. Но для подтверждения диагноза необходимо не только учесть совокупность клинических признаков, обусловленных коронарной недостаточностью, но и провести диагностическое обследование, которое включает в себя:
- Общий анализ крови (главный показатель – повышенное число эритроцитов, свидетельствующее о наличии в организме воспалительного процесса).
- Биохимический анализ крови (позволяет понять причину заболевания).
- Анализ крови на свертываемость (изучается консистенция кровотока, склонность к тромбообразованию).
- Коронарографию (главный диагностический метод, направленный на оценку состояния коронарных артерий).
- Рентгенографию, УЗИ грудной клетки (позволяют определить наличие у пациента других возможных болезней сердечно-сосудистой системы и установить причину коронарной недостаточности).
- Электрокардиографию (дает возможность судить об исправности сократительной функции миокарда и работе сердца).
- Компьютерную томографию (направлена на выявление стеноза венечных артерий, разных по размеру атеросклеротических бляшек).
- Магнитно-резонансную томографию сердца (позволяет делать снимки в разных плоскостях, измерять артериальный кровоток, изучать наполнение желудочков и предсердий).
Лечение коронарной недостаточности
До приезда бригады скорой медицинской помощи больному необходимо оказать первую помощь:
- Дать таблетку “Нитроглицерина” под язык. Данный препарат быстро всасывается в кровь и путем воздействия на мышечную стенку артерий снимает спазм коронарных артерий. Как результат, кровоток на некоторое время восстанавливается.
Если нужно, каждые 5-10 минут до приезда врачей можно рассасывать по 1 таблетке. При этом необходимо знать, что интенсивный прием “Нитроглицерина” может привести к развитию синдрома мозгового обкрадывания, который проявляется сужением зрачков, потемнением в глазах, головокружением и рвотой. Эти симптомы быстро проходят самостоятельно, но при их возникновении больному лучше лежать. - Дать разжевать таблетку “Аспирина” (160-325 мг). Ацетилсалициловая кислота снижает свертываемость крови, благодаря чему уменьшается риск увеличения размеров тромбов, образовавшихся в коронарных артериях.
- Открыть окна, обеспечить приток свежего воздуха. Если у пациента хроническая коронарная недостаточность, можно заранее приобрести кислородный баллон и во время приступов использовать его. При этом кислород из баллона нужно подавать через увлажненную марлю – в чистом виде он пересушивает слизистые оболочки.
Пациентов с коронарной сердечной недостаточностью обязательно госпитализируют, так как риск внезапной смерти при данном заболевании всегда высок.
Лечение коронарной недостаточности в условиях стационара
Во время лечения острой коронарной недостаточности в больнице обычно проводятся:
- Тромболитическая терапия (больному вводятся препараты, способные растворить имеющиеся кровяные сгустки и предотвратить образование новых).
- Стентирование и ангиопластика. Через бедренную артерию в коронарную артерию вводится специальный катетер. На его конце раздувается баллончик, который расширяет артериальный просвет. После осуществляется установка протеза (стента), по внешнему виду напоминающего металлическую пружинку. Стент укрепляет стенку коронарного сосуда.
- Коронарное шунтирование. Используя аппарат искусственного кровообращения, в условиях работающего сердца либо при его остановке формируются шунты – обходные пути вокруг пораженной зоны венечных артерий. По ним достаточно быстро воссоздается нормальный кровоток в сердечной мышце.
- Ротационная аблация. С помощью специального медицинского микробура – ротаблатора – кардиолог удаляет кальцинированные бляшки. Аппарат вращается со скоростью 180 тысяч об/мин. На его конце зафиксирован эллипсовидный наконечник. После введения в артерию он размалывает бляшку на крошечные фрагменты и освобождает, таким образом, путь кровотоку. После процедуры ротационной аблации рекомендуется провести стентирование.
- Прямая коронарная атерэктомия. Во время операции используется цилиндрический прибор с боковым «окошком», находящимся на конце катетера. Он подводится под бляшку и срезает ее ротационным ножом с последующим удалением.
Лечение хронической коронарной недостаточности
При лечении хронической формы коронарной недостаточности, если состояние больного резко ухудшится, могут использоваться все вышеописанные методы и операции. При хорошем самочувствии пациента обычно проводятся процедуры:
- нацеленные на минимизацию негативного воздействия факторов риска;
- стабилизирующие основную болезнь, которая привела к коронарной недостаточности (гипертония, сахарный диабет, атеросклероз);
- обеспечивающие профилактику приступов стенокардии.
Опасность коронарной недостаточности
Коронарная недостаточность может привести к двум угрожающим жизни состояниям:
Учитывая симптомы заболевания, врачи могут определить, насколько высок риск внезапной коронарной смерти (наступает в течение шести часов с момента начала сердечного приступа).
Высокий риск летального исхода – если присутствует любой из следующих признаков:
- Приступ стенокардии длится больше 20 минут.
- Развился отек легких (больной постоянно стоит, тяжело дышит, выделяется пенистая розовая мокрота).
- На ЭКГ снижен или увеличен подъем сегмента ST более 1 мм над изолинией.
- Стенокардия, пониженное давление в артериях.
- По лабораторным анализам – вираж уровня маркеров некроза (отмирания) миокарда.
Средний риск внезапной смерти при коронарной недостаточности ставится, если наблюдает любой из симптомов:
- Приступ длится меньше 20 минут.
- Стенокардия покоя – менее 20, прекратилась после рассасывания “Нитроглицерина”.
- Ночью постоянно возникают приступы загрудинной боли.
- Возраст больного – старше 65 лет.
- Тяжелая стенокардия, первые симптомы которой проявились в течение последних двух недель.
- На ЭКГ зубцы Q более 3 мм, динамические изменения зубца Т до показателя нормы, снижение сегмента ST в покое.
Низкий риск внезапной смерти можно предположить при следующей симптоматике:
- Приступы возникают даже после несложной физической работы.
- В последнее время приступы стали более частыми и тяжелыми.
- Стенокардия впервые появилась от двух недель до двух месяцев назад.
- На ЭКГ отсутствуют новые изменения (по сравнению с результатами, которые были получены ранее) либо наблюдается нормальная для возраста больного кривая.
Группа риска по развитию сердечной коронарной недостаточности
Наиболее часто сердечная коронарная недостаточность диагностируется у людей:
- с наследственной предрасположенностью;
- с ожирением;
- которые много курят;
- у которых повышен уровень холестерина в крови;
- болеющих сахарным диабетом;
- занимающихся сидячей работой, ведущих малоподвижный образ жизни;
- болеющих артериальной гипертензией.
При сочетании нескольких факторов риска вероятность образования тромбов значительно повышается. Это значит, что исключить на 100% в будущем у больного наступление внезапной коронарной смерти нельзя.
Профилактика коронарной недостаточности сердца
Чтобы минимизировать риск возникновения коронарной сердечной недостаточности, необходимо:
- Сбалансированно питаться.
- Следить за весом.
- Отказаться от курения, спиртных напитков.
- Избегать стрессовых ситуаций.
- Регулярно выполнять физические упражнения.
- Сдавать анализы и проходить ЭКГ каждый год.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Коронарная недостаточность сердца
Сердечные заболевания характерны не только для пожилых людей, но и для молодого поколения. Плохое питание, загрязнение воздуха, ритм жизни в мегаполисе и стрессы – далеко не весь перечень причин слабости главного органа.
Одна из распространенных сердечных патологий – коронарная недостаточность. Она способна привести к серьезному разрушению организма или даже летальному исходу. Причины сердечной коронарной недостаточности необходимо выявлять незамедлительно.
Данный тип заболевания выражается уменьшением протока крови или полной его остановкой по коронарным сосудам. Они отвечают за питание тканей миокарда кислородом и необходимыми для работоспособности веществами. Последствием затрудненной перекачки крови становится недостаточное насыщение сердца. Заболевание имеет хроническую или острую форму.
Причины
 Причинно-следственную связь недостаточности коронаров кардиологи определяют:
Причинно-следственную связь недостаточности коронаров кардиологи определяют:
- Первичными нарушениями. Они возникают непосредственно в сосудах (воспаления, травмы, бляшки).
- Вторичными нарушениями. Они развиваются при резком повышении метаболизма в миокарде. Это становится последствием повреждения коронаров. Такие нарушения возникают и в других частях организма.
Сердечная недостаточность коронарных сосудов может возникнуть как на генетическом уровне, так и при воздействии внешних факторов. К распространенным причинам развития относятся:
- Анемия.
- Стрессы.
- Отравление газами.
- Атеросклероз (он способствует образованию бляшек на сосудистых стенках).
- Опухоли, возникшие вблизи коронарных сосудов или на органах рядом.
- Воспаление сосудов.
- Вредные привычки (курение, алкоголизм или наркомания). Они способствуют спазмам сосудистых стенок.
- Коронаросклероз. От стенок сосудов отходят холестериновые бляшки, которые, попадая в кровь, мешают нормальному протоку.
- Тромбоз вен. Сгустки крови могут перекрыть проток к сердцу частично или полностью.
- Врожденный порок сердца.
- Сахарный диабет, который способствует образованию тромбов.
- Ожирение.
- Анафилактический шок.
Заболевания сердца может спровоцировать генетическая предрасположенность. К сожалению, врожденные или приобретенные заболевания генетического типа обратить невозможно.
Как утверждает статистика, неправильный образ жизни чаще других становится причиной развития сердечной коронарной недостаточности. Дело в том, что вредные привычки или неправильное питание провоцируют ряд серьезных заболеваний, которые, в свою очередь, плохо отражаются на состоянии сосудов.
Ожирение, посредством частых перекусов, потребления большого количества жиров и углеводов, чрезмерного увлечения сладким, приводит к сахарному диабету. Повышается уровень вредного холестерина, увеличивается вязкость крови, провоцируется образование тромбов и холестериновых бляшек.
Алкоголь имеет свойства деформировать сосудистую структуру. Резкие перепады от сужения до расширения необратимо действуют на сосуды, а курение — это то, что убивает их ежедневно.
Генетическая предрасположенность влечет как врожденные патологии сосудов, так и приобретенные. Сахарный диабет – одно из заболеваний, которое может возникнуть в зрелом возрасте. В зону риска попадают все, но процент поражения организма возрастает, если у родителей или старшего поколения была диагностирована эндокринная проблема. Врожденные патологии сосудов возникают при развитии плода еще в утробе матери, и внешнему влиянию не поддаются.
К другим провокаторам коронарной недостаточности можно отнести стрессы, отравления из-за неблагоприятной сферы проживания (вблизи заводов, фабрик, работы с токсичными отходами и так далее). Последний фактор наиболее коварен, так как проявляет свое воздействие только спустя большой промежуток времени, когда организм успел накопить в себе токсические вещества. Они влекут за собой не только сбои в работе сердечно-сосудистой системы, но и патологические состояния других органов.
Классификация
Коронарная недостаточность может выражаться двумя способами. Кардиологи выделяют:
- Острую форму. Состояние характеризуется резким изменением коронарных сосудов или ритма тока крови. Возникает при сильных стрессовых ситуациях (страхе, боли, смене температуры), других быстро развивающихся болезнях. Симптомы резкие и ярко выраженные. Острая форма часто сопровождается инсультом миокарда и это повышает риск летального исхода.
- Хроническую форму. Она имеет особенность долго развиваться. Постепенную деформацию сосудов могут спровоцировать как внешние факторы, так и врожденные патологии (алкоголизм, анемия, пороки сердца). Процесс сопровождается рядом симптомов, которые могут проявляться по мере ухудшения состояния здоровья. Сигналы организма при хронической форме заболевания довольно продолжительные.
Хроническая коронарная недостаточность влечет за собой постепенное поражение сосудов. Специалисты выделяют 3 основных степени тяжести патологии.
- Легкая. При развитии первой степени недостаточности пациент может чувствовать слабую боль в груди. Она появляется при сильных эмоциональных или физических нагрузках.
- Средняя. Вторая степень вызывает ощутимые боли в области сердца. Физическая нагрузка сопровождается одышкой и учащением сердцебиения. Продолжительная боль, в некоторых случаях, вызывает расстройство пищеварения, тошноту и рвоту.
- Тяжелая. Самая опасная форма развития. Пациент чувствует острую и продолжительную боль в груди даже в состоянии покоя. Падает выносливость, сложность вызывает даже обычное передвижение по дому. Пациенту требуется покой и сон для восстановления сил.
Хроническая форма коронарной недостаточности не приводит к летальному исходу или инсульту миокарда. Она часто провоцирует ишемическую болезнь сердца.
Симптомы
Коронарная недостаточность сердца имеет ряд характерных симптомов. Обнаружение нескольких является сигналом необходимости обследования.
Ярко выраженные признаки:
- Одышка при незначительной физической нагрузке.
- Тошнота и рвота.
- Бледность кожи лица.
- Ощущение скованности движений после физической нагрузки.
- Затрудненное дыхание.
- Острая боль в области груди.
Своевременная диагностика способствует эффективному лечению. При легкой форме патологий главных сосудов сердца процесс можно обратить, но это практически невозможно при долгом течении заболевания.
Лечение
Лечение сердечной коронарной недостаточности следует начинать при первых признаках. Тяжелая форма заболевания может привести к полному отсутствию возможности восстановления, необходимости хирургического вмешательства. Кардиологи разработали комплексное лечение. Оно состоит из нескольких этапов.
- Коррекция образа жизни. В нее входит отказ от вредных привычек, подбор правильного питания, постепенное увеличение физической нагрузки, нормализация распорядка дня (сон, активность и отдых – в одно и то же время). Если коронарная недостаточность возникла на фоне других заболеваний (анемия, сахарный диабет, ожирение), то необходимо пройти курс лечения или поддержания организма соответственно.
- Медикаменты. Специалист назначает их в зависимости от степени и причины поражения сердечных сосудов.
- Оздоровительные процедуры. Аппараты правильного дыхания, посещение санатория. Эти мероприятия закрепляют результаты оздоровления и способствуют сохранению здоровья сосудов.
Первая помощь при обострении
При приступе острой формы нужно сразу вызвать скорую помощь. У пациента может остановиться сердце в любую минуту, а возобновить его работу без специализированного оборудования невозможно.
Когда главная задача выполнена – необходимо уделить внимание стабилизации состояния больного. Во время ожидания бригады неотложной помощи, необходимо:
- Обеспечить покой. Больного незамедлительно нужно положить на кровать или диван. Если во время приступа появляется сильная отдышка или кашель, то пациента следует посадить на стул.
- Ликвидировать возможное стеснение грудной клетки. При сердечных приступах на область груди имеют воздействия даже незначительные грузы, в том числе и одежда. Больному необходимо полностью оголить верхнюю часть тала, снять не только вещи, но и украшения (бусы, цепочки, кулоны). По возможности – померить артериальное давление
 Обеспечить свежий воздух. При острой коронарной недостаточности в области груди возникает сдавливающее чувство, оно затрудняет дыхание. Открыв все окна, можно увеличить поток и циркуляцию кислорода в помещении. Это облегчит дыхание больного и нагрузку на сердце.
Обеспечить свежий воздух. При острой коронарной недостаточности в области груди возникает сдавливающее чувство, оно затрудняет дыхание. Открыв все окна, можно увеличить поток и циркуляцию кислорода в помещении. Это облегчит дыхание больного и нагрузку на сердце.- Дать лекарства. Самое распространенное и действенное средство – «Валидол». Он способен уменьшить боль до приезда бригады скорой помощи. Валидол кладут под язык пациенту, и его действие наступает через несколько минут.
«Нитроглицерин» – второй вариант при сердечном приступе. Его тоже необходимо поместить под язык. Действует он быстрее, уже в течение первой минуты. Если боль не уменьшилась или изменения были незначительными, то через 10 минут таблетку необходимо дать повторно. Этот препарат противопоказан при пониженном артериальном давлении.
Причин возникновения коронарной недостаточности много. Ее может спровоцировать как серьезное внутреннее поражение организма, так и внешние факторы. Для поддержания здоровья сердца необходимо заботиться о себе, проводить профилактические мероприятия и отказаться от вредных привычек.
Для подготовки материала использовались следующие источники информации.
Источники:
http://infoserdce.com/serdce/ostraya-koronarnaya-nedostatochnost/
http://sovets.net/4184-ostraya-koronarnaya-nedostatochnost.html
http://simptomer.ru/bolezni/serdtse-i-sosudy/839-koronarnaya-nedostatochnost-simptomy
http://kardiopuls.ru/bolezni/koronarnaya-nedostatochnost/
http://illness.docdoc.ru/koronarnaja_nedostatochnost
http://cardiograf.com/bolezni/dekompensatsiya/serdechnaya-koronarnaya-nedostatochnost-prichiny.html
http://oserdce.com/serdce/ibs/podrobnosti/prichiny.html

 Обеспечить свежий воздух. При острой коронарной недостаточности в области груди возникает сдавливающее чувство, оно затрудняет дыхание. Открыв все окна, можно увеличить поток и циркуляцию кислорода в помещении. Это облегчит дыхание больного и нагрузку на сердце.
Обеспечить свежий воздух. При острой коронарной недостаточности в области груди возникает сдавливающее чувство, оно затрудняет дыхание. Открыв все окна, можно увеличить поток и циркуляцию кислорода в помещении. Это облегчит дыхание больного и нагрузку на сердце.
