Пункция перикарда
Показания: 1) эвакуация жидкости (экссудата, транссудата, крови) в лечебных и диагностических целях; 2) введение лекарственных веществ в полость перикарда.
Оснащение: игла или тонкий троакар длиной не менее 15 см. диаметром 1,2—1,5 мм; шприц емкостью 10—20 мл; иглы для проведения местной анестезии; раствор йода и спирта.
Техника проведения манипуляции сводится к следующему: за 20—30 минут до пункции больному подкожно вводят 1 мл 2 % раствора промедола и 0,5 мл 0,1 % раствора атропина (последний применяют для ликвидации возможных побочных действий наркотиков).
Пункция перикарда проводится натощак, под местной анестезией, в специальном помещении (в манипуляционной, процедурной, перевязочной, операционной). Больной находится в положении, сидя или лежа на кровати с приподнятым головным концом. Как при любой операции, соблюдается стерильность.
Существуют два способа доступа к полости перикарда: через диафрагму и через грудную стенку около грудины. В клинической практике чаще пользуются первым способом.
При пункции перикарда через диафрагму точка пункции располагается слева в углу, образованном хрящом XII ребра и мечевидным отростком, или у нижнего конца мечевидного отростка грудины (Рис. 2). Раствором новокаина производят местную анестезию кожи и подкожной клетчатки. Пункционную иглу располагают перпендикулярно к поверхности тела и вводят на глубину 1,5 см. Затем ее конец направляют круто вверх параллельно задней стенке грудины. Через 2—3 см ощущается прохождение (прокол) наружного листка перикарда.
Рис. 2. Точка пункции перикарда
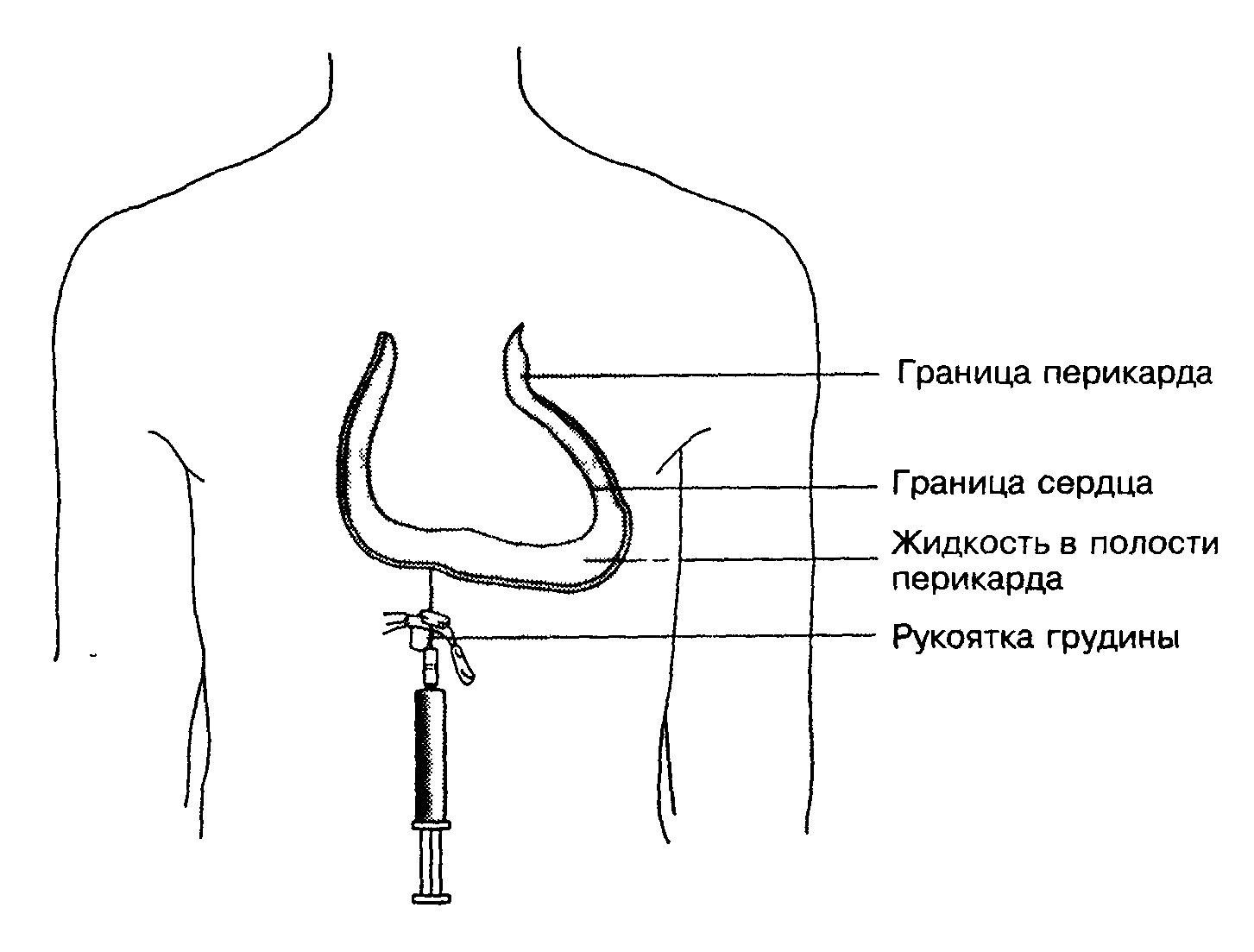 тсутствие сопротивления дальнейшему прохождению иглы указывает на нахождение ее в полости перикарда. При потягивании поршня на себя в шприц начинает поступать содержимое полости перикарда. Возникающее ритмичное сотрясение иглы указывает на соприкосновение конца иглы с сердцем. В подобной ситуации иглу можно слегка потянуть назад и прижать ее конец к грудине, что достигается более сильным вдавливанием наружного конца иглы в сторону живота. Убедившись, что конец иглы находится в полости перикарда, удаляют имеющуюся жидкость.
тсутствие сопротивления дальнейшему прохождению иглы указывает на нахождение ее в полости перикарда. При потягивании поршня на себя в шприц начинает поступать содержимое полости перикарда. Возникающее ритмичное сотрясение иглы указывает на соприкосновение конца иглы с сердцем. В подобной ситуации иглу можно слегка потянуть назад и прижать ее конец к грудине, что достигается более сильным вдавливанием наружного конца иглы в сторону живота. Убедившись, что конец иглы находится в полости перикарда, удаляют имеющуюся жидкость.
Данный метод пункции перикарда сравнительно безопасен и крайне редко вызывает осложнения. Иногда возникает опасность повреждения желудка, в связи с чем пункцию рекомендуется проводить натощак.
К пункции перикарда через грудную стенку около грудины прибегают лишь при затруднениях в пункции перикарда через диафрагму при воронкообразной деформации грудной клетки, значительном увеличении печени, в случае необходимости локальной пункции при осумкованном перикардите.
Точки пункции располагаются около края грудины, слева — в четвертом-шестом и справа — в четвертом-пятом межреберьях, а также на 2 см медиальнее левой границы абсолютной сердечной тупости. В первом случае после перпендикулярного к поверхности кожи прохождения иглой межреберного промежутка (1,5-2 см) ее наружный конец максимально наклоняют латерально и проводят иглу позади грудины на глубину 1-2 см, во избежание прокола плевры. При пункции около зоны абсолютной сердечной тупости иглу проводят косо вверх и медиально в направлении позвоночника через плевру.
Недостатками метода пункции перикарда через грудную стенку около грудины являются трудность полной эвакуации жидкости, невозможность применения метода при гнойном перикардите ввиду опасности инфицирования плевральной полости, возможность выхода иглы из полости перикарда по мере удаления жидкости.
Возможные осложнения: повреждение плевры и края легкого, что может провоцировать развитие пневмоторакса, плеврита, пневмонии, при глубоком продвижении иглы существует опасность ранения внутренних грудных артерий, повреждения миокарда, прокола камер сердца.
УСТАНОВКА ЗОНДА СЕНГСТЕЙКЕНА-БЛЕЙКМОРА
П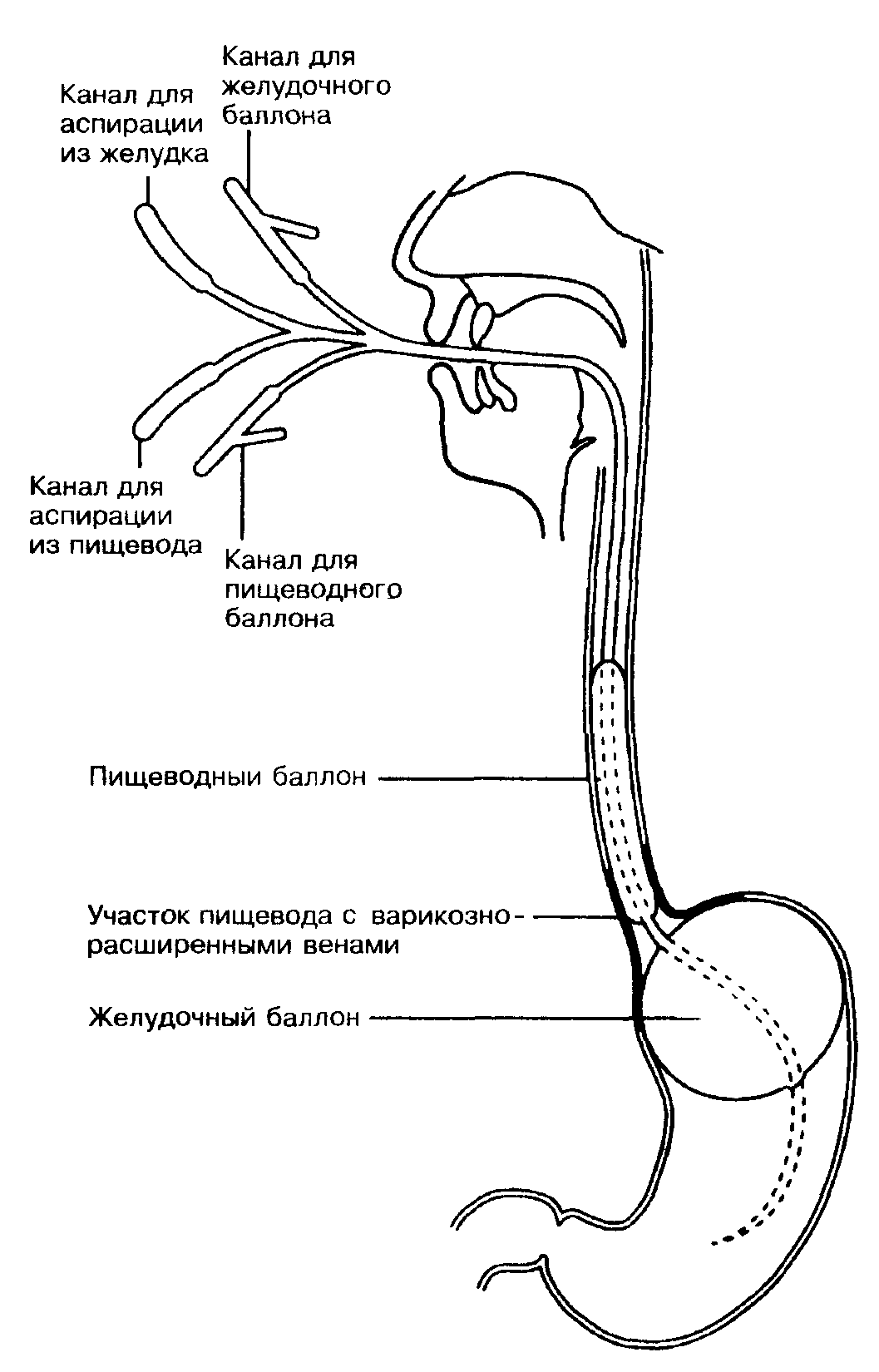 оказание.
оказание.
Невозможность контролировать кровотечение из варикозно расширенных вен пищевода, несмотря на вазопрессин и нитраты.
Установка зонда Сенгстейкена-Блейкмора редко необходима, зонд следует устанавливать только по поводу угрожающего жизни кровотечения. Если у вас нет опыта по установке этих зондов, то лучше лечить больного консервативно из-за риска аспирации, изъязвления слизистой оболочки и неправильного расположения зонда.
Тампонада баллоном — процедура. Спланируйте заранее инъекцию в варикозно расширенные вены или рассечение пищевода.
Рис. 3. Установленный четырехпросветный зонд Сенгстейкена-Блейкмора для компресссии кровоточащих варикозно расширенных вен пищевода
. Зонд Сенгстейкена—Блейкмора (Рис. 3). Если у него всего 3 просвета, то следует приспособить стандартный назогастральный зонд с перфорациями непосредственно выше пищеводного баллона для того, чтобы проводить аспирацию из пищевода.
Если есть время, храните зонд в морозильном отделении холодильника, чтобы снизить его гибкость для облегчения установки.
2. Ртутный сфигмоманометр (для раздувания баллона пищевода).
3. Рентгеноконтрастная среда, например 10 мл гастрографина и 300 мл воды или 5% декстрозы (для раздувания желудочного баллона). Изотонический раствор хлорида натрия не следует использовать из-за возможной опасности проглатывания в условиях.декомпенсации печени при разрыве баллона.
4. Шприц Жане с целью аспирации дренажа пищевода.
1. Просветы зонда не всегда помечены; если меток нет, сразу пометьте просветы пластырем.
2. Перед установкой зонда больного следует интубировать (для предотвращения смещения зонда в трахею или аспирации крови), если:
• уровень сознания значительно снижен или
• снижен или отсутствует рвотный рефлекс.
3. Обеспечьте седатацию. Во избежание риска травматичной установки зонда безопаснее интубировать и переводить на ИВЛ этих больных перед попыткой установки зонда.
б) Установка зонда
1. Выполните анестезию горла аэрозолем лигнокаина.
2. Смажьте конец зонда желе KY и проведите его сквозь промежуток между вашими указательным и средним пальцами, помещенными в заднюю часть ротоглотки. Это уменьшает возможность закручивания зонда. Попросите больного спокойно дышать ртом на протяжении всей процедуры. Вам вряд ли понадобится распорка для зубов.
3. На любой стадии процедуры у больного возможно немедленное самопроизвольное выталкивание зонда в результате диспноэ, которое возобновляется после эндотрахеальной интубации.
4. Ассистенты должны аспирировать кровь изо рта и из всех просветов зонда в то время, как вы его вводите.
5. Постоянно продвигайте зонд до тех пор, пока он не будет введен по рукоятку.
6. Заполните желудочный баллон контрастной смесью. Закройте пробкой или зажмите трубку. Если есть сопротивление надуванию, сдуйте баллон и проверьте положение трубки рентгеноскопически.
7. Мягко введите зонд обратно до тех пор, пока не почувствуете сопротивление.
8. Жесткой тракции желудочного баллона обычно бывает достаточно для остановки кровотечения, если оно происходит из варикозно расширенных вен в нескольких нижних сантиметрах пищевода. Если нет, надуйте пищеводный баллон:
• соедините просвет пищеводного баллона со сфигмоманометром с помощью трехходового крана (Рис. 4);
• раздуйте баллон до 40 мм рт.ст. и пережмите зонд;
• пищеводный баллон легко сдувается, поэтому следует примерно каждые 2 ч проверять давление.
9. Поместите губчатую прокладку (какие используются для поддержки эндотрахеальных трубок у больных на ИВЛ) у угла рта больного для предотвращения трения зондом.
10. Прикрепите зонд к щеке лейкопластырем. Фиксация грузами через конец кровати менее эффективна.
11. Пометьте зонд относительно зубов так, чтобы можно было легче определить движение.
П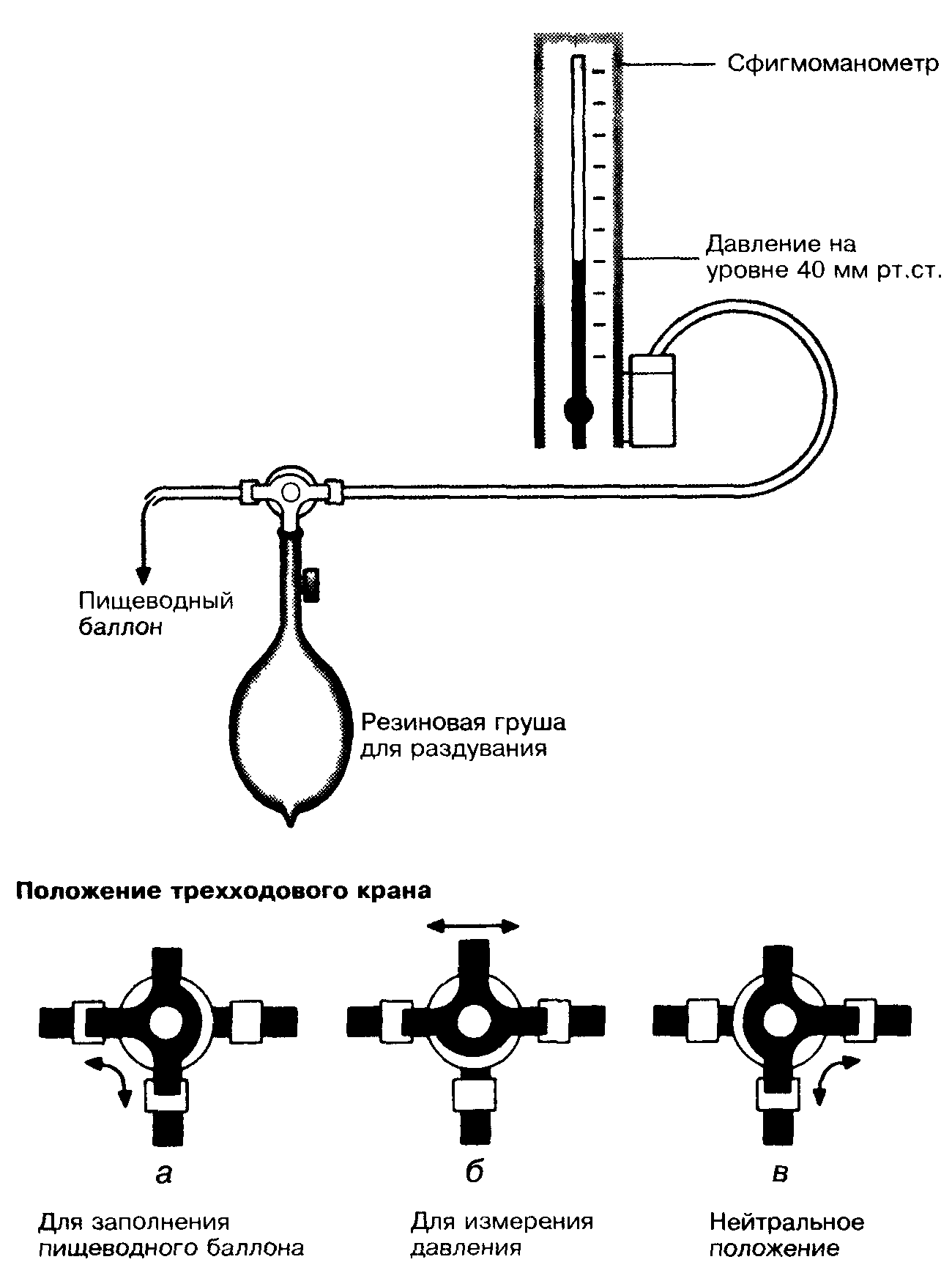 оследующая терапия
оследующая терапия
1. Сдувать пищеводный бал лон каждый час, как иногда рекомендуют, нет необходимости.
2. Продолжайте инфузии вазопрессина и нитратов.
3. Проведите рентгеноскопию грудной клетки, чтобы проверить положение зонда.
4. Если возможны инъекции в варикозно расширенные вены, то зонд следует удалить непосредственно перед инъекцией, что может быть сделано, как только у больного установится стабильная гемодинамика (обычно в пределах 12 часов).
Рис. 4. Метод заполнения желудочного баллона и измерения в нем давления.
. Если нет возможности провести инъекцию в варикозно расширенные вены, то обсудите случай с врачом гепатологического отделения и, если необходимо, организуйте перевод больного. Альтернативно планируйте оперативное вмешательство, если кровотечение в течение 24 ч рецидивирует, когда баллон раздут.
6. Не оставляйте трубку дольше 24 ч из-за риска изъязвления слизистой оболочки пищевода.
7. Изменение места фиксации зонда к щеке через каждые 2 ч снижает риск изъязвления кожи, но его следует проводить тщательно из-за риска смещения зонда наружу.
Ошибки, которых следует избегать:
1. Плохая фиксация или смещение при движении больного.
2. Если перспективы терапии неясны, обратитесь за советом к хирургу (инъекции в варикозно расширенные вены, рассечение пищевода, шунтирование или эмболизация).
3. Использование воздуха вместо контрастного вещества позволяет легко сдуть баллон с последующим смещением зонда.
4. Аспирация крови или эндотрахеальное положение зонда. У вас должна быть постоянная готовность к выполнению интубации и проведению ИВЛ.
ВНЕЗАПНАЯ ОСТАНОВКА СЕРДЦА И МЕТОДЫ ВОССТАНОВЛЕНИЯ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ . 9
Внезапная смерть – это состояние, возникающее на фоне полного здоровья (истинного или кажущегося), которое может иметь кардиогенную или некардиогенную природу. Внезапная остановка сердца – это не только полная механическая остановка сердца, но и такой характер сердечной деятельности, при котором не обеспечивается минимально необходимый уровень кровообращения в организме, что требует проведения реанимационных мероприятий. Последнее понятие получило название электромеханической диссоциации, (ЭМД) суть которой состоит в отсутствии сокращений сердца при сохранении его электрической активности.
Остановка сердца кардиогенной природы может быть следствием ишемической болезни сердца и ее крайнего осложнения: инфаркта миокарда, а также возникать в результате тяжелого нарушения ритма и проводимости – желудочковой тахикардии, фибрилляции желудочков, полной атриовентрикулярной блокады, сопровождающейся Морганьи – Адамса – Стокса. Сюда же следует отнести повреждение миокарда, (как следствие ушиба или ранения) и тампонаду сердца.
К внесердечным причинам остановки сердца относятся поражения электрическим током, тяжелая аллергическая реакция (анафилактический шок), нарушения центральной регуляции кровообращения (инсульт, черепно-мозговая травма), тромбоэмболия легочной артерии, напряженный пневмоторакс, гипоксия, острые отравления, передозировка лекарственных средств, утопление, переохлаждение и некоторые другие причины.
Несмотря на многообразие причин, приводящих к прекращению кровообращения, его клинические проявления одинаковы у всех больных. Для внезапной остановки сердца характерны следующие признаки:
отсутствие пульса на крупных артериях (сонная и бедренная), отсутствие тонов сердца,
остановка дыхания или внезапное появление дыхания агонального типа,
изменение цвета кожи (серый, с цианотичным оттенком).
Для констатации остановки сердца достаточно первых трех признаков. Время, затраченное на поиски пульса на крупной артерии должно быть минимальным. Наиболее доступно определение пульса на сонной артерии. Для этого II и III пальцы врач располагает на области гортани больного, а затем, без сильного надавливания, прощупывает ими боковую поверхность шеи. Если пульса нет, нельзя тратить время на выслушивание тонов сердца, изме-
рение артериального давления, снятие ЭКГ. Диагноз не должен вызывать сомнения. Расширение зрачков и изменение цвета кожи, не всегда служат абсолютным ориентиром. Расширение зрачков является признаком гипоксии коры головного мозга и появляется в относительно поздние сроки (через 30 – 60 с после прекращения кровообращения). На ширину зрачка оказывают влияние некоторые лекарственные средства: атропин расширяет, наркотические аналгетики – сужают. На цвет кожи влияют содержание гемоглобина (при массивной кровопотере – отсутствие цианоза), а также действие некоторых химических веществ (при отравлении угарным газом, цианидами – сохранение розовой окраски кожи).
Целесообразность ЭКГ-контроля не вызывает сомнения, однако он должен проводиться только на фоне мероприятий, направленных на восстановление сердечной деятельности, но ни в коем случае не задерживать их осуществления. ЭКГ позволяет выявить те процессы, которые предшествовали остановке сердца, – фибрилляцию, брадикардию и пр. Однако, о характере причин, приведших к прекращению кровообращения можно судить и по ряду клинических признаков.
Так, фибрилляция желудочков развивается внезапно. Прежде всего, исчезает пульсация на сонных артериях, затем пациент теряет сознание, возможно однократное сокращение скелетной мускулатуры, затем – остановка дыхания. Реанимационные мероприятия приводят к восстановлению кровообращения, а их прекращение, (если не восстановился нормальный ритм), к прогрессированию нарушений.
При тяжелой блокаде симптоматика развивается медленнее. Вначале появляются признаки нарушения сознания, затем двигательное возбуждение, судороги и остановка дыхания. Реанимационные мероприятия дают быстрый положительный эффект.
Электромеханическая диссоциация при массивной тромбоэмболии легочной артерии возникает внезапно, часто на фоне физического напряжения. Можно отметить следующую последовательность: прекращение дыхания, утрата сознания, отсутствие пульса на сонных артериях, набухание шейных вен, цианоз верхней половины тела. Реанимационные мероприятия могут быть эффективны.
Электромеханическая диссоциация при разрыве миокарда и тампонаде сердца также развивается внезапно, часто после тяжелого ангинозного приступа. Вначале исчезает пульсация на сонных артериях, затем утрата сознания и дыхания. Реанимационные мероприятия неэффективны. Быстро появляются гипостатические пятна в нижерасположенных частях тела, что свидетельствует о наступлении биологической смерти.
Электромеханическая диссоциация, возникающая под действием других причин, развивается на фоне соответствующей симптоматики, а эффективность реанимационных мероприятий зависит от своевременного их проведения и состояния организма больного.
Необходимо помнить, что в большинстве случаев смерти потенциально здоровых лиц средняя продолжительность переживания полного прекращения кровообращения составляет приблизительно 5 минут, после чего наступают необратимые изменения в ЦНС. Это время резко сокращается, если остановке кровообращения предшествовал период прогрессирования гипоксии или если у больного (пострадавшего) имелись какие-нибудь заболевания сердца, легких или других органов и систем. Поэтому, мероприятия при остановке сердца должны быть начаты немедленно, так как важно не только восстановить кровообращение и дыхание у пострадавшего, но и возвратить его к жизни, как полноценную личность.
Пункция перикарда, перикардиоцентез: способы проведения, осложнения

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кардиохирургия – область медицины, позволяющая регулировать работу сердца путем операционного вмешательства. В ее арсенале есть множество различных операций на сердце. Некоторые из них считаются достаточно травматичными и проводятся в лечебных целях по острым показателям. Но существуют и такие виды кардиологических операций, как пункция перикарда, которые не требуют вскрытия грудины и проникновения в полость сердца. Эта довольно информативная мини-операция может проводиться как в лечебных, так и в диагностических целях. И, несмотря на всю кажущуюся простоту исполнения, способна даже спасти человеку жизнь.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Показания
Пункция перикарда (перикардиоцентез) – операция, суть которой сводится к удалению экссудата из околосердечной сумки. Нужно понимать, что некоторое количество жидкости постоянно находится в полости перикарда, но это физиологически обусловленное явление, которое не оказывает негативного влияния на работу сердца. Проблемы возникают, если жидкости набирается больше, чем обычно.
Операция по откачке жидкости из перикардиального мешка проводится лишь в том случае, если предварительные диагностические исследования подтверждают наличие выпота в нем. Присутствие большого количества экссудата может наблюдаться при воспалительном процессе в перикарде (перикардит), который в свою очередь может быть экссудативным или гнойным, если присоединяется бактериальная инфекция. При такой разновидности патологии как гемоперикард в экссудате присутствует значительное количество кровяных клеток и откачиваемая жидкость имеет красный цвет.
Но перикардит тоже не возникает сам по себе. Выпот в полость перикарда могут спровоцировать как сердечные патологии, например, инфаркт миокарда, так и заболевания, не связанные с сердечно-сосудистой системой. К таким болезням относятся: почечная недостаточность, ревматоидный артрит, туберкулез, коллагеноз, уремия. Сходную ситуацию врачи иногда наблюдают при аутоиммунных и онкологических патологиях. Кроме того, наличие гнойного экссудата в перикарде можно связать с присутствием в организме пациента бактериальной инфекции.
У некоторых читателей может возникнуть справедливый вопрос, зачем откачивать жидкость из околосердечной сумки, если ее присутствие там считается физиологически обусловленным явлением? Небольшое количество жидкости не может помешать работе сердца, но если ее объем быстро увеличивается, создавая давление на жизненно важный орган, ему становится тяжелее справляться со своими функциями, развивается тампонада сердца.
Тампонадой сердца называют состояние кардиогенного шока, который возникает, если давление в полости перикарда становится выше давления крови в правом предсердии, а во время диастолы и в желудочке. Сердце сдавливается и становится не в состоянии обеспечить адекватный выброс крови. Это приводит к заметному нарушению кровообращения.
Если выпот в перикарде образуется медленно, то постепенно в околосердечной сумке скапливается большое количество экссудата, который опять же может спровоцировать тампонаду сердца. В этом случае чрезмерное сдавливание сердца большим объемом жидкости может привести к критическому снижению кровотока, что требует немедленного вмешательства для спасения жизни пациента.
Во всех вышеописанных случаях пункция перикарда проводится для предотвращения (плановая) или лечения (экстренная) тампонады сердца. Но эта процедура имеет и высокую диагностическую ценность, поэтому может быть назначена для выявления характера экссудата при подозрении на перикардит, который, как мы уже знает, может иметь различные формы.
 [9], [10], [11], [12], [13], [14]
[9], [10], [11], [12], [13], [14]
Подготовка
Какой бы легкой ни казалась процедура откачки жидкости из полости перикарда, проводить ее можно лишь после серьезного диагностического исследования работы сердца, включающего в себя:
- Физикальный осмотр кардиолога (изучение анамнеза и жалоб пациента, выслушивание тонов и шумов в сердце, простукивание его границ, измерение артериального давления и пульса).
- Сдача анализа крови, который позволяет выявить воспалительный процесс в организме и определить показатели свертываемости крови.
- Проведение электрокардиографии. При нарушенном перикардиальном выпоте на электрокардиограмме будут заметны определенные изменения: признаки синусовой тахикардии, изменение высоты зубца R, что указывает на смещение сердца внутри околосердечной сумки, низкий вольтаж вследствие уменьшения электрического тока после прохождения через жидкость, скопившуюся в перикарде или плевре.
- Дополнительно может проводиться измерение центрального венозного давления, которое при перикардите с большим выпотом повышено.
- Назначение рентгенограммы грудной клетки. На рентгеновской пленке будет четко виден увеличенный силуэт сердца, имеющий округлые формы и расширенную каудальную полую вену.
- Эхокардиография. Проводится накануне операции и помогает уточнить причину нарушенного выпота, например, наличие злокачественного новообразования или разрыва стенки левого предсердия.
Лишь после того, как подтвержден диагноз перикардита или выявлено скопление экссудата в полости перикарда, назначается экстренная или плановая операция по забору жидкости из околосердечной сумки с целью ее изучения или облегчения работы сердца. Результаты инструментальных исследований позволяют врачу наметить предполагаемые точки пункции перикарда и определиться с актуальными способами проведения операции.
Во время физикального осмотра и общения с лечащим врачом нужно обязательно рассказать ему обо всех принимаемых лекарствах, особенно тех, которые способны уменьшать свертываемость крови (ацетилсалициловая кислота и другие антикоагулянты, некоторые противовоспалительные препараты). Обычно в течение недели накануне операции врачи запрещают принимать подобные лекарства.
При сахарном диабете нужно обязательно проконсультироваться по поводу приема сахароснижающих медикаментозных средств перед проведением пункции перикарда.
Это что касается лекарств, теперь поговорим о питании. Операция должна проводиться натощак, поэтому употребление пищи и даже воды придется ограничить заранее, о чем врач предупредит на этапе подготовки к хирургическому вмешательству.
Еще до начала операции медперсонал должен подготовить все необходимые лекарства, применяемые во время данной процедуры:
- антисептики для обработки кожного покрова в области прокола (йод, хлоргексидин, спирт),
- антибиотики для введения в полость перикарда после удаления гнойного экссудата (при гнойном перикардите),
- анестетики для местного инъекционного обезболивания (обычно, лидокаин 1-2% или новокаин 0,5%),
- седативные препараты для внутривенного введения (фентанил, мидазолам и др.).
Пункция перикарда проводится в специально оборудованном помещении (операционная, манипуляционный кабинет), который должен быть снабжен всеми необходимыми инструментами и материалами:
- Специально подготовленный столик, на котором можно найти все необходимые медикаменты, скальпель, хирургическая нить, шприцы с иглами для введения анестезии и перикардиоцентеза (20-кубовый шприц с иглой 10-15 см в длину и диаметром около 1,5 мм).
- Стерильно чистые расходные материалы: полотенца, салфетки, марлевые тампоны, перчатки, халаты.
- Расширитель, стерильные зажимы, трубка для отхождения экссудата (при большом объеме жидкости, если она будет выводиться естественным путем), дренажный пакет с переходниками, большой катетер, проводник, изготовленный в виде буквы «J».
- Специальное оборудование для контроля состояния пациента (электрокардиомонитор).
В кабинете должно быть все подготовлено для проведения срочных реанимационных мероприятий, все-таки операция проводится на сердце и всегда возможны осложнения.
 [15], [16], [17], [18], [19], [20], [21], [22]
[15], [16], [17], [18], [19], [20], [21], [22]
Особенности пункции перикарда, и возможные противопоказания к проведению процедуры

Пункция перикарда – это сложная медицинская процедура, которая проводится при возникновении у пациента перикардита, связанного с поступлением жидкости в околосердечное пространство. Главная задача данной процедуры – освободить перикард (околосердечную сумку) от скопившейся жидкости, сняв тем самым увеличенную нагрузку с сердца.
Показания и противопоказания для проведения процедуры
Показания для проведения пункции перикарда у пациента возникают при диагностировании у него перикардита или гемоперикарда. В данном случае процедура позволяет уменьшить давление жидкости на сердце и предотвратить ее дальнейшее поступление в перикард.
 Перикардит
Перикардит
Если у больного зафиксирована экссудативная стадия перикардита, то в такой ситуации пункция проводится исключительно с целью диагностики перикардиального выпота, а сами показания для лечения патологии несколько другие. Что же касается противопоказаний для пункции, то они могут возникать при наличии в организме пациента следующих явлений:
- нарушение свертываемости крови;
- ранее перенесенное коронарное шунтирование;
- недостаточный плевральный выпот;
- облитерация перикардиальной плоскости.
Важно! Показания к проведению процедуры взятия пункции устанавливаются исключительно одним врачом – кардиохирургом.
Методы и этапы проведения исследования
Пункция перикарда проводится по трем разным технологиям, в зависимости от расположения самой точки пункции:
- Пункция перикарда по Марфану – игла вводится в область под мечевидным отростком.
- Метод пункции перикарда по Ларрею – игла входит в область между 8 и 10 парой ребер, слева от мечевидного отростка и справа от хрящевой ткани (данная техника считается самой популярной из всех).
- Процедура взятия пункции по Пирогову-Делорму – игла вводиться в левую область грудной клетки между 4 и 5 парой ребер.
Сама процедура по технике одинакова и проводится в несколько этапов:
- Пациент укладывается на кушетку в горизонтальном положении, верхняя часть туловища поднимается на 30 градусов. При таком подъеме плевральный выпот смещается вниз для более удобного взятия пункции. Перед началом процедуры под нижние ребра больного подкладывается небольшой валик, который фиксирует перикард снизу.
- Врач выбирает точку, где он выполнит прокол. Чаще она располагается между 8 и 10 парой ребер, так как именно в этом месте игла наиболее безопасно входит в плевральный выпот.
- Область, где вводится инструмент, и сама игла длиной не менее 10 – 15 см тщательно обрабатывается асептическими средствами. После полной обработки инструмента и поверхности врач начинает выполнять процедуру взятия пункции.
- Для обеспечения безопасности игла вводится строго перпендикулярно поверхности грудной клетки на глубину до 2 см. Далее она направляется в сторону задней части грудной кости кверху и утапливается еще на 2 -3 см. На этом этапе игла находится уже в перикарде, и врач должен понять, касается ли ее плевральный выпот. А определяется это по синхронному колебанию иглы в такт с сердцем.
 Пункция перикарда
Пункция перикарда
Важно! По прохождению иглы в перикард врач может определить, каков тип плеврального выпота. Если игла проваливается в перикард без особых усилий, как бы в пустоту, это свидетельствует о том, что выпот имеет существенные размеры. Если же при попадании иглы в перикард врач ощущает некое трение, то в такой ситуации имеется гнойный фиброз.
Удаление излишней жидкости восстанавливает нормальную гемодинамику, ткани, сжатые ее давлением. возвращаются к первоначальному состоянию, и больной чувствует облегчение.
Возможные осложнения при процедуре
Пункция перикарда – процедура не из легких, но при правильном соблюдении техники она не вызывает никаких осложнений у больного. Если же ход процедуры несколько нарушается, в этом случае врач вполне может повредить ткани сердца, грудную или венечную артерию пациента, спровоцировав серьезные последствия.
 Поврежденное сердце
Поврежденное сердце
Если пункция заканчивается врачебной ошибкой, процедуру следует немедленно прекратить, и переходить к срочной торакотомии или другим операционным мероприятиям. В противном случае кровь из поврежденных участков вполне может попасть в перикард, быстро наполнив его, что в свою очередь повлечет за собой остановку сердца и летальный исход.
Пункция перикарда
Данная манипуляция сложна и сопряжена с высоким риском развития осложнений, поэтому проводится она высококвалифицированным медицинским персоналом, в условиях операционной, но иногда, по экстренным показаниям, пункция перикарда может потребоваться даже в машине скорой или реанимобиле.
Пункцией перикарда называют сложную хирургическую манипуляцию, при которой специальной иглой прокалывают перикардиальную полость и удаляют избыток ее содержимого. Какие показания существуют к проведению пункции?
1 Показания

Пункция перикарда может проводится как с лечебной целью (в большинстве случаев именно эта цель и преследуется), либо с диагностической (чаще при гнойно-воспалительных процессах в околосердечной сумке, с целью выявить возбудителя заболевания). Диагностический прокол выполняется обычно планово. А лечебная же пункция иногда выполняется экстренно, в ситуациях жизнеугрожающих, и от того, насколько четко сработает врач и произведет манипуляцию, зависит жизнь человека. Пункция перикарда с лечебной целью выполняется при:
- скоплении в перикардиальной полости излишнего количества воздуха,
- избыточном скоплении между листками перикарда жидкости, крови, гноя.
Когда может наблюдаться состояние, когда сердце буквально «тонет» в содержимом околосердечной сумке?
- Травмы грудной клетки со скоплением крови — гемоперикард.
- Перикардит, при котором внутренний плевральный листок продуцирует избыточное количество экссудата — жидкости, и она не успевает всасываться обратно — экссудативный перикардит. Он может возникать при онкопатологии околосердечной области, аутоиммунных заболеваниях, инфекционных болезнях, инфаркте.
Все причины, приводящие к избыточному накоплению жидкого содержимого или воздуха в околосердечной полости, могут привести к крайне тяжелому состоянию — сердечной тампонаде.
2 Техника проведения

Инструментарий для пункции сердца
Пункция перикарда выполняется кардиохирургами, или специально обученными хирургами. Техникой проведения пункции должен владеть каждый врач, поскольку никто не застрахован от экстренных ситуаций.
Для проведения манипуляции необходим соответствующий инструментарий: специальная пункционная игла, шприцы, салфетки, перевязочный материал. Весь инструментарий обязательно должен быть стерильным, во избежание заноса инфекции во время проведения прокола.
Выполнять пункцию лучше всего под УЗИ-контролем, но такая возможность есть не всегда. От начала процедуры до ее конца необходимо наблюдение за артериальным давлением, а также ЭКГ-контроль. Перед процедурой пациенту делают рентген и определяют точное расположение сердца. Поскольку в некоторых ситуациях в стандартных точках проведения пункции может располагаться сердце, а повреждение миокарда грозит летальным исходом.

Необходимо обезболить место пункции, введя подкожно анестетик (обычно промедол). Пациент располагается на спине, грудная клетка приподнята. Врач находит точки пункции: между мечевидным отростком и реберной дугой слева, на уровне восьмого-десятого ребра, либо непосредственно под мечевидным отростком. Пункционную иглу врач вводит под углом около 30″ и медленно продвигает ее к сердцу, параллельно (может использоваться троакар) вводится обезболивающее средство — новокаинамид.
По мере продвижения иглы, врач почувствует первое препятствие — при проколе диафрагмы, а вскоре второе — при проколе самого перикарда. При попадании иглы в перикард в шприц поступает его содержимое, для этого нужно совершать аспирационные поршневые движения шприцем, иногда жидкость удаляют самотеком. Часть полученного содержимого помещают в стерильные пробирки и забирают на микробиологическое исследование и биохимический анализ.
3 Осложнения

Уже при проведении прокола полости перикарда, либо после манипуляции могут возникнуть опасные осложнения, которые связаны с нарушениями манипуляционной техники или особенностями организма пациента. К осложнениям относят:
- прокол миокарда или сердечных камер,
- повреждение легких или желудка,
- развитие аритмии при проведении процедуры,
- занос инфекции.
Пункция перикарда — сложная и травматическая манипуляция. Во избежание развития осложнений, необходимо очень точно выполнять ее технику, продвигать иглу следует плавно, следить, чтобы весь необходимый инструментарий был стерилен.
Правильно проведенная манипуляция, в лечебных целях или экстренно, при тампонаде, практически сразу облегчает самочувствие пациента и улучшает сердечную деятельность.
Показания и противопоказания к пункции перикарда
Перикардиоцентез – это пункция перикарда. В большинстве случаев врачи выполняют процедуру для устранения тампонады сердца и уточнения причины перикардита. В Юсуповской больнице созданы все условия для лечения пациентов с заболеваниями сердечно-сосудистой системы:
- уютные палаты различного класса комфортности;
- диетическое питание;
- использование современной аппаратуры ведущих мировых производителей;
- внимательное отношение медицинского персонала к пожеланиям пациентов.
В клинике терапии работают профессора и врачи высшей категории. Кардиологи индивидуально подходят к выбору метода лечения каждого пациента. Врачи используют эффективные и безопасные препараты, зарегистрированные в РФ. На заседании экспертного совета обсуждают наличие показаний и противопоказаний к перикардиоцентезу.
Методики выполнения пункции перикарда
Пункцию перикарда не выполняют пациентам, страдающим коагулопатией, получающим лечение антикоагулянтами. Относительным противопоказанием к процедуре является ограниченный по объему выпот, содержание тромбоцитов в крови менее 50×109/л. Не выполняют пункцию перикарда при расслаивающей аневризме аорты, постинфарктных разрывах миокарда, травматическом гемоперикарде. Во всех этих случаях в клиниках-партнёрах ведущие кардиохирурги производят хирургическое вмешательство.
Перед проведением пункции перикарда выполняют рентгенографию органов грудной клетки и эхокардиографию. Если пункция будет осуществляться под контролем электрокардиографии или вслепую, врачи убеждаются, что между листками перикарда скопилось не менее 2 см выпота. Пациенту объясняют цель процедуры, получают его согласие.
Для того чтобы перикардиальный выпот переместился в передненижний синус перикарда, пациенту придают полусидячее положение. Налаживают периферический венозный доступ, проводят мониторинг электрокардиограммы, артериального давления, сатурации пульса и кислорода (измерение количества кислорода, связанного с клетками гемоглобина в системе кровообращения). На случай развития осложнений готовят всё необходимое для проведения реанимационных мероприятий, включая дефибриллятор.
Набор для перикардиоцентеза включает:
- иглы интродьюсера;
- расширитель;
- проводник;
- согнутый рентгеноконтрастный катете;
- многоцелевой адаптер трубок.
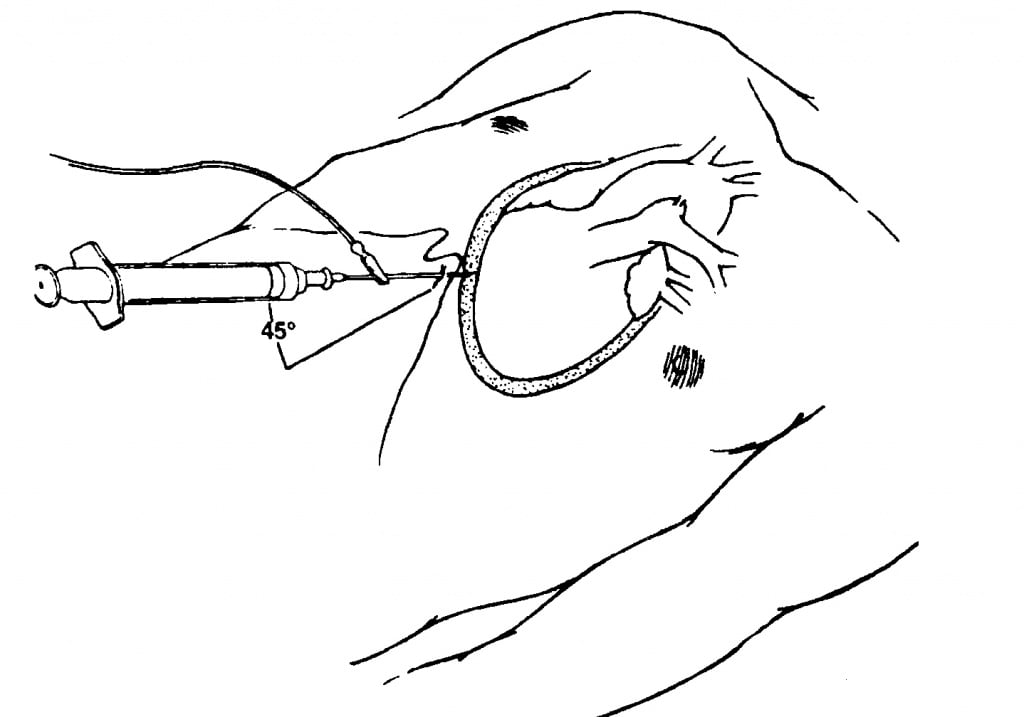
Точка для пункции перикарда при использовании методики Ларрея соответствует вершине угла между левой реберной дугой и основанием мечевидного отростка слева. При выполнении пункции по Марфану врач осуществляет прокол в специальной точке, расположенной под мечевидным отростком.
Техника перикардиоцентеза по Ларрею
Врач надевает стерильный халат, маску и перчатки. После обработки кожи груди и верхней части живота антисептическим раствором ограничивают место пункции стерильным материалом или используют стерильную плёнку. Место укола обезболивают тонкой иглой. Для этого в точку, расположенную между левой рёберной дугой и мечевидным отростком вводят 2-5 мл 1% раствора лидокаина. Присоединяют десятимиллиметровый шприц с 1% лидокаином к длинной игле размером 16-18 G или к длинному внутривенному «катетеру на игле».
При первом варианте введения иглы осуществляют иглу вкалывают под углом 30° к коже во фронтальной плоскости и направляют вперёд по оси тела. Игла должна пройти впритирку с реберным краем. При использовании второго варианта иглы направляют на левое плечо пациента. Иглу располагают под более пологим углом по отношению к сердцу. Это облегчает проведение проводника и катетера.
После того, как конец илы достиг края реберной дуги, осторожно вводят 0,5-1,0 мл лидокаина. Затем иглу продвигают на 4-5 мм вперёд. При этом поршень шприца все время подтягивают на себя. Затем цикл повторяют. При этом доступе у взрослых среднее расстояние от кожи до перикарда составляет 6-8 см.
Иглу можно проводить под контролем электрокардиограммы. Врач присоединяет провод грудного отведения электрокардиографа или кардиоскопа к игле с помощью зажима. Затем включает режим «грудное отведение» на регистрирующем устройстве или подключает дистальный электрод к проводу правой руки, а проксимальный – к проводу левой руки. Медицинская сестра включает первое отведение на кардиоскопе или кардиографе. Если игла находится в полости перикарда, на ЭКГ появится отрицательный зубец ST.
Проводить иглу можно под контролем ультразвуковой кардиографии. В этом случае врачу легче выбрать оптимальную точку доступа. Используют верхушечный или левый окологрудинный доступ. Измеряют расстояние до выпота и отмечают направление центрального ультразвуковою луча. Направление иглы должно быть таким же.
После получения жидкости отсоединяют шприц с остатками лидокаина и убеждаются, что из иглы поступает не кровь, а перикардиальная жидкость. Набирают 10-15 мл перикардиального выпота в чистую пробирку 10-15 мл для проведения анализов. При тяжёлом состоянии пациента за счёт тампонады сердца до установки катетера аспирируют 50-100 мл выпота через иглу. Устанавливают катетер. Если «катетер на игле», удаляют иглу. Если нет, используют стандартную методику катетеризации по Сельдингеру.
Убедившись, что жидкость свободно аспирируется, капроновым швом или лейкопластырем закрепляют катетер и подключают удлинитель к дренажной ёмкости. Чтобы избежать острого расширения правого желудочка в результате внезапной декомпрессии жидкость из перикарда извлекают частями, одномоментно не более одного литра.
Пункция перикарда по Марфану
При выполнении пункции по Марфану врач осуществляет прокол под мечевидным отростком. Место введения иглы находится строго посередине от данного анатомического ориентира, ни с правой, ни с левой стороны от него. Серединное положение иглы обеспечивает её проникновение в полость перикарда в районе правого желудочка. Стерильную иглу продвигают плавно и медленно под углом 30-45 0 . Пункционную иглу направляют вначале косо вверх, затем немного сзади.
При приближении к области сердца врач иногда ощущает передаваемую им пульсацию. При проколе непосредственно наружного перикардиального листка появляется ощущение преодоления некого препятствия. После попадания в перикардиальную полость аспирационными движениями присоединённого к игле шприца удаляют имеющееся содержимое. Нередко через иглу в перикардиальную полость вводят катетер, фиксируют его на определённое время для того чтобы обеспечить дренирование полости и удаление экссудата. После пунктирования и введения катетера пациентам, которые находятся в тяжёлом состоянии, врачи в полость перикарда вводят лекарственные средства: гидрокортизон, преднизолон, антибиотики.
Осложнения при пункции перикарда
Пункция перикарда при тампонаде сердца не является лёгкой процедурой, но при правильном соблюдении техники она не вызывает никаких осложнений у пациента. Если же ход процедуры по независимым от врача причинам несколько нарушается, риск повреждения ткани сердца, грудной или венечной артерии повышается.
Наиболее серьезным осложнением пункции перикарда является разрыв и прободения коронарной артерии или сердечной мышцы. Если игла или катетер перфорировали сердце и находятся в его полости, иглу удаляют, а катетер закрепляют. В обоих случаях пациентов консультирует кардиохирург. В качестве альтернативы выполняют попытку новой пункции перикарда. Если она окажется успешной, операции можно избежать. В этом случае выполняют аутотрансфузию крови из перикарда.
Встречаются такие осложнения пункции перикарда, как пневмоторакс, воздушная эмболия, аритмии, а также пункция брюшной полости или прободение органов брюшной полости. Редко развивается гнойный перикардит, отёк лёгких, фистула внутренней грудной артерии.
Запишитесь на приём к кардиологу по телефону Юсуповской больницы. Врач проведёт обследование пациента, назначит эффективное лечение. В случае развития тампонады сердца выполнит пункцию перикарда.
Пункция перикарда
Данная манипуляция сложна и сопряжена с высоким риском развития осложнений, поэтому проводится она высококвалифицированным медицинским персоналом, в условиях операционной, но иногда, по экстренным показаниям, пункция перикарда может потребоваться даже в машине скорой или реанимобиле.
Пункцией перикарда называют сложную хирургическую манипуляцию, при которой специальной иглой прокалывают перикардиальную полость и удаляют избыток ее содержимого. Какие показания существуют к проведению пункции?
1 Показания

Пункция перикарда может проводится как с лечебной целью (в большинстве случаев именно эта цель и преследуется), либо с диагностической (чаще при гнойно-воспалительных процессах в околосердечной сумке, с целью выявить возбудителя заболевания). Диагностический прокол выполняется обычно планово. А лечебная же пункция иногда выполняется экстренно, в ситуациях жизнеугрожающих, и от того, насколько четко сработает врач и произведет манипуляцию, зависит жизнь человека. Пункция перикарда с лечебной целью выполняется при:
- скоплении в перикардиальной полости излишнего количества воздуха,
- избыточном скоплении между листками перикарда жидкости, крови, гноя.
Когда может наблюдаться состояние, когда сердце буквально «тонет» в содержимом околосердечной сумке?
- Травмы грудной клетки со скоплением крови — гемоперикард.
- Перикардит, при котором внутренний плевральный листок продуцирует избыточное количество экссудата — жидкости, и она не успевает всасываться обратно — экссудативный перикардит. Он может возникать при онкопатологии околосердечной области, аутоиммунных заболеваниях, инфекционных болезнях, инфаркте.
Все причины, приводящие к избыточному накоплению жидкого содержимого или воздуха в околосердечной полости, могут привести к крайне тяжелому состоянию — сердечной тампонаде.
2 Техника проведения

Инструментарий для пункции сердца
Пункция перикарда выполняется кардиохирургами, или специально обученными хирургами. Техникой проведения пункции должен владеть каждый врач, поскольку никто не застрахован от экстренных ситуаций.
Для проведения манипуляции необходим соответствующий инструментарий: специальная пункционная игла, шприцы, салфетки, перевязочный материал. Весь инструментарий обязательно должен быть стерильным, во избежание заноса инфекции во время проведения прокола.
Выполнять пункцию лучше всего под УЗИ-контролем, но такая возможность есть не всегда. От начала процедуры до ее конца необходимо наблюдение за артериальным давлением, а также ЭКГ-контроль. Перед процедурой пациенту делают рентген и определяют точное расположение сердца. Поскольку в некоторых ситуациях в стандартных точках проведения пункции может располагаться сердце, а повреждение миокарда грозит летальным исходом.

Необходимо обезболить место пункции, введя подкожно анестетик (обычно промедол). Пациент располагается на спине, грудная клетка приподнята. Врач находит точки пункции: между мечевидным отростком и реберной дугой слева, на уровне восьмого-десятого ребра, либо непосредственно под мечевидным отростком. Пункционную иглу врач вводит под углом около 30″ и медленно продвигает ее к сердцу, параллельно (может использоваться троакар) вводится обезболивающее средство — новокаинамид.
По мере продвижения иглы, врач почувствует первое препятствие — при проколе диафрагмы, а вскоре второе — при проколе самого перикарда. При попадании иглы в перикард в шприц поступает его содержимое, для этого нужно совершать аспирационные поршневые движения шприцем, иногда жидкость удаляют самотеком. Часть полученного содержимого помещают в стерильные пробирки и забирают на микробиологическое исследование и биохимический анализ.
3 Осложнения

Уже при проведении прокола полости перикарда, либо после манипуляции могут возникнуть опасные осложнения, которые связаны с нарушениями манипуляционной техники или особенностями организма пациента. К осложнениям относят:
- прокол миокарда или сердечных камер,
- повреждение легких или желудка,
- развитие аритмии при проведении процедуры,
- занос инфекции.
Пункция перикарда — сложная и травматическая манипуляция. Во избежание развития осложнений, необходимо очень точно выполнять ее технику, продвигать иглу следует плавно, следить, чтобы весь необходимый инструментарий был стерилен.
Правильно проведенная манипуляция, в лечебных целях или экстренно, при тампонаде, практически сразу облегчает самочувствие пациента и улучшает сердечную деятельность.


