Ведение родов при тазовом предлежании
Нормальное течение родов и появление на свет здорового малыша зависит от целого ряда факторов, и один из них – положение ребёнка в матке. Именно поэтому и будущей маме, и врачам, наблюдающим за беременностью, важно знать о предлежании плода. Оно определяется предлежащей частью, то есть той частью плода, которая первой проходит через родовые пути.
Вообще в утробе младенец может располагаться в трёх положениях: головном, поперечном и тазовом. Первое является нормой, а вот два других рассматриваются как пограничные состояния между нормой и патологией. Почти 5% беременных женщин, услышав во время очередного УЗИ тревожное заключение – “тазовое предлежание”, начинают серьёзно волноваться. Действительно, природой предусмотрено положение малыша в утробе матери головкой вниз – так ему легче передвигаться по родовым путям и появляться на свет. Но что делать, если плод расположен иначе? Чем чревато такое предлежание и можно ли свести к минимуму риски осложнений? Главное в этом случае не паниковать и довериться профессионалам.
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя» Показать на карте Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя» Новосибирск, ул. Коммунистическая, д. 17/1
Новосибирск, ул. Урицкого, 2 / ул. Коммунистическая, 17
Новосибирск, пр-т Димитрова, д. 7
+7 (383) 363-30-03
Виды тазового предлежания плода
На протяжении беременности ребёнок в утробе матери располагается в амниотической жидкости, поэтому может менять положение. Примерно к 24 неделе он поворачивается головкой вниз, хотя вплоть до 35 недели предлежание считается неустойчивым и может несколько раз поменяться.
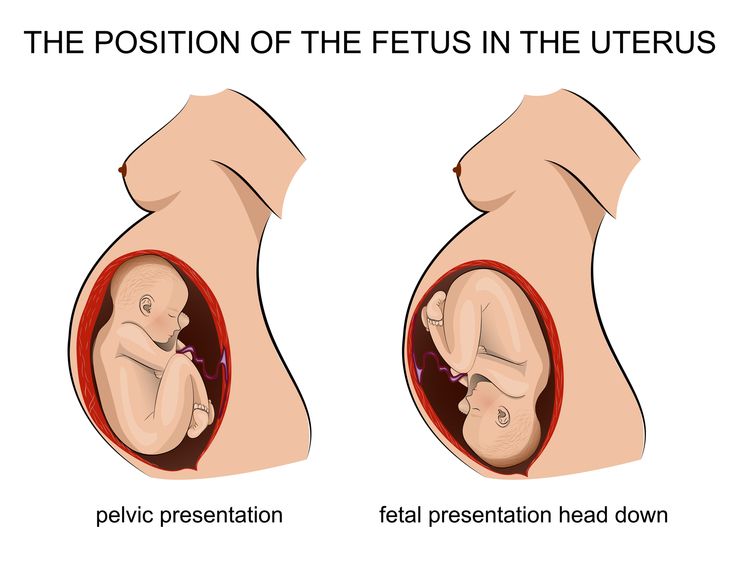
Тазовым предлежанием называют продольное расположение плода в матке, при котором ко входу в малый таз обращена не головка, а ножки и ягодицы малыша. При этом головка находится у дна матки, а сам малыш в буквальном смысле сидит. Различают несколько видов тазового предлежания:
- ягодичное или истинное предлежание, при котором малыш лежит ягодицами вниз, его ноги согнуты в тазобедренных суставах, разогнуты в коленях и расположены параллельно телу;
- ножное полное предлежание, при котором ребёнок лежит ножками вниз, а во время родов первыми из родовых путей появляются ступни;
- ножное неполное предлежание, при котором одна ножка ребёнка направлена вниз, а другая согнута в колене и прижата к телу;
- смешанное предлежание, при котором ягодицы и ножки, согнутые в тазобедренных суставах и коленях, направлены вниз.
В большинстве случаев встречается истинное предлежание, хотя тип самого тазового предлежания во время родов может меняться (например, из ножного полного переходить в неполное).
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
- аномальная форма таза (например, его сужение);
- пороки развития матки;
- образование миоматозных узлов в нижнем сегменте матки;
- чрезмерная подвижность плода;
- избыточное или недостаточное количество околоплодных вод;
- короткая пуповина;
- дискоординация родовой деятельности, приводящая к перераспределению тонуса мышечного слоя матки;
- аномалии развития черепа ребёнка;
- недоношенность плода.
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.
Диагностика тазового предлежания
До третьего планового УЗИ положение плода не имеет большого диагностического значения. До 32-34 недели у малыша ещё достаточно места внутри матки, и он может поменять своё положение. В описании к ультразвуковому исследованию предлежание указывается лишь как факт, но не как диагноз. Но после 34 недели шансы на то, что плод перевернётся, становятся минимальными. Соответственно, тазовое предлежание на этом сроке – это уже диагноз, определяющий тактику наблюдения за беременной.
Изначально тазовое предлежание определяет акушер-гинеколог по расположению головки ребёнка и путём прослушивания сердцебиения малыша. Для подтверждения диагноза проводится ультразвуковое исследование. УЗИ позволяет не только точно определить положение плода и его предполагаемую массу тела, но и выявить патологии развития, установить зрелость плаценты. Особое внимание во время исследования уделяется положению головки малыша и возможному обвитию пуповиной. Если головка разогнута и направлена вверх, назначается кесарево сечение, так как во время естественных родов ребёнок может получить травмы позвоночника. УЗИ с допплером позволяет оценить состояние плода при гипоксии.
Ведение родов при тазовом предлежании
Родоразрешение при тазовом предлежании возможно как естественным путём, так и посредством кесарева сечения. Показаниями к проведению кесарева сечения являются:
- крупный плод;
- рубец на матке;
- переношенная беременность;
- предлежание плаценты.
При удовлетворительном состоянии плода и роженицы роды осуществляются под постоянным врачебным наблюдением. Во время схваток женщине показан строгий постельный режим, при этом осуществляется профилактика преждевременного вскрытия плодного пузыря и постоянный контроль за плодом и сокращениями матки. Так как нахождение роженицы в положении лёжа приводит к слабой родовой деятельности, ей оказывается акушерская помощь для скорейшего родоразрешения, а также вводятся препараты, усиливающие схватки.
Преимущества услуги в клинике
Сеть многопрофильных клиник “Мать и дитя” специализируется на ведении беременности и родов. Мы готовы оказать будущим мамам квалифицированную медицинскую помощь. Наши врачи сделают всё возможное, чтобы появление на свет долгожданного малыша прошло без каких-либо проблем.
Положение и предлежание плода
Положение плода при беременности. Головное, тазовое, поперечное и косое предлежание плода.
Положение плода — это отношение его оси (которая проходит через головку и ягодички) к продольной оси матки. Положение плода может быть продольное (когда оси плода и матки совпадают), поперечное (когда ось плода перпендикулярна оси матки), а также косое (среднее между продольным и поперечным).

Предлежание плода определяется в зависимости от той его части, которая находится в области внутреннего зева шейки матки, то есть в месте перехода матки в шейку матки (предлежащая часть). Предлежащей частью может быть головка или тазовый конец плода, при поперечном положении предлежащая часть не определяется.
До 34 недель положение плода может меняться, после этого срока оно обычно становится стабильным.
Головное предлежание
Головное предлежание определяется примерно в 95-97% случаев. Самым оптимальным является затылочное предлежание, когда головка плода согнута (подбородок прижат к груди), и при рождении малыша вперед идет затылок. Ведущей точкой (той, которая первой идет через родовые пути) является малый родничок, расположенный на стыке теменных и затылочной костей. Если затылок плода обращен кпереди, а личико кзади — это передний вид затылочного преджелания (в таком положении происходит более 90% родов), если наоборот — то задний. В заднем виде затылочного предлежание роды сложнее, в процессе родов малыш может развернуться, но роды при этом обычно более длительные.
При головном предлежании тазовый конец плода может отклоняться вправо или влево, это зависит от того, в какую сторону обращена спинка плода.
Также выделяются разгибательные виды головного предлежание, когда головка в той или иной степени разогнута. При небольшом разгибании, когда ведущей точкой является большой родничок (он расположен на стыке лобной и теменных костей), говорят о переднеголовном предлежании. Роды через естественные родовые пути возможны, но протекают они дольше и сложнее чем при затылочном предлежании, так как головка вставляется в малый таз большим размером.
Поэтому переднее-головное предлежание — это относительное показание для операции кесарева сечения. Следующая степень разгибания — это лобное предлежание (оно встречается редко, в 0,04-0,05% случаев). При нормальных размерах плода роды через естественные родовые пути невозможны, требуется оперативное родоразрешение. И наконец максимальное разгибание головки — это лицевое предлежание, когда первым рождается личико плода (оно встречается в 0,25% родов). Роды через естественные родовые пути возможны (при этом родовая опухоль располагается в нижней половине лица, в области губ и подбородка), но они достаточно травматичны для матери и плода, поэтому часто вопрос решается также в пользу кесарева сечения.
Диагностика разгибательных предлежаний осуществляется при влагалищном исследовании в процессе родов.
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор, пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
- размеров плода (при тазовом предлежании крупным считается плод более 3500 гр, тогда как при обычных родах — более 4000 гр);
- размеров таза матери;
- вида тазового предлежания (ножное или яголичное);
- пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
- возраста женщины;
- течения и исхода предыдущих беременностей и родов.

Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять раза несколько раз в день перед едой. По минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Поперечное и косое положение плода
Поперечное и косое положения плода являются абсолютным показанием для операции кесарево сечение, роды через естественные родовые пути невозможны. Предлежащая часть не определяется. Такие положение определяются в 0,2-0,4% случаев. Применявшиеся ранее повороты за ножку в процессе родов сейчас не применяются ввиду большой травматичности для матери и малыша. Изредка подобный поворот может применяться при двойнях, когда после рождения первого плода, второй принял поперечное положение.
Поперечное положение может быть из-за опухолей в матке (например, миомы), которые мешают принять нормальное положение, у многорожавших женщин вследствие перерастяжения матки, при крупном плоде, при короткой пуповине или обвитии ее вокруг шеи.
При отсутствии причин, препятствующих повороту плода на головку, можно выполнять то же упражнения, что при тазовом предлежании. При косом положении нужно больше лежать на том боку, куда преимущественно обращена спинка.
За недели до родов женщина госпитализируется для подготовки к оперативному родоразрешению.
Положение плодов при двойнях
При двойнях роды через естественные родовые пути возможны, если оба плода находятся в головном предлежании, либо если первый (который находится ближе к выходу из матки и будет рождаться первым) находится в головном предлежании, а второй в тазовом. Если же наоборот первый находится в тазовом предлежании, а второй в головном, ситуация является неблагоприятной, так как после рождения тазового конца первого плода, малыши могут зацепиться головками.
При определении поперечного положения одного из плодов вопрос решается в пользу операции кесарева сечение.
Даже при благоприятном расположении плодов, вопрос о методе родоразрешения при двойне решается не только исходя из положения, но и в зависимости от многих других факторов.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Тазовое предлежание плода
В статье поговорим о ребенке в тазовом предлежании: что делать, каковы риски и протекание вынашивания, можно ли изменить ситуацию и как рожать малыша.
Тазовое предлежание плода: содержание статьи
Что означает тазовое предлежание плода
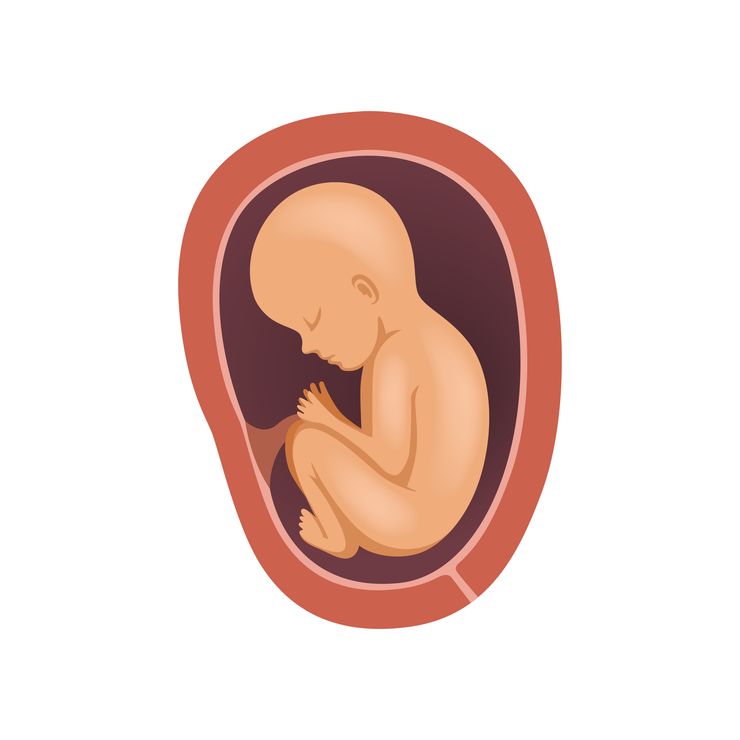
В норме малыш в матке ложится головой к родовому выходу. Но может расположиться ягодичками, ногами или по смешанному типу.
Принята такая классификация тазового предлежания плода:
- Ножное — лежит ножками к малому тазу мамы. Бывает полное (обе ноги впереди), частичное (одна конечность) и коленное (словно сидит на коленях);
- Тазово-ягодичное предлежание плода — вниз направлены ягодички малыша;
- Смешанное — к родовому выходу лежат ножки и ягодицы.
Самой оптимальной из всех ситуаций считается ягодичное.
Классификация положения плода
Кроме предлежания различают положение плода. Его определяют соотношение осей плода и матки. Условно ось малыша проходит вдоль позвоночника и соединяет его затылок и копчик. Ось матки делит ее на 2 равные половины.
Относительно оси матки дитя может располагаться в одном из 3-х положений:
- косом — оси образуют острый угол. Тогда говорят о косом тазовом предлежании плода;
- продольном — оси совпадают;
- поперечном — оси образуют прямой угол, то есть перпендикулярны друг другу. Самое опасное положение.
При косой позиции плода возможен его переворот в нормальное в процессе рождения, а вот поперечная — прямое показание к кесареву сечению.
Еще один вариант — низкое тазовое предлежание плода. В этом случае возможны кровотечения, прерывание беременности или ранние роды. Для малыша чревато гипоксией, задержкой развития.
Причины тазового предлежания плода
Акушеры выделяют ряд факторов, на фоне которых развивается патология.
Тонус матки — его снижение в верхних отделах или повышение в нижних. Пониженный тонус случается при повторной беременности.
Отклонение в объеме околоплодных вод — уменьшение или увеличение.
Вынашивание двойни и больше деток.
Заболевания со стороны мамы — опухоль, миома матки, неправильное формирование тазовых костей, аномально узкий таз, низкое прикрепление или предлежание плаценты, воспаления органов малого таза.
Проблемы со стороны дитя — гидроцефалия (маленькая голова ребенка), цефалоцеле, обвитие, отклонение от нормы размера плода, задержка развития плода, его повышенная или ограниченная подвижность.
Эти факторы повышают риск патологии, но не гарантируют ее.
Осложнения и последствия тазового предлежания плода
Проблема заключается в угрозе здоровью и жизни ребенка. Особенно при обвитии или рождении двойни. Направленные ножками или ягодицами к половым путям мальчики и девочки больше подвержены травмам и гибели. Осложнения могут начаться на любом этапе родов — до, в начале и после них.
Первая причина — ягодицы недостаточно расширяют родовой канал для прохождения головы.
Вторая причина — медленное раскрытие шейки матки. Ягодицы долго не проходят родовые пути — стоят над входом в них. Это приводит к осложнениям на 1-ой стадии родов. Воды изливаются не вовремя, может выпасть пуповинная петля и мелкие части дитя, роды идут не по плану — неправильно и долго.
У ребенка начинается гипоксия, раньше времени отслаивается плацента, развивается хориоамнионит — инфицирование малыша и вод.
Чем опасно тазовое предлежание плода
Голова ребенка не в состоянии преодолеть родовой канал и фиксируется в нем. Это самое распространенное осложнение. Оно чревато последствиями для малыша — гипоксией, поражением головного мозга.
У первенцев такие проблема встречается чаще. У повторно родящих женщин ткани более растянуты — снижается риск травматизации новорожденного.
Врожденные аномалии втрое чаще при тазовом предлежании. К ним относятся пороки сердца, неврологические проблемы, нарушение работы опорно-двигательного аппарата и кишечника.
Диагностика тазового предлежания плода
Диагноз ставят на 34‒35 неделях — самостоятельный поворот ребенка в правильную позицию маловероятен. Проводят осмотр, КТГ, УЗИ и эхографию — лучше трехмерную. Эти методы позволяют выявить патологию и ее вид, оценить состояние дитя и мамы.
Врачи оценивают ряд параметров:
- Разгибание головки плода при тазовом предлежании. Она не должна разгибаться очень сильно. Иначе повышается риск травм спинного мозга, мозжечка при естественных родах;
- Функциональное состояние малыша. Для этого проводят КТГ. Врач оценивает, как выглядит ребенок в тазовом предлежании: оценивает наличие обвития, гипоксии. Важно выявить угрозу преждевременных родов;
- Масса плода при тазовом предлежании. Малыш весом больше 3,5 кг считается крупным;
- Сердцебиение плода. Оно прослушивается в области пупка, отчетливое;
- Живот при тазовом предлежании плода. Измеряют высоту стояния дна матки. Параметры — выше нормы. При осмотре прощупывается копчик, ступни или крестец дитя — зависит от позиции.
Также оценивают, как шевелится ребенок при тазовом предлежании: активность в норме, повышена или ограничена.
В рамках обследования определяют состояние мамы: риск гестоза, наличие много- или маловодия, новообразований в матке, степень зрелости плаценты, состояние кровотока.
Особенности ведения беременности
На 38-й неделе или раньше беременную госпитализируют в роддом. Там контролируют состояние, выбирают способ родоразрешения и готовятся к нему.
Проводят комплекс мероприятий по обследованию пациентки.
Собирают анамнез: хронические и перенесенные во время беременности недуги, наличие и протекание предыдущих вынашиваний, измеряют размеры таза и его форму, уточняют акушерский, психосоматический статус и срок гестации.
Определяют: тип предлежания, пол ребенка, как он разгибает головку.
Назначают режим. Покой, сон, питание во избежание набора веса плодом — это важно для будущей роженицы.
Ведение беременности включает профилактику гестоза.
Гимнастика и упражнения для изменения положения
Вы можете попытаться изменить позицию крохи. Для этого подходит коррекционная гимнастика. Она меняет тонус и способствует повороту дитя головкой вниз.
Упражнение № 1: Ложимся на пол и через каждые 10 минут поворачиваемся направо и налево. Продолжительность — трижды в день в течение недели. Выполняем перед едой.
Упражнение № 2: Коленно-локтевая позиция. Опираемся о пол локтями и коленками. Голова ниже таза. Выдерживаем 15 минут. Повторяем трижды в день.
Упражнение № 3: Ложимся на полу на спину, кладем подушки: под голову — поменьше, под поясницу — побольше. Колени сгибаем, ступни на полу. Выдерживаем позу 10 минут.
Следим за своими ощущениями — боли быть не должно.
Техники для поворота плода при тазовом предлежании
К ним относятся психологические практики и акушерское вмешательство.
Вы можете поговорить с малышом. Доказано: дети в утробе слышат маму.
Попробуйте визуализировать — представить себе, что ваш ребенок занимает правильную головную позицию.
Не помогает? Альтернатива есть — обратитесь к акушеру. Он выполнит наружный поворот плода. Оптимально проводить манипуляцию в 36 недель для мам первенцев и в 37 недель — для рожающих повторно.
Процедуру выполняют через стенку матки снаружи. Акушер поддерживает малыша за головку и ягодицы и поворачивает в правильную позицию.
Выполняется поворот под контролем УЗИ, КТГ. Оценивают состояние чада и мамы. Уделяют внимание ощущениям женщины.
Учтите: практикуют метод сейчас редко и не все врачи. Риски для малыша мизерные, но впоследствии он может вновь вернуться в исходное положение.
Успешная манипуляция дает возможность родить самой и избежать характерных для патологии рисков.
Родовспоможение при патологии
Решение о способе рождения малыша принимает врач. В 70% случаев на 39-й неделе проводят кесарево сечение. Сама по себе патология — не показатель для оперативного разрешения. Его проводят при наличии сопутствующих проблем со стороны дитя, роженицы.
Операция снижает, но не исключает риск травматизации новорожденного и последствий для его здоровья.
Плановое кесарево сечение проводят при ожидании мальчика (велик риск травмирования яичек и бесплодия в будущем), при предлежании ножками, разогнутой головке.
В группу показаний входит анамнез мамы: рубец на матке, фето-плацентарная недостаточность, хронические заболевания.
Естественные роды допускаются. Вы и дитя хорошо себя чувствуете, размеры ваших тазов соответствуют, исключено ножное предлежание, головка чада согнута? Вы можете рожать сами.
К естественным родам тщательно готовятся. Назначают медикаментозную терапию: успокоительные, спазмолитики, витамины, препараты для укрепления организма — они нужны, чтобы минимизировать риски.
Особенности сопровождения естественных родов
На первом этапе пытаются предупредить отхождение вод до раскрытия шейки. Способствует этому полный покой. Женщина больше лежит на том боку, на который приходится спина малыша.
Врачи контролируют его состояние, интенсивность и регулярность схваток. Для этого проводят КТГ.
Шейка открылась на 4 см — ставят капельницы со спазмолитиками для профилактики неправильного протекания родов. Для предупреждения гипоксии дитя вводят внутривенно препараты для повышения кровотока и микроциркуляции. Их вводят с интервалом в 2 часа.
В активной стадии делают эпидуральную анестезию. Она необходима для нормального протекания схваток, снижения боли и предупреждения стресса у мамы, снижения риска родовых травм. Обезболивание показано при раскрытии 3 см. Параллельно контролируют сокращения матки.
Воды излились не вовремя — есть риск инфицирования малыша. Акушер осматривает женщину. В случае выпадения частей тела дитя или пуповинной петли, проводят экстренное кесарево сечение.
Если шейка готова к родам, воды отошли, осложнений нет — выжидают 3 часа. За это время в норме развивается активная родовая деятельность. Не наступает — начинают стимуляцию. Она запрещена при излитии вод на фоне незрелой шейки. Это показание к операции.
Для выбора правильной тактики от акушера требуется большой практический опыт ведения родов с патологией.
Чем отличается головное предлежание плода от продольного?
Услышав в ходе обследования диагноз «головное предлежание плода», будущим мамам волноваться не стоит. Это правильное расположение малыша в утробе. Существует несколько его разновидностей, о которых следует знать.
Что это значит?
Данное заключение ставится в 95% случаев и это наиболее физиологичная ситуация. От положения малыша в утробе зависит вид родоразрешения – будут естественные роды или придется делать кесарево сечение.
До 28-30 недели положение плода может меняться
Бывают такие виды расположения плода в матке:
- поперечное – кроха лежит горизонтально, то есть поперек;
- продольное – ось плода и матки совпадают, малыш упирается попой или головой в шейку;
- косое – это промежуточное положение между предыдущими двумя.
Малыш в третьем триместре может несколько раз менять свое расположение, но ближе к родам он должен лечь правильно. В норме размещение должно быть продольным, а поперечное является показанием к выполнению кесарева сечения. Естественным путем плод выйти из матки так не сможет.
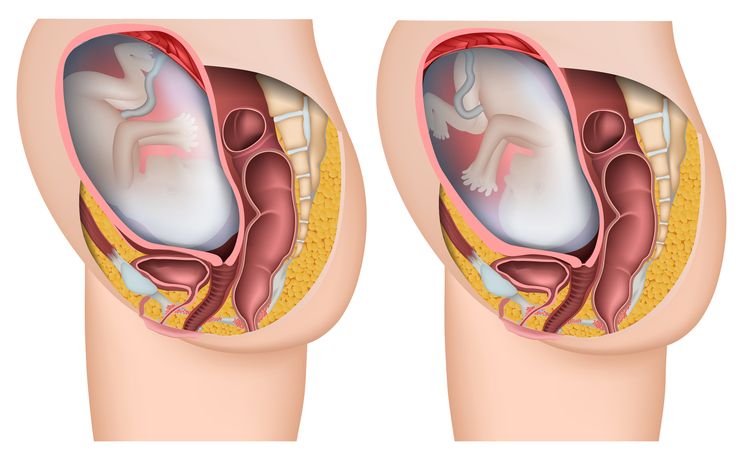
Но важную роль в процессе родов играет не только поза, но и предлежание. Именно головное является физиологическим и наиболее благоприятным. В таком случае ребенок лежит головкой вниз, т. е. она обращена к внутреннему зеву матки.
Тазовое предлежание считается патологическим. В этом случае ось плода и матки совпадают, но малыш обращен попой к зеву шейки. То есть во время родов он продвигается по родовым путям ножками, а не головой вперед. При таком предлежании есть свои риски, поэтому иногда оно является показанием к оперативному родоразрешению.
Тазовое положение встречается в 3-4% случаев
Тазовое расположение опасно тем, что головка может застрять на выходе из влагалища. Есть риск гипоксии.
При головном предлежании плод продвигается по родовым путям головкой вниз, а поскольку эта часть тела является самой крупной, то после ее выхода из влагалища без проблем появляются плечики, само туловище и ножки.
В ходе каждого планового УЗИ врач говорит о том, как лежит плод, но наиболее важным является заключение последнего обследования, которое проводится на 32 неделе. Именно на этом сроке плод размещается правильно, дальнейшее его перемещение в утробе маловероятно, так как он достигает значительных размеров и любые движения становятся затруднительными.
Посещать плановое УЗИ крайне важно. В ходе обследования определяется не только предлежание, но и в целом оценивается развитие плода, изучается анатомия, выявляются пороки. Специалист делает замеры головки, живота, костей и конечностей. При этом наиболее важны такие параметры:
- бипариетальный размер головки плода (БПР) – расстояние между противоположными теменными костями;
- лобно-затылочный размер (ЛЗР) – измеряется длина между самыми дальними наружными точками на лбу и затылке.
Эти показатели измеряются в одной плоскости.
Виды головного предлежания
Существует несколько видов головного предлежания:
- Затылочное. Это наиболее благоприятный вариант. Малыш продвигается по родовым путям затылком вперед. В утробе он лежит так – головка немного согнута, а подбородок прижат к груди. Вероятность травматизма при рождении минимальна.
- Теменное или переднеголовное. Опорной точкой является родничок. Этот вид не самый благоприятный, поскольку для него характерно затяжное течение родильного процесса. Иногда приходится прибегать к кесареву сечению, поскольку появление на свет естественным путем сопровождается рисками для здоровья женщины и ребенка.
- Лобное. Это крайне опасное положение. Малыш продвигается по родовым путям лбом вперед, шея не согнута, из-за чего повышается риск травматизма. При лобном предлежании зачастую проводится оперативное родоразрешение.
- Лицевое. Также не самый благоприятный вид предлежания. Несмотря на то, что плод располагается правильно, выходит он из утробы матери с сильно отклоненной назад головкой. Опорной точкой является подбородок. Техника родоразрешения индивидуальна в каждом отдельном случае. При стремительных родах показано кесарево сечение, так как повышается вероятность травм.
На благоприятный исход родильного процесса также влияет позиция. Под ней подразумевается расположение спинки плода относительно маточных стенок.
Если при лицевом головном предлежании плода подбородок обращен назад, то проводится кесарево сечение
Позиции бывают такие:
- I – спинка повернута к левой стенке матки;
- II – спинка повернута к правой стенке.
Но малыш может лежать спинкой не только к боковым, но и к передней или задней стенке. В зависимости от этого, выделяют 2 вида предлежания – переднее и заднее головное. В первом случае спинка обращена к передней, а в последнем – к задней стенке.
Головное предлежание плода также может быть низким. Это патологическое расположение, которое не влияет на благополучность родов, но негативно отражается на течении беременности.
Под низким размещением подразумевается близкое нахождение плода к выходу из матки. Это нормально, если такое состояние диагностировано за 2-3 недели до предполагаемых родов, но на ранних сроках, как и низкая плацентация, оно несет угрозу малышу. Высока вероятность преждевременных родов, соответственно, гибели малыша, так как организм крохи на 20 неделе и ранее еще не приспособлен к самостоятельному существованию вне утробы матери.
Для предотвращения опасных последствий при низком предлежании стоит соблюдать такие рекомендации:
- не бегать, не делать резких движений;
- носить дородовой бандаж;
- не поднимать тяжести;
- избегать стрессов;
- не проводить вагинальных процедур;
- отказаться от интимной жизни.
Если малыш лежит низко, то даже сильные чиханье или кашель могут привести к ухудшению самочувствия. Женщина должна вести спокойный образ жизни.
Причины неправильного предлежания при беременности
Малыш размещается в утробе матери наиболее удобным для него способом. Физиологически такой позой является именно головное предлежание. Но под воздействием некоторых факторов возможно нестандартное размещение:
- предлежение плаценты;
- миома или фиброма матки;
- узкий таз женщины;
- аномалии строения матки;
- мало- или многоводие;
- многоплодная беременность;
- низкий тонус матки;
- наследственность.
Иногда причиной патологического размещения плода в матке является неправильная поза женщины во время сна, чрезмерная ее активность, ношение при беременности слишком тесной одежды, из-за чего сдавливается живот.
Но решить данную проблему на ранних сроках еще можно. К 32-35 неделе плод занимает окончательную позу, которая сохраняется до самых родов. На этом сроке при неправильном предлежании стоит приложить все усилия для изменения позы.
Методы коррекции положения
Изменить предлежание можно с помощью специальных упражнений или простых рекомендаций по двигательной активности. Коррекцию стоит проводить после 32 недели, если плод лежит неправильно. Прилагать усилия на более раннем сроке не стоит, так как малыш может самостоятельно изменить позу, но все же придерживаться некоторых правил нужно. Например, женщине нельзя длительное время лежать на одном боку, во время сна стоит менять позу. Очень эффективно для становления головного предлежания плода плавание в бассейне.

Упражнения для изменения положения плода разрешены только при хорошем самочувствии беременной
- Лечь на левый бок, спустя 10 мин. перевернуться на правый. Через 10 мин. снова сделать переворот, повторить 3-4 раза. За день нужно сделать несколько подходов.
- Принять коленно-локтевую позицию, задержаться на 20 мин. Можно усложнить упражнение: поза аналогичная, вот только колени должны располагаться на уровне 20-30 см выше пола, для этих целей подойдет невысокий диван или кресло. Нужно продержаться в такой позе не менее 10 мин.
- Лечь на спину, ноги согнуты в коленях, под ягодицы подложить подушку. Затем приподнять таз на 30 см от пола. Плечи, ягодицы и колени должны образовать прямую линию. Задержаться на 5 мин., повторить упражнение спустя время.
- Лечь на бок, ноги согнуть в коленях и привести к туловищу, но сильно давить на живот нельзя. Задержаться в такой позе на 5 мин., дыхание должно быть размеренным. Затем нужно сделать глубокий вдох и медленно через спину перевернуться на другую сторону. При выполнении данного упражнения необходимо учесть такую особенность – исходная поза на том боку, к которому повернута спина плода.
Все упражнения выполняются спокойно, не спеша, резкие движения должны отсутствовать.
Если же скорректировать предлежание не удалось, то тактика родов подбирается в зависимости от принятой позы, родовой активности, сопутствующих осложнений со стороны женщины и малыша. Конечно, абсолютным противопоказанием к естественным родам является поперечное и косое размещение.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Тазовое предлежание плода

Диагноз «тазовое предлежание плода» (далее по тексту ТПП) относится к часто встречающимся. Как правило, он ставится на 20-22 недели беременности и в 90% случаев относится к ситуации, когда эмбрион расположен вниз головой и спиной повернут влево. Данное положение (головное предлежание) считается нормальным и безопасным. Однако в последующем плод может занять абсолютно другое положение, которое спряжено с осложнением проведения родов.
Особенности течения беременности
Для будущих матерей важно понимать, что данная патология не является чрезмерно опасной. Причем в ряде случаев диагностирование ТПП не несет в себе рисков для нормальных родов и здоровья малыша и роженицы. Однако статистика говорит о том, что аномалия все-таки сопряжена с повышенными рисками осложнений. Именно поэтому в ряде случаев показано хирургическое воздействие при ведении родов.
Возможные осложнения:
- СРД;
- гипоксия эмбриона;
- раннее отхождение вод;
- ущемление и разгибание головки плода.
Для нивелирования осложнений важно своевременно диагностировать аномалию.
Классификация
Ножное предлежание. Наблюдается в 11-13% всех ТПП.
Подразделяется на следующие варианты:
- полное (обе нижние конечности);
- неполное (одна нижняя конечность);
- коленное.
Ягодичное. Диагностируется наиболее часто.
Подразделяется на два варианта:
- неполное (ягодицы на входе родовые пути) – 3/4 случаев;
- смешанное (ко входу в малый таз расположены и ягодицы, и нижние конечности) – 1/4 случаев.
В зависимости от конкретного вида ТПП биологический механизм родов имеет индивидуальные особенности.
Так, самостоятельные роды, с минимальными рисками осложнений возможны при наличии неполного ягодичного ТПП, если эмбрион отличается малыми размерами, а таз матери нормальный.
И, наоборот, вероятность асфиксии и выпадения конечностей плода или пуповины высокая, когда диагностировано ножное или смешанное ягодичное ТПП. В этих случаях рекомендуется кесарево сечение.
Причины возникновения ТПП
К наиболее распространенным причинам возникновения ТПП относятся следующие:
- маловодие (ограничены возможности эмбриона занять нужное положение);
- многоводие (высокая подвижность плода не позволяет ему занять во время нормальное положение);
- пуповинное обвитие (активность плода приводит к последующему ограничению подвижности из-за пуповины, которая обматывает его тело); и другие патологии (оказывает влияние на положение эмбриона);
- многоплодие (беременность близнецами ограничивает подвижность малышей из-за дефицита свободного пространства).
Возможные осложнения:
- роды ранее обусловленного срока;
- травматизм матери;
- травматизм ребенка;
- гипоксия (ягодичное предлежание сопровождается пережатием пуповины).
Ведение беременности
Беременные женщины, которые относятся к группе риска, подлежат медицинскому сопровождению, включающему с себя следующие мероприятия:
- исключение недостаточности связи организма матери и ребенка через плаценту;
- профилактика осложнений для ребенка;
- нивелирование нарушений функциональности матки.
Для этого в перечень рекомендаций включено правильное питание и полноценный отдых (ночной и дневной). Это в первую очередь направлено на исключение гипертрофии эмбриона.
Кроме того, профилактическая работа направлена на формирование здоровой психологической картины у беременной женщины (стабилизация нервного состояния, приемы мышечной релаксации, корректирующая гимнастика). В отдельных случаях показаны спазмолитические лекарственные средства, которые употребляются специальными прерывистыми курсами.
Планирование тактики проведения родов начинается на 38-39 недели гестации, когда пациентка помещается в стационар. При удовлетворительном состоянии беременной женщины и эмбриона (ягодичное предлежание неполное, соответствующие размеры таза и плода, физиологическая готовность матери) может быть принято решение о принятии родов естественным способом. В этом случае проводятся профилактические мероприятия для исключения вскрытия плодной оболочки, мониторинг состояния плода и матки, предупреждение гипоксии плода и аномалий родовой деятельности. Кроме того, в перечень мероприятий входит эпидуральная анестезия в процессе родов и акушерская поддержка, ориентированная на быстрейший вывод головки ребенка.
Кесарево сечение показано в следующих случаях:
- отягощенный анамнез беременной женщины (мертворождение, продолжительное бесплодие, невынашивание, резус-конфликт и т.п.); ;
- первые роды в возрасте старше 30 лет;
- предлежание плацены;
- крупный плод;
- нестандартная ситуация при естественных родах (экстренная операция);
- наличие рубца на матке и т.п.
Способы проведения родов
На выбор способа родов (естественным путем или при помощи кесарева сечения) влияют следующие факторы:
- данные анамнеза;
- возраст будущей матери;
- вид ТПП;
- срок беременности;
- наличие патологий;
- размеры таза и плода, пол плода;
Так, для естественных родов могут быть приемлемыми такие условия, как срок беременности до 37 недель, масса плода не более 2 500 гр., пол плода – девочка, ягодичное или смешанное ТПП. Все другие варианты сводятся к проведению кесарева сечения.
Кроме того, решение на проведение экстренного кесарева сечения может быть принято во время проведения родов естественным путем.
Это может быть сопряжено со следующими причинами:
- СРД (слабая родовая деятельность);
- нарушение координации родовой деятельности;
- гипоксия эмбриона;
- отслоение плаценты;
- выпадение пуповины или конечностей.
Будущим матерям важно понимать, что ТПП никоим образом не влияет на ход самой беременности, а беспокоиться о родах при диагностировании предлежания следует не раньше 32-ой недели беременности, так как до этого срока плод с большой вероятностью сможет поменять свое внутриутробное положение. И только после указанного срока будущая мать может приступить к специальным гимнастическим упражнениям. Однако это нужно делать только после консультации с медицинским специалистом. А все упражнения проводить после разминки.
Что такое продольное положение плода

Беременность – сложный путь, который проходит каждая женщина. Здесь большую роль играет не только образ жизни беременной, сопутствующие заболевания и прочее, но и положение плода внутри утроба. От этого зависит не только вид родоразрешения, но и здоровье беременной и ребенка. Самое безопасное – это продольное головное положение ребенка, когда к выходу в тазовую область расположена затылочная часть. В остальных случаях потребуется постоянное наблюдение специалиста и выполнение его рекомендаций.
Возможные положения плода
Начиная с 28 недели врач не только прослушивает сердце ребенка, но и прощупывает его положение в матке. Оно бывает трех видов:
- продольное;
- поперечное;
- косое.
Самое правильное и безопасное – это продольное положение плода, в таком случае малыш располагается вертикально, а его головка как раз направлена в сторону малого таза.
В случае поперечного расположения прогноз не столь благоприятный, так как имеется горизонтальное расположение ребенка в матке. Если плод не перевернется к 35 неделям, проводятся искусственные роды путем кесарева сечения.

Положения плода
С 32-33 недели беременности размер плода становится все больше, вращательные движения совершать он уже не может, поэтому устанавливается его постоянное положение. На данном этапе врач может точно сказать положение малыша в матке.
Важным показателем является и предлежание малыша в матке, от которого зависит, способ рождения малыша на свет.
- Головное – это наиболее безопасный вид. В данном случае головка малыша может появиться затылочной или лобной частью. Лучше всего, если первым появится затылок, однако, если голова запрокинется, то прохождение малыша по родовым путям будет осуществляться лобной частью, а это не совсем безопасно, так как может привести к родовым травмам. Также, малыш может появиться лицевой и теменной областью головы.
- Тазовое или ножное, как правило такое предлежание встречается двух типов: чисто тазовое и смешанное. В первом случае, на выходе из утробы расположены ягодицы ребенка, а ножки согнуты или вытянуты вдоль тела. Во втором – вытянуты 2 или 1 нога, при этом ноги могут перекрещиваться друг с другом. Посмотреть, как это выглядит можно на фото ниже.
Расположение ребенка тазовой частью очень редкое явление в медицинской практике, и свидетельствует о патологии беременности. В результате такого расположения появление на свет малыша самостоятельно невозможно, так как на выходе из матки изначально расположены ягодицы или ножки.
Встречается смешанное тазовое и ножное предлежание, когда в сторону входа в малый таз расположены сразу ягодицы и ножки, они могут быть согнуты в коленях или вытянуты.

Тазовое расположение плода одинаково опасно матери и ее малышу
Развитию тазового предлежания предшествует патология матки, придатков, яичников и т. п.
Наиболее этому подвержены женщины, неоднократно перенесшие выскабливание полости матки. Причинами могут стать и патологии малыша, например, хромосомные нарушения, гидроцефалия, врожденные пороки нервной или опорно-двигательной системы и т. п.
Головное предлежание
Физиологически правильное расположение плода в утробе матери, когда ко входу в малый таз расположена головка. В актом случае проводится естественное родоразрешение (если нет иных противопоказаний).
Существуют следующие виды такого предлежания:
- Затылочное – когда тело ребенка обращено затылочной частью головы к выходу из матки;
- Височное или переднетеменное – расположение плода лицевой частью головы.
Наиболее опасный лобный вид, выход малыша из матки осуществляется лбом вперед, пробивает себе путь лбом, и существует вероятность получения малышом травмы в виде смещения шейных позвоночников. Наиболее безопасным считается затылочное предлежание.

Виды положения плода
Во врачебной практике можно встретить и поперечное положение плода, это серьезная патология, характеризующаяся отсутствием предлежащей кости. Такое положение малыша в матке встречается очень редко, причиной тому может стать многоводие, маловодие, нарушение двигательной активности плода и пр.
Часто такое предлежание встречается у часто рожавших женщин, матка которых не обладает достаточной эластичностью, в результате чего плод не может на ней закрепиться в нормальном положении.
Почему плод занимает продольное положение
В продольном положении плода возможно тазовое или головное предлежание. Головное продольное положение – это оптимальный вариант, при котором родоразрешение проходит безопаснее и легче.
Тазовое продольное предлежание относится к категории неправильного положения плода. В таком случае проводится только искусственное родоразрешение, т. е. кесарево сечение.
Причин для неправильного положения плода достаточно много. Это может быть как маловодие, так и многоводие, аномалии в развитии матки и придатков беременной, узкий таз, предлежание плаценты (низкое расположение) и пр.
В некоторых случаях неправильное расположении плода происходит из-за слишком активных движений ребенка либо рефлекторных сокращений мышц матки. Эти действия никак не зависят от беременной, поэтому проконтролировать их невозможно.
Если ребенок лежит в животике неправильно
Для определения положения плода необходимо провести диагностику. Делают это не раньше 30 недель, когда плод уже имеет большие размеры и не может менять свое положение.
Для определения предлежания достаточно провести гинекологический осмотр. При имеющихся нарушениях размер матки будет меньше или больше нормы. Увеличение данного органа свидетельствует о тазовом предлежании, уменьшение – о поперечном.

Поперечное положение
Определить поперечное положение плода можно и при наружном осмотре животе беременной. В таком случае он будет выглядеть ассиметрично.
При неправильном положении плода сердцебиение прослушивается в районе пупка, а при пальпации в нижней части матки не прощупывается головка. При тазовом предлежании головка расположена в районе дна матки, при поперечном – в правом или левом боку. Чтобы точно установить положение плода проводят УЗИ.
Если после 32 недели беременности положение плода не поменялось, необходимо проводить специальные упражнения и выполнять простые рекомендации. Например, нельзя долго лежать на одном боку, очень эффективно посещать бассейн.
Есть комплекс упражнений, которые помогут установить правильное положение плода:
1. Лежать на левом и правом боку поочередно по 10 минут. Повторять упражнение 3-4 подхода несколько раз в день.
2. Лечь на спину, подушку положить под ягодицы, и приподнять таз от пола на 30 см. пролежать так 5 минут.
3. Лечь на бок, при этом ноги прижать к животу, но несильно. Задержаться в таком положении 5 минут, при этом дыхание должно быть размеренным. При выполнении данного упражнения следует лежать на том боку, к которому повернута спина ребенка.
Все упражнения должны проводиться в спокойной обстановке, не спеша и без резких движений.
Положение плодов при двойне
Оптимальным вариантом положения плодов при двойне – головное продольное, в таком случае беременность протекает легче и безопаснее для матери и ребенка.
Опасно, если детки имеют разное предлежание, например, у одного – тазовое, а у другого – головное. В таком случае они могут столкнуться головками, что может привести к деформации черепа и иным патологиям.


