Стопа Шарко
Диабетическая остеоартропатия (стопа Шарко) — деструкция кости и сустава неинфекционного характера, вызванная диабетической нейропатией. Это крайне тяжелое осложнение сахарного диабета, при неадекватном лечении приводящее к необратимой инвалидизации.
Это осложнение можно назвать одной из самых загадочных форм синдрома диабетической стопы, так как предсказать развитие стопы Шарко и выделить группы риска среди пациентов с сахарным диабетом крайне трудно.
Деструктивная остеоартропатия была описана в XIX веке французским неврологом Шарко, но не при сахарном диабете (в доинсулиновую эру поздние осложнения диабета практически не встречались), а при сифилитической деструкции проводящих путей спинного мозга (tabesdorsalis).
Впоследствии было установлено, что подобные изменения суставов стоп также встречаются при различных заболеваниях, приводящих к ухудшению иннервации нижних конечностей (сирингомиелии, диабетической полинейропатии и др.).
В настоящее время наиболее частой формой остеоартропатии является диабетическая. Распространенность данного осложнения среди больных сахарным диабетом составляет менее 1%.
Локализация поражений
В подавляющем большинстве случаев диабетическая остеоартропатия поражает кости и суставы стоп. В 1991 году была предложена классификация диабетической остеоартропатии в зависимости от локализации процесса. У 20-25% пациентов ОАП поражает обе стопы, обычно не одновременно. Встречаются случаи диабетической остеоартропатии с поражением других суставов: коленного и даже локтевого.
Этиология, патогенез и естественное течение диабетической остеоартропатии
Остеоартропатия — это поражение костной ткани в отличие от типичных форм остеопороза, имеющих исключительно локальный характер. Причиной такого поражения кости является нарушение иннервации нижних конечностей вследствие диабетической нейропатии.
Длительное время развитие диабетической остеоартропатии рассматривалось в основном с позиций нейротравматической и нейро-васкулярной. Согласно первой, моторная и сенсорная (посредством утраты проприоцептивных рефлексов) формы нейропатии приводят к нарушениям биомеханики стоп.
Результатом этого является аномальная нагрузка на отдельные суставы стопы при ходьбе, приводящая через некоторое время к их деструкции, при этом альтернативная теория основана на обнаружении при ОАП признаков артериовенозного шунтирования крови через сосудистое русло костной ткани, в связи с чем было сделано заключение о ведущей роли аномального усиления кровотока в костной ткани в развитии локальной остеопении.
В конце 20 века ученые выдвинули предположение о том, что в развитии диабетической остеоартропатии определенную роль играют как рецидивирующая травма стоп, так и усиление кровотока в костной ткани.
Стоит отметить, что диабетическая остеоартропатия не развивается у пациентов с нарушениями кровоснабжения нижних конечностей (при ишемической и нейроишемической формах синдрома диабетической стопы невозможно аномальное усиление кровотока в костной ткани).
Несмотря на то, что факт развития диабетической остеоартропатии лишь при тяжелой диабетической нейропатии хорошо известен, предсказать развитие ОАП практически невозможно, так как это осложнение возникает далеко не у всех больных даже с выраженной нейропатией. В связи с этим было высказано предположение, что диабетическую остеоартропатию вызывает не любая форма, а лишь определенные «подвиды» нейропатии.
В 1992 году британские исследователи выдвинули гипотезу (впоследствии подтвержденную в ряде работ), что к диабетической остеоартропатии приводит особая форма диабетической нейропатии с преимущественным поражением миелиновых нервных волокон и относительной сохранностью безмиелиновых, что вызывает нарушение тонуса микрососудов, которое влечет за собой усиление кровотока в костной ткани.
Эти патологические процессы служат предпосылкой, своего рода фоном для манифестации остеоартропатии — остеопороза дистальных отделов нижних конечностей, снижающего устойчивость кости к повреждающим воздействиям.
В этой ситуации минимальная травма при ходьбе или хирургическое вмешательство на стопе приводят к повреждению кости или усилению в ней кровотока, активации остеокластов и «запускает» бурный и безостановочный процесс остеолиза, в отсутствие лечения приводящий к разрушению скелета стопы.
После манифестации ОАП процесс проходит четыре стадии
Первая или острая стадия характеризуется отеком стопы, умеренной гиперемией и местной гипертермией, при этом боли и лихорадка нехарактерны. Рентгенография стопы может не выявлять деструктивных изменений (на этой стадии они представлены лишь микропереломами); обнаруживается остеопороз костей стоп.
Вторая или подострая стадия характеризуется фрагментацией костей и начальными деформациями стопы. В типичных случаях происходит уплощение свода стопы на пораженной конечности. Отек и воспалительные явления в этой стадии регрессируют, но рентгенологически определяются фрагментации костных структур.
Третья или хроническая — выраженная деформация стопы, наличие спонтанных переломов и вывихов, вид деформации зависит от локализации поражения. В типичных случаях нагрузка на стопу при ходьбе приводит к деформации по типу «пресс-папье» или «стопы-качалки».
Это сопровождается вальгусной деформацией внутреннего края стопы в области предплюсны и клювовидной деформацией пальцев.
Рентгенологически — фрагментация костей стопы, выраженная деформация скелета, периостальное и параоссалыюе обызвествление. Функция скелета стопы сильно нарушается, в тяжелых случаях стопу можно образно сравнить с «мешком с костями».
Четвертая, стадия осложнений: перегрузка отдельных участков деформированной стопы приводит к образованию язвенных дефектов; при их инфицировании возможно развитие флегмоны стопы, остеомиелита, остео-артрита, гангрены пальцев и стопы.
Диагностика
Из-за сложности лечения диабетической остеоартропатии, а также в связи с тем, что в популяции это состояние встречается достаточно редко, пациентов с подозрением на ОАП для диагностики и лечения следует направлять в специализированные отделения (центры) «Диабетическая стопа».
Диабетическая остеоартропатия диагностируется на основании клинической картины, анамнеза (небольшая травма, хирургическое вмешательство) и рентгенологических признаков, соответствующих той или иной стадии. Очень часто из-за недостаточной информированности врачей общей практики об диабетической остеоартропатии это осложнение ошибочно диагностируется как лимфостаз, тромбофлебит, флегмона стопы и др.
Наиболее затруднен дифференциальный диагноз в острой стадии, когда несвоевременное начало адекватного лечения приводит к необратимой инвалидизации вследствие тяжелых нарушений в стопе пораженной конечности.
Дифференциальная диагностика диабетической остеоартропатии в острой фазе включает два основных вопроса:
- Являются ли воспалительные изменения следствием поражения костных структур или их следует рассматривать как проявление другого заболевания (флегмоны стопы, подагрического артрита, острого тромбофлебита, ревматических поражений суставов и др.)?
- При наличии рентгенографических признаков деструкции кости имеет она неинфекционную (ОАП) или инфекционную (остеомиелит костей стопы) природу?
Для решения первого вопроса необходимы данные рентгенографии стоп (хотя в острой фазе могут присутствовать лишь неспецифические изменения в виде остеопороза). Магнитно-резонансная томография и сцинтиграфия скелета стопы выявляют микропереломы, воспалительные изменения, усиление кровотока в пораженных костях.
Возможна оценка биохимических маркеров распада костной ткани (гидроксипролина, фрагментов коллагена, дезоксипиридинолина и др.). С аналогичной целью можно использовать и маркеры перестройки костной ткани, отражающие активность остеобластов (то есть остеосинтеза), — костный изофермент щелочной фосфатазы и др. Но уровень этих веществ во многом зависит от активности процессов распада костной ткани в скелете в целом.
Очевидно, что изменения, характерные для других заболеваний: признаки острого тромбофлебита при УЗДГ, типичная клиника подагрического артрита (с болевым синдромом и лихорадкой, соответствующей рентгенологической и биохимической картиной) и прочие — делают диагноз диабетической остеоартропатии менее вероятным.
Для остальных случаев наиболее приемлемым на сегодняшний день алгоритмом диагностики диабетической остеоартропатии в острой фазе можно считать следующий.
При возникновении у больного сахарным диабетом одностороннего отека стопы (особенно при неповрежденной коже) следует обязательно исключить возможность диабетической остеоартропатии. При подозрении на диабетическую остеоартропатию и при повышенном риске ее развития (длительное течение сахарного диабета, выраженная диабетическая нейропатия) целесообразнее назначить лечение сразу, чем через несколько месяцев наблюдать необратимую деформацию стопы.
Второй вопрос возникает при наличии трофической язвы стопы или в послеоперационном периоде после ампутации в пределах стопы или другого оперативного вмешательства. Это связано с тем, что остеомиелит при синдроме диабетической стопы чаще всего вторичный, являющийся осложнением трофической язвы или хронического раневого процесса. В решении этого вопроса помогают данные анализа крови: нейтрофильный лейкоцитоз характерен (хотя и необязателен) для остеомиелита, но не для диабетической остеоартропатии.
Об остеомиелите свидетельствуют также некоторые рентгенологические признаки (реакция надкостницы), а также наличие свища, зондирование костных структур в дне раневого канала. Эффективный и малодоступный метод исследования – сцинтиграфия скелета с введением лейкоцитов с радиоактивной меткой. «Золотым стандартом» в определении природы деструкции костных структур является биопсия кости.
Лечение диабетической остеоартропатии
В острой фазе цель лечения — остановка процессов остеолиза, предотвращение патологических переломов и/или их консолидация.
Наиболее частая ошибка — это назначение вазоактивных препаратов. Эти средства показаны только при ишемической и нейроишемической формах синдроме диабетической стопы, а при диабетической остеоартропатии способны усилить и без того избыточный кровоток в костной ткани.
Основой лечения диабетической остеоартропатии в острой стадии является полная разгрузка конечности до исчезновения признаков воспаления (отека, локальной гипертермии). Разгрузка обеспечивает консолидацию костных отломков и более важна, чем медикаментозное лечение. Если адекватная разгрузка не проводится, наиболее вероятны смещение костных отломков и развитие прогрессирующей деформации стопы.
В первые дни и недели заболевания показан постельный режим. В дальнейшем возможна ходьба только в специально изготовленном ортезе, переносящем значительную часть нагрузки со стопы на голень. Временная разгрузка в период изготовления ортеза может выполняться с помощью тутора, который отличается от ортеза стандартной формой (продается в готовом виде) и не такой плотной фиксацией конечности.
После ликвидации отека (обычно через 4 месяца) от ношения ортеза постепенно отказываются, а пациенту разрешается ходить в индивидуально изготовленной ортопедической обуви.
Стандартным методом разгрузки конечности при диабетической остеоартропатии в большинстве зарубежных стран, особенно англоязычных (США, Канада, Великобритания, Австралия и др.), является применение фиксирующих повязок из полимерных материалов, по свойствам аналогичных гипсу (Total Contact Cast). Но даже при наличии высококвалифицированного персонала, проводящего эту процедуру, метод чреват развитием повреждений кожи (пролежней) под иммобилизирующей повязкой в 1 случае из 10.
В острой фазе ОАП применяются лекарственные препараты, влияющие на метаболизм костной ткани.
Приостанавливают процесс резорбции костной ткани бифосфонаты и кальцитонин.
Отечественный бифосфонат 1-го поколения ксидифон (этидронат) отличается доступной ценой и назначается по 15-25 мл готового раствора натощак прерывистыми курсами (например, первые 10 дней каждого месяца), так как постоянный его прием создает риск остеомаляции.
Современные бифосфонаты — фосамакс (алендронат) и др. применяются в постоянном режиме и более эффективны. Дозировка фосамакса — 10,0 мг (одна таблетка) натощак ежедневно.
Имеются сообщения о внутривенном применении бифосфонатов — бонефос (клодронат) при диабетической остеоартропатии.
Кальцитонин (миакальцик) применяется подкожно или внутримышечно по 100 ME 1 раз в день (обычно 1-2 недели), далее — в виде назального аэрозоля по 200 ME ежедневно.
Образование костной ткани стимулируют активные метаболиты витамина Д (альфа Дз-Тева и др.) и анаболические стероиды. Альфа Дз-Тева применяется по 0,5-1 мкг/сутки (2-4 капсулы) после еды.
Альфа Дз-Тева способствует улучшению абсорбции кальция в желудочно-кишечном тракте и активации процессов костного ремоделирования, обладает способностью подавлять повышенный уровень паратиреоидного гормона, усиливать нервно-мышечную проводимость, уменьшая проявления миопатии. Длительная терапия Альфа Дз-Тева способствует регрессу болевого синдрома, повышению мышечной силы, координации движений, снижению риска падений и переломов костей. Частота побочных реакций на фоне длительной терапии Альфа Дз-Тев низкая.
Анаболические стероиды (ретаболил, неробол) назначают в виде инъекций 1 раз в неделю в течение 3-4 недель. Препараты кальция самостоятельного действия на метаболизм костной ткани не оказывают, так как включение кальция в состав костной ткани регулируется соответствующими гормонами. Эти препараты применяются как вспомогательные для обеспечения достаточного потребления кальция при лечении патологии костной ткани (которое должно составлять с учетом всех пищевых продуктов 1000-1500 мг/сутки). Наибольшей биодоступностью обладают лактат и карбонат кальция. Они входят в состав препаратов кальций-Сандоз форте, витрум-кальциум и кальций-Дз-Никомед, которые можно назначать по 1 таблетке в день (около 500 мг элементарного кальция).
Последний из названных препаратов содержит также витамин Дз, но в профилактических дозах, поэтому это средство следует рассматривать в 1-ю очередь как источник кальция. Препараты кальция принимают во 2-й половине дня, так как именно в это время происходит их максимальное усвоение. Глюконат кальция (таблетки по 100 мг) стоит недорого, но отличается низкой биодоступностью, из-за чего необходимая суточная доза препарата составляет десять таблеток.
Кальцитонин и бифосфонаты способны вызывать гипокальциемию, витамин Дз и препараты кальция — повышать уровень кальция в крови. Поэтому необходимо определение уровня ионизированного кальция до начала лечения и ежемесячно на его фоне (в современных лабораториях этот показатель определяется в капиллярной крови). Часто применяется комбинация какого-либо из ингибиторов резорбции, витамина Дз и препаратов кальция. В зависимости от уровня ионизированного кальция дозы тех или иных препаратов увеличиваются или уменьшаются. Продолжительность лечения составляет пол года.
Вспомогательные средства (НПВС, эластичное бинтование конечности, иногда диуретики) применяются в целях устранения отечного синдрома. Рентгенотерапия суставов позволяет достаточно быстро купировать воспаление. Однако, по данным ряда исследований, факт улучшения прогноза течения ОЛП после рентгеновского облучения не подтвердился. Поэтому рентгенотерапию следует применять только в сочетании с адекватной разгрузкой пораженной конечности. Оптимальным результатом лечения, начатого в острой фазе, является предотвращение переломов или сращение (консолидация) отломков.
О результатах лечения позволяют судить изменения клинической картины и контрольная рентгенография через 4-6 месяцев от начала заболевания. После стихания воспалительных явлений сохраняется повышенный риск диабетической остеоартропатии (в этой же или других зонах). Помимо общих профилактических мер целесообразно носить ортопедическую обувь, уменьшающую нагрузку на суставы стопы (в первую очередь, предплюсны) при ходьбе.
В том случае, если процесс находится на второй или третьей стадии, основной целью лечения становится предотвращение осложнений диабетической остеоартропатии. При наличии деформаций стопы необходима сложная ортопедическая обувь с внутренним рельефом, повторяющим аномальную форму стопы.
Ригидная подошва с так называемым перекатом — приподнятой передней частью — препятствует дальнейшему смещению костных отломков при опоре на стопу. Регулярное ношение качественной ортопедической обуви предотвращает развитие трофических язв в местах повышенного давления.
Попытки ортопедической коррекции деформаций при диабетической остеоартропатии (супинаторы и т. п.) бесперспективны и чреваты быстрым развитием язв.
Методы хирургического восстановления скелета стопы при диабетической остеоартропатии
Предложен ряд методов оперативного вмешательства, направленных на коррекцию деформации стопы при диабетической остеоартропатии (артродез, резекция костных структур, создающих повышенное давление на подошвенную поверхность и приводящих к образованию незаживающей язвы), но в России опыт их применения невелик.
Основным условием использования этих методов является полное стихание воспалительного процесса и остеолиза (так как в противном случае оперативное вмешательство может способствовать появлению новых очагов деструкции).
Вероятнее всего, лечение препаратами, укрепляющими костную ткань, создает более благоприятные условия для проведения операции. Однако вопрос о показаниях к хирургическому лечению и его безопасности при диабетической остеоартропатии по-прежнему остается спорным.
Чаще всего показанием к такому лечению служит тяжелая деформация стопы, делающая невозможным изготовление ортопедической обуви. В любом случае после оперативного вмешательства необходимо обеспечить полную трехмесячную разгрузку пораженной конечности (постельный режим, далее — Total Contact Cast или его аналог).
Профилактика диабетической остеоартропатии
Вопрос о методах профилактики в группах риска решен не окончательно. Своевременное выявление остеопении в дистальных отделах конечности позволило бы восстанавливать костную плотность с помощью соответствующих препаратов.
Однако остеопороз скелета стоп при рентгенографии у больных диабетом встречается в десятки раз чаще, чем диабетическая остеоартропатия, в связи с чем группа пациентов, имеющих показания для профилактического лечения, становится неоправданно большой.
Кроме того, недостаточно разработаны методы количественной оценки костной плотности (денситометрии) скелета стоп, без которых невозможно составить представление об изменениях плотности костной ткани на фоне лечения, а также выбрать наиболее эффективные препараты.
Следовательно, основой профилактики диабетической остеоартропатии остается адекватное лечение сахарного диабета, подобранное с учетом современных рекомендаций: обучение больных методам самоконтроля, поддержание гликемии на уровне, близком к «недиабетическому», и своевременное назначение инсулина при СД второго типа.
Диабетическая стопа – симптомы и лечение
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [1]

Главная причина ДС — это Сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «Сахарный диабет» должен помнить о таком грозном возможном осложнении.
СДС развивается в разной степени и разных формах:
- через 5-7 лет у 60% пациентов с СД 1 типа (уровень глюкозы более 8 ммоль/л);
- через 15-20 лет у 10% пациентов с неинсулинозависимый СД 2 типа (уровень глюкозы 8-9 ммоль/л) — часто возникает при остеопатологии, травме и дерматите стопы различной этиологии.
- через 10-15 лет с у 90% пациентов с инсулинозависимым СД 2 типа.
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-“мозолью” в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую патологическую последовательность:
- выработка гормона инсулина в недостаточном количестве;
- гипергликемия (увеличение глюкозы в крови);
- блокада микроциркуляции крови, кислорода и других микроэлементов через сосудистую стенку;
- разрушение нервных волокон и рецепторов;
- микро- и макроишемия тканей стопы;
- возникновение трофической язвы.
Таки образом, при СДС происходит повреждение всех тканей нижней конечности.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Диабетическая остеоартропатия
Диабетическая остеоартропатия — заболевание, которое проявляется деструкцией костной и суставной ткани на фоне диабетической нейропатии. Возникает отек, гиперемия и боль в области голеностопного сочленения. Развивается деформация стопы, нарушается подвижность суставов. Диагностика основывается на осмотре, клинической картине, данных рентгенографии и томографии (МРТ, КТ стопы). Основу лечения составляет иммобилизация повреждённой конечности специальными фиксирующими повязками. Назначаются антирезорбтивные, противовоспалительные, антибактериальные средства, витамины и минералы. В запущенных случаях выполняется артродез или удаление пораженного участка кости.
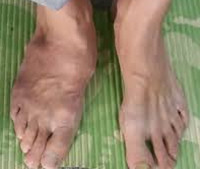
Общие сведения
Диабетическая остеоартропатия (стопа или сустав Шарко) – тяжелое заболевание костно-суставной системы, которое развивается на фоне длительного течения сахарного диабета. Подобное осложнение характерно для многих заболеваний (нейросифилиса, сирингомиелии, травм спинного мозга, лепры, алкоголизма и др.), которые сопровождаются явлениями периферической нейропатии. В середине ХХ века американский ученый Джордан описал сустав Шарко у пациентов с сахарным диабетом. Распространённость данного осложнения в эндокринологии составляет 1-2%. Возраст пациентов варьирует от 45 до 60 лет, преимущественно поражаются лица женского пола. В 20% случаев в патологический процесс вовлекаются обе стопы.

Причины диабетической остеоартропатии
Формирование заболевания происходит на фоне полиневропатии. При прогрессировании диабета поражаются миелиновые нервные волокна, безмиелиновые – сохраняют свою функцию. Данный феномен приводит к недостаточной трофике и уменьшению прочности кости. При нарушении адекватного кровообращения в нижних конечностях любое воздействие (оперативное вмешательство на стопе, ушиб, растяжение связок, вывих голеностопного сустава) вызывает усиление микроциркуляции в пораженной зоне. Запускается каскад патологических реакций, ведущих к развитию деструктивных процессов в кости. Длительное течение и частые декомпенсации сахарного диабета, отсутствие адекватного лечения, высокий уровень глюкозы в крови, способны спровоцировать возникновение остеоартропатии.
Патогенез
Для объяснения этиопатогенеза диабетической остеоартропатии предложено несколько гипотез:
- Нейротравматическая. Диабетическая нейропатия приводит к постепенному ослаблению чувствительности, мышечной слабости и угасанию проприоцептивных рефлексов. Нарушается двигательная функция, возникают микротравмы и усиленная нагрузка на отдельные суставы. Данный механизм активизирует выработку остеокластов, которые вызывают деминерализацию и постепенное разрушение костей. Потеря чувствительности приводит к незамеченной травме и аномальному увеличению объема движений в суставах.
- Нейроваскулярная. Диабетическая полинейропатия вызывает нарушение микроциркуляции и формирование артериовенозного шунта в области пораженного сустава. В костной ткани возникает аномально усиленный кровоток, локально развивается остеопения и остеолизис, а затем остеопартропатия.
- Синтетическая. Данная концепция предполагает, что нарушение местного кровообращения и потеря чувствительности, взаимодействуя друг с другом, в равной степени приводят к развитию болезни. Это наиболее современная теория, которая наилучшим образом объясняет природу развития патологии.
Симптомы диабетической остеоартропатии
Заболевание характеризуется постепенным прогрессирующим развитием симптоматики и необратимых деструктивных изменений. Чаще поражается голеностопный сустав и плюснепредплюсневая область стопы. В течении болезни выделяют 4 стадии:
- Первая стадия (острая). Характеризуется небольшим отеком стопы, повышением местной температуры, покраснением кожи. Отсутствуют болевые ощущения как при нажатии на сустав, так и при ходьбе. Рентгенологические признаки незначительны, отмечаются ранние признаки остеопороза.
- Вторая стадия (подострая). Нарастает и распространяется отечность, уменьшается гиперемия и гипертермия стопы. Возникает хруст в суставе, чувство дискомфорта. При длительной быстрой ходьбе развивается боль. Снижается мобильность суставов. На рентгенограмме появляются изменения конфигурации стопы, фрагментация костных структур.
- Третья стадия (хроническая). Возникают необратимые изменения костного скелета, теряется опорная способность и подвижность в суставе. Формируется вальгусная деформация внутренней поверхности стопы по типу «стопы-качалки», пальцы ног приобретают когтеобразный вид. Кости становятся хрупкими, суставы гипермобильными. Возникает боль, как при ходьбе, так и в покое. Рентгенологически определяется выраженная деформация стопы, кальциноз.
- Четвертая стадия (осложненная). Нарушение иннервации и питания мягких тканей приводит к появлению трофических язв и формированию диабетической стопы. Пациенты не могут передвигаться самостоятельно, при попытке встать возникает резкая боль в голеностопном суставе. Рентгенологически выявляется генерализованная деструкция костной ткани. Данная стадия необратима и приводит к полной утрате трудоспособности.
Осложнения
Снижение чувствительности способствует увеличению объема свободных движений в суставе, что влечет за собой возникновение хронических подвывихов и вывихов голеностопного сустава. Нарушение минерализации и кровоснабжения костной ткани, формирование остеопороза являются причинами длительно несрастающихся переломов. На поздней стадии диабетической остеоартропатии инфицирование язв приводит к развитию флегмоны и рожистого воспаления в области голеностопа. При тяжелых гнойных поражениях возникает остеомиелит и гангрена пораженной конечности, что является показанием для ампутации.
Диагностика
Диагностика диабетической остеоартропатии основывается на комплексной оценке клинической картины, визуальном осмотре пораженной стопы, анамнезе заболевания и обследованиях, включающих анализ работы нервной, эндокринной и опорно-двигательной системы. К основным методам относятся:
1. Рентгенография стоп в 2-х проекциях (прямой и боковой). Выявляет признаки разряжения костной ткани, определяет уровень минерализации костей.
2. Магнитно-резонансная и компьютерная томография стоп . МРТ стопы позволяет визуализировать изменения мягких тканей, микротравмы и микротрещины на начальных стадиях болезни. КТ оценивает степень деструкции кости, поражение надкостницы.
3. Сцинтиграфия костей. По степени накопления меченых изотопов (Технеция-99m) можно судить о степени активности воспалительного процесса в суставах и костях стопы.
4. Лабораторные исследования. Проводят биохимический анализ с определением маркеров воспаления и деструкции костной ткани (щелочная фосфатаза, гидроксипролин, остеокальцин, сиаловые кислоты и др.). В общем анализе крови в остром периоде болезни повышается уровень лейкоцитов и СОЭ.
5. Биопсия костной ткани. Выполняется для подтверждения диагноза в сложных и сомнительных случаях. Определяет этиологию костных изменений.
Дифференциальная диагностика остеоартропатии на фоне сахарного диабета проводится с заболеваниями опорно-двигательного аппарата (ревматоидным, подагрическим артритом, остеоартрозом), сосудов нижних конечностей (острым тромбофлебитом, облитерирующим атеросклерозом артерий нижних конечностей). Дополнительно выполняют УЗДГ артерий и вен нижних конечностей, дуплексное сканирование. При появлении отеков стоп остеоартропатию дифференцируют с сердечной недостаточностью и лимфостазом. Повышение местной температуры и гиперемия могут указывать на наличие инфекционного процесса (рожистого воспаления).
Лечение диабетической остеоартропатии
Основной целью лечения стопы Шарко является остановка деструктивных процессов в конечности и предотвращение трофических осложнений и переломов. Лечение заболевания проводят по нескольким направлениям:
- Контроль гликемии. Пациентам, страдающим сахарным диабетом, рекомендовано регулярное измерение уровня сахара в крови натощак и через 2 часа после еды. Для коррекции гипогликемической терапии больным показано посещение эндокринолога 1 раз в 6 месяцев.
- Ортопедическая коррекция. В острую фазу болезни выполняют разгрузку стопы до исчезновения гиперемии и отека. Больным рекомендовано ношение специальной ортопедической обуви, уменьшающей давление на стопы при ходьбе. К дополнительным методам иммобилизации конечности относят ортез и индивидуальную разгрузочную повязку (Total Contact Cast).
- Медикаментозная терапия. Пациентам на любой стадии болезни показано назначение антирезорбтивных препаратов (бифосфонаты, кальцитонин), производных витамина Д3 и кальция. Дополнительно применяются нестероидные противовоспалительные средства для уменьшения боли, отека и анаболические стероиды для восстановления костной ткани. При развитии инфекционных осложнений проводят курс антибиотикотерапии.
- Хирургическое вмешательство. Оперативное лечение применяют на поздних стадиях диабетической остеоартропатии при необратимых деструкциях костей стоп, нарушении опорной и двигательной функции. У больных с нестабильностью в стопе показано создание искусственного анкилоза сустава (артродез). При развитии остеомиелита и незаживающих трофических язв выполняют ампутацию пальца или части стопы с последующим проведением физиолечения.
- Дополнительные методы. Физиотерапия (магнитотерапия, лазеротерапия, электрофорез, бальнеотерапия) применяется для снятия болевых ощущений, уменьшения воспалительного процесса на всех стадиях болезни. Данные процедуры также используется в период реабилитации после оперативного вмешательства. На начальных этапах остеоартропатии показана лечебная физкультура и гимнастика.
Прогноз и профилактика
Прогноз заболевания зависит от степени диабетической остеоартропатии. Ранняя диагностика и грамотное лечение способны остановить процесс разрушения кости, в этом случае прогноз болезни благоприятный. Прогрессирующее поражение костной ткани с появлением сосудистых осложнений ведет к нарушению двигательной функции и инвалидизации. Профилактика заболевания включает своевременное посещение эндокринолога и подолога, поддержание нормального уровня гликемии. Во избежание ушибов, вывихов и переломов конечностей пациентам не обходимо ограничить занятия экстремальными видами спорта.
Диабетическая стопа

Диабетическая стопа – это широкое понятие, подразумевающее процессы разрушения кожи, костей и нервов на стопах, развивающиеся у пациентов с сахарным диабетом и способные привести к гибели конечности.
Основной причиной синдрома диабетической стопы (СДС) является повреждение кровеносных сосудов атеросклеротическими бляшками и медиокальцинозом (уплотнением стенок сосудов), характерное для сахарного диабета. Возникает нарушение кровотока, развитие язв и гангрены, а раны могут вообще не заживать.
К тому же у диабетиков появляются поражения периферических нервов (нейропатия), при которых снижается чувствительность кожи ног и секреция пота. Пациенты с нейропатией не чувствуют боли от мелких травм и могут их не замечать, пока ранки не превратятся в трофические язвы.
Опасным фактором осложнений при диабете является тяжелый иммунодефицит. Он способствует неограниченному распространению инфекции по мягким тканям и развитию общего заражения крови – сепсиса.
Только комплексное воздействие на все факторы синдрома позволяет успешно предотвратить ампутацию и гибель этих пациентов.
Как вылечить диабетическую стопу?
Инновационный сосудистый центр является уникальным для нашей страны лечебным учреждением, где внедрены современные подходы в диагностике и лечении патологии нижних конечностей при диабете. Наши специалисты выполняют микрохирургические операции при диабетической гангрене, позволяющие сохранить ногу большинству пациентов, а также проводят полноценную диспансеризацию и ведение больных с синдромом диабетической стопы.
В Инновационном сосудистом центре в Москве, Воронеже и в Пскове проводится полноценная диагностика изменений нервной ткани и сосудов, характерных для диабета. Пациента осматривают эндокринолог, невролог и сосудистый хирург. Проводятся диагностические тесты на состояние иммунитета, оценивается степень поражения артерий с помощью экспертной УЗИ диагностики и проводятся лабораторные и микробиологические исследования.
В каждом нашем амбулаторном центре работает специалист – подолог, который проводит периодические осмотры ног у пациентов с сахарным диабетом, так как своевременная диагностика проблем позволяет избежать опасных осложнений. При развитии гиперкератозов только подолог может безопасно провести обработку стопы и ногтей.
Каждые 6 месяцев мы назначаем УЗИ сканирование артерий нижних конечностей и один раз в год проводим рентгенографию костей стопы. Такой подход позволяет заблаговременно предупредить развитие проблем у больных сахарным диабетом.
Ампутации при диабетической стопе можно избежать. В Инновационном сосудистом центре не проводят высокие ампутации при гнойных осложнениях диабетической стопы, а успешно лечат их, восстанавливая кровоток эндоваскулярными методами (балонная ангиопластика и стентирование артерий голени) или методами микрохирургического шунтирования. При наличии обширных ран мы используем эффективное местное лечение с использованием вакуумных технологий и проводим реконструктивно-пластические операции любой сложности.
Причины возникновения и факторы риска
Диабетическая стопа возникает из-за высокого уровня сахара, который приводит к нарушениям обменных процессов в организме, развитию поражений нервов, артерий и иммунитета.
Нейропатия
Нейропатия – поражение чувствительных нервов встречается у 70% пациентов с диабетом. Нервы ног повреждаются особенно часто, так как при ненадлежащей диете и высоком уровне сахара разрушается их миелиновая оболочка. При нейропатической форме, когда пациент с диабетом теряет ощущения в ногах, любые микротравмы могут остаться незамеченными до тех пор, пока не разовьются серьезные язвы.
Признаки нейропатии стопы:
- Онемение кожных покровов
- Покалывание
- Боль или жжение кожи ног (некоторые формы нейропатии могут вызвать боль)
Ангиопатия
При диабете нередко возникает поражение кровеносных сосудов – ангиопатия. Они закрываются атеросклеротическими бляшками, что приводит к недостаточности кровообращения стопы. Это немного похоже на ржавые трубы. Очень мало воды вытекает из крана из-за ржавчины, блокирующей внутреннюю часть труб. То же самое происходит, когда забиты кровеносные сосуды. Если сосуды на ногах засоряются или полностью блокируются, в первую очередь от плохого кровообращения будут страдать кожа и ткани. Будет нарушен процесс доставки к конечности кислорода и питательных веществ, что означает гибель клеток в пораженной области.
- Уменьшится способность бороться с инфекцией,
- Уменьшится способность заживления ран.
- Признаки поражения кровеносных сосудов
- Боль в голени при ходьбе,
- Изменение нормального цвета или температуры ног,
- Боль в ногах ночью или во время отдыха.
Если повреждение нервов сочетается с плохим кровообращением, то риск увеличивается вдвое. Больше шансов получить травму (потому что вы не чувствуете боли), а травма приведет к появлению инфекции или изъязвлению. Заживление не будет происходить из-за плохого кровообращения, что неминуемо приведет к гангрене.
Факторами риска развития СДС являются плохая диета и контроль за уровнем глюкозы, нарушение циркуляции крови, курение и стаж болезни сахарным диабетом более 10 лет.
Классификация
Нейропатическая форма – нарушение чувствительности стоп по типу чулок или носок, сухость кожи, возможны мелкие трещины. Поражение нервов является частым осложнением сахарного диабета, возникают расстройства чувствительности на ступнях, вплоть до полной ее потери, повреждение двигательных нервов приводит к мышечной атрофии. При нейропатической форме некоторые пациенты не чувствуют травм, температуры, проколов кожи и получают травмы, которые могут приводить к инфекции.
Остеопатическая форма – разрушение костей и суставов приводящее к деформации стопы, образованию трофических язв и повреждениям кожи. Плохая циркуляция ослабляет кости, и может вызвать распад костей и суставов в стопе, а так же в голеностопном суставе. Слабость связочного аппарата приводит к множественным вывихам костей стопы и ее деформации. Разрушение костей и патологические переломы не сопровождаются болевыми сиптомами и могут происходить незаметно для пациента, вплоть до перфорации кожи отломком кости. В подобных случаях незаметно развиваются гнойные осложнения и влажная гангрена.
Ишемическая форма – нарушение кровоснабжения стопы с образованием трофических язв и сухой гангрены. Развивается при блокировании кровотока из-за закупорки артерий бляшками. На фоне ишемии наблюдаются сухие некрозы пальцев или стопы, легко переходящие во влажную гангрену. Наиболее опасным при диабете является то, что в условиях снижения чувствительности пациент может не обратить внимание на появление трофических язв и некрозов и запустить свое заболевание до диабетической флегмоны.
Диабетическая флегмона и гангрена – тяжелое гнойное разрушение мягких тканей и костей стопы на фоне нарушенного кровообращения. Флегмона может развиваться при сохраненной проходимости сосудов, а гангрена только при закупорки артерий голени. Причины флегмоны и гангрены отличаются, но результат обычно один – ампутация. Только своевременная специализированная хирургическая помощь позволяет рассчитывать на сохранение опорной конечности. Частое появление гнойной и гнилостной инфекции связано с нарушением иммунитета, характерным для пациентов с сахарным диабетом, при нейропатической форме снижается внимание к травмам, а инфекция легко попадает в подкожную клетчатку, вызывая развитие диабетической флегмоны. Флегмона – это гнойное расплавление мягких тканей. Может вызываться различными микробами, но самыми опасными являются возбудители газовой гангрены. Инфекция при диабете быстро приводит к интоксикации и сепсису. При развитии сепсиса общее состояние больного резко ухудшается, отмечаются нарушения функции печени и почек, нередко развивается тяжелая пневмония. При отсутствии вовремя поставленного диагноза и надлежащего лечения прогноз для жизни крайне неблагоприятный.
Также в классификации существует смешанная форма диабетической стопы, дающая разнообразные симптомы и требующая соответственного лечения.
Течение
При начавшемся развитии диабетической стопы крайне важна диета и контроль за уровнем сахара, правильный уход за ногами, периодический осмотр стоп и своевременное наблюдение у врача. В таком случае осложнения развиваются редко. В европейских странах, где развита служба подологических кабинетов, развитие диабетической гангрены наблюдается очень редко. Количество ампутаций при диабете в Европе снизилось в десятки раз, однако в России диабетическая гангрена является основной причиной высокой ампутации.
Осложнения
Крайней и самой опасной стадией СДС является развитие гангрены стопы. Диабетическая стопа является основной причиной нетравматической ампутации в мирное время. В год в России выполняется 70 000 ампутаций при диабетической гангрене.
Нередко встречается диабетическая гангрена с присоединившейся анаэробной инфекцией. При таком исходе повреждённые ткани отмирают, происходит заражение крови и здоровых тканей. Заболевание развивается очень быстро, часто приводя к летальному исходу.
Трофические язвы ещё одно осложнение, чаще всего встречающееся на подошве или на большом пальце. Они также могут образовываться по бокам стопы из плохо подогнанной обуви. Если их не лечить, они могут привести к серьезным инфекциям. Классификация осложнений диабета включает в себя трофические изменения кожных покровов стопы.
Прогноз
Диабетическая стопа дает высокие показатели смертности после гангрены и ампутации, причем до 70% людей умирают в течение пяти лет после ампутации и около 50% умирают в течение пяти лет после развития язвы. Смертность повышается с возрастом пациента. Однако при своевременном обращении к специалисту, современных методах лечения и соблюдения мер профилактики, ногу удается в 85% случаев.
Диабетическая стопа: причины, симптомы и лечение

Синдром диабетической стопы – это комплекс патологических изменений периферических нервов, сосудов, мягких тканей, костей и суставов стоп у людей, живущих с сахарным диабетом (СД) [1]. Конечным результатом этих изменений становятся костно-суставной и гнойно-некротический процессы, появление острых и хронических язв на тыльной и подошвенной поверхности стоп, пальцах, реже пятках [2].
Развитие синдрома диабетической стопы является следствием метаболических изменений, связанных с некорригируемым уровнем сахара в крови [3, 7]. Хроническая гипергликемия приводит к:
- атеросклерозу сосудов крупного и среднего диаметра (макроангиопатия);
- гиалинозу стенок артериол, их запустеванию, активному образованию тромбов (микроангиопатия);
- нарушению функции периферических нервов (диабетическая нейропатия) [2].
На фоне нейропатии развивается остеоартропатия (поражение костей, суставов и связок стопы). Нарушение кровообращения вкупе с нарушением иннервации тканей повышает вероятность развития гнойно-воспалительных процессов [2].
В зависимости от преобладания в клинической картине поражения сосудов или периферических нервов выделяют 3 формы диабетической стопы:
- Нейропатическая;
- Ишемическая;
- Нейроишемическая (смешанная) [4, 7];
Нейропатическая диабетическая стопа
При этой форме заболевания на первый план выходит поражение нервов при сохранном кровообращении в тканях. Выделяют три клинических варианта нейропатической стопы:
- Нейропатическая язва;
- Остеоартропатия;
- Нейропатический отек;
Нейропатическая язва развивается в местах интенсивного механического воздействия на кожу стопы, максимального приложения веса: на подошвенной поверхности, в межпальцевых промежутках. Сначала на этих участках появляются гиперкератоз, омозолелости, которые по затем под воздействием механического раздражения мягких тканей преобразуются в язвенный дефект [2].
Язва имеет округлую или овальную форму с омозолелыми краями. Может быть прикрыта остатками утолщенной кожи разрушенного натоптыша. Окружена неизмененной кожей, локальный воспалительный процесс слабо выражен [5].
Язвенный дефект инфицируется бактериями, что приводит к распространению зоны некроза на обширные участки мягких тканей стопы. Боли при этом отсутствуют или незначительные из-за прогрессирующего поражения нервов. Кожа сухая на ощупь из-за атрофии потовых желез [2].
Диабетическая остеоартропатия (стопа Шарко или сустав Шарко) проявляется:
- остеопорозом;
- плоскостопием;
- появлением подвывихов, дислокаций;
- костной резорбцией и фрагментацией;
- патологической подвижностью суставов, спонтанными внутрисуставными переломами [2, 4].
Внешне стопа приобретает кубическую форму или форму качалки. В англоязычной литературе для определения изменений стоп при синдроме Шарко применяется образное сравнение «мешок, наполненный костями» [2, 3].
В ряде случаев стопу Шарко выделяют в отдельную форму диабетической стопы – нейроостеоартропатическую, – так как для нее характерна устойчивость к гнойной инфекции и заживление ран первичным натяжением, т.е. без инфицирования и воспаления [4, 7].
Нейропатический отек имеет мягко-эластичную или плотноватую консистенцию. Кода стопы и голени при этом нормальной окраски, теплая на ощупь [2].
Ишемическая диабетическая стопа
Ишемия – локальное нарушение кровотока – является следствием прогрессирования диабетической макро- и микроангиопатии. Кожа стоп при этом холодная, бледная, может иметь голубоватый или розовато-малиновый оттенок. Пульсация сосудов стопы, голени, бедра может быть ослаблена, в тяжелых случаях вообще не определяется на ощупь.
Ишемические язвы имеют вид сухих краевых некрозов, которые располагаются на кончиках пальцев, пятках, боковых поверхностях стоп. Иногда ишемические язвы могут иметь вид долго незаживающих ран. Дефекты мягких тканей, как правило, болезненны. Исключением являются случаи, когда развивающаяся нейропатия приводит к снижению болевой чувствительности [5].
Нейроишемическая диабетическая стопа
Характерно поражение одновременно сосудов и нервов нижних конечностей. Больные предъявляют жалобы на интенсивные боли в стопах при ходьбе и в покое. Болевые ощущения несколько уменьшаются при свешивании ног с кровати, поднятии головного конца кровати.
Кожа стоп сухая, бледная, иногда с синеватым или розовато-красным оттенком, холодная на ощупь. Язвенные дефекты имеют вид концевых некрозов на кончиках пальцев, пятках, по краям стоп. Характерно присоединение вторичной бактериальной инфекции с развитием гангрены.
Стадии развития
Классификация синдрома диабетической стопы Техасского университета включает 4 стадии развития гнойно-некротического процесса:
- 0 – Язвенный дефект отсутствует.
- 1 – Имеется поверхностная язва без признаков воспаления.
- 2 – Глубокая язва, дном которой является сухожилие или капсула сустава.
- 3 – Глубокая язва с абсцессом и остеомиелитом (гнойным расплавлением костной ткани).
- 4 – Глубокая язва, дном которой является кость или сустав [6].
Диагностика диабетической стопы
Программа обследования человека с синдромом диабетической стопы включает:
- Осмотр и пальпацию голеней. Имеет значение цвет кожных покровов, деформация стоп, отеки, состояние ногтей, наличие участков гиперкератоза, форма, размер, расположение язв и некротизированных областей
- Неврологическое исследование. Проводится исследование вибрационной, тактильной, температурной чувствительности, сухожильных рефлексов.
- Рентгенологическое исследование. Выполняется рентгенография костей и суставов стоп в двух проекциях
- Оценка состояния артериального кровотока стопы. С этой целью применяется ультразвуковая допплерография (УЗДГ) нижних конечностей [2, 6].
Лечение диабетической стопы
Наилучшие результаты терапии можно получить в тех случаях, когда лечение начато задолго до появления язвенных дефектов [6].
Медикаментозное
Консервативная терапия назначается с целью
- Нормализации углеводного обмена, липидного спектра крови.
- Улучшения кровоснабжения тканей, профилактики прогрессирования нейропатии.
- Борьбы с инфекционными осложнениями.
- Местного лечения мелких повреждений мягких тканей [3, 6].
Хирургическое
Основным показанием для проведения хирургического вмешательства является наличие гнойно-некротических процессов на стопе. Цель любой операции – максимально сохранить опорную функцию стопы. Могут применяться:
- Первичная хирургическая обработка очага с удалением нежизнеспособных тканей, дренированием флегмоны.
- Малые операции: резекции стопы, щадящие ампутации пальца, переднего отдела стопы.
- Распространение гнойно-некротического процесса на голень требует проведения так называемой «высокой» ампутации.
Физиотерапия
В состав комбинированного лечения гнойно-некротических осложнений диабетической стопы часто включают:
- внутривенное лазерное облучение крови лазером с длиной волны 405 нм [8] и 532 нм [9];
- ультрафиолетовое облучение крови [8];
- фототерапию синим и красным светом [10].
Прогноз и профилактика
Синдром диабетической стопы развивается у 30-80% людей, живущих с диабетом в течение 15-20 лет [1, 2], является ведущей причиной выхода на инвалидность у этой группы людей с диабетом [3]. У 6-12% больных появляются характерные язвы [2].
В 28% случаев врачам приходится прибегать к хирургическому лечению язвенных дефектов и связанных с ними гнойно-воспалительных осложнений путем выполнения различных видов ампутаций [3]. У людей с СД ампутации нижних конечностей проводятся в 15 раз чаще, чем у остального населения [2].
Снизить вероятность развития патологии стоп при СД позволяет выявление и устранение факторов риска:
- недостаточное снижение уровня сахара крови, отказ от применения сахароснижающих препаратов, от перехода на инсулин, несоблюдение необходимых ограничений в питании;
- избыточная масса тела;
- курение;
- употребление алкогольных напитков;
- бактериальные и грибковые заболевания кожи стоп;
- интенсивные физические нагрузки на нижние конечности (интенсивный бег, участие в соревнованиях);
- наличие сопутствующих заболеваний и осложнений сахарного диабета (артериальная гипертензия, повышение уровня холестерина в крови, диабетическая нефропатия, тяжелая ретинопатия с нарушением зрения);
- недостаточно тщательный уход за ногами, ношение неудобной обуви.
Первое и самое важное – это поддержание уровня глюкозы в крови на приемлемом уровне, так как именно гипергликемия вызывает необратимое повреждение сосудов и периферических нервов ног, что в свою очередь становится базой для развития диабетической стопы [2, 7].
Диабетическая стопа

В Международном соглашении по диабетической стопе в 2000 году было принято определение «синдрома диабетической стопы» как комплекса анатомо-функциональных изменений стопы у больного сахарным диабетом, связанного с диабетической нейропатией, ангиопатией, остеоартропатией, переходящих в гнойно-некротические процессы.

При сахарном диабете возможны нарушения нормального кровоснабжения и нервной регуляции ног, что предопределено сбоями функционирования сосудистой (поражения артерий нижних конечностей, склероз Менкеберга) и нервной (нейропатии) систем. Процесс бывает отягощенным из-за воздействия какой-либо инфекции. Из этих составляющих и складывается основа синдрома диабетической стопы. Тяжелое течение данного заболевания может закончиться гангреной и ампутацией конечностей. Чаще всего синдром развивается после 15-20 лет заболевания сахарным диабетом у 10% пациентов, 40-50% больных диабетом находятся в группе риска с угрозой лишиться ног, до 90% пациентов, имеющих диабетическую стопу, больны сахарным диабетом второго типа.
Классификация форм диабетической стопы
В зависимости от тяжести течения синдрома диабетической стопы определяют стадии:
- 0 — высокий риск развития диабетической стопы при наличии её деформации, мозолей, гиперкератоза и отсутствия язвенных дефектов;
- 1 — стадия поверхностной язвы в пределах кожных покровов;
- 2 — стадия глубокой язвы на коже с вовлечением подкожно-жировой клетчатки, мышечной ткани, сухожилий и без поражения костей;
- 3 — стадия глубокой язвы с поражением костных тканей;
- 4 — стадия ограниченной гангрены;
- 5 — стадия обширной гангрены.
Отталкиваясь от преимущественного наличия какого-либо из патологических компонентов, определяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную — нейро-ишемическую (20-30%) форму диабетической стопы:
Ишемическая (нейроишемическая) форма диабетической стопы развивается на фоне диабетической ангиопатии и характеризуется нарушением кровоснабжения конечностей в связи с поражениями крупных и мелких сосудов атеросклерозом, развивающимся у больных сахарным диабетом намного быстрее, чем других людей. Течение ишемической формы подчеркивается стойким отёком, перемежающей хромотой, постоянными болями и усталостью в ногах, посинением кожи конечностей. Стопы и голени холодеют, при запущенности заболевания появляются язвы, некроз края пятки или пальцев стопы.
Нейропатическая форма диабетической стопы имеет три вида:
- нейропатическая язва;
- остеоартропатия (сустав Шарко);
- нейропатический отёк.
Нейропатическая форма развивается при поражении нервного аппарата дистальных отделов конечностей на фоне диабетической полиневропатии. Первые сигналы заболевания появляются в местах наибольшего нажима на стопу при нагрузках. Впоследствии при длительном течении нейропатии стопа деформируется, и точка опоры переносится на определённые её участки, где кожа утолщается, а позже образовывается язва.
При таких обстоятельствах больной ощущает частичное онемение конечности, жжение и «мурашки». Через какое-то время чувствительность ноги снижается настолько, что человек не ощущает появление язвы. По той же причине нечувствительности человек не в состоянии отреагировать на травмирующие термические или механические факторы, что сильнее усугубляет разрушительный процесс, к которому легко присоединяется инфекция.
Предрасположенность больных сахарным диабетом к переломам костей и другим костным изменениям часто ведёт к развитию остеоартропатической формы или сустава Шарко, поражающего, как правило, коленный сустав. Возникает остеоартропатия в результате малозначительных травм, получение которых пациент не ощущает, затем сустав опухает и с течением времени деформируется.
При нейропатической форме синдрома развивается нейропатический отёк (накопление жидкости в подкожных тканях), который осложняет нездоровые процессы стоп.
Классификация диабетической остеоартропатии:
- стадия 1 — наличие отёка стопы, гипертермии и гиперемии;
- стадия 2 — развитие деформации стопы (под рентгеном видны костные изменения — остеопороз, костная деструкция, фрагментация костных структур);
- стадия 3 — чёткая выраженность деформации стопы, спонтанных переломов и вывихов;
- стадия 4 — образование язв, при инфицировании опасность быстрого развития гангрены.
Смешанная форма диабетической стопы в равной степени отражает признаки ишемической и нейропатической формы.
Прогноз и профилактика диабетической стопы
Профилактические меры для предотвращения развития диабетической стопы:
- тщательное соблюдение правил ухода за ногами и ежедневный осмотр стоп с целью обнаружения изменений;
- регулярный контроль уровня глюкозы в крови в домашних условиях;
- постоянное наблюдение у диабетолога и подиатра;
- соблюдение диеты и схемы приема лекарств;
- отказ от тесной обуви в пользу ортопедических стелек и обуви;
- упражнений для стоп;
- опаска травмирования ног.
Для составления прогноза должен учитываться целый комплекс факторов, включая адекватность лечения, стаж заболевания диабетом и сопутствующие недуги.
Причины развития диабетической стопы
Основными элементами патогенеза синдрома диабетической стопы выступают ангиопатия, нейропатия и инфекция.
Некорригируемая гипергликемия на протяжении длительного периода при сахарном диабете приводит к специфическимизменениям сосудов (диабетической макроангиопатии и микроангиопатии) и периферических нервов (диабетической нейропатии).
Ангиопатии вызывают снижение эластичности и проходимости кровеносных сосудов, повышение вязкости крови, что нарушает иннервацию и нормальную трофику тканей, а также ведёт к потере чувствительности нервных окончаний ног.
Повышенное гликозилирование пептидов снижает подвижность суставов, это объединяется с деформацией костей конечности и вызывает нарушение нормальной биомеханической нагрузки на стопу (диабетическая остеоартропатия или стопа Шарко). При измененном кровообращении, снижении чувствительности и защитной функции тканей каждая незначительная травма стопы (ушиб, потертость, трещинка, микропорез) превращается в длительно незаживающие трофические язвы, которые нередко инфицируются стафилококками, колибактериями, стрептококками, анаэробной микрофлорой.
Различные бактериальные группы ферментов разрыхляют окружающие ткани, распространяя инфекцию и некротизацию на подкожно-жировую клетчатку, мышечную ткань, костно-связочный аппарат и повышая риск развития абсцесса, флегмоны и гангрены конечности.
Невзирая на то, что потенциальная угроза формирования диабетической стопы существует у всех больных сахарным диабетом, к группе наибольшего риска относятся пациенты с:
- периферической полинейропатией;
- атеросклерозом сосудов;
- аномальным содержанием липидов в крови;
- ишемической болезнью сердца;
- артериальной гипертензией;
- лица, злоупотребляющие алкоголем и курением.
Повышенным риском развития диабетической стопы при сахарном диабете угрожают очаговые изменения тканей стоп:
- вросший ноготь;
- грибковые поражения ногтей;
- микозы кожи;
- натоптыши и мозоли;
- трещины пяток;
- недостаточная гигиена ног.
Причиной появления вышеуказанных дефектов может быть неправильно подобранная обувь — слишком тесная, узкая или сильно разношенная, не плотно сидящая на ногах. Потеря чувствительности конечностей не позволяет больному ощутить, что неподходящая обувь травмирует стопу.
Симптомы диабетической стопы
У такого заболевания, как диабетическая стопа, симптомы зависят от причины синдрома (нарушение кровоснабжения или повреждение нервов).
При поражении нервов конечностей:
- язвы, образующиеся в местах повышенного давления на стопу (подошва, пальцы) безболезненны и сопровождаются выраженным утолщением эпидермиса стопы (омозолелостью);
- снижение вибрационной, болевой и температурной чувствительности стоп;
- розовость и теплота кожи стоп;
- пульсация на артериях конечностей сохранена.
При преимущественном поражении костей и суставов:
- покраснение и отёк стопы;
- позднее —деформация костей стопы, плоскостопие;
- частые спонтанные переломы костей ног.
При сочетанном поражении артерий и нервов:
- выраженные постоянные боли в области пораженной стопы, уменьшающиеся при свешивании ног с постели;
- сухость, бледность или синюшность, холодность кожи ног;
- язва в области кончиков пальцев, пяток при тяжелом нарушении кровообращения.
Признаки нейропатической стопы:
- сухость кожи конечностей;
- гиперкератозы (ороговение эпидермиса);
- ангидроз конечностей;
- снижение всех видов чувствительности (тепловой, болевой, тактильной и прочих);
- деформации костей стопы;
- плоскостопие;
- спонтанные переломы.
Любые из вышеперечисленных симптомов обязывают больного сахарным диабетом срочно обратиться к врачу-эндокринологу. Промедление может привести к ампутации ноги или летальному исходу.
Диагностика диабетической стопы
Диагностировать синдром диабетической стопы следует обязательно. Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важна роль самообследования по обнаружению изменений, характерных для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением стажа заболевания сахарным диабетом, осмотр стоп, определение лодыжечно-плечевого индекса и рефлексов, оценку всех видов чувствительности.
Применяются методы диагностики:
- неврологическое исследование чувствительности (вибрационной, температурной);
- УЗИ с доплерографией, с измерением артериального давления в артериях голени для оценки кровотока в стопе;
- ангиография — для исследования состояния сосудов стопы;
- периферическая КТ-артериография;
- УЗДГ сосудов нижних конечностей;
- Транскутанная оксиметрия — для определения состояния тканевого кровоснабжения;
- денситометрия (вид рентгенологического исследования) для определения наличия остеопороза и минеральной плотности костной ткани;
- гликемический профиль — для определения суточного уровня сахара в крови, гликолизированного гемоглобина, холестерина, липопротеидов;
- анализ мочи на сахар и кетоновые тела;
- рентгенография стоп в двух проекциях;v
- ультразвуковое сканирование кости для выявления переломов при большой отечности;
- общий анализ крови;
- бактериологический посев крови;
- тщательное изучение содержимого дна, краев язв и его бактериологический посев на микрофлору.
Изучив результаты диагностики при диагнозе «диабетическая стопа», врач назначает адекватное лечение.
Лечение диабетической стопы
Подход к терапии больных с диабетической стопой должен быть мультидисциплинарным и объединять специалистов различных профилей: эндокринолога-диабетолога, хирурга (сосудистая и гнойная хирургия), ортопеда-подиатра, психолога, терапевта, анестезиолога—реаниматолога совместно с подготовленным средним медицинским персоналом.
Лечение диабетической стопы имеет основную тактику:
- коррекция углеводного обмена и артериального давления;
- разгрузка пораженной конечности;
- местная обработка ран/язв;
- системная медикаментозная терапия;
- при неэффективности консервативной терапии — хирургическое лечение.
С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа — перевод пациента на инсулинотерапию.
Для нормализации артериального давления применяются β—блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При гнойно-некротических поражениях (особенно при нейропатической форме синдрома) следует обеспечить разгрузку пораженной конечности, ограничив её движения применение костылей или кресла-каталки, специальных ортопедических приспособлений, стелек или обуви.
При диагнозе «диабетическая стопа» лечение язвенных поражений необходимо производить систематически, обрабатывая раны, иссекая некротизированные ткани, делая перевязки с использованием антибактериальных и антисептических средств. Также язву необходимо освобождать от окружающих мозолей, натоптышей, участков гиперкератозов для снижения нагрузки на пораженный участок.
Терапия антибиотиками широкого спектра противомикробного действия при синдроме диабетической стопы проводится системно.
Консервативная терапия диабетической стопы предусматривает применение препаратовa—липоевой кислоты, спазмолитиков (дротаверина, папаверина), актовегина, инфузии растворов.
При тяжелых поражениях нижних конечностей, когда консервативное лечение бессильно помочь, требуется хирургическое лечение.
При ишемической форме диабетической стопы применяется:
- эндоваскулярная дилатация и стентирование периферических артерий;
- тромбоэмболэктомия;
- пластическое закрытие больших раневых повреждений —аутодермопластика;
- аутовенозное шунтирование;
- артериализация вен стопы, стентирование артерий нижних конечностей и др.
При необходимости применяется дренирование глубоких гнойных очагов —абсцессов, флегмон. При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.


